Процедура бак посева мочи является одним из методов диагностики для выявления патогенных микроорганизмов в моче, которые не выявляются при общем анализе мочи.
Процедура достаточно информативная, но требует определенного времени и затрат. Исследование назначается врачом (терапевтом, акушером-гинекологом, урологом, педиатром) при подозрении на инфекцию мочевыделительной системы.
Бак посев мочи – это высокоинформативный и распространенный лабораторный анализ
Бак посев является одним из самых распространенных и информативных методов диагностики для выявления заболеваний мочевыделительной системы. Он позволяет не только выявить возбудителей инфекции, но и определить их чувствительность к тем или иным препаратам. Это позволяет сэкономить время и назначить сразу эффективное лечение.
Анализ мочи на бак посев является платным анализом, но его не стоит игнорировать, так как большинство инфекционных заболеваний мочеполовой системы протекает бессимптомно.
Моча является отходным материалом, она выводится из организма человека, так как это уже конечный продукт переработки других веществ. С мочой из организма выводятся токсины. Проходя по мочевыводящим путям, моча может вбирать в себя некоторые бактерии. В небольших количествах в моче могут содержаться стрептококки, стафилококки.
Если количество бактерий резко возрастает, можно говорить о бактериальной инфекции.
Бакпосев не самый быстрый анализ, его проведение требует времени. Обследуемый материал наносят на специальное стекло и помещают в питательную среду, где при определенных условиях начинают расти бактерии. Если колонии бактерий начинают активно расти, анализ считается положительным. Результат определяется в колониеобразующих единицах. Это количество клеток, из которых затем вырастают полноценные колонии микроорганизмов.
После того, как определены колонии микроорганизмов и их разновидность, проводится анализ на чувствительность к препаратам, который называется антибиотикограмма. Обычно эта часть анализа проводится отдельно и имеет отдельную стоимость. В результате указывается не только каждый микроорганизм, но и его чувствительность к каждому виду антибиотика. Для полноценного и грамотного анализа требуется не меньше недели.
Анализ позволяет определить не только бактерии, но и грибки, содержащиеся в моче. Трехстаканная проба помогает определить орган, в котором находится источник воспаления. Для этого анализ собирается в 3 стакана последовательно. Результат зависит от того, в каком по счету стакане будут обнаружены бактерии и в каком количестве.
Бак посев мочи назначается, для того чтобы прояснить, нет ли бактерий в мочеполовой системе
Бак посев редко проводится в целях профилактики (обычно во время беременности). Чаще всего бактериологическое исследование мочи назначают при уже имеющемся подозрении на инфекционно-воспалительное заболевание мочевыделительной системы.
Чаще всего бак посев проводится платно, но есть и бесплатные анализы. Платным чаще всего является повторный анализ, если результат первого был сомнительным.
Бак посев мочи обязательно назначается при симптомах бактериурии, а также во время беременности даже при отсутствии симптомов:
- Дизурия. Анализ мочи и обследование почек в обязательном порядке назначается при нарушении частоты мочеиспускания: слишком частом или слишком редком мочеиспускании. Как правило, такой симптом указывает на проблему непосредственно с почками.
- Боли. ОАМ и бак посев мочи назначается при болях внизу живота и пояснице. Они могут быть резкими или тупыми, усиливающимися во время мочеиспускания. Неприятные ощущения могут сопровождать сам процесс мочеиспускания: резь, жжение, дискомфорт.
- Изменение цвета мочи. На бактериурию указывает помутневшая моча, слишком темная или с прожилками крови, гноя.
- Тошнота, рвота, слабость. Это косвенные признаки заболевания почек, но при отсутствии выявленных патологий в органах ЖКТ проводится обследование работы почек: анализ на бакпосев, ОАМ, анализ мочи по Нечипоренко.
- Беременность. Во время беременности женщина сдает мочу на бак посев несколько раз, даже если симптомы отсутствуют, так как бессимптомная бактериурия встречается в 3-10% случаев беременности.
- Повышение температуры тела. Этот признак часто сопровождается другими симптомами: уменьшение количества мочи, изменение ее запаха, боль в пояснице и т.д.
- Проверка эффективности лечения. Если диагноз уже поставлен и проводится антибактериальная терапия, бак посев мочи помогает следить за эффективностью лечения и своевременно менять препараты, если они не справляются с инфекцией.
Для достоверного результата анализу нужно правильно собрать мочу
К сбору мочи на бак посев нужно подойти очень ответственно. От правильной подготовки и сбора материала зависит достоверность результатов.
- Важно не только правильно собрать материал, но и отвезти его в лабораторию в течение 2 часов. Анализ невозможно провести на основе материала, который уже начал бродить.
- Придерживаться диеты перед сбором мочи не обязательно, так как рацион не влияет на бактериологический анализ. Обо всех принимаемых препаратах нужно сообщить врачу.
При сборе материала нужно соблюдать осторожность, чтобы бактерии не попали в материал из других источников. Правила сбора:
- Мочу на бак посев желательно не собирать в тару, которая хранилась дома, так как она не стерильна и простерилизовать ее хорошо в домашних условиях трудно. Лучше всего приобрести в аптеке специальный стерильный контейнер. Контейнер вскрывается только непосредственно перед сбором материала.
- Собрать нужно среднюю порцию утренней мочи. Контейнер открывается чистыми руками перед сбором мочи. Нельзя касаться пальцами внутренней стороны контейнера и его края.
- Перед сбором материала нужно обязательно подмыться с мылом или средством для интимной гигиены. Женщинам можно провести гигиенические процедуры, сидя на унитазе, с помощью специальных ватных тампонов и мыльной воды.
- Женщине рекомендуется вставить во влагалище тампон даже при отсутствии месячных. Это защитит материал от попадания слизи из влагалища, которая также содержит различные бактерии.
- Нужно начать мочиться в унитаз. Через пару секунд аккуратно подставляется контейнер и наполняется наполовину. Закончить тоже нужно в унитаз.
- Контейнер с мочой нужно плотно закрутить, не касаясь края. Контейнер хранится в прохладном темном месте не более 2 часов. В течение этого времени материал необходимо доставить в лабораторию.
С помощью бак посева мочи можно обнаружить бактериальную инфекцию и начать правильное лечение
Интерпретацией результатов должен заниматься лечащий врач. Результат бак посева не всегда однозначен: отрицательный или положительный. Он имеет референсные значения, которые указывают на степень воспаления.
Показатель ниже 103 КОЭ на мл материала считается нормой. Результат 103 считается сомнительным, его рекомендуется продублировать. Если показатель выше этой отметки, то есть инфекция и сильное воспаление мочевыделительной системы, которое нуждается в немедленном лечении. Если показатель сильно превышен, скорее всего будут обнаружены различные виды бактерий.
Антибиотикограмма проводится только при обнаружении бактерий больше, чем 104 КОЭ на мл.
С помощью бак посева можно выявить следующие бактерии:
- Стафилококки и стрептококки. Далеко не все эти бактерии вызывают инфекцию, а только их определенные разновидности и определенная концентрация. Например, обычный стафилококк к воспалению в низкой концентрации не приводит, а сапрофитный стафилококк является признаком инфекции. Обнаружение стафилококка и стрептококка в моче в небольшом количестве считается нормой.
- Синегнойная палочка. Это довольно подвижная бактерия, которая часто встречается в окружающей среде. Чаще всего синегнойная палочка поражает лор-органы и мочевыводящие пути. В урологии эта бактерия является причиной циститов, уретритов, пиелонефритов.
- Кишечная палочка. Кишечная палочка в норме живет в кишечнике, но попадая в органы мочеполовой системы, она провоцирует различные воспалительные заболевания. У женщин она может вызывать цистит, а также 50% всех случаев пиелонефрита вызваны именно кишечной палочкой.
- Протеи. Протейная инфекция может поражать как мочеполовую систему, так и кишечник. Протей вызывает воспаление почек и мочевыводящих путей, может приводить к острому пиелонефриту.
- Клебсиеллы. Это довольно опасная бактерия, устойчивая к большинству антибиотиков. Она вызывает те же заболевания, что и кишечная палочка, но может приводить к различным тяжелым последствиям.
Во время беременности ОАМ сдается каждые 2 недели, на поздних сроках – каждую неделю. Бак посев мочи необходимо сделать дважды за беременность: в 1 и 3 триместрах.
Анализ на бак посев беременная женщина сдает обязательно, даже если никаких признаков инфекции нет. Это объясняется тем, что во время беременности бессимптомная бактериурия не редкость. Она возникает по причине давления матки на мочеточники, в результате чего отток мочи нарушается, моча застаивается, что может привести к пиелонефриту. Во время беременности анализ может проводиться не только при обследовании мочи, но и мазка из влагалища, цервикального канала. Результат готовится примерно неделю.
Перед сдачей анализа врач выдает беременной стерильный контейнер или предлагает приобрести его в аптеке, а также объясняет правила сбора мочи. На поздних сроках беременности плод давит на мочевой пузырь, поэтому женщине бывает трудно потерпеть до утра. В этом случае рекомендуется сходить в туалет по будильнику в час или два ночи, выпить стакан воды, а затем через 5-6 часов помочиться еще раз уже в контейнер.
Больше информации о том, как правильно сдать бак посев мочи при беременности можно узнать из видео:
Анализ мочи на бакпосев (бактериологическое исследование) используется для обнаружения в моче бактерий, подбора антибактериальных препаратов и контроля лечения инфекционно-воспалительных заболеваний органов малого таза.
Для постановки диагноза обычно используются данные не только бакпосева мочи, но и других исследований, а также учитываются клинические признаки патологии.
Инфекционно-воспалительным процессам в мочевыводящих путях свойственно рецидивирующее течение с высокой вероятностью развития осложнений. Чаще всего поражаются мочеиспускательный канал и мочевой пузырь, нередко инфекция распространяется на мочеточники и почки. Исчезновение клинических признаков острой бактериальной инфекции в мочевыводящих путях нередко говорит не о выздоровлении, а о хронизации процесса, т. е. переходе его в вялотекущую хроническую форму. Воспаление и бактериурия (наличие бактерий в моче) при этом сохраняется, что помогает выявить бакпосев мочи.
В норме в мочевыводящих путях микроорганизмы отсутствуют, исключение составляет только дистальный отдел уретры, который заселен микрофлорой с кожных покровов промежности (у женщин также из вульвы).
95% всех воспалительных заболеваний органов малого таза вызвано микроорганизмами. Возбудителями инфекции мочевыводящих путей обычно являются кишечная палочка (Escherichia coli), клебсиелла пневмонии (Klebsiella pneumoniae), синегнойная палочка (Pseudomonas aeruginosa), цитробактер (Citrobacter), протей мирабилис (Proteus mirabilis), серрация (Serratia). Кроме того, инфекционными агентами становятся стафилококки (S. epidermidis, S. aureus, S. saprophyticus), стрептококки (S. pyogenes), микоплазма (Mycoplasma) и пр. При некомпенсированном сахарном диабете в мочевых путях часто обнаруживаются микроскопические грибы рода Candida.
Инфекциям мочевыводящих путей способствуют патологии, при которых нарушается отток мочи, а также системные заболевания. У детей, лиц преклонного возраста и ослабленных пациентов инфекционный процесс нередко протекает в латентной форме или имеет неспецифические проявления (нарушение пищеварения, потеря веса и пр.).
Для сбора мочи на бакпосев не следует пользоваться стеклянными банками, бытовыми пластиковыми емкостями, нельзя использовать нестерильные одноразовые контейнеры.
Для определения возбудителя проводится бактериальный посев мочи. Направление на исследование обычно выдает терапевт, уролог, акушер-гинеколог. При необходимости врач подробно объяснит, что такое анализ мочи на бакпосев, что показывает данное исследование, как собирать материал, сколько делается тест. Расшифровывать полученный результат должен только специалист.
В отличие от клинического анализа мочи, бактериологический анализ не проводится в профилактических целях, а назначается при наличии признаков инфекции мочевыводящих путей. Поводом к назначению бактериального посева мочи может быть обнаружение бактерий или грибов при проведении общего анализа мочи. Кроме того, данное исследование обычно назначается пациентам с рецидивами цистита, паранефритом, пиелонефритом, хроническим уретритом, сахарным диабетом, а также при мониторинге состояния ВИЧ-инфицированных пациентов и пр. Анализ мочи на бакпосев относится к обязательным исследованиям, которые проводятся беременным, в 3–10% случаев определяется бессимптомная бактериурия.
Мочу для бактериологического анализа сдают до начала или через 7–14 дней после завершения антибактериальной терапии (контрольное исследование), если лечащим врачом не указаны другие условия.
Существует ряд правил подготовки к сдаче мочи для бактериологического исследования, соблюдение которых позволяет получить максимально достоверный результат.
За неделю до анализа из рациона рекомендуется исключить соленую, острую и жирную пищу, а также спиртные напитки.
При острых инфекционно-воспалительных процессах обычно выделяется монокультура на фоне бактериурии высокой степени, а при хронических – ассоциации микроорганизмов на фоне бактериурии низкой степени.
Женщинам не следует сдавать мочу на бакпосев во время менструации и еще двое суток после ее окончания, так как менструальные выделения, которые с высокой вероятностью могут попасть в собранный материал, повлияют на результат исследования. Также за два дня перед исследованием не рекомендуется использовать противозачаточные или лекарственные препараты в форме вагинальных суппозиториев. Перед взятием материала на анализ нельзя делать спринцевание.
Перед сбором мочи проводят тщательный туалет наружных половых органов без использования антибактериального мыла. Мужчинам для предотвращения контаминации мочи перед сбором материала рекомендуется тщательно промыть половой член и складку крайней плоти. Для исследования необходимо собрать среднюю порцию первой утренней мочи (то есть начальная и последняя порция спускаются в унитаз). Моча собирается в специальный стерильный одноразовый контейнер, который выдается в лаборатории перед проведением анализа или приобретается в аптеке. В некоторых лабораториях можно приобрести транспортную пробирку с консервантом (обычно с борной кислотой). Набирая мочу, не следует прикасаться к внутренней стенке контейнера.
Материал для бактериологического исследования у грудных детей собирают при помощи мочеприемника, который можно приобрести в аптеке, а потом переливают в стерильный контейнер.
Для сбора мочи на бакпосев не следует пользоваться стеклянными банками, бытовыми пластиковыми емкостями, так как обеспечить стерильность подобной тары в домашних условиях, как правило, не представляется возможным. Кроме того, нельзя использовать нестерильные одноразовые контейнеры.
Доставить в лабораторию материал необходимо не позднее двух часов после сбора.
В норме в мочевыводящих путях микроорганизмы отсутствуют, исключение составляет только дистальный отдел уретры, который заселен микрофлорой с кожных покровов промежности.
Основной задачей анализа является выявление в моче микроорганизмов и определение их этиологической роли. Во внимание принимается вид инфекционного агента, степень бактериурии, обнаружение микроорганизмов в повторных исследованиях и т. д.
Бактериальный посев мочи производится на питательные среды при помощи бактериологической петли, тампона или шпателя. В норме рост микроорганизмов отсутствует, признаки микробного роста говорят о наличии бактериальной инфекции в моче, т. е. бактериурии.
Степень бактериурии позволяет провести дифференциальную диагностику инфекционного процесса от контаминации урины нормальной микрофлорой. Так, бактериурия до 10 3 микробных клеток в 1 мл мочи обычно указывает на отсутствие инфекционно-воспалительного процесса и, как правило, определяется в случае контаминации урины, при бактериурии 10 4 результат является сомнительным и появляется необходимость в повторном исследовании, 10 5 и более – инфекционно-воспалительный процесс.
С целью контроля проводимой терапии оценивается изменение степени бактериурии, ее уменьшение свидетельствует об эффективности применяемых лекарственных средств. Однако при расшифровке анализа мочи на бакпосев следует учитывать, что в ряде случаев (при проведении антибактериальной терапии, низких значениях pH и/или удельного веса мочи, нарушенном пассаже мочи и пр.) низкая степень бактериурии может определяться и при наличии патологического процесса. По этой причине немаловажное значение имеет также идентификация обнаруженных в моче инфекционных агентов (повторное выделение бактерий одного вида, как правило, указывает на наличие инфекции).
В отличие от клинического анализа мочи, бактериологический анализ не проводится в профилактических целях, а назначается при наличии признаков инфекции мочевыводящих путей.
Диагностическое значение имеет выявление в моче монокультуры или ассоциации микроорганизмов. При острых инфекционно-воспалительных процессах обычно выделяется монокультура на фоне бактериурии высокой степени, а при хронических – ассоциации микроорганизмов на фоне бактериурии низкой степени.
Помимо выявления инфекционного агента при проведении анализа мочи на бакпосев может определяться чувствительность к антибиотикам выделенных штаммов микроорганизмов.
Для постановки диагноза обычно используются данные не только бакпосева мочи, но и других исследований, а также учитываются клинические признаки патологии.
Видео с YouTube по теме статьи:
источник
Бактериологический посев (бакпосев) мочи – это микробиологическое исследование, позволяющее выявить наличие микроорганизмов, произвести их идентификацию и определить концентрацию. Для пациента методика является простой и абсолютно безболезненной, а для врача – наиболее информативной из всех существующих на сегодняшний момент.
В процессе проведения исследования выполняется не только высевание биоматериала на питательную среду, но и определение чувствительности выросших колоний болезнетворных бактерий на антибиотики. Благодаря этому врач назначит конкретный препарат, наиболее эффективный при определенном виде возбудителя, что обеспечит скорейшее выздоровление и меньшее количество негативных побочных реакций.
Инфекционные заболевания мочевыделительной системы занимают большую нишу среди всех патологий, поражающих человеческий организм. Воспалительные процессы данной сферы вызываются различными болезнетворными микроорганизмами, такими как бактерии, грибки и простейшие.
Справка! У здорового человека органы мочевыводящей системы стерильны, то есть не содержат никакой бактериальной флоры. Исключение составляет лишь дистальный отдел уретры (мочеиспускательного канала), в котором обитают бактерии кожных покровов промежности, либо микроорганизмы из влагалища или кишечника, что наиболее характерно для женщин.
Наиболее частой причиной развития ИМП (инфекции мочевыводящих путей) становятся бактерии, которые могут относиться как к патогенной флоре, так и к условно-патогенной, то есть в норме, не представляющей угрозы для организма. Воспалительные процессы инфекционного характера при переходе в хроническую форму очень часто сопровождаются осложнениями, и имеют рецидивирующее течение.
При заражении, как правило, поражается уретральный канал и мочевой пузырь, а затем инфекция распространяется на верхние отделы – мочеточники и почки. В начале заболевания симптоматика чаще всего ярко выраженная, но при отсутствии надлежащей терапии постепенно стихает, и патология переходит в хроническое течение.
Такая форма иногда может быть абсолютно бессимптомна, что в медицине называется бактериурия (наличие бактерий в моче) без клинических появлений. Хотя при значительном воспалительном процессе с образованием гноя и появлением его в моче (пиурия) патологические признаки все ж таки присутствуют.
Основными целями проведения анализа мочи на посев микрофлоры являются поиск патогенных бактерий, ставших причиной заболевания, и определение их количественного состава, то есть степени бактериурии. В норме моча содержит микроорганизмы Streptococcus faecalis, Staphylococcus epidermidis, а также семейства Enterobacteriaceae, Bacteroides, Corynebacterium, Lactobacillus и другие разновидности.
Концентрация (количество бактерий в единице объема образца) при посеве мочи исчисляется в колониеобразующих единицах (КОЕ). На английском языке аббревиатура звучит, как colony-forming unit – CFU, и означает одну жизнеспособную клетку либо группу клеток, из которой образуется видимая колония бактерий.
Возбудителями ИМП чаще всего становятся условно-патогенные микроорганизмы, такие как Escherichia coil, S. faecalis, Proteus mirabilis, Citrobacter, Pseudomonas aeruginosa, Klebsiella pneumoniae, Serratia. Немного реже – Staphylococcus aures, Streptococcus pyogenes, S. epidermidis, Staphylococcus saprophyticus, Mycoplasma. Представители семейства Мyxоbacteriaceae и рода Salmonella иногда также могут быть причиной развития патологий мочевыделительных органов.
При длительной антибиотикотерапии, оперативных или диагностических вмешательствах ИМП обусловлено увеличением количества Corynebacterium urealyticum. На фоне чрезмерного роста численности Candida albicans при декомпенсированном сахарном диабете нередко развиваются уретриты и циститы. Развитию инфекции способствуют неврологические и структурные нарушения, которые препятствуют нормальному оттоку урины, а также системные болезни (неоплазии, сахарный диабет).
У лиц пожилого возраста, детей, пациентов с пороками развития или ослабленным иммунитетом ИМП протекают бессимптомно либо с неспецифическими признаками (расстройства функции пищеварения, повышение температуры, снижение веса). Это существенно затрудняет диагностику при первичном посещении врача.
В процессе исследовательской работы было установлено, пороговым показателем для грамотрицательных бактерий является 10 5 КОЕ/мл, для Staphylococcus spp. 10 4 КОЕ/мл, для Candida albicans не более чем 10 4 КОЕ/мл. Основной целью при расшифровке материалов исследования является подтверждение этиологической значимости условно-патогенных бактерий.
Бакпосев мочи – широко распространенный лабораторный метод, который благодаря своей специфичности и высокой чувствительности предоставляет врачу достаточно информации для постановки диагноза. Одним из основных преимуществ исследования является возможность получить максимально точную и развернутую картину состояния микрофлоры мочевыделительной системы.
Такой анализ обязательно сдается при беременности не менее двух раз в плановом порядке, как правило, в начале и конце периода вынашивания. При патологических проявлениях, свидетельствующих об изменении бактериального состава, мочу на бакпосев сдают столько раз, сколько врач посчитает нужным. Это может быть как в диагностических целях, так и при контроле терапии, а также после прохождения лечения.
Следует отметить, что, как и другие диагностические методики, анализ мочи на бакпосев также имеет определенные недостатки, которые являются по большей мере техническими. Основными из них считаются длительность выполнения и высокие требования к сбору биоматериала. Но при этом исследование дает возможность получить данные, которые нереально собрать при других видах диагностики.
Поэтому бакпосев мочи проводится в таких ситуациях как:
- инфекции мочевыделительной системы;
- уточнение диагноза при атипичной симптоматике;
- рецидивирующее протекание патологии;
- контроль проведенной терапии;
- сахарный диабет;
- иммунодефицит;
- беременность;
- подозрение на устойчивую (резистентную) к антибиотикам флору.
И также показаниями для бактериологического исследования являются следующие жалобы пациента либо присутствующая симптоматика, включающая незначительное, но продолжительное повышение температуры тела, тупые боли ноющего либо тянущего характера внизу живота или пояснице, зуд, жжение и дискомфорт при мочеиспускании, а также после него, частые позывы к мочеиспусканию, нередко ложные или с малым выделением урины.
Особенно такие проявления опасны при беременности, и откладывать данное обследование и другие нельзя ни в коем случае. Иногда можно наблюдать отсутствие отклонений в общем анализе мочи, но при этом бакпосев покажет скрытые либо хронические формы ИМП. Поэтому, если врач рекомендует пройти комплексную диагностику, следует прислушаться к его совету.
Как и при большинстве лабораторных анализов, связанных с изучением определенного биоматериала, при бакпосеве самое важное – правильно собрать образец мочи. Для этого необходимо выполнить несколько несложных рекомендаций, которые обеспечат чистоту и точность результатов исследования.
Основные правила подготовки следующие:
- за несколько дней, перед тем как сдавать анализ следует отказаться от приема напитков с содержанием алкоголя;
- за 4–5 суток до исследования придерживаться диетического питания, то есть ограничить употребление острой, жирной, пряной пищи, а также копченостей и маринадов;
- за 2–3 дней до сбора образца нужно исключить цитрусовые, шоколад и красящие продукты;
- собирающим мочу на бакпосев не следует перед манипуляцией принимать в пищу экзотические блюда, до этого не употреблявшиеся;
- свести к минимуму физическое и психоэмоциональное переутомление, постараться не волноваться и избегать стрессовых ситуаций;
- за 2 суток до сбора биоматериала следует исключить половые контакты.
Кроме всего вышеперечисленного, необходимо знать, что за сутки, перед тем как собирать образец урины, нельзя пользоваться ректальными мазями или спреями для лечения геморроя. Это связано с вероятностью попадания компонентов лекарственного препарата в биоматериал, что может привести к получению недостоверных данных, и как результат, к повторному проведению анализа.
И также чтобы правильно сдать мочу на анализ необходимо за 3 суток прекратить прием всех лекарств, кроме поливитаминных комплексов, предварительно согласовав это с врачом. Для наибольшей чистоты исследования рекомендуется на протяжении 24 часов до забора биоматериала выпить 1,5–2 литра чистой воды. Другие напитки, такие как чай, компоты или соки не считаются заменой – их вообще в этот день лучше исключить.
Бактериологическое исследование, как правило, выполняется перед назначением антибиотиков, что позволяет подобрать наиболее подходящий препарат. Для сбора мочи пациенту необходимо приобрести в аптеке специальный контейнер либо подготовить емкость в домашних условиях.
Первый вариант предпочтительнее, так как контейнер стерилен, и при проведении анализа не будет никаких неточностей, связанных с попаданием бактерий из-за некачественной обработки. Непосредственно перед забором мочи, пациент должен выполнить туалет наружных половых органов, не используя при этом специальные средства для интимной гигиены.
Для мытья рекомендуется взять детское мыло (антибактериальное запрещено), а после насухо вытереть органы чистым полотенцем. Женщинам надо проследить, чтобы половые губы не касались контейнера во время сбора образца, так как могут попасть бактерии с кожных покровов или слизистых, а влагалище закрыть тампоном. Для анализа подходит средняя порция мочи, которую пациент соберет после 2–3 часовой задержки мочеиспускания.
Образец необходимо доставить в лабораторию как можно раньше, то есть не позже 1–2 часов. Если нет возможности сразу отвезти, то контейнер ставится в холодильник (температура не выше +4–8º) и сохраняется там не более 6 часов. При сдаче биоматериала в лабораторию пациент может сразу уточнить у медперсонала (если он не сделал этого раньше), сколько делается анализ, и когда приходить за ответами.
Доставленный биоматериал помещается в благоприятную для роста и развития микроорганизмов питательную среду. Наиболее часто используемыми средами являются сахарный бульон или агар, которые находятся в помещении с определенной, необходимой для выращивания бактерий температурой. Образец оставляют на 5–7 дней, чтобы микроорганизмы, в случае их наличия, успели вырасти в хорошо различимые под микроскопом колонии.
Если по истечении указанного срока рост бактерий не выявляется, то результат такого бакпосева считается отрицательным. В противном случае при наличии разросшихся микроорганизмов – оценивается как положительный. Во второй ситуации дополнительно проводится антибиотикограмма, которая показывает чувствительность к антибиотикам у обнаруженных патогенных бактерий либо грибков. Такое исследование дает возможность грамотно подобрать препарат без проб и ошибок.
Расшифровка бакпосева мочи включает в себя описание целого комплекса тестов, к которым относятся вид обнаруженных патогенов, степень бактериурии, рецидивы в процессе заболевания, наличие ассоциации микроорганизмов либо монокультуры. Степень бактериурии предоставляет возможность дифференцировать ИМП от контаминации (загрязнения) мочи нормальной микрофлорой.
Для этого существуют общепринятые критерии степеней бактериурии:
- меньше 10 3 бактерий в 1 мл образца указывает на отсутствие ИМП, и зачастую наблюдается при контаминации мочи;
- не превышающая 10 4 бактерий считается сомнительным результатом, и потребуется повторение анализа;
- равная либо выше 10 5 бактерий свидетельствует о присутствии воспаления в мочевыделительной системе.
Изменение концентрации микроорганизмов в процессе заболевания применяется для оценки проводимой терапии – уменьшение говорит о благоприятном течении болезни и эффективности назначенных лекарств.
При интерпретации также учитывается наличие одного и того же вида возбудителей, так как повторное выявление культуры идентичного вида и типа, говорит о присутствии ИМП. Обязательно берется во внимание наличие монокультуры или ассоциаций патогенов. Первая свидетельствует о развитии острой формы и сопровождается высокой степенью бактериурии.
Тогда как вторая чаще всего диагностируется при хроническом течении и сочетается с низкой бактериурией. При окончательном анализе бактериологического посева обязательно учитываются все имеющиеся материалы других исследований и клинические проявления – только тогда картина состояния пациента будет максимально ясной.
Пациентам. Бакпосев мочи – простой безболезненный диагностический метод, который позволит быстро избавиться от заболевания органов мочевыделительной системы, и предотвратить возможные осложнения. Кроме того, проведенная антибиотикограмма позволяет врачу назначить сразу адекватное лечение, не тратя время на подбор препаратов и максимально защищая нормальную флору организма от побочных эффектов.
источник
Для чего берут анализ мочи на посев? Это частый вопрос. Разберемся в данной статье.
Все воспаления мочевого пузыря, почек, уретры на девяносто пять процентов провоцируются инфекционными агентами, главными в числе которых выступают протей, стафилококки и энтеробактерии. Называются они уропатогенной флорой. Для выявления источника заболевания пациента проводится бак. посев мочи больного. Данный метод требует строго соблюдения норм сбора урины, специального оборудования со средами и термостатами, а также компетентных специалистов.
Проводятся анализы мочи на посев в бактериологических лабораториях. При необходимости их можно сделать также в частных клиниках. Но чаще всего они просто принимают материал, а потом передают его в централизованное учреждение, в котором есть необходимые условия. Связано это с тем, что для проведения анализа необходимы следующие условия:
- покупка и содержание новейшего оборудования;
- поддержание питательных сред;
- налаживание процесса дезинфекции и уничтожения инфицированной урины;
- поддержание постоянного обучения специалистов.
Зачастую при транспортировке нарушаются условия хранения биоматериала и временные рамки. Поэтому лучше всего делать бактериальный посев мочи в специализированном заведении, поскольку результаты там будут более достоверными.
Если производится обыкновенный общий анализ мочи на посев, то обязательно должна быть проведена микроскопия её осадка, в ходе которой обнаруживаются грибы и бактерии. Если их количество в поле зрения слишком большое, то это свидетельствует о бактериурии. Основным недостатком является отсутствие каких-либо сведений о конкретной разновидности возбудителя.
В обычной лаборатории специалисты смогут дифференцировать визуально лишь незначительное число микробов. Чтобы провести более точную дифференциацию, необходима окраска по Граму, а также микробиологические исследования с помощью особых микроскопов. Как осуществляется посев мочи на микрофлору?
К числу современных способов относится электронная и люминесцентная микроскопия, при которых возбудители подсвечиваются светящимися красителями, либо аппарат имеет такую разрешающую способность, позволяющую разглядеть даже отдельные структурные характеристики микроорганизма. Как правильно сдавать мочу? Об этом ниже.
Для такого подробного метода может и не понадобиться посев урины на особые среды. Однако оно в любом случае производится только в микробиологическом отделе лабораторий. Врач должен быть осведомлён:
- о причине воспаления;
- о размерах концентрации микроорганизмов патогенного характера;
- чувствительность возбудителя к тем или иным антибиотикам.
Все эти сведения необходимы для верного назначения лекарственных средств, особенно если заболевание приобретает хронический или затяжной характер.
Исследование урины посредством бак. посева может пригодиться пациентам со следующими патологическими процессами:
- рецидивами цистита;
- уретритом в хронической форме;
- пиелонефритом и пиелитом;
- паранефритом.
Флора патогенного типа должна быть вовремя выявлена в мочевыводящих путях при контроле состояния людей с ВИЧ и при сахарном диабете.
Чтобы получить достоверные сведения по анализу мочи на посев, необходимо строго придерживаться ряда правил и требований:
- сдавать анализ нужно исключительно до начала лечения антибиотиками;
- для исследования подходит только утренняя моча, если говорить более точно, её средняя порция;
- мочу нельзя собирать из мочеприёмника, судна, для правильной сдачи материала необходимо применение стерильных ёмкостей, которые можно приобрести в аптеке либо взять в профильной лаборатории;
- бактериологический посев урины осуществляется на протяжении двух часов после того, как был взят материал, его можно выдержать в холодильнике до восьми часов;
- если есть подозрение на почечный туберкулёз, исследование должно быть проведено трёхкратно, то есть на протяжении трёх дней;
- брать урину катетером нужно с максимальным ограничением, так как во время процедуры может распространиться инфекция.
Что показывает анализ мочи на посев? Разберемся.
В ряде рекомендаций предлагается:
- прекратить за два дня применение мочегонных препаратов (как растительных, так и диуретиков);
- исключить за неделю до анализа употребление алкоголя, жирной и соленой пищи.
Подобные рекомендации являются обычными для любых исследований, которые проводятся в лаборатории. Однако бактериологи считают, что эти советы не оказывают какого-либо решающего влияния на качественные характеристики всасываемости микроорганизмов. Как правильно сдавать мочу, можно уточнить также в поликлинике.
Для разграничения воспалительных процессов в мочевом пузыре и в почках проводят тест с «Неомицином» или «Полимиксином»: после того, как будет опорожнён пузырь, катетером в него вводится пятьдесят миллилитров раствора, в котором содержатся антибиотики. Затем через десять минут берётся проба урины для исследования. После микроскопии можно получить следующие данные:
- при полной стерильности в результате анализа можно судить о том, что воспаление происходит в мочевом пузыре;
- если инфекция наблюдается в почках, то бактериурия остаётся, так как местное влияние антибиотиков не оказало воздействия на верхние отделы мочеиспускательного пути.
Чтобы анализ мочи на посев был максимально результативным, нужно подготовить специальным образом выходное отверстие уретры во избежание получения дополнительной инфекции.
Женщинам нельзя сдавать мочу в период менструации и в течение двух дней после её окончания. В это время свежая кровь будет препятствовать посеву и микроскопическому исследованию. За два дня до анализа не рекомендуется применение противозачаточных и лекарственных препаратов в форме вагинальных суппозиториев.
Нужно тщательно вымыть с мылом наружные половые органы, либо протереть салфеткой, предварительно смоченной в растворе повидон-йода. С этой целью нужно использовать четыре тампона и проводить ими в направлении спереди назад. Затем гениталии нужно обмыть чистой водой. Утром запрещено спринцевание, чтобы избежать разбавления урины. Часто назначают анализ мочи на посев при беременности. Направление выдаётся акушером-гинекологом.
Мужчин посылает на анализ лечащий врач (терапевт или уролог), если имеются клинические показания. Чтобы предотвратить проникновение половой инфекции, необходимо вымыть с мылом половой член, складку крайней плоти, гениталии. Забор материала производится в процессе мочеиспускания. Мочевыделение необходимо задержать после первой струи, затем собрать следующую урину в стерильный контейнер в количестве от двадцати до пятидесяти миллилитров.
Маленьких детей следует подмыть с применением моющего средства, дать им воды, после чего посадить на колени над стерильным пакетом и дождаться мочеиспускания.
После того, как материал собран, контейнер нужно закрыть. При комнатной температуре его можно хранить не больше двух часов (включая сюда также и время его доставки в лабораторию). Если используются особые консерванты, то мочу разрешено сдавать на бак. исследование на протяжении суток. Норма посева мочи будет представлена ниже.
Последовательность проведения бак. исследований урины либо иного материала включает в себя ряд стандартных манипуляций:
- микроскопия осадка первичного типа (можно пропустить по показаниям);
- бак. посев урины первичного типа для выделения чистой культуры инфекционных возбудителей;
- скапливание данной культуры;
- анализ биологических характеристик выделенных микроорганизмов;
- окончательное определение возбудителя.
Данных этапов придерживаются все бактериологи.
Для первичного бак. посева должны быть выбрана среда, соответствующая определённому классу возбудителей. К примеру, для стрептококков подойдёт сахарный бульон, для стафилококка – кровяной агар, для грибов понадобится среда Сабуро.
Посев может осуществляться одновременно на 2-3 среды. Его техника определяется целью анализа, выбор делает лаборант. Самые распространённые посевы делают:
- шпателем;
- штрихами посредством специфической бактериологической петли;
- пропитанным материалом тампоном.
Можно также разбить дно чашки Петри на отдельные участки и засеивать каждый из секторов. Сколько готовится анализ мочи на бак. посев?
Изучение результатов анализа посева урины на бактериальные среды начинается со второго дня. При этом описываются:
- величина (начиная с мелких и заканчивая крупными);
- прозрачность;
- форма (правильная или неправильная, круглая);
- цвет, то есть вид окраски;
- особенности поверхности (шероховатая, гладкая или бугристая);
- рост в высоту (плоская или вдавленная).
Под микроскопом можно увидеть структурные характеристики бактериальной колонии (гетерогенная или гомогенная), неровные или ровные края. Чтобы её накопить, отдельную колонию пересевают в пробирку с находящимся в ней скошенным агаром. Через два дня (на третий) проводятся биохимические тесты с полученной чистой культурой, основанием которых выступают способности к расщеплению сахаров, жиров и белков. Используются также особые тест-полоски, на которые капается бактериальная культура, а затем контролируется результат.
Все итоги идентификации возбудителя включаются в расшифровку анализа. На их основе врач-бактериолог может сделать вывод о характере агента инфекции, его значении в возникновении заболевания.
Если требуется внутривидовая диагностика (к примеру, нужно узнать, какой из множества типов стафилококка есть в моче того или иного пациента) нужно дополнительно воспользоваться иммунологическими реакциями. Анализировать посев мочи на микрофлору должен квалифицированный специалист.
Чтобы отразить результаты количественно, в бактериологии оперируют колониеобразующими единицами, или КОЕ, находящимися в одном миллилитре урины. Оценка осуществляется по их величине.
При колебании показателя от тысячи до ста тысяч можно подозревать, что моча была собрана с нарушениями, повлиявшими на результат, поэтому в данной ситуации анализ лучше сделать повторно. Правильная расшифровка посева мочи очень важна.
Интерпретация результатов служит характеристикой различных нозологических форм:
- при пиелонефрите – 1000 КОЕ и больше;
- при цистите – 100 КОЕ.
Если показатель КОЕ превышает 100 000, то уже не нужно сомневаться в активности возбудителя. Необходимо срочно начинать лечение, поскольку такая картина бывает при катетерной инфекции.
Для определения оптимального способа терапии можно использовать анализ культуры на его чувствительность к различным антибиотикам. Его результат называется также антибиотикограммой.
В чём заключается суть данного исследования? Нужно разделить на части чашку Петри и поместить в каждую полоску или кружок, пропитанные антибиотиком. Маркировка их осуществляется либо с внешней стороны чашки, либо по цвету.
Чистую культуру засевают в сектора. Затем чашку ставят в термостат, имеющий температуру тела человека, и ежедневно контролируют. Если антибиотик идеальный, то он убьёт бактерии, и в секторе не будет роста. В случае же устойчивости возбудителя будет отмечен рост колонии.
Чтобы получить результат, нужно подождать от четырёх до пяти дней. Благодаря новым методам можно выполнить исследование за два дня, при этом будет определена не только чувствительность препаратов, но и их лечебная доза.
Мы выяснили, что показывает анализ мочи на посев.
источник
Антибиотикограмма. Что это за исследование и для чего оно применяется? Техники забора материала. Расшифровка результатов. Где сделать процедуру?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Чтобы понять цель данного исследования и его суть, нужны определенные знания о бактериальных инфекциях и о методах их лечения. Бактерии – это клеточные формы жизни, которые могут проникать в человеческий организм и начинать размножаться в нем.
Некоторые бактерии живут в человеческом организме постоянно, при этом не вызывая никаких заболеваний (они называются непатогенными). В то же время, другие бактерии могут поражать различные ткани и органы, приводя к развитию инфекционных заболеваний.
Для лечения инфекционных заболеваний, вызванных бактериями, применяются антибиотики. Антибиотики – это натуральные или искусственно синтезированные вещества, которые обладают способностью разрушать бактерии или же прерывать процесс их размножения (деления), тем самым, способствуя их выведению из организма больного человека.
Проблема заключается в том, что различные бактерии чувствительны к различным антибиотикам. Так, например, первый антибиотик может уничтожать один тип бактерий, при этом, не оказывая абсолютно никакого действия на другие. В то же время, второй антибиотик может быть эффективным против других типов бактерий и так далее. Если после выявления признаков инфекции начать назначать пациенту антибиотики, к которым возбудитель инфекции не чувствителен, никакого эффекта от такого лечения не будет (бактерии продолжат размножаться в организме человека, а заболевание будет прогрессировать). Антибиотикограмма позволяет определить, к какому именно антибиотику чувствителен конкретный возбудитель, вызвавший заболевание у конкретного пациента, что позволяет врачу подобрать максимально эффективное лечение.
На наличие бактериальной инфекции может указывать:
- повышение температуры тела (иногда до 39 – 40 градусов и выше);
- кашель;
- общая слабость;
- повышенная утомляемость;
- боли в мышцах;
- снижение аппетита;
- наличие гнойных выделений (из горла, половых путей, раны);
- лабораторные признаки инфекции (повышение в крови уровня лейкоцитов – клеток иммунной системы) и так далее.
Показаниями к антибиотикограмме могут быть:
- инфекции дыхательных путей;
- инфекции желудочно-кишечного тракта;
- мочеполовые инфекции;
- системные инфекции;
- инфицирование крови;
- раневые инфекции;
- инфекции глаз;
- ушные инфекции;
- кожные инфекции;
- инфекционные заболевания внутренних органов (печени, почек, легких, сердца, головного мозга) и так далее.
Для проведения антибиотикограммы могут быть использованы:
- кровь;
- мокрота;
- моча;
- каловые массы;
- сперма;
- спинномозговая жидкость;
- мазки со слизистых оболочек;
- участки омертвевших тканей;
- гнойные выделения и так далее.
Чтобы исследование было информативным, нужно соблюдать ряд правил и рекомендаций относительно забора биологического материала.
При заборе материала для антибиотикограммы следует:
- Строго соблюдать условия стерильности. Забор материала должен проводиться в стерильных условиях и стерильными (обеззараженными) инструментами. Любой контакт биологического материала с посторонними предметами (в том числе с руками медсестры) или с воздухом из окружающей среды может исказить результаты антибиотикограммы. Дело в том, что в окружающем нас воздухе и абсолютно на всех окружающих предметах имеется множество различных бактерий. При контакте с исследуемым материалом они непременно попадут в него, вследствие чего во время проведения исследования могут быть выявлены врачом-лаборантом даже в том случае, если изначально материал (кровь, моча и так далее) был стерилен и не содержал возбудителей инфекции. Это приведет к ложноположительному результату исследования и может стать причиной ненужного или неэффективного лечения.
- Производить забор материала до начала лечения антибиотиками. Как было сказано ранее, целью антибиотикограммы является определить чувствительность бактерий к определенным антибиотикам. Если материал для исследования будет набран после того как пациент начнет получать антибиотики, рост и активность бактерий могут значительно снизиться (из-за антибактериального действия принимаемых препаратов), вследствие чего провести исследование не получится. Следовательно, забор материала рекомендуется проводить до назначения какого-либо антибиотика. Исключением могут быть случаи, когда на фоне длительного лечения антибиотиками состояние пациента не улучшается, что может свидетельствовать об устойчивости возбудителя инфекции к используемым препаратам. В подобных ситуациях забор материала можно проводить даже на фоне лечения антибиотиками.
Предварительно определив место укола, медсестра 2 раза обрабатывает кожу в данной области 70% раствором спирта. Это позволяет уничтожить большинство имеющихся на коже бактерий, тем самым, предотвратив их попадание в иглу в момент забора анализа. После этого она распаковывает стерильный одноразовый шпиц и прокалывает кожу в обработанной области, стараясь не касаться иглой других участков кожи или каких-либо поверхностей. Попав в вену, медсестра набирает в шприц несколько миллилитров крови, после чего удаляет иглу из вены (на место прокола при этом прикладывается ватный шарик, смоченный в спирте). Отсоединив иглу, медсестра осторожно переливает набранный материал в специальную стерильную пробирку и герметично закрывает ее пробкой или крышечкой, после чего направляет в лабораторию для дальнейшего исследования.
Мокрота – это густые, слизистые выделения из дыхательных путей пациента, которые появляются при наличии некоторых инфекционных и неинфекционных заболеваний. Иногда мокрота может выделяться одновременно с кашлем.
Сложность забора мокроты заключается в том, что при прохождении через ротовую полость больного (например, при кашле) она покрывается множеством бактерий, которые присутствуют во рту у всех людей, однако обычно не вызывают развития каких-либо заболеваний. При проведении исследования данные бактерии могут затруднить оценку результатов. Чтобы это предотвратить, накануне вечером и утром перед сдачей анализа пациенту следует тщательно (в течение 3 минут) почистить зубы. Непосредственно перед забором материала ему следует 2 – 3 раза прополоскать рот теплой кипяченой водой, что позволит удалить часть бактерий с поверхности слизистых оболочек ротовой полости, тем самым, снизив вероятность их попадания в биоматериал.
Забор материала проводится в стерильную баночку (плевательницу), которую следует брать в лаборатории. Крышку банки следует открывать непосредственно перед забором материала. Во время очередного приступа кашля отделившуюся мокроту следует как можно скорее выплюнуть в баночку, стараясь не держать ее во рту слишком долго (при возможности ее следует откашливать прямо в плевательницу). Сразу после этого следует закрыть банку крышкой и отнести ее в лабораторию. При заборе материала баночку следует держать только за боковые поверхности или снизу. Запрещается касаться пальцами внутренней поверхности баночки (которая стерильна), а также ее краев (когда она открыта), чтобы бактерии с пальцев рук не попали в исследуемый материал.
Если пациент находится в больнице и по тем или иным причинам не может самостоятельно откашливать мокроту, она может быть получена при помощи специального исследования – бронхоскопии. Суть его заключается в следующем. В стерильных условиях врач вводит в дыхательные пути пациента специальную стерильную трубку, оснащенную видеокамерой или другой оптической системой. Через эту трубку производится забор мокроты, которая затем также помещается в стерильную посуду и направляется на исследование.
Забор мочи производится в стерильную посуду (баночку), которую также следует брать в лаборатории. Набирать мочу лучше всего утром, так как в мочевом пузыре собирается вся ночная моча, и вероятность обнаружения бактерий в ней повышена. Накануне перед забором материала пациенту следует выполнить туалет половых органов и промежности, используя при этом гигиенические средства (мыло, гель для душа).
Проснувшись утром, пациенту следует еще раз протереть или промыть половые органы теплой кипяченой водой (без использования мыла или других гигиенических средств). Это позволит удалить бактерии, которые непременно там появятся за ночь. Только после этого можно приступать к забору анализа. Первую порцию мочи (первые 2 секунды от начала мочеиспускания) следует пропустить, так как в ней могут содержаться бактерии из мочеполовых путей. После этого следует подставить под струю мочи открытую стерильную баночку и набрать в нее около 100 мл материала. Затем баночку следует немедленно закрыть крышкой и доставить в лабораторию. Касаться внутренней поверхности или краев баночки также запрещается.
Проводить процедуру можно как в домашних условиях, так и в поликлинике или в больнице. Для забора каловых масс также нужно взять в лаборатории специальный стерильный контейнер, к которому иногда может прилагаться стерильная палочка.
Подготовка к забору кала включает:
- Гигиену промежности и анальной области. Перед забором материала следует выполнить гигиенические мероприятия, используя мыло или гель для душа. В конце следует тщательно смыть гигиеническое средство с кожи и анальной области большим количеством теплой воды, так как его попадание в каловые массы может исказить результаты исследования.
- Опорожнение мочевого пузыря. Акт дефекации в норме сопровождается и мочеиспусканием. Однако если в каловые массы попадет моча, это может исказить результаты исследования (например, содержащиеся в моче бактерии могут попасть в набранный материал).
Непосредственно перед началом дефекации следует разместить под анальным отверстием пластиковый пакет или контейнер, в который следует опорожнить кишечник. Затем, надев резиновые перчатки, следует набрать в стерильный контейнер около 20 – 50 грамм каловых масс, используя при этом стерильную палочку, выданную в лаборатории (если ее нет, можно использовать стерильные ушные палочки или стерильный бинт, который следует намотать на любую палочку в несколько слоев).
После забора материала закрытую коробочку следует как можно скорее доставить в лабораторию.
Спинномозговая жидкость (СМЖ) располагается в находящемся в позвоночнике спинномозговом канале и омывает головной и спинной мозг. В норме она стерильна (не содержит бактерий). Чтобы набрать СМЖ для исследования, следует выполнить так называемую спинальную пункцию. Делать это должен только опытный специалист (реаниматолог, инфекционист, невролог) и только в условиях стационара.
Суть процедуры заключается в следующем. Пациент оголяет верхнюю часть тела, после чего ложится на бок или садится на стул задом наперед, опираясь локтями о спинку стула. При этом врач попросит его как можно сильнее согнуть спину, что облегчит выполнение процедуры. После этого, надев стерильные перчатки и маску, врач несколько раз обрабатывает кожу пациента в поясничной области спиртовым раствором, чтобы уничтожить все имеющиеся там бактерии. Затем, используя тонкую и длинную иглу, врач прокалывает кожу и мягкие ткани, проводя иглу между двумя соседними позвонками и вводя ее в спинномозговой канал. Как только игла попадет в данный канал, по ней начнет выделяться спинномозговая жидкость (выделяется она медленно, примерно по 1 капле в секунду). Подставив под конец иглы стерильную пробирку, врач набирает в нее около 2 мл жидкости, после чего закрывает ее стерильной пробкой и направляет в лабораторию. Затем игла извлекается, а на место прокола накладывается стерильная повязка.
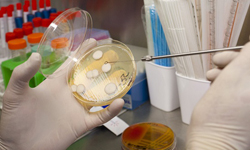
Когда колонии бактерий станут достаточно большими, врач исследует их различными методами (под микроскопом, с помощью химических реакций и так далее), что позволяет точно определить вид, тип и род возбудителя инфекции, тем самым, подтвердив диагноз.
Только когда вид возбудителя инфекции установлен, можно приступать к определению его чувствительности к различным антибиотикам (то есть, непосредственно к антибиотикограмме).

Для выполнения антибиотикограммы используются:
- Чашки Петри – плоские стеклянные баночки с высокими краями, которые могут закрываться стеклянными крышками.
- Питательные среды – питательны среды наносятся на дно чашек Петри в стерильных условиях.
- Антибиотики – различные виды антибактериальных препаратов в виде маленьких дисков.
- Инкубатор – создает оптимальные условия (температуру, влажность и так далее) для роста бактерий.
Техника выполнения антибиотикограммы заключается в следующем. Полученные в результате посева патогенные микроорганизмы, которые нужно исследовать, засеваются на питательные среды в чашки Петри. Затем врач устанавливает на дно чашки несколько маленьких бумажных дисков, пропитанных различными антибиотиками. Диски должны располагаться на определенном расстоянии друг от друга. При необходимости для проведения исследования могут быть использованы две, три или более чашек Петри, в каждой из которых будут находиться разные антибиотики. Затем чашки накрываются стеклянными крышками и помещаются в инкубатор на несколько часов или суток. После их извлечения врач оценивает результаты.
Суть антибиотикограммы заключается в следующем. Помещенные на питательную среду бактерии сразу же начинают размножаться, в результате чего в норме они должны будут заполнить дно чашки Петри через определенное время. Растущие колонии бактерий при этом можно будет заметить невооруженным глазом. Если вместе с бактериями на дно чашки помести антибактериальные препараты, это может нарушить процесс роста бактерий, что также будет видно при оценке результатов.
Если содержащийся в диске антибиотик эффективен против данной бактерии, он будет проникать в питательную среду, подавляя рост и размножение возбудителей в определенном радиусе вокруг себя (то есть, вокруг него бактерии расти не будут). Если же антибиотик неэффективен против данных бактерий, они будут свободно расти в непосредственной близости от диска.
Оценка результатов антибиотикограммы проводится следующим образом. Через несколько дней пребывания бактерий в инкубаторе врач извлекает чашки Петри и оценивает их визуально. Те антибиотики, вокруг которых колонии бактерий не растут, считаются эффективными, а те, вокруг которых растут – неэффективными.
Результат исследования распечатывается на бумаге в виде таблицы, в первом столбике которой указывается название антибиотика, а во втором – его эффективность, обозначающаяся английскими буквами S, R или I.
Результаты антибиотикограммы могут быть следующими:
- «S» (sensitive – чувствительный). Бактерия чувствительна к данному антибиотику. Его следует применять в качестве основного препарата для лечения данной инфекции.
- «R» (resistant – резистентный, устойчивый). Бактерия не чувствительна к данному антибиотику. Его применение не даст никаких положительных результатов при лечении данной инфекции.
- «I» (intermediate – промежуточный). Рост бактерий вокруг диска с антибиотиком подавлен, однако лишь частично (в меньшей степени, чем вокруг антибиотиков, к которым бактерия чувствительна). Данный препарат может быть использован для лечения инфекции в особых случаях (например, если в лечебном учреждении нет антибиотиков, к которым бактерия чувствительна, а также, если у пациента имеется аллергия на необходимые антибиотики), однако доза и длительность лечения должны быть увеличены.
Чтобы записаться на прием к врачу или диагностику, Вам достаточно позвонить по единому номеру телефона
+7 495 488-20-52 в Москве
+7 812 416-38-96 в Санкт-Петербурге
Оператор Вас выслушает и перенаправит звонок в нужную клинику, либо примет заказ на запись к необходимому Вам специалисту.
Название лечебного учреждения (лаборатории)
источник