Научно обосновано наличие трех форм болезни относительно тяжести течения: легкая, тяжелая и средняя. Поражаются почечные чашечки и(или) мочеточник – зависит только от варианта развития пиелоэктазии (правой почки либо левой). При быстром развитии заболевания такие проблемы обнаруживается довольно часто.
Почечная пиелоэктазия возникает либо при попадании мочи назад в почку (встречается при патологическом оттоке из мочевого пузыря), либо при нарушении выведения моче из лоханки. Существует классификация причин, при которых возможно развитие вышеописанных патологических процессов:
- Динамические приобретенные. Включают развитие опухоли простаты и уретры, инфекционные процессы, сужение уретры, гормональные изменения, воспаление почек. Эти болезни также способствуют значительному увеличению объемов выделяемой ежедневно мочи.
- Органические приобретенные. При этом мочеточник суживается, вследствие травматического либо воспалительного характера его повреждения (опущение почек, воспаление мочеточника, опухоль мочевыделительной системы или близлежащих органов, а также мочекаменная болезнь).
- Органические врожденные. Это аномалии, наблюдающиеся при развитии почек, мочеточника и стенок верхних мочевыделительных путей.
- Динамические врожденные. Представляют собой сдавления отдельных участков уретры, фимоз и нейрогенные характер нарушений при мочеиспускании.
Непосредственно пиелоэктазия чаще всего носит бессимптомный характер течения. Однако могут наблюдаться некоторые признаки основного заболевания, ставшего причиной или последствием расширения почечной лоханки. Образующийся при этом застой мочи может достаточно часто провоцировать процесс склерозирования почки, включающий некроз мочепродуцирующей ткани, а также атрофию почечной ткани, пиелонефрит и функциональную недостаточность почек.
Пиелоэктазия не редко сопровождается следующими патологиями:
- Уретроцеле. Характеризуется вздутием мочеточника в виде пузыря в месте его впадения в мочевой пузырь. При этом выходное отверстие всегда находится в сдавленном состоянии. Патологическая
- Пиелоэктазия почкиполость в области просвета мочевика может наблюдаться при УЗИ. Достаточно часто одновременно выявляется пиелоэктазия.
- Эктопия мочеточника. Это впадение мочеточника в уретру у мужчин, либо во влагалище у женщин. Сопровождается удвоением и пиелоэктазией правой почки (чуть реже левой).
- Поражение клапанов в структуре задней уретры у мужчин. Также проводится УЗИ, позволяющее обнаружить пиелоэктазия обеих почек и расширение мочеточников.
- Пузырно-мочеточниковый рефлюкс. Характеризуется процессом обратного тока мочи из мочевика в почку. Заболевание сопровождается особыми нарушениями в строении почечной лоханки, которые наблюдаются при неоднократном УЗИ.
- Мегауретер. Быстро нарастающее увеличение мочеточника. Среди причин выделяют высокое давление внутри мочевого пузыря, сужение мочеточника (нижних отделов) и пузырно-мочеточниковый рефлюкс.
В медицинской практике, зачастую, проявления пиелоэктазии почки обнаруживаются у ребенка еще в утробе матери. Это обнаруживается при плановом УЗИ беременных. Замечено, что мальчики болеют значительно чаще маленьких представительниц противоположного пола. По статистике именно врожденное расширение лоханки регистрируется чаще других.
Изредка похожие патологии развиваются в период активного роста всех внутренних органов малыша. Как было сказано выше, детская пиелоэктазия чаще всего носит врожденный характер. У взрослых же данное заболевание провоцируется перекрытием одного из мочеточников камнем. Исходя из этого, следует сделать вывод: периодически контроль УЗИ должен проводиться в обязательном порядке, независимо от варианта течения мочекаменной болезни.
Данное диагностическое обследование позволяет выявлять статичность размеров лоханки после мочеиспускания и до него. Также контролируется динамика возможных увеличений размеров за весь год. При необходимости возможно использование урографии и цистографии. Эти процедуры достаточно актуальны, так как заболевания постоянно изменяется, и методики его диагностирования должны постоянно совершенствоваться.
При пиелоэктазии обеих почек всегда наблюдается тяжелое, затяжное течение и частые рецидивы даже после полного излечения.
Методика лечения определяется исключительно нефрологом на основании полученных результатов после проведения всех необходимых обследований. Основной целью лечения считается устранение первопричины недуга. Причем врожденные аномалии устраняются только хирургическим путем.
Правильная профилактика при пиелоэктазии – залог успеха всего лечения. Она предполагает соблюдений всех указаний врача при беременности, а также ограничение жидкости и своевременное и полноценное лечение патологий мочевика.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
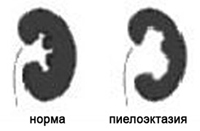
Различные заболевания мочеполовой системы являются частым явлением в современной медицинской практике. Нередко среди них встречается и такая патология как пиелоэктазия – расширение почечных лоханок либо полостей, сопровождающееся затруднением оттока мочи из почек. Лоханка – это место, где моча собирается из почек и следует в мочеточники. Термин «пиелоэктазия» произошел от двух слов «pyelos» и «ectasia», что в переводе с греческого языка означает «лоханка» и «расширение». Согласно данным статистики мальчики страдают от данного недуга в 3 — 5 раз чаще, нежели девочки.
Существует несколько классификаций данного состояния. Согласно одной из них данный недуг может быть:
- односторонним: поражению подвергается левая или правая лоханка;
- двусторонним: поражены обе лоханки.
По степени тяжести различают:
- легкую форму;
- среднюю форму;
- тяжелую форму.
Если наряду с лоханками наблюдается расширение чашечки, тогда речь идет о гидронефротической трансформации почек. Данное явление именуют также пиелокаликоэктазией. При одновременном расширении мочеточника на лицо уретеропиелоэктазия или уретерогидронефроз.
Существует четыре группы причин, которые могут привести к развитию данного заболевания.
1.Врожденные динамические:
- стеноз (стеснение) наружного отверстия уретры;
- выраженный фимоз (сужение крайней плоти, которое не позволяет полностью раскрыть головку полового члена);
- клапаны и стриктуры (органические сужения) уретры;
- нейрогенная дисфункция мочевого пузыря (различные нарушения процесса мочеиспускания, возникающие вследствие неврологических патологий).
2.Приобретенные динамические:
- гормональные изменения;
- заболевания со значительным увеличением количества мочи (сахарный диабет и др.);
- воспалительные патологии почек;
- инфекционные процессы с выраженной интоксикацией;
- опухоли простаты или уретры;
- сужение уретры травматического и воспалительного характера;
- доброкачественная аденома (опухоль) простаты.
3.Врожденные органические:
- аномалии развития почек, которые приводят к сдавливанию мочеточника;
- аномалии развития стенки верхних мочевых путей;
- аномалии развития мочеточника;
- изменения, вызванные кровеносными сосудами, которые находятся в тесной взаимосвязи с верхними мочевыми путями.
4.Приобретенные органические:
- воспаление мочеточника и окружающих тканей;
- опухоли мочеполовой системы;
- злокачественные или доброкачественные новообразования соседних органов;
- нефроптоз (опущение почки);
- мочекаменная болезнь;
- болезнь Ормонда (прогрессирующее сдавливание рубцовой тканью одного либо обоих мочеточников вплоть до полного закрытия их просвета);
- воспалительные и травматические сужения мочеточника.
Чаще всего данный недуг протекает бессимптомно. Больного беспокоят признаки основной патологии, которая стала причиной развития пиелоэктазии. Кроме этого о себе могут дать знать признаки инфекционно-воспалительного процесса, который развивается в результате длительного застоя мочи в лоханке.
- при проведении УЗИ (ультразвукового исследования) наблюдается изменение размеров лоханки как до, так и после мочеиспускания;
- размеры лоханки достигают либо превышают 7 мм;
- размеры лоханки изменились в течение года.
- снижение функций почек;
- пиелонефрит (воспаление почки);
- атрофия (уменьшение размеров) почечной ткани;
- склероз почки (состояние, сопровождающееся отмиранием почечной мочепроизводящей ткани).
1. Эктопия мочеточника – впадение мочеточника во влагалище у девочек либо в уретру у мальчиков. В большинстве случаев наблюдается при удвоениях почки;
2. Гидронефроз – характеризуется резким расширением лоханки без расширения мочеточника. Возникает из-за наличия препятствия в области лоханочно-мочеточникового перехода;
3. Мегауретер – резкое расширение мочеточника, которое может возникнуть вследствие сужения данного органа либо на фоне высокого давления в мочевом пузыре. Существуют и другие причины развития данного патологического состояния;
4. Пузырно-мочеточниковый рефлюкс – обратный поток мочи из мочевого пузыря в почку. Характеризуется явными изменениями размеров лоханки;
5. Клапаны задней уретры у мальчиков – при ультразвуковом исследовании удается обнаружить расширение обоих мочеточников;
6. Уретероцеле – мочеточник при впадении в мочевой пузырь раздут в виде пузырька. При этом отмечается сужение его выходного отверстия. При исследовании удается обнаружить дополнительную полость, которая располагается в просвете мочевого пузыря.
Если по результатам УЗИ у взрослого или ребенка обнаруживается пиелоэктазия, то следует обращаться к врачу-нефрологу (записаться) или урологу (записаться), в сферу профессиональной компетенции которых входит диагностика и лечение заболеваний органов мочевыделительной системы. В случае, когда речь идет о взрослом человеке, то обращаться нужно ко взрослому урологу или нефрологу. Если же речь идет о ребенке, то обращаться необходимо к детскому урологу или нефрологу. В крайнем случае, если попасть ни к урологу, ни к нефрологу по каким-либо причинам невозможно, то следует обращаться к врачу-хирургу (записаться).
Все вышеперечисленные лабораторные анализы позволяют судить о функциональной активности почек, то есть позволяют врачу понять, работает ли орган нормально, несмотря на расширение лоханок, или уже имеются нарушения в его функционировании. Если анализы в норме, то несмотря на расширение лоханок, компенсаторные возможности организма еще не истощены, и почки работают нормально. В таком случае при своевременном лечении почки совершенно не пострадают, и после терапии их размер придет к норме. Но если анализы оказываются не в норме, то это свидетельствует о том, что почки уже не справляются с нагрузкой, и в таком случае после даже правильного лечения могут фиксироваться остаточные явления или медленно развиваться различные заболевания.
Если по результатам анализов мочи выявлен воспалительный процесс, то дополнительно для выявления микроба-возбудителя инфекции назначается бактериологический посев мочи (записаться).
Далее для выяснения состояния почки и уточнения мест сужения мочевыводящих путей назначается рентгенологические исследование с контрастом – либо экскреторная урография (записаться), либо ретроградная уретеропиелография. Оба исследования обладают высокой информативностью, поэтому на практике обычно назначается только какое-либо одно, причем выбор осуществляется в зависимости от возможностей медицинского учреждения. Если данных урографии или уретеропиелографии оказалось недостаточно, то дополнительно может быть назначена томография (компьютерная или магнитно-резонансная).
Далее, если по результатам рентгеновского исследования с контрастом выявлено сужение или патология мочеточников, то для изучения их состояния, уточнения места и причины сужения, а также оценки состояния тканей в области соединения лоханки с мочеточником, врач назначает эндолюминальную эхографию (записаться).
Если же по результатам первичных лабораторных анализов выявлено нарушение функций почек, то для оценки кровотока в органе врач назначает допплерографию (записаться), ангиографию (записаться), нефросцинтиграфию (записаться) или реноангиографию.
Если проведенные вышеуказанные исследования не позволили выявить причин пиелоэктазии, то врач назначает эндоскопические исследования, такие, как уретроскопия, цистоскопия, уретероскопия, нефроскопия, позволяющие, так сказать, собственным глазом через специальное приспособление рассмотреть почки, мочевой пузырь и мочеточники изнутри.
От данной патологии можно избавиться только в том случае, если пациенту будет прописан адекватный курс терапии. Нередко заболевание исчезает и самостоятельно вследствие дозревания тех или иных органов мочеполовой системы ребенка. Бывают и такие случаи, когда не обходится без оперативного вмешательства. Операцию проводят в 25 — 40% случаев.
Особое внимание уделяют и профилактике развития воспалительных процессов. Что касается оперативных вмешательств, то их проводят эндоскопическими методами, т.е. с использованием миниатюрных инструментов, которые вводят через мочеиспускательный канал. В ходе таких операций удается устранить препятствие либо пузырно-мочеточниковый рефлюкс.
- своевременное лечение различных заболеваний мочеполовой системы;
- отказ от приема большого количества жидкости в случае, если мочевыделительная система не успевает ее вывести;
- четкое соблюдение всех правил здорового образа жизни при беременности.
Автор: Пашков М.К. Координатор проекта по контенту.
источник
Пиелоэктазия почек – это патологическое состояние органа мочевыделительной системы, при котором происходит увеличение лоханки в размерах. Подобное состояние можно встретить у новорожденного и взрослого человека. Наиболее часто пиелоэктазии подвержены мальчики и мужчины в силу физиологических особенностей строения органов мочеполовой системы.
Что представляет собой данная патология? Каковы ее особенности, разновидности и что делать с таким диагнозом более подробно рассмотрено далее.
Почки – это главный орган мочевыделительной системы, который отвечает за выведение вредных соединений из организма, является фильтром. Почечная лоханка – это совокупность объединенных почечных чашек, в которых происходит скопление мочи, которая впоследствии выводится из организма через мочеточник. И здесь у многих возникает вопрос — а что это такое пиелоэктазия почек?
Пиелоэктазия – это расширение лоханки, которое диагностируется вследствие инфекционного поражения почек, аномального строения почки и т. д.
Врожденные причины, формируются в период внутриутробного развития:
- сужение просвета, клапанов или самого мочеиспускательного канала;
- сужение крайней плоти у мальчиков, что не дает возможности полностью произвести оголение головки пениса;
- неврологические заболевания, на фоне которых формируются нарушения процесса мочеиспускания;
- патологическое строение почек;
- защемление уретры;
- нарушения в процессе формирования и развития стенок органов мочеиспускательного канала;
- аномальное строение уретры;
- слабость брюшной стенки;
- нарушение работы кровеносной системы.
Приобретенные факторы:
- гормональный дисбаланс;
- рост объема урины на фоне заболеваний эндокринной системы;
- воспаление органов мочевыделительной системы;
- инфекционные заболевания почек и других органов, которые сопровождаются отравлением организма и увеличением нагрузки на мочевыделительную систему;
- травмы органов малого таза;
- опухолевые образования органов мочеполовой системы;
- нефроптоз;
- скопление солей и образование камней в органах мочевыделительной системы;
- болезни, приводящие к уменьшению просвета уретры.
В зависимости от источника развития патологического строения почек выделяют две формы: приобретенную и врожденную. Врожденная патология развивается на фоне внутриутробных сбоев в развитии плода. Приобретенная патология развивается в старшем возрасте при механическом повреждении внутренних органов малого таза, развитии инфекций и воспалений в организме и образованиях, препятствующих оттоку урины.
В зависимости от локализации патологии выделяют:
- пиелоэктазия правой почки;
- пиелоэктазия левой почки;
- пиелоэктазия обеих почек.
Любая форма заболевания, развиваясь, проходит три стадии: умеренная, средняя и тяжелая. Умеренная и средняя пиелоэктазия не требуют лечения, однако необходимо регулярное наблюдение у уролога. Тяжелая форма протекания требует оперативного разрешения, так как застой мочи приводит к нарушению работы всей мочевыделительной системы и может стать причиной гидронефроза почки.
Во взрослом возрасте опасность несет также двухсторонняя пиелоэктазия средней степени тяжести. Связано это с поражением сразу двух органов, что может привести к нарушению работы выделительной системы, оказывать негативное влияние на общее состояние человека и работу всех органов и систем.
Левосторонняя и правостороння пиелоэктазия при умеренной и средней степени тяжести развиваются бессимптомно, что усложняет процесс диагностики. Двусторонняя пиелоэктазия может сопровождаться более выраженной симптоматической картиной.
- Постепенное разрушение тканей почки характеризуется увеличением в объеме соединительной ткани.
- Снижение объема и нарушение оттока урины приводит к постепенному скоплению вредных веществ и соединений.
- Воспаление почек развивается на фоне нарушения оттока мочи, накопления продуктов распада и снижения сопротивляемости иммунных сил организма.
- Снижение или полное расстройство функционирования почек.
Проявления пиелоэктазии у взрослых:
- Эктопия уретры — нарушение строения мочевыводящих путей, при котором мочеточник имеет выход в уретру у мужчин и во влагалище у женщин.
- Уретроцеле – сдавливание уретры и сужение его отверстия.
- Нарушение работы клапанов уретры.
- Мочеточниково-пузырчатый рефлюкс характеризуется забросом мочи в почку при наличии препятствий на пути ее оттока.
- Мегауретер развивается на фоне уретроцеле, при котором повышается давление мочевого пузыря.
Патологию почек можно диагностировать только на ультразвуковом исследовании, которое покажет расширение лоханок. Данный метод также позволяет определить размеры, препятствия, воспаления и новообразования в мочевыделительной системы, которые привели к нарушению оттока мочи.
Если, пиелоэктазия почек вызвана воспалением или инфекций больному необходимо пройти полное обследование, которое включает:
- Экскреторную урографию является разновидностью рентгенодиагностики с введением контраста (урографина)в локтевую вену. Урографин быстро всасываясь, накапливается в моче через 5 минут после его введения. Обволакивающий эффект контраста позволяет тщательно изучить состояние и функции мочевыделительной системы.
- Цистографию – разновидность эндоскопического исследования, при котором через мочевыводящие пути в мочевой пузырь вводится зонд, оснащенный видеокамерой. Данный метод позволяет изучить стенки и состояние мочевого пузыря.
- Радиоизотопное сканирование – метод исследования позволяющий определить злокачественные новообразования, метастазы. Также проводится перед проведением оперативного вмешательства. Для этого больному вводится специальное вещество, которое скапливается в онкологических образованиях.
Пиелоэктазия почки в зависимости от степени поражения, локализации и нарушения работы мочевыделительной системы может требовать консервативного медикаментозного лечения, оперативного вмешательства или метод выжидания.
Так, если пиелоэктазия почек обнаружена у новорожденного или у детей младшего возраста уролог предлагает подождать, при этом проходит регулярный осмотр и ультразвуковое исследование. Данная тактика также применима у взрослого при первой степени заболевания.
При патологии, вызванной инфекциями или воспалениями необходимо пройти курс консервативного лечения с использованием антибактериальной терапии. Параллельно с антибиотиками назначаются иммуностимуляторы и витаминно-минеральный комплекс, который необходим для поддержания иммунитета и повышения его сопротивляемости. Обязательно также лечение пиелоэктазии дополняют пробиотиками для восстановления и поддержания микрофлоры кишечника при разрушительном воздействии антибиотиков.
Если к расширению лоханки привело повышенное давление в мочевом пузыре уролог рекомендует использовать миотропные спазмолитики. Их действие проявляется в расслаблении мышц органов мочевыделительной системы.
При образовании камней в почках или других органах, которые затрудняют отток урины, лечение направлено на их дробление и выведение из организма (Канефрон, Фитолизин и другие).
В случаях, когда консервативная терапия не приносит желаемых результатов, уролог направляет больного на консультацию к хирургу урологического профиля о решение вопроса по проведению операции. Если принято решение о хирургическом вмешательстве необходимо пройти тщательную предоперационную диагностику, которая позволяет изучить общее состояние больного и работоспособность мочевыделительной системы. Для этого больному необходимо сдать общий анализ крови, мочи, пройти УЗИ-диагностику и при необходимости ряд других исследований.
Кроме этого пиелоэктазия почки подлежит оперативному разрешению, если вызвана сужением мочеточника и динамическим увеличением лоханки.
В процессе лечения и некоторое время после него больному следует соблюдать диету. Суть диетического питания заключается в снижении употребления белковой пищи до 60 г/сутки. Объем белка в рационе питания компенсируется увеличением объема жиров и углеводов.
Также необходимо снизить объемы соли, консервированной и жареной пищи, макаронных изделий, шоколада, грибов. Вместо них рекомендуются нежирные сорта мяса, рыбы, овощи, фрукты. Готовить продукты следует на пару или отваривать.
При двустороннем поражении почек следует контролировать объем жидкости: 30 мл/кг веса.
Пиелоэктазия справа и слева – это патологическое состояние почечно-лоханочной системы, при котором отмечается увеличение лоханки в размерах. Возникает подобное состояние на фоне врожденных и приобретенных факторов. В детском возрасте необходима выжидательная тактика. Почки у взрослых сложнее подлежат восстановлению, поэтому для терапии используется медикаментозная терапия, при отсутствии эффектом – операция.
источник
Пиелоэктазия — это патология, проявляющаяся чрезмерным расширением почечной лоханки и чашечек. Заболевание встречается у лиц мужского и женского пола. Часто его выявляют у новорожденных и детей до 7 лет, в связи с чем принято различать врожденную и приобретенную форму недуга.
Благодаря возможности проведения инструментальных исследований расширение лоханки у плода можно обнаружить еще в период беременности. Поэтому при выявлении у новорожденных ее обычно относят к аномалиям развития, причем иногда — генетически обусловленным. У некоторых детей к моменту родов эта болезнь исчезает самопроизвольно.
К причинам пиелоэктазии у детей более старшего возраста относят интенсивный рост организма, при котором возможны структурные изменения в органах. У взрослых возникновение такого заболевания связывают со сдавливанием или перекрытием просвета мочеточников, например, камнями или опухолями.
Факторами, которые способствуют развитию недуга, также служат:
- отклонение положения и хода мочеточников;
- перекрытие просвета самой лоханки;
- трудности прохождения мочи через мочевой пузырь и уретру;
- нейромышечные нарушения и др.
Некоторое время проявления пиелоэктазии могут отсутствовать, и патологические изменения обнаруживаются только с помощью инструментальных исследований. У некоторых больных наблюдается снижение аппетита, отечность лица.
По мере развития патологических отклонений в организме к этим симптомам пиелоэктазии присоединяются ноющие болезненные ощущения в зоне поясницы и нарушения мочеиспускания. В редких случаях возможен подъем температуры тела, возникновение рвоты и тошноты.
Пациентов, у которых обнаружена пиелоэктазия, лечит врач-нефролог. Для исключения сопутствующих заболеваний проводятся консультации педиатра, уролога, терапевта. При необходимости выполнения оперативного лечения привлекается хирург соответствующей специализации.
Диагностика пиелоэктазии у детей начинается после обнаружения аномалии в ходе плановых обследований. У взрослых врач выясняет жалобы и проводит сбор анамнеза. Уточняется характер и время появления симптомов, наличие перенесенных операций на органах мочеполовой системы, брюшной полости. Для объективной постановки диагноза проводится клинический осмотр, назначаются анализы на пиелоэктазию, инструментальные исследования.
Распознавание заболевания ведется с применением следующих методов:
- физикального обследования — при пальпации нередко отмечают увеличение почки, умеренную болезненность пораженной области;
- общего анализа крови — выявляет лейкоцитоз, повышение СОЭ;
- общего анализа мочи — определяет наличие лейкоцитурии, протеинурии, гематурии;
- биохимического анализа крови — показывает уровень креатинина, мочевины, электролитов;
- бактериологического посева мочи — проводится при подозрении на наличие инфекции для идентификации возбудителя и определения его чувствительности к антибиотикам;
- УЗИ — позволяет оценить степень расширения чашечно-лоханочной системы, обнаружить конкременты и ценить состояние второй почки;
- экскреторной урографии — позволяет выявить расширение лоханки, определить функциональное состояние почки, обнаружить признаки обструкции мочевых путей;
- микционной цистографии — проводится при подозрении на наличие проблем отведения мочи через мочевой пузырь и уретру;
- нефросцинтиграфии — назначается в основном взрослым пациентам для оценки функциональной способности почек и мочевых путей.
Стандартная схема лечения пиелоэктазии предполагает устранение причины, вызвавшей болезнь, уменьшение размеров лоханки, устранение воспалительного процесса, восстановление функции почки. Как лечить пиелоэктазию в конкретном случае, врач решает с учетом результатов диагностики, возраста больного, наличия сопутствующих заболеваний.
Для лечения пиелоэктазии используются такие методы.
Динамическое наблюдение. Допустимо в отношении детей, при нормальной функции второй почки, отсутствии клинических признаков. Ведение больного осуществляется на протяжении нескольких месяцев с последующим комплексным обследованием.
Медикаментозная терапия. Играет вспомогательную роль при подготовке больного к операции, служит для ликвидации осложнений. Используются антибактериальные, противовоспалительные препараты, спазмолитики, анальгетики. При назначении фармпрепаратов обязательно учитываются индивидуальные противопоказания.
Хирургическое вмешательство. Показано при прогрессировании пиелоэктазии, снижении функции почки, выявлении анатомо-функциональных препятствий для оттока мочи. Выполняется в виде люмботомии, лапароскопических и трансуретральных операций. Противопоказано при тяжелом состоянии больного, нарушении свертываемости крови, сердечно-сосудистых заболеваниях в стадии декомпенсации.
Наиболее характерные осложнения при пиелоэктазии — обострения пиелонефрита, образование камней, наслоение инфекций, хроническая почечная недостаточность. Свести к минимуму риск развития осложнений можно при своевременном выявлении и адекватном лечении ранних стадий патологии.
Профилактика пиелоэктазии врожденной не разработана. Для предупреждения приобретенной пиелоэктазии необходима профилактика провоцирующих заболеваний.
источник
Пиелоэктазия почек – патологическое состояние, при котором регистрируется увеличение лоханок – полости, где скапливается моча перед выходом в мочеточники. Данное отклонение не является самостоятельным заболеванием, а считается косвенным признаком нарушения оттока мочи. Чаще всего пиелоэктазии подвержены мужчины и мальчики, это объясняется особенностью строения мужской мочевыделительной системы.
Причин, изменения в размерах почечной лоханки у взрослых довольно много. Моча в результате нарушения некоторых процессов, не может полностью продвинуться в мочеточник, что приводит к растяжению почки. Пиелоэктазия редко проходит самостоятельно и часто требует врачебного вмешательства.По степени тяжести пиелоэктазию подразделяют на несколько видов:
- Легкая. Необходимости в лечении нет, больному нужен регулярный врачебный контроль.
- Умеренная. Требуется постоянный УЗИ-мониторинг, а также медикаментозная терапия.
- Тяжелая. Необходимо хирургическое вмешательство для предотвращения опасных осложнений либо полного отказа почек.
В зависимости от факторов, влияющих на развитие патологии, пиелоэктазию почек подразделяют на врожденную и приобретенную формы. Первая диагностируется еще в процессе внутриутробного развития и возникает как на фоне нейрогенных нарушений в мочевыводящих путях, так и в результате дефектов строения мочевыделительной системы.
Приобретенная пиелоэктазия развивается после попадания в организм инфекций, на фоне гормонального сбоя, а также в результате появления новообразования (динамическое течение). Увеличение лоханки из-за стриктуры мочеточников, вызванное воспалительным процессом, причисляют к органической форме патологии.
Также в зависимости от степени поражения каждой из почек, пиелоэктазию делят на одностороннюю и двухстороннюю. Последняя чаще диагностируется в детском возрасте, у взрослых в большинстве случаев регистрируют патологию либо слева, либо справа.
Опасность пиелоэктазии в ее практически бессимптомном течении. Во взрослом возрасте заболевание чаще всего определяют в 20-40 лет на фоне уже развившихся осложнений, таких как пиелонефрит, недостаточность почечной деятельности и другие.
Высокое давление, образующееся при увеличении лоханочной полости, провоцирует сбои в работе левой почки. Расширенная лоханка становится виновником отклонений в функционировании ренин-ангиотензин-альдостероновой системы, что является предпосылкой для увеличения артериального давления.
Помимо этого на фоне пиелоэктазии значительно уменьшается синтез эритропоэтина, что ведет к снижению образования эритроцитов костным мозгом, а впоследствии к анемии. При увеличении лоханки левой почки, правая старается взять на себя функции больного органа, что становится причиной правосторонней почечной гипертрофии.
Пиелоэктазию можно заподозрить по следующим признакам:
- Гипертермия. При хроническом течении патологии температура тела может держаться на уровне 37,5° C на протяжении 14–21 дней.
- Боли. Болевой синдром при пиелоэктазии выражен неярко. Боль часто носит тупой, ноющий характер. При наличии камней в мочевыводящей системе может развиться почечная колика. Иногда пациенты связывают боль с физическими нагрузками, употреблением большого количества жидкости.
- Учащенное мочеиспускание. Обычно возникает на фоне вялотекущего воспалительного процесса.
- Рвота, тошнота. Данные симптомы часто свидетельствуют о развитии почечной недостаточности либо об обострении пиелонефрита.
- Головокружения, утомляемость, головные боли. Подобные симптомы появляются на фоне уже развившейся анемии.
- Кровь в моче. Указанный признак чаще всего регистрируется при резком уменьшении давления в лоханках либо при продвижении камней внутри мочевыводящих путей.
Пиелоэктазия прогрессирует очень медленно. Поэтому при наличии хотя бы двух из вышеперечисленных симптомов, необходимо сразу же обратиться в лечебное учреждение для полного обследования. Своевременно назначенное лечение поможет избежать серьезных осложнений.
Основным методом исследования, помогающим выявить пиелоэктазию, является УЗИ. Болезнь можно определить даже внутриутробно. На 15–20 неделе развития плода, размер лоханки не должен превышать 4 мм, на большем сроке – не более 6 мм. Если непосредственно перед родами диаметр органа превышает 7 мм, то еще не рожденному маленькому пациенту по перечисленным эхопризнакам ставят диагноз – пиелоэктазия.
Первое УЗИ новорожденному проводят, когда малышу исполнится 1 месяц. Далее, до конца первого года жизни, выполняют еще 4 исследования (3, 6, 9 и год). Если по истечении 12 месяцев пиелоэктазия регрессировала, то такое состояние считают физиологическим. Если при этом функции почек не нарушены, в лечении нет необходимости. Последующее увеличение лоханки в размерах – показание к хирургической манипуляции.
Помимо УЗИ доктор может назначить проведение следующих исследований:
- рентгенография (обзорная);
- микционная цистуретрография;
- радиоизотопная нефросцинтиография;
- экскреторная урография;
- магнитно-резонансная томография;
- спиральная КТ.
Также потребуется пройти лабораторные анализы. Необходима биохимия крови, общий анализ мочи, а также исследования урины по Зимницкому, Нечипоренко, бактериологический посев.
По результатам анализа мочи выявляют лейкоциты, бактерии, содержание солей повышено. Также для пиелоэктазии характерны высокие показатели мочевины крови, холестерина, низкий гемоглобин.
Пиелоэктазия как симптом встречается при следующих патологиях мочеполовой системы:
- Эктопия мочеточника. Данное отклонение характеризуется впадением мочеточника у девочек во влагалище, у мальчиков – в уретру.
- Гидронефроз. Развивается при появлении препятствия в лоханочно-мочеточниковой системе.
- Мегауретер. Значительное изменение объемов мочеточника в большую сторону в результате повышения давления в мочевом пузыре.
- Уретроцеле. Изменение формы мочеточника (в виде шарика) в устье. Возможно появление еще одной полости в просвете мочевого пузыря.
- Клапаны задней уретры (мальчики). На УЗИ регистрируется значительное расширение мочеточников.
- Рефлюкс (пузырно-мочеточниковый). Под указанной патологией понимают забрасывание мочи обратно в почку. Размеры лоханочной полости в таком случае значительно отличаются от нормальных.
Все перечисленные патологии требуют обязательного лечения. Терапию подобных заболеваний проводит врач-нефролог либо уролог.
В зависимости от стадии, степени тяжести заболевания, а также его первопричины тактика ведения пациентов с пиелоэктазией может быть различна. Если патология в легкой степени диагностирована у новорожденных, заранее предсказать ее течение невозможно. Такие пациенты должны регулярно обследоваться у лечащего врача для своевременного предупреждения осложнений. Более тяжелые степени пиелоэктазии требуют медикаментозного либо даже хирургического вмешательства.
Консервативное лечение пиелоэктазии наиболее эффективно при наличии процессов воспалительного характера, которые привели к увеличению лоханки. Для расслабления мышц мочевыделительной системы назначают миотропные спазмолитики. При бактериальном заражении требуется пропить курс антибиотиков для устранения возбудителя.
Для профилактики возможных рецидивов пиелоэктазии, улучшения оттока мочи назначают лекарственные средства растительного происхождения:
При отсутствии эффекта от консервативной терапии и ухудшении состояния пациента, лечащий врач решает вопрос о проведении операции. Хирургические манипуляции необходимы при сужении мочеточников, рефлюксе (забросе мочи обратно в почку), а также при гидронефрозе.
Существует несколько оперативных методик, позволяющих справиться с пиелоэктазией:
- Нефростомия. Это одна из часто применяемых процедур в экстренной хирургии. Нефростому выполняют новорожденным при расширении лоханки более 10–15 мм. Возможно применение данной методики перед проведением пластики.
- Нефрэктомия. Этот способ одновременно с удалением мочеточника назначается при полном прекращении работы органа.
- Эндохирургия. С помощью видеоэндоскопического аппарата устраняют различные патологии мочеточников, уретры, мочевого пузыря, ставшие причиной пиелоэктазии.
- Пластическая хирургия. При частичном нарушении почечных функций увеличенные лоханки иссекают, между здоровой правой почкой и пораженной левой, а также между левой почкой и мочевым пузырем образуют анастомозы, выполняют пластику мочеточника.
- Литотрипсия. Данная операция проводится при мочекаменной болезни.
Почки – один из немногих органов человеческого организма способный самостоятельно восстанавливаться. При незначительных отклонениях в работе почек, можно полностью наладить их функциональность. Для этого следует устранить имеющиеся препятствия для нормального оттока мочи. Без должного лечения жидкость застаивается в увеличенных лоханках, что повышает риск присоединения инфекции.
Чтобы предупредить пиелоэктазию почек, необходимо периодически обследоваться у уролога либо нефролога. При наличии других проблем с мочеполовой системой показано прохождение УЗИ-исследования раз в полгода. Чем раньше начато лечение выявленной патологии, тем выше вероятность полного выздоровления.
источник
Пиелоэктазия почек — патологическое анатомическое расширение почечных лоханок (pyelos (греч.) – лоханка; ectasia – расширение). Пиелоэктазия почки не является самостоятельным заболеванием, а служит лишь косвенным признаком нарушения оттока мочи из лоханки в результате какой-либо аномалии строения, инфекции, и т.д.
Пиелоэктазия у плода и новорожденного ребёнка
У детей пиелоэктазия часто бывает врождённой и связана а аномалиями развития плода. Пиелоэктазия плода обнаруживается, как правило, в результате ультразвукового обследования (УЗИ) при беременности. Диагноз пиелоэктазии плода устанавливают при обычном ультразвуковом исследовании с 16й — 20й недели беременности.
Пиелоэктазия в 3-5 раз чаще встречается у мальчиков, чем у девочек. Врожденная патология мочевыделительной системы может иметь генетическую природу или возникать в результате вредных воздействий на организм матери и плода во время беременности.
Может ли пиелоэктазия исчезнуть без операции?
Легкие формы пиелоэктазии проходят самостоятельно. У большинства новорожденных детей небольшая пиелоэктазия исчезает в результате дозревания органов мочевыделительной системы после рождения ребенка. В ряде случаев требуется консервативное лечение, и лишь тяжелые формы пиелоэктазии требуют хирургического лечения.
Степени тяжести пиелоэктазии
Выделяют пиелоэктазию первой, второй и третьей степени тяжести.
Как лечат детей с пиелоэктазией?
Лечение зависит от тяжести и причины заболевания. Дети с невыраженной и средней степенью пиелоэктазии могут наблюдаться у опытного специалиста и получать необходимое лечение, дожидаясь исчезновения или уменьшения степени пиелоэктазии.
Причины пиелоэктазии
Причина расширения лоханок почек заключается в длительном повышении давления мочи в почке из-за наличия препятствия на пути ее оттока, в результате чего происходит растягивание почечной лоханки. Нарушение оттока мочи может быть вызвано сужением мочевыводящих путей расположенных ниже лоханки, обратным забросом мочи из мочевого пузыря (пузырно-мочеточниковым рефлюксом), а также повышенным давлением в мочевом пузыре.
Наиболее частой причиной нарушения оттока мочи из лоханок является встречный обратный поток мочи из мочевого пузыря – пузырно-мочеточниковый рефлюкс. В нормальных условиях пузырно-мочеточниковому рефлюксу препятствует клапанный механизм, существующий в месте впадения мочеточника в мочевой пузырь. При рефлюксе клапан не работает и моча при сокращении мочевого пузыря поднимается обратно вверх по мочеточнику.
Причины пиелоэктазии у детей и новорожденных
- аномальное развитие плода с формированием клапана в области лоханочно-мочеточникового перехода (высокое отхождение мочеточника);
- общая слабость мышечного аппарата у новорожденного при недоношенности;
- передавливание мочеточника крупным кровеносным сосудом или другими органами при аномалиях развития у плода, а также в результате неравномерного роста органов у новорожденных и маленьких детей;
- постоянное переполнение мочевого пузыря, когда ребенок мочится очень редко и большими порциями (один из видов нейрогенной дисфункции мочевого пузыря).
П ричины пиелоэктазии у взрослых
- полная или частичная закупорка просвета мочеточника камнем (конкрементом) при мочекаменной болезни почек (почечная колика);
- перекрытие мочеточника сгустком гноя, слизи или некротизированных (отмерших) тканей при пиелонефрите и других воспалительных заболеваниях почек;
- перегиб или перкручивание мочеточника, например при опущении почки, или блуждающей почке (нефроптоз);
- избыточный прием жидкости, когда мочевыделительная система не справляется с нагрузкой ;
- инфекция мочевыделительной системы вследствие действия токсинов бактерий на гладкомышечные клетки мочеточников и лоханки (у 12,5% больных пиелонефритом происходит расширение чашечно-лоханочной системы);
- повышенное давление в мочевом пузыре, возникающее вследствие нарушения нервного снабжения мочевого пузыря (нейрогенный мочевой пузырь);
- снижение перистальтики мочеточников у лежачих больных в пожилом возрасте.
Встречается как пиелоэктазия левой или правой почки, так и пиелоэктазия обеих почек (двусторонняя пиелоэктазия). Если вместе с лоханками расширены чашечки, то говорят о пиелокаликоэктазии или гидронефротической трансформации почек. Если вместе с лоханкой расширен мочеточник, это состояние называют уретеропиелоэктазией (ureter- мочеточник), мегауретером или уретерогидронефрозом.
Чем опасна пиелоэктазия?
Пиелоэктазия опасна не сама по себе, а из-за причин, которыми она вызвана. Затруднение оттока мочи из почки, если его не устранить вовремя, вызывает сдавливание тканей почки и атрофию почечной ткани. В результате, происходит постепенное снижение функций почки, вплоть до её полной гибели. Кроме того, нарушение оттока мочи из почки может сопровождаться возникновением острого или хронического пиелонефрита (бактериального воспаления почки), ухудшающего ее состояние и приводящего к склерозированию почечной ткани. Поэтому, очень важно при диагнозе пиелоэктазия пройти полное обследование почек, выяснить причины возникновения пиелоэктазии и вовремя их устранить.
Какие методы диагностики применяются при пиелоэктазии у новорожденного?
При нерезко выраженной пиелоэктазии достаточно каждые три месяца проводить регулярные ультразвуковые обследования ребёнка. При возникновении мочевой инфекции или увеличении степени пиелоэктазии показано полное урологическое обследование, включающее радиологические методы исследований: цистографию, экскреторную (внутривенную) урографию, радиоизотопное исследование почек. Эти методы позволяют установить диагноз — определить уровень, степень и причину нарушения оттока мочи, а также назначить обоснованное лечение.
Какие диагнозы ставят на основании обследования?
Некоторые примеры часто встречающихся заболеваний сопровождающиеся пиелоэктазией:
- Гидронефроз, вызванный препятствием (обструкцией) в области лоханочно-мочеточникового перехода. Проявляется резким расширением лоханки без расширения мочеточника.
- Пузырно-мочеточниковый рефлюкс — обратный поток мочи из мочевого пузыря в почку. Проявляется значительными изменениями размеров лоханки при ультразвуковых исследованиях и даже в процессе одного исследования.
- Мегауретер – резкое расширение мочеточника может сопровождать пиелоэктазию. Причины: пузырно-мочеточниковый рефлюкс большой степени, сужение мочеточника в нижнем отделе, высокое давление в мочевом пузыре и др.
- Клапаны задней уретры у мальчиков. При УЗИ выявляется двухсторонняя пиелоэктазия, расширение мочеточников.
- Эктопия мочеточника – впадение мочеточника не в мочевой пузырь, а в уретру у мальчиков или влагалище у девочек. Часто бывает при удвоениях почки и сопровождается пиелоэктазией верхнего сегмента удвоенной почки
- Уретероцеле – мочеточник при впадении в мочевой пузырь раздут в виде пузырька, а выходное отверстие его сужено. При УЗИ видна дополнительная полость в просвете мочевого пузыря и нередко пиелоэктазия с той же стороны.
В каких случаях требуется хирургическое лечение пиелоэктазии?
В настоящее время не существует метода, позволяющего предсказать, будет ли нарастать пиелоэктазия после рождения ребенка. Вопрос о показаниях к операции решается в ходе наблюдения и обследования. В случаях выраженной пиелоэктазии, если расширение лоханок прогрессирует, и происходит снижение функции почки, бывает показано оперативное лечение. Хирургическое лечение требуется в 25-40 % случаев пиелоэктазии.
В чем заключается хирургическое лечение при пиелоэктазии?
Хирургические операции позволяют устранить препятствие или пузырно-мочеточниковый рефлюкс. Часть оперативных вмешательств может выполняться эндоскопическими методами, при помощи миниатюрных инструментов, вводимых через мочеиспускательный канал.
источник

Статистика неумолимо сообщает о том, что больше всего заболеваниям подобного типа подвержена мужская часть населения, однако женщины тоже не редко болеют различными заболеваниями почек. Мужчинам также «везёт» на хронические и тяжёлые формы.
Причина такого разграничения, безусловно, лежит в нежелании мужчин следить за своим здоровьем надлежащим образом. Часто они думают, что всё наладится, а мужчинам не пристало ходить в больницу по любым мелочам.
Однако такая халатность в многочисленных случаях выливалась в серьёзные проблемы со здоровьем. Одной из самых серьёзных и наиболее распространённых болезней почек является пилоэктазия почек.
Пилоэктазией называют процесс, проходящий в почке, вызванный внезапным расширением её лоханки. Название болезни греческого происхождения и означает этот процесс: «пилос» – лохань, а «экстазис» – растяжение.
Для того чтобы понять, что за лохань есть у почки, нужно вспомнить анатомию. Лоханка – это определённое место в почке, которое имеет выпуклую форму, внешне похожую на корыто. В этой части почки происходят процессы, связанные с высасыванием мочи из почечной чашечки в эту полость.
Всё действие напоминает перекачивание воды насосом. Если не только лоханка, но и эти чашечки расширены, имеет место диагноз пилоэкстазии. Чаще всего подобная болезнь распространена у малышей, детский организм которых ещё не полностью сформировался и подвержен различного вида болезням.
Эта болезнь имеет три стадии:
- Первая называется лёгкой. Обычно эта степень пилоэктазии не требует серьёзного лечения, так как лоханки почек увеличиваются на минимальную величину. Чтобы предотвратить дальнейшее возможное увеличение, необходимо постоянно находиться на контроле у нефролога. Посещать этого врача нужно не менее чем один раз за три месяца. Также необходимо проводить УЗИ, которое сможет выявить возможное увеличение почечных лоханок и прогрессирование болезни. У маленьких детей она случается по причине ранних родов, так как внутренние органы ребёнка ещё не успевают полностью сформироваться.
- Вторая стадия – средняя. При такой форме болезни, больному необходим постоянный УЗИ-контроль, который не позволит болезни прогрессировать. Также назначается специальное лечение. Врач анализирует причины, вызвавшие среднюю форму болезни, и прописывает необходимые препараты.
- Высокая степень пилоэктазии обусловлена быстрым и большим увеличением почки. Такое увеличение приводит к остановке правильной работы почек, а чтобы предотвратить ситуацию, необходимо срочное лечение. Почка может быть деформирована или инфицирована вследствие подобной формы болезни.
Пилоэктазия бывает как двухсторонней, так и какой-либо одной почки. Если пилоэктазии подвержена одна из почек, неважно, правая или левая, болезнь не будет сопровождаться особой симптоматикой.
Как в случае и с двухсторонней формой болезни может возникнуть застой мочи в почках, который несёт в себе различные проблемы. Например, мочепроизводящая ткань может отмереть или ткани почки атрофируются, а то и возникнет почечная недостаточность.
Пилоэктазия одной из почек обычно проявляется у ребёнка во время беременности матери или же на первом периоде жизни. Как уже говорилось во вступлении, мальчики подвергаются этой болезни чаще.
Лечение, которое назначается при выявлении двухсторонней пилоэктазии или пилоэктазии одной из почек, должно основываться на предварительных результатах ультразвукового исследования.
Причинами пилоэктазии почек, которая возникает при затруднённом оттоке мочевой жидкости, могут быть разные проблемы. Это и различные проблемы с мочеточниками, например их перегиб или различные аномалии. Также вызвать пилоэктазию почек может и банальное перенаполнение мочевого пузыря.

У взрослых причиной пиелоэктазии почек может быть и забивание мочеточника опухолями или гноем. Вызвать пилоэктазию может и чрезмерное употребление любой жидкости. Организм просто-напросто не успевает перерабатывать и выводить полученную жидкость, потому и возникает такое заболевание.
Ещё одной проблемой может быть несколько неправильная форма лоханки, которая может находиться не в самой почке, а за её границами. Инфекции, которые проникают в мочевыводительную систему, также могут негативно влиять на лоханку почки.
Одной из самых распространённых причин появления пилоэктазии у малышей бывает слабый организм матери, который допускает риск заболевания у её детей.
Первым симптомом, который уже означает, что пора «бить тревогу», является банальное увеличение почечной лоханки. Если вы замечаете, что моча подолгу застаивается в лоханке и не может нормально выйти наружу, то впоследствии могут развиться воспалительные процессы, которые приводят к циститу и прочим инфекционным болезням.
У детей нет явных симптомов пиелоэктазии почек. В основном она выявляется случайным образом, когда ребёнка направляют на ультразвуковое исследование. После проведения этой процедуры, можно с уверенностью сказать, болен ли ребёнок или же нет.
Иногда бывает и процесс «раздвижения» системы, состоящей из чашечки и лоханки, который провоцирует почечную недостаточность.

Рак почки – это очень коварное заболевания, которое требует быстрой реакции после проявления первых симптомов болезни. О признаках рака почки читайте здесь.
Многие дети, болеющие пилоэктазией, подвержены этому заболеванию с самого рождения. Плод, находящийся в материнской утробе, может получить начало к развитию болезни из-за неправильной работы мочевой системы в целом.
Так как отток мочи не может происходить нормально, то это приводит к сжиманию ткани почек, что в свою очередь чревато снижением их эффективной деятельности.

Если такой диагноз оправдывается, то врачи назначают полный комплекс лечения мочевых путей. Врач-уролог назначает специальное лечение для матери. А в дальнейшем он назначает лечение и малышу.
У плода, как и у взрослых могут наблюдаться следующие варианты болезни: пиелоэктазия правой почки, пиелоэктазия левой почки, двухсторонняя пиелоэктазия почек.
При беременности может развится пиелоэктазия правой почки, левой почки и двухсторонняя пиелоэктазия. Пилоэктазия может возникнуть в период беременности в результате таких негативных явлений:
- прижимание мочевыводительных путей другими составляющими организма или сосудами, переносящими кровь;
- прижимание мочеточника ребёнка непропорционально растущими органами в его организме;
- если у плода образовывается клапан, который мешает мочеточнику исполнять свои функции;
- вследствие плохого развития мышечной системы.
Для того чтобы эффективно побороть такую серьёзную болезнь, нужно избавиться от причины, вызвавшей пилоэктазию. Но лечить нужно не просто симптомы, а и организм в целом, таким образом, чтоб болезнь не стала запущенной или не переросла в хроническую форму.
Расширение почечной лоханки может быть вызвано камнями, образовавшимися в почках. В таком случае важным является своевременное извлечение камней из организма. Для проведения этой процедуры применяются как традиционные, так и хирургические методы.
Бактерии, попадающие в организм, а в дальнейшем и в мочу, можно обезвредить с помощью препаратов, которые основаны на травах и являются натуральными. Продуктов мочегонного характера и обилия жидкости рекомендуется избегать.
Можно ещё раз подчеркнуть, что все действия должны быть направлены не на лечение одного симптома, а на общее лечение организма, так как пилоэктазия не болезнь самостоятельного характера, а сигнал, указывающий на общие нарушения в организме.
В качестве профилактики можно привести следующие рекомендации и советы:
- В качестве вывода, можно посоветовать в любом случае, даже при самых малейших симптомах, обращаться к врачу. Здоровый организм матери обеспечит здоровое будущее и её ребёнку. Почки имеют очень сложную систему функционирования, потому нуждаются в постоянном внимании со стороны человека.
- Нужно проводить УЗИ.
- Так как болезнь носит врождённый характер, то перестраховаться можно только постоянными обследованиями беременной матери, которая должна принять меры в случае необходимости.
- Не стоит допускать переполненности почек мочой, особенно у детей, у которых от этого быстро может развиться недуг. Не допускайте переохлаждений и долгого пребывания в холодной воде.
- Делайте легкую зарядку, особенно если на работе постоянно находитесь в сидячем положении. Это позволит придать мочеточнику верное положение и снизит опасность передавливания почек со стороны скелета в случаях неверной осанки.
В качестве вывода, можно посоветовать в любом случае, даже при самых малейших симптомах, обращаться к врачу. Здоровый организм матери обеспечит здоровое будущее и её ребёнку
Не стоит пренебрегать такими казалось бы незначительными симптомами, как не полное опорожнение или дискомфорт в районе почек. Как вы относитесь к своему организму и здоровью, такой монетой отплатит и организм в свою очередь.
Не забывайте про профилактические меры и проведение эффективного лечения у опытного специалиста, в случае необходимости терапии почечных болезней, и будьте здоровы!
Что нужно делать для того, чтобы ваши почки были всегда здоровыми и никогда не болели. Смотрите полезные рекомендации по профилактике почечных заболеваниях и диетотерапии.
источник