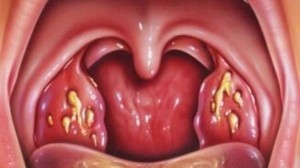
Типичные проявления заболевания сразу же заставляют задуматься о том, что это ангина. Для неё характерны боли в горле, а на миндалинах образуются белые налёты. Но этим клиника не ограничивается. Сопровождается ангина интоксикацией, достаточно сильной.
При ангине интоксикация организма проявляется следующими симптомами.
-
Лихорадка. Продолжается не больше недели. Сопровождается ознобом.
- Болевой синдром: боли в мышцах, в области поясницы, головные боли.
- Слабость, быстрая утомляемость.
- Аппетит снижается или отсутствует совсем.
- Нарушение сна.
- У детей возможна рвота, признаки воспаления мозговых оболочек.
- Увеличение регионарных лимфоузлов (в подчелюстной области).
- Дискомфорт в области сердца, боли, выраженная тахикардия. Частый пульс отмечается при высокой температуре, но может быть результатом токсического влияния на сердце (при отсутствии лихорадки). Могут выявляться изменения на ЭКГ.
- Редко, но бывает, что увеличиваются печень и селезёнка.
- Возможно, появление эритроцитов в моче.

Могут страдать почки, базальные мембраны клубочков которых также подвержены негативному влиянию продуктов жизнедеятельности стрептококка. Токсины не только сами способны вызывать интоксикацию при тонзиллите, но и способствуют образованию иммунных комплексов, которые циркулируют по кровеносным сосудам, осаждаются в почечных клубочках, повреждают их стенку и нарушают кровоток. Эти комплексы способствуют развитию тромбозов и нарушению кровообращения в почках.
Некоторые симптомы интоксикации проявляются в первые дни болезни. Но самые тяжёлые осложнения развиваются тогда, когда человек считает себя абсолютно здоровым. Чаще такие осложнения наблюдаются у людей, столкнувшихся с ангиной не в первый раз. Способен вызвать тяжёлую интоксикацию тонзиллит, имеющий хроническое течение с частыми обострениями. Не последнюю роль играют особенности генетики.

- паратонзиллита (вовлечение в воспалительный процесс тканей вокруг миндалин);
- отита (воспаление уха);
- синусита (воспалительный процесс в околоносовых пазухах);
- эндокардита (инфекционное воспаление клапанов сердца);
- заглоточного абсцесса (гнойное расплавление лимфоузлов и клетчатки заглоточного пространства);
- отёка гортани;
- флегмоны шеи (разлитое воспаление подкожной клетчатки);
- сепсиса (генерализованная инфекция);
- менингита (воспаление мозговых оболочек);
- инфекционно-токсического шока.
Чаще всего такие осложнения возникают у детей, ослабленных больных, при снижении иммунной защиты организма.
- Острая ревматическая лихорадка. Проявляется через две, иногда три недели после выздоровления. Характерно поражение сердца, суставов, наличие кожных изменений, повышение температуры тела. При поражении клапанного аппарата сердца — развиваются его пороки.
- Острый гломерулонефрит может проявляться спустя восемь, а то и десять дней от начала заболевания. Первые изменения наблюдаются при исследовании общего анализа мочи, где обнаруживается много лейкоцитов, эритроцитов, появляется белок и цилиндры.
При хроническом тонзиллите отравление токсинами стрептококка, который постоянно находится в миндалинах, в полости рта и носа (в том числе в кариозных зубах, околоносовых пазухах) может приводить к развитию: миокардиодистрофии, кардиосклерозу, порокам сердца на фоне эндокардита. Могут появляться воспалительные изменения в сосудах и тромбоэмболические осложнения.
При обычном течении ангины госпитализация не требуется. Но необходима консультация врача, который поставит диагноз, даст основные рекомендации по лечению и объяснит, как снять интоксикацию при ангине.
Лечебные мероприятия включают:
-
Режим — постельный.
- Антибактериальная терапия: препараты из группы пенициллинов, макролиды или цефалоспорины.
- Обильное питье: щелочная минеральная вода, соки, отвары трав.
- Обезболивающие и противовоспалительные препараты помогают справиться с лихорадкой, уменьшают болевой синдром. Для этого подойдут: Парацетамол, Нимесулид, Ибупрофен.
- Местное лечение: полоскание настоем ромашки, календулы, Хлоргексидином, раствором фурацилина, перекисью водорода 3% (1 чайная ложка на половину стакана воды). Можно использовать аэрозоли и спреи: Гексорал, Гексаспрей, Стопангин и другие.
- Антигистаминные средства могут облегчить состояние (Супрастин, Зодак, Цетрин и др.).
Если на фоне лечения состояние ухудшается: сохраняется лихорадка, боли в горле становятся интенсивнее, появляется выраженная болезненность в области шеи, увеличиваются лимфоузлы, появляется слюнотечение и становится тяжело открывать рот, нарастает слабость, беспокоят боли за грудиной или в прекардиальной области, аритмии, сильные головные боли, падает артериальное давление – необходима срочная госпитализация.
В условиях стационара проводится инфузионная терапия, внутривенное или внутримышечное введение антибиотиков. При необходимости проводится оперативное лечение (вскрытие абсцесса). Если потребуется – весь комплекс реанимационных мероприятий.

- избавление от хронических инфекционных очагов (кариозные зубы, синуситы, фарингиты, хронический тонзиллит);
- наблюдение у врача на протяжении трёх месяцев после клинического выздоровления, с обязательным контролем ЭКГ, анализа крови и мочи;
- полноценное питание;
- при частых ангинах, возможно, удаление миндалин;
- повышение общего и местного иммунитета: Имудон, Тонзилгон, Иммунал;
- физиотерапевтические процедуры с использованием аппарата Тонзиллор;
- бициллинопрофилактика – введение длительно действующего антибиотика пенициллинового ряда для профилактики ангины.
Не стоит считать ангину безобидным заболеванием. К лечению нужно подходить основательно и грамотно, чтобы избежать тяжёлых осложнений в будущем.
источник
Лечение повышенного белка в моче зависит от причины, которая помешала почкам полностью вернуть в кровь белок, поступивший в ее канальцы, и он оказался там, где ему быть не положено — в моче.
Присутствие белка в моче – в соответствии с физиологическими нормами – практически нулевое (менее 0,03 г в литре урины за сутки). Если этот показатель выше, то это уже можно считать протеинурией. Именно так в клинической медицине называется повышенный белок в моче. Данная патология подразделяется на протеинурию преренальную (при усиленном распаде белка в тканях), ренальную (при почечных патологиях), постренальную (при заболеваниях мочевыводящей системы) и инфраренальную (секреторную). В свою очередь — по характеру ключевого патофизиологического механизма — каждый из этих видов имеет массу подвидов.
Следует отметить, что повышенный белок в моче не всегда является признаком какой-либо болезни. Так называемая физиологическая протеинурия проявляется при избытке в рационе белковой пищи, при длительном мышечном напряжении, пребывании на холоде или на солнце, при стрессах. Как только исчезает негативный фактор, все приходит в норму. И в подобных случаях лечение повышенного белка в моче не требуется.
А вот постоянно или длительно повышенный белок в моче является свидетельством весьма серьезных проблем со здоровьем. Чем выше содержание белка в моче (более 0,5 г/л в день), тем реальнее развитие почечной недостаточности.
В первую очередь, лечение повышенного белка в моче требуется при гломерулярных болезнях – остром и хроническом гломерулонефрите (нефрите) и нефротическом синдроме. Повышение содержания протеинов в моче также числится в списках симптомов таких заболеваний, как пиелонефрит, цистит, уретрит, туберкулез почек, киста почки, простатит, амилоидоз, сахарный диабет, ревматоидный артрит, системная склеродермия, подагра, артериальная гипертензия, сердечная недостаточность, малярия, лейкемия, гемолитическая анемия.
Кроме того, повышенный белок в моче отмечается при негативном воздействии некоторых лекарственных препаратов, отравлениях токсическими веществами и тяжелыми металлами, при хроническом дефиците калия в организме. А когда белок в моче выявлен у беременной женщины в последнем триместре гестации, то налицо явный симптом нефропатии — дисфункции плаценты, которая чревата преждевременными родами.
Совершенно очевидно, что лечение повышенного белка в моче может быть либо этиологическим — направленным на устранение причины основной болезни, либо патогенетическим, когда целью терапии является механизм развития заболевания.

За концентрацию белков в моче отвечает почечная базальная мембрана – гломерулярный барьер, который фильтрует протеины плазмы крови и не допускает их выхода в мочу. Когда нарушается проницаемость этого барьера, уровень белка в моче возрастает.
При остром гломерулонефрите это происходит вследствие стрептококковой, стафилококковой или пневмококковой инфекции (фарингита, ангины, синусита, пневмонии и др.), токсины которой повреждают почечную мембрану и проводят к образованию антител к М-протеину стрептококка и иммунному воспалению клубочков почки.
Нефротический синдром считается аутоиммунным заболеванием, которое может развиваться при красной волчанке или системном нарушении белкового обмена (амилоидозе), а также при сахарном диабете (диабетическая нефропатия) и злокачественных новообразованиях. Обострения и рецидивы нефротического синдрома могут провоцироваться инфекциями. У пациентов с такими диагнозами отмечаются отеки, повышенное артериальное давление, повышенный белок в моче (3-3,5 г/л в сутки), а также наличие крови в моче (макрогематурия) и сокращение суточного диуреза (выделения мочи).
При данных заболеваниях — после уточнения диагноза и антибактериальной терапии имеющихся инфекций — урологи назначают следующие основные препараты для лечения повышенного белка в моче: кортикостероиды (преднизолон или метилпреднизолон); цитостатики (циклофосфамид); антиагреганты (дипиридамол).
Метилпреднизолон является аналогом преднизолона (синтетического гормона надпочечника кортизона), но у него меньше побочных действий и лучшая переносимость больными как при внутримышечном введении (суспензия для инъекций метилпреднизолона натрия сукцинат), так и при пероральном применении (в таблетках по 0,004 г). Дозировку лекарственного средства определяет врач в зависимости от степени тяжести заболевания: средняя суточная доза составляет 0,004-0,048 г (в форме таблеток); внутримышечно — 4-60 мг в сутки. Курс лечения – от одной недели до месяца.
Побочные действия данного препарата: задержка натрия и воды в тканях, потеря калия, повышение АД, мышечная слабость, ломкость костей (остеопороз), повреждение слизистой желудка, снижение функции надпочечников. Применение метилпреднизолона в период беременности (как и всех кортикостероидов, поскольку они проникают через плаценту) возможно, если ожидаемый эффект лечения для женщины превышает потенциальный риск для плода.

Лекарственное средство циклофосфамид (синонимы – цитофорсфан, цитоксан, эндоксан, геноксол, митоксан, процитоке, сендоксан, клафен) препятствует делению клеток на уровне ДНК и обладает противоопухолевым действием. Циклофосфан используется в качестве иммунодепрессивного средства, так как подавляет деление В-лимфоцитов, участвующих в иммунном ответе. Именно это действие используется в лечении повышенного белка в моче при гломерулонефритах и нефротическом синдроме.
Препарат (в ампулах по 0,1 и 0,2 г) вводят внутривенно и внутримышечно — согласно назначенной врачом схеме лечения из расчета 1,0-1,5 мг на килограмм массы тела (50-100 мг в сутки). Внутрь принимают таблетки по 0,05 г, дозировка: по 0,05-0,1 г дважды в день.
В числе противопоказаний данного лекарственного средства: повышенная чувствительность, тяжелые нарушения функции почек, гипоплазия костного мозга, лейкопения, анемия, онкологические заболевания, беременность и лактация, наличие активных воспалительных процессов. Возможные побочные эффекты циклофосфамида: тошнота, рвота, боли в области живота, нарушение менструального цикла, алопеция (выпадение волос), потеря аппетита, снижение уровня лейкоцитов крови, изменение цвета ногтевых пластин.

Для терапии данной патологии врачи используют дипиридамол (синонимы — курантил, персантин, пенселин, ангинал, кардиофлукс, корозан, диринол, тромбонин и др.). Этот препарат тормозит склеивание (агрегацию) тромбоцитов и препятствует образованию тромбов в кровеносных сосудах, поэтому его применяют в целях предупреждения образования тромбов после операций, при инфаркте миокарда и проблемах с мозговым кровообращением. При хронических заболеваниях почек, связанных с нарушением функций гломерулярного барьера, данное лекарственное средство способствует улучшению фильтрации крови.
Таблетки-драже по 0,025 г рекомендуется принимать по 1 шт. три раза в день. В отдельных случаях дипиридамол может иметь побочные эффекты в виде кратковременной гиперемии лица, учащения пульса и кожных высыпаний. Противопоказание к применению данного лекарства — распространенный склерозирующий атеросклероз коронарных артерий.
Для симптоматического лечения повышенного белка в моче применяются гипотензивные, мочегонные и спазмолитические средства.
Например, среди диуретиков рекомендуется мочегонный препарат растительного происхождения канефрон, в составе которого содержатся золототысячник, кожура шиповника, любисток и розмарин. Он уменьшает проницаемость капилляров почек и способствует нормализации их функций. Кроме того, канефрон работает как уросептик и спазмолитик.
Канефрон выпускается в форме каплей и драже. Дозировка для взрослых — по 2 драже или по 50 капель трижды вдень; детям в возрасте 1-5 лет — по 15 капель 3 раза в сутки, старше 5 лет — по 25 капель или по одному драже трижды в течение суток.

Применение антибактериальных препаратов в комплексном лечении повышенного содержания белка в моче направлено на ликвидацию очага инфекции в начальной стадии заболевания и подавления инфекции в дальнейшем течении болезни.
Из антибиотиков пенициллинового ряда во многих случаях — при воспалении легких (в том числе с абсцессами), ангинах, холецистите, инфекциях желче- и мочевыводящих путей и кишечника — назначается ампициллин.
Таблетки и капсулы по 0,25 г назначают принимать внутрь: взрослым – по 0,5 г 4-5 раз в день, независимо от приема пиши; детям доза рассчитывается в зависимости от веса — 100 мг/кг. Длительность курса терапии составляет минимум 5 дней.
Применение ампициллина может вызывать нежелательные побочные реакции в виде кожной сыпи, крапивницы, отека Квинке; при продолжительном лечении возможно развитие суперинфекции. Во избежание этого необходимо одновременно принимать витамины С и группы В. К противопоказаниям данного антибиотика относятся повышенная чувствительность к пенициллину и склонность к аллергии.
Лечение повышенного белка в моче антибиотиками не обходится без олеандомицин (аналог — олететрин) — антибиотик группы макролидов — активен в отношении многих грамположительных, грамотрицательных и анаэробных бактерий, устойчивых к пенициллину. Его прописывают (таблетки по 125 тыс. ЕД и по 250 тыс. ЕД) при ангине, отите, синусите, ларингите, пневмонии, скарлатине, дифтерии, коклюше, гнойном холецистите, флегмонах, а также при сепсисе стафилококкового, стрептококкового и пневмококкового происхождения.
Доза для взрослых — по 250-500 мг (в 4-6 приемов, суточная доза не более 2 г); для детей до 3 лет — 20 мг на килограмм массы, 3-6 лет — 250-500 мг в сутки, 6-14 лет — 500 мг-1 г, после 14 лет — 1-1,5 г в сутки. Курс лечения длится от 5 до 7 дней.
Возможные побочные эффекты: кожный зуд, крапивница, нарушения функции печени (редко). В период беременности и лактации олеандомицин применяют с большой осторожностью и только по строгим показаниям лечащего врача.
О том, что белок в моче значительно повышен, говорят такие признаки, как быстрая утомляемость и головокружение, головная боль и боль в области поясницы, отеки, снижение аппетита, озноб, рвота или тошнота, повышение артериального давления, одышка и учащенное сердцебиение. Самолечение в данном случае недопустимо и невозможно!
Адекватное и эффективное лечение повышенного белка в моче может назначить только врач – уролог или нефролог – после лабораторного исследования мочи, обследования пациента и всестороннего анализа клинической картины заболевания.
источник
Ангина – один из распространенных недугов и у детей, и у взрослых, который может иметь аллергическое или инфекционное происхождение. Чтобы схема терапии была подобрана верно, нужно пройти детальную диагностику. Для этого врачи назначают целый ряд процедур.
Под данным термином понимают поражение миндалин, которое имеет вирусное, бактериальное или аллергическое происхождение и отличается острым протеканием. Обычно страдают небные миндалины.
Ангина сопровождается вполне типичными проявлениями:
Чтобы поставить точный диагноз, врач должен проанализировать жалобы пациента, провести осмотр и пальпацию шеи, области в районе ушей и затылка. Обязательно выполняется фарингоскопия, которая заключается в осмотре ротовой полости и глотки. После начальных процедур назначаются дополнительные обследования.
Основным диагностическим исследованием является общий клинический анализ крови. Благодаря этому удается определить возбудителя патологии, степень ее развития, выраженность иммунного ответа.
Анализ крови при ангине, которая связана с вирусной инфекцией, имеет такую картину:
- уровень лейкоцитов остается нормальным – иногда может незначительно сдвигаться;
- содержание лимфоцитов увеличивается;
- число моноцитов немного превышает нормальные показатели;
- объем нейтрофилов снижается;
- скорость оседания эритроцитов увеличивается.
При бактериальной природе недуга наблюдаются такие симптомы:
- существенно увеличивается количество лейкоцитов;
- повышается объем палочкоядерных нейтрофилов;
- возникают молодые формы – миелоциты, метамиелоциты;
- наблюдается снижение процентного объема лимфоцитов;
- скорость оседания эритроцитов является высокой.
Обычно данного анализа вполне достаточно для диагностики недуга. Однако иногда требуются уточняющие исследования:
- АСЛО – помогает выявить антитела к антистрептолизину-О. Применяется для выявления стрептококкового тонзиллита.
- Стрептокиназа – тоже помогает обнаружить антитела к стрептококковой инфекции.
- С-реактивный белок – считается неспецифическим маркером наличия инфекции в организме.
- Биохимические исследования содержания мочевины и выявление креатинина – применяются для выявления осложнений тонзиллита на почки.
Чтобы получить объективную картину, при сдаче анализа нужно придерживаться таких правил:
- кровь всегда сдают на голодный желудок – минимум через 6 часов после еды, лучше в первой половине суток;
- за 2 дня до сдачи нужно отказаться от спиртных напитков;
- за 1 час до анализа не стоит курить.
Как расшифровать анализы крови, смотрите в нашем видео:
При развитии ангины в составе мочи могут появляться белковые компоненты и эритроциты. После восстановления анализ становится нормальным.
Чтобы результаты были достоверными, перед выполнением анализа нужно отказаться от спиртных напитков, овощей и фруктов, способных изменить оттенок мочи.
Также не рекомендованы физические или психологические нагрузки. Не стоит принимать диуретики.
В данном случае из горла пациента берут мазок, который затем отправляют в лабораторию. Именно там осуществляется посев на питательные среды. Из мазка растут колонии бактериальных микроорганизмов. Это позволяет выявить их вид и оценить чувствительность к антибиотикам.
Посев считается стандартной диагностической процедурой, которая позволяет с точностью выявить бактерии. Данная методика применяется для обнаружения бессимптомного носительства стрептококка при фолликулярной или лакунарной ангине. Минусом считается высокая продолжительность процедуры. На получение результатов требуется 1-2 недели.
Как берут мазок из носа и горла
Процедура требуется при частом появлении ангины. Ее проводят при хронической форме недуга для определения уровня иммунной защиты.
После выздоровления обычно назначают анализы крови – общий и развернутый. Также может потребоваться эхокардиограмма, УЗИ сердца, ревматические пробы.
Какие анализы следует сдать во время ангины и после:
Наиболее информативной процедурой считается клиническое обследование. Его расшифровка помогает определить состояние пациента без дополнительных исследований. Благодаря данной процедуре врач разрабатывает тактику дальнейших действий.
Анализы при ангине помогают точно поставить диагноз. Список необходимых исследований назначает отоларинголог в зависимости от данных осмотра. Благодаря проведению диагностики удается выявить патологию и вид возбудителя.
источник
Постстрептококковый гломерулонефрит — это заболевание, вызванное осложнением на почки после ангины. Возбудители вируса — стрептококки, которые обитают в дыхательных путях, пищеварительной системе, носовой и ротовой полостях и могут вызвать ряд опасных заболеваний: от ангины до менингита.
На улице идет дождь, вы промокли до нитки, еле доходите до дома, хлюпая ботинками, а на следующий день повышается температура до 39 градусов и только чуть-чуть болит горло, а кашля просто-напросто нет. В данном случае смело можно утверждать, что это ангина не вирусная, а стрептококковая — коварное и неприятное заболевание, при котором болят гланды, а при несвоевременной диагностике и лечении оно может поразить органы пищеварительной системы, почки и даже дать осложнения на сердце.

Лечение стрептококковой ангины возможно только антибиотиками, например, амоксициллином. Эта разновидность ангины хорошо купируется при своевременном лечении. Если сроки болезни превысили неделю, две, а то и больше, следует задуматься об осложнениях.
Одним из таких осложнений является постстрептококковый гломерулонефрит. Болеют им чаще всего мужчины до 40 лет. Кроме того, заболевание поражает детей дошкольного возраста. Здесь стоит отметить, что если у детей заболевание имеет бурное начало в виде тошноты, болей в пояснице, нарушения мочеиспускания, то у взрослых картина заболевания более стерта и чаще переходит в хроническую форму.

Гематурия — другой главный симптом гломерулонефрита. Моча приобретает темно-коричневый или даже черный окрас. Что касается анализов крови, то отмечается высокая доля лейкоцитов (как при любом воспалительном процессе) и ускорение СОЭ.
В качестве симптомов заболевания можно отметить повышение артериального давления (у взрослых в 60-70% случаев), которое держится на протяжении нескольких недель, а у детей дошкольного возраста — поражение сердечно-сосудистой и центральной нервной систем (в 80-85%).

Встречаются, к несчастью, и более опасные состояния, например, почечная эклампсия, когда больного беспокоит невыносимая головная боль, заметное нарушение речи, а самое страшное — клонические и затем тонические судороги. Возможны эпилептические припадки: больной не реагирует на свет, зрачки расширены, в этом состоянии отмечается нарушение прикуса языка. Больному сразу нужно вызывать скорую, потому что в таких случаях при спасении жизни больного счет идет на часы вследствие возникновения отека мозга.
Клинически доказано, что более чем в 30% случаев заболеваний «предшественником» постстрептококкового гломерулонефрита становилась ангина, вызванная стрептококковыми палочками. Течение болезни у взрослых и детей различно: обычно дети выздоравливают быстрее после начала целесообразного лечения, у взрослых же заболевание более выражено и переходит в хроническую форму.

- Нефритическая форма. Прежде всего, надо упомянуть о нефритическом синдроме. Среди всех течений хронической болезни это самое частое. В дальнейшем уже можно говорить о прогрессировании гломерулонефрита с нарушением мочевыделительной функции.
- Гипертоническая форма — преобладание артериальной гипертензии без развития мочевого синдрома. Артериальное давление может повышаться до 200/100 и подвержено большим скачкам в течение суток.
- Смешанная форма — когда переплетаются одновременно нефритическая и гипертоническая формы.
- Гематурическая форма проявляется в виде гематурии (кровь в моче в начале акта мочеиспускания) и протекает без каких-либо других симптомов.
- Латентная форма протекает без каких-либо симптомов 10-20 лет и в конечном счете приводит к развитию уремии (отравление организма веществами, накопленными почками за долгое время).
Не стоит забывать, что любая форма хронического гломерулонефрита приводит к состоянию вторично сморщенной почки, поэтому лечить заболевание лучше на этапе его острой формы.

Что касается народных методов лечения, то вполне может подойти смесь из тысячелистника, зверобоя, аптечной ромашки или вкусная смесь сухофруктов (чернослив, грецкие орехи, инжир), заправленная соком лимона и приправленная медом.
Но если заболевание уже имеет хроническую форму, вряд ли смогут помочь травы и смеси. Такие больные только с помощью диет и отсутствия стрессов смогут поддерживать свое состояние, чтобы болезнь не прогрессировала в острую форму.
Для повышения иммунитета в целом после перенесенного острого заболевания можно посоветовать настой шиповника или эхинацеи, ягоды или морсы из ягод (смородина, брусника). Необходимо встать на специальный учет у нефролога хотя бы на пару лет. Впоследствии для таких больных должно быть организовано санаторно-курортное лечение в лечебницах, которые имеют бальнеологические процедуры и специализируются на физиотерапевтических методах лечения урологических болезней, а также на грязелечении.
В конце стоит напомнить, что лучше предупредить такое заболевание, как стрептококковая ангина, чем годами лечить осложнения на почки, которые она дает, например, постстрептококковый гломерулонефрит, симптомы и формы которого были рассмотрены чуть выше.
источник
Ангина или тонзиллит – это инфекционное заболевание воспалительного характера, поражающее нёбные миндалины, входящие в состав лимфоидных образований ротоглоточного эпителиального кольца Вальдейера-Пирогова, располагающегося в зеве.
Ангина характеризуется отёчностью анатомических структур, покраснением тканей, а также поражением органа различной степени тяжести в зависимости от вида ангины – от поверхностного эрозивного поражения с незначительным количеством гнойного отделяемого до язв и некрозов. Возбудителями могут выступать, как условно-патогенные бактерии ротовой полости, так и грибковые микроорганизмы, а также стрептококки, стафилококки и микроорганизмы вирусной природы. Тонзиллиты подразделяют на первичные (самостоятельные заболевания) и вторичные (патологические состояния, возникшие на фоне других болезней).
Появление конкретных симптомов и проявлений при ангине зависят от множества факторов:
- индивидуальные и адаптационные особенности организма;
- функциональное состояния иммунной системы;
- как скоро было начато лечение после манифестации инфекции;
- характер применяемых препаратов и прочих лечебных средств.
В зависимости от данных факторов (по большей мере, от того, как скоро было начато лечение) ангина может проходить различные стадии – от лёгкой до тяжёлой. При своевременном начале комплекса лечебных мероприятий заболевание, как правило, протекает в лёгкой форме.
Разнообразие клинических форм ангины зависит от конкретной локализации и характера гнойно-воспалительного процесса и вирулентности микроорганизма, вызвавшего тонзиллит. Осложнения при ангине обусловлены проникновением бактериальной флоры через евстахиеву трубу в среднее ухо и близлежащие регионарные лимфатические узлы.
Однако для ангины характерен ряд общих симптомов и проявлений, характеризующих гнойно-воспалительный процесс.
К ним относятся:
- повышение температуры тела (субфебрильное либо фебрильное и критическое – в зависимости от формы);
- боль в горле;
- головная боль;
- поражение миндалин – отёчность, покраснение тканей, болезненность при акте глотания (характер и тяжесть так же зависят от конкретной формы ангины);
- тошнота и рвота;
- общее недомогание;
- увеличение поднижнечелюстных лимфатических узлов.
к содержанию ↑
Диагностика ангины подразумевает применения ряда общих подходов и включает в себя следующие диагностические процедуры:
- сбор данных анамнеза;
- физикальное обследование – клинический осмотр;
- клинические лабораторные анализы;
- специальные методы исследования.
Данные диагностические мероприятия проводятся с целью выявить конкретную нозологическую форму, определить степень тяжести и форму болезни, предотвратить на ранних сроках возникновение сопутствующих патологических процессов, которые могут вызвать тяжёлые осложнения при отсутствии адекватных лечебно-профилактических мер.
Первичный диагноз устанавливается на основе жалоб и инструментального осмотра горла. Также подтвердить начальную теорию отоларинголога помогут данные измерения температуры тела. По характеру поражения нёбных миндалин, помимо прочего, можно идентифицировать форму ангины. Для выявления возбудителя и подтверждения диагноза назначаются лабораторные анализы.
Анализы при ангине включают в себя мазки и общий клинический анализ крови. Мазок берётся из зева, с поверхности миндалин. В наши дни широко применяются методы экспресс-диагностики, позволяющие за короткое время выявить бактерии, являющиеся причиной возникновения болезни. Такой экспресс-анализ, в частности, применяют для идентификации гемолитического стрептококка в гнойном отделяемом. Однако данный тест ввиду определения лишь одной группы бактерий не может заменить анализ бактериоскопическим методом, при котором происходит посев мазка с зева на культурные питательные среды. После инкубационного периода по виду и количеству колоний микроорганизмов определяется возбудитель. Также данный анализ позволяет выбрать антибиотик, к которому наиболее эффективна бактерия-возбудитель. Помимо прочего, бактериоскопический анализ помогает дифференцировать бактериальную ангину от грибковой и вирусной.
Дифференциальная диагностика проводится с другими болезнями, поражающими горло и ротовую полость. В частности, это такие заболевания как сифилис горла, туляремия, дифтерия, скарлатина и кандидоз ротовой полости. Дифференцировать эти заболевания поможет, как специфическая симптоматика и особенности поражения нёбных миндалин, так и микробиологическое исследование.
Тонзиллит относительно легко выявить у ребёнка ввиду его специфических проявлений. Так, из-за болезненных ощущений в горле дети, ещё не умеющие описать свои ощущения, будут отказываться проглатывать пищу, предпочитая жидкие продукты.
Помимо описанных выше тестов, также анализы при ангине включают в себя: общий анализ мочи, биохимический анализ крови и иммуннограмму, которые проводятся с целью выявления маркеров тонзиллита. Также в случае затяжного течения инфекции ещё одним анализом при ангине становится электрокардиограмма, проводимая для оценки функционального состояния сердца. При длительной инфекции особенно бактериальной природы велик риск развития осложнений, среди которых наиболее опасным является инфильтрация микроорганизмами митрального клапана с последующим нарушением его функции.
Проведение забора материала для последующего его исследования
Анализ крови при ангине проводится путём исследования данной биологической жидкости после забора из пальца или вены. В зависимости от вида анализа исследуемый материал помещается в тот или иной прибор. Аналогичен смысл уринограммы, которую получают при помещении биологической жидкости (мочи) в уринометр.
ЭКГ проводят с помощью специального прибора – электрокардиографа. Он оценивает электрическую проводимость сердца, то, насколько физиологично сокращаются все камеры сердца.
Мазок из зева предназначен для дальнейшего бактериоскопического исследования. Данный анализ выявляет возбудителя инфекционного заболевания, определяется бактерионосительство, позволяет подобрать наиболее эффективный для терапии антибиотик. Для взятия мазка из зева при ангине используют специальную петлю – проволоку, на которую намотана стерильная вата.
Далее петля с полученным биологическим материалом помещается в пробирку. В сухую, если анализ мазка из зева при ангине будет выполнен в ближайшие 2-3 часа, в наполненную раствором 5% глицерина, если исследование будет проводится больше. Глицерин в данном случае выполняет роль консерванта.
В бактериологической лаборатории проводят посев материала, полученного при мазке, на чашки Петри, содержащие специальные питательные среды. Посев выращивают в течение 24-48 часов. В ходе этого исследования выделяется культура патогенной бактерии.
При бактериологическом исследовании, направленном на выявление тонзиллита, биологический материал разделяют на несколько частей. Одну из них помещают в сахарный бульон, другую – микроскопируют. Материал, помещенный в бульоне, содержащем сахара, выдерживают в течение 24 часов, а после засевают на различные культурные среды. В результате этого удаётся более точно определить возбудителя заболевания.
Анализ крови при ангине может предоставить отоларингологу следующие данные:
| ЛАБОРАТОРНЫЙ ПОКАЗАТЕЛЬ | В НОРМЕ | ПРИ ПАТОЛОГИИ |
| Количество лейкоцитов | 4-9*109/л | Повышенное |
| Количество нейтрофилов | 55% от общего показателя лейкоцитов | Повышенное |
| Количество лимфоцитов | 18-40% от общего числа лейкоцитов | Сниженное |
| Скорость оседания эритроцитов (СОЭ) | 0-15 мм/ч (для взрослых мужчин), 1-2 мм/ч (для новорождённых), 12-17 мм/ч (для детей первого года жизни), 1-10 мм/ч (для детей до 10 лет) | Повышенная |
| Титр антител к антистрептозолину-О | В норме | Повышен |
| Уровень стрептокиназы | В норме | Повышен |
| Уровень креатинина | 44-106 мкмоль/л | Повышен |
| Уровень мочевины | 50-83 ммоль/л | Повышен |
| C-реактивный белок | Не обнаруживается | Обнаруживается |
к содержанию ↑
Анализ крови при ангине, помимо прочих показателей, включает измерение скорости оседания эритроцитов (СОЭ). Данный тест основан на способности красных клеток крови образовывать комплексы. И при воспалительном процессе в организме подобные комплексы образуются значительно легче.
Анализ крови при ангине на СОЭ является маркером наличия воспаления в организме, а также показывает его интенсивность. Так как данный тест не является специфичным (то есть, на его основе нельзя идентифицировать конкретную болезнь), то анализ крови при ангине в случае повышения рассматриваемого показателя должен включать ещё и биохимические исследования. Анализ крови на СОЭ является простейшим как для взрослых, так и для детей, и не требуют специальной подготовки – достаточно сдать кровь с утра натощак.
Показатель СОЭ зависит от пола и возраста пациента. Для взрослых мужчин нормальным показателем считается 0-15 мм/ч. Нормальным анализ крови при ангине у ребёнка на скорость оседания эритроцитов считается при показателях 1-10 мм/ч.
В нормальном состоянии в крови взрослого человека обнаруживается 4-9*109/л лейкоцитов. В крови имеется несколько форм таких клеток. Их соотношение отражает лейкоцитарная формула. Так, большая часть белых клеток крови представляет собой нейтрофилы. Их 55%, причём 47-72% от этого числа – палочкоядерные, 1-6- сегментоядерные. 35% занимают лимфоциты, 5% — моноциты, 2,5% — эозинофилы, 1% — базофилы.
Анализ крови при ангине может выявить лейкоцитоз – кратное повышение числа белых клеток крови. Данное патологическое состояние говорит о наличии воспалительного процесса в организме пациента. Наиболее часто встречается нейтрофильный лейкоцитоз. Увеличение количества нейтрофилов в анализе крови при ангине может говорить о бактериальной инфекции. Моноцитарный лейкоцитоз может свидетельствовать о наличии моноцитарной ангины. Однако анализ крови при ангине у ребёнка не может быть единственный показателем бактериальности возбудителя из-за неокончательного формирования иммунной системы. Чтобы исключить вирусную природу возбудителя, необходимо сделать мазок из зева при ангине. Также в анализе крови при ангине у ребёнка часто обнаруживается пониженное число лимфоцитов в случае стрептококковой ангины.
Мазок из зева, что он покажет при ангине?
Мазок из зева при ангине позволяет исследовать микрофлору ротовой полости. Часто она включает в себя бактерии, вирусы, простейшие и грибы. С помощью мазка выполняют бактериоскопическое исследование.
Также с помощью полученного биологического материала при проведении мазка из зева при ангине могут проводится антигенная экспресс-диагностика. Данный анализ нередко используют для выявления гемолитического стрептококка.
Бактериоскопический тест подразумевает посев материала на культурные среды и дальнейшее исследование колоний микроорганизмов с оценкой их количества.
ПЦР-диагностика позволяет наиболее точно установить рода микробов, населяющих ротовую полость. По фрагментам ДНК (именно этот метод используется при полимеразной цепной реакции) можно так обнаружить частички вирусов.
При бактериальном характере воспаления в мазке из зева могут выделится следующие колоний микробов:
- гемолитический стрептококк группы А;
- золотистый стрептококк;
- грибок рода Кандида;
- псевдомонады;
- вирус герпеса;
- вирус Эпштейна-Барр;
- цитомегаловирус;
- бактероиды.
Вирусы выделяются на основе ПЦР-диагностики. Судить об определённой бактерии как о возбудителе, можно лишь при определённом количестве колоний. На основе полученной в ходе лабораторных исследований информации врач-отоларинголог назначает соответствующее лечение.
Судить о его успешности можно исходя из состояния пациента. Назначенный курс антибиотиков необходимо пропить полностью даже при полном купирования симптоматики до окончания срока лечения. Говорить о выздоровлении можно на основе тех же клинических тестов, которые проводились при диагностике. Все клинические и лабораторные анализы после ангины придут в норму.
Если вы нашли ошибку просто выделите ее и нажмите Shift + Enter или нажмите здесь. Большое спасибо!
источник
Почки — важные органы, которые удаляют излишки жидкости и токсичных отходов из организма. Если у человека нет никаких отклонений со здоровьем, то белок и кровь не обнаруживаются в моче, так как почки сохраняют их в кровеносных сосудах. Если же обнаруживается, что в моче содержаться белок и кровь то, это первый признак болезни почек.
Временными причинами появления белка и крови в моче может быть лихорадка и тепловое воздействие. Когда же белок в моче повышается с завидным постоянством, то причинами его появления могут быть:
- переохлаждение организма;
- сильный стресс;
- сильные и изнуряющие нагрузки;
- амилоидоз;
- прием лекарственных препаратов;
- хроническая болезнь почек;
- диабет;
- воспаление почек;
- сердечные заболевания, сердечная недостаточность;
- повышенное давление;
- почечная инфекция;
- лейкемия;
- некоторые заболевания суставов;
- период беременности.
Работа почек заключается в поддержки баланса жидкости в организме и выделении нежелательных растворимых химических веществ. И помимо этого они должны сохранять важные составляющие, циркулирующие в кровотоке.
Здоровый человек имеет в составе белок в определенном количестве, а вот его повышение свидетельствует о том, что в организме происходит воспаление.
Также наличие белка в моче может свидетельствовать о том, что в нее попала кровь из почек или же мочевого пузыря. Это свидетельствует о том, что у человека присутствует заболевание почек. Помимо болезней почек повышенный белок и присутствие крови в моче могут означать то, что у человека могут быть инфекция мочевыводящего канала. Самыми распространенными из них являются цистит или пиелонефрит.
Высокий уровень белка и сгустки крови могут свидетельствовать о повреждениях почек.
Углеводы необходимы здоровому человеку, так как подпитывают организм необходимой энергией. При отсутствии источников углеводов — глюкозы, организм начинает разрушать жир для энергии. Это обычно происходит тогда, когда в организме недостаточно инсулина. При недостаточном уровне инсулина в моче и крови обнаруживаются кетоны.
Кетоны — это переработанный химический продукт, вырабатываемый тогда, когда организм сжигает жир для получения энергии. Высокие показатели кетонов вместе с большим уровнем сахара в крови приводят к интоксикации организма и состоянию, известному как диабетический кетоацидоз.
Здоровая женщина при обычном обследовании может обнаружить присутствие белка и крови в моче. Это может быть связано с физическими нагрузками, а также после сильного стресса или длительного пребывания на холоде.
Помимо этого наличие белка в моче может свидетельствовать о недавних инфекциях, которыми болела женщина.
У женщин с повышенным аллергическим фоном может также повышаться белок в моче.
Женщину могут беспокоить результаты анализов. Причины могут быть различные:
- инфекции мочевыводящей системы;
- хронические заболевания почек;
- период беременности.
Во время беременности матка начинает увеличиваться в размерах, соответственно она начинает давить на почки и мочевой пузырь. Именно поэтому анализы могут быть плохими.
Когда при повторной сдачи анализа уровень белка и эритроцитов увеличивается, то это должно насторожить женщину.
Появление белка и крови в моче у мужчин в первую очередь свидетельствуют о начавшемся воспалительном процессе в мочеполовой системе. Помимо этой распространенной причины такое отклонение от нормы может наблюдаться в следующих ситуациях:
различные бактериологические инфекции мочевой системы;
- проблемы с почками;
- нарушение обмена веществ;
- сахарный диабет;
- физическая нагрузка.
Появление белка и крови в моче иногда наблюдается у спортсменов, которые занимаются интенсивными тренировками.
Нормальный показатель белка в моче не должен достигать отметки 0,3 г/л. Если показатель выше этой нормы, то это повод обратиться к соответствующему врачу.
Иногда появление белка может указывать и на другие отклонения в организме, например:
- аллергическая реакция;
- заболевание крови;
- эпилепсия;
- сердечная недостаточность.
При обнаружении белка и крови в моче малыша может означать то, что у него имеются проблемы с почками, которые обусловлены воспалением и отеком. Когда инфекция проникает в почки, то это отражается наличием белка в моче.
Для того чтобы показатели клинического исследования пришли в норму, необходимо устранить первопричину их отклонения.
Присутствие белка и крови в моче может сопровождаться следующими симптомами:
- отекшие глаза;
- отекшие ноги и икры ребенка;
- повышенное давление.
Если отмечено повышение белка без присутствия крови, то это может быть переходная протеинурия, т.е. показатели белка с возрастом проходят.
Когда же показатели белка растут или держаться на одном уровне, то врач назначает специальный сбор мочи в течение суток. Такое исследование позволяет доктору определить точный уровень белка в моче ребенка. Помимо такого анализа, будет назначен общий анализ крови.
Помимо остальных причин, появление белка в моче может быть обусловлено специфическим состоянием. Когда подросток находится в вертикальном положении, то белок проникает в мочу. В медицине это называют ортостатическая протеинурия.
Это безобидное заболевание, которое не доставляет никакого дискомфорта. Почки при этом работают хорошо.
Для диагностики этого состояния врачу необходимо проверить несколько образцов мочи. Сначала анализ собирается сразу после пробуждения ребенка, а последующие – во время активного движения. Собранные анализы необходимо хранить в разных баночках. Для подтверждения такого диагноза верны следующие результаты — в утренней дозе мочи белок будет отсутствовать, а в следующих образцах он наоборот будет присутствовать.
источник
Роль ангины и хронического тонзиллита в происхождении заболеваний почек издавна обсуждается в литературе, и нет возможности (да и надобности) привести все это огромное количество публикаций. Заинтересованного читателя мы отсылаем к монографии М. Г. Григ, где достаточно полно изложена соответствующая литература. Здесь же постараемся представить в основном клинический материал и лишь коротко коснуться вопросов патогенеза тонзиллогенных поражений почек.
Нам кажется целесообразным разделить почечную патологию при ангине и хроническом тонзиллите на две группы: 1) проявление заболевания и 2) осложнение его. Под первым мы понимаем те изменения почечной функции, которые обязаны в основном острой или хронической инфекционной интоксикации, недостаточны для диагностики нефрита и исчезают вскоре после выздоровления от основного заболевания, осложнение же нам представляется уже самостоятельным заболеванием почек и мочевыводящей системы, которое может продолжаться и после ликвидации тонзиллогенной интоксикации. Грань между ними часто бывает нечеткой, а иногда даже условной, но такое деление позволяет практическому врачу правильно ориентироваться в диагностике и лечении почечных осложнений у больных ангиной и хроническим тонзиллитом.
Ангина — стрептококковое заболевание (в большинстве случаев), а значительное поражение почек при стрептококковой (особенно тонзиллярной) инфекции подмечено не только клинически, но доказано и в эксперименте. Поэтому легко понять, почему так часто обнаруживаем у больных ангиной микрогематурию и умеренную альбуминурию. В наших наблюдениях эти проявления инфекционной интоксикации у больных ангиной отмечены в 54% случаев, притом практически одинаково часто при тяжелой, среднетяжелой и легкой ангине. А. И. Батурин в работе, проведенной под нашим руководством, нашел, что в остром периоде болезни олигурия наблюдается у половины обследованных, никтурия — почти у всех (у 40 из 44), фиксированный на высоких цифрах удельный вес мочи у 17 из 44 и монотонный удельный вес — у 23 из 44. После клинического выздоровления (перед выпиской из клиники) описанные изменения обнаруживаются еще довольно часто (олигурия — у 11, никтурия — у 30, монотонный удельный вес — у 8), и только через 2 недели после выписки из стационара (после пятидневной пенициллинотерапии и клинического выздоровления) проба Зимницкого в основном нормализуется, хотя никтурия и фиксированный высокий удельный вес мочи у части реконвалесцентов еще выявлялись (соответственно у 5 и 4 переболевших).
Автор согласен с И. И. Зарецким, что фиксацию удельного веса мочи на высоких цифрах и монотонность его нужно связывать не только с экстраренальными факторами, но и с понижением функциональной гибкости почек. Он изучил также состояние почечных мембран при помощи пробы Амбурже. У здоровых лиц (обследовано 30 человек) в минутном объеме мочи максимальное количество эритроцитов не превышало 100, а лейкоцитов — 500 (что совпадает с данными Амбурже). Из больных же ангиной в первом периоде проба оказалась нормальной всего у 8, во втором — у 23, а через 2 недели после выписки из стационара — у 33 из 44 обследованных. Количество форменных элементов в моче увеличивалось в прямой зависимости от тяжести ангины и достигало до 2000-6000 в минутном объеме мочи. Важно подчеркнуть, что при обычном анализе мочи патология не всегда выявлялась даже при таком большом количестве форменных элементов. Параллельное изучение ломкости капилляров, по А. И. Нестерову, показало, что повышенная ломкость сосудов (II и III степени) в остром периоде имелась у 16, перед выпиской — у 9, а через 2 недели — у 5.
Таким образом, изученные функции почек нарушены практически у всех больных ангиной, у части из них они не нормализуются даже через 2 недели после клинического выздоровления (особенно проницаемость для форменных элементов крови).
Что же касается осложнений — острого нефрита и пиелонефрита, то частоту их трудно установить по литературным данным, так как обычно обследуют уже заболевших нефритом и сообщают о частоте связи нефрита с ангиной. А. И. Гнатюк отметил ангину в ближайшем анамнезе у 166 из 224 больных острым нефритом. М. Г. Григ нашла, что в 80% случаев причиной острого нефрита явились ангина и обострение хронического тонзиллита (т. е. первичная и рецидивирующая ангины). Е. М. Тареев главное значение в генезе острого нефрита также придает назофаренгеальной инфекции.
Однако нас больше интересует вопрос несколько в ином освещении: как часто возникают почечные осложнения у больных ангиной и каковы причины, способствующие их возникновению?
Изменения, которые не могли быть уже расценены как проявления болезни со стороны почек и должны были быть признаны осложнениями, из 325 больных ангиной мы могли отметить у 19 (5,8%). У троих диагностировался острый цистоуретрит, у 15 — пиелонефрит и лишь у одного — острый гломерулонефрит.
Важно проследить за обстоятельствами, приведшими к почечным осложнениям у этих больных. По тяжести основного заболевания и по частоте перенесенных ранее ангин они распределялись следующим образом: легкой ангиной болели 4 человека, среднетяжелой -7 и тяжелой — 8; впервые болели ангиной 7 человек, повторно, но редко — 4, повторно и часто — 8 больных. Таким образом, по этим двум признакам они существенно не отличались от всей массы обследованных больных. Можно лишь заметить некоторое преобладание тяжелых и среднетяжелых форм. Тогда рассмотрим время возникновения этих осложнений. Только у 3 больных осложнение возникло на 2-3-й день болезни (у одного острый цистит, у двоих — острый пиелонефрит), т. е. одновременно с разгаром ангины. У всех же остальных 15 человек возникновение осложнения было связано с очень поздним поступлением (позже 5-го дня болезни) или ранним рецидивом болезни, вернее — обострением ангины, когда вскоре после нормализации или снижения температуры до субфебрильных цифр вновь наступало обострение ангины, часто в связи с поступ-лением свежих больных или при раннем прекращении лечения на дому.
К сказанному надо добавить, что пиелонефрит, возникающий в разгаре болезни, несмотря на свою выраженность, легко поддавался обычно проводимой пенициллинотерапии и не требовал удлинения курса, в то время как это же осложнение, возникающее во время обострения ангины, было более упорным.
Учитывая огромное значение, которое в последнее время придается пиелонефритам, нам хотелось подчеркнуть некоторые клинические особенности упомянутого осложнения у наших больных.
Жалобы, могущие навести на мысль о патологии почек или моче-выводящей системы, из 19 больных предъявляли всего четверо. Притом у 2 из них наступило осложнение острым уретритом, у одного — гломерулонефритом и только у одного — пиелонефритом. Таким образом, 14 из 15 больных с лабораторно-несомненным, выраженным пиелонефритом субъективных ощущений, говорящих в пользу этого осложнения, не имели. Ясно, что вне условий клиники (или, во всяком случае, стационара) эти больные не были бы повторно обследованы в связи с появлением обострения ангины (иногда очень кратковременного!), и у части из них мог развиться хронический пиелонефрит.
Таким образом, выделяются две особенности пиелонефритов, осложняющих ангину : 1) их наиболее частое возникновение при ранних обострениях ангины и 2) бессимптомное (в смысле субъективных ощущений) их течение.
Роль хронического тонзиллита в возникновении почечной патологии также не является спорной. Однако нас интересовало, насколько связана частота почечных поражений с клинической формой хронического тонзиллита, т. е. с выраженностью хронической тонзиллогенной интоксикации. Это могло бы пролить свет и на патогенез поражения почек и мочевыводящей системы у больных хроническим тонзиллитом.
Следы белка (реже до 0,033%) и микрогематурия у 1-й группы больных выявлялись в 11,3% случаев, во 2-й группе — в 15, а в 3-й 21% анализов. Кроме того, у 8 больных субкомпенсированным и 8 больных декомпенсированным хроническим тонзиллитом при обследовании был выявлен скрыто протекавший пиелонефрит.
Из больных компенсированным тонзиллитом пиелонефрит не был диагностирован ни у одного, но у 2 обнаружен цистоуретрит.
Приведенные данные показывают, что при амбулаторном обследовании больных хроническим тонзиллитом, особенно при токсико-аллергической ее форме (субкомпенсированной и декомпенсированной), необходимо проводить анализ мочи, что в практике далеко не всегда делается. Известно, насколько трудна бывает диагностика пиелонефритов. Это заставляет исследователей предлагать более усовершенствованные, сложные методы исследования больных, и если не будут применяться даже такие простые методы, как анализ мочи, то, безусловно, упущений будет еще больше.
Г. П. Шульцев пишет, что в настоящее время преобладают больные с хроническим нефритом, которые попадают к врачу нередко уже с явлениями почечной недостаточности, и что явно увеличилось число больных хроническим пиелонефритом.
Это указание, подтвержденное в наблюдениях многих авторов, нас должно настораживать. Одним из важных способов раннего выявления таких больных, безусловно, является тщательное терапевтическое обследование больных хроническим тонзиллитом, особенно токсико-аллергической ее формой. Это тем более важно, что роль (по-видимому, решающая) стрептококковой инфекции в развитии не только острого, но и хронического нефрита сегодня надо считать доказанной.
Источником стрептококковой инфекции при нефрите могут быть не только тонзиллы — описаны единичные случаи развития нефрита и вслед за мезотимпанитом, вызванным бета-гемолитическим стрептококком, но казуистичность таких наблюдений подчеркивает их второстепенную роль.
Частота возникновения нефрита у больных ангиной, даже при не леченой ангине, в значительной мере может варьировать в зависимости от серотипа стрептококка, вызвавшего ангину. В настоящее время можно считать доказанным, что особенной «нефритогенностью» обладает 12-й серотип стрептококка группы A, за ним идут 4-й и 25-й серотипы. Этим объясняется то обстоятельство, что еще до антибиотикотерапии частота осложнения скарлатины нефритом колебалась в различных эпидемиях от 1 до 80%.
Что же касается патогенеза осложнений со стороны почек и мочевыводящих путей у больных ангиной и хроническим тонзиллитом, то ограниченный объем монографии не позволяет обсудить их подробно. Укажем лишь, что гломерулонефрит сегодня также представляется инфекционно-аллергическим заболеванием стрептококковой этиологии. Большой процент выздоровления (до 90% по некоторым авторам) и редкость повторных заболеваний в случае полного выздоровления от острого гломерулонефрита объясняются стойкостью антистрептококкового иммунитета у перенесших острый диффузный гломерулонефрит, что, в свою очередь, как думают, обязано ограниченности числа «нефритогенных» серотипов стрептококка группы А и, следовательно, меньшей вероятности суперинфекции другим «нефритогенными» серотипом стрептококка.
Все это мы говорим потому, что большое внимание, которое совершенно оправданно уделяется сегодня нефриту, должно быть обязательно дополнено пристальным вниманием к тем больным, которые являются «поставщиками» нефритов острых и хронических, явных и скрытых. И речь идет здесь не столько о внимании к таким больным в научно-исследовательском плане (литературы по данному вопросу много!), сколько в плане практическом, организационном. О том, что ни один больной с активным хроническим тонзиллитом не должен оставаться без квалифицированного и тщательного терапевтического обследования; что терапевт должен стать, наряду с ларингологом, одной из ведущих фигур в лечении хронического тонзиллита. А в процессе терапевтического обследования лабораторно-инструментальные методы исследования мочевыводящей системы и почек должны занять видное (а порой и главное) место, ибо почечная патология длительное время протекает у таких больных латентно, без клинических проявлений. Ясно, что большим комплексом лабораторных исследований трудно охватить всех больных хроническим тонзиллитом, а потому подчеркиваем, что должны быть выделены из этой группы больные с токсико-аллергическими (субкомпенсированный и декомпенсированный) формами заболевания. Но и само разделение на эти формы не может быть проведено с успехом без участия терапевта.
Коротко о значении лечения ангины и хронического тонзиллита в профилактике и лечении почечных осложнений у них.
Как уже было показано, своевременное эффективное антимикробное лечение больных ангиной практически гарантирует от почечных осложнений, а в случае их раннего возникновения (первый-второй дни болезни) обеспечивает успешное лечение данного осложнения. Что же касается значения радикального лечения хронического тонзиллита, то профилактическое его значение не вызывает сомнения, лечебное же не является абсолютным. М. Г. Григ сообщает, что после тонзиллэктомии у 102 (81,6%) больных возникло кратковременное обострение нефрита, но затем у 64,6% наступило выздоровление, у 16,7% — улучшение, и только у 14,7% течение нефрита не изменилось. Отсюда можно было бы сделать вывод, что тонзиллэктомия оказывает не только профилактический, но и довольно высокий терапевтический эффект при наличии у больного хронического тонзиллита и нефрита. Однако это не совсем так. Автор пишет, что выздоровление чаще наблюдалось при остром диффузном и очаговом нефрите, чем при хроническом. А ведь острый нефрит излечивается и без дополнительного вмешательства в 80-90% случаев.
Автор приходит к справедливому заключению, что тонзиллэктомия не является средством лечения нефрита, но она способствует эффективности медикаментозного, диетического и климатического лечения.
источник
 Лихорадка. Продолжается не больше недели. Сопровождается ознобом.
Лихорадка. Продолжается не больше недели. Сопровождается ознобом. Режим — постельный.
Режим — постельный.