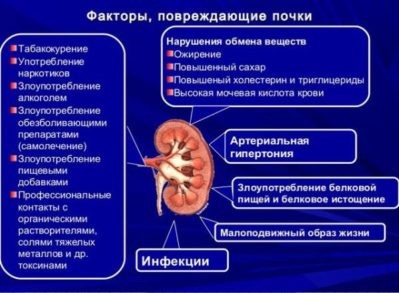
Все знают, что почки – это жизненно необходимый орган, который нельзя удалить, когда возникло заболевание, как, например, желчный пузырь, желудок или аппендикс. Про воспаление почек или почечный рак обычно все немного осведомлены. Но что такое нефросклероз, его симптомы, чем он опасен, отчего развивается и возможно ли лечение?
Нефросклероз – это патологическое состояние, при котором ткань почки постепенно вытесняется соединительной тканью (тканью, похожей на рубцовую). При развитии нефросклероза почки медленно перестают выполнять свои функции. Также когда говорят про нефросклероз, то часто употребляют словосочетание «сморщенная почка». Это синонимы.
Почки без перерыва фильтруют плазму крови и выводят из нее вредные вещества (в основном это продукты распада белков и жиров – азотистые соединения), избыток солей, воды и глюкозы.
При интоксикации (алкоголь, наркотики, прием лекарств) токсины выводятся преимущественно через почки. Поэтому, если после приема препаратов или избытка алкоголя прошло много времени, то промывать желудок уже не имеет смысла. Токсины уже всосались в кровь и постепенно поступают в почки.
Плазма крови, прежде чем превратиться в мочу, фильтруется через почечные канальцы дважды. Во время фильтрации организм оставляет себе все необходимые ионы (микроэлементы), а избыточные и вредные выводит.
В почке вещества не только фильтруются и «сортируются», но вырабатываются и разрушатся. В почках происходит глюконеогенез (выработка глюкозы из белков и аминокислот), преобразование аминокислот (глицин превращается в серин и так далее) и разрушаются белковые гормоны.
- гормональная и кроветворная
В почках вырабатывается несколько гормонов или гормоноподобных веществ, самые активные из них:
- Эритропоэтин – это вещество, которое стимулирует выработку красных клеток крови (эритроцитов) в костном мозге. При его недостаточной выработке у человека развивается анемия.
- Ренин – контролирует внутрипочечное и общее артериальное давление.
- Кальцитриол – вместе в витамином Д отвечает за усвоение и обмен кальция в организме.
- Простагландины – это многофункциональные молекулы, которые регулируют уровень воспаления в организме, артериальное давление и тонус сосудов.
- Первично сморщенная почка (при этом сначала поражаются почечные сосуды)
- гипертоническая болезнь
- атеросклероз
- инфаркт почки
- Вторично сморщенная почка (изначально поражается почечная ткань):
- пиелонефрит
- мочекаменная болезнь
- гломерулонефрит
- туберкулез почки
- сахарный диабет
Артериальная гипертония — это сосудистое заболевание, часто имеет наследственный характер и характеризуется повышением артериального давления выше чем 140/90 мм.рт.ст. и гипертоническими кризами. Гипертонический криз — это резкое повышение давления, цифры могут быть разными от 150/90 мм.рт.ст. до 230/140 и более. Постоянно повышенное давление постепенно «изнашивает» сосуды. Воздействие происходит на абсолютно все сосуды, но сегодня мы говорим о почках. Почечные сосуды, испытывая постоянное «распирание» изнутри становятся более жесткими. Стенка становится менее эластичной и хуже пропускает через себя плазму для фильтрации.
Таким образом почки не получают достаточно материала для фильтрации, мочи становится меньше.
Гипертонические кризы — это резкий гемодинамический удар по стенкам сосудов. Это состояние плохо отражается на всех сосудах, но особенно выраженные проявления в тех органах, которые были уже спровоцированы ранее (был инсульт, операция на почке или на сердце и так далее).
При резком подъеме АД сосуды в почках максимально спазмированы, и чем дольше не снижено давление, тем хуже.
Надеемся, что мы достаточно вас осведомили о гипертонической болезни, как она опасна для почек и других органов. Некоторые пациенты при опросе не принимают во внимание гипертонию. Мы спрашиваем о хронических заболеваниях и слышим: «Я ничем не болею».
- А давление поднимается?
- Да, давление скачет
- До каких цифр поднимается?
- И до 200 бывает. Доктор, но у меня, же проблема с мочеиспусканием, у меня мочи мало. Причем тут давление?
Это очень и очень распространенное мнение пациентов, которые принимают таблетки от давления от случая к случаю. А потом мы понимаем, что осложнения на почки уже необратимы.
Распространенный атеросклероз — это болезнь века. Наряду с сахарным диабетом эти состояния считаются неинфекционной эпидемией XX века. Атеросклероз — это отложение на внутренней стенки сосудов плотных холестериновых налетов, которые со временем утолщаются, нарастают и превращаются из жироподобного холестерина в фиброз. Фиброз — это плотная неэластичная ткань, наподобие рубцовой.
- Во-первых, сами холестериновые «бляшки» сужают просвет в сосуде и крови труднее добраться к любому органу.
- Вво-вторых, эти «бляшки» вызывают постоянное вялотекущее воспаление в сосуде, это активирует свертывающую систему. В итоге на поверхности холестеринового нароста образуются тромбы.
Тромбы растут и в какой-то момент отрываются и плывут с током крови туда, куда получится.
Все эти факты говорят о том, что множество проблем мы наживаем себе совершенно самостоятельно путем неправильного питания, поедания фаст-фуда, ведя малоподвижный образ жизни и не обращаясь к врачам профилактически.
Суженные атеросклерозом сосуды пропускают меньше крови к почке, мочи фильтруется меньше. Также страдает не только «доставка рабочего материала» к почке, но и питание самой почки. Сам механизм схож при гипертоническом и атеросклеротическом нефросклерозе. И в том и в другом случаях сосуды сужены, плотные, малопроницаемы.
Запущенное течение гипертонической болезни с частыми кризами, распространенный атеросклероз с образованием тромбов, врожденная склонность к образованию тромбов (тромбофилия) могут привести к попаданию тромба в почку. В том месте, куда попал тромб, прекращается кровообращение и ткань омертвляется, гибнет. Этот участок затем замещается рубцовой тканью и больше никогда не выполняет функции почки. Чем больше этот участок, тем хуже прогноз для дальнейшего развития событий.
Пиелонефрит — это воспалительное заболевание почки и почечной лоханки. Вызывается бактериями, реже вирусами и грибками. Пиелонефрит бывает, протекает в достаточно легком варианте, долго не обостряется либо вообще не повторяется после одного острого эпизода. В данном случае мы говорим о пиелонефрите с ранним началом (в детстве, в школьном возрасте), частыми обострениями (1-2 раза в год и чаще, обычно весной и/или осенью) и бурным течением обострений.
Во время обострения мы наблюдаем высокую температуру (повышается к вечеру, может быть до 40-41 С), боли в пояснице различной выраженности, нарушение мочеиспускания и воспаление по анализам крови и мочи.
Каждое такое воспаление оставляет мельчайшие рубчики на ткани почки. И чем чаще человек болеет, тем больше нежная ткань почки замещается грубой рубцовой тканью.
Рубцовая ткань плотная и не может выполнять функции почек. Почки уменьшаются в размерах (сморщиваются) и постепенно утрачивают свои функции.
Гломерулонефрит — это иммунное заболевание почек. Поражаются сразу обе почки, в отличие от пиелонефрита, где может быть односторонний процесс. При этом заболевании ткань почки атакуют собственные иммунные клетки и белки.
Это бывает после ангины или другой перенесенной стрептококковой инфекции. Организм вырабатывал антитела против бактерий, но эти, же антитела начали поражать почки.
Иммунное воспаление точно также приводит к сморщиванию и «усыханию» почек, как и инфекционное.
На месте воспаления развивается склероз. В диагнозе указывается вид склероза: сегментарный (частичный) или тотальный (полностью) и процент почечной ткани, который поражен склерозом. Например, тотальный нефросклероз 5%, сегментарный – 25%.
Мочекаменная болезнь (МКБ) – это образование разного размера солевых и смешанных отложений во всех отделах мочевыделительной системы. Камни в мочеточниках и ниже (в мочевом пузыре, уретре) угрожают болью и кровью в моче (почечная колика). Такое состояние трудно пропустить, обычно пациенты сразу обращаются в больницу. А вот камни в самих почках могут постепенно расти и увеличиваться без особых симптомов, поэтому заболевание часто выявляется внезапно.
Камни в структуре почки постепенно сдавливают окружающую ткань, мешают ей функционировать нормально. Возникает застой, в некоторых отделах почки развивается ишемия (кислородный голод) и постепенно, участками развивается склероз.
Туберкулез почки – это инфекционное заболевание, которое, как и туберкулез легких вызывается микобактериями туберкулеза. Эти бактерии в любой ткани вызывают похожее по структуре воспаление, ткань почки как бы разжижается, становится творожистой и бесформенной. Разумеется, эта ткань уже не может функционировать. При своевременном лечении участки склероза небольшие и почка может компенсировать их работу. Но если процесс затронул бОльшую часть почки, то нефросклероз в таком случае становится причиной почечной недостаточности.
Сахарный диабет – заболевание очень разнообразное, поражает многие органы. Но в первую очередь – это почки и глаза.
Избыток сахара в крови постепенно нарушает работу сосудов и нервных волокон. Именно поражение сосудов нарушает нормальную работу почек. Почки плохо питаются, а нагрузка на них сильно возрастает. Больные сахарным диабетом часто испытывают повышенную жажду и много пьют, а потом много мочатся. И почки вынуждены фильтровать литры мочи с высоким уровнем сахара, а зачастую еще и с содержанием ацетона (при длительно повышенном сахаре крови).
Почки постепенно, обычно равномерно, уменьшаются в размерах, уплотняются и теряют свою функцию.
Системная красная волчанка – это аутоиммунное заболевание, которое поражает практически все мелкие сосуды в организме.
Помимо поражения сосудов и нарушения питания почки, в почках откладываются специфические иммунные комплексы. Циркулирующие иммунные комплексы (ЦИК) – это защитные белки в «сцепке» с клетками самого организма, которые становятся агрессивными к своим клеткам.
ЦИК повреждают внутренние стенки почечных канальцев, возникает воспаление, а затем склерозирование участков.
Амилоидоз – это редкое заболевание, при котором в разных органах откладывается специфический белок – амилоид.
Если амилоид откладывается в почках, то организм начинает бороться, вырабатывать антитела. И здесь также образуются иммунные комплексы, которые повреждают структуру почки. На местах повреждений постепенно образуется рубцовая ткань.
При амилоидозе редко поражаются только почки (но почки в первую очередь), также страдают сердце и легкие.
Если пациент часто подвергался облучению, то спустя месяцы или годы могут проявиться последствия. Под воздействием радиации стенки сосудов поек уплотняются, становятся толще и постепенно теряют пропускающую способность. В местах прекращения нормального кровообращения ткань почки отмирает.
Преэклампсия – это специфическое патологическое состояние, характерное ТОЛЬКО для беременных. При этом нарушается проницаемость всех сосудов, и почек в том числе. Возникают отеки (как внешние – на ногах и лице, так и внутренние – отек почек, в тяжелых случаях отек легких и головного мозга). Почки не справляются со своей функцией, резко повышается артериальное давление. Пациентку родоразрешают (как правило, это экстренное кесарево сечение) и лечат. Но в отдаленном периоде, такая тяжелая беременность может сказаться на состоянии почек. Женщины более склонны к поражениям почек. И им гораздо чаще угрожает развитие тяжелого нефросклероза.
Также в группе риска пациенты, перенесшие сифилис, ревматические атаки, получавшие химиотерапию.
Симптомы нефросклероза и жалобы пациента следующие:
- отеки лица, в первую очередь области вокруг глаз
- отеки ног и кистей
- нарастающая слабость и утомляемость
- тошнота, нарушение аппетита, особенно отвращение к мясной и другой белковой пище
- сухость, бледность кожи и кожный зуд
- тянущие боли в пояснице
- повышение артериального давления, которое плохо подается лечению, сопровождается упорными головными болями
- уменьшение количества выделяемой мочи
Как бы ни страшно это звучало, но если все это проявилось, то ситуация уже достаточно серьезная. На ранних стадиях нет никаких симптомов склероза почек.
- Общий анализ мочи (ОАМ): здесь мы увидим, сколько с мочой выделяется белка (в норме его нет), если воспаление или выделение солей, крови.
- Биохимический анализ крови (БАК): здесь нас интересуют показатели так называемых азотистых шлаков – креатинин и мочевина. Если они повышаются, то необходимо пройти углубленное обследование, не откладывая.
- Ионограмма: при нефросклерозе повышается калий в крови.
- Проба Зимницкого: мочу собирают в течение суток в разные баночки, а затем считают, сколько выделилось днем, а сколько ночью и какова плотность мочи в каждой порции.
- Общий анализ крови (ОАК): при поражении почек часто бывает анемия.
Экскреторная урография – это метод, при котором в вену вводят контрастный раствор, а затем делают рентген через определенные промежутки времени и следят, как этот раствор выделяется через почки. При нефросклерозе распределение контраста неравномерное, он не проходит в мелкие сосуды, выводится медленно.
Компьютерная томография – это дорогостоящее и высокотехнологичное исследование. При КТ мы получает послойное изображение почки – как бы в виртуальном разрезе. И может разглядеть поражение почки, где оно расположено и насколько выражено.
Нефросклероз УЗИ признаки:
- атрофия наружного (коркового) слоя почки
- Почки уменьшены в размерах, их плотность (эхогенность) повышена, граница между слоями почки (корковым и мозговым) стирается. Контуры почек часто неровные, волнистые, то указывает на постепенное «усыхание».
- видны отложения солей в ткани почки (нефрокальциноз)
Биопсия почки – это взятие кусочка ткани почки для анализа. Технически – это прокол в области поясницы од обезболиванием, и забор тонкого «столбика» клеток из почки. Затем полученный материал отдают на исследование врачу – гистологу, который красит ткани и микроскопически изучает их. А затем выносит окончательный диагноз. От диагноза будет зависеть тактика лечения.
Нефросклероз не вылечивается полностью, но наша задача максимально «разгрузить» почки, обеспечить нормальное артериальное давление и поднять гемоглобин.
Лечение нефросклероза зависит от стадии, на которой оно диагностировано. Но на любой стадии, а особенно на поздней, необходима специальная диета.
Питание почечных больных должно практически исключить соль. Обычно в разговоре эта диета так и называется – «бессолевая». Достаточное количество калорий достигается за счет углеводов (в большей степени) и растительных жиров (в меньшей). Белки строго ограничиваются, их количество рассчитывается, исходя из массы тела и стадии заболевания. Белки при распаде образуют те самые азотистые шлаки, которые не выводятся из организма при почечной недостаточности и отравляют организм. Питание должно быть дробным, частота не менее 5-6 раз в сутки.
Это группа препаратов, которые разжижают кровь и помогают улучшить почечный кровоток. Применяются только на ранних стадиях, так как в поздних случаях могут вызвать кровотечение.
Применяются: дипирадамол (курантил), пентоксифиллин (трентал), гепарин курсами.
Применяются ингибиторы АПФ (эналаприл, периндоприл, квадроприл и др.), эти препараты обладают способностью защищать почки, а также снижают давление и предотвращают изменения в сердце. Но при тяжелой почечной недостаточности их применять нельзя.
Блокаторы кальциевых каналов (нифедипин и нифедипин-ретард, амлодипин) применяются и в поздних стадиях, эффективно снижают давление. Разрешены на фоне гемодиализа.
Блокаторы бета-адренорецепторов (метопролол, бисопролол) – снижают давление и пульс, снижают гормон стресса (адреналин) в крови.
Блокаторы альфа-адренорецепторов (празозин, доксазозин) – быстро снижают давление, применяются в экстренных случаях, реже для постоянного приема.
Препараты калия (панагин или аспаркам в таблетках, калия хлорид внутривенно) назначаются строго по показаниям, если в крови выявляется низкий уровень калия. Такое может случиться, если пациенту проводилась массивная мочегонная терапия.
Витамин Д и кальций (кальций Д-3 Никомед, кальцемин адванс) назначаются для профилактики костных осложнений (остеопороз – повышенная хрупкость костей).
Здесь применяются 2 группы препаратов: препараты железа и эритропоэтины.
Препараты железы (сорбифер, мальтофер, ферретаб) применяются курсами на ранних стадиях болезней почек.
Эритропоэтин (эпоэтин, эпостим, рекормон) – это гормон, который стимулирует костный мозг. В норме он вырабатывается в почках. Когда уже сформировался нефросклероз, то эритропоэтин не вырабатывается, его нужно вводить искусственно. Схему уколов назначает врач-нефролог или гематолог.
Сорбенты (полисорб, энтеросгель)– это «впитывающие» препараты, которые применяются внутрь, чтобы снизить общую интоксикацию организма.
В лечении этой группы заболевании почек фитопрепаты применяются меньше, но на ранних стадиях могут помочь поддержать здоровье почек. Используются цистон, канефрон, хофитол, лепенефрил и другие.
Четкого деления течения нефросклероза на стадии не существует. Условно выделяют раннюю стадию, когда возможно лечение медикаментозно, и позднюю, когда требуется заместительная почечная терапия.
Заместительная почечная терапия (ЗПТ) – это очистками крови искусственным методом. Таких методов несколько. Показанием для такого серьезного вмешательства служит не какое-то определенное заболевание, а критическое повышение креатинина и мочевины в крови.
Такие изменения в анализах крови говорят о том, что почки не фильтруют кровь, она не очищается и отравляет организм. В первую очередь страдает головной мозг.
это очищение крови через микрососуды брюшины. В передней брюшной стенке пациентка устанавливается постоянный катетер (трубочка с замыкающим клапаном). Через эту трубку в брюшную полость каждые 6 часов заливается 2 литра специального раствора. Когда диализный раствор находится в брюшной полости, то он «вытягивает» на себя лишнюю жидкость, соли и ионы, тем самым очищая организм. Потом использованный раствор сливают и закачивают свежий. Перитонеальный диализ несколько раз проводят в клинике, а затем, когда пациент обучился методике, отпускают домой. Такие пациенты могут вести обычную жизнь, путешествовать, приходя в больницу только на контроль анализов и динамически осмотр врача-нефролога. Перитонеальный диализ – это достаточно мягкий метод, поэтому проводится он непрерывно.
это очищение крови аппаратом, который часто известен под названием «искусственная почка». Принцип очищения крови похож на перитонеальный диализ, он заключается в пропускании крови пациента через колонку со специальным раствором, а потом вливается обратно. На диализ ходят часто, несколько раз в неделю и проводят на аппарате несколько часов. Для того, чтобы удобно было подключать аппарат и забирать кровь, на предплечье у пациента формируют фистулу. Фистула – это искусственное соединенные вена и артерия на внутренней поверхности предплечья. Для того чтобы ее создать проводится небольшая операция, далее необходимо дождаться заживления и уж потом начинать диализ.
принцип очищения крови при этом методе практически такой же, как при аппаратном гемодиализе, только кровь пропускается чрез колонку с фильтрами и мембранами.
Трансплантация почки – это на данный момент широко применяемы метод лечения пациентов с хронической почечной недостаточностью (ХПН). При этом методе проводят операцию и подсаживают донорскую почку. Свои почки при этом могут остаться на месте, либо удаляются (одна или обе). Удаление почек проводится, если абсолютно не функционирующие и/или являются очагом хронической инфекции.
После операции пациенты всю жизнь принимают препараты подавляющие иммунитет, чтобы исключить отторжение чужой почки.
Донором может стать родственник или другой доброволец, также используются трупные почки. Для определения будущей совместимости донорской почки и пациента проводят специальные сложные генетические анализы.
При отсутствии лечения, а при необходимости подключения заместительной почечной терапии, исход неблагоприятный. Неочищенная кровь постепенно отравляет органы и ткани и приводит к гибели пациента.
При своевременном начале лечения и использовании ЗПТ – жизнь пациента усложняется в том плане, что приходится ездить на диализ, менять растворы, постоянно сдавать анализы и часто взвешиваться (объем диализной жидкости рассчитывается на массу пациента). Но при этом люди с нефросклерозом живут, и живут долго и полноценно!
Почки – это орган, который нельзя исключить из обмена веществ. Предупредить развитие почечной недостаточности и склероза почек можно, если предупреждать и вовремя лечить все его причины (гипертоническую болезнь, диабет и все перечисленное выше). Не игнорируйте диспансеризацию по месту работы и в поликлинике. Довольно часто первые признаки проблемы выявляются именно по лабораторным анализам. И всегда задавайте интересующие вас вопросы лечащему врачу.
источник
Нефросклероз почек (сморщенная почка) ― хроническое заболевание, при котором происходит замена почечной паренхимы соединительными тканями, неспособными выполнять основные функции органа. Почка отвечает за фильтрацию, выведение шлаков и излишней жидкости, синтез урокиназы (фермент, растворяющий тромбы), содержание гормонов ренина и эритропоэтина.
Результатом нефросклероза становится утолщение стенок артерий и артериол, что приводит к нарушению кровоснабжения органа. Почечной ткани не хватает питания, клубочки и канальцы, отвечающие за образование мочи, начинают гибнуть, в итоге почка перестает выполнять свои функции.
За последние два десятилетия количество пациентов с диагнозом почечная недостаточность, развитие которой произошло на фоне гипертонического нефросклероза, значительно увеличилось. Согласно Объединенной системе данных о донорских почках США за 2011 год, скорость развития терминальной стадии почечной недостаточности из-за гипертонии выросла на 8,7% с 2000 года, в то время как этот же показатель вследствие возникновения гломерулонефрита упал на 23%.
В Европе, согласно данным реестра Европейской ассоциации диализа и трансплантации, гипертензивный нефросклероз является менее частой причиной развития терминальной стадии почечной недостаточности и проявляется у 12% пациентов, обратившихся за помощью. Однако заболеваемость может варьироваться между странами. Во Франции и Италии гипертонический нефросклероз диагностируется у 25% и 17% пациентов с почечной недостаточностью. В Великобритании болезнь зарегистрирована всего у 6,1% пациентов.
Нефросклероз развивается как осложнение других заболеваний (сахарный диабет, гломерулонефрит, артериальная гипертензия) и ведет к появлению хронической болезни почек. Отталкиваясь от причины возникновения болезни выделяют первичный (гипертонический) и вторичный нефросклероз.
Первичный возникает вследствие заболеваний не связанных с работой почек, таких как атеросклероз, тромбоз, гипертоническая болезнь, но ведущих к нарушению кровоснабжения почки. Различают шесть форм первичного нефросклероза.
Атеросклеротический нефросклероз ― возникает по причине образования на стенках артерий и вен жировых бляшек, которые уменьшают просвет сосудов, снижают кровоток, что приводит к гибели клеток. В почках атеросклеротические бляшки формируются в местах разветвления почечной артерии. Данная форма заболевания является наиболее безопасной по сравнению с другими, потому что чаще всего наблюдается частичное поражение левой почки, двусторонний нефросклероз встречается редко.
Гипертонический нефросклероз ― постоянно повышенное артериальное давление приводит к ухудшению эластичности и спазму сосудов. Клетки получают недостаточное количество кислорода и гибнут. Различают две разновидности: артериолосклеротический ― увеличенный рост соединительной ткани на сосудах, артериолонекротический ― возникает при тяжелых формах артериальной гипертензии, приводит к отмиранию артериол и капилляров клубочков.
Инволютивный ― возрастной нефросклероз ― появляется по причине возрастных изменений организма, после 45-50 лет на стенках артерий и вен откладывается больше молекул кальция, повышается число мышечных волокон, что приводит к нарушению кровотока. Также причиной может быть атрофия элементов мочевых канальцев, появляющаяся с возрастом.
Диабетический ― развивается некроз почечной ткани, приводящий к поражению органа. Наблюдается повышение давления, изменение формул крови, появление отеков.
Инфарктный ― происходит закупорка почечной артерии тромбом или эмболом, что ведет к атрофии живых тканей.
Венозный ― возникает при венозном полнокровии почек, когда затрудняется отток крови, поэтому появляются застои, создающие идеальные условия для увеличения числа молекул тропоколлагена.
Вторичный нефросклероз развивается при прогрессировании патологических заболеваний почек. Причиной данного типа патологии могут стать следующие 9 болезней:
- Гломерулонефрит ― при невылеченных заболеваниях горла, таких как ангина или фарингит, возникают нарушения движения крови в почках, на стенках артерий и вен откладывается гиалин, снижающий их эластичность.
- Пиелонефрит, нефрит, пиелит ― воспаление почечной ткани и частей почки. Бактерии проникают в клубочки и канальцы, формируют тромбы, вокруг которых накапливаются лейкоциты.
- Красная волчанка ― организм синтезирует антитела, которые не распознают собственные органы и пытаются уничтожить здоровые ткани, повреждая их.
- Нефропатия беременных ― нарушение гормонального фона приводит к спазму сосудов, скачкам артериального давления, задержке солей.
- Нефролитиаз ― наличие камней в почках, патанатомия показывает, что конкременты чаще встречаются в правой почке.
- Туберкулез ― бактерии туберкулезной палочки распространяются по организму, вызывая очаги воспаления.
- Сахарный диабет ― высокий уровень сахара в крови приводит к отложению на стенках сосудов соединений, ухудшающих кровоток.
- Травмы почки ― частички паренхимы закупоривают сосуд, что ведет к нарушению кровообращения и гибели нефронов.
- Ионизирующее излучение ― приводит к постепенному уменьшению просвета сосудов, ухудшая кровоток.
На ранних стадиях выявление заболевания возможно только по результатам анализов мочи, в которых могут быть найдены эритроциты, лейкоциты, белок. Анализ крови поможет обнаружить понижение содержания гемоглобина, тромбоцитов, химических элементов. Важным симптомом является уремия ― наличие в крови азотистых оснований, мочевины, креатинина.
При развитии нефросклероза отмечается повышение артериального давления, приступы стенокардии, отеки, гидронефроз, головные боли, малокровие, протеинурия, анурия, поллакиурия, сердечная недостаточность, нарушения зрения, сокращение объема выделяемой мочи. Наблюдается ухудшение общего самочувствия, снижение работоспособности, чувство жажды, отсутствие аппетита, низкий иммунитет и боли в поясничной области.
Ранняя диагностика нефросклероза затруднительна. Чаще всего пациенты обращаются с жалобами на повышенное артериальное давление, которое не удается понизить медикаментами, либо выявляются отклонения в анализах мочи или крови.
На приеме у уролога составляется анамнез заболевания, осуществляется первичный осмотр, затем пациент отправляется на лабораторные и диагностические исследования. Потребуется сдать анализы крови и мочи (общий, биохимический).
К аппаратным методам диагностики относится ультразвуковое исследование почек , позволяющее определить размеры органа, состояние коркового вещества, выявить кальцификаты в почечной ткани. УЗИ проводится на голодный желудок, при полном мочевом пузыре.
Экскреторная урография проводится при введении в вену йодсодержащих веществ, которые могут выделяться почками, что позволяет на рентгенографических снимках получить четкую картину органов мочевыделительной системы. Для ангиографии сосудов в вену вводится контрастное вещество, которое на снимках показывает места сужения, закупорок и деформации артерий и артериол.
Сцинтиграфия почек проводится с помощью радиоизотопного вещества, введенного внутривенно. Оно производит излучение, которое улавливается аппаратом и передается на экран компьютера. По изображению становится видно, что при нефросклерозе изотоп распространяется неравномерно.
Компьютерная томография дает возможность оценить строение каждой почки в отдельности, оценить их состояние и работу сосудов. Биопсия почечной ткани позволяет выявить наличие онкологии. По результатам лабораторных и препаратных исследований врач выдвигает диагноз и назначает индивидуальное лечение.
Важно вылечить заболевание, которое привело к возникновению нефросклероза. Для устранения симптомов используются медикаментозные средства, направленные на выравнивание артериального давления, расширение кровеносных сосудов, профилактику тромбов. К ним относятся антикоагулянты (Гирудин, Гепарин), ингибиторы (Вазопрен, Диротон), мочегонные средства (Фуросемид, Индапамид), поливитаминные комплексы (Витрум, Фалипамил), сорбенты (Карболен, Полисорб).
При стремительном развитии болезни применяются хирургические методы лечения. Важнейшим из них является гемодиализ ― фильтрация крови через искусственную почку. Кровь из артерии пропускается через специальную целлюлозную мембрану, где осуществляется фильтрация от токсических веществ, продуктов жизнедеятельности клеток, и затем в очищенном виде возвращается по вене в организм. Процедура выполняется 2-3 раза в неделю.
Радикальными методами являются нефрэктомия ― удаление части почки, и трансплантация ― пересадка органа от донора. В 40% случаев донорская почка не приживается, поэтому важен прием препаратов, снижающих активность иммунной системы организма.
К народным методам лечения относятся употребление березового сока, спиртового настоя из почек осины или плодов брусники. Современным способом является гирудотерапия ― применение медицинских пиявок для улучшения кровоснабжения почек. Секрет слюнных желез пиявок содержит биологически активные компоненты, которые улучшают кровоток, стимулирует деятельность различных органов.
Если своевременно не начать лечение нефросклероза могут возникнуть нарушения фосфорно-кальциевого обмена, что ведет к перелому костей, разрушению зубов и кровоточивости десен. Происходит резкое снижение иммунитета, организм становится подвержен вирусным заболеваниям. Конечный итог ― полная атрофия, хроническая болезнь почек, ведущая к летальному исходу.
Во избежание данного недуга стоит выполнять профилактические мероприятия: вести здоровый и активный образ жизни, отказаться от алкоголя и никотина, соблюдать диету с ограниченным содержанием белков, жиров и холестерина, проводить прием препаратов, улучшающих кровоток и обменные процессы, следить за водным балансом организма.
Правильно выбранная диета при нефросклерозе почек ― залог быстрого выздоровления. Следует придерживаться следующих рекомендаций:
Ограниченное количество белка способствует уменьшению образованию мочевины, происходит исключение увеличенной нагрузки на нефроны. Следует отдавать предпочтение нежирному виду мяса птицы, кролика, рыбе . Уменьшить количество потребления картофеля, мучных изделий.
Избыток калия приводит к усиленному мочевыделению, что является дополнительной нагрузкой на почки. Следует исключить продукты, в которых содержится данный микроэлемент: виноград, бананы, абрикосы, чернослив, финики, сыр, горох, арахис, фундук, авокадо, соя, шампиньоны, арбузы, черная смородина, ежевика, шоколад.
При заболевании нефросклерозом нарушается фосфорно-кальциевый обмен. Увеличение фосфора ведет к уменьшению кальция, поэтому больному следует скорректировать рацион питания для баланса. Преимущественно питаться крупами, бобовыми, зелеными овощами, не превышая суточную норму 800-1000 мг в сутки , включить в рацион питания витамины D.
Рекомендуется исключить из питания говядину, свинину, кукурузную крупу, морковь, фасоль, творог, сыр плавленый, печень, скумбрию, сельдь. Также необходимо плавно снизить потребление соли до 10 грамм в сутки, потому что входящий в ее состав натрий может притягивать воду, увеличивая отеки.
В рацион должны входить продукты с большим содержанием сложных углеводов: рис, картофель, свежие овощи и фрукты, растительное масло, мед.
Стоит поддерживать водный баланс, в норме 2 литра в сутки, употреблять отвар из брусники, лекарственных трав и мед, чтобы ускорить удаление токсинов из организма и повысить кровоток. При отеках снизить прием воды на 500 мл. Питание должно быть дробным и сопровождаться приемом минеральной воды с магнием, таких как Боржоми, Ессентуки №4, Donat Mg.
источник

Погибшие клетки паренхимы начинают замещаться клетками соединительной ткани, вследствие чего функциональность почки снижается, орган сморщивается и развивается нефросклероз.

Соединительная ткань разрастаясь, заменяет собой поврежденные клетки почки, но не обладает функциональной способностью органа.
Поэтому нарушается работа мочевыделительной системы и в итоге развивается почечная недостаточность – необратимая патология опасная для жизни больного и требующая пересадки пораженного органа.
Патологическое состояние может возникать из-за нарушенного кровообращения в почке (первичная форма нефросклероза) или на фоне воспалительных или инфекционных процессов в парном органе (вторичная форма нефросклероза).
В зависимости от формы заболевания различаются и факторы, провоцирующие сморщивание почки.
Первичная форма нефросклероза развивается вследствие повреждения сосудов, питающих почку.
К причинам, способным привести к формированию патологии можно отнести:
- Атеросклероз. Излишки холестерина оседают на сосудистых стенках, вызывая их утолщение и сужение просвета сосудов. Кровоснабжение органов ухудшается и клетки погибают от кислородного голодания.
- Инфаркт почки. Циркуляция крови нарушается вследствие перекрытия просвета сосуда, питающего почку, кровяным или эмболическим сгустком, что и вызывает гибель клеток органа.
- Венозное полнокровие почки. На фоне сужения просвета почечных вен, тромбоза вен или патологического опущения почки движение венозной крови из органа замедляется, что стимулирует разрастание соединительных клеток в сосудах почек, нарушая кровоток.
- Возраст. У больных пожилого возраста наблюдаются сосудистые изменения, приводящие к снижению функции почек и гибели клеток органа.
- Гипертония. Высокое давление сужает сосуды и затрудняет циркуляцию крови.
Нефросклероз на фоне гипертонической болезни может быть двух видов:
- Доброкачественный – артериолосклеротическое сморщивание почки. Часто сочетается с атеросклерозом и развивается вследствие разрастания соединительной ткани в почечных сосудах. На формирование патологии уходит не менее 10 лет.
- Злокачественный – артериолонекротический нефросклероз. При тяжелой гипертонии за несколько лет поражаются почечные клубочки и атрофируются мочевые канальцы.


- участившиеся позывы к мочеиспусканию, в основном в ночные часы;
- повышенное количество выделяемой за сутки мочи;
- урина окрашивается в красный цвет;
- появляются выраженные отеки;
- приступы тошноты и головной боли;
- пересыхание слизистых полости рта;
- дневная сонливость и неутолимая жажда;
- мышечные боли;
- появляется запах аммиака изо рта и запах мочи от больного;
- на кожных покровах появляются кристаллы мочевины;
- быстрая утомляемость;
- чувство онемения в конечностях;
- ухудшается память и снижается концентрация внимания;
- появляются синяки на коже и наблюдаются частые носовые или кишечные кровотечения;
- появляются боли в сердце, изменение сердечного ритма, отдышка;
- перед глазами наблюдаются, мушки, темные пятна или искры;
- повышается восприимчивость к инфекционным заболеваниям;
- повышается хрупкость костей и склонность к переломам.
Отмирание нефронов и разрастание соединительной ткани происходит на протяжении длительного времени, часто на развития почечной недостаточности уходит несколько лет. В зависимости от объема погибших клеток заболевание разделяют на стадии:
-
Стадия 1 – изменяется состав крови и появляется белок в моче. Выраженные симптомы отсутствуют, кроме учащенного мочеиспускания по ночам. Больные отмечают повышенную жажду и быструю утомляемость.
- Стадия 2 – количество выделяемой за день мочи уменьшается, а в крови обнаруживается креатинин и мочевина. У больных наблюдаются приступы мигрени, повышается давление и учащается пульс. Отмечается резкое ухудшение зрительной функции, появляется тошнота и ощущение зуда.
- Стадия 3 – показатели крови ухудшаются. Мочи выделяется все меньше и усиливаются признаки отравления организма. Нарастает вялость, падает аппетит. Кожные покровы сохнут и желтеют. Больные все чаще поражаются инфекционными заболеваниями, отмечают повышенную жажду и значительное ухудшение самочувствия.
- Стадия 4 – необратимая стадия заболевания. Выделение мочи почти полностью прекращается. На фоне интоксикации организма формируется отек легких. Нарушается сон, ухудшается скорость свертывания крови, стабильно повышено давление. По результатам анализов показатели белка снижены, и повышен уровень мочевины, мочевой кислоты и креатинина в кровяной плазме.

На следующем этапе проводится комплекс диагностических исследований:
- общеклинический анализ мочи и крови;
- биохимическое исследование плазмы крови;
- компьютерная томография;
- урография;
- ультразвуковое исследование;
- сцинтиграфия;
- ангиография сосудов;
- радионуклидная ренография;
- доплеровское исследование сосудов;
- биопсия.

- антикоагулянты;
- средства для улучшения кровообращения;
- сорбенты;
- препараты калия;
- комплекс витаминов.
Прием мочегонных препаратов и антагонистов кальция вполне оправдан на этом этапе, но на 4 стадии патологии эти медикаменты должны быть исключены.
3 и 4 стадия развития почечной недостаточности уже не поддается медикаментозной терапии и требует проведения гемодиализа или трансплантации почки.
Для поддержания жизнедеятельности организма гемодиализ должен проводиться регулярно и до конца жизни.
Радикальным методом лечения сморщенной почки является трансплантация донорского органа. Он берется у ближайшего родственника или погибшего человека. После успешно проведенной операции больной получает возможность жить обычной жизнью, но должен постоянно находиться под наблюдением врача.

- дозировать физические нагрузки и полноценный отдых;
- придерживаться принципов диетического питания;
- избегать нервного перенапряжения и стрессовых ситуаций;
- отказаться от никотиновой и алкогольной зависимости;
- контролировать давление и регулярно проходить плановое обследование;
- укреплять иммунитет и внимательно следить за своим самочувствием, при появлении необычных симптомов следует обратиться к врачу, чтобы вовремя диагностировать заболевание и начать лечение.
Купирование патологии в начале развития позволит предотвратить возникновение осложнений и формирование нефросклероза.
Положительных результатов от рекомендованного лечения можно ожидать только при соблюдении диеты. Необходимо ограничить употребление белковых продуктов, особенно если начинает формироваться почечная недостаточность.
На начальных этапах развития патологии нужно возмещать недостаток в организме калия, налегая на курагу, запеченный картофель, бананы и курагу. На последних стадиях употребление таких продуктов уменьшают.
Необходимо до минимума ограничить в рационе молочные продукты, восполняя недостаток кальция цельнозерновым хлебом, блюдами из бобовых и большим количеством зеленых овощей.
Ограничения требует и соль. При незначительном поражении почек в день разрешается не более 10 г соли, на поздних стадиях количество уменьшают до 5-7 г.
Соблюдение диетического питания и выполнение всех рекомендаций врача позволяет компенсировать патологию и поддерживать хорошее самочувствие.
Отсутствие лечения или развитие злокачественного нефросклероза чаще всего имеет неблагоприятный прогноз. При формировании почечной недостаточности больному требуется регулярное проведение гемодиализа и пересадка пораженного органа, только в этом случае можно избежать смертельного исхода.
источник
Нефросклероз или «сморщенная почка» , — Nephrosclerosis – патологический процесс в почках, вызванный склеротическим поражением почечных артериол, разрастанием соединительной ткани, атрофией паренхимы, сопровождающейся нарушением выделительной и синтетической функции почек.
Чаще нефросклероз регистрируем у крупного рогатого скота, буйволов, реже у свиней и собак.
Этиология. Заболевание у животных в основном регистрируется как последствие гломерулонефрита, нефроза или при общем атеросклерозе (у плотоядных). Часто Нефросклероз у животных возникает в результате осложнений при инфекционных заболеваниях, таких как рожа и чума свиней, переболевания бруцеллезом и лептоспирозом.
Патогенез. В процессе длительного протекания воспалительно – дегенеративных процессов в почках животного происходит гибель части нефронов. При распаде клеточных элементов почек, со стороны соединительной ткани почек наступает реакция, сопровождающаяся усиленным, в избыточным количеством, разрастанием соединительной ткани. В результате чего почки начинают уплотняться и уменьшаться в своем объеме. В результате этих процессов часть клубочкового аппарата почек исключается из общего круга кровообращения, не функционируют капилляры в пораженных местах почек. В то время оставшиеся непораженные клубочки и канальцы вынуждены функционировать в повышенном режиме. Происходящее нарушение кровотока в пораженной почке, которое вызывает спазм кровеносных сосудов и приводит к повышению образования и выделения в кровь ренина и гипертензина, что в дальнейшем вызывает у больного животного резкую гипертонии и гипертрофии сердца. Из-за этого и ряда других факторов диурез на некоторое время усиливается, иногда превышая суточную норму. Развивающаяся сердечно — сосудистая недостаточность в организме животного приводит к отекам в различных частях тела и даже появлению водянки.
Наступающее в почках сильное разрастание соединительной ткани приводит к снижению выработки почками мочи. При проведении анализа мочи в ветеринарной лаборатории белок удается обнаружить в небольшом количестве. Возникающее в результате болезни нарушение способности почек выводить из организма больного животного накопившееся избыточное количество кислых продуктов обмена веществ приводит к ацидозу животного. Если нефросклероз у больного животного будет и дальше прогрессировать, то это приведет к развитию уремии.
Клиническая картина. Клиническая картина при нефросклерозе чрезвычайно многообразна. Если больное животное заболевает в легкой форме, то владелец животного этого может и не заметить. Легкую форму можно обнаружить только, при проведении диспансеризации животного, когда при исследовании мочи в ветеринарной лаборатории найдут небольшую примесь белка. При нефросклерозе, как и других заболеваний животного, наблюдаются общие явления – быстрая утомляемость, вялость при движении, частое угнетенное состояние. В результате плохого аппетита, больные животные начинают худеть, несмотря на хорошее кормление и уход за ними со стороны хозяина. При клиническом осмотре таких животных отмечаем матовый волосяной покров, который к тому же становится ломким. Видимые слизистые оболочки анемичны. У животного появляется повышенная жажда, при одновременном уменьшении количества образуемой мочи. Температура тела у больных животных в пределах нормы.
Наиболее постоянным, и характерным для нефросклероза симптомом заболевания служит почечная недостаточность, которая проявляется у больного животного полиурией и низким удельным весом образующейся мочи (1,001-1,020). В такой моче находится белок (0,1-0,2%), почечный эпителий, единичные лейкоциты, в отдельных случаях зернистые и гиалиновые цилиндры и отдельные эритроциты.
При нефросклерозе со стороны желудочно-кишечного тракта часто развиваются катаральные, катарально-геморрагические гастроэнтериты, которые имеют пониженную секрецию.
Развивающаяся сердечно-сосудистая недостаточность сопровождается у больного животного гипертрофией сердечной мышцы, при аускультации тоны сердца глухие, слышен акцент 2-го тона над аортой, стойкой гипертонией, которая у крупного рогатого скота имеет высокие показатели (150 на 90 мм ртутного столба).
Наиболее объективно установить нефросклероз у коров и лошадей ветспециалист может путем проведения ректального исследования данных животных, почки при ректальном исследовании часто уменьшенные и уплотненные.
Течение. Нефросклероз у животных длится месяцы, иногда продолжается годами. Продолжаясь длительное время, заболевание в определенный момент времени переходит в тяжелую форму, которая заканчивается падежом животного.
Патологоанатомические изменения. При вскрытии павших животных почки уменьшены в объеме. Капсула почек во многих местах срастается с паренхимой почек. С поверхности почки бугристые и часто покрыты пятнами, имеющими серо-желтый или серо-красный цвет. На разрезе почки пятнистые, в отдельных случаях находим кистозные полости, которые образуются от сдавливания мочевых канальцев рубцовой тканью.
Проводя гистологическое исследование такой ткани можно одновременно со здоровыми участками выявить участки со сплошной фиброзной тканью. В такой ткани находим мелкие образования из концентрически расположенных волокон, говорящих о бывших клубочках, и небольшие места покрытые известью, которые указывают на имевшиеся здесь мочевые канальцы.
Диагноз на нефросклероз ставят комплексно на основании собранных анамнестических данных (перенесенного животным нефритом, нефрозом) и характерных симптомов болезни (гипертрофия сердечной мышцы, гипертония и полиурия со светлой мочой имеющей низкий удельный вес и очень малым осадком. У коров и лошадей ректальным исследованием устанавливаем повышенную плотность и бугристость почек.
Дифференциальный диагноз. При проведении дифференциальной диагностики, в том числе у собак, ветспециалисту необходимо исключить сахарный и несахарный диабет, для которых также характерны симптомы диабета у собак- полиурия и жажда, а также простую полиурию, которая бывает у животных при поедании ядовитых растений (лютика, горицвета и др.). При этих болезнях в моче не содержится белок и отсутствует почечная недостаточность.
Лечение животных больных нефросклерозом с экономической точки зрения нецелесообразно. При установлении диагноза продуктивные животные выбраковываются. Высокоценных в племенном отношении и декоративных животных поддерживают симптоматической терапией. Больным животным создают такие же условия (по уходу и кормлению), как при лечении больных хроническим нефритом. При сердечной недостаточности больным животным назначаются препараты наперстянки или строфанта. Владельцы больных животных должны постоянно следить за состоянием пищеварения, используя с этой целью для борьбы с интоксикацией слабительные и антисептические средства, в том числе антибиотики кишечного спектра действия.
При необходимости, для усиления диуреза, больным животным необходимо назначать мочегонные препараты: темисал, теофиллин и меркузал. Для борьбы с интоксикацией внутривенно вводят 20-40%-ный раствор глюкозы (корове и лошади до 500мл один раз в день), курс лечения продолжается неделю.
Профилактика нефросклероза у животных должна строится на своевременном и качественном лечение нефритов и нефрозов. Владельцы животных должны всеми имеющимися у них доступными способами профилактировать переохлаждение животных, не допускать скармливания недоброкачественных кормов (заплесневелых, гнилых).
источник
Нефроптоз (опущение почки) — это патологическое смещение почки, возникающее в вертикальном положении тела. При дыхании и движении тела почки смещаются в пределах допустимой физиологической нормы, которая не должна превышать высоту тела поясничного позвонка. Кроме этого в норме правая почка расположена несколько ниже левой почки. В нормальном состоянии почка фиксирована в своем типичном месте благодаря связкам, окружающим ее фасциям и жировой клетчатке.
При недостаточном развитии данных образований возможно развитие нефроптоза. Также нефроптоз может быть проявлением опущения внутренних органов — спланхноптоза.
К факторам, которые могут привести к развитию нефроптоза (опущение почки) относятся травма поясничной области, постоянное ношение тяжестей, резкое похудание, беременность и роды.
Как правило, нефроптоз возникает в течение жизни и зависит от типа телосложения человека и чаще встречается у женщин.
В начале 20 века в одном из первых текстов по урологии молодой американский ученый Хэмптон Янг определил нефроптоз, как смещение почки вниз более чем на 5 см при перемещении пациента из положения лежа в положение стоя. Уильям Мейо диагностировал «смещающиеся почки» у 20% случайных пациентов, а Уильям Ослер описал более 700 случаев нефроптоза. Нефроптоз считался причиной нарушений и симптомов со стороны других органов, включая желудок, кишечник, поджелудочную железу.
Ультразвуковое исследование почек при нефроптозе — наиболее доступный и информативный метод обследования, который выполняется в горизонтальном и вертикальном положении тела пациента.
Важным критерием в оценке патологического опущения почки при ультразвуковом цветном доплеровском исследовании (возможность визуализации сосудов на ультразвуковом аппарате) является уровень отхождения почечной артерии от аорты, который позволяет отличить нефроптоз от дистопии почки (врожденное состояние, при котором почка изначально расположена ниже своего типичного места). Также цветное доплеровское ультразвуковое исследование позволяет измерить снижение кровотока в опущенной почке в вертикальном положении.
Экскреторная (внутривенная) урография – рентгенологическое исследование, при котором внутривенно вводится рентгеноконтрастное вещество и выполняется серия рентгеновских снимков поясничной области.
Урограмма в горизонтальном положении — методика исследовния при нефроптозе
При подозрении на нефроптоз экскреторная (внутривенная) урография должна выполнятся в горизонтальном и вертикальном положении. Выполнение экскреторной урографии при нефроптозе является обязательным, поскольку урограммы, полученные при исследовании являются медицинской документацией, подтверждающей наличие нефроптоза.
Урограмма пациента с павостороним нефроптозом в вертикальном положении
При этом возможна оценка патологического опущения почек по отношению к высоте тел поясничных позвонков. В норме почечная лоханка правой почки определяется на уровне II-го поясничного позвонка. Часто опущение почек сочетается с их поворотом.
Выделяются следующие степени нефроптоза:
I степень нефроптоза — опущение нижнего полюса почки более 1,5 поясничных позвонков;
II степень нефроптоза — опущение нижнего полюса почки более 2 позвонков;
III степень нефроптоза — опущение нижнего полюса почки более 3 позвонков.
Рентгенологическое исследование желудка, при котором оценивается смещение желудка и других внутренних органов (спланхноптоз).
Рентгеноскопия желудка с барием — один из мотодов диагностики нефроптоза
Рентгеноскопия желудка является обязательным исследованием при выявлении нефроптоза с двух сторон.
Динамическая нефросцинтиграфия (изотопная ренография) — радиоизотопное исследование, при котором внутривенно вводится радиоизотопный препарат и по степени его накопления и выведения почками оценивается их функциональное состояние. У некоторых пациентов с нефроптозом при динамической нефросцинтиграфии (изотопной ренографии) возможно выявление ухудшения оттока мочи из почки.
Также динамическая нефросцинтиграфия позволяет зарегистрировать частичную или полную утрату функции почки, что определяет показания к тому или иному виду лечения нефроптоза.
Нефроптоз характеризуется смещением почки вниз более 5 см при перемещении пациента из положения лежа в положение стоя, сопровождающимся болью в животе или в боку. Самое серьезное проявление нефроптоза – почечная колика, которая характеризуетсяболевым приступом в боку (поясничной области), тошнотой, ознобом, тахикардией, олигурией (снижение количества выделяемой мочи), периодической гематурией (появление крови в моче) или протеинурией (появление белка в моче). Точная причина почечной колики при нефроптозе неизвестна, но вероятно, она связана с ишемией (ухудшением кровоснабжения) почки или нарушением проходимости мочевых путей. Как правило, пациенты у которых нефроптоз сопровождается клиническими проявлениями, — это молодые худенькие женщины, у которых боль в поясничной области в вертикальном положении проявляется как первичный и нередко единственный симптом нефроптоза.
Хроническая боль. Нефроптоз протекает бессимптомно у большинства людей, хотя у некоторых может вызывать периодическую боль в боку (пояснице), чувство тяжести, дискомфорт в животе. Причина боли в боку при нефроптозе не установлена, хотя перегиб мочеточника может вызывать нарушение оттока мочи. Перегиб почечных сосудов, приводящий к ишемии почки и растяжение тазовых нервов, как полагают, являются возможным механизмом этой боли. Неврастения тесно связанна с нефроптозом, что нередко наблюдается у пациентов. Полагают, что это происходит из-за хронической тазовой боли, испытываемой пациентами с нефроптозом.
Артериальная гипертензия. Является следствием перегиба сосудов питающих почку, что может приводить к развитию артериальных кризов и стойкому повышению артериального давления.
Инфекция. В норме поток мочи смывает бактерии и препятствует их росту в почках и мочевых путях. Когда почка находится в ненормальном положении, моча может задерживаться в мочеточнике или непосредственно в почке. Моча, которая задерживается в мочевых путях, дает возможность для роста и распространения бактерий. Симптомы инфекции мочевых путей (пиелонефриты и циститы) включают частое и болезненное мочеиспускание, боль в животе или пояснице, лихорадку, озноб. Моча может быть мутной или иметь необычный запах.
Камни. Мочевые камни формируются из веществ, находящихся в моче, таких как кальций и оксалаты. Если моча слишком долго задерживается в мочевых путях, увеличивается риск, что у этих веществ появится время, чтобы образовались камни. Симптомы наличия камней в почках или мочевых путях включают сильную боль в боку, спине или тазовую боль, примесь крови в моче, озноб и лихорадку, рвоту, жжение при мочеиспускании.
Травма. Если смещенная при нефроптозе почка находится низко в животе или в тазу, то она более восприимчива к ранению или тупой травме. Люди, которые хотят заниматься подвижными видами спорта при наличии подтвержденного нефроптоза, могут использовать защитные приспособления и почечный бандаж.
Почечная недостаточность. Если моча полностью задерживается в почках, может произойти их повреждение. В результате, почки не могут фильтровать из крови шлаки и избыток жидкости. Симптомы почечной недостаточности включают отеки ног и живота, чувство усталости, головные боли, тошноту. Если возникнет почечная недостаточность, пациент будет нуждаться в диализе или трансплантации почки. Почечная недостаточность возникает только при поражении обеих почек. Опущение одной почки, даже если она совсем не функционирует, не вызовет почечной недостаточности.
источник
Нефросклероз почек представляет собой заболевание хронического характера, которое постепенно вызывает отмирание функциональных почечных клеток (нефронов), в результате чего на их месте образуется соединительная ткань, не имеющая возможности выполнять функции органа.
Нефросклероз как сморщенная почка, в зависимости от причины развития патологии и типа проявляющихся симптомов, делится на следующие виды:
- Первичный нефросклероз – данная форма болезни появляется вследствие нарушений функционирования тех или иных систем организма.
- Вторичный нефросклероз – патология такого вида развивается в результате влияния на организм неблагоприятных обстоятельств.
- Гипертонический нефросклероз – в этом случае заболевание возникает ввиду гипертензии и нарушения прохождения крови сквозь суженную артерию. Он еще носит название артериолосклеротического нефросклероза. Этот тип, в свою очередь, делится на два вида – доброкачественный (медленное развитие почечной недостаточности, когда возможно остановить дальнейшее развитие болезни), который в большинстве случаев не проявляет характерных симптомов, и злокачественный (утрата почечных клеток происходит гораздо быстрее).
- Атеросклеротический нефросклероз – главная особенность такого вида заболевания заключается в одностороннем распространении (затрагивает только один орган).
- Диабетический нефросклероз – при этой форме патологии происходит поражение обеих почек, которое протекает в нескольких стадиях. Первая стадия характеризуется отсутствием симптомов. На второй стадии наблюдается незначительное повышение артериального давления. Отличительный признак третьей стадии заключается в появлении сильных отеков. На четвертой стадии начинает прогрессировать почечная недостаточность, которая может проявиться спустя большое количество времени после выявления белка в моче.
С наибольшей вероятностью к возникновению данной болезни приводят следующие факторы:
- возраст после 40 лет;
- злоупотребление алкоголем;
- курение;
- вынашивание ребенка;
- неправильное питание;
- наследственное предрасположение к заболеваниям такого типа.
Причины нефросклероза могут быть абсолютно различными. Первичные факторы возникновения патологии:
- недостаточное поступление крови к системам органов;
- гипертензия;
- наличие тромбов, мешающих нормальному кровообращению, ввиду чего возможен инфаркт органа;
- атеросклероз – артериальный просвет начинает сужаться в результате формирования жиров на стенках артерий и их отложения;
- пожилой возраст;
- нарушение эластичности почечных сосудов.
К вторичным причинам возникновения нефросклероза относятся:
- сахарный диабет;
- нарушение гормонального фона при беременности (при этом из организма выводится белок через урину, вследствие чего отмирают нефроны);
- гломерулонефрит в хронической форме;
- пиелонефрит (воспаление вследствие попадания в почки патогенных микроорганизмов);
- наличие в почках конкрементов;
- механический прессинг мочеточника различной этиологии;
- туберкулез;
- красная волчанка (при этом заболевании организм борется с собственными клетками);
- попадание белка амилоида в почки;
- механическое травмирование почек;
- последствия оперативного вмешательства;
- использование лучевой терапии.
Главная опасность заболевания – в начале его развития практически не проявляются симптомы. Патологию чаще всего выявляют случайно – при сдаче общих анализов на кровь и мочу. В случае отсутствия необходимого внимания прогрессирующей болезни с течением времени она вызовет осложнения, вплоть до терминальной почечной недостаточности.
На данной стадии заболевания симптомы, как правило, ярко выражены, однако полностью избавиться от патологии и привести состояние организма в норму уже невозможно.
При развитии нефросклероза симптомы могут быть следующие:
- ярко выраженные отеки на лице и ногах;
- болевые ощущения и дискомфорт в нижней части спины;
- гипертензия;
- частые приступы головной боли, периодически усиливающиеся;
- изменение урины на внешний вид (наличие осадка или примесей крови, темная окраска);
- ложные позывы к выделению мочи, особенно по ночам;
- малое количество выделяемой урины в течение суток (менее 0,5 л);
- учащенное мочеиспускание;
- постоянная жажда;
- отвращение к мясной пище;
- повышенная утомляемость организма;
- отсутствие желания есть;
- одышка, тахикардия (даже при отсутствии физической активности);
- кожный зуд;
- резкое похудение.
При обнаружении одного или нескольких симптомов необходимо незамедлительно обратиться к медикам и пройти нефрологическое обследование.

К лабораторным способам диагностики относятся:
- анализ крови на биохимию (при нефросклерозе отмечается повышение уровня мочевины, креатина, пониженное количество белка, в последующих фазах заболевания возрастает содержание таких веществ, как натрий, магний, калий, фосфор);
- исследование крови (понижение уровня гемоглобина и количества тромбоцитов);
- исследование урины (возросший уровень белка, уменьшение концентрации урины, ярко выраженные показатели эритроцитов и цилиндров, которые в нормальном состоянии отсутствуют).
Для установки диагноза обязательно нужно провести ряд инструментальных способов исследования, например:
- ультразвуковое исследование (при этом размеры органа намного меньше по сравнению с нормальными, атрофируется корковое вещество);
- почечная ангиография (выявляется локализация суженных и деформированных мелких сосудов, происходит утончение коркового вещества, края почек слегка размыты);
- рентген почек с контрастным веществом (вводятся препараты йода, благодаря чему становится видно, что почки и их корковое вещество намного меньше нормальных);
- допплерография (наблюдается замедление кровотока в почечных сосудах и нефронах);
- сцинтиграфия (неравномерное распределение изотопа);
- КТ;
- ренография радионуклидная;
- биопсия и гистология биоптата (с использованием макропрепарата).
Больной должен проходить регулярные обследования для получения информации о состоянии органа и его функционировании.
В период терапии необходимо проводить лечение запоров в хронической форме, поскольку накопление токсинов отрицательно сказывается на состоянии почек.
Для того чтобы улучшить почечное кровообращение, рекомендуется регулярное выполнение определенных физических упражнений. Частые прогулки на свежем воздухе и плавание помогут улучшить состояние человека. В некоторых случаях врач может посоветовать больному посещать баню и сауну, так как при этом повышается потоотделение, и происходит выведение вредных веществ из организма.

При таком виде нефросклероза прогноз редко бывает благоприятным, поскольку нормализовать состояние организма практически невозможно.
Лечение может осуществляться в домашних условиях на начальной стадии заболевания. В случае развития осложнений и резкого ухудшения самочувствия необходима срочная медицинская помощь.
Осуществляя терапию нефросклероза, могут быть использованы следующие процедуры и медицинские препараты:
- физиологический и раствор глюкозы (применяются, чтобы выводить из организма вредные вещества);
- полиионные растворы (используются с целью урегулировать кислотно-щелочной баланс);
- железистые препараты, эритропоэтины;
- гемотрансфузия некоторых компонентов (при развитии анемии);
- лекарственные средства для понижения артериального давления;
- противосвертывающие средства (используются на начальной стадии болезни);
- мочегонные препараты (если присутствуют симптомы задержки жидкости в организме);
- препараты калия, кальция;
- сорбенты (применяются для уменьшения количества токсинов в кишечнике);
- поливитаминные комплексы;
- гепатопротекторы (препараты, защищающие печень);
- желчегонные средства (чаще растительного происхождения).
Особых профилактических способов заболевания нет. Главные методы предотвращения его возникновения и дальнейшего развития – соблюдение правильного питания, отсутствие чрезмерных умственных и физических нагрузок, регулярный отдых, постоянный контроль уровня артериального давления.
Кроме того, рекомендуется стремиться к активному образу жизни и отказаться от вредных привычек.
Стоит помнить, что чем раньше начать лечить данное заболевание, тем больше шансов избавиться от патологии и восстановить нормальное состояние организма.
источник

 Стадия 1 – изменяется состав крови и появляется белок в моче. Выраженные симптомы отсутствуют, кроме учащенного мочеиспускания по ночам. Больные отмечают повышенную жажду и быструю утомляемость.
Стадия 1 – изменяется состав крови и появляется белок в моче. Выраженные симптомы отсутствуют, кроме учащенного мочеиспускания по ночам. Больные отмечают повышенную жажду и быструю утомляемость.