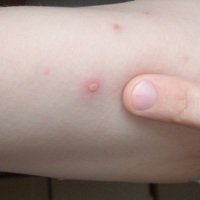
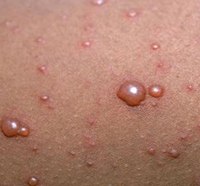
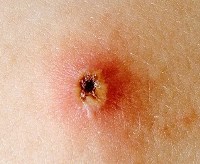
Ветряная оспа (или попросту ветрянка) – это острое вирусное инфекционное заболевание, имеющее воздушно-капельный путь передачи, проявляется в виде характерной сыпи на теле. Обычно ветрянкой болеют дети и достаточно легко и без осложнений ее переносят. Для взрослых людей это заболевание более опасное и тяжелое, часто протекающее с осложнениями в виде конъюнктивита, стоматита, а иногда и энцефалита.
Инкубационный этап болезни составляет 2 недели, за которые вирус с поверхности дыхательных путей попадает в кровь и приводит к интоксикации организма. Главный симптом ветрянки – пузырьки с прозрачной жидкостью, которые затем высыхают, иногда с образованием рубцов.
Ветряной оспой человек болеет всего один раз за всю жизнь, но при стрессе или снижении иммунной реакции организма вирус может возвратиться в форме опоясывающего лишая.
Анализы при ветрянке нужно сдавать, чтобы контролировать течение заболевания и своевременно реагировать на возможные осложнения. Поэтому лабораторию нужно посетить при первых же признаках болезни – появлении высыпаний и повышении температуры тела. Так как подобные симптомы могут возникать при каких-либо других патологиях, анализ позволит установить, имел ли действительно место факт заражения, или исключить это.
Общий анализ крови при ветрянке покажет пониженную концентрацию лейкоцитов, при этом лейкоцитарная формула будет иметь характерный сдвиг в сторону повышения количества лимфоцитов. Скорость оседания эритроцитов может находиться в пределах нормы, но иногда она бывает немного повышена.
К поражению почек ветрянка почти никогда не приводит и в общем анализе мочи ничего необычного не наблюдается. Иногда при тяжелой форме заболевания может незначительно повышаться количество эритроцитов и белка.
Биохимический анализ крови при ветрянке определит повышение концентрации аланинаминотрансферазы, что характерно при размножении вирусов в печени. Возрастание уровня данного фермента происходит временно.
При данном заболевании происходит резкое падение концентрации тромбоцитов, в результате чего возникают носовые и желудочно-кишечные кровотечения, в анализе мочи определяются эритроциты, а на ногах появляется геморрагическая сыпь. Снижение тромбоцитов может иметь место после перенесенной ветрянки несколько недель.
После ветрянки при проведении иммунологического анализа крови на протяжении всей жизни в нем будут определяться иммуноглобулины G, в то время как иммуноглобулин М находится в крови только при остром процессе в течение 14 дней с момента заражения и говорит о том, что в данный момент вирус находится в организме.
Обязательно нужно сдать анализы при ветрянке, если заболевание протекает нетипично и отсутствуют характерные симптомы. При этом больной человек также будет опасен для всех остальных, как и при стандартном протекании болезни. Поэтому если врач сомневается в диагностировании патологии пациента, то он обязательно должен назначить анализ на выявление антител к возбудителю.
Ребятишкам также проводят анализ на определение антител к ветрянке с определением igG, чтобы точно знать, что ребенок уже перенес это заболевание, и у него уже нет риска заражения. Обнаружение igМ в детском возрасте не проводят, так как наличие характерных признаков и сыпи дают возможность установить правильный диагноз и без дополнительных анализов.
Иммуноглобулины G в крови новорожденных младенцев в первые месяцы жизни определяются даже в том случае, если они не переболели ветрянкой. Антитела поступают к ним с молоком матери при кормлении и таким образом защищают еще слабый организм от инфекций. Приблизительно через три месяца у малышей начинает вырабатываться собственный igG.
Чтобы сдать анализ крови на ветрянку, никакая специфическая подготовка не нужна, достаточно соблюдать только общепринятые правила. Так, некоторые группы медикаментов, а также алкоголь и табак могут привести к искажению результатов теста. Женщины должны знать, что сдавать данный анализ во время месячных нежелательно.
Для получения более точных результатов лучше всего забор крови делать с утра, а перед этим стараться избегать повышенных физических нагрузок и стрессов, а крайний прием пищи должен быть не менее, чем за 8 часов до посещения лаборатории.
источник
Ветрянкой болели не все, некоторые из нас просто не помнят, что инфицировались в детстве, а карточки из поликлиники не сохранились. В этом случае неплохо сдать анализ на наличие антител к варицелле зостер. О том, как узнать, болел ли ветрянкой в детстве, как называется выработанный к инфекции иммуноглобулин, как расшифровывать результаты, расскажем в нашей статье.
Из этой статьи вы узнаете
Тест на антитела к ветрянке показывает наличие в крови клеток группы G. Если они есть, то человек инфицировался вирусом герпеса ранее или вакцинировался от него.
Ребенка или взрослого отправляют сдать анализ на ветрянку, чтобы:
- Поставить точный диагноз. Предлогом служит сыпь неясной этиологии, подозрение на рецидив инфекции, вторичное заражение ветряной оспой, опоясывающий лишай.
- Определить стадию и степень тяжести недуга. На начальном этапе болезни у человека в крови формируются клетки М, их видно в результатах исследования на 4–7-й день после инфицирования. Белок G появляется после выздоровления.
- Выявить наличие иммунитета к вирусу герпеса. Антитела есть у людей, уже переболевших ветрянкой.
- Дать разрешение на вакцинацию от ветряной оспы. Прививание полезно тем, кто ветряной оспой не инфицировался. В случае обнаружения антител к варицелле зостер прививку не ставят.
- Подготовиться к беременности. Будущим мамам, не имеющим иммунитета к ветрянке, лучше привиться от инфекции. С помощью анализа на антитела уточняется перенесенность заболевания в детстве. Наличие иммуноглобулина G в крови у женщины является подтверждением иммунитета к вирусу, значит, малыш внутри утробы застрахован от болезни.
На заметку! Опоясывающий лишай провоцируется вирусом варицелла зостер даже у переболевшего ветрянкой взрослого человека. Подтолкнуть герпес к активности могут стрессы, ВИЧ, переутомление, недосыпание, физические перегрузки.
Сдавать тест на ветряную оспу с помощью простого биохимического метода неэффективно. Такой способ показывает незначительные изменения в составе крови. Дать 100-процентную гарантию присутствия антител он не может. Для сбора данных и оценки результата используют специальные виды лабораторной диагностики крови.
Антитела высвечивают с помощью присоединения меченого антигена. Когда обе части (взятая из мазка или крови и лабораторная) соединяются, образуется светящийся комочек. Его разглядывают в люминесцентном микроскопе. Метод и название придуманы в 1942 году доктором Кунсом. Результат получается быстрым и точным.
Иммуноглобулин групп G и М выявляется под светопольным микроскопом. Антитела к ветряной оспе помечаются светорассеивающими ферментами. С помощью ИФА выявляют уже перенесенное заболевание – в крови есть клетки G и его острую стадию – в этом случае обнаруживаются клетки М.
Отличается высокой чувствительностью и точностью. Для получения результата сдают любой материал: кровь, слюну, мокроту. ПЦР выявляет наличие иммуноглобулина с первых дней инфицирования, но определить стадию с его помощью невозможно. Недостатком ПЦР является чувствительность к чистоте материала, если его слегка загрязнить, итог будет некорректен.
Необходим при тяжелом, неспецифическом течении болезни. Забор материала для анализа производят из внутренней части высыпаний. Исследование длительное, проводится редко.
На заметку! Анализ на антитела к ветрянке сдается по инициативе пациента платно. Цена лабораторного исследования варьируется от 700 до 1000 рублей в зависимости от выбранного медицинского центра и региона.
Для сдачи теста в формате РИФ, ПЦР или ИФА пациенту необходимо подготовиться заранее.
- Выпейте утром натощак 1–3 стакана воды.
- Откажитесь от приема любых медикаментов за 12 часов до сдачи крови.
- Приходите в лабораторию ранним утром голодным.
- Поужинайте за 10–12 часов до анализа.
- Вечером откажитесь от жирной, жареной пищи.
- Не провоцируйте аллергию в течение 1–2 дней до анализа. Откажитесь от потенциально опасных продуктов, косметических средств на этот период.
- Есть, пить любые напитки.
- Курить.
- Заниматься спортом, перегружать организм физически.
- Проходить лабораторное исследование женщине в период менструации.
Важно! Обязательно сообщите доктору о прохождении медикаментозного лечения в момент проведения пробы на антитела и за 1–2 недели до него. Прием лекарств нужно отложить или пройти исследование после окончания курса.
Определение наличия или отсутствия антител к ветрянке проводят в медицинских центрах или коммерческих лабораториях. Частные кабинеты, например «Инвитро» или «Гемотест», работают оперативно. Результат больной получает через 24–30 часов на электронную почту или у врача. Ветряная оспа или антитела к ней определяются по крови из вены.
О том, сколько стоит забор крови, процедура выявления антител, нужно узнавать на сайте лабораторных центров или по телефону заранее. Запишитесь на прием. Тест проводят рано утром, пациент должен прийти натощак.
Для маленьких детей делается исключение. Новорожденных записывают на прием в лабораторию первыми, грудничков можно покормить за два часа до сдачи крови. О последнем прикладывании к бутылочке или груди сообщите лаборанту. Детский тест проведут с учетом полученных данных о приеме пищи.
Мамам новорожденных на заметку! У грудничков взять кровь из вены сложно. Лаборанты в современных кабинетах используют специальные насосики для забора биоматериала. Это быстро и просто. Для облегчения процесса напоите ребенка водой: кровь разжижается, течет легче.
Строго определенных норм концентрации белков G и M нет. Количество иммуноглобулина в крови индивидуально. В результатах анализа важен положительный или отрицательный итог его присутствия. Вывод по способу ПЦР делается следующим образом:
- Положительный результат на G свидетельствует о наличии иммунитета к ветрянке у взрослых и детей.
- Наличие в крови клеток группы M говорит об острой фазе болезни.
- В крови есть G и M одновременно: болезнь прошла острую фазу, организм начал вырабатывать иммунитет.
- G и M не обнаружены: ветряной оспы нет, иммунитета нет.
Расшифровать данные ПЦР может любой пациент. Достаточно запомнить обозначения иммуноглобулиновых клеток: G — защитник от ветрянки, M — провокатор болезни.
Но посоветоваться с врачом по итогам исследования нужно. Особое внимание состоянию здоровья необходимо уделить, если в крови присутствует только показатель M. В этом случае пациенту назначаются дополнительные лабораторные исследования:
- Общий анализ крови. Нужен, чтобы проверять уровень лейкоцитов (показывает наличие воспалительного процесса, заражения вторичной инфекцией), лимфоцитов (от их количества зависит сила сопротивляемости организма вирусу).
- Анализ мочи. При повышенном содержании белка и эритроцитов указывает на осложнения ветрянки. Показатель верен для любого возраста.
- Биохимический анализ. Повышенное содержание АлАТ помогает распознать размножение варицеллы зостер в печени.
На заметку! Анализ крови на ветрянку проводится и в том случае, если у ребенка раннего возраста подозревается краснуха. Инкубационный период и первые внешние признаки (сыпь, температура) этих недугов схожи. Результаты исследования помогают выяснять причину недомоганий.
Болеть ветрянкой легче и безопаснее в дошкольном возрасте. Но если вам не повезло, результат на G-клетки отрицательный в зрелом возрасте, следуйте советам докторов:
- Сделайте прививку от ветряной оспы. Взрослым нужно пройти две процедуры: вакцинацию и ревакцинацию.
- Если не имеете точных сведений о перенесенных инфекциях в раннем возрасте, сдайте анализ на ветряную оспу самостоятельно.
- Планируйте беременность заранее, прививайтесь до родов за три–пять месяцев или сразу после рождения ребенка.
- Сделайте вакцинацию против инфицирования вирусом герпеса своим детям.
Защититься от ветрянки, особенно проживая в одной квартире с больным, практически невозможно, но предпринять некоторые меры по защите от инфекции можно:
- Отселите заразного родственника в отдельное жилье или комнату.
- Не заходите в домашнюю «палату», попросите ухаживать за больным кого-нибудь другого.
- Предоставьте болеющему отдельную посуду, постельное белье, полотенца.
- Стирайте вещи инфицированного отдельно, при высокой температуре.
- Носите повязку на лице, закрывая нос.
Анализ на ветряную оспу необходим женщинам, мечтающим о ребенке, не переболевшим ветрянкой в детстве. Недорогая процедура рассеивает сомнения взрослых людей об инфицировании в раннем возрасте, заставляет задуматься о вакцинации от опасного возбудителя.
Сдайте анализ крови на иммунитет к вирусу, если относитесь к этой категории людей, и избавитесь от многих проблем со здоровьем в будущем.
ВАЖНО! *при копировании материалов статьи обязательно указывайте активную ссылку на первоисточник: https://razvitie-vospitanie.ru/zdorovie/analiz_na_vetryanku.html
Если вам понравилась статья – поставьте лайк и оставьте свой комментарий ниже. Нам важно ваше мнение!
источник
Ветряная оспа, ветрянка (лат. varicella — варицелла) — это острая вирусная инфекция, передающаяся воздушно-капельным путем и характеризующаяся папуловезикулезными полиморфными высыпаниями и симптомами интоксикации. Ее возбудитель — вирус Varicella Zoster. Он является причиной возникновения двух внешне непохожих болезней: ветряной оспы, от которой страдают дети, и опоясывающего лишая — болезни лиц зрелого возраста. Варицелла зостер отличается крайней неустойчивостью к условиям внешней среды.
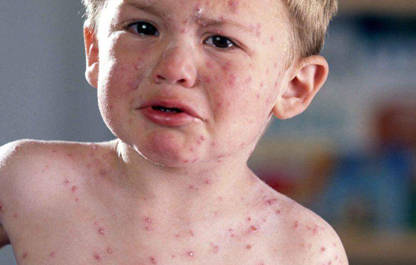
Инкубационный период ветрянки составляет порядка 3-х недель.
- Продром длится 1 день, в это время появляются скарлатиноподобная сыпь, которая в течение нескольких часов исчезает, лихорадка порядка 37–38 ⁰С, развивается интоксикация.
-
Высыпания при ветрянке случаются уже в первые сутки интоксикации с последующими подсыпаниями не протяжении пяти дней — это пятна, пузырьки и корочки одномоментно. Они покрывают весь кожный покров и слизистые. Всего за один день красное пятно трансформируется в пузырек с прозрачным содержимым, мутнеющим в течение 1–2 дней, затем пузырек подсыхает до корочки, отпадающей через 2–3 недели. Маркером того, что больной уже не заразен, служит прекращение подсыпаний. Высыпаниям обычно сопутствует зуд.
- Лихорадка 37–39 °С держится весь период высыпаний.
- Возможно увеличение в размерах регионарных лимфатических узлов.
- Период реконвалесценции продолжается около 3-х недель с момента прекращения высыпаний и характеризуется отпадением корочек.
Основывается на типичной клинической картине заболевания. Обязательно проведение общеклинических анализов и иммунологического обследования. При наличии осложнений, а также с целью дифференциальной диагностики применяют следующие лабораторные диагностические методы: вирусологическое исследование, реакцию иммунофлюоресценции, иммуноферментный анализ, полимеразную цепную реакцию.
Обычно заболевший изолируется дома. Основная роль отводится препаратам против герпес-вирусов, иммуномодуляторам и иммуностимуляторам. Назначение антибиотиков целесообразно только при развитии бактериальных осложнений. На период лихорадки показан постельный режим, обильное щелочное питье, обработка элементов сыпи антисептиками. При наличии зуда — антигистаминные препараты. Для купирования симптомов лихорадки не рекомендуется детям применять аспирин из-за опасности развития синдрома Рейе. Лучше с этой целью использовать другие НПВС. При развитии осложнений показано применение симптоматических препаратов соответствующих групп. Продолжительность лечения — до 14 дней. Необходим медотвод от прививок на два месяца.
Имеются противопоказания. Необходима консультация специалиста.
- Ацикловир (противовирусное средство). Режим дозирования: внутрь, при среднетяжелых формах назначается по 20 мг/кг 4 раза в сутки. При тяжелых формах заболевания возможно назначение ацикловира внутривенно по 5-12 мг/кг 3 раза в сутки на физиологическом растворе в течение 5-7 дней.
- Парацетамол (анальгезирующее, жаропонижающее средство). Режим дозирования: внутрь, взрослым и подросткам старше 12 лет: по 1-2 табл. до 4 раз в день (не более 4 г в сутки). Детям: в возрасте 6-12 лет по 0,5–1 табл. 4 раза в сутки, до 6 лет (с 3 мес.) — 10 мг/кг.
- Интерферон (противовирусный, иммуномодулирующий препарат). Режим дозирования: интраназально, раствор закапывают по 5 капель в каждый носовой ход через каждые 1-2 часа не менее 5 раз в сутки в течение 2-3 дней.
Рекомендуется консультация педиатра и инфекциониста.
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 700 | 500 | 128 | 25 | 10 | 700 | 500 | 128 | 25 | 10 | ||||
Если концентрация антител к возбудителям ветряной оспы очень высока или нарастает со временем, это свидетельствует о заражении данной инфекцией.
При ветрянке отмечается относительный лимфоцитоз (Lymph) (более 35%).
источник
Здравствуйте, у моей дочери 13 лет после тяжелой ветрянки в анализе мочи все время повышены лейкоциты, до начала лечения 16- 18, белое 0. 033, после лечения фурагином, 35- 40, белок 0. 0. 99, затем был амоксиклав, лейкоциты 25- 30, белок 0. 066, переходный эпителий 2- 4, затем был брусничный лист, лейкоциты опять 35- 40, белок 0. 099. Теперь назначен супрамакс, если не ошибаюсь, группа цефолоспорины. На узи кроме некоторого увеличения левой лоханки до 0. 9 — все впорядке. У дочки жалоб нет, температура- в норме. Врач рекомендует уро- рентгенологическое обследование, но я не хочу подвергать этому дочь, мне кажется , что для такого обследования время еще не пришло. Что вы можете посоветовать? и как можно обойтись без подобных обследований? Чем может быть вызвано такое явление? Спасибо.
Это время пришло, к сожалению. требуется дифференциальная диагностика: гломерулонефрит это или пиелонефрит. посев мочи пора было делать на стыке антибиотиков.
Дело в том, что сейчас на супраксе, прием 3 день, визуально дочь изменилас, ушла бледность, правда говорит, что небольшие тянущие ощущения в конце мочеиспускания один раз были, но в целом- чувствует себя отлично. На протяжении жизни Узи делали неоднократно, все было в норме, самый худший анализ до этого периода показывал эпителий плоский 2- 4 и лейкоциты в п/ з 4- 6, если была органика типа рефлюкса, разве не проявилась бы она в более раннем возрасте? и что- Узи настолько неинформативно, чтобы не показать такие тяжелые патологии почек, как Вы указываете? А если результат покажет после супракса, что все хорошо? Разве нельзя посидеть на травах и подержать анализы на контроле, может быть с амоксиклавом просто не попали на возбудителя?
Со времени начала заболевания прошел месяц. .. ..
и почему есть подозрение на гломерулонефрит ? нет ни отечности, ни эритроцитов, ни цилиндров в моче, осмотр нефролога не дает никаких отягчающих показаний, болей при постукивании нет, ребенок страдал запорами и врач склонен эти вещи связать, на узи немного увеличена часть поджелудочной железы, но анализы — хорошие. .. .почему такая безнадежность?
после ваших пояснений, кои могли быть уместны и вначале, (нет ни отечности, ни эритроцитов, ни цилиндров в моче, осмотр нефролога не дает никаких отягчающих показаний, белок от 0. 033 до 0. 099% , стойко лейкоциты до 40, )всё равно остаются сомнения. Что с артериальным давлением? с клиренсом кратинина? Эфемерен ли рефлюкс или реален7 Толщина паренхимы почки в период обострения или вне его? есть ещё с десяток вопросов.
Так что урография в комплексе обследования необходима.
Спасибо за внимание, мазок гинекололога показал, что все в норме, давление- норма, биохимию крови- не сдавали, видимо стоит? А разве рефлюкс не проявился бы в более раннем ворасте, впрочем как и другие врожденные паталогии? у нас такое в первый раз. А толщина паренхимы почки на УЗи не определяется? ПО результатам УЗИ у нас все было нормально, единственное отклонение- увеличение до 9мм левой лоханки, но врач не связал это с воспалительным процессом, сказал, что это может быть вызвано неравномерностью роста например и т. п. Вопрос: какова конечная цель урографии? Выявить как работают почки и нет ли отклонений? Но может быть целесообразно сделать УЗИ с наполненным пузырем и после опорожнения и посмотреть как меняются размеры? а проба по Зимницкому? или еще какие- то дополнительные анализы мочи? Да, забыла добавить, анализ крови- приличный, непосредственно после ветрянки были повышены незначительно лимфоциты и тромбоциты чуть понижены- 162, все остальное- норма. Ребенок после тщательного опроса отметил неявно выраженные тянущие ощущения в конце мочеиспускания и легкое «щекотание» в области мочевого пузыря, которым она не придала значения, и это- все. Хотим пропить супракс, потом выждать 2 недели и сдать мочу на посев, все- таки, и на чувствительность к антибиотикам. Какие анализы еще посоветуете сделать? Насколько я понимаю любая котетторизация пузыря на фоне воспалительного процесса может привести к осложнениям, тем более, что цистоскопия- крайне неприятная процедура. .. .и что посоветуете сделать в случае хорошего или плохо анализа мочи после супракса. Спасибо
источник
Помните, был когда-то рассказ под таким названием: про детишек, которых намазали зеленкой во время ветрянки. История эта всегда вызывала в детских сердцах самый живой отклик, ведь редкий ребенок не переболел в детстве этой противной болезнью. Ее недаром назвали ветряной оспой: ветрянка очень заразна, хоть и распространяется вовсе не с помощью ветра, а исключительно при непосредственном контакте, воздушно-капельным путем.
Возбудитель этого заболевания, герпивирус, проникает в организм даже при недолгом контакте здорового ребенка с больным и мгновенно начинает военные действия на вновь оккупированной территории. Ситуация усугубляется еще и тем, что больной ребенок становится заразным для окружающих за 1-2 дня до появления видимых признаков заболевания (опасность заражения сохраняется вплоть до 5 дня с момента появления последней сыпи). Так что стоит заболеть одному малышу, как спустя пару недель все детское население подъезда превращается в зелёнчатых леопардов.
Болеют ветрянкой, как правило, в основном дети до 10 лет, особенно часто – в первые четыре года. А вот дети первых месяцев жизни совершенно невосприимчивы к вирусу благодаря иммунитету, полученному от матери.
Симптомы заболевания
С момента заражения до появления первых симптомов может пройти от 10 до 23 дней (этот период называется инкубационным). Заболевание начинается с повышения температуры, общего недомогания. Грудной ребенок за 1-5 дней до появления сыпи может стать вялым, беспокойным, может пропасть аппетит, нередко недомогание сопровождается нарушением стула или рвотой.
В течение первых суток болезни появляется характерная сыпь. На лице, теле, волосистой части головы, слизистых оболочках (ротовой полости, дыхательных путях, половых органах) выступают мелкие, хаотично разбросанные красные пятна, которые в течение нескольких дней превращаются в пузырьки с прозрачным содержимым. Еще через несколько дней они подсыхают и образуют корочки, которые потом отпадают, не оставляя рубцов. Подсыхая, болячки сильно чешутся. Обычно каждое новое высыпание сопровождается повышением температуры. В конце периода высыпания температура снижается до нормы.
Высыпание происходит неравномерно. При осмотре на одном и том же участке кожи видна сыпь на разных стадиях развития: и пятна, и пузырьки, и корочки. Высыпания на коже могут быть как скудными (всего лишь несколько десятков элементов), так и очень обильными.
Общее состояние малыша зависит от тяжести болезни: некоторые дети испытывают не многим больше дискомфорта, чем от укусов комаров, другие сильно мучаются: нарушается сон, аппетит, малыш становится капризным, раздражительным.
Опасна ли ветрянка для ребенка?
У крепких, здоровых детей заболевание протекает легко. У ослабленных, часто болеющих – тяжелее. Если у малыша сильно снижен иммунитет, ветрянка может даже вызвать осложнения: пневмонию, ложный круп, мененгоэнцефалит, гепатит, миокардит. Поэтому, во время острого периода, даже если ребенок чувствует себя неплохо, рекомендуется соблюдать постельный или хотя бы щадящий режим. А чтобы малыш не скучал, смазывая корочки, нарисуйте раствором зеленки или фукорцина смешные картинки: цветочек, машинку, домик, человечка…
Когда минует острый период, температура нормализуется и ребенок будет чувствовать себя удовлетворительно, можно выводить его на прогулку, избегая контактов с другими детьми (можно, например, немного изменить режим и гулять, когда все дети ложатся спать днем). Но не стоит запирать малыша в четырех стенах. Свежий воздух и умеренные нагрузки укрепят иммунитет.
Питание во время болезни
При ветрянке, особенно в первые дни заболевания, аппетит бывает снижен. Не пытайтесь уговорить малыша через силу съесть очень питательный куриный бульон или исключительно полезную овсянку на молоке. Для скорейшего выздоровления лучше придерживаться легкой растительно-молочной диеты. Если ребенок голоден, предложите ему фрукты, салат из свежих овощей, вегетарианский супчик. Если ранки на слизистой вызывают сильную боль при жевании, дайте крохе мягкий творожок, йогурт, пюре. Малыш категорически отказывается от еды? Не настаивайте. За один-два дня от голода еще никто не умер.
А вот обильное питье во время болезни необходимо. Если ребенок не находится на грудном вскармливании, при ветрянке рекомендуется витаминное и слабое мочегонное питье: морсы из клюквы, брусники, черной смородины, настой шиповника. Это снижает интоксикацию, уменьшает нагрузку на почки.
Как лечить ветрянку?
Специфического лечения не существует. Следите за чистотой постельного и нательного белья (его необходимо менять ежедневно), чистотой рук: это поможет избежать гнойничковых осложнений. Аккуратно подстригайте ребенку ногти на руках. Кожу вокруг ногтей для дезинфекции смажьте раствором хлорофиллипта. Самым маленьким можно надеть распашонку с варежками, чтобы малыш на расчесывал корочки.
Чтобы уменьшить зуд, ускорить подсыхание корочек и продезинфицировать кожу, сыпь смазывают:
• зеленкой (1% раствор бриллиантовой зелени)
• фукорцином
• марганцовкой (5% раствор перманганата калия)
• спиртовым раствором прополиса
• раствором мумие цвета черного чая
• спиртовым раствором хлорофиллипта
• перекисью водорода.
Поскольку заболевание сопровождается сильным зудом, рекомендуется как можно чаще купать ребеночка (хотя еще два десятилетия назад это категорически запрещалось). В ванну добавьте настой противовоспалительных трав:
• календулы
• зверобоя
• тысячелистника
• ромашки.
Можно купать малыша в морской соли. Завяжите пригоршню соли в полотняный мешочек и повесьте его на кран, когда будете наливать ванну. Соль легко растворится, а заодно и профильтруется через ткань.
Врезка
Хорошо снимают зуд ванны с отрубями. Делаются они так: 2-3 кг отрубей смешиваются 5 литрами кипятка, настаиваются 2-3 часа и процеживаются в ванну.
Помогают и ванны с настоем овса. Они не только снимают зуд, но и смягчают кожу. Один стакан овса заливается литром холодной воды, доводится до кипения и ставится в теплое место (минимум на два часа, а лучше – на всю ночь). полученная жидкость – нечто вроде густого киселя – процеживается и выливается в ванну или в тазик.
Высыпания на слизистых оболочках довольно болезненны и сопровождаются появлением эрозии и даже язв. Поэтому за слизистой во время болезни требуется особый уход.
• При сыпи в полости рта используйте для полоскания настои тех же трав, что и для ванн, раствор фурацилина, слабый розовый раствор марганцовки.
• Девочкам при раздражении промежности делается прокладочка с облепиховым маслом.
Если высыпания появились на волосистой части головы, стоит до окончательного выздоровления отказаться от шампуней, заменив их натуральными средствами, например, яичным желтком. Чтобы смягчить кожу и успокоить зуд, ополаскивайте голову настоем ромашки.
Если вы будете содержать кожу в чистоте и сухости и не допустите, чтобы малыш расчесывал корочки. болезнь пройдет гладко. Если, несмотря на все ваши усилия, возникло нагноение, используйте сентомициновую эмульсию (линимент сентомицина)
Внимание: белок!
Ветрянка нередко дает осложнения на почки, поэтому во время болезни обязательно надо исследовать мочу на наличие в ней белка.
Если вы по каким-то причинам не можете обратиться в лабораторию и сдать анализ, сделать это можно и в домашних условиях. Для этого возьмите немного свежей мочи, вскипятите в любой огнеупорной посуде (только не в железной). Если появился осадок или муть, добавьте 10-15 капель уксусной кислоты. Если осадок не растворился, значит в моче есть белок.
Что же делать в этом случае? Хорошо помогает обычная петрушка.
• можно приготовить настой семян этого растения: 1 чайную ложку истолченных семян заварить одним стаканом кипятка, парить на водяной бане 2 часа, процедить. Настой нужно выпить за один день (детям до 3 лет дозу нужно уменьшить вдвое).
• взять 1-2 столовых ложки измельченных листьев петрушки, залить половиной стакана кипятка, настоять
• одну чайную ложку измельченных корней петрушки заварить 1 стаканом кипятка, принимать по 1 столовой ложке 4 раза в день.
• поможет и настой брусничного листа, оказывающий на организм легкое мочегонное воздействие. 1 чайную ложку заварить стаканом кипятка, настоять, пить как чай в течение дня.
Карантин.
Еще раз повторимся: ветрянка очень заразна, поэтому при появлении первых симптомов заболевания малыша необходимо изолировать не меньше, чем на девять дней. Через пять дней после появления последнего пузырька (даже если сохранились корочки) больной перестает быть заразным для окружающих. На детей младше 7 лет, общавшихся с заболевшим малышом и еще не болевших ветрянкой (в частности, братьев и сестер заболевшего), также изолируют с 11-го по 21-й день с момента разобщения с больным ребенком.
Дезинфекция в очаге заражения не проводится, так как во внешней среде вирус погибает.
А вообще-то, многие старые, опытные педиатры советуют: если дети ваших знакомых подхватили ветрянку, а ваши ей еще не переболели, срочно отправляйтесь к ним в гости. Ведь ветрянка в раннем детстве протекает гораздо легче.
источник
Ветряная оспа – это высокозаразное острое вирусное заболевание, сопровождающееся лихорадкой и сыпью на коже.
Возбудитель заболевания – герпес-вирус третьего типа (вирус варицелла-зостер). Повторная активация данного вируса, которая происходит обычно во взрослом возрасте, вызывает опоясывающий лишай.
Ветрянку переносят почти все в детском и подростковом возрасте. Обычно она протекает легко, редко с осложнениями, самые серьезные из которых – пневмония и энцефалит (воспаление мозга).
Вирус передается воздушно-капельным путем. Вспышки бывают зимой и ранней весной.
На данный момент проводится вакцинация против ветряной оспы, что значительно снижает ее распространенность.
Чаще всего ветрянка успешно лечится.
- Субфебрильная температура (37-37,5 °C), предшествующая появлению сыпи на 1-2 дня.
- Боль в животе, потеря аппетита.
- Красные, сильно зудящие высыпания, сначала похожие на укусы комаров. Они появляются сперва на волосистой части головы, лице, груди и спине, затем на остальном теле. Постепенно покраснения превращаются в пузырьки, заполненные жидкостью, со временем переходящие в корочки.
- На слизистых, в ротоглотке могут образовываться язвы, отеки.
- Лихорадка.
- Головная боль.
- Слабость, недомогание, потеря аппетита.
- Кашель, насморк, боль в горле.
- Увеличение лимфатических узлов сзади шеи.
Общая информация о заболевании
Ветрянка – это острое вирусное заболевание, сопровождающееся лихорадкой и сыпью. Ее вызывает герпес-вирус третьего типа (вирус варицелла-зостер). Ветрянку переносят почти все люди в детском и подростковом возрасте. Обычно она протекает легко, редко с осложнениями, после чего к ней сохраняется пожизненный иммунитет. Дети переносят ветрянку значительно легче, чем взрослые. После излечения ветряной оспы вирус может оставаться в нейронах (нервных клетках) в неактивной форме. Если много лет спустя он повторно активируется, он вызывает опоясывающий лишай, обычно это происходит уже во взрослом возрасте.
Ветряная оспа очень заразна, инфицирование происходит воздушно-капельным путем. Вспышки ветрянки наиболее характерны для детских учебных учреждений зимой и ранней весной, однако благодаря плановой вакцинации заболеваемость ею значительно снижается.
Возбудитель ветрянки, проникая в организм через дыхательные пути, попадает в лимфатические узлы и затем через кровь в селезенку, печень и другие органы. Примерно через неделю вирус поражает кожу человека, вызывая сыпь, появление которой связано с иммунной реакцией на вирус. Период от заражения до появления симптомов (инкубационный период) составляет 10-21 день, в среднем две недели.
Больной является заразным примерно за 2 дня до возникновения сыпи и вплоть до 6 дней с момента появления последнего свежего элемента сыпи. К этому времени воспаления обычно уже покрываются корочками.
Как правило, ветрянка протекает легко, не вызывая осложнений. Однако существует группа лиц с высоким риском неблагоприятного течения заболевания:
- новорождённые, матери которых никогда не болели ветрянкой и не были вакцинированы;
- взрослые люди;
- беременные;
- люди с пониженным иммунитетом (ВИЧ-инфицированные, больные лейкемией, подвергшиеся химиотерапии);
- больные раком;
- принимающие стероидные препараты (например, больные астмой);
- люди с экземой кожи (незаразное воспалительное заболевание аллергической природы).
Часто ветряная оспа осложняется бактериальной инфекцией кожи.
Реже ветрянка может приводить к пневмонии, к воспалению мозга (энцефалиту).
- Лица, не вакцинированные от ветряной оспы.
- Учащиеся детских учебных учреждений.
- Работники детских учебных учреждений, медработники.
Обычно диагноз «ветрянка» ставится после осмотра больного и определения характера высыпаний. Большое значение при этом имеет срок, прошедший от контакта с инфицированным человеком до появления высыпаний. Кроме того, может проводиться исследование соскоба (мазка) с пораженной области, посев на выявление вируса, лабораторные исследования крови.
- Исследование мазка с пораженного участка кожи. С помощью специального окрашивания мазка можно определить наличие гигантских многоядерных клеток, характерных для данной инфекции.
- Определение генетического материала вируса ветрянки (ДНК) методом полимеразной цепной реакции (ПЦР). Этот анализ позволяет выявить даже незначительное число возбудителей заболевания в крови.
- Определение антител к возбудителю ветряной оспы (Varicella Zoster Virus, иммуноглобулины). В крови могут обнаруживаться специальные молекулы, выделяемые иммунной системой человека для борьбы с заболеванием.
- Иммуноглобулины G. Данный тип иммуноглобулинов отражает наличие иммунитета к ветряной оспе, что свидетельствует о ранее перенесенном заболевании.
- Иммуноглобулины М. Выявление антител-иммуноглобулинов М может указывать на текущую инфекцию, вызванную вирусом варицелла-зостер. Антитела этого класса появляются на четвертый день с момента возникновения сыпи и иногда сохраняются до нескольких месяцев.
- Общий анализ крови (без лейкоцитарной формулы и СОЭ). Уровень лейкоцитов в некоторых случаях может быть повышен.
- Аланинаминотрансфераза (АЛТ). Уровень этого печеночного белка значительно повышается у большого количества пациентов.
Другие методы исследования
- Рентгенологическое исследование грудной клетки. Проводится при подозрении на такое осложнение ветрянки, как пневмония.
Как правило, при нормальном течении ветряная оспа не требует лечения, хотя могут назначаться препараты, способствующие облегчению зуда.
Больной должен быть изолирован от людей, не болевших ветрянкой, вплоть до 6-8 дней с момента появления последнего свежего элемента сыпи.
Детям, больным ветряной оспой, рекомендуется коротко подстригать ногти для того, чтобы избежать вторичного бактериального инфицирования в результате расчесов. При высоком риске осложнений назначаются противовирусные препараты. В некоторых случаях может применяться вакцинирование от ветряной оспы сразу после контакта с вирусом, это позволяет предотвратить развитие заболевания или сделать его течение более легким.
Бактериальные кожные инфекции и пневмонии лечатся с помощью антибиотиков.
Детям с ветрянкой не следует давать аспирин, его применение в редких случаях может вызывать синдром Рея – опасное состояние, сопровождающееся повреждением печени и головного мозга.
Вакцинация ветрянки является самым надежным способом ее предотвращения. Она рекомендуется не только детям, но и взрослым, не перенесшим заболевания и имеющим высокий риск его развития или осложненного течения:
- медицинским работникам;
- работникам детских учебных учреждений;
- взрослым, живущим с детьми;
- женщинам детородного возраста;
- людям с хроническими заболеваниями.
Вакцинирование не рекомендуется:
- беременным;
- людям с ослабленным иммунитетом (ВИЧ-инфекцией и др.);
- страдающим аллергией на желатин или антибиотик неомицин.
Также при высоком риске осложнений используется иммуноглобулин против вируса варицелла-зостер. Он эффективен до 96 часов после контакта с больным ветряной оспой или опоясывающим лишаем. Эффект сохраняется около трех недель.
источник
Ветрянка у взрослых – формы и стадии, симптомы и первые признаки, диагностика и лечение, профилактика (прививки), фото больных ветряной оспой. Какие последствия и осложнения бывают после ветрянки у взрослых?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Ветряная оспа (ветрянка) – инфекционное заболевание, вызываемое разновидностью вируса герпеса. Ветрянку принято считать детской болезнью, потому что большинство людей переносят ее в дошкольном и школьном возрасте. Однако если заражения не произошло в детстве, то заболеть ветряной оспой можно в любом возрасте.
Вспышки ветрянки среди взрослых часто случаются в закрытых коллективах, в армии среди новобранцев, в интернатах для людей с ограниченными возможностями. Также в группе риска родители дошкольников, не имеющие иммунитета. Заболеваемость не зависит от пола и расы.
Ветрянка у взрослых людей имеет свои особенности:
- взрослые тяжелее переносят болезнь;
- сильнее, чем у детей, выражена интоксикация;
- температура поднимается до 40 градусов и выше;
- сыпь появляется лишь на 2-3 день болезни;
- высыпания многочисленные и могут покрывать всю поверхность лица и туловища;
- у половины взрослых больных элементы сыпи нагнаиваются, образуются пустулы;
- на месте глубоких воспалений остаются рубцы – оспины;
- у 20-30% больных возникают осложнения.
Особенно тяжело ветрянку переносят больные с ослабленным иммунитетом и люди старше 50 лет.
Вирус может существовать исключительно в организме человека. В окружающей среде он гибнет в течение 15 минут. Этому способствует высыхание, нагревание, замораживание. Возбудитель ветрянки не передается через вещи и третьих лиц. Животные не болеют ветряной оспой и не могут служить переносчиками инфекции.
Основные характеристики вируса ветрянки, позволяющие поражать большое количество людей – летучесть и восприимчивость. Вирусные частицы с воздушными потоками разлетаются и проникают в соседние комнаты, квартиры и с одного этажа на другой. А высокая восприимчивость людей к вирусу ветрянки означает, что при контакте с больным заражаются практически все люди, не переболевшие ранее. В семье, где заболел один человек, риск заболевания остальных домочадцев составляет 80-90%. Причем у тех, кто заразился позднее, болезнь протекает тяжелее и с большим количеством высыпаний.
Источник заражения и основной резервуар инфекции – человек, больной ветрянкой. Существует риск заражения от человека с опоясывающим лишаем.
Пути заражения – воздушно-капельный и трансплацентарный, когда вирус передается от матери плоду через плаценту.
Инкубационный период – 10-21 день, чаще 14-17. За это время вирус размножается на слизистых оболочках носоглотки и распространяется по лимфатической системе.
Иммунитет к ветрянке вырабатывается после перенесенной инфекции. Считается, что постинфекционный иммунитет обеспечивает пожизненную защиту от заражения. Однако у некоторых людей фиксируют повторные случаи ветряной оспы, что связано с ослаблением иммунной защиты.
Что происходит в организме больного?
1. Вирус размножается на слизистых оболочках верхних дыхательных путей.
2. Его количество быстро увеличивается. Через небные миндалины вирус проникает в лимфатическую систему, угнетая ее работу и снижая активность Т-лимфоцитов.
3. Вирус выходит в кровь в конце инкубационного периода. Вирусные частицы и продукты их обмена, присутствующие в крови, вызывают повышение температуры, слабость и другие признаки интоксикации.
4. Вирус проникает в нервные ганглии – ядра спинномозговых нервов, вызывая лизис (разрушение) нервных клеток. В дальнейшем вирус пожизненно сохраняется в нервных ганглиях. При ослаблении иммунитета он активизируется и распространяется по ходу нерва, провоцируя развитие опоясывающего лишая.
5. Вирус оседает в клетках эпидермиса. Он вызывает появление вакуолей – внутриклеточных элементов, напоминающих пузырьки. Вакуоли соседних клеток сливаются между собой, образуя полости, которые являются основой папул. Эти папулы заполняются жидкостью, в которой содержится большое количество вирусных частиц и белковых молекул. Содержимое папулы является хорошей питательной средой для бактерий, поэтому элементы сыпи могут нагнаиваться. В этом случае на месте папулы образуется пустула (пузырек с гнойным содержимым).
6. Пузырек лопается, его содержимое изливается на кожу. На месте пузырька образуется корочка, под которой происходит заживление эпидермиса.
7. Начиная с первых дней болезни иммунная система распознает возбудителя и начинает вырабатывать иммуноглобулины, которые связывают токсины и стимулируют фагоцитоз (поглощение) вирусных частиц. В дальнейшем противоветряночные антитела остаются в крови переболевшего человека пожизненно. Они обеспечивают защиту от повторного заболевания ветрянкой.
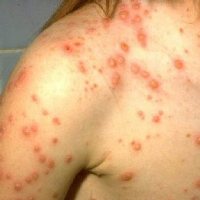
В развитии болезни выделяют несколько периодов:
- Инкубационный период – вирус размножается в клетках слизистой носоглотки. Симптомы болезни отсутствуют.
- Продромальный период – выход вируса в кровь. Симптомы: повышение температуры, ухудшение общего состояния, слабость, потеря аппетита.
- Период высыпаний – активная фаза болезни, когда вирус локализуется в эпидермисе. Характеризуется появлением сыпи и зуда, что сопровождается повышением температуры.
- Период образования корочек – элементы сыпи подсыхают. В организме активно вырабатываются противоветряночные антитела, которые обеспечивают связывание вируса и выздоровление.
Симптомы ветрянки у взрослых:
| Механизм развития | Проявления | |
| Общая интоксикация | Токсины, образующиеся в процессе жизнедеятельности вируса, отравляют нервную систему. |
Первые признаки ветрянки напоминают грипп. У взрослых интоксикация выражена сильно. |
| Повышение температуры | В процессе гибели вирусных частиц образуются пирогены – вещества, провоцирующие повышение температуры. Большое количество пирогенов попадает в кровь во время массовых высыпаний. | Волновая лихорадка – за период болезни происходит 2-3 подъема температуры, которые совпадают с массовыми подсыпаниями. Температура повышается до 38-40 градусов. Температура при ветрянке у взрослых держится 3-9 дней, в зависимости от тяжести протекания болезни. Длительная лихорадка свыше 10 дней указывает на развитие осложнений. |
| Сыпь | Для ветряной оспы характерна пятнисто-папулезная сыпь. Ее появление связано с вирусным поражением клеток эпидермиса. Элементы сыпи проходят в своем развитии несколько стадий: пятна, папулы (узелки) и везикулы (пузырьки). Все они могут присутствовать на одном участке кожи. | У взрослых больных ветряночная сыпь появляется на 2-3 день после повышения температуры. Пятна. На коже верхней половины тела появляются округлые красные пятна, размером от 3 мм до 1 см. 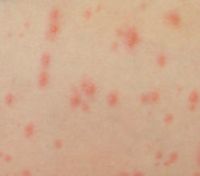 Папулы (инфильтраты) – узелки без полости, расположенные в центре пятен. Формируются на протяжении 2-3 часов. Везикулы – пузырьки, заполненные прозрачным содержимым. Имеют полушаровидную форму, располагаются на гиперемированной (красной) основе. Образуются на месте красных пятен, на протяжении 12-20 часов. Корочки образуются на месте лопнувших везикул. В среднем с момента появления пятна до формирования корочки проходит 5-7 дней. Подсыпания происходят хаотично на любом участке тела с интервалом 1-2 дня. Их численность варьирует от единичных при легких формах, до 2000 при тяжелом течении болезни. |
| Кожный зуд | Изменения в эпителиальных клетках вызывают раздражение чувствительных нервных окончаний, которые находятся в коже. С них нервный импульс поступает в центральную нервную систему и воспринимается мозгом как зуд. | Зуд появляется одновременно с пятнами на коже. Он беспокоит больных вплоть до образования корочек. Зуд усиливается в ночные часы, когда меньше отвлекающих факторов. |
| Высыпания на слизистой рта | В клетках слизистых оболочек происходят те же процессы, что и в коже. | Высыпания появляются одновременно с сыпью на коже. На слизистой десен, небных дужек и мягком небе образуются красные пятнышки 3-5 мм. Со временем из пятна формируются узелки, а затем пузырьки. Через несколько часов на их месте появляются язвочки (афты), покрытые бело-желтым налетом. Язвочки вызывают сильную болезненность. Аналогичные высыпания появляются на слизистой оболочке влагалища у женщин. Они вызывают сильный зуд и дискомфорт. 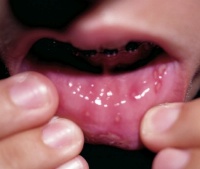 |
Выделяют несколько классификаций ветрянки
1. По тяжести течения
- Легкая форма у 7-10% больных. Температура повышается до 38 градусов. Общее состояние удовлетворительное. Количество высыпаний умеренное.
- Среднетяжелая форма у 80%. Температура 38-39 градусов. Выраженная интоксикация – слабость, тошнота, рвота, ломота в мышцах и суставах. Высыпания обильные, сопровождаются сильным зудом.
- Тяжелая форма у 10%. Температура 39-40 градусов. Общее состояние тяжелое, сильная слабость, многократная рвота, головная боль. Высыпания могут покрывать всю поверхность кожи. Развиваются различные осложнения. В тяжелой форме выделяют несколько вариантов течения:
- Геморрагическая форма. Встречается редко у больных с ослабленным иммунитетом, у которых ранее наблюдались геморрагические заболевания – поражения кровеносных сосудов: геморрагический диатез, васкулиты, тромбоцитопатии, нарушения свертываемости крови. Сопровождается развитием геморрагической сыпи (мелких кровоизлияний), гематом, синяков, кровоточивости десен, кишечных кровотечений.
- Буллезная форма. Одновременно с типичными везикулами на коже появляются большие дряблые пузыри – буллы. Они заполнены мутноватым содержимым и имеют складчатую поверхность. На месте их разрешения остаются длительно не заживающие раны.
- Гангренозная форма. Встречается крайне редко у сильно истощенных больных, при несоблюдении правил гигиены и плохом уходе. Развивается при инфицировании папул и присоединении вторичной инфекции. Вокруг папул образуется черная кайма, состоящая из некротизированной отмершей ткани. Болезнь сопровождается сильным жаром и интоксикацией.
2. По типу течения болезни
- Типичная форма проявляется интоксикацией, лихорадкой, характерной сыпью.
- Атипичная форма имеет несколько вариантов течения.
- Рудиментарная форма – подъем температуры до 37,5, единичные элементы сыпи, которые могут иметь вид пятен или узелков. Болезнь часто проходит незамеченной.
- К атипичным относятся гангренозная, буллезная и геморрагическая формы, описанные выше.
- Генерализованная (висцеральная) форма связана с массовым поражением внутренних органов. Возникает у людей с ослабленным иммунитетом, когда вирус размножается в клетках внутренних органов. Проявляется болями в животе и пояснице, тяжелым поражением печени, почек и нервной системы, снижением артериального давления и частоты пульса.
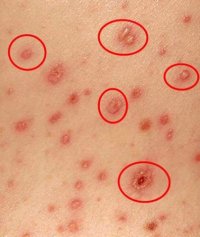
- Характерная сыпь, появившаяся на фоне повышенной температуры и ухудшения общего состояния;
- Периодические подсыпания, которые сопровождаются подъемом температуры;
- Ложный полиморфизм сыпи. На ограниченном участке кожи одновременно присутствуют различные элементы сыпи – пятна, узелки и пузырьки;
- Локализация сыпи на любом участке тела, кроме ладоней и подошв;
- Высыпания на слизистых рта, половых органах и конъюнктивах;
- Имел место контакт с больным ветрянкой.
После осмотра кожи и слизистых оболочек врач выслушивает состояние бронхов и легких, ощупывает живот, определяет размер печени. Обследование позволяет своевременно выявить наличие осложнений. В большинстве случаев в других исследованиях нет необходимости.
1.Общий анализ крови. Результат может быть в пределах нормы или свидетельствовать о воспалении – повышение СОЭ. Возможно увеличение уровня моноцитов и появление плазматических клеток.
2.Общийанализ мочи. Моча без изменений. Появление белка, эритроцитов и лейкоцитов свидетельствуют об осложнении со стороны почек.
3.Вирусоскопический метод:
- Содержимое везикул окрашивают методом серебрения и изучают под микроскопом.
- Выявление антигена методом иммунофлюоресценции. Материал для исследования – содержимое пузырьков и гнойников, корочки, слизь из афт во рту.
4.Вирусологические исследования – выявления возбудителя в тканях. Длительный метод, занимающий до 2-х недель. Из-за длительности и дороговизны в настоящее время не используется.
5.Серологический метод – выявление в крови иммуноглобулинов М и G – антител к вирусу варицелла-зостер, возбудителю ветрянки. Титр антител исследуют через 7-10 дней после начала заболевания. Повторное исследование проводят через 2-3 недели. Если количество антител возросло в 4 и более раз, это подтверждает диагноз «ветряная оспа».
В спорных случаях серологический и вирусоскопический методы позволяют отличить ветрянку от других заболеваний, имеющих схожие симптомы: опоясывающего герпеса, инфекции, вызванной вирусом Коксаки, везикулезного риккетсиоза, полиморфной экссудативной эритемы.
Ветрянка: диагностика, лабораторные исследования (иммунологический метод, иммунофлюоресценция, иммуноферментативный анализ, ПЦР), как отличить ветряную оспу от краснухи — видео
Допускается лечение ветрянки у взрослых на дому. При этом важно строго соблюдать постельный режим, правила личной гигиены и рекомендации врача.
Показания к госпитализации при ветряной оспе:
- развитие осложнений;
- тяжелая форма течения болезни;
- невозможность изолировать больного.
| Группа препаратов | Механизм лечебного действия | Представители | Способ применения |
| Противовирусные препараты | Угнетают образование ДНК, необходимых для размножения вируса ветряной оспы. | Ацикловир | Принимают внутрь, по 800 мг 4 раза в день в течение 7-10 суток. Внутривенно капельно при тяжелых формах по 5-10 мг/кг каждые 8 часов. Продолжительность лечения 5-10 дней. |
| Фамцикловир | По 500 мг внутрь 3 раза в день. Длительность приема 7-10 суток. | ||
| Валацикловир | По 1 г внутрь 3 раза в день в течение 7-10 суток. | ||
| Антигистаминные препараты | Н1-блокаторы уменьшают развитие аллергических реакций и проницаемость сосудов. Оказывают противозудное, успокаивающее и снотворное действие. | Тавегил | По 1 таблетке утром и вечером. При сильном зуде доза может быть увеличена до 4-х таблеток в сутки. |
| Хлоропирамин (Супрастин) | По 1 таблетке (25 мг) 3-4 раза в сутки. Принимают до образования корочек на всех высыпаниях. | ||
| Жаропонижающие средства | Применяют при температуре свыше 38,5°С. Препараты нормализуют температуру и уменьшают воспалительный процесс. | Панадол | Внутрь по 1 таблетке 3 раза в день после еды. |
| Ибупрофен | Внутрь по 400-600 мг 3-4 раза в день. Принимают после еды с достаточным количеством жидкости. | ||
| Антибиотики широкого спектра действия | Назначают при гнойных осложнениях и образованиях пустул. Останавливают бактериальную инфекцию и предотвращают появление оспин. | Оксациллин | Инъекционно внутримышечно по 1,0 г 4-6 раз в день 7 дней. |
| Цефазолин | Внутримышечно по 1,0 г 3 раза в день. Курс 7-10 дней. | ||
| Дезинтоксикационные средства | Растворы для внутривенного введения. Снижают концентрацию вирусных токсинов, способствуют их выведению, улучшают циркуляцию крови. Назначаются при тяжелых формах. | 5% раствор глюкозы | Внутривенно капельно по 1000-1500 мл в сутки. |
| Реополиглюкин | Внутривенно капельно по 1000 мл в сутки. | ||
| Специфический иммуноглобулин против вируса Varicella Zoster | Иммуноглобулины к вирусу Varicella Zoster, выделенные из сыворотки крови переболевшего человека. Антитела связывают возбудитель болезни, облегчая ее течение и ускоряя выздоровление. | Зостевир | Вводят внутримышечно 1 раз в день. Дозировка препарата 1,5-3 мл рассчитывается исходя из характера поражений. |
Самолечение при ветрянке недопустимо! Все лекарственные средства назначает врач.
Народные средства для лечения ветрянки не воздействуют на вирус. Они стимулируют иммунитет, повышают тонус организма и способствуют выведению токсинов. Ванны с добавлением лекарственных трав подсушивают высыпания и уменьшают зуд.
Средства для внутреннего применения:
- Сбор 1: плоды малины, анис, липовый цвет, кора ивы. Все ингредиенты измельчают и смешивают в равных пропорциях. 2 ст. л. ложки сбора заливают 0,5 литра горячей воды. Дают настояться в течение 30 мин. Принимают небольшими порциями в течение дня.
- Сбор 2: череда, календула, цветки ромашки. Смешивают в равных пропорциях. 6 ложек сбора заливают литром воды. Доводят до кипения, настаивают 30 минут. Принимают по 100 мл 4-5 раз в день.
- Раствор мумие. 10 г мумие растворяют в 100 мл воды комнатной температуры. Принимают утром, перед завтраком. Средство укрепляет иммунитет, стимулирует регенерацию кожи и оказывает антибактериальное действие.
Ванны:
- Цветки ромашки. 100 г цветков заливают 3-мя литрами воды, через 15 минут доводят до кипения, затем дают настояться 30 минут. Добавляют в воду для ванны. По желанию можно добавить 5-10 капель масла чайного дерева. Такая ванна избавляет от зуда, уменьшает вероятность гнойного воспаления кожи, успокаивает нервную систему.
- Отвар овса. 1 кг овса проваривают в 5-ти литрах воды в течение 30 мин. Такую ванну принимают для уменьшения зуда на ночь или каждые 4 часа. Каждый раз требуется готовить свежий отвар.
Ветряная оспа сопровождается высокой температурой и отравлением вирусными токсинами. У больных увеличивается затраты энергии и распад белка, угнетается функция пищеварительных желез и органов ЖКТ. Диета при ветрянке учитывает эти изменения и обеспечивает достаточное поступление энергетических веществ, воды и витаминов.
Питание больных должно быть разнообразным по составу. Пища дается в протертом и полужидком виде, особенно при поражении слизистой оболочки рта и глотки.
При ветрянке рекомендованы:
- слабые мясные и рыбные бульоны;
- котлеты и тефтели на пару;
- слизистые протертые супы;
- пюре или икра из овощей;
- кефир, йогурт и другие кисломолочные продукты;
- творог со сметаной, творожное суфле;
- взбитое яйцо или омлет на пару;
- не жесткие ягоды и фрукты, муссы, пюре и соки из них;
- соки с мякотью, некрепкий чай с лимоном или молоком, отвар шиповника.
После того, как восстановится слизистая ротовой полости и нормализуется температура, можно вернуться к обычному питанию.
До выздоровления необходимо соблюдать питьевой режим, особенно больным, принимающим ацикловир и другие противовирусные препараты. Воду можно пить в чистом виде или в виде компотов из сухофруктов и чая.
Частота развития осложнений ветрянки у взрослых в несколько раз выше, чем у детей. Последствия обнаруживаются у 30% больных и требуют применения антибиотиков.
- Бактериальная суперинфекция кожи, вызванная стрептококками и стафилококками – наиболее частое осложнение. На месте везикул формируются многочисленные фурункулы, абсцессы и флегмоны. Больные нуждаются в хирургическом лечении.
- Ветряночная пневмония – воспаление легких, вызванное вирусным поражением легочной ткани и формированием бактериальных инфильтратов. Развивается в 20-30% случаев. Характеризуется повышением температуры, кашлем, одышкой, болью в груди.
- Поражение внутренних органов. Вирус размножается в клетках внутренних органов: селезенки, поджелудочной железы, печени, легких, сердца. Характерно поражение сразу нескольких органов. На 3-5-й день болезни состояние больного значительно ухудшается, возникают сильные боли в животе. Летальность до 15%.
- Поражения центральной нервной системы. Проявляется через 21 день после начала болезни. Характеризуется поражением мозжечка, что проявляется нарушением равновесия, которое особенно заметно при смене положения тела, дрожанием конечностей, нистагмом (неконтролируемыми движениями глазных яблок). Также характерен энцефалит диффузного характера, неврологические последствия которого сохраняются длительное время. Проявления – головная боль, спутанность сознания и психические нарушения, тошнота, рвота, эпилептические припадки.
- Гепатит. Поражение печени – редкое осложнение ветрянки. Преимущественно развивается у больных с иммунодефицитом. Имеет высокую летальность.
- Люди, которые готовятся к трансплантации органов.
- Склонные к тяжелому течению ветряной оспы – геморрагические болезни, снижение иммунитета, возраст старше 50 лет.
- Пациенты из группы высокого риска заболевания. К ним относят:
- больных лейкозом;
- получающих иммуносупрессивную терапию (включая глюкокортикостероиды);
- пациентов со злокачественными опухолями;
- людей с тяжелыми хроническими патологиями – бронхиальная астма, коллагенозы, аутоиммунные заболевания, хроническая почечная недостаточность.
- Люди, которые находятся в близком контакте с пациентами из группы высокого риска заболевания – родственники, члены семьи.
- Медицинский персонал, особенно работающий в инфекционных отделениях.
- Работники дошкольных учебных заведений.
- Военнослужащие.
Вакцинация живыми вакцинами противопоказана:
- беременным;
- онкологическим больным;
- людям, страдающим СПИДом и первичными иммунодефицитными состояниями;
- получающим иммуноподавляющую терапию;
- при гиперчувствительности к компонентам вакцины и неомицину.
Для прививок от ветрянки взрослым используют специфический иммуноглобулин и живую вакцину.
Активная иммунизация против ветряной оспы – введение вакцины на основе живого ослабленного вируса Varicella Zoster. Обработанный специальным образом возбудитель вызывает легкую бессимптомную форму ветрянки. После этого происходит выработка специфических иммуноглобулинов, которые остаются в крови, обеспечивая длительный иммунитет.
- Окавакс – вакцина против ветрянки японского производства. Вводят однократно подкожно в дельтовидную мышцу. Препарат разрешен детям с 12-ти месячного возраста и взрослым. Подходит для экстренной профилактики в первые 72 часа после контакта с больным.
- Варилрикс – вакцина бельгийского производства. Препарат вводят подкожно в дельтовидную мышцу. Взрослым вакцину вводят 2-кратно: первую дозу в назначенный день, а вторую через 4-6 недель. Разрешен взрослым и детям с 9-месячного возраста. Подходит для экстренной профилактики в течение первых 96 часов после контакта.
Пассивная иммунизация против ветряной оспы – введение донорских антител против возбудителя ветрянки. Их получают с плазмы крови реконвалесцента (переболевшего ветрянкой). Антитела (IgG) нейтрализуют вирус, который уже присутствует в организме. Препарат не содержит самого вируса и не обеспечивает длительный иммунитет, в отличие от живых вакцин.
- Зостевир – препарат, содержащий иммуноглобулин против вируса ветряной оспы. Иммуноглобулин против вируса Varicella Zoster может использоваться для лечения и экстренной профилактики после контакта с больным. Разрешен для применения с первого дня жизни, а также беременным женщинам и кормящим матерям.
Определить наличие иммунитета к ветряной оспе помогает анализ крови на обнаружение антител к вирусу Варицелла-Зостер. Результата придется ожидать 6 дней. Положительный результат анализа говорит о том, что у человека уже есть иммунитет против ветряной оспы, и он не нуждается в прививке.
Повторная ветрянка у взрослых возможна, особенно у людей с ослабленным иммунитетом. Как правило, повторное заболевание протекает в более легкой форме.
Повторная ветрянка возникает у некоторых категорий:
- У людей с ослабленным иммунитетом. Такое состояние может возникнуть при длительном приеме антибиотиков, кортикостероидов, иммунодепрессантов;
- Прошедших курсы химиотерапии;
- Перенесших тяжелые эмоциональные потрясения;
- У людей с заболеваниями органов пищеварения и глубокими нарушениями питания.
Иногда повторной ветрянкой у взрослых называют опоясывающий лишай. Это заболевание вызывается вирусом, который остался в спинномозговых узлах после первого заражения ветряной оспой.
В редких случаях возможна ветрянка без температуры. Это так называемая стертая или абортивная форма.
Симптомы стертой формы:
- Легкое недомогание – слабость, снижение аппетита;
- Единичные элементы сыпи – несколько красных пятен и узелков, которые обычно не превращаются в пузырьки.
Причины ветрянки без температуры:
- Ослабленный иммунитет. Вирусы и продукты их распада не вызывают адекватный иммунный ответ.
- Ветрянка, перенесенная в раннем возрасте (до года). В таком случае ветрянка у взрослого человека считается повторной. В его крови присутствует незначительное количество антител, которые не дают вирусу активно размножаться и вызвать лихорадку.
- Прием препаратов, снижающих температуру. При первых симптомах ухудшения состояния многие занимаются самолечением и принимают препараты, содержащие парацетамол. Таким образом, они сбивают температуру, и картина болезни искажается.
Длительность неосложненной ветрянки у взрослых 9 дней с момента появления первых признаков. После этого врач может закрыть больничный лист.
На практике у 90% больных болезнь длится 10-14 дней:
- продромальный период (без сыпи) – 2-3 дня;
- период появления новых высыпаний – 3-4 дня;
- период образования корочек – 5 дней (с момента появления последних высыпаний).
Только после того, как последняя везикула покрылась корочкой, больной считается не заразным. Кожа полностью очистится от корочек через 2-4 недели.

Шрамы появляются, когда в пузырек попадают бактерии и развивается гнойное воспаление. В этом случае происходит расплавление глубоких слоев кожи. После отпадания корочки под ней обнаруживается углубление с неровными краями – оспина. В дальнейшем «ямка» остается, но выравнивается по цвету с окружающей кожей.
Как предотвратить появление шрамов после ветрянки?
- Соблюдение правил гигиены – регулярная смена белья, душ;
- Обработка сыпи антисептиками – зеленкой, фукорцином;
- Назначение антибиотиков широкого спектра при появлении первых пустул.
Что делать, если появились шрамы после ветрянки?
- Мази и гели для лечения рубцов. 2-3 раза в сутки втирают в рубец небольшое количество геля. При застарелых шрамах гель наносят под повязку на ночь. Курс лечения может занять от 1-го месяца до года. Для лечения используются:
- Контрактубекс;
- Альдара;
- Дерматикс;
- Келофибраза;
- Скаргуард.
- Введение под кожу коллагена. Вещество заполняет дефект кожи и стимулирует образование соединительных волокон.
- Химическийпилингс использованием фенола. Под воздействием агрессивных химических веществ удаляется ороговевший слой эпидермиса и дермы. После восстановления эпидермиса (занимает до 2-х недель) кожа приобретает гладкость.
- Лазерная шлифовка кожи. Сфокусированный лазерный луч проникает в поверхностные слои дермы и нагревает их, выпаривая воду. После регенерации клеток кожи ее поверхность выравнивается. Внимание: лечение углекислотным лазером может вызвать появление гипертрофического келоидного рубца, возвышающегося над кожей. Поэтому используется эрбиевый или карбондиоксидный лазер.
- Микродермабразия – механическая шлифовка кожи частицами твердого вещества (алмаза). В результате микротравм активизируется выработка коллагена. Процедура позволяет выровнять рельеф кожи и сделать рубцы менее заметными.
Автор: Исаева А.Д. Практикующий врач 2-й категории
источник
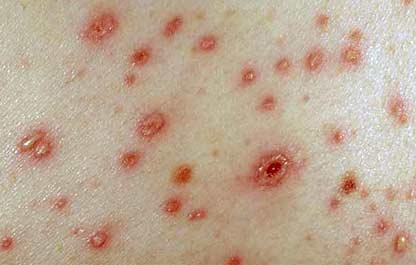 Высыпания при ветрянке случаются уже в первые сутки интоксикации с последующими подсыпаниями не протяжении пяти дней — это пятна, пузырьки и корочки одномоментно. Они покрывают весь кожный покров и слизистые. Всего за один день красное пятно трансформируется в пузырек с прозрачным содержимым, мутнеющим в течение 1–2 дней, затем пузырек подсыхает до корочки, отпадающей через 2–3 недели. Маркером того, что больной уже не заразен, служит прекращение подсыпаний. Высыпаниям обычно сопутствует зуд.
Высыпания при ветрянке случаются уже в первые сутки интоксикации с последующими подсыпаниями не протяжении пяти дней — это пятна, пузырьки и корочки одномоментно. Они покрывают весь кожный покров и слизистые. Всего за один день красное пятно трансформируется в пузырек с прозрачным содержимым, мутнеющим в течение 1–2 дней, затем пузырек подсыхает до корочки, отпадающей через 2–3 недели. Маркером того, что больной уже не заразен, служит прекращение подсыпаний. Высыпаниям обычно сопутствует зуд.