Белок в моче – что это значит? Его выделение с мочой свидетельствует о повышении проницаемости почечного фильтра. Появление белка в моче, или протеинурия, является одним из наиболее распространенных симптомов в нефрологии. Однако данное проявление не обязательно развивается при патологии почек. Важно учитывать, что белок в моче не является самостоятельным заболеванием, а лишь проявлением какой-то другой патологии, которую еще предстоит обнаружить.
Протеинурия может возникнуть при массированном разрушении эритроцитов, некоторых наследственных заболеваниях, злокачественных новообразованиях и многих других патологических состояниях.
Однако в некоторых случаях появление белка в моче может быть и физиологическим. В любом случае, при обнаружении протеинурии пациент должен быть тщательно обследован с целью исключения серьезных заболеваний, сопровождающихся данным симптомом.
Далеко не всегда протеинурия должна считаться патологическим симптомом. Самый наглядный пример – так называемая маршевая протеинурия, при которой белок появляется как следствие сильных и длительных физических нагрузок.
Если в моче белок определяется на фоне лихорадки, или стрессовых ситуаций, то это скорее всего, тоже физиологическая протеинурия. У некоторых пациентов с астеническим телосложением встречается ортостатическая протеинурия.
Белок в моче при беременности также может определяться, однако зачастую это является нормой, пока количество выведенного таким образом белка не превышает 300 мг за сутки, большее количество уже позволяет говорить о преэклампсии.
Наиболее частой причиной протеинурии из данной группы является гемолиз (разрушение красных кровяных телец). Это состояние может быть спровоцировано рядом факторов – токсические вещества с гемолитическими свойствами, некоторые инфекционные агенты, лекарственные препараты, системные заболевания, гемолитические анемии, а также переливании несовместимой по резус-фактору или АВ0 группы крови.
Белок в моче также может быть следствием усиленного распада белка в организме.
Особенно опасными причинами преренальной протеинурии являются так называемые парапротеинемические лейкозы, к которым относят миеломную болезнь, болезнь тяжелых цепей Франклина, а также макроглобулинемию Вальденстрема.
Лейкозные клетки при всех трех заболеваниях способны синтезировать патологические белки (могут синтезироваться и только фрагменты белков), которые способны повреждать почечный фильтр, и могут определяться в моче.
При почечной протеинурии белок в моче у детей и взрослых является вследствие нарушения проницаемости и нормального функционирования почечного фильтра на уровне клубочка или канальцев.
В случае поражения клубочка, как это случается при гломерулонефрите, белок может попадать в мочу как низкой, так и с высокой молекулярной массой, это зависит в первую очередь от степени поражения клубочка. Для гломерулонефрита характерны и другие проявления.
При канальцевом варианте поражения почечного фильтра нарушается процесс обратного всасывания белков с низкой молекулярной массой, которые способны проникать сквозь почечный клубочек.
Это нарушение характерно для тубулоинтерстициальных нефритов, вызываемых нефротоксическими ядами и лекарственными препаратами, может наблюдаться и при отравлении тяжелыми металлами.
Белок, попадающий в мочу, покинувшую почку, имеет несколько иное происхождение. Чаще всего это выделяющийся в процессе течения воспалительных поражений мочевыводящих путей гной, кровь, при этом именно попадание крови в мочу может обеспечить весьма высокие цифры содержания белка.
Такое может наблюдаться при циститах, простатите, уретрите, мочекаменной болезни и других подобных заболеваниях.
Возможна и протеинурия при злокачественных новообразованиях подобной локализации, особенно на запущенных стадиях, когда уже наблюдается разрушение опухолью тканей мочевыводящей системы, что приводит к попаданию крови и частичек ткани в мочу и определяется как белок при выполнении анализа.
После обнаружения в общем анализе мочи белка начинается поиск причины его там появления. Для получения более точных результатов касаемо функции почек назначают такие анализы как суточная протеинурия, анализ по Зимницкому, Нечипоренко, а также пробу Реберга-Тареева, которая позволяет определить степень почечной недостаточности если таковая имеется.
В анализе крови могут обнаруживаться свидетельства усиленного гемолиза, а тщательный сбор анамнеза может помочь с выявлением возможных отравлений или интоксикации лекарственными препаратами. При подозрении на миеломную болезнь назначают определение белка Бенс-Джонса.
В ряде случаев требуются и средства визуализации патологического процесса.
Распространенными методами являются ультразвуковое исследование, компьютерная и магнитно-резонансная томография. Важное место в диагностике многих заболеваний почек занимает и экскреторная урография, которая позволяет визуализировать все возможные препятствия на пути оттока мочи, будь то камень при мочекаменной болезни или опухоль.
Так как протеинурия не является самостоятельной болезнью, а лишь одним из проявлений какого-то заболевания, то и лечить следует основную патологию. При улучшении состояния по основному заболеванию как правило содержание белка в моче снижается, либо же он исчезает вовсе.
Лечение может сильно отличаться, в зависимости от вызывающего протеинурию заболевания. Так, при пиелонефритах, а также воспалительного характера поражениях мочевыводящих путей показана антибактериальная терапия, несколько более сложного лечения потребует гломерулонефрит – используются мембраностабилизирующие средства, цитостатики, глюкокортикоиды.
Парапротеинемические лейкозы требуют специализированого лечения в условиях гематологического стационара, где будут использоваться подходящие в каждом конкретном случае химиотерапевтические средства. В некоторых случаях пациенты с лейкозами нуждаются в пересадке костного мозга.
Злокачественные новообразования, а также при наличии соответствующих показаний мочекаменная болезнь, могут потребовать применения оперативных методов лечения. Однако не следует забывать, что в некоторых случаях появление белка в моче может быть физиологическим явлением, и не нуждаться в какой-либо терапии.
Появление белка в моче это один из тех симптомов, при обнаружении которого следует пройти как можно более полное исследование, так как протеинурия может быть физиологической и не нести особой угрозы, либо же быть признаком серьезного заболевания.
Следует учитывать, что ряд заболеваний почек длительное время не проявляют себя явными симптомами, и заподозрить наличие того же гломерулонефрита можно разве что по появлению белка в моче.
Белок в моче может определяться в анализе мочи при многих заболеваниях, а в некоторых случаях и быть вариантом нормы. Распознать это можно только после необходимого комплекса исследований и консультаций.
О том, как расшифровывается анализ мочи, а также о том, что значит если в моче белок — смотрим на видео:
источник
Аднексит – воспаление яичников, или как мы привыкли называть придатков. Возникает в любом возрасте, зачастую в период сексуальной активности. Когда женщина в климактерическом периоде яичники не могут болеть, та как они уже на отдыхе и работа их приостановлена. Так же отсутствие воспалительных процессов характерны для девочек, что не менструируют, а так же для девушек в период беременности. Во всех остальных случаях воспаление придатков может наступить.
- переохлаждение;
- инфекция половых органов;
- частая смена половых партнеров;
- экстра генитальные заболевания;
- принятие гормональных препаратов;
- бактерии и вирусы;
- нарушение гигиены половых органов;
Первым правилом при воспалении является то, что оно начинается всегда с маточных труб, инфекция поступает с половых путей, или заносится потоком крови. Причин можно назвать тысячи, характерных вызвать воспалительные процессы в придатках, но зачастую они вызваны бактериями и различными микробами, такими как: эшерихии, стафилококки, стрептококки, гонококки. Когда инфекция поражает е только яичники, но и трубы ее называю – сальпингит. Для него характерное перенесение воспалительных процессов зачастую гонореей или трихомониазом, что передаются половым путем.
К факторам риска так же можно отнести множественные аборты, эндоскопическое исследование матки, установка внутриматочных спиралей. Когда проводятся все эти манипуляции, вероятность занести какую ни будь инфекцию очень велика, так как повреждается слизистая матки. Процесс воспаления может быть как односторонним, так и распространяться на две стороны.
Воспаление начинается сначала с слизистой маточных труб, в дальнейшем вовлекает все ее стенки, а в последствии в просвете скапливается либо жидкость, либо гной. После чего воспаление переходит на воспаление придатков.
Симптомы острого аднексита начинаются сразу после заболевания, продромального периода не существует. Резко повышается температура до высоких цифр, 38 – 39 градусов, женщина ощущает озноб, общее состояние резко ухудшается. Появляется слабость, сонливость, холодный пот выступает на коже. Боли могут быть как с одной стороны низа живота, так и в двух сразу, в зависимости от локализации воспаления придатков. Боль может отдавать на поясницу или иметь размытый характер по всему животу, или быть острой еще называют ее кинжальной. Появляются выделения в больших количествах, имеют специфический запах и на вид напоминают гной. Во время полового акта боль усиливается, после еще долгий дискомфорт в низу живота.
Пациентки говорят о нарушении мочеиспускании, появляются рези. При хронической форме температуры может и не быть, или максимально повышается до 37, 4 градусов. Боль ноющая и отдает в спину, усиливается после физических нагрузок и секса. Самочувствие особо не меняется, появляется слабость и недомогание. Характерность появления болей после переохлаждения или в осенне-зимний период. Нарушается менструальный цикл, для него характерно то, что увеличивается в месячных количество дней, и появляются выделение до и после цикла.
Если женщина игнорирует все эти симптомы и не обращается за помощью к доктору, аднексит может переходить с острой формы в хроническую форму. В этот период жидкость или гной что скопились, в трубах может, превратится в желеобразную массу, что со временем затвердевает и закупоривает просвет, а впоследствии женщина обретает бесплодие, так как яйцеклетка не может дальше пройти.
Острое воспаление яичников диагностируют с помощью жалоб женщины, осмотра гинеколога и консультации хирурга, что бы исключить аппендицит. Обязательно нужно пройти ультразвуковое обследование, где будет видно жидкость в трубе. Сдать анализы крови и мочи, где будут указаны повышение количества лейкоцитов и повышение СОЕ, в моче появляется белок, а так же лейкоциты. При лапароскопии видят воспалительные участки и жидкость в трубах.
Оздоровления пациентки проводят, в больнице в гинекологическом отделении и на дневном стационаре, что зависит от формы воспаления. При остром аднексите только стационарное лечение, под присмотром докторов. Проводят антибиотика терапию, зачастую используют гентамицин, цефалоспорины, или ампициллин. Курс лечения зависит от воспаления, длится от 7 до 14 дней, антибиотики вводят внутримышечно два раза на день утром и вечером. Параллельно дают противовоспалительные свечи в прямую кишку. Проводят физиотерапевтические процедуры, ультразвук с дистрептазой курсов 10 процедур.
Витаминотерапия для укрепления организма, а также для повышения иммунитета. Назначают отдельно витамин «Е» для понижения интоксикации организма. Нужно не забывать, параллельно с антибиотиками принимать пробиотики и «Нистатин» по 500 единиц перорально. Диета должна быть кисломолочная, не принимать острой соленной и копчёной пищи, употреблять большое количество жидкости. Курс лечения стоит проходить 2 – 3 раза на год, лишь в тот период, когда заболели.
Прежде всего, нужно одевается по теплее, особенно, что бы ни гуляла поясница, не сидеть на холодном, не промачивать ноги. Вовремя обращаться доктору за помощью, если у вас появляются боли или повышается температура. Не принимать гормональные препараты без назначения и рецепта. Иметь постоянного полового партнера и проверятся на болезни, что передаются половым путем. Вовремя проводить лечения любых воспалительных процессов во влагалище.
Прогноз на будущее положительный если все вовремя полечить и в дальнейшем проводить профилактику, ну а если этот процесс запустит, или пустить на самотек, то мы можем заработать не проходимость труб, а в дальнейшем бесплодие. В таких случаях женщинам удаляют трубы и по программе бесплодия отправляют на ЭКО, как всем известно, это не так уж и дёшево и не даёт 100% успеха в дальнейшем. Прежде чем думать стоит ли вам лечить данное заболевание нужно задуматься о будущем, и в какую цену оно вам обойдется.
источник
В этой статье будут рассмотрены симптомы воспаления придатков или аднексита, а также методы диагностики.
Что такое придатки матки. Придатками матки называют фалопиевые (маточные) трубы и яичники.
Маточные трубы и яичники и это парные органы, расположенные слева и справа от матки. Маточные трубы имеют просвет диаметром 2-4 мм, а их длина около 10 см. Когда яйцеклетка созревает в яичнике, фолликул лопается, и яйцеклетка перемещается по маточной трубе в полость матки. Так можно кратко сказать о функции придатков матки.
Воспаление придатков (аднексит) — это воспалительный процесс, который чаще всего охватывает как маточную трубу, так и яичник. Воспаление придатков матки ещё называют сальпингоофоритом. Гораздо реже наблюдается воспаление только маточной трубы — сальпингит, или воспаление только яичника — оофорит.
Виды воспаления придатков матки.
- Воспаление придатков клиссифицируют по:
- характеру распространения;
- типу течения;
- реже по инфекционному возбудителю.
По характеру распространения воспаления аднексит бывает острым и хроническим. Острый аднексит характеризуется острым и динамичным развитием, сильными болями внизу живота, ознобом, нарушением мочеиспускания, интоксикацией. Хронический аднексит характеризуется ноющими или тупыми болями внизу живота (чаще периодическими, реже постоянными), нарушениями половой функции и менструального цикла.
- По типу течения аднексит бывает:
- левосторонним (воспаление придатков слева);
- правосторонним (воспаление придатков справа);
- двухсторонним (одновременное воспаление придатков слева и справа).
- Симптомы острого аднексита.
При остром аппендиците обычно бывает:
Симптомы хронического аднексита.
- При хроническом аднексите бывает:
- тупая или ноющая боль внизу живота, похожая на боль при остром аднексите, но меньшая по интенсивности;
- нарушения менструального цикла в виде аменореи, олигоменореи, дисменореи, гиперменореи;
- выделения из влагалища, которые могут быть слизистыми (белыми или желтоватыми без запаха) или гнойными, вызывающими зуд или жжение;
- болезненные ощущения при половом акте (диспареуния);
- боль в животе при резком повороте туловища;
- невысокая температура.
В некоторых случаях хронический аднексит протекает без симптомов, и только бесплодие может указывать на это заболевание. Боли при хроническом аднексите часто возникают перед месячными или после их окончания.
- Воспаление придатков матки вызывается следующей инфекцией:
- гонококк;
- гарднерелла;
- уреаплазма;
- хладмидия;
- трихомонада;
- стафилококк;
- стрептококк;
- микоплазма;
- цитомегаловирус;
- пептококк;
- кишечная или туберкулезная палочка;
- анаэробные бактерии.
Стрептококки, стафилококки, кишечная палочка чаще вызывают одностороннее воспаление придатков матки, а гонококк и туберкулезная палочка — чаще двустороннее воспаление.
- Инфекция может попасть в организм в результате:
- секса без предохранения со случайными партнёрами;
- незащищённого секса во время месячных;
- раннего возобновления половой жизни после родов, аборта.
Во влагалище в норме содержится много различных бактерий, но при здоровом состоянии организма они дальше влагалища не проникают. При провоцирующих факторах и сниженном иммунитете бактерии могут проникнуть дальше влагалища и вызвать воспаление придатков матки.
Вероятность развития аднексита у женщины будет повышена при наличии воспалительных заболеваний влагалища (вагинит) и половых губ (вульвит).
- Провоцирующими факторами для развития аднексита могут быть:
- переохлаждение организма (общее или местное);
- стрессовое состояние;
- наличие внутриматочной спирали;
- сниженный иммунитет.
- Диагностика аднексита начинается с опроса пациентки и составления анамнеза. Также проводится:
- гинекологический осмотр;
- анализ крови общий;
- анализ мочи общий;
- анализ крови биохимический (общий белок, С-реактивный белок, серомукоид, фибриноген);
- анализ крови серологический;
- мазок из шейки матки и цервикального канала;
- анализ ПЦР (полимеразная цепная реакция);
- УЗИ органов малого таза;
- туберкулиновая проба (если есть подозрение на наличие туберкулёзной инфекции).
- Гинекологический осмотр. Во время гинекологического осмотра при остром аднексите врачом обнаруживаются:
- болезненные придатки матки, которые несколько увеличены;
- болезненность при потягивании за шейку матки (особенно при гнойном аднексите);
- возможно наличие воспаления нижних половых путей.
Общий анализ крови. При остром гнойном аднексите уровень лейкоцитов и показатель СОЭ (скорость оседания эритроцитов) значительно выше нормы.
Анализ мочи общий. При остром аднексите в моче содержится повышенное количество белка.
Анализ крови биохимический. При остром воспалении придатков матки в крови содержатся воспалительные белки — С-реактивный белок и серомукоид, также повышен фибриноген.
Анализ крови серологический. Этот анализ позволяет обнаружить антитела к инфекциям, которые передаются половым путём (ИППП) — микоплазме, хламидиям, уреаплазме.
Мазок из шейки матки и цервикального канала. Мазок делают для выявления микрофлоры нижних половых путей и возбудителей ИППП, определения их чувствительности к антибиотикам.
ПЦР (полимеразная цепная реакция). Это метод высокоточной диагностики, позволяющий определить возбудителя инфекционного заболевания.
УЗИ диагностика. Этот вид диагностики будет информативным при использовании трансвагинального датчика. С помощью УЗИ диагностики острый аднексит можно дифференцировать с кистой яичника, эндометритом, наружным эндометриозом, острым аппендицитом, поясничным остеохондрозом и др.
Лапароскопическая диагностика. В некоторых случаях показан такой вид диагностики. При лапароскопическом методе в животе делается маленький разрез, в который вводят специальный инструмент с видеокамерой, позволяющий визуально наблюдать состояние органов брюшной полости и малого таза.
Если есть необходимость (например, наличие абсцессов), то врач с помощью этого оборудования выполняет малотравматичную операцию.
источник
Воспаление придатков (аднексит или сальпингоофорит) – заболевание, которое, при кажущейся безобидности, способно причинить женщине немало бед, сломать жизнь. Ведь одним из осложнений этого, увы, распространенного заболевания является утрата способности забеременеть и родить ребенка (бесплодие). Причем вероятность такого поворота событий очень велика.
В случае возникновения воспаления придатков нужно незамедлительно начинать лечение, пока болезнь не перешла в хроническую форму. Разумеется, его должен проводить квалифицированный и опытный врач, вооруженный современным лабораторным и диагностическим оборудованием. Но для того, чтобы вовремя обратиться к специалисту, необходимо знать симптомы этого заболевания.
Чаще всего симптомами воспаления придатков являются боли внизу живота, зачастую боль «отдает» в крестец и в поясницу, иногда – расстройства мочеиспускания. Менструации становятся болезненными, меняется характер выделений, возможны выделения вне менструации.
У ряда пациентов отмечается общее ухудшение физического и психического состояния, расстройства сна, раздражительность, повышенная утомляемость.
Если вы наблюдаете у себя подобные признаки, все основания обеспокоиться состоянием своего здоровья и обратиться к врачу.
Воспаления придатков как правило возникает из-за снижения иммунитета вследствие систематического переутомления, стрессов, депрессии, других факторов, влияющих на психоэмоциональное состояние женщины, переохлаждения и наличия в организме женщины скрытых инфекций.
В норме матка и её придатки практически стерильны. Несмотря на то, что в наружных половых органах и во влагалище имеется достаточно много микроорганизмов, часть из которых может быть патогенными, иммунитет предохраняет придатки от проникновения в них инфекции. Тем не менее, при ослаблении иммунитета (в результате стрессов или переохлаждения) инфекция может попасть в маточные трубы и в яичники и вызвать воспаление.
Безусловно, наличие в организме нелеченной или не до конца вылеченной скрытой инфекции, несоблюдение правил личной гигиены, беспорядочные половые связи с разными партнерами являются факторами, предрасполагающими к развитию воспаления.
Любой врач-гинеколог припомнит немало случаев, которые иначе, как человеческими трагедиями не назовешь. Молодая, привлекательная женщина хочет стать матерью и не может, из за запущенного, перешедшего в хроническую форму воспаления придатков. Именно поэтому не занимайтесь самолечением, а при первом же появлении симптомов, описанных выше, обращаться к врачу.
В сети Интернет и в дешёвых брошюрках, посвященных «народной медицине», дается немало советов, касающихся лечения воспаления придатков. Однако любому мало-мальски здравомыслящему человеку должно быть очевидно, что прежде чем лечить, нужно разобраться: а что именно мы лечим? Другими словами, нужно установить причину воспаления — его возбудителя. Без этого мы лишь загоним болезнь вглубь организма, но ненадолго – она будет периодически проявлять себя болезненными обострениями.
Лечение острого воспаления придатков проводится с применением антибиотиков и противовоспалительных препаратов, в случаях возникновения гнойного воспаления для удаления гноя и введения лекарства непосредственно в очаг воспаления применяется лапароскопия.
Отметим, что для успешного лечения воспаления придатков необходимо тщательно выполнять все предписания лечащего врача, соблюдать постельный режим, проходить курсы физиотерапии и другие прописанные им процедуры. Не болейте!
источник
Органы малого таза расположены тесно между собой, воспалительный процесс быстро распространяется из одного органа на другие. У женщин часто встречается цистит и воспаление придатков одновременно.
Цистит развивается как самостоятельная патология, или же, как осложнение других болезней урогенитального комплекса.
Причина которая приводит к появлению, является инфицирование полости мочевого пузыря. Инфицирование происходит такими путями:
- Через мочеиспускательный канал. В такой ситуации инфекция проникает в мочевой пузырь из внешней среды.
- С током крови и лимфы. Наличие в организме гнойных или инфекционных процессов становится причиной поражения отдаленных органов. В такой ситуации развивается вторичный цистит, который считают осложнением другой патологии.
Чтобы болезнь проявилась, должны присутствовать провоцирующие факторы. Они создают комфортные условия для развития болезни:
- Переохлаждение. Низкие температуры замедляют кровоток, что приводит к местной недостаточности форменных элементов крови, которые отвечают за иммунную защиту.
- Иммунодефицитные состояния. Некоторые болезни сопровождаются угнетением иммунной системы. Такое состояние чревато тем, что любая бактерия вызывает болезнь. Лечение цистита на фоне иммунодепрессии крайне затруднено.
- Голодание или недостаток питания. Такие факторы приводят к истощению организма, что снижает резистентность к патогенным факторам.
Чаще острая форма цистита характерна для холодного времени года, а обострение хронической патологии происходит в весенне-осенний период. Причины хронического цистита такие же, как и у острого.
Главным клиническим проявлением воспаления мочевого пузыря является совокупность таких симптомов:
- Частые и болезненные позывы к мочеиспусканию. Это считается главным признаком цистита. Появляется спустя несколько часов после начала болезни. Интенсивность напрямую зависит от типа воспаления и обширности.
- Гипертермия. Повышение температуры тела возникает одновременно с дизурическими проявлениями. Температура повышается до 38-38,5˚ С. Некоторые клинические случаи протекают без повышения температуры, что свидетельствует о снижении иммунитета.
- Гематурия и пиурия. В моче при цистите появляется гной или кровянистые примеси. Это возникает как результат прогрессирования воспалительного процесса и гибели лейкоцитов.
Некротический и язвенный цистит протекают с выраженным болевым синдромом, что происходит при тяжелом структурном поражении стенки мочевого пузыря.
Самостоятельное лечение при таких формах цистита категорически запрещено, так как высок риск перфорации мочевого пузыря и развития перитонита.
Аднексит — воспаление придатков матки. Развивается в результате инфицирования половой системы женщины.
Чаще, причиной аднексита становятся инфекции, которые передаются половым путем. Но болезнь возникает и при переохлаждении.
В такой ситуации, возбудителями становятся условно патогенные микроорганизмы, которые живут во влагалище. 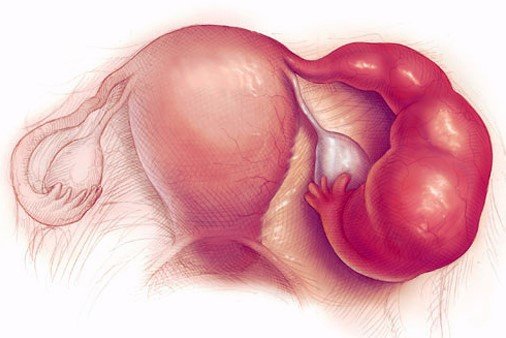
Стоит отметить, что частые аднекситы становятся причиной нарушения фертильной функции женщины. Аднексит может быть осложнением таких болезней:
- Эндометрит (воспаление слизистой оболочки матки).
- Эндоцервицит (воспаление шейки матки).
- Вульвовагинит.
Опасным возбудителем который вызывает аднексит, является гонококк. Возбудитель гонореи приводит к развитию гнойному поражению придатков, что вызывает пельвиоперитонит.
В некоторых ситуациях эти патологии развиваются одновременно. Такой процесс наблюдается в следующих случаях:
- Цистит осложняется аднекситом.
- Аднексит осложняется циститом.
- Происходит инфицирование урогенитального комплекса, и эти две патологии возникают одновременно.
Осложнение цистита аднекситом наблюдается только в запущенных случаях, когда длительное время не проводится лечение.
Чтобы возникло воспаление придатков, женщина должна терпеть симптомы цистита не менее недели. При этом, происходит поражение всей толщи стенки мочевого пузыря или развитый гнойный процесс.
При накоплении гноя в полости мочевого пузыря, начинает распространяться по кровеносной системе в органы, которые имеют общие магистральные сосуды.
Это и приводит к появлению воспалительного процесса в яичниках и маточных трубах. Появление цистита при аднексите имеет схожий механизм развития.
Независимо от того, какая болезнь была первоначальной, проводится комплексное лечение, которое избавляет от двух патологий.
Лечение основано на применении антибактериальных средств широкого спектра действия. Так как патологический процесс локализуется в области малого таза, то будет целесообразно применять эти препараты в форме вагинальных свечей.
Особенностью применения является то, что применяют лекарственные средства для защиты нормальной микрофлоры.
Это связано с тем, что антибиотики уничтожают не только болезнетворные бактерии, но и те, которые нужны нашему организму.
Таким образом, для защиты флоры в кишечнике, показано применение живых йогуртов, которые содержат бифидо и лактобактерии.
Защита для кишечника нужна, потому что дисбактериоз, на фоне инфекционных болезней, ухудшает состояние пациентов, продлевает срок лечения.
Так как антибиотики используют в виде вагинальных свечей, то используют препараты против молочницы.
Лечение включает такие группы лекарственных средств:
- Мочегонные. Лечить цистит без использования этих препаратов невозможно. Являются основой профилактики пиелонефрита.
- Противовоспалительные. Эти лекарства помогают избавиться от воспалительного процесса как в придатках, так и в мочевом пузыре.
- Комплексные витамины. Использование витаминных комплексов помогает улучшить состояние организма, для борьбы с инфекцией.
При воспалении придатков категорически запрещено использовать тепловые процедуры, так как это провоцирует начало гнойного процесса в яичниках.
Стоит отметить, что наличие гноя в придатках является поводом к проведению операции. Цистит и воспаление придатков — тесно связанные патологии, которые ухудшают качество жизни женщины.
При появлении симптомов хотя бы одной патологии, стоит обратится к врачу, чтобы пройти полноценное обследование и лечение.
источник
Среди всех гинекологических болезней первое место занимают воспалительные заболевания половой системы, частота их составляет приблизительно 65% всех обращений к гинекологу.
Стоит отметить, что среди всех пациенток с подобными проблемами свыше 80% составляют девушки до 25 лет. Чаще всего причины кроются в раннем начале половой жизни, частой смене половых партнеров, а также в скрытом течении многих воспалительных заболеваний. Среди воспалительных заболеваний половой системы лидируют эндомиометрит и аднексит (сальпингоофорит) — воспаление придатков: яичников, маточных труб.
Это заболевание становится бичом женщин детородного возраста. И сегодня эксперты Passion.ru расскажут, почему.
Главной причиной возникновения воспаления придатков считаются инфекции, передающиеся преимущественно половым путем: микоплазмоз, трихомоноз, хламидиоз и пр. Стоит отметить, что переохлаждение не является причиной воспаления придатков, а лишь служит провоцирующим фактором при начавшемся воспалительном процессе. Оно способно активировать действия условно-болезнетворных микроорганизмов (стрептококков, кишечной палочки, уреаплазмы и др.), вызывающих воспалительный процесс в придатках и в самой матке.
Продолжительное воспаление придатков способно привести к тому, что погибшие клетки замещаются образованием плотной соединительной ткани. В результате чего и без того чрезмерно узкий просвет трубы (в диаметре всего лишь 1-2 мм) может «зарасти» этой соединительной тканью, и маточная труба становится непроходимой для яйцеклетки.
Помимо этого, при воспалении придатков могут быть поражены и клетки, которые выстилают внутреннюю поверхность труб и способствуют продвижению по трубе яйцеклетки. К тому же патогенные микроорганизмы, такие как микоплазмы и хламидии, могут внедриться в данные клетки и нарушить их функционирование — клетки не смогут продвигать яйцеклетку к матке. И в результате подобных изменений формируется бесплодие либо внематочная беременность.
Овуляция при воспалении придатков происходит несвоевременно, и желтое тело не работает полноценно — не вырабатывает прогестерон в достаточном количестве. Как следствие – беременность либо вообще не наступает, либо наступает с запозданием, что нередко служит причиной самопроизвольного прерывания беременности на ранних сроках.
Воспаление придатков часто является причиной внематочной беременности. Следует отметить, что тест на беременность при внематочной беременности часто оказывается положительным, женщина может испытывать те же ощущения, что и при нормальной маточной беременности (головокружение, тошнота и т.п.). Поэтому при подозрении на беременность при наличии воспалительных процессов нужно как можно скорее обратиться к врачу — для исключения внематочной беременности.
Даже если вы забеременели, воспаление придатков может отрицательно сказаться на течении беременности на самых разных сроках. Так как повреждение во внутренних слоях матки способно привести к изменению защитной системы внутри самой матки, та, стараясь защититься от агрессивных факторов (вирусов, микробов, вызвавших воспаление), и эмбрион воспринимает в качестве чужеродного агента, происходит выкидыш — отторжение эмбриона.
Если плодному яйцу все-таки удается прикрепиться, то в ряде случаев это осуществляется в нижних отделах матки — формируется предлежание плаценты или низкое прикрепление плодного яйца, что служит фактором риска кровотечения во время беременности.
Воспалительный хронический процесс может привести к изменению антигенной структуры в клетках эндометрия: организм женщины начинает вырабатывать к собственным клеткам антитела, разрушающие клетки собственного организма. Подобный процесс является частой причиной развития тромбогеморрагического синдрома (ДВС-синдрома).
Одним из главных симптомов этого осложнения считается образование тромбозов. Возникновение микротромбозов во время беременности может привести к отслойке плаценты, развитию гестоза — часто проявляющегося появлением в моче белка, отеков, повышенным артериальным давлением и внутриутробной задержкой развития плода.
Имеет место и сбой в иммунной системе, служащей для распознавания и выведения чужеродных веществ из организма. Клетки крови, которые участвуют в иммунном ответе, оказывают на формирование плаценты и развитие эмбриона токсическое действие.
Нарушения в организме, возникающие при воспалении придатков, при беременности могут привести к следующим патологиям: анэмбрионии (отсутствию в плодном яйце эмбриона), замершей или неразвившейся беременности (при этом эмбрион погибает), выкидышам, инфицированию плода, преждевременным родам.
Одним из частых осложнений в родах при воспалительных процессах считается преждевременное излитие околоплодных вод, так как микроорганизмы имеют набор ферментов, способных негативно повлиять на плодные оболочки.
источник
Аднексит – воспаление яичников, или как мы привыкли называть придатков. Возникает в любом возрасте, зачастую в период сексуальной активности. Когда женщина в климактерическом периоде яичники не могут болеть, та как они уже на отдыхе и работа их приостановлена. Так же отсутствие воспалительных процессов характерны для девочек, что не менструируют, а так же для девушек в период беременности. Во всех остальных случаях воспаление придатков может наступить.
- переохлаждение;
- инфекция половых органов;
- частая смена половых партнеров;
- экстра генитальные заболевания;
- принятие гормональных препаратов;
- бактерии и вирусы;
- нарушение гигиены половых органов;
Первым правилом при воспалении является то, что оно начинается всегда с маточных труб, инфекция поступает с половых путей, или заносится потоком крови. Причин можно назвать тысячи, характерных вызвать воспалительные процессы в придатках, но зачастую они вызваны бактериями и различными микробами, такими как: эшерихии, стафилококки, стрептококки, гонококки. Когда инфекция поражает е только яичники, но и трубы ее называю – сальпингит. Для него характерное перенесение воспалительных процессов зачастую гонореей или трихомониазом, что передаются половым путем.
К факторам риска так же можно отнести множественные аборты, эндоскопическое исследование матки, установка внутриматочных спиралей. Когда проводятся все эти манипуляции, вероятность занести какую ни будь инфекцию очень велика, так как повреждается слизистая матки. Процесс воспаления может быть как односторонним, так и распространяться на две стороны.
Воспаление начинается сначала с слизистой маточных труб, в дальнейшем вовлекает все ее стенки, а в последствии в просвете скапливается либо жидкость, либо гной. После чего воспаление переходит на воспаление придатков.
Симптомы острого аднексита начинаются сразу после заболевания, продромального периода не существует. Резко повышается температура до высоких цифр, 38 – 39 градусов, женщина ощущает озноб, общее состояние резко ухудшается. Появляется слабость, сонливость, холодный пот выступает на коже. Боли могут быть как с одной стороны низа живота, так и в двух сразу, в зависимости от локализации воспаления придатков. Боль может отдавать на поясницу или иметь размытый характер по всему животу, или быть острой еще называют ее кинжальной. Появляются выделения в больших количествах, имеют специфический запах и на вид напоминают гной. Во время полового акта боль усиливается, после еще долгий дискомфорт в низу живота.
Пациентки говорят о нарушении мочеиспускании, появляются рези. При хронической форме температуры может и не быть, или максимально повышается до 37, 4 градусов. Боль ноющая и отдает в спину, усиливается после физических нагрузок и секса. Самочувствие особо не меняется, появляется слабость и недомогание. Характерность появления болей после переохлаждения или в осенне-зимний период. Нарушается менструальный цикл, для него характерно то, что увеличивается в месячных количество дней, и появляются выделение до и после цикла.
Если женщина игнорирует все эти симптомы и не обращается за помощью к доктору, аднексит может переходить с острой формы в хроническую форму. В этот период жидкость или гной что скопились, в трубах может, превратится в желеобразную массу, что со временем затвердевает и закупоривает просвет, а впоследствии женщина обретает бесплодие, так как яйцеклетка не может дальше пройти.
Острое воспаление яичников диагностируют с помощью жалоб женщины, осмотра гинеколога и консультации хирурга, что бы исключить аппендицит. Обязательно нужно пройти ультразвуковое обследование, где будет видно жидкость в трубе. Сдать анализы крови и мочи, где будут указаны повышение количества лейкоцитов и повышение СОЕ, в моче появляется белок, а так же лейкоциты. При лапароскопии видят воспалительные участки и жидкость в трубах.
Оздоровления пациентки проводят, в больнице в гинекологическом отделении и на дневном стационаре, что зависит от формы воспаления. При остром аднексите только стационарное лечение, под присмотром докторов. Проводят антибиотика терапию, зачастую используют гентамицин, цефалоспорины, или ампициллин. Курс лечения зависит от воспаления, длится от 7 до 14 дней, антибиотики вводят внутримышечно два раза на день утром и вечером. Параллельно дают противовоспалительные свечи в прямую кишку. Проводят физиотерапевтические процедуры, ультразвук с дистрептазой курсов 10 процедур.
Витаминотерапия для укрепления организма, а также для повышения иммунитета. Назначают отдельно витамин «Е» для понижения интоксикации организма. Нужно не забывать, параллельно с антибиотиками принимать пробиотики и «Нистатин» по 500 единиц перорально. Диета должна быть кисломолочная, не принимать острой соленной и копчёной пищи, употреблять большое количество жидкости. Курс лечения стоит проходить 2 – 3 раза на год, лишь в тот период, когда заболели.
Прежде всего, нужно одевается по теплее, особенно, что бы ни гуляла поясница, не сидеть на холодном, не промачивать ноги. Вовремя обращаться доктору за помощью, если у вас появляются боли или повышается температура. Не принимать гормональные препараты без назначения и рецепта. Иметь постоянного полового партнера и проверятся на болезни, что передаются половым путем. Вовремя проводить лечения любых воспалительных процессов во влагалище.
Прогноз на будущее положительный если все вовремя полечить и в дальнейшем проводить профилактику, ну а если этот процесс запустит, или пустить на самотек, то мы можем заработать не проходимость труб, а в дальнейшем бесплодие. В таких случаях женщинам удаляют трубы и по программе бесплодия отправляют на ЭКО, как всем известно, это не так уж и дёшево и не даёт 100% успеха в дальнейшем. Прежде чем думать стоит ли вам лечить данное заболевание нужно задуматься о будущем, и в какую цену оно вам обойдется.
В этой статье будут рассмотрены симптомы воспаления придатков или аднексита, а также методы диагностики.
Что такое придатки матки. Придатками матки называют фалопиевые (маточные) трубы и яичники.
Маточные трубы и яичники и это парные органы, расположенные слева и справа от матки. Маточные трубы имеют просвет диаметром 2-4 мм, а их длина около 10 см. Когда яйцеклетка созревает в яичнике, фолликул лопается, и яйцеклетка перемещается по маточной трубе в полость матки. Так можно кратко сказать о функции придатков матки.
Воспаление придатков (аднексит) — это воспалительный процесс, который чаще всего охватывает как маточную трубу, так и яичник. Воспаление придатков матки ещё называют сальпингоофоритом. Гораздо реже наблюдается воспаление только маточной трубы — сальпингит, или воспаление только яичника — оофорит.
Виды воспаления придатков матки.
- Воспаление придатков клиссифицируют по:
- характеру распространения;
- типу течения;
- реже по инфекционному возбудителю.
По характеру распространения воспаления аднексит бывает острым и хроническим. Острый аднексит характеризуется острым и динамичным развитием, сильными болями внизу живота, ознобом, нарушением мочеиспускания, интоксикацией. Хронический аднексит характеризуется ноющими или тупыми болями внизу живота (чаще периодическими, реже постоянными), нарушениями половой функции и менструального цикла.
- По типу течения аднексит бывает:
- левосторонним (воспаление придатков слева);
- правосторонним (воспаление придатков справа);
- двухсторонним (одновременное воспаление придатков слева и справа).
- Симптомы острого аднексита.
При остром аппендиците обычно бывает:
Симптомы хронического аднексита.
- При хроническом аднексите бывает:
- тупая или ноющая боль внизу живота, похожая на боль при остром аднексите, но меньшая по интенсивности;
- нарушения менструального цикла в виде аменореи, олигоменореи, дисменореи, гиперменореи;
- выделения из влагалища, которые могут быть слизистыми (белыми или желтоватыми без запаха) или гнойными, вызывающими зуд или жжение;
- болезненные ощущения при половом акте (диспареуния);
- боль в животе при резком повороте туловища;
- невысокая температура.
В некоторых случаях хронический аднексит протекает без симптомов, и только бесплодие может указывать на это заболевание. Боли при хроническом аднексите часто возникают перед месячными или после их окончания.
- Воспаление придатков матки вызывается следующей инфекцией:
- гонококк;
- гарднерелла;
- уреаплазма;
- хладмидия;
- трихомонада;
- стафилококк;
- стрептококк;
- микоплазма;
- цитомегаловирус;
- пептококк;
- кишечная или туберкулезная палочка;
- анаэробные бактерии.
Стрептококки, стафилококки, кишечная палочка чаще вызывают одностороннее воспаление придатков матки, а гонококк и туберкулезная палочка — чаще двустороннее воспаление.
- Инфекция может попасть в организм в результате:
- секса без предохранения со случайными партнёрами;
- незащищённого секса во время месячных;
- раннего возобновления половой жизни после родов, аборта.
Во влагалище в норме содержится много различных бактерий, но при здоровом состоянии организма они дальше влагалища не проникают. При провоцирующих факторах и сниженном иммунитете бактерии могут проникнуть дальше влагалища и вызвать воспаление придатков матки.
Вероятность развития аднексита у женщины будет повышена при наличии воспалительных заболеваний влагалища (вагинит) и половых губ (вульвит).
- Провоцирующими факторами для развития аднексита могут быть:
- переохлаждение организма (общее или местное);
- стрессовое состояние;
- наличие внутриматочной спирали;
- сниженный иммунитет.
- Диагностика аднексита начинается с опроса пациентки и составления анамнеза. Также проводится:
- гинекологический осмотр;
- анализ крови общий;
- анализ мочи общий;
- анализ крови биохимический (общий белок, С-реактивный белок, серомукоид, фибриноген);
- анализ крови серологический;
- мазок из шейки матки и цервикального канала;
- анализ ПЦР (полимеразная цепная реакция);
- УЗИ органов малого таза;
- туберкулиновая проба (если есть подозрение на наличие туберкулёзной инфекции).
- Гинекологический осмотр. Во время гинекологического осмотра при остром аднексите врачом обнаруживаются:
- болезненные придатки матки, которые несколько увеличены;
- болезненность при потягивании за шейку матки (особенно при гнойном аднексите);
- возможно наличие воспаления нижних половых путей.
Общий анализ крови. При остром гнойном аднексите уровень лейкоцитов и показатель СОЭ (скорость оседания эритроцитов) значительно выше нормы.
Анализ мочи общий. При остром аднексите в моче содержится повышенное количество белка.
Анализ крови биохимический. При остром воспалении придатков матки в крови содержатся воспалительные белки — С-реактивный белок и серомукоид, также повышен фибриноген.
Анализ крови серологический. Этот анализ позволяет обнаружить антитела к инфекциям, которые передаются половым путём (ИППП) — микоплазме, хламидиям, уреаплазме.
Мазок из шейки матки и цервикального канала. Мазок делают для выявления микрофлоры нижних половых путей и возбудителей ИППП, определения их чувствительности к антибиотикам.
ПЦР (полимеразная цепная реакция). Это метод высокоточной диагностики, позволяющий определить возбудителя инфекционного заболевания.
УЗИ диагностика. Этот вид диагностики будет информативным при использовании трансвагинального датчика. С помощью УЗИ диагностики острый аднексит можно дифференцировать с кистой яичника, эндометритом, наружным эндометриозом, острым аппендицитом, поясничным остеохондрозом и др.
Лапароскопическая диагностика. В некоторых случаях показан такой вид диагностики. При лапароскопическом методе в животе делается маленький разрез, в который вводят специальный инструмент с видеокамерой, позволяющий визуально наблюдать состояние органов брюшной полости и малого таза.
Если есть необходимость (например, наличие абсцессов), то врач с помощью этого оборудования выполняет малотравматичную операцию.
Аднексит — воспаление придатков матки, к которым относятся фаллопиевы трубы и яичники.
В переводе с латыни – сальпинкс означает маточную трубу, а овариум – яичник, поэтому другое название аднексита – сальпингоофорит.
Аднекситом, как правило, болеют женщины репродуктивного возраста (20-35 лет).
По характеру течения выделяют острый, подострый и хронический аднексит.
В зависимости от вовлечения в патологический процесс придатков с обеих или с одной стороны аднексит может быть односторонним или двухсторонним.
По причине, приведшей к возникновению заболевания, различают неспецифический и специфический (например, гонорейный) аднексит.
Причиной развития аднексита являются патогенные микроорганизмы.
Специфический аднексит вызывается гонококками, туберкулезной палочкой, возбудителями дифтерии.
Неспецифический аднексит развивается при проникновении в придатки матки стрептококков, стафилококков, кишечной палочки, микоплазмы и других бактерий.
Инфекция может распространяться восходящим путем при воспалении влагалища, шейки матки или матки и нисходящим путем из других, вышерасположенных органов (например, при аппендиците).
К предрасполагающим факторам аднексита относятся:
- ослабление иммунитета;
- переохлаждение;
- стрессы;
- частая и беспорядочная смена половых партнеров;
- незащищенный секс во время менструации;
- несоблюдение правил личной гигиены;
- перенесенное инфекционное заболевание;
- хронические общие, в том числе и эндокринные, заболевания;
- аборты и диагностические выскабливания матки;
- внутриматочная спираль;
- гистероскопия матки и метросальпингография.
Проявления заболевания зависят от его течения.
Признаки острой формы
Острый аднексит и обострение хронического аднексита характеризуется
- резким повышением температуры тела до 38 – 39 градусов,
- появлением признаков интоксикации (тошнота, рвота, слабость, отсутствие аппетита),
- болями внизу живота.
Боли при остром аднексите носят режущий характер, могут отдавать в поясницу и прямую кишку.
Возможно присоединение симптомов расстройства мочеиспускания (рези при мочеиспускании, учащенность).
При пальпации отмечается резкая болезненность и напряжение мышц брюшного пресса.
В запущенных случаях возможно появление признаков раздражения брюшины (признак Щеткина-Блюмберга), что свидетельствует о перитоните.
В тяжелых случаях развивается гнойное расплавление придатков матки (тубоовариальное образование), что требует экстренного оперативного вмешательства.
При несвоевременном или неадекватном лечении острый аднексит переходит в хроническую форму.
Признаки хронической формы
Хронический аднексит характеризуется периодическими ноющими или тянущими болями внизу в живота, в пояснице, которые иррадируют во влагалище, прямую кишку и нижнюю конечность.
Характерным симптомом хронического процесса является диспареуния (боль во время полового акта).
Кроме того, вследствие образования спаек в области малого таза и изменения функции яичников развивается нарушение менструального цикла по типу олигоменореи (редкие и скудные менструации) и аменореи (отсутствие менструаций 6 месяцев и более).
Также при хроническом аднексите месячные становятся болезненными. Боли при хроническом течении заболевания усиливаются после переохлаждения, стрессовых ситуаций, перед началом менструации.
Во время влагалищного исследования при остром или обостренном аднексите в области придатков матки пальпируются болезненные, увеличенные яичники и трубы (за счет скопления в них жидкости).
Хронический аднексит вне обострения характеризуется наличием тяжистости в области придатков матки, плотными неподвижными яичниками, укорочением влагалищных сводов.
Диагностика аднексита основывается на сборе анамнеза, жалоб, гинекологическом осмотре. Также показаны следующие лабораторные анализы:
- общий анализ крови и мочи;
- биохимический анализ крови (С-реактивный белок, сахар крови, общий белок и прочее);
- мазок влагалищных выделений на флору, бак. посев и исследования чувствительности к антибиотикам;
- УЗИ органов малого таза;
- лапароскопия (в затруднительных случаях);
- туберкулиновая проба (при подозрении на туберкулезную инфекцию).
Лечением аднексита занимается врач-гинеколог.
Лечение острой формы
Больные с острым и обострением хронического аднексита госпитализируются. Назначается покой, гипоаллергенная диета и холод на низ живота (для ограничения воспалительного процесса и купирования болей).
В первую очередь показано проведение терапии антибиотиками широкого спектра действия:
- цефалоспорины (кефзол, цефтриаксон),
- пенициллины (ампиокс, ампициллин),
- фторхинолоны (ципрофлоксацин),
- тетрациклины (доксициклин),
- аминогликозиды (гентамицин) и другие.
Антибактериальное лечение проводится в течение 7-10 дней.
Кроме этого назначается дезинтоксикационная терапия (внутривенное введение физ. раствора, глюкозы) и противовоспалительные препараты местно (в ректальных свечах) и перорально (индометацин, диклофенак).
Также показан прием витаминов, противоаллергенных и противогрибковых препаратов.
Лечение хронической формы
Хронический аднексит и реабилитация после острого процесса предусматривает
- прием рассасывающих препаратов (трипсин, вобэнзим),
- прием стимуляторов иммунитета (Тактивин, стекловидное тело, экстракт алоэ)
- физиолечение.
Физиотерапия включает лекарственный электрофорез (с лидазой, алоэ, плазмолом и прочими препаратами), УФ-облучение, УВЧ и ультразвук на низ живота.
При хроническом аднексите эффективны лечебные грязи, парафинотерапия, лечебные ванны и орошения с минеральными водами, а также рекомендуется санаторно-курортное лечение.
Нелеченый или неадекватно пролеченный острый аднексит приводит к хронизации процесса. Возможные осложнения хронического аднексита:
- бесплодие (развивается за счет непроходимости маточных труб и хронической ановуляции);
- развитие спаечного процесса вплоть до кишечной непроходимости;
- внематочная беременность;
- угроза прерывания беременности и выкидыши;
- воспаление соседних органов (пиелонефрит, цистит, колит).
Прогноз при остром и хроническом аднексите благоприятный для жизни. При хроническом процессе бесплодие возникает у 50% пациенток.
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
Среди всех гинекологических болезней первое место занимают воспалительные заболевания половой системы, частота их составляет приблизительно 65% всех обращений к гинекологу.
Стоит отметить, что среди всех пациенток с подобными проблемами свыше 80% составляют девушки до 25 лет. Чаще всего причины кроются в раннем начале половой жизни, частой смене половых партнеров, а также в скрытом течении многих воспалительных заболеваний. Среди воспалительных заболеваний половой системы лидируют эндомиометрит и аднексит (сальпингоофорит) — воспаление придатков: яичников, маточных труб.
Это заболевание становится бичом женщин детородного возраста. И сегодня эксперты Passion.ru расскажут, почему.
Главной причиной возникновения воспаления придатков считаются инфекции, передающиеся преимущественно половым путем: микоплазмоз, трихомоноз, хламидиоз и пр. Стоит отметить, что переохлаждение не является причиной воспаления придатков, а лишь служит провоцирующим фактором при начавшемся воспалительном процессе. Оно способно активировать действия условно-болезнетворных микроорганизмов (стрептококков, кишечной палочки, уреаплазмы и др.), вызывающих воспалительный процесс в придатках и в самой матке.
Продолжительное воспаление придатков способно привести к тому, что погибшие клетки замещаются образованием плотной соединительной ткани. В результате чего и без того чрезмерно узкий просвет трубы (в диаметре всего лишь 1-2 мм) может «зарасти» этой соединительной тканью, и маточная труба становится непроходимой для яйцеклетки.
Помимо этого, при воспалении придатков могут быть поражены и клетки, которые выстилают внутреннюю поверхность труб и способствуют продвижению по трубе яйцеклетки. К тому же патогенные микроорганизмы, такие как микоплазмы и хламидии, могут внедриться в данные клетки и нарушить их функционирование — клетки не смогут продвигать яйцеклетку к матке. И в результате подобных изменений формируется бесплодие либо внематочная беременность.
Овуляция при воспалении придатков происходит несвоевременно, и желтое тело не работает полноценно — не вырабатывает прогестерон в достаточном количестве. Как следствие – беременность либо вообще не наступает, либо наступает с запозданием, что нередко служит причиной самопроизвольного прерывания беременности на ранних сроках.
Воспаление придатков часто является причиной внематочной беременности. Следует отметить, что тест на беременность при внематочной беременности часто оказывается положительным, женщина может испытывать те же ощущения, что и при нормальной маточной беременности (головокружение, тошнота и т.п.). Поэтому при подозрении на беременность при наличии воспалительных процессов нужно как можно скорее обратиться к врачу — для исключения внематочной беременности.
Даже если вы забеременели, воспаление придатков может отрицательно сказаться на течении беременности на самых разных сроках. Так как повреждение во внутренних слоях матки способно привести к изменению защитной системы внутри самой матки, та, стараясь защититься от агрессивных факторов (вирусов, микробов, вызвавших воспаление), и эмбрион воспринимает в качестве чужеродного агента, происходит выкидыш — отторжение эмбриона.
Если плодному яйцу все-таки удается прикрепиться, то в ряде случаев это осуществляется в нижних отделах матки — формируется предлежание плаценты или низкое прикрепление плодного яйца, что служит фактором риска кровотечения во время беременности.
Воспалительный хронический процесс может привести к изменению антигенной структуры в клетках эндометрия: организм женщины начинает вырабатывать к собственным клеткам антитела, разрушающие клетки собственного организма. Подобный процесс является частой причиной развития тромбогеморрагического синдрома (ДВС-синдрома).
Одним из главных симптомов этого осложнения считается образование тромбозов. Возникновение микротромбозов во время беременности может привести к отслойке плаценты, развитию гестоза — часто проявляющегося появлением в моче белка, отеков, повышенным артериальным давлением и внутриутробной задержкой развития плода.
Имеет место и сбой в иммунной системе, служащей для распознавания и выведения чужеродных веществ из организма. Клетки крови, которые участвуют в иммунном ответе, оказывают на формирование плаценты и развитие эмбриона токсическое действие.
Нарушения в организме, возникающие при воспалении придатков, при беременности могут привести к следующим патологиям: анэмбрионии (отсутствию в плодном яйце эмбриона), замершей или неразвившейся беременности (при этом эмбрион погибает), выкидышам, инфицированию плода, преждевременным родам.
Одним из частых осложнений в родах при воспалительных процессах считается преждевременное излитие околоплодных вод, так как микроорганизмы имеют набор ферментов, способных негативно повлиять на плодные оболочки.
Белки участвуют во всех клеточных процессах, благодаря чему отчасти образуются клеточные структуры. Это высокомолекулярные структуры, входящие в состав ферментов, называемых энзимами, с помощью которых лучше функционируют все биологические и химические процессы в организме каждого человека.
При любом заболевании проводится анализ мочи, выясняется содержание белка, уровень которого свидетельствует о признаках патологии. Белок может в небольших количествах присутствовать в моче совершенно здоровых людей. Нормальное, допустимое количество белка в утренней моче должно быть равно 0,033 г/л.
Урина не должна содержать белок. У здоровых людей повышение белка вызывают интенсивные физические нагрузки, переохлаждение организма, нервное напряжение. Те, кто перенес простудные и инфекционные болезни, разные виды аллергий, стопроцентно попадают в категорию пациентов с высоким уровнем белка в моче. Сразу после рождения у детей так же наблюдается незначительное повышение белка.
Протеинурия – термин, обозначающий высокие показатели белка в моче. Она может быть следствием заболеваний почек и органов, формирующих, накапливающих и выделяющих мочу. Небольшая концентрация белка наблюдается после приема пищи, например сырых яиц, сырого молока и других продуктов богатых белками. У беременных женщин белок попадает в урину в результате механического сдавливания почек, увеличивающейся маткой.
Постоянное его присутствие должно вызывать опасения, необходимо проводить тщательное обследование женщины. Фильтр почек не пропускает белки, имеющие крупные молекулы, при повреждении клубочков (фильтров) или канальцев почек белок все же может попадать в урину.
Причиной белка в моче зачастую становится инфекция и опухоли в почках и мочеполовых путях, сотрясения головного мозга и эпилепсия. Выделяют физиологическую альбуминурию, возникающую при различных непатологических изменениях в организме.
Существует рабочая протеинурия – после тяжелой физической нагрузки и алиментарная протеинурия, вызываемая чрезмерным употреблением протеинов. Постуральную вызывает длительное положение тела в вертикальном положении.
Эмоциональная протеинурия бывает от стрессов, после пальпации почек при врачебном осмотре – пальпаторная. В результате патологических процессов развивается патологическая альбуминурия. Протеинурия может быть:
· умеренной – от 1 до 3 г/сут;
Повышенный белок в моче – симптом урологических заболеваний. Как правило, появление небольшого количества белка не сопровождаются выраженными проявлениями, но в отдельных случаях симптомами повышения белка выражается болью в костях (миеломная болезнь), быстрой утомляемостью, головокружением, сонливостью. На изменение состава мочи указывает её цвет, белесоватый её оттенок признак присутствия альбумина.
При нефропатии белок скапливается в пальцах рук и ног. Как правило, признаком воспаления и высокого белка является озноб и лихорадка.
Протеинурия выявляется после сдачи анализа мочи на присутствие белка. Берут во внимание молекулярную массу белка, по которой судят о пропускной способности почек. Низкий показатель молекулярной массы альбуминов означает, что ткани почек поражены в меньшей степени и наоборот высокая молекулярная масса – признак тяжелых недугов. По результатам анализа, если в моче имеются высокие показатели белка и лейкоцитов, то они указывают на воспалительный процесс, а если есть белок и эритроциты – на травму в мочевыделительной системе.
Существует много методов исследования мочи на присутствие белка, врач в каждом конкретном случае определяет, какой метод более эффективный:
1. Унифицированная проба с сульфосалициловой кислотой.
2. Унифицированный метод Брандберга-Робертса-Стольникова
3. Специальное оборудование – фотоэлектроколориметр.
7. Метод определения продуктов расщепления белков (альбумоз).
Основная задача любого человека вовремя обратить внимание на свое самочувствие, на изменения, которые происходят с ним, с количеством и качеством мочи, и не откладывать посещение врача надолго. Прежде всего, необходимо выяснить первопричину появления белка в моче, затем выбрать метод лечения и устранения проблемы. Это может быть, например артериальная гипертензия или сахарный диабет.
Если речь идёт о диабете, то помимо специальных средств доктор порекомендует диету. Что касается гипертонии, то важен регулярный контроль давления, приём лекарств, снижение потребления сахара, соли и белка. Если у Вас подтвержден диагноз пиелонефрита, гломерулонефрита, врожденные аномалии почки или другого системного заболевания, то обязательно нужны регулярные наблюдения у врача- нефролога.
Образование: Диплом по специальности «Андрология» получен после прохождения ординатуры на кафедре эндоскопической урологии РМАПО в урологическом центре ЦКБ №1 ОАО РЖД (2007 г.). Здесь же была пройдена аспирантура к 2010 г.
Как легко снизить уровень холестерина без лекарств дома?
Воспалительные заболевания половых органов – одна из самых частых патологий у женщин репродуктивного возраста. Тенденция последних лет такова, что подобные болезни быстро переходят в хроническую форму и протекают незаметно для своей обладательницы.
Воспаление придатков матки – сальпингоофорит – приводит к бесплодию в каждом пятом случае, поэтому важно вовремя обнаружить патологию и пройти полный курс лечения.
Придатки матки – это маточные трубы и расположенные в непосредственной близости от них яичники. Первые по сути являются яйцеводами: их функция – доставить оплодотворенную яйцеклетку в маточную полость для дальнейшего развития эмбриона. Внутренняя выстилка труб выполнена ворсинчатым эпителием, который биением своих ресничек направляет зародыша в нужном направлении. Дополнительно способствуют его перемещению небольшие червеобразные сокращения мышечной оболочки труб – их перистальтика.
строение женских репродуктивных органов
Созревают яйцеклетки в фолликулах (пузырьках с жидкостью), которые формируются в ткани яичника. Один из них в течение цикла непрерывно увеличивается в размерах, а в момент овуляции лопается и выпускает в брюшную полость женскую половую клетку. Она попадает на длинные выросты маточной трубы – бахромки и начинает свое путешествие в матку. Ее встреча со сперматозоидом происходит в самой широкой части яйцевода – его ампуле и в случае их удачного слияния движение продолжает уже зародыш.
В норме среда матки, маточных труб и брюшной полости стерильны и надежно защищены от проникновения микроорганизмов. Любое нарушение в работе местного или общего иммунитета, инвазивные вмешательства, роды, аборты могут привести к проникновению в них патогенной или условно-патогенной микрофлоры, которой заселены влагалище и вульва. Возбудители быстро распространяются по слизистой оболочке трубы, попадают на оболочку яичника и начинают размножаться.
Продукты жизнедеятельности патогенной микрофлоры губительно влияют на оболочки придатков матки. Сначала воспалительная реакция захватывает слизистый слой, затем распространяется на мышечный и серозный. Стенка маточной трубы отекает, ее просвет сужается или она становится полностью непроходимой. Происходит гибель ворсинчатого эпителия, формируются спайки внутри яйцевода и он частично или полностью утрачивает свою функцию.
В части случаев в трубе скапливается воспалительный экссудат – гидросальпинкс или гной – пиосальпинкс. Без лечения объемное образование может разорваться и осложниться перитонитом. Возможен и другой исход: гидро- или пиосальпинкс приобретает плотную фиброзную оболочку и долгое время поддерживает воспалительный процесс в брюшной полости. Происходит формирование большого количества спаек между петлями кишечника, пристеночной брюшиной, сальником и мочеполовыми органами. Такая ситуация ведет к нарушению работы пищеварительного тракта (запор, кишечная непроходимость) и бесплодию.
воспалительный процесс в придатках матки – аднексит (сальпингоофорит)
Совместно с воспалением в маточной трубе происходят патологические изменения в ткани яичника. Изначально возбудитель внедряется в его наружную оболочку, а во время овуляции проникает через нее вглубь овариальной ткани. Воспаление яичника приводит к нарушению его гормонпродуцирующей функции и к гибели яйцеклеток. В его толще нередко формируется полость, заполненная гноем (абсцесс) или воспалительным экссудатом (киста).
Совместное воспаление в придатках матки ведет к нарушению гормонального фона женщины. Частичная или полная непроходимость маточных труб делает невозможным зачатие ребенка и прохождение эмбриона в полость матки – развивается бесплодие или внематочная беременность.
У здоровой женщины заносу возбудителей в придатки препятствует система защитных барьеров, проникнуть через которые способен лишь агрессивный гонококк. Другие микроорганизмы получают к ним доступ в результате каких-либо сбоев в защите. Возможные причины инфицирования:
- Общее или локальное переохлаждение;
- Острые инфекционные заболевания;
- Обострения хронических болезней;
- Лечебные и диагностические вмешательства в матку (аборт, выскабливание эндометрия, гистероскопия, внутриматочная контрацепция);
- Операции на брюшной полости;
- Обменные нарушения (сахарный диабет, ожирение);
- ВИЧ-инфекция.
Вызывают воспаление придатков матки как возбудители ИППП, так и условно-патогенная микрофлора, заселяющая нижние половые пути в норме. В последнем случае активация возбудителей происходит при снижении общей и местной иммунной защиты. 
Среди возбудителей ИППП к аднекситу приводят:
- Хламидия – внутриклеточный паразит, передающийся половым путем. Хламидия является ведущим возбудителем аднексита у молодых женщин до 25 лет. Крайне редко вызывает острые формы болезни и имеет тенденцию к длительному скрытому течению. Хронический воспалительный процесс в маточных трубах и яичниках приводит к бесплодию, внематочным беременностям, гормональному дисбалансу. О своем заболевании пациентки узнают, как правило, пройдя обследование после неудачных попыток забеременеть.
- Микоплазма – как и хламидии, паразитирует внутри клеток хозяина. Заражение происходит во время рождения девочки через половые пути матери либо после начала половой жизни от инфицированного партнера. Кроме того, микроорганизм обитает в ротовой полости и способен передаваться при оральных половых контактах. Микоплазма может входить в состав условно-патогенной микрофлоры, вызывая воспалительные заболевания половых органов при снижении иммунной защиты, травмах, инвазивных вмешательствах. Инфекция склонна к хроническому течению.
- Уреаплазма – обитает в мочеполовом тракте мужчин и женщин, передается во время незащищенных половых контактов. Вызывает острый и хронический (чаще) аднексит, нередко осложняется артритом, иммунодефицитом.
- Гонококк – синтезирует и выделяет в окружающие ткани факторы агрессии, способные разрушать защитные барьеры половых органов. Заражение происходит половым путем, после чего возбудитель быстро проникает во все отделы женской репродуктивной системы, в том числе в придатки матки. Гонококк вызывает острый аднексит, который нередко переходит в хроническую форму. Без лечения он долго паразитирует внутри клеток, поддерживая воспалительный процесс.
В подавляющем большинстве случаев сальпингоофорит возникает под влиянием микробной ассоциации: возбудители половых инфекций совместно с условно-патогенной микрофлорой поражают маточные трубы и яичники. Лечение в таких ситуациях требует определения чувствительность каждого микроорганизма и назначение нескольких антибиотиков.
Туберкулезный аднексит вызывают палочки Коха, которые проникают в придатки с кровью или лимфой из других очагов инфекции (легких, лимфоузлов, костей, кожи). Вирус генитального герпеса может послужить причиной аднексита при выраженном иммунодефиците, например, у ВИЧ-инфицированных женщин.
Симптомы воспаления придатков зависят от формы болезни. Типичной является лишь локализация боли – она захватывает нижнебоковые отделы живота при двухстороннем аднексите и ощущается больше справа или слева при одностороннем. Боль отдает в поясницу, копчик, задний проход, половые губы, промежность или в бедро. Паховые лимфоузлы нередко увеличены, выпирают под кожей, безболезненны.
Острый гнойный аднексит характеризуют следующие симптомы:
- Резкий подъем температуры до 38-39 градусов С, обычно к вечеру она достигает своего максимума и нормализуется утром;
- Острая локализованная боль в нижней части живота, которая усиливается при движении;
- Сильная жажда, сухость во рту;
- Тошнота, рвота;
- Головная боль, помутнение сознания;
- Отсутствие аппетита, курящие женщины испытывают отвращение к сигаретам;
- Повышенная эмоциональность, плаксивость, беспокойство;
- Частое мочеиспускание небольшими порциями, нередко болезненное;
- Жидкий стул;
- Обильные гнойные выделения из половых путей.
Без лечения состояние женщины быстро ухудшается, боль распространяется по всему животу. В таких случаях требуется экстренная госпитализация в стационар и хирургическое вмешательство.
Не всегда клиника воспаления придатков так ярко выражена, многие возбудители вызывают стертые признаки болезни:
- Температура нормальная или не превышает 37,5 градусов С;
- Незначительная боль в нижней части живота, тянущего или ноющего характера;
- Кашицеобразный стул;
- Учащенное безболезненное мочеиспускание.
Длится такая картина несколько дней и зачастую симптомы связывают с ОРВИ, которую женщина лечит дома самостоятельно. Болезнь быстро переходит в хроническую форму и выявляется уже на стадии бесплодия или внематочной беременности.
Хроническая форма может протекать без каких-либо симптомов, но чаще всего женщины отмечают следующие симптомы аднексита:
- Непостоянные тянущие или ноющие боли в нижних отделах живота, которые усиливаются перед менструацией;
- Острую боль в животе при резких поворотах туловища;
- Болезненность во время полового акта, особенно при интенсивных движениях;
- Слизистые выделения из половых путей белого или бело-желтого цвета, без неприятного запаха;
- Нарушения менструального цикла: обильные или скудные нерегулярные месячные;
- Повышенную жирность кожи, выпадение волос на голове и повышенный их рост на теле (признаки гипофункции яичников).
Замечено, что клинические проявления хронического аднексита не отражают реальную картину повреждения маточных труб и яичников. Даже при обширном воспалении симптомы могут быть выражены совсем незначительно. Большинство женщин испытывают трудности с зачатием ребенка или имеют в анамнезе внематочную беременность. При стертом хроническом течении сальпингоофорита подобные проблемы и становятся поводом для обращения к врачу, однако, помочь в запущенных случаях не всегда возможно.
Диагноз устанавливает врач-гинеколог после сбора жалоб, анамнеза и осмотра больной. Заподозрить сальпиногоофорит можно, если симптомы появились:
- В самом начале половой жизни или при смене полового партнера (в случае незащищенных контактов);
- При наличии у партнера гонореи в анамнезе или в текущее время;
- На фоне воспалительных заболеваний нижележащих половых путей (кольпита, цервицита).
Во время осмотра на кресле и пальпации доктор обнаруживает увеличенные болезненные придатки матки, напряжение нижнего свода влагалища, признаки воспаления нижних половых путей (если аднексит возник на их фоне). Потягивания за шейку матки болезненны для пациентки, особенно при остром гнойном сальпингоофорите. При хроническом процессе обнаруживаются небольшие плотные придатки матки, мало или полностью неподвижные.
Среди лабораторных и инструментальных тестов используют:
- Общий клинический анализ крови – острый гнойный процесс сопровождает значительное повышение уровня лейкоцитов и СОЭ. Хроническую форму можно предположить только по последнему параметру.
- Биохимический анализ крови – выявляет изменение белковых фракций (гипергаммаглобулинемию), воспалительные белки (С-реактивный белок, серомукоид), повышение концентрации фибриногена. По мере стихания острого воспаления и перехода его в хроническое показатели крови приходят в норму.
- Общий анализ мочи – во время острого процесса увеличивается выделение белка с мочой.
- Серологический анализ крови – обнаружение антител к возбудителям ИППП (хламидиям, уреаплазме, микоплазме).
- Мазок из влагалища и цервикального канала – позволяет выявить нарушения в микрофлоре нижних половых путей, возбудителей ИППП, лейкоцитов.
- Пункция заднего свода влагалища – воспаление в области малого таза приводит к скоплению экссудата или гноя в маточно-прямокишечном пространстве. Доктор прокалывает иглой задний свод влагалища и получает воспалительную жидкость, анализ которой помогает отличить аднексит от иных острых заболевания.
Ультразвуковая диагностика при остром сальпингоофорите малоинформативна: выявляется лишь незначительное увеличение толщины маточных труб. В подострую и хроническую стадию можно обнаружить гидро- или пиосальпинкс, объемные образования в яичниках. Основным методом диагностики при остром аднексите является лапароскопия – осмотр брюшной полости изнутри посредством видеодатчика. Вводят его через небольшой разрез в области пупка. При необходимости выполняют дополнительные разрезы и проводят лечебную малоинвазивную операцию.
Лечение аднексита зависит от его формы, но в любом случае представляет собой комплекс различных мер.
Если причиной болезни стала половая инфекция, лечить следует обоих партнеров с обязательным применением барьерной контрацепции на весь период терапии.
Острый и подострый аднексит требует госпитализации, постельного режима и назначения легкоусвояемой диеты. Рекомендовано отказаться от употребления алкоголя, острой и жирной пищи, крепких бульонов, маринадов, цитрусовых, цельного молока. Раздражение кишечника воспалительным процессом приводит к диарее, в результате чего увеличиваются потери жидкости, питательных веществ и микроэлементов. Для их восполнения следует выпивать не менее 2-х л в сутки минеральной воды без газа, компота, морса. Нормализовать стул поможет рисовый отвар и рисовая каша на воде, которую можно дополнить отварной курятиной или телятиной.
Во время острых проявлений аднексита нельзя пользоваться влагалищными тампонами с гигиенической целью. Кровь – отличная питательная среда для бактерий, поэтому высок риск повторного инфицирования придатков.
Основа лечения острого аднексита – это антибиотики. Так как чаще всего болезнь вызывает ассоциация микроорганизмов, сочетают сразу несколько препаратов: цефазолин/цефтриаксон совместно с метронидазолом. 
Самостоятельное применение антибиотиков недопустимо при сальпингоофорите! Микроорганизмы быстро вырабатывают устойчивость к препаратам, особенно в случае неправильно подобранной дозы. Дальнейшее лечение в такой ситуации станет крайне затруднительным.
Нестероидные противовоспалительные препараты оказывают быстрый обезболивающий эффект и блокируют воспалительный процесс в придатках. Показаны внутримышечные инъекции диклофенака в течение 2-5 дней, кеторола – при выраженных болях. После стихания острых симптомов системные препараты заменяют на свечи с индометацином – их вводят во влагалище 2-3 раза в сутки.
С первых дней лечения показано внутривенное введение или употребление внутрь рассасывающих препаратов – лидазы, сульфат магния, серты. Они оказывают противовоспалительное, иммуномодулирующее и обезболивающее действие. Вагинальные свечи террилитин – местная форма рассасывающей терапии.
Для усиления иммунного ответа назначают иммуномодуляторы – тимулин, ликопид, экстракт эхинацеи. Показано внутримышечное введение витаминов группы В через день, внутрь принимают таблетки поливитаминов (Компливит, Мультитабс) или капсулы с витаминами А, Е.
С целью нормализации микрофлоры влагалища его спринцуют несколько раз в день отваром лечебных трав: ромашки, календулы, шалфея. После стихания острых симптомов можно принимать сидячие ванночки с теплой водой, добавляя в нее те же отвары.
Лечение сальпингоофорита в этом случае направлено на восстановление фертильности (способности зачать ребенка) женщины и коррекцию произошедших гормональных изменений. С этой целью проводят сеансы физиолечения:
- Фонофорез с кальцием, медью или магнием;
- УВЧ (ультравысокие частоты);
- Внутривенное лазерное облучение крови;
- Озоновые орошения и ванны.
Применяют для лечения лекарства, улучающие иммунный ответ (тималин), общеукрепляющие средства (поливитамины, экстракт алоэ, вытяжку из плаценты). При необходимости гинеколог подбирает гормональные препараты для коррекции яичниковой недостаточности.
Оперативное лечение проводят при необходимости на любой стадии аднексита:
-
В острый период выполняют лапароскопическую операцию для удаления объемных образований – гидро- и пиосальпинкса, абсцесса яичника. Трубу обычно удаляют полностью, яичник оперируют максимально экономно с сохранением всех жизнеспособных тканей.
- При хроническом аднексите восстанавливают проходимость маточных труб, если это представляется возможным.
Избежать острого аднексита и обострений хронического помогут:
- Общеукрепляющие меры – закаливание, занятия физкультурой, отдых в санаторно-курортных зонах, рациональное питание;
- Использование барьерной контрацепции во время половых контактов;
- Вакцинация против гонококка, ежегодное обследование на половые инфекции вместе с партнером.
Одной из самых распространенных болезней в гинекологии является аднексит (сальпингоофорит), а по-простому воспаление придатков. В этой статье собраны материалы, рассказывающие об этой болезни, как она проявляется, чем опасна, как лечится, и что нужно делать, чтобы не заболеть вновь.
Продолжение рода – главная задача, которую возложила природа на человека, давая ему жизнь. Самое большое счастье, это взять в руки маленький пищащий комочек, который станет твоим продолжением на этой планете, завершит то, что ты не успеешь, добьется того, чего ты не смог. В создании новой жизни участвуют двое, но хитрая природа распределила ответственность явно не поровну. Львиная доля ложится на плечи матери, как более надежной из двух родителей. Будущий малыш будет почти год составлять с нею единое целое, питаться одной системой, чувствовать все то, что чувствует мать, радоваться и огорчаться вместе с нею.
В какой среде будет находиться ребенок все эти месяцы, зависит от здоровья женщины. Ох, как часто девочки подростки отмахиваются от своих мам, раздражаются, когда их заставляют тепло одеваться, не разрешают сидеть на холодных поверхностях, купаться в водоемах с грязной водой. А потом, кусают локти, но время уже упущено, и остается только усиленно лечиться, что бы произвести на свет здорового ребенка.
| Суть заболевания заложена в его названии, которое состоит из греческого корня – salpinx (gos)труба, латинского – oophoron яичник, и окончания itis–воспаление. |
Иначе говоря, аднексит, это воспалительный процесс, охватывающий маточные (фаллопиевы) трубы и яичники.Проникнув в трубы и яичники, колонии возбудителей распространяются по всем слоям этих органов, вызывая воспаление самих труб и окружающих тканей. В патологический процесс могут быть вовлечены стенки брюшины и тело матки. На момент максимальной активности микроорганизмов, трубы и яичники составляют единый воспаленный комок. Представить процесс, протекающий во время заболевания, поможет небольшая экскурсия в мир анатомии.
По обеим сторонам от матки находятся яичники, небольшие образования, в которых находятся женские половые клетки. В определенное время в них созревает яйцеклетка, готовая к оплодотворению. Что бы встретиться со сперматозоидом, она продвигается по фаллопиевой трубе, своеобразному туннелю, соединяющему яичник с маткой. Встреча со сперматозоидом происходит в этих трубах, и по ним же оплодотворенная яйцеклетка добирается до матки, где уже все готово к ее встрече. Полость выстлана молодым эпителием, мягким, уютным, и полным питательных веществ для будущего зародыша.
Просвет маточных труб очень мал, его хватает только для прохода клетки, и даже небольшое воспаление может воспрепятствовать ее продвижению. Вместе яичники и фаллопиевы трубы называются придатками матки, а воспалительные процесс, охватывающий эти органы, и есть аднексит.
Очаг воспаления может развиваться как с одной стороны (односторонний аднексит), так и с обеих сторон сразу (двусторонний аднексит). Помимо этого возбудители инфекции могут поселиться только на яичниках, тогда болезнь протекает в форме оофорита. Или же затрагиваются только трубы, тогда это будет сальпингит.
Но чаще всего патологический процесс идет по обоим органам – сальпингоофорит или аднексит. Протекать заболевание может в острой и хронической форме. Острая форма болезни менее опасная, она мгновенно сказывается ярко выраженными симптомами, и легко поддается лечению.
Хроническое течение болезни может долго не проявлять себя, ни какими признаками, периодическое легкое недомогание, вряд ли насторожит женщину. А пагубное воздействие будет нарастать с течением времени, пока полностью не перекроет просвет трубы, что в конечном итоге приведет к бесплодию.
Воспаление придатков может возникнуть по многим причинам, наиболее частая, это проникновение возбудителей инфекции, таких как:
— Стрептококки,
— Стафилококки,
— Гонококки,
— Кишечные возбудители,
— Туберкулезные микробактерии.
Большинство из этих микроорганизмов проникают из полости матки, и являются последствием болезней передающихся половым путем (микоплазмоз, гонорея, трихомониаз хламидиоз). Бактерии туберкулеза разносятся с током крови из больных органов и могут стать причиной воспаления придатков.
Часто аднексит возникает на фоне общего инфекционного заболевания, источник которого может быть расположен далеко от половых органов, например гайморит или гнойный отит. Так же не редки случаи развития воспалительного процесса после аборта, так как искусственное прерывание беременности является сильнейшим стрессом для всего организма.
Спровоцировать аднексит могут такие неблагоприятные факторы как:
— Беспорядочная половая жизнь,
— Сезонное или хроническое ослабление иммунитета,
— Стресс или переутомление,
— Тяжелые роды,
— Длительное ношение спирали,
— Регулярные переохлаждения организма.
Проявляется аднексит по разному, в зависимости от формы течения болезни. Знать все признаки воспаления придатков необходимо каждой женщине, что бы вовремя обратиться за врачебной помощью и предотвратить серьезные последствия. Симптомы острого аднексита распознать не сложно, к ним относятся:
— Боли в нижней части живота, тянущего характера,
— Изнуряющие тупые боли внизу поясницы, ближе к копчику.
— Болезненные и обильные менструации,
— Частые позывы к мочеиспусканию,
— Боль, отдающая в область копчика во время полового акта,
— Бели с наличием запаха.
Развитие хронической формы отследить гораздо сложнее, симптомы при ней смазаны, непонятного характера, и, тем не менее, понять что происходит, возможно, если внимательно прислушиваться к себе. Так вас должно насторожить:
— Периодически появляющийся дискомфорт внизу живота или поясницы,
— Нарушения менструального цикла,
— Отсутствие беременности.
В любом случае, если вы чувствуете какие то изменения своего состояния, посещение гинеколога не будет лишним. Лучше с облегчением узнать, что ваше беспокойство было напрасным, чем переживать из-за упущенного времени.
Постановка правильного диагноза проходит по определенной схеме, каждый пункт которой очень важен для врача и для больной:
1. Опрос пациента и сбор анамнеза. Врачу необходимо знать условия жизни, перенесенные ранее заболевания, наличие хронических болезней. Важен так же режим питания и образ жизни. Количество родов и перенесенных абортов, а так же сроки когда женщина их делала. Из всего этого врач сможет сложить картину состояния ее детородных органов и предположить размер возможной патологии.
2. Жалобы больного. Выслушивая больную, врач сравнивает ее жалобы с симптомами болезни, и уже может утвердиться в предполагаемом диагнозе.
3. Гинекологический осмотр. Во время осмотра врач выясняет степень болезненности придатков, их плотность, прощупать размеры матки, и ее состояние, определить наличие воспалительного процесса шейки матки или цервикального канала. А так же обнаружить или исключить наличие сопутствующих гинекологических заболеваний.
4. Лабораторные анализы. Обязательно берутся мазки, по которым можно установить причину болезни. Назначается общий анализ крови и мочи, которые покажут наличие воспаления (высокое СОЭ, повышенный уровень лейкоцитов, белок в моче).
5. Аппаратная диагностика. Для подтверждения диагноза назначается УЗИ малого таза, в сложных случаях врач может посоветовать пройти МРТ.
Лечение аднексита всегда проводится комплексно и поэтапно. В первую очередь все усилия направляются на купирование воспалений, а затем на уничтожение колоний возбудителей, и после идет курс восстановительной терапии. Для этого назначаются:
— противовоспалительные препараты, как местные (ректальные), так и общего действия,
— курс антибактериальной терапии. Антибиотики подбираются с учетом индивидуальности организма, его восприимчивости, и наличия аллергических реакций.
— Аутогемотерапия
— Обязательно включаются витамины групп “В1”, “В6” и “С”, совместно с алоэ,
— Физиотерапевтические процедуры, такие как электрофорез с лидазой и магнит.
В ситуации, когда УЗИ показывает наличие спаек (оболочки труб и яичников слипаются вместе), показано их рассечение путем эндоскопической операции. Лечение проводится только в стационаре. Это объясняется тем, что больным нужен полный покой как физический, так и моральный, а в домашних условиях мало кто из женщин будет соблюдать постельный режим. Да и родственникам сложно объяснить, почему внешне здоровой женщине необходимо находится в постели, и ничего нельзя делать. Помимо этого необходимо половое воздержание, присутствие же жены дома, может спровоцировать несознательных мужей на “подвиги”. Нарушения режима и лечения, назначенного врачом, а так же попытки самолечения или лечения народными средствами может сказаться тяжелыми осложнениями.
Хроническое воспаление придатков, несвоевременное и неверное лечение, несомненно, приведет к образованию непроходимости маточных труб, из-за развившегося отека и спаек. Что грозит временным или полным бесплодием. Так же может появиться тубоовариальный абсцесс (скопление гноя), лечение которого проводится только хирургическим путем. И самое страшное, это то, что воспаленные ткани являются прекрасной средой для присоединения других инфекций и развития раковых опухолей.
Профилактика заболевания не отличается оригинальность, то к чему приучают родители с детства, является основой, защищающий женский организм.
1. Тщательное соблюдение личной гигиены
2. Не допускать переохлаждения
3. Регулировать половую жизнь
4. Постоянно посещать гинеколога
Женский организм, несмотря на свою выносливость, достаточно хрупкая структура. Нужно с самых ранних лет приучать девочек следить за собой, внушать им правила моральных норм, объяснять необходимость медицинских осмотров. Тогда в о взрослой жизни им не придется сталкиваться со множеством проблем.
Медицина и человек © 2019
ВНИМАНИЕ! ИНФОРМАЦИЯ, ОПУБЛИКОВАННАЯ НА САЙТЕ, НОСИТ ИСКЛЮЧИТЕЛЬНО ОЗНАКОМИТЕЛЬНЫЙ ХАРАКТЕР И НЕ ЯВЛЯЕТСЯ РЕКОМЕНДАЦИЕЙ К ПРИМЕНЕНИЮ. ОБЯЗАТЕЛЬНО ПРОКОНСУЛЬТИРУЙТЕСЬ С ВАШИМ ЛЕЧАЩИМ ВРАЧОМ!
источник




 В острый период выполняют лапароскопическую операцию для удаления объемных образований – гидро- и пиосальпинкса, абсцесса яичника. Трубу обычно удаляют полностью, яичник оперируют максимально экономно с сохранением всех жизнеспособных тканей.
В острый период выполняют лапароскопическую операцию для удаления объемных образований – гидро- и пиосальпинкса, абсцесса яичника. Трубу обычно удаляют полностью, яичник оперируют максимально экономно с сохранением всех жизнеспособных тканей.