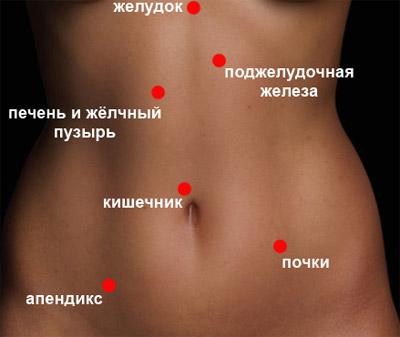
Боли в почках ощущаются в нижней части спины и могут быть признаком многих заболеваний или не патологических состояний.
Давайте рассмотрим причины, в том числе колики из-за камней – это, несомненно, наиболее распространенная причина почечных болей, и возможные средства, чтобы облегчить раздражающие боли в почках.
Боль в почках обычно чувствуется в боку или со стороны поясницы, а иногда излучает в сторону центра живота к нижней части живота.
Этот тип боли может иметь острый или хронический характер, то есть возникать внезапно, как в случае острой, или мучать на протяжении длительного времени, как при хроническом расстройстве.
Соматическая боль в почках возникает из-за воспаления, инфекции, увеличение объема или повреждение почечной ткани. Может быть легкой или тяжелой интенсивности, в зависимости от причины, и сопровождаться другими симптомами заболевания.
Наиболее частая причина боли в почках – это препятствие оттоку мочи, в результате образования камней, которые движутся в мочевых путях. Почечные камни врезаются в мочеточник, вызывают сильную и спастическую боль в поясничной области, которая прекращается только тогда, когда камень проходит в мочевой пузырь,
Мочевыводящие пути состоят из:
- Почки. Органы, расположенные с обеих сторон позвоночника, которые производят мочу путем фильтрации крови и устраняя продукты метаболизма, избыток воды и электролитов (натрия, калия, бикарбонатов и т.д.), чтобы сохранить водно-солевой баланс в организме.
- Мочеточники. Органов в виде трубки, подключенные к почкам, которые собирают мочу и передают её в мочевой пузырь.
- Мочевой пузырь. Мышечный мешок, который собирает мочу и, когда он полный, толкает её в уретру.
- Мочеиспускательный канал. Канал, который выводит мочу из мочевого пузыря вне тела.
Часто заболевания почек не дают никаких симптомов, пока болезнь находится в начальных стадиях развития.
Боль становится первым симптомом, но могут появляться и другие:
- Лихорадка, как признак воспаления или инфекции почек.
- Слабость и рвота, в результате присутствия токсинов, которые не удаляются почками.
- Нарушения мочевыведения: частые позывы к мочеиспусканию, снижение количества мочи, никтурия (позывы к мочеиспусканию в ночное время), задержка мочеиспускания.
- Кровь в моче, как признак инфекции или образования сгустка крови.
- Изменения цвета и запаха мочи, может стать темно-желтой или коричневой из-за присутствия белков или красных кровяных телец.
Причин болей в почках, как я уже сказал, много, и не всегда они патологические, кроме того, иногда они могут быть связаны с заболеваниями других органов, например, толстой кишки или желудка.
Среди заболеваний почек, которые причиняют боль, мы имеем:
Камни в почках: образование кристаллов, состоящих из различных веществ (оксалаты кальция, фосфаты кальция, мочевая кислота и т.д.), которые обычно присутствуют в моче, но иногда кристаллизуются и оседают в почках. Малые камни проходят через мочеточники в мочевой пузырь, и выбрасываются, но крупные могут застрять в путях, блокируя отток мочи и вызывая болезненные спазмы.
- Боль. Степень боли не связана с величиной камней, но зависит от того, как он движется. Боль обычно расходится «лучами» за спиной на уровне поясницы, но может также включать верхнюю и нижнюю часть живота.
- Кровь в моче. В результате повреждения тканей.
- Тошнота/рвота.
Гидронефроз: это расширение почечной лоханки, дренажной системы почек, которая собирает мочу и пускает её в мочеточники, вызванное застоем мочи из-за обструкции уретры.
Симптомы, связанные расширением почечной лоханки:
- кровь в моче;
- снижение диуреза вплоть до анурии (отсутствие мочи).
Нефрит: воспалительное заболевания почек, вызванное бактериальной инфекцией, которая может поражать клубочки почек.
- лихорадка;
- тошнота и рвота;
- задержка воды;
- отек;
- снижение объема мочи;
- темная моча с кровью.
Поликистозом почек: наследственная патология, которая приводит к образованию кисты, наполненной жидкостью, что увеличивает объем почек и приводит к потере их функциональности.
Симптомы, связанные с поликистозом почек:
- наличие крови в моче;
- частое мочеиспускание;
- колики.
Инфаркт почки: некроз почечной ткани в результате окклюзии артерии почек или ветви из-за тромба.
Боль почек из-за инфаркта сопровождается:
Кисты или рак почек: доброкачественные или злокачественные новообразования, которые вызывают боль в боку между ребер и бедром:
- кровь в моче;
- лихорадка;
- потеря веса;
- повышение артериального давления.
Аневризма брюшной аорты: серьезная патология, вызванная повреждением стенки брюшной аорты.
Почечные симптомы, которые появляются при аневризме аорты:
Аппендицита: воспаление червеобразного отростка толстого кишечника.
Боль при аппендиците излучает в почки и сопровождается:
- лихорадкой;
- тошнотой и рвотой;
- отеком;
- запором или поносом.
Условия, не связанные с заболеваниями, которые могут вызвать боли в почках, такие как:
- Травмы в результате дорожно-транспортных происшествий, спортивные или падений, которые могут привести к травмам почек. Основными симптомами являются боль и появление крови в моче.
- Злоупотребления некоторых препаратов, таких как НПВС, может вызвать побочные эффекты на почки, а иногда привести к состоянию, которое называется анальгетической нефропатией, имеющей такие симптомы, как боли в области поясницы и в боку, чувство усталости, кровь в моче, частое мочеиспускание.
- Беременности. Во время беременности почки фильтруют большой объем крови, особенно между 16 и и 24 неделями, а увеличивающиеся давления матки может уменьшить приток крови к почкам. Эти условия могут привести к боли, дискомфорту и увеличению диуреза.
- Менструальный цикл. Во время менструального цикла боль излучает из брюшной полости в почки из-за увеличения уровня простагландинов, веществ, похожих на гормоны, которые стимулируют мускулатуру и вызывают болезненные схватки.
- Неправильное питание. Диета, слишком богатая белком, влечет за собой перегрузку почек и способствует образованию мочевых камней.
Чтобы выяснить причину боли в почках, помимо анализа симптомов и признаков, врач использует много тестов:
- Анализ мочи: для выявления уровня веществ, таких как белок, кровяные тельца, нитриты, бактерии, которые могут указывать на инфекцию.
- Рентгенография: для того чтобы оценить размер и расположение почек, и чтобы выявить камни, которые содержат кальций.
- УЗИ: позволяет получить информацию о функции почек, обнаружить наличие каких-либо препятствий или наличие кист и опухолей, может найти все виды камней мочевыводящих путей, даже те, которые не содержат кальций, при условии, что они больше 5 мм.
- Контраст: можно найти массы и образования, оценить состояние почечных артерий.
- МРТ: дает трехмерное изображение почек и позволяет отличить кисты от опухолей.
- Сцинтиграфия: состоит в том, что пациенту вводят радиоактивный индикатор, который отслеживается с помощью специальных инструментов, называемых гамма-камеры. Позволяет оценить кровоток почек.
- Биопсия почек: забор образца тканей почек с последующим изучением под микроскопом и используется для диагностики заболеваний клубочков.
- Цитология мочи: исследование мочи, направленное на поиск раковых клеток для выявления опухоли мочевого пузыря или почек.
Боли в почках – это симптом, а лечение, конечно, заключается в устранении причины. Боль, часто острая и продолжительная, как правило, устраняется обезболивающими средствами.
К числу наиболее часто применяемых при болях почек обезболивающих средств относятся НПВП, т.е. нестероидные противовоспалительные препараты.
Камни в почках, если они имеют небольшой размер, могут быть легко удалены естественным путем, достаточно пить очень воды и стимулировать диурез.
Которые, не могут быть извлечены, должны быть удалены хирургическим путем. В настоящее время практика вмешательства заключается в использовании экстракорпоральной ударно-волновой терапии, благодаря которой происходит измельчение камней, чтобы они могли выйти естественным путем.
Использование мочевой кислоты позволяет осуществить постепенное растворение камней.
В случаях нефрита рекомендуется диета с низким содержанием белка и натрия, что помогает восстановить функции почек. В случае, острого инфекционного нефрита могут быть введены антибиотики, а в случае гломерулонефрита требуется лечение иммунодепрессантами, чтобы уменьшить воспаление.
Поликистоз почек требует постоянного контроля инфекций мочевыводящих путей и уровня давления крови, но в любом случае болезнь почти всегда ухудшается и приводит к почечной недостаточности, что требует диализа или трансплантации почки.
Что касается кисты и опухоли, единственная возможная терапия – это хирургическое вмешательство, что включает в себя удаление масс или всей почки.
источник
Болевой синдром, локализованный в правом боку, в сочетании с тошнотой (дискомфортом в эпигастрии), является патологическим признаком. Он может сигнализировать о дисфункции желудка, кишечника, печени, желчного пузыря, мочеполовых органов.
Несвоевременное обращение к врачу, вызванное игнорированием неприятного симптома, может повлечь серьезные осложнения для здоровья, включая недуги, не совместимые с жизнью. Если колики в боку, сопровождающиеся дискомфортом в эпигастральной области и альтернативными признаками, имеют стойко выраженный характер (беспокоят несколько дней подряд), то визит к специалисту откладывать не рекомендуется.
Указанные патологические признаки возникают на фоне различных заболеваний, в список которых входят:
- вирусные инфекции (аскаридоз, цистицеркоз, фасциолез и прочее);
- конкременты (камни) в желчном пузыре;
- воспалительные процессы в поджелудочной железе;
- воспалительные процессы в желчном пузыре, источником которых является патогенные микроорганизмы;
- почечная недостаточность;
- воспалительные процессы в аппендиксе;
- киста яичников, эндометриоз и прочие недуги гинекологического характера.
Важно! Колики в боку и дискомфорт в эпигастрии могут указывать на наличие внематочной беременности. Клиническая картина патологии характеризуется неподвижностью оплодотворенной яйцеклетки, которая остается в фаллопиевой трубе и не достигает полости матки.
Заболевание характеризуется воспалением аппендикса. Придаток слепой кишки повреждается патогенными микроорганизмами (кишечная палочка, стрептококки, стафилококки). Патологию может спровоцировать обострение брюшного тифа, дизентерии, туберкулеза, иммунодефицит и спазм сосудов. К основным факторам риска относят: нарушение диеты, анатомические особенности аппендикса, наследственность, вредные привычки.
Острая форма аппендицита сопровождается нарастающей болью в нижней части живота справа. Пациент испытывает колики при смене положения тела, кашле, чихании. Порог болевой чувствительности настолько высок, что пострадавшего попеременно бросает то в жар, то в холод. Дополнительно фиксируется: повышенное потоотделение, тошнота и расстройство стула. Аппендикс увеличивается в размерах из-за нарушения лифмо- и кровообращения в придатке толстой кишки.
Хроническая форма заболевания связана с возникновением атрофических и склеротических процессов в отростке. Через определенный промежуток времени в аппендиксе образуются спайки в серозной оболочке: белковая жидкость скапливается в просвете придатка толстой кишки, и формируется киста.
Характер и локализация болевого синдрома при аппендиците зависят от местонахождения отростка в брюшной полости. На начальном этапе возникают колики в верхней части живота, которые имеют низкий порог чувствительности.
Через 5-7 часов боль трансформируется в правую подзвдошную область.
Если отросток находится под печенью, то болевой синдром будет беспокоить в подреберье справа. При тазовом расположении аппендикса, колики ощущаются внизу живота, а симптоматика медиального нахождения отростка выражается болью в пупочной области.
Аппендицит также сопровождается дискомфортом в эпигастрии и однократной рвотой (при рецидивах рефлекса по опорожнению желудка могут иметь место серьезные осложнения здоровья).
Печень, являясь самой крупной железой в организме, активно участвует в процессе метаболизма — расщепляет жиры, синтезирует белок и продуцирует желчь. Болевой синдром, локализованный в правом боку, может указывать на потенциальную дисфункцию непарного органа, находящегося в брюшной полости.
Гепатит А (Боткина)
Относится к острым заболеваниям инфекционного характера. Поражая печень, вирус гепатита А отравляет организм: селезенка и орган, ответственный за обмен веществ, увеличиваются в размерах, в крови увеличивается концентрация билирубина (кожа и слизистые приобретают желтоватый оттенок).
Несоблюдение гигиенических норм – основная причина возникновения болезни Боткина. В качестве дополнительных факторов риска можно выделить: употребление наркотических средств, алкоголя, тесное контактирование с инфицированными людьми. После окончания инкубационного периода (длится от 2 до 7 недель), у пациента проявляются общие признаки интоксикации:
- болевой синдром в правом подреберье;
- дискомфорт в эпигастрии/рвотный рефлекс;
- недомогание;
- стойкая гипертермия;
- бессонница;
- лихорадка;
- снижение аппетита.
При острых формах гепатита А у пациентов фиксируется изменение цвета мочи (темнеет и пенится), а каловые массы отличаются жидкой консистенцией и беловатым оттенком.
Является вирусным заболеванием, при котором дисфункция печени может приобретать хронические формы. Источником патологии выступает возбудитель «ГВ»/«ВГВ», который в определенных случаях поражает клетки самой крупной железы бессимптомно. В группе повышенного риска заражения гепатитом В находятся: пациенты с наркотической зависимостью, лица, ведущие беспорядочную половую жизнь, больные, которые регулярно нуждаются в лекарствах, вводимых внутривенно, сотрудники медицинских учреждений, дошкольники, посещающие детские сады.
Игнорирование элементарных правил гигиены (пользование чужими полотенцами, зубными щетками), считается распространенным способом заражения гепатитом В. Гепадновирус может находиться в моче, семенной жидкости, менструальной крови, слюне. Период инкубации варьируется от 2 до 6 месяцев.
Симптоматика зависит от стадии заболевания. К первичным признакам гепатита В относят:
- головокружение;
- недомогание;
- тошноту/рвоту;
- отечность нижних конечностей;
- синюшность на отдельных участках кожи;
- обмороки;
- кровоточивость десен;
- кровотечения из носа.
В безжелтушный период пациент может ощущать: боли/тяжесть в подреберье справа, цефалгию, вялость, кашель, насморк. Желтушная стадия гепатита В характеризуется изменением цвета мочи (становится темно-коричневой), пожелтением оболочки глаза, слизистой рта и кожных покровов.
Запоздалая терапия заболевания чревата осложнениями в виде: дыхательной недостаточности, печеночной недостаточности, цирроза печени, печеночной энцефалопатии, отека головного мозга.
Позиционируется в качестве инфекционного недуга, который провоцирует особый вирус, в структуре которого содержится генетический материал – РНК. Внеклеточный агент обладает свойством регулярного мутирования и насчитывает более 40 подвидов. Запуская механизм воспаления печени, вирус гепатита С практически не погибает под воздействием антител, вырабатываемых иммунной системой. В качестве причин возникновения патологии выделяют:
- инфицирование при нанесении на кожу тату;
- переливание крови;
- наркотическую зависимость;
- несоблюдение норм гигиены (использование чужих электробритв, зубных щеток);
- заражение при рождении;
- внутривенные инъекции;
- беспорядочная половая жизнь.
На начальном этапе развития гепатита С пациент жалуется на недомогание, снижение аппетита, дискомфорт в области правого подреберья, вздутие живота. К указанным симптомам может добавиться пожелтение кожных покровов и оболочек глаза. При осложненных формах патологии фиксируется печеночная кома и некроз гепацитов.
К распространенным признакам дисфункции органа, который является хранилищем желчи и активатором обратного всасывания солей и аминокислот, относятся тошнота и болевой синдром в правом боку. В определенных случаях колики в подреберье справа могут возникать после удаления желчного пузыря (постхолецистэктомический синдром). Организм может отреагировать на хирургическое вмешательство обострением хронических заболеваний (воспаление желчевыводящих путей, печеночная недостаточность, панкреатит).
Воспалительным процессам в желчном пузыре способствуют: неправильный рацион питания, избыточная масса тела, наличие конкрементов в протоках, инфицирование органа гельминтами.
Острая форма заболевания характеризуется следующими симптомами:
- недомогание;
- тошнота/рвотный рефлекс;
- повышенная температура тела (до 38 градусов);
- тупая боль в правом боку, которая может распространяться на область лопатки, ключицы и нижней челюсти.
Указанные симптомы проявляются после употребления жирной, острой, соленой пищи.
Хроническая стадия холецистита сопровождается периодами обострения и ремиссии. Пациент ощущает кожный зуд, расстройство стула (запор), гипертермию, колики под ребрами в правой части живота, отрыжку, дискомфорт в эпигастрии.
Дискинезия желчных путей
Относится к категории автономных расстройств, которое характеризуется ухудшением моторной функции желчного пузыря. Малоподвижный образ жизни, несбалансированное питание, наличие хронических патологий ЖКТ – основные факторы риска. Больной жалуется на ноющую боль под ребрами справа, которая обостряется и усиливается в момент стрессовых ситуаций и нервного напряжения. При дискенезии желчных путей повышается артериальное давление, и пациент ощущает приступы головной боли.
Воспалительные процессы в желчных протоках провоцируют: патогенные микроорганизмы (кишечная палочка, стафилококки, энтероькокки), проникающие в ходы лимфогенным/ гематогенным путем или через просвет двенадцатиперстной кишки.
Острая форма заболевания сопровождается гипертермией, повышенным потоотделением, ознобом, болевыми ощущениями под ребрами справа, которые могут иррадировать в область лопатки, правого плеча и шеи. Дополнительно пациент ощущает потерю аппетита, головную боль, тошноту и диарею.
Клиническая картина хронического холангита характеризуется наличием дискомфорта в подложечной области, тупообразной боли в правом боку. Пожелтение кожных покровов фиксируется на последних стадиях патологии. Несвоевременное лечение холангита чревато развитием перитонита, сепсиса, холецистопанкреатита, цирроза печени, гепатита, печеночной недостаточности.
Орган пищеварения, выполняющий эндокринную функцию, находится в левой части брюшной полости. Но головка поджелудочной железы локализована в правой части живота: ее повреждение приводит к болевому синдрому в подреберье и тошноте.
Воспалительные процессы в органе, плотно прилегающем к стенкам желудка, возникают по разнообразным причинам, в список которых входят:
- переедание;
- алкогольная зависимость;
- избыточная масса тела;
- злоупотребление острой, жирной, копченой, соленой пищей;
- бесконтрольный прием фармакологических препаратов:
- инфекции и вирусы.
Пациент в стадии обострения панкреатита чувствует резкую боль в правом подреберье: он жалуется на потерю аппетита, жидкий стул, дискомфорт в подложечной области, горький привкус в ротовой полости. Колики в брюшной полости приобретают настолько интенсивный характер, что больной может терять сознание. В определенных случаях болевой синдром в боку сопровождается повышением температуры тела. Порог чувствительности уменьшается, если пациент меняет положение тела (ложится на бок и подгибает нижние конечности).
Киста поджелудочной железы
В начальной стадии заболевания (когда киста маленьких размеров) боль имеет слабовыраженный характер. По мере увеличения патологической полости в тканях (сдавливаются протоки) усиливаются колики в правом боку.
Если киста локализована в теле или хвостовой части поджелудочной железы, пациент ощущает тошноту и запор. Возникновение новообразования, находящегося в головке пищеварительного органа, чревато метеоризмом, учащением стула и потерей аппетита.
Отрезок пищеварительного тракта, изгиб которого опоясывает головку поджелудочной железы, адоптирует питательные вещества, прошедшие расщепление в желудке, к щелочной среде. Определенная часть тонкого кишечника сосредоточена в правой части брюшной полости, и малейшее его повреждение может спровоцировать боль в правом подреберье.
Воспалительные процессы в двенадцатиперстной кишке обусловлены:
- злоупотреблением острой, соленой, копченой, жареной пищей;
- вредными привычками;
- глистными инфекциями;
- механическими повреждениями тканей.
При дуодените пациент жалуется на: колики в эпигастрии, которые приобретают интенсивный характер при пальпации, недомогание, неприятные ощущения в эпигастрии, диарею, потерю аппетита, метеоризм, урчание в животе. Если воспаление тонкой кишки сопровождается нарушением оттока желчи, то у больного фиксируется пожелтение кожных покровов и оболочки глаз.
Нарушение целостности слизистой двенадцатиперстной кишки провоцируют патогенные микроорганизмы (хеликобактерии), которые усиливают секрецию ферментов в органе. В качестве альтернативных причин язвенной болезни выделяют: неправильный рацион питания, приверженность к алкоголю и табакокурению, нервные напряжения и стрессовые ситуации. Дисфункция тонкого кишечника приводит к застою и последующему гниению пищи. У больного фиксируется дискомфорт в эпигастрии/рвотный рефлекс, боль в правом боку, присутствие частиц крови в каловых массах.
Парный орган мочевыделительной системы предназначен для выведения из организма продуктов распада (мочевая кислота, мочевина) и нормализации водно-электролитного обмена. При дисфункции/поражении почек высок риск интоксикации: организм реагирует на отравление неприятными симптомами — коликами боку и тошнотой.
Почечная недостаточность
Характеризуется нарушением осмотического, водно-солевого, кислотно-щелочного гомеостаза. На начальной стадии заболевания пациент может ощущать только недомогание и бессонницу. Через определенный промежуток времени у больного фиксируется учащенное мочеиспускание.
При острой форме недостаточности ухудшается аппетит, появляется дискомфорт в эпигастрии и болевой синдром в подреберье справа. Пациент испытывает трудности при мочеиспускании.
Хроническая форма характеризуется деформацией органа и полным замещением его тканей: у больного перестает вырабатываться моча.
Камни в почках
Образование конкрементов в мочеполовом органе чревато гематурией (кровь в моче), пиурией (гной в моче) и почечными коликами. Заболевание обусловлено нарушениями метаболизма, при которых в моче увеличивается концентрация фосфатных солей, солей кальция, мочевой кислоты.
Также камни в почках возникают по причине инфицирования мочеполовых путей, патологий органов ЖКТ, наследственной предрасположенности. Пациент страдает от почечных колик, боли в правом подреберье/пояснице, повышенного газообразования, учащенного/эпизодического мочеиспускания, тошноты/ рвотного рефлекса.
Киста яичника, воспалительные процессы в маточных трубах, внематочная беременность – распространенные женские патологии, которые проявляются болевым синдромом в правом подреберье. Порог чувствительности при указанных заболеваниях может быть максимально высоким.
Колики в брюшной полости свидетельствуют об овуляции яйцеклетки. Неприятные ощущения через определенное время проходят. Задержка менструального цикла сопряжена не только с болевым синдромом в боку, но и с чувством дискомфорта в эпигастрии.
На поздних сроках вынашивания плода колики в подреберье справа могут возникать на фоне дискинезии желчных протоков/желчного пузыря или мочекаменной болезни.
Важно! При механических повреждениях ребер (ушибы, переломы, забрюшинная гематома) также возникает болевой синдром в правом боку.
Набор патологических признаков, которые сопутствуют дискомфорту в подложечной области и неприятным ощущениям в правой части живота, зависит от первопричины заболевания.
Острая боль в подреберье в сочетании с тошнотой свидетельствует о наличии панкреатита, перфорации стенок кишечника, аппендицита, язвы желудка. Если дискомфорт в эпигастрии сопровождается тупой болью, то имеет место: гепатит, цирроз, рак печени, дивертикулы надпочечников. Тянущая боль характерна для острой стадии заболевания. Покалывания в правом боку в совокупности с тошнотой указывают на: холецистит, аппендицит, мочекаменную болезнь.
Следует незамедлительно вызывать скорую помощь, если у пациента отмечается:
- гипертермия (свыше 37 градусов по Цельсию);
- пожелтение кожных покровов и оболочек глаза;
- спутанность сознания;
- снижение показателей АД.
До приезда бригады медиков можно ослабить болевой синдром в правом подреберье при помощи массажа (при отсутствии высокой температуры), если известно, что колики возникли по причине спазмирования желчевыводящих путей, желчного пузыря и сфинктеров. Надавливаниями средней интенсивности необходимо воздействовать на проблемную область: на начальном этапе локацию двенадцатиперстной кишки, затем – поджелудочной железы и желчного пузыря. Устранить болевой синдром и снять спазм поможет отвар мелиссы/мяты.
В основе терапии лежат комплексные мероприятия, направленные на устранение причины патологии, которая проявляется неприятными симптомами. Фармакологические препараты в сочетании с фитосредствами и диетой обеспечивают положительный прогноз на выздоровление.
Набор лекарств, необходимых для устранения заболеваний, сопровождающихся дискомфортом в эпигастрии и коликами в подреберье справа, назначается в индивидуальном порядке (в зависимости от диагноза).
При холецистите рекомендованы:
- желчегонные средства («Аллохол», «Холензим»);
- спазмолитики («Папаверин», «Спазмол», «Спазмонет»);
- антибиотики («Цефтриаксон», «Супракс»);
- анальгетики («Кеторол», «Акамол-Тева»).
- противовирусными средствами («Интерферон», «Эритромецин»);
- гепаропротекторами («Карсил», «Гепатофальк»);
- ферментными препаратами («Креон», «Энзистал»);
- иммуномодуляторами («Тимоген», «Т-активин».
Пациентам с диагнозом: «Панкреатин» назначают:
- антибиотики («Ампиокс», «Доксициклин»);
- ферментные препараты («Панкреатин», «Вигератин»);
- обезболивающие средства («Пентазоцин», «Баралгин);
- мочегонные лекарства (при отечности – «Фуросемид», «Хлорталидон»).
Терапия дуоденита включает:
- антациды («Омепразол», «Пантопразол»);
- препараты, улучшающие моторную функцию органов пищеварительного тракта («Домперидон», «Неостигмин»);
- средства с обволакивающим эффектом («Вис-нол», «Де-нол»).
Важно! При возникновении неприятных ощущений в подложечной области и колики в правом боку не рекомендуется заниматься самолечением.
Устранить неприятные симптомы помогут рецепты фитотерапии, которые эффективны при хронических патологиях. Отвары из растений, содержащих алкалоид (фенхель, анис, зверобой, мята), обладают спазмолитическим действием и устраняют боль в правой части брюшной полости.
При недугах желчных протоков рекомендуют настойку календулы (принимать: по 30-40 капель после приема пищи).
Пациентам с диагнозом: «Холецистит» назначают спиртовой настой из шишек хмеля (30 г сырья на стакан водки, принимать: по 20 мг 3 раза в день).
Дисфункция печени лечится посредством тыквенного сока и комбинированного нектара на основе моркови, петрушки и сельдерея.
Холангиты и холециститы лечатся отварами из кукурузных рыльцев.
В терапии желчекаменной болезни эффективен настой из плодов кориандра, корня одуванчика, кукурузных рыльцев, фиалки, спорыша (3 ст. л сырья заваривают 0,7 л кипятка, заготовку настаивают 30 минут и процеживают, принимать: по 100 мл после приема пищи).
Соблюдение специального рациона питания является обязательным условием скорого выздоровления пациента, который испытывает дискомфорт в правом боку и неприятные ощущения в эпигастрии.
Важно отказаться от жареной, острой, соленой, жирной пищи и ограничить употребление пряностей/специй. Запрет распространяется и на консервированные продукты, полуфабрикаты, сладости, газированные напитки. Пациенты с хроническими заболеваниями обязаны соблюдать диету, которая обеспечивает длительную ремиссию. В период реабилитации необходимо контролировать режим питания: поглощать трапезу следует не спеша и небольшими порциями.
Снизить вероятность возникновения заболеваний, проявляющихся коликами в подреберье справа и тошнотой, можно, если:
- соблюдать принципы правильного питания;
- не игнорировать гигиенические нормы;
- избегать стрессовых ситуаций;
- отказаться от вредных привычек;
- придерживаться активного образа жизни.
Неотъемлемой частью профилактики является прохождение медицинского осмотра (2 раза в год) у профильных специалистов (гастроэнтеролог, иммунолог, эндокринолог, инфекционист, диетолог).
При малейших проявлениях указанных симптомов следует незамедлительно обращаться к специалисту. Несвоевременный анамнез, осмотр, диагноз и запоздалое лечение могут повлечь серьезные проблемы со здоровьем вплоть до летального исхода.
Читайте еще, вам понравится:
Данная проблема очень распространенная на сегодняшнее время как бы печально не становилось но сегодняшнее поколение менее здоровое и большее болеет на данную проблему. Я лично сталкивался с резкую болю всего раз после приема жаренной еды, видать печень плохо после этого функционировала. Так что при более в правом боке зачастую причиной есть печень так как она занимает весомую площадь с права. При таких болях я советуй ограничить или вообще не вписывать в свой рацион жаренные продукты, острые продукты и очень жирные продукты. Я есть по больше витаминов и молочки с легким мяском. Тогда и лучшее будет работать система питания. Ведь главную роль при здоровом образе жизни есть питание которое и делает нас здоровее. При первых же болях советую не медленно обратится к врачу и обследоваться, тогда на душе станет легче и вы будете знать что и как. Пить чай который поможет вам при такой проблеме, что бы был натуральный он это самое главное. Ну и прислушаться что говорит врач и делать все как положено ведь жизнь у нас одна. Да и здоровым я рекомендую делать обследования для всего тела хотя бы раз в год, людям по старше чаще. Хочу что бы здоровых людей ставало большее и Мир становился лучшее!
Данная статья заслуживает особого внимания и отличной оценки. Проблемы, о которых расписано в ней, актуальны в наше время. Я в прошлом году сделала операцию по удалению желчного пузыря. Носила камни 30 лет. А сейчас жалею, что не настроилась на нее раньше. сильно мучили периодические боли в правом боку. Надоели лекарства и уколы. Когда уже я не могла лежать этой стороне и присутствовала постоянная тошнота, я обратилась к хирургу. Да, удивлению моему не было предела! Как в человеческом организме могут находиться такие камни! На протяжении долгих лет я изнуряла себя диетами. Да и после операции прочищаю печень. Проблема с желчью. И сейчас придерживаюсь в питании. Нельзя ни шагу вперед. Если бы еще и пища была натуральная и по доступной цене. Главное — не перезагружать свой организм. Постоянно хожу к врачам и пью таблетки. Это очень надоело. Берегите свое здоровье смолоду. Но в молодости все думают о том, что будут здоровы всегда.
Особое внимание хочу уделить диетам. Не рекомендую садиться на диеты без согласования с врачом. Обязательно пройдите диагностику и только потом решайте вопрос с диетами. Тогда вы будете здоровее. Жизнь сейчас очень тяжелая . О вас никто не позаботится, если не позаботитесь о себе сами.
Ешьте все, но по чуть — чуть. Старайтесь маленькими порциями , не наедайтесь на ночь. Побольше овощей и фруктов! Занимайтесь спортом. Побольше ходите и плавайте! Будьте здоровыми!
источник

Проблема может быть обусловлена травмой, острым воспалительным процессом, обострением хронического заболевания и некоторыми другими причинами. В любом случае, когда пациента беспокоит ноющая боль в правом боку, врач обязательно проведет диагностические мероприятия для исключения патологий, требующих незамедлительной медицинской помощи.
Существует ряд признаков, позволяющих понять характер изменений в организме, приведших к состоянию, когда у пациента ноет в правом боку.
Боль в правом боку имеют несколько признаков, помогающих определить ее причину. По интенсивности и характеру выделяют такие виды:
- острая боль, для которой характерно внезапное начало, интенсивность – симптом печеночной колики при желчнокаменной болезни;
- тупая боль возникает постепенно, сохраняется долго — бывает при хронических заболеваниях органов брюшины;
- ноющая слабоинтенсивная боль бывает при хроническом воспалении слизистой оболочки толстого кишечника (колит) и желчного пузыря (хронический холецистит);
- схваткообразная боль характеризуется периодами высокой и низкой интенсивности — возникает вследствие спазма в кишечнике.
По локализации болевого синдрома выделяют:
- боль в подреберье – справа расположены печень и желчный пузырь, поэтому заболевания этих органов вызывают боль в верхнем отделе живота и под реберной дугой;
- боль в среднем отделе живота – проявление патологии в восходящей ободочной кишке толстого кишечника (колит);
- боль в нижнем отделе живота появляется при заболеваниях органов: аппендикса (аппендицит), яичников и их придатков у женщин (аднексит, оофорит), воспаления слепой кишки, у мужчин боли внизу живота справа также появляются из-за ущемления паховой грыжи;
- боль на уровне пупка сопровождает воспаление тонкого кишечника (энтерит);
- боль в правом боку сзади может быть проявлением плеврита нижних отделов грудной клетки (воспаление плевры, выстилающей легкие и грудную клетку) или абсцесса печени (гнойный очаг).
На появление боли могут влиять провоцирующие факторы:
- прием пищи: жареные и жирные блюда провоцируют приступы боли при желчнокаменной болезни и гепатите (воспаление печени);
- травмы: сильный удар, сотрясение печени и желчного пузыря сопровождаются острой болью, что может говорить о разрыве органа;
- физические нагрузки: колющая боль при ходьбе, беге, прыжках говорит о возможном перитоните (воспалении ткани, выстилающей органы брюшины).
Боль в боку может быть острой или ноющей, постоянной или возникающей периодически, проходящей самостоятельно, или же длительно сохраняющейся, несмотря на принятые меры. Боль может менять свой характер: тупая внезапно обостриться и стать резкой и сильной и, напротив, острая боль перейти в ноющую небольшой интенсивности. Обо всем этом следует рассказать врачу.
Поскольку ситуация, когда ноет правый бок, может оказаться критической, откладывать визит в больницу нельзя, а при резких болях, особенно в случае повышения температуры тела, общей слабости, снижения артериального давления, учащения пульса необходимо обратиться за медицинской помощью незамедлительно.
- Желчнокаменная болезнь – заболевание, для которого характерно образование камней в желчном пузыре и протоках. Боль при желчнокаменной болезни чаще тупая, ноющая, отдает в правую лопатку и плечо. Наблюдается усиление боли при стрессах, нарушении диеты, тряске, резкой смене погоды. При прогрессировании болезни отмечается интенсивная, режущая, колющая боль в правом боку сверху, иррадиирующая в область правой лопатки, плечо. такой болевой приступ называют желчной коликой. Во время приступа больные беспокойны, мечутся, кричат или стонут. Может возникать рвота, тошнота.
- Гепатит – острое или хроническое воспаление печени, вызываемое вирусами, злоупотреблением алкоголем, аутоиммунными заболеваниями, токсинами. Для любого гепатита характерна бледность, слабость, небольшое повышение температуры тела, снижение массы, плохой аппетит, желтушность кожи, кожный зуд, боль в правом боку под ребрами.
- Холецистит (бескаменный) – воспаление желчного пузыря. Основной симптом холецистита – боль в области правого подреберья. Усиливается при употреблении обильной острой, жирной пищи, алкоголя, газированной воды. Может отдавать в правое плечо, лопатку. У большинства больных сопровождается рвотой, тошнотой, отрыжкой горьким, кожным зудом.
- Дискинезия желчевыводящих путей (ДЖВП) – нарушение проведения желчи в кишечник. При гипотонии желчного пузыря боли в правом боку обычно ноющие, постоянные, иногда проявляются только ощущением тяжести под ребрами справа. Возникают через час после еды. Больные при этом могут чувствовать тошноту и слабость. При гипертонии желчного пузыря отмечаются боли в правом боку под ребрами и около пупка, по характеру сильные, приступообразные, режущие, похожи на желчную колику. Появляются через полчаса после еды. Чаще всего ДЖВП сопровождает течение холецистита.
- Язва двенадцатиперстной кишки. Основной симптом – боль в правом боку живота сверху. Она может быть ноющей, схваткообразной, режущей, иногда слабой, тупой. Для язвы характерны периодические боли, появление которых сменяется периодом относительного покоя. Сопутствующие симптомы: изжога, отрыжка, тошнота и рвота, запор.
- Дуоденит сопровождается ноющей болью в правом боку под ребрами через два часа после еды. Боль может иррадиировать (отдавать) в правую лопатку, спину, может быть опоясывающей. Также больных может беспокоить рвота, изжога, отрыжка горьким, слабость, потливость, понос.
- Гастрит. Для него характерны тупые несильные периодические боли в правом боку под ребрами и грудиной, появляются чаще через два часа после еды, или натощак утром. Больные жалуются на снижение аппетита, отрыжку кислым воздухом, запор или понос.
- Диафрагмальная грыжа — это смещение части пищевода, верхнего отдела желудка, иногда кишечника через отверстие в диафрагме в грудную полость. При данном заболевании может быть опоясывающая тупая боль, которая появляется после обильной еды, при кашле, в положении лежа. Уменьшают боль отрыжка, глубокий вдох, рвота.
- Гломерулонефрит – воспаление почек иммунного происхождения. Болеют чаще дети и молодые люди. При гломерулонефрите боль чувствуется в правом и левом боку, в пояснице, что сопровождается повышением температуры тела, выделением красной мочи. Больные жалуются на одышку, повышение артериального давления, появление отеков на лице по утрам. При отсутствии отеков может увеличиваться масса тела из-за задержки жидкости в организме.
- Пиелонефрит – инфекционное воспаление почек. Боль при пиелонефрите возникает чаще с одной стороны. Если поражена правая почка, то ноющая сильная боль отмечается в правом боку сзади, в пояснице, может болеть в правом боку живота снизу. Основные проявления пиелонефрита: повышение температуры тела вечером, болезненное мочеиспускание, постоянная жажда, бледность с темными кругами под глазами, утренние отеки на лице, головная боль, может быть рвота. Моча выделяется с неприятным запахом, мутная.
- Мочекаменная болезнь проявляется ноющими, тупыми болями в области поясницы, учащенным мочеиспусканием, примесью крови в моче, особенно после физической нагрузки. Прохождение камня из почек по мочеточнику сопровождается сильной острой болью, отдающей в поясницу — больной беспокоен, мечется. Так возникает почечная колика.
- Энтерит – воспаление слизистой оболочки тонкого кишечника. Боли в правом боку снизу (в правой подвздошной области) появляются при поражении подвздошной кишки. При энтерите по характеру боль может быть постоянной или приступообразной. Сопровождается урчанием в животе, вздутием, поносом.
- Аппендицит начинается с появления острой боли, чаще в правом боку под ребрами. Постепенно боль спускается в область пупка, а затем вниз в подвздошную область. Одновременно повышается температура, может быть тошнота и рвота, слабость и снижение аппетита.
- Паховая грыжа справа сопровождается преходящей острой болью в правом боку и паху, которая появляется после физического напряжения и поднятия тяжестей, отдает в ногу. Кроме того, во время приступа боли в правом боку снизу появляется выпячивание, исчезающее в положении лежа.
- Панкреатит – острое или хроническое воспаление поджелудочной железы. Характеризуется появлением приступов опоясывающей интенсивной боли, сопровождаемой рвотой, не приносящей облегчения. При поражении головки поджелудочной железы боль беспокоит в правом боку. Также наблюдается потемнение мочи, желтуха, светлый (почти белый) кал, кожный зуд.
- Внематочная беременность приводит к возникновению в начале непостоянной боли внизу живота, на фоне которой могут появиться кровянистые выделения из половых путей. Чем дольше развивается беременность, тем сильнее становится боль, начиная отдавать в лопатку и прямую кишку. Если происходит разрыв трубы, это сопровождается очень резкой болью и внутренним кровотечением, что часто приводит к потере сознания.
- Аднексит – воспаление яичников и маточных труб. При этом заболевании возникает приступ острой боли внизу живота справа или слева, может отдавать в поясницу. Приступ очень похож на почечную колику. Хронический аднексит может послужить причиной боли в правом боку при половом акте.
- Апоплексия (разрыв) яичника приводит к появлению резкой боли внизу живота, которая может сопровождаться тошнотой и рвотой, потерей сознания. Апоплексия яичника очень часто возникает в середине менструального цикла (при овуляции). Спровоцировать разрыв может половой акт или физическая нагрузка.
- Киста яичника (эндометроидная) проявляется возникновением ноющей постоянной боли внизу живота, усиливающейся во время менструации. При разрыве, перекруте или нагноении кисты больные ощущают кинжальную резкую боль.
Диагностические мероприятия начинаются с физиакального осмотра и опроса пациента.
При постановке диагноза учитывается:
- характер и интенсивность, течение болевого синдрома;
- его локализация;
- общий анамнез пациента;
- поведение больного во время активизации неприятных ощущений;
- дополнительная симптоматика и ее проявления;
- принимает ли пациент какие-либо медицинские препараты.
В качестве инструмента дифференциальной диагностики используют аппаратные методы визуализации:
- рентген;
- УЗИ – обследуется гинекология, урология, кишечник;
- МРТ – для исключения дивертикулитов, диагностики новообразований различного характера, грыж и опухолей позвоночника, изменений в суставных головках тазобедренного сустава;
- лапароскопические и общеполостные диагностические оперативные вмешательства.
Так как боль в правом боку — это симптом, то и лечить надо не ее, а ту болезнь, что ее спровоцировала. Как часто мы принимаем анальгетики или спазмолитики в любой ситуации. И как часто потом хирурги или гинекологи бранят пациентов за то, что те не сразу обратились за помощью. А ведь любую болезнь легче лечить в самом начале, а не на этапе развития тяжких осложнений.
При лечении описанных заболеваний используются все методы, доступные в современной медицине:
- отказ от жирного, жареного, острого — при болезнях желчного пузыря;
- исключение грубой клетчатки, пряностей — при заболеваниях кишечника;
- полный голод в течение нескольких дней — при остром панкреатите;
- при воспалениях в любой области — антибиотики;
- при онкологических заболеваниях — лучевая, химио- и радиотерапия;
- при опоясывающем лишае — противовирусные препараты, единственно эффективные при этой патологии;
- спазмолитики и анальгетики — всего лишь как элемент комплексного лечения;
Хирургическое вмешательство — как крайняя, а иногда и единственно эффективная мера борьбы с патологией:
- аппендицитом;
- перекрутом ножки опухоли яичника;
- его апоплексией;
- внематочной беременностью;
- желчнокаменной болезнью;
- некоторых формах болезни Крона;
- опухолях фатерова соска.
Вопрос, почему болит правый бок, не имеет однозначного ответа. Причин этому явлению – множество – от нарушений работы желчного пузыря, кишечника и печени, до воспаления половых органов. Поставить диагноз точно поможет полное обследование и диагностика.
источник
Только что выпущенная моча здорового человека имеет янтарно-желтый или соломенный оттенок, который ей придает пигмент урохром. Любые изменения в цвете и прозрачности урины могут быть первыми симптомами опасного заболевания или болезненного состояния. Но иногда урина меняет цвет по физиологическим причинам: после некоторых продуктов питания или от лекарств.
Желтый пигмент урохром растворяется в воде, поэтому когда мы пьем много жидкости, моча светлеет, а при утреннем опорожнении мочевого пузыря «неразбавленный» пигмент делает ее темнее. Соответственно, она становится темнее в жаркую погоду, если человек сильно потеет и мало пьет.
Природные пигменты, которые содержатся в продуктах питания, тоже способны изменять оттенок урины. Моча коричневого цвета бывает после употребления фасоли, сои, гороха и других бобовых, говядины, ревеня. Насыщенный темно-бурый оттенок ей придают крепкий черный чай или «подкрашенная» газировка: кока-кола или пепси-кола.
Люди, которые проходят курс лечения от малярии или от инфекции мочевых путей, тоже замечают изменившийся цвет урины. Она становится темной от:
- препаратов хинина (Примахин, Хлорохин (Делагил®) и карболовой кислоты (фенол, салол, нафтол, креозот);
- противомикробных таблеток Рифампицина, Фурадонина (Нитрофурантоина), Метронидазола.
Делают урину темнее слабительные средства с экстрактами сенны и каскары, а также витамин С и витамины группы В. «Лекарственное» изменение цвета мочи не говорит о том, что препарат вам не подходит и не требует его замены.
Самая распространенная причина потемнения урины — болезни печени, желчного пузыря и почек. У женщин коричневая моча бывает при гинекологических воспалениях, а у мужчин при заболеваниях простаты. Нельзя медлить с обращением к врачу, если вас беспокоит не только цвет урины, но и другие неприятные симптомы:
- рези, боли в уретре, мочевом пузыре, в области почек и в животе;
- у мужчин — боли в яичках и простате; у женщин — внизу живота;
- частые позывы к мочеиспусканию;
- потливость, лихорадка, озноб;
- изменение запаха мочи (аммиачный или гнилостный).
Иногда изменение цвета выделяемой жидкости становится первым признаком неполадок в организме. Своевременная диагностика особенно важна у маленького ребенка, который не умеет сказать, что его беспокоит. Определив, почему моча поменяла цвет, врач вовремя назначит лечение.
Коричневая моча — один из важных симптомов болезней печени, темный цвет ей придает желчный пигмент билирубин, образующийся из гемоглобина. У здорового человека билирубин утилизируется в печеночных клетках и вместе с желчью выводится через кишечник.
- Если печень работает неправильно (при гепатите, циррозе, раке), механизм переработки билирубина нарушается, и он выводится через почки. Кожа под его влиянием приобретает желтушный цвет, а моча становится темной. Сопутствующие симптомы, которые указывают на проблемы c печенью: тяжесть в правом подреберье, светлый «глинистый» кал; кожный зуд.
- Вывод билирубина нарушается и при закупорке желчных протоков камнем или опухолью. При этом кожа также желтеет, появляются острые боли в правом боку или в животе (желчная колика) и метеоризм, повышается температура.
Особенность темной мочи при болезнях печени в том, что если встряхнуть емкость с уриной, в ней появляется обильная желтая пена. При закупорке желчных протоков проводят срочную хирургическую операцию.
Коричневая моча при гемоглобинурии вызвана другими причинами. Цвет урины меняется из-за большого количества в ней оксигемоглобина, который образуется при массивном распаде, или гемолизе эритроцитов. Не успевая связываться с белками плазмы, пигмент проникает в мочу и меняет ее оттенок от темно-красного и коричневого до почти черного. Причинами массивного гемолиза могут стать:
- лекарственные и пищевые отравления (например, грибами); интоксикации при травмах и обширных ожогах; укусы ядовитых насекомых и животных;
- тяжелые инфекционные болезни: малярия, красная волчанка, инфекционный эндокардит;
- сильное длительное переохлаждение;
- переливание несовместимой по группе или резус-фактору крови.
Гемолиз эритроцитов также вызывают наследственные заболевания — гемолитические анемии. Кал при гемолитической желтухе не светлеет, а становится темнее, чем обычно, больной не жалуется на зуд. Кожа и склеры приобретают лимонно-желтый оттенок, в зависимости от основной причины заболевания у больного повышается температура, появляются боли в животе, тошнота и рвота и т. д.
Еще одна причина изменения цвета мочи — почечные заболевания. При нефрите и гломерулонефрите она темнеет за счет того, что моча становится концентрированнее (как при обезвоживании), и в ней появляются примеси. Кровотечения в мочеточниках, почках и мочевом окрашивают ее в бурый цвет, а гнойные выделения — в темно- или грязно-коричневый. Сопутствующие симптомы: боли в пояснице, болезненное учащенное мочеиспускание, лихорадка. У больного отекает лицо и повышается давление.
У мужчин темная моча появляется при заболеваниях простаты, семявыводящих протоков, яичек, так как через уретру у них выделяется и моча, и семенная жидкость, и секрет предстательной железы. Кровь и гной из-за воспаления или после травмы окрашивает урину в ржавый или мутно-коричневый цвет. При простатите кровь в предстательной железе застаивается, и, просачиваясь сквозь сосуды, эритроциты меняют цвет мочи.
У женщин урина становится темной из-за кровоточащей миомы, распадающейся опухоли шейки или тела матки, «воспалительных» (гнойных, кровянистых) выделений из половых путей. Темная моча может указывать и на воспаление, которое вызвано венерическим заболеванием.
Коричневая моча при беременности необязательно указывает на патологию. На ранних сроках она темнеет из-за токсикоза, так как он вызывает частую рвоту, и соответственно, обезвоживание организма. Беременным нужно пить не менее двух – двух с половиной литров чистой воды или травяных отваров в сутки. Если после налаживания питьевого режима моча не посветлела, нужно сказать об этом врачу. Возможно, причина темного цвета гораздо серьезнее, нужно проверить почки и желчный пузырь.
Самая безопасная причина темной мочи у беременной — витамины, которые она принимает для профилактики авитаминоза у себя и будущего ребенка. Как и у других людей, моча у беременной более темная утром и может окраситься от крепкого чая, шоколада и продуктов, в которых есть красители.
У маленького ребенка моча темнеет из-за обезвоживания (например, если он перегрелся на солнце или в душном, жарком помещении). Урина у малышей, как и у взрослых, темнеет при высокой температуре тела и серьезных отравлениях. Но у детей болезненные процессы протекают стремительнее, чем у взрослых людей, и лечение надо начинать как можно раньше. Поэтому, заметив у малыша непривычно темную мочу, немедленно вызывайте врача!
Одна из причин очень темной урины у ребенка — редкое наследственное заболевание, которое называется тирозинемией. Оно провоцирует повышенное содержание в крови аминокислоты тирозина и ее производных, которые придают урине коричнево-черный цвет.
У детей первых дней жизни темная моча бывает из-за физиологической или гемолитической желтухи новорожденных. В первом случае вызвана незрелостью печени малыша, и проходит к 7-8 дню жизни. Во втором причиной становится резус-конфликт между мамой и ее малышом, и ребенку может понадобиться лечение.
Потемнение урины — не заболевание, а возможный признак нарушений в организме, но в некоторых случаях оно вызвано внешними или естественными причинами. Выяснив, почему появился этот симптом, врач назначит вам лечение или объяснит, в чем причина потемнения урины.
- Если она темнеет от продуктов питания или лекарств, лечение не требуется. Ее цвет восстановится, когда в организм перестанут поступать красители и химические вещества из медикаментов. При обезвоживании достаточно восполнить потери жидкости в организме и не перегреваться.
- При заболеваниях печени назначают диету, препараты-гепатопротекторы (Эссенциале®, Карсил®) ферменты для помощи пищеварению (Мезим®, Креон®). При необходимости проводят дезинтоксикацию капельницами: очистить кровь помогают капельницы с растворами хлорида натрия и глюкозы.
- Инфекции почек и мочеполовой системы у мужчин и женщин лечат антибиотиками. Мужчинам при простатите назначают и специфическое лечение (массаж) при застое в предстательной железе. Отеки убирают диуретиками, мочегонные препараты помогают справиться и с почечным высоким давлением (почечной гипертензией).
Чтобы не пропустить беду, обратитесь к терапевту или нефрологу, если моча остается темной на протяжении недели, независимо от того, что вы пьете или едите. Скорее всего, вам назначат биохимический анализ крови и анализ на антитела к вирусным гепатитам. По показаниям могут порекомендовать УЗИ, компьютерную томографию или другие инструментальные исследования почек и печени: мужчинам — обследование простаты и яичек.
источник
Тошнота и боль в правом подреберье – комбинация симптомов, которая сопровождает множество заболеваний. На основании этих признаков поставить верный диагноз не сможет даже высококвалифицированный доктор с внушительным опытом работы.
Этиология может быть безобидной – неправильное питание, чрезмерная физическая активность, сильный стресс, употребление алкоголя. К патологическим причинам относят воспаление, острые недуги мочеполовой и выделительной систем, нарушения функциональности печени, почек.
Разберемся, почему сильно тошнит и болит печень – физиологические и патологические причины симптомов. Перечислим заболевания, которые приводят к болевому синдрому в области правого подреберья и приступам тошноты.

К патологическим причинам болевого синдрома относят инфекции бактериального и вирусного происхождения, недуги желудка (эрозия, язва, опухоль), пищевую аллергию, панкреатит, холецистит, неврологические нарушения.
Причина может крыться в предынфарктном состоянии, паразитарных болезнях, кистах в печени, гастрите, аппендиците, желчекаменной болезни.
Физиологические причины боли:
- Неправильное питание. Бок и живот болит на фоне употребления жирной, жареной еды, алкогольной продукции. Даже здоровый человек почувствует дискомфорт, боль колющего характера, если съел много жирной пищи.
- Непосильная физическая работа.
- Поздние сроки беременности. В последнем триместре плод давит на соседние органы – печень, диафрагму, желчный пузырь, что провоцирует ноющую боль в правом боку.
Болевой синдром может быть постоянно либо появляться время от времени. Если он нарастает, присоединяется другая клиника, самочувствие больного стремительно ухудшается, рекомендуется вызывать бригаду медиков.
Комплекс симптомов не развивается просто так, в большинстве случаев имеет патологические причины.
Возможные причины и клиника представлены в таблице:
| Комплекс симптомов | Вероятные причины развития |
| Тошнота, сопровождаемая болезненными ощущениями в области желудка, правого бока и диарея, метеоризм | Такой комплекс развивается на фоне интоксикации, отравления некачественными продуктами, при вирусных болезнях. Понос свидетельствует о нарушении работы ЖКТ. |
| Тошнота, боли в животе и изжога | Причиной может быть нарушение функциональности поджелудочной, печени, закупорка желчевыводящих каналов. |
| Тошнота, боль в области печени, вялость и разбитость, повышение температуры | Такой комплекс проявляется при различных заболеваниях, начиная от проблем с печенью и заканчивая онкологическим процессом. |
| Приступы тошноты, боль в области проекции печени, озноб | Симптомы кишечной инфекции, патологий печени, последствия стресса, неврологических расстройств |
| Повышенное газообразование, болезненность живота, тошнота, сильная рвота | Кишечная непроходимость, неправильное питание и пр. |
| Отрыжка, тошнит, болит в области желудка | Язвенное/эрозивное поражение желудка, воспаление поджелудочной железы. |
На фоне почечной недостаточности болевой синдром протекает наряду с желтушностью кожного покрова, сухостью и горечью во рту, пожелтением белков глаз. Аналогичные симптомы проявляются на фоне закупорки желчных протоков либо процессе воспаления.
Болевой синдром может быть разного характера. Как правило, при хронических недугах боль тянущая, ноющая, проявляется постоянно, в течение продолжительного периода времени. Тупая и интенсивная боль развивается при проблемах с печенью, желудком, почками, желчным пузырем. Бывает при остеохондрозе, опухолевых новообразованиях.
Сильная боль в боку и рвота выявляются на фоне гастрита, инфаркта миокарда, пиелонефрита, воспаления в легких. Выраженные болезненные ощущения в правом боку говорят об отечности печени (часто развивается при гепатите), сердечной недостаточности, нарушении работы желчного пузыря.
Чтобы понять, по какой причине появилась тяжесть в боку либо боль, нужно смотреть на все симптомы в совокупности, учитывая результаты лабораторной и инструментальной диагностики.

Болевой синдром проявляется, когда нарушается фиброзная оболочка, которая покрывает железу, либо страдают соседние органы. На ранней стадии все недуги печени протекают бессимптомно, поэтому их диагностируют уже в запущенных случаях.
Когда болит и тошнит печень, причиной могут быть заболевания как цирроз, гепатит, злокачественная опухоль, кисты, туберкулез и др. Рассмотрим патологии подробнее.
Воспалительная патология, вследствие которой нарушаются функции печени. Выделяют гепатиты вирусной, лекарственной, токсической и алкогольной природы. Иногда гепатит – вторичное заболевание.
- Пожелтение кожи, слизистых оболочек и белков глаз.
- Осветление кала, потемнение мочи (в норме урина должна быть соломенного окраса).
- Слабость, вялость.
- Боль в правом боку, сопровождаемая тошнотой и рвотой.
- Ухудшение аппетита, горечь в ротовой полости.
- Увеличенная температура тела.
Болезненные ощущения имеют свойство усиливаться после физической активности, приема пищи. При таких симптомах следует обратиться к гастроэнтерологу либо терапевту.
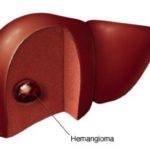
Когда гемангиома печени увеличивается в размере, то это приводит к увеличению самой железы, поэтому появляется боль с правой стороны, постоянная тошнота.
Опасность новообразования в риске кровотечения, которое развивается при травме, резком движении либо после физической активности. Маленькие гемангиомы до 5 см не требуют медикаментозного лечения, рекомендуется врачебный контроль и регулярные ультразвуковые исследования. Если гемангиома растет, удаляют во время операции.
Полостное новообразование, заполненное жидким экссудатом. При маленьком размере симптоматика отсутствует. Когда вырастает до 7-8 сантиметров либо проявляется множество образований, возникают симптомы:
- Боль, дискомфорт или тяжесть с правой стороны.
- Отрыжка.
- Тошнота, рвота.
- Повышенное газообразование.
- Понос.
- Вялость.
- Одышка (даже во время покоя).
Небольшие кисты до 3 см включительно лечения не требуют, необходимо наблюдаться у гепатолога. При большем размере, гнойном процессе или разрыве назначают операцию.
Первичная онкология – редкость. Часто диагностируют у мужчин старше 50 лет. На ранних стадиях симптомов нет. При вторичной злокачественной опухоли симптомы такие: болевые ощущения справа ноющего характера, постоянный дискомфорт, ухудшение аппетита.
Пациенты жалуются на слабость, резкое снижение массы тела, незначительное увеличение температуры тела. По мере роста опухоли появляются новые признаки. Боль может отдавать в разные части живота, выявляться в любое время – утро, обед и вечер. Возникает желтушность кожи, печеночная недостаточность, отечность ног, анемия.
Когда уже сформировались кисты в печени, то ухудшается аппетит, уменьшается масса тела, проявляются приступы тошноты, рвоты, боль в правом боку, понос. Если на этом этапе лечение не начинается, клиника усугубляется, поскольку кисты имеют свойство прорываться.
Если паразиты попали в кровь, то наблюдается выраженная аллергическая реакция, дыхательная недостаточность, симптомы нарушения других внутренних органов и систем.
Патология наследственного характера, которая передается по аутосомно-рецессивному типу. Как правило, первая симптоматика проявляется в детстве и юношестве, редко в зрелом возрасте человека. В 40-50% случаев манифестирует с поражения печени, реже – с нарушений психического и неврологического характера.
Чаще всего встречается печеночная форма болезни Вильсона-Коновалова. Она сопровождается желтухой, асцитом, отечностью нижних конечностей, нарушением свертываемости крови, что повышает риск внутреннего кровотечения при резком движении, ударах.
Еще один генетический недуг, обусловленный нарушением обмена билирубина. К основным клиническим проявлениям относят желтушность кожи различной степени выраженности, тяжесть в правом подреберье, тошноту, нарушения работы пищеварительного тракта, увеличение температуры тела до субфебрильных показателей.
Имеет различное течение – бессимптомное, со стертыми клиническими проявлениями и выраженной симптоматикой. Во втором случае признаки поражения печени есть, однако визуально не заметны – их можно наблюдать только с помощью УЗИ, КТ или МРТ.
Признаки туберкулеза печени, возникающие одними из первых:
- Приступы тошноты.
- Рвота, после которой самочувствие не улучшается.
- Сильно болит в области правого подреберья.
Болевой синдром имеет свойство отдавать в правую половину грудной клетки, иногда в правую конечность. Боль ноющая, давящая, средней интенсивности, однако имеет свойство усиливаться, если больной начинает принимать алкоголь, кушать жирную, жареную и соленую пищу.
К дополнительной клинике относят увеличение температуры тела до 37-37,5 градусов, слабость и разбитость, повышенное выделение пота, снижение трудоспособности. В запущенных случаях желтеет кожа, больной чувствует горечь в ротовой полости.
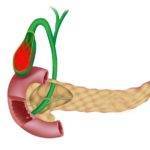
В нем накапливается желчь, она расщепляет липиды и аминокислоты.
Поджелудочная железа продуцирует ферментные вещества, способствующие полноценному пищеварению.
Болезни органов часто приводят к подташниванию, рвоте и боли в боку справа.
Характеризуется печеночной коликой, тяжестью или болью справа, которая может иррадиировать в спину либо плечо. Приступы часто наблюдаются после потребления пищи, спиртной продукции либо после физической работы. Может увеличиться температура тела, человека постоянно тошнит.
Процесс воспаления в желчном пузыре диагностируют чаще всего в 40-60-летнем возрасте. При обострении наблюдаются признаки – боль справа в животе, гипергидроз, метеоризм, тошнота и рвота желчью. Больные жалуются на горечь во рту, сильную отрыжку, лихорадочное состояние, незначительное увеличение температуры.
Воспаление поджелудочной железы, сопровождаемое болевыми ощущениями и справа, и слева, тошнотой и рвотой, ростом температуры, налетом желтого цвета на языке. При остром приступе требуется незамедлительная помощь медиков, поскольку может начаться некроз тканей железы.
источник