Лечение кишечной палочки в моче.
Кишечная палочка – наиболее частый возбудитель цистита. Она провоцирует эту болезнь примерно в 80% случаев. Избавиться от микроорганизма может быть действительно трудно. В чем заключается лечение?
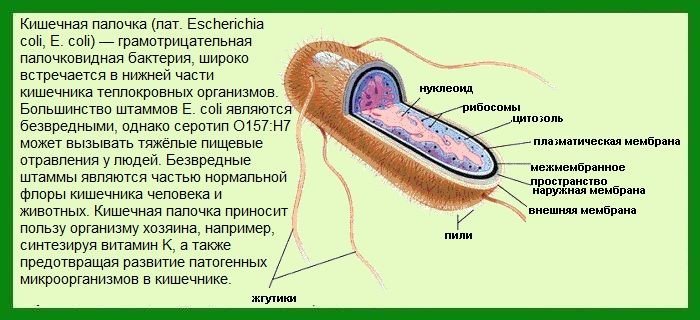
Кишечная палочка, или Escherichia coli (E. coli) – грамотрицательная бактерия. Она принадлежит к энтеробактериям и вполне оправдывает свое название, имея форму округлой палочки.
Особенно активно развивается микроорганизм при температуре 37 градусов: это оптимальный показатель для бактерии. E. coli очень живуча и легко адаптируется к разным условиям, будь то почва, вода, пищевые продукты. Губительной для бактерии оказывается температура 60 градусов: если подвергнуть E. coli кипячению в течение 15 минут, она погибнет.
Кишечная палочка имеет массу разновидностей. Некоторые штаммы безвредны для человеческого организма и в норме наблюдаются на слизистой пищеварительного тракта. В других случаях E. coli вызывает поражение пищеварительной и мочеполовой систем.
В мочевыводящих путях кишечная палочка оказывается по причине недостаточной гигиены, а также из-за анального секса. Бактерия провоцирует цистит, уретрит, пиелонефрит. У мужчин она может вызывать простатит.
Диагностируют наличие в урине E. coli путем проведения посева мочи на питательные среды. Дополнительно пациенту рекомендуют сдать общий анализ мочи и крови, сделать биохимию крови, пройти урографию и УЗИ. Лечение кишечной палочки подразумевает:
- Соблюдение диеты. При поражении мочеполовой системы рекомендован стол №7. В рацион следует включить яйца, вегетарианские супы, несоленые дрожжевые оладьи, нежирное мясо и рыбу, сливки, молоко, творог, макароны, крупы, картофель, фрукты, некрепкий кофе, чай, соки. Нельзя употреблять шоколад, какао, минеральную воду, бобовые, чеснок, лук, сыры, жирные сорта мяса и рыбы.
- Прием медикаментозных препаратов. Чаще всего пациенту назначают антибиотики, к которым чувствительна палочка (обычно это – левофлоксацин, ципрофлоксацин, нитрофураны, амоксициллин). Эффективными оказываются и бактериофаги, если наблюдается поражение кишечника. Могут прописываться пробиотики и уросептики.
- Соблюдение профилактических норм. Они актуальны как для процесса лечения, так и после завершения терапии. Необходимо придерживаться правил личной гигиены, не пить воду неизвестного происхождения, тщательно мыть овощи и фрукты перед употреблением их в пищу, хорошо прожаривать мясо.
Терапия должна осуществляться под контролем врача. Подобрать подходящие лекарства можно только по результатам анализов: в каждом случае требуются разные препараты. Недопустимо самостоятельно назначать себе антибиотики из-за риска вызвать устойчивость кишечной палочки к медикаментам, что отсрочит момент излечения. Срок терапии определяется специалистом, уменьшать или увеличивать его нельзя.
Домашняя терапия обязательно должна согласовываться с лечащим врачом, поскольку неправильно выбранные народные средства способны усугубить состояние пациента.
- Принимать мумие. Это не до конца изученное вещество считается одним из самых действенных домашних препаратов от кишечной палочки в моче. Нужно употреблять мумие перед завтраком, обедом и ужином, выдерживая дозировку в полграмма за один раз. Терапию проводят месяц, затем делают перерыв на 5 дней и вновь повторяют курс для закрепления результата.
- Спринцеваться раствором на основе мумие. Процедура рекомендована исключительно взрослым. Понадобится приготовить раствор, бросив 1 г мумие в стакан воды. Спринцеваться следует на протяжении 14 дней. После основного курса нужно выдержать 5-7-дневную паузу и вновь пройти терапию. Действуют по самочувствию: если проблема не исчезла, то повторять лечение можно еще дважды.
- Употреблять кисломолочные продукты. Важные составляющие диеты при кишечной палочке помогают «утихомирить» бактерию. Нужно купить простоквашу и творожную сыворотку и как можно чаще употреблять их в пищу на протяжении дня. Корректировать свой рацион необходимо, ориентируясь на самочувствие.
- Лечиться земляной грушей. Растение также называют топинамбуром. Считается, что оно очень хорошо помогает при E. coli. Требуется приготовить особое блюдо. Необходимо залить 300 г очищенной и порезанной на кубики земляной груши закипевшей смесью из молока и воды (по стакану каждой жидкости). Через некоторое время топинамбур размягчится. Тогда нужно перелить жидкость в другую посудину и высыпать туда 1 ст. л. пшеничной муки и 2 ст. л. сливочного масла. Получившийся состав рекомендуется поставить на огонь и варить до загустения, все это время помешивая содержимое емкости. Использовавшиеся ранее кубики земляной груши следует залить готовым соусом и посыпать зеленью. Остается только съесть такое «лакомство».
- Пить отвар из лапчатки гусиной. Трава демонстрирует выраженные антибактериальные и противовоспалительные свойства, что полезно при кишечной палочке. Необходимо залить 1 ст. л. измельченного растения 250 мл кипятка и проварить 20 минут. Получившийся отвар следует оставить на ночь, а утром процедить и выпить в течение дня, разделив напиток на три части.
- Воспользоваться смесью целебных трав. Способ особенно актуален для детей. Понадобится смешать ингредиенты, взяв по 1 части зверобоя и репешка, по 2 части подорожника, ромашки, мяты. Травяную смесь следует залить 500 мл кипятка, после чего закутать в теплое полотенце и выдержать в течение 30-40 минут. По прошествии этого времени будет готов лечебный напиток, который следует пить, как и обычный чай.
Справиться с кишечной палочкой вполне реально, если придерживаться рекомендаций врача. К нему лучше обратиться как можно раньше: чем быстрее начнется лечение, тем скорее оно успешно закончится.
Исходя из названия данного микроорганизма, можно понять, что кишечная палочка обитаем в кишечнике человека. И должна обитать только там. Она отвечает за нормальную микрофлору нашего кишечника и принимает непосредственное участие в процессе переваривания пищи и выработке витамина К, препятствует размножению вредных для человека бактерий.
Однако иногда соответствующие анализы выявляют наличие кишечной палочки в моче человека. Это говорит о том, что микроорганизм обитает в мочевых путях, что является тревожным звоночком. От данного недуга гораздо чаще страдают дети и представительницы прекрасного пола. У детей такая склонность к развитию недуга связана со слабым иммунитетом, а у женщин она обуславливается особым устройством органов выделения.
Следует сразу отметить, что люди очень часто неправильно собирают анализ мочи, в связи с чем происходят ошибки в результатах анализов.
Проникая в другую среду организма человека, кишечная палочка начинает вести себя совсем по-другому и может спровоцировать воспалительный процесс и как следствие — целый ряд достаточно серьезных заболеваний, таких как острые расстройства кишечника, пиелонефрит, цистит, уретрит, вульвовагинит. Вообще четыре из пяти случаев цистита у представительниц прекрасного пола вызваны именно кишечной палочкой.
Когда данный микроорганизм попадает в мочевыводящие пути, он не выходит наружу вместе с мочой, а наоборот проникает вглубь, прямо в мочевой пузырь, где и вызывает воспаление. Кроме того, при попадании в другую среду кишечная палочка негативно сказывается на работе иммунной системы человека, что делает его более уязвимым перед такими недугами как гонорея, хламидиоз, уретрит. Иногда к кишечной палочке присоединяются патогенные микробы вроде протея или стафилококка, и они вместе провоцируют различные опасные заболевания.
Приступая к лечению, следует, прежде всего, убедиться, что результаты анализа правильные. Ведь, как уже было сказано выше, велика вероятность ошибки из-за неправильного сбора мочи.
Особую опасность кишечная палочка в моче представляет для беременных женщин, а также для людей, которым предстоит операция органов малого таза. В последнем случае наличие каких-либо инфекций просто недопустимо, иначе оно может повлечь за собой кучу плачевных последствий.
Отличным средством для лечения данного недуга является мумие. Его можно принимать внутрь – трижды в день, порциями по 0.5 грамма перед приемами пищи. Курс лечения составляет один месяц, далее необходим пятидневный перерыв, после которого курс лечения рекомендуется повторить.
Кроме того, с помощью мумие можно проводить процедуру спринцеваний. Однако такая процедура подходит только взрослым. Для изготовления раствора для спринцевания необходимо растворить 1 грамм мумие в стакане воды. Курс лечения составляет две недели, после этого необходим пятидневный перерыв, далее лечение следует повторить еще 1-2 раза по самочувствию.
Утихомирить кишечную палочку Вам помогут кисломолочные продукты. Начните активно употреблять творожную сыворотку и простоквашу.
Существует народное средство против кишечной палочки на основе топинамбура, который по-другому называют земляной грушей. Вы можете изготовить его самостоятельно в домашних условиях по такому рецепту:
Подготовьте следующие ингредиенты:
- 300 граммов очищенного топинамбура
- 250 миллилитров молока
- 250 миллилитров кипяченой воды
- одну столовую ложку пшеничной муки
- две столовых ложки сливочного масла
Затем приступайте к изготовлению лекарственного препарата:
- смешайте кипяченую воду и молоко и поставьте полученную массу на плиту
- нарежьте земляную грушу кубиками небольшого размера, после чего бросьте эти кубики в кипящее молоко
- когда топинамбур станет мягким, перелейте молоко в другую емкость
- после этого добавьте в молоко пшеничную муку и сливочное масло, поставьте эту смесь на огонь
- варите смесь до тех пор, пока она не превратится в соус, то есть не загустеет
- в процессе готовки жидкость необходимо постоянно помешивать
- далее залейте полученным соусом топинамбур и посыпьте его зеленью
- такое блюдо поможет Вам справиться с Вашим недугом
Лекарственное растение лапчатка обладает рядом полезных в Вашем случае свойств – противовоспалительным и антибактериальным. Вы можете изготовить из нее лечебный отвар по такому рецепту:
- возьмите одну столовую ложку травы лапчатки
- залейте это сырье стаканом крутого кипятка и поставьте на огонь
- поварите массу в течение четверти часа
- после этого оставьте препарат на всю ночь настаиваться
- утром процедите лекарство
- выпейте весь полученный отвар в течение одного дня, разделив прием на три подхода
Из смеси различных лекарственных трав изготавливают настой, с помощью которого можно лечить от атаки кишечной палочки даже детей:
- возьмите репешок, зверобой, аптечную ромашку, подорожник и перечную мяту в отношении 1:1:2:2:2 соответственно
- хорошенько смешайте все эти растения
- одну столовую ложку полученной смеси залейте 500 миллилитрами крутого кипятка
- затем хорошенько укутайте емкость со средством и подождите около получаса, пока оно настоится
- полученное лекарство можно употреблять как чай
Напишите в комментариях о своём опыте в лечении заболеваний, помогите другим читателям сайта!
Поделитесь материалом в соцсетях и помогите друзьям и близким!
10 продуктов, помогающих избавиться от инфекций мочевыводящих путей.
Инфекция угрожает любому участку мочевыводящих путей: почкам, мочевому пузырю или уретре. Женщины чаще мужчин страдают от этого недуга. Причем заболевание может настигнуть в любом, даже очень молодом возрасте. И самое неприятное, что оно имеет свойство повторяться.
Определить наличие проблемы можно по одному или нескольким симптомам:
• частые позывы к мочеиспусканию (большинство из них — «ложные»);
• ощущение жжения в мочевыводящих путях;
• ухудшение оттока мочи;
• урина мутная, с резким запахом, нередко с кровью;
• боль в области таза.
При наличии заболевания необходима медицинская помощь. Но корректировка рациона также способна помочь победить инфекцию. Включение в меню этих продуктов поможет облегчить состояние.
1. Вода.
Жидкость (чистая, негазированная вода) помогает удалять бактерии из мочевого пузыря. В период обострения болезни желательно каждый час поставлять в организм стакан воды, тогда за день норма приблизится к необходимым 3-4 литрам.
Откорректировать объем потребляемой жидкости лучше, воспользовавшись рекомендацией специалиста. Вода, в принципе, безвредна, но наличие сопутствующих заболеваний может стать «ограничителем» при определении дневной дозы жидкости.
2. Продукты, богатые витамином А.
Этот витамин не только помогает сохранить зрение, поддерживает функционирование сердца, легких, иммунной и репродуктивной систем, но и налаживает работу почек, уменьшая риск рецидивов цистита.
Находится полезное вещество в таких продуктах:
• морковь;
• тыква;
• капуста;
• сладкий картофель;
• дыня (сорт — канталупа);
• красный перец;
• абрикосы.
При приеме добавок с витамином А есть риск попасть под воздействие побочных эффектов или допустить передозировку. Прием витамина через употребление продуктов нейтрализует эту опасность.
3. Продукты, содержащие витамин С.
Этот сильный антиоксидант останавливает рост бактерий, «закисляющих» урину. Он борется с воспалением и поддерживает иммунную систему в тонусе.
Среди продуктов наиболее богаты витамином С:
• красный и желтый перец;
• брокколи;
• цитрусовые;
• капуста;
• папайя, гуава;
• шиповник;
• облепиха;
• киви;
• клубника, земляника.
Цитрусовые можно применять для профилактики, поддерживая уровень витамина в норме. Но если состояние обострилось, лучше избегать этого вида продуктов, черпая запасы витамина С из других источников.
4. Клюква.
Ягода не дает болезни возвращаться, служит отличной профилактикой цистита. Это свойство ей присуще благодаря наличию в составе флавоноида – эпикатехина. Он предотвращает размножение бактерий, не дает кишечной палочке «прилепиться» к клеткам организма, вымывая возбудители болезни, прежде чем они успевают создать очаг инфекции.
При этом клюквенный сок действует очень быстро – необходимо всего 8 часов после его употребления, чтобы состояние мочеточника улучшилось.
Учтите, что с лечебной целью необходимо использовать органический сок – пакетированный содержит слишком много сахара и консервантов.
5. Черника.
В ягоде есть те же соединения, что и в клюкве – они не дают бактериям поселиться в мочевом пузыре. Кроме того, черника насыщает организм антиоксидантами, снимающими уже имеющееся воспаление. Богата ягода и витамином С.
6. Чеснок.
Антибактериальные свойства достались растению благодаря наличию в его составе соединения серы – аллицина. При переработке вещество производит сульфеновую кислоту, помогающую бороться со свободными радикалами.
Аллицин способен уничтожать даже стойкие к антибиотикам штаммы кишечной палочки. С этой целью можно принимать как свежий чеснок, так и его экстракт. Чтобы проявилось действие аллицина, чеснок необходимо помять.
7. Корица.
Кроме противовоспалительного, обладает легким болеутоляющим эффектом. Антиоксиданты в ее составе также убивают кишечную палочку, при этом растение не оказывает токсичного воздействия на ткани мочевого пузыря.
Корица подходит и для придания более приятного вкуса овсянке, и для добавления к йогуртам и фруктовым салатам, коктейлям. Палочка корицы отлично дополняет вкус чая.
8. Зеленый чай.
Может быть хорошей альтернативой воде, особенно во время обострения цистита. Компоненты, присутствующие в зеленом чае, борются с микробами, помогают выводить бактерии с уриной.
Но людям, чувствительным к кофеину, употребление этого напитка может навредить – в чае кофеин присутствует. Поэтому лучше выбрать другой продукт для противовоспалительной диеты.
9. Яблочный уксус.
Даже столовая ложка продукта (на стакан воды) предотвращает развитие инфекции и изгоняет кишечную палочку. Но если воспаление запущено, эффект может быть обратным. Поэтому, по аналогии с цитрусовыми, вместо яблочного уксуса лучше выбрать другой продукт с антибактериальными свойствами.
10. Пищевая сода.
Она, в отличие от остальных продуктов, не вылечит от инфекции, но может облегчить состояние: сода снимает боль и дискомфорт, преследующий страдающих циститом, нейтрализуя кислотность мочи.
Ложка соды (чайная) на стакан воды может уменьшить болевые ощущения. Но это «разовое» средство, постоянно принимать гидрокарбонат натрия в этих целях нельзя! Во-первых, сода лишь «маскирует» боль, не устраняя очаг инфекции; во-вторых, чрезмерное ее употребление нарушает баланс кислоты и электролитов.
Дополнительно можно включать в меню пробиотики – это «дружественные» кишечнику продукты, они поддерживают жизнь полезных бактерий, убивая вредные, помогают всасыванию питательных веществ. Кефир, квашеная капуста или огурцы, йогурт, чайный гриб – окажут вспомогательное действие при лечении и профилактике заболевания.
1. Сахар.
Он подкармливает бактерии, вызывающие инфекцию и провоцирует развитие ацидоза (нарушает баланс рН в организме, повышая кислотность). Ацидоз, в свою очередь, может стать причиной болезней почек.
2. Кофе.
При наличии проблем с мочевыводящими путями его употребление лучше ограничить или полностью исключить. Кофеин раздражает мочевой пузырь и вызывает болевые ощущения.
3. Алкоголь
Алкогольные напитки, подобно кофеину, стимулируют выведение урины, действуя как мочегонное средство, а организм и так находится в стрессе, испытывая частые позывы к мочеиспусканию. Поэтому прием алкоголя может только ухудшить состояние.
К тому же, такие напитки способствуют обезвоживанию, в результате урина перенасыщается концентрированными солями, раздражающими мочевой пузырь и провоцирующими возникновение боли.
4. Газированные напитки.
Они перегружены сахаром и кофеином, а также фосфатами, вызывающими раздражение мочевыводящих путей, спазмы и боль в мочевом пузыре.
Болезни мочевыводящих путей поддаются лечению, но, как и многие другие, их легче предотвратить, чем лечить. Если проблема уже существует, консультация врача обязательна, возможно, специалист, кроме прочих лекарственных средств, назначит прием антибиотиков.
Но не пренебрегайте и возможностью помочь себе самостоятельно, исключив из рациона продукты-раздражители, наладив водообмен и потребление продуктов, помогающих восстановить здоровье мочевыделительной системы.
источник
Если человек здоров, в моче не должно содержаться никаких бактерий. Если в ходе анализа была обнаружена кишечная палочка в моче, это свидетельствует о развитии патологического процесса. При выявлении в урине эшерихии коли требуется незамедлительно приступить к лечению, в противном случае существует вероятность развития воспалительного процесса в органах мочеполовой системы.
Также микроорганизмы этого типа могут спровоцировать развитие пиелонефрита, цистита и других опасных болезней. Прежде чем назначать схему лечения, необходимо провести полноценную диагностику и выявить, что именно стало причиной такого отклонения.
Обнаружив в бланке с результатами присутствие в моче бактерий типа escherichia coli, многие мужчины и женщины начинают паниковать. Но специалисты предупреждают, что присутствие в урине этого микроорганизма не всегда является поводом для беспокойства.
Если биохимический анализ показал, что кишечная палочка в урине не превышает 10 в 3-й степени или 10 в 4-й степени, это не является отклонением от нормы. При таком результате ставится отрицательная реакция. Стоит учитывать, что нормативы одинаковы для представителей обеих полов и всех возрастных групп.
Если анализ покажет, что количество бактерий превышает 10 единиц в 5-1 степени, это признак нарушения микрофлоры урины. Также подобная реакция может указывать на наличие урологического заболевания. Расшифровка анализа всегда проводится урологом, который выписал направление на обследование.
Бактерии типа эшерихия коли в моче у женщин и мужчин могут присутствовать по самым разным причинам. Но в не зависимости от того, что именно служит первоисточником патологии, вывести микроорганизмы очень сложно. Примерно в 25% случаев их присутствие является безопасным для здоровья, но чаще обнаружение палочки говорит об опасных патологических процессах.
Основными причинами возникновения в органах мочеполовой системы болезнетворных бактерий этого типа являются:
- воспаление стенок мочевого пузыря (почек, выделительных каналов), сопровождающееся множественными осложнениями. Присутствие кишечной палочки в этом случае обусловлено тем, что воспалительный процесс ослабевает местный иммунитет и организм не может справиться с активностью кишечной палочки;
- несоблюдение правил личной гигиены. Чаще всего отсутствие должного ухода обнаруживается у мужчин, которые отказываются от ежедневного приема душа;
- беспорядочные сексуальные связи;
- неправильный сбор биоматериала для анализа и использование нестерильной емкости. Чтобы результаты анализа были достоверными, сбор мочи рекомендуется осуществлять в специальный пластиковый контейнер, продающийся в аптеке;
- у детей этот инфекционный возбудитель часто обнаруживается из-за дисбактериоза кишечника. При этом заболевании в организме начинают преобладать патогенные микроорганизмы;
- анальный секс без презервативов.
Также вероятность появления в урине кишечной палочки повышается у беременных женщин (мазок показывает нарушение микрофлоры более чем в 30% случаев). Такая реакция связана с ослаблением иммунитета и повышенными нагрузками на организм. Подробнее о появлении кишечной палочки в моче у беременных можно прочитать в этой статье.
Если органы мочевыделительной системы поражены кишечной палочкой, признаки патологии не заставят себя долго ждать. Симптомы недуга всегда проявляются остро и при отсутствии своевременного лечения могут спровоцировать развитие хронических заболеваний. Именно поэтому при появлении сомнительных признаков требуется незамедлительно обратиться к врачу.
Чаще присутствие кишечной палочки в моче у ребенка и взрослого сопровождается такой симптоматикой:
- появление резкой и жгучей боли во время опорожнения мочевого пузыря;
- слизистая выделительного канала приобретает отечный вид. Также может наблюдаться незначительное покраснение эпителиальной поверхности;
- частые позывы к мочеиспусканию. Подобная симптоматика свидетельствует о том, что микроорганизм проник в мочевой пузырь;
- выводимая урина приобретает более темный оттенок и становится концентрированной. В некоторых случаях может измениться и запах мочи. Этот признак является опасным и указывает на развитие урологических заболеваний инфекционной природы;
- присутствие в моче гнойных примесей и небольших сгустков крови;
- общая ослабленность организма;
- дискомфорт и незначительная болезненность в области почек;
- озноб и повышение температуры тела.
В редчайших случаях патология может повлечь за собой возникновение сыпи на коже половых органов. Такая реакция организма говорит о сильном ослаблении иммунитета и требует профессиональной помощи.
Прежде чем назначать схему лечения и прописать пациенту медикаменты, врач должен убедиться, действительно ли в моче присутствует кишечная палочка коли. Как показывает медицинская практика, примерно в 20% случаев результат анализа оказывается ложноположительным.
Такая реакция может быть следствием следующих нарушений: несоблюдение правил гигиены перед сбором мочи (если не провести гигиену половых органов, патогенные микроорганизмы могут попасть в мочу из биологических выделений), сбор биоматериала в нестерильную емкость, прием некоторых медикаментов накануне.
Сложность бактериологического исследования заключается в том, что медику необходимо отличить бактерии, присущие естественной микрофлоре, от патогенных клеток. Сделать это можно, только определив скорость образования колоний. Наиболее достоверный результат будет известен при проведении биохимического анализ или морфологического исследования.
Если в посеве мочи нашли следы кишечной палочки, назначается повторное исследование. В качестве дополнительных мер лечащий врач может выдать пациенту направление на общий анализ крови и каловых масс. Анализы помогут оценить общую клиническую картину и выявить, почему в урине появился патогенный микроорганизм.
Довольно часто присутствие бактерий типа эшерихия коли обнаруживается в анализе мочи у детей и грудничков. Часто причина положительной реакции кроется в неправильном сборе биоматериала. Чтобы избежать ложных показаний, врачи советуют родителям собирать урину у детей маленького возраста и грудничков в специальные мочеприемники, которые продаются в аптеках.
Если анализ показал положительный результат, через несколько дней назначается повторное исследование. Если оно покажет аналогичную реакцию, врач назначает дополнительную диагностику, что поможет выявить причину возникновения недуга. Приступать к лечению недуга можно будет только после постановки правильного диагноза.
Заранее сказать, какой способ лечения кишечной палочки в моче будет назначен, невозможно, поскольку терапия носит индивидуальный характер и зависит от первоисточника заболевания. Чаще всего пациентам назначают прием сразу нескольких медикаментов разных фармкатегорий, действие которых направлено на очищение тканей мочеполовой системы от патогенных микроорганизмов.
При этом необходимо учитывать, что эшерихия отличается большим количеством штаммов, поэтому пациенту обязательно придется принимать антибактериальные средства. Антибиотики также подбираются индивидуально для каждого пациента с учетом типа бактерий и их восприимчивости к активным компонентам препарата.
Чаще всего урологические патологии, вызванные кишечной палочкой, лечатся при помощи следующих препаратов:
- антибиотики. Избавиться от микроорганизмов типа Эшерихия коли помогают практически все антибиотики, относящиеся к группе аминогликозидов (Нетилмицин, Неомицин, Тобрамицин). Дозировка препарата и длительность приема подбираются исключительно лечащим врачом. Пациенту может быть назначен прием антибиотиков в таблетированной форме либо внутримышечное введение препарата;
- средства от дисбактериоза. Помогают восстановить баланс полезных и вредоносных микроорганизмов и активизируют работу иммунной системы. Чтобы восстановить организм после антибактериальной терапии, чаще назначают Линекс, Дюфалак, Нормазе;
- противовоспалительные спазмолитические средства;
- также пациентам назначается ежедневное потребление кисломолочных продуктов. Молоко, сметана, кефир и творог способствуют укреплению иммунитета и помогают восстановить организм после антибактериальной терапии.
Вне зависимости от того, что вызвало присутствие кишечной палочки в моче, основу лечебного курса составляют антибактериальные препараты. В большинстве случаев продолжительность терапии варьируется от 10 до 15 суток. Длительность лечения зависит от восприимчивости бактериями активных компонентов препарата, а также от динамики выздоровления.
Если препарат будет подобран правильно, улучшения будут заметны уже через 3-4 дня – симптоматика заболевания станет менее выраженной. При этом пациентам необходимо помнить, что при первых симптомах выздоровления бросать лечение нельзя. При прерывании терапии часть патогенных микроорганизмов останется на слизистых оболочках органов мочеполовой системы, в результате чего через пару недель может произойти рецидив.
Лечить кишечную палочку в моче можно и при помощи нетрадиционной терапии. Но необходимо понимать: народные средства можно использовать только в качестве вспомогательных. Если весь упор будет сделан на них, смысла от терапии не будет.
Несмотря на то, что представители официальной медицины не приветствуют такой способ лечения, применение народных рецептов против разных недугов широко используется разными слоями населения. Самыми эффективными и действенными считаются следующие способы борьбы с недугом.
Это минеральное вещество является мощным активатор иммунной системы. Мумие принимают на голодный желудок перед завтраком (по 0,5 гр.). Курс лечения – 30 суток. По истечении месяца нужно сделать 5-дневный перерыв и в случае необходимости пройти повторный курс лечения (в большинстве случаев он не требуется). Представительницам прекрасного пола также можно делать спринцевания при помощи раствора на основе этого компонента. Для его приготовления нужно развести 1 гр. мумие в стакане теплой воды.
В продукте содержится множество полезных лактобактерий, подавляющих распространение кишечной палочки и восстанавливающих микрофлору кишечника. Сыворотку рекомендуется принимать утром, днем и вечером (по стакану) за 15 минут до еды. Продолжительность курса лечения составляет 15 суток.
Для приготовления целебного напитка требуется выкопать 300 гр. земляной груши и как следует вымыть корнеплоды. Далее их заливают литром воды и ставят на плиту. Корнеплоды необходимо кипятить на протяжении 20-30 минут. После готовности полученный отвар остужают. Его принимают по 100 гр. 3 раза в день (перед приемом пищи). Корнеплоды также можно не выкидывать, а употребить в пищу.
Это целебное растение можно использовать для приготовления чая, обладающего противовоспалительным и антибактериальным действием. Для его приготовления нужно залить столовую ложку сухого растения стаканом кипятка, накрыть крышкой и дать настояться 30 минут. Напиток рекомендуется выпивать за раз, оптимальная суточная доза – 1 стакан. Такой чай пьется без добавления сахара и только на голодный желудок. Принимать его рекомендуется на протяжении 10-12 дней.
Чтобы свести к минимуму риск появления в моче кишечной палочки, необходимо знать, откуда берется этот микроорганизм, и знать пути его передачи. Врачи советуют придерживаться таких рекомендаций:
- необходимо соблюдать правила личной гигиены и следить за чистотой тела;
- категорически запрещено потреблять в пищу плохо вымытые продукты;
- запрещено вести беспорядочную половую жизнь и экспериментировать с нетрадиционной интимной жизнью.
Чтобы оградить себя от такого недуга, нужно вести здоровый образ жизни, правильно питаться и заниматься укреплением иммунной системы.
Несмотря на то, что кишечная палочка в моче хорошо поддается лечению, ее присутствие может вызвать определенные проблемы со здоровьем, вплоть до развития хронических заболеваний. Именно поэтому при возникновении первых сомнительных признаков требуется незамедлительно обратиться к врачу и пройти полноценное обследование.
источник
Болезнь цистит имеет бактериальную основу. Кишечная палочка — распространенная патогенная бактерия провоцирующая болезнь.
Цистит, помимо общих симптомов, будет иметь специфические. Кроме того, лечение патологии имеет особенности.
Даже при полном здоровье у человека присутствуют патогенные бактерии, в том числе кишечная палочка, это естественно.
В норме располагаются в нижних отделах толстого кишечника (в нисходящей кишке, сигмовидной, прямой), и приносят пользу. Участвуют в пищеварении и выработке витамина К, придерживают патогенное развитие.
Лакто- и бифидобактерии относят к тем микроорганизмам, которые приносят пользу микрофлоре кишечника, кроме того, придерживают размножение палочек.
Если патогенные бактерии попадают в такую среду, где нет барьеров, но есть питательные вещества, то они начинают размножаться, как результат появляется воспаление.
В мочевыделительной системе кишечная палочка будет быстро развиваться. Это вызовет структурные изменения слизистой органа и приведет к появлению цистита.
Моча обладает бактерицидным действием, истребляет болезнетворные микроорганизмы. По этой причине, бактерии, случайным образом занесенные в мочеполовую систему, не провоцируют болезнь.
У них попросту нет времени прикрепиться на слизистой оболочке органа, их смывает поток мочи. Но есть группа факторов, которые предрасполагают к появлению болезни, увеличивая шансы бактерий на развитие и размножение.
Бактериальный цистит возникает:
- Снижение защитных сил организма, из-за наличия хронической патологии или понижения иммунитета.
- Как результат патологических процессов в мочеиспускательном канале или в верхних мочевыводящих путях.
- Из-за грубых или регулярных несоблюдений правил интимной гигиены. При неправильном подмывании патогенные бактерии из прямой кишки попадут в уретру.
- К развитию болезни приводит застой мочи, который появляется при мочекаменной патологии или болезнях простаты.
- При воспалительных болезнях простаты, которые вызывают температуру местно и создают комфортные условия для развития кишечной палочки.
- Изменение химических свойств мочи при почечных патологиях.
- Изменение состава мочи, снижение защитных сил слизистой оболочки мочевого пузыря, как результат сахарного диабета.
- Применение неестественных сексуальных практик.
- Понижение барьерных функций уретры и сдавливание органа у женщин в период беременности.
Бактериальный цистит у женщин встречается гораздо чаще, нежели у мужчин. Получается по причине строения мочеполовых органов у слабого пола.
Сфинктер прямой кишки, содержащей патогенные микроорганизмы, располагается близко к уретре.
Кишечной палочке проще попасть в уретру. И на фоне ослабленного иммунитета, часто встречается цистит.
Цистит, возникший по причине попадания кишечной палочки внутрь мочевика, имеет такую клиническую картину:
- Учащенное мочеиспускание.
- Чувство полного мочевого пузыря.
- Неполное опорожнение после посещения туалета.
- Чувство жжения, резей.
- Болевые ощущения или дискомфорт внизу живота, иррадиирующий в область лобка, промежности.
- Для начала мочеиспускания прикладывают усилия.
- Учащенные ночные позывы к мочеиспусканию.
- При посещении туалета отмечают слабую струю мочи и выделение маленькими порциями.
Так как это бактериальный цистит, который вызван кишечной палочкой, будет иметь специфические симптомы для возбудителя.
Это появление в моче осадка, частиц крови или хлопьев, урина становится другого цвета с неприятным запахом.
У больных отмечается повышение температуры тела, ухудшение самочувствия, озноб, тошнота, рвота.
При высокой температуре стоит вызвать врача, это говорит о воспалении почек.
Цистит, который спровоцирован кишечной палочкой, диагностируют даже по симптоматике. Для этого опрашивают больного о первых симптомах и дальнейшем развитии. Но, для назначения необходимых препаратов проводят дополнительные анализы.
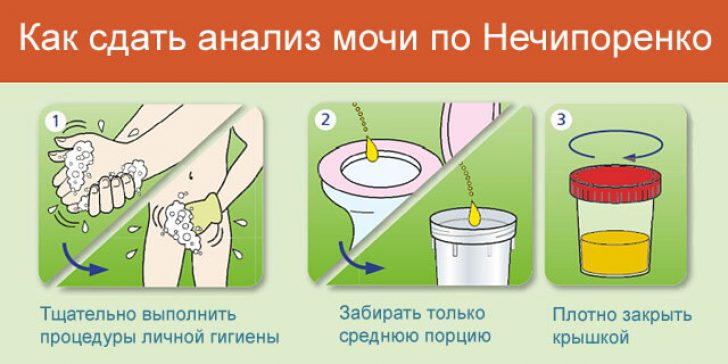
Информативное исследование при цистите, это анализ мочи. При сборе урины соблюдают требования и правила личной гигиены. Емкость для сбора анализа должна быть стерильна, это важно для достоверности результата исследования.
В общем анализе мочи обнаруживают повышенное содержание лейкоцитов, которое говорит о наличие воспаления.
Норма лейкоцитов для женщин до 6 штук, для мужчин до 3. Может увеличиваться количество эритроцитов и появляться белок в моче.
При воспалении мочевого пузыря, вызванного кишечной палочкой, у мочи будет кислая реакция и запах кала.
Если окрасить осадок по Граму, то будут обнаруживаться грамотрицательные бактерии, которые по форме напоминают палочки.
С помощью двухстаканных и трехстаканных проб определяют место, где локализуется инфекция. При такой форме цистита в первой порции мочи будет наблюдаться лейкоцитурия.
Анализ мочи по Нечипоренко позволит выявить количественное соотношение эритроцитов, лейкоцитов, цилиндров в моче.
После того, как подтвердится воспалительная основа цистита, будет проводиться бактериологическое исследование, это подтвердит наличие бактерий в моче.
Острая форма цистита будет диагностироваться при наличии свыше 102 штук кишечных палочек в 1 мл. мочи.
Патогенные организмы имеют устойчивость к медикаментам, в том числе и к антибиотикам. Чтобы определить медикамент, который убьет бактерии, проводят пробу на чувствительность кишечной палочки к препаратам.
В обязательном порядке пациенты сдают кровь на общий анализ. Исследование помогает установить наличие воспаления и оценить состояние здоровья организма.
По показанию врача проводят цистоскопию, для осмотра стенок мочевого пузыря, УЗИ или рентген, которые нужны для исключения наличия болезней в почках.

Самостоятельное лечение может только приглушить симптоматику, но не избавиться от кишечной палочки.
Это чревато тем, что патогенные бактерии в дальнейшем будут провоцировать рецидивы болезни, и как результат болезнь с острой перейдет в хроническую форму.
Кишечная палочка имеет чувствительность к медикаментам: фторхинолоны, цефалоспорины, тетрациклины, аминогликозиды, аминопенициллины.
Определять подходящий препарат будет врач, на основе лабораторных исследований и самочувствия больного.
Лечение острой формы цистита с использованием антибиотиков будет проходить 3-5 дней. Лечение хронической формы болезни — 10 суток.
Для женщин, лечение с применением антибактериальных препаратов будет проводиться с приемом пробиотиков.
Группа препаратов оказывает не только на патогенную флору, но и на нормальную микрофлору кишечника и влагалища.
В лечении бактериального цистита назначаются иммуностимулирующие препараты для поднятия защитных сил организма.
Применяются сосудорасширяющие медикаменты, которые способствуют улучшению кровотока и проницаемости капилляров мочевого пузыря.
Для снятия спазма используют спазмолитики, а для уменьшения болезненных чувств и воспаления — нестероидные противовоспалительные препараты. Иногда врач назначает препараты для устранения гипоксии тканей.
Кроме медикаментозного лечения врачи рекомендуют придерживаться диетического питания. Рацион при бактериальном цистите предусматривает сбалансированное количество витаминов, белковой пищи, и продуктов, которые будут улучшать перистальтику кишечника.
Важно выпивать за день достаточное количество жидкости. Это будет способствовать вымыванию кишечной палочки из мочевого пузыря и уменьшению раздражения слизистой оболочки органа мочой. Необходимо также правильно чередовать время работы и отдыха.
Если лечение цистита, вызванного кишечной палочкой, было неправильным или отсутствовало, это опасно ухудшением самочувствия, а также появлению осложнений:
- Парацистит
- Пиелонефрит
- Недержание мочи
- Хронический цистит
- Геморрагический цистит
- Интерстициальный цистит
- Гангренозный цистит
- Пузырно-мочеточниковый рефлюкс
- Тригонит.
Предотвратить развитие таких осложнений можно. Для этого при первых признаках болезни обращаются к терапевту или урологу.
Соблюдение правил интимной гигиены, лечение хронических болезней и крепкий иммунитет помогут предотвратить патогенное воздействие кишечной палочки в организме.
источник
Бактерии кишечной палочки, на самом деле, являются нормальной составляющей микрофлоры организма и способствуют укреплению иммунитета и правильному функционированию пищеварительной системы. Но это справедливо лишь в том случае, когда они размножаются в соответствующей среде. Кишечная палочка в моче сигнализирует о проблемах в урогенитальной сфере и возможных воспалительных заболеваниях.
Данное состояние правильно называется бактериурией и может наблюдаться как на фоне вполне безобидных факторов, так и вследствие более серьезных нарушений.
Кишечная палочка в моче – причины:
неправильный забор жидкости для анализа; недостаточная личная гигиена; занятия анальным сексом перед лабораторными исследованиями; воспалительный процесс в почках, мочевом пузыре и мочеточнике; беременность .
Если определяющим фактором появления палочки является все же инфекция мочевыводящих путей, то она сопровождается такими признаками:
жжение или острая боль во время либо в конце мочеиспускания; лихорадка, озноб; резкий, неприятный запах мочи; кровяные или гнойные примеси, сгустки в выделениях, слизь желтого или зеленоватого цвета; общее недомогание; тянущая боль в почках или пояснице, ощущение тяжести; частое, до 8-12 раз в день, мочеиспускание, неспособность терпеть позывы.
Стоит заметить, что иногда подобные инфекции протекают бессимптомно, скрыто, обычно это характерно для людей с хорошим иммунитетом. В таком случае вышеперечисленные признаки либо проявляются очень слабо, либо вообще отсутствуют.
При бессимптомном течении бактериурии нормальные показатели E. Coli не превышают количества 105 палочек в 1 мл мочи. Кроме того, допускается, что инфекции нет, а причиной наличия микроорганизмов является неправильный забор образцов.
Если больной обращается с характерными для воспалительного процесса жалобами, то пороговое значение нормы снижается до 104 кишечных палочек в 1 мл мочи. Также следует обратить внимание на концентрацию лейкоцитов в биологической жидкости. При подозрении на обострение цистита в сочетании с повышенной температурой тела и другими симптомами заболевания диагноз предполагает наличие не менее 102 палочек в анализах.
Бактериурия без признаков воспаления в мочевых путях не всегда требует лечения. Иногда организм в состоянии справиться с небольшой инфекцией самостоятельно посредством защитных механизмов иммунной системы.
В остальных случаях необходимо установить точную причину повышенной концентрации E. Coli в моче и, в соответствии с ней, разработать терапевтическую схему лечения. Чаще всего для подавления воспалительного процесса и остановки размножения бактерий назначается курс антибиотиков. Одновременно с этим предполагается прием гепатопротекторов, чтобы предупредить поражение тканей печени. Кроме того, сразу после антибактериальной терапии желательно восстановить микрофлору кишечника, для чего применяются различные биологически активные добавки с содержанием бифидо- и лактобацилл. Рекомендуется все время придерживаться щадящей диеты с минимальным потреблением соли и небольшим количеством суточного объема выпиваемой воды, чтобы исключить повышенную нагрузку на почки и мочевыводящие протоки.
Особо тяжелые воспалительные заболевания требуют госпитализации, а также интенсивного лечения в условиях стационара под наблюдением врача.
Антибиотики при цистите обязательно назначаются урологом в тех случаях, когда заболевание вызвано бактериальной флорой. Острый и хронический цистит – довольно распространенная патология среди населения. Ежегодно в нашей стране регистрируется более 30 миллионов эпизодов этого заболевания, причем основную долю пострадавших составляют женщины. Примерно 1/3-я часть прекрасной половины человечества хотя бы раз в жизни, но сталкивалась с воспалением мочевого пузыря.
Основной причиной развития воспаления остается развитие бактериальной флоры внутри мочевого пузыря. Чаще всего находят кишечную палочку, несколько реже протей и клебсиеллу. Эти микробы становятся причиной появления цистита, пиелонефрита, уретрита. Если не подобрать действенный антибиотик, острый процесс переходит в хроническую форму воспаления.
Сегодня в аптеках можно найти большое количество антибиотиков, в аннотации к которым написано, что они могут применяться для лечения цистита. Однако это не так. Среди основных возбудителей патологии находится кишечная палочка, к которой у большинства антибиотиков развилась лекарственная устойчивость (или резистентность). Проводимые исследования показали, что 50% антибактериальных лекарств не действуют на кишечную палочку. Поэтому их назначение при цистите будет неэффективным.
Фосфомицин трометамол (Монурал); Фторхинолоны; Цефалоспорины; Нитрофурантоин; Ко-тримоксазол.
Лечение цистита антибиотиками составляет примерно 3–7 дней. Более длительное назначение может быть при наличии факторов риска, к их числу можно отнести:
заболевание у лиц мужского пола; возраст старше 65 лет; рецидивирующая форма цистита; использование в качестве средств контрацепции спермицидов или диафрагм; сахарный диабет; беременность.
Подобрать необходимый антибиотик поможет врач. При назначении средства учитывается чувствительность микроорганизмов, выделенных у пациента, к данному антибактериальному препарату. Врачом назначаются лекарства, которые непосредственно действуют на бактерии, находящиеся в самом мочевом пузыре.
Современные антибиотики при цистите не оказывают токсического влияния на организм в целом и редко проявляют побочные эффекты.
На сегодняшний момент существует один препарат – Монурал (Фосфомицин), к которому у кишечной палочки не выработалось лекарственной устойчивости. Кроме того, это лекарственное средство является безопасным для беременных женщин, пожилых людей и детей.
Большое неудобство доставляет пациентам необходимость многократного приема антибиотика в течение дня. Многие забывают вовремя принимать лекарство, результатом этого становится низкая эффективность антибиотика и развитие к нему лекарственной устойчивости.
Иногда больные циститом, почувствовав облегчение, быстро прекращают лечение, не пропив всю курсовую дозу препарата. Может ли одна таблетка избавить от симптомов цистита ?
Монурал удобен тем, что пить его нужно однократно. Повторное лечение препаратом проводится в случаях хронического и рецидивирующего цистита, а также у пациентов пожилого возраста.
Действующее вещество – фосфомицин – способен справиться с бактериями, вызывающими цистит, всего за один прием. Это позволяет преодолеть болезнь, не нарушая привычного распорядка жизни. Однократное применение Монурала также предотвращает рецидив болезни и переход цистита в хроническую форму.
Препарат является антибактериальным средством широкого спектра действия. После употребления внутрь создается активная концентрация фосфомицина в моче, которая сохраняется на протяжении 24–48 часов. Этого времени будет достаточно для того, чтобы погибли бактерии, вызвавшие цистит.
Лечение Монуралом мало влияет на остальные органы и системы и практически не вызывает дисбактериоза. Однократный прием лекарства позволяет на протяжении длительного времени поддерживать в моче такую концентрацию действующего вещества, которая губительно действует на возбудителя болезни.
Лекарства для лечения цистита не назначаются без рецепта врача. Некоторые медикаменты могут быть противопоказаны при нарушениях функции почек, при индивидуальной непереносимости. Также случаются побочные эффекты в виде тошноты, рвоты, расстройства пищеварения. При лечении воспаления мочевого пузыря у беременных и детей следует учитывать безопасность медикамента для этой группы пациентов.
После окончания приема препарата необходимо сделать повторный посев мочи на бактериальную флору, чтобы убедиться в том, что лечение прошло успешно.
Некоторые пациенты предпочитают лечиться фитопрепаратами при первых симптомах цистита. Однако все растительные средства могут применяться только в совокупности с антибиотиками. Самостоятельно их можно принимать лишь с профилактической целью.
При лечении цистита следует также придерживаться диеты, исключающей раздражающие вещества (острые продукты, специи, алкоголь).
Важно соблюдать питьевой режим, врачи советуют пить не менее полутора литров жидкости во время приема лекарства. Это является обязательным условием при лечении заболевания. Ведь с мочой происходит удаление всех болезнетворных бактерий из мочевого пузыря.
ВАЖНО ЗНАТЬ! Единственное средство от ЦИСТИТА и его профилактики, рекомендованное Галиной Савиной!
В человеческом организме кишечная палочка играет очень важную роль, участвуя в процессе переваривания пищи. Но эта полезная функция бактерии. Есть и зловредная: кишечная палочка, найденная в моче, опасна тем, что способна негативно повлиять на иммунитет и способствовать развитию достаточно тяжелых заболеваний, таких как гонорея, уретрит, хламидиоз. Попав в мочевыделительный канал, кишечная палочка приживается на стенках мочевого пузыря. Вывести ее с потоком мочи невозможно. Для этой цели потребуется лечение специальными медикаментами. Особенно заражению мочевыводящих путей кишечной палочкой подвержены дети из-за слабого иммунитета и женщины из-за особенностей физиологического строения мочеполовых органов.
Если при обследовании у пациента выявили в урине кишечную палочку, это еще не повод для паники. Возможно, он не по правилам собрал материал для анализа или использовал нестерильную баночку.
У совершенно здоровых людей мочевыводящие каналы стерильны, за исключением конечного участка. Но кишечная палочка, а также другие уропатогенные микробы способны переселиться из желудочно-кишечного тракта в мочеполовую систему из-за несоблюдения правил личной гигиены, беспорядочных половых связей, занятий специфическими сексуальными практиками. Инфицирование мочевыводящих путей до поры до времени может протекать безболезненно без каких-либо симптомов. Если у заболевшего появились озноб, тошнота, рвота, лихорадка, боли в пояснице, затрудненное мочеиспускание, необходимо немедленное лечение. Иначе болезнь может спровоцировать пиелонефрит или цистит в острой форме.
Через кровь кишечная палочка распространяется реже, чем восходящим путем. По кровяному руслу бактерии распространяются при инфекционно-воспалительных заболеваниях, протекающих с попаданием бактерий в кровь.
Если беспокоит цистит, в народной медицине рекомендуют проводить лечение с использованием мумие, которое продается в каждой аптеке. Принимать только перед употреблением пищи по полграмма три раза в день на протяжении месяца. После столь длительного курса лечение с мумие нужно приостановить на недельный срок. При необходимости после перерыва курс можно повторить.
Хороший терапевтический эффект у взрослых людей дает спринцевание с мумие. Для этого один грамм вещества развести в 250 граммах воды. Через полчаса больному станет намного легче. Спринцеваться нужно полмесяца, потом сделать перерыв на неделю и повторить курс — не более трех раз, в зависимости от состояния.
Другой метод народной медицины советуют побороть кишечную палочку при помощи кисломолочных продуктов. Особенно эффективно действуют против бактерии сыворотка и простокваша. Но не стоит пренебрегать также и травами. Хорошо сочетается лечение против кишечной палочки с приемом отвара гусиной лапчатки. Столовую ложку сырья нужно залить стаканом кипятка и на маленьком огне варить в течении получаса. Дать настояться отвару в течение ночи, а на следующий день его можно принимать три раза в день. Полученную дозу нужно разделить на три равные части и выпить в течение дня.
Для лечения и профилактики Цистита наши читатели успешно используют Метод Галины Савиной. Внимательно изучив этот метод мы решили предложить его и Вашему вниманию. Читать подробнее.
Если вовремя не взяться за лечение, кишечная палочка начинает размножаться, тем самым вызывая воспалительные процессы в мочевом пузыре. Кишечная палочка способна спровоцировать такие болезни, как пиелонефрит, цистит и другие.
Особенно остро вопрос об уничтожении кишечной палочки в моче может стоять, если женщина вынашивает ребенка или пациент нуждается в оперативном вмешательстве на органах малого таза. Не стоит тратить время на самолечение, при плохом самочувствии нужно обращаться к урологу.
В данном случае лечение назначает врач. Могут быть прописаны специальные уросептики, антибиотики, витамины для усиления иммунитета, чтобы таким образом подавить воспалительный процесс и остановить развитие инфекции.
Излечение от кишечной палочки подразумевает также диетическое питание. Врач подбирает заболевшему индивидуальную систему питания, предусматривающую отказ от соли и вредных пищевых привычек. На протяжении болезни следует пить много чистой воды.
Некоторые тяжелые случаи требуют особого внимания и даже госпитализации в стационарном отделении больницы.
Несмотря на то что наличие кишечной палочки в мочевом канале — это уже тревожный знак, врачи в некоторых случаях могут не назначать лечение какими либо препаратами, надеясь на сильный иммунитет пациента.
Невероятно… Можно вылечить хронический цистит навсегда! Это раз. Без приема антибиотиков! Это два. За неделю! Это три.
Перейдите по ссылке и узнайте как это сделала Галина Савина!
Источники: http://womanadvice.ru/kishechnaya-palochka-v-moche, http://tibet-medicine.ru/sovrmed/cistit/lechenie-antibiotikami, http://aginekolog.ru/zdorove/mochevoj-puzyr/kishechnaya-palochka-v-mochevom-puzyre-lechenie.html
В девяти случаях из десяти цистит возникает под влиянием бактерий. Самым распространенным фактором, который провоцирует патологию, является кишечная палочка. Заболевание, возникшее в результате проникновения бактерии в мочевыводящие пути, имеет специфические признаки. А чтобы избавиться от такого недуга, требуется особое лечение.
Цистит часто развивается при проникновении кишечной палочки в мочевой пузырь
В здоровом организме присутствие условно патогенных бактерий E.coli считается нормой. Но место их обитания не должно распространяться дальше нижних отделов кишечника. Находясь в естественной среде, безвредные штаммы принимают участие в пищеварительном процессе, сдерживают развитие патогенных частиц и фигурируют в процессе образования витамина К.
Бурное размножение кишечных палочек сдерживают лактобактерии, а также бифидобактерии, которые относятся к полезным обитателям микрофлоры. Попадая в среду, где отсутствуют естественные барьеры, но имеется питательная среда, бактерии быстро размножаются и провоцируют воспалительные процессы.
Мочевыделительная система – идеальное место, где бактерии, не найдя сопротивления, способны стремительно развиваться. Обустроившись в мочевом пузыре, патогенные микроорганизмы вызывают морфологические изменения слизистой, что и становится причиной цистита.
Моча обладает бактерицидными свойствами и способна уничтожать болезнетворные микроорганизмы. Поэтому бактерии, которые случайно попали в мочевой пузырь, не способны причинить вреда. Они не успевают закрепиться на слизистых, так как смываются потоком урины. Однако наличие предрасполагающих факторов увеличивают шансы развития бактерий.
Цистит бактериального характера возникает:
Вследствие грубых нарушений основных правил гигиены, когда неправильно проведенные процедуры по уходу за половыми и выделительными органами приводят к попаданию микроорганизмов из прямой кишки в мочеиспускательный канал. По причине снижения защитных возможностей организма под воздействием хронических заболеваний или общего снижения иммунитета.
Наличие камней является одной из вероятных причин развития цистита
В результате патологий в верхних мочевыводящих путях и в мочеиспускательном канале, которые увеличивают шансы проникновения инфекций. При застое мочи, возникающем под влиянием проблем с простатой и при мочекаменной болезни. Вследствие изменений свойств урины при патологиях почек. При воспалении простаты, что вызывает повышение местной температуры и создает подходящие условия для развития патогенной флоры. Как последствие сахарного диабета, вызывающего изменение химического состава урины и уменьшение защитных способностей слизистой. Во время беременности вследствие сдавливания мочевого пузыря и снижения барьерных свойств уретры. Вследствие применения специфических сексуальных практик.
У женщин цистит, вызванный кишечными палочками, возникает чаще. Это объясняется специфическим строением мочеполовых органов. Прямая кишка, как прямой источник инфицирования, находится в непосредственной близости к сфинктеру. А длина уретры, составляющая менее 3 см, позволяет бактериям быстрее преодолевать путь к мочевому пузырю. Большинство женщин имеют ослабленный иммунитет, что снижает сопротивляемость инфекциям.
Близкое расположение ануса и влагалища у женщин обуславливает развитие цистита из-за кишечной палочки
Внимание! Если не начать своевременное и грамотное лечение цистита, который спровоцировала кишечная палочка, патология может перерасти в хроническую форму, а инфекция распространиться на почки и спровоцировать пиелонефрит.
Цистит, появившийся в результате воспаления под воздействием кишечных палочек, проявляется:
постоянной потребностью в мочеиспускании; чувством переполненности мочевого; болезненными ощущениями в виде резей, жжения в уретре; неполным опорожнением мочевого; болями или дискомфортом в нижней части живота с иррадиацией в район лобка, промежности; усилиями в начале процесса мочеиспускания; частыми ночными позывами в туалет; малыми порциями урины, слабой струей.
Кишечная палочка при циститах проявляется наличием в моче хлопьев, осадка, частичек крови. Урина при этом имеет нетипичный цвет и специфический запах. У некоторых пациентов наблюдается повышенная температура, озноб, общее недомогание, а также тошнота и рвота.
Будьте бдительны! Слишком высокая температура может свидетельствовать о воспалительных почечных заболеваниях, которым требуется безотлагательное лечение.
Цвет мочи и ее запах при заболевании будут отличаться от привычного
Цистит имеет ярко выраженную симптоматику. Поэтому для постановки предварительного диагноза доктору достаточно опросить пациента на предмет проявления патологии. Чтобы назначить правильное лечение, врач направит на дополнительные обследования, которые в основном состоят из анализов урины.
Анализ мочи считается самым информативным обследованием при цистите. Поэтому при сборе материала необходимо ответственно отнестись к процессу и соблюдать требования к правилам гигиены. Стерильность контейнера для сбора урины также важна для получения достоверных данных при обследовании.
В общем анализе при цистите обнаруживается повышенное количество лейкоцитов, что подтверждает наличие воспалительного процесса. Для женщин показатель в норме считается до 6 единиц в поле зрения, для мужчин – до 3. Также может наблюдаться увеличение количества эритроцитов, наличие белка.
Во время цистита при поражении кишечной палочкой урина имеет кислую реакцию с присутствием специфический запах кала. При окрашивании осадка по Граму обнаруживаются грамотрицательные бактерии, имеющие форму палочки.
Подтвердить место локации инфекции помогают двухстаканные и трехстаканные пробы. Цистит проявляется наличием лейкоцитурии в первой порции мочи. Более развернутым считается анализ по Нечипоренко. Он позволяет определить количественные показатели лейкоцитов, эритроцитов и цилиндров в урине.
После подтверждения воспалительного характера патологии проводят бактериологические исследования, которые позволяют подтвердить наличие в моче патогенных микроорганизмов. Острый цистит диагностируется при выявлении более 102 кишечных палочек в 1 мл урины.
Чаще всего для выявления причины цистита прибегают к анализу мочи
Так как среди пациентов распространено бесконтрольное лечение антибиотиками, бактерии приобретают устойчивость к определенным препаратам. Чтобы не экспериментировать с подбором антибактериальных средств, желательно провести пробу на чувствительность микробов к медикаментам.
Общее обследование крови проводится в обязательном порядке. Оно помогает не столько определить наличие воспалительного процесса в организме, сколько оценить общее состояние организма.
При необходимости проводят:
цистоскопию, чтобы осмотреть стенки мочевого пузыря; ультразвуковое или рентгенологическое обследование, чтобы исключить наличие патологий в почках.
Лечится цистит, вызванный патогенными микроорганизмами, антибактериальными средствами. Самостоятельное лечение с применением известных препаратов и рецептов народной медицины приглушает симптоматику заболевания, но не устраняет основную причину недуга. Затаившиеся бактерии провоцируют рецидивы патологии, что впоследствии приводит к переходу недуга в хроническую форму.
Возбудители мочевой инфекции чувствительны к фторхинолонам, цефалоспоринам, аминогликозидам, тетрациклинам, аминопенициллинам. Выбор подходящего препарата осуществляет доктор, опираясь на результаты биохимического анализа урины и общее состояние пациента. При остром цистите лечение антибиотиками проводится на протяжении 3–5 суток. При хронической форме курс увеличивают до 10 суток.
Медикаментозное лечение заболевания начинается только после проведения необходимых анализов
Помните! Антибактериальные средства воздействуют не только на патогенные бактерии, но и на необходимые организму частицы, живущие в кишечнике и влагалище. Лечение антибиотиками необходимо дополнять приемом пробиотиков.
Патогенетическое лечение предусматривает применение:
препаратов, влияющих на иммунные способности ослабленного организма; медикаментов для устранения гипоксии тканей; сосудорасширяющих лекарств для улучшения кровотока и проницаемости капилляров; нестероидных противовоспалительных средств для устранения болевых ощущений и уменьшения воспаления; спазмолитиков для снятия мышечных спазмов.
Медики также заостряют внимание на соблюдении:
рекомендаций по диетическому питанию, которое должно включать сбалансированное количество белка и витамин, способствовать перистальтике кишечника; режима труда и отдыха; требований по употреблению обильного питья, что способствует вымыванию бактерий и уменьшает раздражение слизистой концентрированной мочой.
Отсутствие лечения цистита приведет, как вариант, к развитию пузырно-мочеточникового рефлюкса
Бактериальный цистит без грамотной терапии угрожает не только ухудшением самочувствия, но и осложнениями в виде:
геморрагического цистита; интерстициального цистита; гангренозного цистита; тригонита; парацистита; пиелонефрита; пузырно-мочеточникового рефлюкса; недержания мочи.
Соблюдение правил собственной гигиены, укрепление иммунитета и своевременная терапия хронических недугов позволят предотвратить негативное воздействие на мочевой пузырь бактерии E.coli, живущей в кишечнике.
Из видео ниже можно узнать о симптоматике и лечении цистита:
КОНСУЛЬТАЦИЯ УРОЛОГА В ЕКАТЕРИНБУРГЕ Опытный врач. Возможен прием в субботу и воскресенье. Стоимость от 900 р. Клиника Потенциал Здоровья , г. Екатеринбург, ул. Техническая 14/2 (рядом рынок Таганский ряд ), тел. (343) 223-02-02, 366-20-10 Спросить у врача on-line бесплатно
Кишечная палочка (Escherichia coli, или E. coli) относится к микроорганизмам, так или иначе присутствующим в организме человека. Она участвует в пищеварении, способствует подавлению некоторых бактерий, помогает создать здоровую миклофлору. Однако место кишечной палочки – в кишечнике, и если она появляется в другой среде, то может стать причиной различных заболеваний. Именно поэтому, если обнаружена в посеве мочи Escherichia coli, а взятый через неделю анализ подтвердил результат, то необходимо внимательно обследовать органы мочевыделительной системы.
Выявление кишечной палочки не обязательно говорит о проблеме, особенно если нет иных симптомов. Возможно, речь идет просто о «грязно» собранном анализе, без соблюдения правил гигиены, в результате чего микроорганизмы и попали в образцы. Но вот присутствие Escherichia coli hemolitica в моче должно стать поводом для тревоги – ведь в норме данный штамм в кишечнике должен отсутствовать.
Если бактериальный посев мочи выявил кишечную палочку, это повод тщательно обследовать пациента на предмет инфекций мочевыводящих путей. Могут быть выявлены такие заболевания, как уретрит, цистит, пиелонефрит и даже хронический простатит. С появлением E. Coli в моче связаны до 80% инфекций органов мочевыделения, восходящим путем достигающих почки или мочевого пузыря.
Лечение кишечной палочки в моче включает в себя различные мероприятия:
Антибиотики при цистите показаны лишь в том случае, если воспаление слизистой оболочки мочевого пузыря имеет бактериальную природу. В любых других случаях их назначают для профилактики возможной бактериальной инфекции или не назначают вовсе.
При выборе антибиотиков при воспалении мочевого пузыря следует учитывать следующие факты:
- Уропатогенные микроорганизмы обладают высокой чувствительностью к антибактериальным средствам;
- Уропатогенные микроорганизмы имеют низкую антибиотикорезистентность (устойчивость к их действию);
- В моче создаются высокие концентрации активных веществ, то есть, период полувыведения антибиотика против цистита будет длительным;
- Антибиотики для лечения воспаления мочевого пузыря вводятся перорально (через рот);
- У этих препаратов отмечен высокий профиль безопасности, то есть, риск возникновения нежелательных реакций сводиться к минимуму;
- Соотношение цена/качество оптимально.
В настоящее время, ввиду длительного использования тех или иных групп препаратов, бактериальные клетки научились противодействовать губительным эффектам антибактериальных средств. Из-за развития такой устойчивости, снизилось терапевтическое действие некоторых групп антибиотиков для лечения цистита. К таким лекарственным средствам относят:
- Ампициллин. Примерно в 30 % случаев циститов, вызванных кишечной палочкой (одним из самых распространенных возбудителей воспаления слизистой оболочки мочевого пузыря) отмечается устойчивость к действию этого вещества. Кроме того, у него очень короткий период полувыведения, что делает неудобным прием, а, следовательно, и невозможность создания высокой концентрации активного компонента в моче;
- Ко-тримоксазол (Бисептол). По данным разных авторов, устойчивость кишечной палочки к этому средству достигает от 18 до 65%. Ко-тримоксазол обладает также тяжелыми нежелательными реакциями;
- Цефалоспорины I поколения (Цефалоридин, Цефрадин, Цефазолин. Цефадроксил, Цефалексин и другие) обладают узким спектром действия и невысоким уровнем активности в отношении грамотрицательных микроорганизмов;
- Нефторированные хинолоны. Эта группа антибактериальных средств уступает фторированным хинолонам по спектру действия, кроме того, некоторые антибиотики этого ряда имеют короткий период полувыведения и не создают высоких концентраций действующего вещества в тканях. Они также обладают способностью часто вызывать нежелательные реакции со стороны органов желудочно-кишечного тракта, центральной нервной системы и негативно воздействуют на кровь (вызывают гематолитические реакции);
- Нитрофураны (Фурагин. Фурадонин). Применяются они главным образом для длительной профилактики. Нитрофураны часто вызывают негативные побочные реакции.
Длительность приема антибактериальных средств при остром цистите составляет обычно 3 или 7 дней, что зависит от наличия факторов риска. Если они присутствуют, то продолжительность лечения, соответственно, увеличивается. К факторам риска относят:
- Возраст более 65 лет;
- Продолжительность заболевания более 7 суток;
- Рецидив цистита;
- Сахарный диабет;
- Беременность;
- Цистит у представителей мужского пола;
- Использование спермицидов и диафрагм в качестве средств контрацепции.
Преимуществами короткого трехдневного курса лечения цистита антибактериальными препаратами являются:
- Высокая степень комплаентности (приверженности пациента) к лечению;
- Меньшие материальные затраты на лекарства;
- Низкая частота возникновения нежелательных побочных реакций;
- Снижение вероятности развития устойчивых микроорганизмов.
Основные группы препаратов, применяемые для лечения циститов:
- Средства первого ряда – фторхинолоны для приема внутрь. Левофлоксацин назначают пить по 250 мг 1 раз в сутки, Норфлоксацин назначают по 400 мг 2 раза в сутки.
Преимуществом фторхинолонов является:
- Широкий спектр их противомикробного действия (в отношении грамположительной и грамотрицательной флоры);
- Высокая бактерицидная активность (способность уничтожать бактерии);
- Медленное развитие устойчивости;
- Выраженное последействие;
- Высокая биодоступность;
- Длительный период полувыведения (удобный режим дозирования – одна или две таблетки в сутки);
- Высокая способность к проникновению в разные ткани (почки, предстательную железу, мочевой пузырь).
- Альтернативные средства для лечения острого цистита:
- Амоксициллин/Клавуланат по 375 мг три раза в сутки;
- Нитрофурантоин по 100 мг три раза в сутки;
- Фосфомицин три грамма однократно.
Для лечения циститов у беременных и кормящих женщин, а также у подростков средствами первого ряда являются цефалоспорины второго и третьего поколений:
- Цефиксим по 400 мг один раз в сутки;
- Цефуроксим по 250 мг два раза в сутки;
- Амоксициллин/Клавуланат по 375 мг три раза в сутки.
Альтернативными средствами служат:
- Нитрофурантоин (Фурадонин) по 100 мг три раза в сутки;
- Фосфомицин три грамма однократно.
Этой группе пациентов противопоказаны Фторхинолоны и Ко-тримоксазол .
Для профилактической противомикробной терапии циститов препаратами выбора являются Фторхинолоны и Нитрофураны. Прием медикаментов показан:
- Однократно после полового сношения в случае, если имеют место рецидивы после коитуса;
- В случае обострений хронического цистита дважды за полгода или трижды за год (прием низких доз антибактериальных средств длительное время);
При редких рецидивах цистита (допускается самостоятельный прием препарата при явлениях дизурии (нарушении мочеиспускания)).
Escherichiacoli или кишечная палочка является грамотрицательной бактерией, которая может поражать организм, вызывая при этом различные заболевания кишечного тракта, мочевой системы и половых путей. Палочка может присутствовать на кожных покровах и слизистой человека как вариант нормы .
Среди основных симптомов поражения мочеполовых путей кишечной палочкой называются следующие :
- проявление воспалительных процессов, наиболее часто появляются цистит и пиелонефрит;
- дополнительно происходит расстройство кишечника;
- время от времени появляются ноющие или тянущие боли в животе;
- проблемы с мочеиспусканием;
- зуд внутри влагалища, мочеиспускательного канала или уретры.
В большинстве случаев бактериурия протекает бессимптомно. Именно поэтому, если у вас есть подозрения на патогенное распространение кишечной палочки, стоит сдать анализ мочи посредством катетаризации .
Для определения количества и опасности кишечной палочки в урине используется следующая шкала :
- если показатель меньше 10 в 3 степени –норма ;
- если показатель равен 10 в 3 степени – наличие инфекций и возможное последующее развитие цистита или уретрита;
- при показателе 10 в 4 степени #8211; возможноналичие инфекций и пиелонефрита;
- при результате 10 в 5 степени может быть диагностирована бактериурия в скрытой бессимптомной форе .
Анализ на кишечную палочку в обязательном порядке соотносится с общим, только после этого можно трактовать его значения и назначать лечение.
Кишечная палочка в моче у взрослого может спровоцировать ряд серьезных заболеваний. По проведенным исследованиям, 80% больных простатитом получили его в результате патогенного роста грамотрицательных бактерий. У женщин распространение кишечной палочки может вызвать не только цистит и уретрит, но также стать причиной воспаления слизистой влагалища и дисбактериоза.
Иногда распространение бактерий становится настолько серьезным, что вызывает эндометриоз. Этот процесс сопровождается сильными болями и проблемами с зачатиями малыша. Постепенно поднимаясь вверх, бактерии провоцируют воспаление яичников и яичек, что иногда требует даже оперативного вмешательства .
Во время вынашивания малыша бактерии коли опасны не только для матери, но и для малыша, так как они могут передаться ему во время родов. Как и в любой другой момент, во время беременности кишечная палочка может спровоцировать дисбактериоз влагалища. воспаление слизистой, цистит, воспаление почек и мочеточников.
Опасность таких процессов не только в их воздействии на плод, но и в тех лекарственных препаратах, требующихся для устранения болезней. Чтобы уберечь себя от заражения, обязательно каждый день меняйте белье, подмывайтесь чистой водой в конце дня, мойте фрукты и овощи. Придя с улицы, обязательно используйте антибактериальный гель или просто вымойте руки с мылом.
Ребенок заражается кишечной палочкой из-за плохой гигиены или употребления невымытых фруктов и овощей. Чаще всего в мочу бактерии попадают с каловых масс, следы которых могли остаться на половых органах.
В большинстве случаев заражение проходит бессимптомно и не вызывает проблем. Но иногда у детей начинает развиваться цистит и уретрит. которые проявляются дополнительно резями в животе и при мочеиспускании.
При отсутствии лечения инфекция поднимается вверх и поражает почки, что может спровоцировать пиелонефрит и гломерулонефрит .
Как и у детей, у грудничков кишечная палочка появляется из анального отверстия или во время прохождения через родовые пути матери. Чтобы избежать осложнений после родов, стоит обязательно воспользоваться уросептиками до начала родовой деятельности. Стоит также правильно подмывать малыша.
При чрезмерном распространении эшерихий у грудничков может возникнуть воспалительный процесс в мочеполовой системе и почках. Это может привести к развитию хронического пиелонефрита и воспалению слизистой половых органов .
В тех случаях, когда появление эшерихии коли в урине не спровоцировало развития инфекций и воспалительных процессов, не проводится какого-то специального лечения. Врачи просто рекомендуют придерживаться правильного питания и пить большое количество воды и морсов, употреблять кисломолочные продукты .
Обязательно налаживается личная гигиена, исключается анальный половой акт. Наиболее часто для устранения эшерихии выбираются аминогликозиды, фторхинолы, бактериофаги и амоксициллиновая группа лекарственных средств.
Беременные и больные. ждущие операции и имеющие воспалительные процессы в мочеполовой системе, проходят небольшой курс терапии, включающий в себя антибиотики, уросептики и мочегонные препараты. Все это можно комбинировать с народной медициной.
Принимать вещество следует в течение 30 дней перед основными приемами пищи. Все необходимо принимать 1,5 г мумие. разделенных на три приема. Запивается вещество стаканом чистой воды. Если проглотить порошок сложно, его можно развести в жидкости или приобрести таблетированную форму вещества. Через месяц использования обязательно делается пауза .
В равных количествах смешать донник лекарственный с цветками мать-и-мачехи, а также золототысячника. Травяную смесь разделить на несколько порций по столовой ложке и каждую порцию готовить отдельно по необходимости. Для этого ее заливают 250 мл кипятка и варят еще 10-15 минут. Сразу с огня процедить отвар и пить его по 5-6 раз в течение суток по несколько глотков. Одна столовая ложка растительной смеси – суточная доза. Курс лечения 15-30 дней.
Столовую ложку измельченного растения необходимо залить стаканом теплой кипяченой воды. Емкость с травой ставится на водяную баню, где отвар варят в течение 15-20 минут. После этого процедите жмых через марлю и принимайте полученную жидкость три раза в сутки. Череда оказывает быстрый противовоспалительный и антибактериальный эффект. Курс терапии – две недели.
При выявлении кишечной палочки в моче стоит попросить дополнительного исследования органов малого таза и мочеполовых путей. Это позволит исключить возможные серьезные заболевания, вызывающие сильные осложнения и воспаления.
О своем здоровье человек начинает думать только тогда, когда оно начинает напоминать о себе различными заболеваниями. Цистит — одно из инфекционных заболеваний, известное и мужчинам, и женщинам. У мужчин это заболевание крайне редкое, у женщин, наоборот, одно из распространенных. При цистите воспаляется слизистая оболочка и ткани мочевого пузыря.
Названий болезни два: цистит или воспаление слизистой оболочки мочевого пузыря. Возникают они при появлении в организме вредоносных бактерий.
Цистит, как воспалительный процесс, специалисты относят к одной сфере медицины — урологической. Причин болезни много, но есть наиболее распространенные и редкие. Самая частая причина — переохлаждение организма. Оно приводит к снижению иммунитета, быстрому размножению бактерий. Причин, где описаны варианты передачи инфекции половым путем от партнера к партнеру, нет.
Возбудители болезни – вредоносные бактерии, проникающие в мочеполовые системы:
- Кишечная палочка.
- Хламидии.
- Стрептококки.
- Уреаплазменные микробы.
- Стафилококки.
Вирусы и бактерии попадают от внешних болезненных источников, от пораженных органов. Реже, но данные случаи зафиксированы медицинской статистикой, виновником цистита становится инфекция, полученная при половых связях.
- Частый поход в туалет с позывами к мочеиспусканию.
- Острые боли при мочеиспускании, похожие на рези.
- Ярко-желтый цвет мочи.
- Кровь при мочеиспускании.
Бактерии обычно попадают в человеческий организм самыми различными путями. Это либо несоблюдение личной гигиены, частое ношений «стринг», неправильное питание, а также вредная привычка терпеть тягу в туалет.
Следуя из названия данного вируса, можно сделать вывод, что кишечная палочка поражает кишечник человека. Именно она отвечает за нормальную микрофлору кишечника, участвует в процессе переваривания пищи, вырабатывает витамин K.
Палочка препятствует развитию различных бактерий, вредных для организма человека. Бактерия постоянно находится в кишечной флоре, она безвредна и приносит определенную пользу. Кишечная палочка задерживает размножение вредных микроорганизмов, синтезирует витамины.
Однако, очень плохо, если при сдаче анализов она находится в моче человека. Попадая в мочевую среду, кишечная бактерия приводит к воспалению. Она опасна еще и тем, что не выводится с мочой. Бактерия продвигается вглубь организма, отрицательно действует на иммунитет человека. Больной становится открытым к опасным недугам. К кишечной палочке присоединяются другие микробы и возбудители инфекции, тогда провоцируется целый спектр заболеваний, требующий срочного лечения.
Если человек здоров, его внутренние органы в норме, кишечная палочка может не задержаться за слизистую мочевого пузыря. Но при каких-то отклонениях начинается ее негативное действие, заканчивающееся воспалением, бактериальным циститом.
Риск получить инфекцию наиболее высок перед началом месячных или сразу после них, при смене партнера, при ведении беспорядочной половой жизни, из-за отказа от применения барьерной контрацепции.
Этот вид имеет различные пути заражения:
- Гематогенный. Патогенные микроорганизмы попадают в кровь в результате порезов, переливания, то есть напрямую в кровь человека.
- Контактный. Несоблюдение мер санитарии, использование грязных медицинских приборов.
- Нисходящий. Инфекция опускается в мочевой пузырь из других органов и закрепляется в слизистой оболочке мочевого пузыря.
- Восходящий. Вирусы попадают в уретру через инфицированные предметы, вещи.
- Лимфогенный. Инфекция проходит через лимфу.
Такой вид болезни имеет еще одно название – цистит медового месяца. Болезнь возникает в период начала сексуальных отношений. Это объясняется перестройкой в системах организма женщины, особенно гормональной. Иммунная активность в это время снижается. Нарушение девственной плевы подвергает ткани, расположенные вокруг нее, раздражению от свернувшихся белков крови. Раздражение активизирует возникновение цистита.
Возможно диагностирование цистита как осложнение другого заболевания.
Прежде чем начать излечение, следует убедиться в точности результатов анализа, так как бывают случаи, когда пациент сдает анализ мочи неправильно, отсюда появляется неправильный диагноз. Особую опасность бактерия представляет для беременных, маленьких детей, а также пациентов, которым предстоит операция на органах таза.
- С помощью кисломолочных продуктов. Кисломолочные продукты помогут больному «успокоить» кишечную палочку. Нужно употреблять простоквашу, ряженку, кефир, сыворотку и другие продукты. Действие молочной кислоты губительно для бактерии. Готовится специальная смесь – творожная сыворотка. Кефир выстаивается на водяной бане, разделяется на части: творог и сыворотка, которая обладает эффективными лечебными свойствами.
- Лечение с помощью мумие. Великолепным средством для лечения кишечной палочки является мумие. Его необходимо принимать 3 раза желательно перед едой. Порция не должна превышать 0,5 грамма. Лечение проходит длительный период – до одного месяца, после чего организму необходимо отдохнуть 5 дней, а затем продолжить курс. С мумие можно проводить спринцевание половых органов. Однако такой способ подходит только для взрослых больных. Для изготовления раствора необходимо растворить в стакане с водой 1 грамм мумие. Курс лечения длится до месяца, потом организму нужен пятидневный отдых. Если симптомы еще остаются, то курс лечения следует повторить. При приеме этих составов рекомендуется внимательно следить за самочувствием.
- Лечение с помощью травяного настоя. Настой из лекарственных трав помогает лечить кишечную палочку. Он подходит для детей. Для его изготовления нужно репешок, зверобой, аптечная ромашка и лист подорожника. Все перечисленные выше ингредиенты необходимо смешать. Отношение составных элементов: 1:1:2:2:2 и залить все 500 миллилитрами горячей воды. После чего дать раствору настояться 30 минут и добавлять в чай.
- С помощью лапчатки гусиной. Такое растение обладает рядом полезных свойств необходимых при лечении кишечной палочки. Для изготовления настоя из такого растения берут одну столовую ложку сухой лапчатки гусиной, залить ее стаканом теплого кипятка. После чего жидкость необходимо варить около четверти часа на медленном огне. Полученный настой нужно подержать сутки, после чего его необходимо процедить. Когда будут выполнены все вышеперечисленные действия, его можно употреблять как лекарство. Отвар нужно разделить на три равные части и разделить прием на целый день.
- Лечение топинамбуром, другое название растения — земляная груша. Для получения лекарственного настоя берется 300 граммов плодов, 250 граммов молока, 250 граммов воды. Потребуется ложка муки и сливочного масла. Топинамбур нарезается кубиками и опускается в смесь воды с молоком. Когда плод станет мягким, жидкость сливается, добавляется мука и масло. Состав варится до получения густой массы, напоминающей соус. Им заливают топинамбур, блюдо станет лекарственным и поможет устранить болезненные симптомы.
ВАЖНО ЗНАТЬ! Единственное средство от ЦИСТИТА и его профилактики, рекомендованное нашими подписчицами! Читать далее.
В человеческом организме кишечная палочка играет очень важную роль, участвуя в процессе переваривания пищи. Но эта полезная функция бактерии. Есть и зловредная: кишечная палочка, найденная в моче, опасна тем, что способна негативно повлиять на иммунитет и способствовать развитию достаточно тяжелых заболеваний, таких как гонорея, уретрит, хламидиоз. Попав в мочевыделительный канал, кишечная палочка приживается на стенках мочевого пузыря. Вывести ее с потоком мочи невозможно. Для этой цели потребуется лечение специальными медикаментами. Особенно заражению мочевыводящих путей кишечной палочкой подвержены дети из-за слабого иммунитета и женщины из-за особенностей физиологического строения мочеполовых органов.
Если при обследовании у пациента выявили в урине кишечную палочку, это еще не повод для паники. Возможно, он не по правилам собрал материал для анализа или использовал нестерильную баночку.
У совершенно здоровых людей мочевыводящие каналы стерильны, за исключением конечного участка. Но кишечная палочка, а также другие уропатогенные микробы способны переселиться из желудочно-кишечного тракта в мочеполовую систему из-за несоблюдения правил личной гигиены, беспорядочных половых связей, занятий специфическими сексуальными практиками. Инфицирование мочевыводящих путей до поры до времени может протекать безболезненно без каких-либо симптомов. Если у заболевшего появились озноб, тошнота, рвота, лихорадка, боли в пояснице, затрудненное мочеиспускание, необходимо немедленное лечение. Иначе болезнь может спровоцировать пиелонефрит или цистит в острой форме.
Через кровь кишечная палочка распространяется реже, чем восходящим путем. По кровяному руслу бактерии распространяются при инфекционно-воспалительных заболеваниях, протекающих с попаданием бактерий в кровь.
Если беспокоит цистит, в народной медицине рекомендуют проводить лечение с использованием мумие, которое продается в каждой аптеке. Принимать только перед употреблением пищи по полграмма три раза в день на протяжении месяца. После столь длительного курса лечение с мумие нужно приостановить на недельный срок. При необходимости после перерыва курс можно повторить.
Хороший терапевтический эффект у взрослых людей дает спринцевание с мумие. Для этого один грамм вещества развести в 250 граммах воды. Через полчаса больному станет намного легче. Спринцеваться нужно полмесяца, потом сделать перерыв на неделю и повторить курс — не более трех раз, в зависимости от состояния.
Другой метод народной медицины советуют побороть кишечную палочку при помощи кисломолочных продуктов. Особенно эффективно действуют против бактерии сыворотка и простокваша. Но не стоит пренебрегать также и травами. Хорошо сочетается лечение против кишечной палочки с приемом отвара гусиной лапчатки. Столовую ложку сырья нужно залить стаканом кипятка и на маленьком огне варить в течении получаса. Дать настояться отвару в течение ночи, а на следующий день его можно принимать три раза в день. Полученную дозу нужно разделить на три равные части и выпить в течение дня.
Если вовремя не взяться за лечение, кишечная палочка начинает размножаться, тем самым вызывая воспалительные процессы в мочевом пузыре. Кишечная палочка способна спровоцировать такие болезни, как пиелонефрит, цистит и другие.
Особенно остро вопрос об уничтожении кишечной палочки в моче может стоять, если женщина вынашивает ребенка или пациент нуждается в оперативном вмешательстве на органах малого таза. Не стоит тратить время на самолечение, при плохом самочувствии нужно обращаться к урологу.
В данном случае лечение назначает врач. Могут быть прописаны специальные уросептики, антибиотики, витамины для усиления иммунитета, чтобы таким образом подавить воспалительный процесс и остановить развитие инфекции.
Излечение от кишечной палочки подразумевает также диетическое питание. Врач подбирает заболевшему индивидуальную систему питания, предусматривающую отказ от соли и вредных пищевых привычек. На протяжении болезни следует пить много чистой воды.
Некоторые тяжелые случаи требуют особого внимания и даже госпитализации в стационарном отделении больницы.
Несмотря на то что наличие кишечной палочки в мочевом канале — это уже тревожный знак, врачи в некоторых случаях могут не назначать лечение какими либо препаратами, надеясь на сильный иммунитет пациента.
- Невероятно… Можно вылечить хронический цистит навсегда!
- Это раз.
- Без приема антибиотиков!
- Это два.
- За неделю!
- Это три.
Перейдите по ссылке и узнайте как это делают наши подписчицы!
Исходя из названия данного микроорганизма, можно понять, что кишечная палочка обитаем в кишечнике человека. И должна обитать только там. Она отвечает за нормальную микрофлору нашего кишечника и принимает непосредственное участие в процессе переваривания пищи и выработке витамина К, препятствует размножению вредных для человека бактерий.
Однако иногда соответствующие анализы выявляют наличие кишечной палочки в моче человека. Это говорит о том, что микроорганизм обитает в мочевых путях, что является тревожным звоночком. От данного недуга гораздо чаще страдают дети и представительницы прекрасного пола. У детей такая склонность к развитию недуга связана со слабым иммунитетом, а у женщин она обуславливается особым устройством органов выделения.
Следует сразу отметить, что люди очень часто неправильно собирают анализ мочи, в связи с чем происходят ошибки в результатах анализов.
Проникая в другую среду организма человека, кишечная палочка начинает вести себя совсем по-другому и может спровоцировать воспалительный процесс и как следствие — целый ряд достаточно серьезных заболеваний, таких как острые расстройства кишечника, пиелонефрит, цистит, уретрит, вульвовагинит. Вообще четыре из пяти случаев цистита у представительниц прекрасного пола вызваны именно кишечной палочкой.
Когда данный микроорганизм попадает в мочевыводящие пути, он не выходит наружу вместе с мочой, а наоборот проникает вглубь, прямо в мочевой пузырь, где и вызывает воспаление. Кроме того, при попадании в другую среду кишечная палочка негативно сказывается на работе иммунной системы человека, что делает его более уязвимым перед такими недугами как гонорея, хламидиоз, уретрит. Иногда к кишечной палочке присоединяются патогенные микробы вроде протея или стафилококка, и они вместе провоцируют различные опасные заболевания.
Приступая к лечению, следует, прежде всего, убедиться, что результаты анализа правильные. Ведь, как уже было сказано выше, велика вероятность ошибки из-за неправильного сбора мочи.
Особую опасность кишечная палочка в моче представляет для беременных женщин, а также для людей, которым предстоит операция органов малого таза. В последнем случае наличие каких-либо инфекций просто недопустимо, иначе оно может повлечь за собой кучу плачевных последствий.
Отличным средством для лечения данного недуга является мумие. Его можно принимать внутрь – трижды в день, порциями по 0.5 грамма перед приемами пищи. Курс лечения составляет один месяц, далее необходим пятидневный перерыв, после которого курс лечения рекомендуется повторить.
Кроме того, с помощью мумие можно проводить процедуру спринцеваний. Однако такая процедура подходит только взрослым. Для изготовления раствора для спринцевания необходимо растворить 1 грамм мумие в стакане воды. Курс лечения составляет две недели, после этого необходим пятидневный перерыв, далее лечение следует повторить еще 1-2 раза по самочувствию.
Утихомирить кишечную палочку Вам помогут кисломолочные продукты. Начните активно употреблять творожную сыворотку и простоквашу.
Существует народное средство против кишечной палочки на основе топинамбура, который по-другому называют земляной грушей. Вы можете изготовить его самостоятельно в домашних условиях по такому рецепту:
Подготовьте следующие ингредиенты:
- 300 граммов очищенного топинамбура
- 250 миллилитров молока
- 250 миллилитров кипяченой воды
- одну столовую ложку пшеничной муки
- две столовых ложки сливочного масла
Затем приступайте к изготовлению лекарственного препарата:
- смешайте кипяченую воду и молоко и поставьте полученную массу на плиту
- нарежьте земляную грушу кубиками небольшого размера, после чего бросьте эти кубики в кипящее молоко
- когда топинамбур станет мягким, перелейте молоко в другую емкость
- после этого добавьте в молоко пшеничную муку и сливочное масло, поставьте эту смесь на огонь
- варите смесь до тех пор, пока она не превратится в соус, то есть не загустеет
- в процессе готовки жидкость необходимо постоянно помешивать
- далее залейте полученным соусом топинамбур и посыпьте его зеленью
- такое блюдо поможет Вам справиться с Вашим недугом
Лекарственное растение лапчатка обладает рядом полезных в Вашем случае свойств – противовоспалительным и антибактериальным. Вы можете изготовить из нее лечебный отвар по такому рецепту:
- возьмите одну столовую ложку травы лапчатки
- залейте это сырье стаканом крутого кипятка и поставьте на огонь
- поварите массу в течение четверти часа
- после этого оставьте препарат на всю ночь настаиваться
- утром процедите лекарство
- выпейте весь полученный отвар в течение одного дня, разделив прием на три подхода
Из смеси различных лекарственных трав изготавливают настой, с помощью которого можно лечить от атаки кишечной палочки даже детей:
- возьмите репешок, зверобой, аптечную ромашку, подорожник и перечную мяту в отношении 1:1:2:2:2 соответственно
- хорошенько смешайте все эти растения
- одну столовую ложку полученной смеси залейте 500 миллилитрами крутого кипятка
- затем хорошенько укутайте емкость со средством и подождите около получаса, пока оно настоится
- полученное лекарство можно употреблять как чай
Напишите в комментариях о своём опыте в лечении заболеваний, помогите другим читателям сайта!Поделитесь материалом в соцсетях и помогите друзьям и близким!
При такой патологии, как цистит от кишечной палочки, лечение должно быть своевременным и продуктивным. Такому недугу подвержены представительницы женской половины, мужчины заболевают крайне редко. Кроме того, симптомы цистита очень неприятны и встречаются практически у половины женщин страны.
Цистит представляет собой бактериальный воспалительный процесс, развивающийся в мочевом пузыре у женщины. Именно кишечная палочка является основной причиной появления недуга. Иногда цистит может быть вызван другими инфекционными процессами.
Цистит от кишечной палочки начинает развитие в прямой кишке, откуда инфекция передается в канал для мочеиспускания, а далее – в отделы мочевого пузыря. Из-за особенностей анатомического строения обоих полов, такому заболеванию чаще подвержены женщины.
Канал мочеиспускания у них короче, чем мужской, что является основной причиной, по которой патология считается женской.
Подобный патологический процесс может начаться только после попадания микроорганизмов в мочевыделительную систему. Большая часть пациенток ошибочно предполагает, что болезнь можно заработать путем переохлаждения либо посидев на холодном покрытии.
Как говорилось ранее, кишечная палочка представляется основной причиной, вызвавший недуг. Как только микроорганизм попадает в орган мочевыделения, начинается разрушение слизистой, на которой образуются язвы. Язвенные новообразования травмируют оболочку, чем объясняется появление капель крови во время болезни. Если инфекция не была своевременно выявлена, не проводилось соответствующее медикаментозное лечение, тогда заболевание может перейти на соседние органы.
Симптоматика в большей части случаев одинакова:
- Инфекция сопровождается частыми и болезненными позывами к мочевыделению, во время которого женщина испытывает резь, в основном на стадии завершения.
- Пациентка может обнаружить небольшие кровяные выделения.
- Заболевшая женщина ходит в туалет несколько раз в течение часа, причем это не вызвано большим потреблением жидкостей.
Если на протяжении дня жидкости было выпито привычное количество, а позывы к мочеиспусканию случаются гораздо чаще, чем обычно, стоит задуматься о начальной стадии развития цистита.
Многие заболевшие предпочитают заниматься самолечением, не получив консультации специалиста. Это недопустимо, так как диагностировать патологию может только опытный доктор, ему известен основной микроорганизм, вызывающий заболевание. Только врач сможет назначить необходимые лечебные процедуры и лекарственные средства. Если же самостоятельное лечение было проведено неправильными способами, есть высокий риск развития осложнений, которые усугубляют клиническую симптоматику недуга.
Большая часть заболевших полагают, что облегчить симптоматическое развитие болезни можно с помощью прогревающих процедур, не подозревая, что такой метод усугубит процесс воспаления. Тепло является наиболее благоприятной средой для активности с последующим размножением микроорганизмов. Специалист же подберет подходящее лечение против микроорганизмов, которые вызывают цистит.
Медикаментозное лечение проводится в домашней среде, если у пациентки не наблюдается осложнений, то необходимости в госпитализации нет. При правильно организованных процедурах патология лечится быстро.
Для выздоровления необходимо применение антибиотиков и уросептиков. Потому что именно данные категории препаратов оказывают терапевтическое действие на мочевой пузырь.
В любом случае медикаментозный препарат используется только после разрешения врача. Для лечения используется Фосфомицин (Монурал) – самый эффективный препарат при заболевании. Такой порошковый препарат растворяется с помощью горячей воды. Одного пакетика хватает, чтобы устранить симптоматику и снизить болевой порог. Кроме того, лекарство уничтожает кишечную палочку, провоцирующую недуг.
Важным аспектом во время болезни считается соблюдение режима и диетического питания, потому что ряд продуктов увеличивает боль, раздражая слизистые оболочки мочевыделительных органов.
Медики не рекомендуют использовать в пищу цитрусы в период цистита.
Наибольшим негативным воздействием на женский организм обладают:
Кислота, содержащаяся в вышеперечисленных фруктах, раздражает слизистую, провоцируя резкую боль и увеличивая частоту позывов к мочевыделению.
Во время болезни следует уменьшить количество сладкого, так как такие продукты усиливают размножение болезнетворных организмов.
В таком случае не разрешается употребление спиртных напитков. Алкогольная продукция вызывает обезвоживание в организме, увеличивая концентрацию мочевых кислот. Такая урина провоцирует усиление болевых ощущений. Кроме того, алкоголь несовместим с антибиотическими препаратами.
Если женщина почувствовала первые симптомы недуга, ей следует отказать от острой, соленой продукции, и от блюд с большим количеством специй и прочих добавок. Жаренную и жирную пищу лучше исключить из рациона, чтобы не провоцировать слизистую оболочку. Кофе, чай и газированные напитки не рекомендованы к употреблению.
В рационе должны присутствовать легкие продукты, без вкусовых усилителей и специй. Следует употреблять вареные овощи, крупы, бульон на курином мясе. Врачи настоятельно советуют пить сок из ягод клюквы и морсы. Ягода не позволяет распространиться кишечной палочке в организме, исключая ее закрепление на стенке мочевого пузыря. Такой напиток следует употреблять в момент лечения и в качестве профилактического средства.
Своевременное медикаментозное лечение поможет справиться с недугом в течение одного дня, не прибегая к госпитализации.
При такой патологии, как цистит от кишечной палочки, лечение должно быть своевременным и продуктивным. Такому недугу подвержены представительницы женской половины, мужчины заболевают крайне редко. Кроме того, симптомы цистита очень неприятны и встречаются практически у половины женщин страны.
Цистит представляет собой бактериальный воспалительный процесс, развивающийся в мочевом пузыре у женщины. Именно кишечная палочка является основной причиной появления недуга. Иногда цистит может быть вызван другими инфекционными процессами.
Цистит от кишечной палочки начинает развитие в прямой кишке, откуда инфекция передается в канал для мочеиспускания, а далее – в отделы мочевого пузыря. Из-за особенностей анатомического строения обоих полов, такому заболеванию чаще подвержены женщины.
Канал мочеиспускания у них короче, чем мужской, что является основной причиной, по которой патология считается женской.
Подобный патологический процесс может начаться только после попадания микроорганизмов в мочевыделительную систему. Большая часть пациенток ошибочно предполагает, что болезнь можно заработать путем переохлаждения либо посидев на холодном покрытии.
Как говорилось ранее, кишечная палочка представляется основной причиной, вызвавший недуг. Как только микроорганизм попадает в орган мочевыделения, начинается разрушение слизистой, на которой образуются язвы. Язвенные новообразования травмируют оболочку, чем объясняется появление капель крови во время болезни. Если инфекция не была своевременно выявлена, не проводилось соответствующее медикаментозное лечение, тогда заболевание может перейти на соседние органы.
Симптоматика в большей части случаев одинакова:
- Инфекция сопровождается частыми и болезненными позывами к мочевыделению, во время которого женщина испытывает резь, в основном на стадии завершения.
- Пациентка может обнаружить небольшие кровяные выделения.
- Заболевшая женщина ходит в туалет несколько раз в течение часа, причем это не вызвано большим потреблением жидкостей.
Если на протяжении дня жидкости было выпито привычное количество, а позывы к мочеиспусканию случаются гораздо чаще, чем обычно, стоит задуматься о начальной стадии развития цистита.
Многие заболевшие предпочитают заниматься самолечением, не получив консультации специалиста. Это недопустимо, так как диагностировать патологию может только опытный доктор, ему известен основной микроорганизм, вызывающий заболевание. Только врач сможет назначить необходимые лечебные процедуры и лекарственные средства. Если же самостоятельное лечение было проведено неправильными способами, есть высокий риск развития осложнений, которые усугубляют клиническую симптоматику недуга.
Большая часть заболевших полагают, что облегчить симптоматическое развитие болезни можно с помощью прогревающих процедур, не подозревая, что такой метод усугубит процесс воспаления. Тепло является наиболее благоприятной средой для активности с последующим размножением микроорганизмов. Специалист же подберет подходящее лечение против микроорганизмов, которые вызывают цистит.
Медикаментозное лечение проводится в домашней среде, если у пациентки не наблюдается осложнений, то необходимости в госпитализации нет. При правильно организованных процедурах патология лечится быстро.
В любом случае медикаментозный препарат используется только после разрешения врача. Для лечения используется Фосфомицин (Монурал) – самый эффективный препарат при заболевании. Такой порошковый препарат растворяется с помощью горячей воды. Одного пакетика хватает, чтобы устранить симптоматику и снизить болевой порог. Кроме того, лекарство уничтожает кишечную палочку, провоцирующую недуг.
Важным аспектом во время болезни считается соблюдение режима и диетического питания, потому что ряд продуктов увеличивает боль, раздражая слизистые оболочки мочевыделительных органов.
Медики не рекомендуют использовать в пищу цитрусы в период цистита.
Наибольшим негативным воздействием на женский организм обладают:
Кислота, содержащаяся в вышеперечисленных фруктах, раздражает слизистую, провоцируя резкую боль и увеличивая частоту позывов к мочевыделению.
В таком случае не разрешается употребление спиртных напитков. Алкогольная продукция вызывает обезвоживание в организме, увеличивая концентрацию мочевых кислот. Такая урина провоцирует усиление болевых ощущений. Кроме того, алкоголь несовместим с антибиотическими препаратами.
Если женщина почувствовала первые симптомы недуга, ей следует отказать от острой, соленой продукции, и от блюд с большим количеством специй и прочих добавок. Жаренную и жирную пищу лучше исключить из рациона, чтобы не провоцировать слизистую оболочку. Кофе, чай и газированные напитки не рекомендованы к употреблению.
В рационе должны присутствовать легкие продукты, без вкусовых усилителей и специй. Следует употреблять вареные овощи, крупы, бульон на курином мясе. Врачи настоятельно советуют пить сок из ягод клюквы и морсы. Ягода не позволяет распространиться кишечной палочке в организме, исключая ее закрепление на стенке мочевого пузыря. Такой напиток следует употреблять в момент лечения и в качестве профилактического средства.
Своевременное медикаментозное лечение поможет справиться с недугом в течение одного дня, не прибегая к госпитализации.
источник