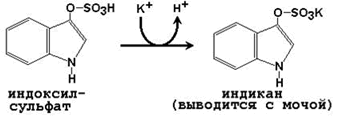
Индикан представляет собой калиевую или натриевую соль индоксил серной кислоты, образующейся в печени при обезвреживании индола. Индол, в свою очередь, образуется в кишечнике из триптофана при гниении белков.
В моче здорового человека индикан содержится в незначительных количествах и обычными лабораторными тестами не определяется.
Принцип метода . В результате гидролиза эфирной связи сильной кислотой индикан превращается в индоксил, который, окисляясь хлоридом железа (III), превращается в синее индиго.
Реактивы . 1 ) ацетат свинца [Pb(СН3СОО)2 × ЗН2O], 100 г/л раствора; 2) концентрированная соляная кислота с относительной плотностью 1,19; 3) хлорид железа (FeCl3 × 6Н2O); 4) реактив Обермейера: 0,4 г FeCl3 × 6Н2O растворяют в 100 мл концентрированной соляной кислоты; 5) хлороформ; 6) тиосульфат натрия (Na2S2O3 × 5Н2O), 200 г/л раствора.
Ход определения . В пробирку вносят 4 мл мочи, прибавляют 0,4 мл раствора ацетата свинца для осаждения желчных пигментов, солей и других веществ, мешающих реакции. Фильтруют. 1–2 мл фильтрата смешивают с равным объемом реактива Обермейера и через 5 мин добавляют 0,5–1 мл хлороформа, пробирку закрывают пробкой и осторожно перемешивают содержимое, неоднократно переворачивая пробирку. Если слой хлороформа окрашивается в синий или красный цвет, его отсасывают и добавляют к нему 2–3 капли раствора тиосульфата натрия.
Оценка результатов . После добавления раствора тиосульфата натрия окраска не исчезает — проба положительна.
Принцип метода . В результате гидролиза эфирной связи сильной неорганической кислотой индикан превращается в индоксил, который, окисляясь перманганатом калия, превращается в синее индиго.
Реактивы : 1) 2% раствор перманганата калия (КMnO4): 2 г перманганата растворяют в 98 мл дистиллированной воды; 2) концентрированная соляная кислота; 3) хлороформ (СНСl3); 4) тиосульфат натрия (Na2S2O3 × 5Н2O) кристаллический.
Ход определения . В химическую пробирку наливают 5–6 мл освобожденной от белка профильтрованной мочи, прибавляют равный объем концентрированной соляной кислоты и 2–3 мл хлороформа. К содержимому пробирки по каплям (!) добавляют 2% раствор перманганата калия (избыток перманганата приводит к окислению индиго в изатин желтого цвета). Пробирку закрывают пробкой и осторожно смешивают содержимое путем многократного (15–20 раз) ее переворачивания. При энергичном встряхивании может образоваться стойкая эмульсия, препятствующая разделению жидкости на слои. Пробирку устанавливают в штатив и через несколько минут учитывают реакцию по окраске слоя хлороформа, находящегося на дне.
Оценка результатов . При наличии индикана в моче хлороформ окрашивается в фиолетовый или синий цвет. При недостаточном добавлении перманганата калия (слабое окисление), приеме больными препаратов йода слой хлороформа окрашивается в розово-красные оттенки. Дифференцируют окраску, обусловленную приемом лекарственных средств, с помощью тиосульфатной пробы: при добавлении к пробе кристаллов тиосульфата натрия розовато-красный оттенок исчезает, окраска, зависящая от индиго, остается.
В некоторых случаях и у здоровых лиц хлороформ может окраситься в бледно-голубой цвет, что также принимают за норму.
Клиническое значение . Индикан в моче обнаруживается при непроходимости кишечника, спастических колитах, перитоните, когда создаются условия для усиления гнилостных процессов в кишечнике, а также при усиленном распаде белков в организме.
источник
Что такое цистин и индикан?
Цистин и индикан — это вещества, которые образуются в организме в процессе распада незаменимых аминокислот. Индикан — продукт разложения триптофана, а цистин — цистеина. В норме они содержатся в моче в таких малых количествах, что при ее обычном исследовании не определяются. Поэтому считается, что в моче здорового человека эти вещества отсутствуют.
В каких случаях проводят исследование мочи на цистин и индикан?
К появлению в моче цистина приводит нарушение его всасывания в кишечнике и обратного всасывания в канальцах почек. В большом количестве выделяясь с мочой, он вызывает образование камней в почках. Исследование мочи на это вещество назначают больным с частыми почечными коликами, особенно, если это лица молодого возраста (10–30 лет).
Индикан – показатель усиленного «гниения» белков в кишечнике. Врач может назначить анализ мочи на индикан при болях в животе, стойких нарушениях стула в виде запоров или поносов, задержке газов, вздутии живота, многократной рвоте.
Где можно сдать анализы на цистин и индикан?
Содержание цистина и индикана в моче определяют с помощью специальных чувствительных лабораторных методов. Анализы на эти вещества делают в лабораториях крупных больниц, больниц скорой помощи и в некоторых платных лабораториях.
Как собрать мочу на анализ?
Перед сдачей анализа нужно ограничить употребление минеральной воды, ярко окрашенных продуктов, сладостей. Для исследования собирают утреннюю порцию мочи. Чтобы исключить попадание в пробу выделений из мочеиспускательного канала и наружных половых органов, сначала нужно выпустить немного мочи в унитаз, а затем собрать ее необходимое количество (примерно 50 мл) в стерильную емкость с закручивающейся крышкой. Чтобы на результат анализа не повлияли факторы внешней среды, материал следует принести в лабораторию в течение двух часов после сбора.
О чем говорит обнаружение в моче цистина и индикана?
Обнаружение при микроскопии мочи шестиугольных кристаллов желто-коричневого цвета подтверждает высокое содержание в ней цистина (цистинурию). Цистинурия может быть наследственной и приобретенной. Клинически проявляется образованием камней в мочевыводящих путях.
При значительном избытке индикана моча приобретает зеленый или синий цвет, который можно заметить визуально. Лабораторные методы определения этого вещества основаны на том, что химический реактив, добавленный к моче, в присутствии индикана меняет свою окраску. Положительная реакция на индикан подтверждает индиканурию. Она может встречаться в норме при употреблении большого количества белковой пищи. Патологическое выделение индикана наблюдается при усиленном гниении белковых веществ в кишечнике, причинами которого могут быть колит, опухоль, абсцесс кишечника, перитонит, длительные запоры и пр. Положительная проба на индикан – один из ранних симптомов непроходимости кишечника. При закупорке тонкого кишечника индикан обнаруживают в моче в первые же дни, а при непроходимости толстого кишечника – на 3–4 день. Увеличение концентрации индикана в моче также отмечается при подагре, сахарном диабете, гангрене, ограниченных гнойниках, анемии Аддисона-Бирмера, нарушении работы печени и почек.
Информация размещена на сайте только для ознакомления. Обязательно необходима консультация со специалистом.
Если вы нашли ошибку в тексте, некорректный отзыв или неправильную информацию в описании, то просим вас сообщать об этом администратору сайта.
Отзывы размещенные на данном сайте являются личным мнением лиц их написавших. Не занимайтесь самолечением!
источник
ИНДИКАН — общее название некоторых производных индоксила (бета-оксииндола), образующихся в животных и растительных организмах; содержание индикана в сыворотке крови и моче служит вспомогательным клин.-биохим, тестом при ряде заболеваний.
Различают так наз. «животный» индикан, обнаруживаемый в крови и моче животных и человека, который представляет собой калиевую или натриевую соль индоксилсерной или индоксилглюкуроновой к-ты (см. Индол), и «растительный» индикан, встречающийся в индигоносных растениях (горец красильный, олеандр красильный и др.) и являющийся глюкозидом индоксила. Растительный И. используется как исходный продукт для получения индиго.
Строение И. было установлено А. Байером в 1905 г. «Животный» И. представляет собой бесцветные кристаллы, отличающиеся горьким вкусом, легко растворимые в воде. Все виды И. при кислотном или ферментативном гидролизе дают индоксил:
«Животный» И. образуется в печени человека и животных в процессе обезвреживания индоксила, поступающего с кровью воротной вены и являющегося продуктом жизнедеятельности микрофлоры кишечника. Гидроксильная группа индоксила этерифицируется серной или глюкуроновой к-той. Образующийся в печени И. поступает в кровь и выводится с мочой. В норме в сыворотке крови содержится 0,02— 0,08 мг% И., с мочой в сутки у здорового человека выделяется от 5 до 20 мг И.
Количество И. в сыворотке крови повышено при почечной недостаточности, уремии, нарушении деятельности жел.-киш. тракта. Гипериндиканемия (см. Индиканемия) выражена при хрон, уремии более ярко, чем при острой уремии, и может сопровождаться накоплением И. также и в цереброспинальной жидкости. При нарушении функции жел.-киш. тракта содержание И. повышается не только в крови, но и в моче (см. Индиканурия). В. X. Василенко (1927) приводит данные о том, что у больных с дисфункцией почек концентрация И. в моче превосходит концентрацию его в крови не больше чем в 13 раз, в то время как при гипериндиканемии непочечного происхождения эта цифра может увеличиться до 70. Ханкес (L. V. Hankes) с соавт. (1970) установил, что при пеллагре выделение И. с мочой уменьшается, а позже Войкульский (V. Voiculscy, 1973) нашел, что при эндогенной пеллагре суточная экскреция И. повышается; содержание И. в моче увеличивается и при болезни Хартнупа (см. Хартнупа болезнь). По данным Флинна (J. Н. Flinn) с соавт. (1964), содержание И. в моче снижается при подагре, ревматоидном артрите с псориазом. Увеличение количества И. в моче у человека наблюдается при запорах, кишечной непроходимости, брюшном тифе, усилении процессов гниения в кишечнике. По данным Ильки (S. Ilea, 1962), при раке жел.-киш. тракта выделение И. с мочой резко увеличивается. При гнойных процессах в мочевом пузыре или мочевыводящих путях под влиянием микроорганизмов может произойти расщепление И. с образованием синего индиго, вследствие чего выделяющаяся моча приобретает синюю окраску.
В моче содержание И. определяют методом Кумона, основанным на конденсации И. с нингидрином, в результате чего образуется окрашенный в красный цвет продукт реакции, который экстрагируют хлороформом и колориметрируют против стандартного р-ра И. (10 мг мочевого И. в 100 мл дистиллированной воды и 1 мг фтористого натрия), хранящегося продолжительное время. К 10 мл мочи добавляют 0,5 мл 2% ацетата свинца, встряхивают и фильтруют. Из фильтрата берут 5,25 мл (что соответствует 5 мл мочи), добавляют 1 мл 10% соляной к-ты и 3—4 капли 3% р-ра нингидрина и погружают на 3 мин. в кипящую водяную баню. После охлаждения смесь переливают в делительную воронку, добавляют 5 мл хлороформа, встряхивают и через 3 мин. сливают окрашенный в красный цвет хлороформ. То же самое проделывают с пробой, в к-рую вместо мочи добавляют стандартный р-р И.
В крови присутствие И. определяют при помощи качественной реакции, носящей название пробы Розенберга. Сыворотку крови или кровь осаждают равным количеством 20% трихлоруксусной к-ты, после чего центрифугируют; 1 мл центрифугата наливают в тонкостенную пробирку, по стенке к-рой осторожно добавляют конц. соляную к-ту. Через несколько минут на границе жидкостей образуется фиолетовое кольцо. Положительность пробы определяют по скорости появления и интенсивности окраски этого кольца. Проба положительна во всех случаях тяжелой почечной недостаточности.
Для количественного определения И. в крови сыворотку крови смешивают с равным объемом 20% трихлоруксусной к-ты, фильтруют и к фильтрату добавляют несколько капель спиртового р-ра тимола и реактива Обермайера — 2 г хлорного железа в 1 л конц. соляной к-ты с уд. весом 1,19 (см. Обермайера проба). Через 20 мин. образовавшийся краснофиолетовый пигмент извлекают 2 мл хлороформа и колориметрируют (реакция Йоллеса—Хааса).
При определении И. в моче к 2—3 мл безбелковой мочи приливают равный объем конц. соляной к-ты с уд. весом 1,19, несколько капель 2% марганцовокислого калия и 10—15 капель хлороформа. Содержимое пробирки тщательно перемешивают. В присутствии И. хлороформ окрашивается в синий цвет. Интенсивность окраски пропорциональна количеству образовавшегося синего индиго. Следует учесть, что избыток марганцовокислого калия окисляет синее индиго в изатин, имеющий желтый цвет. Модификацией этой качественной пробы на присутствие И. в моче является так наз. реакция Яффе: к 15 мл мочи добавляют 1,5 мл ацетата свинца (10% р-р), фильтруют, к фильтрату добавляют равный объем конц. соляной к-ты, 2—3 капли 5% хлористого кальция и 2—3 мл хлороформа, тщательно перемешивают. В том случае, если моча нормальна, водный слой окрашивается в зелено-синий цвет, а хлороформный— в синий.
В тех случаях, когда исследуемый принимал лекарственные вещества, содержащие йод, хлороформенная вытяжка мочи окрашивается в розовый или красный цвет, иногда с фиолетовым оттенком. Красное окрашивание исчезает после добавления небольшого количества гипосульфита.
Библиография: Каррер П. Курс органической химии, пер. с нем., с. 693 и др., Л., I960; Майстер А. Биохимия аминокислот, пер. с англ., с. 409, М., 1961; The carbohydrates, ed. by W. Pigman, p. 543, N. Y., 1957; Handbuch der Pflanzen-pliysiologie, hrsg. v. W. Ruhland, Bd 6, S. 761, B. u. a., 1958.
источник

Присутствие белка в моче является одним из симптомов, который свидетельствует о сбоях в работе почек. В некоторых случаях даже у абсолютно здоровых людей под воздействием определенных факторов тестирование мочи может показывать наличие белка.
- У людей, что заняты на тяжелых физических работах, у спортсменов – 0,250 г/сут.
- У людей, что не ведут активный образ жизни – не более 0,080 г/сут.
Факторов, что провоцируют появление белка в моче, может быть несколько:
- Воспалительные явления в органах мочеполовой системы, почках.
- Наличие злокачественных образований в органах мочеполовой системы.
- Повреждение целостности клубочков (почки), что ведет к тотальной потере белка.
- Сильные, длительные физические нагрузки.
-
Переохлаждение.
- Стрессовые ситуации.
- Беременность.
- Нарушения физического развития у детей 7-15 лет.
- Заболевания крови.
- Серьезные патологии в работе сердца.
- Аллергия.
Рассматриваемое вещество при нормальной работе организма выводится посредством печени. При переизбытке билирубина в крови функцию его извлечения частично выполняют почки, что обеспечивает наличие этого компонента в моче.
При отсутствии каких-либо патологий в работе организма, тестирование мочи у детей, взрослых не должно показывать наличие в ней билирубина.
Наличие рассматриваемого вещества в моче свидетельствует о сбоях в работе печени/почек.
Самыми распространенными причинами возникновения билирубина в моче являются:
-
Серьезные нарушения в работе печени (цирроз, печеночная недостаточность, метастазы, гепатит).
- Присутствие камней в почках, мочевыводящих путях.
- Несбалансированное питание, с преобладанием углеводов в рационе.
- Болезни, провоцирующие тотальное разрушение эритроцитов (заболевания крови, малярия, анемия (серповидноклеточная), отравление химическими препаратами).
Зачастую повышение (возникновение) глюкозы в моче происходит вследствие неспособности почек осуществлять обратное всасывание глюкозы.
Рассматриваемое вещество в норме может присутствовать в моче, однако его допустимая концентрация ограничена: не более 0,8 ммоль/л. Если при тестировании мочи уровень глюкозы превышает указанную норму, параллельно назначается анализ крови на глюкозу.
Обнаружение данного вещества в моче требует дальнейших, более тщательных исследований, что помогут установить точную причину такого патологического явления.
Самыми вероятными факторами, что вызывают появление глюкозы в моче у детей, взрослых являются следующие:
- Сахарный диабет.
-
Беременность.
- Преобладание в рационе питания сладкой пищи.
- Воспалительные явления в почках.
- Почечный диабет.
- Погрешности в работе гипофиза, то влечет за собой гормональный дисбаланс.
- Отравление химическими веществами.
- Инфаркт миокарда.
Данное вещество образовывается в кишечнике, из билирубина. Основная роль по выведению уробилиногена отведена печени, однако почки также частично принимают в этом участие.
При тестировании утренней мочи рассматриваемое вещество в ней не выявляется. В целом на протяжении суток в моче у взрослых, детей, может присутствовать не более 6 мг. уробилиногена. Через некоторое время после сбора мочи уробилиноген преобразовывается в уробилин.
Причины, вызывающие данное патологическое явление при тестировании мочи могут иметь различную природу:
-
Тотальное разрушение структуры эритроцитов. Указанный процесс может быть следствием переливания несовместимой крови, анемии (гемолитической, пернициозной), инфицирования организма/отдельных его органов.
- Сбои в работе печени (цирроз, печеночная недостаточность, гепатит (вирусный, хронический), вторичная печеночная недостаточность, наличие злокачественных образований, тромбоз).
- Болезни кишечника, связанные с воспалительными явлениями: холангиты, колиты, энтероколиты.
- Интоксикация организма вследствие отравления тяжелыми металлами, алкоголем. Сюда же относится отравление медикаментами.
Самыми распространенными представителями указанной группы веществ являются билирубин, уробилиноген. Выведение рассматриваемых компонентов происходит через кал, реже – через мочу.
Отличительной особенностью желчных пигментов при их присутствии в моче является ее нестандартный цвет: темно-желтый, с зеленым оттенком.
Желчные пигменты регулярно образовываются в организме под воздействием ферментов, что в кишечнике. Зачастую основная доля таких веществ (более 97%) выводится вместе с каловыми массами, в остальных случаях посредством мочи.
Допустимая норма рассматриваемых пигментов в моче у взрослых, детей не может превышать 17 мкмоль/л. Увеличение указанного показателя связано с серьезными заболеваниями.
Причины, вызывающие увеличение концентрации желчных пигментов при тестировании мочи могут иметь различный характер:
-
Глубокое разрушение структуры эритроцитов. Указанный процесс может быть результатом переливания (несовместимой) крови, анемии (гемолитической, пернициозной), инфицирования организма/отдельных его органов.
- Болезни кишечника, связанные с воспалительными процессами: холангиты, колиты, энтероколиты.
- Интоксикация организма как результат отравления тяжелыми металлами, алкоголем. Сюда же относится отравление медицинскими препаратами/передозировка.
- Сбои в работе печени (цирроз, печеночная недостаточность, гепатит (вирусный, хронический), вторичная печеночная недостаточность, наличие злокачественных опухолей, тромбоз).
Рассматриваемое вещество образовывается вследствие гниения белка в полости тонкого кишечника. Не всегда увеличение уровня концентрации индикана в моче свидетельствует о патологических состояниях: это может быть связано с неправильным питанием (преобладание в рационе мясной пищи).
Указанное вещество может присутствовать в моче у здоровых людей, детей, однако его количество ограничено: 0,005-0,02 г/сут. При переизбытке индигана моча будет иметь синий оттенок, со стороны больного будут отмечаться жалобы на боли в животе, диарею.
Факторы, что провоцируют увеличение уровня концентрации индикана в моче, зачастую связаны с погрешностями в работе желудочно-кишечного тракта:
- Воспалительные, гнойные явления в кишечнике: колит, перитонит, непроходимость кишечника, хронические запоры, абсцессы/нарывы в кишечнике.
- Злокачественные образования в желудке, кишечнике, печени.
- Сахарный диабет.
- Подагра.
Образование указанных веществ происходит вследствие разложения жирных кислот. При этом существует несколько разновидностей кетоновых тел: ацетон, ацетоуксусная кислота, оксимаслянистая кислота.
Выявление рассматриваемых веществ в моче имеет важное значение для своевременного диагностирования, лечения сахарного диабета.
При неадекватном медикаментозном лечении сахарного диабета уровень кетоновых тел в моче будет увеличиваться, что будет свидетельствовать об ухудшении работы центральной нервной системы.
Наличие данных веществ в моче у взрослых, детей даже в малых дозах является признаком патологий.
Обнаружение данных веществ в моче может свидетельствовать о следующих патологиях:
-
Отравление тяжелыми металлами, алкоголем.
- Сахарный диабет.
- Длительное голодание.
- Сбои в работе щитовидной железы, что приводит к гормональному дисбалансу.
- Воспалительные явления в почках.
- Нерациональное питание, с преобладанием жирной пищи, ограничением углеводов.
- Передозировка лекарственными травами, что имеют негативное влияние на работу центральной нервной системы.
- Сильная, продолжительная рвота у детей, что вызвана отравлением химическими препаратами.
Указанное вещество образуется в ходе разрушения структуры эритроцитов, после чего кровяные массы пополняются немалым количеством гемоглобина. Выведением основной части гемоглобина занимается печень, — почки принимают участие в этом процессе частично.
При исследовании образца мочи, взятого у взрослых, детей, что не имеют проблем со здоровьем, гемоглобин в ней не будет присутствовать.
Наличие гемоглобина в моче может быть следствием следующих заболеваний:
-
Обширное разрушение структуры эритроцитов, что связано с переливанием крови, малярией.
- Болезни крови.
- Интоксикация как результат отравления тяжелыми металлами, пищей, при ожогах.
- Инфаркт миокарда.

источник
Скопление токсинов в кишечнике, характеризующееся повышением уровня индикана в моче и обычно свидетельствующее о нарушении баланса кишечной микрофлоры
- Повышение уровня индикана в моче.
В здоровом организме печень и почки эффективно очищают кровь и желудочно-кишечный тракт. Скопление токсинов происходит лишь при перегруженности этих органов либо их сниженной функции.
О кишечной интоксикации свидетельствует индиканурия (повышение уровня индикана в моче). Содержание индикана в моче измеряется с помощью пробы Обермайера, для анализа используется небольшое количество утренней мочи.
Индикан — продукт метаболизма индолов. Индолы — вещества, выделяющиеся в результате деятельности бактерий, разлагающих в тонком кишечнике аминокислоту триптофан, что происходит при неполном переваривании и усвоении белка. Через стенки кишечника индикан и индолы всасываются в кровь, а затем выводятся через почки. Несмотря на то что индиканурию определяют по анализу мочи, она свидетельствует не о заболевании почек, а о нарушении пищеварения.
Причины возникновения индиканурии
Индикан — продукт метаболизма индола, выделяющегося в тонком кишечнике в результате деятельности бактерий, разлагающих аминокислоту триптофан при неполном переваривании и усвоении белка.
Слева. В здоровом организме содержащаяся в желудочном соке соляная кислота не дает большинству бактерий (1) проникать из желудка (2) в верхние отделы тонкого кишечника (4). При нормальной кислотности желудочного сока происходит более полное растепление белков (3). Второй путь проникновения бактерий — из толстой кишки в нижние отделы тонкого кишечника (5), но в здоровом организме до верхних отделов тонкого кишечника микроорганизмы не добираются.
Справа. При недостаточной кислотности желудочного сока (2) часть бактерий (1) проникает из желудка в верхние отделы тонкого кишечника (4) и поселяется там. Из-за пониженной кислотности желудочного сока белки перевариваются и усваиваются не полностью (3). Непереваренные остатки белков служат пищей для бактерий и привлекают гнилостные микроорганизмы из толстого кишечника. При разложении непереваренных белков выделяются индолы, которые всасываются через стенки кишечника в кровь, а затем в виде индикана выводятся с мочой через почки.
Индикан обладает способностью усиливать действие веществ-канцерогенов, хотя сам по себе не является канцерогеном. Помимо этого, индиканурия свидетельствует о нарушении усвоения белков. Но самое главное — индиканурия сигнализирует о скоплении токсинов в кишечнике и нарушении его деятельности, что приводит к системным последствиям для всего организма. О кишечной интоксикации, в частности, свидетельствуют запах изо рта, диспепсия (симптомы нарушения пищеварения), вялость и недостаток энергии, головная боль, раздражительность, кандидозы, усиление симптомов аутоиммунных заболеваний, боли в суставах, предменструальный синдром.
- Пожилой возраст. Повышенное содержание индикана в моче обнаруживается приблизительно у половины госпитализированных пожилых людей. С возрастом снижается эффективность пищеварения, в том числе выработка пищеварительных ферментов и соляной кислоты в желудке.
- Пониженная кислотность желудочного сока. Пониженная кислотность желудочного сока — распространенное явление у пожилых людей, в особенности женщин. Основная роль соляной кислоты — расщепление белков, и при пониженной кислотности переваривание, а следовательно, и усвоение белков нарушается. Непереваренные остатки белка вызывают размножение бактерий в тонком кишечнике. Когда человек здоров, содержащаяся в желудочном соке соляная кислота не дает большинству бактерий проникать из желудка в верхние отделы тонкого кишечника, но при пониженной кислотности желудочного сока этот барьер ослабевает. Второй путь проникновения бактерий — из толстой кишки в нижние отделы тонкого кишечника.
- Прием антибиотиков. Антибиотики нарушают баланс кишечной микрофлоры, в особенности если больной принимает не один, а несколько препаратов одновременно (в том числе, например, канамицин, метронидазол, цефотаксим и бактрим). Это может привести к размножению гнилостных бактерий в кишечнике и скоплению токсинов.
- Неправильное питание. Пищевые лектины могут нарушать усвоение белков, инактивируя пищеварительный фермент трипсин. При хроническом запоре наблюдается рост гнилостной микрофлоры в тонком кишечнике и, как следствие, скопление токсинов и индиканурия.
- Нарушение функции печени и почек. У людей, страдающих хроническим гепатитом (при отсутствии цирроза печени), отмечены высокие уровни индикана в моче. Обследование 34 полностью выздоровевших больных десять лет спустя после выздоровления показало, что при нормализации деятельности печени происходит снижение содержания индикана и других токсинов до допустимого уровня. У больных, страдающих уремией (почечной недостаточностью) также наблюдается высокое содержание индикана в моче.
- Употребление сахарина. Искусственный подсластитель сахарин вызывает резкое увеличение уровня индикана в моче. В опытах на животных обнаружена связь между использованием искусственных подсластителей и развитием рака мочевого пузыря. Есть данные, что высокий уровень индикана в моче также является одним из факторов риска развития рака мочевого пузыря.
- Воспалительные заболевания кишечника. Повышенный уровень индикана в моче обнаруживается при большинстве воспалительных заболеваний кишечника, в том числе целиакии, болезни крона и язвенном колите.
- Повышенное содержание метионина в рационе. Большое количество серосодержащей аминокислоты метионина в рационе, как показали исследования, приводит к повышению уровня индикана в моче. Помимо индикана, метионин вызывает повышение уровня других кишечных токсинов — полиаминов. Большое количество метионина содержится в молоке, яичном белке, казеине, кунжутном семени, сушеной треске, пшеничной клейковине и пшеничных зародышах. При смещении баланса кишечной микрофлоры в сторону гнилостных бактерий, употребление С
этих продуктов вызывает повышение уровня индикана в моче.
При неправильном питании и нарушении пищеварения индиканурия может наблюдаться у людей с любой группой крови. Однако следует отметить, что для обладателей групп
крови А и АВ типична несколько сниженная от природы кислотность желудочного сока, что может стать дополнительным фактором риска.
- Программа «Детоксикация организма».
- Программа «Здоровый кишечник».
- Программа «Здоровая печень».
источник
Девочки, приветствую!
Кто принимал Индол-3-Карбинол?
Как самочувствие?
Я принимаю только третий день утром и вечером по 1 капсуле, а в обед 1 капсулу DIM-250.
У меня стала розовая моча. Болей, отёков никаких нет.
Было у кого нибудь так?
Сразу скажу, к врачу сейчас попасть нет возможности, т.к. в 2х месячной командировке, вдали от населённых пунктов.
Узнай мнение эксперта по твоей теме
Психолог, Психоаналитик. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, Библиотерапевт. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, Гештальт-терапевт. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, Клинический психолог онкопсихолог. Специалист с сайта b17.ru
Врач-психотерапевт. Специалист с сайта b17.ru
Психолог, Психолог-консультант. Специалист с сайта b17.ru
Психолог, ЛИЧНОСТНЫЙ И СЕМЕЙНЫЙ. Специалист с сайта b17.ru
Не должно быть такого. Лучше отменить и посмотреть на цвет мочи без этого препарата. Я не смогла его пить, начало крутить живот ночами.
Ну эт ваше дело, если не разводка, что вы там в далях ‘ антарктический лёд долбите, или золото из болотной слизи добываете, это может быть токсический гемолиз, от деятельности, ГЛПС сдерживаемая препаратами до степени лёгкого течения, прокрашивание метаболитами местной пищи, низкопатогенные шигеллы и т.д.
Мне выписывали индол, но я заказывала на *****. Моча быть розовой не должна. Может свеклу ели или что-то окрашивающее? В любой дыре общий анализ мочи можно сдать.
я пила, заказывала на айхербе, моча была нормального цвета, что то у вас не то, отмените пока таблетки и посмотрите что будет и посетите врача, здоровье оно одно у нас.
Модератор, обращаю ваше внимание, что текст содержит:
Страница закроется автоматически
через 5 секунд
Пользователь сайта Woman.ru понимает и принимает, что он несет полную ответственность за все материалы частично или полностью опубликованные им с помощью сервиса Woman.ru.
Пользователь сайта Woman.ru гарантирует, что размещение представленных им материалов не нарушает права третьих лиц (включая, но не ограничиваясь авторскими правами), не наносит ущерба их чести и достоинству.
Пользователь сайта Woman.ru, отправляя материалы, тем самым заинтересован в их публикации на сайте и выражает свое согласие на их дальнейшее использование редакцией сайта Woman.ru.
Использование и перепечатка печатных материалов сайта woman.ru возможно только с активной ссылкой на ресурс.
Использование фотоматериалов разрешено только с письменного согласия администрации сайта.
Размещение объектов интеллектуальной собственности (фото, видео, литературные произведения, товарные знаки и т.д.)
на сайте woman.ru разрешено только лицам, имеющим все необходимые права для такого размещения.
Copyright (с) 2016-2019 ООО «Хёрст Шкулёв Паблишинг»
Сетевое издание «WOMAN.RU» (Женщина.РУ)
Свидетельство о регистрации СМИ ЭЛ №ФС77-65950, выдано Федеральной службой по надзору в сфере связи,
информационных технологий и массовых коммуникаций (Роскомнадзор) 10 июня 2016 года. 16+
Учредитель: Общество с ограниченной ответственностью «Хёрст Шкулёв Паблишинг»
источник
1.5.1.Основная масса аминокислот, образовавшихся в пищеварительном тракте в результате переваривания белков, всасывается в кровь и пополняет аминокислотный фонд организма. Определённое количество невсосавшихся аминокислот подвергается гниению в толстом кишечнике.
Гниение – превращения аминокислот, вызванные деятельностью микроорганизмов в толстом кишечнике. Усилению процессов гниения аминокислот могут способствовать:
· избыточное поступление белков с пищей;
· врождённые и приобретённые нарушения процесса всасывания аминокислот в кишечнике;
· снижение моторной функции кишечника.
В результате гниения аминокислот образуются различные вещества, многие из которых являются токсичными для организма. Некоторые примеры продуктов гниения приводятся в таблице 2.
Таблица 2
Продукты гниения аминокислот в кишечнике.
| Аминокислоты | Продукты гниения | |
| Тирозин | Крезол |  |
| Фенол |  | |
| Триптофан | Скатол |  |
| Индол |  | |
| Цистеин, Метионин | Метилмеркаптан |  |
| Сероводород |  | |
| Лизин | Кадаверин |  |
| Орнитин | Путресцин |  |
1.5.2. Продукты гниения аминокислот являются ксенобиотиками – веществами, чужеродными для организма человека и должны быть обезврежены (инактивированы).
Обезвреживание продуктов гниения аминокислот происходит в клетках печени после поступления веществ из кишечника с кровью воротной вены. Продукты обезвреживания хорошо растворяются в воде и поэтому легко выводятся из организма. Процесс обезвреживания включает, как правило, две фазы (стадии): фазу модификации и фазу конъюгации.
1.5.3. В фазе модификации вещества вступают в реакции микросомального окисления, в результате которого образуются полярные группы —ОН или —СООН. Если такие группы уже имеются, то обезвреживание может происходить непосредственно путём конъюгации.
Реакции конъюгации заключаются в том, что к указанным группам присоединяется определённое соединение (глюкуроновая кислота, серная кислота, глицин и некоторые другие). Активной формой глюкуроновой кислоты является уридиндифосфоглюкуроновая кислота (УДФГК), активной формой серной кислоты — 3′-фосфоаденозин-5′-фосфосульфат (ФАФС). Формулы этих соединений приводятся на рисунке 1.3.
Рисунок 1.3. Активные формы глюкуроновой и серной кислот.
1.5.4.Запомните некоторые примеры реакций обезвреживания:
1) обезвреживание фенола (реакция глюкуронидной конъюгации):
2) обезвреживание индола:
а) гидроксилирование индола (фаза модификации):
б) сульфатирование индоксила (фаза конъюгации):
в) образование калиевой соли индоксилсульфата в канальцах почек:
По количеству индикана в моче можно сделать заключение о скорость процессов гниения белков в кишечнике (при усилении гниения количество индикана увеличивается) и о функциональном состоянии печени (при нарушении обезвреживающей функции количество индикана уменьшается).
3) обезвреживание бензойной кислоты:
По скорости образования и выведения гиппуровой кислоты с мочой после введения бензойной кислоты можно судить о функциональном состоянии печени. Этот диагностический тест получил название пробы Квика и используется в клинической практике.
1. Представьте в виде схемы источники и пути использования аминокислот в организме.
2. Что понимают под азотистым балансом? Что такое положительный азотистый баланс? Когда он наблюдается?
3. Что понимают под азотистым балансом? Что такое отрицательный азотистый баланс? Когда он наблюдается?
4. Какие аминокислоты называют заменимыми и незаменимыми? Приведите примеры каждой группы аминокислот.
5. Какой фермент участвует в переваривании белков в желудке? Укажите его профермент, специфичность действия и образующиеся продукты реакции.
6. Какие реакции катализируют трипсин и химотрипсин? Где и в какой форме вырабатываются эти ферменты?
7. Какие реакции катализируют карбоксипептидаза и аминопептидаза? Где и в какой форме вырабатываются эти ферменты?
8. Назовите проферменты, секретируемые в желудочно-кишечный тракт, их активаторы и механизм активации.
9. Почему ряд протеолитических ферментов пищеварительных желёз вырабатываются в виде неактивных предшественников?
10. Какие ферменты называют экзопептидазами и эндопептидазами? Приведите примеры экзо- и эндопептидаз и укажите отделы желудочно-кишечного тракта, в которых они действуют.
11. Перечислите условия, способствующие активации деятельности гнилостной микрофлоры в кишечнике и назовите токсичные продукты гниения белков.
12. Перечислите продукты, образующиеся в толстом кишечнике при гниении белков. Укажите аминокислоты, из которых они образуются.
13. Напишите формулу уридиндифосфоглюкуроновой кислоты и назовите реакции с ее участием. Какой фермент катализирует эти реакции?
14. Напишите формулу 3’-фосфоаденозин-5’-фосфосульфата и назовите реакции с его участием. Какой фермент катализирует эти реакции?
15. Продуктом гниения какой аминокислоты является крезол? Напишите реакцию его обезвреживания в печени с участием уридиндифосфоглюкуроновой кислоты.
16. Продуктом гниения какой аминокислоты является скатол? Напишите реакции его обезвреживания с участием 3’-фосфоаденозин-5’-фосфосульфата.
17. Напишите реакции образования индикана. Укажите клинико-диагностическое значение определения индикана в моче.
18. Напишите реакции образования гиппуровой кислоты. Какое практическое значение имеет определение скорости выведения гиппуровой кислоты с мочой?
источник
Невсосавшиеся в кишечнике человека аминокислоты высокобелковой пищи используются патогенной микрофлорой толстой кишки в качестве энергетического субстрата. Ферменты этих гнилостных бактерий расщепляют аминокислоты и превращают их в амины, фенолы, индол, скатол, сероводород и другие ядовитые для организма соединения.
В теле человека эти чужеродные вещества (ксенобиотики) превращаются в менее токсичные, и даже нейтральные вещества. Процессы метаболизма ксенобиотиков осуществляются в любой клетке и обычно они приводят к превращению этих веществ в более водорастворимые и менее токсичные продукты обмена. Происходит это путем окисления токсинов специальными ферментами — оксидазами, а затем конъюгации (соединения) полученных метаболитов с теми или иными нейтральными веществами.
Это значит, что ходе этого процесса в организме человека образуется большое количество свободных радикалов, известных своими мутагенными и канцерогенными свойствами. Помимо этого, согласно современным исследованиям по гериатрии, повышенное образование свободных радикалов в организме значительно ускоряет старение его тканей.
В клетках печени в результате микросомального и пероксимального окисления эндотоксины приобретают функциональную группу, с которой затем смогут связаться особые нейтрализующие соединения.
Функционирование второй фазы ограничивается тем, что в ней участвуют только те вещества, которые уже прошли первую фазу метаболизма ксенобиотиков. Но с другой стороны эта фаза имеет важное достоинство — ферменты ответственные за присоединение нейтрализующих молекул есть во всех клетках. Поэтому во второй фазе уже вся совокупность клеток организма борется с токсинами, что позволяет эффективно осуществлять или завершать детоксикацию.
Образование и обезвреживание крезола и фенола
Под действием ферментов бактерий из аминокислоты тирозина могут образовываться фенол и крезол путём разрушения боковых цепей аминокислот микробами (рис. 2).
Рис. 2. Катаболизм тирозина под действием бактерий. E — бактериальные ферменты.
Всосавшиеся продукты по воротной вене поступают в печень, где обезвреживание фенола и крезола может происходить путём конъюгации с сернокислотным остатком (ФАФС) или с глюкуроновой кислотой в составе УДФ-глюкуроната. Реакции конъюгации фенола и крезола с ФАФС катализирует фермент сульфотрансфераза (рис. 3).
Рис. 3. Конъюгация фенола и крезола с ФАФС. E — сульфотрансфераза.
Конъюгация глюкуроновых кислот с фенолом и крезолом происходит при участии фермента УДФ-глюкуронилтрансферазы. Итоговые продукты конъюгации хорошо растворимы в воде и выводятся с мочой через почки. Повышение количества конъюгатов глюкуроновой кислоты с фенолом и крезолом обнаруживают в моче при увеличении продуктов гниения белков в кишечнике.
Образование и обезвреживание индола и скатола
В кишечнике из аминокислоты триптофана микроорганизмы образуют индол и скатол. Бактерии разрушают боковую цепь триптофана, оставляя нетронутой кольцевую структуру. Индол образуется в результате отщепления бактериями боковой цепи, возможно, в виде серина или аланина (рис. 5).
Рис. 5. Катаболизм триптофана под действием бактерий. E — бактериальные ферменты.
Рис. 6. Участие сульфотрансферазы в обезвреживании индола. E — сульфотрансфераза.
ПОСЛЕДСТВИЯ ГНИЕНИЯ БЕЛКА В КИШЕЧНИКЕ ЧЕЛОВЕКА
1) Закисление тканей и нарушение микроциркуляции. Вследствие того, что в организме человека все вышеперечисленные токсичные продукты гниения белка подвергаются обезвреживанию путем химического связывания с серной или глюкуроновой кислотой, в тканях тела происходит накопление кислых продуктов метаболизма. А, как известно , при сдвигах рН в кислую сторону, происходит дегидратация соединительной ткани и переход межклеточного вещества в состояние плохо проницаемого геля. (i)
В итоге у человека возникает отек и ухудшение микроциркуляции тканей, что неизбежно приводит к нарушению их нормального метаболизма и ослаблению функциональной активности.
2) Воспалительный процесс в кишечнике и печени. Как известно, в зависимости от характера предпочитаемого пищевого субстрата кишечную микрофлору человека разделяют на две основные группы:
Сахаролитическая нормофлора (расщепляет сахара) относится в преимущественно к грамположительным микроорганизмам это бифидобактерии, лактобактерии, энтерококки, клостридии и т.д.
Протеолитическая микрофлора (расщепляет белки) относится в основном к грамотрицательным микроорганизмам это кишечная палочка, бактероиды, протей, фузобактерии и т.д.
Примечательным моментом в этом распределении кишечной микрофлоры является то, что все гнилостные микроорганизмы помимо того, что выделяют ядовитые для организма человека продукты распада аминокислот , ещё и содержат особый эндотоксин — липополисахарид. Это биологически активное вещество является компонентом наружной стенки ВСЕХ грамотрицательных бактерий.
В организме человека эндотоксин проникает через слизистую в ткани и кровь, где распознаётся иммунными клетками (в первую очередь макрофагами) и вызывает сильный иммунный ответ. Именно поэтому бактериальный эндотоксин гнилостной микрофлоры играет ключевую роль в развитии воспалительного процесса в толстом кишечнике, печени и эндотелии кровеносных сосудов. (i)
3) Гипераммониемия (повышение уровня аммиака в организме). В результате гниения белков в кишечнике человека образуется и всасывается в кровь аммиак.
Аммиак — токсичное соединение. Даже небольшое повышение его концентрации оказывает неблагоприятное действие на организм, и прежде всего на ЦНС. Этот ядовитый газ легко проникает через мембраны в клетки и изменяет течение некоторых биохимических реакций в митохондриях. Результатом воздействия аммиака на метаболизм тканей мозга является кислородное и энергетическое голодание нейронов, изменение нормального обмена аминокислот, а также подавление синтеза некоторых нейромедиаторов. (i) Поэтому активное гниение белковой пищи в кишечнике может приводить к различным неврологическим и психическим нарушениям .
4) Агрегация эритроцитов. И збыток белка в рационе , приводит к ещё одному нежелательному последствию — агрегации ( склеиванию ) эритроцитов в монетные столбики или в более крупные комки
Происходит это потому что при обезвреживания эндотоксинов активированные купферовские клетки и гепатоциты являются источником свободных радикалов, которые инициируют гибель этих клеток. (i)
В этом процессе клетки печени выделяют особые соединения — белки острой фазы воспаления. (i) Как известно именно эти вещества в плазме крови создают оптимальные условия для склеивания красных клеток крови.(i) В свою очередь появление слипшихся монетных столбиков и других агрегатов из эритроцитов вызывает закупоривание мелкие сосудов и капилляров, что в конечном итоге нарушает нормальную микроциркуляцию крови.
Организм человека вынужден применять целый ряд защитных механизмов для обезвреживания токсичных веществ, образующихся в кишечнике из пищевых продуктов с высокой концентрацией белка. Это оказывает повышенную нагрузку на все клетки тела человека и неизбежно приводит к возникновению различных нарушений метаболизма , а также вызывает преждевременное старение организма. ( i )
Наполняя свой рацион овощами и фруктами, и ограничивая употребление высокобелковой пищи, люди естественным образом подавляют активность гнилостных микроорганизмов. Уменьшение потока ксенобиотиков и эндотоксинов на низкобелковом питании снижает нагрузку на печень, иммунную и выделительную системы. При этом в теле человека нормализуется обмен веществ , снижается риск возникновения многих заболеваний и продлевается срок жизни клеток всего организма.
При традиционном питании взрослый человек в среднем употребляет 100–120 гр. белка в сутки. На фрукторианстве при наличии в рационе высококалорийных фруктов или растительного масла достаточно употреблять в среднем около 3-4 кг растительной пищи в сутки, в которой общее количество белка находится в пределах 40–60 гр. Это в ДВА-ТРИ РАЗА меньше чем белковая нагрузка всеядного рациона(. ) Но это больше, чем установленный учёными физиологами белковый минимум для взрослого человека (70 кг), определённый на границе 37 гр. белка в сутки.(Чукичев И.П. Физиология человека. 1961)
В наблюдениях проводившихся многие месяцы на людях, было установлено, что можно обеспечить азотистое равновесие посредством именно этого количества белка в рационе. Однако в экспериментах с животными на длительное время (более 5% от средней продолжительности жизни) при белковом минимуме были получены расстройства в ряде систем организма, падения удоев у коров, мышечная атрофия, заболевания кожи и бесплодие. Это означает, что в рационе здорового человека количество белка должно обязательно превышать значение белкового минимума. И это естественным образом получается при сбалансированном рационе состоящем из овощей и фруктов.
источник
Общий азот мочи — это сумма всех азотсодержащих соединений, находящихся в моче:
- мочевина;
- мочевая кислота;
- креатинин;
- креатин;
- индикан;
- аммиак;
- аминокислоты
| Норма | Повышено | Понижено |
|---|---|---|
| 6-17 г/сутки общего азота 400-1200 ммоль/сутки |
|
|
Образуется в печени при обеззараживании аммиака, основной конечный продукт обмена белков. Составляет 80-90% общего количества продуктов азотистого обмена. Норма: 20-35 г/сутки.
- распад белков тканей;
- повышенное содержание белка в питании;
- лихорадка;
- злокачественная анемия;
- отравление фосфором.
- острая атрофия;
- цирроз печени;
- гепатит;
- уремия;
- заболевания почек;
- ацидоз.
Конечный продукт обмена пуриновых оснований (составной части нуклеиновых кислот). Норма: 0,27-0,8 г/сутки.
Гиперурикурия (повышенное содержание мочевой кислоты):
- лейкозы;
- истинная полицитемия;
- усиленный распад тканей;
- химиотерапия;
- большое количество пуринов в пище;
- нарушение реабсорбции мочевой кислоты в канальцах (болезнь Вильсона).
Гипоурикурия (пониженное содержание мочевой кислоты):
- гломерулонефрит;
- подагра;
- амилоидоз почек;
- прогрессирующая мышечная дистрофия;
- отравление солями тяжелых металлов;
- алкоголизм.
Образуется при превращении креатина, один из конечных продуктов азотистого обмена. Используется для оценки функционального состояния почек (проба Реберга). Норма: мужчины — 1-2 г/сутки; женщины — 0,5-1,6 г/сутки.
Гиперкреатининурия (повышенное содержание креатинина):
- травмы мышц;
- синдром сдавления тканей;
- тяжелая мышечная работа;
- лихорадка;
- большое количество мясной пищи;
- заболевание печени;
- пневмония.
Гипокреатининурия (пониженное содержание креатинина):
- прогрессивная мышечная дистрофия;
- миопатия;
- миозит;
- миоглобинурия;
- почечная недостаточность;
- хронический нефрит с уремией;
- дегенерация почек;
- лейкемия
Содержится в мышцах (миокарде). В моче креатин появляется при нарушении процесса его превращения в креатинин. Норма: отсутствует.
- прогрессивная мышечная дистрофия;
- миопатия;
- миозит;
- поражение печени;
- заболевания надпочечников;
- акромегалия;
- инфекционные заболевания;
- голодание;
- пневмония;
- заживление обширных переломов;
- мясная пища в обильном количестве;
- половое созревание;
- недостаток аскорбиновой кислоты и токоферола;
- старческий возраст.
Конечный продукт превращения триптофана. Образуется в печени при обеззараживании индола. Норма: 40-60 ммоль/сутки.
- разложение белков: опухоли, абсцессы, бронхоэктазии;
- повышение процессов гниения в кишечнике: запоры, непроходимость;
- послеоперационный период.
- нарушение экстректорной функции почек: нефрит, амилоидоз, туберкулез почек;
- уменьшение клубочковой фильтрации: нарушение кровообращения, декомпенсация сердечной деятельности, большие потери жидкости (понос, рвота, кровотечения, ожоги);
- заболевания печени
Продукт дезаминирования аминокислот, азотистых оснований. Норма: 0,6-1,3 г/сутки.
- заболевания печени: атрофия, цирроз печени, алкоголизм, печеночная кома;
- «шоковая печень»: ожоговая болезнь, обширная травма, отравление фосфором и мышьяком, переливание несовместимой крови;
- наследственные заболевания, связанные с нарушение синтеза мочевины.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!

Повышение или понижение относительно нормы какого-либо показателя невозможно оценивать однозначно, и делать вывод о наличии заболевания. Результаты анализов могут помочь выяснить возможную причину нарушений, которые могут находиться лишь на стадии синдрома, а не сформировавшегося заболевания. Поэтому своевременное выявление отклонений в анализах поможет начать лечение и предотвратить прогрессирование заболевания. Также показатели анализов могут использоваться для контроля над эффективностью лечения.
Рассмотрим вероятные причины изменений различных показателей общего анализа мочи.
При наличии патологии моча может изменять свой цвет, который указывает на определенный синдром и заболевание.
Соответствие цветов мочи различным патологическим состояниям организма отражено в таблице:
| Патологический цвет мочи | Возможное заболевание (причина изменения цвета мочи) |
| Коричневый, черный |
|
| Красный (цвет мясных помоев) |
|
| Темно-коричневый пенистый (моча цвета пива) |
|
| Оранжевый, розово-красный |
|
| Бурый (цвет крепкого чая) |
|
| Бесцветный или бело-желтый |
|
| Молочный (цвет молока, сливок) |
|
Данные цветовые вариации помогут вам сориентироваться, но для постановки точного диагноза следует учитывать данные других методов обследования и клинические симптомы.

Время от времени у каждого человека бывает мутная моча, которая образована солями. Если вы не можете сдать эту мочу для анализа в лабораторию, то можете провести тест для выяснения природы мути.
Чтобы отличить соли в моче от других вариантов мути в домашних условиях, можно немного подогреть жидкость. Если муть образована солями, то она может либо увеличиться, либо уменьшиться вплоть до исчезновения. Муть, образованная клетками эпителия, гноем, бактериальными агентами или слизью, при нагревании мочи совершенно не изменяет свою концентрацию.
Чаще всего отмечаются следующие патологические запахи мочи:
1. Запах аммиака в моче характерен при развитии воспаления слизистой оболочки мочевыводящего тракта (цистит, пиелит, нефрит).
2. Запах фруктов (яблок) в моче развивается при наличии кетоновых тел у людей, страдающих сахарным диабетом 1 или 2 типа.
Кислотность мочи (рН) может изменяться в щелочную и в кислую область, в зависимости от типа патологического процесса.
Причины формирования кислой и щелочной мочи отражены в таблице:
| Кислая реакция мочи (рН 7) | |
| Острая почечная недостаточность | Инфекционные заболевания мочевого тракта (цистит, пиелит) |
| Хроническая почечная недостаточность | Распад опухолей |
| Туберкулез почек | Наличие крови в моче |
| Гломерулонефрит (острый и хронический) | Рассасывание воспалительных инфильтратов (период после острого воспалительного процесса) |
| Лихорадка (высокая температура) любой причины | Рвота |
| Мочекаменная болезнь | Понос |
Относительная плотность мочи зависит от функции почек, поэтому нарушение данного показателя развиваются при различных заболеваниях этого органа.
Сегодня различают следующие варианты изменения плотности мочи:
1. Гиперстенурия – моча с высокой плотностью, более 1030-1035.
2. Гипостенурия – моча с невысокой плотностью, в пределах 1007-1015.
3. Изостенурия –низкая плотность первичной мочи, 1010 и менее.
Однократное выделение мочи с высокой или низкой плотностью не дает оснований для выявления синдрома гипостенурии или гиперстенурии. Данные синдромы характеризуются длительным выделением мочи в дневное и ночное время, с высокой или низкой плотностью.
Патологические состояния, вызывающие нарушения плотности мочи, отражены в таблице:
| Гиперстенурия | Гипостенурия | Изостенурия |
| Сахарный диабет 1 или 2 типа (плотность мочи может достигать 1040 и выше) | Несахарный диабет | Хроническая почечная недостаточность тяжелой степени |
| Острый гломерулонефрит | Рассасывание отеков и воспалительных инфильтратов (период после воспалительного процесса) | Подострые и хронические нефриты тяжелой степени |
| Застойная почка | Пищевая дистрофия (частичное голодание, дефицит питательных веществ и т.д.) | Нефросклероз |
| Нефротический синдром | Хронический пиелонефрит | |
| Образование отеков | Хронический нефрит | |
| Схождение отеков | Хроническая почечная недостаточность | |
| Понос | Нефросклероз (перерождение почечной ткани в соединительную) | |
| Гломерулонефрит | ||
| Интерстициальный нефрит |
В зависимости от происхождения, различают следующие виды протеинурии:
- ренальная (почечная);
- застойная;
- токсическая;
- лихорадочная;
- экстраренальная (внепочечная);
- нейрогенная.
Причины развития различных типов протеинурий представлены в таблице:
| Вид протеинурии | Причины развития протеинурии |
| Ренальная (почечная) |
|
| Застойная |
|
| Токсическая | Применение следующих медицинских препаратов в очень высоких дозах: салицилатов, изониазида, обезболивающих и соединений золота |
| Лихорадочная | Сильное повышение температуры тела, вызванное любым заболеванием |
| Экстраренальная (внепочечная) |
|
| Нейрогенная |
|

Итак, глюкозурия разделяется на следующие виды:
1. Панкреатическая.
2. Почечная.
3. Печеночная.
4. Симптоматическая.
Панкреатическая глюкозурия развивается на фоне сахарного диабета. Почечная глюкозурия является отражением патологии обмена веществ, причем возникает с раннего возраста. Печеночная глюкозурия может развиваться при гепатитах, травматических повреждениях органа, или в результате отравления токсическими веществами.
Симптоматическая глюкозурия вызывается следующими патологическими состояниями:
- инсульт;
- менингит;
- энцефалит;
- сотрясения головного мозга;
- гипертиреоз (увеличенная концентрация гормоновщитовидной железы в крови);
- акромегалия;
- синдром Иценко-Кушинга;
- феохромоцитома (опухоль надпочечников).
В детском возрасте, помимо глюкозы, в моче могут определяться другие виды моносахаров – лактоза, левулеза или галактоза.
Причины появления желчных кислот в моче:
- болезнь Боткина;
- гепатиты;
- обтурационная желтуха (калькулезный холецистит, желчнокаменная болезнь);
- цирроз печени.
Индикан является продуктом гниения белковых структур в тонком кишечнике.Данное вещество в моче появляется при гангрене, хронических запорах, всевозможных нарывах, гнойниках и абсцессах кишечника, злокачественных опухолях или непроходимости. Также появление индикана в моче может быть спровоцировано болезнями обмена – сахарным диабетом или подагрой.
Кетоновые тела включают в себя ацетон, оксимасляную и ацетоуксусную кислоты.
Причины появления кетоновых тел в моче:
- сахарный диабет средней и высокой степени тяжести;
- лихорадка;
- сильная рвота;
- понос;
- тиреотоксикоз;
- терапия большими дозами инсулина в течение длительного промежутка времени;
- голодание;
- эклампсия беременных;
- кровоизлияния в мозг;
- черепно-мозговые травмы;
- отравление свинцом, угарным газом, атропином и т.д.
В послеоперационном периоде, после длительного пребывания под наркозом, в моче также могут выявляться кетоновые тела.

Причины, вызывающие появление лейкоцитов в моче:
- острый пиелонефрит;
- острый пиелит;
- острый пиелоцистит;
- острый гломерулонефрит;
- нефротический синдром;
- уретрит;
- туберкулезпочки;
- лечение аспирином, ампициллином;
- употребление героина.
Иногда для уточнения диагноза мочу окрашивают: присутствие нейтрофильных лейкоцитов характерно для пиелонефритов, а лимфоцитов – для гломерулонефритов.
Эритроциты в моче могут присутствовать в различных количествах, причем при их высокой концентрации говорят о крови в моче. По количеству эритроцитов в мочевом осадке можно судит о развитии заболевания и эффективности применяемого лечения.
Причины появления эритроцитов в моче:
- гломерулонефрит (острый и хронический);
- пиелит;
- пиелоцистит;
- хроническая почечная недостаточность;
- травмы (ушиб, разрыв) почек, уретры или мочевого пузыря;
- почечнокаменная болезнь;
- туберкулез почки и мочевого тракта;
- опухоли;
- прием некоторых медикаментов (сульфаниламидные препараты, уротропин, противосвертывающие средства).
У женщин в первые дни после родов также выявляются эритроциты в большом количестве, но это является вариантом нормы.
Среди всех видов цилиндров чаще всего в мочевом осадке отмечается появление гиалиновых. Все остальные виды цилиндров (зернистые, восковидные, эпителиальные и т.д.) появляются значительно реже.
Причины обнаружения различных видов цилиндров в моче представлены в таблице:
| Вид цилиндров мочевого осадка | Причины появления цилиндров в моче |
| Гиалиновые |
|
| Зернистые |
|
| Восковидные |
|
| Эритроцитарные |
|
| Эпителиальные |
|
Эпителиальные клетки не просто подсчитывают, но и разделяют на три типа – плоский эпителий, переходный и почечный.
Клетки плоского эпителия в мочевом осадке выявляются при различных воспалительных патологиях уретры — уретритах. У женщин небольшое увеличение клеток плоского эпителия в моче может и не быть признаком патологии. Появление клеток плоского эпителия в моче мужчин без сомнений говорит о наличии уретрита.
Клетки переходного эпителия в мочевом осадке выявляются при цистите, пиелите или пиелонефрите. Отличительными признаками пиелонефрита в данной ситуации является появление клеток переходного эпителия в моче, в сочетании с белком и смещением реакции в кислую сторону.
Клетки почечного эпителия появляются в моче при серьезном и глубоком поражении органа. Так, наиболее часто клетки почечного эпителия выявляются при нефритах, амилоидном или липоидном нефрозе или отравлении.
Кристаллы различных солей могут появляться в моче и в норме, например, в связи с особенностями диеты. Однако при некоторых заболеваниях также отмечается выделение солей с мочой.
Различные заболевания, вызывающие появление солей в моче, представлены в таблице:
| Вид солей | Патологии, при которых появляются данные соли в моче |
| Кристаллы мочевой кислоты |
|
| Соли мочевой кислоты |
|
| Оксалаты |
|
| Триппельфосфаты и фосфаты |
|
В таблице представлены наиболее часто встречающиеся соли, имеющие диагностическое значение.
Появление бактерий в моче называется бактериурией, Она вызывается острым инфекционно-воспалительным процессом, протекающим в органах мочевыделительной системы (например, пиелонефрит, цистит, уретрит и т.д.).
Общий анализ мочи дает достаточно большой объем информации, которую можно использовать для постановки точного диагноза в сочетании с иными приемами. Однако помните, что даже самый точный анализ не позволяет диагностировать какое-либо заболевание, поскольку для этого необходимо учитывать клинические симптомы, и данные объективных обследований.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
 Переохлаждение.
Переохлаждение. Серьезные нарушения в работе печени (цирроз, печеночная недостаточность, метастазы, гепатит).
Серьезные нарушения в работе печени (цирроз, печеночная недостаточность, метастазы, гепатит). Беременность.
Беременность. Тотальное разрушение структуры эритроцитов. Указанный процесс может быть следствием переливания несовместимой крови, анемии (гемолитической, пернициозной), инфицирования организма/отдельных его органов.
Тотальное разрушение структуры эритроцитов. Указанный процесс может быть следствием переливания несовместимой крови, анемии (гемолитической, пернициозной), инфицирования организма/отдельных его органов. Глубокое разрушение структуры эритроцитов. Указанный процесс может быть результатом переливания (несовместимой) крови, анемии (гемолитической, пернициозной), инфицирования организма/отдельных его органов.
Глубокое разрушение структуры эритроцитов. Указанный процесс может быть результатом переливания (несовместимой) крови, анемии (гемолитической, пернициозной), инфицирования организма/отдельных его органов. Отравление тяжелыми металлами, алкоголем.
Отравление тяжелыми металлами, алкоголем. Обширное разрушение структуры эритроцитов, что связано с переливанием крови, малярией.
Обширное разрушение структуры эритроцитов, что связано с переливанием крови, малярией.