С какой целью исследуют мочу на наркотики и психотропные вещества?
Анализ мочи на наркотики и психотропные вещества представляет собой тест, который чаще всего применяют, чтобы выявить факт употребления запрещённых препаратов. Также он помогает контролировать терапию, в которой используются сильнодействующие лекарственные средства, содержащие наркотические и психотропные вещества.
Данный анализ может быть назначен органами судебно-медицинской экспертизы или лечащим врачом. К нему прибегают, если оспаривается результат освидетельствования состояния водителя во время управления транспортным средством. Нередко простые экспресс-тесты заказывают родители для детей или работодатели для наёмных работников.
Методы исследования мочи на наркотики
В моче можно идентифицировать десятки веществ. Для этого используют два способа: иммунохромотографический и химико-токсикологический.
Иммунохроматографический тест является простым одношаговым исследованием, поэтому может быть применён даже в домашних условиях. Он рассчитан на определение нескольких веществ (обычно от 1 до 15 видов), содержание которых в моче должно превышать заданный пороговый уровень. Среди них могут быть амфетамины, кокаин, марихуана, морфин, экстази и др.
Основана методика на использовании специальных проявляющихся тестовых полосок. Достоинство данного способа заключается в том, что он позволяет получить результат в течение нескольких минут. Однако посредством тест-полосок выявить концентрации веществ и степень наркотического опьянения невозможно.
Химико-токсикологический анализ проводят в лабораториях, где есть возможность использовать несколько различных методов тестирования с применением реактивов и сложного оборудования. В данном случае можно точно определить конкретные виды веществ, содержащихся в организме, а также их концентрацию в моче. Метод позволяет обнаружить следы морфина, героина, кодеина, марихуаны, метадона, барбитуратов, кокаина, метамфетамина и других.
Часто к этому способу прибегают после экспресс-тестирования, когда факт употребления наркотиков уже установлен. Недостатком лабораторного исследования является довольно длительный срок получения окончательного результата.
Преимущества использования мочи для проведения анализа
Моча содержит большую концентрацию анализируемых веществ, чем любой другой биологический материал. В ней можно обнаружить не только чистые активные соединения, но также их производные, называемые метаболитами. Определение метаболитов при скрининге мочи позволяет подтвердить факт употребления наркотиков даже по прошествии какого-то времени с момента их употребления. Как правило, есть двое суток, пока следы большинства из них сохраняются в моче. А каннабиноиды (действующие вещества марихуаны и гашиша) определяются на протяжении нескольких недель.
Как берут пробы на анализ?
Материал для выполнения анализа – моча. Забор мочи производят в сухой пластиковый или стеклянный сосуд. Для быстрого теста необходимо не более 50 мл. Для химико-токсикологического анализа потребуется от 30 до 100 мл.
Образец должен быть доставлен лабораторию не позднее, чем через двое суток после получения. Хранить и перевозить контейнер нужно закрытым при температуре 0–2 градуса.
Информативным исследование получается тогда, когда тест сделан не позднее 2 суток после последнего приёма наркотиков. Полученные лабораторные данные врач заносит в протокол результатов тестирования. Быстрый тест с полосками не имеет юридической силы, тогда как анализ мочи химико-токсикологическим способом в суде принимается в качестве доказательства.
Информация размещена на сайте только для ознакомления. Обязательно необходима консультация со специалистом.
Если вы нашли ошибку в тексте, некорректный отзыв или неправильную информацию в описании, то просим вас сообщать об этом администратору сайта.
Отзывы размещенные на данном сайте являются личным мнением лиц их написавших. Не занимайтесь самолечением!
источник
Возможности скрининга мочи. Особенности различных методов
Л. И. Станкевич, к.м.н., медицинский директор, Группа компаний СИТИЛАБ, Научно-методический центр клинической лабораторной диагностики СИТИЛАБ, г. Москва
В настоящее время требования к диагностике в современной нефрологии и урологии изменились. Клиницисту требуется более точная информация уже на этапе скрининга, результат необходимо получить быстро. Соответственно, меняется методология анализа мочи и меняются подходы к использованию результатов лабораторных исследований на диагностическом этапе. В настоящее время для скринингового исследования мочи широко используется метод сухой химии, как один из самых быстрых и доступных методов, а также современные количественные методы диагностики протеинурии.
Среди диагностически значимых показателей состава мочи наиболее важными являются: протеинурия, гематурия и лейкоцитурия. Определение содержания эритроцитов и лейкоцитов в моче методом сухой химии основано на ферментативных реакциях – химическая реакция на гемоглобин для эритроцитов и реакция на нейтрофильную эстеразу для лейкоцитов, что позволяет определять не только нативные клетки, но и их лизированные формы. Однако для правильного клинического использования результатов анализа на тест-полосках важно понимать ограничения относительно указанных параметров. Результаты, получаемые методом сухой химии на большинстве экспресс-анализаторов мочи, ориентировочные и полуколичественные. Они представлены в широком диапазоне концентраций – для гемоглобина, как правило, 5-10 RBC/мкл, 50 RBC/мкл, 250 RBC/мкл и для лейкоцитов – 20-25 WBC/мкл, 75 WBC/мкл, 500 WBC/мкл. Таким образом, аналитическая чувствительность результатов достаточно низкая – 5-10 RBC/мкл – по эритроцитам, и 20-25 WBC/мкл – по лейкоцитам. В обоих случаях это выше границы референсного интервала для этих показателей при подсчете точными количественными методами [1]. Очевидно, что результаты по эритроцитам и лейкоцитам, полученные методом сухой химии на большинстве экспресс-анализаторов мочи, не имеют окончательного диагностического значения, так как не могут достоверно исключить гематурию и лейкоцитурию. Результаты тест-полосок следует подтверждать количественным методом, предпочтительнее на автоматических анализаторах осадка мочи методом проточной цитофлуориметрии. В настоящее время многие компании активно работают над совершенствованием тест-систем сухой химии, среди них и российские разработчики. Например, по данным производителя экспресс-анализатора мочи URiСКАН-strip – компании ООО “Эйлитон”, их тест-система (анализатор URiСКАН-strip и тест-полоски Uriscan 11 strip) позволяет с высокой точностью определять концентрацию гемоглобина и лейкоцитов в моче с использованием метода сухой химии. Заявленные производителем характеристики: при концентрации эритроцитов 10 RBC/мкл коэффициент вариации (CV) составляет 19,1%, а при 50 RBC/мкл – 15,4%; при концентрации лейкоцитов 25 WBC/мкл коэффициент вариации составляет 15,4%, а при 75 WBC/мкл – 12,1%. Это кардинальным образом отличает данный анализатор от большинства существующих экспресс-анализаторов мочи.
Иначе выглядит задача диагностики протеинурии методом сухой химии. Во всем мире хронические заболевания почек представляют собой растущую проблему. Они долгое время остаются бессимптомными и проявляют себя уже на стадии прогрессирования [2]. По статистике, только 10% таких пациентов своевременно выявляются врачами первичного звена медицинской помощи [3]. Вот почему особую важность приобретает общедоступный скрининг мочи на протеинурию, а порог чувствительности аналитический системы: прибор и тест-полоски опускается все ниже. Важно не пропустить клинически значимую протеинурию, несмотря на потерю при этом специфичности. Современные производители разработали и выпускают тест-полоски со шкалой детекции от 0,1 г/л. Результаты выдаются в диапазоне концентраций белка от 0,1 г/л до 10 г/л в виде дискретных значений, например: 0,1 г/л, 0,3 г/л, 1,0 г/л, 3 г/л, 10 г/л. Но следует отметить, что эти тесты носят полуколичественный характер. Для оценки степени протеинурии и динамики лечения патологий, связанных с повышенной экскрецией белка с мочой, такой подход не приемлем. Согласно документам международной организации по гломерулярным заболеваниям KDIGO (K >
Однако диагностика протеинурии не должна базироваться только на экспресс-методах. Необходимо учитывать специфику метода “сухая” химия:
• влияние различных интерферентов,
• особая чувствительность реагента, нанесенного на тестовую зону на тест-полосках к определенному виду белков – альбумину.
Пробы с подозрением на протеинурию должны быть повторно исследованы точным количественным биохимическим методом. Очевидно, что это представляет собой значительную методическую сложность (отбор и сортировка образцов, передача их в биохимическую лабораторию) и требует дополнительных затрат. При этом в большом количестве образцов, особенно с пограничными значениями протеинурии (0,25 – 0,7 г/л), результаты не подтверждаются как клинически значимые. Протеинурия может иметь физиологический характер (физическая нагрузка, беременность) и сопутствовать другим заболеваниям (инфекции и др.) [4].
Известно, что экскреция белков с мочой имеет суточные колебания. Кроме этого, концентрация белков в разовой порции мочи напрямую зависит от степени ее разведения/концентрирования. Поэтому референсной считается проба мочи, собранная за определенный установленный промежуток времени, наиболее надежно – за сутки. На практике это представляет собой проблему и сводит на нет принцип быстроты и доступности скрининга. Это затруднение можно преодолеть, если оценивать отношение концентрации общего белка разовой порции мочи к концентрации креатинина в той же порции мочи. Установлено, что величина протеин-креатининового соотношения в первой утренней порции мочи наиболее тесно коррелирует с уровнем ночной протеинурии, а в середине первой половины дня этот показатель больше отражает суточную протеинурию [4].
Существенным изменением новых рекомендаций KDIGO [5] в отличие от документов KDOQI (группа экспертов – инициатива качества исходов диализа) [6], является новая классификация хронической болезни почек, основанная на величине альбумин-креатининового соотношения (АКС) в разовой порции мочи [7]. Референсными признаны следующие значения АКС (мг альбумина/ммоль креатинина): 30 мг/ммоль (значительно повышенная альбуминурия) [2]. Этот факт выводит показатель АКС на уровень обязательного скринингового параметра для проб с подозрением на протеинурию. На рынке уже появились тест-полоски, позволяющие определять АКС методом сухой химии. В то же время, учитывая высокие коэффициенты вариации результатов, полученных методом сухой химии, расчет АКС целесообразно проводить на основании концентраций альбумина и креатинина, полученных с использованием количественных методов.
В Национальных рекомендациях 2012 г. “Хроническая болезнь почек: Основные принципы скрининга, диагностики, профилактики и подходы к лечению”, разработанных рабочей группой членов Правления Научного общества нефрологов России, представлены следующие постулаты по диагностике протеинурии [8]:
Рекомендация 2.4: У каждого больного с ХБП следует выполнять исследование уровня альбуминурии/протеинурии, поскольку этот показатель имеет важное значение для диагностики ХБП, оценки прогноза ее течения, риска сердечно-сосудистых осложнений, а также выбора тактики лечения.
Рекомендация 2.4.1: Для оценки альбуминурии/протеинурии следует определять ее уровень в суточной моче или отношение альбумин/креатинин, или общий белок/ креатинин в разовой, предпочтительно утренней порции мочи.
Рекомендация 2.6: У больных с протеинурией ≥ 0,5 г/сут, для оценки тяжести поражения почек вместо исследования альбуминурии, с точки зрения экономии бюджета, можно использовать определение общего белка в суточной моче (суточная протеинурия) или отношения общий белок/креатинин в утренней порции мочи.
При установленной патологии почечных клубочков определение соотношения белок/креатинин в сравнении с определением АКС может дать дополнительную информацию о селективности протеинурии. Также определение соотношения протеин/креатинин используется при диагностике протеинурии различного генеза у детей.
Таким образом, оправданной представляется следующая схема организации скрининга мочи относительно протеинурии: после первичного скрининга с помощью прибора и тест-полосок с высокими аналитическими характеристиками положительные образцы, образцы с пограничными значениями и образцы с подозрением на возможную протеинурию различного генеза подвергаются анализу с определением соотношения альбумин/креатинин и/или белок/креатинин.
В таком случае, врач получает более значимую информацию об образцах, в которых обнаружена “истинная”, клинически-значимая протеинурия. Такие пациенты требуют пристального внимания нефролога, наблюдения и дополнительных исследований.
1. Станкевич Л. И., Мельничук О. С., Семикина Е. Л., Маянский Н. А., Гонтард П. Ч. Г. Референсные интервалы форменных элементов мочи, полученные методом проточной цитофлуориметрии с помощью анализаторов Sysmex UF-1000/UX-2000 // Современная лабораторная диагностика. – 2016. – № 1(18). – С.10-13.
2. Fox C.H., Neuhaus K., Vassalotti J.A., Importance urine albumin-creatinine ratio in the diagnosis and prognosis of chronic kidney disease. OA Nephrology. 2013 Nov01;1(3): 21.
3. Rosenberg M., Kalda R., Kasiulevicius V., Lember M. European Forum for Primary Care. Management of chronic kidney disease in primary health care: position paper of the European Forum for Primary Care. Qual Prim Care. 2008 Aug; 16(4): 279-94
4. Земченков А. Ю., Томилина Н. А. “К/ДОКИ” обращается к истокам хронической почечной недостаточности // Нефрология и диализ. 2004. – Т.6 № 3. – С. 204-220.
5. Kidney Disease: Improving Global Outcomes (KDIGO) CKD Work Group. KDIGO 2012 Clinical Practice Guideline for the Evaluation and Management of Chronic Kidney Disease. Kidney Inter. 2013(Suppl); 3:1-150.
6. National Kidney Foundation. KDOQI clinical practice guidelines for chronic kidney disease: evaluation, classification and stratification. Am J Kidney Dis. 2002 Feb; 39 (2 Suppl 1):S1-266.
7. Levey A. S., de Jong P. E., Coresh J., El Nahas M., Astor B. C., Matsushita K, et al. The definition, classification and prognosis of chronic kidney disease: a KDIGO Controversies Conference report. Kidney Int. 2011 Jul; 80(1):17-28
8. Рабочая группа членов Правления Научного общества нефрологов России Руководитель группы А. В. Смирнов (Санкт-Петербургский государственный медицинский университет им. акад. И. П. Павлова). Национальные рекомендации. Хроническая болезнь почек: Основные принципы скрининга, диагностики, профилактики и подходы к лечению – 2012.
источник
Общий клинический анализ мочи наряду с общим клиническим анализом крови является наиболее часто выполняемым видом лабораторных исследований в ЛПУ. Ежедневно в каждой лаборатории больницы анализируются несколько десятков и даже сотен проб мочи.
Широкая распространенность данного вида анализа обусловлена возможностью получения большого объема важной диагностической информации как о состоянии почек, так и многих других органов и систем, а также простотой получения материала для исследования, так как методы забора мочи в основном неинвазивные. Немаловажным фактором является и низкая стоимость анализа.
В анализе мочи можно выделить два направления: скрининговое исследование, которое проводится в обязательном порядке всем пациентам, независимо от предполагаемого диагноза на первичном этапе диагностики, а также при проведении диспансеризации и профилактических осмотров и динамическое исследование в процессе лечения или наблюдения пациента.
Скрининговое исследование направлено на:
- выявление инфекционных заболеваний почек и мочевыводящих путей;
- выявление неинфекционных первичных заболеваний почек;
- выявление неинфекционных вторичных заболеваний почек при системных заболеваниях, таких как ревматоидные заболевания, гипертензии, гестозы беременных, нефротоксичность лекарственных препаратов;
- выявление сахарного диабета;
- выявление отдельных метаболических нарушений при различных состояниях, таких как желтуха, рвота или диарея, алкалоз или ацидоз, рецидивирующее камнеобразование.
Второе направление анализа мочи предназначено для оценки динамики течения заболевания и эффективности проводимого лечения с целью его своевременной коррекции. К каждому из перечисленных направлений исследования предъявляются свои требования.
При организации скринингового исследования мочи очень важны высокая производительность лаборатории и высокая чувствительность методов анализа даже в ущерб специфичности, поскольку важно не пропустить патологию. В данном случае определенный процент ложноположительных результатов вполне допустим.
На этапе скрининговых исследований анализы, как правило, выполняются с использованием высокопроизводительных анализаторов мочи, работающих на тест-полосках с использованием методов «сухой химии», как одного из самых быстрых и доступных методов. В основе методов «сухой химии» лежат цветные реакции, приводящие к изменению окраски тестовой зоны полоски, которое и регистрируется анализатором.
Полоски оценивают показатели полуколичественно, что допускает определенный разброс результатов для каждой тестовой зоны полоски. Аналитическая чувствительность, т. е. минимальный уровень определяемого аналита тестовых зон полосок соответствует первому положительному результату и несколько отличается для полосок разных производителей. При содержании определяемого аналита ниже чувствительности соответствующей зоны тест-полоски он не определяется, и результат оценивается как отрицательный. Поэтому полосками не определяются физиологические концентрации белка, глюкозы, кетонов и других соединений, которые присутствуют в моче здорового человека в низкой концентрации.
При наличии промежуточного цвета результат выдается в виде значения из определенного диапазона (например, если на табло прибора результат определения белка в моче: 1+ (или 0,3 г/л), это означает, что в образце содержится от 0,21 до 0,60 г/л белка, 2+ (или 1,0 г/л) — 0,6-2,0 г/л белка). Такой подход вполне адекватно решает задачи скрининга, однако малопригоден для мониторинга течения заболевания, поскольку даже 2-3-кратное изменение концентрации аналита в процессе динамического наблюдения пациента при исследовании тест-полосками может быть не выявлено. Поэтому для целей мониторинга течения заболевания и оценки эффективности лечения должны использоваться количественные методы исследований, которые обеспечат высокую точность результатов и позволят надежно оценить динамику патологического процесса.
Вне зависимости от того, проводится ли скрининговое исследование или мониторинг течения заболевания, нужно понимать, что достоверный и качественный результат анализа мочи можно получить только при соблюдении комплекса условий: правильного взятия биологического материала, его своевременной доставки в клинико-диагностическую лабораторию, а также выполнения исследований с использованием современные аналитических методов.
Каждый пациент должен быть подробно проинформирован и четко соблюдать правила взятия мочи на исследование. Одной из причин получения недостоверного результаты лабораторного исследования является контаминация пробы мочи, возникающая в процессе сбора, хранения и доставки мочи в лабораторию. Очень важным является использование специальных одноразовых пластиковых контейнеров для взятия мочи (нестерильных для проведения общеклинических исследований и стерильных для бактериологических исследований).
Анализ мочи должен быть проведен не позднее двух часов после получения материала. Бактерии, которые содержатся в моче, при длительном хранении могут менять показатели анализа. Так, рН мочи сдвигается к более высоким значениям из-за аммиака, выделяемого в мочу бактериями. Микроорганизмы потребляют глюкозу, поэтому даже при глюкозурии можно получить отрицательные или заниженные результаты при определении глюкозы. Желчные пигменты разрушаются при дневном свете. Хранение и длительная транспортировка мочи ведут к разрушению в ней эритроцитов и других клеточных элементов, что не позволяет получить адекватные результаты при проведении анализа.
Для задач скрининга наиболее значимыми являются следующие показатели: белок, глюкоза, кетоны, билирубин, уробилиноген, лейкоциты, эритроциты, нитриты. Каждый из перечисленных показателей играет свою роль в диагностике, но максимальную значимую информацию для постановки диагноза может предоставить врачу только комплексная оценка всех показателей анализа. Поэтому стандартный вариант клинического анализа мочи выполняется с применением тест-полосок, позволяющих определять одновременно до 11 показателей состава и свойств мочи. Какую же диагностическую информацию дает врачу исследовании мочи?
В моче здорового человека глюкоза содержится в очень низкой концентрации и при качественных и полуколичественных лабораторных исследованиях не выявляется. В норме глюкоза, как все низкомолекулярные соединения, фильтруется в клубочках почек, но затем почти полностью реабсорбируется в проксимальных канальцах.
Если содержание глюкозы в крови превышает количество, которое может быть реабсорбировано в канальцах, глюкоза появляется в моче. Это происходит при превышении уровня глюкозы в крови 8,8-9,9 ммоль/л. Глюкозурия может наблюдаться и при нормальном уровне глюкозы в крови, что указывает на дефект клеток проксимального отдела канальцев, приводящий к нарушению процессов реабсорбции (почечная глюкозурия).
Патологические глюкозурии делятся на панкреатогенные и внепанкреатические. Важнейшие из панкреатогенных — сахарный диабет, панкреатиты и панкреонекрозы. Внепанкреатическая глюкозурия наблюдается при раздражении ЦНС (менингиты, энцефалиты, травмы и опухоли мозга), гипертиреозе, синдроме Иценко-Кушинга, патологиях печени, почек. Почечная глюкозурия развивается при синдроме Фанкони (де Тони-Дебре-Фанкони), тяжелом диабетическом гломерулосклерозе, может наблюдаться при беременности. Выявлены нарушения транспорта глюкозы при обострении гломерулонефрита.
Массовые обследования населения в целях ранней диагностики сахарного диабета показали, что начальная стадия этого заболевания характеризуется отсутствием каких-либо явных клинических симптомов. По разным оценкам, от 30 до 50 % случаев сахарного диабета остаются не выявленными.
Тщательному обследованию должны подвергаться пациенты, у которых появились симптомы, характерные для метаболического синдрома и сахарного диабета: ожирение (особенно абдоминальное), гиперлипопротеинемия, полиурия, гипертония, гепатобилиарная патология, хроническая инфекция мочевыводящих и дыхательных путей, заболевания сердечнососудистой системы. А также группы риска: люди старше 40 лет, люди с отягощенной наследственностью по сахарному диабету, матери, родившие детей с массой тела более 4500 г и дефектами развития, женщины после абортов и преждевременных родов.
Установлено, что примерно треть пациентов, у которых была обнаружена глюкозурия после алиментарной нагрузки глюкозой, страдают сахарным диабетом. Именно поэтому обнаружение глюкозы в моче считается одним из важных диагностических тестов во всех странах с развитой системой здравоохранения. Этот анализ обязателен при исследовании мочи в КДЛ.
Полуколичественный метод определения глюкозы в моче с помощью тестовых полосок рассматривается как лучший при массовом обследовании населения для выявления нарушений обмена глюкозы. Следует учитывать, что на точность тестирования глюкозы может влиять присутствие в моче аскорбиновой кислоты, которая на 15 % занижает ее действительный уровень, а при пороговой концентрации глюкозы в моче приводит к ложноотрицательным результатам.
Скрининг на глюкозурию чрезвычайно актуален для своевременного выявления сахарного диабета. У пациентов с сахарным диабетом исследование глюкозы в моче служит эффективным способом наблюдения за состоянием больного и контроля лечения. Уменьшение суточной глюкозурии свидетельствует об эффективности лечебных мероприятий. Критерием компенсации сахарного диабета 2-го типа считается достижение аглюкозурии, а при 1-м типе допускается потеря с мочой 2-3 г глюкозы в сутки.
Для мониторинга эффективности лечения пациентов используются количественные методы определения глюкозы в моче, в частности, рекомендуется использовать глюкозоксидазный метод, который обладает высокой специфичностью и позволяет получать надежные количественные результаты анализа.
В организме человека диагностическое значение имеют три кетоновых тела: ацетоуксусная кислота (ацетоацетат), бета-гидрооксимасляная кислота, ацетон. У здорового человека с мочой выделяется 20-50 мг кетонов в сутки. Обычные качественные исследования их не обнаруживают. Выделение с мочой большого количества кетонов (кетонурия) имеет важное клиническое значение.
Кетоновые тела образуются в клетках печени при окислении жирных кислот. Этот процесс активизируется, когда клетки организма недополучают достаточного количества глюкозы, в частности, при голодании, чрезмерных физических и эмоциональных нагрузках, остром панкреатите, алкогольной интоксикации, лихорадке при инфекционном процессе.
При низкой концентрации глюкозы прекращается поступление инсулина в кровь, а его антагонист глюкагон стимулирует распад гликогена и метаболизм жирных кислот с последующим образованием кетоновых тел, которые и становятся альтернативным источником энергии для скелетных мышц, сердца, почек и других органов. При повышении концентрации кетонов в крови они начинают выводиться с мочой.
У больных сахарным диабетом обнаружение кетонов в моче позволяет диагностировать метаболическую декомпенсацию. Кома и прекоматозные состояния практически всегда сопровождаются кетонурией. Механизм кетонемии и кетонурии при сахарном диабете следующий: уровень глюкозы крови повышен, но инсулина недостаточно, и глюкоза из крови в клетку попасть не может, клетка испытывает голод, на что организм реагирует выработкой адреналина и глюкагона, стимулирующих расщепление в печени гликогена и жирных кислот, и, как следствие, происходит образование кетоновых тел. Эту ситуацию образно называют «голод среди изобилия». Глюкоза в избытке циркулирует в кровотоке, не попадая в клетки, образовавшиеся кетоны тоже циркулируют в крови, и оба вещества выводятся с мочой. Только введение инсулина может разорвать этот порочный круг.
Следует учитывать тот факт, что при лечении больных каптоприлом (капотен), 2-меркаптоэтансульфонатом натрия (менса) и другими лекарственными препаратами, в состав которых входят свободные сульфгидрильные группы, могут быть получены ложноположительные результаты.
Билирубин образуется при распаде гемоглобина в клетках ретикулоэндотелиальной системы, в частности, в селезенке и купферовских клетках печени. У взрослого человека в сутки образуется примерно 250-350 мг билирубина. В норме билирубин в моче присутствует в ничтожно малых концентрациях, которые не обнаруживаются с помощью общепринятых в КДЛ качественных проб.
Патологическая билирубинурия отмечается при таких заболеваниях, как вирусный (инфекционный) гепатит, цирроз печени, заболевание желчного пузыря, токсический гепатит.
Уробилиноген является производным билирубина. Это нормальный продукт катаболизма, который в физиологических условиях образуется с определенной скоростью, постоянно экскретируется с калом и в небольших количествах с мочой. При различных заболеваниях его образование может увеличиваться (гемолитический процесс), что приводит либо к повышению его экскреции, либо образование его резко снижается или прекращается (ахилия), и тогда уробилиноген обнаруживается в моче в виде следов или вообще не обнаруживается.
Выделение уробилиногена в количествах выше нормы называется уробилиногенурией, она характерна для гемолитических состояний, поражений паренхимы печени и кишечной патологии.
Одновременное определение билирубина и уробилиногена — важный тест при диагностике обтурационной желтухи; паренхиматозной, гемолитической желтухи; проведении скринингового обследования пациентов, принимающих потенциально гепатотоксические препараты и рабочих, контактирующих с гепатотоксичными препаратами.
Следует учитывать, что аскорбиновая кислота в концентрации выше 500 мг/л является причиной ложноотрицательного результата при определении билирубина, а лекарственные препараты, которые окрашивают мочу в красный цвет — ложноположительного.
Ложноположительные результаты можно получить при исследовании на уробилиноген мочи больных, принимающих препараты, которые окрашивают мочу в красный цвет или приобретают красный цвет.
И билирубин, и уробилиногеновые тела при длительном хранении на свету окисляются, что является причиной ложноотрицательных результатов анализа.
В норме в моче содержатся единичные эритроциты, которые не определяются при применении экспресс-методов.
По интенсивности выделения эритроцитов различают макроэритроцитурию (макрогематурию) (не менее 1 мл крови в 1 л мочи) и микроэритроцитурию (микрогематурию). При макрогематурии всегда изменен цвет мочи, при этом степень окраски колеблется от цвета «мясных помоев» до интенсивно красного и даже бурого (из-за перехода гемоглобина в гематин при кислой реакции мочи). Микрогематурия характеризуется отсутствием изменения цвета мочи и обнаружением эритроцитов лишь при микроскопии осадка.
Эритроцитурия — это синдром, который может сопровождать целый ряд серьезнейших заболеваний, раннее выявление которых может существенно повысить вероятность излечения пациента и снизить летальность. Перечень возможных причин эритроцитурии огромен. Наиболее часто встречаемые из них: острый и хронический гломерулонефрит, пиелит, пиелоцистит, мочекаменная болезнь, травма почек, мочевого пузыря, папилломы, опухоли, туберкулез почек и мочевыводящих путей, передозировка антикоагулянтов, сульфаниламидов, уротропина.
Тест-полоски на эритроциты основаны на определении пероксидазной активности гемоглобина, поэтому определяют не только концентрацию интактных эритроцитов, но и гемоглобин, который появился в моче как результат гемоглобинурии, и гемоглобин, источником которого явились эритроциты, разрушенные при хранении мочи in vivo. Этот факт является причиной расхождения результатов анализа, полученных с использованием тестполосок, и при микроскопическом исследовании осадка (когда определяется только количество интактных эритроцитов). Он обязательно должен быть учтен при клинической интерпретации результатов анализа.
Следует также учитывать, что в случае присутствия в моче значительного количества аскорбиновой кислоты возможно занижение результатов теста на гемоглобин.
У здорового человека при микроскопии мочи можно обнаружить в каждом поле зрения: у мужчин до 2-3, а у женщин до 5-6 лейкоцитов. Лейкоцитурия считается важнейшим патологическим признаком воспаления почек и мочевыводящих путей.
Выделяют три группы лейкоцитурий.
- Первичные (септические, острые) — первичные пиелоциститы. Инфекция попадает в мочевыводящие пути восходящим путем.
- Сопутствующие — вторичные пиелоциститы, возникающие как осложнения после первичного заболевания (гриппа, ангины, пневмонии, отита, хронической дистрофии).
- Хронические рецидивирующие — развиваются обычно вследствие врожденных анатомических дефектов (аномалия мочеиспускательного канала, пионефрозы, гидронефрозы и т.д.).
Лейкоцитурия может быть инфекционной (бактериальной) и асептической. Инфекционная лейкоцитурия (пиурия) при пиелонефрите и других локализациях воспалительного процесса в мочевых путях представлена нейтрофилами. Для асептической лейкоцитурии при волчаночном нефрите, хроническом гломерулонефрите в лейкоцитарной формуле мочи определяется до 20 % и более лимфоцитов. Эозинофилы появляются в осадке мочи при атопических формах нефрита и лекарственном интерстициальном нефрите, при аллергической реакции на лекарственные препараты.
Проведение топической диагностики (установление уровня возникновения лейкоцитурии) помогает решить вопрос о локализации очага патологии. О происхождении лейкоцитов из почек свидетельствует обнаружение в осадке мочи почечного эпителия на фоне лейкоцитов, лейкоцитарных, зернистых, эпителиальных цилиндров. Для дифференциальной диагностики используется трех-стаканная проба.
Определение лейкоцитов с использованием тест-полосок основано на ферментативной реакции, катализируемой лейкоцитарной эстеразой. Метод специфичен только для нейтрофилов, позволяет выявлять в моче продукты их распада, содержащие эстеразу. Чувствительность метода составляет 10 нейтрофилов в 1 мкл нецентрифугированной мочи.
Лимфоциты не содержат эстеразу, поэтому не выявляются тест-полосками. Это необходимо учитывать при клинической оценке результата анализа мочи. Лимфоцитурию устанавливают при микроскопическом исследовании уроцитограммы (лейкоцитарной формулы мочи). В окрашенном мазке, приготовленном из осадка мочи, зафиксированного и окрашенного азурэозином, дифференцируют нейтрофилы, лимфоциты, эозинофилы, плазматические клетки (как и в мазке крови).
У здоровых людей мочевыделительная система стерильна, минимальное количество непатогенных бактерий, которое смывается из дистального отдела мочеиспускательного канала, не превышает 1 х 10х4 в 1 мл. Это количество бактерий не успевает превратить нитраты, неизбежно присутствующие в любой моче, в нитриты, поэтому реакция на нитриты в норме отрицательная.
Появление бактерий в моче в количестве, превышающем 1 х 10х5 в 1 мл (бактериурия), свидетельствует об инфицировании почек и (или) мочевыводящих путей. Бактерии (в основном грамотрицательная микрофлора) попадают в мочевыводящие пути гематогенным путем или в результате восходящей инфекции.
Анализ на нитриты позволяет на ранних стадиях диагностировать такое часто встречаемое заболевание, как хронический пиелонефрит, которое почти в трети случаев протекает бессимптомно и обнаруживается случайно или диагностируется на более поздних стадиях, когда имеются выраженные нарушения функций почек, либо уже при патологоанатомическом вскрытии. Пиелонефрит встречается чаще у молодых женщин и детей, больных сахарным диабетом, и мужчин старше 45 лет. У беременных бактериурию выявляют в пять раз чаще, чем у небеременных.
Бактериурией может сопровождаться латентная почечная патология (врожденные анатомические дефекты развития почек и мочевыводящих путей), которая рано или поздно проявляется острым либо хроническим пиелонефритом. Именно поэтому важно провести диагностику инфекционного процесса мочевыделительной системы на стадии, когда можно предотвратить возможные осложнения своевременным назначением специфического лечения.
Пациент за трое суток до исследования мочи на нитриты должен отказаться от антибактериальных препаратов и приема витамина С (аскорбиновой кислоты) и за день до исследования съесть достаточное количество овощей. Причиной ложноотрицательного результата может быть высокий диурез, поэтому накануне исследования на нитриты рекомендуется ограничить прием жидкости и отказаться от приема диуретиков.
Ложноотрицательная реакция на нитриты характерна для мочи, в которой присутствуют гонококки, стрептококки и микобактерии туберкулеза. Эти бактерии не образуют нитритов. Положительный результат теста на нитриты требует микробиологического подтверждения.
Обнаружение белка в моче (протеинурия) является одним из наиболее важных и практически значимых симптомов поражения почек и мочевыводящих путей, встречается в изолированном виде или в сочетании с другими изменениями мочевого осадка в виде эритроцитурии, лейкоцитурии, бактериурии. Количество белков в моче здоровых людей не превышает 140 мг в сутки.
Повышение экскреции белка с мочой — протеинурия сопровождает почти любую патологию почек. Известно, что протеинурия может иметь физиологическое происхождение: физиологическая протеинурия у новорожденных (вследствие неокрепшего почечного фильтра); транзиторные протеинурии (беременность, диарея, интоксикация, маршевая протеинурия и др.); известна также ортостатическая, гиперлордотическая протеинурия. Постренальная протеинурия встречается при кровотечениях из мочевыводящих путей, инфекциях мочевыводящих путей, полипозе или раке мочевого пузыря и не связана с почечной патологией.
Протеинурия при патологии почек обусловлена повреждением гломерулярного и (или) канальцевого аппарата почек. При начальном повреждении гломерулярного аппарата с мочой выделяются в основном транспортные белки крови — альбумин и трансферрин (селективная гломерулярная протеинурия). При значительном его повреждении в моче появляются высокомолекулярные белки — иммуноглобулины (неселективная гломурулярная протеинурия). Альбумин мочи хорошо распознается реактивной зоной тест-полоски, значительно менее чувствительна эта зона для высокомолекулярных белков.
Канальцевая протеинурия проявляется нарушением реабсорбции белков в проксимальном отделе нефрона или усиленной продукцией белка клетками почечного эпителия дистального отдела нефрона (белка Тамма-Хорсфалла), которая не улавливается тест-полосками.
Также выделяют преренальную протеинурию. Она связана с наличием в плазме крови значительного количества патологических белков (низкомолекулярные парапротеины), которые свободно фильтруются через неповрежденный почечный фильтр и при превышении почечного порога реабсорбции низкомолекулярных парапротеинов в проксимальном отделе нефрона появляются в конечной моче. Вместе с тем, как показали исследования Н. В. Инюткиной и И. С. Шатохиной, ранняя диагностика преренальной протеинурии, например, в случаях множественной миеломы, позволяет принять своевременные меры и сохранить жизнь больному.
По величине протеинурия может колебаться от микропротеинурии до высокой (нефротической). В частности, под термином «микроальбуминурия» понимают экскрецию альбумина с мочой в количестве, превышающем физиологическую норму. К микроальбуминурии принято относить те случаи, когда с мочой за 24 часа теряется свыше 30 мг (свыше 20 мкг в минуту) до 300 мг альбумина (200 мкг в минуту). Микроальбуминурия может быть единственным проявлением поражения почечного клубочка и является ранним признаком развития диабетической нефропатии у больных с сахарным диабетом, ранним признаком поражения почек при артериальной гипертензии, атеросклерозе, сердечной недостаточности, метаболического синдрома, что может быть использовано для раннего обнаружения и мониторинга дисфункции эндотелия и субклинических повреждений почек.
Незначительная протеинурия (от 300 мг до 1 г в сутки) может наблюдаться при острой инфекции мочевыводящих путей, обструктивной уропатии и пузырно-мочеточниковом рефлюксе, тубулопатиях, мочекаменной болезни, хроническом интерстициальном нефрите, опухоли почки, поликистозе.
Умеренная протеинурия (от 1 до 3 г в сутки) может отмечаться при остром канальцевом некрозе, гепаторенальном синдроме, первичном и вторичном гломерулонефрите (без нефротического синдрома), протеинурической стадии амилоидоза.
Потеря больших количеств белка с мочой (более 3 г в сутки — высокая или нефротическая протеинурия) почти всегда связана с нарушением функции клубочкового фильтрационного барьера в отношении размера или заряда белков, что приводит к развитию нефротического синдрома.
Что же касается методов определения белка, то, как было отмечено выше, самый быстрый и простой метод с использованием тест-полосок не полностью решает задачу диагностики протеинурии даже на этапе скрининга, поскольку, во-первых, обладает высокой чувствительностью только к одной из белковых фракций — альбуминовой (реагент, который используется в тест-полосках всех производителей селективно чувствителен к альбуминовой фракции белка, что делает невозможным диагностику протеинурии, обусловленной глобулиновыми фракциями); во-вторых, подвержен влиянию различных интерферентов (например, сильно щелочная моча может вызвать ложноположительный результат. Хинин, хинидин, а также их производные, а также кровяные заменители и остатки дезинфицирующих средств, содержащих четвертичные аммониевые группы или хлоргексидин в контейнере с мочой, могут вызвать ложноположительный результат).
Поэтому пробы с подозрением на протеинурию должны быть исследованы точным количественным биохимическим методом. В настоящее время эта задача в лабораториях практически всех стран мира, в том числе и России, успешно решается использованием метода с применением красителя пирогалловый красный. Поскольку сродство пирогаллолового красного к разным фракциям белка практически одинаковое, метод позволяет с высокой точностью определять общий белок мочи.
В клинических рекомендациях международных и российских ассоциаций нефролологов отмечается, что, поскольку качественный и количественный состав мочи в течение суток изменяется, наиболее точным показателем является определение белка в суточной моче. Случайные образцы мочи, отобранные без учета суточных изменений количественного и качественного состава мочи, не отражают способности почек концентрировать мочу и того, что наличие первично обнаруженных патологических изменений не является случайным. Кроме этого, возможны колебания уровня протеинурии в различное время суток, а также зависимость концентрации белка в моче от величины диуреза. Например, у пациента с величиной экскреции белка в 500 мг в сутки концентрация белка в моче может варьировать от 1 г/л при суточном диурезе 500 мл до 200 мг/л при суточном диурезе в 2500 мл.
Однако сбор суточной мочи — чрезвычайно трудоемкий процесс даже для пациентов стационара, а в ряде случаев его осуществить практически невозможно (в частности, у детей раннего возраста и пожилых пациентов). Это затруднение можно преодолеть, если оценивать отношение концентрации общего белка разовой порции мочи к концентрации креатинина в той же порции мочи. Установлено, что величина протеин-креатининового соотношения в первой утренней порции мочи наиболее тесно коррелирует с уровнем суточной протеинурии.
В национальных рекомендациях 2012 года «Хроническая болезнь почек: основные принципы скрининга, диагностики, профилактики и подходы к лечению», разработанных рабочей группой членов правления Научного общества нефрологов России, представлены следующие постулаты по диагностике протеинурии.
- Рекомендация 2.4. У каждого больного с ХБП следует выполнять исследование уровня альбуминурии / протеинурии, поскольку этот показатель имеет важное значение для диагностики ХБП, оценки прогноза ее течения, риска сердечно-сосудистых осложнений, а также выбора тактики лечения.
- Рекомендация 2.4.1. Для оценки альбуминурии / протеинурии следует определять ее уровень в суточной моче или отношение альбумина и креатинина, или общего белка и креатинина в разовой, предпочтительно утренней порции мочи.
- Рекомендация 2.6. У больных с протеинурией выше 0,5 г в сутки для оценки тяжести поражения почек вместо исследования альбуминурии, с точки зрения экономии бюджета, можно использовать определение общего белка в суточной моче (суточная протеинурия) или отношения общего белка и креатинина в утренней порции мочи.
При установленной патологии почечных клубочков определение соотношения белка и креатинина в сравнении с определением соотношения альбумина и креатинина может дать дополнительную информацию о селективности протеинурии. Также определение соотношения протеина и креатинина используется при диагностике протеинурии различного генеза у детей.
Таким образом, исходя из вышесказанного, очевидно, что:
- скрининговые исследования основных показателей клинического анализа мочи представляют большой объем диагностической информации для врача не только в плане диагностики латентных и вялотекущих заболеваний почек и мочевыводящих путей, но и целого ряда других систем и органов.
- В этом аспекте абсолютно непонятным представляется запланированное с 2018 года исключение общего анализа мочи из обязательного перечня тестов, входящих в программу диспансеризации…
Современному врачу-клиницисту для уверенности в достоверности показателей анализа мочи, полученных из лаборатории, и правильной интерпретации результатов анализа очень важно:
- быть уверенным, что на результат анализа не оказали влияние факторы, связанные с процессом забора мочи пациентом (и учитывать возможные ошибки при интерпретации результатов),
- находиться в диалоге с врачом КДЛ и быть уверенным, что пробы мочи были своевременно доставлены в лабораторию и проанализированы в корректные сроки,
- понимать принципы методов, которые используются при скрининговых исследованиях мочи и учитывать возможное влияние интерферентов на результат определения показателей,
- быть уверенным, что на этапах скрининга и динамического наблюдения были использованы соответствующие требованиям методы и получены результаты необходимой точности.
В заключение хотелось бы отметить, что для получения высокоточных диагностически значимых результатов анализов мочи в ЛПУ необходимо оснащение лаборатории современным оборудованием и использование современных методик исследования, специфичных для решения диагностических задач, отработанная культура соблюдения правил преаналитики пациентами и сотрудниками КДЛ, а также постоянный продуктивный диалог врачей-клиницистов и врачей клинической лабораторной диагностики как на этапе назначения анализов, так и их интерпретации.
источник
Сведения о скрининге на злоупотребление психоактивными веществами (ПВЗ) и его диагностике обобщены в таблице ниже.
— Анализы мочи для диагностики отравления психоактивными веществами (ПВЗ). Анализы мочи на психоактивные вещества (ПВЗ) включают два типа процедур: скрининговые (первичные) и окончательные (подтверждающие).
Для скрининга обычно используют быстрые и недорогие методы. Окончательные анализы призваны хотя бы частично отсеять ложноположительные результаты.
— Проверка на рабочем месте. Обязательные нормативы Федеральных программ по наркологической проверке на рабочих местах требуют применения для скрининга иммуноаналитических методов, а для подтверждения результатов — газовой хроматографии или масс-спектрометрии.
— Скрининговые анализы. Показания. Вескими основаниями для проведения скрининга на психоактивные вещества (ПВЗ) являются заметное ухудшение или отклонения в поведении, настроении, рассудительности и мышлении (галлюцинации, паранойя, шизофрения) у молодого человека; ухудшение успеваемости или прогулы учебы/работы; антиобщественное поведение, например хроническая ложь, воровство и неуважение чужих прав; неоднократное насилие в отношении людей или посягательства на чужую собственность; серьезные депрессивные или биполярные расстройства настроения; попытки самоубийства; необъяснимое утомление у человека; хронический вазомоторный ринит; припадки или кома неясной этиологии; недавнее окончание лечения по поводу зависимости от марихуаны, кокаина или опиатов.
Взятие проб. Непрерывный контроль. Путь пробы мочи для анализа на психоактивные вещества (ПВЗ) необходимо документировать с момента ее забора на протяжении всей транспортировки в этикетированной запечатанной таре и во время анализа. Если пробу берут без наблюдения, необходимо сразу же зарегистрировать рН, температуру и плотность. У свежей мочи температура должна составлять 33—36 °С, а рН — от 4,6 до 8,0.
Хранение. Пробу мочи можно хранить при комнатной температуре до 3 сут или в холодильнике до 1 нед, а для длительного хранения (недели — месяцы) лучше всего замораживать при температуре —6,6 °С или ниже. Если планируется анализ на ЛСД, мочу надо держать в темном месте.
Наблюдение после анализа. Если проба оказалась положительной, окончательные выводы следует делать, исходя из результатов дополнительных периодических или нерегулярных анализов.
Пороговый уровень. Пороговый уровень устанавливается изготовителем аналитического оборудования и показывает, при какой выявленной концентрации вещества высока статистическая вероятность того, что результат не является ложноположительным. Результаты ниже стандартного порогового уровня считаются отрицательными, даже если более чувствительный метод или иной пороговый уровень отнес бы их к положительным.
Пороговый уровень устанавливают с учетом чувствительности конкретного аналитического метода, перекрестных реакций, накопленного опыта и методики, выбранной для подтверждения результатов (обычно это газовая хроматография — масс-спектрометрия).
— Окончательные анализы. Стандартным методом окончательного токсикологического анализа считается газовая хроматография — масс-спектрометрия (ГХ/МС). Она способна определить большинство ПВЗ и их метаболиты с чувствительностью до нескольких нанограммов на миллилитр. Положительный результат иммуноанализа подтверждают самыми точными методами ГХ/МС, включающими ионизацию путем электронной бомбардировки, трехионный мониторинг и определение ионных соотношений.
Если речь не идет о судебно-медицинской экспертизе, результаты тонкослойной хроматографии (TCX) можно подтверждать жидкостной хроматографией высокого разрешения (ЖХВР) или газожидкостной хроматографией (ГЖХ). ГЖХ полезна для выявления в моче и крови алкоголя и летучих вдыхаемых веществ. При ЖХВР ультрафиолетовый, флюоресцентный или электрохимический детектор, установленный на выходе из колонки, позволяет измерять концентрации психоактивных веществ (ПВЖ) с большими чувствительностью и специфичностью, чем ТСХ. При ГЖХ также применяют разные типы детекторов, например азотно-фосфорный.
Перекрестно реагирующие вещества. Широко распространенные вещества, дающие перекрестные реакции при скрининговом иммуноанализе, приведены в таблице ниже.
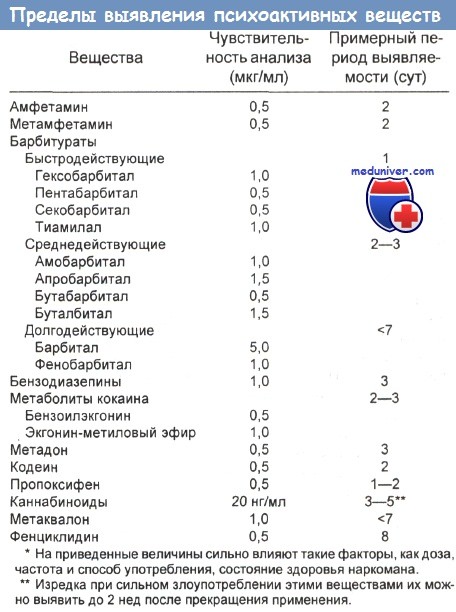
— Время получения результатов. Время выявления психоактивными веществами (ПВЗ) в моче при использовании их пороговых уровней указано в таблице ниже. Пределы обнаружения обычных психоактивными веществами (ПВЗ) приведены в таблице ниже. Проблемы, с которыми приходится сталкиваться при анализе проб мочи у работников промышленности, источники ошибок при таких исследованиях обобщены в ниже. Способы фальсификации сдаваемых на анализ проб рассмотрены в следующей отдельной статье на сайте.
Пробы мочи, направляемые на анализ психоактивных веществ (ПВЗ), необходимо проверять на креатинин. Если его уровень ниже 4,0 ммоль/л, отрицательные результаты по психоактивными веществами (ПВЗ) могут быть недействительными.
1. Определите, нужен ли скрининг. Оправдан ли он интересами здравоохранения или производственными проблемами, связанными со злоупотреблением психоактивными веществами?
2. Определите цель скрининга. Должен ли анализ выявлять только официально запрещенные средства или будет частью более общей программы по борьбе со злоупотреблением психоактивными веществами, включая алкоголь, безрецептурные или рецептурные лекарства?
3. Определите необходимый тип анализа. Какие вещества он должен выявить?
4. Определите частоту скрининга. Проводить ли его при приеме на работу, периодически или в связи с несчастными случаями и авариями на производстве? В настоящее время, по-видимому, юридически почти решен вопрос о необходимости проведения скрининга мочи при приеме на работу; однако остаются существенные проблемы, касающиеся рандомизированного периодического скрининга.
5. Выберите подходящую лабораторию, способную обеспечить бесперебойное обслуживание и проведение окончательных (подтверждающих) анализов при положительных результатах первичного скрининга.
6. Составьте протокол работы в случае положительных результатов анализа еще до внедрения программы скрининга. (Неразумно дожидаться результатов скрининга при приеме на работу, чтобы потом обсуждать, как поступить с кандидатом на место.)
7. Определите стоимость программы, учитывая возможные расходы на окончательные анализы.
8. Помните о не учтенных скринингом веществах, способных влиять на работоспособность, например об алкоголе, рецептурных или безрецептурных лекарствах.
9. Помните об ограничениях скрининга. Возможны ложноположительные результаты. В идеале скрининг должен сочетаться с более широкой программой борьбы со злоупотреблением психоактивными средствами, в том числе с просветительской работой среди служащих и руководителей предприятия.
10. Будьте реалистами. Скрининг не решает проблемы злоупотребления психоактивными веществами.
• Подмена проб мочи проверяемым (мочой не употребляющего психоактивных веществ человека или яблочным соком)
• Порча пробы путем разведения водой, хлоридом натрия, уксусом, нашатырным спиртом, гидрохлоритом натрия или мыльным раствором
• Помехи, обусловленные применением отпускаемых без рецепта лекарств или потреблением пищевых продуктов, особенно при проверке на амфетамины (симпатомиметики) и опиаты
• Ошибки, связанные со сбором или хранением проб (грязная посуда, неотфильтрованная мутная моча, хранение при комнатной температуре в течение 4 сут и более, действие яркого света (разрушает ЛСД)
• Технические ошибки, связанные с ненадежностью оборудования, его редкой калибровкой, нехваткой положительных и отрицательных контрольных проб, недостаточной «прогретостью» техники, избытком растворителя (тонкослойная хроматография), колебаниями температуры (иммуноанализ с ферментативным усилением), повторным использованием материала из прошлых положительных проб
• Административные ошибки, связанные с анализом не тех проб, неправильной маркировкой, неаккуратной регистрацией результатов, неверным написанием фамилий
источник
Скрининговое исследование мочи на предмет наличия наркотических веществ и их метаболитов (морфин, метамфетамин, кокаин, марихуана)
Определение содержания наркотических, психотропных и сильнодействующих веществ в биоматериале.
- Наркотические средства
- Анализ на подконтрольные вещества
- Urine Drug Screen
- Blood Drug Screen
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Специальной подготовки не требуется.
Общая информация об исследовании
Использование наркотических, психотропных и сильнодействующих веществ подлежит медицинскому и государственному контролю. Анализ крови или мочи на предмет содержания подконтрольных препаратов показан в нескольких ситуациях:
- при осуществлении трудовой деятельности, связанной с повышенным риском для жизни и здоровья людей (например, водитель общественного транспорта, техник по эксплуатации оборудования газовых объектов);
- при лечении наркотическими препаратами (например, хронического болевого синдрома при злокачественном заболевании);
- при подозрении на употребление наркотиков;
- при обследовании пациентов из группы риска по злоупотреблению подконтрольными препаратами.
В группу риска по злоупотреблению подконтрольными препаратами входят следующие пациенты:
- имеющие в анамнезе злоупотребление алкоголем или употребление наркотических веществ;
- получающие подконтрольные препараты для лечения их заболевания в течение длительного времени;
- препятствующие сбору анамнеза, физикальному осмотру или лабораторному обследованию, в том числе анализу на подконтрольные вещества;
- требующие рецепт на определенный наркотический препарат.
Хроматографический анализ основан на разделении веществ между неподвижной и подвижной фазой. Хроматография считается наиболее точным методом определения концентрации подконтрольных веществ в биологических жидкостях.
При интерпретации результата исследования необходимо учитывать следующие особенности:
- Результат анализа зависит от времени, прошедшего с момента употребления подконтрольного вещества. За исключением метаболитов марихуаны, которые могут быть выявлены в течение нескольких недель после употребления, положительный результат теста говорит об употреблении подконтрольных веществ в предыдущие 1-3 дня. Тест, положительный на морфин, может отражать употребление морфина, кодеина или героина (морфин – это метаболит героина и кодеина). Употребление героина может быть подтверждено с помощью метаболита 6-моноацетилморфина, однако этот метаболит определяется лишь в течение очень короткого периода (несколько часов после введения героина).
- Результат анализа зависит от количества введенного подконтрольного вещества. Пассивная ингаляция дыма марихуаны не приводит к положительному результату теста.
- Результат анализа зависит от частоты употребления подконтрольного препарата. Нерегулярное использование наркотических препаратов выявить сложно, вне зависимости от используемого метода диагностики. Поэтому отрицательный результат анализа не исключает периодического (нерегулярного) использования подконтрольных препаратов.
- Результат анализа сильно зависит от физико-химических свойств исследуемой жидкости. Это имеет огромное значение при анализе подконтрольных препаратов в моче. Концентрация подконтрольного препарата в «разведенной» (гипотонической) моче может стать настолько мала, что не будет определяться в реакции. Следует также помнить, что некоторые пациенты специально добиваются образования гипотонической мочи, выпивая большое количество воды.
Кроме того, существует огромное количество других методов фальсификации результатов теста мочи на подконтрольные препараты (добавление уксуса, соли, мыла). Иногда использование этих методов можно заподозрить по изменению обычных свойств мочи (цвета, прозрачности, pH, осмолярности).
Для чего используется исследование?
- Для обеспечения безопасности трудовой деятельности, связанной с повышенным риском для жизни и здоровья людей (например, пилот гражданского самолета);
- для оценки соблюдения пациентом режима лечения наркотическими средствами;
- для выявления употребления наркотиков и наркотической зависимости.
Когда назначается исследование?
- При устройстве на работу на должностях, связанных с повышенным риском для здоровья и жизни людей;
- при использовании наркотических препаратов в лечебных целях;
- при выявлении нарушений поведения, ассоциированных с употреблением наркотических и психотропных веществ (немотивированная агрессия, эмоциональная лабильность, социальная изоляция);
- при обследовании пациентов из групп риска по употреблению подконтрольных веществ (например, пациентов, часто «теряющих» рецепт на наркотические препараты).
Референсные значения: не обнаружено.
Что может влиять на результат?
- Время, прошедшее с момента употребления вещества;
- количество вещества;
- регулярность введения вещества;
- физико-химические свойства (для анализа мочи).
- Определение наркотических, психотропных и сильнодействующих веществ в крови или моче (предварительный и подтверждающий тесты)
- Определение наркотических, психотропных и сильнодействующих веществ в волосах или ногтях (предварительный и подтверждающий тесты)
Кто назначает исследование?
Врач общей практики, терапевт, профпатолог, нарколог.
- Standridge JB, Adams SM, Zotos AP. Urine drug screening: a valuable office procedure. Am Fam Physician. 2010 Mar 1;81(5):635-40.
- Griswold KS, Aronoff H, Kernan JB, Kahn LS. Adolescent substance use and abuse: recognition and management. Am Fam Physician. 2008 Feb 1;77(3):331-6.
источник
Определение содержания наркотических, психотропных и сильнодействующих веществ в крови или в моче.
* Перечень определяемых веществ:
1. Группа производных фенилэтиламина (гр. амфетамина):
- амфетамин
- метамфетамин
- левометамфетамин
- этиламфетамин
- фентермин
2. Группа метилендиоксипроизводных амфетамина:
- МДА (метилендиоксиамфетамин)
- МДМА (метилендиоксиметамфетамин)
3. Эфедрин и его производные:
5. Тетрагидроканнабинол (действующее вещество марихуаны)
6. Наркотические анальгетики:
- производные морфинана (морфин, кодеин, ацетилкодеин, героин, декстрометорфан, леворфанол, 6-моноацетилморфин, норлеворфанол и т.д.)
- промедол
- группа фенциклидина
10. Лекарственные средства:
- производные барбитуровой кислоты (фенобарбитал, амлобарбитал, циклобарбитал)
- производные 1,4-бензодиазепинов (диазепам, оксазепам)
- производные фенотиазинов
- антидепрессанты
- нейролептики
- Наркотические средства в крови и моче
- Анализ на подконтрольные вещества
- Urine Drug Screen
- Blood Drug Screen
Какой биоматериал можно использовать для исследования?
Разовую порцию мочи, венозную кровь.
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 8 часов до исследования, можно пить чистую негазированную воду.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Использование наркотических, психотропных и сильнодействующих веществ подлежит государственному контролю. Анализ крови или мочи на предмет содержания подконтрольных препаратов показан в нескольких ситуациях:
- при осуществлении трудовой деятельности, связанной с повышенным риском для жизни и здоровья людей (например, водитель общественного транспорта, техник по эксплуатации оборудования газовых объектов);
- при лечении наркотическими препаратами (например, хронического болевого синдрома при злокачественном заболевании);
- при подозрении на употребление наркотиков или наркотическую зависимость (следует помнить, что надежных признаков употребления наркотиков и наркотической зависимости не существует, особенности поведения, такие как немотивированная агрессия, позволяют выявить менее 50% людей, злоупотребляющих подконтрольными препаратами;
- при обследовании пациентов из группы риска по злоупотреблению подконтрольными препаратами.
В группу риска по злоупотреблению подконтрольными препаратами входят следующие пациенты:
- имеющие в анамнезе злоупотребление алкоголем или употребление наркотических веществ;
- имеющие в анамнезе тюремное заключение;
- получающие подконтрольные препараты для лечения их заболевания в течение длительного времени;
- препятствующие получению информации об их предыдущем лечении наркотическими препаратами или взаимодействию с их предыдущем лечащим врачом;
- препятствующие сбору анамнеза, физикальному осмотру или лабораторному обследованию, в том числе анализу на подконтрольные вещества;
- требующие рецепт на определенный наркотический препарат (из-за того что препарат с хорошо известным торговым названием перепродают по более высокой цене);
- указывающие на аллергию ко многим рекомендуемым препаратам;
- часто «теряющие» рецепт;
- требующие повышение дозы подконтрольного препарата.
Анализ на подконтрольные вещества может быть осуществлен с помощью двух основных методов:
- Иммуноферментный анализ (ИФА, ELISA) – быстрый и недорогой способ выявления вещества в пробе, основанный на использовании флюоресцирующих антител и специального фермента. С помощью ИФА можно выявить морфин, кодеин, героин, кокаин и его метаболиты, амфетамины, фенциклидин и метаболиты марихуаны. Однако этот метод часто не выявляет такие опиаты, как гидрокодон, оксикодон, метадон, фентанил, бупренорфин и трамадол. Значение результатов теста варьируется: с большой долей вероятности верен положительный результат на кокаин и марихуану, с меньшей – на опиаты и амфетамин. Кроме того, ложноположительный результат ИФА на подконтрольные вещества может наблюдаться при использовании множества обычных лекарств. Поэтому результаты исследования подконтрольных препаратов с помощью ИФА необходимо подтверждать с помощью более точного метода – хроматографического анализа.
- Хроматографический анализ основан на разделении веществ между неподвижной и подвижной фазой. Хроматография считается наиболее точным методом определения концентрации подконтрольных веществ в биологических жидкостях. Существует несколько ее видов. В данном случае для скрининга на подконтрольные препараты используется тонкослойная хроматография, когда в качестве неподвижной фазы выступает тонкий слой адсорбента.
При интерпретации результата исследования необходимо учитывать следующие особенности:
- Результат анализа зависит от времени, прошедшего с момента употребления подконтрольного вещества. За исключением метаболитов марихуаны, которые могут быть выявлены в течение нескольких недель после употребления, положительный результат теста говорит об употреблении подконтрольных веществ в предыдущие 1-3 дня. Тест, положительный на морфин, может отражать употребление морфина, кодеина или героина (морфин – это метаболит героина и кодеина). Употребление героина может быть подтверждено с помощью метаболита 6-моноацетилморфина, однако этот метаболит определяется лишь в течение очень короткого периода (несколько часов после введения героина).
- Результат анализа зависит от количества введенного подконтрольного вещества. Пассивная ингаляция дыма марихуаны не приводит к положительному результату теста.
- Результат анализа зависит от частоты употребления подконтрольного препарата. Нерегулярное использование наркотических препаратов выявить сложно, вне зависимости от используемого метода диагностики. Поэтому отрицательный результат анализа не исключает периодического (нерегулярного) использования подконтрольных препаратов.
- Результат анализа сильно зависит от физико-химических свойств исследуемой жидкости. Это имеет огромное значение при анализе подконтрольных препаратов в моче. Концентрация подконтрольного препарата в «разведенной» (гипотонической) моче может стать настолько мала, что не будет определяться в реакции. Следует также помнить, что некоторые пациенты специально добиваются образования гипотонической мочи, выпивая большое количество воды.
Кроме того, существует огромное количество других методов фальсификации результатов теста мочи на подконтрольные препараты (добавление уксуса, соли, мыла). Иногда использование этих методов можно заподозрить по изменению обычных свойств мочи (цвета, прозрачности, pH, осмолярности). Обнаружение следующих свойств мочи указывает на фальсификацию теста:
- температура менее 32,2°С или более 37,7°С;
- мутная, темная, пенящаяся моча;
- концентрация нитритов более 500 мг/дл (вероятно введение примесей);
- концентрация креатинина ?2,0 мг/дл, но менее 20 мг/дл, относительная плотность более 1,0010, но менее 1,0030 (это разведенная моча);
- концентрация креатинина менее 2,0 мг/дл, относительная плотность ? 1.0010 или ? 1,0200 (эта жидкость не является человеческой мочой).
Для чего используется анализ?
- Для обеспечения безопасности трудовой деятельности, связанной с повышенным риском для жизни и здоровья людей (например, пилот гражданского самолета);
- для оценки соблюдения пациентом режима лечения наркотическими средствами;
- для выявления употребления наркотиков и наркотической зависимости.
Когда назначается анализ?
- При устройстве на работу на должностях, связанных с повышенным риском для здоровья и жизни людей;
- при использовании наркотических препаратов в лечебных целях;
- при выявлении нарушений поведения, ассоциированных с употреблением наркотических и психотропных веществ (немотивированная агрессия, эмоциональная лабильность, социальная изоляция);
- при обследовании пациентов из групп риска по употреблению подконтрольных веществ (например, пациентов, часто «теряющих» рецепт на наркотические препараты).
Референсные значения: не обнаружено.
- употребление подконтрольных препаратов;
- ложноположительный результат.
- норма;
- ложноотрицательный результат.
Что может влиять на результат?
- Время, прошедшее с момента введения вещества;
- количество вещества;
- регулярность введения вещества;
- физико-химические свойства (для анализа мочи).
- Отрицательный результат не позволяет исключить периодическое использование подконтрольных препаратов;
- результат анализа оценивают с учетом анамнестических и клинических данных.
- Определение уровня этилового алкоголя, количественно (кровь, моча)
- Определение наркотических, психотропных и сильнодействующих веществ в крови или моче (предварительный и подтверждающий тесты)
- Определение наркотических, психотропных и сильнодействующих веществ в волосах или ногтях (предварительный и подтверждающий тесты)
Кто назначает исследование?
Врач общей практики, терапевт, профпатолог, нарколог.
- Standridge JB, Adams SM, Zotos AP. Urine drug screening: a valuable office procedure. Am Fam Physician. 2010 Mar 1;81(5):635-40.
- Griswold KS, Aronoff H, Kernan JB, Kahn LS. Adolescent substance use and abuse: recognition and management. Am Fam Physician. 2008 Feb 1;77(3):331-6.
Оставьте ваш E-mail и получайте новости, а также эксклюзивные предложения от лаборатории KDLmed
источник