Заболевания, как серьёзные, так и не слишком, к большому сожалению, отнюдь не редкость. В борьбе с некоторыми болезнями никак не получается обойтись без антибиотиков. Их применение оценивается по-разному. Врачи разделились на два лагеря: их сторонников и их противников. Если у вас возникла необходимость употребления антибиотиков, то прежде всего нужно узнать, как воспримет их ваш организм. Сделать это можно с помощью посева на чувствительность к антибиотикам. Расшифровка анализа все прояснит.
Эта процедура основана на том, что каждая группа микроорганизмов, обитающих в наших органах, обладает чувствительностью к какой-либо группе антибиотиков. Чувствительность проявляется в остановке их роста и размножения, что в конечном итоге приводит к гибели этих микроорганизмов. На основе этого анализа делается вывод о том, какие антибиотики эффективнее помогут в борьбе с конкретными бактериями.
Чувствительность к антибиотикам – что это? Сейчас существует три способа определения чувствительности микроорганизмов к антибиотикам:
- диффузный;
- бактериологический анализатор;
- серийного разведения.
Первый заключается в том, что испытуемый препарат распыляется в среду, созданную благодаря бумажным дискам.
Второй метод главным образом состоит в том, что на основе произведённого бактериологического анализа выявляется чувствительность микроорганизмов к антибиотику, результат регистрируется в специальной таблице, и происходит его расшифровка. Чувствительность к антибиотикам становится ясна для специалиста.
Третий метод признан наиболее точным. При его использовании бактерии подлежат серийному разведению в бульоне из антибиотика.
В целом, вне зависимости от избранного метода, суть анализа сводится к тому, что выделяется возбудитель болезни в чистом виде и проводится его реакция на тот или иной антибиотик, выясняется чувствительность микрофлоры к антибиотикам. Расшифровка этого анализа в данных аспектах чрезвычайно важна.
Крайне важно делать анализ на основе стерильных жидкостей органов или тканей, из которых берётся возбудитель. К ним относят:
- кровь;
- жидкость спинного мозга;
- мочу;
- микрофлору влагалища;
- микрофлору уретры.
Результат проведённого анализа — перечень антибиотиков, к которым была или не была проявлена чувствительность у исследуемого микроорганизма. Этот результат предоставляется в форме списка, называемого антибиотикограммой. В качестве используемой измерительной единицы используется то минимальное количество лекарства, которое необходимо для уничтожения микроорганизма, вызывающего заболевание.
Условно все микроорганизмы можно разделить на три группы. Деление основывается на устойчивости к антибиотику.
- чувствительные возбудители;
- умеренно устойчивые возбудители;
- устойчивые возбудители.
Для того чтобы вызвать гибель чувствительных микроорганизмов, хватит обычной дозы лекарства. Для умеренно устойчивого микроорганизма понадобится максимальная доза антибиотика. И для борьбы с устойчивыми микроорганизмами не поможет и максимально возможная доза антибиотика.
На основе результата анализа, когда проведена его расшифровка, чувствительность к антибиотикам выявлена, врач понимает, какую дозу лекарства необходимо назначить пациенту. Кроме этого, он приходит к выводу о наиболее эффективном препарате и о продолжительности курса лечения.
Однако необходимо учесть, что чувствительность возбудителя из пробирки и чувствительность возбудителя в организме могут отличаться. Это отличие заключается в количестве микроорганизмов в организме в целом.
К сожалению, не существует способа, с помощью которого можно было бы провести анализ прямо из органа.
Поэтому, несмотря на довольно высокую точность анализа, необходимо помнить о том, что выявленная чувствительность к препарату не всегда совпадает с действительной чувствительностью организма пациента. Исходя из этого, врач должен контролировать применение лекарства, чтобы лечение не проходило впустую.
Как уже было сказано ранее, анализ должен проводиться на основе стерильных выделений организмов. К ним в первую очередь относится моча.
Анализы на основе мочи показаны пациентам с заболеваниями в мочевыделительной системе.
К симптомам таких заболеваний относятся:
- боли при мочеиспускании;
- боли в поясничном отделе;
- нарушения в процессе мочеиспускания;
- изменения в результатах проведённых анализов мочи;
- реакция на применение антибиотиков в органах, отвечающих за мочевыделение.
Для того чтобы провести такой анализ, понадобится утренняя порция мочи. Её нужно собрать в специальную стерильную ёмкость. Эту ёмкость можно как купить, так и использовать любую подходящую домашнюю ёмкость, например, простую небольшую баночку. Однако перед использованием её нужно простерилизовать.
При сборе не нужно использовать первые капли мочи и последние. Именно так на анализ попадёт наиболее концентрированная микроорганизмами, если они есть, моча.
Следует предупредить врача, если за несколько дней до сдачи образца принимали антибиотики. Они могут вызвать ложный результат.
Анализ займёт до десяти дней. Продолжительность исследования зависит от микроорганизмов. За эти десять дней моча будет подвергнута ряду анализов, в результате которых врач получит представление о возбудителе заболевания, его чувствительности и об антибиотике, с помощью которого будет проведено наиболее эффективное лечение.
Как и анализ на основе мочи, анализ на чувствительность к антибиотикам, расшифровка его на основе крови помогает понять, есть ли у пациента возбудители той или иной болезни.
Кровь также относится к стерильным выделениям организма, она довольно часто используется в анализах.
Брать её следует до того, как пациент начал приём антибиотиков. Если сбор был осуществлён после, то результаты могут быть ложными.
Сбор производится из вены. Количество колеблется от пяти до десяти миллилитров.
После того как кровь была взята, она помещается в специальную бутыль, в которой подготовлена питательная для бактерий среда. Производится посев на чувствительность к антибиотикам. Расшифровка анализа выполняется по результатам после завершения процесса.
Итоги анализа выясняются через шестнадцать или восемнадцать часов. Время меняется в зависимости от вида возбудителя. В конечном итоге оно определяется моментом, когда его рост становится очевидным.
Так определяется тип возбудителя, после чего начинается проверка на устойчивость.
Результаты исследования крови могут быть следующими:
- в крови нет возбудителей;
- найден один вид возбудителя;
- несколько видов возбудителей.
Анализ и его расшифровка, чувствительность к антибиотикам в котором указана, передаются врачу, и тот на их основании определяет тип лечения, препарат, его дозировку.
источник
Бактериологический посев – это анализ, выявляющий в том числе чувствительность патогенного микроорганизма к антибактериальным лекарственным средствам. С помощью этого метода исследования биологического материала специалисты определяют тип возбудителя инфекции, его концентрацию и патогенность, что помогает врачу назначить адекватное, эффективное для конкретного клинического случая специфическое лечение.
Посев на чувствительность, называемый еще бакпосевом на микрофлору – это вид исследования, применяемый при диагностике венерологических, гинекологических, урологических, дерматологических и других инфекционных заболеваний. После забора биологического материала производится его посев в различные питательные среды. Спустя некоторое время «разросшиеся» на нем в результате искусственного культивирования микроорганизмы тестируют на чувствительность к разным типам антибиотиков или противомикробных препаратов.
Исследование, называемое антибиотикограммой, демонстрирует, от препаратов какой фармакологической группы быстрее всего погибнет возбудитель инфекции. Кроме того, анализ определяет концентрацию патогенных микроорганизмов (выражается в КОЕ/мл, называемых колониеобразующими единицами), их резистентность (устойчивость) по отношению к медикаментозным средствам и внешним факторам. Для проведения исследования могут забираться следующие биоматериалы:
- кровь;
- урина;
- желчь;
- кал;
- сперма;
- спинномозговая жидкость;
- слизь из уретры;
- слизь из цервикального канала;
- слизь из зева;
- слизь из носоглотки;
- мокрота;
- содержимое кисты;
- содержимое очага воспаления;
- раневое отделяемое;
- грудное молоко;
- секрет простаты.
Выращивание колоний патогенных микроорганизмов на исследуемых материалах проводят в чашках Петри, либо сначала в жидкой среде, а затем на скошенном агаре в термостате на протяжении суток. После штаммы полученной культуры переносят на предметное стекло, окрашивают и изучают морфологические свойства микроорганизма под микроскопом. Внимание обращают на размер и форму клеток и их тинкториальные свойства (отношение к окрашиванию).
Бакпосев на микрофлору широко применяется в медицинской практике при диагностике инфекционно-воспалительных заболеваний (в гинекологии, урологии, венерологии, отоларингологии, хирургии и других областях), и при риске развития сепсиса (системной реакции на развивающееся воспаление). Анализ на чувствительность к антибиотикам позволяет выявить и вывести возбудителей следующих заболеваний:
- бактериальный вагинит;
- инфекционные ЗППП (заболевания, передающиеся половым путем);
- хламидиоз;
- гонорея;
- трихомониаз;
- цистит;
- кишечная инфекция;
- пневмония;
- туберкулез;
- ангина и мн. др.
Определение чувствительности к антибиотикам при беременности проводится как минимум дважды – сразу после постановки на учет и на 36 неделе. Делается мазок из влагалища и со слизистой оболочки зева и носоглотки. Биоматериал исследуют, определяют наличие урологических и мочеполовых инфекций и золотистого стафилококка – возбудитель, провоцирующий гнойный мастит, послеродовой сепсис и др. инфекции в период после родоразрешения. При наличии показаний (заболевания почек, повышенный уровень лейкоцитов в моче и др.) могут назначаться:
- посев мочи;
- мазок из шейки матки;
- соскоб влагалищного эпителия;
- бактериальный посев из цервикального канала.
В зависимости от типа биоматериала и показаний к проведению анализа по результатам исследования выделяют следующие виды патогенных возбудителей бактериальных инфекций:
- Слизь из носоглотки и зева: золотистый стафилококк, гемолитический стрептококк, менингококк, листерия, коринебактерия дифтерии, гемофильная палочка, синегнойные пневмококки.
- Гнойное отделяемое, содержимое ран, биопунктат: синегнойная палочка, псевдомонада.
- Урогенитальная слизь: бактериальная флора, возбудители мочеполовых инфекций (микоплазма, гарднерелла, уреаплазма, трихомонада, грибы, гонококк, листерия).
- Каловые массы: тифопаратифозная бактериальная группа, кишечная группа (иерсинии, сальмонеллы, шигеллы), анаэробные возбудители пищевых инфекций, условно-патогенные возбудители кишечных инфекций.
- Кровь исследуют на стерильность.
- Остальные биожидкости – на обсемененность (бактериальную флору).
По статистике, около 80% ошибок в лабораторных исследованиях вызваны ошибками при сборе и транспортировке материалов для обследования. Как правило, забор осуществляет медицинский персонал, но некоторые биоматериалы больной собирает сам. Поэтому при подготовке к сдаче анализа необходимо соблюдать следующие общие правила:
- Во время забора биоматериала требуется исключить попадание в него антисептических или дезинфицирующих соединений, обсеменения бактериями и иными организмами. Для этого инструментарий и посуда для сбора должны быть стерильными.
- На результаты посева на антибиотики влияет прием пациентом антибактериальных и иных медикаментозных препаратов. О терапии необходимо сообщить назначившему анализ врачу, применение лекарств необходимо приостановить за срок не менее 10 суток до назначенной даты анализа.
- Материалы для обследования должны быть доставлены в лабораторию в специальных герметичных контейнерах в максимально короткие сроки. Во время транспортировки собранные биологические жидкости должны быть защищены от воздействия света, температур, механического воздействия.
Бактериологический посев на чувствительность к антибиотикам проводится на разных видах биоматериала. В зависимости от их типа необходимо соблюдать следующие предписания специалистов при заборе проб:
- Сбор мочи производят по утрам, натощак, после предварительно проведенных гигиенических процедур. Необходимый объем урины составляет от 10 до 15 мл. Забор производят в специальную стерильную посуду, материал должен быть доставлен в лабораторию не позднее чем через два часа.
- Мазок на чувствительность к антибиотикам из носоглотки или зева проводят по утрам, до приема пищи и воды и до проведения гигиенических процедур (чистки зубов и полоскания рта).
- Сбор кала производится утром, стерильной лопаткой в стерильную посуду, необходимый объем биоматериала – до 30 мг. Недопустимо попадание мочи, использование клизмы или слабительных препаратов, замораживание. Срок доставки в лабораторию не должен превышать 3-5 часов.
- Проба мокроты доставляется в место проведения исследования на протяжении часа после забора, который проводят натощак, после предварительной чистки зубов и полоскания рта.
- Пробу грудного молока берут после проведения гигиенических процедур и обработки кожи вокруг соска спиртом. Перед забором материала в объеме 5 мл (в стерильную посуду) сцеживают от 15 мл жидкости. Время доставки в лабораторию не должно превышать 2 часов.
- Мазок со слизистых влагалища и другие виды забора материала на мочеполовые инфекции. Анализ проводят не ранее чем через 2 недели после окончания менструации (точную дату определит врач на основе данных о месячном цикле). Последнее мочеиспускание должно быть проведено за два часа до взятия пробы у женщин и за 5-6 – у мужчин.
- Объем забранной для посева крови у детей составляет 5 мл, у взрослых – 15 мл.
Посев на флору и чувствительность к антибиотикам проводится в течение некоторого продолжительного времени (по сравнению с готовностью результатов других анализов). Выделение штаммов проводится не одинаково, потому что разные биологические среды человеческого организма требуют индивидуальных подходов. Примерные сроки результатов анализов для разных типов биоматериала:
- Кал: от 5 дней до недели.
- Урогенитальные материалы: 4-10 дней.
- Кровь: 10-14 дней (первые предварительные данные готовы через 3-4 дня).
- Слизь из зева или носоглотки: от 5 до 7 дней.
- Посев на флору: 5-10 дней.
Бактериологический посев на чувствительность к антибиотику дает представление о качественной и количественной оценке исследуемого образца. Качественная оценка (наличие возбудителя) классифицируется по следующим четырем степеням роста:
- Первая. При этой степени рост на твердой среде отсутствует, на жидкой регистрируется небольшой рост.
- Вторая. Небольшой рост на твердой среде (до 10 колоний).
- Третья. Значительный рост на твердой среде (10-100 колоний).
- Четвертая. Больше 100 колоний.
При обнаружении в результате исследования условно-патогенной микрофлоры (непатогенных грамотрицательных бактерий) первые две степени относят к норме, при третьей или четвертой степени говорят о присутствии в организме микробов-возбудителей инфекции, размножение которых стало причиной возникновения и развития заболевания. При наличии в материале патогенной микрофлоры все четыре степени свидетельствуют о наличии болезни. Например, сапрофитная микрофлора в бакпосеве мочи свидетельствует об инфекции мочеполовой системы.
Количественная оценка проводится в колониеобразующих единицах (КОЕ), обозначающих объединение (сообщество) клеток бактерий, образовавших колонию. Она помогает установить степень обсемененности и проконтролировать достаточность назначенных для лечения дозировок лекарственных средств (адекватность проведенных медикаментозных назначений). Принято следующее условное соотношение КОЕ и миллилитров:
- 1 колония – это 103 КОЕ/мл.
- 1-5 колоний – это 104 КОЕ/мл.
- 5-15 колоний – это 105 КОЕ/мл.
- более 15 колоний – это 106 КОЕ/мл
Тест на чувствительность к антибиотикам, проводимый одновременно с посевом на определение возбудителя инфекции, называют антибиотикограммой. Выделив патогенный микроорганизм, его пересаживают в благоприятную для роста среду, где исследуется резистентность (чувствительность) конкретного штамма к активным компонентам антибактериальных препаратов. Чувствительные к антибиотику патогенные клетки не растут в зоне его действия, устойчивые показывают рост колоний.
Распространенным методом проведения антибиотикограммы является метод диффузии смоченных в антибактериальном препарате бумажных полосок в чашке Петри с исследуемой средой. Их выкладывают по поверхности, отступая на два сантиметра от края чашки и от друг друга. После 5-7 часов при комнатной температуре чашу помещают в термостат на срок от 3 до 5 дней. По результатам исследования рост колоний оценивается следующим образом:
- Кольцо вокруг полоски диаметром от 2,5 см говорит о повышенной чувствительности микрофлоры к препарату;
- 2,5-1,5 см – стандартная чувствительность (средняя клиническая эффективность).
- до 1,5 см – слабая реакция, лечение с высокой вероятностью не будет эффективным.
- Отсутствие задержки роста колонии – полная устойчивость к медикаментозному средству.
источник
Лечение простуды и гриппа
Заболевания, как серьёзные, так и не слишком, к большому сожалению, отнюдь не редкость. В борьбе с некоторыми болезнями никак не получается обойтись без антибиотиков. Их применение оценивается по-разному. Врачи разделились на два лагеря: их сторонников и их противников. Если у вас возникла необходимость употребления антибиотиков, то прежде всего нужно узнать, как воспримет их ваш организм. Сделать это можно с помощью посева на чувствительность к антибиотикам. Расшифровка анализа все прояснит.
Эта процедура основана на том, что каждая группа микроорганизмов, обитающих в наших органах, обладает чувствительностью к какой-либо группе антибиотиков. Чувствительность проявляется в остановке их роста и размножения, что в конечном итоге приводит к гибели этих микроорганизмов. На основе этого анализа делается вывод о том, какие антибиотики эффективнее помогут в борьбе с конкретными бактериями.
Чувствительность к антибиотикам – что это? Сейчас существует три способа определения чувствительности микроорганизмов к антибиотикам:
Первый заключается в том, что испытуемый препарат распыляется в среду, созданную благодаря бумажным дискам.
Второй метод главным образом состоит в том, что на основе произведённого бактериологического анализа выявляется чувствительность микроорганизмов к антибиотику, результат регистрируется в специальной таблице, и происходит его расшифровка. Чувствительность к антибиотикам становится ясна для специалиста.
Третий метод признан наиболее точным. При его использовании бактерии подлежат серийному разведению в бульоне из антибиотика.
В целом, вне зависимости от избранного метода, суть анализа сводится к тому, что выделяется возбудитель болезни в чистом виде и проводится его реакция на тот или иной антибиотик, выясняется чувствительность микрофлоры к антибиотикам. Расшифровка этого анализа в данных аспектах чрезвычайно важна.
Крайне важно делать анализ на основе стерильных жидкостей органов или тканей, из которых берётся возбудитель. К ним относят:
- кровь;
- жидкость спинного мозга;
- мочу;
- микрофлору влагалища;
- микрофлору уретры.
Результат проведённого анализа — перечень антибиотиков, к которым была или не была проявлена чувствительность у исследуемого микроорганизма. Этот результат предоставляется в форме списка, называемого антибиотикограммой. В качестве используемой измерительной единицы используется то минимальное количество лекарства, которое необходимо для уничтожения микроорганизма, вызывающего заболевание.
Условно все микроорганизмы можно разделить на три группы. Деление основывается на устойчивости к антибиотику.
- чувствительные возбудители;
- умеренно устойчивые возбудители;
- устойчивые возбудители.
Для того чтобы вызвать гибель чувствительных микроорганизмов, хватит обычной дозы лекарства. Для умеренно устойчивого микроорганизма понадобится максимальная доза антибиотика. И для борьбы с устойчивыми микроорганизмами не поможет и максимально возможная доза антибиотика.
На основе результата анализа, когда проведена его расшифровка, чувствительность к антибиотикам выявлена, врач понимает, какую дозу лекарства необходимо назначить пациенту. Кроме этого, он приходит к выводу о наиболее эффективном препарате и о продолжительности курса лечения.
Однако необходимо учесть, что чувствительность возбудителя из пробирки и чувствительность возбудителя в организме могут отличаться. Это отличие заключается в количестве микроорганизмов в организме в целом.
К сожалению, не существует способа, с помощью которого можно было бы провести анализ прямо из органа.
Поэтому, несмотря на довольно высокую точность анализа, необходимо помнить о том, что выявленная чувствительность к препарату не всегда совпадает с действительной чувствительностью организма пациента. Исходя из этого, врач должен контролировать применение лекарства, чтобы лечение не проходило впустую.
Как уже было сказано ранее, анализ должен проводиться на основе стерильных выделений организмов. К ним в первую очередь относится моча.
Анализы на основе мочи показаны пациентам с заболеваниями в мочевыделительной системе.
К симптомам таких заболеваний относятся:
- боли при мочеиспускании;
- боли в поясничном отделе;
- нарушения в процессе мочеиспускания;
- изменения в результатах проведённых анализов мочи;
- реакция на применение антибиотиков в органах, отвечающих за мочевыделение.
Для того чтобы провести такой анализ, понадобится утренняя порция мочи. Её нужно собрать в специальную стерильную ёмкость. Эту ёмкость можно как купить, так и использовать любую подходящую домашнюю ёмкость, например, простую небольшую баночку. Однако перед использованием её нужно простерилизовать.
При сборе не нужно использовать первые капли мочи и последние. Именно так на анализ попадёт наиболее концентрированная микроорганизмами, если они есть, моча.
Следует предупредить врача, если за несколько дней до сдачи образца принимали антибиотики. Они могут вызвать ложный результат.
Анализ займёт до десяти дней. Продолжительность исследования зависит от микроорганизмов. За эти десять дней моча будет подвергнута ряду анализов, в результате которых врач получит представление о возбудителе заболевания, его чувствительности и об антибиотике, с помощью которого будет проведено наиболее эффективное лечение.
Как и анализ на основе мочи, анализ на чувствительность к антибиотикам, расшифровка его на основе крови помогает понять, есть ли у пациента возбудители той или иной болезни.
Кровь также относится к стерильным выделениям организма, она довольно часто используется в анализах.
Брать её следует до того, как пациент начал приём антибиотиков. Если сбор был осуществлён после, то результаты могут быть ложными.
Сбор производится из вены. Количество колеблется от пяти до десяти миллилитров.
После того как кровь была взята, она помещается в специальную бутыль, в которой подготовлена питательная для бактерий среда. Производится посев на чувствительность к антибиотикам. Расшифровка анализа выполняется по результатам после завершения процесса.
Итоги анализа выясняются через шестнадцать или восемнадцать часов. Время меняется в зависимости от вида возбудителя. В конечном итоге оно определяется моментом, когда его рост становится очевидным.
Так определяется тип возбудителя, после чего начинается проверка на устойчивость.
Результаты исследования крови могут быть следующими:
- в крови нет возбудителей;
- найден один вид возбудителя;
- несколько видов возбудителей.
Анализ и его расшифровка, чувствительность к антибиотикам в котором указана, передаются врачу, и тот на их основании определяет тип лечения, препарат, его дозировку.
Очень часто, перед тем как назначить лечение и выписать соответствующие лекарственные препараты, врачи проверяют человека на чувствительность к антибиотикам. Делается это несколькими методами.
Итак, выявление чувствительности или сопротивляемости микроорганизмов к антибиотикам необходимо для назначения правильного метода лечения. Так, например, если у возбудителей инфекции наблюдается резистентность к определенному препарату, то лечение им просто не будет оказывать должного эффекта. Различают несколько форм сопротивляемости:
- чувствительные;
- умеренно чувствительные;
- устойчивые.
Чувствительные микроорганизмы погибают сразу же после введения небольших доз, а умеренно чувствительные – при определенных концентрациях. При этом устойчивые могут погибнуть только при взаимодействии с большим количеством антибиотика, который не может быть введен в организм, а, следовательно, необходимо искать альтернативный способ лечения и устранения заболевания.
Существует несколько способов определения чувствительности микроорганизмов к антибиотикам:
- метод последовательных разведений в жидкой питательной среде;
- метод диффузии в агар;
- ускоренный метод.
Чаще всего проба на чувствительность к антибиотикам проводится по методу определения в физиологической жидкости. В этом случае используется процесс обработки интегрированных пластин с различной концентрацией антибиотиков. Таким методом определяют больных раком, для того чтобы подтвердить или опровергнуть эффективность назначенных препаратов при химиотерапии.
Анализ на чувствительность к антибиотикам по диффузионному методу почти так же распространен, как и первый. При этом он дает лишь качественный ответ, есть или нет сопротивляемость.
Благодаря развитию микробиологических технологий, появились ускоренные методы диагностики, которые дают полную и развернутую информацию. Это очень важно при назначении лекарственных препаратов, а также, когда время не терпит, и следует как можно быстрее приступить к лечению.
Случается иногда так, когда результатов и вышеуказанных методов исследования недостаточно. В этом случае выводят минимальную бактерицидную концентрацию, которая способна уничтожить возбудителя инфекции, только происходит это в течение определенного промежутка времени.
Анализы на чувствительность к антибиотикам в медицине называют бактериальным посевом. Эти методы позволяют определить возбудителя заболевания и его концентрацию в организме. Цель анализа – выявить в полученном материале вредные микроорганизмы, чтобы в дальнейшем решить задачи насчет специфического лечения.
Выделив микроорганизмы, проводят антибиотикограмму – определение чувствительности обнаруженных микробов к бактериофагам и антибактериальным препаратам.
Методы лабораторного определения чувствительности бактерий к антибиотикам
Метод отличается высокой специфичностью – не наблюдается перекрестных ложных реакций. Есть возможность исследовать любую биологическую жидкость. Проводится он в целях определения чувствительности выявленного микроба к лечебным средствам, что позволяет применять самую эффективную терапию.
Результат получают не сразу. Требования к забору материала высокие. Персонал лаборатории должен быть высококвалифицированным.
Показания для бактериологического посева
Этим методом широко пользуются в медицинской практике, особенно при инфекционных заболеваниях, в гинекологии, хирургии, урологии, онкологии, отоларингологии и пр.
Абсолютным показанием являются любые воспалительные заболевания органов и систем, подозрение на сепсис.
Материал для исследования
Исследовать могут следующие материалы: слизь из зева, носоглотки, цервикального канал, уретры; мокроты; кал; урину; кровь; секрет простаты; грудное молоко; желчь; спинномозговую жидкость; содержимое кист; раневое отделяемое.
Слизь из носа и зева может содержать: гемолитические стрептококки, пневмококки, золотистый стафилококк, коринобактерии дифтерии, менингококк, гемофильную палочку, листерии.
- кишечную группу бактерий – сальмонеллы, шигеллы, иерсинии;
- тифопаратифозную группу;
- условно-патогенных возбудителей кишечных инфекций;
- анаэробных микробов; возбудителей пищевых инфекций;
- обследовать на дисбактериоз кишечника.
В биопунктате, гнойном отделяемом и содержимом ран выделяют:
- псевдомонады;
- синегнойные палочки.
Урогенитальную слизь исследуют так:
- на наличие возбудителей половых инфекций – гонококк, грибы, трихомонады, уреаплазму, листерии, микоплазму;
- на бактериальную флору.
Кровь могут исследовать на стерильность. Грудное молоко, секрет простаты, мочу, мазки, раневое отделяемое, суставная жидкость, желчь – эти материалы могут быть обследованы на обсемененность (бактериальную флору).
Собранный материал помещают в специальные среды. В зависимости от необходимого результата посев делают в разные среды. К примеру, в избирательная или элективная среда, примером которой является свернутая лошадиная сыворотка для обнаружения возбудителя дифтерии или же среда с солями желчных кислот/селенитом для определения возбудителя кишечных инфекций.
Другой вариант – дифференциально-диагностические среды, которые применяют для расшифровки бактериальных культур.
Если есть необходимость, делают пересев с жидкой на твердую питательную среду, чтобы идентифицировать колонии.
После этого питательную среду помещают в термостат, где создают благоприятные условия для жизнедеятельности возбудителей заболеваний. При этом задают конкретное время, влажность и температуру.
После извлечения образца из термостата проводят контрольный осмотр выросших колоний микробов (культура микроорганизмов). Если есть необходимость, проводится микроскопия полученного материала со специальной окраской. Контрольный осмотр – оценка формы, цвета, плотности колоний.
В заключение проводится подсчет возбудителей. В лабораторной практике используется понятие колониеобразующая единица (КОЕ) – одна микробная клетка, которая способна образовать колонию, или же видимая колония микробов. Показатель КОЕ позволяет определить количество микробов в образце или определить их концентрацию. Подсчет КОЕ может проводиться разными методами.
Качество теста зависит от нескольких факторов, включая соблюдение правил при заборе материала для исследований. Посуда и инструменты должны быть стерильными! В противном случае происходит контаминация (происходит обсеменение бактериями, не имеющих клинического значения), что делает тест бессмысленным.
Если человек принимает антибиотики, посев не будет точным. Прием таковых нужно прекратить за 10 суток до предполагаемой даты анализа. Также нужно сообщить лечащему врачу о приеме любых медикаментозных средств.
Доставка в лабораторию должна быть очень быстрой, не допускается высыхание материала и изменение его кислотности.
К примеру, кал нужно доставлять в теплом виде.
- Забор мочи проводится после утренних гигиенических процедур. Собирают среднюю порцию урины. Объем мочи – 10-15 мл. посуда должна быть стерильной. В лабораторию ее нужно доставить за 2 часа;
- Если назначен мазок из носа или зева: нельзя чистить зубы, полоскать рот/нос дезинфекторами, есть и пить;
- Забор кала проводят утром стерильной лопаткой в такую же посуду. Объем – 15-30 г. Не допускается попадание в него мочи. Максимальное время доставки – 5 часов. Не допускается замораживание. Кал собирают без слабительных и клизм;
- Кровь берут до антибиотикотерапии. Минимальное количество – 5 мл для детей, не меньше 15 мл взрослым;
- Проба мокрот берется утром натощак. Предварительно полощут рот и чистят зубы. Доставляют в лабораторию максимум за 1 час;
- Грудное молоко собирают после водных процедур. Кожу около соска обрабатывают спиртом. Сцеживают 15 мл молока, затем последующие 5 мл выдавливают в стерильный контейнер. Доставляют его за 2 часа;
- Мазок половых органов: забор осуществляют минимум через 14 с момента окончания менструаций, не раньше месяца после курса антибиотиков. Не мочиться на протяжении 2 часов женщинам и 5-6 часов до пробы мужчинам.
Данный анализ проводят с целью определения аллергии у человека на конкретный медикамент. Это позволяет после выявления бактерий и определения их чувствительности к антибиотику подобрать лечение. Но если у человека имеются какие-либо противопоказания к таким лекарствам, проводится внутрикожная проба, чтобы снизить риск развития побочных реакций.
Результат исследования слизи из носоглотки готов спустя 5-7 суток, испражнения – 4-7, урогенитальный соскоб– 7, посев на общую флору – 4-7, кровь на стерильность – 10.
Учитывают качество и количество, то есть сам факт наличия микробов, так и их концентрацию. Расшифровка результатов проводится очень простым методом.
В исследуемом материале выделяют несколько степеней роста микроорганизмов (обсемененность).
- Первая степень – рост отсутствует;
- вторая степень – рост на твердой среде до 10 колоний;
- третья – до 100;
- четвертая – больше 100 колоний.
Результаты очень важны при выявлении условно-патогенной микрофлоры, так как 1 и 2 степени не считаются причинами заболевания, а просто свидетельствуют о загрязненности исследуемого материала, однако 3 и 4 степень указывают на причину воспаления. При выделении патогенной флоры учитывают абсолютно все колонии.
Результаты подсчета КОЕ/мл расшифровывают следующим методом:
- 103/мл – одна колония;
- 104/мл – от одной до пяти;
- 105/мл – от 5;
- 106/мл – больше 15.
Количество колоний важно для определения степени патологии и контроля проводимой терапии.
Важной составляющей диагностики и лечения является определение чувствительности возбудителя к антибактериальным препаратам. Набор антибиотиков, к которому резистентный или чувствителен возбудитель, называют антибиотикограммой. Чувствительность микроорганизма – это когда антибиотик подавляет его размножение. Резистентность – это устойчивость бактерии, то есть лекарство никак на нем не отразится. Антибиотикограмма выдается в конкретных единицах измерения – минимальной ингибитирующей концентрации (МИК).
Как видите, исследованием данного вопроса может заниматься искючительно пофильный специалист. Здоровья вам и хорошего самочувствия!
Здравствуйте! Помогите расшифровать анализ: Посев на флору с определением чувствительности к антибиотикам. Выделенная флора Escherichia coli Количество: обильный рост (10^6 и выше) Норма: менее 1×10^4 Патогенность: Условно-патогенная флора Чувствительность к антибиотикам Вид м/о Escherichia coli Амикацин 20мм (S)Чувствителен Ампициллин 18мм (S)Чувствителен Ко-тримоксазол 2мм (R)Устойчив Левомицетин 24мм (S)Чувствителен Цефтриаксон 2мм (R)Устойчив Ципрофлоксацин 24мм (S)Чувствителен
Миловская Ольга, Санкт-Петербург
Здравствуйте, Ольга! Там где (S)Чувствителен — микроорганизм погибает под действием антибиотика, там где (R)Устойчив — антибиотик на микроорганизм не действует и, соответственно, лечить этим антибиотиком смысла нет. С наилучшими пожеланиями!
Здравствуйте, сдавала анализа на флору с определением чувствительности к антибиотикам, метод — микробиологический. Помогите расшифровать. УЗИ в норме. Выделенная флора — Escherichis coli, количество — обильный рост (10^6 и выше), норма — менее 1^10^4, патогенность — условно патогенная флора. Чувствительность к антибиотикам: Амикацин -10 мм- устойчив, Меропенем — 26 мм- чувствителен, Цефтриаксон — 27 мм — чувствителен, Ципрофлоксацин — 27 мм — чувствителен. Спасибо!
Здравствуйте, помогите пожалуйста расшифровать анализ мужа. Эпителий плоский(в поле зрения)- 4-5 Эпителий переходный ( в п/зрения)-10-15 Лейкоциты (в п/зрения)-0-5, до 10 Эритроциты-0 Грам(+)кокки-1 Грам(-)кокки- — Грам+-коккобациллярная флора -2 Слизь-2 Больше ничего нет, все отрицательно. Скрытых тоже нет ни одной. У меня кишечная палочка была-10 в пятой степени. И замершая беременность. Теперь мы ищем причины. У него есть эта кишечная палочка? Ее надо ему лечить? Помогите пожалуйста! И еще.
Беременность 27-28 недель. Месяц назад были наложены швы на шейку матки (в 21 нед. Причина — шейка была ампутированна год назад). За неделю до наложения швов был закончен курс антибактериальной терапии (амоксиклав внутривенно 7 дн), проводившийся из-за выявленного инфицирования энтерококк фекалис. Сейчас посев снова показывает активный рост фекалис и кишечной палочки, лейкоцитов в мазке пока нет, швы чистые. Чувствительность есть к широкому спектру антибиотиков, однако клинический фармаколог рд.
Посев на флору с определением чувствительности к антибиотикам
Выделенная флора: Staphylococcus epidermidis
Количество: скудный рост (10^2-10^3)
Норма: менее 1х10^5
Патогенность: нормальная флора
Цитологическое следование смешанного соскоба шейки матки и цервикального канала
Качество препарата адекватный
Цитограмма (описание) Цитограмма соответствует воспалительному процессу слизистой оболочки с реактивным изменением эпителия. Подскажите пожалуйста, что это значит и чем это опасно.
Уважаемый доктор! Обращаюсь к Вам со следующим вопросом: Меня зовут Кристина мы с мужем планируем беременность у меня выявили Ureaplasma spp. 10^6 я прошла полный курс лечения антибиотиками (Вильпрофен, Флемоклав Солютаб, Полижинакс), у мужа делали бак. Посев на уреаплазму species с определением титра и чувствительности к антибиотикам, результат анализа показал скудный рост (менее 10^4) без параметров антибиотика так как нам сказали что не возможно выявить чувствительность к антибиотикам так м.
18+ Онлайн-консультации носят информационный характер и не заменяют очной консультации врача. Пользовательское соглашение
Ваши персональные даннные надежно защищены. Платежи и работа сайта осуществляются c использованием защищенного протокола SSL.
Представляет собой микробиологическое исследование отделяемого из нижних отделов дыхательных путей для определения вида микроорганизма и выбора адекватной терапии. Основные показания к применению: воспалительные заболевания респираторного тракта (пневмония, острые и хронические бронхиты, абсцесс легкого). Обычно мокроту получают путем отхаркивания при кашле или аспирации из трахеи.
Возбудители инфекций нижних дыхательных путей по степени патогенности подразделяют на три группы:
- Патогены высокого уровня приоритетности — Staphylococcus aureus, Haemophilus influensae, Кlebsiella pneumoniae, Streptococcus pneumoniae.
- Среднего уровня — Candida albicans, Moraxella (Branhamella) cataralis, энтеробактерии.
- Низкопатогенные — Mycoplasma pneumonia, Pseudomonas aeruginosa, Chlamydia spp. Legionella pneumophila и ряд других микроорганизмов.
При интерпретации полученных данных следует учитывать, что у лиц со сниженным иммунитетом представители нормальной флоры в количественном отношении могут значительно превышать свои нормальные значения и в этом случае эту флору рассматривают как возбудителя инфекции. Считается, что для мокроты клинически значимым числом является 106-107 КОЕ/мл. Для бронхиальных смывов после бронхоальвеолярного лаважа — 104-105 КОЕ/мл.
Цифровые значения единиц обсемененности трактуются так: например, обнаружены бактерии 102 это значит, что обнаружено 100 колониеобразующих единиц бактерий в 1 мл биологического материала, поскольку цифра степени (в данном примере это цифра 2) указывает на степень обсемененности. Если 103, то 1000 колониеобразующих единиц бактерий в 1 мл биологического материала.
В связи с тем, что в мокроте, как правило, присутствует микрофлора ротоглотки, результат посева следует интерпретировать с учетом клинической картины и общего состояния пациента.
К бактериям, приводящим к развитию патологии дыхательных путей, относятся Staphylococcus aureus, Haemophilus influenzae, Pseudomonas aeruginosa, Streptococcus pyogenes, Streptococcus pneumoniae, Moraxella catarrhalis, грибы рода Candida, Nocardia asteroides и N. cavia, Acinetobacter baumannii, Chlamydia psittaci и Mycobacterium tuberculosis — 100%.
В норме мокрота человека контаминирована (загрязнена) следующими видами нормальной симбиотической микрофлоры, характерной для верхних дыхательных путей: Staphylococcus spp. Streptococcus viridans group. Corynebacterium spp.(за исключением Corynebacterium diphtheria), Neisseria spp. (за исключением Neisseria meningitidis), Bacteroides spp. Veillonella spp. Lactobacillus spp. Candida spp. Дифтероиды, Fusobacterium spp.
Это микробиологическое исследование, позволяющее определить качественный и количественный состав микрофлоры исследуемого биоматериала, в том числе выявить условно-патогенные микроорганизмы в высоком титре и патогенные микроорганизмы, определить их чувствительность к антибиотикам.
- разовая порция мочи,
- урогенитальный мазок (с секретом предстательной железы),
- мокрота,
- мазок из ротоглотки,
- мазок из носоглотки,
- грудное молоко,
- эякулят,
- отделяемое из уха,
- мазок с конъюнктивы,
- синовиальная жидкость,
- спинномозговая жидкость,
- мазок из цервикального канала,
- мазок из уретры,
- плевральная жидкость,
- смыв с бронхов,
- желчь,
- экссудат,
- биоптаты.
- употребление пациентом большого количества воды не менее чем за 8-12 часов до сбора мокроты;
- посев мочи на флору должен проводиться при условии исключения мочегонных препаратов в течении 48 часов до сбора мочи;
- женщинами сдача мочи или урогенитатального мазка выполняется до начала менструации или спустя 2 дня после ее окончания;
- для мужчин рекомендуется не мочиться в течение не менее 3 часов до сдачи мочи или мазка;
- в день взятия биоматериала на анализ пациентам запрещается чистить зубы.
Нормальная микрофлора человека представляет собой совокупность микроорганизмов, населяющих кожу и слизистые оболочки. Наибольшее их количество обитает в желудочно-кишечном тракте, остальная часть — на кожных покровах, зеве, глотке, в мочеполовой системе. Нормальная микрофлора подразделяется на постоянную, факультативную и случайную. Референсные значения для различных видов микроорганизмов зависят от их локализации (точки взятия биологического материала). Так, биологический материал, полученный из зева, носа, используется для определения характера неспецифического инфекционного процесса, протекающего в организме. Также соскоб из носа актуален при анализе на чувствительность к антибиотикам.
По способности вызывать инфекционные заболевания микроорганизмы классифицируют на непатогенные (не вызывающие заболевания), условно-патогенные (в норме могут выделяться в небольших количествах и при определенных условиях активно размножаются, приводя к воспалению) и патогенные (являются возбудителями инфекционных заболеваний и в составе нормальной микрофлоры не обнаруживаются).
При обнаружении условно-патогенных микроорганизмов в высоком титре или патогенных микроорганизмов определяется их чувствительность к антибиотикам и бактериофагам.
Как у мужчин, так и у женщин на результаты исследования может оказывать влияние проведенная ранее противогрибковая или антибактериальная терапия.
источник
Один из надежных способов определения возбудителей болезни – это посев на флору мочи. Доктор на основании первичных данных решает, в каких случаях назначать данное исследование. По результатам того, что показывает анализ мочи, ставится окончательный диагноз, и назначаются лекарственные препараты.
Назначая анализ мочи на флору и чувствительность к антибиотикам, врач рассчитывает получить результат полноценного обследования, которое подтвердит или опровергнет поставленный диагноз и позволит определиться с курсом лечения и выбором группы антибиотиков.
Анализ мочи на стерильность заключается в том, что сданный материал предварительно отправляют в центрифугу, которая способствует выделению из жидкости характерного осадка.
Полученный осадок в лаборатории помещают в чашки Петри или другую стерильную посуду, разбавляя до слегка жидкого состояния, что позволяет полностью очистить полученный материал.
Затем материал переносят в новую посуду в среду из агар-агара или аналогичного питательного вещества, в котором происходит процесс размножения или выращивания бактерий, присутствующих в моче. Чтобы более наглядно наблюдать процессы роста, проводят окрашивание материала и помещают под микроскоп.
При исследовании мочи на флору изучается внешний вид, форма и другие особенности колонии микроорганизмов. Единицей измерения результата принято считать одну живую микробную клетку (КОЕ).
По внешним особенностям определяется вид микробов, например, стрептококки, стафилококки, сальмонеллы, эшерихии, грибы, бактерия Моргана, энтерококки и другие виды возбудителей заболеваний. Такие исследования позволяют сделать вывод о путях заражения и возможном дальнейшем развитии заболевания.
Врача интересует не только наличие микробов, но и их количество в 1 мл мочи. По их концентрации определяют достоверность анализа и интенсивность воспалительного процесса.
Если производится исследование на чувствительность возбудителя к определенному антибиотику, то анализ называется антибиотикограммой.
Анализ мочи на флору назначается по различным показаниям, в том числе при диагностике таких заболеваний в почках и мочевыводящих путях, как уретрит, цистит, пиелонефрит, туберкулез почек и так далее. Болевые ощущения в поясничной области – также повод для проведения диагностики.
Если постановка диагноза затруднена, то направление на анализ выдается при:
- резях во время мочеиспускания;
- появлении крови или других включений в моче или ее осадке;
- врожденных или приобретенных патологиях почек и мочеполовой системы;
- нарушениях частоты мочеиспусканий и количества отделяемой мочи (частое или редкое, обильное или недостаточное);
- выявленных отклонениях по результатам анализа по Нечипоренко;
- возникновении рецидива заболевания.

Во всех перечисленных случаях посев мочи на микрофлору позволяет выявить болезнь на ранней стадии и начать соответствующее лечение.
Также назначают анализ на начальной стадии беременности и при достижении срока 36 недель.
При любых заболеваниях мочеполовых путей анализ мочи на микроорганизмы производится до назначения антибиотиков, в перерыве между приемом или для замены одних препаратов другими, если назначенное при заболевании лечение неэффективно.
Посев мочи отличается высокой достоверностью результатов и позволяет точно поставить диагноз. На его основе определяют чувствительность болезнетворных микроорганизмов к определенным группам антибиотиков, что позволяет назначить наиболее эффективный курс лечения и избежать негативных последствий от приема несоответствующих препаратов.
Недостаток данного анализа – длительные сроки проведения (до 10 дней). На это время откладывается начало лечения или за 10 дней со дня анализа резко меняется картина заболевания. Пациент может выздороветь или заболеть другой болезнью.
Из-за сложности проведения и длительного ожидания результатов такой анализ назначается после проведения других исследований, если они не дали необходимой картины заболевания и не позволили провести окончательную диагностику.
Анализ мочи на флору иногда дает неточные результаты. В большинстве случаев это связано с неправильной подготовкой пациента к проведению обследования. Посев мочи с определением возбудителя и его чувствительности к антибиотикам дает достоверный результат в 90% анализов у женщин и в 99% у мужчин.
К бакпосеву мочи пригоден только чистый материал, не содержащий посторонних включений. Поэтому перед сбором мочи необходимо позаботиться о чистоте мочевыводящих органов, т. е. вымыться без использования моющих средств.
Не допускается на анализы моча, собранная во время менструаций, так как невозможно обеспечить ее стерильность.
Анализ мочи на микрофлору требует внимательного отношения, начиная со сбора материала.
Сдавать анализ мочи необходимо в стерильную тару. Для этого в аптеках продаются специальные мочеприемники для взрослых и детей. Чтобы взять анализ мочи на бакпосев у новорожденных, используют разные мочеприемники для мальчиков и девочек.
Существуют специальные правила, как сдавать посев мочи на флору:
- собирать мочу необходимо рано утром, до первого приема пищи;
- после наполнения баночку сразу плотно закрывают закручивающейся крышкой, чтобы не допустить попадания посторонних веществ;
- количество материала, достаточное для проведения анализа, — около 10 мл;
- в течение двух часов с момента сбора материал должен поступить в лабораторию, где проводятся анализы. Если это невозможно, то посуда с мочой может до 6 часов храниться в холодильнике;
- сдающим необходимо сопроводить материал направлением от врача, в котором указывается назначение анализа.
Внутри мочевого пузыря моча является стерильной, и загрязнение возможно только во время прохождения через наружные мочевыводящие органы.
Поскольку материал должен быть стерильным, чтобы избежать малейшего загрязнения, первую урину во время мочеиспускания направляют в унитаз, а средняя порция жидкости должна попасть в стерильную посуду.
При сборе урины необходимо за некоторое время до этого (до 2 недель) прекратить прием антибиотиков, а накануне не есть продукты, имеющие красящий эффект (свеклу, гранат). Накануне не разрешается проводить спринцевание.
В некоторых случаях урина сдается несколько дней подряд, например, для диагностики туберкулеза материал сдается в течение 3 суток.
Сотрудник лаборатории, принимающий материал на анализ, может уточнить, в какое время был проведен сбор, что ел и какие препараты принимал пациент и предполагаемый диагноз.
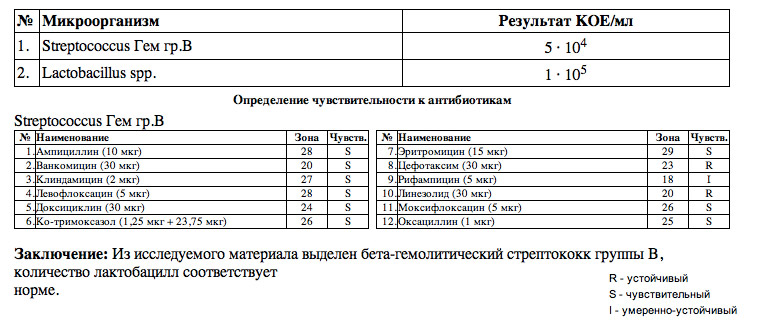
В результате анализа указывается количество конкретных бактерий в 1 мл урины. Если показатель составляет свыше 100000 на 1 мл, то возбудитель данного вида является причиной заболевания.
- показатели от 10 до 100 – случайное заражение;
- 1000 – организм здоров, и воспалительные процессы отсутствуют;
- 10000 – ошибка в ходе проведения анализа;
- 100000 и выше – диагностируется заболевание.
При наличии разных возбудителей их количество также измеряется в КОЕ. Возможны следующие варианты результатов:
- меньше 1000 КОЕ в 1 мл – это норма, и зафиксировано случайное попадание бактерий при общем положительном результате;
- от 1000 до 100 000 КОЕ – ошибки в ходе проведения анализа, в результате чего требуется повторная сдача анализов;
- свыше 100000 — выявленный возбудитель, провоцирующий инфекцию в почках.
Кроме цифровых показателей, используются буквенные обозначения:
- R – микроорганизм нечувствителен к конкретному антибиотику;
- S – возбудители заболевания перестают размножаться под действием лекарственного препарата.

На точность результатов исследования влияют следующие факторы:
- стерильность используемой посуды;
- соблюдение правил сбора мочи;
- сроки сдачи материала для анализа;
- достаточная квалификация и аккуратность персонала лаборатории.

- нарушены условия сбора;
- анализы сданы во время приема лекарственных препаратов;
- моча имеет нехарактерный цвет из-за неразрешенной пищи или менструации.

источник
Сегодня все большую популярность приобретает анализ на чувствительность к антибиотикам. Микрофлора человека довольно разнообразна, представлена большим количеством микроорганизмов, в различных биотопах.
Фармацевтические компании разработали большое количество антибактериальных средств, антибиотиков, которые позволяют поддерживать нормальное соотношение и численность микробных популяций. С началом эры антибиотиков удалось вылечить многие заболевания, которые раньше считались смертельными. Но микроорганизмы также стремятся к выживанию, постепенно адаптируются к действию антибактериальных препаратов. Со временем многие из них обрели устойчивость по отношению ко многим лекарственным средствам, закрепили ее в генотипе и стали передавать из поколения к поколению. Таким образом, новые микроорганизмы, уже изначально не чувствительны к определенным препаратам, и их назначение может быть неэффективно. Фармацевты разрабатывают все новые и новые средства, добавляя в них новые активные компоненты, меняя основную формулу. Но постепенно к ним также вырабатывается устойчивость.
Причина повышенной устойчивости микрофлоры ко многим препаратам, и даже их аналогам зачастую кроется в неправильном и бесконтрольном приеме антибиотиков. Врачи назначают антибиотики и их комбинации при различных бактериальных заболеваниях. При этом не проводится предварительная оценка того, насколько эффективными они окажутся, не подбирается оптимальная дозировка, что очень важно как для лечения, так и для предотвращения механизмов развития дальнейшей устойчивости. Многие ошибочно назначают антибактериальную терапию даже при вирусных заболеваниях, что неэффективно, поскольку антибиотик не действует против вирусов.
Терапия зачастую назначается без предварительной проверки чувствительности, подбор действующего средства и требуемой его дозировки по отношению к каждому конкретному заболеванию и биотопу не производится. Поскольку антибиотики назначаются «в слепую», часто наблюдаются случаи, когда они не проявляют никакой активности по отношению к тем микроорганизмам, которые вызвали заболевание и численность которых нужно снизить. Вместо этого они оказывают воздействие на других представителей микрофлоры, в результате чего развивается дисбактериоз, который является также довольно опасной патологией и может привести к серьезным последствиям. Особенно опасны случаи, когда антибиотик уничтожает нормальную микрофлору, которая призвана защищать организм и поддерживать его нормальное функционирование. Также бывают случаи, когда назначается слишком большая или слишком маленькая дозировка препарата.
Пациенты также безответственно относятся к лечению. Зачастую лечение прекращают после того, как симптомы заболевания перестали беспокоить. При этом полный курс до конца многие предпочитают не заканчивать. Это является одним из факторов, которые способствуют развитию устойчивости у бактерий. Полный курс рассчитан на то, чтобы полностью патогенную микрофлору. Если курс не закончен, она убита не полностью. Те микроорганизмы, которые выжили, подвергаются мутациям, вырабатывают механизмы, которые обеспечивают им защиту от данного средства, и передают ее следующим поколениям. Опасность состоит в том, что устойчивость вырабатывается не только по отношению к данному конкретному препарату, но и ко всей группе препаратов.
Поэтому на сегодня одним из наиболее эффективных средств рациональной терапии и профилактики устойчивости, является предварительное определение чувствительности к назначаемому средству и подбор его оптимальной дозировки.

В норме такой анализ должен проводить во всех случаях, когда требуется антибактериальная терапия. Исходя из основных законов антибиотикотерапии, любой антибиотик может быть назначен только после того, как проведена предварительная оценка чувствительности микрофлоры к данному средству, в лабораторных условиях определена оптимальная концентрация действующего вещества. На практике, в силу различных причин и обстоятельств, такое исследование перед началом лечения не проводится, и врач вынужден подбирать лекарственное средство «наугад».
Сегодня проверка чувствительности проводится только в тех случаях, когда у врача возникают большие сомнения в отношении того, будет ли назначенное средство эффективно, в случаях длительного отсутствия эффекта от препарата, а также при повторном использовании одного и того же средства в ограниченный промежуток времени. Часто чувствительность определяют при лечении заболеваний, передающихся половым путем. Многие специалисты обращаются к анализу в случае возникновения побочных эффектов, аллергических реакций, и когда нужно заменить один препарат на другой.
Также часто к анализу обращаются для подбора лекарственных средств при антибактериальной терапии в восстановительный период после операций, лапароскопических вмешательств, удаления органов. В отдлениях хирургии, гнойной хирургии такое исследование просто необходимо, поскольку здесь достаточно быстро развивается устойчивость.кроме того, развиваются сверхустойчивые «внутрибольничные»Многие платные клиники подходят к назначению лекарственных препаратов со всей ответственностью – только после проверки чувствительности. Во многих случаях бюджет государственных учреждений просто не позволяет проводить подобные исследования для каждого пациента, которому требуется антибактериальная терапия.

Подготовка к исследованию не требует никаких специальных мер. Она такая же, как и при проведении любых анализов. За несколько дней до исследования нужно воздержаться от приема алкоголя. Утром, в день забора материала, в большинстве случаев кушать и пить нельзя. Но все зависит от типа анализа. Материал для исследования может быть различным, в зависимости от заболевания.
При заболеваниях горла, дыхательных путей, берут мазок из горла, носа. В венерологии, гинекологии, урологии, берут на анализ мазки из половых органов, кровь. При заболеваниях почек, часто требуется моча. При заболеваниях ЖКТ, некоторых инфекционных заболеваниях, исследуют испражнения, рвотные массы. Иногда может исследоваться грудное молоко, выделения из носа, глазной секрет, слюна, мокрота. При тяжелых патологиях и подозрении на инфекционный процесс, исследуется даже спинномозговая жидкость. Спектр достаточно широк.
Особенности забора материала определяются его биологической принадлежностью. Так, моча, кал, собирается утром в чистую емкость или в специальный контейнер для биологического материала. Забор грудного молока осуществляют до кормления. На исследование берется средняя порция. Мазок забирается при помощи специального тампона, которым проводят по слизистым, затем опускают в пробирку с подготовленной средой. Кровь забирается в пробирку, из пальца или вены. При заборе мазки из уретры или влагалища, рекомендуется в течение нескольких дней воздержаться от половых контактов.
При заборе биологического материала на исследование необходимо в первую очередь обеспечить правильность забора и стерильность. Но это в большинстве случаев является заботой медицинского персонала, пациенту по этому поводу беспокоиться не стоит. Чаще всего к подобным исследованиям обращаются гинекологи и урологи, на втором месте – отоларингологи при лечении заболеваний носоглотки и глотки, верхних дыхательных путей.

Собранный биологический материал в стерильных условиях доставляется в лабораторию, где и проводятся дальнейшие исследования. В первую очередь производится его первичный посев на универсальные питательные среды. Также берется часть материала для микроскопического исследования. Готовится мазок для микроскопии, проводится исследование, с помощью которого можно определить примерную картину, предполагать какие микроорганизмы присутствуют в образце. Это дает возможность подобать наиболее оптимальные среды для дальнейшего исследования и идентификации микроорганизмов. Также на микроскопии могут быть заметны признаки, указывающие на воспаление, онкологический процесс.
В течение нескольких дней в чашке Петри вырастают колонии микроорганизмов. Затем берут несколько колоний, пересеивают их на селективные питательные среды, которые дают возможность определить примерную группу микроорганизмов. Инкубируют в течение нескольких суток в условиях термостата, затем приступают к идентификации (определению вида микроорганизмов). Идентификацию проводят при помощи специальных биохимических и генетических тестов, определителей. Дополнительно могут проводиться иммунологические следования.
После того, как основной возбудитель выделен, проводя т оценку его чувствительности к антибиотикам. Для этого существует несколько методов. Чаще всего пользуются методом серийных разведений, или диско-диффузионным методом. Методики подробно прописаны в микробиологических справочниках, методических указаниях и стандартах лабораторий.
Суть диско-диффузионного метода состоит в том, что производится засев микроорганизмов, которые были идентифицированы на питательную среду, сверху накладываются специальные диски, пропитанные антибиотиками. В течение нескольких суток посев инкубируют в термостате, затем измеряют результаты. Оценивают степень задержки роста бактерий каждым антибиотиком. Если бактерия чувствительна к антибиотику, вокруг диска образуется «зона лизиса», в котором бактерии не размножаются. Их рост замедленный, или вовсе отсутствует. По диаметру зоны задержки роста определяют степень чувствительности микроорганизма к антибиотику и формулируют дальнейшие рекомендации.
Метод серийных разведений является наиболее точным. Для этого микроорганизмы высеивают на жидкие питательные среды, добавляют антибиотик, разбавленный по системе десятичных разведений. После этого пробирки ставят на несколько суток в термостат для инкубирования. Чувствительность к антибиотикам определяют по степени роста бактерий в питательном бульоне с добавлением антибиотиком. Регистрируют минимальную концентрацию, при которой еще происходит рост микроорганизмов. Это и есть минимальная дозировка препарата (необходим пересчет из микробиологических единиц на действующее вещество).
Это стандартные микробиологические методики, лежащие в основе любого исследования. Они подразумевают ручное выполнение всех манипуляций. Сегодня многие лаборатории оснащены специальным оборудованием, которое выполняет все эти процедуры в автоматическом режиме. Специалисту, работающему с таким оборудованием, необходимо только умение работать с оборудованием, соблюдение правил безопасности и стерильности.
Необходимо учитывать, что показатели чувствительности в условиях лаборатории и в условиях живого организма резко отличаются. Поэтому человеку назначается большая дозировка, чем определилась в ходе исследования. Это связано с тем, что в организме нет столь оптимальных условий для роста бактерий. В лаборатории создаются «идеальные условия». Часть препарата может быть нейтрализовано действием слюны, желудочного сока. Часть нейтрализуется в крови антителами и антитоксинами, которые вырабатываются иммунной системой.
Для начала производят забор биологического материала. Для этого нужно собрать среднюю порцию утренней мочи и доставить ее в лабораторию. Важно соблюдать стерильность и за несколько дней до анализа не принимать антибиотиков, иначе можно получить ложноотрицательный результат. После этого производится стандартный посев, суть которого состоит в выделении чистой культуры возбудителя и подборе антибиотика, который будет оказывать на него оптимальное бактерицидное воздействие. Определяется необходимая концентрация антибиотика.
Анализ мочи чаще всего назначают при подозрении на инфекционно-воспалительный процесс в мочеполовой системе, при иммунодефицитах и нарушении обмена веществ. В норме моча является стерильной жидкостью. Продолжительность такого исследования составляет 1-10 суток и определяется скоростью роста микроорганизма.
Исследование подразумевает выделение микроорганизма, который является возбудителем в чистую культуру. Иногда таких микроорганизмов может быть несколько (микст-инфекция). Некоторые микроорганизмы способны формировать биопленки, которые являются своеобразными «микробными сообществами». Выживаемость биопленок намного выше, чем одиночных микроорганизмов, или ассоциаций. Кроме того, не все антибиотики способны оказывать воздействие на биопленку, и проникать внутрь нее.
Для определения возбудителя, его выделения в чистую культуру, производится посев. В ходе исследования производится несколько посевов, в различные питательные среды. Затем выделяется чистая культура, определяется е биологическая принадлежность, и определяется чувствительность к антибактериальным препаратам. Производится подбор оптимальной концентрации.
Для исследования может использоваться любой биологический материал, в зависимости от заболевания, локализации инфекционного процесса. Продолжительность определяется скоростью роста микроорганизмов.

Кал исследуют при различных желудочных и кишечных заболеваниях, при подозрении на инфекционный процесс, бактериальной интоксикации, пищевых отравлениях. Целью исследования является выделение возбудителя и подбор к нему оптимальных антибактериальных препаратов, которые будут оказывать высокую активность. Важность этого типа исследования состоит в том, что можно подобрать препарат, который будет оказывать воздействие только на возбудителя заболевания, и не будет воздействовать на представителей нормальной микрофлоры.
Первым и весьма значимым этапом является сбор кала. Его нужно собрать в специальный стерильный контейнер, в утренние часы. Хранить следует не более 1-2 часов. Женщинам при наличии менструальных выделений, следует отложить анализ до окончания, поскольку точность результатов изменится. Материал доставляется на исследование в лабораторию. Анализ проводится с применением стандартной микробиологической техники посева и выделения чистой культуры. Дополнительно проводится антибиотикограмма. По заключению производится разработка рекомендаций, определяется дальнейшая схема исследования.

Материалом для исследования служит кал, взятый непосредственно после акта дефекации. Нормальная микрофлора ЖКТ состоит из представителей нормальной флоры и нескольких представителей патогенной флоры. Их видовой состав, количество и соотношение строго обозначены и держатся в пределах допустимой нормы. Если такое соотношение нарушается, развивается дисбактериоз. Он может проявляться по-разному. Могут развиваться инфекционные заболевания, если резко увеличивается количество патогенной микрофлоры. Если количество какого-либо микроорганизма резко снижается, свободное место занимают другие представители, которые не свойственны ЖКТ, или же патогенные. Часто свободное место занимает грибок, тогда развиваются различные грибковые поражения, кандидозы.
Для того чтобы определить количественный и качественный состав микрофлоры кишечника, проводят анализ кала на дисбактериоз. Условно всех представителей, обитающих в кишечнике, разделяют на три группы: патогенные, условно-патогенные и непатогенные. Соответственно, анализ состоит из трех частей. Каждая группа микроорганизмов имеет свои потребности в источнике питания, энергии. Для каждой группы нужны отдельные питательные среды и селективные добавки.
Сначала проводят микроскопию и первичный посев. Затем после посева отбирают наиболее крупные колонии, по морфологическим признакам похожие на представителей каждой группы. Производят пересев на селективные среды. После того, как микроорганизмы выросли, производят их идентификацию и сразу же проводят тест на чувствительность к антибиотиком. Применяются стандартные микробиологические методы.
Исследование группы патогенных микроорганизмов, кроме стандартных исследований, подразумевает определение бактерий тифа, паратифа и дизентерии. Также определяется, является ли человек носителем этих микроорганизмов. Комплексное исследование на дисбактериоз включает также исследование представителей группы бифидобактерий и лактобактерий. Исследование занимает порядка недели и зависит от скорости роста микроорганизмов.

При кишечной инфекции для лечения часто применяют бактериофаги вместо антибиотиков. Бактериофаги представляют собой вирусы бактерий, которые восприимчивы только к ним. Они находят бактерию, с которой комплементарны, проникают в нее и постепенно разрушают бактериальную клетку. В результате инфекционный процесс прекращается. Но не все бактерии чувствительны к бактериофагам. Для того чтобы проверить, будет ли проявлять данный бактериофаг активность по отношению к представителям микрофлоры, нужно провести анализ.
Материалом исследования служит кал. Анализ следует доставить в лабораторию в течение часа, иначе его проведение будет невозможным. Необходимо проводить анализ в нескольких повторностях. Изначальная методика сходна с таковой при определении чувствительности к антибиотикам. Сначала проводится предварительная микроскопия образца, затем – первичный посев на универсальные питательные среды. Затем на селективных питательных средах производят выделение чистой культуры.
Основная работа ведется с чистой культурой. Их обрабатывают различными видами бактериофагов. Если колония растворяется (лизируется), это указывает на высокую активность бактериофага. Если же лизис происходит частичный – бактериофаг функционирует умеренно. При отсутствии лизиса можно говорить об устойчивости к бактериофагу.
Приеимущество фаговой терапии состоит в том, что бактериофаги не оказывают воздействие на организм человека, не вызывают побочного эффекта. Они прикрепляются к определенным видам бактерий и лизируют их. Недостатком является то, что они очень специфичны и оказывают избирательное действие, и не всегда могут прикрепиться к бактериям.

Анализ представляет собой исследование отделяемого нижних дыхательных путей. Целью является определение вида микроорганизмов, которые выступают в качестве возбудителя заболевания. Также проводится антибиотикограмма. При этом определяют чувствительность возбудителя к антибиотикам, подбирают оптимальную концентрацию. Применяется при заболеваниях дыхательных путей.
Исследование мокроты и другого содержимого легких и бронхов необходимо для выбора схемы терапии, для дифференциации различных диагнозов. Применяется для того, чтобы подтвердить или опровергнуть наличие туберкулеза.
Для начала необходимо получить биологический материал. Он может быть получен при кашле, путем отхаркивания, или путем забора из трахеи при бронхоскопии. Существуют специальные аэрозоли, которые способствуют отхаркиванию. Перед взятием мокроты рот следует прополоскать водой, что позволит снизить степень бактериальной контаминации ротовой полости. Сначала рекомендуется сделать 3 глубоких вдоха, произвести продуктивный кашель. Мокрота также может быть взята методом аспирации из трахеи. При этом в трахею вводится специальный катетер. При бронхоскопии вводится в полость бронхов бронхоскоп. При этом слизистая смазывается анестетиком.
Затем материал поставляют в лабораторию на исследование. Производят посев по стандартной схеме, микроскопия. Затем выделяют чистую культуру, и дальнейшие манипуляции проводят с ней. Ставится антибиотикограмма, которая дает возможность выявить спектр бактериальной чувствительности и подобрать оптимальную дозировку.
При подозрении на туберкулез исследуются утреннюю мокроту в течение трех дней. При исследовании на туберкулез результат будет готов через 3-4 недели. Поскольку микобактерии туберкулеза, которые являются возбудителем заболевания, растут очень медленно.
В норме должны быть обнаружены представители нормальной микрофлоры дыхательных путей. Также необходимо учитывать, что при сниженном иммунитете показатели нормальной микрофлоры могут отличаться.
Представляет собой бактериологическое исследование эякулята спермы с дальнейшим подбором чувствительных антибиотиков и их концентраций. Чаще всего проводится при лечении бесплодия, и других заболеваний мужской половой системы. В том случае, если заболевание сопровождается инфекционным процессом. Основной причиной мужского бесплодия является в большинстве случаев именно инфекция. Обычно изначально проводят спермограмму. По результатам устанавливают оплодотворяющую способность спермы. Если в этом анализе обнаружено большое количество лейкоцитов, можно говорить о воспалительном процессе. При этом обычно сразу же назначают микробиологический анализ, поскольку воспаление почти всегда сопровождается инфекцией. Уже на основании полученных результатов подбирают соответствующую терапию. Исследование обычно назначает андролог.
Также поводом для проведения анализа служит простатит, венерические заболевания. Назначают и в том случае, если у партнерши обнаружено венерическое заболевание.
В основе правильного анализа лежит, прежде всего, правильный забор биологического материала. Забирают материал в специальные сосуды с широким горлом. Температура хранения должна соответствовать температуре тела человека. В таком случае материал может храниться не более часа. В замороженном виде может храниться не более суток. Во время приема антибиотиков посев сдавать нецелесообразно, это меняет клиническую картину. Обычно посев сдают до того, как начат курс антибиотикотерапии. Либо прием лекарств прекратить за 2-3 дня до анализа.
Затем производят его посев на питательную среду. Инкубируют в термостате в течение 1-2 суток. После выделяют чистую культуру, затем проводят идентификацию, определяют чувствительность, а также тип и скорость роста каждой колонии. Чувствительность к антибиотикам определяется в случае выявления патогенных микроорганизмов. В среднем анализ делается 5-7 дней.

Существует множество тестов, при помощи которых можно определить иммунологическую чувствительность к различным веществам или патогенам. Раньше основным методом было проведение анализов, основанных на реакции агглютинации антител и антигенов. Сегодня эти анализы применяются все меньше, поскольку их чувствительность намного ниже, чем многие современные методики, например глютеновые тесты. Чаще всего в практике прибегают к слюнному тесту на глютен и анализу кала.
Тест на чувствительность к глютену применяется для диагностики различных расстройств кишечника. Основан на реакции иммунной системы. Если в кал добавить глютен, реакция происходит, либо отсутствует. Это расценивается как ложноположительный или ложноотрицательный результат. Положительный указывает на предрасположенность к колитам, высокую вероятность его развития. Также подтверждает целиакию.
Также можно проводить анализ на глютен с использованием слюны в качестве биологического материала. Можно измерять количество антител к глиадину. Положительный результат указывает на чувствительность к глютену. Это может указывать на высокую вероятность диабета. Если в обоих тестах результат положительный, можно подтвердить иабет или целиакию.

Анализ проводят при лечении инфекционных и воспалительных заболеваний урогенитального тракта, при подозрении на хламидиоз. Материалом для исследования служит соскоб из слизистой влагалища – у женщин, мазок из уретры – у мужчин. Забор производится в процедурном кабинете с использованием одноразового оборудования. Важно соблюдать стерильность. Перед забором материала следует воздержаться от интимной близости в течение 1-2 дней до начала исследования. Если у женщины менструация, забор материала производится спустя 3 дня после ее полного окончания.
Материал доставляют в лабораторию. Полный анализ включает предварительную микроскопию мазка. Это дает возможность визуально определить микрофлору по морфологическим признакам, правильно подобрать питательные среды. Содержание слизи, гноя, частичек эпителия, может прямо или косвенно указывать на развитие воспалительного процесса или злокачественное перерождение клеток.
Затем производят первичный посев. Культуру инкубируют в течение нескольких дней в условиях термостата, производят идентификацию по культуральным признакам. Затем производят пересев на селективные питательные среды, предназначенные для культивирования хламидий. Полученные колонии идентифицируют с использованием биохимических тестов. После определяют чувствительность к антибиотикам стандартными методами. Подбирают наиболее чувствительный антибиотик, его концентрацию. Для культивирования хламидий нужны специальные среды, разработанные именно для этого типа микроорганизмов, которые содержат все необходимые вещества и факторы роста.
Также можно проводить исследование биологическим методом. Для этого заражают возбудителем крыс. В некоторых лабораториях используется вместо крыс специально выращенная культура тканей. Это связано с тем, что хламидии являются внутриклеточными паразитами, и для их культивирования нужны специальные условия. Затем определяют микроорганизмы методом ПЦР. Для определения чувствительности производят пересадку на селективную питательную среду для хламидий, через несколько суток производят учет результатов. О резистентности или чувствительности судят по подавлению инфекционного процесса в клетках.

В среднем анализ делается в течение 5-7 дней. Некоторые анализы делаются и дольше. Например, при диагностике туберкулеза результатов приходится ждать от 3 недель до месяца. Все зависит от скорости роста микроорганизмов. Часто сотрудникам лаборатории приходится сталкиваться со случаями, когда, пациенты просят сделать анализ быстрее. И даже предлагают «доплату» за срочность. Однако здесь нужно понимать, что от действий лаборанта в данном случае ничего не зависит. А зависит только от того, насколько быстро растет микроорганизм. Каждый вид имеет свою, строго определенную скорость роста.
Показателей абсолютной универсальной нормы для всех анализов не существует. Во-первых, для каждого биотопа эти показатели могут отличаться. Во-вторых, они индивидуальны для каждого микроорганизма. То есть показатели нормы одного и того же микроорганизма, скажем, для горла и кишечника отличается. Так, если в горле преобладает стафилококк как представитель нормальной микрофлоры, то в кишечнике преобладает кишечная палочка, бифидо- и лактобактерии. Также могут существенно отличаться показатели для одного и того же микроорганизма в разных биотопах. Например, кандиды в норме могут содержаться в определенном количестве в урогенительной микрофлоре. В ротовой же полости в норме они не содержатся. Попадание кандид в ротовую полость может указывать на их искусственный занос их из естественной среды обитания.
Моча, кровь, спинномозговая жидкость – это биологические среды, которые в норме должны быть стерильными, то есть не должны содержать никакой микрофлоры. Попадание в эти жидкости микрофлоры указывает на сильный воспалительный, инфекционный процесс, а также указывает на риск развития бактериемии и сепсиса.
В целом, есть примерная классификация. Единицей измерения в микробиологии служит КОЭ/мл, то есть количество колониеобразующих единиц в 1 миллилитре биологической жидкости. Степень обсеменения определяется числом КОЭ и варьирует в широком диапазоне от 10 1 до 10 9 . Соответственно, 10 1 – минимальное количество микроорганизмов, 10 9 – тяжелая степень инфицирования. При этом показателями нормы считается диапазон до 10 3 , все показатели свыше этого числа указывают на патологическое размножение бактерий.
Что касается чувствительности к антибиотикам, все микроорганизмы подразделяют на устойчивые, умеренно чувствительные, чувствительные. Часто этот результат выражают в виде качественной характеристики с указанием МИГ – минимальной ингибирующей дозы антибиотика, которая еще угнетает рост микроорганизма. Для каждого человека, как и для каждого микроорганизма, эти показатели строго индивидуальны.

При проведении бактериологических исследований, тем более с определением чувствительности к антибиотикам, одного аппарата будет недостаточно. Необходимо полное, комплексное оснащение бактериологической лаборатории. Необходимо тщательно спланировать и подобрать оборудование, которое будет соответствовать каждому этапу исследований. На этапе забора биологического материала необходимы стерильные инструменты, боксы, биксы, контейнеры, камеры для хранения и транспортировочное оборудование для доставки материала в лабораторию.
В лаборатории в первую очередь понадобится качественный микроскоп для микроскопии мазков. Сегодня существует большое количество микроскопов, которые обладают самыми различными свойствами – от традиционного светового до фазово-контрастного и атомно-силового микроскопа. Современное оборудование позволяет сканировать изображение в трехмерном пространстве и рассматривать на большом увеличении с высокой точностью.
На этапе посева и инкубации микроорганизмов могут потребоваться автоклавы, сухожаровые шкафы, эксикаторы, паровые бани, центрифуга. Обязательно необходим термостат, в котором происходит основная инкубация биологического материала.
На этапе идентификации микроорганизмов и проведения антибиотикограммы, могут потребоваться микроманипуляторы, масс-спектрометры, спектрофотометры, колориметры для различных подсчетов и оценки биохимических свойств культур.
Кроме этого, современные лаборатории могут быть оборудованы высокотехнологичной аппаратурой, которая выполняет все перечисленные основные этапы исследования, вплоть до подсчетов результатов в автоматическом режиме. К числу таких приборов относят, к примеру, комплексное устройство бактериологической лаборатории на базе времяпролетного масс-спектрометра. Эта линия приборов дает возможность разделить всю территорию лаборатории на три зоны. Первая зона – грязная, в которой производится прием анализов, регистрация. Вторая зона – рабочая, в которой собственно и производят основные микробиологические исследования. И третья зона – стерилизационная и автоклавная, где производится подготовка и утилизация рабочего материала.
Модели дают возможность производить инкубирование при широком диапазоне температур и условий. Содержится встроенный анализатор крови и других биологических образцов, который выдает результаты с высокой точностью и достоверностью. В комплектацию включены электронные весы, бидистилляторы, центрифуги, автоклавы и стерилизационные шкафы, автоматическая средоварка, водяная баня со встроенной мешалкой, рН-метры, термометры и микроскопы.
Также применяют микробиологический анализатор, в который закладываются исследуемые образцы, питательные среды, наборы тестов для определения чувствительности. Аппарат выполняет необходимые исследования и выдает готовое заключение.
Расшифровку анализа может сделать только врач. Но зачастую пациенты, получив результат на руки, впадают в панику, заметив большое количество непонятных обозначений и цифр. Для того чтобы не теряться, целесообразно иметь хотя бы общее представление о том, как расшифровать анализ на чувствительность к антибиотикам. Обычно в результатах первым пунктом указывают название микроорганизма, который является возбудителем заболевания. Название приводится на латинском языке. Также здесь может быть указан представитель нормальной микрофлоры, который преобладает в организме, поэтому паниковать не стоит. Вторым пунктом указывается степень обсеменения, то есть количество микроорганизма. Обычно это число колеблется в пределах от 10 1 до 10 9 . Третьим пунктом указывается форма патогенности, и четвертым – названия антибактериальных препаратов, к которым этот микроорганизм чувствителен. Рядом указывается минимальная ингибирующая концентрация, при которой происходит подавление роста микроорганизма.

источник