Миелодисплазия характеризуется как заболевание, дестабилизирующее дальнейшее развитие спинного мозга и влекущее за собой ряд отклонений в опорно-двигательном аппарате. Это не одно конкретное заболевание, а целая совокупность недугов, включающих в себя грыжу, рахишихис и т.д. У приведенных недугов присутствует индивидуальная симптоматика, клиническая картина и различные методы терапии.

Интенсивная симптоматика обуславливается серьезным повреждением позвоночника, в результате чего возникают неконтролируемые последствия. Характерной симптоматикой этой патологии выступают:
- Отклонения в центральной нервной системе, влекущие за собой паралич ног;
- Отсутствие полноценной чувствительности;
- Дисбаланс мышц нижних конечностей;
- Нарушение координации движений, резкая перемена походки;
- Затруднение при выделении экскрементов;
- Ярко проявляющийся кифоз, сколиоз и иные патологии, выступающие в роли искривления позвоночного столба;
- Возникновение трофиков, в результате которых на нижних конечностях появляются язвы;
- Медленное развитие физиологии.
На протяжении инкубационного периода у пациента присутствуют нарушения функциональности органов малого таза.
Диагностика позволит установить текущие отклонения в пояснично-крестцовом отделе позвоночного столба и подобрать соответствующее лечение. Главной задачей выступает обнаружение отклонений в нервной системе человека для визуализации общей степени поражения, а также локализации пораженных недуга отделов позвоночника.
В рамках диагностических мероприятий осуществляется лишь инструментально-аппаратная диагностика, включающая в себя:
- Рентген областей спины с наиболее сильными болевыми ощущениями;
- УЗИ органов малого таза;
- Электронейромиограмма;
- Нейросонограмма.
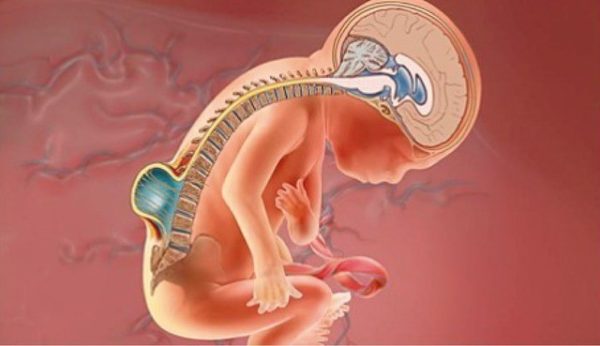
Как правило, развитие миелодисплазии пояснично-крестцового отдела позвоночника происходит во время вынашивания плода матерью. Если причиной выступает врожденная патология, позвоночник должен иметь соответствующие искривления.
Чтобы составить полноценный график комплексного лечения, требуется собрать данные о течение болезни, установить провоцирующий фактор, выявить этиологию патологии, а также определить наличие присутствующей симптоматики. Для составления графика и определения способов терапевтического курса, врачи организуют консилиум, состоящий из специалистов узкого профиля. По результатам консилиума в терапевтический курс должно входить:
- Разработка методологии по улучшению функциональности опорно-двигательного аппарата;
- Устранение паралича и застоя в мышцах нижних конечностей;
- Исключения фактора риска последствий;
- Возможность последующей успешной социализации пациента.

Хирурги устраняют грыжу, вставляют на место вышедшие диски. При необходимости вживляют имплантаты, способствующие коррекции позвоночного столба. Послеоперационная реабилитация составляет от полугода до нескольких лет, в зависимости от степени поражения нервной системы.
Использование лекарственных средств – ответственный этап при лечении миелодисплазии пояснично-крестцового отдела позвоночного столба. Главная задача, поставленная перед врачами, руководствующимися методами традиционной медицины – восстановление тонуса мышц и устранение дисбаланса.
Рассмотрим основные виды медикаментов, назначаемых пациентам:
- Для устранения паралича конечностей пациенту назначают Прозерин. Именно этот медикамент позволяет нормализовать деятельность нижних конечностей и стабилизировать состояние мышц;
- При обильном количестве спинномозгового экссудата в головном мозге, пациент принимает Диакарб, снижающий опасный показатель до безопасной нормы;
- Витамины, относящиеся к категории B;
- Спазмолитические препараты. Устраняют судороги в мышцах и суставах. К этим видам можно отнести Аспаркам.
Терапевтический курс составляет 21 день. После этого следует короткий перерыв на 4-5 дней для составления подробного отчета о ходе заболевания, о достигнутых результатах, а также проведении дополнительной диагностики. Повторные диагностические мероприятия осуществляются для сбора сведений и разработки дальнейшей схемы ведения медикаментозной терапии.
Миелодисплазия – вызывает проблемы у пациента с движением и физической активностью, понижает качество жизни. При первых симптомах нужно посетить врача и пройти диагностику. На начальной стадии болезнь поддается медикаментозному лечению. Прием всех препаратов осуществляется только после назначения врача.
источник
Миелодисплазия — что это такое? Под данным термином понимают недоразвитие спинного мозга. Патология имеет врожденный характер, ее появлению способствует генетическая предрасположенность. Миелодисплазия у детей диагностируется достаточно часто, при этом заболевание имеет различные степени тяжести. Легкие его формы практически не дают симптомов, человек может прожить всю жизнь, так и не узнав о наличии болезни. Миелодисплазия тяжелой степени способствует развитию ряда ортопедических патологий, например, синдрома Петреса.
Первые признаки миелодисплазии обнаруживаются еще в период внутриутробного развития. Большинство специалистов считает, что причиной возникновения аномалий строения позвоночника и спинного мозга является сбой в эмбриональном развитии. Этот порок опасен тем, что может нарушать функции нижних конечностей и органов малого таза. К симптомам миелодисплазии у детей относят:
- вывихи тазобедренных суставов;
- косолапость;
- гидроцефалию;
- энурез;
- энкопрез.
Не менее распространенными являются:
- болевой синдром, локализующийся в области спины;
- снижение чувствительности;
- парезы нижних и верхних конечностей.
Миелодисплазия может иметь достаточно опасные последствия.
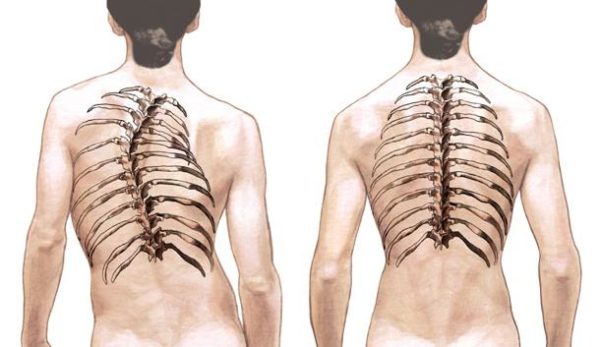
Фото. Деформация позвоночника при миелодисплазии
Заболевание негативно влияет на формирование скелета, в результате чего наблюдается искривление позвоночника, которое на ранних стадиях практически незаметно. Со временем осанка пациента значительно меняется (см. фото), нарушаются функции внутренних органов.
Нередко пороки развития имеют комбинированный характер. Например, миелодисплазия сочетается с сирингомегалией, ДЦП, кожными заболеваниями, нефроптозом или синдромом Арнольда-Кларка.
Недоразвитие поясничного отдела может иметь открытую или закрытую форму:
- Первая отличается образованием оболочечных и спинномозговых кист. Диагностируются они легко, лечение осуществляется хирургическим путем.
- Более сложной для выявления считается скрытая миелодисплазия. Поражения спинного мозга имеют легкую степень тяжести, поэтому симптомы нередко отсутствуют.
Диагностика миелодисплазии у детей может осложняться некоторыми факторами. Подозрение на наличие данной патологии появляется при обнаружении явных аномалий позвоночника и кожных покровов либо при нарушениях функций органов малого таза.
Подтверждают диагноз с помощью результатов КТ и МРТ, нейровизуальных исследований. Наиболее часто применяется ЭЭГ, соматосенсорные тесты и электронейромиография. Эти процедуры позволяют быстро определить наличие характерных для данного заболевания патологических изменений.
При миелодисплазии у детей часто возникает недержание мочи и кала. Способствует этому дисплазия крестцового отдела спинного мозга. Заболевание в таком случае может сопровождаться снижением чувствительности ног и промежности, отсутствием сухожильных рефлексов. За работу выделительной системы отвечают определенные отделы спинного мозга, поэтому их недоразвитие способствует нарушению процессов выведения мочи.
Данные нарушения выявляются при проведении электронейромиографии и рентгенологического исследования поясничного отдела. С помощью этих процедур оценивают состояние мышц, ответственных за работу мочевого пузыря, а также нервных клеток, управляющих процессом мочеиспускания. В том случае, если данные элементы функционируют неправильно либо отсутствуют, ставится диагноз миелодисплазия. Схема лечения будет подбираться с учетом результатов диагностических процедур.
Способ выбирают в зависимости от степени тяжести заболевания. В настоящее время применяются медикаментозные, физиотерапевтические и хирургические методики.
Операция считается наиболее эффективной частью терапевтического комплекса, показанного при миелодисплазии. Она не только приостанавливает развитие патологического процесса, но и повышает эффективность лечения, препятствует потере трудоспособности.

К наиболее эффективным физиотерапевтическим процедурам можно отнести:
- Лазерное воздействие на акупунктурные точки.
- Электростимуляцию спинного мозга. Она улучшает состояние нервных клеток и способствует их восстановлению, нормализует кровоснабжение тканей и мочевого пузыря.
- Эпидуральные блокады используются для устранения болевого синдрома.
Тяжелые формы миелодисплазии пояснично-крестцового отдела позвоночника, способствующие нарушению функций органов малого таза, существенно ухудшают качество жизни пациента. В таких случаях ребенку назначают миотомию по Махони, электростимуляцию или эпидуральные инъекции. Стимуляция способствует нормализации состояния нервных клеток, ускорению процессов восстановления спинного мозга. Физиотерапевтические процедуры благотворно влияют на спинальное кровообращение.
Уродинамические исследования помогают врачу принять решение о возможности проведения комплексной терапии. С их помощью определяют и противопоказания к малоинвазивному хирургическому вмешательству. Особое внимание специалист должен уделять профилактике послеоперационных осложнений.
Лазерная терапия в настоящее время успешно заменяет медикаментозное лечение и существенно улучшает общее состояние пациента.
Прогноз при миелодисплазии определяется степенью тяжести вызванных ей нарушений. Лечить это заболевание нужно сразу же после обнаружения.
Профилактика заключается в своевременном генетическом обследовании будущих родителей, ответственном отношении к планированию и ведению беременности.
источник
Как бы мы ни хотели, но полностью избежать появления врождённых пороков не удаётся. Что это такое миелодисплазия? Согласно общепринятой терминологии, миелодисплазия – это обобщённое понятие, под которым понимают различные дефекты развития спинного мозга у детей:
- Спина бифида.
- Спинномозговая грыжа.
- Рахишизис.
- Сирингомиелия.
- Спинномозговая дизрафия.
- Кисты.
- Спайки между нервными корешками.
- Патологическое разрастание костной ткани (остеофиты).
Врождённые дефекты спинного мозга могут возникать на уровне шейного, грудного или пояснично-крестцового отдела позвоночника.
Для многих обычных людей, не имеющих специального медицинского образования, значения большинства вышеперечисленных терминов неизвестны. Попытаемся внести некоторую ясность и объяснить, что именно означают эти понятия:
В большинстве случаев миелодисплазия проявлялась у детей несколькими пороками развития спинного мозга, но чаще всего фиксировалась спинномозговая грыжа. Выраженность клинических проявлений миелодисплазии будет зависеть от тяжести и уровня поражения спинного мозга (шейного, грудного или пояснично-крестцового отдела позвоночника). Основные симптомы заболевания:
При миелодисплазии пояснично-крестцового отдела позвоночника практически всегда отмечаются нарушения функционирования тазовых органов.
Огромное значение в диагностики миелодисплазии у детей является клиническое обследование. Выявление нехарактерных неврологических нарушений позволяет опытному врачу заподозрить уровень поражения спинного мозга, который может локализоваться в шейном, грудном или поясничном отделе позвоночного столба. В то же время обязательно проводят инструментальные методы диагностики. Согласно стандартной клинической практике, ребёнку назначают следующие виды обследований:
- Нейросонография. Ультразвуковое исследование головного мозга малыша, страдающего миелодисплазией, позволит исключить гидроцефалию. Тем не менее независимо от того было ли выявлено избыточное скопление цереброспинальной жидкости в головном мозге (гидроцефалия) или нет, нейросонографию рекомендуется проводить повторно через 15–30 дней.
- Магнитно-резонансная томография. На сегодняшний день магнитно-резонансная томография ведущим методом обследования детей с миелодисплазией. Этот вид диагностики позволяет детально изучить врождённые структурные аномалии в спинном мозге. На основании данных МРТ врачи будут решать, какое лечение будет наиболее эффективным в каждом конкретном случае.
- Электронейромиография (ЭНМГ). Оценить тяжесть поражения на нервно-мышечном уровне за счёт регистрации биоэлектрических потенциалов возможно с помощью электронейомиографии. Многие специалисты придают особое значение этому методу диагностики. Также ЭНМГ следует проводить всем пациентам с врождёнными аномалиями спинного мозга до появления клинических симптомов заболевания.
В более чем 70% случаев у детей с той или иной формой миелодисплазии наблюдалось отягощённое течение беременности.
Выбор тактики лечения миелодисплазии у детей напрямую зависит от формы заболевания, уровня поражения и выраженности клинических проявлений. Помогать ребёнку справиться с болезнью могут одновременно сразу несколько врачей-специалистов (неонатолог, невропатолог, нейрохирург, ортопед, физиотерапевт). Чего пытаются добиться врачи:
- Улучшить двигательную активность малыша.
- Увеличить силу и объём движений в поражённых конечностях.
- Предупредить возможные осложнения, такие как контрактуры суставов, атрофия мышц и др.
- Научить ребёнка навыкам самообслуживания.
- Постараться максимально социально адаптировать ребёнка.
При лечении миелодисплазии оперативным путём проводят устранение врождённого дефекта, пластику и ликвидацию патологическое выпячивания в виде спинномозговой грыжи. Экстренная операция показана в случае разрыва спинномозговых оболочек, которое, как правило, сопровождается кровотечением и истечением цереброспинальной жидкости (ликворея). Продолжительность восстановительного периода после операции зависит от эффективности хирургического вмешательства и регрессии неврологических симптомов.
Применение различных лекарственных препаратов занимает особое место в лечении миелодисплазии у детей. В качестве стимулирующей терапии при вялых парезах конечностей используют Прозерин, Галантамин, Физостигмин и др. Эти лекарства повышают тонус мышц. Терапевтический курс антихолинэстеразными препаратами, оказывающими стимулирующее действие на мышечную систему, может продолжаться до 25–30 дней. Через некоторое время курсы повторяют.
Если наблюдается избыточное скопление цереброспинальной жидкости в головном мозге, задействуют дегидратационную терапию препаратами Диакарб и магния сульфат. Параллельно обязательно назначают Аспаркам для сохранения нормального уровня калия в оргнаизме. Положительное влияние на работу центральной нервной системы оказывают Церебролизин, Пирацетам, Глиатилин и др. В большинстве случаев применяют препараты витаминов группы В.
При введении всех лекарственных препаратов учитывают возраст и массу тела ребёнка.
Огромную роль в лечении врождённых пороков спинного мозга играет немедикаментозная терапия, которую расписывает лечащий врач, учитывая состояние ребёнка и тяжесть патологии. Как правило, назначают следующие лечебные методы:
- ЛФК. Лечебная физкультура особенно полезна детям с глубокими парезами и параличами. В основном используют пассивные движения с постепенным переходом на активные упражнения. Чтобы можно было регулярно заниматься с ребёнком в домашних условиях, навыками ЛФК обучают родителей.
- Лечебный массаж. Тщательное массирование поражённых конечностей и мышц туловища благотворно сказывается на состоянии малыша.
- Физиотерапевтические процедуры. Могут применять электрофорез, магнит, ультравысокочастотную терапию, синусоидальные модулированные токи (СМТ) и т. д.
Лечебный массаж и ЛФК детям с миелодисплазией могут проводить родители в домашних условиях.
На какие показатели следует опираться, чтобы понять насколько результативным оказалось лечение при врождённом дефекте спинного мозга? Перечислим основные критерии эффективности проведённой терапии у детей с миелодисплазией:
- Отсутствие проблем с оттоком цереброспинальной жидкости.
- Поведение ребёнка соответствует возрастным нормам.
- Восстанавливается объём движений и тонус мышц.
- Улучшаются силовые показатели и трофика мышц.
- Нормализация работы тазовых органов.
Ребёнка следует экстренно доставить в больницу при угрожающих жизни состояниях (потеря сознания, проблемы с дыханием, чрезмерное возбуждение или угнетение центральной нервной системы и др.). Плановая госпитализация показана в следующих случаях:
- Двигательные расстройства со стороны конечностей (паралич, парез).
- Заметное снижение объёма движений.
- Нарастающая слабость в ногах или руках.
- Нарушение функционирования тазовых органов (недержание мочи, кала).
- Увеличение размеров головы.
- Появление признаков задержки психического и моторного развития малыша.
Для значительного снижения вероятности развития врождённых пороков у детей, в частности, миелодисплазии, необходимо предпринять некоторые профилактические меры, которые рекомендуются большинством специалистов. Перечислим самые основные моменты в первичной профилактике:
- Обеспечение беременной полноценным и сбалансированным питанием.
- Отказ от всех вредных привычек.
- Приём лекарств во время беременности только при одобрении врача.
- Недопущение развития внутриутробной инфекции.
- Регулярное медицинское обследование беременной женщины и контроль развития плода.
Исключив все факторы, которые могут негативно повлиять на течение беременности, вы существенно сократите риск появления врождённых дефектов у ребёнка.
источник
Миелодисплазия – врожденное заболевание, характеризующееся патологическими изменениями в позвоночном столбе и спинном мозге. Патология имеет множество разновидностей и в легкой степени может протекать без выраженных симптомов, но тяжелые степени нарушения ведут к серьезным проблемам со здоровьем и инвалидности. Она может поражать любую часть позвоночного столба, но в 85% случаев развивается в конечном отделе. Как распознать миелодисплазию позвоночно-крестцового отдела и можно ли вылечить болезнь?
Под понятием «миелодисплазия» подразумевают несколько патологий опорно-двигательной и нервной системы, каждая из которых имеет свои признаки и особенности клинического течения.
Таблица. Патологии опорно-двигательной и нервной системы.
| Патология | Особенности клинического течения |
|---|---|
| Патологические изменения, при которых наблюдается расщепление позвоночника или несращивание позвоночных дужек. | |
| Выпячивание разных элементов спинного мозга (нервные окончания, белое вещество, спинномозговые оболочки) сквозь отверстие, образовавшееся в твердых тканях из-за патологических изменений его строения. | |
| Образование полостей в спинномозговом веществе и связанные с ним расстройства деятельности нервной системы. | |
| Патология, при которой происходит расщепление позвоночника, спинномозговой канал остается открытым, а спинной мозг не защищен костной тканью и зияет наружу. | |
| Как правило, доброкачественные опухоли при миелодисплазии представлены кистами, реже встречаются другие формы новообразований. | |
| Миелодисплазия позвоночника может сопровождаться несколькими патологиями – например, спина бифида в сочетании с рахишизисом, а если болезнь представлена одним нарушением, то обычно это спинномозговая грыжа.
Точные причины развития миелодисплазии поясничного отдела неизвестно – врачи считают, что патология может быть связана со сбоями, которые происходят в организме плода во время развития нервной системы и позвоночника:
Иногда генетические мутации сопровождаются неблагоприятным воздействием на организм будущей матери, вследствие чего у ребенка развивается миелодисплазия и другие серьезные нарушения. В группе риска находятся дети женщин с хроническими заболеваниями, матерей старше 30 лет, а также беременных, которые проживают в регионах с плохой экологией. Тревожным признаком для будущих родителей может стать отягощенное течение беременности – по статистике, проблемы с вынашиванием ребенка, особенно в первом триместре, наблюдаются в 70% случаев миелодисплазии. Наибольшую опасность представляют внутриутробные инфекции, авитаминоз, воздействие лекарственных препаратов с тератогенным воздействием. В сложных случаях миелодисплазию можно диагностировать сразу после рождения ребенка или внутриутробно с помощью ультразвуковой диагностики, но иногда она остается незамеченной до тех пор, пока у больного не появляются определенные признаки и нарушения. В число симптомов патологии входят:
Выраженность симптомов и самочувствие больного зависят от особенностей клинического течения болезни. Легкие формы могут протекать практически незаметно для ребенка и его близких, а в некоторых случаях человек может дожить до зрелого возраста, не подозревая о том, что он болен – патология выявляется при плановых обследованиях. Заболевание может протекать в открытой или закрытой форме. В первом случае у больных диагностируются кисты спинного мозга, которые не сопровождаются другими изменениями и достаточно легко удаляются хирургическим способом. Закрытая форма, как правило, имеет невыраженные симптомы, поэтому выявить ее достаточно сложно, особенно на первых стадиях.
Диагностировать миелодисплазию у новорожденных и младенцев достаточно сложно, особенно если выраженные признаки отсутствуют. Родителям нужно обращать внимание на любые изменения в состоянии ребенка, а при любых тревожных симптомах немедленно обращаться к врачу. Характерный признак миелодисплазии пояснично-крестцового отдела, который наблюдается практически у 100% больных – недержание кала и мочи, реже склонность к запорам и сильному газообразованию. Если неконтролируемое опорожнение кишечника и мочевого пузыря наблюдается у ребенка, который по возрасту уже должен самостоятельно контролировать выделительные функции организма, следует как можно скорее обратиться к врачу. При первых признаках миелодисплазии поясничного отдела больным назначается комплексная диагностика, которая включает несколько видов лабораторных и инструментальных исследований.
Успех лечения, качество и продолжительность жизни больных зависят от формы заболевания и особенностей клинического течения. Нарушения легкой степени, как правило, не сопровождаются выраженными симптомами и патологическими изменениями, поэтому люди с таким диагнозом практически не отличаются от здоровых. В тяжелых случаях у больных наблюдаются нарушения двигательной активности, постоянный дискомфорт в области спины, расстройства работы внутренних органов, параличи и парезы. Некоторые пациенты не могут передвигаться самостоятельно и вынуждены использовать специальные приспособления, а также неспособны самостоятельно обслуживать себя – в таких случаях человеку присваивается определенная группа инвалидности. Терапия миелодисплазии направлена на улучшение двигательной активности и мышечного тонуса, предотвращение возможных осложнений, при необходимости – социальную адаптацию ребенка и прививание навыков самообслуживания. Для лечения используются консервативные или хирургические методики в комплексе с физиотерапией – выбор схемы и тактики терапии зависит от клинического течения патологии и общего состояния больного. Для лечения миелодисплазии пояснично-крестцового отдела используются следующие медикаменты:
Немедикаментозная терапия играет ключевую роль в борьбе с миелодисплазией и ее осложнениями. Она улучшает функцию мышц и нервов, укрепляет ткани, активизирует кровообращение и метаболические процессы, сокращает время реабилитации после хирургических вмешательств, а в некоторых случаях в буквальном смысле ставит больного на ноги.
Использовать акупунктуру и альтернативные методы лечения при миелодисплазии следует с большой осторожностью, особенно у маленьких пациентов, иначе возможно серьезное ухудшение состояния. Оперативное лечение миелодисплазии поясничного отдела позвоночника проводится в клиниках, специализирующихся на нейрохирургии. Чаще всего используются следующие виды операций:
Хирургическое вмешательство позволяет устранить компрессию нервных окончаний, устранить повреждения и улучшить состояние опорно-двигательного аппарата, но при этом связано с риском осложнений, поэтому назначается только в тяжелых случаях. Специфическая профилактика пояснично-крестцовой миелодисплазии отсутствует, поэтому для предотвращения заболевания необходимо придерживаться общих правил, направленных на снижение риска развития врожденных пороков у плода при беременности:
Миелодисплазия – тяжелое заболевание, которое может значительно ухудшить качество жизни ребенка, а в тяжелых случаях превратить его в инвалида на всю оставшуюся жизнь. Для предотвращения развития патологии у ребенка родителям нужно ответственно относиться к планированию и течению беременности, внимательно следить за здоровьем ребенка с первых дней его жизни. Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
источник Врожденное отклонение в строении позвоночного столба у детей – это миелодисплазия. Проявляется в форме различных отклонений от нарушения количества позвонков до дисфункции существующих между ними связей. Она сопровождается нарушением различных функций органов, недержанием кала и мочи, трофическими расстройствами, гидроцефалией, неглубокими парезами рук и частыми врожденными вывихами бедер. Патология наиболее неприятна тем, что ее наличие сильно сказывается на работе органов таза и ног у ребенка. Большая часть детей с миелодисплазией имеет сочетание патологий. С современными методами аппаратных исследований наличие аномалии развития можно выявить еще на стадии вынашивания, но пороки развития, подобные дисплазии позвоночника, выявляются обычно уже после рождения. При открытой форме миелодисплазии пояснично-крестцового отдела признаком может быть характерное образование оболочечных и оболочечно-спинномозговых кист. Такая форма легко диагностируется и удаляется хирургическим путем. Закрытая форма проявляется мягкими изолированными симптомами, что затрудняет раннюю диагностику. Основными признаками миелодисплазии в грудном возрасте являются:
В более позднем возрасте при миелодисплазии наблюдается замедление и задержка развития психики и моторики, искривление позвоночника, ярко выраженные дефекты походки (косолапость), нарушения в виде незаживающих, часто гнойных язв на ногах. При миелодисплазии пояснично-крестцового отдела почти во всех случаях нарушается работа органов малого таза. Диагностика усложняется сопутствующими негативными явлениями и тем, что пороки могут сочетаться. Серьезная аномалия развития, причиной которой может быть патология половых клеток родителей, неблагоприятное воздействие на плод в период беременности, когда формируется его опорно-двигательная система – это миелодисплазия пояснично-крестцового отдела позвоночника. Несмотря на частоту проявлений сопутствующих негативных признаков, позволяющих провести раннюю диагностику миелодисплазии, чуть менее половины патологий у пациентов диагностируются на поздних стадиях. Миелодисплазия может проявляться как открытая и закрытая форма разрушения позвоночника, при которой спинной мозг выпячивается через канал (это, по сути, грыжа с патологиями развития мозга или его оболочек). Врожденный спондиполиз – вторая форма проявления миелодисплазии, которая представляет собой несрастание патологических элементов между отростками суставов. При люмбализации крестцовый отдел уменьшается, а поясничный увеличивается на некоторое количество позвонков. Ортопед или просто опытный врач в состоянии заподозрить патологию развития позвоночника (миелодисплазию) при детальном наружном осмотре, но точная постановка диагноза возможна только при проведении полного обследования. Для диагностирования миелодисплазии применяется рентгенологическое обследование, компьютерная томография, ЭНМГ (электронейромиография), магнитно-резонансная томография и нейросономиография. УЗИ назначается для обследования органов таза и мочеполовой системы при наличии характерных признаков поражения. Диагноз миелодисплазия у детей ставится при отсутствии мононейронов или при наличии их дисфункциональности по обеспечению работы тех органов, за которые они отвечают, но не могут справиться из-за врожденной аномалии развития. При наличии широкого спектра медикаментозных препаратов и методов физиотерапевтического воздействия, основным в лечении миелодисплазии пояснично-крестцового отела позвоночника все равно остается хирургический метод. Оперативное вмешательство позволяет остановить прогрессирование заболевания, снизить инвалидизацию. Это единственный возможный путь, составляющий основную часть показанного в таких случаях комплексного метода лечения. В качестве параллельных или послеоперационных методов лечения миелодисплазии используются лекарственные препараты и физиотерапевтические процедуры. Во многих случаях, для устранения воспаления, появившегося после оперативного вмешательства, назначается терапия лазером, дающая возможность существенно улучшить состояние малыша. При медикаментозном лечении миелодисплазии пояснично-крестцового отдела позвоночника используются витаминные комплексы, медиаторно-активные препараты, нейротрофные лекарства, десенсибилизирующие и рассасывающие средства. Урологическая помощь в таких случаях состоит в сохранении функции почек и восстановлении функции мочевого пузыря, для чего, возможно, потребуется дополнительное хирургическое вмешательство, хотя в последнее время намечена тенденция к его минимизированию.
В отдельных случаях при миелодисплазии применяется электростимуляция, позитивно влияющая на спинальное и периферическое кровообращение. Все это требует немалого мужества от родителей, которым придется сопровождать ребенка по всем этапам проводимого лечения. Немалые сложности возникнут и в приучении к самостоятельному обслуживанию и в социальной адаптации. Один позвонок может стать не просто причиной системных патологий всего организма, но и привести к инвалидности, нарушению двигательной функции и отсутствию возможности нормальной жизнедеятельности человека. Профилактика миелодисплазии у детей возможна только в случае ответственного отношения к здоровью планируемого ребенка у будущих родителей. Если уже наблюдались случаи миелодисплазии пояснично-крестцового отдела позвоночника при развития плода, инвалиды в семье, с подобными нарушениями и поражениями, необходимо пройти тщательное диагностическое обследование во время беременности. Это позволит выявить риск появления на свет детей, с врожденной патологией позвоночника. Генетическое обследование родителей должно иметь место и в случае других наследственных заболеваний. Даже в случае благоприятного прогноза, женщина, вынашивающая ребенка, должна крайне ответственно относиться к протеканию беременности. Будущий малыш должен обеспечиваться необходимыми микроэлементами, минералами, витаминами, полноценным здоровым питанием через организм матери. Это позволит избежать такой патологии, как миелодисплазия пояснично-крестцового отдела позвоночника. Прием лекарственных средств может производиться только по разрешению врача в случае жизненной необходимости. Также должны быть приняты все меры по недопущению внутриутробной инфекции. Непременно нужно осуществлять регулярное медицинское обследование и контроль над развитием плода. Только при соблюдении всех условий профилактики при внутриутробном развитии будущего ребенка и ответственном отношении к вынашиваемой жизни, возможно не только избежание врожденных патологий развития, но и просто появление на свет здорового ребенка. Миелодиспластический синдром – группа гематологических заболеваний, при которых наблюдаются цитопения, диспластические изменения костного мозга и высокий риск возникновения острого лейкоза. Характерные симптомы отсутствуют, выявляются признаки анемии, нейтропении и тромбоцитопении. Диагноз устанавливается с учетом данных лабораторных анализов: полного анализа периферической крови, гистологического и цитологического исследования биоптата и аспирата костного мозга и т. д. Дифференциальный диагноз может представлять значительные затруднения. Лечение – переливание компонентов крови, химиотерапия, иммуносупрессивная терапия, пересадка костного мозга. Миелодиспластический синдром – группа заболеваний и состояний с нарушениями миелоидного кроветворения и высоким риском развития острого лейкоза. Вероятность развития увеличивается с возрастом, в 80% случаев данный синдром диагностируется у людей старше 60 лет. Мужчины страдают несколько чаще женщин. У детей миелодиспластический синдром практически не встречается. В последние десятилетия гематологи отмечают увеличение заболеваемости среди лиц трудоспособного возраста. Предполагается, что причиной «омоложения» болезни могло стать существенное ухудшение экологической обстановки. До недавнего времени лечение миелодиспластического синдрома было только симптоматическим. Сегодня специалисты разрабатывают новые методы терапии, однако эффективное лечение этой группы болезней все еще остается одной из самых сложных проблем современной гематологии. Пока прогноз при миелодиспластическом синдроме, в основном, зависит от особенностей течения болезни, наличия или отсутствия осложнений. Лечение осуществляют специалисты в сфере онкологии и гематологии. С учетом причин развития различают два типа миелодиспластического синдрома: первичный (идиопатический) и вторичный. Идиопатический вариант выявляется в 80-90% случаев, диагностируется преимущественно у пациентов старше 60 лет. Причины возникновения установить не удается. В числе факторов риска первичного миелодиспластического синдрома – курение, повышенный уровень радиации при выполнении профессиональных обязанностей или проживании в неблагоприятной экологической зоне, частый контакт с бензином, пестицидами и органическими растворителям, некоторые наследственные и врожденные заболевания (нейрофиброматоз, анемия Фанкони, синдром Дауна). Вторичный вариант миелодиспластического синдрома наблюдается в 10-20% случаев, может возникать в любом возрасте. Причиной развития становится химиотерапия или радиотерапия по поводу какого-то онкологического заболевания. В число лекарственных средств с доказанной способностью вызывать миелодиспластический синдром включают циклофосфан, подофиллотоксины, антрациклины (доксорубицин) и ингибиторы топоизомеразы (иринотекан, топотекан). Вторичный вариант отличается более высокой резистентностью к лечению, более высоким риском развития острого лейкоза и более неблагоприятным прогнозом. В современной редакции классификации ВОЗ различают следующие типы миелодиспластического синдрома:
Клиническая симптоматика определяется степенью нарушений миелопоэза. При мягко протекающих расстройствах возможно длительное бессимптомное или стертое течение. Из-за слабой выраженности клинических проявлений некоторые больные не обращаются к врачам, и миелодиспластический синдром обнаруживается во время проведения очередного медицинского осмотра. При преобладании анемии наблюдаются слабость, одышка, плохая переносимость физических нагрузок, бледность кожных покровов, головокружения и обморочные состояния. При миелодиспластическом синдроме с тромбоцитопенией возникает повышенная кровоточивость, отмечаются десневые и носовые кровотечения, на коже появляются петехии. Возможны подкожные кровоизлияния и меноррагии. Миелодиспластический синдром с выраженными нейтропенией и агранулоцитозом проявляется частыми простудами, стоматитом, синуситом или стрептодермией. В тяжелых случаях возможно развитие пневмонии или сепсиса. Инфекционные заболевания нередко вызываются грибками, вирусами или условно-патогенными микробами. У каждого пятого пациента с миелодиспластическим синдромом выявляется увеличение лимфоузлов, селезенки и печени. Диагноз выставляется с учетом данных лабораторных исследований: анализа периферической крови, биопсии костного мозга с последующим цитологическим исследованием, цитохимических и цитогенетических тестов. В анализе периферической крови больных миелодиспластическим синдромом обычно обнаруживается панцитопения, реже выявляется дву- или одноростковая цитопения. У 90% пациентов наблюдается нормоцитарная либо макроцитарная анемия, у 60% — нейтропения и лейкопения. У большинства больных миелодиспластическим синдромом отмечается тромбоцитопения. При исследовании костного мозга количество клеток обычно нормальное либо повышенное. Уже на ранних стадиях обнаруживаются признаки дизэритропоэза. Количество бластов зависит от формы миелодиспластического синдрома, может быть нормальным либо увеличенным. В последующем наблюдаются дисгранулоцитопоэз и дисмегакариоцитопоэз. У некоторых больных признаки дисплазии костного мозга выражены очень слабо. В процессе цитогенетического исследования у ¾ больных выявляются хромосомные нарушения. Дифференциальный диагноз миелодиспластического синдрома проводят с В12-дефицитной анемией, фолиево-дефицитной анемией, апластической анемией, острым миелолейкозом и другими острыми лейкозами. Тактика лечения определяется выраженностью клинической симптоматики и лабораторных изменений. При отсутствии явных признаков анемии, геморрагического синдрома и инфекционных осложнений осуществляется наблюдение. При миелодиспластическом синдроме с выраженной анемией, тромбоцитопенией и нейтропенией, а также при высоком риске возникновения острого лейкоза назначают сопроводительную терапию, химиотерапию и иммуносупрессивную терапию. При необходимости осуществляют пересадку костного мозга. Сопроводительная терапия является самым распространенным методом лечения миелодиспластического синдрома. Предусматривает внутривенные инфузии компонентов крови. При длительном применении может провоцировать повышение уровня железа, влекущее за собой нарушения деятельности жизненно важных органов, поэтому переливания гемокомпонентов производят при одновременном приеме хелаторов (лекарственных средств, связывающих железо и способствующих его выведению). Иммуносупрессоры эффективны при лечении миелодиспластического синдрома с отсутствием хромосомных аномалий, наличием гена HLA-DR15 и гипоклеточном костном мозге. Химиотерапию применяют при невозможности трансплантации костного мозга. Высокие дозы препаратов используют при трансформации миелодиспластического синдрома в острый лейкоз, а также при рефрактерных анемиях с избытком бластов при нормоклеточном и гиперклеточном костном мозге, низкие – при невозможности пересадки костного мозга. Наряду с перечисленными средствами пациентам назначают гипометилирующие средства (азацитидин). Наиболее надежным способом достижения полноценной длительной ремиссии является трансплантация костного мозга. Прогноз зависит от типа миелодиспластического синдрома, количества хромосомных аномалий, необходимости в регулярных переливаниях компонентов крови, выраженности клинических проявлений и наличия осложнений. Различают 5 групп риска. Средняя выживаемость больных миелодиспластическим синдромом, входящих в группу с самым низким уровнем риска, составляет более 11 лет; с самым высоким – около 8 месяцев. Вероятность отторжения костного мозга после трансплантации – около 10%. источник Миелодиспластический синдром – группа гематологических заболеваний, при которых наблюдаются цитопения, диспластические изменения костного мозга и высокий риск возникновения острого лейкоза. Характерные симптомы отсутствуют, выявляются признаки анемии, нейтропении и тромбоцитопении. Диагноз устанавливается с учетом данных лабораторных анализов: полного анализа периферической крови, гистологического и цитологического исследования биоптата и аспирата костного мозга и т. д. Дифференциальный диагноз может представлять значительные затруднения. Лечение – переливание компонентов крови, химиотерапия, иммуносупрессивная терапия, пересадка костного мозга. Миелодиспластический синдром – группа заболеваний и состояний с нарушениями миелоидного кроветворения и высоким риском развития острого лейкоза. Вероятность развития увеличивается с возрастом, в 80% случаев данный синдром диагностируется у людей старше 60 лет. Мужчины страдают несколько чаще женщин. У детей миелодиспластический синдром практически не встречается. В последние десятилетия гематологи отмечают увеличение заболеваемости среди лиц трудоспособного возраста. Предполагается, что причиной «омоложения» болезни могло стать существенное ухудшение экологической обстановки. До недавнего времени лечение миелодиспластического синдрома было только симптоматическим. Сегодня специалисты разрабатывают новые методы терапии, однако эффективное лечение этой группы болезней все еще остается одной из самых сложных проблем современной гематологии. Пока прогноз при миелодиспластическом синдроме, в основном, зависит от особенностей течения болезни, наличия или отсутствия осложнений. Лечение осуществляют специалисты в сфере онкологии и гематологии. С учетом причин развития различают два типа миелодиспластического синдрома: первичный (идиопатический) и вторичный. Идиопатический вариант выявляется в 80-90% случаев, диагностируется преимущественно у пациентов старше 60 лет. Причины возникновения установить не удается. В числе факторов риска первичного миелодиспластического синдрома – курение, повышенный уровень радиации при выполнении профессиональных обязанностей или проживании в неблагоприятной экологической зоне, частый контакт с бензином, пестицидами и органическими растворителям, некоторые наследственные и врожденные заболевания (нейрофиброматоз, анемия Фанкони, синдром Дауна). Вторичный вариант миелодиспластического синдрома наблюдается в 10-20% случаев, может возникать в любом возрасте. Причиной развития становится химиотерапия или радиотерапия по поводу какого-то онкологического заболевания. В число лекарственных средств с доказанной способностью вызывать миелодиспластический синдром включают циклофосфан, подофиллотоксины, антрациклины (доксорубицин) и ингибиторы топоизомеразы (иринотекан, топотекан). Вторичный вариант отличается более высокой резистентностью к лечению, более высоким риском развития острого лейкоза и более неблагоприятным прогнозом. В современной редакции классификации ВОЗ различают следующие типы миелодиспластического синдрома:
Клиническая симптоматика определяется степенью нарушений миелопоэза. При мягко протекающих расстройствах возможно длительное бессимптомное или стертое течение. Из-за слабой выраженности клинических проявлений некоторые больные не обращаются к врачам, и миелодиспластический синдром обнаруживается во время проведения очередного медицинского осмотра. При преобладании анемии наблюдаются слабость, одышка, плохая переносимость физических нагрузок, бледность кожных покровов, головокружения и обморочные состояния. При миелодиспластическом синдроме с тромбоцитопенией возникает повышенная кровоточивость, отмечаются десневые и носовые кровотечения, на коже появляются петехии. Возможны подкожные кровоизлияния и меноррагии. Миелодиспластический синдром с выраженными нейтропенией и агранулоцитозом проявляется частыми простудами, стоматитом, синуситом или стрептодермией. В тяжелых случаях возможно развитие пневмонии или сепсиса. Инфекционные заболевания нередко вызываются грибками, вирусами или условно-патогенными микробами. У каждого пятого пациента с миелодиспластическим синдромом выявляется увеличение лимфоузлов, селезенки и печени. Диагноз выставляется с учетом данных лабораторных исследований: анализа периферической крови, биопсии костного мозга с последующим цитологическим исследованием, цитохимических и цитогенетических тестов. В анализе периферической крови больных миелодиспластическим синдромом обычно обнаруживается панцитопения, реже выявляется дву- или одноростковая цитопения. У 90% пациентов наблюдается нормоцитарная либо макроцитарная анемия, у 60% — нейтропения и лейкопения. У большинства больных миелодиспластическим синдромом отмечается тромбоцитопения. При исследовании костного мозга количество клеток обычно нормальное либо повышенное. Уже на ранних стадиях обнаруживаются признаки дизэритропоэза. Количество бластов зависит от формы миелодиспластического синдрома, может быть нормальным либо увеличенным. В последующем наблюдаются дисгранулоцитопоэз и дисмегакариоцитопоэз. У некоторых больных признаки дисплазии костного мозга выражены очень слабо. В процессе цитогенетического исследования у ¾ больных выявляются хромосомные нарушения. Дифференциальный диагноз миелодиспластического синдрома проводят с В12-дефицитной анемией, фолиево-дефицитной анемией, апластической анемией, острым миелолейкозом и другими острыми лейкозами. Тактика лечения определяется выраженностью клинической симптоматики и лабораторных изменений. При отсутствии явных признаков анемии, геморрагического синдрома и инфекционных осложнений осуществляется наблюдение. При миелодиспластическом синдроме с выраженной анемией, тромбоцитопенией и нейтропенией, а также при высоком риске возникновения острого лейкоза назначают сопроводительную терапию, химиотерапию и иммуносупрессивную терапию. При необходимости осуществляют пересадку костного мозга. Сопроводительная терапия является самым распространенным методом лечения миелодиспластического синдрома. Предусматривает внутривенные инфузии компонентов крови. При длительном применении может провоцировать повышение уровня железа, влекущее за собой нарушения деятельности жизненно важных органов, поэтому переливания гемокомпонентов производят при одновременном приеме хелаторов (лекарственных средств, связывающих железо и способствующих его выведению). Иммуносупрессоры эффективны при лечении миелодиспластического синдрома с отсутствием хромосомных аномалий, наличием гена HLA-DR15 и гипоклеточном костном мозге. Химиотерапию применяют при невозможности трансплантации костного мозга. Высокие дозы препаратов используют при трансформации миелодиспластического синдрома в острый лейкоз, а также при рефрактерных анемиях с избытком бластов при нормоклеточном и гиперклеточном костном мозге, низкие – при невозможности пересадки костного мозга. Наряду с перечисленными средствами пациентам назначают гипометилирующие средства (азацитидин). Наиболее надежным способом достижения полноценной длительной ремиссии является трансплантация костного мозга. Прогноз зависит от типа миелодиспластического синдрома, количества хромосомных аномалий, необходимости в регулярных переливаниях компонентов крови, выраженности клинических проявлений и наличия осложнений. Различают 5 групп риска. Средняя выживаемость больных миелодиспластическим синдромом, входящих в группу с самым низким уровнем риска, составляет более 11 лет; с самым высоким – около 8 месяцев. Вероятность отторжения костного мозга после трансплантации – около 10%. источник |