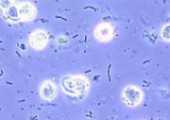
Наличие плоского эпителия в анализах мочи может являться как вариантом физиологической нормы, так и признаком некоторых заболеваний. При появлении повышенного уровня эпителиальных клеток необходима повторная пересдача анализа с соблюдением правил сбора мочи, так как в большинстве случаев их нарушение именно у женщин является единственной причиной данного явления.
Наиболее опасным заболеванием, которое протекает бессимптомно и может проявляться только в виде повышенного уровня плоского эпителия, является лейкоплакия мочевого пузыря. Это заболевание является предраковым, поэтому важна его ранняя диагностика и лечение.
Исследование мочевого осадка является стандартным в общем анализе мочи для диагностики различных заболеваний. Одним из критериев оценки мочеполовой системы служит наличие эпителиальных клеток, которые выстилают слизистые оболочки внутренних органов. Выделяют 4 их вида, различающихся по форме, структуре и происхождению из разных отделов мочеполовой системы:
- Плоский эпителий (ороговевающий и неороговевающий). Смывается вместе с мочой из мочевыводящих путей. Часто попадает в урину из влагалища и наружных половых органов. У мужчин встречается реже, у женщин может присутствовать в значительном количестве, располагаться скоплениями и пластами.
- Переходный.
- Цилиндрический (в анализах у мужчин).
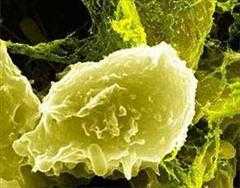
- Почечный эпителий. Возникает в моче при поражении почечных канальцев (при нефрозе, хроническом гломерулонефрите, других патологиях почек) и в норме не должен выявляться у здоровых людей.
Неороговевающий плоский эпителий выстилает нижнюю часть мочеиспускательного канала и влагалище у женщин. Его наличие характерно для влажных сред и поверхностей, не выполняющих функцию всасывания. Эти клетки при микроскопическом исследовании выглядят в виде округлых бесцветных пятен, их размер превышает ороговевающий эпителий, а внутреннее содержимое имеет нежно-зернистую структуру.
Неороговевающий эпителий под микроскопом
Ороговевающий плоский эпителий представляет собой клетки поверхностного слоя наружных половых органов, выглядит как бесцветные, многоугольные или округлые пятна, с центрально расположенными небольшими ядрами клеток, имеющих плотное однородное содержимое под своей оболочкой.
Ороговевающий эпителий под микроскопом
Клетки многослойного переходного эпителия похожи на ороговевающие, но содержат не одно ядро, а 2-4. Этот вид клеток объединяет признаки цилиндрического и плоского эпителия, выстилает мочеточники, почечные лоханки, стенки мочевого пузыря, протоки предстательной железы, простатический отдел и уретру у мужчин.
Переходный эпителий под микроскопом
Форма их более разнообразна – округлая, многоугольная, цилиндрическая, а внутреннее содержимое имеет грубую зернистую структуру. В урине здоровых людей они могут обнаруживаться в единичном количестве. Их содержание повышается при лихорадке, отравлении солями тяжелых металлов, антифризом, этиленгликолем и другими токсичными соединениями, после хирургического вмешательства, при заболеваниях печени, почек и мочевого пузыря.
Почечный эпителий под микроскопом
В единичном количестве клетки плоского эпителия в моче встречаются и у здоровых людей. Нормальные показатели в зависимости от возраста указаны в таблице:
Группа пациентов
Нормальные значения в поле зрения
- взрослым женщинам – тщательно подмыться перед сбором мочи, а для предотвращения попадания влагалищных выделений использовать стерильный ватный тампон;
- в контейнер надо собирать среднюю порцию мочи (первые 20-30 мл спускают в унитаз);
- у ребенка младшего возраста мочу нельзя сливать из горшка, так как загрязнения, находящиеся в нем, могут сильно исказить результаты анализов;
- для сбора мочи у грудничка лучше использовать специальные мочеприемники, при этом необходимо тщательно очищать наружные половые органы.
У маленьких детей причиной повышения уровня плоского эпителия могут стать недавно перенесенные инфекционные заболевания мочевыводящей системы, при которых происходит интенсивное слущивание эпителия в результате воспалительных процессов. Если же повторная сдача мочи не показывает уменьшение показателя, то это может свидетельствовать о наличии патологии.
Причинами повышения плоского эпителия в урине являются следующие патологии:
- Поражение ткани почек в результате приема средств, обладающих нефротоксическим действием: Аспирин, Пиразолон, Ацетаминофен, Индометацин, Фенилбутазон, Ибупрофен, Напроксен и других НПВП, антибактериальных и противосудорожных препаратов, лекарств, содержащих цисплатин, литий, бензобарбитал, аминогликозиды.
- Воспаление и инфекционные поражения мочевого пузыря и мочевыводящего канала.
- Простатит у мужчин.
- Заболевания почек, возникающие в результате снижения интенсивности обменных процессов.
- Пиелонефрит.
- Почечнокаменная болезнь.
- Воспалительные заболевания женских половых органов.
- Лейкоплакия и предраковые состояния мочевого пузыря.
Нестероидные противовоспалительные препараты находят широкое применение при лечении различных заболеваний и реализуются в аптеке без рецепта врача. Однако экспериментальные исследования показывают их отрицательное влияние на почки, при котором происходит отмирание эпителия. Почечная недостаточность, спровоцированная длительным применением этих лекарственных средств, сопровождается вначале незначительными клиническими симптомами:
- снижение плотности мочи;
- появление следов белка, умеренного количества эритроцитов в анализах;
- повышение уровня эпителиальных клеток;
- уменьшение размеров почек, неровность их контуров, изменения в чашечках, выявляемые при УЗИ.
Наибольшую опасность представляют комбинации из нескольких препаратов. В группе риска находятся пациенты пожилого возраста, страдающие артериальной гипертензией, сахарным диабетом или имеющие почечную недостаточность в анамнезе. Клетки плоского эпителия могут возникнуть также после установки мочевого катетера из-за небольшого повреждения слизистой оболочки уретры.
Лейкоплакия мочевого пузыря и мочепузырного треугольника (плоскоклеточная метаплазия) во многих случаях протекает практически бессимптомно на протяжении нескольких лет. У таких пациенток нередко в мазках выявляют инфекции, передающиеся половым путем (хламидии, уреаплазмы, гонококки, трихомонады, герпес, микоплазмы, эшерихии, гарднереллы). Помимо высоких значений плоского эпителия и роговых чешуек в моче, могут быть следующие признаки заболевания:
- возникновение внезапных сильных позывов к мочеиспусканию;
- длительная боль в уретре или малом тазу;
- учащенное мочеиспускание;
- аномальное расположение наружного отверстия уретры;
- усиление симптомов при начале половой жизни или смене сексуального партнера.
Часто больным женщинам ставят диагноз «цистит», хотя причина этих расстройств заключается в наличии другой патологии. У 60-96% пациенток при цистоскопии обнаруживается лейкоплакия, расположенная в шейке мочевого пузыря и мочепузырном треугольнике. Это заболевание представляет собой патологический процесс в слизистой, характеризующийся нарушением функций плоского эпителия и возникновением ороговения, которое отсутствует в норме. Многие специалисты рассматривают это состояние как предраковое. Причинами развития лейкоплакии являются следующие:
- хронический инфекционный процесс в урогенитальном тракте;
- длительное раздражение слизистой химическими веществами, лекарственными препаратами, катетерами;
- недостаток витамина А;
- мочеполовой шистосомоз (раздражение слизистой от контакта с острыми шипами на яйцах паразитирующего червя), осложнением которого является рак мочевого пузыря.
Диагностику заболевания проводят с помощью цистоскопии (введение эндоскопа в мочевой пузырь через уретру) и биопсии эпителиальной ткани. При цитологическом исследовании осадка мочи выявляются дегенеративные клетки плоского эпителия. На поздних стадиях появляются эритроциты и значительное число лейкоцитов. Осложнениями лейкоплакии являются:
- озлокачествление процесса;
- развитие почечной недостаточности из-за потери эластичности стенок мочевого пузыря;
- образование язв и полипов;
- развитие хронического уретрита и цистита.
Участки многослойного плоского эпителия без ороговения выявляются и у здоровых женщин (до 80% случаев), особенно в детородном возрасте. Клетки в очагах с измененными тканями напоминают эпителий влагалища. Такое состояние в медицине считают вариантом нормы, и оно связано с гормональными изменениями. Ускорение этого процесса может произойти у беременной женщины в связи с повышенным выделением эстрогенов в период вынашивания плода. Поэтому важно вовремя распознать это заболевание и провести его лечение, которое заключается в следующем:
- применение антибактериальных и противопаразитарных средств;
- противовирусная терапия (при выявлении герпеса);
- местное лечение с помощью введения природных или синтетических аналогов глюкозаминогликанов в мочевой пузырь (Гепарин, гиалуроновая кислота, хондроитина сульфат) для восстановления муцинового слоя;
- трансуретальное хирургическое вмешательство при отсутствии эффекта от консервативной терапии (электровапоризация или электрорезекция).
Воспалительные заболевания мочевых путей, связанные с инфекциями, являются у женщин одними из самых распространенных патологий. Основными патогенами являются бактерии кишечной палочки, энтерококки, стафилококки, клебсиеллы и протеи. У женщин с хроническими рецидивирующими инфекционными заболеваниями мочевыводящих путей обнаруживаются очаговые метапластические изменения в шейке мочевого пузыря и мочепузырном треугольнике с морфологической картиной лейкоплакии, при которой слущивается плоский эпителий из-за хронического воспаления.
Повышение лейкоцитов, наличие бактерий в моче, мазках из влагалища и цервикального канала определяются лишь у 15% пациенток, а в остальных случаях клинические исследования дают ложноотрицательные результаты при наличии субъективных признаков цистита (частые мочеиспускания, боль внизу живота). Медицинские исследования показывают, что проведение антибактериальной терапии у таких больных является эффективным в 70% случаев, что подтверждает наличие у них скрытой инфекции.
В период постменопаузы у женщин возрастает частота инфекций мочевыводящих путей в результате следующих процессов:
- снижение уровня эстрогенов и развивающаяся из-за этого атрофия слизистой;
- истончение эпителия;
- снижение выработки молочной кислоты;
- рост количества немолочнокислых бактерий;
- повышение pH влагалища.
Лечение воспалительных заболеваний мочевых путей проводится антибактериальными, противогрибковыми и противовирусными системными препаратами.
источник
Мочевой осадок – характеристики и нормы элементов мочевого осадка в общем анализе мочи у детей и у взрослых

Рассматриваемые компоненты принимают непосредственное участие в формировании защитных реакций организма. Лейкоциты нейтрализуют действие токсинов, ликвидируют бактерии/вирусы, велика их роль в борьбе со злокачественными образованиями.
При выявлении в моче лейкоцитов, число которых превышает допустимую норму, обращаться за получением всех нужных сведений нужно к урологу. Данный доктор может назначить ряд дополнительных тестирований, включающих УЗИ почек, анализ крови, другие методы диагностики.
- У мужчин число лейкоцитов в моче не может превышать 3.
- У женщин и детей – не более 6.
Если число рассматриваемых веществ превышает 10, зачастую имеют место быть нарушения в работе мочевыводящих путей, почек.
Факторы, что провоцируют наличие лейкоцитов в моче, связаны с работой мочеполовой системы:
- Серьезные патологии в структуре почек, мочевого пузыря, мочеточников (воспалительные явления, злокачественные образования, туберкулез почек).
- Наличие камней в мочевыводящих путях, почках.
- Дефектные изменения простаты, уретры, связанные с онкозаболеваниями, воспалениями.
- Инфицирование наружных половых органов, что зачастую связано с игнорированием правил личной гигиены.
Рассматриваемые микроэлементы крови снабжают все клетки организма кислородом. Указанные тельца имеют красный окрас, являются наиболее многочисленными, но наличие их в моче не относится к нормальным явлениям.
При тестировании осадка мочи на предмет наличия в нем эритроцитов, следует осведомиться у пациентки о наличии/отсутствии менструации.
Наличие данных элементов в моче допускается, однако, в очень незначительных количествах:
- У мужчин нормой является 0-1 эритроцитов в моче.
- У женщин, детей – 0-3.
Появление/повышение уровня эритроцитов в осадке мочи зачастую связано с нарушением целостности органов мочеполовой системы, воспалительными заболеваниями почек, мочевыводящих путей:
- Сбои в работе почек: наличие камней, злокачественные образования, инфаркт почки, воспалительные явления, травмирование.
-
Неправильный подбор антикоагулянтов.
- Системная красная волчанка.
- Воспалительные явления в органах мочевого тракта: цистит, уретрит, простатит.
- Повышение артериального давления, что затрагивает сосуды почек.
- Отравление химикатами, тяжелыми металлами.
Местом образования рассматриваемых телец являются почечные канальцы. Структура указанных элементов может разниться, что определяется природой составных компонентов: эритроцитов, белка, клеток почечных канальцев.
Внешний вид цилиндров также отличается, благодаря чему принято их деление на зернистые (основа структуры – эритроциты, клетки почечных канальцев), гиалиновые (лидирующая роль в конструкции принадлежит клеткам почечных канальцев+белкам), эритроцитарные, восковидные (зернистые+гиалиновые тельца), эпителиальные (как следствие отслойки эпителия).
Наличие практически всех вышеперечисленных групп цилиндров в моче не является нормой.
Исключением являются гиалиновые цилиндры, число которых в моче у мужчин, взрослых, детей не может превышать 20 в 1 мл. мочи.
Факторы, что провоцируют появление цилиндров в моче, будут зависеть от природы этих цилиндров:
Гиалиновые цилиндры
Источником их формирования является белок. Их присутствие в моче возможно при следующих болезнях:
-
Лечение мочегонными средствами.
- Воспалительные явления, что имеют место быть в почках.
- Патологии в работе почек, что обусловлены мочекаменной болезнью, злокачественными образованиями, травмированием.
- Повышенное артериальное давление.
- Изнурительные физические работы.
Зернистые цилиндры
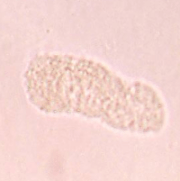
- Интоксикация в результате отравления свинцом.
- Воспалительные явления в почках.
- Инфицирование организма.
Восковидные цилиндры
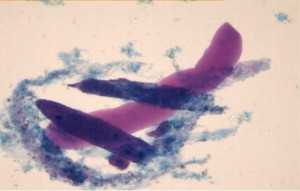
- Почечная недостаточность (хроническая/острая).
- Сбои в работе почек, что связаны с амилоидозом, нефротическим синдромом.
Эритроцитарные цилиндры
Образование рассматриваемого вида цилиндров — следствие многочисленных попаданий эритроцитов вовнутрь почечного канальца, что провоцирует его закупорку. Присутствие эритроцитарных цилиндров (даже ничтожно малого количества) в моче – дефектное явление, что может быть причиной нескольких заболеваний:
- Наличие тромбов в полости почечных вен.
- Воспалительные явления в почках.
- Инфаркт/рак почки.
Эпителиальные цилиндры
Наличие эпителиальных цилиндров в моче — свидетельство серьезных сбоев в работе почек:
- Разрушение почечных тканей.
- Инфицирование организма.
- Интоксикация в результате отравления тяжелыми металлами, химикатами.
Присутствие указанных веществ в осадке мочи является свидетельством острых патологий, что имеют место быть в органах мочеполовой системы. Медицинская практика насчитывает несколько типов таких клеток: эпителий почечной ткани, мочевого пузыря, плоский эпителий, и т.д.
В зависимости от типа эпителия, пола, возраста допустимая его норма в осадке мочи будет отличаться:
Плоский эпителий (норма):
-
Мужчины любого возраста: присутствие указанного типа эпителия свидетельствует о патологических явлениях.
- Женщины, девочки: 0-10 клеток.
- Младенцы (первые 14 дней жизни): 0-10 клеток.
Переходной эпителий (норма):
- Мужчины, женщины, дети: 2-3 клетки.
Почечный эпителий (норма):
- Мужчины, женщины: присутствие указанного типа эпителия является результатом патологических изменений.
- Дети (первые 30 дней жизни): 0-10 клеток.
Факторы, что провоцируют появление эпителиальных клеток в осадке мочи, будут разными, в зависимости от вида указанных клеток.
Плоский эпителий уретры
Появление рассматриваемых веществ в моче не всегда является патологией: у женщин, девушек в виду постоянного обновления слизистых оболочек влагалища, происходит постоянное проникновение плоского эпителия в мочу. Наличие/повышение уровня плоского эпителия может быть следствием:
- Инфицирования органов мочевого тракта.
- Воспалительных явлений в почках.
- Воспаления простаты (острого/хронического).
Переходный эпителий почек, мочеточников и мочевого пузыря
Наличие рассматриваемого типа эпителия в моче может быть признаком следующих явлений:
- Непереносимость некоторых медикаментов, в т.ч. реакция на наркоз.
- Нарушения в структуре, работе органов мочеполовой системы (полипы, камни, воспалительные явления, злокачественные образования).
- Сбои в работе почек.
- Гепатит (вирусный).
Почечный эпителий
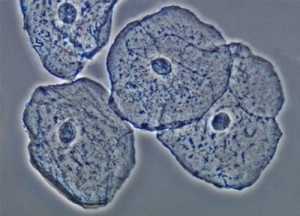
- Воспалительные явления в почках.
- Инфицирование организма, что сопровождается повышением температуры тела.
- Отторжение имплантированной почки.
- Интоксикация организма в результате приема некоторых медикаментов, при отравлениях тяжелыми металлами.
При изучении осадка мочи соли, что в ней присутствуют, будут представлены маленькими кристалликами. Наличие ограниченного количества таких кристаллов, при отсутствии иных погрешностей в проведенном тестировании, не всегда является результатом нарушений, но игнорировать такие явления не стоит.
Присутствие указанных веществ в моче, даже в малых количествах, не является нормой.
При обнаружении кристалликов в моче, доктор должен предпринять меры по устранению такого явления: диета, адекватные физические нагрузки, назначение мочегонных препаратов и т.д.
Нередко факторами, что провоцируют появление тех или иных групп солей в моче являются определенные продукты питания, употребление недостаточного количества жидкости, воспалительные процессы в органах мочеполовой системы.
Самыми распространенными видами солей, что присутствуют в моче, являются ураты, оксолаты, фосфаты.
Факторов, которые могут спровоцировать появление указанных солей в осадке мочи может быть несколько:
- Чрезмерное употребление некоторых продуктов (грибы, мясо, рыба), напитков (черный чай, кофе, какао)+недостаточное количество жидкости.
- Серьезные нарушения в работе почек (воспалительные явления, почечная недостаточность).
- Дети до 6 месяцев. Это связано с неспособностью (в таком возрасте) почек полноценно выполнять свои функции.
- Подагра.
- Чрезмерная утрата жидкости, вследствие рвоты, диареи.
- Повышение уровня кислотности мочи.
Их появление в моче не зависит от ее кислотности, и может быть связано с несколькими причинами:
-
Воспалительные процессы в почках.
- Наличие камней в органах мочевого тракта.
- Врожденные недуги, связанные с погрешностями в обмене щавелевой кислоты.
- Сахарный диабет.
- Обилие в ежедневном рационе питания продуктов, богатых на щавелевую кислоту (свекла, щавель, спаржа, шпинат), витамин С (красная смородина, цитрусовые, томаты).
- Отравление химикатами.
Кристаллы соли (фосфаты)
Наиболее популярной причиной появления солей данной группы в моче являются продукты питания, богатые фосфором (морепродукты, молочные изделия, яйца), промывание желудка.
Среди иных факторов (патологического характера), что могут стать причиной обнаружения кристаллов соли в моче, могут служить:
- Сахарный диабет.
- Постоянные сбои в работе кишечника.
- Воспалительные явления в мочеполовых органах.
- Печеночная недостаточность.
Рассматриваемое вещество создается вследствие функционирования слизистых оболочек органов мочеполовой системы.
Наличие незначительного количества слизи в моче у детей, взрослых допускается. Если зафиксированное количество слизи в моче достаточно обширное, доктор назначает повторное тестирование для исключения возможных погрешностей во время забора данного биологического материала.
Вследствие воспалительных явлений, которые имеют место быть в органах мочевыделительной системы, иных патологических явлений происходит застаивание мочи, что провоцирует усиление выработки слизи. Такой процесс усложняет дренирование слизи, что ведет к ее выведению с мочой.
Самыми распространенными причинами повышения уровня содержания слизи в моче являются:
-
Венерические заболевания.
- Инфицирование организма.
- Игнорирование правил личной гигиены.
- Оттягивание процесса мочеиспускания.
- Наличие камней в мочевыделительных органах.
В случае положительного результата на предмет наличия бактерий в моче, требуется ряд дополнительных анализов, для уточнения природы бактерий.
Наличие рассматриваемых клеток в моче – результат патологических изменений в организме.
Причины наличия бактерий в моче у детей и у взрослых
Присутствие бактерий в моче зачастую диагностируется при воспалительных заболеваниях органов мочевого тракта (цистит, уретрит), почек, половых органов. Бактерии в моче могут быть причиной неправильного забора указанного биологического материала.

источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!

Повышение или понижение относительно нормы какого-либо показателя невозможно оценивать однозначно, и делать вывод о наличии заболевания. Результаты анализов могут помочь выяснить возможную причину нарушений, которые могут находиться лишь на стадии синдрома, а не сформировавшегося заболевания. Поэтому своевременное выявление отклонений в анализах поможет начать лечение и предотвратить прогрессирование заболевания. Также показатели анализов могут использоваться для контроля над эффективностью лечения.
Рассмотрим вероятные причины изменений различных показателей общего анализа мочи.
При наличии патологии моча может изменять свой цвет, который указывает на определенный синдром и заболевание.
Соответствие цветов мочи различным патологическим состояниям организма отражено в таблице:
| Патологический цвет мочи | Возможное заболевание (причина изменения цвета мочи) |
| Коричневый, черный |
|
| Красный (цвет мясных помоев) |
|
| Темно-коричневый пенистый (моча цвета пива) |
|
| Оранжевый, розово-красный |
|
| Бурый (цвет крепкого чая) |
|
| Бесцветный или бело-желтый |
|
| Молочный (цвет молока, сливок) |
|
Данные цветовые вариации помогут вам сориентироваться, но для постановки точного диагноза следует учитывать данные других методов обследования и клинические симптомы.

Время от времени у каждого человека бывает мутная моча, которая образована солями. Если вы не можете сдать эту мочу для анализа в лабораторию, то можете провести тест для выяснения природы мути.
Чтобы отличить соли в моче от других вариантов мути в домашних условиях, можно немного подогреть жидкость. Если муть образована солями, то она может либо увеличиться, либо уменьшиться вплоть до исчезновения. Муть, образованная клетками эпителия, гноем, бактериальными агентами или слизью, при нагревании мочи совершенно не изменяет свою концентрацию.
Чаще всего отмечаются следующие патологические запахи мочи:
1. Запах аммиака в моче характерен при развитии воспаления слизистой оболочки мочевыводящего тракта (цистит, пиелит, нефрит).
2. Запах фруктов (яблок) в моче развивается при наличии кетоновых тел у людей, страдающих сахарным диабетом 1 или 2 типа.
Кислотность мочи (рН) может изменяться в щелочную и в кислую область, в зависимости от типа патологического процесса.
Причины формирования кислой и щелочной мочи отражены в таблице:
| Кислая реакция мочи (рН 7) | |
| Острая почечная недостаточность | Инфекционные заболевания мочевого тракта (цистит, пиелит) |
| Хроническая почечная недостаточность | Распад опухолей |
| Туберкулез почек | Наличие крови в моче |
| Гломерулонефрит (острый и хронический) | Рассасывание воспалительных инфильтратов (период после острого воспалительного процесса) |
| Лихорадка (высокая температура) любой причины | Рвота |
| Мочекаменная болезнь | Понос |
Относительная плотность мочи зависит от функции почек, поэтому нарушение данного показателя развиваются при различных заболеваниях этого органа.
Сегодня различают следующие варианты изменения плотности мочи:
1. Гиперстенурия – моча с высокой плотностью, более 1030-1035.
2. Гипостенурия – моча с невысокой плотностью, в пределах 1007-1015.
3. Изостенурия –низкая плотность первичной мочи, 1010 и менее.
Однократное выделение мочи с высокой или низкой плотностью не дает оснований для выявления синдрома гипостенурии или гиперстенурии. Данные синдромы характеризуются длительным выделением мочи в дневное и ночное время, с высокой или низкой плотностью.
Патологические состояния, вызывающие нарушения плотности мочи, отражены в таблице:
| Гиперстенурия | Гипостенурия | Изостенурия |
| Сахарный диабет 1 или 2 типа (плотность мочи может достигать 1040 и выше) | Несахарный диабет | Хроническая почечная недостаточность тяжелой степени |
| Острый гломерулонефрит | Рассасывание отеков и воспалительных инфильтратов (период после воспалительного процесса) | Подострые и хронические нефриты тяжелой степени |
| Застойная почка | Пищевая дистрофия (частичное голодание, дефицит питательных веществ и т.д.) | Нефросклероз |
| Нефротический синдром | Хронический пиелонефрит | |
| Образование отеков | Хронический нефрит | |
| Схождение отеков | Хроническая почечная недостаточность | |
| Понос | Нефросклероз (перерождение почечной ткани в соединительную) | |
| Гломерулонефрит | ||
| Интерстициальный нефрит |
В зависимости от происхождения, различают следующие виды протеинурии:
- ренальная (почечная);
- застойная;
- токсическая;
- лихорадочная;
- экстраренальная (внепочечная);
- нейрогенная.
Причины развития различных типов протеинурий представлены в таблице:
| Вид протеинурии | Причины развития протеинурии |
| Ренальная (почечная) |
|
| Застойная |
|
| Токсическая | Применение следующих медицинских препаратов в очень высоких дозах: салицилатов, изониазида, обезболивающих и соединений золота |
| Лихорадочная | Сильное повышение температуры тела, вызванное любым заболеванием |
| Экстраренальная (внепочечная) |
|
| Нейрогенная |
|

Итак, глюкозурия разделяется на следующие виды:
1. Панкреатическая.
2. Почечная.
3. Печеночная.
4. Симптоматическая.
Панкреатическая глюкозурия развивается на фоне сахарного диабета. Почечная глюкозурия является отражением патологии обмена веществ, причем возникает с раннего возраста. Печеночная глюкозурия может развиваться при гепатитах, травматических повреждениях органа, или в результате отравления токсическими веществами.
Симптоматическая глюкозурия вызывается следующими патологическими состояниями:
- инсульт;
- менингит;
- энцефалит;
- сотрясения головного мозга;
- гипертиреоз (увеличенная концентрация гормоновщитовидной железы в крови);
- акромегалия;
- синдром Иценко-Кушинга;
- феохромоцитома (опухоль надпочечников).
В детском возрасте, помимо глюкозы, в моче могут определяться другие виды моносахаров – лактоза, левулеза или галактоза.
Причины появления желчных кислот в моче:
- болезнь Боткина;
- гепатиты;
- обтурационная желтуха (калькулезный холецистит, желчнокаменная болезнь);
- цирроз печени.
Индикан является продуктом гниения белковых структур в тонком кишечнике.Данное вещество в моче появляется при гангрене, хронических запорах, всевозможных нарывах, гнойниках и абсцессах кишечника, злокачественных опухолях или непроходимости. Также появление индикана в моче может быть спровоцировано болезнями обмена – сахарным диабетом или подагрой.
Кетоновые тела включают в себя ацетон, оксимасляную и ацетоуксусную кислоты.
Причины появления кетоновых тел в моче:
- сахарный диабет средней и высокой степени тяжести;
- лихорадка;
- сильная рвота;
- понос;
- тиреотоксикоз;
- терапия большими дозами инсулина в течение длительного промежутка времени;
- голодание;
- эклампсия беременных;
- кровоизлияния в мозг;
- черепно-мозговые травмы;
- отравление свинцом, угарным газом, атропином и т.д.
В послеоперационном периоде, после длительного пребывания под наркозом, в моче также могут выявляться кетоновые тела.

Причины, вызывающие появление лейкоцитов в моче:
- острый пиелонефрит;
- острый пиелит;
- острый пиелоцистит;
- острый гломерулонефрит;
- нефротический синдром;
- уретрит;
- туберкулезпочки;
- лечение аспирином, ампициллином;
- употребление героина.
Иногда для уточнения диагноза мочу окрашивают: присутствие нейтрофильных лейкоцитов характерно для пиелонефритов, а лимфоцитов – для гломерулонефритов.
Эритроциты в моче могут присутствовать в различных количествах, причем при их высокой концентрации говорят о крови в моче. По количеству эритроцитов в мочевом осадке можно судит о развитии заболевания и эффективности применяемого лечения.
Причины появления эритроцитов в моче:
- гломерулонефрит (острый и хронический);
- пиелит;
- пиелоцистит;
- хроническая почечная недостаточность;
- травмы (ушиб, разрыв) почек, уретры или мочевого пузыря;
- почечнокаменная болезнь;
- туберкулез почки и мочевого тракта;
- опухоли;
- прием некоторых медикаментов (сульфаниламидные препараты, уротропин, противосвертывающие средства).
У женщин в первые дни после родов также выявляются эритроциты в большом количестве, но это является вариантом нормы.
Среди всех видов цилиндров чаще всего в мочевом осадке отмечается появление гиалиновых. Все остальные виды цилиндров (зернистые, восковидные, эпителиальные и т.д.) появляются значительно реже.
Причины обнаружения различных видов цилиндров в моче представлены в таблице:
| Вид цилиндров мочевого осадка | Причины появления цилиндров в моче |
| Гиалиновые |
|
| Зернистые |
|
| Восковидные |
|
| Эритроцитарные |
|
| Эпителиальные |
|
Эпителиальные клетки не просто подсчитывают, но и разделяют на три типа – плоский эпителий, переходный и почечный.
Клетки плоского эпителия в мочевом осадке выявляются при различных воспалительных патологиях уретры — уретритах. У женщин небольшое увеличение клеток плоского эпителия в моче может и не быть признаком патологии. Появление клеток плоского эпителия в моче мужчин без сомнений говорит о наличии уретрита.
Клетки переходного эпителия в мочевом осадке выявляются при цистите, пиелите или пиелонефрите. Отличительными признаками пиелонефрита в данной ситуации является появление клеток переходного эпителия в моче, в сочетании с белком и смещением реакции в кислую сторону.
Клетки почечного эпителия появляются в моче при серьезном и глубоком поражении органа. Так, наиболее часто клетки почечного эпителия выявляются при нефритах, амилоидном или липоидном нефрозе или отравлении.
Кристаллы различных солей могут появляться в моче и в норме, например, в связи с особенностями диеты. Однако при некоторых заболеваниях также отмечается выделение солей с мочой.
Различные заболевания, вызывающие появление солей в моче, представлены в таблице:
| Вид солей | Патологии, при которых появляются данные соли в моче |
| Кристаллы мочевой кислоты |
|
| Соли мочевой кислоты |
|
| Оксалаты |
|
| Триппельфосфаты и фосфаты |
|
В таблице представлены наиболее часто встречающиеся соли, имеющие диагностическое значение.
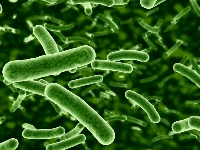
Появление бактерий в моче называется бактериурией, Она вызывается острым инфекционно-воспалительным процессом, протекающим в органах мочевыделительной системы (например, пиелонефрит, цистит, уретрит и т.д.).
Общий анализ мочи дает достаточно большой объем информации, которую можно использовать для постановки точного диагноза в сочетании с иными приемами. Однако помните, что даже самый точный анализ не позволяет диагностировать какое-либо заболевание, поскольку для этого необходимо учитывать клинические симптомы, и данные объективных обследований.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
Вряд ли найдется кто-то, кто еще ни разу не сдавал кровь из пальца на анализы. Общий анализ крови берут практически при любом заболевании. Так в чем же его диагностическая ценность и какие диагнозы он может подсказать? Разбираем по-порядку.
Основные показатели, на которые врач обращает внимание при расшифровке общего анализа крови — это гемоглобин и эритроциты, СОЭ, лейкоциты и лейкоцитарная формула. Остальные скорее являются вспомогательными.
Чаще всего общий анализ крови назначают, чтобы понять, есть ли в организме воспаление и признаки инфекции, и если да, то какого происхождения — вирусного, бактериального или другого.
Также общий анализ крови может помочь установить анемию — малокровие. И если в крови есть ее признаки — назначают дополнительные анализы, чтобы установить причины.
Еще общий анализ крови назначают, если есть подозрение на онкологический процесс, когда есть ряд настораживающих симптомов и нужны зацепки. В этом случае кровь может косвенно подсказать, в каком направлении двигаться дальше.
Другие показания обычно еще реже.
Сейчас на бланках с результатом анализов в основном используют англ. аббревиатуры. Давайте пройдемся по основным показателям и разберем, что они значат.
Это более детальная информация о тех самых WBC из предыдущего блока.
Лейкоциты в крови очень разные. Все они в целом отвечают за иммунитет, но каждый отдельный вид за разные направления в иммунной системе: за борьбу с бактериями, вирусами, паразитами, неспецифическими чужеродными частицами. Поэтому врач всегда смотрит сначала на общий показатель лейкоцитов из перечня выше, а затем на лейкоцитарную формулу, чтобы понять, а какое звено иммунитета нарушено.
Обратите внимание, что эти показатели обычно идут в двух измерениях: абсолютных (абс.) и относительных (%).
Абсолютные показывают, сколько штук клеток попало в поле зрение, а относительные — сколько эти клетки составляют от общего числа лейкоцитов. Это может оказаться важной деталью — например, в абсолютных цифрах лимфоциты вроде как в приделах нормы, но на фоне общего снижения всех лейкоцитов — их относительное количество сильно выше нормы. Итак, лейкоцитарная формула.
А теперь пройдемся по каждому из этих показателей и разберем, что они значат.
Гемоглобин — это белок, который переносит по организму кислород и доставляет его в нужные ткани. Если его не хватает — клетки начинают голодать и развивается целая цепочка симптомов: слабость, утомляемость, головокружение, выпадение волос и ломкость ногтей, заеды в уголках губ и другие. Это симптомы анемии.
В молекулу гемоглобина входит железо, а еще в его формировании большую роль играют витамин В12 и фолиевая кислота. Если их не хватает — в организме нарушается синтез гемоглобина и развивается анемия.
Есть еще наследственные формы анемии, но они случаются гораздо реже и заслуживают отдельного разбора.
В норме гемоглобин составляет 120−160 г/л для женщин и 130-170 г/л для мужчин. Нужно понимать, что в каждом конкретном случае нормы зависят от лаборатирии. Поэтому смотреть нужно на референсные значения той лаборатории, в которой вы сдавали анализ.
Повышенные цифры гемоглобина чаще всего случаются из-за сгущения крови, если человек излишне потеет во время жары, или принимает мочегонные. Еще повышенным гемоглобин может быть у скалолазов и людей, которые часто бывают в горах — это компенсаторная реакция на недостаток кислорода. Еще гемоглобин может повышаться из-за заболеваний дыхательной системы — когда легкие плохо работают и организму все время не хватает кислорода. В каждом конкретном случае нужно разбираться отдельно.
Снижение гемоглобина — признак анемии. Следующим шагом нужно разбираться какой.
Эритроциты — это красные клетки крови, которые транспортируют гемоглобин и отвечают за обменные процессы тканей и органов. Именно гемоглобин, а точнее — его железо, красит эти клетки в красный.
Нормы для мужчин — 4,2-5,6*10*9/литр. Для женщин — 4-5*10*9/литр. Которые опять-таки зависят от лаборатории.
Повышаться эритроциты могут из-за потери жидкости с потом, рвотой, поносом, когда сгущается кровь. Еще есть заболевание под названием эритремия — редкое заболевание костного мозга, когда вырабатывается слишком много эритроцитов.
Снижении показателей обычно является признаком анемии, чаще железодефицитной, реже — другой.
Норма — 80-95 для мужчин и 80-100 для женщин.
Объем эритроцитов уменьшается при железодефицитной анемии. А повышается — при В12 дефицитной, при гепатитах, снижении функции щитовидной железы.
Повышается этот показатель редко, а вот снижение — признак анемии или снижения функции щитовидной железы.
Повышение значений почти всегда свидетельствует об аппаратной ошибке, а снижение – о железодефицитной анемии.
Это процентное соотношение форменных элементов крови к ее общему объему. Показатель помогает врачу дифференцировать, с чем связана анемия: потерей эритроцитов, что говорит о заболевании, или с избыточным разжижением крови.
Это элементы крови, ответственные за формирование тромботического сгустка при кровотечениях. Превышение нормальных значений может свидетельствовать о физическом перенапряжении, анемии, воспалительных процессах, а может говорить о более серьезных проблемах в организме, среди которых онкологические заболевания и болезни крови.
Снижение уровня тромбоцитов в последние годы часто свидетельствует о постоянном приеме антиагрегантов (например, ацетилсалициловой кислоты) с целью профилактики инфаркта миокарда и ишемического инсульта головного мозга.
А значительное их снижение может быть признаком гематологических заболеваний крови, вплоть до лейкозов. У молодых людей — признаками тромбоцитопенической пурпуры и других заболеваний крови. Так же может появляться на фоне приема противоопухолевых и цитостатических препаратов, гипофункции щитовидной железы.
Это основные защитники нашего организма, представители клеточного звена иммунитета. Повышение общего количества лейкоцитов чаще всего свидетельствует о наличии воспалительного процесса, преимущественно бактериальной природы. Также может оказаться признаком так называемого физиологического лейкоцитоза (под воздействием боли, холода, физической нагрузки, стресса, во время менструации, загара).
Нормы у мужчин и женщин обычно колеблются от 4,5 до 11,0*10*9/литр.
Снижение лейкоцитов – признак подавления иммунитета. Причиной чаще всего являются перенесенные вирусные инфекции, прием некоторых лекарств (в том числе нестероидных противовоспалительных и сульфаниламидов), похудение. Гораздо реже — иммунодефициты и лейкозы.
Самый большой пул лейкоцитов, составляющий от 50 до 75% всей лейкоцитарной популяции. Это основное звено клеточного иммунитета. Сами нейтрофилы делятся на палочкоядерные (юные формы) и сегментоядерные (зрелые). Повышение уровня нейтрофилов за счёт юных форм называют сдвигом лейкоцитарной формулы влево и характерно для острой бактериальной инфекции. Снижение — может быть признаком вирусной инфекции, а значительное снижение — признаком заболеваний крови.
Второй после нейтрофилов пул лейкоцитов. Принято считать, что во время острой бактериальной инфекции число лимфоцитов снижается, а при вирусной инфекции и после неё – повышается.
Значительное снижение лимфоцитов может наблюдаться при ВИЧ-инфекции, при лейкозах, иммунодефицитах. Но это случается крайне редко и как правило сопровождается выраженными симптомами.
Редкие представители лейкоцитов. Повышение их количества встречается при аллергических реакциях, в том числе лекарственной аллергии, также является характерным признаком глистной инвазии.
Самая малочисленная популяция лейкоцитов. Их повышение может говорить об аллергии, паразитарном заболевании, хронических инфекциях, воспалительных и онкологических заболеваниях. Иногда временное повышение базофилов не удается объяснить.
Самые крупные представители лейкоцитов. Это макрофаги, пожирающие бактерии. Повышение значений чаще всего говорит о наличии инфекции — бактериальной, вирусной, грибковой, протозойной. А также о периоде восстановления после них и о специфических инфекциях — сифилисе, туберкулезе. Кроме того может быть признаком системных заболеваниях — ревматоидный артрит и другие.
Если набрать кровь в пробирку и оставить на какое-то время — клетки крови начнут падать в осадок. Если через час взять линейку и замерить, сколько миллиметров эритроцитов выпало в осадок — получим скорость оседания эритроцитов.
В норме она составляет от 0 до 15 мм в час у мужчин, и от 0 до 20 мм у женщин.
Может повышаться, если эритроциты чем-то отягощены — например белками, которые активно участвуют в иммунном ответе: в случае воспаления, аллергической реакции, аутоимунных заболеваний — ревматоидный артрит, системная красная волчанка и другие. Может повышаться при онкологических заболеваниях. Бывает и физиологическое повышение, объясняемое беременностью, менструацией или пожилым возрастом.
В любом случае — высокий СОЭ всегда требует дополнительного обследования. Хоть и является неспецифическим показателем и может одновременно говорить о многом, но мало о чем конкретно.
В любом случае по общему анализу крови практически невозможно поставить точный диагноз, поэтому этот анализ является лишь первым шагом в диагностике и некоторым маячком, чтобы понимать, куда идти дальше. Не пытайтесь найти в своем анализе признаки рака или ВИЧ — скорее всего их там нет. Но если вы заметили любые изменения в анализе крови — не откладывайте визит к врачу. Он оценит ваши симптомы, соберет анамнез и расскажет, что делать с этим анализом дальше.
Мы заметили, что в комментариях очень много вопросов по расшифровке анализов, на которые мы не успеваем отвечать. Кроме того, чтобы дать хорошие рекомендации — важно задать уточняющие вопросы, чтобы узнать ваши симптомы. У нас в сервисе очень хорошие терапевты, которые могут помочь с расшифровкой анализов и ответить на любые ваши вопросы. Для консультации переходите по ссылке.
источник
Почти все подобные случаи говорят о наличии патологического воспалительного процесса в организме. Плоский эпителий сверх нормы присутствует в анализе мочи по таким причинам:
- вирусное, бактериальное заражение (сопровождается воспалительной реакцией в мочевом пузыре);
- грибковая инфекция;
- последствия приема медикаментов, вызвавших деструктивные нарушения функций печени;
- уретриты различного происхождения (например, простатит);
- нарушения в почечных тканях;
- мочевые инфекции, циститы.

Исследование плоского, переходного эпителия происходит по количественному методу. Осадок рассматривается под микроскопом.
Лаборант подсчитывает число включений эпителия в моче в видимой ему области, обобщая данные словами – следы, умеренно, много.
Если в результате указано наличие следов эпителиальной ткани, это означает единичные включения. Дополнительные обследования назначаются в случае умеренного и значительного содержания клеток эпителия в урине.
Некоторые заболевания могут длительное время протекать бессимптомно. Плоский эпителий и другие клеточные структуры в урине, выявленные в ходе планового исследования, могут указать на развитие опасного заболевания, нарушение обменных процессов.
В преклонном возрасте или вследствие приема андрогенов эпителиальные включения в моче могут отсутствовать. Это вызвано атрофией слоя эпителия. Малое количество эпителиальных клеток в моче является вариантом нормы (1-3 единицы). Только резкое понижение у женщин плоского эпителия значит гормональный сбой.
Это не всегда признак патологических изменений мочевой, половой системы. Незначительное превышение количество клеток эпителия в моче вместе с отсутствием сопутствующих симптомов чаще свидетельствует о неправильном сборе материала для исследования. Большое количество эпителия любого вида показывает инфекцию и даже онкологию.
Анализ мочи определяет классификацию, количественное соотношение частиц разных видов. Нормы для здорового человека:
| Возраст, пол | Количество эпителия в моче, шт. |
|---|---|
| Дети | 0 — 1 |
| Мужчины | 0 — 5 |
| Женщины | 0 — 2 |
Ведется подсчет количества эпителиальных клеток в области, видимой под микроскопом. Допустимы некоторые колебания заданного значения. Обычно они вызваны неправильным сбором материала, несоблюдением правил гигиены. Сравнительные анализы мочи для контроля позволяют оценить наличие патологии.
Нормальное содержание плоского эпителия в моче у мужчин составляет от 3 до 5 видимых клеток.
Отклонение от нормы эпителия в моче у женщин не всегда означает серьезную патологию. У мужчины, как правило, это сигнализирует о воспалительном процессе в мочевыводящей системе.
Для женщин нормальным является отсутствие остатков эпителиального покрова либо единичные их выявления.
При беременности женский организм испытывает гормональную перестройку, что может вызвать увеличение видимых единиц эпителия плоского в моче и переходного типа до 4-6.
Присутствие клеток почечного эпителия не допускается. Также норма может быть превышена после и во время приема мочегонных, антибактериальных препаратов.

Присутствие в большом количестве переходного эпителия в моче иногда означает мочекаменную болезнь. Много плоских, переходных эпителиальных клеток в моче свидетельствует о лейкоплакии мочевого пузыря.
В моче увеличивается содержание плоского эпителия. Воспаление указывает на уретрит, который характеризуется частыми позывами по-маленькому, жжением, болезненными ощущениями при этом. Бактерии поражают эпителиальный слой уретры, вызывая отмирание его клеток. Могут наблюдаться кровянистые или гнойные включения в моче.
Инфекционное поражение мочевого пузыря сопровождается отслаиванием эпителиального клеточного слоя. В моче взрослого человека будут обнаружены сверх нормы клетки переходного эпителия. Воспалительный процесс сопровождается болями, резями при мочеиспускании, зудом. Учащаются позывы, но даже после опорожнения это не ощущается. Острая форма цистита может вызвать кровяные следы в моче.
Даже единичные включения частиц эпителиального слоя почек не допустимо. Это свидетельствует о тяжелых поражениях почек.
Независимо от возраста, пола в моче здорового человека почечный эпителий полностью отсутствует.
Если обнаруживается почечных эпителий в моче у взрослого, это говорит об одном из недугов:
- пиелонефрит;
- липоидный нефроз;
- нефросклероз;
- гломерулонефрит;
- острая форма почечной недостаточности;
- интоксикация, вызванная вирусным поражением, приемом лекарственных препаратов.
Организм ребенка после рождения начинает процесс адаптации. До достижения двухмесячного возраста допускается повышенное содержание эпителия в моче до десяти единиц эпителия разных типов. По мере взросления значение приближается к взрослым нормам – 1-3 клетки в видимой под микроскоп области.
Наличие эпителиальных клеток в детской моче более 3 единиц возникает по тем же причинам, что и взрослых – воспаления, инфекции мочевыделительных путей. Резкий рост значений может означать такие патологии:
- уретрит;
- разные воспаления половых органов;
- мочекаменная болезнь;
- цистит;
- рефлюкс (обратный ход мочи);
- заболевания почек, в том числе врожденные – поликистоз, дисплазия;
- неврологическая задержка выделений;
- интоксикация, отравление, скопление гноя;
- спазмы, отложения солей по причине длительного приема медикаментов;
- проблемы с кровотоком выделительной системы.

Повышение нормы иногда возникает у женщин по причине длительного лечения анальгетиками (аспирин, парацетамол, ибупрофен). Во время беременности увеличенная матка давит, сдвигает соседние органы. Это вызывает интенсивное отслаивание эпителиальных клеток. Анализ мочи показывает до пяти видимых в поле зрения клеток эпителия.
Повышенный эпителий в моче у женщин может указывать на гломерулонефрит (накопление иммуноглобулина А в почках). Это протекающая длительное время без симптомов воспалительная реакция, поражает ткани почек. Помимо включений сквозного эпителия, в моче обнаруживается белок, эритроциты. Помимо боли в области почек из симптомов наблюдается отечность, пенистая моча темного цвета, артериальная гипертензия.
Три и больше клеток эпителия могут выявляться в женской моче по причине сбоя менструального цикла, ослабления иммунитета. Причины значительного повышения нормы эпителия в моче у женщин – это признак воспаления. Реакцией организма в этом случае является интенсивное отслаивание клеточной выстилки слизистой оболочки органов. Молочница, уретрит сопровождаются такими признаками:
- мутная моча с резким запахом, иногда с кровяными сгустками;
- уменьшение выделений;
- частые болезненные позывы в туалет;
- боли внизу живота.
Методы терапевтического воздействия зависят от выявленной патологии. Воспалительные процессы в мочевом пузыре могут требовать помимо антибиотиков, приема обезболивающих нестероидов. Проблемы с почками обычно требуют индивидуальной терапевтической схемы с гормональными препаратами. Уретрит лечится антибиотиками, иммуностимуляторами и витаминными комплексами. При хронических воспалениях показаны антисептические препараты, которые капельно вводятся в мочеиспускательный канал.
Курс лечения длится в среднем 10 дней. Однако все зависит от тяжести заболевания. На время приема медикаментов следует придерживаться диеты, исключающей жареное, соленое, алкоголь. Для снижения нагрузки на почки желательно ограничить обильное питье. Чем раньше начато лечение, тем оно эффективнее. В некоторых случаях может потребоваться хирургическое вмешательство.
источник
 Неправильный подбор антикоагулянтов.
Неправильный подбор антикоагулянтов.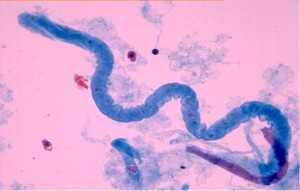 Лечение мочегонными средствами.
Лечение мочегонными средствами.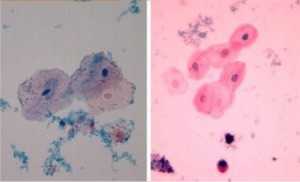 Мужчины любого возраста: присутствие указанного типа эпителия свидетельствует о патологических явлениях.
Мужчины любого возраста: присутствие указанного типа эпителия свидетельствует о патологических явлениях. Воспалительные процессы в почках.
Воспалительные процессы в почках.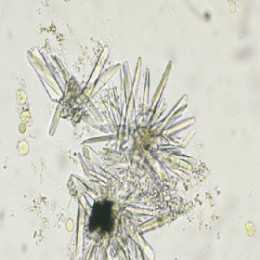
 Венерические заболевания.
Венерические заболевания.