При нормальном функционировании почек фосфатов в моче, как и других иных солей, быть не должно. Если же при проведении анализа фосфаты в моче все же обнаружили, не спешите бить тревогу и паниковать. В большинстве случаев наличие фосфатов говорит о заболевании или нарушении правильного функционирования почек. Но также обнаружение солей в анализе может указывать на особенность вашего рациона.
При единичном таком случае нельзя говорить о патологии заболевания. Повторите анализ через некоторое время, при этом корректируя свой рацион. Если же наличие фосфатов регулярное, это может свидетельствовать о нарушении работы почек, что со временем может привести к мочекаменной болезни.

У детей изменение рациона приводит к выделению аморфных фосфатов. Это происходит из-за несовершенного механизма регуляции метаболизма неорганических элементов. Чаще всего это наблюдается у ребенка до 5 лет. Очень редко соли в моче ребенка – это первые симптомы присутствия детского рахита. Также аморфные фосфаты выпадают в осадок и определяются у людей, которые ведут вегетарианский способ жизни.
Если, кроме аморфных солей, не присутствуют никакие другие соли, ситуацию можно считать не патологической, и решением этой проблемы является правильно подобранная диета.
Диета направлена на изменение кислотности мочи, дабы не допустить образования камней. В первую очередь следует исключить некоторые продукты:
- Кисломолочные продукты (молоко, кефир, йогурт, творог, сметана и т.д.).
- Сладости (шоколад, конфеты, торты и пирожные).
- Продукты с высокой жирностью (жирные сорта мяса и рыбы, сало).
- Ограничивается поваренная соль.
- Свежеиспеченный хлеб и сдобные булочки.
- Алкогольные напитки.
Для урегулирования кристаллов солей в моче существует список разрешенных и даже рекомендованных продуктов:
- обильное питье (соки, некрепкий чай и кофе, отвар шиповника, морсы из кислых ягод и фруктов, столовая минеральная вода);
- бобовые и зерновые культуры, все виды круп;
- продукты с высоким количеством белка (нежирные сорта мяса и рыбы);
- некоторые овощи (картофель, кабачок, огурцы, тыква, зеленый горошек и др.);
- кислые фрукты и ягоды (яблоки, инжир, клубника, слива, виноград, смородина, земляника и клюква);
- орехи;
- поливитамины.
Диету должен назначать врач и контролировать с помощью анализов мочи. Фосфаты в моче не повод серьезно беспокоиться. Часто необходимо лишь принять необходимые меры, чтобы избежать появления фосфатных камней.

Как правило, лечение начинают с назначения специальных фармакологических средств, которые имеют свойство размягчать данные камни. Для профилактики принимать их не стоит, так как они не имеют воздействия на аморфные кристаллы фосфатов. После того как камни достаточно размягчены, назначают литотрипсию – с помощью дистанционной ударной волны камень разрушается на более мелкие части. Затем мелкие частички выводятся из организма естественным путем.
Фосфатные камни довольно гладкие и имеют пористую структуру, поэтому они хорошо растворяются и выводятся из организма с легкостью за несколько сеансов. Чего нельзя сказать об оксалатных камнях. По размеру они намного меньше фосфатных, но из-за их плотности и острых граней лечению они поддаются крайне сложно.
источник
Болезни почек в настоящее время — частый вид патологии, встречающийся у взрослых и детей. Острое и хроническое воспаление — пиелонефрит — серьёзная проблема, при несвоевременном лечении приводящая к потере трудоспособности и инвалидности. Важная задача для врача в этой ситуации — вовремя распознать заболевание и предпринять соответствующие действия. Лабораторные анализы мочи в разных модификациях несут много полезной информации.
Воспаление представляет собой фактически универсальный патологический процесс в организме человека. Часто его мишенью является ткань чашек и лоханок почки, являющаяся началом мочевыводящих путей. В большинстве случаев эта ситуация обусловлена размножением болезнетворных микроорганизмов.
При пиелонефрите воспаляется ткань лоханок и чашек почки
На всем протяжении болезни в почках происходит борьба между бактериями и иммунной системой организма. При этом в большом количестве гибнут микроорганизмы и специальные клетки крови — лейкоциты, после чего они выводятся наружу вместе с мочой.
Кроме того, на фоне воспаления бактерии и лейкоциты склеиваются, забивая просвет специальных трубок — канальцев почки. В итоге получившаяся слипшаяся масса под названием «цилиндр» выводится с мочой. При пиелонефрите увеличивается количество кристаллических веществ — солей мочевой, щавелевой и фосфорной кислоты. Они становятся основным компонентом осадка мочи.
Моча — достоверное отражение всех процессов, происходящих в организме, в том числе воспаления в почках. Её исследование — основной компонент диагностики острой и хронической форм пиелонефрита. Простота и информативность — основные преимущества анализов в этой ситуации.
Воспалительный процесс в почках существенно меняет свойства мочи
Для получения мочи нет необходимости прокалывать кожу, как при заборе крови из сосудистого русла. Это обстоятельство чрезвычайно удобно, поскольку пациент может самостоятельно собрать материал для исследования и доставить в лабораторию. Ребёнок, даже новорождённый, прекрасно перенесёт эту процедуру.
Подготовка к исследованию мочи при пиелонефрите не требует сложных манипуляций. Для получения верных показателей достаточно соблюсти следующие правила:
- накануне исследования исключить из рациона красящие продукты (свёклу, морковь, напитки с искусственными красителями);
- не применять лекарственные препараты, окрашивающие мочу: сульфаниламиды (Бисептол), нитрофурантоины (Фурадонин, Фуразолидон);
Ёмкости для сбора мочи на анализ можно купить в аптеке
Если пациент по какой-то причине не может самостоятельно собрать материал для исследования в силу возраста или состояния здоровья, медицинский персонал может сделать это при помощи тонкой силиконовой трубки (катетера), введённой в мочевой пузырь через уретру (мочеиспускательный канал). Часто подобная методика применяется при необходимости выполнить посев на стерильность и чувствительность к антибиотикам.
Мочевой катетер используется для взятия мочи на анализ
Врач лабораторной диагностики, получивший для исследования собранную мочу, определяет целый ряд показателей, представляющих большую ценность для диагностики острой и хронической форм пиелонефрита.
В первую очередь оценивается цвет мочи. Воспаление, развивающееся в ткани чашек и лоханок почки, оказывает существенное влияние на этот параметр. Если в норме моча соломенно-жёлтая из-за содержания красящего вещества урохрома, то при заболевании, вызванном микробами, она приобретает насыщенный жёлтый цвет. Прозрачность мочи при пиелонефрите существенно понижается из-за большого содержания бактерий, лейкоцитов и солей.
Цвет мочи при пиелонефрите отличается от нормального
Удельный вес мочи — чрезвычайно важный параметр. В анализе он представлен в цифровом виде. В обычных условиях он ненамного отличается от единицы — плотности чистой воды. В утренней порции удельный вес обычно колеблется в пределах от 1020 до 1030 единиц. При пиелонефрите эта цифра может достигать 1040 и более вследствие большого содержания бактерий, лейкоцитов и солей.
Удельный вес мочи при пиелонефрите существенно возрастает
Кислотность мочи — важное свойство. Определяется довольно просто — по изменению цвета специальной тест-полоски. В норме реакция мочи слабокислая, что отражается цифрами водородного показателя от четырёх до семи. При пиелонефрите она может быть слабощелочной или щелочной. Водородный показатель при этом превышает семь единиц.
Кислотность мочи определяется при помощи тест-полоски
Белок — ещё одна важнейшая составляющая общего анализа мочи. В нормальных условиях его количество настолько мало, что никаким методом не определяется. Однако допустимо содержание белка в моче не более 0,33 грамма в литре. При пиелонефрите содержание белка увеличивается, однако цифры не достигают очень больших значений.
Определение количества лейкоцитов в моче — один из основных этапов анализа. С этой целью моча изучается под микроскопом. В нормальных условиях белых клеток крови в моче или нет совсем, или их количество невелико — примерно 1–2 в одном поле зрения. При пиелонефрите лейкоцитов в моче содержится очень много. При микроскопии они могут занимать все поля зрения и даже не поддаваться поштучному подсчёту.
Количество лейкоцитов в моче при пиелонефрите увеличивается
При исследовании мочи под микроскопом среди белых клеток специалист может отмечать наличие красных — эритроцитов. Они, как и лейкоциты, представляют собой компоненты крови. При пиелонефрите они могут появляться при наличии камней в почках, царапающих слизистую оболочку мочевыводящих путей. Само воспаление чашек и лоханок почки не является причиной появления крови в моче.
Эритроциты в моче — характерный признак наличия камней в почках
Наличие цилиндров в моче — ещё один важный показатель. Как правило, при микроскопии можно достоверно установить их тип. При пиелонефрите специалисты отмечают наличие в моче цилиндров, состоящих из лейкоцитов и бактерий. Последние также хорошо видны под микроскопом, причём врач может ориентировочно указать их количество.
При пиелонефрите специалисты отмечают наличие в моче цилиндров, состоящих из лейкоцитов и бактерий
Мочевой осадок при пиелонефрите содержит соли — вещества, напоминающие под микроскопом кристаллы различной формы. Они являются продуктами обмена веществ — белков, жиров, билирубина. Последний образуется в печени из разрушенных красных клеток крови и частично попадает в мочу. При воспалении, особенно протекающем на фоне камней в мочевыводящих путях, количество солей существенно возрастает.
При пиелонефрите количество солей в моче существенно возрастает
| Показатель | Норма | Воспалительный процесс в почках |
| Общее количество лейкоцитов | Не более 1–2 лейкоцитов в поле зрения | Более 2 лейкоцитов в поле зрения |
| Удельный вес | 1012–1025 единиц | Более 1025 единиц |
| Прозрачность | Прозрачная | Мутная |
| Бактерии | Отсутствуют | Присутствуют |
| Цилиндры | Отсутствуют | Присутствуют |
| Реакция | Слабокислая | Слабощелочная или щелочная |
| Белок | Не более 0,33 г/л | Более 0,33 г/л |
| Эритроциты | Не более 1 в поле зрения | Более 1 в поле зрения |
Проба Нечипоренко является лабораторным методом анализа мочи, при котором возможно с большой точностью установить количество трёх основных показателей — лейкоцитов, эритроцитов, цилиндров. Для этой цели используется средняя часть утренней порции. В этом исследовании определяется число лейкоцитов, цилиндров и эритроцитов, содержащихся в одном миллилитре мочи.
Результат анализа представляет собой совокупность трёх цифр. Количество лейкоцитов в обычных условиях не превышает двух тысяч, эритроцитов содержится вдвое меньше, цилиндров — не больше 20. При пиелонефрите эти показатели существенно увеличиваются.
Модификацией пробы Нечипоренко являются ещё два метода — исследования мочи по Амбурже и Аддис-Каковскому. В первом случае количество лейкоцитов, эритроцитов и цилиндров устанавливается за минуту, при этом в лабораторию доставляется порция мочи, полученная за три часа. Изменения в анализе по Амбурже при пиелонефрите аналогичны тем, которые определяются по методу Нечипоренко. Для пробы Аддис-Каковского собирается моча в течение суток. Количество лейкоцитов, эритроцитов и цилиндров при этом выражается в миллионах и сотнях тысяч. Как и в предыдущих двух случаях, содержание этих элементов при воспалении в почках существенно увеличивается.
| Показатель | Норма | Воспалительный процесс в почках |
| Количество лейкоцитов, эритроцитов и цилиндров в 1 миллилитре мочи (по Нечипоренко) |
|
|
| Количество лейкоцитов и цилиндров, выделяемых с мочой за 1 минуту (по Амбурже) |
|
|
| Количество лейкоцитов и цилиндров, выделяемых с мочой за 1 сутки (по Аддис-Каковскому) |
|
|
При диагностике пиелонефрита врачу чрезвычайно важно установить, имеются ли в организме пациента нарушения в работе почек по выведению вредных веществ, вызванные болезнью. Для этой цели используется ещё один специфический анализ мочи — проба Зимницкого.
Основная работа почек — фильтровать кровь и выводить вредные вещества из организма
В этом случае сбор мочи производится в течение суток. Последние делятся на восемь равных промежутков времени по три часа. В каждый из них вся моча собирается в одну ёмкость. Восемь собранных порций доставляются в лабораторию.
Оценка функции почек при этом основывается на выяснении их способности концентрировать мочу. С этой целью специалист определяет удельный вес мочи поочерёдно во всех восьми ёмкостях. В обычных условиях плотность в ночных порциях ниже, чем в дневных. Количество мочи, собранной за день, существенно превышает таковое, полученное за ночь. При наличии противоположной закономерности врач приходит к выводу о снижении способности почек выполнять свою работу вследствие болезни.
Пиелонефрит — серьёзное заболевание почек. Своевременная диагностика — залог успешного лечения воспалительного процесса. Лабораторное исследование мочи даёт врачу существенную информацию об активности болезни, степени ее выраженности, работе почек. Однако для установления верного диагноза пациенту необходимо под контролем специалиста пройти полноценное обследование.
источник
Фосфаты в моче, причины и лечение которых определятся специалистом после детального обследования, в большинстве случаев не считаются достоверным показателем патологии. Появление данного вида солей является симптомом нарушения в питании у человека. Обычно при повторной сдаче анализа мочи и соблюдении правильного рациона количественный показатель этого вещества резко снижается или вовсе не обнаруживаются.
Как показывает лаборантская практика, обнаружение солей в урине при исследовании под микроскопом говорит о патологическом процессе, развивающемся в почках. В нормальном состоянии их быть не должно. Фосфаты в моче – тоже соли, но являются исключением. Они могут появиться даже у здорового человека, ведущего правильный образ жизни по физиологическим причинам.
Лабораторная диагностика мочи на фосфаты не является сложным процессом, требующих особых условий. Исследование выполняется в общем анализе мочи, а в результатном бланке указывается в графе «соли». Заподозрить присутствие фосфатов в урине человек может самостоятельно. В норме биологическая жидкость имеет светло-желтый и прозрачный оттенок, а также у нее отсутствует резкий запах.
За сутки из организма человека выходит больше половины поступающих фосфатов, что составляет около 800 мг из 1200 мг. Если эти показатели меняются, то стоит насторожиться. При образовании фосфатных солей в моче появляется мутный осадок. После сбора в прозрачную емкость можно отметить, что урина не прозрачная. Если оставить ее в состоянии покоя на некоторое время, то соли осядут на нижнюю часть емкости. Несмотря на то, что фосфаты в моче у взрослых не являются серьезным поводом для беспокойства, обратиться в лабораторию для диагностики составляющих урины все же стоит.
Фосфаты представляют собой мельчайшие частицы соли, которые не группируются в кристаллы. Они формируются в моче, если ее кислотность не превышает 7 единиц. В норме небольшое количество этих солей всегда присутствует в урине, но не выявляется в осадке. Чтобы результат анализа был правильный, необходимо правильно подготовиться к исследованию: исключить физические и психологические нагрузки, отказаться от вредных привычек и убрать из рациона соленые, копченые, жирные блюда.
Общий анализ мочи зачастую не может прояснить картину полностью, поэтому пациенту дополнительно назначается исследование суточного объема биологической жидкости.
Фосфаты в моче у человека повышены при изменении принципов питания. Зачастую люди сталкиваются с таким состоянием после летнего отдыха, бурного застолья, затяжных праздников или в результате резкого ограничения. Моментальный скачок показателю фосфатов дают газированные напитки, особенно кока-кола. В этой прохладительной жидкости содержится значительное количество ортофосфорной кислоты, что провоцирует повышение показателей солей.
В большинстве случаев причиной роста этого значения становится снижение концентрации продуктов обмена с кислой средой – белков и углеводов. Случается, что фосфаты резко повышаются в моче при переходе человека на другой тип питания. Например, если рацион всегда был разнообразным и сбалансированным, а теперь пациент начал придерживаться строгой диеты, то нет ничего странного в том, что показатели урины изменились. Все процессы в организме взаимосвязаны. Изменение в работе одного органа провоцирует искажение функционала другой сферы.
Рост солей спровоцирован защелачиванием урины, что происходит при употреблении большого количества молочной пищи, рыбы, растительной продукции. Если был переход с одного типа питания на другой, что отразилось на результате анализа мочи, то не стоит паниковать. При желании можно повторить диагностику через определенный промежуток времени, при этом даже не меняя питания. Количество фосфатов должно оставаться на прежнем уровне. Если происходит увеличение показателей, то это повод для беспокойства.
Регуляция почечного солевого обмена зависит от нескольких показателей организма. Немаловажное значение имеет отлаженность работы ферментных систем. Также повлиять на процессы могут составляющие рациона питания. Если показатель солей повышен, то это может говорить о заболеваниях. Данный признак редко становится единичным симптомом. Большая часть патологических процессов сопровождается дополнительной клинической картиной.
- Фосфат-диабет. Заболевание относится к генетическим нарушениям. Оно вызвано искажением процесса всасывания солей в почках и ферментной недостаточностью. В результате таких нарушений показатели кристаллов в моче увеличиваются, а в крови уменьшаются. У большинства пациентов в качестве дополнительных признаков определяется искривление суставов и деформация конечностей, начинающиеся еще в детском возрасте.
- Синдром Тони-Дебре-Фанкони. Заболевание входит в перечень наследственных патологий и диагностируется еще в первые годы жизни человека. Патология развивается по аналогии с рахитом.
- Гипофосфатемия. Патология означает, что организм не способен усваивать соли. Из-за нарушения этого процесса фосфор в моче обнаруживается в дефиците. Данное состояние является признаком заболеваний кишечника, эндокринного и костного аппарата, а также развивается вследствие вредных привычек и неправильного образа жизни.
- Гиперфосфатемия. Состояние, при котором количество выделяемого фосфора значительно превышает допустимые показатели. Необходимо знать, что это значит присутствие следующих патологий: лейкоз, опухоли, рахит, нарушение почечной функции, наследственные заболевания.
Поступление в организм дополнительного витамина Д снижает уровень фосфатов в моче, благодаря чему большая часть усваивается организмом.
Для большинства пациентов новость о том, что в моче обнаружено большое количество фосфатов, становится неожиданностью. Специфических клинических проявлений это состояние не имеет. Лишь по внешнему виду урины человек может заподозрить, что в почках присутствует соль – биологическая жидкость становится более мутной и имеет примеси.
Если состояние вызвано физиологической реакцией на смену рациона, то никаких дополнительных проявлений и беспокойства не будет. При патологическом происхождении симптома через время пациента могут беспокоить такие жалобы:
- учащенные позывы помочиться, которые иногда бывают ложными;
- тянущие ощущения в области поясницы, которые усиливаются во время физической нагрузки;
- давление и боль в подвздошных областях, нижнем сегменте живота;
- расстройство пищеварения, проявляющееся тошнотой и последующей рвотой;
- повышенное газообразование в кишечнике.
Необходимость проведения терапии для каждого пациента определяется индивидуально. Метод лечения будет напрямую зависеть от того, что вызвало повышение количества солей в организме человека. Первое, что порекомендует врач – это смена рациона. Ежедневное меню должно быть разнообразным и сбалансированным, включать в себя полезные жиры, строительные белки и энергетические углеводы. Из рациона рекомендуется исключить жирные сорта рыбы и мяса, сладости, жирное молоко и творог, гречку, овсянку, хлебобулочные изделия, соленья, соусы и маринады. Рекомендуется употреблять:
- маложирное мясо, индейку, курицу, другую птицу;
- фрукты и ягоды, имеющие кислый вкус;
- чай и цикорий некрепкой заварки;
- любые овощи в сыром виде или после термической обработки;
- бобы, зерновые изделия и орехи.
Если после корректировки режима питания и меню результаты диагностики не меняются или количество солей в почках продолжает увеличиваться, необходимо сделать УЗИ. С высокой долей вероятности можно говорить об основном осложнении патологии – образовании конкрементов.
Об избыточном содержании солей в урине необходимо знать главное, что такое состояние может привести к формированию камней в почках. В отличие от уратных и оксалатных, трудно поддающихся лечению, фосфатные конкременты менее опасны. Они имеют гладкую поверхность, поэтому не могут повредить ткани почки и мочеточника.
Основная тактика терапии сводится к назначению растительных средств, которые размягчают основу конкрементов. Следует отметить, что принимать для профилактики их бессмысленно. Препараты никак не влияют на фосфаты, не сформированные в кристаллы. После курсового использования натуральных медикаментов начинается вторая часть лечения. Разрушение конкрементов осуществляется путем ударно-волновой литотрипсии. После нескольких повторений конкремент разделяется на части и выводится из организма естественным путем.
С целью профилактики осложнений и присоединения инфекции параллельно проводится антибактериальная терапия.
У женщины, находящейся в интересном положении, показатели фосфатов в моче увеличиваются. Причиной тому становится изменение питания. Из-за токсикоза на ранних сроках беременности и растущей матки на поздних, будущая мама отдает предпочтение молочной пище, исключая мясные продукты. Чтобы наладить пищеварение перед родами и избежать запоров, беременные предпочитают растительные продукты. Этим объясняется изменение уровня солей в моче.
Для контроля за состоянием организма беременным женщинам регулярно назначается анализ мочи. Если врачи видят серьезные отклонения от норм, то назначает диету и более детальное обследование – УЗИ.
Внимание! Лечение фосфатурии при беременности оправдано не всегда. В общей совокупности случаев терапия становится предпосылкой к формированию оксалатных конкрементов, избавиться от которых гораздо сложнее.
Если у ребенка по результатам анализа мочи определена фосфатурия, то ему обязательно назначается повторное обследование. Предварительно следует придерживаться диеты и режима питания. У детей младшего возраста состояние имеет патологические или физиологические причины. К последним относятся изменения в рационе, нелюбовь к мясным продуктам, преобладание сладостей. Ничего опасного в этом нет.
Патологической причиной фосфатурии у детей является рахит – заболевание достаточно редкое, но опасное. При обнаружении такой проблемы важно вовремя начать лечение. Оно включает в себя постоянный прием витамина Д и солнечные ванны – природный источник недостающего микронуклиента. Если у ребенка присутствуют дополнительные симптомы рахита, то ему необходима обязательная консультация нескольких специалистов: педиатра, невролога и ортопеда.
источник

Заболевание представляет собой воспаление инфекционного характера. Возбудителями патологических процессов являются патогенные микроорганизмы. Они нарушают отток урины, способствуют развитию инфекции в мочевыделительной системе.
Патология сопровождается характерными признаками:
- высокая температура тела;
- озноб и лихорадочное состояние;
- боль в спине на уровне почек;
- нарушение процесса мочеиспускания;
- повышение артериального давления.
Точный диагноз врачи устанавливают на основании исследования урины. Для тестов потребуется утренняя урина. На стадии обострения пациентам с тяжелым протеканием заболевания устанавливают катетер для забора мочи. Больным необходимо также сдать кровь на анализ.
При пиелонефрите функционирование почек нарушается. Воспалительные процессы влияют на характеристику мочи. Меняется ее плотность, цвет, прозрачность и запах. То же самое касается микробиологических свойств. Во время исследований медики обращают внимание на количество выделяемой жидкости. Показатель, по которому легко определить нарушенную работу почек.
У здорового человека нормальная концентрация лейкоцитов в урине составляет до 2000/мг. Уровень эритроцитов не должен превышать 1000 единиц. Определить развитие патологических процессов и подтвердить предварительный диагноз врача позволяют лабораторные исследования.
Патологические процессы появляются по причине инфицирования мочевыводящих путей. Почки при острой форме пиелонефрита могут быть совершенно здоровые. Но уровень бактерий и лейкоцитов покажет развитие патологических процессов. Существуют определенные показатели, которые определяют плотность урины, также уровень белка.
Воспалительный процесс поражает одну или сразу две почки. Существуют многочисленные причины его развития и степени прогрессирования. Учитывая особенности возникновения и протекания острого пиелонефрита сложно сказать четко, какие бывают отклонения. Медики обращают внимание на общие результаты исследования мочи, которые далеки от нормы.
Лабораторные исследования дают возможность специалистам изучить многие факторы:
- оттенок урины;
- помутнения урины;
- содержимое исследуемого материала;
- плотность;
- присутствие белка и сахара.
На стадии обострения пиелонефрита все параметры отклоняются от нормы. Моча приобретает светлый оттенок. У некоторых пациентов она бесцветная. Концентрация урины становится меньше. Бактерии рН повышают кислотность мочи. По внешним признакам урина при пиелонефрите содержит кровяные примеси. Если в почках присутствует гной, выделения будут мутные.
Острая форма пиелонефрита характеризуется высокой концентрацией СРБ. Речь идет о белке, который образуется в печени и относится к группе острой фазы. По мере развития и прогрессирования воспалительного процесса концентрация СРБ повышается.
При появлении бактериальной инфекции в мочевыделительной системе уровень белка больше, чем 30 мг/л. Для вирусного заболевания указанные параметры колеблются в пределах от 6 до 30 мг/л.
Врачи также исследуют мочевой осадок при остром пиелонефрите. Уровень лейкоцитов высокий. Медики отмечают интересный факт, что при поражении патологическими процессами одной почки этот показатель маленький. Когда воспалительный процесс уменьшается, результаты показывают присутствие гноя в урине.
При развитии острого пиелонефрита у пациента анализ мочи показывает присутствие почечного и переходного эпителия. Максимальная концентрация наблюдается во время активного развития заболевания. На фоне заполнения чашечно-лоханочного органа гноем количество эпителия уменьшается. Также медики диагностируют в моче соль и цилиндры.
Патологические процессы распространяются на лоханки, чашечки и почечную ткань. Необходимо своевременно сдавать анализы и уточнять диагноз, чтобы предупредить осложнения. Речь идет о сепсисе, когда инфекция поражает весь организм человека. Также проявляется почечная недостаточность, когда орган полностью перестает производить мочу. Без лечения есть риск атрофии почки.
Анализ мочи при хронической форме пиелонефрита не всегда показывает изменения, присутствующие в органе. Показатели ухудшаются на фоне серьезного поражения паренхимы, клубочков, канальцев.
- почкой выделяется повышенное количество жидкости, которая имеет низкий удельный вес;
- повышается уровень кислотности;
- моча обладает специфическим запахом;
- высокая прозрачность;
- в мочевом осадке присутствуют лейкоциты, эритроциты, эпителий, бактерии.
В общих чертах анализы хронической и острой формы пиелонефрита похожи. В период выздоровления пациента отклонения незначительные, но для врача они имеют огромное значение. Бывает, что анализ мочи не показывает существенные изменения в работе почек. А признаки развития заболевания присутствуют. Пациенты жалуются на высокую температуру тела, неприятный запах мочи и болезненные ощущения в области поясницы.
В некоторых ситуациях исследования проводятся по методу Грисса. Результаты показывают присутствие в урине патогенных микроорганизмов и их количество. Положительный анализ указывает на более 100 тыс. вредоносных бактерий в моче.
По внешним признакам урина приобретает бледный оттенок, уровень белка повышенный. Моча мутная, собирается большое количество осадка. Показатель рН уменьшается. При хронической форме пиелонефрита результаты мочи показывают повышенное содержание эритроцитов, микроорганизмов, эпителия и лейкоцитов.
Материал для лабораторных исследований должен быть обязательно утренний. Пациентам рекомендуется перед забором анализов голодать 10 ч. Чтобы установить точный диагноз медики исследуют мочу, используя различные направления. Во многих ситуациях полученные данные могут быть косвенные и проявляться на фоне других патологических изменений в организме пациента.
Больным могут быть назначены дополнительные исследования, только для подтверждения предыдущего диагноза. Так врач сможет подобрать максимально эффективное лечение, чтобы предупредить серьезные осложнения и последствия патологии.
При появлении первых признаков заболевания врач проводит медицинский осмотр. Устанавливает предварительный диагноз и назначает дополнительные тесты.
- Общий анализ мочи и крови.
- Бактериологический посев. Эффективный метод диагностики, позволяющий определить развитие патологических изменений.
- Анализ мочи по Зимницкому и Нечипоренко.
- Исследование материала по методу Грама.
Указанные тесты позволяют медикам получить много полезной информации. Речь идет о распространении патогенной микрофлоры и возбудителе заболевания.
Установить точный диагноз врач сможет, если полученный материал будет правильно собран. Исключить ложные результаты можно, важно правильно подготовиться к тестам. Необходимо придерживаться простых рекомендаций специалистов:
-
Перед забором мочи следует отказаться от продуктов, влияющих на цвет урины. Речь идет о морковке, свекле, соках. Пациентам следует воздержаться от употребления углеводов.
- Сдавать мочу следует утром.
- Перед сбором урины нужно тщательно выполнить гигиенические процедуры.
- Девушкам и женщинам рекомендуется отказаться от сдачи анализов в период менструации.
- Накануне тестирования нельзя употреблять мочегонные средства.
- Собирают мочу в чистую, сухую и кипяченную стеклянную емкость.
При заборе материала на протяжении всего дня, первые порции необходимо хранить в холодном месте.
Пиелонефрит представляет собой распространенное заболевание, которое сложно определить. Патология не имеет явных признаков, изредка у пациентов поднимается температура тела. Самостоятельно больные не способны определить у себя развитие болезни, потребуется квалифицированная помощь. Неправильное лечение влечет за собой серьезные осложнения и последствия.
источник
Чаще всего фосфаты в моче появляются после употребления определенных продуктов и быстро уходят. Об их наличии может сказать только помутневшая моча. Но бывает и так, что фосфатные соли появляются в моче регулярно и со временем превращаются в камни в мочеточнике или почках.
Солей в моче в норме быть не должно, тем не менее, фосфатурия, то есть, наличие фосфатных солей в моче, вовсе не говорит о том, что у вас есть проблемы со здоровьем. Если такое явление обнаружено, нужно сдать анализы минимум через неделю повторно. Если фосфаты опять дали о себе знать, нужно предпринять определенные меры.
- Аморфные. Свидетельствуют об изменении рациона или гормональном сбое у беременных. Это кристаллы соли, растворенные в моче. Свидетельствуют об изменении баланса мочи в щелочную сторону.
- Трипельфосфаты. Их наличие говорит о том, что возможно развитие мочекаменной болезни. Представляют собой довольно крупные кристаллы, состоящие из аммония, собственно фосфатных солей и магния.
Концентрация фосфатов в моче повыситься может по следующим причинам:
- Резкое изменение рациона (часто фосфатурия развивается после перехода на вегетарианское меню).
- Употребление некоторых продуктов и напитков. Кисломолочные напитки, овсянка, перловая крупа, гречка и морепродукты исключительно полезны, но и уровень солей повышают. Также не нужно злоупотреблять продуктами с витамином D и кальцием.
- У самых маленьких детей фосфатурия может возникнуть из-за несформированного обмена веществ.
- Употребление большого количества жидкости или её сильная нехватка.
- При беременности во всем снова-таки виновен прогестерон. При повышении его уровня вполне может быть застой мочи и выпадение солей в осадок.
- Спровоцировать появление солей фосфора может рвота, лихорадка и недавнее промывание желудка.
Чтобы анализ был максимально точным, нужно соблюдать несколько правил. Так, рекомендуется за пару суток до анализа не есть соленое и острое, а также сладости, алкоголь, копчености. Кроме того нельзя курить (обезвоживает).
Нужны будут и другие анализы:
Перед анализами нужно воздерживаться от серьезных физнагрузок. Они тоже влияют на состав мочи.
Очень часто фосфатурия является не болезнью, а симптомом какого-то более серьезного недуга. К таковым относятся:
- мочекаменная болезнь;
- синдром Фанкони. Нарушение функции почек, которая контролирует обратное всасывание полезных элементов;
- фосфат-диабет. Недуг наследственный, сопровождается искривлением костей и их хрупкостью, а также деформациями суставов и их слабостью;
- гипофосфатемия, при которой всасывание фосфатов нарушается;
- гиперфосфатемия. Переизбыток фосфатов во всем организме.
Так как фосфатурия часто сопровождается более серьезными недугами:
- Медикаменты обычно назначают при появлении камней в почках, реже — при трипельфосфатах.
- Наиболее эффективна при них ацетогидроксамовая кислота.
- Антибиотики, например, цефтриаксон, сульбактам или спарфлоксацин.
- Может помочь и дробление камней, но лишь в том случае, если трипельфосфаты или камни угрожают здоровью.
- Во всех остальных случаях фосфаты растворяются при помощи диеты.
Задача диеты при фосфатах в моче — изменить её кислотность и помешать их превращению в конкременты.
Среди запрещенных продуктов отметить следует вот какие:
- сладости (любые);
- продукты, обладающие высокой жирностью;
- любая выпечка (как сладкая, так и хлеб);
- молочные продукты (особенно творог, ряженка, сметана и кефир плюс сливки);
- любой алкоголь;
- маринад и маринованные продукты;
- соль;
- какао;
- сало;
- жирные виды мяса и рыбы.
А вот обратить внимание нужно вот на что:
- крупы, кроме упомянутых выше;
- нежирная рыба и мясо;
- орехи;
- горох, чечевица, бобы и фасоль;
- морс из ягод;
- отвар шиповника;
- соки фреш;
- кислые фрукты и ягоды (зеленое яблоко, клюква, цитрусовые, брусника, смородина;
- кабачки, картошка, огурцы, тыква и вообще бахчевые.
Диета при фосфатах предполагает частое питание по чуть-чуть и минимум пару литров воды в сутки. Кроме того, нужны будут поливитамины.
При фосфатах во время беременности не рекомендуют употреблять:
- чаи и кофе;
- наваристый бульон;
- зелень;
- простые углеводы;
- специи;
- газировки.
Среди овощей лучше внимание обратить на спаржу, масла, белки, брюссельскую капусту, красную смородину и бруснику.
Детям стоит ограничить количество продуктов с большим содержанием соли и газировку. Молоко нужно, но лучше ограничивать кисломолочные продукты.
Также вы можете посмотреть о содержании соли в моче и чем они опасны.
На сегодняшний день медицине известно о существовании различных заболеваний. Эффективность лечения каждого из них зависит от разных факторов. Для начала, перед постановкой диагноза, необходимо провести адекватную диагностику, ведь одних только жалоб пациента недостаточно. Точность диагноза и выбор способов лечения основывается также на лабораторных исследованиях (анализах), по результатам которых делаются медицинские рекомендации лечащего врача.
При заболеваниях почек часто бывает так, что пациент не испытывает особого дискомфорта и симптомы слабые, и болезнь может протекать так длительное время. А результаты лабораторных анализов показывают изменения и наличие инфекции в организме. Особенно часто это случается при пиелонефрите. В этой статье мы разберемся, какие анализы при пиелонефрите необходимо сдать для точной постановки диагноза.
Пиелонефрит – это воспалительное инфекционное заболевание почек, с присутствием патогенных микроорганизмов, которые и вызывают патологические изменения. Это, на сегодняшний день, одно из самых распространенных заболеваний среди детей и взрослого населения. Болезнетворные микроорганизмы, являющиеся причиной пиелонефрита, и нарушение оттока урины, способствуют еще большему размножению патогенной флоры в мочевыделительной системе.
- Повышение температуры тела (до 39-40 градусов);
- Боль в задней части спины на уровне почек (с одной или обеих сторон);
- Озноб, лихорадка;
- Нарушение мочеиспускания (отток уменьшен);
- Возможна тошнота, равота;
- Повышение артериального давления и т.д.
Если у пациента присутствует только один из перечисленных симптомов, то сказать с уверенностью, что это пиелонефрит, мы не можем. Например, признаки озноба могут возникать при любом заболевании, в том числе психологическом. Таким образом, для детализации картины и точной постановки диагноза, необходимо сдать урину на общий анализ мочи при пиелонефрите (ОАМ). Это заболевание требует и других исследований, например нужен еще анализ крови при пиелонефрите и посев на бактериальную флору.
Внимание! Даже при ярком проявлении всех характерных для пиелонефрита симптомах, анализы необходимо сдавать, так как только они могут выявить, какой конкретно возбудитель является причиной заболевания. Это является залогом успешности антибактериальной терапии.
При заболевании пиелонефрит моча сдается утренняя средняя. При тяжелом состоянии больного, затрудненном мочеиспускании, в условиях стационара могут назначить катетеризацию для забора порции урины. Перед тем, как собрать мочу у детей, нужно обмыть им наружные кожные покровы, а затем собрать в чистую и сухую баночку порцию мочи для анализа, которую нужно доставить в лабораторию в тот же день.
Анализ мочи при пиелонефрите, острого течения заболевания, наиболее показателен. Анализ мочи при пиелонефрите показывает степень функциональных изменений в почках. Обращают внимание на такие внешние показатели:
- Цвет урины;
- Прозрачность;
- Относительная плотность;
- Кислотность.
- Если моча при пиелонефрите имеет соломенно-желтый цвет, то можно предположить, что функция почек еще не нарушена;
- Более светлые оттенки могут говорить о развивающейся почечной недостаточности и серьезных нарушениях работоспособности органов;
- Темные красноватые оттенки и мутная моча говорят о том, что урина с примесью красных кровяных телец;
- Очень замутненная непрозрачная моча может свидетельствовать о пиелонефрите, вызванном камнями (калькулезный пиелонефрит).
При сохраненных функциях почек показатели кислотности остаются в пределах нормы (6,2-6,6). При высоком содержании фосфатов, может наблюдаться повышение показателей до 7,0.
Внимание! Наиболее ясную картину заболевания дают анализы, сдаваемые несколько раз подряд. Особенно это актуально при мочекаменной болезни.
При исследовании мочи, необходимо выявить тип возбудителя воспаления, а также провести чувствительность его к тем или иным антибактериальным препаратам. Такой анализ необходимо проводить как до начала лечения, так и в процессе прохождения больным терапии. Это делается для контроля эффективности и течения заболевания.
При остром пиелонефрите, первый контрольный бакпосев проводится на 3-4 день после начала медикаментозного лечения. Повторная сдача урины на бактериальную флору проводится спустя 10 дней. При наличии осложнений ил при хроническом течении болезни, первый посев нужно провести на 5-й день, а контрольный через 30-40 дней после начала лечения.
Внимание! При точном соблюдении схемы анализов, можно корректировать лечение, и добиться большей эффективности терапевтического лечения пиелонефрита, без необходимости в цистоскопии.
Необходимо, в первую очередь, оценить работоспособность клубочков почек и лоханок. Это нетрудно сделать, через простой расчет: количество выделяемой мочи в сутки должно быть на 500 мл меньше, чем количество выпитой жидкости за эти же сутки.
Обратите внимание! При воспалении почек, как правило, объем выделяемой мочи увеличен.
Также на пиелонефрит или цистит может указывать частое опорожнение мочевого пузыря по ночам. При повышенном белке или сахаре, моча может пениться. А зловонный запах, свидетельствует о присутствии инфекции. Неприятный запах может сопровождать кетонурию с повышенной кислотностью мочи или наличием ацетона.
После исследования мочи на внешние данные, приступают к более детальному изучению. При почечном воспалении результаты далеки от идеальных. В норме моча должна содержать:
- Лейкоциты 0-5 в поле зрения;
- Эритроциты 0-3 в поле зрения у женщин, а у мужчин единичные;
- Белок до 0,033 г на литр урины;
- Клетки эпителия не более 10 в поле зрения;
Обратите внимание! Наличие ацетона в моче может свидетельствовать о том, что заболевание переросло в хроническую свою форму.
В большинстве случаев, при воспалении почек, моча имеет кислую реакцию, мутный соломенно-желтый оттенок. Эти же признаки могут указывать на наличие песка и камней в мочевыделительной системе.
При любой патологии, нужно проводить качественную диагностику, рассматривая все возможные отклонения в организме. При заболевании пиелонефрит анализы требует не только со стороны качественных показателей урины. Важен также и анализ крови больного. Именно он показывает изменения, происходящие во всем организме в целом, а также, непосредственно, фильтрационную способность почек. При исследовании обращают на уровень креатина и также проводят выявление патогенных микроорганизмов, и их чувствительность к тем или иным антибиотикам.
При пиелонефрите в крови могут быть повышенные показатели содержания белка, мочевины и выражен повышенный уровень лейкоцитов и СОЭ (что свидетельствует о наличии воспалительного процесса в организме). Мочевина может появиться в избытке тогда, когда начинает развиваться почечная недостаточность.
Обратите внимание! При вялотекущем пиелонефрите, в крови может не выявиться патогенная бактериальная флора. Она обнаруживается только при сдаче на анализ мочи.
При хронических формах заболевания, бактерии в крови выявляются в 20% случаев.
Внимание! Выраженное высокое содержание в крови патогенных бактерий может указывать на сепсис, что требует интенсивной терапии и экстренной госпитализации больного.
Существует большое количество заболеваний, которые до поры до времени не дают о себе знать.
Правда, если более тщательно относится к своему здоровью, то кое-какие изменения можно заметить.
В данный момент разговор ведется о моче. Она может стать мутной.
Не стоит сразу «хвататься за сердце», что жизнь закончилась. Ведь существует много факторов, которые влияют на ее прозрачность. Один из них – фосфаты в моче (фосфатурия).
Фосфатурия не всегда говорит о том, что у человека патология. Появление фосфатов часто связывают с изменение рациона.
К тому же наличие фосфатов в моче при беременности обычно не должно тревожить будущую маму. Не секрет, что в этот период у женщины в организме проходит гормональная перестройка. Вот поэтому переживать за появление солей в моче не стоит.
Но, если наличие таких веществ в урине наблюдается регулярно, если есть и другие изменения, то следует обратиться к специалисту. В этом случае только диетой не обойтись.
Анализ на фосфаты в моче – этот вид исследования очень распространен, так как прост и информативен. Называется он общий анализ мочи на соли.
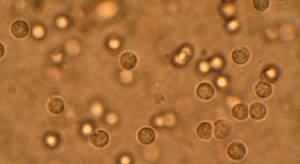
Так выглядят фосфаты в моче у ребенка
Нетипичный осадок, который может быть обнаружен во время исследования, обычно не должен пугать, но насторожиться все-таки следует. Это первый звоночек о том, что с почками могут быть проблемы.
В случае если кислотность мочи менее семи единиц, следует констатировать, что в осадке находятся фосфаты.
Для того чтобы получить более полные результаты работы мочевыделительной системы, назначается суточный анализ мочи на соли.
Для того чтобы материал был собран правильно необходимо за несколько дней до данной процедуры соблюдать такие правила:
- никаких физических нагрузок;
- отказ от: острого, соленого, копченного, сладкого;
- не употреблять алкоголь и перестать курить.
Основной причиной, вызывающей появление в моче фосфатов, является изменение питания. Это относится не только к взрослым, но и к детям.
- чаще всего этому подвержены люди, которые коренным образом меняют образ приема пищи: садятся на диету или становятся вегетарианцами;
- употребление большого количества пищи богатой фосфором;
- нарушен механизм метаболизма неорганических элементов;
- беременность.
Самое неприятное когда такое явление вызывают заболевания: цистит, синдром Фанкони, гиперпаратиреоз и другие.
Фосфаты и другие соли в моче проявляются при таких болезнях:
- Фосфат-диабет – генетическое заболевание, связанное с патологией ферментов, ответственных за всасывание в почечных канальцах фосфатов. По причине этого количество кристаллов увеличивается в моче и снижается в крови. Признаки заболевания появляются еще в детском возрасте: искривляются конечности, деформируются суставы.
- Синдром де Тони-Дебре-Фанкони – болезнь наследственная. Она является подобием рахита, характеризуется снижением количества фосфатов.
- Гипофосфатемия – происходит нарушение всасывания фосфата. Такая ситуация наблюдается при употреблении большого количества алкоголя, нарушении работы кишечника.
- Гиперфосфатемия – характеризуется избытком фосфата.
- Мочекаменная болезнь – образуются камни в почках из веществ, находящихся в моче.
Обнаружение аморфных фосфатов в моче при беременности, не должно вызывать никаких опасений.
В этом случае стоит главное обращать внимание не на их наличие, а на их количество. Врач должен обязательно установить причину роста их количества. Только комплексный анализ сможет поставить точный диагноз.
Для лечения почечных заболеваний наши читатели успешно используют метод Галины Савиной.
Появление фосфатов в моче у беременной женщины может быть обусловлено употреблением небольшого количества жидкости.
Фосфатурию в этот период можно рассматривать, как обычное явление.
Вызывается это состояние повышением уровня гормона прогестерона в крови, что ведет к расслаблению организма. Данное явление в свою очередь вызывает застой мочи, что приводит к выпадению в осадок солей. Фосфаты не исключение.
Дабы улучшить отток мочи, следует совершать пешие прогулки и употреблять больше жидкости.
Фосфаты в моче у ребенка появляются довольно редко, это свидетельствует о том, что у ребенка пониженная кислотность урины.
Чаще всего такая ситуация встречается, если малыш употребляет большое количество продуктов богатых фосфором:
- рыбу;
- молоко;
- икру;
- гречку;
- щелочную минералку и других.
У ребенка выделение аморфных фосфатов происходит из-за изменения рациона питания. Механизм регуляции метаболизма неорганических элементов у малыша еще несовершенен.
Вот поэтому чаще всего проявление фосфатурия бывает у детей до пяти лет. Еще несколько факторов, которые влияют на появление фосфатов: рвота, промывание желудка, лихорадка.
Если же эти соли присутствуют постоянно, то стоит бить тревогу – в моче происходит щелочная реакция.
Появление в моче большого количества фосфатов, человек может заметить только по моче. Она становится более мутной. Других симптомов можно и не заметить.
Но, если не сдать вовремя анализы и не обратиться к специалисту, то появляется:
- частое мочеиспускание;
- ноющая боль в пояснице, усиливающаяся при физических нагрузках;
- болевые ощущения могут распространяться: на нижние и боковые отделы брюшной полости;
- рвота, тошнота;
- вздутие живота;
- колики;
- обманные позывы к мочеиспусканию.
Как уже повторялось несколько раз выше, наличие фосфатов в анализе моче не обязательно говорит о патологии, но все-таки стоит проконсультироваться со специалистом. Чтобы эти безобидные кристаллы не превратились в огромную проблему, врач посоветуетизменить питание.
Для малышей следует увеличить количество употребление витамина D и не забывать постоянно, сдавать анализ мочи.
Беременные женщины очень часто страдают токсикозом. По этой причине они начинают отдавать предпочтение продуктам животного происхождения. Увеличивается количество фосфатов в моче, если во время не остановится, то могут появиться фосфатные камни в почках.
- Причины наличия фосфатов в моче
- Диета при фосфатах
- Образование фосфатных камней
При нормальном функционировании почек фосфатов в моче, как и других иных солей, быть не должно.
Если же при проведении анализа фосфаты в моче все же обнаружили, не спешите бить тревогу и паниковать.
В большинстве случаев наличие фосфатов говорит о заболевании или нарушении правильного функционирования почек. Но также обнаружение солей в анализе может указывать на особенность вашего рациона.
При единичном таком случае нельзя говорить о патологии заболевания. Повторите анализ через некоторое время, при этом корректируя свой рацион. Если же наличие фосфатов регулярное, это может свидетельствовать о нарушении работы почек, что со временем может привести к мочекаменной болезни.
Основной причиной наличия фосфатов является резкое изменение рациона человека. Например, часто такое явление наблюдается у людей, которые становятся вегетарианцами.
При резком отказе от мяса и полном переходе на растительную пищу в организме снижается концентрация кислых продуктов, что приводит к появлению в моче данных солей.
Еще одной причиной повышения содержания фосфатов является употребление пищи, которая богата фосфором.
У детей изменение рациона приводит к выделению аморфных фосфатов. Это происходит из-за несовершенного механизма регуляции метаболизма неорганических элементов.
Чаще всего это наблюдается у ребенка до 5 лет. Очень редко соли в моче ребенка – это первые симптомы присутствия детского рахита.
Также аморфные фосфаты выпадают в осадок и определяются у людей, которые ведут вегетарианский способ жизни.
Аморфные фосфаты в моче появляются только тогда, когда в организме начинается воспаление или образовываются патологии в почках. Для здорового организма соли фосфатов в моче не должны образовываться, как и другие соли.
Их количество обычно настолько незначительно, что тревогу бить не стоит. Подтвердить воспаление могут анализы, но только на основе нескольких обследований ставится окончательный диагноз.
Если и вторичные анализы подтвердят, что в крови у человека есть фосфаты, тогда врач назначит медикаментозное лечение и строгую диету.
Появление солей в почках связано с употреблением той или иной пищи, после которой появляются фосфаты. Их находят в моче как у взрослых, так и у детей. У ребенка это случается крайне редко, но может свидетельствовать о развитии такой болезни, как рахит.
Аморфный фосфат в моче – что это значит? Это не всегда означает, что развиваются различные заболевания. Наличие солей не угрожает здоровью, но если они переходят в камни, тогда требуется более серьезное лечение.
Достаточно часто фосфаты образуются в моче у беременных женщин, что часто происходит из-за изменения гормонального фона и рациона.
Большое количество фосфатов в крови определяется как фосфатурия, что очень характерно для беременных женщин и для тех, кто много употребляет фосфора в продуктах.
Аморфные фосфаты по своей структуре являются солевыми и различными эфирами, относящимися к фосфорной кислоте.
Фосфор присутствует в организме и достаточно регулярно попадает в него через химические удобрения и моющие средства. Но это не становится причиной образования солей, хотя знать, что это такое и как этот важный химический элемент необходим организму, обязан каждый человек.
Для нормализации уровня фосфатов принято использовать диету как основной способ борьбы с отклонениями в биохимических процессах. Причинами, которые вызывают повышение количества фосфатов и образование аморфных солей, могут быть различные факторы. Самыми распространенными среди них являются следующие:
Изменение рациона – как резкое, так и запланированное (например, диета, чтобы сбросить лишний вес). Многие люди перестают употреблять некоторые виды продуктов, что очень распространено в современном мире. Это касается в основном вегетарианцев и приверженцев здорового питания.
У тех, кто отказывается от мяса, падает концентрация солей в моче. Значительное влияние имеет и то, что вегетарианцы отказываются употреблять кислые продукты, которые перестают участвовать в обмене веществ. Уровень фосфатов поднимается, если снова начать употреблять мясные продукты.
Разнообразие рациона. Если в нем появляется много растительной пищи, молока, молочных и кисломолочных продуктов, рыбы, то уровень солей и фосфатов повышается. Но причин для проявления тревоги нет, если они не превышают норму и не диагностируются в анализе мочи несколько раз подряд. Лучше всего исключить из рациона газированные напитки, в частности, сладкие воды Кока-колу и Спрайт.
Обычно подобное состояние корректируется диетой и наблюдением у врача.
Употребление продуктов, которые очень богаты фосфором, например, йогуртов и молока.
Беспокойство у врачей начинают вызывать анализы, которые демонстрируют, что в моче находятся и другие соли. Если их нет, а есть только фосфаты, тогда просто назначается строгая диета. Хотя в некоторых случаях – при появлении камней – требуется более серьезное лечение с применением специальных препаратов.
Почему появляются фосфаты в моче, их причины и лечение заболеваний, связанных с этим, – такие вопросы находятся в компетенции лечащего врача, к которому необходимо обратиться.
Результаты диагностики могут показать наличие такой болезни, как почечные камни, или фосфатный уролитиаз.
Лечить патологию с помощью операции не нужно, назначаются только препараты, способные размягчать камни. Но для профилактики такие средства не рекомендуются, поскольку они никак не влияют на камни и соли.
Аморфные солевые образования постепенно размягчаются под действием лекарств, чтобы потом пройти специальную процедуру, которая называется литотрипсия. Суть состоит в том, чтобы с помощью волны раздробить камни.
Это способствует выведению фосфатов естественными путями. Несколько сложнее обстоят дела с так называемыми оксалатовыми камнями, которые значительно тверже, крепче и больше фосфатных. Их лечить очень сложно, поскольку они имеют острые грани и очень плотные.
Лечить фосфатные камни необходимо в любом случае, т. к. они вызывают развитие таких болезней, как:
- почечные колики;
- опухоли;
- сепсис;
- гидронефроз почек;
- генерализованная инфекция.
Для этого из ежедневного рациона нужно исключить вредные продукты: молоко и кефир, кисломолочные продукты, сладости, мясо и рыбу, особенно жирных сортов, хлебобулочные изделия, алкоголь, снизить употребление соли.
При этом рекомендуется пить различные соки, травяные, ягодные отвары, чай и кофе, но только не крепкий, минеральную воду без газа. Важно много есть каш, бобовых и зерновых продуктов, белковую пищу, картофель, тыкву, огурцы, ягоды и фрукты, орехи. Самолечение при увеличении количества фосфатов в моче противопоказано, диету нужно разрабатывать только под строгим контролем врача.
Фосфаты – это кристаллы кислого фосфата кальция, магния, калия, обнаруживаются они в моче слабокислой или с нейтральным уровнем pH. У здорового человека эти вещества в урине отсутствуют или содержатся в незначительном количестве, их концентрация зависит от рациона.
Разовое обнаружение таких солей не подтверждает наличия патологии, анализ делают повторно после коррекции питания. Фосфаты в моче обнаруживаются при нарушении метаболизма, гормональном дисбалансе, заболеваниях почек, дефиците белка.
Повышенное содержание солей становится причиной образования конкрементов в почках.
При лабораторном исследовании в составе мочи могут обнаруживаться соли, выпадающие в осадок и имеющие вид кристаллов. Важную роль играет кислотно-щелочной уровень урины: в кислой среде наблюдается образование уратов, в щелочной – солей мочекислого аммония, углекислого кальция, аморфных фосфатов, трипельфосфатов.
Задержка выведения фосфорных соединений происходит в почечных канальцах. Вместе с мочой выводится около 10% солей — если их концентрация повышена, то и экскреция происходит в большем количестве. Накопление кальция и выделение его с мочой провоцируется дисбалансом гормонов щитовидной железы, гипофиза, пептидов головного мозга, витамина D₃.
Частые причины образования фосфатов: щелочная реакция мочи при остром цистите, лихорадка, неукротимая рвота, диарея, нарушение функции паращитовидных желез, синдром Фанкони, фосфатный уролитиаз, врожденные патологии развития почек.
Ограничение мясных продуктов в ежедневном меню, соблюдение строгих диет, вегетарианство способствует тому, что появляются фосфаты в осадке мочи. Подобное состояние нередко наблюдается у беременных женщин — это обусловлено гормональной перестройкой организма, изменением вкусовых предпочтений.
У детей младше 5 лет в моче выявляют кристаллы солей, не имеющие четкой формы — это аморфные фосфаты. Такие симптомы свидетельствуют о нарушении обменных процессов, дефиците животного белка, несбалансированном питании. Наличие фосфатов может быть вызвано чрезмерным употреблением минеральной воды, сладких газированных напитков, фастфуда, соленостей и консервантов.
Аморфные фосфаты в моче у маленьких детей могут быть симптомом рахита, солевого диабета, бактериальной инфекции, анемии, болезней почек. Для определения диагноза и основной причины патологии педиатр назначает дополнительные анализы и исследования, а потом подбирает схему лечения.
Высокий уровень аморфных фосфатов может означать, что в почках или мочевом пузыре начали формироваться камни (уролитиаз), это состояние предшествует почечнокаменной болезни. Подтверждается диагноз после проведения ультразвукового исследования.
Выявить повышенное содержание фосфатов может только лабораторный анализ мочи. Косвенными признаками служат такие явления:
- помутнение урины;
- образование осадка в виде хлопьев;
- болезненное мочеиспускание, частые позывы в туалет;
- ощущение неполного опустошения мочевого пузыря;
- боли в паху, поясничной области;
- дискомфортные ощущения после длительной ходьбы, физических нагрузок;
- метеоризм;
- тошнота, рвота;
- скачки артериального давления.
Чаще всего наличие фосфатов в составе мочи не сопровождается какими-либо клиническими симптомами или общим недомоганием. Определить изменения можно по внешнему виду урины и результатам лабораторных исследований.
Во время проведения анализа определяют уровень pH мочи — фосфаты образуются в щелочной среде. Соли выпадают в осадок, при микроскопическом исследовании имеют вид сероватых крупинок, трипельфосфаты похожи на снежинки или крылья бабочек.
Норма содержания фосфатов:
- у здорового человека – 0,8–1,3 г/кг;
- у ребенка – 2–4 г/кг;
- норма pH мочи 5,0–7,0.
При значительном превышении допустимых показателей требуется коррекция рациона и повторная сдача анализа.
Из меню следует исключить алкогольные, газированные напитки, минеральную воду, уменьшить употребление поваренной соли, мясных блюд, колбас, сладостей. Диету нужно соблюдать 2–14 дней.
Если после этого уровень фосфатов остается высоким, необходимо сделать УЗИ почек, мочевого пузыря, щитовидной железы, проверить уровень глюкозы и гормонов.
В случае когда изменение рациона приводит к нормализации показателей анализа, необходимо придерживаться составленного меню и в дальнейшем.
Для восстановления нейтрального уровня pH мочи следует правильно питаться, своевременно лечить воспалительные заболевания почек, мочевого пузыря.
При серьезных патологиях мочевыделительной системы больной должен находиться на учете у нефролога, принимать медикаментозные препараты.
За состоянием пациентов с сахарным диабетом, болезнями щитовидной железы, гормональными нарушениями следит эндокринолог. Детям, страдающим рахитом, требуется прием витамина D, препаратов для укрепления костной ткани.
Обильное питье обеспечивает растворение и выведение фосфатов из организма. Пациент должен выпивать в сутки не менее 2,5 л чистой негазированной воды.
Фосфатные камни в почках формируются из солей фосфорной кислоты, их можно обнаружить при рентгенологическом и ультразвуковом исследовании мочевыделительной системы. Конкременты откладываются только в условиях щелочной среды, при сопутствующих бактериальных инфекциях (пиелонефрите), выраженной фосфатурии.
Причины образования фосфатных камней следующие:
- нарушение водно-солевого обмена;
- чрезмерное употребление кофе, шоколада, крепкого чая;
- малоподвижный образ жизни;
- дефицит витаминов A, D, E;
- эндокринные заболевания.
Камни в почках даже при крупных размерах редко вызывают болевые ощущения и гематурию, так как имеют гладкую поверхность. Лечить уролитиаз начинают с приема антибиотиков — это необходимо для устранения бактериальной инфекции, так как патогенные микроорганизмы способны ощелачивать мочу.
Больные должны соблюдать диету, пить большое количество негазированной воды, мочегонные средства. При некрупных размерах конкрементов такой подход помогает вывести их наружу.
Если не растворять фосфатные камни, не лечить вовремя мочекаменную болезнь (уролитиаз), может развиться гидронефроз, опухоли почек, острая колика при обструкции (закупорке) мочевыводящего протока.
Диета при фосфатных камнях в почках требует исключения молочных продуктов, кроме сливочного масла. Запрещается употреблять копчености, рыбу, яйца, грибы, бобовые. Поваренной соли можно съедать не более 2 г за сутки.
Разрешается кушать диетические сорта мяса, фрукты, ягоды, грецкие орехи, кабачки, огурцы, отварной картофель, цельнозерновые крупы. Пить рекомендуется травяные чаи с шиповником, ромашкой, свежевыжатые соки.
Пациенту необходимо сбалансированное питание, отвечающее потребностям организма в витаминах и микроэлементах.
Разрешается есть 2 раза на протяжении недели в небольшом количестве обезжиренный творог, простоквашу, допускается рыба, приготовленная на пару. Суточную дозу белка необходимо рассчитывать исходя из нормы – 1 г на килограмм массы тела.
К основным мерам профилактики образования фосфатов в моче относятся такие аспекты:
- сбалансированное питание;
- соблюдение питьевого режима;
- употребление чистой воды;
- своевременное лечение сопутствующих заболеваний;
- активный образ жизни;
- отказ от вредных привычек;
- нельзя допускать переедания, длительного переохлаждения организма;
Образование фосфатов в моче не всегда говорит о симптомах серьезной патологии, чаще всего это означает, что требуется коррекция питания, употребление полезной пищи и соблюдение правил здорового образа жизни.
Если почки нормально функционируют, то фосфатов в моче и других солей, не наблюдается. Если же результаты анализа показали наличие фосфатов, то такое состояние в медицине носит название фосфатурия. Почему появляются фосфаты в урине и чем опасна фосфатурия для человека?
Фосфаты в моче, что это значит? Если в осадке урины фосфаты были обнаружены единожды, то проведенный анализ не считают показательным. Однако, если солевой осадок внушителен и появляется в урине постоянно, то это симптом патологического процесса. Причиной могут выступать нарушения работы ЖКТ или неправильное функционирование почек.
Аморфные фосфаты — это соли фосфора. Появляются они в урине при однотипном или несбалансированном питании. Поэтому зачастую у вегетарианцев находят фосфаты в анализе мочи.
Такой же результат будет наблюдаться у лиц, которые часто пьют кока-колу. В состав этого напитка входит ортофосфорная кислота, которая повышает уровень солевого осадка в урине.
Причины наличия фосфатов в моче связаны не только с питанием, но и такими моментами, как:
- малоактивный образ жизни;
- сахарный диабет;
- опухоль лимфоцитов;
- частое употребление растительных и молочных продуктов;
- авитаминоз.
С фосфатурией зачастую сталкиваются беременные. Аморфные фосфаты в моче при беременности появляются при токсикозе, который сопровождается рвотой и тошнотой. В случае если фосфатурия вызвана токсикозом или однотипным питанием, то беспокоиться не стоит.
Однако, в некоторых случаях фосфатурия у беременной может наблюдаться при наличии сопутствующих заболеваний мочевыделительной системы (пиелонефрит).
Беременная должна пройти ультразвуковое обследование и проконсультироваться с невропатологом, поскольку наличие фосфатов в моче может быть предвестником образования в почках.
Терапия в период беременности напрямую зависит от первопричины. При отсутствии заболеваний мочевыделительной системы женщине назначается лечебная диета и ходьба, которая улучшит отток урины.
Аморфные фосфаты в моче у ребенка явление не редкое. Прежде чем бить тревогу, нужно откорректировать питание малыша. Нужно исключить рыбу, растительную пищу, молоко и продукты, богатые на кальций. Фосфаты в моче ребенка способны привести к формированию камней в мочевыводящих каналах. Как правило, такие образования мягкие, поэтому вывести их из организма достаточно сложно.
Фосфатурия у детей может быть симптомом фосфат-диабета. Это генетическое заболевание, которое связано с дефицитом ферментов, отвечающих за всасывание фосфатов в почечных канальцах. Распознать патологию можно по деформированным суставам и искривленным конечностям.
Такие симптомы как тошнота, бессонница, слабость, быстрая утомляемость, потеря аппетита, чувство страха и неприятный запах изо рта остаются не замеченными и многие их списывают на стресс и недосыпание. Однако, такие симптомы указывают на наличие фосфатурии. Игнорировать их нельзя, поскольку болезнь прогрессирует и на следующем этапе появятся уже более серьезные симптомы.
При появлении камней появляется тянущая боль в области поясницы, частые позывы на опорожнение мочевого пузыря, боль при мочеиспускании. Моча становится мутной. При частом мочеиспускании из организма выводится кальций. При недостатке кальция могут развиться такие осложнения как:
- Остеопороз. Кости становятся хрупкими. Один случайный удар способен привести к образованию трещин или перелому костей.
- Кариес. Состояние зубов резко ухудшается.
- Сухость кожи.
- Замедленное развитие и рост у детей.
Среди всех видов конкрементов в почках — трипельфосфаты, по мнению урологов, являются самыми опасными.
Трипельфосфаты или струвиты — появляются в результате множественных патологических реакций, при которых меняется естественный состав крови, увеличивается уровень солей и снижается объем жидкости.
Во время кристаллизации формируются образования, которым свойственна «агрессивная» характеристика.
Толчком образования трипельфосфатов или инфекционных конкрементов становится резкое увеличение концентрации солей аммония. Такие изменения наблюдаются при наличии в организме очага воспаления. Трипельфосфаты, как правило, локализуются в лоханках и чашечках почек.
Конкременты имеют гладкую поверхность. Трипельфосфаты быстро разрастаются и могут достигать внушительных размеров. Они травмируют слизистую оболочку мочевыводящих путей, что становится причиной гематурии.
При игнорировании проблемы образования разрастаются и заполняют всю внутрипочечную систему.
Фосфатные кристаллические соединения формируются под действием инфекций и бактерий, поэтому такое состояние сопровождается ознобом, потерей аппетита, болью в животе, затрудненным мочеиспусканием, лихорадкой и тошнотой.
С этими симптомами необходимо обратиться к врачу и пройти обследование. Диагностика состоит из лабораторных и инструментальных исследований.
Пациент должен сдать общий анализ крови и мочи, бактериологический посев урины и пройти УЗИ и рентген органов малого таза.
Медикаментозная терапия состоит из антибиотиков, противовирусных препаратов и ацетогидроксамовой кислоты. Такая терапия направлена на борьбу с вирусами.
Так как трипельфосфаты образуются из-за очага воспаления и при воздействии инфекции мочевыводящих путей, то для предотвращения образований в почках рекомендуется соблюдать диету, правила личной гигиены, вести здоровый образ жизни и отказаться от курения и алкоголя.
Лечение при фосфатурии преследует одну цель — не допустить образования фосфатных камней в почках. С этой целью врачи назначают комплексное лечение, которое включает:
- медикаментозную терапию;
- дробление камней;
- народные средства;
- диетотерапию.
Консервативное лечение подразумевает прием лекарственных средств, которые помогают снять мышечный спазм, купировать боль и устранить сопутствующие инфекционные заболевания. Если были обнаружены фосфаты в моче у женщины, то она должна пройти дополнительное обследование у гинеколога и уролога. На основании полученных данных врачи корректируют лечение, учитывая состояние больной.
Если медикаментозная терапия не приносит результата, то врачи прибегают к радикальным способам лечения. Хирургическое лечение позволяет удалить конкремент. Широкое распространение получила безоперационная методика лечения — литотрипсия. Фосфорные камни разрушаются при помощи ультразвука.
Дополнить лечение можно народными средствами. При фосфатурии полезными считаются отвары на основе овсяной соломы, мяты, листьев брусники и ягод рябины. Однако, перед их применением следует проконсультироваться с врачом, поскольку некоторые средства могут вызывать аллергическую реакцию.
- физические упражнения (предпочтения отдавайте прыжкам, ходьбе и бегу);
- периодически сдавайте анализ мочи;
- не переохлаждайтесь;
- при появлении боли в области поясницы, обратитесь к врачу;
- пейте не менее 2,5 литров жидкости в день.
При фосфатах в моче врачи назначают специальную диету. Цель диетотерапии состоит в:
- снижение рН мочи;
- снижение выработки в желудке соляной кислоты;
- нормализации обмена фосфора и кальция;
- снижение возбудимости ЦНС.
Диета при фосфатурии направлена на повышение кислотности мочи, поэтому врачи рекомендуют пить как можно больше жидкости. Среднесуточная норма жидкости составляет 2-3 литра. Подкисляющее действие оказывает клюквенный и брусничный морс, виноградный и яблочный сок.
При высоком содержании фосфатов врачи назначают диетический стол №14. Этот рацион разрабатывался диетологами. Он включает требования к продуктам, способам приготовления пищи и частоте ее приема. Диета №14 — это монодиета. Сбалансированное питание улучшает физическое и психоэмоциональное состояние человека.
Щелочные продукты заменяются на кислые. К щелочным продуктам относится: творог, нешлифованый рис, сливочное масло, яблоки, арбуз, лук, капуста, абрикосы. Также под запретом копчености, спаржа, грибы, сдобные изделия, консервы, острые приправы, и особенно рыба, которая богата фосфором.
Запрещены алкогольные и газированные напитки, квас, черный кофе. Для повышения кислотности мочи рекомендуется есть: мясо, крупы, макаронные изделия, шпинат, помидоры, морковь, огурцы. Из сладостей можно употреблять мед, кондитерские изделия, фруктовое мороженное.
Что касается напитков, то полезным считается зеленый чай, отвар шиповника.
Основной показатель обменных процессов в организме – моча. Именно моча выводит все конечные продукты, которые уже не имеют ценности для организма человека. Таким образом, по характеристике основных показателей анализа мочи можно предположить, насколько здоров организм и какие отклонения в его работе имеются.
Один из таких показателей – аморфные фосфаты в моче. При повышенном уровне фосфатов мы говорим о неправильном фосфорно-кальциевом обмене. Чрезмерное количество фосфатов, образовавшееся в моче выпадает в осадок, что провоцирует помутнение урины и отображается в анализе мочи.
Говоря про основную причину появления фосфатов в моче, отметим, что чаще всего на их образование влияет перемена питания. Данный фактор провоцирует фосфатурию как у взрослых, так и у детей. Мишенью патологии становятся люди, решившие коренным образом изменить свой рацион. Например, фосфатурии может способствовать:
- строгая диета;
- употребление пищи, обогащенной фосфором;
- вегетарианство;
- длительное по времени образование мочи;
- беременность;
- переедание сладостей;
- ощелачивание мочи;
- высокий уровень содержания кальция;
- сахарный диабет;
- недостаток витаминов;
- нарушение обмена веществ;
- неактивный образ жизни;
- длительное мочеобразование.
Помимо этих причин, соли аморфных фосфатов могут провоцироваться и такими факторами, как — цистит, гиперпаратиреоз, синдром Фанкони.
Отметим, что появление фосфатов в моче может быть связано и с другими заболеваниями, например, фосфат-диабетом. Данная патология по своему принципу схоже на сахарный диабет, только в этом случае плохая усвояемость наблюдается у фосфатов, которые не всасываются почечными канальцами. В результате количество фосфатов в анализе мочи увеличится, но зато снижаются показатели в анализе крови.
Основной признак неусваиваемости фосфатов – рахит. Характеризуется деформациями костей, искривлением конечностей.
Еще одна патология, правда уже наследственная, — синдром Тони-Дебре-Фанкони, которая по своим проявлениям очень похожа на рахит.
Фосфатурия бывает и признаком гипофосфатемии, при которой аморфные фосфаты все-таки всасываются почечными канальцами, но не полностью. Повлиять на эти сбои может прием алкоголя, сбой в работе желудочно-кишечного тракта.
Обычно при незначительном количестве аморфных фосфатов в моче это состояние никак не сказывается на здоровье больного. Большинство пациентов и вовсе узнают о такой проблеме, обратившись к врачу по совсем другому поводу.
Однако, при длительно протекающем заболевании, фосфатурия дает о себе знать. Внешне определить наличие фосфатов трудно, но наблюдательные пациенты отмечают, что цвет их мочи становится непрозрачным и менее насыщенным. Это основной симптом, который возникает на стадии усугубления заболевания.
Но не все могут заметить изменение цвета мочи без анализа и появление постороннего осадка. В этом случае первые сигналы организм дает в виде слишком частых позывов мочеиспусканию, боли в области поясницы, которая усиливается при поворотах или наклонах.
В особо тяжёлых случаях пациенты страдают рвотой, коликами, тошнотой, вздутием живота, ложными позывами.
При появлении таких признаков, не стоит закрывать на них глаза. И даже если в случае с фосфатурией можно предполагать довольно безобидные причины патологии, то больному необходимо все равно проконсультироваться у специалиста в этой области, чтобы исключить более тяжелую патологию.
Диагностировать уровень фосфатов можно по анализу мочи. Если в моче их в избытке, то анализ это обязательно покажет. Чтобы понимать цифры нормы, отметим, что организм человека должен каждый день получать 1200 мг фосфатов. При этом 2/3 (800 мг) от этой суммы выводится с мочой, а 1/3 (400 мг) – с калом.
При получении анализов с цифрами выше нормы, врачу необходимо подтвердить диагноз. В данном случае прибегают к ультразвуковому исследованию почек на предмет отложения солей кальция.
Сразу же отметим, что лечение заболевания консервативное, и оно направлено на дробление и выведение существующих фосфатов-камней и осадка.
В отличие от других камней, фосфатные конкременты хорошо поддаются лечению, быстро растворяются и выходят из организма беспрепятственно, поскольку не имеют острых углов и по большей части малы по величине.
Как уже упоминалось, основная причина заболевания – неправильный рацион, а значит и решение о лечении необходимо базировать на изменении рациона пациента. В первую очередь приведем пример продуктов, которые необходимо исключить из меню на время лечения недуга. Так, больным противопоказаны:
- все молочные продукты;
- сладкое;
- очень жирная пища;
- свежий хлеб и сдоба;
- поваренная соль;
- алкоголь.
Для нормализации уровня фосфатов в моче стоит обратить внимание на те продукты, которые помогают восстановить норму этого элемента в организме человека. К ним можно отнести:
- крупы (различные виды);
- зерновые и бобовые;
- продукты, содержащие в себе много белка;
- отдельные овощи, такие как картофель, тыква, огурцы, горошек, кабачок;
- ягоды и фрукты с кислинкой;
- орехи.
Говоря о лечении фосфатурии, врачи отмечают, что обязательным условием такой диеты является обильное питье и прием поливитаминов. Питание пациента контролируется врачом – время от времени назначают анализ мочи, чтобы специалист мог оценить эффективность лечения.
Во многих случаях диагноз фосфатурия проявляется в сочетании с беременностью. Обычно врачи не бьют тревогу по этому поводу, поскольку это явление часто встречается у женщин «в положении».
Особенно это связывают с изменением рациона, ведь из-за токсикоза женщины не могут кушать все то, что они кушали до этого.
Например, если до беременности преобладали мясные блюда, то в период позднего гестоза женщины облегчают свой рацион растительными продуктами. Сама перемена в питании и вызывает подобный ответ.
В период беременности с фосфатными камнями предпочитают не бороться – врач только лишь обследует на ультразвуковом оборудовании характер образований, их количество, а далее откладывает лечение на послеродовой период.
У маленьких детей, как ни странно, тоже могут быть фосфаты в большом количестве. Врачи отмечают, что пик патологии приходится на «детсадовский» возраст, когда малыш входит в новый коллектив и быт.
Домашний рацион уже сильно отличается от детского сада, поэтому и возникает такой ответ на изменения. Это связано с тем, что в организме малыша проходит перестройка, адаптация к новым продуктам.
Лечение в данном случае не требуется, необходимо лишь изменить рацион ребенка, добавить ему витамины.
Обнаружение аморфных фосфатов в моче должно побудить пациента пересмотреть свой рацион, после чего некоторое время пациентам рекомендуется питаться согласно диете. Однако, очень важно понимать причины заболевания, чтобы выбрать правильное лечение.
Фосфатурия или аморфные фосфаты в моче: причины образования и способы коррекции показателей бесструктурных солей в урине
Основные показатели обмена веществ в организме отображает анализ мочи. Она выводит те продукты обмена, которые уже не несут пользы человеку. Можно отследить, какие вещества и в каком количестве выводятся или задерживаются в организме. И если в моче наблюдаются отклонения от нормы определенных показателей, можно предположить о наличии патологических процессов в организме.
Одним из показателей отклонений является наличие аморфных фосфатов в урине. Это бесструктурные соли, которые не трансформируются в кристаллы и выводятся с мочой в виде осадка.
Несмотря на то, что образования не имеют типичной структуры, иногда они могут образовывать конкременты, что становится предпосылкой для мочекаменной болезни. Если аморфные фосфаты в моче носят временный характер, их появление можно связать с особенностями питания.
Но иногда такое явление может свидетельствовать о наличии заболеваний. Поэтому, если в моче обнаружены фосфаты, нужно выяснить причины их появления.
В составе тканей нашего организма присутствует фосфор. Больше всего (около 85%) его находится в костях и зубах. Фосфаты – соли, которые образовались в результате реакции фосфорной кислоты со щелочами. Поступают они в наш организм с пищей.
Чтобы выполнять свою функцию в организме фосфору необходимо наличие кальция. В симбиозе они обеспечивают синтез протеина и ферментов, регулируют процесс мышечного сокращения. Содержание фосфора в организме в норме должно составлять половину от содержания кальция. Если начинает расти концентрация фосфатов, то это приводит к вымыванию кальция из костей.
От количества фосфора зависит концентрация его солей в моче. Фосфатные соединения задерживаются в проксимальных отделах канальцев почек. Около 12% фосфатов пропускается через фильтры и выводится с мочой.
Избыток аморфных фосфатов в моче здорового человека связан с ощелачиванием организма, которое может быть вызвано особенностями питания:
- уменьшение в рационе животных белков;
- злоупотребление молочными продуктами, рыбой, морепродуктами, консервами;
- частое употребление газированных напитков, кофе, щелочных минеральных вод.
Кроме неправильного питания, причинами аморфных фосфатов в моче могут быть патологические состояния:
Если в моче присутствует незначительно количество аморфных солей фосфора, то на общем состоянии человека это может не отразиться. Особенно, если причиной их появления стало неправильное питание.
Но если фосфаты в моче появились на фоне заболеваний, то рано или поздно они проявятся другими симптомами. Если фосфатурия присутствует длительное время, то отмечается помутнение мочи, появление в ней постороннего осадка.
О наличии солей в организме могут свидетельствовать:
- частые позывы к мочеиспусканию;
- болевые ощущения в районе поясницы, которая становится интенсивней при наклонах, поворотах;
- иногда могут быть колики в животе, тошнота, метеоризм.
Для женщин в данный период это частое явление. Соли в моче чаще обнаруживают при токсикозе на ранних сроках беременности и в конце последнего триместра. При частых позывах к рвоте и тошноте женщине приходится пересматривать свой рацион питания. Часто пища становится однотипной, что создает условия для выпадения фосфатных солей в осадок.
Фосфатурия у беременных может возникать при нарушениях работы мочевыделительной системы. Пациентке необходимо обратиться к нефрологу, сделать УЗИ почек и мочевого пузыря. Важно своевременно устранить воспалительный процесс, чтобы не дать инфекции распространиться дальше, не повлиять на развитие плода.
На заметку! Беременность сопровождается повышением уровня прогестерона. Гормон расслабляет мышечные ткани, из-за чего моча дольше застаивается в мочевом пузыре, происходит повышение концентрации солей. Женщинам рекомендуется больше двигаться, укреплять мышцы малого таза с помощью специальных упражнений.
У детей фосфаты выявляют только в аморфном виде. Незначительное их количество обнаруживают до пятилетнего возраста. Некоторые функции организма еще не совсем сформированы, при изменении рациона организм может отреагировать по-особенному.
При первом выявлении аморфных фосфатов в моче следует изменить рацион ребенка и через несколько дней сделать повторный анализ мочи. Это даст возможность определить, связано появление солей с питанием или причину нужно искать в патологических изменениях. Питание у детей должно быть сбалансированным, включать достаточное количество не только растительных, но и животных белков, углеводов.
Если фосфаты обнаружены повторно, это может быть сигналом заболевания. Чаще это рахит, при котором наблюдается дефицит витамина Д в организме (суточная норма для ребенка 300-600 МЕ). Обычно рахит проявляется у грудничков и детей младшего дошкольного возраста. Кроме фосфатов в моче в анализе крови может присутствовать высокая концентрация кальция и фосфора.
При рахите у детей искривляются конечности, деформируется костный скелет. Мышечные ткани вялые, кожа бледная.
Диагностируют фосфатурию по общему анализу мочи. В норме взрослому человеку должно в сутки поступать около 1200 мг фосфатов. С мочой должно выводиться около 800 мг. В анализе мочи уровень солей обозначается знаком «+» в количестве 1-4. Показатель + или ++ в пробе является нормой. Если же плюсов больше, это указывает на нарушение солевого обмена.
Чтобы получить более достоверную и подробную информацию о наличии аморфных фосфатов, динамике их концентрации, рекомендуется собрать суточную мочу (анализ по Зимницкому).
Чтобы получить достоверный результат, рекомендуется:
- За 7 дней до анализа исключить из рациона продукты, способствующие ощелачиванию мочи (копчености, сладости, алкоголь).
- Купить в аптеке специальные контейнеры для забора материала.
- Если нужно сделать общий анализ мочи, взять утреннюю среднюю порцию мочи натощак, в течение 2 часов доставить ее в лабораторию.
- Если предполагается сбор суточной мочи, первую порцию нужно собрать в 6 утра и наполнять новую емкость через каждые 3 часа.
- Перед мочеиспусканием обязательно подмыться без применения мыла, чтобы в материал не попали посторонние примеси.
- Хранить собранную мочу в темном прохладном месте (не в холодильнике), тара тщательно закупорена.
- На каждом контейнере нужно указать время собранной порции мочи, инициалы пациента.
источник







 Перед забором мочи следует отказаться от продуктов, влияющих на цвет урины. Речь идет о морковке, свекле, соках. Пациентам следует воздержаться от употребления углеводов.
Перед забором мочи следует отказаться от продуктов, влияющих на цвет урины. Речь идет о морковке, свекле, соках. Пациентам следует воздержаться от употребления углеводов.