Забор биологического материала с целью проведения анализов – стандартная, а часто даже обязательная процедура для уточнения состояния здоровья пациента или диагностики пневмонии.
Различные методы исследования крови, анализы мочи, забор мокроты. Каждый из этих анализов играет определенную роль в постановке диагноза. Рассмотрим подробнее анализы, необходимые для диагностики воспаления легких и особенности проведения подобных исследований.
Воспаление легких – патологический процесс сопровождающийся нарушением дыхательной функции и опасен своими осложнениями. Если обратиться к врачу вовремя, даже тяжелые формы заболевания довольно успешно поддаются лечению.
Для этого необходимо определить степень прогрессирования пневмонии, проанализировать состояние организма и нанесенный ему ущерб, определить тип возбудителя для более эффективной антибиотикотерапии. Ответы на подобные вопросы можно получить посредством забора биоматериала.
Перечислим наиболее важные анализы, которые сдают при пневмонии:
- общий анализ крови;
- биохимия крови;
- общий анализ мочи;
- посев мокроты.
Многие задаются вопросом о том, может ли быть пневмония при хороших анализах крови. Такое действительно возможно при ослабленном иммунитете. Анализ крови может вовсе не показать, что человек болен пневмонией. По этой причине лучше одновременно проводить несколько исследований, это позволит с большей вероятностью выявить проблему, если она имеется.
Забор крови с последующим исследованием этого биоматериала является наиболее важным и востребованным видом лабораторной диагностики.
При выявлении воспаления легких делают 2 вида анализов крови:
- Общий – в этом случае во внимание принимаются показатели количества эритроцитов, лейкоцитов, лимфоцитов, моноцитов, гемоглобина и СОЭ в составе крови. Различные отклонения от нормы указывают на вирусное поражение организма, развитие воспалительного процесса, состояние иммунной системы.
- Биохимический – метод исследования, при котором определяется течение процессов метаболизма в организме. Биохимия указывает на сбои в функционировании внутренних органов (в данном случае легких) и присутствие продуктов жизнедеятельности патогенных микроорганизмов в крови, которые провоцируют развитие воспаления.
Общий анализ крови берут из пальца, в то время как забор материала для биохимии осуществляется из вены.
Забор крови для последующего ее исследования выполняется дважды – первый раз для начальной диагностики, когда больной обращается с жалобами к врачу. Второй анализ проводится уже после выздоровления с целью оценки состояния.
В комплексе диагностических мероприятий не менее важную роль занимает общий анализ мочи.Главное, на что обращают внимание при исследовании мочи пациента – наличие в ее химическом составе повышенного содержания белка и эритроцитов. Данный признак говорит о развитии в организме воспалительного процесса.
Помимо содержания белка, о нарушениях свидетельствует изменение цвета урины на более темный, а также присутствие осадка или аномальных примесей, помутнение жидкости.
Показанием к забору мокроты являются негативные результаты общего и биохимического анализов крови. Его проводят с целью определения степени развития воспаления легких и что еще более важно – выявления возбудителя болезни. Это необходимо для того, чтобы определить устойчивость бактерий к антибиотикам и назначить наиболее эффективное лечение.
Во время проведения анализа мокроты обращается внимание на следующие характеристики биоматериала:
- Цвет слизи – в норме она прозрачная. Если отхаркиваемая слизь приобретает белый цвет, в большинстве случаев речь идет о грибковой природе пневмонии. В тех случаях, когда мокрота приобретает зеленый или коричневый оттенок, предполагается вирусное или бактериальное течение патологического процесса (возможно, в слизи присутствует гной). Желтоватый оттенок указывает на аллергическое происхождение воспаления.
- Тревожным признаком являются кровянистые вкрапления в мокроте. В таком случае высока вероятность развития очаговой или крупозной пневмонии. Также кровь в слизи свидетельствует о тяжелом течении патологического процесса, когда поражается целая доля легкого.
- Помимо цвета, внимание уделяется другим визуальным признакам, среди которых запах и консистенция выделений.
- Важнейшую роль занимает непосредственно микроскопия мокроты, в ходе которой выявляется наличие разного рода микроорганизмов в анализе (преимущественно патогенных).
- Посев – позволяет «высеять» патогенный микроорганизм, ставший причиной развития воспаления легких, а также устанавливается его вид. На этом же этапе устанавливается устойчивость высеянного микроорганизма к разного рода антибиотикам.
На слизистой зева находится огромное количество различных микроорганизмов, все они, в том числе патогенные, составляют нормальную микрофлору, которая разнится у каждого человека. Но при ослаблении иммунитета количество некоторых микроорганизмов выходит за рамки, что может послужить развитию заболеваний, в том числе пневмонии.
Если анализы крови и мочи подтверждают развитие пневмонии, врач может настоять на проведении диагностики посредством мазка из зева. При этом взятый биоматериал подвергается микроскопическому исследованию и с его использованием делают посев на питательных средах.
Анализ каловых масс – один из самых редких и в большинстве случаев необязательный метод диагностики, если речь идет о воспалении легких. Исследование кала проводится преимущественно в одном случае – когда есть подозрение на клебсиеллу пневмонию.
Дело в том, что средой обитания бактерии Klebsiella pneumoniae в человеческом организме является слизистая оболочка легких, кожа, а также кишечник. Таким образом, если бактерия обнаруживается в кале, можно предположить, что воспаление легких взяло начало из пищеварительного тракта, то есть устанавливается основная причина развития патологии, что может повлиять на подход к лечению. Во всех остальных случаях анализ кала при пневмонии является необязательным и не дает результатов.
Не каждый лабораторный анализ обладает высоким коэффициентом эффективности в отношении диагностики пневмонии. Однако, стоит отметить, что комплексный подход к диагностике дает действительно высокие результаты. Проведение одновременно нескольких исследований позволяет составить наиболее полную картину течения болезни, выявить причины ее развития, а также вид основного возбудителя, что играет решающую роль в лечении.
Если выделять наиболее информативные методы диагностики, к ним можно отнести развернутый общий и биохимический анализы крови, а также исследование мокроты. Дополнительными в данном случае считаются исследование мочи и мазок из зева.
Каждый метод исследования играет определенную роль в диагностике пневмонии, при условии соблюдения правил подготовки, предшествующих забору биоматериала. Тем не менее, лабораторная диагностика не дает полноценной картины течении болезни. Очень важно совмещать ее с лучевыми методами обследования, например, рентгенографией.
источник
Общий анализ крови (ОАК) и мочи (ОАМ) являются стандартными исследованиями при всех патологиях, в т.ч. при воспалении легких. Они дают базовую информацию о процессах, происходящих в организме, и позволяют подтвердить или исключить подозрения на пневмонию.
Безусловно, по одним лишь общим анализам нельзя поставить диагноз. В подтверждении воспаления легких решающую роль играет рентгеновское обследование, микроскопия мокроты и биохимический анализ. Но в комплексе с этими методами общий анализ крови при пневмонии дополняет общую картину заболевания.
С помощью этого элементарного исследования легко определить, имеется ли в организме воспалительный процесс, и оценить его интенсивность. Также по отклонениям лейкоцитарной формулы можно приблизительно предположить этиологию болезни (бактериальная она или вирусная).
Кровь при пневмонии исследуется не менее двух раз: при поступлении в инфекционное отделение и при выписке из него для оценки результата лечения. Но еще лучше иметь промежуточные показатели на разных этапах терапии для оценки динамики выздоровления.
Основные изменения ОАК при пневмонии – это:
- лейкоцитоз;
- ускорение СОЭ;
- сдвиг лейкоцитарной формулы влево.
Отклонения значений ОАК в первую очередь касаются ее лейкоцитарного ростка. Но для того, чтобы произвести расшифровку, важно знать нормы показателей кровяных телец.
Количество лейкоцитов у здорового взрослого колеблется от 4 до 9 Г/л. При пневмонии же этот показатель зашкаливает, поднимаясь иногда до 40-60, так как организм начинает сопротивляться инфекции. Подобное увеличение числа белых кровяных телец именуется лейкоцитозом.
Кроме того, важным показателем ОАК при воспалении легких служит скорость оседания эритроцитов (СОЭ) или реакция оседания (РОЭ), как ее называли раньше.
В норме СОЭ не превышает 15 мм/час у женщин и 10 мм/ч у мужчин. Исключением являются только беременные, дети и пожилые люди. Во время пневмонии, как и при других воспалительных процессах, СОЭ сильно возрастает, что свидетельствует о воспалении легочной ткани.
Как известно, лейкоциты – это лишь общее название элементов крови, которые сражаются с воспалением. Среди них есть целое разнообразие разновидностей клеток, каждая из которых выполняет свою специфичную функцию.
Так, в зависимости от цвета лейкоцита под микроскопом различают бесцветные нейтрофилы, фиолетовые базофилы и розовые эозинофилы. При пневмонии наблюдается повышение именно нейтрофильных клеток (нейтрофилез).
Нейтрофилы отличаются между собой по возрасту. Молодые (палочкоядерные клетки) в норме составляют до 5% всех лейкоцитов, в то время как зрелые (сегментоядерные) преобладают, составляя около 60%. Такое соотношение характерно для здорового организма. При пневмонии оно резко нарушается.
Для того чтобы иммунная система могла сопротивляться инфекции, требуется увеличение числа молодых клеток, и число палочкоядерных элементов начинает резко возрастать. Данные изменения называют сдвигом лейкоцитарной формулы влево, поскольку юные клетки в таблице расположены левее зрелых.
Повышение РОЭ может наблюдаться не только при воспалительных изменениях, но и быть вариантом нормы. К примеру, у беременных СОЭ достигает иногда значений в 30-40 мм/ч, у людей старше 60 лет – 20-30 мм/ч. У грудных детей, наоборот, показатель СОЭ сильно снижен. И даже незначительное его повышение стоит рассматривать как признак воспаления.
Ускорение РОЭ связано с тем, что в плазме крови при пневмонии увеличивается концентрация защитных белков (фибриногена и глобулинов). Из-за этого эритроциты, которые обычно заряжены отрицательно и не слипаются, начинают слипаться друг с другом и быстро оседать на дно пробирки. Выявить точное количество воспалительных белков можно с помощью биохимического анализа.
Не всегда общее увеличение количества лейкоцитов при воспалении легких вызвано повышением числа нейтрофилов. Если болезнь вызвана вирусным агентом, будет увеличиваться количество лимфоцитов (лимфоцитоз), так как именно они борются с вирусами эффективнее всего. На основании этого отличия в клиническом анализе крови при пневмонии (нейтрофилез или лейкоцитоз) и можно предположить, какой микроб явился возбудителем заболевания: бактерия или вирус.
После выздоровления картина крови улучшается, но изменения в ней сохраняются еще длительное время, что свидетельствует о наличии иммунитета. Общее количество лейкоцитов почти достигает нормы (9 Г/л), РОЭ может оставаться на прежнем повышенном уровне.
Лейкоцитарная формула постепенно уравновешивается: молодые клетки созревают, превращаясь в сегментоядерные, и сдвиг плавно исчезает. Характерным для периода выздоровления считается некоторое увеличения числа эозинофилов, что является признаком благоприятного исхода. И, наоборот, если после пневмонии развились осложнения, эозинофилы могут полностью исчезать.
У детей картина крови имеет тенденцию постоянно меняться. Например, до 3-4 лет количество лимфоцитов сильно преобладает над числом нейтрофилов. Если бы такие отклонения были выявлены у взрослого, можно было бы заподозрить вирусную пневмонию, но для детей этого возраста данная картина является нормой.
После 5 лет, наоборот, начинают преобладать нейтрофилы. И к 14-15 годам ОАК детей, включая показатель РОЭ, приближается к взрослым нормам. Чтобы не ошибиться с расшифровкой анализа ребенка, лучше доверить его педиатру, который точно сопоставит результаты с его возрастом и состоянием.
Судить о наличии воспалительного процесса в организме, в т.ч. в легких, можно и по работе почек, которая отображается в ОАМ. При пневмонии в моче нередко появляется небольшое количество эритроцитов (микрогематурия), а также белок (протеинурия), чего не бывает в норме. После выздоровления эти изменения, как правило, сразу исчезают.
источник
Мокрота при пневмонии, бронхите и астме бронхиального характера предоставляет возможность путем лабораторных анализов выявить причинный фактор начала заболевания, то есть – конкретный патогенный микроорганизм, который собственным влиянием привел к началу и прогрессированию воспалительных процессов дыхательных путей.
Также, исходя из характера мокроты, возможно, сделать выводы касательно стадии патологического процесса и определить наиболее оптимальную тактику лечения, которая в перспективе приведет пациента к выздоровлению. Характер мокроты при пневмонии – весомый показатель в процессе диагностики.
Тактика лечения, основанная на микробиологическом исследовании выводимой из дыхательных путей слизи, показывает большую эффективность в сравнении с эмпирическим способом, когда лечение подбирается согласно имеющейся симптоматике у пациента, а также основывается на таких типах аппаратного исследования, как рентгенография. Также, после проведения микробиологического теста мокроты возможно сократить затраты на необходимые препараты, а также повысить качество и придать терапии индивидуальный характер, нацеленный на излечение конкретного пациента.
Кашель является безусловным рефлексом, который возникает вследствие скопления слизи в дыхательных путях, а также при попадании в пути дыхания разнообразных инородных частиц, которые препятствуют нормальному процессу совершения вдоха-выдоха. Возникновению кашлевого рефлекса предшествуют многочисленные патологические процессы, по этой причине для того, чтобы определить причину кашля, требуется обратить внимание на цвет и характер мокроты. Непосредственно мокрота, которая выводится при кашле, является секретом, который продуцируется определенными железами, располагающимися на участке дыхательных путей, между легкими и трахеей.
При воспалительных процессах легочных тканей, выделяемая слизь носит патологический характер, к примеру, из носовых путей выделяется гнойная серозная жидкость, в которой иногда присутствуют примеси крови. Слизь же, продуцируемая дыхательными путями, которая иногда выводится с кашлем даже при здоровом состоянии организма, является нормальным явлением.
Данное обуславливается тем, что движимые воздушные массы, которые не редко инфицированы и обогащены патогенными микроорганизмами, поступая в организм, сразу попадают на преграду, которая является естественным барьером организма, предохраняющим пути дыхания от инфицирования.
В такой слизи присутствуют определенные иммунные клетки, которые же, сразу после столкновения с патогенными микроорганизмами, вступают с ними в борьбу, при этом происходит выведение скопившихся в мокроте патагентов за счет кашля. Таким образом, кашель не является отдельным заболеванием.
Первоочередно, кашель – это реакция со стороны организма, то есть – симптоматическое проявление. Он возникает вследствие сокращения мускулатуры дыхательных путей и из-за раздражения их рецепторной сети.
Система дыхания имеет такое устройство, что ее очищение от слизи происходит за счет определенных ресничек, расположенных внутри бронхов.
То есть, происходит следующее:
- при движениях ресничек слизистые раздражаются;
- возникает кашель ;
- дыхательные пути освобождаются от избыточных скоплений слизи.
При здоровом состоянии организма, в сутки продуцируется порядка 100 мл слизи. Когда органы дыхания подверглись атаке патогенов и были инфицированы, количество слизи резко повышается в объемах и уже продуцируется порядка 1500 мл в сутки, при этом слизь может иметь различный состав и цвет.
Какая мокрота при пневмонии является нормой – следует разобраться?
В зависимости от окраса мокроты можно предположить с 85% долей вероятности какое-то заболевание. Данное объясняется тем, что при инфицировании различными патогенными микроорганизмами они провоцируют несколько отличающиеся патологические изменения тканей дыхательных путей. В итоге цвет мокроты при пневмонии может быть различным.
Видео в этой статье расскажет пациенту о том, какой характер мокроты при пневмонии является нормальным и что может выступать поводом для тревоги.
В эту же категорию следует относить и мокроту нормального, прозрачного цвета, которая продуцируется при здоровом состоянии дыхательных путей. Но, когда происходят чрезмерные скопления даже прозрачной слизи, это может свидетельствовать о начале какого-то патологического процесса органов дыхательной системы вследствие инфекционного поражения.
При чрезмерных объемах выводимой мокроты можно подозревать наличие у пациента таких заболеваний:
Возникновение отделяемой мокроты сероватого оттенка может также являться следствием того, что человек проживает в регионе с сильным загрязнением воздуха либо о том, что пациент курит.
При наличии отделяемой мокроты желтого цвета наиболее часто предполагается влияние аллергена либо воспалительного процесса.
Наиболее частыми патологиями, при которых может с кашлем выходить слизь такого оттенка являются:
- острое воспаление легких;
- бронхит острой формы ;
- астма;
- воспалительные процессы острого характера других структур дыхательной системы.
Мокрота желтоватого окраса может быть свидетельством того, что организм на данный момент активно борется с вирусным поражением. В данном варианте описываемый цвет слизи указывает на то, что иммунная система организма работает полноценно, но в организме на данный момент имеется инфекция с локализацией в области верхних путей дыхания.
Мокрота высокой густоты с темно-желтым цветом является признаком бактериального инфицирования. Наиболее часто она возникает при синуситах. По этой причине, при присутствии выводимой мокроты с таким окрасом пациенту требуется безотлагательно обратиться к медицинскому специалисту.
Когда в ходе кашля выводится мокрота зеленого оттенка, то данный признак может свидетельствовать о том, что в организме пациента присутствует инфекция хронического характера. Подобный окрас мокроты может указывать на процесс распада нейтрофилов, который стартует при высвобождении ферментов из клеток.
При больших объемах выводимой зеленой мокроты возможно подозревать воспалительные процессы, возникшие не по причине инфицирования дыхательных путей.
Тем не менее, зеленая отделяемая мокрота может являться свидетельством того, что в организме пациента протекают такие патологические процессы:
- пневмония;
- абсцесс легкого;
- фиброз кистозного характера.
При этом, кроме выводимой мокроты зеленого оттенка у пациента может наблюдаться ряд других симптоматически проявлений, таких как:
- потеря аппетита;
- лихорадка;
- слабость общего характера.
При наличии подобных проявлений в совокупности с кашлем и мокротой зеленоватого оттенка требуется безотлагательно проконсультироваться со специалистом и пройти все назначенные им анализы и аппаратные исследования для определения причины плохого самочувствия.
Мокрота, которая коричневого либо черного окраса может быть свидетельством того, что в дыхательных путях присутствует «старая» кровь. Подобный окрас является следствием гибели эритроцитов, что приводит к высвобождению гемосидерина из гемоглобина. Также, в подобные цвета выводимая мокрота может окрашиваться по причине наличия в путях дыхания веществ неорганического происхождения.
При отделении слизи темных оттенков можно предполагать такие патологии, как:
- онкологические заболевания дыхательных органов;
- туберкулез ;
- пневмокониоз;
- пневмония хронического характера;
- бронхит хронического характера.
Слизь темного цвета ржавого оттенка может отделяться при пневмонии крупозного характера. При этом мокрота имеет вязкую консистенцию. Когда пациент при мокроте такого характера является табакокурильщиком, то от табачной зависимости придется избавиться.
Внимание! Кровь в мокроте при пневмонии может свидетельствовать о развитии серьезной патологии, например, туберкулеза.
Также, требуется помнить о том, что окрашивание мокроты в коричневатые цвета может быть следствием потребления таких продуктов питания и напитков, как:
Когда выводимая мокрота окрашена в темные оттенки на протяжении длительного временного промежутка, то появляются все основания для обращения к специалисту в ближайшее время.
Мокрота красноватого либо розоватого оттенка свидетельствует о том, что в ней содержится кровяная примесь. Выводимая слизь с вкраплениями крови может иметь структуру с пятнами либо полосами, она не обязательно будет окрашена равномерно. Присутствием отделяемей розовой слизи повествует о том, что в дыхательных путях имеется кровотечение малой локализации.
Наиболее опасной патологией при которой выделяется мокрота с кровью при пневмонии выступает рак. Но, онкологическое заболевание органов дыхания является не единственной причиной отделения мокроты, окрашенной в красные тона.
Мокрота с кровью может быть признаком также такого ряда заболеваний:
- пневмококковая пневмония;
- туберкулез;
- абсцесс легкого;
- эмболия легочная;
- отек легких, который развился на фоне сердечной недостаточности хронического характера.
Слизь с примесью крови всегда является признаком серьезного патологического процесса, который несет угрозу жизни пациента. По этой причине, обращение к специалисту и последующее лечение должно быть после первого случая, когда такая мокрота была замечена.
Важно! Вне зависимости от окраса мокроты, при обращении к специалисту с кашлем, он должен направить на анализы, среди которых должен присутствовать в обязательном порядке анализ мокроты.
Результаты исследования мокроты получаются по истечении нескольких часов после сдачи материала.
Общий анализ мокроты при пневмонии требует соблюдения важных условий:
- Забор мокроты происходит строго до начала антибактериальной терапии.
- Сдача слизи должна происходить лишь натощак, так как пища может окрашивать мокроту.
- Перед тем, как отправиться на анализ, пациент накануне вечером должен принять муколитик.
- Утром, перед забором материала, требуется тщательно почистить зубы.
- Забор слизи для исследования производится только после предварительного откашливания, которое следует за максимально глубоким вдохом.
- Для сбора мокроты требуется в аптеке приобрести два специальных стерильных контейнера.
- Материал для исследования должен быть доставлен в лабораторию как можно скорее, так как при смене цвета мокроты в процессе транспортировки она больше не подходит и ее требуется утилизировать.
Пневмония является серьезным заболеванием, при котором анализ мокроты – обязательное мероприятие, так как только он может дополнить картину и позволяет специалисту подобрать именно ту схему лечения, которая даст наибольший положительный результат.
При влажном кашле, вне зависимости от того, чем он спровоцирован, пациенту требуется соблюдать постельный режим и обильное питье. При медикаментозном лечении пневмонии, для избавления от кашля требуется строго следовать назначениям, сделанным специалистом.
При этом врач рекомендует следующие фармакологические средства, рассмотренные в таблице:
Как простимулировать отхождение мокроты после пневмонииЛекарственное средствоКак действует Отхаркивающие препаратыСпособствующие легкому и быстрому отделению мокроты и понижению ее вязкости.Мукорегулирующие препаратыВосстанавливают вязкость слизи и способствуют нормальному ее выведению.Муколитические препаратыПомогают стабилизировать выделения секрета и помогают выделяемой слизи лучше отходить.
Важно! Полезно проводить ингаляции, при которых может использоваться небулайзер (на фото). Цена устройства невысока, потому каждый сможет приобрести прибор для домашнего пользования. Инструкция по применению подробно разъясняет процесс использования.
Мокрота, которая выводится из дыхательных путей при пневмонии, многократно облегчает процесс диагностирования источника воспаления, а также позволяет врачу назначить адекватное лечение. Если при воспалении легких секрет не выделяется, об этом следует сообщить врачу. Почему при пневмонии не отходит мокрота? Причины могут быть серьезными.
источник
Пневмония (воспаление легких) — воспалительное заболевание легких, протекающее с преимущественным поражением альвеол, межуточной ткани и сосудистой системы легких. Различают пневмонии бактериальные, вирусные, микоплазменные, обусловленные физическими и химическими факторами.
Выделяют первичные острые пневмонии и вторичные, возникающие на фоне хронических неспецифических заболеваний легких, в результате операций, травм, при недостаточности кровообращения, хроническом алкоголизме, при острых нарушениях мозгового кровообращения. Некоторые авторы выделяют крупозную пневмонию и бронхопневмонии.
Клинические течения пневмоний разнообразны: от малосимптомных форм до тяжелых вариантов с разнообразными осложнениями. Ежегодно тяжелые затяжные формы заболевания учащаются. Причинами роста затяжных форм пневмоний могут быть нерациональная терапия, воздействие вредных бытовых и производственных факторов, вредных привычек, хронические очаговые инфекции и проч.
Понижение сопротивляемости организма (например, в результате простуды) и деятельность микробов пневмококков создаю условия для развития болезни. При крупозном воспалении легких бывает поражена значительная часть легкого. Начинается оно, как правило, с резкого повышения температуры до 40 o и озноба. Появляется частый сухой кашель и боли в боку, усиливающиеся при вдохе, при кашле и чихании. Дыхание становится учащенным (одышка). Общее состояние бывает тяжелое. На 2-3-й день болезни при кашле начинает выделяться мокрота характерного буро-ржавого цвета, очень вязкая. Мочи мало, она насыщенно-темного цвета, часто содержит белок. В тяжелых случаях в легких может наступить застой крови, что ведет к их отеку. Аппетит пропадает. При благоприятном исходе на 7-9-й день болезни наступает внезапное улучшение состояния больного (так называемый кризис). До открытия современных методов лечения воспаления легких болезнь, как правило, протекала тяжело (особенно у пожилых людей), часто наступали осложнения, смертность составляла 10-12% всех случаев заболевания.
При очаговом воспалении легких (бронхопневмонии) поражаются лишь отдельные мелкие участки легких. Чаще всего воспаление наступает как осложнение после других болезней, преимущественно инфекционных, и также тесно связано с ослаблением организма предшествующим заболеванием или неблагоприятными условиями жизни и т.п. Наиболее часто болеют дети раннего возраста и старики, для последних это заболевание особенно опасно. В отличие от крупозного воспаления оно начинается постепенно и все проявления болезни выражены не так ярко. Кашель постоянный или с приступами, с выделением слизистой мокроты обычно зеленого цвета. Температура может быть невысокой. Болезнь иногда принимает затяжной характер с периодическими обострениями. Выздоровление происходит постепенно. В некоторых случаях может перейти в хроническую форму.
Лечение всех видов воспаления легких должно обязательно проводиться по назначению и под наблюдением врача. Домашние средства должны быть направлены на соблюдение правильного ухода за больным и облегчение его состояния при сильном кашле, головной боли, высокой температуре.
Но если все же приходится почему-либо самим лечить больного в отсутствии доктора, то принять такие меры: очистить больному желудок каким-либо слабительным; затем, по возможности, поместить его в теплую, но не жаркую комнату; в пищу ему давать бульон, молоко, но не уговаривать его, чтобы он ел больше, так как еда свыше желания ему очень вредна. Для понижения температуры давать пить воду с лимоном или клюквенным соком. Очень слабым и старым можно давать для поднятия сил немного вина. Грудь, бока и спину обернуть согревающим мокрым компрессом, меняя компресс дважды в сутки. Перед кризисом хорошо дать больному что-нибудь потогонное — настой липового цвета, мяты или шалфея. В самом начале очагового воспаления полезно давать пить горячее, или теплое молоко, впуская на стакан каплю очищенного скипидара. Народная медицина располагает богатым выбором средств, которые наряду с назначаемыми врачом медикаментами могут быть использованы по его рекомендации для лечения больного воспалением легких в домашних условиях.
Соблюдение адекватного режима, рациональное питание, применение этиотропных, патогенетических и симптоматических средств, физио- и фитотерапии. В стадии разрешения и особенно при затяжном течении пневмонии увеличивается роль фитотерапии.
При пневмококковой пневмонии, особенно при тяжелых и осложненных формах, кроме антибиотиков нередко назначают кардиотонические, детоксицирующие, иммуномодулирующие средства, в том числе растительного происхождения. Наиболее часто: корни алтея, девясила, солодки, синюхи; трава багульника, душицы, зверобоя, пустырника, чабреца; листья березы, мать-и-мачехи, подорожника, эвкалипта, шалфея; почки березы, сосны; плоды аниса, тмина.
алтей, корень 10,0
солодка, корень 10,0
мать-и-мачеха, листья 15,0
душица, трава 15,0
подорожник, листья 15,0
хвощ, трава 15,0
багульник, трава 10,0
1 чайную ложку смеси растений залить 0,2 л кипящей воды, настаивать 30 минут, затем процедить и принимать в теплом виде до еды по полстакана 2 раза в день, и так в течение 2—4 недель.
Вместо указанного сбора можно принимать элекасол (брикетированная смесь трав).
При пневмонии с сухим, без мокроты, кашлем в сбор включаем лекарственные растения, содержащие сапонины (например, первоцвет весенний, солодка голая, фиалка трехцветная), а также эфирные масла (например, плоды аниса, фенхеля, тмина, кориандра, укропа), которые помогают отхождению густого секрета бронхов, снижая явления бронхоспазма, оказывают антисептическое и дезинфицирующее действие.
Сильный кашель нередко действует разрушающе на паренхиму легочной ткани. Для уменьшения кашля в сбор добавляем цветки липы, ромашки, корни алтея, сосновые почки, плоды можжевельника.
Учитывая, что при острой пневмонии ярко выражены воспалительные явления, сбор трав можно дополнить растениями, содержащими азулен, сесквитерпеновые сапонины и лактоны (например, цветки ромашки, корень девясила, трава тысячелистника).
Оправдано назначение трав, содержащих силантраны (соединения кремния): хвоща полевого, горца птичьего, медуницы лекарственной в сочетании с поливитаминными растениями (шиповник, крапива, облепиха, смородина, первоцвет).
Для нормализации объема микроэлементов в организме рекомендуем лекарственные растения, содержащие цинк, медь: листья и ягоды брусники, цветки бузины черной; листья, цветки и ягоды земляники, листья крапивы, семя льна, листья мать-и-мачехи, листья и ягоды смородины, сушеницы, череды.
При затяжном течении пневмонии, сопутствующих хронических заболеваниях обмена веществ (например, сахарный диабет, тиреотоксикоз) назначаем лекарственные растения с иммуномодулирующим действием: цветки календулы, плоды шиповника, аронии, травы череды, астрагала, цветки бузины черной.
Один стакан промытого овса с шелухой залить 1 л молока и варить в течение часа на медленном огне. Процедив, пить горячим, можно с маслом и медом. Особенно полезно принимать его на ночь, но в термосе отвар хранить нельзя, так как он быстро скисает.
Овес применяется при тяжелых пневмониях, особенно для ослабленных больных.
источник
Пневмония – острое поражение легких инфекционно-воспалительного характера, в которое вовлекаются все структурные элементы легочной ткани, преимущественно — альвеолы и интерстициальная ткань легких. Клиника пневмонии характеризуется лихорадкой, слабостью, потливостью, болью в грудной клетке, одышкой, кашлем с мокротой (слизистой, гнойной, «ржавой»). Пневмония диагностируется на основании аускультативной картины, данных рентгенографии легких. В остром периоде лечение включает антибиотикотерапию, дезинтоксикационную терапию, иммуностимуляцию; прием муколитиков, отхаркивающих, антигистаминных средств; после прекращения лихорадки – физиотерапию, ЛФК.
Пневмония — воспаление нижних дыхательных путей различной этиологии, протекающее с внутриальвеолярной экссудацией и сопровождающееся характерными клинико-рентгенологическими признаками. Острая пневмония встречается у 10-14 человек из 1000, в возрастной группе старше 50 лет – у 17 человек из 1000. Актуальность проблемы заболеваемости острой пневмонией сохраняется, несмотря на внедрение новых антимикробных препаратов, также как сохраняется высокий процент осложнений и летальность (до 9%) от пневмоний.
Среди причин смертности населения пневмония стоит на 4-ом месте после заболеваний сердца и сосудов, злокачественных новообразований, травматизма и отравлений. Пневмония может развиваться у ослабленных больных, присоединяясь к течению сердечной недостаточности, онкологических заболеваний, нарушениям мозгового кровообращения, и осложняет исход последних. У пациентов со СПИДом пневмония является основной непосредственной причиной гибели.
Среди этиофакторов, вызывающих пневмонию, на первом месте стоит бактериальная инфекция. Чаще всего возбудителями пневмонии являются:
- грамположительные микроорганизмы: пневмококки (от 40 до 60%), стафилококки (от 2 до 5%), стрептококки (2,5%);
- грамотрицательные микроорганизмы: палочка Фридлендера (от 3 до 8%), гемофильная палочка (7%), энтеробактерии (6%), протей, кишечная палочка, легионелла и др. (от 1,5 до 4,5%);
- микоплазмы (6%);
- вирусные инфекции (вирусы герпеса, гриппа и парагриппа, аденовирусы и т. д.);
- грибковые инфекции.
Также пневмония может развиваться вследствие воздействия неинфекционных факторов: травм грудной клетки, ионизирующего излучения, токсических веществ, аллергических агентов.
К группе риска по развитию пневмонии относятся пациенты с застойной сердечной недостаточностью, хроническими бронхитами, хронической носоглоточной инфекцией, врожденными пороками развития легких, с тяжелыми иммунодефицитными состояниями, ослабленные и истощенные больные, пациенты, длительно находящиеся на постельном режиме, а также лица пожилого и старческого возраста.
Особо подвержены развитию пневмонии курящие и злоупотребляющие алкоголем люди. Никотин и пары алкоголя повреждают слизистую оболочку бронхов и угнетают защитные факторы бронхопульмональной системы, создавая благоприятную среду для внедрения и размножения инфекции.
Инфекционные возбудители пневмонии проникают в легкие бронхогенным, гематогенным или лимфогенным путями. При имеющемся снижении защитного бронхопульмонального барьера в альвеолах развивается инфекционное воспаление, которое через проницаемые межальвеолярные перегородки распространяется на другие отделы легочной ткани. В альвеолах происходит образование экссудата, препятствующего газообмену кислорода между легочной тканью и кровеносными сосудами. Развиваются кислородная и дыхательная недостаточность, а при осложненном течении пневмонии — сердечная недостаточность.
В развитии пневмонии выделяется 4 стадии:
- стадия прилива (от 12 часов до 3 суток) – характеризуется резким кровенаполнением сосудов легких и фибринозной экссудацией в альвеолах;
- стадия красного опеченения (от 1 до 3 суток) – происходит уплотнение ткани легкого, по структуре напоминающей печень. В альвеолярном экссудате обнаруживаются эритроциты в большом количестве;
- стадия серого опеченения – (от 2 до 6 суток) — характеризуется распадом эритроцитов и массивным выходом лейкоцитов в альвеолы;
- стадия разрешения – восстанавливается нормальная структура ткани легкого.
- первичные, развивающиеся как самостоятельная патология
- вторичные, развивающиеся как осложнение сопутствующих заболеваний (например, застойная пневмония)
- аспирационные, развивающиеся при попадании инородных тел в бронхи (пищевых частиц, рвотных масс и др.)
- посттравматические
- послеоперационные
- инфаркт-пневмонии, развивающиеся вследствие тромбоэмболии мелких сосудистых ветвей легочной артерии.
- односторонние (с поражением правого или левого легкого)
- двусторонние
- тотальные, долевые, сегментарные, субдольковые, прикорневые (центральные).
- с наличием функциональных нарушений (с указанием их характеристик и выраженности)
- с отсутствием функциональных нарушений.
- паренхиматозные (крупозные или долевые)
- очаговые (бронхопневмонии, дольковые пневмонии)
- интерстициальные (чаще при микоплазменном поражении).
- легкой степени – характеризуется слабо выраженной интоксикацией (ясное сознание, температура тела до 38°С, АД в норме, тахикардия не более 90 уд. в мин.), одышка в покое отсутствует, рентгенологически определяется небольшой очаг воспаления.
- средней степени – признаки умеренно выраженной интоксикации (ясное сознание, потливость, выраженная слабость, температура тела до 39°С, АД умеренно снижено, тахикардия около 100 уд. в мин.), частота дыхания – до 30 в мин. в покое, рентгенологически определяется выраженная инфильтрация.
- тяжелой степени – характеризуется выраженной интоксикацией (лихорадка 39-40°С, помутнение создания, адинамия, бред, тахикардия свыше 100 уд. в мин., коллапс), одышка до 40 в мин. в покое, цианоз, рентгенологически определяется обширная инфильтрация, развитие осложнений пневмонии.
Характерно острое начало с лихорадки свыше 39°С, озноба, болей в грудной клетке, одышки, слабости. Беспокоит кашель: сначала сухой, непродуктивный, далее, на 3-4 день – с «ржавой» мокротой. Температура тела постоянно высокая. При крупозной пневмонии лихорадка, кашель и отхождение мокроты держатся до 10 дней.
При тяжелой степени течения крупозной пневмонии определяется гиперемия кожных покровов и цианоз носогубного треугольника. На губах, щеках, подбородке, крыльях носа видны герпетические высыпания. Состояние пациента тяжелое. Дыхание поверхностное, учащенное, с раздуванием крыльев носа. Аускультативно выслушиваются крепитация и влажные мелкопузырчатые хрипы. Пульс, частый, нередко аритмичный, АД снижено, сердечные тона глухие.
Характеризуется постепенным, малозаметным началом, чаще после перенесенных ОРВИ или острого трахеобронхита. Температура тела фебрильная (38-38,5°С) с суточными колебаниями, кашель сопровождается отхождением слизисто-гнойной мокроты, отмечаются потливость, слабость, при дыхании – боли в грудной клетке на вдохе и при кашле, акроцианоз. При очаговой сливной пневмонии состояние пациента ухудшается: появляются выраженная одышка, цианоз. При аускультации выслушивается жесткое дыхание, выдох удлинен, сухие мелко- и среднепузырчатые хрипы, крепитация над очагом воспаления.
Особенности течения пневмонии обусловлены степенью тяжести, свойствами возбудителя и наличием осложнений. Осложненным считается течение пневмонии, сопровождающееся развитием в бронхолегочной системе и других органах воспалительных и реактивных процессов, вызванных непосредственно воспалением легких. От наличия осложнений во многом зависит течение и исход пневмонии. Осложнения пневмонии могут быть легочными и внелегочными.
Легочными осложнениями при пневмонии могут быть:
Среди внелегочных осложнений пневмонии часто развиваются:
При диагностике пневмонии решаются сразу несколько задач: дифференциальная диагностика воспаления с другими легочными процессами, выяснение этиологии и степени тяжести (осложнений) пневмонии. Пневмонию у пациента следует заподозрить на основании симптоматических признаков: быстрого развития лихорадки и интоксикации, кашля.
- Физикальное исследование. Определяется уплотнение легочной ткани (на основании перкуторного притупления легочного звука и усиления бронхофонии), характерной аускультативной картины — очаговых, влажных, мелкопузырчатых, звучных хрипов или крепитации.
- Лабораторная диагностика. Изменения в общем анализе крови при пневмонии характеризуются лейкоцитозом от 15 до 30 • 109/л, палочкоядерным сдвигом лейкоцитарной формулы от 6 до 30%, повышением СОЭ до 30-50 мм/ч. В общем анализе мочи может определяться протеинурия, реже микрогематурия. Баканализ мокроты при пневмонии позволяет выявить возбудителя и определить его чувствительность к антибиотикам.
- Рентгенография легких.Рентгенограммы при пневмонии обычно делают в начале заболевания и спустя 3-4 недели для контроля разрешения воспаления и исключения другой патологии (чаще бронхогенного рака легких). При любых видах пневмоний чаще процесс захватывает нижние доли легкого. На рентгенограммах при пневмонии могут выявляться следующие изменения: паренхиматозные (очаговые или диффузные затемнения различной локализации и протяженности); интерстициальные (легочный рисунок усилен за счет периваскулярной и перибронхиальной инфильтрации).
- УЗИ. По данным эхокардиографии и УЗИ плевральной полости иногда определяется плевральный выпот.
Пациентов с пневмонией, как правило, госпитализируют в общетерапевтическое отделение или отделение пульмонологии. На период лихорадки и интоксикации назначается постельный режим, обильное теплое питье, высококалорийное, богатое витаминами питание. При выряженных явлениях дыхательной недостаточности больным пневмонией назначают ингаляции кислорода. Основные направления терапии:
- Антибиотикотерапия. Основным в лечении пневмонии является антибактериальная терапия. Назначать антибиотики следует как можно ранее, не дожидаясь определения возбудителя. Подбор антибиотика осуществляет врач, никакое самолечение недопустимо! При внегоспитальной пневмонии чаще назначают пенициллины (амоксициллин с клавулановой к-той, ампициллин и т. д.), макролиды, цефалоспорины. Выбор способа введения антибиотика определяется тяжестью течения пневмонии. Для лечения внутрибольничных пневмоний используют пенициллины, цефалоспорины, фторхинолоны (ципрофлоксацин, офлоксацин и т. д.), карбапенемы, аминогликозиды. При неизвестном возбудителе назначают комбинированную антибиотикотерапию из 2-3 препаратов. Курс лечения может продолжаться от 7-10 до 14 дней, возможна смена антибиотика.
- Симптоматическая терапия. При пневмониях показано проведение дезинтоксикационной терапии, иммуностимуляции, назначения жаропонижающих, отхаркивающих и муколитических, антигистаминных средств.
- Физиолечение. После прекращения лихорадки и интоксикации режим расширяют и назначают проведение физиотерапии (электрофорез с кальцием хлоридом, калием йодидом, гиалуронидазой, УВЧ, массаж, ингаляции) и ЛФК для стимуляции разрешения воспалительного очага.
Лечение пневмонии проводится до полного выздоровления пациента, которое определяется нормализацией состояния и самочувствия, физикальных, рентгенологических и лабораторных показателей. При частых повторных пневмониях одной и той же локализации решается вопрос о хирургическом вмешательстве.
При пневмонии прогноз определяется рядом факторов: вирулентностью возбудителя, возрастом пациента, фоновыми заболеваниями, иммунной реактивностью, адекватностью лечения. Неблагоприятны в отношении прогноза осложненные варианты течения пневмоний, иимунодефицитные состояния, устойчивость возбудителей к антибиотикотерапии. Особенно опасны пневмонии у детей до 1 года, вызванные стафилококком, синегнойной палочкой, клебсиеллой: летальность при них составляет от 10 до 30%.
При своевременных и адекватных лечебных мероприятиях пневмония заканчивается выздоровлением. По вариантам изменений в легочной ткани могут наблюдаться следующие исходы пневмонии:
- полное восстановление структуры легочной ткани — 70 %;
- формирование участка локального пневмосклероза — 20 %;
- формирование участка локальной карнификации – 7%;
- уменьшение сегмента или доли в размерах – 2%;
- сморщивание сегмента или доли – 1%.
Меры предупреждения развития пневмонии заключаются в закаливании организма, поддержании иммунитета, исключении фактора переохлаждения, санации хронических инфекционных очагов носоглотки, борьбе с запыленностью, прекращении курения и злоупотребления алкоголем. У ослабленных лежачих пациентов с целью профилактики пневмонии целесообразно проведение дыхательной и лечебной гимнастики, массажа, назначение антиагрегантов (пентоксифиллина, гепарина).
источник
Пневмония — это большая группа разнообразных острых инфекционных заболеваний легких с развитием патологических очаговых и инфильтративных воспалительных изменений и наличием экссудата в альвеолах. Эти изменения должны быть подтверждены рентгенологическим исследованием и являться преобладающими среди всех других проявлений заболевания.
Пневмонию может вызывать любой из известных микробов. Однако в дествительности практически все заболевания пневмонией возникают по вине лишь незначительного количества патогенов. Наиболее встречаемый микроб у заболевших лиц всех возрастов — Streptococcus pneumoniae (пневмококк). Больные младше 35 лет чаще других микробов встречают Mycoplasma pneumoniae. Haemophilus influenzae является причиной заболевания табакокурильщиков, больных с хронической обструктивной болезнью легких. Legionella pneumophila редко встречается в качестве возбудителя, тем не менее ею вызванная пневмония делит два первых места вместе с пневмококковой пневмонией по количеству летальных исходов. Кишечные палочки, Staphylococcus aureus, Moraxella catarrhalis не являются актуальными возбудителями и поражают пожилых больных с сахарным диабетом, сердечной, почечной и печеночной недостаточностью, наркоманов. Следует заметить, что в некоторых случаях идентифицировать возбудителя вообще невозможно.
Традиционно у нас в стране пневмонию, которую вызывали пневмококки, именуют крупозной. Принятое повсеместно деление пневмоний на внебольничные и госпитальные ни коим образом не связано с тяжестью самого заболевания.
Единственное, что имеет значение для разделения видов пневмонии — это факторы окружающей среды, при которых возникло заболевание. Зная их, можно с большой степенью определенности указать к какой группе микроорганизмов относится ее возбудитель. Как правило, основную опасность для жизни больного представляет не сама пневмония, а ее осложнения. Самые грозные из них: это абсцесс легкого и эмпиема плевры, респираторный дистресс-синдром, острая дыхательная недостаточность, сепсис, инфекционно-токсический шок.
- начало, как правило, острое, внезапное;
- лихорадка более 38 °С;
- ощущение заложенности в груди;
- одышка при незначительном физическом усилии;
- боль в грудной клетке, возникающая с пораженной стороны на высоте вдоха;
- кашель с отделением вязкой мокротой в самом начале заболевания, которая через 2-3 дня может приобрести «ржавый» цвет;
- учащенный пульс;
- различные виды нарушения сознания.
- Общий анализ крови: повышение количества нейтрофильных лейкоцитов, сдвиг лейкоцитарной формулы влево, токсическая зернистость нейтрофилов, отсутствие эозинофилов, увеличенная скорость оседания эртроцитов.
- Общий анализ мочи: появление белка, уробилина и цилиндров.
- Рентгенография легких: чаще односторонняя инфильтрация легочной ткани очагового, сегментарного, сливного характера.
- Исследование мокроты: бактериоскопия окрашенного по Граму мазка делает возможным в первые часы пребывания больного в лечебном учреждении отличить грамположительную микрофлору от грамотрицательной и определить морфологию некоторых респираторных патогенов.
- Иммунологические методы: идентификация и определение степени активности хламидийной, микоплазменной и легионеллезной инфекций; антигены и специфические антитела в биологических средах организма.
Показания к лечению в стационарных условиях:
- Возраст старше 70 лет.
- Наличие сопутствующей хронической патологии: хроническая обструктивная болезнь легких, застойная сердечная недостаточность, хронические гепатиты и нефриты, сахарный диабет, наркотическая и алкогольная зависимость, токсикомания, иммунодефицитные состояния.
- Низкая эффективность амбулаторного лечения на протяжении 3-х дней.
- Различные формы нарушения сознания.
- Дыхательные движения с частотой больше 30 в одну минуту.
- Резкое падение артериального давления, нарушение сердечного ритма.
- Поражение нескольких долей легких.
- Появление экссудата в полости плевры.
- Снижение уровня лейкоцитов до 20000 в 1 мкл.
- Снижение уровня гемоглобина до 7 ммоль/л.
- Социальные показания.
Первое, что нужно сделать, — это скорейшим образом назначить больному этиотропную терапию. Она проводится согласно общепринятым стандартам антибактериальной терапии пневмоний. Если выбранная терапия эффективна, то ее продолжают обычно на протяжении 7-10 дней. Но если на протяжении 3-х дней лечение не оказывает должного эффекта, фиксируется отсутствие положительной динамики, появляются различные осложнения, то переходят на альтернативную схему лечения.
Рекомендуемые схемы проведения антибактериальной терапии:
- Нетяжелые пневмонии у пациентов в возрасте до 60 лет без сопутствующих заболеваний. Препараты выбора: антибиотики для перорального применения (аминопенициллины, макролиды); альтернативные препараты: доксициклин, респираторные фторхинолоны.
- Пневмонии у пациентов старше 60 лет с сопутствующими заболеваниями. Препараты выбора: защищенные аминопенициллины для перорального применения +/- макролиды, цефалоспорины I поколения для перорального применения; альтернативные препараты: респираторные фторхинолоны.
- Клинически тяжелые пневмонии независимо от возраста больных. Препараты выбора: цефалоспорины III поколения для парентерального применения + макролиды для парентерального применения; альтернативные препараты: фторхинолоны для парентерального применения.
Когда состояние больного стабилизируется и происходит регресс клинической симптоматики, на первое место выходят физиолечение, массаж, лечебная физкультура, применение бронхолитических препаратов. Всегда следует помнить, что если летальность больных с нетяжелой внебольничной пневмонией составляет порядка 5%, то аналогичные показатели среди лиц пожилого и старческого возраста с тяжелым течением внебольничной пневмонии составляют порядка 30%.
Имеются противопоказания. Необходима консультация специалиста.
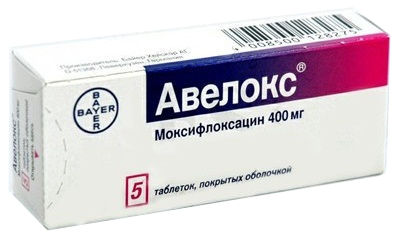
- Моксифлоксацин (Авелокс) — фторхинолоновый антибиотик. Режим дозирования: раствор для внутривенных инфузий 400 мг в 250 мл флаконе. 400 мг в/в 1 р/д при любых инфекциях. Длительность терапии при внебольничной пневмонии — 10 дней.
- Цефуроксим (Аксетин) — антибиотик-цефалоспорин II поколения. Режим дозирования: взрослым в дозе 750 мг 3 р/д (кратность) в/м, в/в.
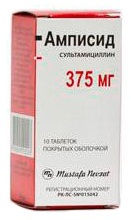
- Амписид (пенициллин полусинтетический + β-лактамаз ингибитор). Режим дозирования: взрослым в дозе 750 мг 3 р/д (кратность) в/м, в/в.
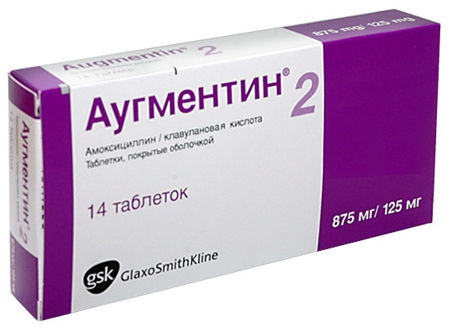
- Аугментин (тригидрат амоксициллина + клавуланат калия). Режим дозирования: таблетки 250 мг/125 мг; 500 мг/125 мг; 875 мг/125 мг.
- Легкие и среднетяжелые пневмонии: внутрь таблетки по 500/125 мг 2 или 3 р/д или 875/125 мг 2 р/д.
- Тяжелые пневмонии: внутрь таблетки 1-2 дозы 500/125 мг 3 р/д или по 875/125 мг 3 р/д.
- Левофлоксацин (Глево) — фторхинолоновый антибиотик широкого спектра действия. Режим дозирования: принимают внутрь по 250 и 500 мг 1 или 2 р/д. Средняя доза 250 или 500 мг в сутки.
- Цефтриаксон (антибиотик-цефалоспорин III поколения). Режим дозирования: применяется в дозе 2,0 г 1 р/д (кратность) внутривенно.
- Левофлоксацин (Элефлокс) — фторхинолоновый антибиотик. Режим дозирования: применяется в дозе 500 мг 1-2 р/д (кратность) внутривенно.
- Метронидазол (Метрогил) — противопротозойный препарат. Режим дозирования: применяется в дозе 1,0 г 3 р/д (кратность) внутривенно.
- Флуконазол (Проканазол) — противогрибковый антибиотик. Режим дозирования: применяется в дозе 400 мг 1 р/д (кратность) внутривенно.
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 110 | 300 | 100 | 933.1 | 933.1 | 943 | 957 | 55 | 150 | 50 | 907 | 907 | 931 | 944 |
При пневмонии может наблюдаться повышение уровня хлора (гиперхлоремия).
источник
Пневмония (воспаление легких) — воспалительное заболевание легких, протекающее с преимущественным поражением альвеол, межуточной ткани и сосудистой системы легких. Различают пневмонии бактериальные, вирусные, микоплазменные, обусловленные физическими и химическими факторами.
Выделяют первичные острые пневмонии и вторичные, возникающие на фоне хронических неспецифических заболеваний легких, в результате операций, травм, при недостаточности кровообращения, хроническом алкоголизме, при острых нарушениях мозгового кровообращения. Некоторые авторы выделяют крупозную пневмонию и бронхопневмонии.
Клинические течения пневмоний разнообразны: от малосимптомных форм до тяжелых вариантов с разнообразными осложнениями. Ежегодно тяжелые затяжные формы заболевания учащаются. Причинами роста затяжных форм пневмоний могут быть нерациональная терапия, воздействие вредных бытовых и производственных факторов, вредных привычек, хронические очаговые инфекции и проч.
Понижение сопротивляемости организма (например, в результате простуды) и деятельность микробов пневмококков создаю условия для развития болезни. При крупозном воспалении легких бывает поражена значительная часть легкого. Начинается оно, как правило, с резкого повышения температуры до 40 o и озноба. Появляется частый сухой кашель и боли в боку, усиливающиеся при вдохе, при кашле и чихании. Дыхание становится учащенным (одышка). Общее состояние бывает тяжелое. На 2-3-й день болезни при кашле начинает выделяться мокрота характерного буро-ржавого цвета, очень вязкая. Мочи мало, она насыщенно-темного цвета, часто содержит белок. В тяжелых случаях в легких может наступить застой крови, что ведет к их отеку. Аппетит пропадает. При благоприятном исходе на 7-9-й день болезни наступает внезапное улучшение состояния больного (так называемый кризис). До открытия современных методов лечения воспаления легких болезнь, как правило, протекала тяжело (особенно у пожилых людей), часто наступали осложнения, смертность составляла 10-12% всех случаев заболевания.
При очаговом воспалении легких (бронхопневмонии) поражаются лишь отдельные мелкие участки легких. Чаще всего воспаление наступает как осложнение после других болезней, преимущественно инфекционных, и также тесно связано с ослаблением организма предшествующим заболеванием или неблагоприятными условиями жизни и т.п. Наиболее часто болеют дети раннего возраста и старики, для последних это заболевание особенно опасно. В отличие от крупозного воспаления оно начинается постепенно и все проявления болезни выражены не так ярко. Кашель постоянный или с приступами, с выделением слизистой мокроты обычно зеленого цвета. Температура может быть невысокой. Болезнь иногда принимает затяжной характер с периодическими обострениями. Выздоровление происходит постепенно. В некоторых случаях может перейти в хроническую форму.
Лечение всех видов воспаления легких должно обязательно проводиться по назначению и под наблюдением врача. Домашние средства должны быть направлены на соблюдение правильного ухода за больным и облегчение его состояния при сильном кашле, головной боли, высокой температуре.
Но если все же приходится почему-либо самим лечить больного в отсутствии доктора, то принять такие меры: очистить больному желудок каким-либо слабительным; затем, по возможности, поместить его в теплую, но не жаркую комнату; в пищу ему давать бульон, молоко, но не уговаривать его, чтобы он ел больше, так как еда свыше желания ему очень вредна. Для понижения температуры давать пить воду с лимоном или клюквенным соком. Очень слабым и старым можно давать для поднятия сил немного вина. Грудь, бока и спину обернуть согревающим мокрым компрессом, меняя компресс дважды в сутки. Перед кризисом хорошо дать больному что-нибудь потогонное — настой липового цвета, мяты или шалфея. В самом начале очагового воспаления полезно давать пить горячее, или теплое молоко, впуская на стакан каплю очищенного скипидара. Народная медицина располагает богатым выбором средств, которые наряду с назначаемыми врачом медикаментами могут быть использованы по его рекомендации для лечения больного воспалением легких в домашних условиях.
Соблюдение адекватного режима, рациональное питание, применение этиотропных, патогенетических и симптоматических средств, физио- и фитотерапии. В стадии разрешения и особенно при затяжном течении пневмонии увеличивается роль фитотерапии.
При пневмококковой пневмонии, особенно при тяжелых и осложненных формах, кроме антибиотиков нередко назначают кардиотонические, детоксицирующие, иммуномодулирующие средства, в том числе растительного происхождения. Наиболее часто: корни алтея, девясила, солодки, синюхи; трава багульника, душицы, зверобоя, пустырника, чабреца; листья березы, мать-и-мачехи, подорожника, эвкалипта, шалфея; почки березы, сосны; плоды аниса, тмина.
алтей, корень 10,0
солодка, корень 10,0
мать-и-мачеха, листья 15,0
душица, трава 15,0
подорожник, листья 15,0
хвощ, трава 15,0
багульник, трава 10,0
1 чайную ложку смеси растений залить 0,2 л кипящей воды, настаивать 30 минут, затем процедить и принимать в теплом виде до еды по полстакана 2 раза в день, и так в течение 2—4 недель.
Вместо указанного сбора можно принимать элекасол (брикетированная смесь трав).
При пневмонии с сухим, без мокроты, кашлем в сбор включаем лекарственные растения, содержащие сапонины (например, первоцвет весенний, солодка голая, фиалка трехцветная), а также эфирные масла (например, плоды аниса, фенхеля, тмина, кориандра, укропа), которые помогают отхождению густого секрета бронхов, снижая явления бронхоспазма, оказывают антисептическое и дезинфицирующее действие.
Сильный кашель нередко действует разрушающе на паренхиму легочной ткани. Для уменьшения кашля в сбор добавляем цветки липы, ромашки, корни алтея, сосновые почки, плоды можжевельника.
Учитывая, что при острой пневмонии ярко выражены воспалительные явления, сбор трав можно дополнить растениями, содержащими азулен, сесквитерпеновые сапонины и лактоны (например, цветки ромашки, корень девясила, трава тысячелистника).
Оправдано назначение трав, содержащих силантраны (соединения кремния): хвоща полевого, горца птичьего, медуницы лекарственной в сочетании с поливитаминными растениями (шиповник, крапива, облепиха, смородина, первоцвет).
Для нормализации объема микроэлементов в организме рекомендуем лекарственные растения, содержащие цинк, медь: листья и ягоды брусники, цветки бузины черной; листья, цветки и ягоды земляники, листья крапивы, семя льна, листья мать-и-мачехи, листья и ягоды смородины, сушеницы, череды.
При затяжном течении пневмонии, сопутствующих хронических заболеваниях обмена веществ (например, сахарный диабет, тиреотоксикоз) назначаем лекарственные растения с иммуномодулирующим действием: цветки календулы, плоды шиповника, аронии, травы череды, астрагала, цветки бузины черной.
Один стакан промытого овса с шелухой залить 1 л молока и варить в течение часа на медленном огне. Процедив, пить горячим, можно с маслом и медом. Особенно полезно принимать его на ночь, но в термосе отвар хранить нельзя, так как он быстро скисает.
Овес применяется при тяжелых пневмониях, особенно для ослабленных больных.
источник