Когда и какие исследования проводят детям? Анализы ребенка до месяца до года
Зачем ребеночку сдавать анализы? Означают ли анализы новорожденных, что что-то идет не так? Для чего берут у новорожденного общий анализ крови? Какие и зачем анализы вообще нужно сдавать малышу? Есть ли в них необходимость и, как и когда нужно сдавать первые анализы ребенка?
ПЕРВЫЕ АНАЛИЗЫ РЕБЕНКА: КАКИЕ, КАК, ЗАЧЕМ?
Неотъемлемой частью медицинского обследования является лабораторная диагностика. Причины, по которым назначают анализы детей, разнообразны: уточнение диагноза, сбор информации об общем состоянии здоровья, профилактика инфекционных заболеваний у детей. Во-первых, предупредить болезнь всегда легче, чем лечить ее потом. Во-вторых, лечение многих заболеваний напрямую зависит от своевременности диагностики. А достоверность результатов исследовательских проб, зависит во многом от умения родителей правильно собрать материал. Поэтому, давайте выясним какие и когда анализы малыша необходимо проводить, как это правильно делать?
ПЕРВЫЕ АНАЛИЗЫ РЕБЕНКА В РОДДОМЕ
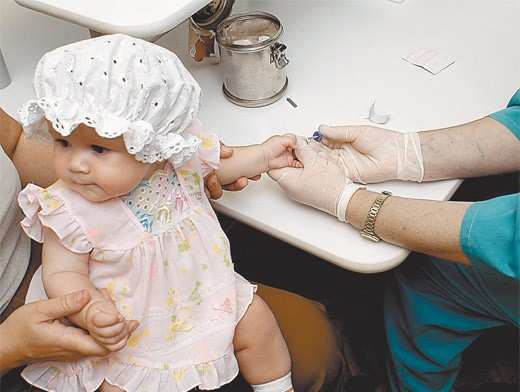
Первые анализы новорожденных берут еще в родильном зале, буквально на первых секундах жизни. По капельке крови, взятой из пуповины, врачи определяют группу крови малыша. На 3-4 день рождения проводят анализ крови в роддоме из пяточки, так называемый неонатальный скрининг, который позволяет выявить такие наследственные, врожденные заболевания, как гипотиреоз (снижение в организме ребенка функции щитовидной железы) и фенилкетонурию (нарушение обмена веществ). Кровь, взятую у малыша, наносят на специальный тест-бланк, направляемый впоследствии в лабораторию на исследование. О результатах такого анализа ребенка в роддоме извещают, только при обнаружении в крови маркера заболевания в течение 1 месяца. На всякий случай у всех малышей, которые родились у мамочек с отрицательным резус-фактором крови, берут при рождении анализ крови в роддоме из пуповины, в целях предупреждения гемолитической болезни новорожденных и других заболеваний. Иногда приходится брать анализ крови в роддоме из пальчика или даже из вены, но это в случае необходимости. Виной тому, желтушка новорожденных. Специалисты таким путем с большой точностью определяют, какая именно форма заболевания у ребенка. Нормальная, то есть физиологическая желтушка – довольно распространенное явление, в общем, ничем не угрожающее ребенку. Если у новорожденного желтуха оказывается ярко выраженной, и вызывает серьезные опасения у врачей, то приходится делать анализы ребенка в роддоме, забирая кровь из вены. Такие анализы новорожденных позволяют определить содержание и форму билирубина в крови и понять, насколько сложившаяся ситуация в действительности опасна.
АНАЛИЗЫ РЕБЕНКА В 1 МЕСЯЦ
Если анализы новорожденных на гипотиреоз и фенилкетонурию, сделанные еще в роддоме, дали положительный результат, после выписки из роддома вам сообщат о необходимости пройти дополнительные обследования, анализы ребенка в 1 месяц, и если потребуется, соответствующее лечение. Поскольку скрининг-тест, — это все же ориентировочный анализ, то, после получения информации о положительных результатах теста, врач-педиатр назначает более глубокое обследование малышу с подозрением на гипотиреоз, в частности: консультацию эндокринолога, дополнительные исследования абсолютно всех гормонов щитовидки, рентгенологическое исследование щитовидной железы, УЗИ щитовидки. При подозрении у малыша на фенилкетонурию, после выписки из роддома делают дополнительные специальные анализы новорожденных, которые включают более точные методы выявления и определения количества аминокислоты фенилаланин и ее производных. Для этого проводят исследования, делая тесты крови и анализы мочи ребенка.
АНАЛИЗЫ РЕБЕНКА ДО 1 ГОДА И АНАЛИЗЫ РЕБЕНКА В 1 ГОД
Если состояние здоровья малыша не вызывает каких-либо опасений ни у мамы, ни у врача, который производит патронаж, то следующие анализы новорожденных назначают только в 3 месяца, перед проведением профилактических прививок, для чего берут у новорожденного общий анализ крови и мочи.
Для чего берут у новорожденного общий анализ крови? Подобные анализы детей необходимы, чтобы контролировать состояние здоровья, не пропустить развитие заболевания и противопоказаний к вакцинации. Берут у новорожденного общий анализ крови из безымянного пальца. Для этого крайнюю фалангу протирают, смоченным в спирте ватным тампоном, и делают прокол кожи одноразовым скарификатором. Результаты анализа позволят оценить уровень гемоглобина, лейкоцитов, эритроцитов и прочих факторов крови. Не следует пугаться, когда обнаружите, что показатели отличаются от «нормы», которая указанна на стандартном бланке. Дело в том, что состав крови новорожденного малыша качественно отличается от состава крови грудного ребеночка, а та, в свою очередь, отлична от крови деток постарше.
Клинические анализы мочи ребенка Общие анализы мочи ребенка исследуют по утренней моче, собранной в чистую сухую посуду с крышкой. Для проведения анализа потребуется минимум количество – 15-25 мл утренней мочи. Срок доставки материала исследования – не дольше 1,5 часов. Если длительное время хранить мочу, то разлагаются форменные элементы, она мутнеет и реакция изменяется а, следовательно, результаты искажаются и считать их достоверными нельзя. Необходимость сдачи данного «рутинного» анализа мочи ребенка многих родителей ставит в тупик. В особенности родителей маленьких девочек. Поскольку собрать материал грудного ребеночка, не знакомого еще с горшком, не так-то просто. Вдвойне сложнее не пропустить первую утреннюю порцию мочи.
Запомните несколько важных правил, и строго им следуйте:
1. Не нужно откладывать на «завтра» сбор анализов, особенно продолжать в этом же духе еще нескольких недель кряду.
2. Не игнорируйте диеты малыша за 2-3 суток до сбора анализов.
3. Не пытайтесь самостоятельно «расшифровать» результаты анализов – сверять их с показателями, что отпечатаны в бланках неправильно, потому как у каждого ребенка в разном возрасте свои показатели.
Как правильно собрать мочу для анализа?
«Выжать пеленку или памперс» К сожалению, популярный способ, но совершенно не годный. В качестве наполнителя одноразовых подгузников используется гель, впитывающий влагу, а значит, даже если и что-то отжать удастся, это что-то и будет гелем, а ни как не мочой на анализ. Также бессмысленно отжимать пеленку. Моча, которая прошла подобный фильтр, часть своих свойств утрачивает, как минимум.
«Перелить из горошка» Вариант, не из лучших. Если горшок у вас алюминиевый, то его, как минимум, необходимо перед сбором анализа мочи ребенка прокипятить. С пластмассовым горшком вообще беда, его не поможет очистить даже «туалетный утенок». Собранная моча, таким образом, даже в отлично отмытый горшок, покажет выше нормы количество лейкоцитов, а бактериальный посев и вовсе может повергнуть в шок.
«Приспособить баночку из-под детского питания, ловить момент и подставлять» Уже лучше. Но все зависит от ловкости родителей и сговорчивости крохи. Баночку с крышкой необходимо подготовить еще с вечера: помойте, обдайте кипятком и высушите ее. Сразу по пробуждению, подмойте ребеночка. Удобнее всего процедуру сбора мочи проводить в ванной. Стимулировать к мочеиспусканию может даже шум льющейся воды из крана. Также хорошо предложить ребенку попить чистой питьевой водички.
Наиболее современный способ, имеющий свои плюсы и минусы. Мочесборник – это полиэтиленовый пакетик с каплевидной формы отверстием и клеящим веществом, позволяющим прикрепить его куда нужно. Есть мочесборники, которые сразу после сбора мочи можно заклеивать и прямо в них транспортировать в лабораторию. Не забудьте подмыть ребенка, прежде чем приклеивать пакетик к причинному месту. Для большего удобства рекомендуем надеть поверх памперс. Но главное: не приклеивайте мочесборник «на ночь»! Во-первых, малыш за время ночного сна справляет нужду не однократно, и в пакет может попасть такая смесь, результат исследования которой может закончиться направлением на госпитализацию. Пока в больнице разберутся в необоснованности подозрений, малыша могут попросту залечить от несуществующих болезней. Во-вторых, у мочесборника есть недостаток – он может отклеиться. Кроме того, многие детки ухитряются сами отодрать пакетик, который им мешает.
Анализы детей «для бассейна»
Для посещения детского бассейна необходимо взять справку от педиатра, которою дают на основании общего состояния ребенка, результатов анализа малыша на яйца гельминтов и на энтеробиоз.
Такие анализы малыша проводятся по результатам исследования соскоба. Процедура специальной подготовки не требует, выполняется утром, до дефекации. Подмывать ребенка перед сдачей соскоба не следует. Уложите малыша на левый бок, согните в колене правую ногу и немного отведите ее вверх. Небольшим специальным шпателем или просто спичкой с ваткой, смоченной в глицерине, сделайте соскоб, аккуратно «потрите», о перианальные складки и нижний отдел прямой кишки. В материале на энтеробиоз, осмотренном под микроскопом на предметном стекле, яйца остриц в норме не обнаруживаются вовсе.
Для заключения об отсутствии или наличии яиц гельминтов (анализ «яйца глист», как этот анализ называют упрощенно) исследуют кал. Чтобы сдать анализы малыша за несколько дней до этого следует избегать приема активированного угля, слабительных и препаратов железа, не использовать ректальных свечей и не ставить клизм. В день обследования утром соберите около 2 столовых ложечек кала малыша из трех различных мест испражнения. Для транспортировки рекомендуем использовать специальный одноразовый контейнер или просто чистую сухую стеклянную баночку с широким горлом. Время доставки анализа ребенка в лабораторию желательно должно быть минимальным. Тем не менее, допускается собирать кал вечером (но не больше чем за 8 часов до сдачи в лабораторию) и хранить его в холодильнике до утра.
АНАЛИЗЫ ДЕТЕЙ, УТОЧНЯЮЩИЕ ДИАГНОЗ
Биохимия крови
Чтобы провести биохимический анализ крови ребенка до 1 года забирают кровь из вены, локтевой или расположенной на голове ребеночка. Назначить исследование могут врачи-специалисты или терапевт. Проводят анализ для оценки работы внутренних органов и выявления того или иного заболевания на его ранней стадии. К биохимическому исследованию необходимо тщательно готовиться, причем, не только малышу, но и мамочке. Анализ сдают натощак, но многим грудничкам не кушать по 8-12 часов просто не под силу. В связи с этим самым маленьким нужно не давать грудь, по меньшей мере, часа 3 до назначенного визита в клинику. Иногда в лабораториях требуют поить деток водичкой, чтобы венозная кровь стала более жидкой. Что касается подготовка мамы – она сугубо психологическая. Ей могут разрешить присутствовать, а могут и не разрешить. Это стоит выяснить в клинике заранее – это внутренние правила. Маме, которая будет присутствовать, не лишним будет запастись валерьяночкой. Суметь попасть в венку на тоненькой ручонке или головке крохи даже опытная медсестра не с первого раза сможет. Чтобы малыш успокоился, покормите и приласкайте его сразу по окончанию процедуры. Детки довольно быстро забывают обиды, когда мама рядом с ними.
Кал на дисбактериоз кишечника для микробиологического исследования собирают в стерильную посуду, закрывающуюся плотной крышкой (к примеру, в стеклянную банку, стерилизованную и высушенную). Шпатель для накладывания материала, также должен быть стерильным. Малыша необходимо подмыть и как-то уговорить пописать, для того, чтобы ни моча, ни выделения из половых органов крохи, не попали в сосуд. Хлопья, слизь или гной, которые могут присутствовать в каловых массах, наоборот, обязательно нужно включить в пробу. Самые точные результаты анализа детей, — проведенные на материале, доставленном в течение 2 часов в лабораторию. В крайних случаях разрешается хранить материалы в холодильнике, но не дольше 4 часов до исследования.
Анализы малыша на скрытую кровь
Такую пробу проводят, при подозрениях на кровотечение у малыша какого-то отдела ЖКТ. Собирается материал так же, как на «яйца глист». Но подготовка отличается. За 3 дня «до» анализов необходимо исключить из еды: мясо, рыбу, печень и любые продукты, которые содержат железо (в том числе: яблоки, болгарский перец, белую фасоль, зеленый лук, шпинат), и овощи, которые окрашивают кал (к примеру, свеклу). Следует отказаться от чистки зубов, поскольку даже самое незначительное кровотечение из десен способно исказить результаты, сделав их недостоверными.
При подозрениях на инфекционные заболевания, а также при фарингите и тонзиллите проводят анализы по мазкам из носа, зева и носоглотки. Сбор мазков производят натощак, пить, полоскать рот водой или чистить зубы, перед процедурой нельзя. Она безболезненна для малышей, но крайне неприятна. Нужно широко открывать рот, в особенности при взятии мазка ребенка из носоглотки. С малышами постарше можно договориться, попросив потерпеть. Но маленьких деток придется крепко держать силой, чтобы не дергались. Поскольку они могут причинить себе боль или толкнуть руки медсестры, а если тампон коснется случайно слизистой или языка, мазок придется делать еще раз, и так пока не получится.
Анализы мочи ребенка по Нечипоренко
Анализы мочи ребенка по Нечипоренко проводят, при выявлении отклонений от нормы в результатах клинического теста. Необходимо определить содержание эритроцитов и лейкоцитов, чтобы диагностировать воспалительные процессы мочевыводящей системы: пиелонефриты, циститы, скрытые гематурии и прочие. Анализы мочи ребенка по Нечипоренко проводят по утренней моче. Прежде чем собирать анализ, тщательно подмойте половые органы ребенка и подготовьте стерильный сосуд. Собирать нужно «среднюю» порцию мочи, то есть собирают только мочу, которая идет в середине процесса мочеиспускания, а начальную и конец мочеиспускания пропускают.
Перед любым анализом малыша нужно:
1. проконсультироваться с доктором о правилах сбора материала и его доставки в лабораторию;
2. строго соблюдать требования по питанию и диете, если таковые имеются, перед сдачей анализов;
3. прекратить прием антибиотиков не позже, чем за 14 дней до взятия пробы либо предупредить педиатра и сотрудника лаборатории об их принятии (впрочем, предупредить стоит о любых принимаемых лекарствах);
4. подготовить емкость, в которую будете собирать материал (при исследованиях кала или мочи): стерильный контейнер, чистую банку с крышечкой или пластиковую упаковку;
5. воздержаться от проведения ребенку УЗИ и рентгена непосредственно перед анализами, а также любых физиотерапевтических процедур.
источник
Анализы крови и мочи могут показать реальную картину здоровья человека вне зависимости от его возраста, но для ребенка они особенно важны.
Свой первый анализ крови малыш сдает буквально через несколько дней после рождения. Называется он неонатальный скрининг и призван помочь выявить у крохи наличие врожденного гипотиреоза (понижения функции щитовидной железы) и фенилкетонурии (врожденного нарушения обмена веществ).
У малышей, родившихся вовремя, анализ берется на 2-4 сутки, у недоношенных – на 7-10 день жизни. Кровь берется из пяточки и наносится на специальный тест-бланк, который затем передается в лабораторию. Такое обследование проводится всем без исключения новорожденным уже более 15 лет.
Вернувшись с крохой из роддома в родные пенаты, не удивляйтесь, если скоро к вам нанесет визит патронажная медсестра. Она осмотрит малыша, даст общие рекомендации по уходу и ответит на ваши вопросы, которые к этому времени уже однозначно появятся.
Первый визит к педиатру вам с карапузом предстоит, когда ему исполнится 1 месяц. Впоследствии такие визиты проводятся регулярно и ежемесячно.
В три месяца, согласно прививочного календаря, крохе предстоит сделать профилактические прививки. Перед началом вакцинации необходимо убедиться, что состояние малыша позволяет делать укол и сдать общеклинические анализы крови и мочи.
Для общего клинического анализа кровь берется из безымянного пальца. Для этого вы можете прийти с ребенком в лабораторию детской поликлиники или вызвать на дом медсестру из частной лаборатории.
Система забора крови проста: фалангу безымянного пальчика малыша протирают ватным тампоном, смоченным в обеззараживающем растворе, и прокалывают одноразовым скарификатором.
Наша мама-форумчанка aiva рассказывает: «Лично мы теперь вызываем частные лаборатории на дом. Заодно и себе сдаю кровь при надобности, контроль здоровья всегда важен. А тащиться с малым в поликлинику, там сидеть в очереди под лабораторией – это ужас. Я один раз попробовала, чуть с ума не сошла. Куча народу, все с детками, кто плачет, кто спит, кто кормит. Дурдом какой-то. Практически все лаборатории приезжают на дом, вызываю медсестру на утро и никаких проблем. Результаты приходят по элетронке, потом курьер доставляет или сам можешь забрать ели надо».
Результаты анализа крови позволят врачу узнать множество важных характеристик, например количество гемоглобина, соотношение тромбоцитов, эритроцитов и лейкоцитов в крови. По результатам общего анализа крови у малыша могут выявить анемию, воспалительный процесс, эндокринные нарушения, поражения печени и почек, инфекционные заболевания.
Многие родители, получив бланк с результатами анализа, обращаются к помощи интернета в надежде расшифровать показатели. Ситуация усугубляется еще и тем фактом, что некоторые лаборатории выдают результаты уже с указанием нормы рядом с показателями ребенка, и если показатели отличаются – у мам и пап начинается стресс.
Хотим акцентировать ваше внимание: расшифровку анализа крови у детей должен сделать опытный специалист, не стоит делать выводы самостоятельно, опираясь на среднестатистические данные.
Стандартные цифры, которые указанные на бланке с результатами анализов, чаще всего касаются показателей взрослых пациентов, а для малышей существуют свои нормы, которые меняются согласно их возрасту.
Если показатели анализа крови вызывают опасение у врача-педиатра, безусловно, вакцинацию лучше отложить, и провести медицинскую коррекцию состояния ребенка.
Для общего анализа исследуется утренняя моча, собранная в сухую чистую посуду с крышкой. Специальные пластиковые контейнеры для сбора мочи и стерильные одноразовые полиэтиленовые мочеприемники различных модификаций продаются в аптеках города. Объем контейнеров от 30 до 150 мл., мочеприемников – 100 мл.
Если вы используете домашние заготовки, то обратите внимание, что емкость должна быть чистой, сухой, с плоским дном, закручивающейся крышкой и не содержать остатков моющих средств. Перед наполнение емкость следует прокипятить или обдать кипятком.
Перед сбором мочи половые органы ребенка надо тщательно вымыть. Девочек подмывают спереди назад, чтобы избежать возможности загрязнения половых органов фекалиями. Мальчику обмывают гениталии в любом направлении, не открывая головку.
Для проведения анализа понадобится в среднем 20-30 мл. утренней мочи (собранной после пробуждения). Для того чтобы собрать мочу малышу до года, родителям иногда приходится применять чудеса хитрости. Учтите, что варианты «выжать пеленку» или «сходить на горшок» — не подходят, так как емкость, в которую попадает моча, должна быть стерильной изначально.
Наша мама-форумчанка Бася рассказывает: «Чтобы собрать мочу мы делали так. Приблизительно прикидывали утром время после кормления, когда он может захотеть в туалет, несли в ванную, подставляли баночку и включали воду. Как правило — срабатывало :)»
В возрасте до года решить вопрос поможет мочеприемник, с клейкой лентой по наружному краю, который надевается мальчикам на область пениса, а девочкам на область половых губ.
Когда вы собрали у ребенка мочу, ее следует как можно быстрее передать в лабораторию на исследование. В идеале время не должно превышать 1,5 часов, так как в результате хранения состав мочи меняется, что может исказить результаты анализа.
Расшифровка результатов анализа мочи проводится врачом, который согласно полученным данным делает вывод, соответствует ли она норме. Оцениваются такие параметры как цвет мочи, прозрачность, плотность, наличие осадка, различных клеток, солей или микроорганизмов,количество белка, эритроцитов и лейкоцитов, реакция pH и другие показатели.
Педиатр Евгения Перовская рассказывает: «Наличие белка и повышение числа лейкоцитов в моче у ребенка может свидетельствовать о развитии инфекционного заболевания. Бактерии в моче говорят о заболеваниях почек или мочевыводящих путей, а присутствие эпителия (клеток, которые покрывают мочевыводящие пути) и слизи может являться сигналом о воспалительном процессе. Наличие солей в незначительном количестве – вариант нормы, а их повышение является показанием к дополнительному обследованию».
Данные клинических анализов мочи и крови позволяют выявить любые возможные нарушения в функционировании организма малыша и предотвратить возможное развитие заболеваний.
Пусть ваш малыш растет здоровым!
источник
Некоторые наследственные заболевания, такие как фенилкетонурия и гипотиреоз требуют ранней диагностики заболевания. Во многих развитых странах такое исследование крови у новорожденных является обязательным. Так что приготовьтесь сдавать анализы в роддоме у новорожденного малыша. В этой статье мы рассмотрим какие анализы сдают новорожденные ребятишки.
При гипотиреозе анализ крови новорождённого показывает наличие тиреотропного гормона (ТТГ), а при фенилкетонурии обнаруживается фенилаланин. Кровь на анализ приходится брать из пятки новорождённого. Почему анализ крови у новорождённого берут именно из пятки? Анализ из пятки у новорожденного берётся по причине близкого расположения кровеносных сосудов, конечно и пальчики и пятки являются самыми чувствительными зонами малыша ( кровеносные сосуды располагаются достаточно близко к самой поверхности кожи), но пальчики на столько малы, что взять кровь из них не представляется возможным. У доношенных детей скрининг проводится на 3-5 день, а у недоношенных на 7-8 день жизни новорождённого. Небольшое колличество крови помещается на специальную впитывающую бумагу и в таком виде отправляется в региональную лабораторию. Данная процедура или скрининг-тест обязательно отмечается в обменной карте новорождённого. Если Вы задаётесь вопросом как собрать анализы у новорожденного, то попросите помощи в больнице, Вам обязательно помогут! Если результаты анализа крови новорождённого не показали присутствие опасных заболеваний, то есть результат — отрицательный, то данная информация остаётся в пределах лаборатории. В противном случае — если обнаружены признаки заболевания, результаты анализов незамедлительно сообщаются в поликлинику, где по месту жительства наблюдается ребёнок. Родители должны правильно указать адрес — где будет проживать младенец после выписки, во избежание дополнительных проблем.
Если малыш родился дома и анализ на генетические заболевания у него не проводился, родители должны сами обратится в медико-генетическую консультацию жительства для сдачи крови на скрининг-тест. Генетический анализ крови у новорожденных необходим, чтобы вовремя принять меры в случае отклонения от нормы.
При рождении малыша со слабым здоровьем, в роддоме проводятся все дополнительные исследования:
- общий анализ крови новорождённого;
- общий анализ мочи;
- биохимические исследования крови;
- анализ кала у новорождённого.
Анализ на генетические заболевания у новорожденных очень важен. Если у новорожденного мать имеет резус-фактор отрицательный, а отец — резус-фактор положительный, то не зависимо от состояния здоровья, в профилактических целях, у ребёнка будет взят анализ крови на определение группы и резус-фактора. Если у ребёнка резус-фактор не совпадает с материнским, то у новорождённого из пуповины возьмут анализ крови на билирубин. Наличие билирубина в крови является свидетельством гемолиза — повышенное разрушение эритроцитов, которые при положительном резусе несут на своей оболочке антиген резус-фактора, а при отрицательном резусе — этот антиген у них отсутствует). Антигены имеют белковую природу и при попадании их в другой организм вызывают в нём ответную иммунную реакцию -выработку антител нейтрализующих и разрушающих антигены. Такое явление наблюдается при положительном резус-факторе у малыша находящегося в утробе матери, которая имеет резус фактор отрицательный. Эритроциты крови с положительным резус-фактором попадают в организм матери, которая не имеет резус-фактора — возникает ответная иммунная реакция на инородный белок — начинают вырабатываться антитела разрушающие эритроциты с резус-фактором.
Подобная реакция может наблюдаться при несовпадении групп крови матери и ребёнка.Такая реакция может привести к летальному исходу, если вовремя не провести соответствующие обследования и не начать применять специальные препараты препятствующие такой ответной реакции организма. При определённых не естественных состояниях матери (последствия ранних абортов, курение, принятие спиртных напитков во время беременности, последствия механических повреждений) стенки плаценты истончаются и через неё в кровь младенца могут попадать антитела разрушающие эритроциты и освобождающие билирубин.
Билирубин очень токсичен, в особенности для развивающейся нервной системы ребёнка. Если он не нейтрализуется печенью полностью, то происходит его накопление в тканях организма и кожа малыша приобретает желтоватый цвет. Билирубин попадая в клетки мозга нарушает естественные процессы происходящие в них и даже может привести к их гибели, тем самым вызывая органические поражения мозга — билирубиновую энцефалопатию. Для предупреждения таких тяжелых поражений проводится анализ на билирубин у новорождённых и наблюдение за его показателями в течении нескольких дней.
Пожелтение кожи у ребёнка может произойти и по другим причинам: гипоксия, как результат продолжительных родов, различные механические повреждения тканей сопровождающиеся гибелью эритроцитов, инфекционное заражение. У не доношенных младенцев анализ крови на билирубин будет проведён, даже, при не значительном, на первый взгляд, пожелтении кожи. Это объясняется тем, что у таких ослабленных детей внешние признаки не отражают тяжести предполагаемого заболевания.
При малейших признаках желтухи, в роддоме, назначается общий анализ крови новорождённым, в связи с тем, что при усилении процесса распада эритроцитов происходит снижение содержания гемоглобина в крови.
Для новорождённых многоплодной беременности, недоношенных, с признаками задержки в развитии — общий анализ крови проводится обязательно.
Кровь, как внутренняя среда организма, способна проникать везде и всюду, отражая на своём химическом и молекулярном уровне все изменения происходящие в тех, или иных органах и тканях. Если маленький организм поражен какой либо инфекцией, то общий анализ крови покажет повышение числа лейкоцитов, увеличение количества молодых клеток, ускорение процесса оседания эритроцитов. Эти симптомы являются самыми ранними, по сравнению с остальными симптомами заболеваний и они помогут вовремя предотвратить, или вылечить малыша.
У полностью здорового ребёнка анализы должны показывать нормальные значения:
- эритроцитов — 3,6 — 6,2 x 1012/л;
- тромбоциты -150 — 400 x 109/л;
- лейкоцитов — 8,5 — 14 x 109/л;
- гемоглобин — 124 — 166 г/л.
Перед рождением у младенца в крови содержится два типа гемоглобина:
- HbF (80%) -фетальный (данный вид гемоглобина обнаруживается только у младенце находящихся внутри утробы матери и у только, что родившихся малышей, он способен связывать кислорода больше, чем обычный гемоглобин);
- HbA (20%) — взрослый гемоглобин встречается только у взрослых людей и у детей через некоторое время после их рождения(способен забирать кислород из воздуха в лёгких).
Взрослый гемоглобин содержится во всех эритроцитах новорождённого после 4 — 5 месячного возраста.
В роддоме анализ мочи у новорождённых назначается не часто. Для этого должны быть очень веские причины, в виду того, что эта процедура достаточно осложнена транзиторной олигурией (в первые 3 дня ребёнок выделяет очень мало мочи). Забор анализов мочи проводится с помощью катетора только у тяжелобольных новорождённых, у которых есть необходимость срочно определить состояние мочеполовой системы, печени или нарушение обменных процессов.
Какие анализы берут у новорожденного? При врождённой фенилкетонурии происходит нарушение обмена веществ следствием которого является развитие очень глубокой умственной отсталости. Причиной такого нарушения является недостаточная выработка организмом фермента фенилаланингидроксилазы отвечающего за превращение токсичной аминокислоты фенилаланина в безопасную аминокислоту тирозин. В результате недостаточности нейтрализующего фермента — фенилаланингидроксилазы в крови накапливается фенилаланин. Под его воздействием происходит постепенное отравление и разрушение клеток центральной нервной системы, что и приводит к задержке в умственном развитии ребёнка.
При положительном результате на фермент фенилаланин назначают дополнительные анализы ещё в роддоме или после выписки. Проводится дополнительное исследование анализов не только крови, но и мочи новорождённого. Точное диагностирование фенилкетонурии необходимо провести до 21 дня жизни новорождённого. Это позволит вовремя назначить специальную диету с малым содержанием белков содержащих аминокислоту фенилаланин и предотвратить нарушения умственного развития ребёнка. Протеины молока в своём составе содержат большое количество аминокислоты фенилаланин, поэтому малышам больным фенилкетонурией назначают смеси не содержащие молочных белков. Другие методы лечения основанные на молекулярно-генетической терапии находятся на стадии исследования и в широких масштабах не применяются. При соблюдении строгой диеты в организм не поступают белки содержащие фенилаланин и не происходит накопление этой аминокислоты в организме, а следовательно не происходит отравления нервной системы.
При врождённом гипотиреозе происходит нарушение выработки гормонов щитавидной железы. При не отрегулированной работе щитовидной железы, во внутриутробном развитии и в первые годы после рождения, происходит задержка процессов созревания головного мозга и умственного развития, возникают различные психические отклонения.
Если генетический анализ крови новорожденного показал избыточное содержание тиреотропного гормона щитовидной железы (положительный результат на наличие тиреотропного гормона), то участковый педиатр местной поликлиники, для уточнения диагноза — гипотиреоз, назначает:
- консультацию у эндокринолога на исследование всех типов гормонов щитавидной железы;
- сдать анализы новорождённому на исследование всех гормонов щитавидной железы;
- ультразвуковое исследование щитавидной железы для выявления возможных разрастаний ткани щитовидной железы и образования узлов;
- рентгеновское обследование щитавидной железы.
При раннем всестороннем диагностировании заболевания, есть возможность начать лечение гормональными препаратами вовремя (ранней считается диагностика проведённая до 4 -6 недель после рождения) и предотвратить нарушения в физическом и умственном развитии. Кроме того, грудной ребёнок должен получать минимальную дневную порцию гормонов щитовидной железы с натуральным молоком матери при его грудном вскармливании.
Следовательно такие опасные наследственные заболевания, как гипотиреоз и фенилкетонурия можно предупреждать, если новорождённый ребёнок вовремя сдаст все необходимые анализы и получит профилактическое или специальное стационарное лечение.
В результате наших исследований мы смогли прийти к выводу, что забор анализов крови, мочи, кала у новорождённых — это оправданная необходимость. Ранняя диагностика заболеваний, при помощи исследования взятых анализов, позволяет во время выявлять некоторые опасные заболевания и проводить профилактические мероприятия или назначать специальное стационарное или другие виды лечения. Анализы новорожденных — норма, которую должен сделать каждый родитель. Предупреждён — значит вооружён! Поэтому анализы новорождённых крайне важны и позволяют предупредить ряд проблем в будущем.
источник
Еще в роддоме у каждого новорожденного берут анализы крови, чтобы убедиться, что у малыша со здоровьем все в порядке. Но уже по прошествии трех месяцев крохе снова предстоит подобное испытание – необходимо опять пройти ту же самую процедуру, правда в несколько упрощенном варианте. Для чего это нужно? Какая информация требуется врачу? Сегодня расскажу, какие анализы мы с сыном сдавали на первом году жизни. Также, возможно, нашим читательницам будет полезна чисто практическая информация о том, как подготовиться к сдаче анализов грудничка.
В два месяца мы с Игорьком, как положено, пришли в поликлинику. Пока доктор осматривала сына и восхищалась, как «мы» хорошо кушаем и растем, медсестра строчила направления на анализы. «Зачем? − удивилась я, – у него же все в порядке». Оказывается, так нужно. 3 месяца – критический возраст. Именно в этот период есть риск развития анемии. Кроме того в этом возрасте карапузу предстоит делать прививки – АКДС и от полиомиелита. Перед этим необходимо удостовериться, что у ребенка нет патологий. Ведь прививки делают только полностью здоровым детям. Нужно узнать уровень гемоглобина в крови, а также содержание лейкоцитов, эритроцитов и прочих составляющих. Для этого берется общий анализ крови.
Кроме этого, необходимо сдать на анализ мочу. Анализ – тоже общий. Он даст информацию о том, в порядке ли почки и мочеполовая система ребенка. Обо всех отклонениях будет заметно по пониженным или пониженным показателям. Важен цвет жидкости, ее прозрачность, уровень pH, а также количество белка, сахара, содержание лейкоцитов и эритроцитов.
Итак, грудничок, при условии, что анализы, которые брались у него в роддоме, соответствуют норме, а также, если у педиатра нет «претензий» к его здоровью, сдает 2 анализа:
- общий анализ крови;
- и общий анализ мочи.
Направления на эти анализы выдаются обычно на втором посещении педиатра, когда ребенку исполняется 2 месяца. К трем месяцам результаты анализов должны быть уже у вас на руках, поэтому с походом в лабораторию затягивать не нужно.
Кровь у деток берется из безымянного пальца. Делается это с утра. В некоторых лабораториях специально для грудничков вместо острых металлических «перьев» предусмотрены специальные приборчики, с помощью которых кровь берется вообще без боли. Подобное приспособление можно поискать через Интернет. В аптеках оно редко бывает. Это на случай, если вы идете сдавать анализ в городскую лабораторию, а не в частную клинику, где оснащение обычно современное. Удивительно, но, когда мы пришли в лабораторию, ни один из грудничков, которых выносили мамочки из кабинета забора крови, не плакал. Как говорится, до чего техника дошла! Анализы можно сдавать без боли. В очереди голосили лишь карапузы постарше (трех-четырехлетки), которые уже понимали, что привели их сюда не для того, чтобы накормить мороженным. И уверения, что «это совсем не больно» на них не действовали. В общем, сдавать кровь с грудничком, как оказалось, даже проще, чем с подросшим ребенком. Мамы крошек волнуются больше, чем сами маленькие пациенты.
С кровью разобрались. Все оказалось не так страшно. А как быть с мочой? Такой маленький ребенок не может по просьбе мамы наполнить баночку нужным количеством жидкости. Педиатр сказала, что некоторые мамы пытаются выжать пеленку, но это – недопустимо, поскольку результаты анализа могут исказиться. Пеленка в данном случае выступает в роли фильтра, который задерживает часть веществ, содержащихся в лабораторном материале.
Но к счастью, сейчас не обязательно дежурить возле карапуза с баночкой и проявлять чудеса ловкости, чтобы в нужный момент подставить емкость и поймать достаточное количество жидкости. Как это проделывают мамы трехмесячных девочек, я вообще не представляю. Есть простое средство. Называется детским мочесборником. Это − прозрачный достаточно плотный пакетик, который с помощью клейкой полоски-ободка крепится прямо к причинному месту малыша. Когда ребеночек сделает свое дело, маме останется только перелить содержимое пакетика в стерильную баночку. Все до безобразия просто. Главное, соблюдать простые (а может, и не очень) правила:
- Перед тем, как приклеить мочесборник, необходимо подмыть малыша, чтобы лишние бактерии не попали в мочу. Это может исказить результат анализа и вызвать у врача подозрения на болезнь, которой у крохи нет и в помине. В этом случае придется пересдавать анализ.
- Второе: нельзя приклеивать мочесборник на ночь. Важно, чтобы лабораторный материал был свежим. Кроме того, «гремучая смесь», которая образуется в результате нескольких ночных мочеиспусканий, может дать шокирующий результат анализа. Пока доктор разберется, что дело в неправильном способе сбора анализа, карапуза могут уже начать пролечивать от какой-нибудь жуткой болезни.
- Лучше всего приклеить мочесборник прямо под памперс. Так он не отвалится, если кроха надумает повертеться.
- Мочеприемник необходимо крепить аккуратно, в соответствии с инструкцией на упаковке. Кожа малыша должна быть сухой. Иначе пакетик быстро отклеится, и собрать анализ не получится.
- И, конечно, не нужно откладывать сбор анализа на последние дни перед прививкой. Даже у опытных мамочек может не получиться собрать мочу у карапуза с первого раза. Лучше иметь хотя бы несколько дней в запасе.
И еще парочка общих правил для сбора анализа мочи:
- Жидкость должна быть свежей, утренней.
- Количество – минимум 30 мл.
- Баночка – стерильная. Если под рукой нет специальной емкости из аптеки, и вы решили использовать стеклянную тару, например, из-под детского питания, ее необходимо как следует прокипятить.
В год малыша снова ждет поход по врачам и те же самые анализы. Но к этому моменту вы уже будете подготовленной мамочкой и сможете пройти это испытание без труда и со знанием дела.
источник
Первые анализы у новорожденных берут еще в роддоме. С их помощью определяют состояние здоровья малыша, наличие или отсутствие возможных заболеваний. Затем лабораторные исследования крови, мочи, кала сопровождают взросление ребенка. Рассмотрим, какие берут анализы у новорожденных, для чего они нужны и как правильно их сдавать.
Первое исследование крови ребенка проводят в роддоме. Затем анализ крови берут в 3 месяца и в 12 месяцев. Недоношенным деткам при наличии внутриутробной инфекции, резус-конфликта у ребенка и матери, некоторых других патологий анализ крови проводят в один месяц.
Значения показателей общего анализа крови новорожденных отличаются от показателей анализа крови старших деток. Это связано с особенностями развития органов кроветворения и системы крови во внутриутробном периоде. В первые месяцы после рождения малыша клетки крови активно формируются в костном мозге всех костей. Количество крови в организме относительно массы тела составляет у новорожденных 14%, у малышей-грудничков – 11%, у взрослых – 7%. Особенностью анализа крови новорожденных является повышенное содержание гемоглобина, эритроцитов, лейкоцитов. Со временем все данные показатели приходят в норму.
Важным исследованием является генетический анализ новорожденного, который еще называют неонатальным скринингом. Он проводится для того, чтобы как можно раньше обнаружить тяжелые генетические заболевания ребенка.
Неонатальный скрининг включает в себя обследование новорожденных на генетические болезни, которые достаточно распространены среди них. Важно, что при раннем обнаружении этих патологий и своевременно начатом лечении, они либо не развиваются вовсе, либо не дают опасных осложнений. Признаки таких генетических заболеваний могут не проявляться достаточно долго. В некоторых случаях симптомы этих болезней могут проявляться на поздних стадиях, когда терапия уже не может помочь ребенку. Поэтому так важна ранняя диагностика данных заболеваний.
Для генетического анализа новорожденного используют его кровь из пяточки. Кровь берут в роддоме у доношенных деток на четвертые сутки, у недоношенных – на седьмые сутки. Несколько капель крови наносят на специальную тест-полоску, которую затем высушивают и отправляют в лабораторию.
Генетический анализ у новорожденных включает исследование крови на пять распространенных генетических заболеваний.
- Фенилкетонурия – тяжелая патология, при которой страдает, в первую очередь, головной мозг. У ребенка могут развиться умственная отсталость, тяжелые неврологические нарушения. Диагностировав данную патологию у ребенка, ему назначают специальную диету, при соблюдении которой малыш будет нормально развиваться.
- Муковисцидоз – одно из наиболее часто встречающихся наследственных заболеваний. При его развитии страдает пищеварительная и дыхательная система малыша, возникают нарушения роста. При таком диагнозе очень важно своевременно начать лечение, которое проводится в специализированных медицинских центрах. Это даст возможность избежать серьезных осложнений болезни.
- Врожденный гипотиреоз – болезнь, которая развивается в результате врожденной недостаточности гормонов щитовидной железы. У малыша может задерживаться физическое и психическое развитие. Если своевременно начать гормональную терапию (гормонами щитовидной железы), можно полностью восстановить физическое и интеллектуальное развитие ребенка.
- Адреногенитальный синдром – заболевание, которое возникает из-за повышенной выработки корой надпочечников гормонов андрогенов. В случае если заболевание не лечить, у ребенка замедляется рост, но при этом начинается чрезвычайно быстрое половое развитие. В будущем у таких людей развивается бесплодие. Для налаживания нормального развития ребенка ему назначают гормональное лечение.
- Галактоземия – заболевание, при котором употребление молока и молочных продуктов вызывает развитие тяжелых поражений внутренних органов, в первую очередь, печени, нервной системы. Своевременное начало терапии специальными препаратами, соблюдение безмолочной диеты поможет избежать проявлений данной патологии у ребенка.
Если в результате анализов выясняется, что новорожденный попадает в группу риска по какому-либо из заболеваний, проводят повторный анализ. После подтверждения диагноза малышу назначают консультацию генетика, который определяет методику лечения.

В первую неделю жизни моча новорожденного прозрачная, позже она приобретает оттенок желтого. Особенностью анализа мочи у новорожденных можно назвать физиологическое появление белка, особенно у недоношенных деток.
Часто родители новорожденного ребенка не знают, как собрать мочу для анализа. Проще всего для этого купить в аптеке специальный стерильный мочеприемник для грудничков. Мочеприемники бывают для мальчиков, для девочек и универсальные, которые подходят детям обеих полов.
В случае если нет возможности воспользоваться специальным мочеприемником, может помочь обычный полиэтиленовый пакет. Его моют с мылом и подкладывают под ребенка. Естественно, часть мочи попадет мимо пакета, поэтому под ребенка нужно подложить пеленку.
Перед тем как собирать мочу на анализ необходимо подмыть половые органы новорожденного чистой кипяченой водой (обязательно комнатной температуры).
Первый кал у ребенка называют меконием. Он отходит примерно через 8–10 часов после рождения малыша. Меконий – это слизистая пробка, содержащая незначительное количество клеток, которые выстилают кишечник, желто-зеленый пигмент (билирубин) и мельчайшие капельки жира. В норме отхождение мекония зеленовато-черного цвета продолжается 2–3 суток после рождения.
Для выявления некоторых врожденных патологий пищеварительной системы малыша проводят первый анализ кала новорожденного – исследование мекония. Важным показателем является само время отхождения мекония. Задержка отхождения первой порции мекония у ребенка более суток после рождения (мекониальная непроходимость кишечника) может быть признаком муковисцидоза, аномалий развития кишечника, например, стеноза (сужение просвета кишечника), атрезии (зарастание просвета кишечника).
Иногда анализ кала назначают для исследования работы его пищеварительной системы. Данное исследование назначается, если малыш страдает вспучиванием животика, у него бывают расстройства пищеварения (частые срыгивания, диареи или запоры). В таком случае проводят общий анализ кала (копрологию) и анализ на дисбактериоз (определение микрофлоры кишечника).
источник
Общий анализ крови – исследование, которое можно проводить сразу после рождения. Именно поэтому его так часто назначают грудничкам: это позволяет выявить нарушения и болезни на ранних стадиях. В медицинской практике подобную процедуру называют «клинический анализ крови». Таким образом обнаруживаются инфекции, а также подтверждаются подозрения на аллергию.
Чтобы результат оказался точным, необходимо соблюдать несложные правила. Особенных рекомендаций нет, но следует сдавать кровь рано утром, чтобы расшифровка была максимально точной. Однако сдавать кровь маленьким натощак затруднительно, поэтому между процедурой и приемом пищи должно пройти около 2 часов.
Клинический анализ крови проводится в нескольких ситуациях. Обычно процедуру делают по назначению врача. Показания:
- жалобы у ребенка, которые не поддаются объяснению, долго не проходят;
- простые заболевания долго не проходят, состояние ухудшается;
- болезни переходят в осложнения;
- оценка степени тяжести уже заболевшего ребенка;
- обычная профилактика всех маленьких здоровых детей;
- хроническое течение определенных болезней у детей. В этом случае взятие крови происходит 2 раза в 12 месяцев;
- иногда берут анализ на аллергию.
Обычно кровь у маленьких детей нужно сдать из пальца, реже – из вены. Для общего анализа нужно сдать капиллярную кровь. Поэтому забор делается из пальца руки, иногда даже из пятки.
Полученную кровь капают на стекло, добавляют краситель. Полученный мазок тщательно исследует лаборант.
Многих родителей волнуют правильные нормы крови в детском организме. Общий анализ исследует: эритроциты, лейкоциты, а также гемоглобин, лимфоциты, моноциты, прочие элементы. Также выясняют размеры клетки, форму и зрелость эритроцитов. Отвечают тромбоциты за свертываемость крови. Количество этих элементов определяется с помощью общего анализа. Биохимический анализ из вены помогает выявить триглицериды. Также кровь берут на аллергию.
Ниже представлена подробная расшифровка:
Участвуют в большинстве процессов: доставляют кислород к органам из легких, убирают углекислый газ. Кровяные красные тельца получают такой оттенок из-за того, что в состав входит гемоглобин. Нормы зависят только от возраста. Сразу после рождения, на 1-й и 3-й день нормы должны быть следующими: эритроциты – 4.0 до 6.6×10¹²/л.
На 4-й,5-й,6-й,7-й дни нормы (эритроциты) – 4.0 до 6.6×10¹²/л. Эритроциты на 2- неделе – 3.6 до 6.2×10¹²/л. Если нормы понижены, у ребенка может развиться анемия. Возникает она в результате разных причин, но в итоге ослабляет организм, поскольку органы слабее снабжаются кровью.
Если эритроциты понижены, следует обратиться к доктору, чтобы предотвратить опасные состояния и заболевания.
У маленьких детей нормы таких клеток, как эритроциты, редко бывают повышены. Обычно это ненормальные состояния, которые носят название «эритремия». Нормы в крови эритроцитов могут быть высокие при пороке сердца, заболеваниях крови, обезвоживании всего организма.
Родителям необходимо знать и про rdw. Это показатель разнородности по объему всех эритроцитов. Забор крови на rdw помогает определить разницу между маленькими и большими клетками. Как только в крови появились разные по объему клетки, начинается анизоцитоз. Так бывает с возрастом, но иногда явление возникает из-за анемии или злокачественной опухоли. Чтобы это исключить, врачи рекомендуют сделать забор крови, чтобы провести анализ на rdw.
Обычно кровь у детей на rdw берут, когда идет назначение общего анализа. Если есть подозрения на болезни или анемию, могут предложить взятие крови из вены и тогда же сделать анализ на rdw. Обычно анализ крови из вены на rdw помогает определить тип анемии, а также ее диагностировать.
Делают забор крови на rdw натощак, анализ берется из вены. Норма rdw для детей до полугода – 14,9–18,7%, для ребенка старше года норма rdw составляет 11,6–14,8%. Если показатели rdw из вены высокие или низкие, нужно провести обследование.
Представляют собой кровяные пластинки. Долго они не живут, существуют в течение 2–10 дней, затем разрушаются в органах, обычно в печени, селезенке. Тромбоциты выполняют важную функцию: образовывают сгусток и закрывают фрагменты повреждений в сосудах, препятствуя попаданию инфекций. Тромбоциты останавливают кровотечение, восстанавливают поврежденные ткани.
Показатели нормы в крови таких веществ, как тромбоциты:
- в возрасте до года тромбоциты – 150–350*109/л;
- у детей старше года – 180–320*109/л;
- у новорожденных детей – 100–420*109/л.
Если нормы повышены, у ребенка развивается тромбоцитоз. Обычно возникает при серьезных операциях, анемии, неожиданных кровотечениях, воспалении легких, злокачественных образованиях, переломах костей.
Есть и другая причина, благодаря которой высокие тромбоциты в крови. У ребенка могут слабо развиваться клетки головного мозга.
Если нормы понижены, это демонстрирует тромбоцитопению. Означает имеющуюся аллергию на препараты. Иногда сниженные нормы – следствие инфекционных болезней. На это может влиять и взятие, переливание крови, в которой тромбоциты содержатся в маленьком количестве.
Важные вещества – лимфоциты отвечают за иммунную систему всего организма. Это одни из главных клеток. Это значит, что лимфоциты способы вырабатывать защитные тела, которые оберегают организм от вредных бактерий и агрессивной окружающей среды.
Нормы таких клеток, как лимфоциты, в возрасте у детей до года – 50. В 4 года нормы не изменяются. Лимфоциты также остаются в норме 50.
Иногда лимфоциты могут быть высокие. Причины того, что нормы изменились:
- инфекции;
- лекарства, которые вызвали гиперчувствительность и аллергию;
- заболевания эндокринной системы, бронхиальная астма, прочие болезни;
- периоды восстановления после болезней, операций;
- голодание, сильная анемия.
- у ребенка грипп, воспалительные процессы;
- ожоги, травмы;
- были проведены серьезные операции;
- иммунодефицит;
- гнойнички, воспаления.
Лимфоциты – важные вещества в организме грудничков, поэтому нужно следить, чтобы они были в норме. Иначе организм ребенка не сможет сопротивляться болезням, инфекциям, от которых лимфоциты как раз и защищают.
Представляют собой участки белой крови большого размера. Моноциты выполняют важную функцию: уничтожают плохие микробы. Показатели, которые должны содержать моноциты:
Если моноциты повышены, это свидетельствует о серьезной инфекции. Вот почему так важен общий анализ крови, если у детей обнаружилась болезнь. Сифилис, малярия, туберкулез – повышенные моноциты вполне могут свидетельствовать об этих серьезных заболеваниях. Потребуется расшифровка.
Если моноциты в крови повышены, родителям следует насторожиться: у ребенка может оказаться серьезная инфекция в неокрепшем организме. Моноциты могут свидетельствовать и об имеющихся злокачественных опухолях. Моноциты могут быть и снижены. Нормы понижены, если у детей лейкоз.
У грудных детей берут обычно кровь не только на общий анализ, но и на биохимию – из вены. Для ребенка это особенно важно, поскольку некоторые элементы, например, триглицериды, могут свидетельствовать о синдроме Дауна. Поэтому важно делать периодически забор крови из вены у ребенка и исследовать показатели.
Немного подробнее о таких веществах, как триглицериды. Это жировой резерв человека, они накапливают энергию. Скапливаются триглицериды в специальных клетках – адипоцитах. Триглицериды в организм поступают с питанием.
Триглицериды составляют группу липидов, являются источниками энергии. Производятся они в кишечнике и почках. Триглицериды помогают определить патологии в организме, особенно у детей. Нормы у детей до года – 0,34–1,5 ммоль/литр. Эти показатели и расшифровка – примерные, следует уточнить нормы у своего врача перед тем как сдавать кровь из вены.
Если триглицериды в детском организме повышены, это может означать, что:
- ребенок набрал вес;
- нарушен липидный обмен. Это может произойти и при рождении;
- неправильная работа щитовидной железы;
- синдром Дауна.
Если триглицериды у ребенка в крови повышены, следует обратиться к врачу, который назначит, возможно, более подробную диагностику. Если триглицериды повысились из-за лишнего веса, необходима диета, а также рыбий жир. Малышу потребуется серьезная физическая нагрузка.
Еще один важный элемент – билирубин. Это желчный пигмент. Когда малыш рождается, нормы такого вещества, как билирубин, еще повышены, поскольку у детей к этому времени еще не успевает сформироваться желчевыводящая система.
Если обмен веществ нарушается, билирубин накапливается, что приводит к появлению желтухи. Повышенный билирубин у новорожденного – явление нормальное, беспокоиться из-за этого точно не стоит.
- у новорожденных билирубин в крови составляет 2,4–20, 5 мкмоль/л;
- после месяца билирубин должен быть от 3,4 до 20, 5 мкмоль/л;
- у детей старше года билирубин – 3,4 до 17,1 мкмоль/л.
Билирубин в крови обычно бывает превышен по следующим причинам:
- повреждения печени. Из-за этого она не может перерабатывать поступающий билирубин;
- проблемы и нарушения желчевыводящих протоков. Из-за этого билирубин не может выводиться из организма полноценно;
- у детей нарушена печеночная секреция.
В случае нарушений билирубин накапливается в немалых количествах, что приводит к изменению цвета кожи. Она приобретает желтый цвет, а у ребенка развивается желтуха.
источник
Если в течение трех недель у крохи не проходит так называемая желтуха новорожденных, то врач обязан назначить анализ на билирубин. Показатели билирубина у младенца не должны превышать 205 мкмоль на литр (у недоношенных детей он может достигать 172 мкмоль на литр). Согласно норме, уже на третью неделю эти цифры снижаются до 20 мкмоль на литр. Однако если желтуха у малыша затягивается, уже после выписки из роддома необходимо регулярно сдавать кровь на билирубин в поликлинике по месту жительства, чтобы держать ситуацию под контролем.
Если показатели билирубина у ребенка упорно не опускаются (а в первую очередь должен снижаться так называемый непрямой билирубин, норма которого в месячном возрасте составляет от 1,7 до 15,4 мкмоль на литр), то карапузу показано амбулаторное лечение (а именно -фототерапия).
Начнем с конца: нейросонография (НСГ) представляет собой УЗИ головного мозга малыша, сделанное через большой родничок. И до тех пор пока он — родничок — остается открытым, нейросонография — это главный способ узнать, какие процессы происходят в мозге новорожденного. Главный плюс этого метода — полная безопасность для крохи. А среди минусов:
- неточные данные из-за погрешностей аппаратуры (особенно в тех госучреждениях, где до сих пор стоит «техника» прошлых поколений);
человеческий фактор (каждый специалист читает НСГ по-своему, единых стандартов нет);
Нейросонография неслучайно входит в обязательный набор исследований и анализов новорожденного. Именно по его результатам можно сделать заключение о таких серьезных пороках развития головного мозга малыша, как:
- опухоли;
- кровоизлияния (в том числе и внутрижелудочковые — они часто случаются у недоношенных деток);
- гематомы (последствия кровоизлияний);
- последствия гипоксии.
Своевременное выявление этих патологий может уберечь кроху от таких опасных последствий, как:
Скажем прямо: углеводы в кале — плохой знак. Это значит, что они не смогли расщепиться на простые сахара или моносахариды. И причина тому — одна: ферментная недостаточность.
Обычно педиатр назначает анализ кала на углеводы, если у ребенка наблюдается любой из следующих симптомов:
- сильные колики у грудничка;
- нарушение стула (жидкий и учащенный);
- пенистый стул с кислым запахом.
Поскольку основное питание младенца — это грудное молоко или специальная детская молочная смесь, значит углеводы в анализе новорожденного — это непереработанные углеводы молока или смеси. И тут важно понять, что помешало их переработке, и почему они так «задержались»?
Переработчиком углеводов грудного молока или молочной смеси служит фермент лактаза. А состояние, когда этого фермента не хватает, чтобы справиться со всем поступающим в организм молоком (или смесью) называется лактазная недостаточность. Впрочем, у доношенных деток это заболевание встречается крайне редко.
Однако, если ваш малыш родился раньше 34-ой недели, у него может возникнуть так называемая «транзиторная лактазная недостаточность», которая со временем сама по себе проходит. Природой задумано, что к моменту рождения (то есть, к 40-й недели) производство лактазы у крохи возрастает до максимума. А если младенец появился на свет до 34-й недели, его организм просто не успевает еще подготовиться к перевариванию молока.
На практике врачи чаще сталкиваются со вторичной лактазной недостаточностью. В роли провокатора здесь — инфекционное заболевание кишечника. Если ваш карапуз уже перенес подобное заболевание, необходимо сдать анализ кала на углеводы и выяснить, насколько разрушились энтероциты, продуцирующие лактазу. После чего — проконсультироваться у медиков о курсе восстановления.
Анализ новорожденного на дисбактериоз по-научному называют «копрология» — или исследования кала ребенка на микроорганизмы. В норме в кале малыша должны содержаться:
- бифидобактерии;
- лактобактерии (для переваривания молока);
- колибактерии или кишечная палочка (эшерихия коли — e.coli).
Иногда в кале малыша может присутствовать клебсиелла. Это замысловато названная бактерия — условнопатогенная. Она превращается в опасную лишь при особых, благоприятных для нее, условиях. А еще — только не пугайтесь! — в кале младенца допустимо некое наличие стафилококка. Но только в крошечных, самых скромных дозах.
О чем это говорит? О том, что если подозрения на дисбактериоз все-таки возникли: то есть малыш неважно прибавляет в весе, страдает запорами, и прочими кишечными неурядицами), рекомендуется провести:
- биохимическое исследование кала;
- бактериологическое исследование кишечного содержимого и желчи;
- гастроскопию (а конкретнее соскоб двенадцатиперстной кишки и соскоб слизистой оболочки прямой кишки).
Если в результате анализа новорожденного при гастроскопии, что у младенца подтвердился дисбактериоз, важно понять, откуда он, собственно, взялся. И первым делом — устранить причину этой заразы. А дальше — постепенно добавлять в рацион малыша полезные бактерии, которые окончательно избавят его от дисбактериоза.
Кроме анализов в привычном понимании этого слова сразу после рождения крохи специалист-неонатолог проверяет его на врожденный порок развития тазобедренного сустава. При этом — внимание! — простой процедуры-осмотра недостаточно, чтобы полностью исключить дисплазию тазобедренного сустава. Поэтому абсолютно всем новорожденным УЗИ тазобедренного сустава проводится в первые три месяца жизни.
источник