Тест на овуляцию реагирует на лютеинизирующий гормон (ЛГ) который появляется в моче за 24-36 часов перед выходом готовой к оплодотворению яйцеклетки. Количество дней способствующих зачатию в каждом цикле ограничено. Поэтому определив фертильный период, вероятность наступления беременности возрастает. Определение овуляции одноразовым тестом по моче является наиболее достоверным и удобным способом.
Распознать момент овуляции можно следующими способами. Достоверными являются ультразвуковое исследование и лабораторные анализы. Но современный ритм жизни не всегда позволяет отслеживать овуляцию именно так. Менее достоверными способами считаются исследование состояния шейки матки в домашних условиях, женщине довольно сложно оценить положение самостоятельно. Еще один метод широко и давно известен, это составление графиков на основе показаний базальной температуры, однако показания базальной температуры слишком чувствительны к внешним факторам, несоблюдение даже одного из них может исказить результат. Субъективные ощущения не всегда могут присутствовать, даже у одной и той же женщины ощущения в разных циклах могут меняться.
Для постоянного цикла, равного стандартным 28 дням, определять овуляцию одноразовым тестом рекомендовано с одиннадцатого дня. Формула расчета проста 28-17=11, где число 28 это количество дней цикла. При нестабильном характере наступления месячных, берут за основу самый короткий цикла за последние полгода, при этом стоит учесть, что тестирование нужно начать не позднее, чем за 2,5 недели до следующей менструации. Важен и самый длинный цикл – он покажет самый последний день диагностики, в который можно использовать тест, при условии, что овуляция не произошла ранее. После положительного результата дальнейшее применение тестов бессмысленно. Проведенные исследования показали, интенсивные нагрузки и стресс могут повлиять на раннюю или дополнительную овуляцию, а вот диеты скорее наоборот овуляцию тормозят. Заведите гинекологический дневник, вносите в него все факторы, влияющие на овуляцию, это: принятые таблетки, сильные стрессы, выпитый бокал вина, перенесенные простудные заболевания и даже смена часовых поясов. Исказить результат могут гормональные препараты, даже если они применяются наружно. При использование препаратов стимулирующих овуляцию показания тестов не информативно.
Итак, что стоит учесть при пользовании тестом:
- Осмотрите упаковку теста, она не должна иметь повреждений. Открывать тест нужно непосредственно перед применением, до этого момента упаковка должна быть герметична.
- Проведенный неправильно тест скорее исказит результат, необходимо точное применение по инструкции, у разных производителей правила в инструкции могут отличаться друг от друга.
- Не посещать уборную в течение 3-4 часов перед использованием теста. Лишняя выпитая жидкость разбавит мочу, в которой тесту будет сложнее уловить лютеинизирующий гормон, ограничьте потребление жидкостей, мочегонных продуктов и лекарств.
- Положительный тест укажет не на сам момент овуляции, а на ее скорое приближение.
Начинать использование тестов необходимо с высчитанного дня по приведенной выше формуле, так упустить долгожданную овуляцию будет практически невозможно. Исследование проводится по возможности в одно, и тоже время каждого дня, в этом случае результат будет наиболее верным и покажет когда нужно пользоваться случаем.
Для зачатия мальчика, воздержитесь от полового акта 4-5 дней до предполагаемой овуляции. Сразу после положительного результата теста совершите половой акт. Это повысит шансы на рождение мальчика.
Что бы повысить шансы рождения девочки, совершите половой акт за пару дней до надвигающейся овуляции и воздержитесь от интима 2-3 дня после нее.
Такой способ не дает никаких гарантий, ведь невозможно заказать пол будущего ребенка, метод лишь повысит шансы на рождение малыша определенного пола.
При появлении симптомов используйте одноразовый тест для определения овуляции дважды в сутки, утром и вечером через каждые 12 часов. О приближающейся овуляции свидетельствуют такие признаки как:
- болезненность и увеличение груди, чувствительность сосков.
- спазмы и вздутие внизу живота, покалывания в левом или правом яичнике, это зависит от того в какой яичник овулирует. В редких случаях овуляция происходит в обоих яичниках, с интервалом максимум 24 часа.
- повышенное либидо, сама природа заботится о наступлении зачатия.
- увеличивается количество выделений, они становятся более тягучими, по своему внешнему виду напоминающие яичный белок.
- появление незначительных кровянистых выделений, обычно не более нескольких капель.
- по графику базальной температуры можно заметить рост температур после случившейся овуляции.
- на фоне роста гормонов могут измениться вкусовые пристрастия, обостриться обоняние.
Тест проводится по следующей схеме
- Собрать мочу в чистую, сухую емкость.
- Распечатать упаковку с тестовой полоской.
- Окунуть кончик полоски в емкость с мочой на 5-7 секунд. На полоске обозначен стрелочками уровень, ниже которого полоску опускать в мочу нельзя.
- Положить на сухую поверхность, дать высохнуть. Оценить интенсивность окрашивания тестовой полосы через 10 минут.
Бледная тестовая полоса свидетельствует, что пиковый момент менструального цикла еще не наступил. Тест стоит повторять до появления результата. Яркая тестовая полоска означает, что овуляция состоится в ближайшие двое суток, следующие 48 часов наиболее благоприятны для зачатия. Если при положительных тестах на овуляцию зачатие не происходит в течение года похода в женскую консультацию не избежать. Скорее всего, гинеколог назначит анализы и УЗИ. Некоторые гинекологические заболевания могут быть виновником повышения ЛГ, при этом тест будет выдавать положительный результат, а вот заветной овуляции может и не быть.
Причины отрицательных тестов на протяжении цикла.
- Ановуляторный цикл – пару раз в год у каждой женщины случаются циклы без овуляции, что считается нормой. Если тесты на овуляцию не показали положительный результат нескольких циклов подряд, следует обратиться к гинекологу
- Тест проведен с нарушением инструкции
- Бракованный тест. Закончившийся срок годности или не правильные условия хранения. Тесту лучше приобретать в аптеках.
- Отсутствие на тесте контрольной линии автоматически делает его непригодным к использованию.
Тесты выпускают сразу несколько производителей:
Содержание упаковки, как правило, 1 или 5 одноразовых бумажных полосок с нанесенным реагентом. В упаковке имеется один пакетик с абсорбирующим веществом влагу, в тестировании он не участвует. Многие производители указывают, что тест по правилам используют утром, когда содержание гормона в моче наиболее высоко, однако первая утренняя порция мочи непригодна (к домашним тестам на беременность не имеет отношения).
источник
Представительницам прекрасного пола на протяжении всего жизненного периода приходится сдавать различные анализы, которые назначает специалист для оценки работы организма. Одними из часто рекомендуемых являются гормональные исследования. Стоит сказать, что сдавать анализ на тот или иной гормон рекомендуется только после того, как менструальный цикл будет окончательно установлен.
Половыми гормоны называются вследствие того, что их выработка оказывает большое влияние на всю репродуктивную функцию. Важными веществами при этом являются эстроген, прогестерон, фолликулостимулирующий и лютеинизирующий гормон. Норма у женщин данных веществ строго установлена и меняется только в зависимости от дня менструального цикла. Очень часто такие исследования помогают понять, насколько хорошо работает репродуктивная система представительницы прекрасного пола.
В данной статье речь пойдет о веществе под названием лютеинизирующий гормон. Норма у женщин будет вам известна в дальнейшем. Также вы узнаете, какие отклонения могут быть.
Данное вещество вырабатывается исключительно гипофизом, который находится в мозге. ЛГ отвечает за репродуктивную функцию женского организма. Без него просто не происходила бы овуляция. Попробуем разобраться подробнее.
Примерно в середине менструального цикла, когда уже определился доминантный фолликул, происходит большой выброс лютеинизирующего гормона в кровь женщины. Под его действием происходит раскрытие фолликулярного мешочка, и в брюшную полость поступает яйцеклетка. Определяется данное вещество не только в крови, но и в моче женщины. Однако исследование в лаборатории является более точным и информативным. Есть несколько нормальных значений лютеинизирующего гормона. Его количество может сильно меняться в зависимости от того, в какой фазе цикла находится женщина.
Именно в этот период предпочтительнее всего сдавать анализ и исследовать лютеинизирующий гормон. Норма у женщин на 5 день цикла находится в диапазоне от 3.3 до 4.66 мЕД/мл. Слишком большое отклонение говорит о том, что в организме представительницы прекрасного пола что-то идет не так, как надо.
Лютеинизирующий гормон (норма у женщин) в это время находится на своем максимальном уровне. В эти дни уровень вещества колеблется от 18.2 до 52,9 мЕД/мл.
Стоит отметить, что в это время проводятся тесты на овуляцию, которые также определяют уровень лютеинизирующего гормона. Как уже говорилось выше, его количество в моче будет несколько ниже, чем в крови.
Сразу после овуляции также может быть исследован лютеинизирующий гормон. Норма у женщин (мЕД/мл) находится в диапазоне от 1.54 до 2.57.
Однако стоит заметить, что очень редко проводят такие исследования на данном этапе. Исключение составляют лишь те случаи, когда женщина не знает, в какой день у нее начался менструальный цикл.
В этот период исследование проводят для того, чтобы определить наличие тех или иных заболеваний в организме представительницы прекрасного пола. Как же на данном этапе ведет себя лютеинизирующий гормон? Норма у женщин (мМЕ/мл или мЕД/мл) находится в диапазоне от 29.7 до 43.9. Стоит отметить, что при исследовании в этот период проводится одновременный анализ на определение количества эстрадиола.
Что значит, если получено большее или меньшее значение, которое имеет лютеинизирующий гормон (норма)? У женщин на 2 день цикла показатели могут быть ошибочными из-за того, что еще не сменился гормональный фон. Именно поэтому рекомендуют сдавать данный анализ на 4-5 день менструации. О каких проблемах может говорить сильное снижение или повышение уровня исследуемого вещества?
Если лютеинизирующий гормон повышен, то это может быть признаком таких болезней, как эндометриоз, поликистоз или же истощение яичников. Все эти недуги имеют дополнительные признаки, главным из которых является бесплодие.
Лечение должно быть подобрано индивидуально и только после проведения дополнительных исследований.
Доброкачественные или злокачественные опухоли
Высокий уровень ЛГ может свидетельствовать о том, что у женщины есть проблемы со здоровьем, которые не связаны с выработкой гормонов. Так, это может быть опухоль надпочечников или болезнь гипофиза. При этом характер новообразований может быть разным.
Внешние факторы, оказывающие влияние на количество ЛГ
Если сильно завышен лютеинизирующий гормон (норма) у женщин на 4 день цикла и позже, то это может говорить о том, что представительница слабого пола ведет не совсем правильный образ жизни. Часто такие показатели бывают при изнуряющих длительных тренировках, неправильном питании, голодании и стрессе.
Первое, о чем думают медики, получая такой результат, это беременность. В этот период гормон может сильно снижаться. Стоит отметить, что такая перестройка женского организма является нормальной и не требует никакого лечения.
Если уровень исследуемого вещества значительно ниже нормы, то это может быть следствием аменореи. При этом у женщины в течение нескольких месяцев отсутствуют менструальные кровотечения, но беременности нет.
В этом случае подбирается индивидуальное гормональное лечение.
Внешние факторы, влияющие на уровень ЛГ
Также на уровень лютеинизирующего гормона могут оказывать влияние внешние факторы. Снизиться он может из-за неправильного питания, которое ведет к избыточному весу. Также при вредных привычках (курение, наркомания или алкоголизм) может быть получена низкая цифра результата.
Хирургическое вмешательство (операции)
Если были проведены различные операции, при которых удаляется часть яичника, количество ЛГ может быть ниже нормы. При этом никакое лечение не принесет успехов. Однако для наступления беременности может быть осуществлена временная коррекция гормональными препаратами.
Чаще всего после подобных операций наблюдается недостаточность лютеиновой фазы. Одновременно могут присоединиться дополнительные симптомы такого недуга.
Если у вас обнаружено отклонение от нормы, которое говорит о высоком или низком уровне лютеинизирующего гормона, то стоит повторить исследование. Чаще всего при таком результате назначают анализ, который проводится после овуляции (во вторую фазу цикла).
Полученные результаты должны быть внимательно изучены перед тем, как начать то или иное лечение. В большинстве случаев анализ на определение уровня ЛГ проводится совместно с исследованием фолликулостимулирующего гормона. При этом соотношение двух результатов может прояснить ситуацию и помочь врачу поставить правильный диагноз.
Сдавайте анализы на женские гормоны и всегда контролируйте работу репродуктивной системы. Только в этом случае вы всегда сможете начать лечение на начальных стадиях заболевания.
источник

В организме как мужчин, так и женщин гипофизом синтезируется три половых гормона. Именно они в ответе за половое влечение и способность зачать ребенка. Это гормоны — ФСГ, ЛГ и пролактин. Лютеинизирующий гормон у женщин повышается в период овуляции. Именно в этот момент женщина готова зачать ребенка. Эта фаза менструального цикла называется лютеиновой.
Лютеинизирующий гормон в женском организме, находящемся не в состоянии беременности, образуется в минимальной концентрации, ЛГ в фолликулярной фазе в норме понижен. За сутки до овуляции происходит резкое увеличение его концентрации в организме. Это необходимо для формирования желтого тела и выделения прогестерона, которые поддерживают сохранение оплодотворенной яйцеклетки, если она появилось. Этот процесс помогает внедрить образование в эпителий матки и сохраняет беременность до появления плаценты.
Именно этот гормон достигает максимального уровня в моче у женщин с овуляцией. Поэтому разработаны тест-полоски, которые определяют формирование желтого тела по количеству выработки лютеинизирующего гормона.
Его определяют при патологических состояниях организма, в результате которых он повышается или снижается. В этом случае анализ крови на ЛГ берут с помощью забора венозной крови.

- Активные занятия спортом перед тестированием исключаются.
- Особой диеты не требуется, однако врачи советуют не употреблять жирные продукты за 2-3 дня до исследования.
- Утром перед забором крови не есть, не курить. Некоторые продукты приводят к незначительному изменению гормонального состояния.
- Перед забором крови для анализа на гормон ЛГ пациентке выдается бланк, в который вписываются данные о дне менструального цикла, наличии или отсутствии беременности и наступлении менопаузы.
- Кровь на лютеинизирующий гормон необходимо сдавать из вены на 5 день цикла. Она помещается внутрь стерильной пробирки, исследуется на полуавтоматическом анализаторе. Эта методика уменьшает риск врачебной ошибки. Результаты пациенту выдаются на следующий день.
Важно! Кровь на ЛГ сдают совместно с ФСГ, так как эти гормоны у женщин взаимосвязаны. Фолликулостимулирующий гормон также отвечает за репродуктивную функцию.
После получения результатов тестирования, их относят лечащему врачу. Он расшифровывает данные о содержании гормона с помощью таблицы нормы лютеинизирующего гормона.
| Период | Норма у женщин, мЕд/мл |
|---|---|
| Фоликулярная | 2-13 |
| Овуляторная | 25-155 |
| Лютеиновая | 3-20 |
| Применение оральных контрацептивов | Меньше 8,5 |
| Наступление менопаузы | 11-40 |
Выход значений в большую или меньшую сторону свидетельствует о нарушении, происходящем внутри организма. Незначительные отклонения уровнял лютеинизирующего гормона считаются вариантом нормы, но стоит обратиться к врачу для исключения эндокринных нарушений.
Физиологическим повышением лютеинизирующего гормона до максимальных значений являются сутки до времени овуляции. Если это происходит в другие дни — это вариант патологического состояния. Колебания этих веществ в организме существенно изменяет состояние здоровья женщины. Может наступить аменорея (отсутствие месячных), бесплодие. Поэтому, если концентрация любого гормона показывает изменение нормы, обращаются к врачу. Он объяснит, что вызывает такое изменение уровня ЛГ у женщин.
Патологическое и физиологическое увеличение показателя наблюдается в следующих случаях:
- образование множества кист на яичниках;
- отсутствие функционирования яичников до наступления менопаузы;
- недостаточность почечной системы;
- развитие опухоли (злокачественной или доброкачественной) области гипофиза;
- воспаление эндометрия матки (эндометриоз);
- недостаточное функционирование желез, которые выделяют половые гормоны;
- долгое голодание или изнурительные диеты;
- сильный стресс;
- активные ежедневные занятия спортом.
Снижение показателя ЛГ у женщин ниже нормы — это патологическое состояние, которое также требует лечения. Причинами, вызывающими уменьшение лютеинизирующего гормона являются:
- недоразвитость половых органов;
- задержка полового развития;
- отсутствие лютеиновой фазы;
- увеличение количества жировой ткани;
- вредные привычки (злоупотребление курением, алкоголем);
- употребление лекарственных средств;
- операции, затрагивающие область яичников или гипофиза;
- аменорея (отсутствие отторжения слизистого слоя матки и ежемесячных кровотечений);
- образование кист на яичниках;
- стресс;
- недоразвитость или уменьшение функции гипофиза;
- замедленный рост или карликовость;
- нарушение выделения других гормонов (снижение ЛГ наблюдается при увеличении пролактина, который в норме усиленно выделяется во время грудного вскармливания);
- состояние вынашивания плода женщиной.

Важно! На уровень фертильности женщины (ее способности забеременеть) указывает соотношение ЛГ и ФСГ (фолликулостимулирующего гормона). Число должно быть от 1,3 до 2,2. Если соотношение ЛГ и ФСГ меньше единицы, фертильность снижается.
Часто причиной отсутствия зачатия у женщины является низкий уровень лютеинизирующего гормона. При этом возникают симптомы, которые натолкнут врача на выявление этого фактора.
- У женщин наблюдается отсутствие влечения к сексуальному партнеру. Снижение лютропина у мужчин вызывает импотенцию, мужское бесплодие (так как ЛГ участвует в созревании сперматозоидов и развитии половых органов).
- Количество кровь, выделяющейся при менструации сокращается. Сам период становится меньше.
- Увеличивается оволосение кожи на местах, для которых это не характерно.
- Выделение крови из влагалища после инструментальных исследований или полового акта.
- Боль, распространяющаяся в область поясницы или живота.
- Если появляется лихорадка (повышение температуры тела до 37-37,5 градусов), которой сопутствует болевой синдром, это указывает на воспалительный процесс внутренних органов.
- При появлении инфекции мочеполовой системы из влагалища образуются обильные гнойные или слизистые выделения.
- Появление крови из влагалища вне периода менструации, которые бывают следствием кровотечения из матки или слизистой влагалища.

Для лечения подобных состояний у женщин применяют как средства традиционной медицины, так и медикаментозные препараты, физиотерапевтические процедуры, изменение рациона питания.
Назначение медикаментозных препаратов подбирают после установления причины заболевания, это поможет врачу узнать, как повысить или понизить показатель. Если проблема локализована в гипофизе, чаще всего прибегают к оперативному вмешательству (удаление опухоли, разрастания ткани железы). После это пациентке назначают гормонотерапию.
Если нарушения возникли на фоне изменения метаболизма или местного выделения гормона яичниками, применяют заместительную гормонотерапию, способствующую стабилизации их уровня ЛГ в крови женщины.
Антибактериальные препараты применяют при установлении возбудителя посредством посева мазка из влагалища. Их употребляют совместно с лекарствами, направленными на восстановление кишечной микрофлоры.
Нестероидные противовоспалительные средства применяют при сильном воспалении, кистах яичников.
Физиопроцедуры применяют для улучшения циркуляции крови в яичниках и матке. Метод улучшает регенерацию ткани. Это способствует улучшению питания органа, восстановлению менструального цикла.
Народные средства применяют для стимуляции функции яичников, лечения нарушения менструального цикла, повышении лютеинизирующего гормона. Для этого заваривают травы и пьют настои продолжительное время (от 1 до 3 месяцев). Для этих целей подойдет шалфей, боровая матка.
Важно не только применять медикаменты, но и изменить диету. Для этого употребляют большое количество белковых продуктов (мясо, молочные продукты, бобовые). Большое влияние на репродуктивную функцию оказывают продукты, богатые витамином С (петрушка, шиповник, смородина), так как он способствует улучшению кровообращения внутренних органов.
Нарушение гормонального фона пагубно отражается на деятельности организма. Поэтому следует сразу обращаться к врачу при появлении симптомов увеличения или снижения количества лютеинизирующего гормона. Он расскажет про ЛГ гормон, объяснит, что это такое, какие изменения вызывает его нарушение. Самолечение исключается, так как пациент ухудшит этим свое состояние, применение гормональных средств без ведома врача может привести к появлению новообразования или сбою менструального цикла и последующей невозможностью забеременеть.
источник
Гипофиз выделяет три вида половых гормонов: фолликулостимулирующий гормон (ФСГ), лютеинизирующий гормон (ЛГ), пролактин. В этой статье мы рассмотрим, что такое лютеинизирующий гормон, сколько его должно быть в организме и как действует гормон ЛГ.
Лютеинизирующий гормон обеспечивает правильную работу половых желез, а также выработку половых гормонов — женского (прогестерона) и мужского (тестостерона). Гипофиз производит этот гормон у женщин и у мужчин.
Если у женщины в крови уровень ЛГ высокий — это признак наступления овуляции. У женщин этот гормон выделяется в повышенном количестве примерно на 12–16-й день после начала месячных (лютеиновая фаза цикла).
У мужчин его концентрация постоянна. В организме мужчин этот гормон увеличивает уровень тестостерона, который отвечает за созревание сперматозоидов.
Тесты на овуляцию основаны на простом принципе: они оценивают количество гормона в моче. Когда уровень лютеинизирующего гормона повышается, значит, у вас вот-вот начнется либо уже началась овуляция. Если вы планируете ребенка, это самое подходящее время для зачатия.
После полового созревания у здоровых мужчин держится на постоянном уровне гормон ЛГ, норма у женщин колеблется на протяжении всего цикла. Если в организме в достаточном количестве выделяется лютеинизирующий гормон, норма его должна быть следующая:
- фолликулярная фаза цикла (с 1-го дня месячных до 12–14-го) — 2–14 мЕд/л;
- овуляционная фаза цикла (с 12-го по 16-й день) — 24–150 мЕд/л;
- лютеиновая фаза цикла (с 15–16-го дня и до начала следующих месячных) — 2–17 мЕд/л.
Норма для мужчин — в пределах 0,5–10 мЕд/л.
Помните, сдавая анализ: норма у женщин может колебаться не только в разные дни цикла, но и в разные периоды жизни.
Гормон ЛГ: норма у женщин в разные периоды жизни
Уровень гормона у женщин после климакса держится в пределах 14,2–52,3 мЕд/л.
Указанные выше данные — приблизительные, они могут варьироваться в зависимости от особенностей организма. Даже если ваш анализ показывает, что лютеинизирующий гормон повышен, правильную расшифровку может сделать только врач.
Врач может назначить анализ в случае:
- отсутствия месячных;
- скудных и коротких месячных (меньше трех дней);
- бесплодия;
- выкидышей;
- задержки роста;
- задержки или преждевременного полового развития;
- маточных кровотечений;
- эндометриоза;
- снижения полового влечения;
- определения периода овуляции;
- исследований при экстракорпоральном оплодотворении (ЭКО);
- контроля эффективности гормонотерапии;
- гирсутизма (избыточного роста волос у женщин на подбородке, груди, спине, животе);
- синдрома поликистозных яичников.
Чтобы правильно оценить результаты анализа ЛГ, у женщин необходимо взять кровь на 3–8-й или на 19–21-й день цикла.
Так как у мужчин нет колебаний этого гормона, им забор крови можно сделать в любой день. Анализ обязательно нужно проводить натощак.
Если у женщины уровень гормона повышен, это означает, что в течение следующих 12–24 часов произойдет овуляция. Уровень ЛГ высокий еще в течение суток после овуляции.
В период овуляции уровень лютеинизирующего гормона наивысший — его количество повышается в десять раз.
Кроме периода овуляции, уровень гормона может быть повышен при:
- синдроме поликистозных яичников;
- синдроме истощения яичников;
- почечной недостаточности;
- опухоли гипофиза;
- эндометриозе;
- недостаточной функции половых желез;
- интенсивных спортивных тренировках;
- голодании;
- стрессе.
Лютеинизирующий гормон повышен бывает также у мужчин в возрасте 60–65 лет.
Анализ может показывать не только повышенный, но и пониженный уровень ЛГ.
- ожирение;
- недостаточность лютеиновой фазы;
- курение;
- прием лекарственных препаратов;
- операции;
- отсутствие месячных;
- синдром поликистоза яичников;
- синдромы Шихана и Денни — Морфана;
- болезнь Симмондса;
- стресс;
- задержка роста (карликовость);
- нарушения активности гипофиза и гипоталамуса (гипогонадотропный гипогонадизм);
- повышение в крови гормона пролактина (гиперпролактинемия);
- прекращение менструаций после установления цикла (вторичная гипоталамическая аменорея);
- беременность.
Низкий ЛГ — норма у женщин во время беременности. Когда женщина вынашивает ребенка, в ее организме понижена концентрация ФСГ и лютеинизирующего гормона — пролактин же в это время вырабатывается в довольно больших количествах.
Если у мужчины в крови понижен уровень этого гормона, это может быть причиной недостаточного количества сперматозоидов. В таком случае возможно даже мужское бесплодие.
При нарушении функции яичников врач может поставить диагноз НЛФ — недостаточность лютеиновой фазы. Выражается это ослабленной функцией желтого тела: прогестерон вырабатывается в недостаточном количестве. Из-за пониженного количества прогестерона матка не успевает подготовиться к беременности и эмбрион не может прочно прикрепиться к эндометрию — внутренней оболочке матки.
О том, что у вас НЛФ, можно узнать из графика базальной температуры: если от овуляции до начала следующих месячных проходит меньше 10 дней, обратитесь к врачу. Чтобы подтвердить диагноз НЛФ, нужно сдать анализ крови. Во второй половине цикла, когда наступает лютеиновая фаза, прогестерон будет понижен.
Недостаточность фазы желтого тела может быть причиной бесплодия и выкидышей на ранних сроках (2–4-й месяц беременности).
источник
Обычно паре при планировании беременности, при регулярной половой жизни и правильном менструальном цикле специально высчитывать момент овуляции нет нужды. Свидетельством успешности этого процесса будет свершившаяся беременность. Но если с зачатием возникают проблемы, то информация о дне овуляции может помочь ускорить его наступление.
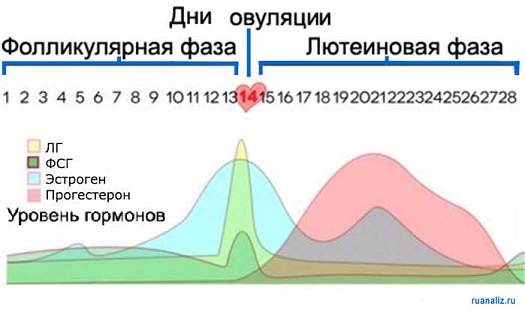
Ежемесячно в яичнике женщины созревает крошечный пузырек-фолликул, который содержит яйцеклетку. В гипофизе, который находится в головном мозге, вырабатывается ФСГ (фолликулостимулирующий гормон), который стимулирует рост фолликулов в яичнике. Во время каждого цикла 20 или более яйцеклеток начинают процесс созревания, однако на второй неделе от начала менструации среди них уже можно выделить лидера – доминантный фолликул, который содержит зрелую яйцеклетку. Его стенки вырабатывают женские гормоны – эстрогены, благодаря которым фолликул увеличивается, а внутренний слой матки (эндометрий) восстанавливается после менструации. Процесс освобождения яйцеклетки из фолликула называется овуляцией. Для того, чтобы произошел разрыв фолликула, в гипофизе активно образуется ЛГ (лютеинизирующий гормон). Он же способствует образованию на месте лопнувшего фолликула новой железы – желтого тела. Оно вырабатывает гормон беременности – прогестерон, который вызывает усиление кровообращения в эндометрии, подготавливая его к прикреплению (имплантации) оплодотворенного плодного яйца. Выйдя из яичника, яйцеклетка захватывается маточной трубой и благодаря ее сокращениям продвигается в сторону матки. Свою способность к оплодотворению яйцеклетка сохраняет в среднем 24 часа. Если в этот момент происходит незащищенный половой акт, то через 3–8 часов после него сперматозоид встретится с яйцеклеткой в маточной трубе, они сольются, их ядра объединятся с образованием зиготы – одноклеточного эмбриона. Для зачатия наиболее благоприятен момент, когда овуляция должна вот-вот произойти, потому что слизистая шейки матки становится чрезвычайно чувствительной, и у сперматозоидов достаточно времени для попадания в маточные трубы, где они ждут момента овуляции.
Чаще всего не имеют проблем с овуляцией женщины, у которых менструальный цикл имеет постоянный интервал и продолжительность от 21 до 35 дней. В таких случаях приблизительный день овуляции можно просчитать по календарю, отсчитав 14 дней назад от начала менструации. Так, если цикл 35 дней, то овуляция, скорее всего, происходит на 21-й день (35 – 14 = 21) цикла. А если 25 дней, то на 11-й день (25 – 14 = 11). Таким образом, становится понятно, что овуляция далеко не всегда приходится на середину менструального цикла, как думают многие женщины.
Перемены, связанные с развитием яйцеклетки и овуляцией, затрагивают не только половую систему, но и многие внутренние органы, так как их смыслом является подготовка всего организма к беременности. Что же может подсказать о наступлении овуляции? Ее признаками могут быть:
Слизистые выделения. Одним из признаков овуляции является усиление слизистых выделений. Они становятся немного мутными, тягучими, иногда похожими на яичный белок, обычно отходят в течение 3–4 дней.
Легкий дискомфорт в области яичников, однако при наличии спаечного процесса или при поликистозе яичников женщина может ощущать достаточно сильные боли внизу живота на стороне, где произошла овуляция.
Небольшие мажущие кровянистые выделения из влагалища в середине цикла, которые прекращаются в течение суток. Они связаны с незначительным кровотечением из яичника при разрыве фолликула.
Повышенное половое влечение. Сексуальные желания проявляются острее, наблюдается повышенная возбудимость в период, близкий к овуляции.
Напряжение в молочных железах может наблюдаться перед овуляцией, но чаще после нее, что связано с действием гормона второй фазы цикла (прогестерона).
В домашних условиях определить, когда же произойдет овуляция, можно, измеряя базальную температуру (температуру в прямой кишке) и анализируя ее изменения по графику. Этот простой метод по-прежнему широко используется для изучения особенностей менструального цикла. Но он требует точного соблюдения правил измерения, которые необходимо проводить утром, не вставая с постели, в одно и то же время, одним и тем же термометром в прямой кишке. Необходимо, чтобы моменту измерения предшествовали несколько часов сна. На уровень базальной температуры кроме функции яичников влияет множество разных факторов: воспалительные, инфекционные заболевания, прием алкоголя и некоторых лекарственных средств, физическая нагрузка, половой акт накануне измерения. Не имеет смысла измерять базальную температуру женщинам, использующим гормональную контрацепцию. Полученные в ходе измерений данные вносят в график – на горизонтальной оси обозначаются дни цикла, а на вертикальной отмечается температура.
При нормальной ситуации в первой половине цикла она ниже 37°С, за день до наступления овуляции несколько снижается, а затем резко увеличивается до 37,2–37,4°С. Это и есть момент овуляции. После овуляции в норме повышенная температура удерживается в течение 10–14 дней и накануне менструации падает. Если наступает беременность, снижения не происходит.
Бывает, что по графику имеется скачок температуры, а овуляции не происходит. В таком случае обращают внимание на длительность подъема температуры. Если подъем отмечается менее чем в течение 10 дней, это говорит о малом количестве прогестерона, что тоже может быть следствием нарушения овуляции. Однако, как показало наблюдение, приблизительно у 5% женщин даже при полном соблюдении всех правил измерения этот метод недостоверен: отсутствие овуляции по графику сопровождалось наступлением беременности.
В домашних условиях можно определить овуляцию также при помощи специальных тестов. Они подобны тестам на беременность и основаны на определении пика лютеинизирующего гормона (ЛГ), предшествующего овуляции. Напомним, что данный гормон достигает своих максимальных отметок непосредственно накануне выхода яйцеклетки из фолликула. Уровень гормона возрастает как в крови, так и в моче, что и фиксируется индикатором теста за 12–24 часа до овуляции. Если у вас регулярный цикл (всегда одинаковой продолжительности), то начинать делать тесты нужно примерно за 17 дней до начала следующей менструации, так как обычно от момента овуляции до следующей менструации проходит 12–16 дней. Например, если длина вашего цикла – 28 дней, то тестирование нужно начинать с 11-го дня, а если 35 – то с 18-го. Если продолжительность цикла непостоянная, то для расчета дня начала тестирования выберите самый короткий цикл за последние 6 месяцев.
Тесты на овуляцию можно проводить в любое время дня, по возможности лучше делать их в одно и то же время. Перед этим желательно воздерживаться от мочеиспускания как минимум в течение 4 часов и избегать избыточного потребления жидкости перед началом тестирования, так как это может привести к уменьшению концентрации гормона в моче и снизить достоверность результата. Ночная моча тоже не самый удачный выбор для тестирования, при длительной задержке мочеиспускания гормон распадается.
Как и при использовании теста на беременность, результаты оценивают по сравнению с контрольной линией через 10 минут. Контрольная линия появляется всегда, если тест был проведен правильно. Если линия результата значительно бледнее, чем контрольная линия, значит, выброс ЛГ еще не произошел, и тестирование нужно продолжать ежедневно. Если линия результата такая же или темнее, чем контрольная линия, значит, выброс гормона уже случился, и в течение 24–36 часов у вас наступит овуляция. Необходимости продолжать тестирование уже нет, ближайшие 2 дня наиболее благоприятны для зачатия.
К сожалению, такие тесты показывают не саму овуляцию, а изменение уровня лютеинизирующего гормона (ЛГ). Значительный подъем ЛГ характерен для овуляции, однако повышение его уровня может иметь место и в других ситуациях – при гормональной дисфункции, синдроме истощения яичников, почечной недостаточности и т. д. Кроме того, возможны ложноположительные результаты и под влиянием других гормонов, в частности, в присутствии гормона беременности – ХГЧ. Поэтому тесты часто приходится сочетать с другими методами определения овуляции, например, с помощью базальной температуры или ультразвукового мониторинга.
УЗИ-диагностика – наиболее надежный метод определения овуляции. УЗИ на овуляцию проводят несколько раз за цикл (при стабильном цикле бывает достаточно 2–3 раз, при нерегулярном цикле может быть и чаще).
Первый раз исследование выполняют за 3–4 дня до предполагаемой овуляции. При этом выясняется наличие доминантного (большего по размерам, чем остальные) фолликула. В зависимости от размеров фолликула определяют вероятную дату овуляции. Обычно она происходит, когда фолликул достигает 18–24 мм, а растет он со скоростью 2 мм в сутки.
Чтобы убедиться, что овуляция произошла, следующее УЗИ на овуляцию назначают через несколько дней после вероятной даты выхода яйцеклетки из фолликула.
Если необходимо уточнить диагноз, то врач может назначить анализы на гормоны, сочетая их с ультразвуковым исследованием и наблюдением за базальной температурой. Их также проводят в динамике. На 3–4-й день от начала менструации выясняют базовый уровень гормонов гипофиза (ФСГ, ЛГ). Анализ должен проводиться натощак до 12 часов дня. За 28–36 часов до овуляции исследуют подъем уровня ЛГ, а через неделю после нее определяют прогестерон, как показатель функции желтого тела. Могут назначать и дополнительные гормональные пробы, если параллельно проводят диагностику других нарушений. Так, причиной нарушений овуляции могут быть изменения содержания таких гормонов, как пролактин, тиреотропный гормон, гормоны щитовидной железы, тестостерон и др.
Этот метод основан на том, что состояние влагалищной слизи и слюны изменяется при повышении уровня эстрогенов, которое предшествует овуляции. Данные биологические жидкости становятся более вязкими, при высыхании на стекле кристаллизуются, образуя специфический рисунок папоротника. Для использования этого метода в домашних условиях можно приобрести в аптеке специальный микроскоп, к которому прилагаются схематические рисунки, соответствующие дню цикла.
Для проведения диагностики с утра, до еды и чистки зубов, на стеклышко наносится капелька слюны. Стекло оставляют до засыхания (примерно на 15–20 минут), после чего смотрят на него через микроскоп. Если на стекле нет четкого рисунка, только беспорядочные точки, значит, овуляции нет. При приближающейся овуляции образуются фрагменты рисунка папоротника, который становится максимально четким за день до овуляции. После овуляции рисунок снова распадается. К искажению результата могут привести воспалительные процессы в полости рта, курение, прием пищи или напитков.
Если во время проведения тестов овуляция не выявлена, то не стоит расстраиваться. Ее отсутствие в одном цикле ни о чем не говорит, каждый четвертый цикл у здоровой женщины проходит без выхода яйцеклетки. Такой цикл называется ановуляторным. А вот если овуляция не выявляется в течение нескольких месяцев, то это уже требует обращения к врачу и проведения обследования, так как дисфункция овуляции составляет около 30–40% всех причин женского бесплодия.
Резкое снижение массы тела на 5–10% в месяц, а также вес меньше 45 кг при среднем росте ведет к отсутствию овуляции. Исследователи установили, что жир тела может вырабатывать и накапливать эстроген – гормон, который готовит организм к беременности. Но плохо не только низкое содержание этого гормона, но и высокое. Избыточная масса тела также блокирует овуляцию.
Зачастую отсутствие овуляции является не свидетельством каких-либо заболеваний, а лишь отражением физиологических процессов. Нетрудно догадаться, что в норме овуляций нет у беременных женщин, а также у кормящих мам в первые месяцы после родов, если кормление ребенка исключительно грудное и регулярное, в том числе и ночью, у женщин, принимающих оральные контрацептивы (а также в первые 2–3 месяца после их отмены). Полное отсутствие овуляции наблюдается у женщин в период менопаузы, и поделать с этим уже ничего нельзя. Сокращаться количество овуляций в год начинает приблизительно в 30 лет (у кого-то раньше, у кого-то позже). У совсем молодых девушек ановуляторные циклы наблюдаются 1–2 раза в год, у женщин постарше такое случается уже гораздо чаще.
Учитывая, что в процессе овуляции принимают участие многие гормонально активные ткани и органы человека, то и нарушения этого процесса могут быть вызваны заболеваниями многих органов.
В первую очередь это, конечно, болезни яичников: поликистоз, преждевременное истощение, эндометриоз, воспалительные заболевания, генетические аномалии.
Второй по распространенности причиной ановуляции является патология гипофиза, как органа, руководящего яичниками, – гиперпролактинемия (высокий уровень пролактина вследствие опухоли или доброкачественного увеличения гипофиза).
На работу яичника также оказывают влияние щитовидная железа и надпочечники. Соответственно, любое заболевание, сопровождающееся нарушением функции этих органов, также может приводить к ановуляции. Наиболее частой причиной сниженной функции щитовидной железы в йоддефицитных районах является недостаток йода. Поэтому в период планирования врачи этих регионов рекомендуют женщинам использовать йодированную соль и дополнительно принимать йодид калия.
К счастью, современная медицина обладает достаточным арсеналом средств и для диагностики причин ановуляции, и для их коррекции. Поэтому каждой паре с такими проблемами можно помочь. Главное – не затягивать с обращением к специалистам.
источник
Овуляция — это высвобождение яйцеклетки из яичников женщины, которое происходит ежемесячно в середине менструального цикла. В это время в моче обнаруживается повышенное содержание лютеинизирующего гормона (ЛГ), который содействует передвижению яйцеклетки.
Для оплодотворения яйцеклетки сперма должна попасть в организм женщины примерно в то же время, когда яйцеклетка выходит из яичников. Может показаться, что этого легко достичь, однако следует помнить, что яйцеклетка после выхода из яичников живет всего в течение 24 часов или даже меньше, а сперма остается способной к ее оплодотворению лишь в течение нескольких дней.
Примерно за 24 часа до овуляции происходит повышение гормона ЛГ. Определить оптимальное время для зачатия Вам поможет тест на овуляцию. Чувствительность тестов на овуляцию позволяет выявлять ЛГ в концентрации от 30 мМЕ/мл.
Чтобы определить день повышения содержания гормона ЛГ, необходимо проводить анализ мочи ежедневно, примерно в одно и то же время.
Для большинства женщин с постоянным месячным циклом достаточно всего 5 дней. Чтобы определить день начала тестирования, следует от числа дней полного цикла отнять 17.
Например, если Ваш цикл составляет 28 дней, то тестирование следует начать на 11-ый день (28 — 17 = 11). Для определения дня начала тестирования используйте данную таблицу.
В случае непостоянного цикла выберите для отсчета наиболее короткий цикл. Если в течение 5 дней повышение гормона ЛГ не произошло, необходимо продолжить тестирование еще несколько дней.
Вероятность беременности очень высока в два фертильных дня, когда происходит резкое повышение гормона ЛГ.
Выбор времени дня для тестирования
Тестирование лучше проводить в одно и тоже время каждый день. Не используйте первую утреннюю мочу, так как ЛГ образуется в вашем организме рано утром и появится в моче позже, в течение дня. Самое лучшее время для сбора мочи между 10.0 и 20.00. за 2-3 часа до проведения тестирования сократите количество употребляемой жидкости.
По мере созревания фолликула в его клетках вырабатываются женские гормоны — эстрогены. И чем больших размеров достигает фолликул, тем больше его клетки вырабатывают эстрогенов. Когда уровень эстрогенов достигает уровня достаточного для овуляции, происходит резкий выброс лютеинизирующего гормона (ЛГ), после чего в течение примерно 24-48 часов происходит разрыв фолликула (овуляция) и готовая к оплодотворению яйцеклетка устремляется в маточную трубу — на встречу с мужскими сперматозоидами. Период развития фолликула может отличаться не только у разных женщин, но даже у одной — в разных циклах.
Именно на определении момента резкого увеличения уровня ЛГ в моче и основано действие современных домашних тест-полосок на овуляцию. С какого дня нужно начинать тестирование? День начала тестирования нужно определять в зависимости от продолжительности Вашего цикла. Первым днем Вашего цикла является день, когда началась менструация. Длина цикла — количество дней прошедших от первого дня последней менструации до первого дня следующей. Если у Вас регулярный цикл всегда одинаковой продолжительности, то начинать делать тесты нужно примерно за 17 дней до начала следующей менструации, так как фаза желтого тела (после овуляции) длится 12-16 дней (в среднем, обычно — 14). Например, если обычная длина Вашего цикла — 28 дней, то тестирование нужно начинать с 11-го дня, а если 35 — то с 18-го. Если продолжительность цикла не постоянная — выберите самый короткий цикл за последние 6 месяцев и используйте его продолжительность для вычисления дня, когда начать тестирование. При отсутствии регулярности и наличии больших задержек — использование тестов без дополнительного контроля за овуляцией и фолликулами не является разумным. Как по причине их высокой стоимости (при использовании тестов раз в несколько дней овуляцию можно пропустить, а использование этих тестов каждый день — себя не оправдает), так и при низкой надежности
При ежедневном использовании (или даже 2 раза в день — утром и вечером) домашние тесты дают хорошие результаты, особенно, совместно с УЗИ. При использовании ультразвукового контроля, можно не тратить зря тесты, а подождать, пока фолликул достигнет примерно 18-20 мм, когда он способен овулировать. Тогда можно начинать делать тесты каждый день.
Оцените результаты теста и сравните линию результата с контрольной линией. Контрольная линия используется для сравнения с линией результата. Контрольная линия появляется в окне всегда, если тест был проведен правильно.
Если линия результата значительно бледнее, чем контрольная линия, значит, выброс ЛГ еще не произошел, и тестирование нужно продолжать. Если линия результата такая же или темнее, чем контрольная линия, значит выброс гормона уже произошел, и в течение 24-36 часов у Вас наступит овуляция. Наиболее подходящие для зачатия 2 дня начинаются с того момента, когда Вы определили, что выброс ЛГ уже произошел. Если половое сношение произойдет в ближайшие 48 часов, ваш шанс забеременеть будет максимальным. После того, как Вы определили, что выброс произошел, уже нет необходимости продолжать тестирование.
источник
Назначение: набор предназначен для измерения лютеинизирующего гормона (ЛГ) в образцах мочи методом иммуноферментного анализа с целью прогноза времени овуляции. Диапазон измерения: 2–200 мМЕ/мл. Чувствительность: 2 мМЕ/мл. Стандартизация: по референсному материалу WHO 80/552. Приложения теста: лютеинизирующий гормон (ЛГ) продуцируется у мужчин и женщин передней долей гипофиза под действием рилизинг-фактора лютеинизирующего гормона (LH-RH или Gn-RH), который секретируется гипоталамусом. ЛГ, также известный как гормон, стимулирующий интерстициальные клетки (ICSH, ГСИК) у мужчин, это гликопротеин с м.м. приблизительно 30 кДа. Он состоит из двух нековалентно связанных разных аминокислотных цепей альфа и бета. Альфа-цепь аналогична альфа-цепи человеческого тиреотропного гормона (TSH, ТТГ), фолликулостимулирующего гормона (FSH, ФСГ) и человеческого хорионического гонадотропина (hCG, ХГч). Различие между этими гормонами состоит в аминокислотном составе их бета-субъединиц, ответственных за их иммунологические различия. Базовая секреция ЛГ у мужчин носит эпизодический характер, и основной функцией является стимуляция интерстициальных клеток (клеток Лейдига) для продукции тестостерона. Вариации уровня ЛГ у здоровой менструирующей женщин связаны с циклом овуляции и зависят от последовательности гормональных событий оси гонады-гипоталамус-гипофиз. Снижение уровней прогестерона и эстрадиола, предшествующее овуляции, инициирует каждый менструальный цикл. В результате снижения уровня гормонов усиливается секреция гипоталамусом гонадотропин-рилизинг фактора (GnRF), который, в свою очередь, стимулирует продукцию и секрецию ФСГ гипофизом. Повышение уровня ФСГ стимулирует развитие когорты фолликулов в фолликулярной фазе, в одном из которых (доминантный фолликул) полностью созревает яйцеклетка. На протяжении развития фолликула секретируется эстрадиол, в начальный период медленно, а затем, к 12 или 13 дню нормального цикла, быстро повышается. В результате этого быстрого повышения эстрадиола происходит выброс ЛГ из-за прямой стимуляции гипофиза и повышения уровней GnRF и ФСГ. Эти события составляют преовуляторную фазу. Овуляция наступает приблизительно через 12-18 часов после достижения максимального уровня ЛГ. После выхода яйцеклетки из доминантного фолликула формируется corpus luteum (желтое тело), секретирующее прогестерон и эстроген — два регулятора ЛГ по принципу обратной связи. Лютеиновая фаза быстро сменяет фазу овуляции, она характеризуется высоким уровнем прогестерона, вторым подъемом эстрадиола и низкими уровнями ЛГ и ФСГ. Низкие уровни ЛГ и ФСГ являются результатом эффекта отрицательной обратной связи эстрадиола и прогестерона на гипоталамо-гипофизарную ось. После оплодотворения развивающийся эмбрион продуцирует ХГЧ, поддерживающий продукцию прогестерона и эстрадиола желтым телом. Если беременность не наступает, желтое тело регрессирует, и соответствующим образом происходит падение уровней прогестерона и эстрадиола, приводящее к наступлению менструации. Гипоталамус вновь инициирует менструальный цикл благодяря низкому уровню гормонов.. У больных, страдающих гипогонадизмом, выявляют повышенные концентрации ЛГ в сыворотке. Снижение продукции стероидных гормонов у женщин является результатом неразвитых яичников, первичной недостаточности яичников, синдрома поликистозных яичников или менопаузы; в этих случаях секреция ЛГ не регулируется. Аналогичная потеря регуляторных гормонов встречается у мужчин при аномалиях развития яичек или анорхизме.
Назначение: набор предназначен для измерения лютеинизирующего гормона (ЛГ) в образцах мочи методом иммуноферментного анализа с целью прогноза времени овуляции. Диапазон измерения: 2–200 мМЕ/мл. Чувствительность: 2 мМЕ/мл. Стандартизация: по референсному материалу WHO 80/552. Приложения теста: лютеинизирующий гормон (ЛГ) продуцируется у мужчин и женщин передней долей гипофиза под действием рилизинг-фактора лютеинизирующего гормона (LH-RH или Gn-RH), который секретируется гипоталамусом. ЛГ, также известный как гормон, стимулирующий интерстициальные клетки (ICSH, ГСИК) у мужчин, это гликопротеин с м.м. приблизительно 30 кДа. Он состоит из двух нековалентно связанных разных аминокислотных цепей альфа и бета. Альфа-цепь аналогична альфа-цепи человеческого тиреотропного гормона (TSH, ТТГ), фолликулостимулирующего гормона (FSH, ФСГ) и человеческого хорионического гонадотропина (hCG, ХГч). Различие между этими гормонами состоит в аминокислотном составе их бета-субъединиц, ответственных за их иммунологические различия. Базовая секреция ЛГ у мужчин носит эпизодический характер, и основной функцией является стимуляция интерстициальных клеток (клеток Лейдига) для продукции тестостерона. Вариации уровня ЛГ у здоровой менструирующей женщин связаны с циклом овуляции и зависят от последовательности гормональных событий оси гонады-гипоталамус-гипофиз. Снижение уровней прогестерона и эстрадиола, предшествующее овуляции, инициирует каждый менструальный цикл. В результате снижения уровня гормонов усиливается секреция гипоталамусом гонадотропин-рилизинг фактора (GnRF), который, в свою очередь, стимулирует продукцию и секрецию ФСГ гипофизом. Повышение уровня ФСГ стимулирует развитие когорты фолликулов в фолликулярной фазе, в одном из которых (доминантный фолликул) полностью созревает яйцеклетка. На протяжении развития фолликула секретируется эстрадиол, в начальный период медленно, а затем, к 12 или 13 дню нормального цикла, быстро повышается. В результате этого быстрого повышения эстрадиола происходит выброс ЛГ из-за прямой стимуляции гипофиза и повышения уровней GnRF и ФСГ. Эти события составляют преовуляторную фазу. Овуляция наступает приблизительно через 12-18 часов после достижения максимального уровня ЛГ. После выхода яйцеклетки из доминантного фолликула формируется corpus luteum (желтое тело), секретирующее прогестерон и эстроген — два регулятора ЛГ по принципу обратной связи. Лютеиновая фаза быстро сменяет фазу овуляции, она характеризуется высоким уровнем прогестерона, вторым подъемом эстрадиола и низкими уровнями ЛГ и ФСГ. Низкие уровни ЛГ и ФСГ являются результатом эффекта отрицательной обратной связи эстрадиола и прогестерона на гипоталамо-гипофизарную ось. После оплодотворения развивающийся эмбрион продуцирует ХГЧ, поддерживающий продукцию прогестерона и эстрадиола желтым телом. Если беременность не наступает, желтое тело регрессирует, и соответствующим образом происходит падение уровней прогестерона и эстрадиола, приводящее к наступлению менструации. Гипоталамус вновь инициирует менструальный цикл благодяря низкому уровню гормонов.. У больных, страдающих гипогонадизмом, выявляют повышенные концентрации ЛГ в сыворотке. Снижение продукции стероидных гормонов у женщин является результатом неразвитых яичников, первичной недостаточности яичников, синдрома поликистозных яичников или менопаузы; в этих случаях секреция ЛГ не регулируется. Аналогичная потеря регуляторных гормонов встречается у мужчин при аномалиях развития яичек или анорхизме.
источник
Тест на овуляцию
«ИммуноХром-ЛГ-Экспресс»
ТЕСТ-ПОЛОСКА ДЛЯ ИММУНОХРОМАТОГРАФИЧЕСКОГО ВЫЯВЛЕНИЯ УРОВНЯ
ЛЮТЕИНИЗИРУЮЩЕГО ГОРМОНА ДЛЯ ОПРЕДЕЛЕНИЯ ВРЕМЕНИ ОВУЛЯЦИИ.
ОПИСАНИЕ. Набор полосок для иммунохроматографического определения уровня лютенизирующего гормона с целью определения времени овуляции (времени, благоприятного для зачатия).
СОСТАВ НАБОРА.
- Тест-полоска в защитном пакетике 5 шт.
- Инструкция 1 шт.
ВВЕДЕНИЕ. «ИммуноХром-ЛГ-Экспресс»- это тест-полоска для быстрого качественного (полуколичественного) иммунохроматографического определения уровня лютиенизирующего гормона в моче с целью определения времени овуляции у женщины.
ПРИНЦИП ПРОЦЕДУРЫ ТЕСТИРОВАНИЯ.
Лютеинизирующий гормон (ЛГ) — это гликопротеид, продуцируемый передней долей гипофиза. Лютеинизирующий и фолликулостимулирующий гормоны играют центральную роль как в тестикулярном, так и в овуляторном процессах репродукции человека. По мере прогрессирования роста фолликула на протяжении постменструальной паузы выработка ЛГ постепенно растет и достигает максимума в момент выхода яйцеклетки из яичников — овуляции (овуляторный пик «скачок» ЛГ). Затем концентрация ЛГ постепенно снижается. Вероятность зачатия наиболее высока в течение 36 часов после овуляции.
При проведении анализа, тест-полоску на 30-60 секунд погружается в чашку с образцом мочи. Жидкость впитывается поглощающим участком тест-полоски. Присутствующий в моче ЛГ реагирует с окрашенным коньюгатом антител с образованием окрашенного комплекса ЛГ-антитело. Далее этот комплекс связывается антителами, иммобилизованными на мембране, с проявлением в виде красно-розовой линии в тестовой зоне (нижней зоне мембраны). Интенсивность окраски этой линии соответствует концентрации ЛГ в образце. Другие реагенты обеспечивают образование красно-розовой линии в контрольной (верхней) зоне мембраны. В конце анализа интенсивность контрольной линии соответствует 30 мЕд./мл ЛГ. Результат учитывается визуальным сравнением интенсивности окраски линий в контрольной зоне и в тестовой зоне мембраны.
Положительным результат считается, если окраска линии в тестовой зоне интенсивнее или сходной окраски линии контрольной зоны. Если интенсивность красно-розовой линии в тестовой зоне слабее, чем в контрольной зоне или вообще отсутствует, то концентрация ЛГ составляет менее 30 мЕд/мл (отрицательный результат).
УСЛОВИЯ ХРАНЕНИЯ ТЕСТ-ПОЛОСКИ. Хранить при температуре от +2° до +28°С. Не замораживать! Срок годности указан на защитном пакетике.
ПРЕДОСТЕРЕЖЕНИЯ.
- Только для in vitro диагностики.
- Не использовать после истечения срока годности.
В КАКИЕ ДНИ ПРОВОДИТЬ АНАЛИЗ. Определите продолжительность менструального цикла: это количество дней от первого дня менструации, до последнего дня перед следующей менструацией включительно. Подсчитайте среднюю продолжительность цикла за последние несколько месяцев, затем, по приведенной ниже таблице, определите день проведения анализов.
| Продолжительность менструального цикла | День начала анализа | Продолжительность менструального цикла | День начала анализа |
| 21 день | 5-й день | 31 день | 15-й день |
| 22 дня | 6-й день | 32 дня | 16-й день |
| 23 дня | 7-й день | 33 дня | 17-й день |
| 24 дня | 8-й день | 34 дня | 18-й день |
| 25 дней | 9-й день | 35 дней | 19-й день |
| 26 дней | 10-й день | 36 дней | 20-й день |
| 27 дней | 11-й день | 37 дней | 21-й день |
| 28 дней | 12-й день | 38 дней | 22-й день |
| 29 дней | 13-й день | 39 дней | 23-й день |
| 30 дней | 14-й день | 40 дней | 24-й день |
Пример: если продолжительность цикла составляет 26 дней, то анализ нужно проводить на 10-й день цикла.
1 — первый день менструации (принято считать первым днем менструального цикла)
10a — день начала анализов (10-й день менструального цикла)
СБОР ОБРАЗЦОВ. Образец мочи следует брать один раз в день, приблизительно в одно и то же время, между 10 и 20 часами. Нельзя использовать первую утреннюю мочу.
Соберите образец в одну из чашек для мочи из набора, или в любую чистую емкость. При необходимости, образец можно в течение нескольких часов держать при комнатной температуре. Если необходимо хранение до 48 часов, то держать в холодильнике. Замораживать образец нельзя.
ПРОВЕДЕНИЕ АНАЛИЗА. Перед проведением анализа, дайте компонентам диагностикума и образцу мочи согреться до комнатной температуры. Вскрывайте упаковку тест-полоски непосредственно перед началом тестирования.
- Вскройте защитный пакетик, разорвав его по «надрезу». Извлеките тест-полоску.
- Осторожно установите тест-полоску в чашку вертикально так, чтобы стрелки на полоске указывали вниз. Уровень жидкости не должен превышать ограничительной линии на тест-полоске, отмеченной стрелками.
- Прочитайте результат в течение 5 минут. Результат нельзя интерпретировать позже, чем через 5 минут.
ИНТЕРПРЕТАЦИЯ РЕЗУЛЬТАТОВ. Сравните интенсивность красно-розовых полосок в тестовой зоне (нижней зоне) и в контрольной (верхней) зоне мембраны.
- Положительный результат: Две линии имеют одинаковую интенсивность или линия в тестовой зоне интенсивнее. Анализом выявлен «скачок» ЛГ.
- Отрицательный результат: Линия в тестовой зоне не видна, или она менее интенсивная (светлее), чем линия в контрольной зоне. «Скачок» концентрации ЛГ не выявлен.
КОГДА ПРЕКРАЩАТЬ АНАЛИЗ. На основании каждого анализа Вы решаете, обнаружен ли «скачок» концентрации ЛГ. Овуляция происходит в какой-то момент времени в течение 36 часов после возрастания концентрации ЛГ. Обычно, после обнаружения «скачка» ЛГ, дальнейшее тестирование не требуется. Оставшиеся тест-полоски можно использовать в следующий раз.
ПОЧЕМУ «СКАЧОК» ЛГ МОЖЕТ НЕ ВЫЯВЛЯТЬСЯ.
- Ошибки во времени взятия образцов мочи. Например, использовалась первая утренняя моча, которую нельзя использовать в данном анализе.
- Тестирование начато в слишком ранний или слишком поздний день менструального цикла.
- Тестирование прекращено слишком рано. Используйте два набора «ИммуноХром-Экспресс» (10 определений) это поможет Вам избежать подобной ситуации.
- В данном менструальном цикле «скачок» ЛГ вообще не произошел.
«СКАЧОК» ЛГ, ОВУЛЯЦИЯ И БЕРЕМЕННОСТЬ. Беременность начинается зачатием. Наиболее вероятное время для зачатия — период длительностью 24 ч, начинающийся через 1-2 дня после «скачка» ЛГ. Этот период бывает только раз в месяц. Поэтому, для увеличения вероятности зачатия, важно иметь возможность его предсказать. Тест-полоска «ИммуноХром-ЛГ-Экспресс» предназначен для этой цели.
ОГРАНИЧЕНИЕ МЕТОДА.
- Данный метод не предназначен и не рекомендуется для использования в целях контрацепции.
- Образцы мочи от беременных женщин, а также от женщин, получающих гормональные препараты, содержащие ХГЧ (хорионический гонадотропин человека), не пригодны для данного анализа.
ВОПРОСЫ И ОТВЕТЫ. Следует ли соблюдать какую либо диету перед проведением этого анализа? Нет, питание не влияет на результаты.
Влияет ли алкоголь или различные лекарства на результат анализа? Нет, но если Вы принимаете гормональные препараты, то посоветуйтесь с врачом перед проведением анализов.
Почему нельзя использовать первую утреннюю мочу? Потому что при этом можно пропустить день «скачка» концентрации ЛГ. Лучшее время для взятия образца — между 10 часами утра и 8 часами вечера. Старайтесь каждый день брать образец в одно и тоже время.
Почему интенсивность контрольной линии в сегодняшнем анализе не такая как вчера? Сама по себе интенсивность контрольной линии не имеет значения. Важно соотношение интенсивности контрольной линии и линии в тест-зоне мембраны.
На тест-полоске видны бледно-розовые разводы или мембрана имеет бледно-розовый фон. Проблема ли это? Нет. Такие вариации связаны с химическим составом образца мочи и влажности воздуха в помещении, где проводится анализ. Наличие хорошо заметной линии в контрольной зоне тест-полоски свидетельствует о правильности соблюдения методики анализа.
Занесите полученные результаты в таблицу и интерпретируйте их с Вашим врачом.
| № теста | Календарная дата забора анализа мочи | День менструального цикла | Время (часы) забора анализа | Ваш результат (положительный, отрицательный) |
| 1 | ||||
| 2 | ||||
| 3 | ||||
| 4 | ||||
| 5 |
ПРИМЕЧАНИЕ. В организме женщины из передней доли гипофиза поочередно усиливается выделение то фолликулостимулирующего, то лютеинизирующего гормонов, чем обуславливается последовательная смена фаз овуляторно-менструального цикла. Нарушение ритмической смены концентраций ЛГ и ФСГ является одной из причин нарушения репродуктивной функции женщины. Поэтому исследование динамики ЛГ имеет значение не только для определения времени овуляции (при планировании беременности), но и при дифференциальной диагностике гормональных дисфункций яичников в сочетании с исследованием динамики ФСГ (при использовании наборов «ИммуноХром-ФСГ-Экспресс»).
По вопросам, касающимся качества теста, следует обращаться:
ООО «Прогрессивные Био-Медицинские Технологии»
119313 Москва, Ленинский проспект, д.88, корп.3.
Тел.: (495) 138-00-79.
источник