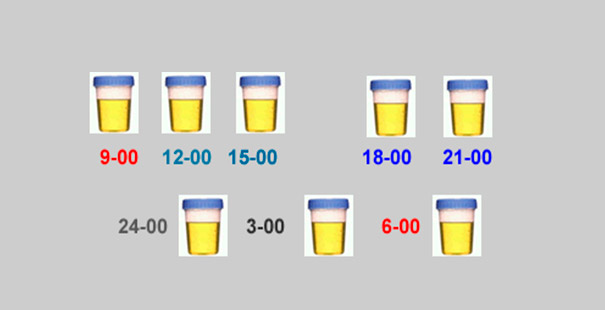
Причем объем жидкости, содержащейся в продуктах, не считается. К примеру, если за день выпито 2 литра, то количество мочи должно быть минимум 1,5 л.
Зная, какова суточная норма мочи у человека, можно своевременно выявить не только патологии органов мочеполовой системы, но и заподозрить нарушения функционирования сердца и сосудов, развитие инфекции, почечнокаменной болезни, сахарного диабета и иные отклонения в работе организма.
Суточный диурез в норме отличается в зависимости от пола и возраста человека. Также при ответе на вопрос, сколько литров мочи за сутки должно выходить, нужно учитывать ряд факторов, к примеру, принимает ли человек мочегонные препараты, включены ли в его рацион продукты и напитки, усиливающие диурез (арбуз, пиво), занят ли он физическим трудом, сопровождающимся чрезмерным потоотделением.
Все это следует принимать в расчет при определении нормы выделения мочи в сутки у взрослого.
Суточная норма мочи у мужчин — 1000-2000 мл, у женщин она меньше и составляет 1000-1600 мл.
Важным показателем является не только суточный диурез, но количество мочеиспусканий за 24 часа. Весь объем урины, который выделяется за сутки, можно разделить на дневной и ночной диурез. Они соотносятся как 3:1 или 4:1, такие показатели считаются нормой.
Когда ночные показатели превышают норму, такое состояние называется никтурией. Оно может указывать на различные патологии, в том числе диабет, нефросклероз, пиелонефрит, гломерулонефрит.

- сухую чистую емкость объемом не менее 3 литров, в которую нужно будет собирать в течение суток мочу, к примеру, с утра 6 и до 6 утра следующего дня;
- мерный контейнер;
- лист бумаги, на который нужно будет записывать объем урины и количество всей принятой за время этой процедуры жидкости, в том числе соков, чая, первых блюд.
Полученные результаты сравниваются с показателем нормы суточного диуреза.
Для определения суточного количества мочи может быть назначена проба Зимницкого. При ее проведении урину собирают через каждые 3 часа в разную тару.
Все, что собрано с 6 до 18 часов, относит к дневному диурезу, а остальное — к ночному. В предоставленных биоматериалах определяют плотность мочи. В норме у здорового человека количество выделившейся мочи за 1 раз варьирует от 40 до 300 мл.
Также с помощью мочи, собранной за сутки, можно определить еще один важный показатель, позволяющий выявить имеющиеся патологии — минутный диурез.
Это количество мочи, выделяемое за минуту. Его определяют при проведении пробы Реберга, позволяющей узнать скорость клубочковой фильтрации. Для ее проведения на голодный желудок нужно выпить пол-литра воды. Первая урина для пробы непригодна.
Мочу нужно собирать, начиная со 2-го мочеиспускания, на протяжении суток в одну посуду. При этом важно записывать объем разовой порции и время ее сбора. Разделив объем мочи, собранной за сутки, на 1440, получаем ее количество в минуту. Норма диуреза в этом случае — 0,55-1 мл.
Еще одним важным показателем, который удается определить с помощью сбора мочи за сутки, является почасовой диурез.
Если больной находится в коматозном состоянии, то ему присоединяют катетер к мочевому пузырю и определяют объем выделившейся мочи, это важно при выборе лекарства. Нормой считается объем мочи 30-50 мл. Когда ее количество сокращается до 15 мл, проводят интенсивную инфузионную терапию. Когда кровяное давление не выходит за границы нормы, а мочи отходит мало, вводят внутривенно диуретики.
При беременности в организме может накапливаться большое количество воды, что становится причиной увеличения веса, отеков нижних конечностей, скопления жидкости в абдоминальной полости. Поэтому важно знать, сколько должно быть мочи за сутки в период вынашивания плода.
Нормальное выделение урины у женщин во время беременности может варьировать от 60 до 80% от выпитой жидкости.
Чтобы рассчитать количество мочи, выделяемое в течение суток, потенциальная мама должна заполнять таблицу, в которую нужно вносить объем выпитой и выделившейся жидкости.
Полученные показатели позволяют врачу выявить наличие патологии и прописать необходимую терапию. Не стоит заниматься самолечением, так как беременным женщинам для нормализации диуреза могут быть выписаны различные медикаменты в зависимости от причины, спровоцировавшей отклонение.
Измерение суточного диуреза во время вынашивания плода не является обязательным, оно проводится при подозрении на внутренние отеки или риск появления гестоза.

Из-за небольшого объема употребляемой жидкости ее количество у новорожденных незначительное и может колебаться от 0 до 60 мл.
Полиурией у новорожденных будет считаться превышение этого объема в 1,5-2 раза. Но следует учитывать, что количество выделяемой урины может увеличиваться у недоношенных малышей и искусственников.
По мере роста малыша суточный диурез будет увеличиваться.
Рассчитывают его по формуле: 600+100×(р-1), где р — это возраст ребенка.
В зависимости от того, какое количество мочи выделяется за сутки, различают, такие патологии диуреза, как:
- Полиурия. При таком отклонении от нормы объем урины составляет минимум 3 литра. Много мочи может выделяться из-за нарушения синтеза антидиуретического гормона. Полиурия может указывать на болезни сердца, нарушение обмена веществ, эндокринные патологии, такие как сахарный диабет, синдром Конна. Такое состояние характерно для почечной недостаточности. Оно может возникать, когда у пациента такие заболевания почек, как пиелонефрит, нефросклероз. В большом количестве моча выделяется при назначении диуретиков.
- Олигурия. О ней говорят, когда объем выделяемой урины составляет максимум 500 мл. Анурией называют патологическое состояние, когда суточный диурез у взрослого уменьшается до 50 мл. Причин нарушения отхождения мочи множество. Уменьшение объема урины у здоровых людей может быть связано с высокой температурой воздуха, обезвоживанием организма из-за диареи и рвоты. Возникновение олигурии и анурии — это неблагоприятный прогностический признак при многихпатологиях. Они наблюдаются при резком падении давления, уменьшении массы циркулирующей крови. Их может спровоцировать большая кровопотеря, непрекращающаяся рвота, профузный понос, шоковое состояние. Острая почечная недостаточность, нефрит, массовое разрушение эритроцитов, инфекции почек бактериальной этиологии также могут сопровождаться олигурией.
- Поллакиурия. Это патологическое состояние, при котором наблюдается частое мочеиспускание в дневное время (не стоит путать с никтурией, когда оно учащено ночью), но суточный диурез остается в норме, уменьшается только объем мочи за одно мочеиспускание. Возникнуть поллакиурия может при различных состояниях, например, при психоэмоциональном возбуждении, переохлаждении, цистите, почечнокаменной болезни.
Важно оценить не только объем суточного диуреза, но и состав урины. Когда уровень осмотических веществ в ней превышает норму, то говорят об осмотическом диурезе, который развивается при увеличении уровня глюкозы, мочевой кислоты, гидрокарбонатов и ряда иных веществ в организме.
Когда выделяется моча с низким содержанием осмотически активных веществ, говорят о водном диурезе, который при отсутствии патологий может развиваться при употреблении большого количества жидкости.
источник
При оценке работы выделительной системы организма, в частности, почек, врач обращает внимание на такой важный показатель, как суточный объем выделяемой мочи. Нормы диуреза варьируются в зависимости от возраста и гендера. Количество выделенной урины зависит также от выпитой в течение дня жидкости и наличия патологий мочевыводящих путей. Лабораторное исследование как информативный метод диагностики учитывает все эти факторы в совокупности. При этом большинство обывателей все же интересуются, сколько мочи должно выделяться в сутки у взрослого человека?
Возраст, пол и воспалительные процессы в органах мочеполовой системы напрямую влияют на объем выделяемой мочи. Если жидкости слишком много или, напротив, непривычно мало, это серьезный повод задуматься о состоянии своего здоровья и обратиться за помощью к врачу. Но прежде стоит узнать какова норма мочи в сутки.
Очень часто значительные изменения в количестве урины являются симптомами заболеваний мочевыделительной системы. В этом случае врач назначит общий и суточный анализы мочи, который призван вычислить количество выделенной урины, ее биохимические характеристики и процент по отношению к объему выпитых в течение дня напитков.
Средние значения нормы суточного диуреза:
- новорожденный — 0-60 мл;
- ребенок в первые 2 недели жизни — 0-245 мл (объем увеличивается с каждым днем);
- ребенок младше 5 лет — 500-900 мл;
- ребенок 5-10 лет — 700-1200 мл;
- подросток 10-14 лет — 1-1,5 л;
- женщина — 1-1,6 л;
- мужчина — 1-2 л.
Анализ учитывает и то, сколько литров мочи в сутки выделяет человек в разное время дня. В норме эта пропорция между днем и ночью составляет 3:1 или 4:1. Отклонения от нормального соотношения считается нарушением нормальной функции выделительной системы. Больше всего мочи организм выделяет с 15 до 18 часов, меньше всего — с 3 до 6 часов.
Суточный диурез может превышать норму у недоношенных и младенцев, находящихся на грудном вскармливании. Такое превышение не считается патологическим. К тому же не следует забывать, что суточный диурез меняется в зависимости от количества выпиваемых в течение дня напитков. С целью учета этого количества при анализе суточного диуреза пациент записывает, сколько жидкости он выпивает в течение суток, в которые сдается анализ. Организм здорового взрослого человека выделяет примерно 70% от объема поступившей жидкости.
Тело здорового человека выделяет не менее 500 мл урины в сутки. Этот объем считается оптимальным для нормального функционирования работы почек и выведения продуктов обмена веществ.
Процесс образования мочи в нейронах (ткани почек) происходит в три фазы:
- Фильтрация веществ с низкой молекулярной массой, которые доставляются к месту сбора первичной мочи с помощью кровотока. В это порцию входят вода, глюкоза и креатинин.
- Фаза реабсорбции, во время которой остатки полезных элементов усваиваются вторично в канальцевой системе. Все ненужные вещества выводятся с мочой.
- Секреция канальцев, которая освобождает организм от продуктов его жизнедеятельности и отфильтровывает ненужные вещества в полость нефрона.
В зависимости от объема и качества осмотических веществ в урине можно выделить три категории диуреза:
- Осмотический. Превышение объема мочи из-за увеличенных показателей осмотических веществ. В этом случае в моче все еще содержится большое количество неусвоенных полезных веществ. Часто такая ситуация наблюдается у диабетиков.
- Антидиурез. Уменьшение количества мочи с одновременным увеличением числа осмотических веществ. Подобное можно заметить у пациентов, ранее перенесших операцию органов брюшной полости.
- Водный. Увеличение объема урины с низкой концентрацией осмотических веществ. Водный диурез является следствием усиленного питьевого режима или алкоголизма.
Патологические изменения в почках существенно влияют на диурез:
- Полиурия – превышение нормы выделяемой мочи до 3 л в сутки. Полиурия часто бывает спровоцирована диабетами и гипертонией.
- Олигурия – объем выделяемой мочи значительно ниже нормальных показателей, примерно до 500 мл. Такое может быть из-за усиленного потоотделения, нарушение питьевого режима (человек пьет недостаточно жидкости), обезвоживания, кровотечения и повышенной температуры тела.
- Анурия – объем выделяемой в течение суток урины не превышает 50 мл. Анурия чаще всего является следствием патологических процессов в почках.
- Ишурия – поступление урины в мочевой пузырь не заканчивается выделением ее наружу. Ишурия требует немедленной помощи квалифицированного врача, который установит катетер в мочевой пузырь для оттока жидкости. Подобное состояние чаще всего встречается у тех мужчин, которые имеют проблемы с предстательной железой.
Объем выделяемой в течение дня и ночи мочи можно определить как 3:1 или 4:1. Такая пропорция считается нормальной.
Нарушение пропорции в сторону увеличения показателя ночного диуреза называется «никтурия». Это состояние сопровождается нарушением процесса поступления крови в почки. Чаще всего встают в туалет ночью диабетики, люди с диагностированным гломурелонефритом, пиелонефритом и нефросклерозом.
Проба Зимницкого – это алгоритм измерения диуреза, который помогает вычислить показатели активности почек. Пациент собирает мочу в разные емкости каждые три часа на протяжении суток. Собранная с 6 до 18 часов урина называется дневным диурезом, а собранная с 18 до 6 часов – ночным.
Лаборант при анализе вычислит плотность мочи. Здоровый организм способен за раз выделить 40-300 мл биологической жидкости. Вместе с пробой Зимницкого врач часто назначает общий анализ мочи, чтобы уточнить остальные важные показатели.
Выделенная за 60 секунд урина называется минутным диурезом. Измерение этого показатели обычно нужно для проведения пробы по Ребергу, которая рассчитывает клиренс креатинина. Для этого пациент выпивает 500 мл воды натощак. Первая порция мочи не подходит для пробы, поэтому жидкость собирают при повторном мочеиспускании и фиксируют время посещения туалетной комнаты. Последнее мочеиспускание фиксируется по истечении 24 часов.
Согласно анализу Реберга, моча в течение 24 часов собирается в одну стерильную тару, с помощью которой фиксируется ее объем. Количество выделенной за 24 часа урины делят на количество минут в сутках (1440) и таким образом получают показатель минутного диуреза. В норме это число колеблется от 0,5 мл до 1 мл.
Тяжелобольные пациенты, которые не способны совершать мочеиспускание самостоятельно, измеряют часовой диурез с помощью мочевого катетера. Объем выделяемой за час мочи позволяет контролировать состояние пациента в коме. Нормальное количество урины — 30-50 мл каждый час. Если этот показатель менее 15 мл, это может говорить о том, что следует повысить интенсивность инфузий. При нормальном артериальном давлении с одновременным снижением показателей диуреза врач делает внутривенную инъекцию средства Сальникова, которое стимулирует мочеотделение.
Нормальные значения суточного диуреза относительны и размыты, так как зависят от совокупности различных факторов, включая питьевой режим пациента, его вес, пол, возраст, рацион и прием лекарственных препаратов. Поэтому суточная норма мочи у женщин и мужчин может быть приблизительно одинакова, вне зависимости от пола.
Увеличение количества выделяемой урины называется «полиурия», которая бывает физиологическая и патологическая. Физиологическая полиурия бывает спровоцирована усиленным питьевым режимом пациента или употреблением мочегонных продуктов (например, арбуза). Это состояние не является заболеванием и не требует лечения, а объем выделяемой урины придет к нормальным показателям самостоятельно.
Патологическая же полиурия бывает спровоцирована такими процессами, как:
- лихорадка;
- отеки;
- сахарный диабет;
- синдром Конна – чрезмерная секреция альдостерона;
- расширенная почечная лоханка вследствие нарушенного оттока мочи (гидронефроз);
- гиперпаратиреоз (заболевание эндокринной системы, при котором усиливается секреция паратгоомона);
- психические расстройства;
- острая почечная недостаточность;
- прием некоторых групп медикаментов, таких как гликозиды и диуретики.
Нарушение пропорции дневного и ночного объема мочи (никтурия) также может быть проявлением сбоя в функционировании мочевыделительной системы. Патологическим считается состояние, при котором ночной диурез превышает дневной, даже при нормальных суточных показателях. Никтурия может быть спровоцирована инфекциями мочеполовой системы, гипертонией, сердечной декомпенсацией, приемом препаратов для уменьшения отеков.
2 состояния – олигурия и анурия могут спровоцировать снижение объема выделяемой в течение суток урины. В первом случае объем жидкости значительно снижается, а во втором – практически отсутствует.
Олигурия может быть физиологической и возникать из-за недостаточного питьевого режима, повышенного потоотделения из-за интенсивной физической нагрузки или жаркой погоды, а также у младенцев в первые дни жизни.
Патологическую олигурию подразделяют на три категории: преренальная олигурия, ренальная и постренальная. В первом случае уменьшение объема урины спровоцировано обезвоживанием, обильной кровопотерей, приемом диуретиков, недостаточное кровоснабжение вследствие сердечно-сосудистых заболеваний.
Сбой в нормальном функционировании почек провоцирует ренальную олигурию. К заболеваниям, вызывающим ренальную олигурию, относятся нефрит, эмболия, гломерулонефрит, системный васкулит и т.д.
Такие заболевания, как опухолевые процессы в мочеиспускательном канале, стеноз, мочекаменная болезнь и кровотечение могут стать причиной постренальной олигурии.
При анурии организм пациента практически не выделяет урину. Это состояние считается опасным для жизни и требует своевременной квалифицированной медицинской помощи. Анурия может быть спровоцирована тяжелым нефритом, перитонитом, менингитом, шоковыми состояниями, непроходимостью мочевыводящих путей, судорогами, сильной интоксикацией, воспалением наружных половых органов.
Суточная норма мочи в виде конкретного объема, как маркер работы выделительной системы, обладает определенной диагностической ценностью, так как помогает врачу уточнить наличие множества заболеваний у пациента и назначить своевременную и адекватную терапию.
Если вы заметили изменение суточного объема выделяемой урины, это является серьезным поводом посетить специалиста для обследования. Ведь причины, повлекшие за собой подобные отклонения от нормальных показателей, могут быть очень опасными. А как известно, любое заболевание лучше поддается лечению, когда оно еще не запущено и находится в начальной стадии. Поэтому следует знать, какое количество мочи за сутки в норме у взрослых выделяется.
источник
Почки выполняют в организме множество функций. Почки фильтруют шлаки и лишнюю жидкость из крови, поддерживают электролитный баланс крови (регулируют содержание натрия, фосфора, кальция и калия), участвуют в регуляции артериального давления, вырабатывают гормоны, которые необходимы для поддержания здоровья крови и костей.
У большинства людей есть две почки, по одной с каждой стороны позвоночника немного ниже грудной клетки. Каждая почка, размером с кулак, содержит около одного миллиона нефронов. Нефрон – это структурная единица почки, которая состоит из микроскопического клубочка и канальцев, где происходит процесс фильтрации шлаков из крови, которые затем попадают в собирательные трубочки мочевой системы.
У человека может быть единственная почка по одной из трех главных причин.
Человек может родиться только с одной почкой, состояние, известное как почечная агенезия. Дисплазия почки или другие врожденные дефекты делают одну почку не способной нормально функционировать. Много людей с агенезией почки или дисплазией почки живут нормальной, полноценной жизнью и обнаруживают, что живут с одной почкой – или с одной работающей почкой — только при обследовании, связанном с другими причинами.
Некоторым людям удаляют одну почку при лечении рака почки, травмы почки или другого заболевания. Операция по удалению почки называется нефрэктомией.
Большое количество людей жертвуют одну почку для пересадки члену семьи с терминальной почечной недостаточностью.
Почки удаляют шлаки и лишнюю воду от крови, чтобы сформировать мочу. Моча оттекает из почек через мочеточники к мочевому пузырю.
Большинство людей с единственной почкой живут нормальной, здоровой жизнью. Необходимо соблюдать меры предосторожности, чтобы сохранить функцию единственной почки.
Если наличие единственной почки действительно затрагивает Ваше здоровье, то изменения, вероятно, будут настолько небольшими и происходить так медленно, что Вы не будете замечать их. Однако эти постепенные изменения через длительный период времени могут потребовать определенных мер или лечения.
Изменения, которые могут быть связаны с единственной почкой, включают следующие:
Почки поддерживают нормальное артериальное давление, регулируя объем циркулирующей крови в кровеносном русле, а также вырабатывая гормон ренин, который работает совместно с другими гормонами, расширяя или сужая кровеносные сосуды. У многих людей, которые теряют или жертвуют почку, через несколько лет может повышаться артериальное давление.
Появление белка в моче, которое называется протеинурией, является признаком заболевания почек. У людей, после того, как они живут с единственной почкой в течение нескольких лет, часто появляется белок в моче.
Скорость клубочковой фильтрации (СКФ) показывает: насколько эффективно почки удаляют шлаки из Вашей крови. У людей с единственной почкой снижается скорость клубочковой фильтрации.
В нефроне крошечные кровеносные сосуды переплетаются с собирающими мочу трубочками. Каждая почка содержит приблизительно 1 миллион нефронов.
Вы можете иметь высокое артериальное давление, протеинурию и снижение СКФ и все еще чувствовать себя прекрасно. Пока эти состояния находятся под контролем, они, вероятно, не угрожают Вашему здоровью и жизни. Регулярно посещайте своего врача, чтобы контролировать эти изменения.
Наблюдение врача
Ваш доктор контролирует функцию Ваших почек, измеряя Ваше артериальное давление, и назначая один раз в год анализы крови и мочи.
Нормальное артериальное давление составляет 120/80 мм.рт.ст. или ниже. У Вас повышенное артериальное давление, если при измерении оно выше 140/90 мм.рт.ст. Пациенты с заболеваниями почек или с единственной почкой должны поддерживать свое артериальное давление ниже 130/80 мм.рт.ст. Контроль артериального давления очень важен, так как высокое артериальное давление может повредить почки.
Для выявления белка в моче Ваш доктор может использовать полоску специальной бумаги, которую опускают в небольшую чашку с Вашей мочой. Цвет тест-полоски указывает на наличие или отсутствие белка в моче. Более чувствительный тест на наличие белка в моче (протеинурия) проводят в лаборатории, а также вычисляют соотношение белка к креатинину. Высокое соотношение белка к креатинину в моче (выше 30 миллиграммов альбумина на 1 грамм креатинина) показывает, что происходят потери белка, который должен оставаться в крови.
Раньше для измерения СКФ требовалось введение контрастного вещества в кровоток, а затем в течение 24 часов необходимо собирать мочу (суточный анализ мочи), чтобы измерить, сколько контрастного вещества профильтровали почки за данное время. В настоящее время, СКФ измеряют другим способом, который основан на вычислении количества креатинина в небольшом количестве крови. Новый метод вычисления СКФ использует специальную формулу, где учитывается уровень креатинина, вес, возраст, пол и раса пациента. Некоторые лаборатории вычисляют СКФ одновременно с исследованием уровня креатинина в крови. Если скорость клубочковой фильтрации составляет ниже 60, у Вас есть хроническое заболевание почек.
Если Ваше артериальное давление выше нормального, то Вы должны вместе со своим врачом подобрать лечение, чтобы поддерживать артериальное давление не выше 130/80 мм.рт.ст. Для пациентов с единственной почкой необходимо внимательно подбирать лекарства, снижающие артериальное давление. Ингибиторы ангиотензин-превращающего фермента (ИАПФ) и блокаторы рецепторов к ангиотензину – это два класса лекарств, снижающих артериальное давление, которые защищают почку и снижают протеинурию. Однако, при стенозе почечной артерии, то есть при сужении кровоснабжающей почку артерии, эти лекарства противопоказаны. Мочегонные препараты также могут снижать артериальное давление за счет уменьшения объема циркулирующей крови. Лечение повышенного артериального давления может потребовать назначения комбинации из двух или более лекарств, в дополнение к изменениям в диете и образе жизни.
Наличие единственной почки не означает, что Вы должны соблюдать специальную диету. Вы просто должны правильно питаться, включая в свой рацион фрукты, овощи, злаки и обезжиренные молочные продукты. Ограничьте ежедневное потребление соли (натрий) до 2 граммов или меньше, если у Вас повышенное артериальное давление. Обращайте внимание на количество натрия, написанное на этикетках продуктов, а также ведите дневник потребления соли. Ограничьте алкоголь и кофе.
Избегайте богатых белками диет. В организме белок распадается на продукты распада, шлаки, которые должны вывести почки, таким образом, большое количество белка в пище дает дополнительную нагрузку на почки. Для правильного питания необходимо потребление умеренного количества белка. Врач-диетолог поможет Вам определить необходимое количество белка, которое должно поступать с пищей.
Некоторые доктора советуют пациентам с единственной почкой избегать контактных видов спорта, например, бокс, хоккей и футбол. Одно исследование показало, что при дорожно-транспортных происшествиях или падении с велосипеда почки повреждаются более серьезно, чем при спортивных соревнованиях. В последние годы, атлеты с единственной рабочей почкой участвуют в спортивных соревнованиях самого высокого уровня. Наличие единственной почки автоматически не исключает занятий спортом. Детей необходимо поощрять заниматься спортом, даже если контактные виды спорта запрещены. Специальное защитное снаряжение, например дополнительные жилеты под униформой, снимает ограничения для занятий пациентов с единственной почкой баскетболом или футболом. Доктора, родители и пациенты с единственной почкой должны оценивать риск любой деятельности, чтобы принять правильное решение.
источник
Симптомы заболеваний почек выражаются целым рядом признаков, и предугадать их последовательность не всегда возможно. Эти органы обеспечивают процесс выделения ряда вредных веществ из организма и обеспечивают его нормальное функционирование.
Причиной поражения тканей почек могут стать такие факторы:
- бактериальная или вирусная инфекция;
- доброкачественные и злокачественные новообразования ;
- нарушение обмена веществ ;
- аутоиммунные поражения ;
- аномалии внутриутробного развития;
- образование камней;
- малоподвижный образ жизни;
- вредные привычки.
Согласно данным статистики патологии почек наблюдаются среди 3,5% населения. В большинстве случаев эти заболевания наблюдаются среди женщин, и этот факт объясняется характерным строением женских мочеполовых органов.
Наиболее часто наблюдаются такие патологии почек:
Заболевания почек могут выражаться в таких признаках и симптомах:
- Признаки общей интоксикации (выраженная слабость, повышение температуры,головные боли) . Такие симптомы наиболее часто наблюдаются при воспалении тканей почек (пиелонефрите или гломерулонефрите).
- Появление отеков . Этот симптом провоцируется неполным выведением жидкости и чаще наблюдается утром. При ожирении отечность более выражена. При этом ткани в области отека становятся рыхлыми и белыми.
- Боли одно- или двухстороннего характера в области поясницы . Они могут быть ноющими или режущими, а при наличии и движении камней становятся интенсивными и локализируются с левой и/или правой стороны живота. Боль может иррадиировать в верхнюю часть бедра, пах или лобок и доставляет больному мучительные ощущения. Хронические воспалительные процессы в почках в большинстве случаев не сопровождаются болезненными ощущениями. Чаще они наблюдаются при острых воспалительных реакциях, новообразованиях или туберкулезе почек.
Выраженные боли присутствуют при паранефрите, закупорке мочеточника разложившимися массами тканей почки, инфаркте почечных вен или апостематозном нефрите. При этом в моче могут определяться сгустки крови или гноя.
Иногда боли в пояснице возникают в положении больного стоя и пропадают в горизонтальном положении. В таких случаях они требуют детального уточнения диагноза о возможном опущении одной из почек.
- Кровь в моче . Моча напоминает цвет мясных помоев и становится более интенсивно окрашенной при интенсивных нагрузках. Этот симптом может быть связан с развитием хронического пиелонефрита, травмой почки, опухолью почки или нахождении в ее лоханке камней.
- Мутная моча . Такой симптом наблюдается при воспалительном или некротическом поражении почек. Моча становится мутной и на ее поверхности может образовываться пена. В ней может присутствовать гной или мутный осадок. Такие симптомы характерны для гемолиза, опухоли или абсцесса почки.
- Нарушения оттока мочи . Моча может выделяться вялой струей или каплями. У больного могут наблюдаться частые позывы к мочеиспусканию , которые сопровождаются болями или резями внизу живота.
- Изменение объема выделяемой мочи . При олигурии количество мочи уменьшается на 500 мл. Этот симптом может вызваться гломерулонефритом и другими патологиями почек. Сокращение объема мочи до 50 мл в сутки может свидетельствовать об отравлении ядами, развитии почечной колики, наркотическом отравлении и других патологиях. Иногда патологии почек сопровождаются никтурией (выделением мочи в ночное время).
- Острая задержка мочи . Такой симптом чаще наблюдается при развитии аденомы предстательной железы , но может быть признаком мочекаменной болезни, опухоли мочевого пузыря, сужения уретры или мочеточника.
- Жажда или сухость во рту . Такой симптом может провоцироваться нарушением выведения жидкости из организма.
- Повышение показателей артериального давления .Нарушения кровообращения при заболеваниях почек приводят к повышению артериального давления . Как правило, повышается диастолическое (нижнее) давление. У больных не появляются интенсивные головные боли и в редких случаях наблюдаются гипертонические кризы .
Длительное повышение показателей артериального давления, которое плохо поддается снижению при помощи антигипертензивных препаратов , может указывать на патологии почечных артерий.
- Изменения со стороны нервной системы . На начальных стадиях воспаления тканей почек процессы интоксикации могут приводить к развитию нервного возбуждения, которое вызывает утрату сознания, непроизвольное мочеиспускание, прикус языка, состояние заторможенности и сонливости.
Такие состояния могут наблюдаться при нефротическом синдроме, который провоцируется различными почечными и другими патологиями, связанными с нарушением обмена веществ.
Симптомы поражения почек могут быть различными по своей выраженности и комбинаторности. Для определения точного диагноза больному необходимо обратиться к врачу-нефрологу или урологу и пройти курс обследования.
В состав комплексного обследования могут входить такие процедуры:
- анализы мочи и крови;
- УЗИ мочевыделительных органов;
- анализ на биохимические показатели крови;
- анализы та TORCH-инфекции;
- анализы на иммунологические нарушения;
- экскреторная урография;
- МРТ почек;
- КТ почек;
- радиологические исследования.
После анализа всех полученных данных больному необходимо пройти курс лечения, назначенный врачом. Он может включать в себя терапевтические и хирургические методики, направленные на стабилизацию работы почек.
Эта статья поможет вам вовремя заподозрить заболевания почек и принять необходимые меры для их лечения. Для этого вам будет необходимо обратиться к участковому врачу терапевту или записаться на прием к нефрологу или урологу. Помните об этом!
Не откладывайте визит на потом и не пренебрегайте первыми тревожными сигналами, указывающих на патологии почек. Будьте здоровы!
При любом из перечисленных симптомов можно обратиться к урологу для первичной консультации. Доктор назначит полное обследование, которое прояснит диагноз. Первичную диагностику может провести также терапевт или семейный врач. При тяжелой патологии почек наблюдаться лучше у профильного специалиста — нефролога.
Берегите себя и подписывайтесь на наш дзен канал, удачи!
Информация предоставляется с целью ознакомления. Не занимайтесь самолечением. При первых признаках заболевания обратитесь к врачу.
источник

Оказывает на них влияние и выпиваемая за сутки жидкость. Если урина начинает постоянно выделяться в учащенном режиме, то рекомендуется обратиться к специалисту, который окажет помощь по восстановлению нормального состояния.
Данные по позывам к испусканию урины средние, потому что процесс у любого пациента индивидуален. И если вести разговор о повышенном уровне, то необходимо подразумевать отклонения от своего ритма, оценивая частоту посещений туалета с обычным режимом выделения мочи. У взрослого человека нормой является от четырех до десяти подходов к унитазу в течение суток, при этом на ночной период приходится не более двух испусканий урины, объем которых не превышает трехсот миллилитров.
Мужчины посещают туалет до шести раз, женщины – до девяти. Малыши, которым нет еще и года, мочатся около двадцати пяти раз. Возрастная группа от трех до пяти лет этот процесс сокращает до восьми. С возрастом показатель становится еще ниже.
Иногда малыши во время испускания мочи начинают плакать, но это не следует считать отклонением. Порой дети пугаются самого процесса, но как только урина выходит, состояние становится нормальным. Но к врачу ребенка сводить следует, чтобы полностью исключить патологические изменения.
Когда количество позывов превышает десяток раз, необходимо обратить пристальное внимание на собственный организм в процессе испускания мочи. Причин, по которым учащается выделение мочи, достаточное количество. Известен целый ряд факторов и характерных симптомов, оказывающих влияние на частоту отвода из организма урины.
Болевые ощущения во время частых испусканий мочи – порой это проявляется из-за больших новообразований, появляющихся внизу живота. Количество позывов может увеличиться, когда опухоль достигнет размеров, при которых сможет надавливать на мочевой пузырь, не давая ему возможности заполняться биологической жидкостью полностью. При таком состоянии могут наблюдаться и иные признаки патологии:
-
быстрое похудение;
- в урине появляются кровяные клетки;
- моча выделяется небольшими порциями;
- температурный режим тела всегда повышен;
- пациент испытывает постоянную усталость;
- в области живота появляются сильные боли;
- лимфоузлы увеличиваются.
Одна из основных причин – гиперальдостеронизм. При такой болезни надпочечники вырабатывают излишнее количество альдостерона, увеличивается число мочеиспусканий. Заболевание провоцирует увеличение вырабатывания гормонов, оказывающих влияние на работоспособность парного органа.
К вечеру количество походов в туалет может увеличиться у пациентов, страдающих сердечной либо почечной недостаточностью.
Еще одна проблема – гиперпаратиреоз. Происходит вырабатывание излишних паратгормонов, регулирующих процесс образования мочи.
Больше всего проблем происходит при утреннем выделении мочи. Этому сопутствуют следующие симптомы:
-
конкременты;
- запоры или расстройства желудка;
- дисбактериоз кишечного тракта;
- болевые ощущения в животе;
- постоянная усталость;
- отсутствие аппетита.
Диабет несахарного типа способен увеличить количество опорожнений мочевого пузыря. По своим признакам он похож на сахарный, но уровень глюкоза в крови нормальное значение не превышает. В процессе регулирования отвода урины через парный орган происходят нарушения.

- ощущением жажды и сухости;
- слабостью;
- усталостью хронического характера;
- сонливостью;
- зудом кожного покрова.
Предупредить возможные осложнения поможет специалист урологии. Инфекционные заболевания почек и проблемы с мочевиком считаются достаточными причинами, чтобы участилось выделение мочи. Если процесс происходит болезненно, то необходимо обратиться к врачу и пройти назначенное им обследование.
Самостоятельные лечебные процедуры только снимут либо частично понизят болезненные ощущения при выделении урины, но полностью проблему не излечат. В таком случае возникнет вероятность образования патологии хронического характера, последствия которой могут быть весьма тяжелыми.

Основным признаком данных патологических отклонений считаются учащенность испускания урины, в которой присутствует кровь, болевые ощущения в мочевике, болезненная симптоматика во время молочницы. В подобных ситуациях диагностирование проводит гинеколог.
Когда при частых выделениях урины нет дополнительной симптоматики, то можно надеяться, что такого рода проблема спустя сутки пройдет самостоятельно. Одной из причин частых позывов становятся напитки, имеющие мочегонный эффект.

Врачи полагают, что в стрессовых ситуациях, при значительных нагрузках физического характера и от переохлаждений организма участившееся испускание мочи является вполне нормальным явлением.
На утренние и дневные посещения туалета может влиять и психосоматика. У женской половины населения частота позывов может быть увеличена после менструальных циклов.
Еще одна причина – лечение диуретиками (лекарствами с мочегонным эффектом).
В качестве дополнительной симптоматики можно считать жгучесть при выходе мочи, изменения ее оттенка, резковатый запах, появляющийся в процессе мочеиспускания, наличие в урине крови, гнойных накоплений и слизи.
На подобные отклонения могут оказывать влияние причины физического и патологического характера. Новый рацион питания, обильное питье способны вызывать частые позывы, не сопровождающиеся негативными ощущениями. Даже алкогольные напитки вынуждают посещать туалет несколько чаще. Но есть случаи, когда проблема обусловлена патологиями:
- Аденома простаты. Появляется доброкачественное новообразование в простате, оказывающее сильное влияние на отведение биологической жидкости. Напор урины становится слабее, она в полном объеме из мочевика не выводится, образуется недержание в ночное время.
- Простатит. Воспалительный процесс инфекционного характера, от которого в паховой области появляются сильные дискомфортные ощущения.
- Пиелонефрит. Воспаленность парного органа, сопровождающаяся дискомфортностью и болевыми признаками в конце вывода урины.
Сделать выделения мочи более частыми способен уретрит. Возникают сильные боли, нормальный отток биожидкости нарушается. А если в моче выявляется кровь, следует немедленно обращаться за медицинской помощью.
Факторы физиологического характера устраняются соблюдением правильного питания.
Основная причина – цистит в острой форме. Несколько реже встречается уретрит. В качестве основных проблем можно добавить инфекционные заболевания органов половой системы – гонорею, трихомониаз, хламидиоз. Если мочеиспускания в течение двух дней не вернулись к нормальному показателю, следует обращаться к врачу.
Начальный срок может увеличить количество процессов вывода мочи, что является первым признаком беременности. В данный период происходит перестраивание работы мочевика, потому что матка увеличивается в размерах и давит на него.
Бывает, что обычная норма отводимой мочи уменьшается. Такое явление называется олигурией, причинами которой могут стать:
-
недостаточность питьевого режима;
- болезни парного органа;
- постоянные диареи;
- отечность мягких тканей;
- отклонения в работе желудочно-кишечного тракта;
- онкология;
- конкременты.
Иногда объем урины не превышает двухсот миллилитров в день. Это признак развивающейся анурии, вызванной почечной недостаточностью, шоковыми состояниями, спазмами уретры, интоксикацией. Пациенту необходимо посетить врача, чтобы предотвратить последствия негативного характера.

Врачом могут назначаться общие анализы урины и крови, биохимия, УЗИ органов, расположенных в области живота и малого таза, МРТ мозга, уретрография, КТ, экскреторная урография парного органа, бактериологический анализ мочи и крови.
Чтобы нормализовать процесс испускания урины, необходимо применять лечебные методы консервативного и хирургического характера. Способ терапии определяет врач, изучивший результаты обследований и анализов. Самостоятельное лечение лишь снимет боль, но полностью болезнь не уничтожит.

Омник считается лекарством из группы альфа-адреноблокаторов. Им пользуются, чтобы стабилизировать синдром императивного испускания урины.
Лекарственные препараты могут назначаться только после выполнения лабораторных исследований.
Если соблюдать правильный рацион питания, то ночные посещения туалета вам не будут страшны. Диета полностью исключит значительные объемы жидкости и продуктов питания, содержащих ее в больших количествах. Не следует пить воду на ночь, чтобы не просыпаться в туалет. Не рекомендуется есть соленые и острые блюда.
Отлично помогают настойки и чаи, понижающие испускание мочи. Дома несложно заварить чай из вишневых веточек и кукурузных волосков. Такой напиток поможет снять воспаленность и стабилизирует процесс испускания мочи.
Разрешается употреблять отвар, приготовленный из березовых почек. Его неоднократно пьют в течение дня, в вечернее время – особенно. Но от посещения поликлиники отказываться не следует, так как фитотерапия при таких проблемах считается лишь средством вспомогательного характера.
Чтобы не допускать подобных ситуаций, необходимо выполнять требования гигиены в вечернее и утреннее время. Кроме того, при сексуальных отношениях необходимо пользоваться защитными средствами. Усиливает иммунную систему нормальное питание, помогая ей сражаться с вредными бактериями. В профилактических целях рекомендуется проходить осмотр у врача ежегодно. Своевременно выявленное заболевание позволит начать адекватное лечение, не допуская перехода его в хроническую стадию.
источник
По клиническому течению различают острую и хроническую почечную недостаточность.
Острая почечная недостаточность развивается внезапно, как следствие острого (но чаще всего обратимого) поражения тканей почек, и характеризуется резким падением количества выделяемой мочи (олигурия) до полного ее отсутствия (анурия).
- нарушение почечной гемодинамики (шок, коллапс и др.);
- экзогенные интоксикации (яды, применяемые в народном хозяйстве и быту, укусы ядовитых змей и насекомых, лекарственные препараты);
- инфекционные болезни (геморрагическая лихорадка с почечным синдромом и лептоспироз);
- острые заболевания почек (острый гломерулонефрит и острый пиелонефрит);
- обструкция мочевых путей (острое нарушение оттока мочи);
- аренальное состояние (травма или удаление единственной почки).
Состояние пациента ухудшается, это сопровождается тошнотой, рвотой, поносом, отсутствием аппетита, Возникают отеки конечностей, увеличивается в объеме печень. Больной может быть заторможен или наоборот наступает возбуждение.
В клиническом течении острой почечной недостаточности различают несколько стадий:
I стадия — начальная (симптоматика, обусловленная прямым воздействием причины, вызвавшей острую почечную недостаточность), длится от момента воздействия основной причины до первых симптомов со стороны почек имеет различную продолжительность (от нескольких часов до нескольких дней). Может появится интоксикация (бледность, тошнота, боли в животе);
II стадия — олигоанурическая (основной признак — олигурия или полная анурия, также характерно тяжелое общее состояние больного, возникновение и бурное накопление в крови мочевины и других конечных продуктов обмена веществ белков, вызывающее самоотравление организма, проявляющееся заторможенностью, адинамией, сонливостью, поносом, артериальной гипертонией, тахикардией, отеками тела, анемией, печеночной недостаточностью, причем одним из характерных признаков являются прогрессивно нарастающая азотемия — повышенное содержание в крови азотистых (белковых) продуктов обмена и тяжелая интоксикация организма);
III стадия — восстановительная:
- фаза раннего диуреза — клиника такая же, как и во II стадии;
- фаза полиурии (увеличенное образование мочи) и восстановления концентрационной способности почек — нормализуются почечные функции, восстанавливаются функции дыхательной и сердечно-сосудистой систем, пищеварительного канала, аппарата опоры и движения, ЦНС; стадия продолжается около двух недель;
IV стадия — выздоровление — анатомо-функциональное восстановление почечной деятельности до исходных параметров. Может затянуться на много месяцев, иногда требуется до одного года.
Хроническая почечная недостаточность — это постепенное снижение функции почек до ее полного исчезновения, вызванное постепенной гибелью почечной ткани в результате хронического заболевания почек, постепенному замещению почечной ткани соединительной тканью и сморщиванию почки.
Хроническая почечная недостаточность возникает у 200-500 из одного миллиона человек. В настоящее время количество больных хронической почечной недостаточностью увеличивается ежегодно на 10-12%.
Причинами возникновения хронической почечной недостаточности могут стать различные заболевания, которые приводят к поражению почечных клубочков. Это:
- заболевания почек хронический гломерулонефрит, хронический пиелонефрит;
- болезни обмена веществ сахарный диабет, подагра, амилоидоз;
- врожденные заболевания почек поликистоз, недоразвитие почек, врожденные сужения почечных артерий;
- ревматические заболевания системная красная волчанка, склеродермия, геморрагические васкулиты;
- заболевания сосудов артериальная гипертензия, заболевания, приводящие к нарушению почечного кровотока;
- заболевания, приводящие к нарушению оттока мочи из почек мочекаменная болезнь, гидронефроз, опухоли, приводящие к постепенному сдавлению мочевыводящих путей.
Чаще всего причинами хронической почечной недостаточности бывают хронический гломерулонефрит, хронический пиелонефрит, сахарный диабет и врожденные аномалии развития почек.
Выделяют четыре стадии хронической почечной недостаточности.
- Латентная стадия. В этой стадии пациент может не предъявлять жалоб или же возникают утомляемость при физической нагрузке, слабость, появляющаяся к вечеру, сухость во рту. При биохимическом исследовании крови выявляют небольшие нарушения электролитного состава крови, иногда белок в моче.
Компенсированная стадия. В этой стадии жалобы больных те же, но возникают они чаще. Сопровождается это увеличением выделения мочи до 2,5 литров в сутки. Обнаруживаются изменения в биохимических показателях крови и в анализах мочи.
Интермиттирующая стадия. Работа почек еще сильнее уменьшается. Возникает стойкое повышение в крови продуктов азотистого обмена (обмена белка) повышение уровня мочевины, креатинина. У пациента возникает общая слабость, быстрая утомляемость, жажда, сухость во рту, аппетит резко снижается, отмечают неприятный вкус во рту, появляются тошнота и рвота. Кожа приобретает желтоватый оттенок, становится сухой, дряблой. Мышцы теряют тонус, наблюдаются мелкие подергивания мышц, тремор пальцев и кистей. Иногда появляются боли в костях и суставах. У больного могут значительно тяжелее протекать обычные респираторные заболевания, ангины, фарингиты.
В эту стадию могут быть выражены периоды улучшения и ухудшения в состоянии пациента. Консервативная (без хирургического вмешательства) терапия дает возможность регулировать гомеостаз, и общее состояние больного нередко позволяет ему еще работать, но увеличение физической нагрузки, психическое напряжение, погрешности в диете, ограничение питья, инфекция, операция могут привести к ухудшению функции почек и усугублению симптомов.
Терминальная (конечная) стадия. Для этой стадии характерны эмоциональная лабильность (апатия сменяется возбуждением), нарушение ночного сна, сонливость днем, заторможенность и неадекватность поведения. Лицо одутловатое, серо-желтого цвета, кожный зуд, на коже есть расчесы, волосы тусклые, ломкие. Нарастает дистрофия, характерна гипотермия (пониженная температура тела). Аппетита нет. Голос хриплый. Изо рта ощущается аммиачный запах. Возникает афтозный стоматит. Язык обложен, живот вздут, часто повторяются рвота, срыгивания. Нередко — понос, стул зловонный, темного цвета. Фильтрационная способность почек падает до минимума.
Больной может чувствовать себя удовлетворительно на протяжении нескольких лет, но в эту стадию в крови постоянно повышено количество мочевины, креатинина, мочевой кислоты, нарушен электролитный состав крови. Все это вызывает уремическую интоксикацию или уремию (уремия моча в крови). Количество выделяемой мочи в сутки уменьшается до полного ее отсутствия. Поражаются другие органы. Возникает дистрофия сердечной мышцы, перикардит, недостаточность кровообращения, отек легких. Нарушения со стороны нервной системы проявляются симптомами энцефалопатии (нарушение сна, памяти, настроения, возникновением депрессивных состояний). Нарушается выработка гормонов, возникают изменения в свертывающей системе крови, нарушается иммунитет. Все эти изменения носят необратимый характер. Азотистые продукты обмена выделяются с потом, и от больного постоянно пахнет мочой.
Профилактика острой почечной недостаточности сводится к предотвращению причин, вызывающих ее.
Профилактика хронической почечной недостаточности сводится к лечению таких хронических заболеваний как: пиелонефрит , гломерулонефрит, мочекаменная болезнь .
При своевременном и правильном применении адекватных методов лечения большинство больных с острой почечной недостаточностью выздоравливают и возвращаются к нормальной жизни.
Острая почечная недостаточность обратима: почки в отличие от большинства органов способны восстанавливать полностью утраченную функцию. Вместе с тем острая почечная недостаточность — это крайне тяжелое осложнение множества заболеваний, нередко предвещающее смерть.
Однако у части больных снижение клубочковой фильтрации и концентрационной способности почек остается, а у некоторых почечная недостаточность принимает хроническое течение, важную роль при этом играет присоединившийся пиелонефрит.
В запущенных случаях смерть при острой почечной недостаточности чаще всего наступает от уремической комы, нарушений гемодинамики и сепсиса.
Хроническую почечную недостаточность нужно контролировать и начинать лечение на ранних стадиях болезни, иначе она может привести к полной утрате почечных функций и потребовать пересадки почки.
Основная задача пациента вовремя заметить изменения, которые происходят с ним как со стороны общего самочувствия, так и со стороны количества мочи, и обратиться к врачу за помощью. Больные, у которых подтвержден диагноз пиелонефрита, гломерулонефрита, врожденных аномалий почки, системного заболевания, регулярно должны наблюдаться у нефролога.
И, конечно, нужно строго соблюдать назначения врача.
Врач определит в первую очередь причину, вызвавшую почечную недостаточность и стадию заболевания. После чего будет предприняты все необходимые меры по лечению и уходу за больным.
Лечение острой почечной недостаточности направлено в первую очередь на устранение причины, которая вызывает данное состояние. Применимы меры по борьбе с шоком, обезвоживанием, гемолизом, интоксикацией и пр. Больных с острой почечной недостаточностью переводят в реанимационное отделение, где им оказывается необходимая помощь.
Лечение хронической почечной недостаточности неотделимо от лечения заболевания почек, которое привело к почечной недостаточности.
источник
Полное собрание и описание: если больные почки какая должна быть моча и другая информация для лечения человека.
Почки считаются одним из наиболее трудолюбивых органов в человеческом организме. Через них ежедневно проходят, после чего фильтруются все самые вредные и опасные для здоровья вещества, поступающие в организм через еду, пищу и воздух. Именно поэтому больные почки, симптомы которых проявляются на начальной стадии, следует лечить незамедлительно.
Признаки больных почек
Первым признаком того, что в функциональности почек произошли какие-то изменения, станет слабость и утомляемость. Это наиболее характерно для активных молодых людей, так как подвижность снижается и это очень заметно. Почечная слабость происходит внезапно и очень резко. Сначала она может накатывать приступами, которые в большинстве случаев происходят после употребления большого количества жидкости или таких продуктов, как арбуз и дыня. После этого человек становится пассивным, уставшим, часто ему хочется полежать, действия становятся медленными, а различные дела тяжелыми.
А теперь стоит рассказать о том, какими симптомами сопровождаются больные почки. Ранняя диагностика и определение болезни поможет избежать осложнения болезни с последствиями.
Температура при больных почках
Повышение температуры считается самым ярким симптомом почечной патологи. Происходит это с определенной закономерностью. Днем температура доходит до 37,5С, а вечером может подняться до 38С. Некоторые страдают повышением температуры круглые сутки, а отметка в 38 превышается после употребления жидкости в больших количествах, переохлаждения или стресса.
Давление при больных почках
Если у человека больные почки, симптомы могут проявляться и в виде повышенного давления. Стойкая гипертония должна быть обследована у нефролога. Если меры не будут предприняты, то жизнь больного попадает под угрозу, так как заболевания почек сами по себе очень опасны, а в сочетании с повышенным давлением риск удваивается.
Мочеиспускание при больных почках
В большинстве случаев изменение в мочеиспускании характерно для заболеваний мочевого пузыря. Однако больные почки нередко проявляют себя таким же образом. Симптом будет следующим: вначале происходит задержка мочеиспускания и трудности при хождении в туалет. Затем процесс, наоборот, учащается. Отличительной особенностью является цвет мочи, которая становится мутной и темной в начале заболевания, а в развитии ее цвет приобретает прозрачность и светлый оттенок.
Лицо при больных почках
Отеки глаз могут свидетельствовать о наличии заболевания почек. Проявляется этот симптом по утрам, а в течение дня постепенно спадает. Сопровождаются отеки темными кругами под глазами. Нередко отекают пальцы ног и рук и голени. Изменяется цвет лица при заболеваниях почек. Появляется бледность с желтизной, а в развитии болезни контрастный румянец неестественного цвета становится постоянной окраской лица. Шелушение и сухость кожи, ослабленные волосы, ломкие волосы также могут говорить о больных почках.
Боль при проблемах с почками
Если у пациента больные почки, симптомы проявляются не только во внешнем виде человека, но и в болевых ощущениях. На самом деле, почки достаточно выносливый и “терпеливый” орган. Болеть они начинают только при обострении заболевания или воспалительном процессе. Боль проявляется наиболее сильно под ребрами на пояснице. Отдавать она может вниз: в мочевой пузырь, пах, половые органы. Боли по характеру очень разнообразны, могут быть и ноющими, тянущими, режущими, поэтому при посещении врача стоит делать акцент на то, где боль себя проявляет.
Кровотечения при больных почках
Возникают кровотечения после изменений в мочеиспускании. Они не сопровождаются болью и могу появиться внезапно. Характер у кровотечения может быть разнообразным: от обильных выделений до сгустков в моче.
Больные почки, симптомы и признаки проблем с которыми совпадают по вышеперечисленным пунктам, должны быть обязательно обследованы у специалиста с назначением соответствующего лечения.
Общий анализ мочи (норма его известна и лаборантам, и терапевтам) представляет собой лабораторное исследование, которое является обязательным и проводится при любом заболевании для диагностических целей. Проверяют в этом анализе органолептические, биохимические, физико-химические, микробиологические показатели, а также изучают осадок.
Что показывает общий анализ мочи? Для чего его вообще следует сдавать в обязательном порядке? Проводится это исследование для того, чтобы понять, как работают почки, есть ли в них патология, да и просто для диагностики общего состояния организма. Прежде всего, ставится задача определения функции мочевыделительной системы, а также таких заболеваний, как нефрит, онкология, нефросклероз, мочекаменная болезнь, амилоидоз. У мужчин данный анализ поможет определить функциональное состояние простаты. Даже при банальном профилактическом осмотре эта процедура является обязательной и помогает на ранней стадии определить многие патологии.
Перед сбором мочи на анализ нужно воздержаться от приема лекарственных препаратов. Собирают утреннюю порцию, которая образовалась в течение ночи. Перед этим обязательно осуществляют гигиенические процедуры, ведь находящиеся на половых органах микроорганизмы могут повлиять на результаты исследования. Женщинам в период менструации вообще лучше отказаться от сдачи анализа. Ранее анализ мочи (норма его показателей хорошо известна терапевтам) все сдавали в стеклянной таре. Однако его результаты могли исказиться, ведь вымыть ее не так-то и просто. Сегодня для сбора есть стерильные пластиковые контейнеры, которые герметично закрываются крышкой и используются только один раз. Собирать следует среднюю порцию, то есть начинать мочиться в унитаз, и только через несколько секунд – в контейнер.
Показателей, входящих в анализ мочи (норма их зависит от различных факторов), много. Первое – это удельный вес, который у человека составляет от 1015 до 1020, а также нитриты (их в норме также быть не должно). Реакция мочи в норме кислая, но в зависимости от питания может быть и щелочной. Существуют вещества, которые у здорового человека в анализе должны отсутствовать, к ним относятся следующие: белок, сахар, кетоновые тела, уробилиноген, а также билирубин.
Входят также в анализ мочи лейкоциты, норма их в поле зрения микроскопа врача-лаборанта должна составлять от 3 до 6. К второстепенным показателям относятся цилиндры (это слущенный эпителий мочевых канальцев почек), гиалиновые (от одного до двух), эпителиальные клетки (в норме их должно быть от 4 до 5). Бактерий в нормальном анализе мочи быть не должно, а если они есть, то можно говорить об инфекции мочеполовых путей.
Удельный вес – показатель, который может повыситься или, наоборот, понизиться. Повышение говорит о том, что в моче есть сахар, соли или оба показателя вместе. Понижение удельного веса вплоть до плотности воды (которая составляет 1000) свидетельствуют о том, что почки не могут контролировать процесс образования мочи, следовательно, вредные вещества (продукты жизнедеятельности) из организма не выводятся. В данном случае стоит подумать о почечной недостаточности и более подробно проверить функции почек (для этого проводят анализ мочи по Зимницкому). Да и клинический анализ мочи будет не лишним сдать еще раз, ведь потребление большого количества жидкости может дать снижение ее удельного веса. Сахара в моче здорового человека нет, и если он появляется, это свидетельствует об очень опасном и грозном заболевании, таком как сахарный диабет. Если обнаруживают кетоновые тела, сделав анализ мочи (норма их не предусматривает), то это может свидетельствовать об осложнении вышеупомянутого заболевания. Диабетическая кома наступает неожиданно, а в запущенных случаях без соответствующей помощи человек и вовсе может погибнуть.
Появление в моче белка называется протеинурией. Это явление также является ненормальным. Причина кроется в том, что нарушается проницаемость клубочкового фильтра. Вследствие этого различают несколько видов протеинурии – в зависимости от того, где именно нарушено всасывание. Гломерулярная протеинурия свидетельствует об ухудшении проницаемости клубочкового фильтра, при нарушении всасывания белков в канальцах почек развивается тубулярная протеинурия.
Белок в моче появляется при остром или хроническом гломерулонефрите, амилоидозе почек, а также при системном поражении соединительной ткани и диабетической нефропатии. Гнойные и воспалительные заболевания в мочевыводящих путях, лихорадка, тяжелая недостаточность кровообращения или нефропатии во время беременности могут вызывать повышение данного показателя. Физическая нагрузка, перегревание, переохлаждение, быстрая перемена положения тела и прием пищи, в которой много неденатурированных белков, на короткий срок могут повысить уровень белка в моче. При желтухе в анализе может наблюдаться билирубин или уробилин.
Появление эритроцитов в моче сверх нормы носит название гематурии. В норме их чаще всего нет, допускается до одной клетки в поле зрения микроскопа лаборанта. Различают микро- и макрогематурию, в первом варианте красных кровяных клеток не очень много, во втором они занимают все поле зрения. Но и в том, и в другом случае это ненормально. Болезни почек, мочевого пузыря могут провоцировать повышение данного показателя. Такие недуги, как гломерулонефрит, онкологические процессы обуславливают большое количество эритроцитов в анализе, кровотечения делают мочу алой или красной. Эритроциты могут быть внешне изменены, содержать гемоглобин или нет.
Как уже говорилось выше, может также содержать анализ мочи лейкоциты (норма их – несколько клеток в поле зрения), есть в нормальном анализе и цилиндры. Повышение первого показателя свидетельствует о воспалении в мочевыделительной системе. Лейкоцитов может быть до 20 – тогда это называется лейкоцитурией. Показатель 60 и более говорит о наличии в моче гноя, или о пиурии, что отражается на ее запахе и цвете. Цилиндры, норма которых в анализе мочи не превышает нескольких единиц в поле зрения, могут быть гиалиновыми (клетки канальцев), зернистыми (разрушенные и перерожденные клетки почечных канальцев), восковыми (белок, который свернулся в просвете канальца), эпителиальными (слущенный эпителий почечных канальцев), эритроцитарными (эритроциты, наслоенные на гиалиновые цилиндры), лейкоцитарными (лейкоциты, наслоенные на удлиненной формы конгломераты).
Ни один человек не может нормально жить при заболевании почек. Эти бобовидные органы являются «санитарами» организма, так как выводят из него вредные вещества. Также поддерживают кровоснабжение других органов. За одну минуту они пропускают через себя 1,2 литра крови, которую очищают от токсичных веществ и возвращают клеткам без вредных примесей. В результате переработки образуется два вида жидкости:
- отфильтрованная кровь, которая уже не содержит вещества, губительные для клеток;
- моча, с которой выводятся отходы жизнедеятельности организма.
Без установления точного диагноза не начинается ни одна терапия. Врач «на глаз» не может определить источники патологии в почках. А их спектр весьма разнообразен. Если пациент поступает с жалобами на боли в пояснице, болезненное и учащенное мочеиспускание, изменение цвета урины, появление отеков и температуры, то первое, что сделает медицинский работник – назначит лабораторное исследование мочи.
Анализы делят на следующие виды:
- Общий. Исследует физические и химические свойства урины. Дает возможность установить точный диагноз в начальных стадиях развития заболеваний. Применяется для выявления всех подвидов нефрита. Ему отведена главенствующая роль в определении нарушений системы кровообращения.
- По Нечипоренко. Изучает уровень концентрации лейкоцитов, эритроцитов, цилиндров. Эти элементы дают общую клиническую картину сбоев в работе органа. Проводится для выявления инфекций.
- По Зимницкому. Анализ оценивает выделительную работоспособность почек. Это требуется для обнаружения патологий органа и отклонений от нормы.
- Проба Реберга-Тареева.
Этот метод исследования проводится для всех больных при любом заболевании. Клинический анализ биоматериала направлен на изучение физико-химических характеристик урины, микроскопию их осадков. Устанавливает степень почечной недостаточности на начальной стадии ее развития. Выявляет три основных составляющих: кислотность, процентное содержание микроэлементов, присутствие сахара.
Изучение урины заключается:
- в оценке объема мочи, собранного за определенный временной промежуток на цветовой оттенок, запах, пенистость и прозрачность. Это органолептическое изучение.
- в установлении плотности и pH – кислотности биоматериала. Это физико-химическое наблюдение.
- в определении количества составляющих микроэлементов и качественного процентного соотношения.
- в обнаружении в биоматериале глюкозы, белка, ацетона, кетоновых тел, гемоглобина, нитритов, билирубина и других составляющих.
- в выявлении в урине кровяных телец – гематурии, что говорит о поражениях тканей и инфекциях в почках.
Общий анализ мочи назначается с целью проведения оценки эффективности уже назначенного лечения. Он направлен на выявление следующих заболеваний.
- Нефриты. Воспалительные процессы в почках. Их разделяют по локализации на несколько подвидов.
- Пиелонефрит имеет бактериальное происхождение.
- Интерстициальный нефрит поражает ткани и почечные канальцы.
- Гломерулонефрит характеризуется поражением клубочков кровеносных сосудов – гломерул, которые отвечают за фильтрацию крови в организме.
- Шунтовый нефрит дает осложнения на весь иммунный комплекс в почечных клубочках.
- Нефроскерозы – запущенные и хронические виды нефритов. В этих случаях воспаленный орган сокращается в размерах, усыхает, сморщивается. Процесс обусловлен ухудшением оттока крови при заболевании пиелонефритом.
- Амилоидозы – отложение в тканях белкового вещества при нарушении обмена веществ. Характеризуется отечностью органа, что влечет за собой появление в урине общего белка, элементов крови вплоть до выделения их сгустков.
- Мочекаменные заболевания – запущенные формы вышеперечисленных болезней. В результате нарушения метаболизма в почках появляется песок, а затем и камни.
- Раковые опухоли, поражающие все органы мочевыделительной системы.
Для проведения общего анализа забирают только утренний биоматериал и только после тщательного туалета без использования моющих средств. Затем ее помещают в стерильный контейнер. До этого за 3 дня нельзя принимать антибиотики, так как они влияют на точность результата. За 24 часа советуют воздержаться от половой близости. Контейнер с уриной необходимо доставить в лабораторию за 2 часа, при этом не допускать ее переохлаждения и перегревания. В таких случаях компоненты могут выпасть в осадок и исказить истинную картину болезни.
Если при общем исследовании – клиническом, были обнаружены патологии, отклонения от нормы и признаки болезни, то медицинский сотрудник назначает исследование по Нечипоренко. Его расшифровка предоставляет возможность подробно изучить патологию и назначить правильную терапию. Также при неоднократной сдаче урины контролируется правильность назначенного лечения. Как собирать урину? Как и при общем анализе. Различие лишь в том, что для изучения берется средняя часть урины, а начальная и конечная (15–20 мл) спускаются в унитаз.
Суть анализа заключается в подсчете количественного состава эритроцитов, лейкоцитов и цилиндров с расчета на 1 миллилитр. Проводиться в специализированной счетной камере. Стандартным считается присутствие эритроцитов – не более 1000, лейкоцитов – не более 4000 для женщин и 2000 для мужчин. При этом цилиндров – не более 20 на 1 мл.
- Повышение количества лейкоцитов (иммунокомпетентные клетки крови) свидетельствует о воспалении почек – пиелонефрите, инфекционной болезни в лоханках обоих органов. Об этом сигнализирует и гематурия – выделение частичек крови в моче. Повышенное содержание белых кровяных клеток появляется при песке и наличии камней в почках (почечно-каменные заболевания, нефролитиаз).
- Повышение количества эритроцитов (красные клеточки крови, транспортирующие кислород по тканям) встречается при патологии клубочков, которые отвечают за очищение и фильтрацию крови. Биоматериал в таких случаях имеет бурый цвет. Выявление микроэлементов сверх нормы укажет на присутствие песка и о камнях, которые на выходе повреждают мочеполовые пути. Реже – на опухоли почек. Они бывают как доброкачественные (папиллома, фиброма), так и злокачественные.
- Цилиндры (белковые слепки канальцев почек) в моче проявляются при гломерунефрите – кровяных тельцах в урине. Также при пиелонефрите – воспалении. Реже в случаях отравления организма веществами, губительными для почек. В последнем случае исследуются восковидные цилиндры.
Этот вид анализа мочи очень простой метод по определению форменных элементов в биоматериале. Он позволяет диагностировать малейшие изменения, которые приводят к серьезной болезни в тяжелых хронических формах.
Мочу собирают в течение суток каждые 2–3 часа. Могут назначить 8 разовый забор, реже 12 разовый. При этом пациент должен питаться и употреблять жидкость так же, как и в обыденной жизни. За 6 часов до первой собранной мочи необходимо опорожнить мочевой пузырь. Затем биоматериал собирается почасово в отдельную посуду, на какие наклеивают стикеры с указанием времени.
Во время исследования по Зимницкому определяют плотность урины. Изучают ее количественные колебания в течение 24 часов, разницу в дневной и ночной порции выделенной жидкости. Отклонениями считаются показания:
- количество образовавшейся жидкости свыше 2000 мл;
- соотношение мочи к выпитой воде за сутки в размере 70–80%;
- выделение урины в дневное время 2/3, в ночное 1/3 от общего количества биоматериала;
- плотность мочи в одной посуде ниже 1,02.
Исследования по Зимницкому дает возможность установить способность концентрировать почками мочу и пускать ее по мочевыделительной системе. Он также определяет показатель плотности мочи, выражает количественный состав соли, белков и аммиаков, растворенных в урине. Суточные колебания в показаниях анализа диуреза выявляют следующие болезни почек:
- Гипостенурия – признак низкой работоспособности почек и возможности концентрировать жидкость.
- Запущенная, хроническая стадия почечной недостаточности.
- Обострение двухстороннего воспаления почек и лоханок.
- Сердечная недостаточность, повлекшая за собой повреждение почек.
Расшифровка исследований по Зимницкому является высокоинформационным материалом, дающим врачу возможность поставить верный диагноз и назначить правильную терапию.
Этот анализ применяется в диагностических целях. Исследования проводят в случаях присутствия симптомов почечных заболеваний. Они определяют способность почек выделять и реабсорбировать продукты обмена микроэлементов и веществ в организме.
Утреннюю мочу собирают у пациента натощак. Процедуру проводят в течение часа. Больной при этом находится в лежачем положении. Посредине процедуры параллельно делают забор венозной крови с целью определения уровня креатина. Затем за простой формулой вычисляют размер клубковой фильтрации, или, иными словами, выделительную функцию. Скорость клубковой фильтрации должна составлять не менее 130–140 миллилитров в секунду. Показатель ниже допустимого свидетельствует о заболевании почек, почечной недостаточности и хронических нефритах.
Анализ проводится под присмотром и при непосредственном участии специалиста. Проба Роберга-Тареева позволяет поставить правильный диагноз, определить стадию развития той или иной болезни, характер течения и скорость развития патологии.
Помните! Если болят почки, ярко выражены симптомы их поражения, обращайтесь за медицинской помощью. Ведь лучше один раз сдать общий анализ мочи, чем погрязнуть во всех видах лабораторных исследований!
Симптомы заболеваний почек могут не проявляться долгое время, особенно, если патология не является острым инфекционным процессом. Такие признаки болезней почек, как отеки, задержка жидкости и азотемия появляются на поздних стадиях серьезных патологических изменений.
Как болят почки у мужчин и женщин и где они располагаются – можно узнать в предлагаемом материале. Однако стоит помнить, что самостоятельное лечение без консультации у врача может закончиться трагически. Если болят почки, то только правильная постановка диагноза и своевременно начатое лечение может спасти жизнь человека. Все симптомы и признаки болезней почек не являются категоричными и однозначными, поскольку они могут сопутствовать патологическим изменениям в других внутренних органах. Так, боль в пояснице может быть следствием воспалительного процесса в полости малого таза, желчнокаменной болезни или остеохондроза.
Содержание статьи:
- Как понять, что у человека болят почки
- Отеки при болезнях почек
- Болит спина или почки: как определить?
- Моча при забоелваниях почек
- Изменение цвета мочи и гематурия
- Как болят почки у человека
Для того, чтобы правильно поставить диагноз, необходимо знать о том, как изменяется моча, анализы, температура тела, общее самочувствие, артериальное давление и ряд других важных параметров. При первичном осмотре могут быть определены отеки, но они могут иметь и другую природу происхождения.
Также стоит понимать, что зачастую нефрогенные проявления и симптомы заболеваний почек не воспринимаются пациентами в виду субъективности. Это такие проявления как постоянное чувство усталости, сонливость, упадок сил, неприятный запах изо рта, головные боли, повышение уровня артериального давления, раздражительность и т.д. Большая часть из них может быть следствием хронического пиелонефрита или гломерулонефрита.
Итак, рассмотрим наиболее распространенные симптомы болезней почек у женщин и мужчин, рекомендуем при их обнаружении немедленно пройти полное обследование у нефролога.
Типичные проявления отдельных заболеваний не всегда четко указывают на локализацию патологического процесса. Симптомы болезней почек не являются исключением, поскольку для этих парных органов характерно особое расположение и дублирование функции. В частности, у пациентов длительное время может попросту не работать одна из почек, но вторая будет давать абсолютно физиологические (нормальные) результаты анализов.
Вопрос о том, как понять, что болят почки, зачастую ставит в тупик даже опытных врачей, поскольку патологии могут протекать в латентной (скрытой) форме. Но есть ряд типичных признаков, которые заставляются задуматься и обратиться к доктору для прохождения обследования. Прежде всего стоит понимать, как болят почки у человека: обычно это боль тянущего, режущего или колющего характера, которая отдает внутрь живота. Облегчение симптомов заболеваний почек пациент испытывает при прикладывании к области поясницы грелки или любого другого источника тепла. И именно этот прием облегчения боли может стать роковым, поскольку при повышении местной температуры в очаге скопления патогенных микроорганизмов в лоханке почки может ускоряться процесс размножения. Это чревато обильным выделением гноя и разрывом почечной паренхимы.
Нельзя заниматься самостоятельным лечением и нужно срочно обратиться на прием к терапевту, если есть 2 и более признаков заболеваний почек, из приведенного далее списка:
- отечный синдром, который проявляется в области лодыжек, лица, голеней, кистей рук;
- болевой синдром различной интенсивности в области ниже ребер;
- гипертензивный синдром неуточненной этиологии (без установленных причин);
- любые отклонения от нормы в процессе мочеиспускания (уменьшение/увеличение количества мочи, изменение частоты позывов в туалет, изменение окраски, запаха, прозрачности);
- общее недомогание (слабость, боль в крупных мышцах и суставах, головная боль, головокружение, озноб, повышение температуры тела до субфебрильных цифр);
- изменение вкусовых предпочтений и аппетита.
У женщин симптомы заболеваний почек могут быть связаны с обострением во время менструации. Также может наблюдаться изменение работоспособности в худшую сторону.
Самостоятельно распознать, что у человека болят именно почки довольно сложно. Поэтому стоит довериться в этом вопросе врачу, в распоряжении которого есть все средства современной диагностики. Комплексное обследование с целью проведения дифференциальной диагностики позволяет не только выявить заболевание почек, но и исключить ряд других, не менее опасных патологий.
Далеко не всегда симптомы больной почки очевидны и бесспорны, среди таких признаков стоит в первую очередь отметить отеки. Они могут быть следствием нарушения обмена веществ, гормональных патологий, сердечно-сосудистых заболеваний и многих других болезней.
Перед тем как понять, что болят почки, важно знать основы дифференциальной диагностики, в ходе которой исключаются вероятные патологии других внутренних органов и систем. В частности, отечный синдром может быть признаком патологии миокарда и системы кровообращения. Также таким образом может проявляться сахарный и несахарный диабет.
При первичной диагностике следует уделить внимание такому фактору, как соответствие поступления и выделения жидкости. Для определения суточного диуреза назначается анализ мочи по Зимняцкому. Он показывает удельный вес, плотность, наличие форменных элементов крови и многие другие параметры.
В среднем в сутки организму взрослого человека требуется около 2,5 литров воды. Помимо этого, жидкость поступает в организм с твердой пищей, супами. Выделение суточного диуреза для взрослого человека находится в пределах 1,5 – 2,0 литров. Необходимо также учитывать, что в процессе различных биохимических реакций организм человека в состоянии самостоятельно продуцировать воду. В частности, вода образуется в полости двенадцатиперстной кишки при реакции взаимодействия кислотного содержимого желудка и щелочной желчи. Вместе с окислительными реакциями в тонком кишечнике в сутки это дает дополнительно 200 – 300 мл воды.
Остаточная жидкость выделяется с потом. Поэтому в жаркое время года суточный диурез может уменьшаться, а в холодное время года и при отсутствии больших физических нагрузок – увеличиваться. Однако у здорового человека суточный объем диуреза не может быть меньше 1200 мл и больше 3000 мл.
По объему выделенной мочи проводится следующее подразделение:
- олигоурия – малое количество выделяемой мочи (400 мл в сутки и меньше);
- нормоурия – достаточное количество выделяемой мочи (1200 -2500 мл);
- полиурия – большое количество отделяемой в сутки мочи (3000 мл и больше).
Изучение суточного объема потребляемой жидкости и диуреза позволяет исключать скрытый отечный синдром при симптомах болезней почек. Он может выражаться в застое жидкости во внутренних полостях грудной клетки и брюшины, малого таза. При исследовании следует учитывать экстраренальные потери жидкости: потоотделение (особенно если пациент страдает от повышения температуры тела), кровотечения, выделения межклеточной жидкости в области раневой поверхности, жидкий стул и т.д.
Не стоит паниковать в том случае, если кажется, что мочи выделяется меньше, чем потребляется жидкости. Если нет видимых отеков, одышки, чувства нехватки воздуха и других симптомов заболеваний почек, то беспокоиться не о чем. А для того, чтобы успокоиться, можно посетить врача нефролога и пройти некоторые обследования.
В каком случае отеки это признаки заболеваний почек у человека, также следует знать. Поэтому разберем этот вопрос более подробно. Чаще всего человек без специального обследования, так сказать, невооруженным взглядом, может увидеть только так называемые подкожные отеки. Это выпот межклеточной жидкости в подкожно-жировой слой на фоне застойных явлений. Может сопровождать венозную недостаточность, сердечную недостаточность, почечные патологии. При этом обнаружить их можно в области голеностопного сустава в определимое время суток. Так, в утренние часы отеки чаще сопутствующий заболеваниям почек, а в вечерние часы они говорят о том, что у человека не все в порядке с сердечной мышцей.
Отеки как признаки болезней почек свидетельствуют о увеличении объема жидкости в организме человека (гипергидрация). Это может быть связано с тем, что не в полной мере осуществляется клубочковая фильтрация крови в паренхиме почек, также состояние может быть обусловлено нарушением минерального состава крови. В частности, избыточное количество ионов натрия притягивает к себе молекулы воды и задерживает жидкость в организме вне зависимости от того, болят почки у человека или нет. Именно по этой причине избыточное потребление поверенной соли опасно для здоровья и ведет к стойкому повышению артериального давления.
Обратите внимание! Если болят почки и это вызывает отеки, то отечность распределяется симметрично по обоим ногам и на лице. При венозной недостаточности отечность будет наблюдаться в вечернее время только на пораженной конечности.
Также стоит знать, что избавиться от отеков под глазами можно только с помощью косметической хирургической операции. То не является симптомом заболевания почек, а может быть физиологической индивидуальной особенностью. Тревогу вызывают только те случаи, когда отечным синдром распространен в области голени, кистей рук, брюшной полости. Если в этом случае есть «мешки под глазами», то они связаны с тем, что у человека болят почки, требуется консультация врача.
Для тех, кому генетически достались «мешки под глазами»: не принимайте диуретики (мочегонные средства) без назначения врача. Мало того, что они буквально «загоняют» почки, лишая их возможности нормально функционировать, они также могут спровоцировать развитие электролитного дисбаланса крови. А это чревато проблемами с проводимостью электрического импульса в сердечной мышце. Лица, увлекающиеся мочегонными препаратами, часто страдают от различных форм аритмии сердечного ритма.
Совокупность симптомов заболеваний почек позволяет проводить клиническую дифференциальную диагностику уже на этапе первичного осмотра пациента. Если болят почки, симптомы укладываются в типичную клиническую картину, подтверждаемую назначаемыми анализами и обследованиями. Но иногда возникают ситуации, когда нужно экстренно исключать мочекаменную болезнь и ущемление корешковых нервов на фоне обострения остеохондроза.
Как определить: болит спина или почки, если нет возможности быстро обратиться на прием к доктору? Прежде всего по характеру болевого синдрома. При почечных заболеваниях боль не сковывает движения, пациент может свободно поворачиваться, совершать наклоны в пояснице в разные стороны. Исключение составляет лишь приступ почечной колики. Также при обострении остеохондроза присутствует синдром натяжения мышечных волокон (они тестоватые и напряженные при пальпации). Для признаков болезней почек характерно наличие симптомы Пастернацкого: больной встает прямо, сзади по месту, где определяются последние реберные дуги, нужно слегка ударить ребром ладони. Если чувствуется боль, то это с большой долей вероятности заболевание почек, а не позвоночника.
Еще проще, если болят почки и температура тела повышена. Для этих патологии характерно существенное повышение температуры тела. Субфебрилитет может возникать только при хронических формах гломерулонефрита и пиелонефрита, но они редко дают болевой синдром.
Запомните! Если болят и почки и температура повышается до 38 – 39 градусов по Цельсию, то это является признаком развития гнойного процесса в лоханке или клубочках. Требуется экстренная медицинская помощь. Если долгое время по вечером держится субфебрильная температура (37 – 37,5 градусов по Цельсию), то необходимо обратиться в ближайшее время к терапевту и сдать общий анализ мочи и крови.
Это общие принципы того, как определить болезни почек по боли и температуре тела пациента. Рассмотрим далее чуть подробнее.
Начнем с боли, локализующейся в области поясницы. Прежде всего при её возникновении следует помимо болезней почек исключать следующие патологии:
- воспаление органов малого таза (аденома простаты у мужчин, аднексит у женщин);
- острые состояния (аппендицит, разрыв маточной трубы, заворот кишечника и др.);
- ущемление корешкового нерва при люмбалгии, люмбаишиалгии, остеохондрозе и грыже межпозвоночного диска;
- опоясывающий характер боли характерен для приступа панкреатита и панкреонекроза;
- иногда таким образом проявляются опухоли в брюшной полости;
- длительные запоры и синдром раздраженного кишечника также может проявляться в виде боли в поясничной области;
- не исключена аневризма аорты.
Даже в том случае, если определено, что точно болят почки, важно исключать острые хирургические состояния, которые требует экстренного вызова бригады скорой медицинской помощи. К ним относятся в первую очередь последствия травм, например, если человек упал незадолго до возникновения боли с высоты. Также важно дифференцировать мочекаменную болезнь. При закупорке мочеточника возможен разрыв лоханки почки.
Необходимо понимать, что механизм развития болевого синдрома при почечных патологиях в основном связан с компрессией (оказываемом давлении) на сопряженные структуры. Чаще всего это обусловлено затрудненным оттоком мочи, отечностью, развитием абсцессов и т.д. если моча отходит не в полном объеме, то лоханка почки расширяется, её мышечная стенка растягивается и вызывает боль. Ощущения могут быть односторонними или распространяться на достаточно обширную область.
Интерстициальный нефрит обычно протекает без выраженного болевого синдрома, пациент испытывает тупые тянущие ощущения. А вот при развитии тромбоза или закупорки почечной вены клиническая картина развивается настолько остро, что пациент описывает состояние как молниеносное. Распространение боли по косонисходящей линии может указывать на локализацию патологического процесса в мочеточнике. Это может быть распространение инфекции нисходящим путем или выход камня из лоханки почки. Важно знать, что основным дифференциальным признаком заболевания уретры от воспаления в предстательной железе является отсутствие боли в области прямой кишки. Болевые ощущения локализуются в паху и над лобком.
Моча как важный диагностический признак рассматривается в нескольких лабораторных аспектах. Но есть и клинические признаки заболеваний почек, которые относятся к расстройству нормального мочеиспускания. Попробуем рассказать про важнейшие из них.
Дизурия входит в симптомы заболеваний почек во всех её проявлениях. Любое нарушение функции этого парного органа сразу же отображается на качестве и количестве продуцируемой мочи. Если болят почки, моча может быть и в норме по клиническим признакам. Подобное случается, если поражение одностороннее и вторая почка полностью принимает на себя всю функциональную нагрузку.
Дизурия (dysuria) в переводе с латинского языка обозначает: dys — расстройство, uria — моча. Медиками термин используется для обозначения состояния, когда происходит нарушение процесса образования и выделения мочи из организм а человека. Может встречаться неврологическая дизурия при поражении корешковых нервов и синдроме конского хвоста.
Тест «Есть ли у вас признаки дизурии?»
НЕТ ДИЗУРИИ
ЕСТЬ ДИЗУРИЯ
(рези, давление, чувство неполного опорожнения мочевого пузыря)
составляет в среднем во время бодрствования
При наличии дизурии необходимо комплексное обследование состояния мочевого пузыря, предстательной железы у мужчин, матки у женщин. Может появляться вследствие цистита, кандидоза, уретрита, синдрома гиперактивного мочевого пузыря, развития его опухоли.
При любом нарушении функции мочеотделительной системы возникает характерный признак – изменение цвета и прозрачности мочи. Почему изменяется цвет мочи? Это происходит вследствие нескольких причин, которые зависят от того, почему болят почки у того или иного пациента. Рассмотрим самые важные аспекты.
В норме моча здорового взрослого человека обладает легким соломенным оттенком и она абсолютно призрачная. Желтый оттенок появляется в результате присутствия так называемых урохромов – это желчные пигменты, возникают в результате распада желчных кислот. При появлении насыщенного коричневого оттенка мочи можно заподозрить заболевание печени и желчевыводящих путей.
Обесцвечивание мочи также вызывает определенные подозрения: врач начинает подозревать у пациента увеличение суточного объема выделяемой мочи, характерное для сахарного и несахарного диабета. Также при бесцветном типе мочи не исключена почечная недостаточность.
На цвет мочи оказывает влияние присутствие форменных элементов крови (эритроциты и лейкоциты), слизистых и эпителиальных клеток, уратов (мелких частиц, из которых состоят камни в почках).
Розовый или красный цвет мочи при выделении крови не характерен. Поэтому, если моча не мутная и не напоминает мясные помои, то стоит подумать о том, что употребляли в пищу в последние сутки (возможно это красящие вещества или свекла). Истинная гематурия проявляется тем, что моча становится мутной и как бы грязной. Свежие эритроциты в моче могут быть симптомом острого цистита, уретрита или аденомы простаты у мужчин. У женщин этот вид гематурии часто выявляется при менструации, когда кровь нечаянно попадает при сборе мочи.
Ложную гематурию могут вызывать следующие лекарства и пищевые продукты:
- аспирин и амидопирин, антипирин и сантонин;
- отравление фенолом и нафтолом;
- присутствие в рационе в большом количестве свеклы и продуктов, богатых железом;
- прием активированного угля;
- назначенные порфирины для разжижения крови.
При истинной гематурии (присутствия в моче видимой или скрытой крови), важно исключать следующие заболевания почек:
- острый и хронический гломерулонефрит;
- развитие злокачественных опухолевых процессов в мочеотделительной системе и в области предстательной железы у мужчин;
- мочекаменная болезнь;
- травма и разрыв лоханки почки, мочеточника;
- цистит и уретрит.
Если необходимо собрать мочу для анализа в период менструации, то необходимо воспользоваться специальным гигиеническим тампоном для исключения попадания капелек крови в мочу. При обнаружении в моче слизи и большого количества солей необходимо исключать пиелонефрит, для которого не характерно обнаружение в анализе эритроцитов.
Выше перечислены все важнейшие симптомы болезней почек, однако важно еще понимать и другие аспекты. Где болят почки у человека – на какое место следует обратить внимание. Дело в том, что далеко не всегда боль локализуется в области верхней части поясницы. У некоторых больных пиелонефрит проявляется острой болей в области передней брюшной стенки. Это связано с тем, что в лоханках развивается острый воспалительный процесс. Там скапливается гной, который расширяет лоханки и они начинают сдавливать периферические нервные окончания.
Возникает ретроградный болевой синдром. Важно с осторожностью относиться к таким проявлениям и своевременно диагностировать симптомы заболеваний почек, поскольку отсутствие адекватного лечения может привести к инвалидности и даже летальному исходу.
Важно знать: где находятся почки и как болят – посмотрите на фото анатомическую локализацию этого парного органа:
Это подреберное пространство сзади вдоль позвоночного столба. Такое расположение может приводить к тому, что при неловком вращательном движении возможно травмировать увеличенную в размерах почку реберной дугой. Это вызывает сильный болевой синдром. Но боль быстро проходит. Обратите внимание, что после подобного проявления необходимо сделать УЗИ почек, поскольку у здорового человека подобного не наблюдается.
Возможно будет диагностировано увеличение размеров почки или её дислокация (опущение).
Ответить на вопрос о том, как болят почки у человека, односложно нельзя. Выше описаны все типичные признаки. Не бывает так, что присутствует только один признак: боль, высокая температура, отеки, общая интоксикация и т.д. нужно смотреть на совокупность признаков и проводить дифференциальную диагностику. Самостоятельно это делать не стоит. Обратитесь к врачу.
источник


 быстрое похудение;
быстрое похудение; конкременты;
конкременты;
 недостаточность питьевого режима;
недостаточность питьевого режима;


