Содержание крови в выделениях человека могут быть ярко выраженными признаками серьезного заболевания. Довольно часто именно эти симптомы говорят о том, что заболевание начинает прогрессировать с последующими осложнениями. В таком случае никогда не стоит затягивать процесс лечения и сразу же обратиться за квалифицированной помощью.
Пищевое отравление сопровождается рядом неприятных симптомов. Одним из таких симптомов может стать присутствие крови в испражнениях. Данное отклонение свидетельствует о тяжелой форме заболевания.
Понос – это расстройство желудочной системы, с которым сталкивался практически каждый человек. Данное нарушение является наиболее популярным среди расстройств в организме. Причин для такого нарушения существует большое множество, наиболее часто встречающаяся причина – это прием антибиотиков, часто неправильной дозировки. Что и вызывает расстройство стула у человека.
Типичный случай жидкого стула, когда у человека не наблюдаются другие тревожные симптомы, вроде повышения температуры, боли или различных примесей в кале. В остальных же случаях понос с кровью может быть следствием серьезного заболевания. Существуют основные причины появления такого опасного расстройства:
1 Инфекционное заболевание. Различные заболевания, вызванные инфекционным путем: дизентерия, инфекционные колиты – все это может привести к появлению поноса и мочи с кровью. Эта причина не является наиболее распространенной, но встречается в редких случаях. Наличие в кале слизи сигнализирует о возможных случаях острой кишечной инфекции или о наличии паразитов в организме человека. Главным спутником инфекционных заболеваний является повышенная температура тела – 39 градусов. Возможны также боли в нижней части живота.
2 Язвенная болезнь. Кровь в поносе говорит о том, что началось осложнение этого серьезного заболевания. Именно язва и является наиболее частой причиной для появления в кале примесей. Кал может становиться практически черным вследствие кровотечения. Сопровождается язвенная болезнь слабостью, головокружениями, низким давлением.
3 Геморрой. Достаточно частая причина появления такого расстройства, как кровь в кале у человека. При геморрое у человека будет яркая алая кровь на поверхности кала. Сопровождается неприятное заболевание дискомфортом во время посещения уборной – болями, жжением и зудом.
Нельзя упускать из внимания важный факт, что при любых вышеописанных проблемах необходимо срочно обратиться в больницу для получения квалифицированной помощи. Человеку, который страдает данными симптомами, может потребоваться госпитализация или даже хирургическое вмешательство – все зависит от степени поражения и заболевания.
В случае с детским организмом кал с кровью может быть вызван пищевым отравлением – это могли быть фрукты или овощи, которые обладают слабительными свойствами или некачественные продукты из магазина.
Внешние факторы играют далеко не последнюю роль. Стресс, прием медицинских препаратов или последствия неудачной операции – все эти факторы могут привести к появлению крови в моче или кале. Еще одной причиной, которой стоит уделить отдельное внимание, является тот случай, когда в желудок человека попадают посторонние предметы (обычно небольших размеров), которые могут травмировать слизистую желудка. Это и может вызвать появление крови в кале.
Когда пациент ставит такие симптомы, как тошнота и кровь в моче в один ряд при описании жалоб, лечащий врач, скорее всего, заподозрит наличие пиелонефрита. Симптомы данного расстройства могут быть местными и общими.
Местными симптомами являются боли ноющего характера в пояснице или животе, кровь в моче. Общими симптомами будут повышенная температура тела – до 40 градусов, общее ухудшение состояния, плохой аппетит, тошнота, сопровождающаяся рвотой.
Существует достаточно обширный список заболеваний, которые вызывают кровь в моче и рвоту. Все расстройства в организме – это опасные нарушения, которые требуют немедленного обследования в больнице. Данными болезнями являются:
- Аппендицит. Кроме наличия крови в урине человека и рвоты, могут наблюдаться боль в животе, лихорадка, диарея.
- Камни в почках. Сопровождается кровью в моче, рвотой, болью в спине и животе, некомфортным мочеиспусканием.
- Простатит. Рвота, тошнота, слабость в теле, кровь в моче, озноб и боли в мышцах.
- Уретрит. Болезненные ощущения во время посещения уборной, кровь в моче, повышение температуры тела, рвота.
- Главная
- Гематурия
источник
Кровяные выделения при дефекации могут появляться у каждого человека, вне зависимости от его возраста и социального положения. Ответ на вопрос, почему вместе с калом выделяется и кровь, во многом зависит от того, как именно она выглядит. В случае с ее перемешиванием со слизью все можно объяснить достаточно просто – это говорит о том, что проблема кроется в нарушении функциональности желудка или же тонком кишечнике. Дело в том, что пока кровь дойдет до анального отверстия, она успеет потерять значительную часть своего объема в кишечнике и в прямой кишке, попутно смешавшись со слизью.
Однако выделения могут иметь и другой характер. Вопреки распространенному мнению, это очень важный фактор в современной диагностике, так как он может сказать о многом, на основании чего и устанавливается верный диагноз.
Например, если кровь имеет ярко-алый оттенок, это значит, что патологию следует искать в нижних отделах желудочно-кишечного тракта, то есть, непосредственно в прямой или сигмовидной кишке, или же в области ануса. Темно-бордовые сгустки указывают на проблему в толстой или поперечной кишке. Иногда кровь вообще невозможно увидеть, то есть, она скрытая. Обнаружить ее можно с помощью специального лабораторного исследования.
В большинстве случаев кал со слизью и кровью говорит о том, что в организме присутствует длительный (хронический) воспалительный процесс. К нему приводит заражение различными бактериями, вирусами или грибами. Инфекционное поражение приводит к значительному нарушению микрофлоры кишечника, а это очень опасно в плане неконтролируемого размножения патогенных микроорганизмов. Суть действия патогенов заключается в том, что они повреждают стенки сосудов, расположенных близко к слизистой оболочке, что и провоцирует появление кровяных примесей.
Однако воспаление является далеко не единственным провоцирующим фактором. Современной медицине известно достаточное количество причин, которые могут приводить к развитию подобной патологии:
Геморрой. Яркая алая кровь в различных объемах (в том числе достаточно больших) скорее всего говорит, что у человека присутствует воспаление геморроидальных узлов. В данном случае сгустки и слизь определяются в выделениях достаточно редко, но все же они могут присутствовать. Лечение геморроя – это прерогатива исключительно лечащего врача. Предварительно требуется подтверждение диагноза, что осуществляется на основе соответствующего осмотра в клинических условиях. Основными симптомами данного заболевания являются ощущение присутствия инородного тела в прямой кишке, устойчивый болевой синдром, усиливающийся при дефекации, хронические запоры, зуд и жжение в области анального отверстия.
Анемия. Кровь, соединяющаяся со слизью, также может свидетельствовать о таком достаточно распространенном заболевании, как анемия. Это дефицит железа в крови, что автоматически сказывается на способности крови сворачиваться. Выделения при этом будут незначительными, но очень частыми. Ища причину патологии, в обязательном порядке следует сдать анализ на определение уровня этого микроэлемента. Если диагноз анемия подтвердится, пациенту назначается лечение специальными железосодержащими препаратами.
Варикозное расширение вен пищевода. Опасный недуг, который сопровождается не только обильным кровотечением из заднего прохода, но и кровавой рвотой. Присутствует жидкий стул, боли в подреберной области, тяжесть в желудке, особенно после приема пищи. Обследование проводится с целью обнаружить расширенные вены в пищеводе, а также присутствие в нем крови. Кровянистые выделения будут иметь вид прожилок, слизи в данном случае практически не обнаруживается. Лечение проводится ветонизирующими препаратами.
Анальные трещины. Симптомы этой патологии во многом схожи на проявление геморроя. Все те же скудные слизистые выделения с незначительными примесями крови, болезненные ощущения в аноректальной области, особенно в непосредственной близости к анусу. Присутствуют и запоры. Выявить трещину заднего прохода достаточно просто – она может находиться прямо возле сфинктера или в прямой кишке. Лечение заключается в приеме регенерирующих, противовоспалительных, обезболивающих и кровоостанавливающих фармакологических средств.
Язва и эрозивные процессы в желудке и двенадцатипалой кишке. Подобные недуги традиционно сопровождаются сильными болями и обильным кровотечением. Чем запущеннее болезнь, тем сильнее выделения. Заболевание диагностируется без особых затруднений, как правило, обнаруживается сквозной дефект кишечника или желудка, а также значительные эрозивные изменения слизистой этих органов. Если патологический процесс возник в верхнем отделе желудочно-кишечного тракта, то из анального отверстия при дефекации будет выделять слизь с прожилками крови в кале. Лечение длительное и не всегда гарантирует полное избавление от проблемы. Вполне возможно, что понадобится оперативное вмешательство.
Болезнь Крона. Тяжелое заболевание, сопровождающееся образованием обширных язв, в том числе и прободных. Характеризуется хроническим течением, пациент страдает постоянными запорами или наоборот – диареей, присутствует сильный болевой синдром в области живота, возникают повреждения суставов и дерматиты. Лечение болезни Крона в обязательном порядке должно быть комплексным, и включать в себя тщательно подобранную медикаментозную терапию и диету. Кровяные выделения из заднего прохода при этом будут хроническими, их объем нередко может изменяться даже в течение одних суток.
Паразитарная инвазия. Различные паразитирующие в человеческом организме черви, клещи и прочие малоприятные существа также могут провоцировать кровотечение из заднего прохода. Наиболее распространенными болезнями, приводящими к подобной патологии, являются дизентерия и сальмонеллез. В таком случае в обязательном порядке вместе с кровью выделяется и слизь. Это не только секрет кишечника, но и продукты жизнедеятельности паразитов. Лечение традиционное, и заключается в непродолжительном приеме препаратов, которые убивают сторонние организмы.
Доброкачественные образования в желудочно-кишечном тракте. Образование опухоли приводит к тому, что повреждаются близлежащие сосуды, которые теперь направлены на питание новообразования. Из-за этого кровь в кале будет иметь вид хорошо заметных прожилок. Подобная патология в обязательном порядке требует оперативного вмешательства, несмотря на доброкачественный характер. Дело в том, что она не только мешает нормальному функционированию ЖКТ, но и в некоторых случаях может перерождаться в злокачественную опухоль.
Рак. Онкологическое заболевание прямой кишки – худшее, что может случиться в этом отделе человеческого организма. Кровяные выделения в данном случае будут иметь ярко алый оттенок, и присутствовать практически всегда, даже не во время опорожнения кишечника. Чем раньше был определен рак, тем выше шансы на излечение, с сохранением функциональности всего ЖКТ. Поэтому при возникновении подобных симптомов, обязательно нужно посетить профильного специалиста, и пройти все исследовательские и диагностические процедуры.
источник
Наличие крови в выделяемой моче, является ярким симптомом многих заболеваний, особенно это присуще для патологий мочеполовой системы. Данное явление может возникать у детей, взрослых женщин и мужчин, и является серьезным основанием для врачебной консультации.
В медицинской литературе, историях болезни и результатах анализов это нарушение обозначается термином «гематурия» или «эритроцитурия». Как правило, чтобы выяснить, с чем оно связано, необходимо проведение дополнительной диагностики и полноценного обследования человека.
Большинство людей считают, что при наличии кровяных клеток в моче, она изменит свой цвет на красный. Так ли это на самом деле? Как правило, нет. Даже если в биологическую жидкость проникнет несколько сотен эритроцитов, этого может быть недостаточно для придания другого оттенка. Проще говоря, при гематурии моча часто сохраняет свою обычную окраску.
Только после попадания достаточного количества кровяных телец может появиться бледно-розовый или красноватый цвет при мочеиспускании. Образно, такой оттенок сравнивают с «мясными помоями». Ярко-красная или бордовая окраска достаточно редко наблюдается у людей с патологиями мочевыделительной системы и часто свидетельствует о наличии травмы, онкологической патологии или избыточной кровоточивости.
От гематурии следует отличать изменения цвета при появлении других патологических примесей:
- Билирубин – темная или коричневая окраска (вплоть до цвета «крепкого пива»). Наблюдается при поражении печеночной ткани, избыточном разрушении эритроцитов внутри сосудов или при застое желчи;
- Миоглобин – любые оттенки коричневого. Может выделяться при мочеиспускании после серьезных травм мышечной ткани, на фоне рабдомиолиза или синдрома Мейера-Бетца;
- Порфирины – насыщенный красный цвет. Являются абсолютным признаком тяжелой наследственной патологии, при которой нарушается физиологический обмен веществ в организме.
Ориентироваться на окраску урины можно только при первичном осмотре, до проведения диагностических мероприятий. Точно определить вид патологической примеси можно только с помощью лабораторного анализа.
Как было отмечено выше, появление эритроцитурии не всегда сопровождается изменением цвета мочи. Эта биологическая жидкость становиться красной или бледно-розовой только после попадания большого количества красных кровяных клеток из сосудов. В этом случае, доктора говорят, что у пациента «макрогематурия» — покраснение мочи, из-за попадания в нее крови.
Однако у большинства людей, данное нарушение обнаруживается совершенно случайно – при сдаче анализов в ходе профилактических осмотров или по поводу другой болезни. При исследовании биоматериала под микроскопом, лаборант находит красные тельца (эритроциты) в количестве, превышающем норму. Что позволяет диагностировать наличие «микрогематурии» — определение крови в биологической жидкости без смены ее окраски.
Существует несколько методик, чтобы диагностировать это нарушение. Чтобы их провести не требуется много времени и, тем более госпитализации. Как правильно выполнить сбор анализа и расшифровать его результаты, описано в расположенной ниже таблице:
| Вид процедуры | Методика сбора | Норма |
| Общий/клинический анализ мочи (ОАМ) | Менее 2-х кровяных телец в п/з (поле зрения). | |
| Проба Нечипоренко | Не более 1,5*10 6 эритроцитов. |
Покраснение мочи может возникать не только из-за проникновения кровяных клеток из кровеносного русла. В некоторых случаях, изменение окраски может происходить по другим причинам, не связанным с какой-либо патологией. Такое состояние обозначается, как «ложная гематурия». Она может возникать при:
- попадании в урину менструальных выделений у женщин;
- выведении пигментов или красящих веществ (после употребления свеклы, ежевики, красных соков и т.д.);
- приеме некоторых лекарств (рифампицина, амидопирина, феназопиридина, сенадексина и других).
Перед тем как назначить специальные исследования и поставить окончательный диагноз, доктор должен предположить у человека определенное заболевание. Как он это делает? Практически каждая болезнь имеет свои специфические симптомы, которые позволяют ее заподозрить. Так как причин крови в моче существует большое количество, их достаточно сложно различать между собой.
Правильно и в максимально короткие сроки провести диагностику может только квалифицированный врач. Но примерно сориентироваться в своей патологии, чтобы обратиться к нужному специалисту, может практически каждый человек. Облегчить эту задачу поможет расположенная ниже информация, в которой описаны наиболее частые причины примеси и их наиболее характерные признаки.
| Группа причин | Примеры патологий | Типичные симптомы |
| Инфекции мочевыводящего тракта |
|
|
| Травмы |
Разрывы мочевого пузыря, как правило, не приводят к появлению кровянистых выделений. Первый симптом этого состояния – полное отсутствие мочевыделения. |
|
| Мочекаменная болезнь (МКБ) |
| |
| Аутоиммунные болезни |
| В большинстве случаев, данные патологии протекают бессимптомно или с незначительными проявлениями. Помимо кровяных примесей в моче после длительного течения болезни, возможно развитие:
|
| Опухоли |
| |
| Нарушения свертывания |
|
|
| Редкие специфические инфекции | Несмотря на экзотичные названия, данные болезни есть в РФ и ими регулярно заболевают люди. К сожалению, на диагностику часто уходит много времени, что приводит к негативным последствиям. Поэтому важно помнить о перечисленных инфекциях:
|
Если кровь в моче, боли и другие симптомы не позволяют сделать однозначный вывод об имеющейся болезни, доктор назначает ряд дополнительных исследований. Они позволят сузить диагностический поиск и правильно определить причину патологии.
Причины слизи и крови в моче не обязательно сигнализируют о патологическом процессе, развивающемся в организме. Если это единичное явление и выпадает у женщин на период очередной менструации – не стоит паниковать. Недостаточная гигиена половых органов перед сдачей анализа также приводит к появлению слизи в моче, некоторое количество которой в норме может присутствовать в урине.
Длительная задержка мочеиспускания также увеличивает количество слизи. Чаще всего, патологические примеси, выявленные в моче, являются поводом для дальнейшего диагностического поиска, поскольку много болезней приводят к таким симптомам:
| Пораженияпочек |
|
| Патологиимочеточников | восходящая инфекция |
| Заболевания мочевого пузыря | острый цистит (см. цистит у женщин: симптомы, лечение) |
| Инфицированиеуретры | острый уретрит |
| Другие заболевания | ИППП (хламидиоз, уреаплазмоз, микоплазмоз) |
Зачастую человек принимает за слизь гнойные примеси. В лабораторных условиях дифференцировать эти явления очень легко: слизь представляет собой совокупность эпителиальных клеток, а гной – совокупность лейкоцитарных клеток. Заболевания, проявлениями которых является кровь в моче с примесями гноя, всегда серьезны и не должны отпускаться на самотек:
| Заболевания почек |
|
| Заболевания мочеточников | восходящая инфекция |
| Заболевания мочевого пузыря | острый цистит (см. цистит у мужчин: симптомы, лечение) |
| Заболевания уретры | острый уретрит |
| Другие заболевания |
|
Кровь в моче у мужчин, помимо общих заболеваний, характерных для обоих полов, может свидетельствовать о специфических патологиях, таких как:
Аденома и абсцесс простаты могут также проявляться примесями гноя и слизи, самостоятельно либо вкупе с кровянистым компонентом. Стоит отметить, что у 20 % старше 40 лет, обратившихся к врачу с гематурией, обнаруживается рак простаты, поэтому данный симптом однозначно требует немедленного обследования у медиков.
Причины крови в моче у мужчин не всегда ассоциированы с заболеванием. Иногда подобный симптом отмечается у мужчин после активной половой близости, особенно с использованием самодельных раздражителей уретры. Мочеиспускательный канал имеет тонкую и легко повреждаемую внутреннюю оболочку, поэтому любое механическое воздействие легко приводит к его травматизации. Изначальными последствиями таких действий является гематурия, а затем на поврежденную слизистую легко цепляется инфекция и развивается уретрит.
Именно для мужчин в большей мере характерна гематурия на фоне больших физических нагрузок. При этом слизистая стенок мочевого пузыря повреждается при соприкосновении друг с другом и приводит к попаданию эритроцитов в урину. Вторая причина – повышение АД на фоне нагрузок, приводящее к увеличению нагрузки на почки и нарушению фильтрационных процессов. В данном случае симптом носит разовый характер и не беспокоит больного.
Строение путей мочевыделения у представителей разного пола значительно отличаются. У девушек анатомические особенности уретры облегчают проникновение и распространение различных инфекций. Так как этот орган намного короче, чем у мужчин, и у него отсутствуют физиологические изгибы, микроорганизмы могут достаточно легко попасть по нему в мочевой пузырь и даже почки. Именно поэтому, при появлении крови в моче у женщин необходимо в первую очередь исключать следующие болезни:
Также представительницам прекрасного пола необходимо помнить о специфических причинах появления примеси крови. Одной из таких причин может стать эндометриоз мочевого пузыря или мочеточечников – это заболевание, при котором клетки из слизистой оболочки матки начинают распространяться по всему организму. Они могут попасть практически в любые ткани: брюшину, конъюнктиву глаз, пупок, кишечник и другие.
Во время изменения гормонального фона (в том числе при естественном течении цикла) эти «очаги отсева» могут увеличиваться в размерах, кровоточить и повреждать здоровые органы. При поражении системы мочевыведения, это может приводить к появлению крови в моче, болей и сложностями с мочеиспусканием:
- выделение небольшого количества мочи;
- чувство «неполного опорожнения»;
- необходимость частого посещения туалета;
- появление ночных позывов к мочеиспусканию.
Для женщин также присущи доброкачественные гематурии, которые часто наблюдаются в период беременности. Объяснения данному явлению пока нет – предполагается, что увеличение матки приводит к сдавлению органов мочеполового тракта и их микротравматизации.
Для детей, как и для женщин, самой частой причиной гематурии являются инфекции – острые пиелонефриты и циститы. Почему так происходит? В России очень распространена такая проблема, как врожденные аномалии мочевыводящего тракта. К ним относят опущение почки (нефроптоз), неправильное положение мочеточечников, наличие их искривлений и других. Каждый год данные патологии регистрируются более чем у 50 тыс. детей.
Сами по себе эти пороки не приводят к развитию болезни, однако они провоцируют застой в органах мочевыделения. Отсутствие достаточного пассажа и является стимулом к росту и размножению вредоносных бактерий. При своевременной диагностике и правильном лечении крови в моче, эти состояния не несут опасности для ребенка. Главное при их развитии – оценить наличие и степень тяжести аномалии. В некоторых случаях, для ее коррекции и предотвращения рецидива заболевания может потребоваться хирургическая операция.
Другой патологией, специфичной для детского возраста, является наследственная нефропатия (нефрит). Эта болезнь встречается значительно реже – примерно у одного ребенка на 5000 людей, но такая проблема существует в РФ. Часто ее выявляют во время профилактических осмотров, так как кроме изменений в анализах, заболевание никак себя не проявляет на ранней стадии. При нем наблюдаются следующие нарушения в ОАМ:
- Появление кровяных клеток;
- Наличие белка или цилиндров;
- Присутствие лейкоцитов (воспалительных клеток) при отсутствии следов бактерий/грибков.
У части детей, данная патология сопровождается снижением слуха и нарушением зрения. В этом случае, заболевание носит название «синдром Олпорта». При отсутствии лечения, у маленьких пациентов быстро развивается почечная недостаточность, нарушение работы сердца и значительно уменьшается продолжительность жизни.
Главная цель любого доктора – диагностировать конкретное заболевание и провести его адекватную терапию. Однако сделать это бывает не так просто. Определить, что значит кровь в моче, могут помочь дополнительные обследования, помимо стандартных анализов. Необходимый диагностический ряд врач определяет, в зависимости от своих предположений.
В большинстве случаев, для обнаружения патологии достаточно следующих дополнительных исследований:
| Диагностическая процедура | Что позволяет выявить? |
| Клиническое исследование крови | |
| УЗИ почек | Это обязательная процедура перед назначением любых антибиотиков по поводу пиелонефрита. Она позволяет обнаружить косвенные признаки МКБ, а в некоторых случаях и сам камень. Если не провести УЗИ и начать сразу лечение противомикробными препаратами, существует риск развития инфекционно-токсического шока (при наличии камня, затрудняющего отток мочи). |
| Экскреторная урография | «Золотой стандарт» диагностики МКБ и аномалий мочевыделительных путей у детей и взрослых. |
| Бактериологический посев мочи | Данный метод используется при подозрении на наличие инфекции, в том числе при таких болезнях, как бактериальный уретрит, цистит и пиелонефрит. |
| Биопсия почки | Биопсия – взятие кусочка органа на исследование под микроскопом. Данная процедура является достаточно травматичной, поэтому показания к ней строго ограничены. Ее назначают только при подозрении на гломерулонефрит или онкологическую патологию. |
| Исследование крови на антитела (антиДНК, антинуклеарные) | Специфический метод диагностики волчаночного нефрита. |
Перечисленные обследования могут дополняться другими процедурами, на усмотрение врача. В некоторых случаях, он может дополнить список любым другим анализом, который необходим ему для постановки диагноза.
Мероприятия, которые посильны каждому человеку, являются профилактикой инфекций вирусной и бактериальной этиологии и гематурии в том числе:
- соблюдение правил личной гигиены;
- правильное использование средств гигиены после туалета – спереди назад;
- ношение удобного белья из натуральных материалов;
- своевременное освобождение мочевого пузыря;
- использование барьерной контрацепции;
- избегание переохлаждений;
- своевременное прохождение профилактических врачебных осмотров.
В первую очередь, необходимо проконсультироваться со своим участковым врачом, который вас опросит, осмотрит и назначит необходимые исследования. В случае необходимости, он может направить к другим специалистам – урологу, хирургу или гематологу. Если патология проявила себя в выходной день – в любом стационаре дежурит врач приемного отделения, а в поликлинике должно быть отделение неотложной терапии.
Терапия назначается только после установки окончательного диагноза и должна быть направлена непосредственно на причину. Рекомендовать какие-либо конкретные лечебные мероприятия до определения болезни практически невозможно.
Этот нюанс определяется видом патологии и состоянием человека. Обязательно госпитализируют людей с впервые выявленным хроническим/острым гломерулонефритом, почечной коликой, острым тяжелым пиелонефритом и рядом других заболеваний.
Появление примеси крови, как правило, не приводит к каким-либо осложнениям. Их вызывают заболевания, которые стали причиной появления эритроцитурии.
Нет – только правильная и своевременная медицинская помощь будет иметь эффект при лечении данной патологии.
источник
Причины крови в кале у взрослого могут быть различными. Кровавый стул, или гемоколит – симптом многих заболеваний, поражающих разные отделы желудочно-кишечного тракта и протекающих с нарушением целостности слизистой оболочки. Систематическое появление крови в кале обычно служит признаком серьезной патологии, поэтому при первых же подобных симптомах необходимо комплексное обследование.
При неоднократном появлении крови в кале нужно обращаться к врачу – терапевту, проктологу или гастроэнтерологу. В случае необходимости будет назначено гастроэнтерологическое обследование, консультация у онколога, инфекциониста или хирурга.
По внешнему виду каловых масс можно предположить, в каком участке пищеварительного тракта произошло кровотечение. Для этого оценивается цвет крови: чем выше находится очаг поражения, тем темнее кровь. Кал, содержащий темную кровь (дегтеобразный кал, мелена) сигнализирует о заболеваниях в верхних отделах желудочно-кишечного тракта – желудка, тонкого кишечника или начальных отделов толстой кишки.
Внимание! Фотография шокирующего содержания.
Для просмотра нажмите на ссылку.
Если темная кровь в кале сопровождается интенсивной болью в животе, можно предположить прободение язвы желудка или кишечника. При этом состоянии стул будет значительно разжиженным, насыщенного темного цвета. Перфорация язвы – тяжелое осложнение язвенной болезни, которое приводит к развитию перитонита – острого воспаления брюшины. Это наиболее частая причина появления темной крови в кале.
Перфорация язвы требует неотложного врачебного вмешательства, поэтому нужно знать ее признаки. Различают три периода:
- Болевой шок – возникает в момент прободения язвы. Внезапно появляется резкая, острая боль в животе, усиливающаяся при движении. Вначале она локализуется в верхней части живота, затем распространяется вниз, возможна отдача в правое плечо, надключичную область и правую лопатку. Больной в этом периоде не может встать в постели и принимает вынужденное положение – лежа на боку с подтянутыми к животу ногами. Живот втянут, мышцы живота резко напряжены и перестают участвовать в дыхании. Температура тела повышается, на лбу выступает холодный пот, артериальное давление падает, пульс замедляется.
- Мнимое благополучие – пульс, давление и температура выравниваются. Острая боль стихает, хотя сохраняется болезненность при ощупывании живота.
- Гнойный разлитой перитонит – начинается через 10–12 часов после приступа при отсутствии лечения. Первый симптом – рвота. Кожа и слизистые оболочки становятся сухими, температура тела растет, дыхание учащается. В этом периоде медицинская помощь может уже оказаться слишком запоздалой.
Срочная медицинская помощь нужна тогда, когда кровотечение длительно не прекращается и угрожает большой кровопотерей.
При первых признаках перфорации язвы необходимо вызвать скорую помощь.
Яркая алая кровь в кале указывает на развитие патологий нижней части ЖКТ: язвенного колита, дивертикулеза кишечника, инфекционного воспаления, доброкачественных или злокачественных опухолей, болезни Крона.
Язвенный колит – воспалительное заболевание, которое поражает слизистую оболочку толстой кишки и проявляется деструктивно-язвенным процессом. Язвенный колит всегда протекает в хронической форме, поэтому больные могут долго не замечать его симптомов или не придавать им значения. Именно появление крови в кале часто становится тем признаком язвенного колита, с которым пациенты обращаются к врачу. Кровотечения при язвенном колите возникают у 90 % пациентов, но количество крови может быть разным – от едва заметных следов на туалетной бумаге или прожилок крови в кале до больших кровопотерь.
Помимо кровотечений, для язвенного колита характерны:
- слизь и гной в кале;
- диарея несколько раз в сутки;
- запоры – возникают реже, чем диарея, их появление говорит о воспалительном процессе в прямой и/или сигмовидной кишках;
- ложные позывы на опорожнение кишечника, при которых вместо дефекации происходит выход из кишечника крови с гноем или слизью;
- ночные дефекации, мешающие сну;
- недержание кала;
- вздутие живота;
- болевые ощущения в левой части живота, умеренной или слабой интенсивности;
- признаки общей интоксикации – лихорадка, рвота, учащенное сердцебиение, потеря веса, обезвоживание.
Дивертикулез кишечника – заболевание, при котором в стенке толстой кишки образуются мешкообразные выпячивания. Эта болезнь характерна для людей старшего возраста, так как с возрастом эластичность кишечной стенки снижается, и давление на нее, связанное с метеоризмом или запорами, приводит к образованию дивертикулов.
Примесь кровь в каловых массах может носить скрытый характер, для ее обнаружения назначают анализ на скрытую кровь.
Дивертикулез может протекать без боли, незаметно для больного, реже возникают умеренные боли в левой половине живота. Могут появляться нарушения стула в виде запора или поноса, а также вздутие живота.
Геморрой – чрезвычайно распространенное заболевание, связанное с венозным застоем в нижних отделах кишечника. При геморрое стенки сосудов теряют свою эластичность, что приводит к образованию геморроидальных узлов. Заболевание часто долго протекает бессимптомно, но с увеличением узлов появляется боль и кровотечения из заднего прохода. Различают наружную и внутреннюю формы геморроя – в зависимости от того, какие сосуды поражаются. Развитию геморроя способствуют сидячая работа, неправильный рацион, способствующий запору, злоупотребление алкоголем, курение, а также беременность и роды.
Выделяют 4 стадии течения геморроя:
- Характеризуется увеличением геморроидальных узлов, зудом, кровянистыми выделениями во время дефекации – время от времени появляется кровь в кале или на туалетной бумаге.
- Присоединяется выпадение геморроидальных узлов при опорожнении кишечника или физических нагрузках. Кровотечения из заднего прохода умеренные, выпавшие геморроидальные узлы вправляются самопроизвольно или пальцем.
- Геморроидальные узлы выпадают даже при небольшом физическом напряжении, самопроизвольно не вправляются, только вручную. Кровянистые выделения становятся более заметными и частыми, больной ощущает тяжесть, отечность заднего прохода.
- Геморроидальные узлы постоянно выпавшие, вправлению не поддаются, частые и обильные кровотечения, боль, воспаление тканей вокруг анального отверстия. Из-за постоянных кровотечений развивается анемия.
Если темная кровь в кале сопровождается интенсивной болью в животе, можно предположить прободение язвы желудка или кишечника.
От стадии геморроя зависит выбор способа лечения. На ранних стадиях применяют безоперационные методы лечения – лигирование геморроидальных узлов латексными кольцами, инфракрасная фотокоагуляция, склеротерапия, перевязка сосудов. Для облегчения симптомов геморроя назначают противовоспалительные лекарственные препараты местного действия в виде мазей и ректальных свечей, которые помогают остановить кровотечения и избежать появления боли при дефекации. Рекомендуется изменить свой образ жизни, включая рацион питания, а также отказаться от вредных привычек. Противопоказаны сильные физические нагрузки.
Если на ранних стадиях геморрой не был диагностирован, а также если лечение по той или иной причине не оказало требуемого эффекта, болезнь постепенно осложняется и переходит в хроническую форму. На поздних стадиях прибегают к оперативному вмешательству.
Схожие с геморроем симптомы имеет другое поражение нижней части кишечника – трещина в заднем проходе. Она может быть следствием травмы слизистой оболочки кишечника твердым калом при хронических запорах, инфекционных заболеваний (сифилис, гонорея, СПИД), лейкемии и других патологий, ведущих к ухудшению кровоснабжения слизистой оболочки прямой кишки. Развитию анальных трещин также способствуют неправильное питание, приводящее к запорам, злоупотребление алкоголем и табачными изделиями, анальный секс, малоподвижный образ жизни. Это заболевание чаще встречается у женщин.
Анальные трещины бывают острыми и хроническими. Острая анальная трещина, как правило, возникает в результате травмы прямой кишки. Она не требует специального лечения и заживает на протяжении нескольких недель.
Хроническая анальная трещина имеет склонность к прогрессированию.
Кровотечения при язвенном колите возникают у 90 % пациентов, но количество крови может быть разным – от едва заметных следов на туалетной бумаге или прожилок крови в кале до больших кровопотерь.
В отсутствие адекватного лечения ее глубина постоянно увеличивается. Ее симптомы:
- сильные боли во время и после акта дефекации;
- отек анального отверстия;
- спазм анального сфинктера, связанный с воспалительным поражением нервной ткани.
Болезнь Крона – хроническое воспалительное заболевание, которое характеризующееся поражением всех слоев пищеварительной трубки, образованием язв и рубцов слизистой и воспалением регионарных лимфатических узлов. Возможна перфорация язв, которая приводит к образованию свищей и абсцессов.
Болезнь Крона может поражать любые отделы ЖКТ, включая ротовую полость, но самая распространенная ее локализация – конечный отдел тонкого кишечника, подвздошная кишка. Это заболевания развивается как у детей, так и у взрослых. Симптомы болезни Крона схожи с проявлениями неспецифического язвенного колита, что осложняет диагностику. Для нее характерны:
- боли в животе;
- постоянное или ночное расстройство стула;
- вздутие, урчание живота;
- прожилки алой крови и слизь в кале;
- ложные позывы на дефекацию;
- рвота, которая приводит к обезвоживанию;
- признаки общей интоксикации – повышение температуры, резкая потеря веса, отсутствие аппетита общая слабость и апатия;
- анемия;
- воспаление слизистой оболочки глаз и полости рта;
- воспаление в перианальной области;
- боли в суставах;
- увеличение и болезненность лимфоузлов.
Примесь кровь в каловых массах может носить скрытый характер, для ее обнаружения назначают анализ на скрытую кровь.
Колоректальный рак может длительно протекать бессимптомно, в таких случаях опухоль выявляется случайно во время диспансерного обследования. Скрининговым исследованием, позволяющим диагностировать рак кишечника на сравнительно ранней стадии, является анализ кала на скрытую кровь – именно появление примеси крови в кале часто служит первым проявлением болезни.
Если на ранних стадиях геморрой не был диагностирован, а также если лечение по той или иной причине не оказало требуемого эффекта, болезнь постепенно осложняется и переходит в хроническую форму.
По мере прогрессирования опухоли крови в кале становится все больше, она становится видна в кале в виде прожилок, присоединяются болезненные ощущения во время дефекации. В дальнейшем кровотечения усиливаются, нарушаются кишечные функции, появляется боль. Рак важно диагностировать на ранней стадии, поэтому всем пациентам из группы риска (люди с отягощенным семейным анамнезом по колоректальному раку, а также все люди после 50 лет) рекомендуется один раз в год сдавать анализ кала на скрытую кровь.
При неоднократном появлении крови в кале нужно обращаться к врачу – терапевту, проктологу или гастроэнтерологу. В случае необходимости будет назначено гастроэнтерологическое обследование, консультация у онколога, инфекциониста или хирурга.
Незамедлительно следует обращаться за врачебной помощью, если появление крови в кале сопровождается следующими симптомами:
- повышение температуры тела до лихорадочных значений;
- интенсивная боль в животе, независимо от отдела;
- другие кровотечения, например, из носа;
- подкожные кровоизлияния, гематомы;
- общее ухудшение самочувствия, нарушения сознания, слабость;
- тошнота, рвота, примесь крови в рвотных массах.
Также срочная медицинская помощь нужна тогда, когда кровотечение длительно не прекращается и угрожает большой кровопотерей.
При появлении крови в кале у взрослого или ребенка не следует заниматься самолечением – к выздоровлению это не приведет, лишь повысит риск развития тяжелых осложнений.
Видео с YouTube по теме статьи:
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
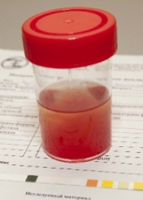
Кровь в моче на профессиональном языке называется гематурией. Если в моче присутствует кровь, окраска ее меняется благодаря наличию в крови красных кровяных телец.
В зависимости от количества крови, гематурия различается на макрогематурию и микрогематурию. В первом случае крови столько, что ее можно заметить невооруженным глазом. Во втором же случае количество крови мизерно и обнаруживается она только во время лабораторного исследования или с помощью специальных одноразовых тестов – полосок.
По симптоматике гематурия может быть болезненной или безболезненной. А по происхождению гломерулярной или постгломерулярной.
В любом случае присутствие крови в пробе мочи не является нормой.
Любое количество крови в моче может указывать на очень серьезные заболевания. Поэтому, даже если обнаружены микроскопические примеси крови, необходимо полное обследование организма. Причем чем старше человек, тем вероятнее наличие тяжелых заболеваний.
Кровь может проникнуть в мочу из органов, находящихся на пути мочи, то есть из почек, мочеточников, мочевого пузыря или уретры. Существует больше полутора сотен различных причин этого явления.
Наиболее частые причины гематурии:
- Инфекционные заболевания,
- Новообразования,
- Травмы,
- Конгломераты.
Менее распространенные причины крови в моче:
1. Врожденные аномалии: кисты или поликистоз почек.
2. Заболевания, при которых ухудшается сворачиваемость крови: лейкемия, гемофилия, анемия серповидно-клеточной формы, а также прием препаратов, ухудшающих сворачиваемость крови.
3. Заболевания сосудов: тромбоз вены почек, наличие сгустка крови в почечных сосудах.
4. Другие болезни почек:
- Пиелонефрит. При этом заболевании пациент может не испытывать боль, но это редкость. Обычно первыми признаками пиелонефрита является озноб, боль в нижней части спины,
- Гломерулонефрит. При гломерулонефрите выделяется микроскопическое количество крови, которое можно обнаружить только в лабораторных условиях. Заболевание может проходить совершенно без каких-либо признаков, могут наблюдаться симптомы почечной недостаточности,
- Папиллярный некроз. Это заболевание характерно для пациентов с сахарным диабетом, с нарушением оксигенации. Заболевание поддается лечению.
Это в первую очередь туберкулез почек или мочевого пузыря, а также гнойные процессы, спровоцированные гноеродными микроорганизмами, цистит, уретрит.
Кровь в моче после травмы может наблюдаться при разрыве почки. Травма может быть как тупой, так и проникающей.
Травмироваться может и мочевой пузырь. Например, при длительном беге с пустым мочевым пузырем его стенки могут натирать друг друга. После подобной пробежки в моче вполне может быть незначительное наличие крови.
Такой больной должен немедленно обследоваться. Уже при его осмотре и опросе врач может заподозрить источник выделения крови. В том случае, если ушиб живота или тазовой области был очень силен, а также, если мочеиспускания после травмы не было ни разу, врач может подозревать разрыв органов мочевыведения.
Если промежность была повреждена в позе «сидя на лошади», существует вероятность травмы луковицы уретры.
Если болит над лобком, а также боль разливается по всему животу, если пациента тошнит, можно заподозрить разрыв мочевого пузыря.
Если болит верхняя часть живота, существует вероятность тяжелой травмы почек.
Убедиться в наличии или отсутствии камней в мочевыводящих путях можно с помощью экскреторной урографии.
Если кроме сгустков крови никаких других симптомов не ощущается, не было никаких травм и пациенту уже исполнилось сорок лет, вполне вероятно наличие раковой опухоли мочевого пузыря.
В мочевом пузыре может развиваться рак трех видов: самым распространенным является переходно-клеточный, который развивается из клеток переходного эпителия слизистой оболочки. Чуть реже встречается плоскоклеточная карцинома или аденокарцинома. Наиболее частой причиной заболевания является хроническое присутствие в организме шистосомы – паразитического червя. Очень редко в органах мочевыведения развивается аденокарцинома.
Рак мочевого пузыря лечится оперативно и в большинстве случаев не затрагивает глубокие слои. Если же опухоль распространяется на все слои или дает метастазы, назначается удаление мочевого пузыря либо облучение. Иногда при раке мочевого пузыря с метастазами эффективной бывает и химиотерапия.
При раке уретры кровь наблюдается не только в анализе мочи, но ее можно обнаружить и в промежутке между мочеиспусканиями во внешнем конце уретры.
Если же сгустки крови имеют форму червей, это в большой степени вероятности указывает на рак почки.
Не только злокачественные новообразования приводят к появлению крови в анализе мочи. Доброкачественные опухоли также могут быть его причиной. Однако они очень редки в органах мочевыведения. Чаще всего это кисты почек.
Ангиомиолипома – это доброкачественное новообразование, чаще обнаруживаемое у женщин в период беременности. Ее объемы могут быть очень велики, и в таком случае она может проявляться наличием крови в моче. Вся ткань ангиомиолипомы пронизана кровеносными сосудами и жировыми клетками. Сосуды нередко самопроизвольно лопаются, и кровь попадает в мочу. Такой вид опухоли лечится только с помощью операции. Она удаляется без повреждения здоровых тканей.
Чаще всего причиной появления крови в моче у женщин являются воспалительные процессы в системе мочевыведения. При таких процессах изменяется кровообращение, инфекция приводит к тому, что красные кровяные тельца проникают в ткани организма.
Очень часто наличие гематурии объясняется циститом. Во время мочевыведения женщина испытывает острые боли, рези или жжение. Анатомическое сложение органов малого таза у женщин таково, что создаются благоприятные условия для инфицирования мочевыделительных органов. Благодаря короткой уретре инфекции легко попасть в мочевой пузырь.
Если гематурия наблюдается во время менструации, это указывает на наличие эндометриоза мочевого пузыря.
У беременных женщин нередко в моче можно обнаружить кровь. Но до сих пор еще ни один врач не может толком объяснить, в чем причина этого явления. Одно из объяснений говорит, что во время развития плода матка увеличивается в размерах, пережимает близлежащие органы мочевыделения и вызывает микроскопические травмы. Они абсолютно безвредны для здоровья как мамы, так и плода. Однако если во время беременности в моче обнаружили кровь, нужно обязательно как можно быстрее посетить врача.
Причинами появления в моче крови у женщин могут быть как заболевания, свойственные обоим полам, например, мочекаменная болезнь, киста, пиелонефрит, мелкоклеточная анемия, рак почки, так и вполне физиологичные причины. Например, во время сбора анализа мочи в нее попала менструальная кровь.
Иногда при приеме гормональных противозачаточных таблеток в моче обнаруживается некоторое количество крови. Связано это с тем, что гормоны, находящиеся в таблетках, нарушают состояние стенок сосудов в органах мочевыделения. Ухудшается трофика тканей, развиваются воспаления, которые иногда невозможно обнаружить визуально.
При аденоме простаты или доброкачественной гиперплазии существует невысокая вероятность появления в моче крови. Но чаще это бывает при сочетании аденомы и цистита в острой форме.
Диагностируют заболевание с помощью определения уровня оттока мочи и количества остаточной мочи в пузыре. Лечение осуществляется оперативно.
Очень часто у мужчин кровь в пробе мочи обнаруживается после тяжелых физических нагрузок. Увеличивается кровяное давление, активизируется движение крови в почках и под действием некоторых веществ, остающихся в организме при тяжелых нагрузках, небольшое количество крови попадает в мочу. Хороший отдых — и никаких тревожащих явлений больше не будет.
Рак простаты
Около 20% пациентов, пришедших в поликлинику с явными признаками наличия в моче крови, оказываются больными именно этим заболеванием. Если же количество крови так мало, что обнаруживается только случайно во время анализа, вероятность рака простаты составляет 5%. Это заболевание обнаруживается с помощью биопсии, осуществляемой под контролем ультразвука. Методика терапии выбирается в зависимости от степени заболевания. Иногда назначается удаление простаты и последующее облучение. Если же заболевание на терминальной стадии развития, присоединяют и гормональное лечение.
Воспаление простаты – простатит. Наличие крови в моче – это не самый распространенный симптом данного заболевания. Однако в ряде случаев они связаны.
Другие причины:
- Наследственная предрасположенность к заболеваниям почек,
- Инфекционное заболевание,
- Неграмотный уход за органами воспроизводства после рождения,
- Травма уретры, нанесенная самим ребенком во время игры.
Кровеносные сосуды малыша более тонкие и хрупкие, чем у взрослого человека. Поэтому некоторые заболевания могут способствовать проникновению крови в мочу. Это может быть геморрагический диатез или другое заболевание. Иногда кровь может попасть в мочу при лечении некоторыми сильными препаратами.
Чаще всего причиной крови в моче ребенка являются воспалительные процессы в почках или мочевом пузыре. Более предрасположены к подобным заболеваниям девочки, так как уретра у них короче и путь для инфекции меньше. При воспалениях ребенок обязательно будет жаловаться на боль, часто мочиться, плакать во время мочеиспускания.
Иногда родители впадают в панику при виде изменившегося цвета мочи ребенка. Но иногда красный цвет не означает присутствие крови. Он может появиться при употреблении некоторых продуктов. Если же ребенок не употреблял в пищу ничего ярко красного цвета, следует обязательно и безотлагательно посетить врача.
Кровь может обнаружиться во время беременности на любых сроках вынашивания. При этом подобный симптом всегда очень нервирует и саму женщину, и ее врачей. Хотя в подавляющем числе случаев явление это является беспричинным (идиопатическим) и не вызывает никаких неприятностей, женщине требуется обязательно тщательно обследоваться.
Врачи полагают, что наличие в моче крови во время беременности можно связать с изменением гормонального фона, а также сдавливанием маткой органов мочевыделения.
Обычно тут же после появления ребенка на свет все тревожащие симптомы пропадают и только иногда гематурия не проходит. Но в таком случае она является симптомом заболевания мочевого пузыря, уретры или почек.
Если у пожилого человека гематурия сочетается с болями в области подвздошных костей, это может указывать на эмболию почечных артерий. У такого больного важно выявить заболевания сосудов и сердца, а также узнать: не принимает ли он лекарства от таких болезней.
Если кровь в моче сочетается с болью и появляется после совокуплений, у пациентки, вероятно, посткоитальный цистит. Развивается он на фоне воспаления, вызванного патогенной микрофлорой, проникающей в органы мочевыведения во время совокупления. Далее микроорганизмы поднимаются вверх до мочевого пузыря.
Строение органов мочевыведения у женщин способствует развитию посткоитального цистита. Когда уретра находится таким образом, что во время совокупления в нее проникают семенная жидкость и влагалищная слизь, вероятно инфицирование мочеполовой системы и развитие в уретре и мочевом пузыре воспаления. Очень важна поза, в которой осуществляется совокупление. Так как влагалище, уретра и заднепроходное отверстие находятся в непосредственной близости друг от друга, вероятность инфицирования увеличивается.
Признаки посткоитального цистита могут обнаружить себя как с первых сексуальных опытов, так и в более позднем возрасте.
Диагностика осуществляется урологом на основе осмотра и лабораторных исследований.
Лечение заболевания медикаментозное, в некоторых случаях при его неэффективности, назначают операцию.
Для предупреждения развития посткоитального цистита следует соблюдать требования гигиены, применять барьерные контрацептивы, а также избегать проникновения спермы и влагалищного секрета в уретру.
Нередко на цвет мочи влияет пища. Так, поедание красной свеклы придает моче интенсивный красноватый оттенок. Некоторые красители, добавляемые в пищу, также приводят к окрашиванию мочи.
Ряд лекарств могут изменять цвет мочи. Например, при лечении от туберкулеза рифампицином моча может стать оранжевого цвета, некоторые пациенты полагают, что это от присутствия крови.
Существует три метода обнаружения крови в моче:
- Органолептический (на глазок),
- С помощью экспресс-теста,
- С помощью микроскопа.
Два первых метода являются достаточно приблизительными. Так, при рассматривании мочи любой красный краситель можно принять за кровь. А тест может дать ложноположительный результат при наличии гемоглобина в моче.
Механизм действия тест-полосок на кровь в моче основан на реакции с гемоглобином красных кровяных телец. Тесты обладают очень высокой чувствительностью. Однако их результаты следует перепроверять с помощью лабораторных анализов.
Такие тесты чаще дают ложноположительные результаты, чем ложноотрицательные.
Для этого существует масса диагностических методов:
- Опрос пациента,
- Осмотр его,
- Анализ мочи общий,
- Бактериальный анализ мочи,
- Цитология мочи,
- Урография внутривенная,
- Цистоскопия,
- Компьютерная томография,
- Ультразвук.
В большом количестве случаев достаточно бывает только осмотра и опроса больного. Так, по тому, на каком этапе мочеиспускания появляется кровь, уже можно заподозрить причину нарушения.
Если кровь обнаруживается в первой порции мочи, значит, поражен мочеиспускательный канал.
Если кровь появляется в последних порциях мочи и сочетается с болью, это указывает на камни в мочевом пузыре, на цистит. При мочекаменной болезни кровь выделяется, если стенки пузыря сжимаются вокруг камня во время выделения мочи.
Иногда все порции мочи содержат кровь. И в таком случае сложнее установить источник крови.
Если наличие крови в моче сочетается с болями в нижней части спины или живота, существует вероятность инфекционного воспаления, новообразования или камней в почках. Цистит нередко протекает с достаточно обильными кровотечениями. При этом заболевании во время выделения мочи больной страдает от жжения или резей.
Наличие крови в виде сгустков у больных среднего возраста с большой степенью вероятности указывает на наличие злокачественной опухоли мочевого пузыря. У представителей сильного пола сложности с выделением мочи, например, вялая струя, торможение мочевыведения и долгое мочеиспускание говорит о нарушении функции простаты.
В ходе обследования женщинам обязательно следует пройти консультацию гинеколога, а мужчинам ректальное обследование. Иногда это дает возможность сразу выявить новообразование.
Для того чтобы уточнить наличие крови в моче и причины его, нужно сдать анализ, в том числе и на бактериальную флору.
Если пациент уже перенес раковое заболевание, ему назначат цитологию, показывающую состав клеток, присутствующих в моче.
Этот осмотр обязателен при наличии крови в моче, даже при самом ее малом количестве. Обычно для осмотра верхнего отдела мочевыделительной системы применяют ультразвук или урографию. Для проведения урографии внутривенно вливается контрастное вещество на основе йода. Аппарат фиксирует движение контрастного вещества по мочевыделительной системе. В результате врач получает несколько рентгеновских снимков с изображением разных частей мочевыделительной системы. Это самый широко используемый способ диагностики состояния органов выделения, который помогает обнаружить камни и новообразования в верхних частях системы мочевыведения.
Вместо урографии иногда используют УЗИ вместе с обзорной рентгенограммой. Большое удобство ультразвука в том, что этот вид обследования совершенно безвреден.
Если причиной крови в моче являются маленькие опухоли паренхимы почек, то ультразвук их обнаружит скорее, чем урография. А вот если новообразование появилось в дренажной системе почек, более эффективной является урография. Польза от любой из этих мер напрямую зависит от квалификации врача. Но в любом случае урография и УЗИ являются дополняющими друг друга методами. Иногда назначаются оба обследования.
Если эти обследования указывают на наличие новообразования, в качестве дополнительного метода выбирается компьютерная томография. Как первый метод обследования КТ при подобных симптомах никогда не используется.
Но, ни УЗИ, ни урография не обнаружат новообразование в мочевом пузыре. Для этого используется цистоскопия. При гематурии обязательно назначается это обследование.
Обычно назначают в таких случаях ультразвуковое обследование органов мочевыведения, общий анализ крови и мочи, уровень сахара в крови, уровень креатинина в крови.
Так как для постановки диагноза важно понимать, из какой части мочевыделительной системы проникает кровь, врач подробно опросит пациента и осмотрит его.
После определения причины будет назначено соответствующее лечение:
- При травмах — это медикаментозная терапия и, часто, хирургия,
- При новообразовании в почках назначается операция,
- При аутоиммунном недуге или инфекции используется лекарственная терапия,
- При мочекаменной болезни используется дробление ультразвуком или операция,
- При недугах мочевого пузыря, таких как новообразование или полип, используется хирургическое лечение,
- При инфицировании мочевого пузыря назначается антибиотикотерапия,
- При инфицировании уретры назначается антибиотикотерапия,
- При заболеваниях предстательной железы также назначается терапия с использованием антибиотиков, а в дальнейшем обычно прибегают к хирургическому лечению.
Автор: Пашков М.К. Координатор проекта по контенту.
источник
