Жизненный путь человека завершается его смертью. К этому нужно быть готовым, особенно если в семье есть лежачий больной. Признаки перед смертью у каждого человека будут разными. Однако практика наблюдений свидетельствует, что все же можно выделить ряд общих симптомов, которые предвещают близость кончины. Что это за признаки и к чему следует подготовиться?
Лежачий больной перед смертью, как правило, испытывает душевные терзания. В здравом сознании есть понимание того, что предстоит пережить. Организм претерпевает определенные физические изменения, этого нельзя не заметить. С другой стороны меняется и эмоциональный фон: настроение, душевное и психологическое равновесие.
У одних пропадает интерес к жизни, другие полностью закрываются в себе, третьи могут впадать в состояние психоза. Раньше или позже состояние ухудшается, человек ощущает, что теряет собственное достоинство, чаще думает о скорой и легкой смерти, просит об эвтаназии. Эти изменения тяжело наблюдать, оставаясь равнодушным. Но с этим придется смириться либо попытаться облегчить ситуацию лекарственными препаратами.
С приближением кончины больной все больше спит, проявляя апатию к окружающему миру. В последние моменты может наступить резкое улучшение состояния, доходящее до того, что лежачий долгое время пациент рвется встать с постели. Эта фаза сменяется последующим расслаблением тела с необратимым снижением активности всех систем организма и затуханием его жизненно важных функций.
В завершение жизненного цикла пожилой человек или лежачий больной все больше чувствует слабость и усталость из-за недостатка энергии. Как следствие, он все больше находится в состоянии сна. Он может быть глубоким или дремотой, сквозь которую слышно голоса и воспринимается окружающая действительность.
Умирающий человек может видеть, слышать, ощущать и воспринимать несуществующие на самом деле вещи, звуки. Чтобы не расстраивать больного, не следует это отрицать. Также возможна потеря ориентации и спутанность сознания. Пациент все больше погружается в себя и теряет интерес к окружающей его действительности.
Моча из-за сбоя работы почек темнеет до почти коричневого цвета с красноватым оттенком. Как следствие, появляются отеки. У больного учащается дыхание, оно становится прерывистым и нестабильным.
Под бледной кожей в результате нарушения циркуляции крови появляются темные «гуляющие» венозные пятна, которые меняют место расположения. Сначала они обычно проявляются на ступнях. В последние мгновения конечности умирающего человека холодеют из-за того, что кровь, отливая от них, перенаправляется к более важным частям организма.
Различают первичные признаки, появляющиеся на начальном этапе в организме умирающего человека, и вторичные, свидетельствующие о развитии необратимых процессов. Симптомы могут иметь внешнее проявление или быть скрытыми.
Нарушения работы желудочно-кишечного тракта
Как на это реагирует лежачий больной? Признаки перед смертью, связанные с потерей аппетита и изменением характера и объема употребляемой пищи, проявляются проблемами со стулом. Чаще всего на фоне этого развивается запор. Больному без слабительного или клизмы все труднее становится опорожнять кишечник.
Последние дни жизни пациенты проводят, вообще отказываясь от пищи и воды. Не стоит сильно беспокоиться из-за этого. Есть мнение, что при обезвоживании в организме увеличивается синтез эндорфинов и анестетиков, которые до некоторой степени улучшают общее самочувствие.
Как изменяется состояние пациентов и как реагирует на это лежачий больной? Признаки перед смертью, связанные с ослаблением сфинктеров, в последние несколько часов жизни человека проявляются недержанием кала и мочи. В таких случаях необходимо быть готовыми обеспечить ему гигиенические условия, применяя адсорбирующее белье, пеленки или подгузники.
Даже при наличии аппетита бывают ситуации, когда пациент теряет способность глотать пищу, а вскоре воду и слюну. Это может привести к аспирации.
При сильном истощении, когда глазные яблоки сильно западают, больной не в состоянии полностью сомкнуть веки. Это угнетающе действует на окружающих. Если глаза постоянно открыты, конъюнктиву необходимо увлажнять специальными мазями или физиологическим раствором.
Каковы симптомы этих изменений, если пациент – лежачий больной? Признаки перед смертью у ослабленного человека в бессознательном состоянии проявляются терминальным тахипноэ – на фоне частых дыхательных движений слышатся предсмертные хрипы. Это связано с перемещением слизистого секрета в крупных бронхах, трахее и глотке. Такое состояние вполне нормально для умирающего человека и не доставляет ему страданий. Если есть возможность уложить пациента на бок, хрипы будут менее выражены.
Начало отмирания участка головного мозга, отвечающего за терморегуляцию, проявляется скачками температуры тела больного в критическом диапазоне. Он может чувствовать резкие приливы жара и внезапный холод. Конечности мерзнут, покрывающаяся испариной кожа меняет оттенок.
Большинство больных умирают тихо: постепенно теряя сознание, во сне, впадая в кому. Иногда о таких ситуациях говорят, что пациент ушел из жизни по «обычной дороге». Принято считать, что в этом случае необратимые неврологические процессы происходят без существенных отклонений.
Другая картина наблюдается при агональном делирии. Движение больного к смерти в этом случае пройдет по «трудной дороге». Признаки перед смертью у лежачего больного, вставшего на этот путь: психозы с чрезмерным возбуждением, беспокойством, дезориентацией в пространстве и времени на фоне спутанности сознания. Если при этом отмечается явная инверсия циклов бодрствования и сна, то для семьи и родственников пациента такое его состояние может быть крайне тяжелым.
Делирий с ажитацией усложняется чувством тревоги, страха, часто переходящего в потребность куда-то идти, бежать. Иногда это речевое беспокойство, проявляющееся неосознанным потоком слов. Пациент в таком состоянии может выполнять только простые действия, до конца не понимая, что он делает, как и для чего. Возможность логически рассуждать для него невозможна. Эти явления обратимы, если вовремя выявить причину таких изменений и купировать ее медикаментозным вмешательством.
Перед смертью какие симптомы и признаки у лежачего больного свидетельствуют о физических страданиях?
Как правило, неконтролируемая боль в последние часы жизни умирающего человека редко усиливается. Однако это все же возможно. Пациент, находящийся без сознания, дать знать об этом не сможет. Тем не менее считается, что боль и в таких случаях доставляет мучительные страдания. Признаком этого обычно является напряженный лоб и появляющиеся глубокие морщины на нем.
Если при обследовании пациента без сознания есть предположения о наличии развивающегося болевого синдрома, врач обычно назначает опиаты. Следует быть осторожным, так как они могут аккумулироваться и через время усугубить и без того тяжелое состояние в связи с развитием чрезмерного перевозбуждения и судорог.
Лежачий больной перед смертью может испытывать значительные страдания. Купирования симптомов физиологической боли можно достичь медикаментозной терапией. Душевные страдания и психологический дискомфорт пациента, как правило, становятся проблемой родственников и близких членов семьи умирающего.
Опытный врач на этапе оценки общего состояния больного может распознать у него начальные симптомы необратимых патологических изменений когнитивных процессов. Это в первую очередь: рассеянность внимания, восприятие и понимание реальности, адекватность мышления при принятии решений. Можно заметить и нарушения аффективной функции сознания: эмоциональное и чувственное восприятие, отношение к жизни, взаимосвязь личности с обществом.
Выбор методов облегчения страданий, процесс оценки шансов и возможных исходов в присутствии больного в отдельных случаях сам по себе может служить терапевтическим средством. Такой подход дает шанс пациенту реально осознать, что ему сочувствуют, но воспринимают как дееспособную личность с правом голоса и выбора возможных путей решения ситуации.
В некоторых случаях за день–два до предполагаемой кончины есть смысл отменить прием некоторых лекарств: диуретиков, антибиотиков, витаминов, слабительных, гормональных и гипертонических препаратов. Они будут лишь усугублять страдания, доставлять пациенту неудобство. Следует оставить обезболивающие, противосудорожные и противорвотные препараты, транквилизаторы.
Как вести себя родным, в семье которых лежачий больной?
Признаки приближающейся смерти могут быть явными или условными. Если есть малейшие предпосылки к негативному прогнозу, стоит заранее подготовиться к худшему. Слушая, спрашивая, стараясь понять невербальный язык больного, можно определить момент, когда изменения в его эмоциональном и физиологическом состоянии укажут на скорое приближение смерти.
Будет ли об этом знать умирающий – это не столь важно. Если осознает и воспринимает – это облегчает ситуацию. Не следует давать ложные обещания и напрасные надежды о его выздоровлении. Нужно дать понять, что его последняя воля будет исполнена.
Больной не должен оставаться изолированным от активных дел. Плохо, если появится ощущение, что от него что-то утаивают. Если человек желает поговорить о последних моментах своей жизни, то лучше это сделать спокойно, чем замалчивать тему или нарекать на глупые мысли. Умирающий человек хочет понимать, что он будет не один, что о нем позаботятся, что страдания его не коснутся.
В то же время родственникам и близким нужно быть готовым проявить терпение и оказать посильную помощь. Важно также выслушать, дать выговориться и сказать слова утешения.
Нужно ли говорить всю правду родственникам, в семье которых лежачий больной перед смертью? Какие признаки такого его состояния?
Бывают ситуации, когда семья неизлечимо больного пациента, будучи в неведении о его состоянии, в надежде изменить ситуацию тратит в буквальном смысле последние сбережения. Но даже безупречный и самый оптимистический план лечения может не дать результатов. Случится так, что больной никогда не встанет на ноги, не вернется к активной жизни. Все усилия пройдут зря, траты будут бесполезны.
Родные и близкие больного, чтобы обеспечить уход в надежде на скорое выздоровление, бросают работу и теряют источник дохода. Пытаясь облегчить страдания, они вводят семью в тяжелое финансовое положение. Возникают проблемы взаимоотношений, неулаженные конфликты на почве недостатка средств, юридические вопросы – все это только усугубляет ситуацию.
Зная симптомы неизбежно приближающейся смерти, видя необратимые признаки физиологических изменений, опытный врач обязан сообщить об этом семье больного. Осведомленные, понимая неизбежность исхода, они смогут сосредоточиться на оказании ему психологической и духовной поддержки.
Нужна ли помощь родственникам, в семье которых лежачий больной, перед смертью? Какие симптомы и признаки пациента говорят о том, что следует за ней обращаться?
Паллиативная помощь больному направлена не на продление или сокращение срока его жизни. В ее принципах утверждение понятия смерти как естественного и закономерного процесса жизненного цикла любого человека. Однако для больных неизлечимым заболеванием, особенно в его прогрессирующей стадии, когда все возможности лечения исчерпаны, ставится вопрос о медико-социальной помощи.
В первую очередь обращаться за ней нужно, когда пациент уже не имеет возможностей вести активный образ жизни или в семье нет условий для обеспечения этого. В таком случае внимание уделяется облегчению страданий больного. На этом этапе важна не только медицинская составляющая, но и социальная адаптация, психологическое равновесие, душевное спокойствие пациента и его семьи.
Умирающему больному нужны не только внимание, уход и нормальные бытовые условия. Для него также важна психологическая разгрузка, облегчение переживаний, связанных, с одной стороны, с неспособностью самостоятельного обслуживания, а с другой – с осознанием факта неизбежно приближающейся скорой кончины. Подготовленные медицинские сестры и врачи паллиативных клиник владеют тонкостями искусства облегчения таких страданий и могут оказать существенную помощь неизлечимо больным людям.
Чего ждать родственникам, у которых в семье лежачий больной?
Симптомы приближения смерти человека, «съедаемого» раковой опухолью, документировались персоналом клиник паллиативной помощи. Согласно наблюдениям, не у всех пациентов отмечались явные изменения в физиологическом состоянии. У трети из них симптомы не проявлялись или их распознавание было условное.
Но у большинства смертельно больных пациентов за три дня до кончины можно было отметить заметное снижение ответной реакции на вербальное раздражение. Они не реагировали на простые жесты и не распознавали мимику лица общающегося с ними персонала. «Линия улыбки» у таких больных была опущена, наблюдалось непривычное звучание голоса (кряхтение связок).
У некоторых больных, кроме этого, была гиперэкстензия шейных мышц (повышенная расслабленность и подвижность позвонков), наблюдались нереактивные зрачки, пациенты не могли плотно закрыть веки. Из явных функциональных нарушений были диагностированы кровотечения в желудочно-кишечном тракте (в верхних отделах).
По мнению ученых, наличие половины или больше из указанных признаков может с большой вероятностью свидетельствовать о неблагоприятном прогнозе для больного и его скоропостижной кончине.
В старину наши предки обращали внимание на поведение умирающего человека перед смертью. Симптомы (признаки) у лежачего больного могли предсказать не только кончину, но и будущий достаток его семьи. Так, если умирающий просил в последние мгновения еду (молоко, мед, масло) и родственники ее давали, то это могло сказаться на будущем семьи. Существовало поверье, будто умерший может забрать с собой достаток и удачу.
Нужно было готовиться к близкой смерти, если больной без явных причин сильно вздрагивал. Считалось, что это смерть заглянула в его глаза. Также признаком близкого ухода из жизни был холодный и заостренный нос. Было поверье, что это за него смерть держит кандидата в последние дни перед его кончиной.
Предки были убеждены, что если человек со смертельной болезнью отворачивается от света и большую часть времени лежит лицом к стене, он находится на пороге в мир иной. Если он внезапно почувствовал облегчение и попросил переложить его на левый бок, то это верный признак скорой кончины. Такой человек умрет без мук, если открыть в помещении окна и дверь.
Родственники умирающего дома больного должны быть осведомлены о том, с чем могут столкнуться в последние дни, часы, мгновения его жизни. Невозможно с точностью предугадать момент кончины и как все произойдет. Не все описанные выше симптомы и призаки перед смертью лежачего больного могут присутствовать.
Этапы умирания, как и процессы зарождения жизни, индивидуальны. Как бы тяжело ни было родственникам, нужно помнить, что умирающему человеку еще сложнее. Близким людям нужно набраться терпения и обеспечить умирающему человеку максимально возможные условия, моральную поддержку и внимание и заботу. Смерть – неизбежный итог жизненного цикла, и это невозможно изменить.
источник
Появление крови в моче в медицине называют гематурией. Различают две формы заболевания: макрогематурия и микрогематурия. В первом случае кровь видна после посещения туалета, возможно наличие сгустков и гнойных примесей. Цвет кровяных выделений наблюдается от бледно-розового до ярко-красного и темно-коричневого. При микрогематурии повышенное количество кровяных телец можно обнаружить только при проведении лабораторных анализов и специальных тестов.
Гематурия может возникнуть у женщин и мужчин в любой момент жизни. Особенно тревожным становится этот симптом у людей старше 40 лет и беременных.
Сгустки крови в моче могут свидетельствовать о начале развития серьезного заболевания, поэтому необходимо обязательно пройти медицинскую консультацию.
При обнаружении мочи с кровью после посещения туалета нужно сделать ряд анализов, в том числе клинические анализы мочи и крови, УЗИ почек и мочевого пузыря, дополнительно возможна компьютерная томография мочеполовой системы.
Заболевание может проявить себя по нескольким причинам. Среди них:
- новообразования;
- травма;
- инфекция;
- камни в почках или мочевом пузыре;
- поликистоз;
- тромбоз почечной вены;
- болезни сосудов.
Тревожным симптомом возникновения опухоли в мочевом пузыре или почках становятся сгустки крови, идущие вместе с мочой, у людей старше 45 лет. Обычно это заболевание протекает без боли при мочеиспускании и ослабленном самочувствии.
При развитии болезни инфекционного характера каплям или сгусткам крови сопутствуют рези в низу живота при посещении туалета, чувство жжения и дискомфорта. Возможно повышение температуры, ухудшение общего состояния. Об инфекции и воспалении мочевого пузыря говорят и частые позывы к мочеиспусканию.
Моча с кровью при посещении туалета может появиться после тупой или проникающей травмы. В этом случае необходимо тщательное обследование, чтобы диагностировать характер и серьезность повреждения мочевого пузыря или почек.
У женщины кровавые выделения в моче могут возникнуть при опущении матки, из-за эрозии шейки матки, в период менопаузы, после менструальных выделений.
Болезненные ощущения и капли крови в моче свидетельствуют о развитии заболевания инфекционного характера или мочекаменной болезни.
Камни в почках приводят к раздражающей резкой боли во время посещения туалета. Двигаясь вниз по мочеточнику, камень задевает стенки кровеносных сосудов и повреждает их. Из-за этого возникают сильная резь при попытке сходить в туалет и кровь в моче.
В большинстве случает небольшие почечные камни самостоятельно покидают тело вместе с мочой, но могут застопорить ее проход. Так возникает почечная колика, при диагностировании которой необходимо срочное медицинское вмешательство.
Чувство жжения и неприятного зуда вместе с кровавой мочой появляется из-за наличия в организме инфекции или воспаления. Это может быть заражение половой системы (хламидиоз у женщин, острый уретрит у мужчин) или цистит – воспаление мочевого пузыря.
Хлопья в моче появляются при развитии заболеваний почек, мочевыделительной системы, мочевого пузыря. Хлопья при мочеиспускании могут быть белого, зеленого, коричневого или красного цвета – при диагностике болезни учитывается цвет этих выделений.
Красные сгустки в моче хлопьями говорят о развитии одного из таких заболеваний, как:
- мочекаменная болезнь;
- новообразование в мочевом пузыре;
- опухоль почки;
- острый цистит.
Помимо этого, кровь при мочеиспускании может появиться в виде хлопьев грязно-коричневого цвета. Это симптом гломерулонефрита – двустороннего поражения почек.
Гломерулонефрит может возникнуть в результате сильного переохлаждения организма или инфекции верхних дыхательных путей (ангина, тонзиллит и т. д.). Помимо примесей крови в моче в виде коричневых хлопьев, для течения болезни характерны возникновение отеков, сильные тянущие боли в пояснице, вялость, отсутствие аппетита. В результате заболевания возможно увеличение печени и поражение центральной нервной системы.
В первую очередь необходимо обратить внимание, как именно появляется кровь в моче: сгустками, каплями, хлопьями, какого она цвета. Сопровождают ли походы в туалет резкие боли в низу живота, есть ли тянущие ощущения в области поясницы и с каких сторон, присутствует ли недомогание, тошнота, рвота. Все эти факторы особенно важны при установке правильного диагноза.
Все симптомы необходимо зафиксировать и рассказать о них лечащему врачу. После этого будет необходимо сдать ряд анализов, чтобы выявить причину возникновения гематурии.
Если же во время мочеиспускания в моче наблюдаются наличие крови в моче, то это может свидетельствовать о заболеваниях почек и воспалительных процессах мочеполовых путей. Те, кто столкнулся с такой проблемой, интересуются вопросом, с чем связаны такие выделения крови в моче и как это излечить, ведь если вовремя не обратить на это внимание, то работа почек и мочеполовых путей может значительно ухудшиться.
У человека кровь в моче может появляться по разным причинам, так как обычно такие симптомы свидетельствуют о том, что есть заболевания почек и мочеполовых путей. В основном моча с кровью появляется по таким причинам:
- Нарушения работы почек и заболевания, которые спровоцировали появление мочи с кровью (уретрит, гломерулонефрит, мочекаменная болезнь и так далее).
- Заболевания и воспаления мочеполовых органов, это может быть в результате инфекции, которая попала половым путем (сифилис, цистит и так далее).
- Физические травмы или онкологические заболевания, которые могут протекать с нарушением работы мочеполовой системы и с выделениями крови.
- У девушек и женщин это может быть связано с тем, что начался менструальный цикл или произошел выкидыш, в результате чего могут возникнуть кровотечение, моча с кровью.
- У мужчин это связано с тем, что произошло семяизвержение, которое может сопровождаться выделениями крови в моче.
Если же у вашего мужа наблюдается кровь в моче, то стоит обратить внимание, так как это может говорить о том, что наблюдаются воспалительные процессы мочеполовых путей или же заболевания почек. Также это может быть связано с тем, что:
- Произошло семяизвержение в результате застоя простаты (в таком случае в моче может наблюдаться кровь в больших количествах, причем чаще всего без болевых ощущений и других неприятных симптомов).
- Частое применение таблеток, антибиотиков и наркотических веществ, которые нарушают работу почек, печени и половых органов, в результате чего может появляться кровь в моче и даже беспокоить сильная боль и жжение во время мочеиспускания.
- Нарушилась работа половых органов или же половым путем попала инфекция, которая нарушает работу органов и провоцирует появление крови в моче.
- Травмы мошонки или же операции, которые проводились ранее и были не совсем удачными.
Если же наблюдаются такие симптомы, то рекомендуется обратиться к урологу, который поможет определить, с чем связаны такие симптомы и как излечиться, ведь заболевания могут прогрессировать, а значит, работа половых органов может ухудшиться.
Если у девушки в моче наблюдается кровь, то возникает вопрос, с чем это связано и насколько опасно. У девушек и женщин кровь в моче может появляться как из-за различных болезней, так и в результате менструального цикла и перестройки женского организма. В основном кровь в моче возникает:
1 Из-за того, что у девушки начался менструальный цикл и кровь может выделяться из влагалища вместе с мочой, также могут беспокоить боли в животе и пояснице, поэтому бояться этого не стоит.
2 Из-за того, что произошел выкидыш, у женщины может появляться кровь и во время мочеиспускания (если кровь выделяется в больших количествах, беспокоят болевые ощущения, то срочно рекомендуется обратиться к лечащему гинекологу).
3 Заболевания женских органов и воспаление придатков, в результате чего могут появляться кровяные выделения в моче (связано с тем, что могла попасть инфекция половым путем или в результате полового акта).
4 Нарушение обмена веществ и гормональный сбой, в результате чего может быть задержка менструаций или выделения крови в моче (может быть из-за злоупотребления антибиотиками, таблетками и другими медицинскими препаратами).
Если у кастрированного мужчины появляются выделения крови в моче, то это может говорить о том, что во время кастрации нарушилась работа половых органов или беспокоят заболевания почек. В таком случае рекомендуется:
- Обратиться к лечащему врачу, который поможет определить, нет ли патологий и с чем связаны такие симптомы.
- Отказаться от применения антибиотиков и таблеток, которые нарушают работу почек и половых органов.
- Сдать общий анализ крови и мочи, который определит, нет ли заболеваний почек, печени и мочеполовой системы.
У лежачего больного кровь в моче может возникать из-за того, что:
- Была травма почек или половых органов, в результате чего в моче появляются выделения крови и нередко с болевыми ощущениями.
- Прием антибиотиков и медикаментов, которые нарушают работу почек и половых органов.
- Была перенесена серьезная операция почек или мочеполовых органов, в результате чего кровяные выделения могут беспокоить чаще и интенсивнее.
Обратите внимание, что если беспокоят выделения крови в моче, то сразу же рекомендуется обратиться к специалистам, которые проведут обследование, определят, с чем связано и назначат подходящее лечение, которое будет безопасным и наиболее эффективным.
источник
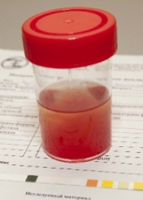
Когда человек прикован к постели, его иммунная система ослабевает: замедляется кровообращение, обостряются хронические заболевания, увеличивается риск воспалений инфекционного происхождения. Кровь в моче у лежачего больного свидетельствует о развитии различных патологических процессов и требует срочной диагностики организма.
Присутствие крови в моче носит название «Гематурия». Это явление свидетельствует о наличии различных заболеваний мочеполовой и других систем организма. Некоторые состояния требуют неотложной помощи, другие являются симптомами хронических обострений и нуждаются в коррекционной терапии.
Моча здорового человека в норме не должна содержать эритроциты (кровяные тельца), допустимы значения: у мужчин – 2 единицы, у женщин – три. Если показатели крови в моче у лежачего больного выше, доктор диагностирует гематурию.
В зависимости от количества эритроцитов в выводимой жидкости различают:
- Микрогематурию – присутствие от 4 до 6 единиц кровяных телец. При мочеиспускании визуально определить изменение оттенка урины невозможно.
- Макрогематурию – свыше 7 единиц эритроцитов. Цвет мочи зависит от количества присутствующей крови и может варьироваться от розового до темно коричневого.
Примечание. Некоторые медикаментозные препараты и пищевые продукт, например, свекла могут окрашивать мочу в оранжево-красный цвет. Перед диагностикой проанализируйте состав принимаемых лекарств и пищевой рацион лежачего больного.
Если кровь в моче у лежачего больного появилась впервые, необходимо пройти диагностическое обследование в срочном порядке. Не стоит пренебрегать исследованиями, которые позволят выявить новое заболевание на ранней стадии и предупредить развитие осложнений.
Почему у лежачего больного моча с кровью – частый вопрос ухаживающих родственников. Причин для развития гематурии множество. Любые воспалительные процессы и инфекционные заболевания могут спровоцировать повышение эритроцитов в урине.
Причины крови в моче у лежачего больного:
- мочекаменная болезнь;
- воспалительные процессы мочеполовой системы;
- опухоли злокачественного происхождения;
- гломерулонефрит (воспаление почек);
- бактериальная инфекция;
- травмы мочеполовых органов.
Наиболее часто кровь в моче у лежачего больного провоцируют камни в почках. Кристаллы соли скапливаются в почечных сосочках, образуя твердые соединения. Камни создают благоприятную среду для размножения бактерий, раздражают слизистую оболочку мочеточников. Крупные экземпляры вызывают механические повреждения мочевыводящих путей, кровотечения и острую боль.
Моча с кровью у лежачих больных часто наблюдается и при воспалительных и инфекционных процессах в почках. Осложняет ситуацию плохая циркуляция и застой крови в пораженных участках. Происходит интоксикация организма, сопровождающаяся повышением температуры, болевым синдромом, ухудшением общего состояния больного.
Причиной воспаления могут стать как специфические возбудители, так и неспецифическая инфекция:
- стафилококки и гонококки;
- кишечная и синегнойная палочка;
- различные вирусы.
К таким заболеваниям относятся цистит, уретрит, пиелонефрит.
Примечание. Если помимо гематурии у лежачего больного сохраняется повышенная температура тела, диагностике необходимо уделить особое внимание. Длительные субфебрильные цифры без болезненных ощущений вызывают подозрение на туберкулезное заболевание мочеполовой системы.
Кровь в моче у лежачего больного может быть обнаружена при поражении нефрона (сосудистого клубочка), который отфильтровывает отработанные вещества для выведения из организма. Под действием токсинов, аллергенов и инфекций нефроновый барьер истончается и становится проницаемым для эритроцитов. В результате появляется коричневая моча у лежачего больного.
К основному симптому (крови в моче) при гломерулонефрите присоединяются:
- отек лица;
- повышение артериального давления;
- стойкая гипертония.
При онкологических заболеваниях кровь в моче у лежачего больного возникает из-за повреждения сосудистых стенок раковыми клетками. При этом могут выделяться кровяные сгустки без видимых болевых ощущений. Наиболее уязвим перед злокачественными новообразованиям мочевой пузырь, поэтому гематурия у онкобольных – довольно частое явление. Ситуацию осложняет агрессивное лечение, при котором уничтожаются раковые клетки, но страдают здоровые органы и системы.
Важным моментом для правильной диагностики является сбор полной клинической картины. Внимание обращают на цвет урины, который может меняться в зависимости от приема пищи и лекарственных препаратов, времени сбора анализов. Устанавливают, какая порция мочи у лежачего больного окрашивается в красный цвет (начальная, последняя или происходит равномерное распределение). При визуальном обследовании обращают внимание на общее состояние лежачего больного, цвет кожных покровов, склер и др.
К основным методам диагностики для определения причин появления в моче эритроцитов относятся:
- Лабораторные исследования крови и мочи по различным методикам;
- Цистоскопия;
- УЗИ почек и мочевого пузыря;
- Магнитно-резонансная терапия;
- Экскреторная урография – рентгенологическое исследование с введением контрастного вещества, позволяющего увидеть состояние лоханки, мочеточников;
- Компьютерная томография.
Часто для постановки точного диагноза требуется транспортировка лежачего больного в клинику. После проведения обследования врач поставит окончательный диагноз и назначает лечение.
В зависимости от причины гематурии применяется медикаментозная терапия или хирургическое вмешательство.
При инфекционном воспалении почек назначают антибактериальную и восстанавливающую терапию. Лечение гломерулонефрита проводят в условиях стационара. В комплекс мероприятий входит противовоспалительная и симптоматическая терапия. При опухолевых поражениях может быть назначено оперативное вмешательство. Хирургические методы используют, если обнаружены крупные камни в мочеиспускательном канале, а также при тяжелых поражениях органов выводящей системы.
Больные, прикованные к постели, требуют особенного внимания. При возникновении патологий процесс выздоровления более длительный и трудоемкий. Поэтому родственники должны при первых признаках гематурии обращаться за квалифицированной помощью и ежегодно проводить плановые обследования анализа мочи лежачему больному.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Кровь в моче на профессиональном языке называется гематурией. Если в моче присутствует кровь, окраска ее меняется благодаря наличию в крови красных кровяных телец.
В зависимости от количества крови, гематурия различается на макрогематурию и микрогематурию. В первом случае крови столько, что ее можно заметить невооруженным глазом. Во втором же случае количество крови мизерно и обнаруживается она только во время лабораторного исследования или с помощью специальных одноразовых тестов – полосок.
По симптоматике гематурия может быть болезненной или безболезненной. А по происхождению гломерулярной или постгломерулярной.
В любом случае присутствие крови в пробе мочи не является нормой.
Любое количество крови в моче может указывать на очень серьезные заболевания. Поэтому, даже если обнаружены микроскопические примеси крови, необходимо полное обследование организма. Причем чем старше человек, тем вероятнее наличие тяжелых заболеваний.
Кровь может проникнуть в мочу из органов, находящихся на пути мочи, то есть из почек, мочеточников, мочевого пузыря или уретры. Существует больше полутора сотен различных причин этого явления.
Наиболее частые причины гематурии:
- Инфекционные заболевания,
- Новообразования,
- Травмы,
- Конгломераты.
Менее распространенные причины крови в моче:
1. Врожденные аномалии: кисты или поликистоз почек.
2. Заболевания, при которых ухудшается сворачиваемость крови: лейкемия, гемофилия, анемия серповидно-клеточной формы, а также прием препаратов, ухудшающих сворачиваемость крови.
3. Заболевания сосудов: тромбоз вены почек, наличие сгустка крови в почечных сосудах.
4. Другие болезни почек:
- Пиелонефрит. При этом заболевании пациент может не испытывать боль, но это редкость. Обычно первыми признаками пиелонефрита является озноб, боль в нижней части спины,
- Гломерулонефрит. При гломерулонефрите выделяется микроскопическое количество крови, которое можно обнаружить только в лабораторных условиях. Заболевание может проходить совершенно без каких-либо признаков, могут наблюдаться симптомы почечной недостаточности,
- Папиллярный некроз. Это заболевание характерно для пациентов с сахарным диабетом, с нарушением оксигенации. Заболевание поддается лечению.
Это в первую очередь туберкулез почек или мочевого пузыря, а также гнойные процессы, спровоцированные гноеродными микроорганизмами, цистит, уретрит.
Кровь в моче после травмы может наблюдаться при разрыве почки. Травма может быть как тупой, так и проникающей.
Травмироваться может и мочевой пузырь. Например, при длительном беге с пустым мочевым пузырем его стенки могут натирать друг друга. После подобной пробежки в моче вполне может быть незначительное наличие крови.
Такой больной должен немедленно обследоваться. Уже при его осмотре и опросе врач может заподозрить источник выделения крови. В том случае, если ушиб живота или тазовой области был очень силен, а также, если мочеиспускания после травмы не было ни разу, врач может подозревать разрыв органов мочевыведения.
Если промежность была повреждена в позе «сидя на лошади», существует вероятность травмы луковицы уретры.
Если болит над лобком, а также боль разливается по всему животу, если пациента тошнит, можно заподозрить разрыв мочевого пузыря.
Если болит верхняя часть живота, существует вероятность тяжелой травмы почек.
Убедиться в наличии или отсутствии камней в мочевыводящих путях можно с помощью экскреторной урографии.
Если кроме сгустков крови никаких других симптомов не ощущается, не было никаких травм и пациенту уже исполнилось сорок лет, вполне вероятно наличие раковой опухоли мочевого пузыря.
В мочевом пузыре может развиваться рак трех видов: самым распространенным является переходно-клеточный, который развивается из клеток переходного эпителия слизистой оболочки. Чуть реже встречается плоскоклеточная карцинома или аденокарцинома. Наиболее частой причиной заболевания является хроническое присутствие в организме шистосомы – паразитического червя. Очень редко в органах мочевыведения развивается аденокарцинома.
Рак мочевого пузыря лечится оперативно и в большинстве случаев не затрагивает глубокие слои. Если же опухоль распространяется на все слои или дает метастазы, назначается удаление мочевого пузыря либо облучение. Иногда при раке мочевого пузыря с метастазами эффективной бывает и химиотерапия.
При раке уретры кровь наблюдается не только в анализе мочи, но ее можно обнаружить и в промежутке между мочеиспусканиями во внешнем конце уретры.
Если же сгустки крови имеют форму червей, это в большой степени вероятности указывает на рак почки.
Не только злокачественные новообразования приводят к появлению крови в анализе мочи. Доброкачественные опухоли также могут быть его причиной. Однако они очень редки в органах мочевыведения. Чаще всего это кисты почек.
Ангиомиолипома – это доброкачественное новообразование, чаще обнаруживаемое у женщин в период беременности. Ее объемы могут быть очень велики, и в таком случае она может проявляться наличием крови в моче. Вся ткань ангиомиолипомы пронизана кровеносными сосудами и жировыми клетками. Сосуды нередко самопроизвольно лопаются, и кровь попадает в мочу. Такой вид опухоли лечится только с помощью операции. Она удаляется без повреждения здоровых тканей.
Чаще всего причиной появления крови в моче у женщин являются воспалительные процессы в системе мочевыведения. При таких процессах изменяется кровообращение, инфекция приводит к тому, что красные кровяные тельца проникают в ткани организма.
Очень часто наличие гематурии объясняется циститом. Во время мочевыведения женщина испытывает острые боли, рези или жжение. Анатомическое сложение органов малого таза у женщин таково, что создаются благоприятные условия для инфицирования мочевыделительных органов. Благодаря короткой уретре инфекции легко попасть в мочевой пузырь.
Если гематурия наблюдается во время менструации, это указывает на наличие эндометриоза мочевого пузыря.
У беременных женщин нередко в моче можно обнаружить кровь. Но до сих пор еще ни один врач не может толком объяснить, в чем причина этого явления. Одно из объяснений говорит, что во время развития плода матка увеличивается в размерах, пережимает близлежащие органы мочевыделения и вызывает микроскопические травмы. Они абсолютно безвредны для здоровья как мамы, так и плода. Однако если во время беременности в моче обнаружили кровь, нужно обязательно как можно быстрее посетить врача.
Причинами появления в моче крови у женщин могут быть как заболевания, свойственные обоим полам, например, мочекаменная болезнь, киста, пиелонефрит, мелкоклеточная анемия, рак почки, так и вполне физиологичные причины. Например, во время сбора анализа мочи в нее попала менструальная кровь.
Иногда при приеме гормональных противозачаточных таблеток в моче обнаруживается некоторое количество крови. Связано это с тем, что гормоны, находящиеся в таблетках, нарушают состояние стенок сосудов в органах мочевыделения. Ухудшается трофика тканей, развиваются воспаления, которые иногда невозможно обнаружить визуально.
При аденоме простаты или доброкачественной гиперплазии существует невысокая вероятность появления в моче крови. Но чаще это бывает при сочетании аденомы и цистита в острой форме.
Диагностируют заболевание с помощью определения уровня оттока мочи и количества остаточной мочи в пузыре. Лечение осуществляется оперативно.
Очень часто у мужчин кровь в пробе мочи обнаруживается после тяжелых физических нагрузок. Увеличивается кровяное давление, активизируется движение крови в почках и под действием некоторых веществ, остающихся в организме при тяжелых нагрузках, небольшое количество крови попадает в мочу. Хороший отдых — и никаких тревожащих явлений больше не будет.
Рак простаты
Около 20% пациентов, пришедших в поликлинику с явными признаками наличия в моче крови, оказываются больными именно этим заболеванием. Если же количество крови так мало, что обнаруживается только случайно во время анализа, вероятность рака простаты составляет 5%. Это заболевание обнаруживается с помощью биопсии, осуществляемой под контролем ультразвука. Методика терапии выбирается в зависимости от степени заболевания. Иногда назначается удаление простаты и последующее облучение. Если же заболевание на терминальной стадии развития, присоединяют и гормональное лечение.
Воспаление простаты – простатит. Наличие крови в моче – это не самый распространенный симптом данного заболевания. Однако в ряде случаев они связаны.
Другие причины:
- Наследственная предрасположенность к заболеваниям почек,
- Инфекционное заболевание,
- Неграмотный уход за органами воспроизводства после рождения,
- Травма уретры, нанесенная самим ребенком во время игры.
Кровеносные сосуды малыша более тонкие и хрупкие, чем у взрослого человека. Поэтому некоторые заболевания могут способствовать проникновению крови в мочу. Это может быть геморрагический диатез или другое заболевание. Иногда кровь может попасть в мочу при лечении некоторыми сильными препаратами.
Чаще всего причиной крови в моче ребенка являются воспалительные процессы в почках или мочевом пузыре. Более предрасположены к подобным заболеваниям девочки, так как уретра у них короче и путь для инфекции меньше. При воспалениях ребенок обязательно будет жаловаться на боль, часто мочиться, плакать во время мочеиспускания.
Иногда родители впадают в панику при виде изменившегося цвета мочи ребенка. Но иногда красный цвет не означает присутствие крови. Он может появиться при употреблении некоторых продуктов. Если же ребенок не употреблял в пищу ничего ярко красного цвета, следует обязательно и безотлагательно посетить врача.
Кровь может обнаружиться во время беременности на любых сроках вынашивания. При этом подобный симптом всегда очень нервирует и саму женщину, и ее врачей. Хотя в подавляющем числе случаев явление это является беспричинным (идиопатическим) и не вызывает никаких неприятностей, женщине требуется обязательно тщательно обследоваться.
Врачи полагают, что наличие в моче крови во время беременности можно связать с изменением гормонального фона, а также сдавливанием маткой органов мочевыделения.
Обычно тут же после появления ребенка на свет все тревожащие симптомы пропадают и только иногда гематурия не проходит. Но в таком случае она является симптомом заболевания мочевого пузыря, уретры или почек.
Если у пожилого человека гематурия сочетается с болями в области подвздошных костей, это может указывать на эмболию почечных артерий. У такого больного важно выявить заболевания сосудов и сердца, а также узнать: не принимает ли он лекарства от таких болезней.
Если кровь в моче сочетается с болью и появляется после совокуплений, у пациентки, вероятно, посткоитальный цистит. Развивается он на фоне воспаления, вызванного патогенной микрофлорой, проникающей в органы мочевыведения во время совокупления. Далее микроорганизмы поднимаются вверх до мочевого пузыря.
Строение органов мочевыведения у женщин способствует развитию посткоитального цистита. Когда уретра находится таким образом, что во время совокупления в нее проникают семенная жидкость и влагалищная слизь, вероятно инфицирование мочеполовой системы и развитие в уретре и мочевом пузыре воспаления. Очень важна поза, в которой осуществляется совокупление. Так как влагалище, уретра и заднепроходное отверстие находятся в непосредственной близости друг от друга, вероятность инфицирования увеличивается.
Признаки посткоитального цистита могут обнаружить себя как с первых сексуальных опытов, так и в более позднем возрасте.
Диагностика осуществляется урологом на основе осмотра и лабораторных исследований.
Лечение заболевания медикаментозное, в некоторых случаях при его неэффективности, назначают операцию.
Для предупреждения развития посткоитального цистита следует соблюдать требования гигиены, применять барьерные контрацептивы, а также избегать проникновения спермы и влагалищного секрета в уретру.
Нередко на цвет мочи влияет пища. Так, поедание красной свеклы придает моче интенсивный красноватый оттенок. Некоторые красители, добавляемые в пищу, также приводят к окрашиванию мочи.
Ряд лекарств могут изменять цвет мочи. Например, при лечении от туберкулеза рифампицином моча может стать оранжевого цвета, некоторые пациенты полагают, что это от присутствия крови.
Существует три метода обнаружения крови в моче:
- Органолептический (на глазок),
- С помощью экспресс-теста,
- С помощью микроскопа.
Два первых метода являются достаточно приблизительными. Так, при рассматривании мочи любой красный краситель можно принять за кровь. А тест может дать ложноположительный результат при наличии гемоглобина в моче.
Механизм действия тест-полосок на кровь в моче основан на реакции с гемоглобином красных кровяных телец. Тесты обладают очень высокой чувствительностью. Однако их результаты следует перепроверять с помощью лабораторных анализов.
Такие тесты чаще дают ложноположительные результаты, чем ложноотрицательные.
Для этого существует масса диагностических методов:
- Опрос пациента,
- Осмотр его,
- Анализ мочи общий,
- Бактериальный анализ мочи,
- Цитология мочи,
- Урография внутривенная,
- Цистоскопия,
- Компьютерная томография,
- Ультразвук.
В большом количестве случаев достаточно бывает только осмотра и опроса больного. Так, по тому, на каком этапе мочеиспускания появляется кровь, уже можно заподозрить причину нарушения.
Если кровь обнаруживается в первой порции мочи, значит, поражен мочеиспускательный канал.
Если кровь появляется в последних порциях мочи и сочетается с болью, это указывает на камни в мочевом пузыре, на цистит. При мочекаменной болезни кровь выделяется, если стенки пузыря сжимаются вокруг камня во время выделения мочи.
Иногда все порции мочи содержат кровь. И в таком случае сложнее установить источник крови.
Если наличие крови в моче сочетается с болями в нижней части спины или живота, существует вероятность инфекционного воспаления, новообразования или камней в почках. Цистит нередко протекает с достаточно обильными кровотечениями. При этом заболевании во время выделения мочи больной страдает от жжения или резей.
Наличие крови в виде сгустков у больных среднего возраста с большой степенью вероятности указывает на наличие злокачественной опухоли мочевого пузыря. У представителей сильного пола сложности с выделением мочи, например, вялая струя, торможение мочевыведения и долгое мочеиспускание говорит о нарушении функции простаты.
В ходе обследования женщинам обязательно следует пройти консультацию гинеколога, а мужчинам ректальное обследование. Иногда это дает возможность сразу выявить новообразование.
Для того чтобы уточнить наличие крови в моче и причины его, нужно сдать анализ, в том числе и на бактериальную флору.
Если пациент уже перенес раковое заболевание, ему назначат цитологию, показывающую состав клеток, присутствующих в моче.
Этот осмотр обязателен при наличии крови в моче, даже при самом ее малом количестве. Обычно для осмотра верхнего отдела мочевыделительной системы применяют ультразвук или урографию. Для проведения урографии внутривенно вливается контрастное вещество на основе йода. Аппарат фиксирует движение контрастного вещества по мочевыделительной системе. В результате врач получает несколько рентгеновских снимков с изображением разных частей мочевыделительной системы. Это самый широко используемый способ диагностики состояния органов выделения, который помогает обнаружить камни и новообразования в верхних частях системы мочевыведения.
Вместо урографии иногда используют УЗИ вместе с обзорной рентгенограммой. Большое удобство ультразвука в том, что этот вид обследования совершенно безвреден.
Если причиной крови в моче являются маленькие опухоли паренхимы почек, то ультразвук их обнаружит скорее, чем урография. А вот если новообразование появилось в дренажной системе почек, более эффективной является урография. Польза от любой из этих мер напрямую зависит от квалификации врача. Но в любом случае урография и УЗИ являются дополняющими друг друга методами. Иногда назначаются оба обследования.
Если эти обследования указывают на наличие новообразования, в качестве дополнительного метода выбирается компьютерная томография. Как первый метод обследования КТ при подобных симптомах никогда не используется.
Но, ни УЗИ, ни урография не обнаружат новообразование в мочевом пузыре. Для этого используется цистоскопия. При гематурии обязательно назначается это обследование.
Обычно назначают в таких случаях ультразвуковое обследование органов мочевыведения, общий анализ крови и мочи, уровень сахара в крови, уровень креатинина в крови.
Так как для постановки диагноза важно понимать, из какой части мочевыделительной системы проникает кровь, врач подробно опросит пациента и осмотрит его.
После определения причины будет назначено соответствующее лечение:
- При травмах — это медикаментозная терапия и, часто, хирургия,
- При новообразовании в почках назначается операция,
- При аутоиммунном недуге или инфекции используется лекарственная терапия,
- При мочекаменной болезни используется дробление ультразвуком или операция,
- При недугах мочевого пузыря, таких как новообразование или полип, используется хирургическое лечение,
- При инфицировании мочевого пузыря назначается антибиотикотерапия,
- При инфицировании уретры назначается антибиотикотерапия,
- При заболеваниях предстательной железы также назначается терапия с использованием антибиотиков, а в дальнейшем обычно прибегают к хирургическому лечению.
Автор: Пашков М.К. Координатор проекта по контенту.
источник
О смерти говорить в слух не принято в наше время. Это очень щекотливая тема и далеко не для слабонервных. Но бывают моменты, когда знания очень полезны в особенности, если дома есть онкобольной или лежачий пожилой человек. Ведь, это помогает морально подготовиться к неизбежному концу и вовремя заметить происходящие изменения. Давайте вместе обсудим признаки смерти больного и обратим внимание на ключевые их особенности.
Чаще всего, признаки скорой смерти классифицируют на первичные и вторичные. Одни развиваются как следствие других. Логично, что если человек стал больше спать, то он меньше ест и т.д. Мы с вами рассмотрим все их. Но, случаи могут быть разные и допустимы исключения из правил. Так же, как и варианты нормальной медианы выживаемости даже с симбиозом страшных признаков изменения состояния больного. Это своего рода чудо, которое хоть раз в столетие, но бывает.
Изменение режима сна и бодрствования
Обсуждая, начальные признаки приближающейся смерти, врачи сходятся в том, что у больного все меньше времени отводится для бодрствования. Он чаще погружен в поверхностный сон и как бы дремлет. Так экономится драгоценная энергия и меньше ощущается боль. Последняя отходит на второй план, становясь как бы фоновой. Конечно при этом страдает эмоциональная сторона очень. Скудность выражения своих чувств, замкнутость в себе желание молчать больше чем говорить оставляют отпечаток на отношениях с окружающими. Отпадает желание задавать и отвечать на любые вопросы, интересоваться бытом и окружающими людьми.
В итоге, в запущенных случаях больные становятся апатичными и отрешенными. Они спят почти 20 часов в сутки если нет острой боль и серьезных раздражающих факторов. К сожалению, такой дисбаланс грозит застойными процессами, проблемами с рассудком и ускоряет летальный исход.
Очень достоверные признаки смерти – это отечность и наличие пятен на ногах, руках. Речь идет сбоях в работе почек и кровеносной системы. В первом случае при онкологии, почки не успевают справляться с токсинами и они отравляют организм. При этом нарушаются обменные процессы, кровь перераспределяется в сосудах неравномерно, формируя участки с пятнами. Не даром говорят о том, что если появляются такие отметины, то речь идет о полной дисфункции конечностей.
Первые признаки смерти – это изменение слуха, зрения и нормального ощущения происходящего вокруг. Такие перемены могут быть на фоне сильных болей, онкологических поражений, застоя крови или отмирания тканей. Часто, перед смертью можно наблюдать феномен со зрачками. Глазное давление спадает и можно при нажатии увидеть как деформируется зрачок по типу кошачьего.
Касательно слуха все относительно. Он может восстановиться в последние дни жизни или даже обостриться, но это уже больше агония.
Когда дома онкобольная признаки смерти отмечают все близкие. Она постепенно отказывается от пищи. Сначала доза снижается от тарелки к четверти блюдца, а потом постепенно пропадает рефлекс глотания. Возникает необходимость в питании через шприц или зонд. В половине случаев подключается система с глюкозой и витаминотерапией. Но эффективность такой поддержки очень низкая. Организм пытается израсходовать свои собственные жировые запасы и минимизировать траты. От этого ухудшается общее состояние больного, появляется сонливость и затрудненное дыхание.
Нарушение мочеиспускания и проблемы с естественными нуждами
Считается, что проблемы с походами в туалет – это тоже признаки приближения смерти. Как бы смешно не казалось это, но в реалии есть вполне логичная цепочка в этом. Если дефекация не проводится раз в два дня или с той регулярностью, к которой привык человек, то каловые массы накапливаются в кишечнике. Могут формироваться даже камни. В итоге, из них всасываются токсины, которые серьезно отравляют организм и снижают его работоспособность.
Примерно та же история и с мочеиспусканием. Почкам труднее работать. Они пропускают все меньше жидкости и в итоге моча выходит насыщенная. В ней высокая концентрация кислот и отмечается даже кровь. Для облегчения может быть установлен катетер, но и это не панацея на общем фоне неприятных последствий для лежачего больного.
Естественные признаки перед смертью больного – это нарушение терморегуляции и агония. Начинают сильно холодеть конечности. Особенно, если у больного отмечается парализ, то тут может идти речь даже о прогрессе заболевания. Круг циркуляции крови уменьшается. Организм борется за жизнь и старается поддержать работоспособность основных органов, тем самым обделяя конечности. Они могут бледнеть и становиться даже синюшными с венозными пятнами.
Признаки близкой смерти у всех могут быть разные в зависимости от ситуации. Но чаще всего, речь идет о сильной слабости, потере массы тела и общей усталости. Наступает период самоизоляции, который усугубляется внутренними процессами интоксикации и некроза. Больной не может даже руку поднять или встать для естественных нужд на утку. Процесс мочеиспускания и дефекации может происходить самопроизвольно и даже неосознанно.
Многие видят признаки наступающей смерти и в том, как пропадает нормальная реакция больного на окружающий мир. Он может становиться агрессивным, нервным или наоборот – очень пассивным. Пропадает память и могут отмечаться приступы страха на этой почве. Больной не сразу понимает, что происходит и кто находится рядом. В головном мозге отмирают участки, отвечающие за мышление. И может проявляться явная неадекватность.
Это защитная реакция всех жизненно необходимых систем в организме. Часто, она выражается в наступлении ступора или коме. Основную роль играет регресс нервной системы, который вызывает в будущем:
— снижение обмена веществ
— недостаточную вентиляцию легких из-за сбоев дыхания или чередования учащенного дыхания с остановкой
— серьезные поражения тканей органов
Агонией принято называет явное улучшение состояния больного на фоне разрушающих процессов в организме. По сути, это последние усилия для того, чтоб сохранить необходимые функции для продолжения существования. Может отмечаться:
— улучшение слуха и возврат зрения
— налаживание ритма дыхания
— нормализация сердечных сокращений
— восстановление сознания у больного
— мышечная активность по типу судорог
— снижается чувствительность к боли
Агония может длиться от нескольких минут и до часа. Обычно, она как бы предвещает клиническую смерть, когда мозг еще жив, а кислород перестает поступать уже в ткани.
Это типовые признаки смерти у лежачих. Но не стоит сильно на них останавливаться. Ведь, может быть и другая сторона медали. Бывает, что один или два таких указателя – это просто следствие болезни, но они вполне обратимы при надлежащем уходе. Даже безнадежный лежачий больной признаки перед смертью все эти может не иметь. И это не показатель. Так что, говорить об обязательности сложно равно как и ставить смертельные приговоры.
источник
Каждый врач знает, что кровь в моче является тревожным симптомом. Чаще всего она свидетельствует о поражении почек и пузыря. Данное состояние называется гематурией. В тяжелых случаях, когда количество эритроцитов повышается до предельных значений, моча приобретает красноватый цвет. При наличии этого симптома необходимо сразу обратиться к врачу (терапевту или урологу).
Следы крови в моче в норме могут обнаруживаться у женщин, но только в единичном количестве. У мужчин появление в поле зрения хотя бы одного эритроцита свидетельствует о патологии. Сгустки в моче являются поводом для срочного обследования. Гематурия — это частый лабораторный признак различных заболеваний.
Почему наблюдается гематурия, известно не каждому. Моча с примесью крови выявляется при следующих заболеваниях и патологических состояниях:
- мочекаменной болезни;
- остром и хроническом гломерулонефритах;
- геморрагическом цистите;
- паразитарных инфекциях (шистосомозе);
- раке органов мочеполовой системы;
- кисте;
- бактериальных инфекциях;
- травмах почек;
- разрыве органов;
- эмболии сосудов;
- болезни Бергера;
- туберкулезе;
- папиллярном некрозе;
- хронической форме почечной недостаточности.
Наиболее частыми причинами являются камни, травмы и опухоли. Гематурия выявляется у людей любого возраста. У женщин появление крови наблюдается при воспалительных заболеваниях органов малого таза. Частой причиной является эндометриоз. Нередко данный признак выявляется во время беременности. Выделяют макрогематурию и микрогематурию.
Первая отличается тем, что присутствие крови видно невооруженным глазом. Моча приобретает красный или розовый оттенок. В норме она соломенно-желтого цвета. Темно-красная урина может быть проявлением синдрома длительного сдавливания и гемолитического криза или вследствие разрушения эритроцитов и выхода гемоглобина. Если в моче обнаружены красные клетки крови, то причинами могут быть порфирия, анемия, острый уретрит и наличие инородного тела.
Не всегда гематурия свидетельствует о патологии. Причинами могут стать неправильно проведенный анализ и случайное попадание эритроцитов в мочу. У женщин это возможно на фоне менструальных кровотечений. У мужчин эритроциты могут попасть в мочу из уретры. Это происходит при поднятии тяжестей, после бани или во время эрекции. Вот почему сдавать клинический анализ мочи нужно, соблюдая определенные правила.
Гематурия — это специфический лабораторный признак мочекаменной болезни. При данной патологии в почках, пузыре, мочеточниках или уретре формируются конкременты. Болеют люди в возрасте от 20 до 55 лет. У мужчин уролитиаз развивается гораздо чаще. Камни могут достигать 10 см и более. Чаще всего наблюдается двустороннее поражение. К предрасполагающим факторам развития уролитиаза относятся: однообразное питание, гиподинамия, неблагоприятные климатические условия, плохая экология, недостаточное потребление чистой жидкости, вредные условия, труда, нехватка витаминов, нарушение минерального обмена.
Мочеиспускание с кровью является специфическим признаком заболевания. Этот симптом наблюдается более, чем у 90% больных с данной патологией. Чаще всего он появляется после почечной колики. Причины наличия крови в моче — травмирование вен. Появление крови в моче у женщин является не единственным симптомом. При уролитиазе наблюдаются острая боль, дизурические расстройства, тошнота, рвота, признаки пареза кишечника, лейкоцитурия, наличие гноя. В тяжелых случаях ток мочи нарушается.
Гематурия — частый симптом шистосомоза. Это паразитарное заболевание, вызванное гельминтами из группы сосальщиков. Во всем мире от этой патологии страдает более 300 млн человек. Мужчины болеют в 5 раз чаще женщин. Причина кроется в анатомическом строении уретры. Шистосомы — это плоские черви величиной до 20 мм. Они могут паразитировать в органах мочеполовой системы.
Человек является окончательным хозяином шистосом. Они живут в небольших венах органов малого таза, включая мочевой пузырь. Шистосомы питаются клетками крови. Люди заражаются через воду. Происходит это при купании, стирке в загрязненных водоемах и поливе земли. Паразиты проникают через кожные покровы.
Урогенитальный шистосомоз проявляется следующими признаками:
- гематурией;
- сыпью;
- кашлем;
- кровохарканьем;
- отеком кожи;
- увеличением печени и селезенки;
- дизурией.
При легкой степени заболевания гематурия незначительна. Выделение крови из мочеиспускательного канала больных происходит по причине повреждения мелких сосудов и образования язвенных дефектов на слизистой. Шистосомоз становится причиной цистита, пиелонефрита, кольпита, простатита и других воспалительных заболеваний. В тяжелых случаях при отсутствии лечения возможен летальный исход. Особенность болезни в том, что в выделяемой моче присутствуют не только эритроциты, но и яйца шистосом.
Кровь в моче у женщины и мужчины является признаком воспаления по типу гломерулонефрита. Это опасное заболевание, которое нередко приводит к почечной недостаточности. Это аутоиммунная патология, для которой характерно поражение клубочков. Последние участвуют в фильтрации крови. Когда их функция нарушается, во вторичной моче появляются эритроциты.
Острая форма гломерулонефрита диагностируется среди молодых людей в возрасте до 40 лет. Различают первичную и вторичную формы заболевания. Гломерулонефрит может развиться на фоне системной красной волчанки, эндокардита и васкулита. К предрасполагающим факторам относятся очаги хронической инфекции, переохлаждение, аутоиммунные нарушения. Кровь в конце мочеиспускания является специфическим признаком гломерулонефрита. В процессе исследования обнаруживаются выщелочные эритроциты.
При мочекаменной болезни они свежие. Гематурия — постоянный симптом гломерулонефрита. У большинства больных наличие крови заметно глазу. В тяжелых случаях моча становится похожей на мясные помои. Она ярко-красного цвета. В некоторых случаях моча становится темно-коричневой или почти черной. Гематурия при гломерулонефрите сочетается с отеками, повышением артериального давления, снижением суточного диуреза и субфебрильной температурой.
Если имеется гематурия с положительным анализом на микобактерии, то это значит, что у человека туберкулез. При данном заболевании поражаются не только легкие, но и почки. Возбудитель проникает в орган через кровь. Первые симптомы появляются не сразу после инфицирования, а спустя 2-3 года. В процесс могут вовлекаться пузырь и мочеточники.
На ранних стадиях заболевание протекает в скрытой форме. Гематурия отсутствует. Этот симптом появляется позже. Тотальная гематурия развивается во время деструкции тканей. В моче кровь появляется по причине эрозии сосудов на фоне язвенного поражения сосочков почек. Гематурия часто сочетается с пиурией. В случае туберкулезного поражения мочевого пузыря наблюдаются следующие симптомы:
- кровь в моче;
- частые микции;
- боль в нижней части живота;
- императивные позывы в туалет.
Таким людям больно писать. Характерна периодическая макрогематурия. При отсутствии лечения туберкулез приводит к развитию вторичной артериальной гипертензии и почечной недостаточности.
Кровь при мочеиспускании у женщин и мужчин может быть признаком острого геморрагического цистита. Это заболевание, при котором воспаляется слизистая оболочка. Моча с кровью выделяется как в начале, так и в конце микций. Она становится розовой или грязно-коричневого цвета. Нередко моча имеет неприятный запах.
Выделяют следующие причины развития геморрагической формы цистита:
- проникновение инфекции в мочевой пузырь;
- наличие воспалительных заболеваний других органов;
- редкое опустошение органа;
- сужение уретры;
- опухоль;
- патология прямой кишки;
- снижение тонуса органа.
Эта патология проявляется частыми микциями, болью во время мочеиспускания, гематурией, дискомфортом внизу живота. Геморрагический цистит всегда плохо поддается лечению. Гематурия наблюдается постоянно. Потеря крови может стать причиной развития анемии. Выявить признаки воспаления можно при помощи УЗИ.
Если имеется кровь в моче, причины могут крыться в злокачественных заболеваниях. Одним из них является рак пузыря. Это новообразование, которое формируется из эпителиальной ткани. Мужчины болеют чаще женщин. Рак может быть вызван следующими причинами:
- воздействием канцерогенных веществ;
- курением;
- вредными производственными факторами;
- шистосомозом.
Заболевание протекает в 4 стадии. На первой опухоль прорастает только слизистый слой. Рак второй стадии характеризуется поражением всех оболочек, включая мышечную. При третьей степени в процесс вовлекаются окружающие мягкие ткани. Рак четвертой стадии отличается наличием отдаленных метастазов. При этом затрагиваются другие органы.
Рак мочевого пузыря проявляется следующими симптомами:
- интенсивной ноющей болью внизу живота;
- затруднением оттока мочи;
- кожным зудом;
- потерей веса;
- ложными позывами в туалет;
- наличием свежей крови в мочи.
Если гематурия сочетается с болью во время микций, то нужно исключить другие заболевания. Моча приобретает красноватый оттенок. Чаще всего наблюдается микрогематурия. В этом случае эритроциты обнаруживаются только в процессе лабораторного исследования. Данное заболевание часто выявляется у лиц пожилого возраста. Нарушение мочеиспускания у женщин и мужчин с раком может проявляться ее недержанием.
Кровь после мочеиспускания является поводом для обращения к врачу. Наличие данного симптома означает, что требуется комплексное обследование. Понадобятся следующие исследования:
- общий и биохимический анализы крови;
- исследование мочи;
- УЗИ мочевого пузыря, почек и мочеточников;
- урография;
- анализ по Нечипоренко;
- диаскинтест (проба Манту);
- томография органов брюшной полости;
- гинекологический осмотр;
- цистоскопия.
При необходимости осматривается уретра. Каждый врач должен знать причины появления крови в моче, что это такое и как излечить больных. Терапия определяется основным заболеванием. При мочекаменной болезни требуется хирургическое лечение и соблюдение строгой диеты. Уратные камни растворяют при помощи лекарств (Блемарен, Уралит-У).
Болевой синдром устраняется спазмолитиками и анальгетиками. Если сгустки крови в моче выявляются на фоне шистосомоза, то назначаются противоглистные препараты на основе Празиквантела (Бильтрицид, Азинокс). При развитии осложнений может потребоваться хирургическое лечение. Если выявлен рак мочевого пузыря, то проводится резекция органа. Все чаще применяется внутрипузырный метод химиотерапии и иммунотерапия.
Иногда удаляют весь орган. Это может привести к инвалидности. Обнаружение в организме микобактерий является показанием для применения противотуберкулезных препаратов (Пиразинамид, Рифампицин, Изониазид, Этамбутол). Нередко эти лекарства сочетают с фторхинолонами. Если женский врач в ходе обследования выявил воспалительные заболевания половых органов, то назначаются антибиотики широкого спектра.
Гематурия на фоне гломерулонефрита является показанием для назначения диеты №7, Имурана, антибиотиков и кортикостероидов. Дополнительно назначаются симптоматические препараты. Если имеется ощущение повышенного давления, то нужно его измерить и при необходимости принять антигипертензивный препарат. Таким образом, гематурия является признаком многих заболеваний. Наличие этого симптома является поводом для обращения к врачу.
источник







