Нередко можно услышать, что после сильного переохлаждения человек застудил почки. Что означает это выражение? Чрезмерное воздействие низких температур на область поясницы может привести к развитию воспалительного процесса в органах выделительной системы. Это сопровождается болями и чувством жжения при мочеиспускании, появлением отеков, ухудшением общего состояния и повышением температуры. Лечить такие заболевания нужно как можно скорее, иначе могут возникнуть тяжелые осложнения и нарушения выделительной функции. Не стоит полагаться только на народные средства. Воспалительные почечные недуги требуют серьезного лечения у врача-нефролога или уролога.
Что имеет в виду врач, когда говорит о том, что пациент застудил почки? Под этим термином подразумевается воспалительный процесс в тканях органа выделения, возникший в результате воздействия бактерий и переохлаждения. Патология может затрагивать как одну почку, так и две сразу. Воспаление развивается в разных частях органа: паренхиме, лоханке или чашечке.
Бактерии и вирусы попадают в почки из очага первичной инфекции: зубов, горла или носоглотки. Переохлаждение вызывает снижение иммунитета и активизацию болезнетворных микроорганизмов.
Под понятиями «застудил почки» или «простуда почек» подразумеваются следующие заболевания:
- Пиелонефрит. Это воспаление паренхимы, чашечки и лоханки почек.
- Гломерулонефрит. При этой болезни воспалительный процесс возникает в почечных клубочках.
Воспалительные заболевания мочевыделительных органов возникают не только вследствие сидения на холодной земле. Иногда для того чтобы человек застудил почки, бывает достаточно даже незначительного переохлаждения. Органы выделения чрезвычайно чувствительны к воздействию низких температур. Причиной воспалительного процесса могут стать следующие неблагоприятные факторы:
- пребывание на сквозняках;
- купание при низкой температуре воды;
- сидение на любой холодной поверхности (железе, камне, бетоне);
- воздействие холода на область оголенной поясницы;
- ходьба без обуви по холодному полу;
- перенесенные недавно инфекции (грипп, ОРВИ, ангина);
- долгое нахождение в промокшей обуви;
- слишком легкая одежда не по сезону.
На холоде у человека сужаются сосуды и ухудшается питание почек. Это создает благоприятную среду для развития микроорганизмов. Кроме этого, происходит застой мочи из-за уменьшения оттока урины. Все эти факторы приводят к возникновению воспаления.
Как понять, что человек застудил почки? Симптомы воспаления будут отличаться в зависимости от того, какая именно часть органа подверглась поражению. Далее будут подробно рассмотрены проявления пиелонефрита и гломерулонефрита. Однако можно выделить общие признаки застуженных почек:
- боли в пояснице;
- трудности с опорожнением мочевого пузыря;
- частые позывы к мочеиспусканию;
- рези и жжение при выделении мочи;
- примесь крови и гноя в моче;
- отечность (особенно на лице);
- повышение АД;
- ухудшение общего самочувствия.
Чаще воспалительными заболеваниями мочевыделительной системы страдают женщины. Однако в практике врачей встречаются случаи, когда мужчина застудил почки. При этом воспалительный процесс может распространяться на предстательную железу, что усугубляет клиническую картину. Возникают неприятные проявления, связанные с нарушениями оттока мочи. Воспаление органов выделения может сопровождаться простатитом, если пациент застудил почки. Симптомы у мужчин могут быть следующими:
- слишком частые или редкие позывы к мочеиспусканию;
- невозможность полностью опорожнить мочевой пузырь;
- боли не только в пояснице, но и в области паха.
Если пиелонефрит или гломерулонефрит осложняются простатитом, то лечение должно быть незамедлительным. Такие болезни очень быстро переходят в хроническую форму.
Нередко гинекологи и нефрологи во время сбора анамнеза могут услышать от пациентки, что она застудила почки. Симптомы у женщин могут быть схожи с признаками других патологий: воспаления придатков, предменструального синдрома, цистита. Необходимо пройти гинекологический осмотр и сдать мазки, чтобы исключить воспалительные процессы в репродуктивных органах.
Нередко отмечаются случаи, когда ребенок застудил почки. Симптомы заболевания у детей могут быть следующими:
- повышение температуры и озноб (как при гриппе);
- боли в спине;
- побледнение кожи.
Воспалительные болезни почек, возникшие вследствие переохлаждения, встречаются даже у грудничков. Однако малыши не могут объяснить, где у них болит. Родителям следует обратить внимание на следующие признаки:
Так может проявляться «простуда почек» у ребенка до 1 года.
Это заболевание сопровождается резким повышением температуры до 39-40 градусов. Быстро ухудшается общее состояние, появляется озноб, головная боль, слабость. Человека беспокоит сильная жажда.
В моче можно заметить даже невооруженным глазом помутнение, хлопья и примесь крови. В анализе урины определяется повышенный белок. Это заболевание обычно появляется у пациентов с хроническими воспалительными процессами в носоглотке.
Кроме общих воспалительных симптомов, гломерулонефрит сопровождается повышением артериального давления. Возникает головная боль, одышка и учащенное сердцебиение.
В анализе урины отмечается кровь и белок. Из-за повышенного АД появляются отклонения от нормы в кардиограмме. Это заболевание сказывается не только на состоянии почек, но и сердечно-сосудистой системы.
Ни в коем случае нельзя заниматься самолечением воспалительных почечных патологий. Осложнения пиелонефрита и гломерулонефрита могут быть очень тяжелыми. Запущенные случаи этих заболеваний могут привести к следующим последствиям:
- хронизации воспалительного процесса;
- почечной недостаточности;
- разрыву почки;
- уросепсису (заражению крови);
- хроническому недержанию мочи.
Тревожным признаком является появление неприятного аммиачного запаха изо рта больного. Это говорит о развитии почечной недостаточности.
Что делать, если застудил почки? Необходимо обратиться к врачу-нефрологу. Специалист назначит анализы крови и мочи. Кроме этого, проводятся дополнительные исследования урины: на бакпосев и анализ по Нечипоренко.
Иногда проводят тест с антибиотиком. Это исследование помогает дифференцировать воспаление почек от цистита. В полость мочевого пузыря вводят антибактериальный препарат. Через 10 минут берут анализ урины на бактерии. Если в результатах теста не обнаруживается болезнетворных микроорганизмов, то это является признаком цистита, так как антибиотик местно воздействует на мочевой пузырь. Если же в моче определяются бактерии, то это говорит о воспалении почек.
Для выявления патологических изменений в структуре почек назначают УЗИ. Женщинам рекомендуется посетить гинеколога, для исключения заболеваний половой сферы.
Обычно уже в течение 1-2 суток после переохлаждения, человек ощущает, что застудил почки. Как лечить такой недуг? Терапией воспалительных заболеваний мочевыделительной системы может заниматься только врач. Вылечить одними только народными средствами пиелонефрит или гломерулонефрит невозможно. Поэтому необходимо как можно скорее посетить специалиста. Однако на доврачебном этапе можно оказать первую медицинскую помощь пациенту:
- Больного следует уложить и накрыть теплым одеялом.
- Пациенту нужно избегать резких движений, это может усилить боль.
- Можно дать больному спазмолитик («Папаверин» или «Но-шпу») для снятия боли. Однако не следует злоупотреблять такими препаратами. Они не лечат причину патологии, а только снимают симптомы.
- Если есть повышенная температура, то следует принять жаропонижающее.
- Больному нужно давать пить как можно больше жидкости. Предпочтение нужно отдавать следующим напиткам: клюквенному морсу, отвару шиповника, компоту из сухих фруктов. Однако прием большого количества жидкости допустим лишь в тех случаях, когда нет нарушений выведения мочи.
Нужно ли прикладывать грелку к пояснице? Этот вопрос часто задают пациенты. Важно помнить, что согревание может принести как пользу, так и вред. Тепло расширяет сосуды и уменьшает боль, но может привести к распространению инфекционного процесса и воспаления. Поэтому если у больного отмечается повышение температуры тела более 37 градусов, то грелку прикладывать не следует. Лучше обмотать поясницу шарфом, это будет более безопасно. Применение грелки также противопоказано при появлении крови в моче.
Как снять воспаление в органах выделения, если человек застудил почки? Лечение пиелонефрита и гломерулонефрита направлено прежде всего на борьбу с бактериальной инфекцией. С этой целью назначают цефалоспориновые антибиотики. Они особенно эффективны при воспалениях почек. К таким препаратам относятся:
Ни в коем случае нельзя назначать себе антибиотики самостоятельно. Многие антибактериальные препараты обладают токсичным воздействием на почки и могут только усугубить ситуацию. Подобрать наиболее безопасные антибиотики может только врач.
Для уменьшения воспаления назначают фитопрепараты с антисептическим и спазмолитическим действием:
Проводят симптоматическую терапию. При сильных болях показаны спазмолитические лекарства и анальгетики: «Папаверин», «Но-шпа», «Пенталгин». Препарат «Анальгин» можно принимать, только если у больного нет температуры. При лихорадке рекомендуются жаропонижающие на основе парацетамола и ацетилсалициловой кислоты.
Если у больного не нарушен отток мочи, то ему рекомендуется пить побольше жидкости. Во время лечения нужно исключить из рациона жареные блюда, соль и алкоголь. Эти продукты способствуют появлению отеков и повышению АД.
Лечение народными средствами должно дополнять медикаментозную терапию. Многие врачи рекомендуют применение домашних рецептов при пиелонефрите и гломерулонефрите. Такое комплексное лечение медикаментами и народными средствами способствует скорейшему выздоровлению.
Полезно употреблять следующие составы:
- Отвар толокнянки (медвежьего ушка). Эта трава действует как природный антисептик. 1 столовую ложку листьев растения помещают в стакан кипятка и греют на пару в течение 30 минут. После этого объем состава нужно довести до 200 мл. Средство пьют по 50 мл четырежды в день.
- Отвар кукурузных рыльцев. 1 столовую ложку сырья помещают в 200 мл кипятка и варят 5 минут. Затем состав охлаждают, процеживают и пьют по 2 ложки 6 раз в день до приема пищи. Средство хорошо устраняет отеки и выводит жидкость из организма.
- Настой ромашки. В термосе настаивают в течение 2 часов 2-3 столовых ложки сухих цветков растения. Полученный настой употребляют 5-6 раз в день с медом.
- Клюквенный морс и отвар шиповника. Эти напитки не только хорошо утоляют жажду, но и налаживают баланс воды в организме. Кроме этого, они снимают жар и увеличивают диурез.
Чтобы предотвратить воспалительные заболевания почек, необходимо избегать переохлаждения. Область поясницы нужно держать в тепле. Следует носить одежду, соответствующую погодным условиям, избегать сквозняков, купания в холодной воде и сидения на холодных поверхностях.
Также необходимо вести активный образ жизни, ведь низкая двигательная активность нередко становится причиной застойных явлений в почках и мочевом пузыре. Следует вовремя излечивать хронические очаги инфекции в организме, чтобы предотвратить занесение бактерий в органы выделения. Эти меры помогут снизить риск заболевания пиелонефритом и гломерулонефритом.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Кровь в моче на профессиональном языке называется гематурией. Если в моче присутствует кровь, окраска ее меняется благодаря наличию в крови красных кровяных телец.
В зависимости от количества крови, гематурия различается на макрогематурию и микрогематурию. В первом случае крови столько, что ее можно заметить невооруженным глазом. Во втором же случае количество крови мизерно и обнаруживается она только во время лабораторного исследования или с помощью специальных одноразовых тестов – полосок.
По симптоматике гематурия может быть болезненной или безболезненной. А по происхождению гломерулярной или постгломерулярной.
В любом случае присутствие крови в пробе мочи не является нормой.
Любое количество крови в моче может указывать на очень серьезные заболевания. Поэтому, даже если обнаружены микроскопические примеси крови, необходимо полное обследование организма. Причем чем старше человек, тем вероятнее наличие тяжелых заболеваний.
Кровь может проникнуть в мочу из органов, находящихся на пути мочи, то есть из почек, мочеточников, мочевого пузыря или уретры. Существует больше полутора сотен различных причин этого явления.
Наиболее частые причины гематурии:
- Инфекционные заболевания,
- Новообразования,
- Травмы,
- Конгломераты.
Менее распространенные причины крови в моче:
1. Врожденные аномалии: кисты или поликистоз почек.
2. Заболевания, при которых ухудшается сворачиваемость крови: лейкемия, гемофилия, анемия серповидно-клеточной формы, а также прием препаратов, ухудшающих сворачиваемость крови.
3. Заболевания сосудов: тромбоз вены почек, наличие сгустка крови в почечных сосудах.
4. Другие болезни почек:
- Пиелонефрит. При этом заболевании пациент может не испытывать боль, но это редкость. Обычно первыми признаками пиелонефрита является озноб, боль в нижней части спины,
- Гломерулонефрит. При гломерулонефрите выделяется микроскопическое количество крови, которое можно обнаружить только в лабораторных условиях. Заболевание может проходить совершенно без каких-либо признаков, могут наблюдаться симптомы почечной недостаточности,
- Папиллярный некроз. Это заболевание характерно для пациентов с сахарным диабетом, с нарушением оксигенации. Заболевание поддается лечению.
Это в первую очередь туберкулез почек или мочевого пузыря, а также гнойные процессы, спровоцированные гноеродными микроорганизмами, цистит, уретрит.
Кровь в моче после травмы может наблюдаться при разрыве почки. Травма может быть как тупой, так и проникающей.
Травмироваться может и мочевой пузырь. Например, при длительном беге с пустым мочевым пузырем его стенки могут натирать друг друга. После подобной пробежки в моче вполне может быть незначительное наличие крови.
Такой больной должен немедленно обследоваться. Уже при его осмотре и опросе врач может заподозрить источник выделения крови. В том случае, если ушиб живота или тазовой области был очень силен, а также, если мочеиспускания после травмы не было ни разу, врач может подозревать разрыв органов мочевыведения.
Если промежность была повреждена в позе «сидя на лошади», существует вероятность травмы луковицы уретры.
Если болит над лобком, а также боль разливается по всему животу, если пациента тошнит, можно заподозрить разрыв мочевого пузыря.
Если болит верхняя часть живота, существует вероятность тяжелой травмы почек.
Убедиться в наличии или отсутствии камней в мочевыводящих путях можно с помощью экскреторной урографии.
Если кроме сгустков крови никаких других симптомов не ощущается, не было никаких травм и пациенту уже исполнилось сорок лет, вполне вероятно наличие раковой опухоли мочевого пузыря.
В мочевом пузыре может развиваться рак трех видов: самым распространенным является переходно-клеточный, который развивается из клеток переходного эпителия слизистой оболочки. Чуть реже встречается плоскоклеточная карцинома или аденокарцинома. Наиболее частой причиной заболевания является хроническое присутствие в организме шистосомы – паразитического червя. Очень редко в органах мочевыведения развивается аденокарцинома.
Рак мочевого пузыря лечится оперативно и в большинстве случаев не затрагивает глубокие слои. Если же опухоль распространяется на все слои или дает метастазы, назначается удаление мочевого пузыря либо облучение. Иногда при раке мочевого пузыря с метастазами эффективной бывает и химиотерапия.
При раке уретры кровь наблюдается не только в анализе мочи, но ее можно обнаружить и в промежутке между мочеиспусканиями во внешнем конце уретры.
Если же сгустки крови имеют форму червей, это в большой степени вероятности указывает на рак почки.
Не только злокачественные новообразования приводят к появлению крови в анализе мочи. Доброкачественные опухоли также могут быть его причиной. Однако они очень редки в органах мочевыведения. Чаще всего это кисты почек.
Ангиомиолипома – это доброкачественное новообразование, чаще обнаруживаемое у женщин в период беременности. Ее объемы могут быть очень велики, и в таком случае она может проявляться наличием крови в моче. Вся ткань ангиомиолипомы пронизана кровеносными сосудами и жировыми клетками. Сосуды нередко самопроизвольно лопаются, и кровь попадает в мочу. Такой вид опухоли лечится только с помощью операции. Она удаляется без повреждения здоровых тканей.
Чаще всего причиной появления крови в моче у женщин являются воспалительные процессы в системе мочевыведения. При таких процессах изменяется кровообращение, инфекция приводит к тому, что красные кровяные тельца проникают в ткани организма.
Очень часто наличие гематурии объясняется циститом. Во время мочевыведения женщина испытывает острые боли, рези или жжение. Анатомическое сложение органов малого таза у женщин таково, что создаются благоприятные условия для инфицирования мочевыделительных органов. Благодаря короткой уретре инфекции легко попасть в мочевой пузырь.
Если гематурия наблюдается во время менструации, это указывает на наличие эндометриоза мочевого пузыря.
У беременных женщин нередко в моче можно обнаружить кровь. Но до сих пор еще ни один врач не может толком объяснить, в чем причина этого явления. Одно из объяснений говорит, что во время развития плода матка увеличивается в размерах, пережимает близлежащие органы мочевыделения и вызывает микроскопические травмы. Они абсолютно безвредны для здоровья как мамы, так и плода. Однако если во время беременности в моче обнаружили кровь, нужно обязательно как можно быстрее посетить врача.
Причинами появления в моче крови у женщин могут быть как заболевания, свойственные обоим полам, например, мочекаменная болезнь, киста, пиелонефрит, мелкоклеточная анемия, рак почки, так и вполне физиологичные причины. Например, во время сбора анализа мочи в нее попала менструальная кровь.
Иногда при приеме гормональных противозачаточных таблеток в моче обнаруживается некоторое количество крови. Связано это с тем, что гормоны, находящиеся в таблетках, нарушают состояние стенок сосудов в органах мочевыделения. Ухудшается трофика тканей, развиваются воспаления, которые иногда невозможно обнаружить визуально.
При аденоме простаты или доброкачественной гиперплазии существует невысокая вероятность появления в моче крови. Но чаще это бывает при сочетании аденомы и цистита в острой форме.
Диагностируют заболевание с помощью определения уровня оттока мочи и количества остаточной мочи в пузыре. Лечение осуществляется оперативно.
Очень часто у мужчин кровь в пробе мочи обнаруживается после тяжелых физических нагрузок. Увеличивается кровяное давление, активизируется движение крови в почках и под действием некоторых веществ, остающихся в организме при тяжелых нагрузках, небольшое количество крови попадает в мочу. Хороший отдых — и никаких тревожащих явлений больше не будет.
Рак простаты
Около 20% пациентов, пришедших в поликлинику с явными признаками наличия в моче крови, оказываются больными именно этим заболеванием. Если же количество крови так мало, что обнаруживается только случайно во время анализа, вероятность рака простаты составляет 5%. Это заболевание обнаруживается с помощью биопсии, осуществляемой под контролем ультразвука. Методика терапии выбирается в зависимости от степени заболевания. Иногда назначается удаление простаты и последующее облучение. Если же заболевание на терминальной стадии развития, присоединяют и гормональное лечение.
Воспаление простаты – простатит. Наличие крови в моче – это не самый распространенный симптом данного заболевания. Однако в ряде случаев они связаны.
Другие причины:
- Наследственная предрасположенность к заболеваниям почек,
- Инфекционное заболевание,
- Неграмотный уход за органами воспроизводства после рождения,
- Травма уретры, нанесенная самим ребенком во время игры.
Кровеносные сосуды малыша более тонкие и хрупкие, чем у взрослого человека. Поэтому некоторые заболевания могут способствовать проникновению крови в мочу. Это может быть геморрагический диатез или другое заболевание. Иногда кровь может попасть в мочу при лечении некоторыми сильными препаратами.
Чаще всего причиной крови в моче ребенка являются воспалительные процессы в почках или мочевом пузыре. Более предрасположены к подобным заболеваниям девочки, так как уретра у них короче и путь для инфекции меньше. При воспалениях ребенок обязательно будет жаловаться на боль, часто мочиться, плакать во время мочеиспускания.
Иногда родители впадают в панику при виде изменившегося цвета мочи ребенка. Но иногда красный цвет не означает присутствие крови. Он может появиться при употреблении некоторых продуктов. Если же ребенок не употреблял в пищу ничего ярко красного цвета, следует обязательно и безотлагательно посетить врача.
Кровь может обнаружиться во время беременности на любых сроках вынашивания. При этом подобный симптом всегда очень нервирует и саму женщину, и ее врачей. Хотя в подавляющем числе случаев явление это является беспричинным (идиопатическим) и не вызывает никаких неприятностей, женщине требуется обязательно тщательно обследоваться.
Врачи полагают, что наличие в моче крови во время беременности можно связать с изменением гормонального фона, а также сдавливанием маткой органов мочевыделения.
Обычно тут же после появления ребенка на свет все тревожащие симптомы пропадают и только иногда гематурия не проходит. Но в таком случае она является симптомом заболевания мочевого пузыря, уретры или почек.
Если у пожилого человека гематурия сочетается с болями в области подвздошных костей, это может указывать на эмболию почечных артерий. У такого больного важно выявить заболевания сосудов и сердца, а также узнать: не принимает ли он лекарства от таких болезней.
Если кровь в моче сочетается с болью и появляется после совокуплений, у пациентки, вероятно, посткоитальный цистит. Развивается он на фоне воспаления, вызванного патогенной микрофлорой, проникающей в органы мочевыведения во время совокупления. Далее микроорганизмы поднимаются вверх до мочевого пузыря.
Строение органов мочевыведения у женщин способствует развитию посткоитального цистита. Когда уретра находится таким образом, что во время совокупления в нее проникают семенная жидкость и влагалищная слизь, вероятно инфицирование мочеполовой системы и развитие в уретре и мочевом пузыре воспаления. Очень важна поза, в которой осуществляется совокупление. Так как влагалище, уретра и заднепроходное отверстие находятся в непосредственной близости друг от друга, вероятность инфицирования увеличивается.
Признаки посткоитального цистита могут обнаружить себя как с первых сексуальных опытов, так и в более позднем возрасте.
Диагностика осуществляется урологом на основе осмотра и лабораторных исследований.
Лечение заболевания медикаментозное, в некоторых случаях при его неэффективности, назначают операцию.
Для предупреждения развития посткоитального цистита следует соблюдать требования гигиены, применять барьерные контрацептивы, а также избегать проникновения спермы и влагалищного секрета в уретру.
Нередко на цвет мочи влияет пища. Так, поедание красной свеклы придает моче интенсивный красноватый оттенок. Некоторые красители, добавляемые в пищу, также приводят к окрашиванию мочи.
Ряд лекарств могут изменять цвет мочи. Например, при лечении от туберкулеза рифампицином моча может стать оранжевого цвета, некоторые пациенты полагают, что это от присутствия крови.
Существует три метода обнаружения крови в моче:
- Органолептический (на глазок),
- С помощью экспресс-теста,
- С помощью микроскопа.
Два первых метода являются достаточно приблизительными. Так, при рассматривании мочи любой красный краситель можно принять за кровь. А тест может дать ложноположительный результат при наличии гемоглобина в моче.
Механизм действия тест-полосок на кровь в моче основан на реакции с гемоглобином красных кровяных телец. Тесты обладают очень высокой чувствительностью. Однако их результаты следует перепроверять с помощью лабораторных анализов.
Такие тесты чаще дают ложноположительные результаты, чем ложноотрицательные.
Для этого существует масса диагностических методов:
- Опрос пациента,
- Осмотр его,
- Анализ мочи общий,
- Бактериальный анализ мочи,
- Цитология мочи,
- Урография внутривенная,
- Цистоскопия,
- Компьютерная томография,
- Ультразвук.
В большом количестве случаев достаточно бывает только осмотра и опроса больного. Так, по тому, на каком этапе мочеиспускания появляется кровь, уже можно заподозрить причину нарушения.
Если кровь обнаруживается в первой порции мочи, значит, поражен мочеиспускательный канал.
Если кровь появляется в последних порциях мочи и сочетается с болью, это указывает на камни в мочевом пузыре, на цистит. При мочекаменной болезни кровь выделяется, если стенки пузыря сжимаются вокруг камня во время выделения мочи.
Иногда все порции мочи содержат кровь. И в таком случае сложнее установить источник крови.
Если наличие крови в моче сочетается с болями в нижней части спины или живота, существует вероятность инфекционного воспаления, новообразования или камней в почках. Цистит нередко протекает с достаточно обильными кровотечениями. При этом заболевании во время выделения мочи больной страдает от жжения или резей.
Наличие крови в виде сгустков у больных среднего возраста с большой степенью вероятности указывает на наличие злокачественной опухоли мочевого пузыря. У представителей сильного пола сложности с выделением мочи, например, вялая струя, торможение мочевыведения и долгое мочеиспускание говорит о нарушении функции простаты.
В ходе обследования женщинам обязательно следует пройти консультацию гинеколога, а мужчинам ректальное обследование. Иногда это дает возможность сразу выявить новообразование.
Для того чтобы уточнить наличие крови в моче и причины его, нужно сдать анализ, в том числе и на бактериальную флору.
Если пациент уже перенес раковое заболевание, ему назначат цитологию, показывающую состав клеток, присутствующих в моче.
Этот осмотр обязателен при наличии крови в моче, даже при самом ее малом количестве. Обычно для осмотра верхнего отдела мочевыделительной системы применяют ультразвук или урографию. Для проведения урографии внутривенно вливается контрастное вещество на основе йода. Аппарат фиксирует движение контрастного вещества по мочевыделительной системе. В результате врач получает несколько рентгеновских снимков с изображением разных частей мочевыделительной системы. Это самый широко используемый способ диагностики состояния органов выделения, который помогает обнаружить камни и новообразования в верхних частях системы мочевыведения.
Вместо урографии иногда используют УЗИ вместе с обзорной рентгенограммой. Большое удобство ультразвука в том, что этот вид обследования совершенно безвреден.
Если причиной крови в моче являются маленькие опухоли паренхимы почек, то ультразвук их обнаружит скорее, чем урография. А вот если новообразование появилось в дренажной системе почек, более эффективной является урография. Польза от любой из этих мер напрямую зависит от квалификации врача. Но в любом случае урография и УЗИ являются дополняющими друг друга методами. Иногда назначаются оба обследования.
Если эти обследования указывают на наличие новообразования, в качестве дополнительного метода выбирается компьютерная томография. Как первый метод обследования КТ при подобных симптомах никогда не используется.
Но, ни УЗИ, ни урография не обнаружат новообразование в мочевом пузыре. Для этого используется цистоскопия. При гематурии обязательно назначается это обследование.
Обычно назначают в таких случаях ультразвуковое обследование органов мочевыведения, общий анализ крови и мочи, уровень сахара в крови, уровень креатинина в крови.
Так как для постановки диагноза важно понимать, из какой части мочевыделительной системы проникает кровь, врач подробно опросит пациента и осмотрит его.
После определения причины будет назначено соответствующее лечение:
- При травмах — это медикаментозная терапия и, часто, хирургия,
- При новообразовании в почках назначается операция,
- При аутоиммунном недуге или инфекции используется лекарственная терапия,
- При мочекаменной болезни используется дробление ультразвуком или операция,
- При недугах мочевого пузыря, таких как новообразование или полип, используется хирургическое лечение,
- При инфицировании мочевого пузыря назначается антибиотикотерапия,
- При инфицировании уретры назначается антибиотикотерапия,
- При заболеваниях предстательной железы также назначается терапия с использованием антибиотиков, а в дальнейшем обычно прибегают к хирургическому лечению.
Автор: Пашков М.К. Координатор проекта по контенту.
источник
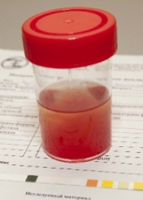
Такое явление, как наличие крови в моче выше физиологической нормы, обозначают медицинским термином «гематурия». Оно — одно из самых типичных клинических проявлений при ряде заболеваний мочевыводящих путей и почек. В соответствии с количеством крови, содержащимся в моче, выделяют макро- и микрогематурию. В первом случае её наличие можно легко определить на глаз, поскольку количества достаточно, чтобы придать биологической жидкости красноватый оттенок. Во втором — напротив, минимально и может быть выявлено только путём лабораторных исследований.
В то же время необходимо понимать, что объём кровяной примеси ни о чём не говорит: даже мизерное содержание крови в моче у женщины или мужчины может быть признаком серьёзного заболевания. Это обусловлено тем, что данное явление не является нормой и его появление требуется проведения комплексного обследования организма. Если у Вас в моче обнаружили кровь, обращайтесь в многопрофильную клинику ЦЭЛТ. Наши специалисты установят причину заболевания и помогут Вам вернуть здоровье.
Задаваясь вопросом о том, почему моча с кровью, важно понимать, что выделяют более 150-ти причин этого явления. Она может попадать в биологическую жидкость из мочевика, уретры, мочеточников и почек — именно через эти органы проходит моча до выведения из организма. Наиболее распространённые причины, по которым в моче появляется кровянистая примесь, представлены в нашей таблице ниже:
| Этиология | При каких заболеваниях появляется, особенности |
|---|---|
| Патологии инфекционной природы |
|
| Новообразования добро- и злокачественной природы | Раковые новообразования появляются после сорока лет и, помимо сгустков крови в моче, редко сопровождаются другими клиническими проявлениями. Новообразования доброкачественной природы в органах мочевыделительной системы развиваются крайне редко в виде ангиомиолипома и почечных кист. |
| Травматические повреждения органов таза |
|
| МЧБ | Конкременты в почках или мочевом пузыре не только создают оптимальные условия для развития воспалительных процессов, но и могут повредить слизистую оболочку почек, мочеточников, а также уретры (при выходе). |
| Генетические аномалии | Поликистоз почек поражает не только сами почки, но и печень, и характеризуется кистозным перерождением функционально активных эпителиальных клеток. |
| Патологические состояния, при которых наблюдаются нарушения сворачиваемости крови |
|
| Патологические состояния почечных сосудов |
|
| Ряд заболеваний почек |
|
Вышеперечисленные причины появления крови в моче являются общими для мужчин, женщин, детей и пациентов преклонного возраста. Однако, существуют и специфические причины, характерные для представителей разных групп.
| Группа | Заболевания, при которых наблюдается данный симптом |
|---|---|
| Женщины |
|
| Мужчины |
|
| Дети | Кровь в моче у ребёнка может появиться вследствие:
|
| Люди преклонного возраста |
|
Причины появления кровяной примеси в моче при вынашивании ребёнка до сих пор не выявлены, несмотря на то что данное явление не считается нормой. Оно может возникнуть на любом сроке и, по мнению специалистов:
- на ранних сроках может быть вызвано изменениями гормонального фона;
- на более поздних — ростом и опусканием плода, что увеличивает давление на органы мочевыводящей системы и приводит к нарушениям кровотока в почках.
Важно понимать, что подобные состояния сопряжены с угрозой для плода и матери, поэтому считаются опасными. Они могут быть сопровождаться кислородным голоданием плода и, как следствие, нарушением функций плаценты. В свою очередь, последнее может привести к таким осложнениям, как:
- выкидыш;
- преждевременные роды;
- ослабление родовой деятельности.
Помимо этого, у будущей мамы может развиваться маточное кровотечение.
Классификация гематурии осуществляется с учётом факторов, которые привели к её развитию, и по количеству содержания крови в урине.
| Виды гематурии | Характерные особенности |
|---|---|
| Классификация по факторам возникновения | |
| Постренальная | Симптом появился вследствие патологий почек или их травм. |
| Экстраренальная | Симптом появился вследствие других патологических состояний. |
| Классификация по количеству крови в моче | |
| Макроскопическая | Количества крови достаточно для того, чтобы урина была окрашена в красный цвет. Помимо крови в ней могут присутствовать другие примеси и гной. |
| Микроскопическая | Количество крови минимально, поэтому оно практически не влияет на цвет урины. Аномальные изменения можно обнаружить только при проведении специальных тестов. |
Кровь в моче является одним из симптомов целого ряда заболеваний и может сочетаться с другими клиническими проявлениями. Так, при:
- воспалении почек (пиелонефрите) она сопровождается болевыми ощущениями, локализующимися в поясничной области и в боку и иррадиирующими под лопатку;
- МЧБ в урине помимо крови есть и другие примеси — песок и конкременты;
- существенной кровопотере сигнализирует быстрая утомляемость, частые головокружения, общая слабость, бледность и не прекращающаяся жажда;
- патологиях печени наблюдается появления выделений в виде сгустков розоватого или желтоватого цвета;
- цистите наблюдаются частые позывы к мочеиспусканию, боли при опорожнении мочевого пузыря, рези и жжение, иногда появляются гнойные выделения из уретры;
- развитии новообразований злокачественной природы наблюдается выход с уриной крупных кровяных комков.
Гематурия коварна тем, что определить наличие крови в моче далеко не всегда удаётся на глаз. При отсутствии других симптомов больной не обращается к врачу в то время, как заболевание прогрессирует. В то же время, необходимо понимать, что иногда цвет мочи изменяется из-за приёма пищи с красителями или определённых лекарств. Существуют три способа определения наличия крови в моче:
- органолептический — недостаточно точен, поскольку при визуальном определении красный краситель может быть принять за кровь;
- экспресс-тест — может дать неверный результат при наличии в моче гемоглобина;
- при помощи микроскопа — даёт максимально точный результат.
Для того, чтобы определить этиологию крови в моче и назначить соответствующее лечение, проводят следующие диагностические исследования:
- осмотр пациента и сбор анамнеза;
- общий и бактериальный анализ мочи;
- исследование мочи микроскопом с целью выявления раковых клеток;
- ультразвуковое исследование;
- компьютерная томография.
источник
Моча здорового мужчины должна быть чистая, прозрачного или желтоватого цвета. Появление в урине сгустков крови или красновато-коричневого оттенка называется гематурией и свидетельствует как о перегреве в бане, переутомлении организма, так и о заболеваниях верхних и нижних отделов мочеполовой системы.
Чтобы отсеять сомнения, необходимо внимательно присмотреться к своему организму и обратиться за помощью к врачу, который после доскональной диагностики проблемы назначит соответствующее лечение.
Гематурией обозначают наличие в моче эритроцитов, красных кровяных телец, свыше установленной нормы. В осадке нормальной мочи у женщин допускаются присутствие 1-2 клеток, у мужчин эритроциты должны отсутствовать.
Принято говорить о двух формах развития гематурии:
- Макрогематурия проявляется заметным содержанием крови в мочи, которая приобретает красный или коричневый оттенок;
- При микрогематурии кровянистые выделения в урине обнаруживаются только в ходе лабораторного микроскопического исследования.
Известно более 100 разнообразных причин, влияющих на появление в урине кровяных сгустков. В числе основных причин почечная патология: облитерирующий тромбангиит, злокачественная опухоль, инфаркт почки, поликистоз, хроническая почечная недостаточность.
Нередко кровяные сгустки проникают в мочу из мочевого пузыря, почек и мочеточников из-за травм, инфекций, воспалительных процессов, новообразований и конгломератов.
Возникновение заболевание может быть обусловлено наследственной предрасположенностью, генетическими отклонениями, врожденными аномалиями почек, сильно и недостаточно быстрой свертываемости крови, проблемами с сосудами и папиллярным некрозом.
Причиной развития гематурии является и чересчур активная физическая нагрузка, посещения бани или сауны, часто приводящие к повышению давления, увеличению кровотока и последующему нарушению фильтрационной функции почек.
Гематурия может проявиться после некоторых медицинских процедур, например, взятия мазка или соскоба, а также быть побочным действием ряда лекарственных препаратов (Рифампицина, Гепарина, Фенилина). Иногда кровь в моче появляется после эрекции и полового акта.
Чаще всего кровавая моча говорит о протекающих цистите, простатите, гломерулонефрите и мочекаменной болезни.
- Посткоитальный цистит – основной фактор гематурии, при котором в органах мочеполовой системы скапливаются попадающие во время полового акта патогенные микроорганизмы, приводящие к острому воспалительному процессу. При отсутствии своевременного лечения заболевание усугубляется, что приводит к появлению крови в урине.
- Простатит не обязательно сопровождается гематурией, но нередко может стать ее причиной при ненадлежащей или неэффективной терапии.
- При мочекаменной болезни кровь в моче свидетельствует о повреждении камнями тканей почек или стенок мочевыводящих путей. В таком случае недомогание является допустимым явлением, то требует постоянного наблюдения, так как большие каменные образования могут привести к разрыву органов.
- Кровь в моче может сигнализировать о гломерулонефрите, во время которого у мужчины стенки почек и мочеточников истощаются, процессы фильтрации кровяных телец тормозятся, и эритроциты с легкостью попадают в мочу.
Появление кровяной примеси в моче вместе с болевыми ощущениями свидетельствует о начавшихся в организме воспалительных процессах, присутствии серьезных инфекций. С такими симптомами необходимо в ближайшее время обратиться к врачу для диагностики заболевания.
Наличие крови в моче без сопутствующей боли при мочеиспускании чаще всего говорит об отсутствии в организме серьезных патологий. Скорее всего, эритроциты стали результатом сильных физических нагрузок или приема слабительных средств, содержащих фенолфталеин, противотуберкулезных антибиотиков или употребления красящих продуктов питания, например, свеклы. Если нет подозрений на какие-либо патологии, то решением проблемы станет полноценный отдых.
Однако лучше сразу обратиться за медицинской помощью и пройти диагностику: кровь и отсутствие болевого синдрома – признаки наличия онкологических заболеваний, особенно у мужчин старше сорока лет.
Если появление крови в моче сопровождается повышенной до 38 градусов температурой, то причиной такого тревожного набора могут быть туберкулезная инфекция.
Направленность и характер лечения устанавливается индивидуально, после подробной и комплексной диагностики. В первую очередь проводится физикальный осмотр, ультразвуковое исследование мочеполовых органов, урография, ангиография.
Параллельно изучаются анализы суточного объема урины, посев на бактерии, микроскопия осадка с определением количества лейкоцитов, эритроцитов и цилиндров, фазово-контрастной микроскопии, исследование кала на наличие паразитов, биохимический анализ крови.
Одновременно изучается характер и частота мочеиспускания. Так, окрашенная кровью моча в первой половине процесса сигнализирует о патологиях передней области мочеиспускательного канала, во второй половине – о развивающемся простатите, заболевании мочевого пузыря, отверстия канала. Если краснота в урине замечается в течение всего мочеиспускания, то, скорее всего, у пациента обострилась мочекаменная болезнь.
Самостоятельное лечение только усугубит ситуацию, так как без специализированного комплексного обследования зафиксировать причину заболевания невозможно. Усугубит ситуацию и откладывание проблемы, так как гематурия не пройдет без терапии, а спровоцирует более острые осложнения.
Лечение направлено на устранение причины появления крови в моче. Перед началом терапии часто назначаются тормозящие кровоток (аминокапроновую кислоту, Викасол) для уменьшения количества эритроцитов в урине.
При остром воспалении мочевого пузыря лечение состоит из антибиотиков, обезболивающих и обильного употребления жидкости. При заражении инфекциями предстательной железы прописывают лечебные медикаменты, обладающие антибактериальным, противовоспалительным, иммуностимулирующим и противомикробным действием.
Хирургическое вмешательство требуется в случаях, когда в органах мочеполовой системы, есть травмирующие стенки и ткани крупные каменные образования. Без срочного оперирования конкременты перекрывают мочевыделительные пути и каналы, вызывают застой мочи и другие серьезные осложнения вплоть до летального исхода.
Что касается профилактики гематурии, то для своевременного уничтожения бактериальных инфекций нужно серьезно относиться к личной гигиене, отказаться от чрезмерных физических нагрузок, курения и алкоголя. Дополнительно лучше не практиковать незащищенные половые акты, а также не допускать переохлаждения организма, особенно в паховой зоне.
Для своевременного реагирования, выявления причин гематурии и эффективной борьбы с ней на ранних стадиях рекомендуется регулярно посещать уролога, делать УЗИ и раз в квартал сдавать анализы мочи и крови.
Появление в мочи у мужчин крови – явное свидетельство проблем в организме, которые при ненадлежащем лечении могут вызвать осложнения и необратимые последствия. При обнаружении малейшего намека на этот признак, лучше сразу отправиться на тщательное обследование и при необходимости пройти курс терапии.
источник
Состояние, при котором количество эритроцитов в моче превышает физиологическую норму, называется гематурией. В норме в моче нет примесей крови, а при микроскопии осадка могут быть выявлены единичные неизмененные эритроциты, которые попадают туда из области наружных половых органов после тщательного туалета. Однако нередко бывает так, что в клиническом анализе мочи обнаруживается кровь. Такое состояние в 60% случаев сигнализирует о развитии урологической патологии, поражающей почки, мочевой пузырь или мочевыводящие пути. Вместе с тем в 40% случаев гематурия становится следствием гинекологических заболеваний или болезней крови, сопровождающихся гиперкоагуляцией.
Если в моче обнаруживается небольшое количество крови, которую можно выявить только при помощи лабораторных методик, речь идет о микрогематурии. При этом цвет мочи остается в пределах физиологической нормы.
Если же у пациентки моча изменяет свой цвет, мутнеет и указывает на присутствие в ней значительного количества крови, диагностируется макрогематурия.
- Цистит.
- Уретрит.
- Эндометриоз мочевой системы (мочевыделительного тракта или мочевого пузыря).
- Идиопатическая гематурия беременных.
- Ранение или сильный ушиб почки.
- Уролитиаз (образование камней в почках).
- Опухоли и полипы мочевого пузыря.
- Мочеполовые инфекции.
- Травматические повреждения уретры после катетеризации или цистоскопии.
- Прием антикоагулянтов.
Вместе с тем иногда паника по поводу появления крови в моче оказывается ложной. Так, придать моче красное окрашивание могут некоторые лекарственные препараты и пищевые продукты
В том случае, когда кровь полностью растворяется в моче, проблему следует искать в почках. Для того чтобы точно установить локализацию патологического процесса, пациентке назначается трехстаканная проба мочи.
Почечное кровотечение, или нефрорагия – это патологическое состояние, при котором моча приобретает красный или коричневый цвет, и в ней присутствуют сгустки. Оно может быть вызвано некоторыми ядами, болезнями крови, инфекционными патологиями, а также ранениями почки.
Если появление крови в моче сопровождается сильной болью, это может сигнализировать о наличии камня или опухоли в мочевыводящей системе. Следует отметить, что в этом случае моча приобретает ярко-алое окрашивание.
Возникновение примесей крови в конце мочеиспускания говорит о том, что она находится в мочевом пузыре.
Состояние, при котором кровь выходит из мочеиспускательного канала вне процесса мочеиспускания, свидетельствует о ранениях стенок мочеиспускательного канала.
Частые позывы к мочеиспусканию, не приносящие полного облегчения из-за того, что мочевой пузырь не может полностью освободиться, сопровождающиеся появлением крови в моче, сигнализирует о его воспалении.
При гломерулонефрите моча приобретает темно-коричневую окраску или цвет мясных помоев. Данное заболевание сопровождается возникновением отеков, олигурией и повышением артериального давления. В том случае, когда к вышеперечисленным симптомам присоединяется суставная боль, диагностируется красная волчанка.
Цистит – это наиболее частая причина возникновения крови в моче у женщин. Данное заболевание, которое представляет собой воспаление мочевого пузыря, может протекать в острой и в хронической форме. При этом возникают частые, иногда ложные позывы к мочеиспусканию, в моче появляются примеси крови, а также пациентки жалуются на постоянные или периодические боли в нижней части живота.
Цистит может развиться по причине местного переохлаждения, при наличии воспалительных процессов во влагалище, из-за несоблюдения правил личной гигиены, при венерологических, гинекологических или урологических патологиях. Также признаки цистита могут появиться после лишения девственности (дефлорации). Вместе с тем патологический процесс может стать следствием частых простудных заболеваний, ослабленного иммунитета, постоянных стрессов и погрешностей в питании.
Это еще одна очень частая причина возникновения крови в моче. Данное заболевание развивается вследствие воспаления стенок мочеиспускательного канала. При этом пациентки жалуются на резкие боли при мочеиспускании, из уретры появляются скудные выделения слизисто-гнойного характера, а примеси крови обнаруживаются во всех порциях мочи.
Спровоцировать развитие патологического процесса у женщин может стриктура уретры (сужение просвета мочеиспускательного канала), мочекаменная болезнь и травмирование уретральных стенок в ходе медицинских манипуляций.
Эндометриоз мочевой системы – это вторичная патология. Вначале заболевание поражает матку, затем придатки, реже – наружные гениталии и свод влагалища. Чаще всего эндометриозом поражается мочевой пузырь (до 90% случаев), реже – мочевыводящие пути (1-2%).
При развитии патологического процесса в стенке мочевого пузыря формируется опухолевидное образование, которое морфологически сходно с тканями эндометрия, ежемесячно отторгающимися маткой в период менструации. В данном случае во время месячных у женщины возникает боль в области мочевого пузыря и нарушается процесс мочеиспускания. Как следствие может развиться гематурия.
Если эндометриоз локализуется в мочевыводящих путях, происходит сдавливание мочеточников, нарушается отток мочи, повышается внутрилоханочное давление и развивается гематурия циклического типа.
В норме у беременных женщин в моче кровь не обнаруживается. Однако иногда патологический процесс может развиться, причем, на любом сроке вынашивания ребенка. К сожалению, до сегодняшнего дня науке не известны точные причины возникновения идиопатической гематурии у беременных женщин. На ранних сроках, по мнению специалистов, кровь в моче может появляться из-за изменений гормонального фона, а позже – из-за повышения внутрибрюшного давления, нарушения кровоснабжения почечных лоханок и механического сдавливания растущим плодом органов выделительной системы.
Хотелось бы подчеркнуть, что это достаточно опасное состояние, которое может привести к очень серьезным последствиям. Во-первых, из-за развивающейся гипоксии плода может наступить плацентарная недостаточность, которая зачастую становится причиной преждевременного прерывания беременности, ослабления родовой деятельности и преждевременных родов. Во-вторых, в послеродовом периоде у женщины могут развиваться коагулопатические и гипотонические маточные кровотечения.
Дети, рожденные матерями, страдавшими гематурией во время беременности, гораздо хуже адаптируются к внеутробной жизни, чем малыши, рожденные здоровыми матерями.
При развитии инфекционного процесса в мочеполовой системе источником кровотечения, как правило, становятся устья мочеточников и капилляры, пронизывающие воспаленные и отечные стенки почечных лоханок. В данном случае у пациенток может развиваться как микрогематурия, так и макрогематурия. В ходе лабораторной диагностики в моче обнаруживаются инфекционные возбудители, спровоцировавшие развитие воспалительного процесса. После того, как воспаление будет ликвидировано, поступление крови в мочу прекращается.
Это состояние, при котором кровь в моче появляется после тяжелой физической нагрузки, перегревания или переохлаждения. Как правило, оно сочетается с альбуминурией (появлением белка в моче). Вместе с тем функциональный характер имеет временная гематурия, развивающаяся при токсикоинфекциях (грипп, бронхопневмония, краснуха, инфекционный мононуклеоз, эпидпаротит, ангина, сепсис и пр.).
В том случае, когда у женщины в моче обнаруживаются примеси крови, ей в обязательном порядке проводится инструментальное и физикальное обследование и назначается общий анализ мочи с микроскопией осадка. Параллельно назначаются исследования, позволяющие выявить возможные инфекции или опухоли. При необходимости производится цистоскопия мочевого пузыря и мочеиспускательного канала и внутривенная урография. Также может быть назначена томография почек и области малого таза и ультразвуковое исследование урогенитальных органов.
источник
Простуда почек – не диагноз, а понятие, под которым скрываются инфекционно-воспалительные процессы в парных органах. Причиной таких процессов становится переохлаждение.
Застудить почки можно в помещениях, где преобладает низкая температура и повышенная влажность, сквозняк. Простуда почек схватывает, если посидеть на холодных камнях и прочих поверхностях, переохладить ноги.
Другой причиной простудных заболеваний почек становится ОРВИ, когда вирус попадает с кровью или по мочеточникам в почечные лоханки, чашечки либо паренхиму. Признаки простуды почек могут проявляться сразу с двух сторон либо только в одном парном органе – на той стороне, которая подверглась провоцирующим факторам.
Такими факторами могут выступать:
- сильное переохлаждение;
- грипп и простудное заболевание;
- болезни, которые вызывают бактериальные инфекции (ревматизм, ангина, скарлатина и др.);
- патогенные микроорганизмы (протея и стафилококки, а еще кишечные палочки).
Нередко симптомы простуды почек обостряются у людей после перенесенного гриппа, и тогда пациенты спешат к врачу с жалобами на боли в пояснице. Проблема в том, что через почки проходят жидкости, и патогенные микроорганизмы с ними, и лекарственные средства. В результате нагрузка на почки возрастает, и начинаются проблемы.
Чтобы застудить почки достаточно только один раз неправильно себя повести. Окружающая минусовая температура способна замедлить кровоток, сузить русло кровеносных сосудов, вызвать застойные явления в капиллярах. Такие состояния приводят к размножению условно-патогенных микроорганизмов, которые на постоянной основе есть в каждом организме. Это стафилококк, стрептококк, кишечная палочка и пр. В зависимости от симптомов, диагноз, который озвучивают врачи при застуженных почках, может быть следующим:
- гломерулонефрит;
- острый пиелонефрит;
- тубулоинтерстициальный нефрит.
Перечисленные заболевания все сопровождаются симптомами простуды органа, только касаются они разных отделов почек. К примеру, симптомы пиелонефрита проявляются в чашечках и лоханках, иногда воспалительный процесс затрагивает всю поверхность почки.
Для гломерулонефрита характерно поражение сосудов в клубочковой зоне, а для тубулоинтерстициального нефрита – отек ткани, окружающей фильтры-клубочки.
Симптоматика перечисленных недугов может быть общей и специфичной в зависимости от того, если простудила почки женщина или заболел мужчина, в каком возрасте и т.д.
Чтобы получить шанс избежать серьезных осложнений, нужно вовремя распознавать проблемы в организме. Однажды прочувствовав, как болят почки при простуде, это ощущение сложно с чем-то спутать. Помимо специфических болей в области поясницы, клиническая картина дополняется следующими симптомами:
- тошнота и рвота;
- озноб и головная боль;
- боли в животе и боку при сгибании, наклонах;
- недомогание, слабость;
- повышенная температура;
- одышка, частое сердцебиение.
Перечисленные проблемы говорят о простуде и проблемах с почками. В пояснице обычно ощущается тянущая боль, но не всегда она присутствует. Это может сбить с толку и затруднить диагностику. Учитывая это, если женщина застудила почки либо у мужчины подозревается схожая проблема, всем следует посетить нефролога.
Если человек серьезно застудился, в большинстве случаев у него выявляется простуда почек и других органов мочевыделения. Боли и дискомфорт во время опорожнения пузыря беспокоят человека, моча становится мутной, может содержать включения крови. Некоторые пациенты поздно обращаются к врачу с вопросом, можно ли застудить почки и как их лечить. На запущенной стадии в почках уже может быть не только воспаление, но и песок, камни.
Иногда застуженные почки болят на фоне ангины, также на орган сильно влияет скарлатина, ревматические болезни. Пиелонефрит даст такие симптомы, как жар, тошнота. Кстати, пиелонефрит у мужчин вызывает не только простуда, но и аденома предстательной железы, рецидив простатита и конкременты в тканях почек.
Учитывая, что формирование конкрементов нередко связано с простудой, можно связать и эти недуги меж собой. Состояние мужчины постоянно ухудшается, одна болезнь возникает вследствие другой и наоборот, как в замкнутом круге.
У женщин заболевание обычно не доходит до такой запущенной стадии, как у противоположного пола. Если мужчина застудил почки, он не всегда торопится к врачу, полагаясь на то, что болезнь пройдет самостоятельно. Женщины более внимательны к своему здоровью, поскольку простуда почек может привести к бесплодию и разным гинекологическим проблемам. Поэтому при первых симптомах дамы стараются посетить врача.
Одним из самых тяжелых течений простуды в почках считают гломерулонефрит. Симптомами такого заболевания становятся: поясничная боль и проблемы с мочеиспусканием. Это сложная патология, которая возникает от простуженных почек, скарлатины, пневмонии, бронхита. Симптомы гломерулонефрита – отечность лица, частое и сильное сердцебиение. Успех лечения зависит от степени развития болезни и масштабов распространения.
Чаще пиелонефрит встречается у женского пола и детей, что обусловлено анатомическими особенностями мочевыделительных органов с учетом пола и возрастных категорий. Провоцирующими факторами у женщин будут: простуженные яичники, воспаление в мочевом пузыре. У мужчин острый пиелонефрит чаще обусловлен воспалением в предстательной железе. Симптомы, которыми сопровождается простуда почек в этом случае, следующие:
- постоянно хочется пить;
- моча становится мутной;
- в паху или уретре возникает боль после окончания мочеиспускания;
- по ночам часто возникают позывы в туалет, однако, жидкость при этом почти не выделяется либо в малом объеме;
- тошнота, головная боль и другие симптомы, характерные для общей интоксикации организма;
- тупые боли в пояснице, носящие постоянный характер, а порой возникающие приступами.
- Болевой синдром возникает с одной либо сразу с двух сторон, в зависимости от того, какой из парных органов простужен;
- температура повышается до 38-39 градусов.
Воспалительный процесс в сосудах почечных клубочков провоцируется сбоем в работе иммунитета. Точнее, иммунная реакция в ответ на инфекцию совсем не такая, как ожидалось. В результате кровь плохо фильтруется почками, почечные сосуды становятся проницаемыми. Если мужчина застудил почки и у него подозревается гломерулонефрит, симптомы будут следующими:
- бледная кожа;
- объем мочи, который человек выделяет за сутки, существенно уменьшается;
- ноющие боли по обеим сторонам поясницы;
- сгустки / вкрапления крови в моче;
- повышение АД;
- отечность лица и конечностей;
- повышенная температура.
Заболевание достаточно серьезное, и если не лечить его, это чревато сбоем в работе почек, доходит до почечной недостаточности в острой форме.
Обычно такой воспалительный процесс в почках диагностируют у мальчиков и юношей после ангины, тонзиллита, ОРВИ. Иммунитет ослабляется, инфекция свободно проникает в почки, провоцируя такие симптомы:
- плохой аппетит;
- незначительно повышенная температура;
- постоянно хочется пить;
- ткани отекают;
- объем выделяемой за сутки мочи снижен;
- боли в пояснице;
- в моче – вкрапления крови.
Патология обычно возникает на фоне ОРВИ, если к ней добавится переохлаждение.
Когда мужчина часто посещает санузел, жалуется на боли в пояснице и дискомфорт при мочеиспускании, скорее всего, он застудил почки. Чтобы этого не допустить, нужно соблюдать простые меры профилактики, они есть и общие, и специфические:
- одеваться соответственно погоде за окном, особенно беречь от переохлаждения ноги и область поясницы;
- пить много жидкости, в том числе, отвары лекарственных трав;
- исключить стрессы, избегать температурных скачков;
- начать закаливание, постепенно приучая свой организм к низким температурам. Сначала каждый день достаточно обтираться прохладным мокрым полотенцем, далее можно переходить к контрастному душу;
- отказаться от чая, алкоголя, кофе. Вместо них – отвары и настои трав, очищенная вода. Соблюдая питьевой режим, можно помочь организму вывести вредные вещества, предупредить формирование камней и воспалительных процессов. Кофе и чай мешают нормальной работе почек, поэтому на время лечения от этих напитков лучше отказаться.
Нельзя откладывать застуженные почки на потом – при первых симптомах следует посетить нефролога. Врач даст направление на диагностику, затем назначит адекватную терапию.
Самодиагностика, как и самолечение – это рискованная затея, которая в лучшем случае ничего не даст, в худшем – приведет к осложнениям, побочным реакциям, новым болезням.
Поэтому о самостоятельном выборе средств для лечения застуженных почек и речи быть не может – все лекарства, процедуры и рецепты народной медицины нужно обсудить с врачом.
источник

