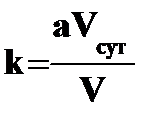· Колориметрический химический. Метод Поппера, основанный на реакции Яффе. Принцип метода:в щелочной среде пикриновая кислота реагирует с креатинином с образованием соединения оранжево-красного цвета, интенсивность окрашивания оценивают фотометрически при длине волны 505 нм.
· Колориметрический ферментативный саркозиноксидазный/ перок-сидазный метод. Принцип метода:



Концентрация продукта реакции пропорциональна концентрации креатинина в пробе.
· Спектрофотометрический (УФ), ферментативный креатинин-иминогидразный (КИГ)/глутаматдегидрогеназный метод. Принцип метода:

Скорость окисления НАДФН пропорциональна концентрации креатинина.
Клинико-диагностическое значение исследования концентрации креатинина в сыворотке крови и моче.
Гиперкреатининемия – увеличение уровня креатинина плазме/сыворотке крови обусловлено как усиленным образованием, так и задержкой его в организме. Критическая концентрация креатинина в сыворотке крови: ˃400 мкмоль/л. Ретенционная гиперкреатининемия обусловлена нарушением (острым и хроническим) функции почек любого происхождения. Продукционная гиперкреатининемия отмечается при кишечной непроходимости, декомпенсации деятельности ССС, пневмонии, лихорадочных состояниях, гипертиреозе, голодании, усиленной мышечной работе. Снижение уровня креатинина в сыворотке крови коррелирует с уменьшением мышечной массы (мышечные дистрофии и атрофии, параличи и др.).
Увеличение суточного выведения креатинина с мочойуказывает на увеличение почечной фильтрации и/или повышенное образование креатинина и креатинина в скелетных мышцах. Увеличением концентрации сопровождаются: усиленная мышечная работа, лихорадочные состояния, пневмония, акромегалия, сахарный диабет, острые инфекционныхе заболеванияя. Уменьшение выведения креатинина с мочой наблюдается при мышечной атрофии, паралечах, хронических заболеваниях почек, острой почечной недостаточности, голодании. В моче помимо эндогенного креатинина содержится экзогенный креатинин, поступающий в организм с мясной пищей.
На концентрацию креатинина в крови и моче влияет характер диеты преимущественно мясная диета приводит к увеличению, и наоборот, вегетарианская диета – к снижению концентрации креатинина в крови и моче.
Соотношение мочевины азот/креатинин.
Нормальные величины 12:1 – 20:1. КДЗ: ↑при снижениипочечной перфузии (застойная сердечная недостаточность, гипогидратация); повышенный катаболизм; диета с высоким содержанием белка; обструктивная уропатия; ↓ при остром некрозе почечных канальцев.
Измерение скорости клубочковой фильтрации (СКФ).
Креатинина клиренс-тест.
Клубочковая фильтрация является основным процессом мочеобразования, который протекает в почечном клубочке. В сутки образуется 150-180 л первичной мочи, поступающей в канальцы. Скорость, с которой образуется первичная моча, называется скоростью клубочковой фильтрации (СКФ).
СКФ – объем плазмы, фильтруемый в клубочках в единицу времени.
Для оценки СКФ в клинической практике определяют клиренс эндогенного креатинина (проба Реберга-Тареева). Вопрос: «Почему именно креатинин используют для расчета СКФ?» Ответ: «Продукция креатинина скелетными мышцами прямо пропорциональна мышечной массе и ее величина относительно постоянна. Креатинин не реабсорбируется в почечных канальцах, а тубулярная секреция креатинина в норме составляет очень малую часть от общего клиренса креатинина. Эти свойства креатинина делают его удобным эндогенным маркером СКФ». Клиренс креатининаэто объем плазмы крови, который очищается от креатинина за 1 минуту при прохождении через почки. Чем эффективнее работают почки по очищению крови от креатинина и выведению его с мочой, тем выше клиренс.
3.1. Проба Реберга-Тареева
В клинической практике наиболее широко применяется проба Реберга-Тареева, основанная на определении концентрации креатинина в сыворотке крови и моче (часовой или суточный креатинина клиренс-тест). При выполнении пробы мочу собирают за 2 ч (часовой) или 24 ч (суточный клиренс), сыворотку (плазму) получают в середине времени сбора мочи. До и во время проведения теста больной должен получать адекватное количество жидкости, чтобы обеспечить скорость тока мочи около 2 мл/мин. Во время исследования больной должен находиться на полупостельном режиме, исключается прием диуретиков.
В лаборатории определяют концентрацию креатинина в сыворотке крови (Ккр) и моче (Км) пациента, а также рассчитывают минутный диурез (Д), исходя из объема мочи. Например, объем суточной мочи равен 1350 мл; это количество в мл делим на 24 ч в минутах – 1440 мин, получим Д = 0,94 мл/мин.
Клиренс креатинина (С) рассчитывают по формуле:
К м (мкмоль/л)

Ккр (мкмоль/л)
Может потребоваться определение клиренса креатинина из однократного клиренса савороточного креатинина для оценки терапии нефротоксическими препаратами или при невозможности аккуратного суточного сбора мочи. В таком случае применяют номограмму или формулу:
СКФ = [(140 – возраст, лет) х (вес, кг)]+ (72 х креатинин сыворотки, мг/дл)
(Показатель для женщин – 85% от вычисленного. Умножить на 0,85).
Представленная формула корректна для пациентов со стабильной почечной функцией, без значительного ожирения или отечности.
источник
Креатинин является одним из конечных продуктов азотистого обмена и нормальной составной частью мочи. За сутки с мочой выделяется креатинина у мужчин 8,8-17,7 ммоль (1-2 г/сут), а у женщин – 1,7-15,9 ммоль (0,8-1,8 г/сут). Креатинин — ангидрид креатина. Креатин содержится в мышцах (около 80%), особенно в сердечной, где из него при участии АТР образуется макроэргическое соединение креатинфосфат, при распаде которого образуется креатинин и фосфат. Креатин в моче взрослого здорового человека отсутствует, появление его в моче называют креатинурией. Однако у детей и подростков моча всегда содержит креатин.
Принцип метода. Креатинин при взаимодействии с пикриновой кислотой в щелочной среде образует окрашенные соединения, интенсивность окраски которых пропорциональна концентрации креатинина в моче и сыворотке крови.
Исследуемый материал: моча, сыворотка крови.
Реактивы: стандартный раствор креатинина (177 мкмоль/л), 2%-ный раствор пикриновой кислоты, 10%-ный раствор NaOH, 5%-ный раствор ТХУ, дистиллированная вода.
Оборудование: пробирки. пипетки, ФЭК, кюветы.
ХОД РАБОТЫ. В трех пробирках смешивают реактивы по схеме:
| Реактивы (мл) | Опытная проба | Стандарт | Контроль |
| Сыворотка | 0,5 | — | — |
| Дистиллированная вода | 1,5 | ||
| ТХУ | 0,5 | 0,5 | 0,5 |
| Стандартный раствор | — | 0,5 | — |
Через 5 мин опытную пробу и стандартную пробы центрифугируют при 3000 об/мин в течение 5 мин. С надосадочной жидкостью готовят следующие пробы:
| Реактивы (мл) | Опытная проба | Стандарт | Контроль |
| Надосадочная жидкость | 1,0 | 1,0 | 1.0 |
| Пикриновая кислота | 0,5 | 0,5 | 0,5 |
| NaOH | 0,5 | 0,5 | 0,5 |
Перемешивают и через 20 мин колориметрируют опытную и стандартную пробы при зеленом светофильтре (540 нм) в кювете толщиной 0,5 см против контроля. Расчет проводят по формуле:
Перед определением содержания крекатинина мочу разводят в 100 раз. Это разведение учитывают при расчетах. В опытной пробе смешивают о,5 мл мочи, 0,25 мл дистиллированной воды, 0,25 мл ТХУ, 0,5 мл пикриновой кислоты, 0,5 мл NaOH. Через 20 мин колориметрируют на зеленом светофильтре (длина волны 540 нм) в кювете толщиной 0,5 см против контроля, приготовленного в предыдущей работе. Расcчитывают концентрацию креатинина в моче по формуле с учетом ее разведения:
Содержание креатинина суточной моче рассчитываю по формуле
где С – концентрация креатинина в моче в мкмоль/л; 1,5 – суточный диурез в литрах, 1000 – коэффициент перевода мкмоль в ммоль.
Норма креатинина в сыворотке крови – 53-106 мкмоль/л, в суточной моче – 4,4-17,6 ммоль/сутки.
Клиренс креатинина (его очищение рассчитывают по формуле
где1,07 минурный диурез. В норме клиренс по креатинину составляет 80 – 120 мл/мин.
Клинико-диагностическое значение. Определение креатинина проводят для исследования функции почек. Содержание его в сыворотке крови увеличивается при значительном ухудшении функции почек. Креатинемия наблюдается также при закупорке мочевых путей, кишечной непроходимости, тяжелом диабете, механической желтухе, гипофункции надпочечников, голодании. Увеличение креатинина в моче наблюдается при усиленной мышечной работе, лихорадочных состояниях, пневмонии, выраженной недостаточной функции печени. Понижение креатинина в моче – при мышечной дистрофии, голодании, дегенерации почек, лейкемии. Расчет клиренса креатинина позволяет получить информацию об интенсивности основных функций фильтрации, реабсорбции, секреции и почечном кровообращении.
195.133.146.119 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
Принцип метода.Метод основан на способности креатинина в щелочной среде взаимодействовать с пикриновой кислотой с образованием пикрата креатинина оранжево-красного цвета.
Ход работы.Приготовить опытную пробу:в цилиндр объемом 100 мл внести 0,5 мл мочи и 3 мл насыщенного раствора пикриновой кислоты. Смесь тщательно встряхнуть и добавить 0,2 мл 10% раствора едкого натра, выдержать 10 мин при комнатной температуре и довести дистиллированной водой до 100 мл. Приготовить контрольную пробу: к 3 мл раствора пикриновой кислоты добавить 0,2 мл 10% раствора едкого натра и довести объем смеси дистиллированной водой до 100 мл. Приготовить стандартную пробу: к 0,5 мл стандартного раствора (содержит 8,8 ммоль/л, или 1 г/л креатинина) прилить 3 мл раствора пикриновой кислоты и 0,2 мл 10% раствора едкого натра, выдержать 10 мин при комнатной температуре и довести дистиллированной водой до 100 мл. Интенсивность окраски опытной и стандартной проб измерить на ФЭКе против контрольного раствора в кювете с толщиной слоя 10 мм при зеленом светофильтре.
Расчет:концентрация креатинина(моль/сут) = (Еоп/Ест) × 8,8
Норма:4,4 – 17,6 моль/сут, или 0,5 – 2 г/сут.
Клинико-диагностическое значение.Содержание креатинина в моче зависит от характера питания, увеличиваясь при употреблении мясной пищи. Повышение его экскреции с мочой наблюдается при усиленной мышечной работе, лихорадочных состояниях, пневмонии авитаминозе Е, тиреотоксикозе и др.; понижение экскреции с мочой наблюдается при мышечной атрофии, лейкемии, амилоидозе почек, голодании.
Принцип определения креатинина методом Поппера
В щелочной среде пикриновая кислота взаимодействует с креатинином с образованием оранжево-красной окраски (реакция Яффе — образование таутомера пикрата креатинина), которую измеряют фотометрически. Определение в сыворотке крови проводят после депротеинизирования, в моче — после разведения водой. Определение не совсем специфично, интерферируют вещества с активной метиленовой группой и некоторые восстанавливающие вещества, например глюкоза, ацетон, ацетоуксусная и пировиноградная кислоты.
12. Количественное определение мочевой кислоты в крови.
Количественное определение мочевой кислоты в сыворотке крови по методу Мюллера-Зейферта.
Определение мочевой кислоты в сыворотке крови производится с диагностической целью. При подагре, пневмонии, анемии, почечной недостаточности, лечение опухолей рентгенотерапией наблюдается повышение содержания мочевой кислоты. Снижение уровня мочевой кислоты возможно при акромегалии, применении дикумарола, кортизона, салицилатов и инъекций инсулина.
В норме содержание мочевой кислоты в сыворотке крови взрослых составляет у мужчин — 0,24 – 0,50 млмоль/л (4,0-8,5мг/дл), у женщин – 0,16 – 0,40 млмоль/л (2,8-7,5 мг/дл).
Принцип метода.Мочевая кислота определяется в безбелковых фильтратах сыворотки крови по интенсивности синей окраски, развивающейся при восстановлении фосфорновольфрамого реактива.
Техника выполнения работы.
В центрифужные пробирки вносят 1 мл сыворотки крови, добавляют 8 мл дистиллированной воды, 0,5 мл 0,35М серной кислоты, перемешивают. Затем добавляют 0,5 мл 10% раствора вольфрамата натрия, опять переемешивают и через 10 мин. Центрифугируют в течение 10 мин при 1500 об/мин. После осаждения белков сыворотки крови центрифугированием ставят опытную, стандартную и контрольную пробы.
Опытная проба: 3 мл надосадочной жидкости переносят в чистую прбирку.
Стандартная проба: 3 мл 0,03М стандартного раствора мочевой кислоты (1 мл содержит 0,006 ммоль мочевой кислоты) налить в чистую пробирку.
Контрольная проба: В чистую пробирку прилить 3 мл дистиллированной воды.
Во все три пробирки добавляют 1,5 мл 10,3% раствора карбоната натрия, 1 мл фосфорновольфрамового реактива, тщательно перемешивают и через 30 мин опытную и стандартную пробы фотометрируют при длине волны 590-700 нм (красный светофильтр) в кювете длиной оптического пути 1 см против контрольной пробы.
Расчет:концентрацию мочевой кислоты рассчитывают по формуле:
С – концентрация мочевой кислоты, ммоль/л;
Еопыт. – экстинкция опытной пробы;
Естанд.— экстинкция стандартной пробы;
Сстанд. – концентрация стандартного раствора мочевой кислоты,
10 – коэффициент пересчета на объём сыворотки крови.
13. Общий анализ мочи: физико-химические свойства, химический состав мочи, определение патологических компонентов мочи.
Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ — конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.
Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).
источник
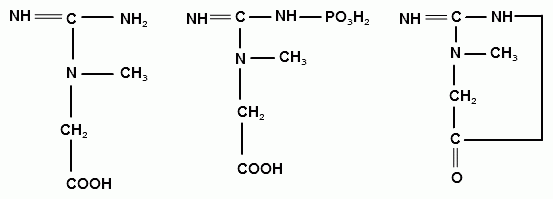
Креатин Креатинфосфат Креатинин
Повышенное содержание креатинина в моче наблюдается при острых инфекциях, лихорадочных состояниях, у больных сахарным и несахарным диабетом. Моча здорового человека не содержит креатина, и выделение его с мочой свидетельствует о патологии поперечнополосатых мышц (миостения, мышечная дистрофия).
Принцип метода. Метод количественного определения креатинина в моче основан на цветной реакции Яффе с пикриновой кислотой с последующим определением интенсивности окраски на ФЭКе. Концентрацию креатинина в исследуемой моче находят по калибровочной кривой, выражающей зависимость окраски стандартных растворов от их концентрации.
Ход определения. В одну мерную колбу отмеривают 0,5 мл мочи, в другую – 0,5 мл дистиллированной воды (контрольная проба). В обе колбы добавляют по 3 мл насыщенного раствора пикриновой кислоты, смесь перемешивают, добавляют по 0,2 мл 10% раствора NaOH и доводят объем дистиллированной воды до 100 мл. Перемешивают содержимое колб, выдерживают в течение 10 мин при комнатной температуре и измеряют на ФЭКе оптическую плотность опытной пробы против контроля в кюветах с толщиной слоя 1 см со светофильтром (зеленый, длина волны 540 нм).
Зная оптическую плотность опытного раствора, по калибровачному графику определяют содержание креатинина в пробе, взятой для анализа, и расчитывают количество креатинина, выделенного с мочой за сутки по формуле:
где α- содержание креатинина в пробе с мочой, найденное по калибровочному графику, ммоль; V-объем мочи, взятой для анализа, мл; Vсут – суточный объем мочи, мл.
| 0 5 10 15 20 мкмоль/проба |
| Еопт. плотн. |
| 0,4 0,3 0,2 0,1 |
Оформление работы. Записывают принцип метода, рисуют калибровочный график и указывают содержание креатинина в моче в норме.
Тема 4.4. Обмен фенилаланина, тирозина, аспарагиновой,
Глутаминовой кислот, валина, лейцина и изолейцина.
Вопросы для самоподготовки.
1.Напишите формулы фенилаланина и тирозина.
2.Напишите процесс превращения фенилаланина и тирозина в фумаровую и ацетоуксусную кислоты.
3.Напишите процесс синтеза адреналина.
4.Напишите процесс синтеза тироксина.
5.Нарисуйте схему превращения тирозина в меланин.
6.Нарисуйте схему обмена фенилаланина и тирозина.
7.Укажите на схеме места возможных генетически обусловленных блоков.
8.Назовите генетический дефект, приводящий к развитию фенилкетонурии.
9.Назовите основные клинические проявления фенилкетонурии.
10.Какой режим питания следует рекомендовать при фенилкетонурии и тирозинозе?
11.Назовите основные принципы коррекции фенилкетонурии.
12.Назовите локализацию генетического дефекта, приводящего к развитию тирозиноза.
13.Назовите лабораторно-диагностические признаки тирозиноза.
14.Назовите локализацию генетического дефекта, приводящего к развитию алкаптонурии.
15.Назовите диагностические признаки алкаптонурии.
16.Назовите локализацию генетического дефекта, приводящего к развитию альбинизма.
17.Назовите диагностические признаки альбинизма.
18.Что такое скрининг программа?
19.Назовите условия, необходимые для проведения скрининг-программ по выявлению наследственных заболеваний обмена аминокислот.
20.Назовите аминокислоты, являющиеся медиаторами нервной системы.
21.Назовите аминокислоты, являющиеся предшественниками медиаторов нервной системы.
22.Перечислите биологически активные вещества, для синтеза которых необходима глутаминовая кислота.
23.Составьте схему обмена глутаминовой кислоты в организме.
24.Напишите процесс превращения глутаминовой кислоты в глутамин.
25.Укажите биологическое значение глутамина.
26.Составьте схему использования амидного азота глутамина для синтеза различных соединений.
27.Перечислите биологически активные вещества, для синтеза которых необходима аспарагиновая кислота.
28.Назовите аминокислоту, из которой в организме человека образуется α-аланин.
29.Из какой аминокислоты в организме человека образуется β-аланин?
30.Составьте схему обмена аспарагиновой кислоты в организме.
31.Напишите процесс образования аспарагина.
32.Укажите биологическое значение аспарагина.
33.Напишите структурные формулы валина, лейцина и изолейцина.
34.Назовите места катаболизма аминокислот с разветвленной углеродной цепью.
35.Напишите уравнение реакции трансдезаминирования валина.
36.Назовите ферменты и коферменты, катализирующие реакцию трансдезаминирования валина.
37.Напишите уравнение реакции трансдезаминирования лейцина.
38.Назовите ферменты и коферменты, катализирующие реакцию трансаминирования лейцина.
39.Напишите уравнение реакции трансаминирования изолейцина.
40.Назовите фермент и кофермент, катализирующий реакцию трансаминирования изолейцина.
41.Назовите биохимические признаки заболевания «болезнь с запахом кленового сиропа».
42.Назовите клинические проявления заболевания «болезнь с запахом кленового сиропа».
Вопросы, задачи и упражнения для самоконтроля.
1.В каких процессах используются безазотистые остатки аминокислот:
| 1. фенилаланин; 2. глутаминовая кислота; 3. лейцин; 4. изолейцин. | а) глюконеогенез; б) кетогенез; в) оба процесса. |
2.Через какие метаболиты включаются в окисление пировиноградной кислоты безазотистые остатки аминокислот:
| 1. пируват; 2. α-кетоглутарат; 3. сукцинил-КоА; 4. оксалоацетат. | а) валин; б) аспарагиновая кислота; в) глутамин; г) глутаминовая кислота; д) лейцин. |
3.Укажите соответствие:
| 1. фенилаланин; 2. тирозин; 3. пролин; 4. аспарагиновая кислота; 5. валин. | а) заменимая; б) незаменимая; в) условно заменимая. |
4.Напишите схему синтеза глутамата из глюкозы.
5.Укажите, где синтезируется:
| 1. печень; 2. почки; 3. надпочечники; 4. меланоциты; 5. щитовидная железа. | а) меланины; б) йодтиронины; в) адреналин; г) гомогентизиновая кислота. |
6.В синтезе тирозина участвует:
2) тетрагидрофолевая кислота;
7.Катаболизм фенилаланина начинается с реакции:
8. Предшественники и биологическая роль основных биогенных аминов
| Сер | Три | Тир | Глу | Гис |
| Продкуты декарбоксилирования | ||||
| Биологически активные вещества | ||||
| Формулы | ||||
| Физиологическая роль |
9.Дополните схему недостающими компонентами:
Фен 1_____ 2_____ 3_____ 4_____ адреналин
10.Сравните ферменты:
| 1. фенилаланинтрансаминаза; 2. фенилаланингидроксилаза; 3. тирозингидроксилаза; 4. дофамингидроксилаза; 5. ДОФА-декарбоксилаза | а) необходим для синтеза тирозина; б) участвует в образовании ДОФА; в) катализирует синтез дофамина. |
Дата добавления: 2016-10-22 ; просмотров: 499 | Нарушение авторских прав
источник
Определение уровня креатинина в моче проводится несколькими методиками и имеет существенное значение при диагностике многих патологических заболеваний и состояний. Что такое же такое креатинин и для чего он нам нужен?
Этот элемент образуется в результате взаимодействия креатина с креатинфосфатом в крови. Он является конечным продуктом распада после сложных биохимических реакций, связанных с выработкой энергии, необходимой человеку для жизнедеятельности. При нарушениях фильтрующей способности почек этот компонент может накапливаться в организме и вызывать интоксикацию. Его снижение, или тем более повышение в моче, может свидетельствовать о патологиях различных органов или являться следствием влияния физиологических факторов.
В медицине анализ мочи на креатинин используется с целью уточнения концентрации и выявления его задержки в организме. Результативным методом изучения состава урины считается проба Реберга. Этот способ определяет уровень клиренса (очищения организма) по скорости почечной фильтрации.
Не менее показательным исследованием признан биохимический анализ мочи, который не только помогает определить суточную экскрецию креатинина, но и соотношение его содержания к белку и мочевине. Результаты являются важным показателем функции клубочковой фильтрации и применяются в мониторинге почечного диализа.
Для определения концентрации креатинина урину собирают 24 часа. Алгоритм следующий:
- Первый раз утром нужно помочиться в канализацию и записать время. Оно будет точкой завершения сбора на следующее утро.
- Далее проводят туалет половых органов без мыла.
- Вторую утреннюю порцию урины выливают в общую емкость с крышкой и ставят в нижний отсек холодильника.
- Затем всю выделенную почками жидкость собирают в одну посуду ровно сутки.
- Последнее мочеиспускание для анализа проводится на следующий день (время должно совпадать с опустошением мочевого в унитаз в предыдущее утро).
- По окончании сбора емкость с мочой перемешивают и отливают в чистую банку один стакан.
- Для получения достоверных результатов мочу нужно доставить в лабораторию в течение нескольких часов.
- При одновременном определении диуреза, в период сбора биологической жидкости необходимо записывать время мочеиспусканий и количество порций.
- Если врача интересует водный баланс, нужно дополнительно вести учет потребляемой жидкости и рациона.
В суточной моче экскрецию креатинина также определяют способом колориметрии (метод Яффе). Он заключается в считывании цветовой реакции. При взаимодействии тест-полосок, пропитанных гидроксидом натрия или пикриновой кислотой, с компонентом, происходит окрашивание различной интенсивности, которое соответствует определенному делению шкалы. Анализ готовится один рабочий день.
Важно! Накануне вечером и в день сбора суточной мочи нежелательно принимать лекарства (особенно гормоны), употреблять алкоголь и крепкие напитки, а также включать в рацион мясо и яйца. Женщинам лучше сдавать мочу в период между менструациями.
Функция почек заключается не только в выведении жидкости из организма, но и в очищении от вредных веществ. За 5 минут фильтрации через парный орган проходит вся циркулирующая кровь. Взаимосвязь между цифрами креатинина в крови и моче объясняется прямо пропорциональностью между его образованием и выведением. Если количественное число креатинина в крови резко отличается от его содержания в моче, это признак патологии почек.
Для получения развернутой оценки работы мочевыводящей системы, результаты исследования мочи обязательно сравнивают с анализом биохимии крови.
Норма креатинина в моче неодинакова для пациентов и зависит от ряда факторов. При определении уровня креатинина в моче учитывают возраст пациента, его половую принадлежность и изменения в организме физиологического характера. У мужчин молодого и среднего возраста суточная экскреция продукта распада должна быть в рамках 14–26 мг/кг или 124–230 мкмоль. При активных занятиях спортом и ежедневных физических перенапряжениях, показатели у мужчин могут увеличиваться. Также на повышение результата влияет пристрастие к систематическому употреблению мясных и рыбных продуктов, яиц и белковых добавок.
У женщин по природе нормальные показатели должны быть меньше. Это зависит от образа жизни, ежедневного рациона и количества мышечной массы. Уровень креатинина в моче у здоровой девушки или женщины обычно не превышает 11–20 мг/кг (при измерении за 24 часа) или от 97 до 177 мкмоль. При вегетарианском питании или злоупотреблении белковыми диетами показатели могут быть снижены или повышены.
У детей содержание креатинина напрямую зависит от возрастной категории. Чем старше ребенок, тем показатели выше. Нижнее значение до достижения 18 лет не должно быть меньше 71 мкмоль на литр. С возрастом меняются только максимально допустимые цифры:
- от рождения и до 12 месяцев до 177 мкмоль на литр;
- после года и до 12 лет не больше 194 мкмоль/л;
- начиная с 12 лет и до взрослого состояния (18-20 лет) норма может доходить до 265 мкмоль на литр.
В зависимости от пола ребенка показатели могут изменяться в сторону снижения у девочек или увеличения у мальчиков.
У беременных химический состав мочи существенно отличается. В период вынашивания плода почки выводят продукты жизнедеятельности не только мамы, но и плода.
Это вызывает незначительные отклонения от норм креатинина мочи у беременной женщины. При отсутствии патологичной симптоматики состояние не является опасным.
Внимание! При выраженных изменениях в сторону увеличения или уменьшения содержания креатинина при беременности результат анализа мочи сопоставляют с исследованием крови и выясняют причину почечной недостаточности.
Биохимический состав мочи обязательно рассматривают при изменениях со стороны функционирования канальцев почек. Мочу также берут при обследовании на воспалительные заболевания мочевыделительной системы хронического и особенно острого характера. Показаниями служит и ряд определенных симптомов:
- постоянные или временные отеки рук, ног и лица;
- ноющие и острые боли в пояснице;
- нарушения мочеиспускания;
- изменения, как в качественном, так и в количественном составе урины.
Контроль вещества проводят при терапии почечных патологий для оценки эффективности лечения, а также используют при диагностике злокачественных новообразований, болезней сердца и эндокринной системы.
Особую роль выполняет анализ при обследовании на предмет заболеваний костей, которые сопровождаются разрушением тканей. Для их диагностики необходимо установить наличие в урине дезоксипиридинолина (ДПИД). Это вещество в урине говорит о деструкции костной ткани. Чтобы достоверно определить экскрецию ДПИД, необходимо сопоставить результат с концентрацией креатинина. В целях устранения влияния мочеобразования на показатели ДПИД применяют результат соотношения. Для этого 1 нмоль/л ДПИД нужно разделить на 1 ммоль/л креатинина. Только с помощью этой формулы можно получить маркер резорбции костной ткани.
Важно! Лабораторное обследование на ДПИД при подозрениях на патологии костей всегда проводится одновременно с суточным анализом мочи на креатинин.
Если уровень резко понижен, это является признаком нарушения работы почек. При поражениях парного органа уменьшается количество нефронов, участвующих в процедуре фильтрации. Если показатель понижен, проводят полное биохимическое изучение крови. Периоды уменьшения вещества в моче обычно сопровождаются повышениями уровня креатинина в составе крови. Это происходит по причине плохого клиренса в почках, что вызывает обратное всасывание продуктов распада. Низкий уровень выявляют при:
- гломерулонефрите;
- пиелонефрите;
- дистрофии мышц;
- миозите;
- гестозе или токсикозе беременных;
- анемии;
- лейкемии.
Независимо от факторов, повлиявших на снижение креатинина в моче, результат означает нарушение фильтрующей функции почек. Если при этом повышен показатель вещества в сыворотке крови это вдвойне опасно. Почему развилась патология можно выяснить только путем полного обследования. Исключением являются здоровые беременные женщины, у которых норма может быть понижена физиологически.
Внимание! Причиной недостатка креатинина нередко может стать прием гормональных препаратов, нестероидных противовоспалительных средств и лекарств от давления.
Получив результаты с увеличенным показателем, пациенты пугаются и хотят знать, что это значит и чем опасно. Повышенный креатинин в моче, это следствие усиленной фильтрации жидкости почками. Чаще всего это признак сбоя в организме в виде увеличения синтеза гормонов. Если уровень креатинина повышен, человека нужно обследовать на такие патологии, как:
- сахарный диабет;
- инфекции;
- акромегалию;
- гипотиреоз;
- гигантизм.
Резкий рост значений может быть следствием ожоговой болезни. При этом состоянии происходит выброс в кровь большого количества токсинов и вредных веществ. Аналогичные изменения наблюдаются при шоковых реакциях и лихорадке. Понизить содержание вещества при этих болезнях помогает детоксикационная терапия путем внутривенных вливаний.
На заметку! Повышению содержания креатинина в моче способствует прием антибиотиков, кортикостероидов и цитостатиков.
При высоком накоплении креатинина в крови и низком выведении почками развиваются симптомы интоксикации. Пациенты ощущают одышку и слабость вплоть до обмороков. Состояние развивается на фоне признаков почечной недостаточности и сопровождается тошнотой и рвотой. Одновременно в крови повышается содержание глюкозы, белка и мочевины.
Привести в норму биохимический анализ выводимой почками жидкости, можно только с помощью определённой специфической терапии. После лечения основных патологий и восстановления фильтрующей способности почек показатели выброса продукта распада перестают выходить за установленные границы.
У мужчин при высоких цифрах, связанных с большой мышечной массой или чрезмерным потреблением мяса, понизить значение можно соблюдением диеты и ограничением физических нагрузок. У будущих мам анализы приходят в норму после родоразрешения.
Пренебрегать дополнительным обследованием при высоком уровне креатинина не рекомендуется. Самостоятельно заниматься устранением этой проблемы категорически запрещено. Поздняя диагностика может привести к тяжелым последствиям в виде почечной недостаточности или запущенным стадиям злокачественных новообразований.
источник
Для правильного функционирования человеческого организма почки имеют очень большое значение. Основные функции почек:
• очистительная — выведение из организма ненужных и вредных для организма веществ (конечные продукты обмена, особенно белкового, соли, краски, лекарственные и ядовитые вещества и пр.);
• гомеостатическая — сохранение постоянства внутренней среды организма путем регулирования постоянного состава крови, постоянства осмотического давления, основного КОС;
• регуляция АД;
• внутрисекреторная;
• эритропоэтическая.
Для выявления нарушенных функций почки применяются функциональные пробы, которые позволяют выявить не только суммарную функцию обеих почек (или функцию каждой почки в отдельности), но и определять локализацию и степень структурных изменений почечной паренхимы, поскольку в зависимости от характера патологического процесса и его локализации в почечной паренхиме отмечается нарушение определенных функций нефрона.
Методы включают исследование содержания в крови конечных продуктов белкового обмена; экскреционные пробы с нагрузкой различными веществами; пробы на очищение (клиренс-тесты).
Поскольку азотистые шлаки выводятся из организма почками, знание степени азотемии позволяет судить об их функции. В практической работе часто прибегают к определению в крови остаточного азота. Под остаточным азотом понимают безбелковый азот, т.е. азот веществ, которые содержатся в фильтрате крови после осаждения белков. По Й.Тодорону (1963), остаточный азот при нормальных условиях включает азот мочевины приблизительно 50 %, аминокислот 25 %, эрготионеина 8 %, креатина 5 %, мочевой кислоты 4 %, креатинина 2,5 %, аммиака и индикана 0,5 %, остальных небелковых веществ (полипептиды, нуклеотиды и др.) 5 %.
Определение остаточного азота в крови обычно проводится по Кьельдалю, Бородину и Фолину или микроопределением остаточного азота колориметрическим способом по Аселю.
В норме содержание остаточного азота в крови находится в пределах 20—40 мг %. Азот мочевины составляет приблизительно 50 % остаточного азота. При нарушении функции почек процент содержания мочевины в остаточном азоте увеличивается. Поэтому определение содержания мочевины в крови более показательно, чем измерение остаточного азота. Содержание мочевины в крови определяют газометрическими, прямыми фотометрическими и ферментативными методами. Наиболее удобно для практических целей проводить определение мочевины в аппарате Бородина. В норме в сыворотке крови содержится мочевины 2,5—8,3 ммоль/л.
В начальном периоде почечной недостаточности раньше других азотистых веществ начинает увеличиваться содержание в крови мочевой кислоты, затем индикана, мочевины и в конце всего креатинина. Поэтому определение содержания индикана в крови имеет большое значение для более раннего выявления почечной недостаточности, а определение креатинина имеет большое прогностическое значение. Содержание индикана в крови в норме незначительное и не обнаруживается качественными пробами. Количество индикана в крови определяют по методу Альтгаузена или Обермейера.
Содержание креатинина в крови в норме составляет 0,044—0,088 ммоль/л и определяется мышечной массой. В качестве унифицированного метода определения креатинина в 1972 г. утвержден метод Попера, основанный на цветной реакции М.Яффе, направленный на выявление Яффе-положительных хромогенов.
В моче азотистые вещества (мочевина, креатинин и др.) содержатся в весьма больших количествах, превышающих их содержание в крови в 100 и более раз. Определение мочевины и креатинина в моче проводится теми же методами, что и в крови. При этом мочу перед исследованием разводят в 10-100 раз.
Определение концентрации в крови остаточного азота или отдельных его ингредиентов не всегда отражает функциональное состояние почек, поскольку при нарушении их функций азотистые шлаки выделяются другими органами: печенью, легкими, кожей, слюнными и потовыми железами, желудочно-кишечным трактом и т.д. Поэтому некоторые авторы для более точного определения функции почек предложили сравнивать концентрацию данного вещества в крови и в моче. Амбар (Ambard, 1910) предложил метод определения коэффициента отношения мочевины крови и мочевины в моче.
Больного взвешивают. Мочевой пузырь опорожняют катетором Через 10 мин из вены берут 10 мл крови. Через 1 ч после опорожнения мочевого пузыря мочу выпускают вновь и измеряют ее количество. Определяют содержание мочевины в крови и в собранной порции мочи. Вычисляют так называемый константный коэффициент (константа Амбара) по формуле:
где К — константный коэффициент; Мк — концентрация мочевины в крови (г/л); См — количество мочевины, вьделенной с мочой за сутки (г); Мм — содержание мочевины в моче (г/л); 70 — условная средняя масса тела взрослого человека (кг); В — масса тела больного (кг); 5 — расчетный коэффициент.
При нормальной функции почек константный коэффициент колеблется от 0,06 до 0,08. При почечной недостаточности величина константы превышает 0,1. В ряде случаев константа Амбара дает более раннее представление относительно начинающейся почечной недостаточности, чем простое определение содержания мочевины в сыворотке крови.
Проба с феноловым красным была предложена Роунтри и Джерати (Rowntree, Geragthy) в 1910 г. Утром натощак после опорожнения мочевого пузыря больному дают выпить 300— 400 мл (2 стакана) жидкости. Вводят внутривенно 1 мл раствора фенолового красного, содержащего 6 мг фенолсульфофталеина, и определяют через 15, 60 и 120 мин абсолютное количество красителя, выделенного с мочой за это время.
В норме за первые 15 мин выделяется 25—35 %, за 60 мин — 40— 60 %, за 120 мин — 60—80 % всего количества введенного фенолсульфофталеина. Краситель секретируется канальцами и лишь в очень небольших количествах фильтруется клубочками. При нарушении секреторной функции канальцев наблюдается уменьшение количества выводимой с мочой краски пропорционально степени морфологических изменений в почках.
Наиболее ценными и специфичными из всех проб для функциональною исследования почек является определение коэффициента очищения, или клиренса, так называемые клиренс-тесты, которые позволяют исследовать самую важную функцию почек — очищение. Впервые клиренс-тест как метод количественной оценки функции почек был введен в практику Ребергом [Rehberg, 1926] — клиренс креатинина и Ван-Слайком и соавт. [Moller, Mclntoch, Van Slyke, 1929] — клиренс мочевины.
Под термином коэффициент очищения, или клиренс, понимают объем плазмы (в мл), который полностью освобождается от экзогенного или эндогенного вещества за 1 мин (т.е. выражается в мл/мин). Таким образом, клиренс-тест характеризует степень очищения крови, протекающей через почки в единицу времени от определенных веществ. Поскольку функция почек осуществляется путем клубочковой фильтрации, канальцевой реабсорбции и секреции, в зависимости от механизма выделения исследуемого вещества почками можно получить представление о функциональном состоянии разных отделов нефрона.
Клубочковая фильтрация определяется по показателям очищения ряда веществ, которые выделяются из крови почками только путем клубочковой фильтрации и не подвергаются в канальцах процессам реабсорбции и секреции. К таким веществам относятся инулин, тиосульфат натрия, креатинин. Самым точным является определение клиренса по инулину, но наиболее простым и удобным на практике является определение клиренса эндогенного креаьтнина по методу Реберга—Тареева.
Пробу проводят при соблюдении больным постельного режима. Во время пробы запрещают прием пищи и воды. Утром в определенное время больной опорожняет мочевой пузырь. Спустя 1 ч после мочеиспускания получают кровь из вены для определения содержания в ней креатинина. Спустя еще 1 ч больной опорожняет мочевой пузырь. Измеряют объем мочи, выделенной за 2 ч, и определяют уровень креатинина в ней. Коэффициент очищения (клиренс) эндогенного креатинина определяют по формуле, общей для всех клиренсов:
где С — клиренс (мл/мин), U — концентрация исследуемого вещества в моче (ммоль/л), V — диурез в 1 мин (мл), Р — концентрация данного вещества в плазме крови (ммоль/л).
Клубочковый клиренс представляет в сущности клубочковую фильтрацию (первичную мочу) в мл за 1 мин. Величина почечного клиренса зависит от площади поверхности тела исследуемого. Поэтому необходимо проводить перерасчет этих показателей на стандартную поверхность тела взрослого человека, равную 1,73 м2. Тогда
Поверхность тела больного определяют по формуле Дюбуа или по номограмме. Величина клиренса по эндогенному креатинину зависит от возраста человека.
Принято считать, что при нормальной деятельности почки величина клубочковой фильтрации варьирует от 90 до 130 мл/мин и, как правило, составляет 120—130 мл/мин.
| Возраст | Клиренс креатинина, мл/мин |
| 1 — 14 дней | 30 (25-35) |
| 14 дней | 37 (25-55) |
| 2 мес — 1 год | 60 (35-80) |
| Cтарше 1 года | 80 (60-100) |
| Взрослые | 100 (80-150) |
Исследование клиренса инулина проводится натощак. Препарат вводят внутривенно и течение всего периода исследования или однократно. Мочу собирают путем катетеризации мочевого пузыря после предварительного его опорожнения. Мочу и кровь исследуют через равные промежутки времени. В норме клиренс инулина равен 130 мл/мин.
Точно так же определяют коэффициент очищения по тиосульфату натрия, который также полностью фильтруется в клубочках. Техника йодометрического определения тиосульфата более точна, чем колориметрического метода определения креатинина и инулина. В норме клиренс тиосульфата натрия составляет 127 мл/мин.
Путем сопоставления различных клиренсов или путем изменения условий проб можно получить новые показатели функции почки.
где RH2O — реабсорбция воды в канальцах (%), С — клиренс (величина клубочковой фильтрации, мл/мин), V— диурез (мл/мин).
В норме процент реабсорбции воды канальцами почки составляет 97—99 %.
Кроме реабсорбции воды, для определения функции проксимальных отделов канальцев почки применяют определение реабсорбции глюкозы, фосфатов, аминокислот.
где Rгл — реабсорбция глюкозы (мг/мин); Uкр — содержание глюкозы в 1 мл плазмы крови (мг); С — клиренс (клубочковая фильтрация в мл/мин); Uм — содержание глюкозы в 1 мл мочи (мг); V- диурез (мл/мин).
При нормальном содержании глюкозы в плазме крови или умеренной гипергликемии глюкоза реабсорбируется полностью и в моче не появляется. Концентрация глюкозы в крови, при которой она может быть полностью реабсорбирована канальцами, обозначается как пороговая величина. Для определения максимальной канальцевой реабсорбции содержание глюкозы в крови должно быть выше пороговой величины (около 7 г/л). Необходимую концентрацию глюкозы в крови создают путем внутривенного введения в течении 8—10 мин 80—100 мл 40 % раствора глюкозы.
Затем поддерживают эту высокую концентрацию глюкозы в крови в течение всего исследования путем введения раствора глюкозы со скоростью 4—5 мл в 1 мин. Мочевой пузырь опорожняют через 20—25 мин после начала вливания «поддерживающей» дозы раствора и собирают по введенному в мочевой пузырь катетеру мочу в течение двух 15-минутных периодов. В середине каждого периода рассчитывают клубочковую фильтрацию по клиренсу эндогенного креатинина. Максимальная реабсорбция глюкозы в норме составляет 367 ± 6,4 мг/мин. Снижение максимальной реабсорбции глюкозы указывает на нарушение функции проксимального отдела канальцевого аппарата.
Почти все свободные аминокислоты, профильтровавшиеся в просвет канальца, подвергаются интенсивной реабсорбции в проксимальных его отделах при активном участии многих ферментативных систем. Однако если максимальная концентрация аминокислот превышает максимальный порог (Tмакс), то полной реабсорбции не происходит и аминокислоты выделяются с мочой. Для выявления причины гипераминоацидурии необходимо определение концентрации аминокислот в крови и моче и вычисление их клиренса. Клиренс большинства аминокислот колеблется в пределах 1—2 мл/мин, но имеются аминокислоты с величинами клиренса больше 2—4 мл/мин, в частности глицерин, гистидин, цистин и др.
Определение общего азота аминокислот в крови осуществляется газометрическим, колориметрическим и титрационным методами. В клинической практике наиболее широкое применение получил колориметрический метод в основе которого лежит реакция нингидрина с аминогруппой аминокислот, в результате которой получается фиолетовое окрашивание раствора. По интенсивности окраски судят о количестве азота аминокислот. В норме содержание азота аминокислот в крови у новорожденных и детей грудного возраста составляет 5,35—6,78 ммоль/л, у более старшего возраста — 3,21—5,35 ммоль/л. Снижение содержания аминокислот в крови наблюдается при многих заболеваниях почек как врожденного, так и приобретенного характepa.
Выделение азота аминокислот с мочой преобладает у детей грудного возраста (4—5 мг на 1 кг массы тела и больше в сутки), после года показатели идентичны взрослым (не больше 1—2 мг на 1 кг массы тела в сутки). Увеличение содержания аминокислот в моче определяется термином гипераминоацидурия. При анализе причин увеличенной экскреции аминокислот почкой следует учитывать ряд факторов: концентрацию аминокислот в крови и загрузку нефрона аминокислотами, возможность отсутствия в организме ферментов катаболизма некоторых аминокислот, нарушение систем реабсорбции отдельных аминокислот и, наконец, наследственный дефект клеток, участвующих в их реабсорбции [Woolf, 1961].
Различают генерализованную аминоацидурию, при которой наблюдается повышенная экскреция большинства аминокислот, и селективную, при которой происходит выделение с мочой какой-то одной аминокислоты. Для суждения о характере и локализации патологического процесса большое значение имеет определение концентрации отдельных аминокислот в крови и моче. С этой целью применяют методы разделения аминокислот на фильтровальной бумаге, методы высоковольтного электрофореза, хроматографии аминокислот на колонке ионообменных смол, метод газовой хроматографии и др.
Наибольшее распространение получила хроматография по IIасхиной, при которой удается выделить до 17 аминокислот. Содержание различных аминокислот в моче меняется в зависимости от возраста. У новорожденных и детей первых месяцев жизни отмечается выделение с мочой значительного количества некоторых аминокислот (глицерин, серин, аспарагин, лизин, гистидин, треонин, пролин и др.), что указывает на несовершенство транспортных систем почечных канальцев для аминокислот.
Об этом следует помнить при диагностике первичных тубулопатий [Вельтищев Ю.Е., 1979]. Известны заболевания наследственного характера, в основе которых лежит нарушение транспортных систем отдельных аминокислот, составляющих основу патофизиологического процесса (цистинурия, болезнь Хартнапа, синдром Дебре—де Тони—Фанкони и др.).
Определение эффективного почечного кровотока (ЭПК) впервые предложили Эльзом, Ботт и Лендис [Elsom, Bott, Landis, 1934]. Установлено, что парааминогиппуровая кислота (ПАГК), фенолрот, диодраст и некоторые другие вещества, введенные в организм, почти полностью выделяются путем канальцевой секреции и коэффициент очищения их не зависит от величины диуреза. Указанные вещества выделяются полностью при однократном прохождении крови через почки.
Клиренс ПАГК и диодраста равен 600— 700 мл/мин и состоит только из плазменной части крови, что практически приближается к величине почечного плазмотока, т.е. к количеству плазмы, которое за 1 мин проходит через почки. Таким образом, по клиренсу этих веществ можно определить величину почечного плазмотока и только ту часть плазмы, которая циркулирует по сосудам, проходящим через функционально активную часть почечной паренхимы, но нельзя определить плазмоток, проходящий через артериально-венозные анастомозы. Поэтому почечный плазмоток, определенный при помощи клиренса, называется эффективным (ЭПП):
где U — концентрация исследуемого вещества в моче, V — минутный диурез (мл); Р — концентрация данного вещества в плазме крови.
Определение ЭПП с помощью ПАГК — один из наиболее точных методов исследования. Определение проводят с помощью постоянного капельного внутривенного введения ПАГК, концентрация которого в крови не должна превышать 0,03—0,04 г/л. Достаточный диурез (3—4 мл/мин) создают предварительной водной нагрузкой. Мочу получают путем катетеризации мочевого пузыря. Точность результатов увеличивается при определении клиренсов за несколько 20-минутных промежутков, В норме коэффициент очищения ПАГК и диодраста составляют 500—600 мл/мин.
ЭПК определяют путем деления величины ЭПП на процентный объем плазмы, измеренный с помощью гематокрита (в процентах) по формуле:
источник
Креатинин – это конечный продукт обмена белка. Образуется в мышцах, используется для их сокращения и поступает в кровь. Выводится почками, при нарушении их работы уровень в крови возрастает, что может быть одним из признаков почечной недостаточности. Подробнее о возможностях исследования функции почек при помощи определения креатинина в крови и моче, а также причинах нарушений и способах их нормализации узнайте из этой статьи.
Это соединение относится к азотистым шлакам и должно быть выведено из организма. Концентрация креатинина в крови зависит от двух факторов – скорость образования в мышечных волокнах и быстрота фильтрации мочи в почках. Поэтому анализы отражают повреждение мышечной ткани и работу почек. Все показания к обследованию можно разделить на несколько групп в зависимости от целей.
Врач назначает определение креатинина в крови при таких симптомах:
- отеки под глазами по утрам;
- отечность ног при активном движении или поясницы у лежачих больных;
- необъяснимое повышение веса (указывает на скрытые отеки);
- увеличение объема живота (подозрение на асцит);
- боль, жжение при мочеиспускании, прерывистая струя;
- учащенное выделение мочи, преимущественно по ночам;
- помутнение мочи, красный или бурый оттенок;
- устойчивое повышение артериального давления;
- повышенная температура тела;
- боль в пояснице, в подреберных областях;
- резкая слабость, тошнота, головокружение;
- нарушение сна, памяти, аппетита;
- мышечные боли, снижение переносимости физических нагрузок.
Эти симптомы указывают на возможное поражение почек, снижение их фильтрационной способности, накопление в крови продуктов обмена веществ, интоксикацию.
Для анализа мочи к показаниям может быть отнесена сухость во рту, повышенная жажда, приступы голода, обильное выделение мочи. Такие признаки встречаются при сахарном диабете и симптоматической гипергликемии (заболевания гипофиза, надпочечников и щитовидной железы).
А здесь подробнее о лабораторной диагностике инфаркта миокарда.
Анализ крови и мочи на креатинин может применяться для диспансеризации или при поступлении в стационар. С их помощью отбирают (проводят скрининг) пациентов с нарушениями функции почек. Это может понадобиться в таких случаях:
- планируется операция;
- назначена томография (компьютерная, магнитно-резонансная), ангиография с введением контрастного вещества;
- есть подозрение на острую или хроническую почечную недостаточность;
- требуется рассчитать дозировки сильнодействующих препаратов, выводящихся почками;
- при беременности;
- тяжелая травма, ожоги, шоковое состояние.
Ангиография почек с введением контрастного вещества
Мониторинг концентрации креатинина требуется при лечении заболеваний почек, проведении интенсивной медикаментозной терапии, гемодиализа, после операций, при артериальной гипертонии, сахарном диабете, болезнях крови, сердечной недостаточности, дерматомиозите.
Определение креатинина в сыворотке крови врач может назначить как самостоятельный вид исследования, так и в сочетании с анализом мочи. Общими условиями для получения достоверного результата являются:
- ограничение занятий спортом и физических нагрузок за сутки до диагностики;
- исключение из рациона за 2 — 3 дня крепкого кофе, чая, алкоголя, существенное снижение мясных, рыбных и молочных блюд (не более 300 г суммарно в сутки);
- водный режим не ограничивается, он должен быть обычным для пациента;
- прекращение приема пищи за 12 часов до взятия крови;
- отсутствие эмоциональной, физической активности и курения за полчаса до исследования крови.
Гормональные препараты, противовоспалительные и мочегонные средства, антибиотики, витамин С, нитрофураны и медикаменты для лечения паркинсонизма могут изменить результаты. Поэтому врач может их отменить или порекомендует предоставить список в лабораторию, где будет проходить исследование.
Для сбора мочи потребуется утром удалить первую порцию, а все последующие – собирать в чисто вымытую банку, которая хранится в холодильнике. Последней нужно перелить утреннюю мочу следующего дня. Обязательно следует измерить общий объем, записать его на бланке направления и отлить в стерильную посуду 50 мл.
Помимо стандартных исследований крови и мочи на креатинин могут понадобиться и дополнительные тесты. Проба Реберга является способом определения фильтрации мочи, ее обратного всасывания и эффективности почечного кровообращения. Ее используют для выявления поражения ткани почек, степени недостаточности их функции.
Реже для пробы применяется суточный сбор мочи.
По уровню креатинина можно определить потерю белка с мочой (протеинурию). В таком случае достаточно взять разовую (утреннюю) порцию мочи и рассчитать коэффициент соотношения альбумина и креатинина. Эта методика достаточно информативная, простая в проведении, она используется при заболеваниях почек, оценке риска гипертонической и диабетической нефропатии.
У здорового человека небольшое количество креатинина всегда присутствует в крови и моче, так как белковый обмен происходит непрерывно. У мужчин, людей плотного телосложения и спортсменов его содержание выше, так как объем мышечной массы у них больше.
После 60 лет незначительный рост концентрации объясняется возрастным снижением фильтрационной способности почек. Отмечается также градация уровня и у детей в разные периоды жизни.
Нормальные показатели креатинина в крови и моче
Проба Реберга считается нормальной, если скорость выведения вещества (клиренс) соответствует приведенным референсным значениям. В классическом варианте креатинин вводился извне, а советский врач Тареев усовершенствовал метод, использовав концентрацию собственного (эндогенного). Поэтому чаще этот способ называют пробой Реберга-Тареева.
Показатели очистительной функции почек (скорости клубочковой фильтрации) в норме
Если обнаружено небольшое отклонение от нормальных показателей, то это может быть связано с такими причинами:
- интенсивные физические или эмоциональные нагрузки непосредственно перед обследованием;
- преобладание в рационе белковой пищи – мясные, рыбные, молочные продукты, коктейли с протеином, яйца;
- беременность;
- применение медикаментов.
Патологическое повышение обнаруживается при заболеваниях:
- почек – гломерулонефрит с острым или хроническим течением, амилоидоз, пиелонефрит, почечные опухоли, туберкулез, нефропатия при диабете, гипертонии и у беременных, мочекаменная болезнь;
- распад мышечной ткани – травмы, длительное сдавление, дерматомиозит, обширный инфаркт миокарда, миокардит, недостаточность кровообращения, гипертоническая болезнь, симптоматические гипертензии, применение статинов для снижения холестерина крови;
- кровотечение из пищеварительного тракта, непроходимость кишечника;
- новообразования – злокачественный процесс с распадом тканей, лейкемия, опухоль тимуса;
- обширные ожоги, интенсивная потеря крови, обезвоживание;
- шоковое состояние;
- нарушение работы органов эндокринной системы – повышенная активность надпочечников, щитовидной железы, гипофиза и гипоталамуса.
Инфаркт миокарда
В моче повышенный креатинин обнаруживают при аналогичных состояниях, но к причинам также относятся инфекции, гипотиреоз, отравление угарным газом, анемия.
Факторами, которые приводят к снижению содержания креатинина в крови, являются:
- отсутствие в пище животного белка – веганский и вегетарианский стиль питания;
- дистрофия или атрофия мышц врожденная или приобретенная;
- паралич или ампутация конечностей;
- первый триместр беременности (повышен объем крови и фильтрация почек);
- гемодиализ;
- нарушение синтеза вазопрессина с уменьшением выведения мочи (избыток жидкости в организме).
Креатинин также снижается в моче, которая оттекает от почки с суженной артерией из-за слабого прохождения через нее крови.
Смотрите на видео о биохимическом анализе — креатинин:
Так как причин для нарушений содержания креатинина в крови и моче достаточно много, то эти анализы используют только в дополнение к клиническим симптомам. На основании полученных данных обычно определяется тактика дальнейшего инструментального обследования.
Терапия назначается в соответствии с обнаруженной патологией, если показатель превышает 500 мкмоль/л, то пациента срочно госпитализируют и подключают к гемодиализу для искусственного очищения крови. Чтобы снизить содержание креатинина (вне зависимости от фонового заболевания) рекомендуется:
- ограничить мясо и все мясные продукты (колбасы, полуфабрикаты, копчения), рыбу, яйца, грибы и молоко, творог, сыр, кисломолочные напитки, чай, кофе и алкоголь в меню;
- бобовые (фасоль, нут, маш, чечевица, горох) и киноа разрешаются в небольших количествах;
- основу рациона должны составлять овощи, крупы, фрукты;
- объем жидкости зависит от суточного диуреза, если нет отеков, то оптимально пить чистую воду в количестве 1,5 — 1,8 литра в день;
- при удовлетворительном общем состоянии полезны пешие прогулки в среднем темпе, плавание.
А здесь подробнее о протеине в крови.
Содержание креатинина в крови отражает состояние фильтрационной способности почек и повреждения мышечной ткани. Он выводится только с мочой и при недостаточности почечной функции концентрация в плазме возрастает. Для анализа применяется как стандартное исследование уровня, так и проба Реберга-Тареева, соотношение креатинина и альбумина.
Для получения достоверных результатов требуется подготовка. Итоги диагностики врач оценивает в комплексе с клинической картиной. Для снижения уровня, помимо специального лечения, нужно изменить стиль питания.
Смотрите на видео о диете для снижения креатинина:
Довольно неприятный показатель — давление при почечной недостаточности. Если при хронической регистрируют высокие или низкие показатели АД, его срочно необходимо привести в норму таблетками и препаратами. Какие лекарства подходят?
Сделать анализ крови на холестерин полезно даже абсолютно здоровому человеку. Норма у женщин и мужчин отличается. Биохимический и развернутый анализ ЛПВП правильно сделать натощак. Подготовка требуется. Обозначение поможет расшифровать врач.
Опасный для жизни тромбоз почечной артерии сложно поддается лечению. Причины его появления — пороки клапанов, удар в живот, установка стента и прочие. Симптомы схожи с острой почечной коликой.
Назначают анализы при гипертонии для выявления ее причин. В основном это обследования крови и мочи. Иногда диагностика проводится в стационаре. Кому стоит сдать анализы для профилактики?
Определяют протеин в крови при подозрениях на многие патологии, в том числе онкологию. Анализ помогает определить норму, повышенные показатели реактивного с и протеина s. Стоит разобраться и со значениями: кровь на эозинофильный катионный протеин, тотал. Сгущает или нет кровь?
Лабораторная диагностика инфаркта миокарда включает общие анализы крови и мочи. Своевременность проведения, правильная расшифровка поможет назначить лечение.
Берутся анализы на васкулит для подбора дозировки лекарств и степени прогрессирования заболевания. О чем расскажет диагностика по анализам крови? Какие сдают лабораторные и инструментальные при геморрагическом васкулите, чтобы его определить?
К сожалению, все чаще диагностируется гипертония у молодых. В основном причины ее появления заключаются в неправильном образе жизни у мужчин и женщин, внешних факторах. Препараты выбора для лечения гипертонии в этом возрасте направлены на стабилизацию показателей.
Развивается атеросклероз почечных артерий из-за возраста, вредных привычек, избыточной массы тела. Вначале симптомы скрыты, если они проявились, то болезнь сильно прогрессирует. В этом случае необходимо медикаментозное лечение или операция.
источник