Любое заболевание снижает качество жизни. Но не во всяком заболевании можно признаться себе самой, настолько оно кажется неудобным, а разговоры о нём могут только смущать.
Недержание мочи как раз из таких случаев, оно знакомо не понаслышке около 45-50% женщин старше 50 лет. Очень многие женщины стесняются своей проблемы, стараясь принимать её как должное и в одиночку пытаясь бороться с ней. К такому принятию находится множество оправданий: дескать, «возраст такой» или «а что ты хотела после двух родов-то?» Такое отношение к себе – это пережитки прошлого.
Помните: любая проблема со здоровьем может и должна быть вылечена.
Необходимо посещение врача, а не долгое терпеливое страдание от болезни.
Если Вы пользуетесь ежедневными прокладками от подтекания мочи,
если вы не можете без страха танцевать, заниматься фитнесом, смеяться,
если кашель оборачивается для Вас промоканием белья и
Вы стеснены в выборе той одежды, которая действительно нравится,
то ни в коем случае не следует оставлять всё как есть.
Недержание мочи весьма успешно лечится, современные малоинвазивные методы не дают этой проблеме ни одного шанса остаться.
Для лечения недержания мочи я использую и введение препаратов гиалуроновой кислоты, и установку мини-слинга, и гормонозаместительную терапию. Выбор метода лечения зависит от причины недержания, от сопутствующих заболеваний, возраста. На основе данных анализов и сделанного УЗИ я подберу для Вас наиболее оптимальное сочетание лекарственного лечения и малоинвазивных процедур.
Недержание мочи – это синдром, явление, при котором человек не может удержать мочу в мочевыводящих путях или у него столь сильные позывы на мочеиспускание, что невозможно дойти до туалетной комнаты.
Я говорю «синдром», потому что
недержание мочи не заболевание само по себе, а всегда следствие другой патологии.
Это могут быть проблемы с тазовыми органами, с нервной системой или иные.
Различают несколько видов недержания мочи. В моей практике у подавляющего большинства женщин выявляется стрессовое недержание мочи, когда
моча выделяется несколькими каплями при физическом усилии, кашле, чихании, смехе, подпрыгивании, смене положения тела, во время секса.
Значительно снижается качество жизни, у многих появляется ощущение, что от них постоянно пахнет мочой. Женщина всегда чувствует себя стеснённо и дискомфортно, боясь зачастую рассмеяться слишком сильно или поднять что-то тяжелее некоторого «проверенного» веса. Нередки случаи, когда выделение мочи приводит к заметному промоканию нижнего белья, что является причиной сильных переживаний.
Менее часто у женщин встречается ургентное недержание мочи (гиперактивный мочевой пузырь) – когда
возникают частые и сильные позывы на мочеиспускание, причём совсем не обязательно, что мочевой пузырь действительно переполнен.
Сдержать позыв практически невозможно, и опорожнение мочевого пузыря приводит к полному промоканию белья, поэтому при императивном недержании всегда важно наличие туалетных комнат поблизости – ведь часто не успеваешь добежать до них. Некоторые прибегают к постоянному ношению памперсов.
В попытке как-то повлиять на ситуацию многие женщины начинают носить гигиенические прокладки, чтобы «подловить» моменты недержания.
Однако гораздо более действенным способом борьбы с этим недугом станет обращение к врачу-специалисту. Поскольку у женщин работа мочевого пузыря тесно связана с работой половых органов, то Вам следует обратиться к врачу-гинекологу. Я занимаюсь лечением недержания мочи уже не менее 10 лет, благодаря чему у меня есть эффективные наработки в этой области, успешно опробованные ни один десяток раз.
У недержания мочи может быть множество различных причин, они зависят от возраста, акушерско-гинекологической истории, сопутствующих заболеваний. Я Вам расскажу о наиболее распространённых причинах этой проблемы, с которыми мне приходится сталкиваться почти ежедневно.
«Откуда у меня недержание мочи?»
Причины стрессового недержания мочи .
Если у Вашей мамы, или бабушки, или сестры есть недержание мочи, то вполне может статься, что у Вас семейная предрасположенность к этому заболеванию. То же можно сказать, если у Вас есть варикозное расширение вен на нижних конечностях, близорукость, если Вы обладательница высокого роста, белой кожи и длинных худых пальцев. Каждый пункт в этом списке – «плюсик» в пользу того, что у Вас присутствует недостаточность (слабость) соединительной ткани. Чем больше «плюсиков», тем выше вероятность наличия этой врождённой особенности, которая проявляется, в том числе, стрессовым недержанием мочи.
У женщин со стрессовым недержанием мочи содержание коллагена в тазовых связках и в коже на 40% меньше, чем у здоровых женщин такого же возраста. Следствием уменьшения количества коллагена является ослабление тазового дна и возникновение опущения тазовых органов. Низкое содержание коллагена может быть врожденной, индивидуальной особенностью организма. Поэтому недержание мочи может развиваться у молодых нерожавших женщин, у которых все другие причины ослабления тазового дна практически исключены.
Другим объяснением нарушений коллагенового баланса могут быть гормональные изменения, наблюдаемые у женщин в менопаузе. Некоторые исследователи большое значение придают недостатку в организме витамина С (аскорбиновой кислоты). Это приводит к снижению прочности любых структур, в состав которых входит коллаген. Установлено, что курение приводит к снижению содержания в организме витамина С. Этот факт может объяснить большую частоту стрессового недержания мочи у курящих женщин по сравнению с некурящими соответствующего возраста.
Провоцирующими факторами стрессового недержания мочи являются: беременность, роды, операции на органах малого таза, особенно те при, которых происходит удалением матки.
Самые частые причины стрессового недержания мочи у женщин
Беременность, роды. Особенно это касается родов крупным плодом, случаев с наложением акушерских щипцов, эпизиотомией, разрывами.
Опущение матки и/или влагалища, которые как бы тянут за собой вниз мочевой пузырь, так как связаны с ним общими связками. Из-за этого работа мочевого пузыря нарушается, а просвет уретры не перекрывается полностью.
Операции на тазовых органах и промежности, в том числе трансвагинальная гистерэктомия (удаление матки через влагалище), при которой разрушается связочный аппарат, поддерживающий мочевой пузырь.
Изменения гормонального фона и работы мочеполовой системы с возрастом. В этих случаях недержание мочи часто трактуется женщиной как неизбежное проявление старения и даже не приходит в голову тот факт, что это можно лечить.
Ожирение, ведущее к накоплению жировых клеток в мышечной ткани, дряблости и слабости мышцы стенки мочевого пузыря.
Причины ургентного недержания мочи (гиперактивного мочевого пузыря).
Что же касается причин ургентного недержания мочи (гиперактивный мочевой пузырь) — они крайне разнообразные, и все они приводят к развитию повышенной сократительной деятельности мышц мочевого пузыря.
Частота гиперактивности мочевого пузыря у взрослых достаточно велика и достигает 10–15%. Не у всех пациентов гиперактивность настолько выражена, что приводит у ургентному недержанию мочи. Распространенность этой формы недержания мочи повышается с возрастом. Во всех возрастных группах ургентное недержание чаще наблюдается у женщин.
Ведущими причинами гиперактивного мочевого пузыря выступают:
Возраст. Старение организма сопровождается снижением эластичности тканей, разрастанием коллагеновых волокон, нарушением кровотока – все это приводит к атрофии эпителия мочеиспускательного канала и нарушением иннервации мочевого пузыря. Большая роль в развитии сенсорных нарушений мочевого пузыря отводится дефициту эстрогенов в постклимактерическом периоде.
Хронические воспалительные заболевания мочевого пузыря, хронический неспецифический цистит/уретрит. Эти заболевания сопровождаются сильными позывами на мочеиспускание, которые невозможно сдержать. Успеть дойти до туалетной комнаты в этих случаях весьма сложно.
Беременность. Зачастую учащенное мочеиспускание у женщин является следствием беременности. В этом состоянии организм претерпевает значительные физиологические изменения. Поводом для учащенного мочеиспускания в этом случае является повышенная нагрузка на внутренние органы, а также серьезные изменения гормонального фона.
Избыточное потребление кофеина и алкоголя.
Заболевания нервной системы: поражение спинного, головного мозга, нервов, контролирующих работу мочевого пузыря. Черепно-мозговая травма, рассеянный склероз, нарушения мозгового кровообращения.
Мочекаменная болезнь, камень мочевого пузыря, который своим давлением раздражает стенку мочевого пузыря, имитируя его переполнение.
Сахарный диабет, при котором поражаются все нервные окончания (развивается диабетическая полинейропатия), в том числе и те, которые отвечают за работу мочевого пузыря.
Идиопатический гиперактивный мочевой пузырь – возникающее без видимых причин ургентное недержание мочи.
Основные признаки ургентного недержания мочи (гиперактивного мочевого пузыря).
Учащенное мочеиспускание (более 8 раз в сутки)
Повелительные позывы к мочеиспусканию, которые сложно перетерпеть
Неудержание мочи после сильного позыва
Мочеиспускание в ночное время
Бывают ли у Вас трудносдерживаемые позывы к мочеиспусканию
Мочитесь ли Вы более 8 раз в сутки?
Непроизвольное выделение мочи при физической нагрузке (кашле, смехе, чихании, натуживании, ходьбе, беге, поднятия тяжестей)
Способны ли Вы удерживать мочу при сильном позыве
Способны ли Вы удерживать мочу в положении лежа
Усиливается ли позыв при шуме падающей воды или при контакте с водой?
Можете ли Вы остановить выделения мочи при начавшемся недержании?
Встаете ли Вы ночью, чтобы помочиться?
Теряете ли Вы мочу при половом акте?
Количество теряемой мочи при недержании
Каждый ответ «да» или «нет» равен 1 баллу. Суммируются отдельно баллы в левом и правом столбцах.
Ургентное недержание мочи – непроизвольная утечка мочи, возникающая сразу после резкого позыва к мочеиспусканию.
Смешанное недержание – непроизвольная утечка мочи, сопровождающаяся резким позывом, а также резким усилием, напряжением, чиханием или кашлем.
Стрессовое недержание мочи – непроизвольная утечка мочи при напряжении, кашле или чихании.
Если Вы набрали 1 и более баллов, то у Вас есть недержание мочи. Чтобы выяснить его причину и начать лечение, Вы можете обратиться ко мне.
Недержание мочи можно и нужно лечить. Более того, это проблема не так сложна и поддаётся исправлению достаточно легко.
Современная медицина предлагает широкий спектр средств для борьбы с недержанием мочи, которые условно можно разделить на неинвазивные и инвазивные. Предпочтение отдаётся тем или иным на основе сведений о причинах недержания мочи и сопутствующих заболеваниях.
Упражнения Кегеля – произвольные сокращения мышц промежности, контролирующих акты мочеиспускания и дефекации. При регулярном выполнении упражнений в ряде случаев может наблюдаться улучшение.
Назначение лекарственных препаратов, в том числе гормонозаместительной терапии.
Установка пессария – кольца из плотного пластика в область сводов влагалища. Через стенку влагалища пессарий сдавливает уретру, предотвращая подтекание мочи.
Сейчас появился новый уникальный метод лечения недержания мочи – эрбиевый лазер Fotona, который используется также для безоперационной подтяжки влагалища. Суть метода такова, что воздействие лазера на стенку влагалища приводит к стимуляции синтеза в ней коллагена. Укрепление и подтягивание влагалищной стенки возвращает анатомическое положение и уретре в том числе.
В настоящее время полостные операции через разрез передней брюшной стенки с целью лечения недержания мочи не используются, исключая случаи онкологических заболеваний, камня в мочевом пузыре, аномалии развития и других. Сейчас всё более и более набирают малоинвазивные техники, причём это касается не только недержания мочи, но является общей тенденцией в области хирургии.
К методам лечения недержания мочи с минимальным вмешательством относится введение препаратов гиалуроновой кислоты под слизистую уретры, что приводит к её набуханию и перекрытию просвета уретры в обычном состоянии. Самому мочеиспусканию набухшая слизистая не мешает. Введение производных гиалуроновой кислоты используется при стрессовом недержании мочи.
В своей практике я использую Уродекс-гель (производство «БиоПолимер», Германия) . Это препарат выгодно отличается от своих аналогов тем, что:
- В его состав входит декстраномер – полимер, представленный в препарате мельчайшими микрочастицами, имеющими положительный заряд. Это вещество
стимулирует образование собственного коллагена, который укрепляет стенку уретры,
помогая стабилизировать её положение.
- Гиалуроновая кислота в составе Уродекса имеет сетчатую структуру, благодаря чему она выполняет транспортную функцию для молекул декстраномера.
Уродекс вводится под местным или внутривенным обезболиванием, длительность процедуры – 15 минут, выполняется она амбулаторно. Основное показание для введения Уродекса: стрессовое или смешанное недержание мочи. Препарат хорошо переносится, обладает 100%-ой биосовместимостью, его компоненты расщепляются в организме без следа, не оказывая какого-либо токсического эффекта.
При гиперактивном мочевом пузыре используется другой малоинвазивный метод лечения: местное введение препарата ботулотоксина. В урологический практике это препарат Лантокс. В зависимости от разновидности императивного недержания препарат вводится в стенку мочевого пузыря, в стенку уретры или в мышцы тазового дна. При необходимости процедура проводится под контролем эндоскопа. Одной инъекции Лантокса «хватает» на 8-12 месяцев, чтобы забыть на это время о ежедневных прокладках и промокшем белье.
Другой, отлично зарекомендовавший себя метод лечения недержания мочи, — это использование слинг-систем – специальных сеток, вводимых через проколы кожи в паховых складках или в своде влагалища, которые поддерживают уретру, восстанавливая её нормальное анатомическое положение.
Я отдаю своё предпочтение системе Офира (производство «Промедон», Аргентина). Плюсы этой системы в том, что:
- Общий объём сетки-слинга очень мал, нить, удерживающая его в тканях, также очень тонкая, чем достигается минимальное травмирование окружающих тканей при введении слинга.
- Единственный разрез длиной не более 1 см выполняется на своде влагалища, поэтому следы его совершенно не видны.
- Техника операции позволяет избежать травмы крупных сосудов, нервных сплетений и внутренних органов во время операции.
- Две точки фиксации в тканях – симметрично с обеих сторон уретры, внутри мышц промежности.
- Фиксация слинга якорным механизмом, что позволяет избежать его смещения со временем.
Благодаря удачному способу крепления в мышцах тазового дна, слинг надёжно удерживает уретру в нужном положении. Операция выполняется амбулаторно под эпидуральной анестезией, уже в день установки слинга Вы можете уйти домой.
источник
Нередко возникает такое явление, когда образовавшаяся миома давит на мочевой пузырь и вызывает неприятные болевые ощущения. Наличие данной патологии говорит о том, что требуется незамедлительное лечение или же проведение хирургической операции.
В большинстве случаев миома является доброкачественным образованием, которое формируется в толще стенок маточного органа. В зависимости от степени и места локализации опухоли выделяют классификацию миоматозных узлов, представленную в списке ниже.
- субсерозный узел, который образуется в серозной оболочке, покрывающей матку снаружи. Форма образования очень часто наблюдается у женщин после 30 лет в период наступления менопаузы;
- интрамуральный узел или интерстициальный локализуется в толще маточных стенок и часто располагается по передней или задней стенке матки;
- субмукозные узлы также развиваются в толще маточных стенок, но с дальнейшим ростом они начинают деформировать контуры детородного органа;
- развитие миомного узла «на ножке» характерно при маленькой площади соединения между его основаниями. Патология опасна перекручиванием и прекращением кровоснабжения, что может привести к срочному хирургическому вмешательству.
Образование субсерозных узлов, которые локализуются на поверхностной оболочке матки, влияет на функциональность соседних органов и может вызвать дополнительные изменения в организме. Миома может давить на мочевой пузырь, прямую кишку, поясницу. Болевые ощущения внизу живота распространяются на нижнюю часть малого таза и отдают в ноги.
Давление субсерозной миомы на мочевой пузырь
При увеличении субсерозной миомы отмечаются выраженные признаки дискомфорта в организме. У женщины значительно изменяется процесс мочеиспускания и наблюдается сильное давление на мочевой пузырь. При резких поворотах тела в месте локализации опухоли ощущаются сильные покалывания.
Сильное обострение миомы характеризуется острыми болевыми ощущениями в области мочевого пузыря, что сказывается на общем состоянии женщины. Воспалительный процесс сопровождается повышением температуры и увеличением давления на органы малого таза. В этом случае рекомендовано тщательное обследование и возможное хирургическое вмешательство при наличии показаний.
Давление субсерозной миомы на прямую кишку
Во время развития субсерозной миомы и образования опухоли больших размеров увеличивается давление на прямую кишку. В результате отмечаются ноющие боли в области кишечника и расстройство пищеварительной системы. При этом отмечается нестабильность переваривания полученной пищи.
Для того чтобы успешно вылечить миому или же провести операцию нужен точный диагноз образования с указанием места его расположения. Если же игнорировать развитие заболевания, то в скором времени будут подтверждены нарушениям соседние органы, что приведёт к возникновению дополнительных патологий.
Методика лечения миомы напрямую зависит от её размеров и видов. Поэтому важным аспектом в данном вопросе является своевременная диагностика и правильно предпринятые терапевтические меры. В редких случаях опухоль подвергается консервативным методам, а наиболее приемлемые варианты удаления образования хирургическим путём.
При развитии миомных узлов образуются определённые симптомы, которые говорят об их возможном образовании. Признаки имеют общую клиническую картину вне зависимости от разновидностей опухоли:
-
наличие длительных месячных с обильным выделением крови. При образовании субмукозных узлов часто встречается явление анемии (снижение уровня гемоглобина в крови). Динамика такого развития хорошо видна при сдаче общего анализа крови;
- постоянные болевые ощущения внизу живота периодического и хронического характера. Дискомфорт может проходить на небольшие промежутки времени, но неприятные симптомы опять возвращаются;
- зрительное увеличение живота при образовании миомы значительных размеров. Наблюдается вздутие или же сильная твёрдость жировой прослойки на брюшном прессе;
- увеличение давления на мочевой пузырь, что приводит к частым позывам в туалет. Явление развивается при субсерозных узлах, когда они разрастаются в области органов малого таза;
- возникновение сильных запоров из-за излишнего давления на прямую кишку. Миомные узлы субсерозного типа могут разрастаться в области кишечника и вызвать расстройство пищеварительной системы;
- длительное отсутствие наступления беременности происходит из-за образования субмукозных узлов в толще матки, которые располагаются по спирали и препятствуют зачатию.
Вышеуказанные симптомы могут являться причиной развития миомы, поэтому после установления диагностики необходимо изучить возможные показания к проведению хирургического вмешательства:
- наличие больших размеров миомы (увеличение матки как на 12 недели беременности и выше);
- длительное течение месячных с обильными выделениями, приводящими к развитию анемии;
- постоянный болевой синдром в нижней части живота;
- хирургическое удаление субмукозных узлов, так как они часто являются причиной бесплодия, а в период наступления климакса могут перерасти в серьёзные заболевания;
- субсерозная миома на ножке также подлежит безотложному оперативному вмешательству, так как её перекручивание может привести к развитию тяжёлых осложнений в женском организме;
- увеличение роста миомы в климактерическом периоде. Доброкачественные образования в период менопаузы не изменяются в размерах, а в некоторых случаях даже уменьшаются. Поэтому беспричинное образование опухоли может стать причиной онкологических процессов в организме.
Основным методом лечения миомы является своевременное хирургическое удаление, так как остальные способы терапии не принесут должного результата. При этом оперативное вмешательство разделяют на два вида.
- Непосредственное удаление миоматозных узлов. Методика оперативного вмешательства проводится двумя эффективными способами лапаротомией и лапароскопией (проведение разреза или прокола на животе). Оба вида операции являются безопасными и устраняют образование из матки.
Методика лапаротомии является наиболее традиционной и проводится при значительных размерах миомы более 10 см, так как в этом случае лапароскопия будет неэффективна. Также операция приемлема при развитии большого количества узлов. Сущность операции заключается в осуществлении надреза на животе и последующего удаления опухоли.
При этом операции при помощи лапаротомии могут вызвать большие кровопотери и осложнения в восстановительном периоде.
- Удаление маточного органа. Данная операция проводится при наличии неотложных показаний, так как специалисты преимущественно стараются сохранить репродуктивные органы женщины в любом возрасте. Если же наблюдается динамика беспричинного увеличения миомы или же образования нескольких миоматозных узлов, то требуется незамедлительное хирургическое вмешательство.
По статистике удаление матки проводят женщинам после 45 лет при выявлении множественных миом в период менопаузы. Так как при отсутствии выделения должного количества гормонов отмечаются изменения, которые могут привести к развитию злокачественных образований.
Если же диагностированы субмукозные узлы незначительных размеров, то их удаляют через влагалище специальным методом гистерорезектоскопией. Опухоль более 5 см не подлежит такому хирургическому вмешательству и требует проведения лапаротомии или же лапароскопии.
При выявлении подозрительных симптомов, напоминающих образование миомы, требуется ряд обследований и заключение ведущих врачей гинекологов. После определения точного диагноза рекомендовано адекватное лечение в виде хирургического вмешательства и послеоперационное восстановление с соблюдением всех назначений лечащего специалиста!
источник
У женщины с диагнозом миома может возникать чувство сдавления в районе органов малого таза, которое сопровождается желанием посетить туалет. Если такое происходит часто, то необходимо сообщить своему гинекологу.
Ведь если это миома давит на мочевой пузырь, то необходимо незамедлительное лечение, чтобы не усугубить состояние своего здоровья.
Доброкачественное новообразование, которое локализуется в мышечном слое матки, называют миомой. Она может иметь как один узел, так и несколько, а располагаться они могут в разных частях матки.
На начальных этапах своего развития заболевания не доставляет женщине какого-либо дискомфорта. Но по мере роста узлов могут появляться первые симптомы. В зависимости от вида миомы симптоматика может различаться, но чаще всего женщина ощущает боль в области малого таза и нарушения в менструальном цикле. Если вовремя не начать лечение, то миома при своем росте начнет влиять на работу соседних с маткой органов.
Точные причины появления миомы до сих пор не известны. Однако совершенно точно то, что заболевание это гормонозависимое. Но нарушения в гормональном балансе сами по себе не вызывают появление опухоли, для начала ее роста необходимо, чтобы была факторы, способствующие этому процессу. Это:
- множественные аборты,
- заболевания половой системы,
- воспалительные процессы в органах малого таза,
- наследственная предрасположенность,
- сидячий образ жизни и избыточный вес.
Не все виды миомы давят на мочевой пузырь, поэтому симптомы будут различаться. Для начала стоит рассмотреть, чем разнообразные виды отличаются друг от друга.
- Субсерозный узел локализуется в соответствующей оболочке матки. Серозный слой покрывает наружную часть матки. Может располагаться на ножке.
- Интрамуральные узлы обнаруживаются в стенках матки, чаще всего на передней или задней. Характеризуется межмышечным расположением узлов.
- Субмукозная миома также локализуется в стенках органа. Отличается тем, что ее рост чаще всего происходит в сторону эндометрия. Также как и субсерозная может располагаться на ножке.
Наиболее часто давить на окружающем матку органы, в том числе и на мочевой пузырь, будет субсерозная миома. Это происходит потому, что она располагается на покрывающей матку оболочке и растет не внутрь органа, а наружу.
По мере своего развития субсерозная миома начинает давить на соседние органы, а женщина при этом начинает ощущать дискомфорт и частые позывы к мочеиспусканию. При резких поворотах могут чувствоваться болезненные покалывания в том месте, где локализуется узел.
При возникновении воспалительных процессов в этой части организма появляются такие симптомы, как сильные боли в районе мочевого пузыря и повышение температуры тела. В этом случае очень вероятно назначение оперативного вмешательства для удаления опухоли.
Не только миома может оказывать сдавливающее влияние на органы малого таза. Поэтому при нарушении мочеиспускания стоит обратиться к врачу и пройти диагностику, чтобы исключить следующие случаи.
- Воспалительные процессы в выделительной системе.
- Другие гинекологические патологии.
- Заболевания мочевого пузыря.
- Новообразования.
- Запоры и другие проблемы с кишечником, которые могут воздействовать на мочевой пузырь.
- Беременность на больших сроках.
Если это именно миома давит на мочевой пузырь, должны быть симптомы, соответствующие этому заболеванию. Помимо болей и нарушений в менструальном цикле, визуально можно заметить увеличение живота, ведь только очень большие опухоли способны так влиять на соседние органы.
В любом случае, при таких симптомах, как чувство давления на мочевой пузырь и проблемы с мочеиспусканием врач должен назначить комплексное обследование.
Для женщин, вынашивающих ребенка и имеющих диагноз миома важно понимать, важно понимать, что является причиной того, что матка сдавливает мочевой пузырь. Ведь если это растущая миома, то необходимо что-то делать, ведь такой рост может навредить здоровью ребенка. А если матка просто расширяется из-за беременности – то это нормальный процесс.
Матке, растущей одновременно с развитием плода необходимо дополнительное пространство. Иначе органы, окружающие ее органы начнут оказывать влияние на стенки матки, повышая тем самым тонус и увеличивая шанс на выкидыш. Даже при малых сроках беременности женщина начинает чаще ощущать позывы к мочеиспусканию.
Для лечения миомы матки существует несколько методик. Выбор, какую именно применить будет зависеть от множества факторов, в том числе вида узла, стадии развития болезни, возраста женщины и прочего. Но если миома выросла до таких размеров, что начала влиять на мочевой пузырь, то вероятнее всего медикаментозное лечение не поможет и придется делать операцию. Чаще всего применяются три основных вида оперативного вмешательства.
 Эмболизация маточных артерий
Эмболизация маточных артерий
Мнение врачей по поводу такого вмешательства пока не однозначно. Некоторые считают, что это самый малотравматичный способ избавиться от опухоли, другие – что внедрение в организм посторонних предметов может в итоге нанести еще больший вред.
Суть методики заключается в перекрывании доступа крови к миоме. Для этого в артерии, питающие ее, вводят специальные шарики – эмболы. В течение следующих 5 минут после введения эмбол через тонкий катетер сосуды, питающие миому, закрываются. Через некоторое время после этого клетки опухоли, оставшиеся без питания, начинают замещаться соединительной тканью. При этом наблюдается уменьшение миом до 4-х раз, а иногда и полное их исчезновение.
Изготовление эмбол началось не так давно, когда ученые смогли создать такие материалы, которые не наносят вред человеку, находясь внутри него. Шарики по их свойствам можно сравнить с хирургическими нитями – точно также они не взаимодействуют с окружающими тканями. Эмболы могут полностью раствориться в артерии, остаться в соединительной ткани, появившейся на месте миомы либо покинуть организм во время менструации.
Эмболизация маточных артерий применяется как самостоятельная методика для избавления от миомы матки, так и в составе комплексной терапии.
Эти два метода лечения миомы матки, которая воздействует на мочевой пузырь, похожи. Они оба призваны удалить новообразование, по возможности не нарушив целостность матки, либо минимизировав вмешательство в нее. Только при лапароскопии делается прокол на животе, через который проводятся все манипуляции, а при лапаротомии – разрез.
Лапаротомия при больших миомах и при множестве узлов используется чаще, так как лапароскопия в таких случаях менее эффективна. Но при этом разрез, сделанный на животе, вызывает более серьезную кровопотерю, чем прокол, и приводит к более длительному восстановительному периоду.
Этот метод врачи применяют только в самом крайнем случае, ведь после удаления матки женщина больше никогда не сможет выносить ребенка. Обычно такой метод применяется при беспричинном и интенсивном росте опухоли либо при наличии множества узлов, имеющих большие размеры.
Некоторые гинекологи говорят, что к ним на прием приходят женщины, сильно запустившие заболевание по той причине, что испугались удаления матки. Они не знали, что существуют другие методы лечения миомы, поэтому выращивают опухоли до такого размера, что те начинают мешать работе соседних органов.
Если миому, которая выросла до таких размеров, что давит на мочевой пузырь не лечить, то это может грозить женщине различными осложнениями. Чаще всего это приводит к застою мочи, что само по себе вызывает неприятные ощущения. Помимо этого, урина является прекрасной средой для развития большого числа бактерий, которые будут являться причиной появления воспалительных процессов в мочевом пузыре и появления такого заболевания, как цистит.
Помимо этого боли, локализующиеся в нижней части живота, становятся хроническими. Так как сдавление пузыря маткой не прекращается. Дальнейшее разрастание опухоли может привести к тому, что она начнет давить и на кишечник, препятствуя нормальному стулу.
Да и просто наличие в организме миомы такого большого размера может повлиять на многие вещи. Появление других воспалительных процессов, кроме цистита, невозможность зачать ребенка, развитие анемии из-за нарушений менструального цикла.
При появлении первых симптомов миомы следует незамедлительно обратиться к гинекологу и начать своевременное лечение. На начальных стадиях можно избавиться от опухоли или остановить ее рост при помощи медикаментозного лечения. А вот если запустить болезнь и дождаться того момента, что миома начнет давить на мочевой пузырь, то придется делать операцию по ее удалению.
источник
Часто женщина после родов обнаруживает, что даже при незначительном напряжении у нее начинает подтекать моча. Возникает закономерный вопрос: в чем причина этого состояния и требует ли оно медицинской помощи?
Многие женщины считают, что послеродовое недержание мочи «пройдет само» и не спешат обращаться к врачу. И даже если со временем это состояние только ухудшается, пациентка, как правило, предпочитает смириться с существующим положением дел, стесняясь пожаловаться на недержание даже на приеме у врача. Некоторые женщины считают данное состояние нормой и ничего не предпринимают по этому поводу. Между тем речь идет об осложнении родов, которое называется стрессовым недержанием мочи (СНМ). Это состояние не столько ухудшает здоровье больной, сколько снижает качество ее жизни. Попытаемся ответить на наиболее актуальные вопросы, касающиеся СНМ.
Недержание мочи — это патологическое состояние, при котором происходит непроизвольное выделение мочи в результате:
- нарушения адекватной иннервации мышечной оболочки мочевого пузыря и мышц тазового дна (иннервацией называется управление органа или мышцы определенными участками нервной системы);
- патологической подвижности мочеиспускательного канала;
- несостоятельности замыкательного аппарата мочевого пузыря и мочеиспускательного канала;
- нестабильного положения мочевого пузыря — нестабильности внутрипузырного давления.
Выделяют семь видов недержания мочи:
- Стрессовое недержание мочи — непроизвольное выделение мочи при физической нагрузке, кашле, чихании, т. е. в случаях резкого повышения внутрибрюшного давления.
- Ургентное недержание мочи — непроизвольное выделение мочи при внезапном, сильном и нестерпимом позыве к мочеиспусканию.
- Рефлекторное недержание мочи — подтекание мочи при различных «провоцирующих» ситуациях, например при звуке воды или громком крике.
- Непроизвольное подтекание мочи.
- Ночное недержание мочи (энурез) — болезнь, наиболее часто встречающаяся в детском возрасте.
- Подтекание мочи после завершения мочеиспускания.
- Недержание перенаполнения (ишурия парадокса). При этом моча отделяется по каплям, несмотря на перенаполненный мочевой пузырь (острая задержка мочи происходит, например, у больных с миомой матки больших размеров).
У женщин чаще всего наблюдается стрессовое недержание мочи.
Каков механизм удержания мочи в норме? В норме удержание мочи осуществляется путем взаимодействия четырех основных механизмов:
- стабильное положение в организме мочевого пузыря;
- неподвижность мочеиспускательного канала;
- адекватная иннервация мышц тазового дна и мышечной оболочки мочевого пузыря;
- анатомическая и функциональная целостность замыкательного аппарата мочевого пузыря и мочеиспускательного канала.
Организм матери на протяжении всей беременности и особенно во время родов подвергается повышенной нагрузке. Наибольшие перегрузки испытывают мышцы тазового дна, которые во время беременности служат надежной опорой для растущей матки, а во время родов являются естественными родовыми путями, превращаясь в «тоннель», по которому выходит малыш. Во время прохождения плода по родовым путям происходит чрезмерное сдавление мягких тканей, в результате чего может возникнуть нарушение иннервации последних и, как следствие, — потеря части функций. Именно поэтому после родов возможно развитие СНМ в результате нарушения взаимодействия вышеперечисленных механизмов. Такие осложнения течения родов, как разрывы мягких тканей промежности, влагалища, увеличивают вероятность развития СНМ. Необходимо отметить, что каждые последующие роды также увеличивают риск развития заболевания.
Развитию СНМ способствуют:
- беременность, роды;
- пол (недержание мочи чаще встречается у женщин);
- повышенный вес;
- хирургические вмешательства — повреждение тазовых нервов или мышц;
- наследственный фактор (генетическая предрасположенность к развитию недержания мочи);
- неврологический фактор — наличие различных заболеваний нервной системы (рассеянный склероз, болезнь Паркинсона, травмы позвоночника);
- анатомический фактор — нарушения в строении мышц тазового дна и тазовых органов.
Важно отметить, что риск развития недержания мочи возрастает прямо пропорционально количеству родов. Около 54% всех повторнородящих женщин испытывают эпизоды СНМ.
Проявлениями СНМ являются:
- непроизвольное выделение мочи при физической нагрузке, кашле, чихании и т.д.;
- эпизоды неудержания мочи при половом сношении;
- эпизоды неудержания мочи в положении лежа;
- учащение эпизодов неудержания мочи при употреблении алкоголя.
Недержание мочи — это заболевание, которое никогда не приводит к серьезным нарушениям функциональной деятельности организма и к летальному исходу. Однако, как уже было сказано, данная проблема по мере прогрессирования чревата постепенным ухудшением качества жизни, а иногда — и полной изоляцией больного. Именно поэтому важно знать, что недержание мочи можно вылечить. Для этого прежде всего необходимо обратиться за помощью к квалифицированному специалисту, который поможет подобрать наиболее действенный и подходящий для конкретного случая метод лечения.
При обнаружении у себя симптомов стрессового недержания мочи (непроизвольное выделение мочи при кашле, чихании, быстрой ходьбе, физических нагрузках) необходимо обратиться к врачу-урологу. Не стоит ничего утаивать, а тем более — стыдиться произошедшего с вами. Помните: даже незначительная, на ваш взгляд, деталь может оказать существенное влияние на тактику лечения.
При первом посещении медицинского учреждения доктор тщательно расспросит вас о проявлениях заболевания и предложит заполнить несколько опросников. Они могут выглядеть по-разному, например так.
Отмечали ли вы у себя наличие следующих симптомов? Если да, то как часто (никогда — 0; редко — 1; среднее количество раз — 2; часто — 3):
- учащенное мочеиспускание;
- недержание мочи, сопровождающееся нестерпимым позывом;
- недержание мочи после физической нагрузки, кашля, чихания;
- потеря небольшого количества (нескольких капель) мочи;
- трудности при мочеиспускании;
- болезненность или дискомфорт внизу живота/в области гениталий.
Несмотря на то что количество и характер вопросов могут различаться, все они направлены на субъективную оценку заболевания. Поэтому надо попытаться ответить на вопросы как можно точнее. При этом вы должны руководствоваться состоянием вашего организма только за последний месяц — не надо вспоминать то, что было месяц или два тому назад.
Для постановки правильного диагноза и выбора адекватной терапии необходимо выяснить те проблемы, которые вас беспокоят именно в настоящее время.
Также доктор предложит вам заполнить «дневник» мочеиспусканий, который позволяет дать более объективную оценку симптомов пациентки. При заполнении дневника учитываются количество выпитой жидкости, частота и объем мочеиспусканий, наличие императивных (нестерпимых) позывов и эпизодов недержания мочи. Дневник мочеиспусканий не может быть оценен без пациентки. Таким образом, заполнив дневник в течение 24-48 часов, вы снова придете на прием к доктору, который обратит внимание на частоту мочеиспусканий, их объем и на то, как вы сами описываете акт мочеиспускания. В дневнике мочеиспусканий фиксируются следующие факторы для каждых 2 часов:
- какую жидкость вы приняли и в каком количестве;
- сколько раз вы помочились;
- какое количество мочи при этом выделилось (немного, средне, много);
- испытывали ли нестерпимый позыв к мочеиспусканию;
- чем вы в этот момент занимались;
- был ли у вас эпизод непроизвольного выделения мочи;
- какое количество мочи выделилось во время этого эпизода;
- чем вы были заняты во время непроизвольного выделения мочи.
Записи рекомендуется вести на протяжении 3 последующих дней. Для получения наиболее точных и достоверных результатов рекомендуется постоянно иметь дневник при себе.
После беседы и заполнения опросников доктор проведет осмотр в гинекологическом кресле и цистоскопию. Осмотр в кресле будет напоминать те осмотры, которые вы проходите при регулярном плановом посещении вашего гинеколога. Он будет включать в себя обычное влагалищное исследование, необходимое для исключения заболеваний матки и влагалища, которые также могут являться причиной СНМ. Кроме того, доктор проведет несколько специфических тестов (проб), позволяющих с наибольшей долей вероятности диагностировать СНМ. Основной из них является так называемая «кашлевая» проба, при которой врач попросит вас покашлять. Проба является положительной, если при кашле из наружного отверстия мочеиспускательного канала выделяется моча. Важно отметить, что даже малое количество мочи, выделяемой таким образом, позволяет поставить диагноз СНМ.
Цистоскопия представляет собой исследование мочевого пузыря, при котором в его полость через мочеиспускательный канал вводят специальный прибор (цистоскоп), с помощью которого осматривают мочевой пузырь. Важно отметить, что цистоскопия является обязательным методом исследования, независимо от результатов специфических тестов. Цистоскопия позволяет выявить такие заболевания мочевого пузыря, как цистит (воспаление слизистой мочевого пузыря), дивертикулез (выпячивания стенки мочевого пузыря, типа грыжевых мешков) и др., которые могут осложнить СНМ.
Эти два исследования могут быть проведены как амбулаторно, так и в стационаре, однако в случае затруднительной постановки диагноза и при необходимости уточнения тактики лечения необходимо провести дополнительные исследования в условиях стационара. К таким исследованиям относятся:
- лабораторные тесты (анализ мочи, крови, посев мочи);
- УЗИ почек и мочевого пузыря (определение остаточной мочи);
- комплексное уродинамическое исследование (урофлоуметрия, цистометрия и профилометрия, в ходе которых происходит воспроизведение акта мочеиспускания в искусственных условиях с расположением датчиков внутри пузыря и прямой кишки для постоянного мониторирования изменений показателей давления).
Данное исследование является инвазивным, возможно развитие инфекционных осложнений, поэтому его выполнение предпочтительнее в стационаре.
На основании полученных результатов комплексного обследования будет выбрана оптимальная тактика лечения. В случае развития СНМ как послеродового осложнения предпочтительно проведение консервативной терапии. Важнейшей и основной частью такого лечения является выполнение упражнений, направленных на укрепление мышц тазового дна. В их число входит так называемая step-free терапия; при этом вам предстоит удерживать мышцами во влагалище специально разработанные «грузики» нарастающего веса.
Эффективность консервативной терапии оценивается после года лечения. Критерием выздоровления является полное исчезновение симптомов СНМ. При слабой положительной или отрицательной динамике вам предложат операцию. Наряду со специальными упражнениями возможно выполнение электростимуляции и электромагнитной стимуляции мышц тазового дна. В случае развития СНМ после родов консервативноелечение проводится вте-чение последующего года: в этом случае его эффективность достаточно высока.
Необходимо отметить, что медикаментозного метода лечения СНМ не существует.
Основным видом лечения стрессового недержания мочи являются хирургические методы, цель которых — создание дополнительной опоры для мочеиспускательного канала с целью устранения патологической подвижности последнего. Выбор того или иного метода во многом зависит от степени недержания мочи.
- Введение специального геля в околомочеиспускательноканальное пространство. Операция может выполняться как амбулаторно, так и стационарно, как под общей, так и под местной анестезией. Длительность операции, как правило, не превышает 30 минут. При данном виде лечения остается высокая вероятность рецидивирования (повторения) заболевания.
- Уретроцистоцервикопексия. В ходе данной операции разными способами фиксируют мочеиспускательный канал, мочевой пузырь, шейку матки. В различных вариантах (операция Берча, операция Раза, операция Гиттиса и др.) уретроцистоцервикопексия является полноценным оперативным вмешательством, требующим длительного послеоперационного восстановления. В настоящее время этот метод используется редко.
- Слинговая (петлевая) операция в различных вариантах. Это наиболее распространенное оперативное вмешательство. Существует множество вариантов петлевых (слинговых) операций, в ходе которых эффект удержания мочи достигается созданием надежной дополнительной опоры мочеиспускательному каналу путем размещения под средней частью мочеиспускательного канала петли из различного материала (влагалищный лоскут, кожа, синтетические материалы и др.).
В последнее время все большей популярностью пользуются минимально инвазивные — с минимальным хирургическим вмешательством — петлевые операции. Они обладают следующими преимуществами:
- хорошая переносимость (метод используется при любой степени недержания мочи);
- небольшие разрезы на коже, через которые осуществляется вмешательство;
- использование в качестве петлевого материала синтетической сетки из полипропилена;
- возможность проведения операции под местной анестезией;
- непродолжительность операции (около 30-40 минут);
- короткий послеоперационный период (пациентка может быть выписана домой в день операции или на следующий день);
- хорошие функциональные результаты — малая вероятность рецидива заболевания.
Подводя итог, хочется еще раз подчеркнуть, что СНМ является патологией, болезнью, а не нормальным состоянием женского организма. По данным проведенных исследований, лишь 4% женщин в России из числа страдающих СНМ не считают свое состояние закономерным. Тем не менее, недержание мочи — это болезнь, которая никогда не излечивается самостоятельно, без помощи квалифицированного специалиста. Не стоит мириться с этой проблемой, травмируя психику и отказываясь от полноценной жизни.
Константин Колонтарев, врач-урогинеколог,
сотрудник кафедры урологии
Московского гос. стоматологического университета,
г. Москва
источник

У нерожавших женщин детородный орган пытались сохранить и удаляли лишь миоматозные узлы. На сегодняшний день выделяют щадящий метод лечения – эмболизацию маточных артерий. Давайте разбираться, что же представляет собой миома, как она себя проявляет и какой метод ее лечения наиболее эффективный.
Обращаем ваше внимание, что данный текст готовился без поддержки нашего Экспертного совета.
Миому матки до 90-х годов ХХ века рассматривали как доброкачественную опухоль, способную под воздействием различных внутренних и внешних факторов перерождаться в злокачественное новообразование. Многочисленные исследования западных светил медицины доказали, что миому следует ассоциировать не с опухолью, а скорее с жировиком на кожном покрове. Благодаря такой перемене взглядов на патологию изменились и методы борьбы с ней. Если Вам поставили диагноз миома, не нужно впадать в панику и думать, что Вашей жизни угрожает смертельная опасность. Заболевание поддается лечению и рецидивы возможны в единичных случаях. При этом девушка не утрачивает свою репродуктивную функцию.
В большинстве случаев миома не проявляет себя, она развивается в организме женщины бессимптомно. Основным признаком патологии является нарушение менструального цикла. Если образование характеризуется внушительными размерами, то матка будет давить на мочевой пузырь.
Новообразование развивается из мышечных клеток матки. Оно может появиться на стенках органа, непосредственно внутри стенки или прорасти даже в полость матки.
Миома, развивающаяся на стенках матки, будет давить на мочевой пузырь.
Если миоматозные узлы достигают внушительных размеров, они способны смещать матку в сторону, она в свою очередь также будет давить на мочевой пузырь.
Длительное время патология может не проявлять себя. Основными симптомами заболевания служат:
- Обильные и длительные менструации;
- Сильные болевые ощущения во время месячных;
- Тяжесть внизу живота;
- Частные мочеиспускания (когда миома давит на мочевой пузырь);
- Спинные, поясничные и тазовые боли;
- Бесплодие, выкидыши.
Выявляют миому при плановом осмотре у гинеколога. Опытный врач без труда обнаруживает изменения матки, образовавшиеся уплотнения и неровности, после чего пациентку отправляют на ультразвуковое исследование. Когда диагноз миома матки подтверждается, девушке назначают оптимальный курс лечения.
Главное в данном вопросе – обратиться к опытному и высококвалифицированному специалисту. Записаться на приём к врачу можно в любое удобное время.
Когда женщина ощущает давление патологического образования на мочевой пузырь и живет с чувством дискомфорта, рекомендации врачей о необходимости удаления миоматозных узлов кажутся ей идеальным выходом из сложившейся ситуации. Милые барышни, не торопитесь со столь важным решением и выслушайте мнение других специалистов. Консультация по e-mail поможет расставить все точки над «i».
Проблему можно решить щадящим методом, при этом не нужно проводить удаление миомы, а тем более матки. Инновационная методика – эмболизация маточных артерий — «убьет» миоматозные узлы и миома не будет давить на мочевой пузырь. Процедура подразумевает закупоривание кровеносных сосудов, питающих матку, а соответственно и новообразование. При этом в орган будет поступать кровь из артерий яичников и через мелкие кровеносные сосуды, позволяя половому органу нормально функционировать.
Процедура занимает около десяти минут и избавляет от проблемы раз и навсегда. Спустя небольшой период времени после проведения эмболизации миома прекратит давить на мочевой пузырь, и женщина сможет вернуться к своему привычному ритму жизни.
Миома матки проявляет себя не только когда начинает давить на мочевой пузырь, но также и нарушениями менструального цикла, в частности задержкой месячных. Важно помнить, что подобные явления характерны и для наступления беременности. Поэтому часто молодые женщины, списывая чувство дискомфорта на последствия роста узлов, на ранних сроках даже не подозревают о своем интересном положении.
С наступлением беременности в организме прекрасной половины человечества происходит колоссальный ряд изменений, он перестраивается таким образом, чтобы плод мог нормально расти и развиваться. При этом матка начинает постепенно увеличиваться в размерах и давить на мочевой пузырь. Все мы знаем, что будущие мамочки испытывают частые позывы к мочеиспусканию.
Мочевой пузырь женщины во время беременности испытывает большую нагрузку, как и все остальные системы организма. Довольно часто начинает развиваться цистит из-за сильного давления полового органа с плодом на мочевой пузырь.
Цистит — это воспаление мочевого пузыря. При частных мочеиспусканиях и недержании мочи, в случаях, когда моча мутная или с кровянистыми примесями, обязательно необходимо обратиться к врачу.
Частные болезненные мочеиспускания или чувство сильного давления на мочевой пузырь – сигнал к тому, что следует обследоваться у гинеколога.
Как видим, причин давления матки на мочевой пузырь две – развитие миомы матки и беременность. В любом случае без похода за помощью к специалисту не обойтись. Главное, не переживать преждевременно и настраивать себя на позитивный лад.
Также важно не принимать поспешных решений и выбрать оптимальный метод лечения в случае, если диагноз миома матки подтвердился.
Если доктор говорит, что устранить патологию можно лишь при помощи хирургической операции, то это может означать следующее:
- Врач недостаточно компетентен в новых более эффективных и органосохраняющих методах лечения;
- Хирургу нужно выполнить план по количеству проведенных операций.
Не позволяйте вводить себя в заблуждение и проконсультируйтесь с несколькими врачами, выберите профильное медицинское учреждение в каталоге клиник лечения миомы.
Миоматозный узел можно уменьшить в размерах, зафиксировать или удалить. Уменьшить размер узла, давящего на мочевой пузырь, можно при помощи медикаментозных препаратов или путем эмболизации маточных артерий.
Каждый узел имеет свой предел, до которого он может уменьшиться. Если мы имеем дело с новообразованием, диаметр которого составляет около 8 см, медикаментозный метод лечения применять нецелесообразно. Узел уменьшится до 4-5 см, но клинически все же останется значимым, миома, как и прежде, будет давить на мочевой пузырь, а менструальный цикл не нормализуется.
В данном случае эмболизация маточных артерий – революционный, эффективный и щадящий метод борьбы с патологией. Спустя всего 2,5-3 месяца после проведения процедуры размер узлов уменьшается на 45%, через год на 65%. После эмболизации прием каких-либо препаратов не требуется.
Процедуру проводят в течение 10-50 минут, анестезия в данном случае не требуется. Проводить такое вмешательство можно при миоматозных узлах любой величины при выраженной симптоматике (в виде давления матки на мочевой пузырь) или в ее отсутствие.
После того, как эмболизация проведена, пациентка отправляется в палату и находится там до утра под присмотром медицинского персонала.
Спустя некоторое время появляются болевые ощущения, сопоставимые с болями во время менструации. Подобные явления легко устраняются при помощи приема обезболивающих препаратов.
В течение следующей недели может наблюдаться небольшое повышение температуры, слабость как при простуде. По истечении семи дней женщина может выходить на работу и вести свой привычный образ жизни.
Спустя всего один менструальный цикл ощущается эффект от пройденной процедуры – новообразование перестает давить на мочевой пузырь, менструации идут один раз в месяц, без задержек и чересчур обильных выделений.
Если миоматозные узлы в матке слишком больших размеров, эмболизацию проводят для остановки роста новообразований перед проведением удаления миомы. Таким образом врачам удается полностью восстановить репродуктивную функцию женщины с наиболее сложными вариантами миомы.
Очевидно, что на сегодняшний день диагноз миома матки не является приговором. Современные методы медицины позволяют справиться с заболеванием, на какой бы стадии своего развития оно не пребывало. Все, что нужно для эффективного лечения – это компетентный врач и позитивный настрой. При малейшем ощущении дискомфорта – будь то обильные, скудные или нерегулярные менструации, болевые ощущения в нижней части живота, спине, пояснице, либо в случаях, когда миома матки давит на мочевой пузырь, следует немедленно обратиться за консультацией к врачу. Чем раньше диагностируется патология, тем быстрее и легче будет с ней справиться. В любом случае не нужно паниковать, миома матки – это не та болезнь, которая несет угрозу для жизни.
Девушкам важно внимательно относиться к своему здоровью, прислушиваться к своему организму и проходить профилактические осмотры у гинеколога дважды в год. Найдите для себя доктора, которому Вы будете доверять, к которому не страшно идти на прием.
источник
Подтекает моча после миомэктомии — с этим серьезным осложнением сталкивается около 30% пациенток, перенесших хирургическое удаление миомы. Чаще подтекает моча после абдоминальной миомэктомии, в результате которой произведена частичная резекция матки. Большинство женщин предпочитают самостоятельно бороться с этой деликатной проблемой, что, к сожалению, приводит к ухудшению физического и эмоционального состояния.
Миомэктомия — хирургическое вмешательство, направленное на иссечение доброкачественной опухоли матки. Сегодня практикуется несколько вариантов операций, и на выбор одного из них влияет общая клиническая картина. При довольно больших образованиях единственной практичной методикой считается полостная операция (абдоминальная), которая подразумевает частичную резекцию матки. Манипуляция травматичная, негативно сказывается не только на репродуктивной функции, но и на гормональном фоне, работе мочевыводящей системы. Недержание мочи после миомэктомии — одно из негативных ее последствий. Объясняется потерей способности контролировать сфинктер, и причиной этому могут быть как эмоциональные, так и физиологические факторы.
- снижение мышечного тонуса;
- ослабление, дряблость сфинктера;
- смещение влагалища;
- гиперреактивность мочевого пузыря, вызванная стрессом после операции;
- инфицирование и воспаление;
- снижение уровня эстрогенов и коллагена.
Наиболее часто подтекает моча после миомэктомии у прооперированных пациенток старше 45 лет. Также в группе риска пациентки с сахарным диабетом, мочекаменной болезнью, хроническими патологиями мочеполовой и дыхательной системы, часто рожавшие и курящие.
На фоне физиологических изменений (приобретенные аномалии мочеточника, сфинктера) урина может выделяться постоянно или подкапывать после мочеиспускания.
На фоне стресса при напряжении брюшного пресса моча после миомэктомии вытекает непроизвольно во время смеха, кашля, чихания, резкой смены положения тела, поднятия тяжестей. При этом позывов к опорожнению не возникает. Это стрессовая форма заболевания.
Синдром гиперактивного мочевого пузыря характеризуется выраженным позывом и стремительно следующим за ним выделением жидкости. Спровоцировать инцидент способны звуки, нервное возбуждение, прочие раздражители.
Энурез — вопрос интимный. Поэтому большинство людей предпочитают остаться с ней наедине и бороться самостоятельно. Если урина неконтролируемо выделяется более месяца, необходима помощь специалиста. В ином случае это повлечет ряд осложнений:
- воспаление наружных половых органов, образование язв и трещин;
- воспаление мочевыводящих путей, мочевика;
- хронический пиелонефрит, цистит, уретрит.
Негативно сказывается энурез на качестве жизни и психоэмоциональном состоянии.
Чтобы уменьшить объемы выделяемой мочи после удаления миомы (миомэктомии), необходимо откорректировать рацион и отказаться от мочегонных напитков (кофе, черный чай), спиртного, соков, цитрусовых и продуктов из них. Сократить употребление быстрых углеводов — конфет, выпечки.
Гигиенические процедуры проводить 3–4 раза в день, при необходимости — чаще. Использовать гигиенические прокладки, подгузники.
Незначительное подтекание урины корректируется консервативно. Для укрепления дряблых мышц назначают упражнения Кегеля, для коррекции гормонального фона — гормонотерапию, для общего укрепления организма — физиопроцедуры. Обязательным является устранение сопутствующих хронических патологий. Важно стабилизировать вес, при необходимости — придерживаться строгой диеты, заняться гимнастикой.
Сегодня существует несколько методов лечения.
- Нехирургический малоинвазивный метод — введение объемообразующих смесей в подслизистую для уменьшения просвета мочеиспускательного канала.
- Кольпорафия — пластика влагалища, заключается в иссечении ткани и в дальнейшем соединении краев. В результате мышечный каркас укрепляется.
- Кольпосуспензия по Берчу — заключается в подтяжке мочеиспускательного канала к паховым связкам и фиксации его в таком положении.
- Установка синтетического имплантата вместо поврежденного урогенитального аппарата.
Моча после оперативной миомэктомии — проблема довольно распространенная. Важно понять, что самолечение крайне редко дает хорошие результаты, а запущенная стадия требует более продолжительного и болезненного лечения. Разнообразие практикуемых методик позволяет женщинам разных возрастных категорий вернуться к полноценной жизни, избавится от неприятных симптомов, справится с возникшей депрессией.
источник
 наличие длительных месячных с обильным выделением крови. При образовании субмукозных узлов часто встречается явление анемии (снижение уровня гемоглобина в крови). Динамика такого развития хорошо видна при сдаче общего анализа крови;
наличие длительных месячных с обильным выделением крови. При образовании субмукозных узлов часто встречается явление анемии (снижение уровня гемоглобина в крови). Динамика такого развития хорошо видна при сдаче общего анализа крови;
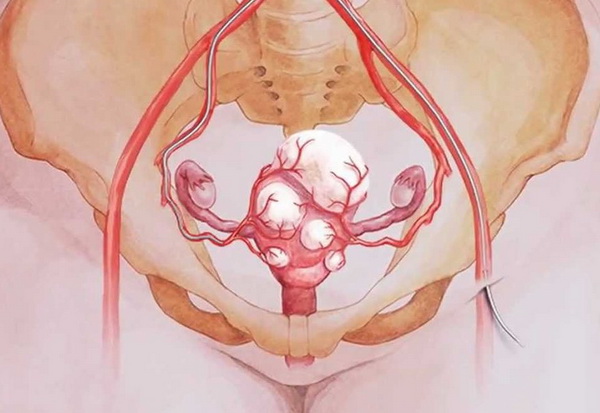 Эмболизация маточных артерий
Эмболизация маточных артерий