Анализ мочи – один из способов выявления микобактерий туберкулеза в организме человека. Он применяется наряду с туберкулиновыми пробами, аппаратными методами диагностики, анализами крови и мокроты.
Исследование используется для выявления внелегочных форм заболевания: туберкулеза почек, мочевыводящих путей, половой системы.
Как проводится анализ мочи для выявления возбудителей заболевания, какие правила нужно соблюдать, чтобы получить точный результат?
Туберкулез почек и мочеполовой системы встречается реже, чем легочная форма заболевания, но из-за отсутствия выраженных симптомов и осложненной диагностики часто вызывает серьезные последствия.
Фото 1. Изображение почек, видоизмененных туберкулезной инфекцией.
Основное показание к проведению анализа мочи — подозрение на внелегочную форму туберкулеза. Данное исследование назначается людям, которые на протяжении долгого времени безуспешно лечатся от таких патологий, как цистит, воспаление предстательной железы и придатков, почек, мочекаменная болезнь. Отсутствие результатов лечения мочеполовых заболеваний может говорить о том, что их причиной являются микобактерии туберкулеза.
При подтвержденном диагнозе это исследование проводится для того, чтобы определить вид микобактерий и подобрать правильную схему лечения, а в запущенных случаях — для оценки состояния мочевыводящей системы.
Справка. При легочной форме заболевания общий анализ мочи практически неинформативен, так как патологический процесс не вызывает ярких изменений в ее составе.
При поражении организма туберкулезом микобактерии выделяются со всеми биологическими жидкостями, в том числе и с мочой. Наиболее точные методы диагностики заболевания — бактериоскопия или посев образца биоматериала на питательные среды. Для выявления микроорганизмов используется утренняя порция мочи, причем исследование рекомендуется повторить 2-3 раза, так как определить заражение с помощью первой порции мочи удается далеко не всегда.
Важно! Внелегочные формы туберкулеза зачастую протекают бессимптомно (иногда больные ощущают небольшой дискомфорт в области поясницы), поэтому анализ мочи играет важную роль в своевременной диагностике и терапии заболевания.
Для получения достоверного результата пациенту рекомендуется следовать нескольким правилам:
- за сутки не употреблять продукты, которые могут изменить цвет жидкости (свекла, черника, морковь и т.д.);
- отказаться от приема некоторых медикаментов: диуретиков, витаминов группы В, аспирина;
- женщинам сбор материала лучше осуществлять до или после менструального кровотечения.
Перед сбором мочи рекомендуется тщательно помыть половые органы, после чего собрать «среднюю» мочу в стерильную емкость. Чтобы избежать загрязнения и попадания бактерий в биоматериал, емкость необходимо сразу же плотно закрыть. Перед сдачей образца в лабораторию его следует хранить в прохладном месте.
Внимание! Загрязнение биоматериала может привести к угнетению роста микобактерий и получению ложноотрицательного результата.
Микобактерии туберкулеза относятся к низшим грибам и представляют собой палочки длиной не более одной сотой миллиметра. В анализе мочи их можно выявить тремя способами: бактериоскопическим, бактериологическим, с помощью биологической пробы.
Бактериоскопический (по Цилю-Нильсену). Суть метода заключается в том, что микобактерии не способны жить в кислотной среде, поэтому для их выявления используются специальные реактивы, которые окрашивают все неустойчивые структуры. Сначала их обесцвечивают с помощью серной кислоты, после чего вводят раствор метиленового синего. Благодаря этому все структуры и клетки приобретают ярко-синий цвет, за исключением микобактерии, которая становится малиново-красной.
Минус данного способа заключается в том, что мочу достаточно сложно очистить от посторонних примесей, из-за чего точность исследования снижается (для повышения диагностической ценности исследования мочу берут с помощью катетера).
Бактериологический. Еще один способ выявления возбудителей туберкулеза в анализе мочи — бактериологический. Для выполнения берется осадок мочи, после чего его культивируют на питательной среде.
Минус метода — достаточно долгое ожидание результата. Точные сроки варьируются в зависимости от вида среды, которая применяется для культивации биоматериала. При использовании кровяной среды результат придется ждать около 7 дней, картофельной — 30-45 дней.
Фото 2. Результат бактериологического теста: в чашке Петри выращены бактерии, которые находились в осадке мочи пациента.
Биологическая проба. Наиболее чувствительный метод выявления микобактерий, который часто используется вместо реакции Манту.
Для проведения исследования морской свинке вводят образец мочи, через несколько месяцев животное можно использовать для точной диагностики. Чтобы поставить диагноз раньше, можно взять у свинки туберкулиновую пробу.
Точность бактериоскопического и бактериологического анализа составляет около 80%, точность биологической пробы — 100%.
Для выявления туберкулеза мочеполовой системы используется не только бактериологический, но и общий анализ мочи. Показателями заболевания являются не только микобактерии, но и характерные гвоздевидные лейкоциты, белок (протеинурия), неспецифические бактерии, повышение концентрации эритроцитов. Кислая реакция образца биоматериала наблюдается примерно в 60% случаев, поэтому не может считаться точным критерием диагностики.
Справка. Наиболее информативным показателем туберкулеза, по мнению большинства специалистов, является классическая триада: пиурия (наличие гноя в образце), альбуминурия (или следы белка), а также кислая реакция.
источник
При подозрении на внелегочную форму заражения человека Mycobacterium tuberculosis обязательно назначается анализ мочи на туберкулез. Выявление микобактерий позволяет уточнить локализацию инфекции, на основании чего подбирается наиболее эффективная схема терапия болезни. Анализ мочи на определение бацилл Коха проводится разными методами. При возможности больному назначается каждый метод.
При заражении человека микобактериями туберкулеза чаще всего страдает дыхательная система. Но бывает очаг инфекции локализуется в костной системе, тканях головного мозга, костях и мочеполовых органах. Во время проведения диагностики важно определить очаг поражения. Поэтому помимо стандартных методов исследования, таких как флюорография, анализы крови и мокроты пациенту назначается и ряд дополнительных.
Анализ мочи на туберкулез в первую очередь необходим при подозрении на поражения бактериями мочевыделительной системы. Обязательно он должен назначаться больным:
- При продолжительном и при этом неэффективном лечении воспалительных заболеваний органов мочевыделения – пиелонефрита, цистита, пиелита, простатита, эпидидимита;
- С нарушением мочеотделения, проявляющимся задержкой мочи, появлением примесей гноя в урине, с гематурией;
- При длительных необъяснимых болях в области пояснице.
Анализ на туберкулез почек необходим и пациентам уже с установленным поражением бациллами Коха легочной ткани и других внутренних органов. Его своевременное назначение позволит вовремя обнаружить все очаги инфекции и значит, лечение будет наиболее эффективным.
Почечная локализация бактерий туберкулеза характерна для людей трудоспособного возраста. Чаще всего такая форма заболевания определяется у пациентов от 20 до 40 лет. Очень часто туберкулез почек на ранней стадии развития не проявляется явными симптомами. Поэтому нередко диагностируется уже на запущенной стадии. Исключить подобное помогает вовремя назначенный анализ мочи на микобактерии туберкулеза.
Микобактерии туберкулеза при многократном увеличении выглядят как небольшие прямые или слегка изогнутые палочки, их длина доходит только до одной сотой миллиметра. В организме человека они присутствуют там, где происходит их развитие и размножение. Поэтому при туберкулезе почек бациллы будут активно выделяться вместе с мочой. Обнаружить их в анализе можно тремя способами:
- Бактериоскопическим;
- Бактериологическим;
- Биологическим.
Врач может назначить один из перечисленных методов исследования или все сразу. В дополнение к ним обязательно нужно сдать общий анализ мочи. Так как на заболевание указывает не только присутствие бацилл Коха в пробе, но и косвенные признаки.
При проведении специфических анализов мочи на туберкулез нужно учитывать, что положительный результат всегда свидетельствует о поражении микобактериями тканей системы мочевыделения. Тогда как отрицательный результат не всегда может быть достоверным, что может быть связано с неправильным сбором урины и с другими факторами. Поэтому обычно назначается пересдача анализа и дополнительные методы диагностики.
Проведение общего анализа мочи позволяет выявить косвенные признаки болезни, такие как:
- Появление гвоздевидных лейкоцитов;
- Стойкая кислая реакция урины (практически в половине случаев заражения микобактериями);
- Появление в моче белка (протеинурия);
- Эритроцитоурия – присутствие крови в моче;
- Пиурия – гной в урине.
Если результат анализа соответствует вышеперечисленным признакам, пациента обязательно нужно отправить на дополнительное обследование, стандартное при подозрении на туберкулез.
Бактериоскопический анализ мочи иначе называется исследованием по Цилю-Нельсону. В его основе лежит устойчивость микобактерий туберкулеза по отношению к кислой среде урины. Взятый образец обрабатывается в лабораторных условиях определенными реактивами:
- Сернокислыми растворами или солянокислым спиртом. Они обесцвечивают неустойчивые к кислой среде бактерии. Тогда как кислотоустойчивые микобактерии туберкулеза оказываются окрашенными, что можно увидеть в микроскоп.
- Раствором метиленового синего хлорида. Под его воздействием палочки Коха приобретают насыщенный красно-малиновый оттенок.
Бактериоскопический посев мочи на туберкулез является наиболее быстрым. Используют его не только для обнаружения палочек Коха, но и для выявления других, устойчивых к кислым средам бактерий. Туберкулезные микобактерии при проведении анализа имеют характерный цвет и форму изогнутых или ровных палочек.
На достоверность анализа по методу окраски Циля-нельсона влияет правильный забор мочи. Поэтому все рекомендации врача по отбору пробы нужно неукоснительно соблюдать.
Бактериологическое исследование мочи является наиболее точным методом диагностики туберкулеза почек, но делается такой анализ на протяжении от 2-х до 6 недель. Вначале необходимо на протяжении трех дней подряд сдать анализ мочи, осадок урины помещается в чашку Петри с особой питательной средой, это может кровяная среда или картофельные образцы.
В питательной среде происходит рост болезнетворных микроорганизмов, после чего выявленный возбудитель идентифицируется. В кровяной среде микобактерии туберкулеза начинают расти примерно через семь дней, в картофельной для этого может потребоваться месяц и больше.
По результатам бактериологического анализа принимается решение о проведении дополнительных методов диагностики и назначается специфическое лечение.
Стопроцентно достоверный результат показывает анализ мочи при подозрении на туберкулез почек в виде биологической пробы. Ее проведение заключается во введении осадка мочи в брюшную полость или под кожу подопытному животному со склонностью к заражению болезнью. В лабораторных условиях чаще всего с этой целью используют морских свинок, крыс.
В течение месяца за условно инфицированным животным наблюдают. Если в моче пациента имелись палочки Коха то, как правило, за это время грызун погибает и подвергается исследованию с обязательным определением в организме очагов инфекции. Выявить результат биологической пробы можно и раньше, для этого у животного берут кровь на туберкулин или проводят пункцию лимфоузлов с определением наличия воспалительного процесса.
Биологическая проба назначается пациентам редко, так как не во всех лабораториях возможно ее проведение.
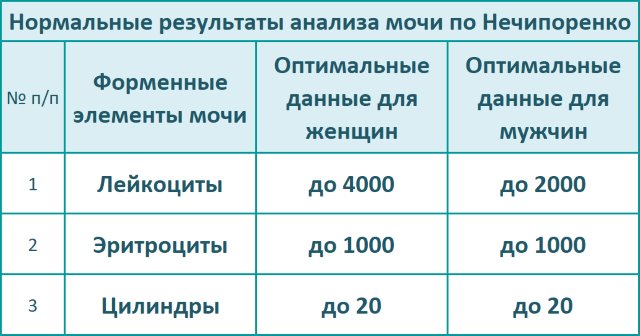
Проведение исследования мочи по Нечипоренко по сравнению с общим анализом является более достоверным. Данное исследование дает полную картину о содержании эритроцитов и лейкоцитов в образце урины, определяет количество белковых клеток. Отклонение от нормы не всегда свидетельствует об инфицировании туберкулезом, но точно указывает на инфекционно-воспалительный процесс в мочевыделительной системе. Чтобы определить причину выявленных изменений и установить заболевание пациенту назначаются другие лабораторные методы исследования и инструментальная диагностика.
Моча при туберкулезе покажет присутствие палочек Коха только в том случае, если проба будет взята правильно. Обязательно требуется подготовка, она заключается:
- В отказе от употребления за 1-2 дня до забора биологической жидкости продуктов, окрашивающих урину. Это свекла, морковка, черника;
- В исключении использования ряда медикаментов для лечения сопутствующих болезней – диуретиков, жаропонижающих средств, витаминов группы В.
Если лечение ранее диагностированной болезни не предполагает перерыв в приеме медикаментов, нужно сообщить об этом врачу. Также нельзя накануне пить спиртные напитки, желательно воздержаться и от курения. Для выявления микобактерий необходим чистый образец урины, поэтому женщины в период менструаций сдавать анализ не должны.
Чтобы точно установить заболевание с поражением почек необходима утренняя порция мочи. Собирают ее, следя нескольким правилам:
- Заранее нужно подготовить емкость с крышкой — специальные баночки для проб продаются в аптеках;
- Область половых органов тщательно подмыть и лучше делать это без мыла;
- Собрать среднюю порцию мочи. То есть мочеиспускание начать в унитаз, затем струю направить в баночку и затем вновь в унитаз. Для исследования достаточно 50 мл урины;
- Емкость сразу закрыть завинчивающейся крышкой и поставить в прохладное место.
В большинстве случаев образец мочи на микобактерии туберкулеза собирается дома. Но его необходимо как можно раньше увести в лабораторию. В «свежей» урине палочки Коха определяются легче и поэтому результат таких анализов редко бывает ложноотрицательным.
Туберкулез – заболевание, трудно поддающееся диагностики на ранней стадии. В России повсеместно распространена проба Манту, ее начинают проводить с раннего возраста. Но она не всегда дает точные результаты, поэтому необходимы и другие анализы. На начальном этапе диагностики назначают флюорографию и анализ крови. Если при их проведении возникает подозрение на туберкулез, пациента отправляют на расширенное обследование, в него входит:
- Рентгенография;
- Туберкулиновые пробы;
- МРТ;
- Анализ крови по методу ПЦР и ИФА;
- Анализ мокроты.
Практически со стопроцентной точностью болезнь устанавливает анализ ПЦР, но он дорогой и проводится не во всех лабораториях.
Флюорография, исследование мокроты являются достоверными, если очаг поражения локализуется в бронхолегочной системе. При внелегочных формах заболевания их результаты не точны, поэтому диагноз выставляется только после расширенного обследования, включающего и проведения анализа мочи.
Диагностические исследования, направленные на выявление туберкулеза, повсеместно распространены. Но к сожалению в большинстве государственных учреждений используются только устаревшие методы, которые не всегда определяют микобактерии при их присутствии в организме. Чтобы получить точные результаты можно обратиться в современные медцентры. Анализы в них в зависимости от их вида проводятся как платно, так и бесплатно.
Если вам известно что-либо новое об исследовании на туберкулез, напишите пожалуйста в комментариях, это может пригодиться многим людям. Желательно поделиться статьей и в соцсетях, так как не все знают, что существуют другие способы обследования, помимо стандартной флюорографии.
источник
Одним из эффективных методов диагностики является анализ мочи на туберкулез. Для выявления болезни предложено несколько современных методик исследования, которые позволяют обнаружить специфические признаки заболевания. Своевременная диагностика туберкулеза очень важна, так как на ранних стадиях устранить заболевание значительно легче, чем при длительном течении.
Исследование на туберкулез почек необходимо для выявления признаков Mycobacterium tuberculosis (палочки Коха) в моче. Этот микроорганизм является возбудителем заболевания. При активном туберкулезе микобактерии присутствуют в биологических жидкостях больного (крови, мокроте, моче). Их обнаружение позволяет установить диагноз и своевременно начать лечение.
Анализ мочи на туберкулез назначается, если у пациента имеются заболевания выделительной и половой системы, которые не купируются привычным лечением. К таким патологиям относятся:
Длительно протекающие, хронические формы болезни, плохо поддающиеся лечению, — это повод заподозрить микобактериальную этиологию воспалительного процесса (туберкулез почек). Важно понимать, что возбудители не обязательно повреждают только легкие. Возможно развитие атипичных форм, в том числе и с поражением мочевыделительной системы. С током крови возбудители могут распространяться из других органов и поражать почки. Для выявления таких форм заболевания необходим анализ мочи на туберкулез.
Чтобы получить достоверный результат исследования, необходимо тщательно подготовиться к забору анализа. За несколько дней до процедуры необходимо:
1. Тщательно соблюдать правила личной гигиены;
2. По возможности отказаться от использования лекарственных средств, влияющих на работу почек (стимуляторов мочеотделения, противовоспалительных средств, антибиотиков);
3. Контролировать водный режим – пить достаточно воды (в среднем 2 литра в сутки), однако не допускать избыточного потребления жидкости, так как это может спровоцировать изменении в анализах;
4. Не есть продукты, которые могут окрасить мочу в непривычный цвет (морковь, ягоды, свеклу).
Женщинам не рекомендуется проводить анализ в период месячных, так как обнаружение менструальной крови в моче может быть расценено как признак патологии почек.
Непосредственно перед сбором материала, в утреннее время, нужно тщательно вымыть наружные половые органы. Это необходимо для того, чтобы в анализ не попала та флора, которая находится на коже пациента. При обработке не рекомендуется использовать сильные антисептические средства, так как их остатки останутся на коже даже после тщательного промывания. Воздействие антисептика может уничтожить некоторые бактерии, что смажет результат исследования.
Моча при туберкулезе собирается в утреннее время. Желательно использовать специальные аптечные контейнеры, которые точно не содержат сторонней микрофлоры. Приспособленные для анализов баночки невозможно достаточно эффективно обработать в домашних условиях, поэтому при использовании таких емкостей всегда присутствует риск получить ложноположительный результат.
После сбора мочи на микобактерии туберкулеза необходимо срочно доставить его в лабораторию. До этого анализ необходимо держать в прохладном месте для того, чтобы в образце не размножались бактерии.
Для проведения анализа мочи на микобактерии используются три методики диагностики заболевания:
- Бактериоскопический методика;
- Бактериологический методика;
- Биологическая методика.
Каждый из способов диагностики болезни имеет свои преимущества и недостатки. В большинстве случаев используется комбинация нескольких методов для точного подтверждения диагноза туберкулеза.
Бактериоскопический анализ мочи на палочки Коха предполагает исследование образца под микроскопом с целью обнаружения микобактерий. На предметное стекло помещается биологический материал, после чего на него наносится несколько реактивов, которые окрашивают микобактерии в определенный цвет, что позволяет возбудителя болезни отличить их от другой микрофлоры.
Наиболее часто проводится окраска микропрепарата по Цилю-Нильсену, так как такая методика хорошо визуализирует именно палочки Коха — возбудителей туберкулеза. Она предполагает последнее использование серной кислоты и метиленовой сини. После окраски цитоплазма бактерии будет иметь малиновый цвет. Остальная флора окрашивается в малиновый или красный. Микобактерии необходимо особо тщательно отличать от палочек смегмы. Эти микробы иногда высеваются в моче здорового человека. Они не являются патогенными бактериями, их наличие не приводит к развитию воспалительного процесса. Если лаборант примет палочки смегмы за микобактерии туберкулеза, то получится недостоверный ложноположительный результат исследования.
К преимуществам использования бактериоскопического метода диагностики болезни относятся:
- Простота исследования (не требует использования специализированного оборудования и питательных сред);
- Дешевизна методики;
- Возможность быстро получить результат.
Недостатком бактериоскопической диагностики является недостаточная информативность. Микобактерии туберкулеза в моче могут присутствовать в небольших количествах, которые не обнаружатся при исследовании. Кроме того, в анализе мочи присутствует много лишних примесей, которые затрудняют микроскопическое исследование. Из-за посторонних объектов в поле зрения можно получить неправильный результат анализа.
Для повышения информативности исследования используется методика флотации. Для этого моча отстаивается в течение 24 часов, после чего она разделяется на две порции. Верхний слой сливается, а нижний слой, содержащий осадок и бактерии, обрабатывается с помощью специальных аппаратов. Такая обработка способствует «сгущению» патологических примесей, отделению осадка от жидкости. В полученном концентрате количество бактерий на единицу объема выше, чем в исходном образце, поэтому обнаружить возбудителей туберкулеза мочеполовой системы значительно проще.
Из-за своих недостатков бактериоскопия считается предварительным скрининговым методом, позволяющим провести начальное обследование пациента. Результат исследования затем будет дополнен более информативными способами обнаружения заболевания.
Отсутствие микобактерий при микроскопии не является подтверждением того, что у пациента нет туберкулеза.
В этом случае необходимо провести бактериологический анализ, который является золотым стандартом диагностики заболевания.
Бактериологическая методика предполагает культивирование бактерии биологического материала на питательной среде. Моча сеется на кровяную или картофельную среду и помещается в специальный аппарат – термостат. Там образец культивируется несколько суток, после чего лаборант оценивает рост микроорганизмов в нем. Если на среде есть колонии, характерные для бактерии туберкулеза, то из них берется образец и повторно пересевается на другую чистую среду. Манипуляция необходима для получения чистой колонии без побочных микроорганизмов других видов.
Образец повторно культивируется в термостате. Выросшие колонии оцениваются по следующим критериям:
• Морфологические критерии (внешний вид палочки Коха под микроскопом);
• Культуральные свойства (характерный цвет колоний, оценка форм, размеров и т.д.);
• Биохимические свойства (реакция микроорганизма на те или иные питательные вещества);
• Серологические свойства (взаимодействие с образцами антител, специфичных к возбудителю туберкулеза).
На основании перечисленных показателей определяется вид микроорганизма, который является возбудителем болезни.
Бактериологический анализ имеет ряд важных преимуществ:
• Высокая информативность методики;
• Отсутствие побочных микроорганизмов в итоговом образце;
• Меньшая вероятность ошибки при исследовании.
Дополнительным плюсом способа является возможность проведения теста на чувствительность к антибиотикам. Для этого на высеянные колонии помещаются образцы нескольких антибактериальных средств. Те препараты, к которым чувствителен микроорганизм, будут сдерживать рост колоний. Методика очень важна в практической медицине, так как она позволяет назначить пациенту лечение заболевания мочеполовой системы, которое будет эффективным.
Недостатком использования бактериологической диагностики является длительный срок проведения исследования.
Во время диагностики необходимо дважды культивировать микроорганизмы в термостате, поэтому результат диагностики можно получить как минимум через 3-4 дня. В большинстве случаев срок ожидания увеличивается до недели.
Таким образом, бактериоскопия и бактериологическое исследование хорошо дополняют друг друга. Бактериоскопическая диагностика позволяет быстро исследовать состав микрофлоры мочи, она используется для срочного обследования пациента. На этом этапе пациенту назначаются антибиотики широкого спектра, которые воздействуют не только на микобактерии, но и на других возможных возбудителей.
Посев мочи при туберкулезе проводится дольше, но обладает большей информативностью. Его результат подтверждает или опровергает бактериоскопические данные. На основании теста антибиотикочувствительности корректируется используемое лечение, при необходимости назначаются более узкоспециализированные средства, активно уничтожающие микобактерии туберкулеза.
Биологическая диагностика – это дополнительный метод исследования, который используется в тяжелых диагностических случаях. Если с помощью бактериологического исследования выявить возбудителя не удается, то проводится заражение лабораторного животного биологическим материалом пациента. Наибольшей чувствительностью к микобактериям туберкулеза обладают морские свинки, реже используются крысы или мыши.
Через некоторое время после заражения животное вскрывают, из его крови и тканей готовят препараты и исследуют их на содержание возбудителей туберкулеза. Чтобы получить результат на ранних этапах, можно использовать проба Манту или Диаскинтест.
Биологическая методика является наиболее точным исследованием. Вероятность выявления микобактерий при его проведении составляет 100%. Недостатком исследования является длительный срок культивации и сложность методики (необходимость использования лабораторных животных). Биологическая диагностика применяется при длительном течении заболевания и отсутствии эффекта от лечения.
Таким образом, исследование мочи позволяет обнаружить туберкулез почек и других органов мочеполовой системы. Обнаружение микобактерий позволяет подтвердить наличие заболевания и своевременно назначить лечение.
Туберкулез – это опасная патология, о которой должен знать каждый. Проходили ли вы исследование мочи на туберкулез? Оставляйте свое мнение о анализе и делитесь личным опытом в комментариях.
источник
Туберкулезом заражаются независимо от социального статуса, возраста и места проживания. Помимо стандартных методов, таких как туберкулинодиагностика и ФЛГ, для выявления инфекции фтизиатры могут назначить анализ мочи на туберкулез.
Инфицирование почек занимает второе место по распространенности после легочной формы заболевания. Преимущественно развивается у людей с запущенным поражением легких или костей в результате проникновения инфекции с кровью. Предрасполагает к оседанию бактерий в тканях мочеполового тракта нарушение уродинамики или местного кровообращения.
В норме через здоровые клубочки палочки Коха не проникают. Нахождение этих бактерий в моче становится достоверным признаком туберкулеза, что отличает его от других инфекций, для которых допустимы нижние границы присутствия.
Требования, которые выполняют перед тем, как сдавать ОАМ (общий анализ мочи):
- используют полученную сразу после пробуждения среднюю порцию мочи;
- материал собирают в чистую емкость в количестве 50-100 мл;
- перед сдачей моют наружные половые органы без использования моющих средств;
- полученный материал доставляют в лабораторию не позднее 10-11 часов утра (менее 2 часов после сдачи анализа).
Сбор мочи на бактериоскопию и посев проводят по тем же правилам, но более жесткие требования предъявляют к контейнерам для мочи. Они должны быть строго стерильны, поэтому не рекомендуют трогать их внутреннюю поверхность и края, а после наполнения сразу закрывать крышку. До доставки в лабораторию собранный материал хранят в холодильнике.
Перед любым анализом мочи рекомендуют в течение 1-2 дней ограничить употребление в пищу красящих продуктов: моркови, свеклы, черники.
Могут изменить показатели мочи и ее цвет: противотуберкулезные (рифампицин), мочегонные, противовирусные препараты, ацетилсалициловая кислота, витаминно-минеральные комплексы и пр.
Женщинам сдавать анализ необходимо в период отсутствия менструальных кровотечений.
У туберкулезного поражения почек отсутствуют специфические симптомы, поэтому пациенты длительно, но без стойкого эффекта будут проходить лечение с различными урологическими или гинекологическими диагнозами:
- циститом;
- простатитом;
- пиелитом;
- пиелонефритом;
- сальпингоофоритом;
- мочекаменной болезнью.
Если же у человека уже диагностирована легочная инфекция, то при наличии симптомов поражения мочеполовой системы обязательно проводят анализ мочи на туберкулез почек трижды. Признаки заболевания, указывающие на инфицирование палочкой Коха, включают следующие жалобы:
- боль в пояснице;
- дизурия;
- выделение крови или гноя с мочой.
Исследование мочи при туберкулезе легких преимущественно не определяет каких-либо изменений, а при вовлечении в процесс тканей мочеполовой системы в лаборатории находят отклонения в показателях, которые позволяют заподозрить диагноз туберкулеза:
- pH меньше 4,0;
- увеличение количества лейкоцитов и эритроцитов;
- гвоздевидные лейкоциты в моче;
- положительная реакция на белок;
- гной в моче, особенно без бактериовыделения.
По анализу крови также выявляют неспецифичные изменения: анемию, лейкоцитоз. При этих изменениях может понадобиться дополнительное обследование пациента. У мужчин подозрением на туберкулез считают рецидивирующие симптомы поражения простаты, когда затруднено мочеиспускание, железа увеличена или сморщена, длительно выделяется гной или кровь со спермой.
Выявление туберкулеза не исключает его одновременное развитие на фоне других патологий органов мочевыделения.
При подозрении на инфицирование почек микобактерией специалист назначит комплекс исследований, включая общие анализы крови и мочи, пробу Манту ребенку, рентгенодиагностику, УЗИ, КТ, МРТ. Но безусловным подтверждением наличия инфекции будет положительный анализ мочи на микобактерии туберкулеза.
Для обнаружения возбудителя или его антигенного материала используют следующие способы:
- Микроскопию по Цилю-Нильсену. После обесцвечивания материала серной кислотой наносят краску метиленовую синь. Микобактерии туберкулеза при окраске приобретают малиновый цвет и выделяются на фоне синих клеток. Это обусловлено устойчивостью палочек Коха к действию кислот. Чтобы повысить точность определения, рекомендуют забор мочи катетером.
- Люминесцентная микроскопия — при окраске ауромином палочки Коха светятся оранжево-желтым цветом. Чувствительность выше, чем при окраске по Цилю-Нильсену.
- Бактериологическое исследование — посев мочи на питательную среду (часто используют кровяную или картофельную). Оказавшись в благоприятных условиях палочки начинают размножаться. Но это длительный процесс и может занимать от 20 дней до 3 месяцев. Можно определить резистентность к противотуберкулезным средствам.
- Биологическая проба — основана на выявлении микобактерий в тканях морской свинки после подкожного введения ей исследуемой мочи. Это исследование требует времени: свинку усыпляют и препарируют примерно через месяц, если она не умерла ранее. Либо для более ранней диагностики животному проводят туберкулиновую пробу.
- Полимеразная цепная реакция — с помощью чувствительных систем выявляются в моче специфичные участки ДНК палочки Коха.
В некоторых случаях проводят провокационную пробу с подкожным введением туберкулина в дозе 20-100 ТЕ или облучением кожи инфракрасным лазером. В первом случае повторные анализы мочи проводят через 24 и 48 часов и сравнивают с первоначальным, во втором — через 10 дней. Положительным считают результат, характеризующийся увеличением количества эритроцитов и лейкоцитов в моче, выделением микобактерий.
При туберкулезном поражении почек изменение общего анализа мочи встречается не более чем у 60% пациентов. Выявление микобактерий при бактериоскопии подтверждает диагноз, но специфичность этого метода не превышает 80% (чувствительность при окраске по Цилю-Нильсену — более 100000 микробных тел в 1 мл, а при люминесцентном исследовании — более 10000 в 1 мл).
Более чувствительный посев на среды, но чересчур длительный. Выигрывает перед ними ПЦР на туберкулез:
- результат получают за 4-5 часов;
- высокая чувствительность;
- определяет ДНК микобактерий в моче даже при легочном туберкулезе и отсутствии специфического процесса в почках;
- возможность определения чувствительности к лекарственным препаратам.
Могут назначить это исследование вместо Манту у детей, если подозревается внелегочной туберкулез, есть аллергия на туберкулин или организм ребенка не вырабатывает антитела на возбудителя при его наличии в организме. Но есть небольшой процент как ложноотрицательных, так и ложноположительных результатов.
Вероятность неверного отрицательного результата возрастает у пациентов, которые длительно лечили заболевания урогенитального тракта антибиотиками. Такие препараты, как фторхинолоны и аминогликозиды, подавляют рост палочек Коха, но не убивают их до конца. Даже если один метод показал отрицательный результат, диагноз туберкулеза остается вероятным, поэтому врачи используют для верификации совокупность анализов и инструментальных исследований.
источник
Ольга, Вы большая молодец, что у вас дошли руки почитать эти приказы. Вот сижу сейчас и думаю, чтобы нас никто не обломал сейчас фразой, типа все это является лишь дополнительными методами диагностики ТБ. Вот, к примеру в 109 приказе от 2003 года, есть такая хрень:
«В качестве методов, альтернативных классическому культуральному исследованию, возможно использование автоматизированных и полуавтоматизированных систем ускоренной культуральной диагностики, основанной на использовании жидких питательных сред и различных способах индикации роста микобактерий.
С целью быстрой идентификации микобактерий туберкулезного комплекса в качестве дополнительных допускается использование методов, основанных на амплификации фрагментов генома микобактерий (полимеразная цепная реакция — ПЦР), других молекулярно-биологических методов. ПЦР-анализ может быть применен для исследования материала от больного (мокроты, промывных вод бронхов, мочи и спинномозговой жидкости), а также культур микроорганизмов.»
Наталья, вот. Держите. Это я только 2 пункта разжевывала.
А теперь подробнее.
5.6. В течение 6 дней с момента постановки пробы Манту (внимание. У ребенка отказ от манту) направляются на консультацию в противотуберкулезный диспансер (зачем? Если они не делали манту!) по месту жительства следующие категории детей:
— с впервые выявленной положительной реакцией (папула 5 мм и более), не связанной с предыдущей иммунизацией против туберкулеза;
— с длительно сохраняющейся (4 года) реакцией (с инфильтратом 12 мм и более);
— с нарастанием чувствительности к туберкулину у туберкулиноположительных детей — увеличение инфильтрата на 6 мм и более;
— увеличение менее чем на 6 мм, но с образованием инфильтрата размером 12 мм и более;
— с гиперреакцией на туберкулин — инфильтрат 17 мм и более;
— при везикуло-некротической реакции и лимфангите.
5.7. Дети, направленные на консультацию в противотуберкулезный диспансер (почему они направлены описано в пункте 5.6), родители или законные представители которых не представили в течение 1 месяца с момента постановки пробы Манту (опять 25! Манту то не ставили) заключение фтизиатра об отсутствии заболевания туберкулезом, не допускаются в детские организации.
Дети, туберкулинодиагностика которым не проводилась (это походу те 5%, которые не отказались, но у них медицинские противопоказания для постановки манту) допускаются в детскую организацию при наличии заключения врача-фтизиатра об отсутствии заболевания.
Т.е. отказ от медвмешательства — от пробы манту, отказ от противотуберкулезной помощи и есть основание не ходить по фтизиатрам и доказывать кому-то что он не верблюд.
Елена, Внимание! Человеческая просьба не писать вопросы в ЛС к автору темы. Все необходимые образцы отказов, а также советы и пути ведения диалогов имеются в теме и группе.
Постановление Главного государственного санитарного врача РФ от 22 октября 2013 г. № 60 “Об утверждении санитарно-эпидемиологических правил СП 3.1.2.3114-13 “Профилактика туберкулеза”
(НЕ ВСТУПИЛО В СИЛУ!)
Зарегистрировано в Минюсте РФ 6 мая 2014 г.
Регистрационный № 32182
Текст обращения в ГенПрокуратуру по несоответствию с другими законами:
http://www.1796kotok.com/forum/viewtopic.php?f=26..
Наиболее интересующие нас пункты: V и VI
V. Организация раннего выявления туберкулеза у детей
5.1. В целях раннего выявления туберкулеза у детей туберкулинодиагностика проводится вакцинированным против туберкулеза детям с 12-месячного возраста и до достижения возраста 18 лет. Внутрикожную аллергическую пробу с туберкулином (далее — проба Манту) ставят 1 раз в год, независимо от результата предыдущих проб.
Ежегодный охват пробой Манту детей до 14 лет включительно должен составлять не менее 95%. В обязательном порядке обследуются дети из социально неблагополучных семей и проживающие на территории Российской Федерации дети иностранных граждан, прибывшие из неблагополучных по туберкулезу стран.
5.2. Проба Манту проводится 2 раза в год:
— детям, не вакцинированным против туберкулеза по медицинским противопоказаниям, а также не привитым против туберкулеза по причине отказа родителей от иммунизации ребенка, до получения ребенком прививки против туберкулеза;
— детям, больным хроническими неспецифическими заболеваниями органов дыхания, желудочно-кишечного тракта, сахарным диабетом;
— детям, получающим кортикостероидную, лучевую и цитостатическую терапию;
5.3. Постановка пробы Манту осуществляется средними медицинскими работниками детских, подростковых, амбулаторно-поликлинических и оздоровительных организаций, прошедших обучение в противотуберкулезных медицинских организациях и имеющих справку- допуск.
Средние медицинские работники детских, подростковых, амбулаторно-поликлинических и оздоровительных организаций проходят обучение в противотуберкулезных медицинских организациях не реже 1 раза в 2 года.
5.4. Не допускается проведение пробы Манту на дому, а также в детских и подростковых организациях в период карантина по инфекционным заболеваниям. Постановка проб Манту проводится до профилактических прививок.
5.5. Интервал между профилактической прививкой, биологической диагностической пробой и пробой Манту должен быть не менее одного месяца. В день постановки туберкулиновых проб проводится медицинский осмотр детей.
5.6. В течение 6 дней с момента постановки пробы Манту направляются на консультацию в противотуберкулезный диспансер по месту жительства следующие категории детей:
— с впервые выявленной положительной реакцией (папула 5 мм и более), не связанной с предыдущей иммунизацией против туберкулеза;
— с длительно сохраняющейся (4 года) реакцией (с инфильтратом 12 мм и более);
— с нарастанием чувствительности к туберкулину у туберкулиноположительных детей — увеличение инфильтрата на 6 мм и более;
— увеличение менее чем на 6 мм, но с образованием инфильтрата размером 12 мм и более;
— с гиперреакцией на туберкулин — инфильтрат 17 мм и более;
— при везикуло-некротической реакции и лимфангите.
5.7. Дети, направленные на консультацию в противотуберкулезный диспансер, родители или законные представители которых не представили в течение 1 месяца с момента постановки пробы Манту заключение фтизиатра об отсутствии заболевания туберкулезом, не допускаются в детские организации.
Дети, туберкулинодиагностика которым не проводилась, допускаются в детскую организацию при наличии заключения врача-фтизиатра об отсутс
источник
Новый метод диагностики строится на исследовании крови на антитела к туберкулезу. Определение присутствия антител, установка их количества и класса позволяет врачам поставить точный диагноз, вовремя приступить к лечению. Ценность метода признана педиатрами.
Антитела к возбудителю опасной патологии, ставшей популярной в современном мире, туберкулезу – это специфические иммуноглобулины. Уже по названию можно догадаться, какая система отвечает за их производство, – иммунная система. Исследование наличия антител называется иммуноферментным анализом. Часто в учебниках можно встретить аббревиатуру – ИФА. Для исследований на антитела берут анализ крови из вены.
При переходе tuberculosis в активную стадию протекания начинается образование антител к антигенам:
Антитела начинают формироваться в крови практически сразу с начала активного поведения в крови микобактерий. ИФА дает точные данные об этиологии недуга, определяет стадию, на которой он находится.
Анализ на антитела нельзя сравнивать с обычным исследованием, это сложная диагностическая процедура, требующая специальной подготовки, как пациента, так и врача. Проверяется уровень и скорость процесса связывания иммунных клеток с антигенами возбудителей tuberculosis. Проводится все исследование с помощью фермента. Процедура позволяет получить комплекс разнородной информации о состоянии здоровья пациента, качеству его иммунитета.
Анализ крови берут у пациента, когда он не принимал пищи определенный промежуток времени, желательно 12 часов, но минимальное количество – 1 час. Поэтому назначают анализы на утро. Причем нельзя пациенту есть не только еду, запрещен прием лекарственных препаратов, жидкости. Любое проникновение в кровь меняет картину патологии и может дать ложные результаты. Лекарственный курс останавливают за неделю до исследования. Непосредственная технология ИФА схожа с биохимическим анализом.
Источником инфекции являются люди, пораженные туберкулезом. Микобактерии содержатся в мокроте. Она выходит из организма при кашле, чихании, сплевывании. Первое поражение развивается и завершается появлением признаков tuberculosis у 10% инфицированных. В остальных 90% иммунная защита начинает работать ярко, активно и препятствует патологии. Инфекция в этот период проходит в латентной (скрытой) форме, микобактерии не размножаются.
Антитела к Mycobacterium tuberculosis выявляются различными способами лабораторных исследований и позволяют своевременно начать лечение. Видов микобактерий более 70, из них 5 вызывают опасную патологию. Их объединяют в туберкулезный комплекс:
- человеческий тип;
- бычий;
- африканский;
- мышиный;
- вакцинный штамм.
Человеческий тип вызывает основное количество форм и видов туберкулеза. По разным источникам цифра варьируется от 85 до 92%. Бычий становится причиной от 5 до 15% случаев. Африканский вид вызывает большинство случаев на Южноафриканском континенте, примерно 90%. Мышиный диагностируется крайне редко. Вакцинный штамм помогает проводить профилактику. Чаще всего болезнь поражает разные органы и системы человеческого организма:
Остальные проценты распределяются среди таких систем:
Внелегочные виды чаще обнаруживаются у больных ВИЧ инфекцией.
Микроскопическое исследование, проводимое на мокроте, считается стандартным. Метод имеет преимущества, основное – высокая специфичность, и недостатки. Главный минус – низкая чувствительность, чтобы не ошибиться, в посеве должно быть особое количество бактерий, высокая концентрация. Эффективность меняется от категории обследуемых. Самые низкие показатели дают:
- возраст пациентов старше 60 лет;
- дети;
- ВИЧ – инфицированные.
Исследование мокроты занимает большой промежуток времени, который часто не хочется терять. Бактерии растут в посеве мокроты до 8 недель. За это время можно завершить терапевтический комплекс не осложненного вида патологии с известным возбудителем. Кроме микроскопического используют еще два вида диагностики:
Оба вида применяются для выявления легочных поражений.
Дифференциальная скрининговая методика позволяет определить наличие антител к микобактериям tuberculosis. Высокие результаты достигаются тем, что для анализа берут специфические антигены. Получить ложный результат при данном исследовании невозможно. Чувствительность тестового анализа:
- лимфоузлы – 61%;
- экссудативный вид плеврита – до100%.
Цель и задачи анализа на антитела к микобактериям туберкулеза:
- Проверка эффективности и правильности проводимого лечения.
- Выявление присутствия инфекции.
- Подтверждение предварительно поставленного диагноза.
Когда ИФА станет единственно правильным выбором метода диагностики:
- Длительный (постоянный) контакт с инфицированными.
- Профессиональная деятельность среди больных туберкулезом.
- Общение с людьми из группы риска. Длительное неэффективное лечение патологий хронических видов (простатит, цистит, пиелонефрит).
- Анемия.
- Лейкоцитоз.
Симптоматика патологии подскажет необходимость обращения за консультацией к врачу:
- слабость и быстрая усталость не от нагрузок;
- температура на уровне субфебрильной;
- повышенное выделение пота в ночное время;
- кашель, продолжающийся более 2-3 недель;
- болевые ощущения в области грудины;
- рези в спине;
- боли в суставах и брюшине.
Обследование на содержание антител к туберкулезу заключается в определении суммарного количества определенных классов образований Lg:
Метод исследования входит в комплекс диагностических мероприятий, способных на ранних ступенях инфицирования обнаружить возбудителя tuberculosis – микобактерии.
В результате получают два итога:
Положительный ответ делится на определенные группы:
- локализация активной формы патологии;
- суммарные антитела после перенесенного заболевания;
- тубинфицированность.
Результат показывает, что лечение идет эффективно, когда количество антител сильно увеличено, выше нормы.
Тест помогает врачу определиться в своем диагнозе, когда ни рентген, ни микроскопия не дали точного ответа, ПЦР показал неясность патологии, а симптомы схожи с туберкулезом легких.
Дети боятся сдавать анализ крови из пальца, большинство из них плачет и впадает в истерику. Кровь из вены – это еще более сложный процесс исследования. Поэтому врачи назначают ИФА детям только в определенных случаях. Что является показанием к проверке:
- подозрение на развитие легочного tuberculosis;
- при сомнениях в диагнозе поражения легких;
- требуется срочно найти источник инфекции;
- при проявлении симптомов рецидивных явлений.
Метод помогает провести полный контроль над течением патологии и эффективностью выбранного лечебного комплекса противотуберкулезных мероприятий.
Реакция антигена с антителом дает точную цифру количества иммуноглобулина, позволяет выявить, какой иммунитет у малыша. Диагностика обрабатывается с помощью обычных математических вычислений. Какие инфекции находят в организме ребенка:
- ВИЧ;
- вирусный гепатит;
- хламидийные инфекции;
- герпетические патологии;
- микобактерии;
- туберкулез.
Стадии болезни имеют разный класс антител, поэтому специалист устанавливает период развития болезни.
Проба Манту – не единственный метод исследования, который позволит выявить инфекцию. Есть еще и другие возможности. Это специальный анализ крови. Методик анализа три:
- Общий. Его проводят не только при подозрении на туберкулез. Любая патология, проникая в организм, приводит к изменениям крови. Можно считать общий анализ отправной точкой исследований. Недуг обнаружен, дальше требуется уточнение его особенностей. Метод дополняет исследования, а не является альтернативой.
- Иммуноферментный (ИФА). Исследование направлено на выявления наличия антител к бактериям, которые провоцируют tuberculosis. В основном, выясняется присутствие в крови иммуноглобулины. Преимущества методики в высокой чувствительности ко всем элементам крови и точности результата. Часто врачи назначают ИФА, когда Манту показывает положительный результат.
- Полимеразная цепная реакция (ПЦР). Исследование выявляет наличие не антител, а возбудителей. Устанавливается количество микобактерий.
Специальный анализ содержания крови делают вместо Манту, потому что он более удобный, быстрый и дающий оптимально точные результаты.
Диагностика крови – надежный способ выявления присутствия в кровеносных сосудах микобактерий. Метод ИФА быстрый, позволяющий сократить период времени для выявления причин недуга. Особенно для детского возраста время очень важно. Чем раньше ребенок получит нужное лечение, тем легче и быстрее проходит выздоровление.
источник
Анализ мочи – один из способов выявления микобактерий туберкулеза в организме человека. Он применяется наряду с туберкулиновыми пробами, аппаратными методами диагностики, анализами крови и мокроты.
Исследование используется для выявления внелегочных форм заболевания: туберкулеза почек, мочевыводящих путей, половой системы.
Как проводится анализ мочи для выявления возбудителей заболевания, какие правила нужно соблюдать, чтобы получить точный результат?
Туберкулез почек и мочеполовой системы встречается реже, чем легочная форма заболевания, но из-за отсутствия выраженных симптомов и осложненной диагностики часто вызывает серьезные последствия.
Фото 1. Изображение почек, видоизмененных туберкулезной инфекцией.
Основное показание к проведению анализа мочи — подозрение на внелегочную форму туберкулеза. Данное исследование назначается людям, которые на протяжении долгого времени безуспешно лечатся от таких патологий, как цистит, воспаление предстательной железы и придатков, почек, мочекаменная болезнь. Отсутствие результатов лечения мочеполовых заболеваний может говорить о том, что их причиной являются микобактерии туберкулеза.
При подтвержденном диагнозе это исследование проводится для того, чтобы определить вид микобактерий и подобрать правильную схему лечения, а в запущенных случаях — для оценки состояния мочевыводящей системы.
Справка. При легочной форме заболевания общий анализ мочи практически неинформативен, так как патологический процесс не вызывает ярких изменений в ее составе.
При поражении организма туберкулезом микобактерии выделяются со всеми биологическими жидкостями, в том числе и с мочой. Наиболее точные методы диагностики заболевания — бактериоскопия или посев образца биоматериала на питательные среды. Для выявления микроорганизмов используется утренняя порция мочи, причем исследование рекомендуется повторить 2-3 раза, так как определить заражение с помощью первой порции мочи удается далеко не всегда.
Важно! Внелегочные формы туберкулеза зачастую протекают бессимптомно (иногда больные ощущают небольшой дискомфорт в области поясницы), поэтому анализ мочи играет важную роль в своевременной диагностике и терапии заболевания.
Для получения достоверного результата пациенту рекомендуется следовать нескольким правилам:
- за сутки не употреблять продукты, которые могут изменить цвет жидкости (свекла, черника, морковь и т.д.);
- отказаться от приема некоторых медикаментов: диуретиков, витаминов группы В, аспирина;
- женщинам сбор материала лучше осуществлять до или после менструального кровотечения.
Перед сбором мочи рекомендуется тщательно помыть половые органы, после чего собрать «среднюю» мочу в стерильную емкость. Чтобы избежать загрязнения и попадания бактерий в биоматериал, емкость необходимо сразу же плотно закрыть. Перед сдачей образца в лабораторию его следует хранить в прохладном месте.
Внимание! Загрязнение биоматериала может привести к угнетению роста микобактерий и получению ложноотрицательного результата.
Микобактерии туберкулеза относятся к низшим грибам и представляют собой палочки длиной не более одной сотой миллиметра. В анализе мочи их можно выявить тремя способами: бактериоскопическим, бактериологическим, с помощью биологической пробы.
Бактериоскопический (по Цилю-Нильсену). Суть метода заключается в том, что микобактерии не способны жить в кислотной среде, поэтому для их выявления используются специальные реактивы, которые окрашивают все неустойчивые структуры. Сначала их обесцвечивают с помощью серной кислоты, после чего вводят раствор метиленового синего. Благодаря этому все структуры и клетки приобретают ярко-синий цвет, за исключением микобактерии, которая становится малиново-красной.
Минус данного способа заключается в том, что мочу достаточно сложно очистить от посторонних примесей, из-за чего точность исследования снижается (для повышения диагностической ценности исследования мочу берут с помощью катетера).
Бактериологический. Еще один способ выявления возбудителей туберкулеза в анализе мочи — бактериологический. Для выполнения берется осадок мочи, после чего его культивируют на питательной среде.
Минус метода — достаточно долгое ожидание результата. Точные сроки варьируются в зависимости от вида среды, которая применяется для культивации биоматериала. При использовании кровяной среды результат придется ждать около 7 дней, картофельной — 30-45 дней.
Фото 2. Результат бактериологического теста: в чашке Петри выращены бактерии, которые находились в осадке мочи пациента.
Биологическая проба. Наиболее чувствительный метод выявления микобактерий, который часто используется вместо реакции Манту.
Для проведения исследования морской свинке вводят образец мочи, через несколько месяцев животное можно использовать для точной диагностики. Чтобы поставить диагноз раньше, можно взять у свинки туберкулиновую пробу.
Точность бактериоскопического и бактериологического анализа составляет около 80%, точность биологической пробы — 100%.
Для выявления туберкулеза мочеполовой системы используется не только бактериологический, но и общий анализ мочи. Показателями заболевания являются не только микобактерии, но и характерные гвоздевидные лейкоциты, белок (протеинурия), неспецифические бактерии, повышение концентрации эритроцитов. Кислая реакция образца биоматериала наблюдается примерно в 60% случаев, поэтому не может считаться точным критерием диагностики.
Справка. Наиболее информативным показателем туберкулеза, по мнению большинства специалистов, является классическая триада: пиурия (наличие гноя в образце), альбуминурия (или следы белка), а также кислая реакция.
Одним из эффективных методов диагностики является анализ мочи на туберкулез. Для выявления болезни предложено несколько современных методик исследования, которые позволяют обнаружить специфические признаки заболевания. Своевременная диагностика туберкулеза очень важна, так как на ранних стадиях устранить заболевание значительно легче, чем при длительном течении.
Исследование на туберкулез почек необходимо для выявления признаков Mycobacterium tuberculosis (палочки Коха) в моче. Этот микроорганизм является возбудителем заболевания. При активном туберкулезе микобактерии присутствуют в биологических жидкостях больного (крови, мокроте, моче). Их обнаружение позволяет установить диагноз и своевременно начать лечение.
Анализ мочи на туберкулез назначается, если у пациента имеются заболевания выделительной и половой системы, которые не купируются привычным лечением. К таким патологиям относятся:
Длительно протекающие, хронические формы болезни, плохо поддающиеся лечению, — это повод заподозрить микобактериальную этиологию воспалительного процесса (туберкулез почек). Важно понимать, что возбудители не обязательно повреждают только легкие. Возможно развитие атипичных форм, в том числе и с поражением мочевыделительной системы. С током крови возбудители могут распространяться из других органов и поражать почки. Для выявления таких форм заболевания необходим анализ мочи на туберкулез.
Чтобы получить достоверный результат исследования, необходимо тщательно подготовиться к забору анализа. За несколько дней до процедуры необходимо:
1. Тщательно соблюдать правила личной гигиены;
2. По возможности отказаться от использования лекарственных средств, влияющих на работу почек (стимуляторов мочеотделения, противовоспалительных средств, антибиотиков);
3. Контролировать водный режим – пить достаточно воды (в среднем 2 литра в сутки), однако не допускать избыточного потребления жидкости, так как это может спровоцировать изменении в анализах;
4. Не есть продукты, которые могут окрасить мочу в непривычный цвет (морковь, ягоды, свеклу).
Женщинам не рекомендуется проводить анализ в период месячных, так как обнаружение менструальной крови в моче может быть расценено как признак патологии почек.
Непосредственно перед сбором материала, в утреннее время, нужно тщательно вымыть наружные половые органы. Это необходимо для того, чтобы в анализ не попала та флора, которая находится на коже пациента. При обработке не рекомендуется использовать сильные антисептические средства, так как их остатки останутся на коже даже после тщательного промывания. Воздействие антисептика может уничтожить некоторые бактерии, что смажет результат исследования.
Моча при туберкулезе собирается в утреннее время. Желательно использовать специальные аптечные контейнеры, которые точно не содержат сторонней микрофлоры. Приспособленные для анализов баночки невозможно достаточно эффективно обработать в домашних условиях, поэтому при использовании таких емкостей всегда присутствует риск получить ложноположительный результат.
После сбора мочи на микобактерии туберкулеза необходимо срочно доставить его в лабораторию. До этого анализ необходимо держать в прохладном месте для того, чтобы в образце не размножались бактерии.
Для проведения анализа мочи на микобактерии используются три методики диагностики заболевания:
- Бактериоскопический методика;
- Бактериологический методика;
- Биологическая методика.
Каждый из способов диагностики болезни имеет свои преимущества и недостатки. В большинстве случаев используется комбинация нескольких методов для точного подтверждения диагноза туберкулеза.
Бактериоскопический анализ мочи на палочки Коха предполагает исследование образца под микроскопом с целью обнаружения микобактерий. На предметное стекло помещается биологический материал, после чего на него наносится несколько реактивов, которые окрашивают микобактерии в определенный цвет, что позволяет возбудителя болезни отличить их от другой микрофлоры.
Наиболее часто проводится окраска микропрепарата по Цилю-Нильсену, так как такая методика хорошо визуализирует именно палочки Коха — возбудителей туберкулеза. Она предполагает последнее использование серной кислоты и метиленовой сини. После окраски цитоплазма бактерии будет иметь малиновый цвет. Остальная флора окрашивается в малиновый или красный. Микобактерии необходимо особо тщательно отличать от палочек смегмы. Эти микробы иногда высеваются в моче здорового человека. Они не являются патогенными бактериями, их наличие не приводит к развитию воспалительного процесса. Если лаборант примет палочки смегмы за микобактерии туберкулеза, то получится недостоверный ложноположительный результат исследования.
К преимуществам использования бактериоскопического метода диагностики болезни относятся:
- Простота исследования (не требует использования специализированного оборудования и питательных сред);
- Дешевизна методики;
- Возможность быстро получить результат.
Недостатком бактериоскопической диагностики является недостаточная информативность. Микобактерии туберкулеза в моче могут присутствовать в небольших количествах, которые не обнаружатся при исследовании. Кроме того, в анализе мочи присутствует много лишних примесей, которые затрудняют микроскопическое исследование. Из-за посторонних объектов в поле зрения можно получить неправильный результат анализа.
Для повышения информативности исследования используется методика флотации. Для этого моча отстаивается в течение 24 часов, после чего она разделяется на две порции. Верхний слой сливается, а нижний слой, содержащий осадок и бактерии, обрабатывается с помощью специальных аппаратов. Такая обработка способствует «сгущению» патологических примесей, отделению осадка от жидкости. В полученном концентрате количество бактерий на единицу объема выше, чем в исходном образце, поэтому обнаружить возбудителей туберкулеза мочеполовой системы значительно проще.
Из-за своих недостатков бактериоскопия считается предварительным скрининговым методом, позволяющим провести начальное обследование пациента. Результат исследования затем будет дополнен более информативными способами обнаружения заболевания.
Отсутствие микобактерий при микроскопии не является подтверждением того, что у пациента нет туберкулеза.
В этом случае необходимо провести бактериологический анализ, который является золотым стандартом диагностики заболевания.
Бактериологическая методика предполагает культивирование бактерии биологического материала на питательной среде. Моча сеется на кровяную или картофельную среду и помещается в специальный аппарат – термостат. Там образец культивируется несколько суток, после чего лаборант оценивает рост микроорганизмов в нем. Если на среде есть колонии, характерные для бактерии туберкулеза, то из них берется образец и повторно пересевается на другую чистую среду. Манипуляция необходима для получения чистой колонии без побочных микроорганизмов других видов.
Образец повторно культивируется в термостате. Выросшие колонии оцениваются по следующим критериям:
• Морфологические критерии (внешний вид палочки Коха под микроскопом);
• Культуральные свойства (характерный цвет колоний, оценка форм, размеров и т.д.);
• Биохимические свойства (реакция микроорганизма на те или иные питательные вещества);
• Серологические свойства (взаимодействие с образцами антител, специфичных к возбудителю туберкулеза).
На основании перечисленных показателей определяется вид микроорганизма, который является возбудителем болезни.
Бактериологический анализ имеет ряд важных преимуществ:
• Высокая информативность методики;
• Отсутствие побочных микроорганизмов в итоговом образце;
• Меньшая вероятность ошибки при исследовании.
Дополнительным плюсом способа является возможность проведения теста на чувствительность к антибиотикам. Для этого на высеянные колонии помещаются образцы нескольких антибактериальных средств. Те препараты, к которым чувствителен микроорганизм, будут сдерживать рост колоний. Методика очень важна в практической медицине, так как она позволяет назначить пациенту лечение заболевания мочеполовой системы, которое будет эффективным.
Недостатком использования бактериологической диагностики является длительный срок проведения исследования.
Во время диагностики необходимо дважды культивировать микроорганизмы в термостате, поэтому результат диагностики можно получить как минимум через 3-4 дня. В большинстве случаев срок ожидания увеличивается до недели.
Таким образом, бактериоскопия и бактериологическое исследование хорошо дополняют друг друга. Бактериоскопическая диагностика позволяет быстро исследовать состав микрофлоры мочи, она используется для срочного обследования пациента. На этом этапе пациенту назначаются антибиотики широкого спектра, которые воздействуют не только на микобактерии, но и на других возможных возбудителей.
Посев мочи при туберкулезе проводится дольше, но обладает большей информативностью. Его результат подтверждает или опровергает бактериоскопические данные. На основании теста антибиотикочувствительности корректируется используемое лечение, при необходимости назначаются более узкоспециализированные средства, активно уничтожающие микобактерии туберкулеза.
Биологическая диагностика – это дополнительный метод исследования, который используется в тяжелых диагностических случаях. Если с помощью бактериологического исследования выявить возбудителя не удается, то проводится заражение лабораторного животного биологическим материалом пациента. Наибольшей чувствительностью к микобактериям туберкулеза обладают морские свинки, реже используются крысы или мыши.
Через некоторое время после заражения животное вскрывают, из его крови и тканей готовят препараты и исследуют их на содержание возбудителей туберкулеза. Чтобы получить результат на ранних этапах, можно использовать проба Манту или Диаскинтест.
Биологическая методика является наиболее точным исследованием. Вероятность выявления микобактерий при его проведении составляет 100%. Недостатком исследования является длительный срок культивации и сложность методики (необходимость использования лабораторных животных). Биологическая диагностика применяется при длительном течении заболевания и отсутствии эффекта от лечения.
Таким образом, исследование мочи позволяет обнаружить туберкулез почек и других органов мочеполовой системы. Обнаружение микобактерий позволяет подтвердить наличие заболевания и своевременно назначить лечение.
Туберкулез – это опасная патология, о которой должен знать каждый. Проходили ли вы исследование мочи на туберкулез? Оставляйте свое мнение о анализе и делитесь личным опытом в комментариях.
Туберкулезом заражаются независимо от социального статуса, возраста и места проживания. Помимо стандартных методов, таких как туберкулинодиагностика и ФЛГ, для выявления инфекции фтизиатры могут назначить анализ мочи на туберкулез.
Инфицирование почек занимает второе место по распространенности после легочной формы заболевания. Преимущественно развивается у людей с запущенным поражением легких или костей в результате проникновения инфекции с кровью. Предрасполагает к оседанию бактерий в тканях мочеполового тракта нарушение уродинамики или местного кровообращения.
В норме через здоровые клубочки палочки Коха не проникают. Нахождение этих бактерий в моче становится достоверным признаком туберкулеза, что отличает его от других инфекций, для которых допустимы нижние границы присутствия.
Требования, которые выполняют перед тем, как сдавать ОАМ (общий анализ мочи):
- используют полученную сразу после пробуждения среднюю порцию мочи;
- материал собирают в чистую емкость в количестве 50-100 мл;
- перед сдачей моют наружные половые органы без использования моющих средств;
- полученный материал доставляют в лабораторию не позднее 10-11 часов утра (менее 2 часов после сдачи анализа).
Сбор мочи на бактериоскопию и посев проводят по тем же правилам, но более жесткие требования предъявляют к контейнерам для мочи. Они должны быть строго стерильны, поэтому не рекомендуют трогать их внутреннюю поверхность и края, а после наполнения сразу закрывать крышку. До доставки в лабораторию собранный материал хранят в холодильнике.
Перед любым анализом мочи рекомендуют в течение 1-2 дней ограничить употребление в пищу красящих продуктов: моркови, свеклы, черники.
Могут изменить показатели мочи и ее цвет: противотуберкулезные (рифампицин), мочегонные, противовирусные препараты, ацетилсалициловая кислота, витаминно-минеральные комплексы и пр.
Женщинам сдавать анализ необходимо в период отсутствия менструальных кровотечений.
У туберкулезного поражения почек отсутствуют специфические симптомы, поэтому пациенты длительно, но без стойкого эффекта будут проходить лечение с различными урологическими или гинекологическими диагнозами:
- циститом;
- простатитом;
- пиелитом;
- пиелонефритом;
- сальпингоофоритом;
- мочекаменной болезнью.
Если же у человека уже диагностирована легочная инфекция, то при наличии симптомов поражения мочеполовой системы обязательно проводят анализ мочи на туберкулез почек трижды. Признаки заболевания, указывающие на инфицирование палочкой Коха, включают следующие жалобы:
- боль в пояснице;
- дизурия;
- выделение крови или гноя с мочой.
Исследование мочи при туберкулезе легких преимущественно не определяет каких-либо изменений, а при вовлечении в процесс тканей мочеполовой системы в лаборатории находят отклонения в показателях, которые позволяют заподозрить диагноз туберкулеза:
- pH меньше 4,0;
- увеличение количества лейкоцитов и эритроцитов;
- гвоздевидные лейкоциты в моче;
- положительная реакция на белок;
- гной в моче, особенно без бактериовыделения.
По анализу крови также выявляют неспецифичные изменения: анемию, лейкоцитоз. При этих изменениях может понадобиться дополнительное обследование пациента. У мужчин подозрением на туберкулез считают рецидивирующие симптомы поражения простаты, когда затруднено мочеиспускание, железа увеличена или сморщена, длительно выделяется гной или кровь со спермой.
Выявление туберкулеза не исключает его одновременное развитие на фоне других патологий органов мочевыделения.
При подозрении на инфицирование почек микобактерией специалист назначит комплекс исследований, включая общие анализы крови и мочи, пробу Манту ребенку, рентгенодиагностику, УЗИ, КТ, МРТ. Но безусловным подтверждением наличия инфекции будет положительный анализ мочи на микобактерии туберкулеза.
Для обнаружения возбудителя или его антигенного материала используют следующие способы:
- Микроскопию по Цилю-Нильсену. После обесцвечивания материала серной кислотой наносят краску метиленовую синь. Микобактерии туберкулеза при окраске приобретают малиновый цвет и выделяются на фоне синих клеток. Это обусловлено устойчивостью палочек Коха к действию кислот. Чтобы повысить точность определения, рекомендуют забор мочи катетером.
- Люминесцентная микроскопия — при окраске ауромином палочки Коха светятся оранжево-желтым цветом. Чувствительность выше, чем при окраске по Цилю-Нильсену.
- Бактериологическое исследование — посев мочи на питательную среду (часто используют кровяную или картофельную). Оказавшись в благоприятных условиях палочки начинают размножаться. Но это длительный процесс и может занимать от 20 дней до 3 месяцев. Можно определить резистентность к противотуберкулезным средствам.
- Биологическая проба — основана на выявлении микобактерий в тканях морской свинки после подкожного введения ей исследуемой мочи. Это исследование требует времени: свинку усыпляют и препарируют примерно через месяц, если она не умерла ранее. Либо для более ранней диагностики животному проводят туберкулиновую пробу.
- Полимеразная цепная реакция — с помощью чувствительных систем выявляются в моче специфичные участки ДНК палочки Коха.
В некоторых случаях проводят провокационную пробу с подкожным введением туберкулина в дозе 20-100 ТЕ или облучением кожи инфракрасным лазером. В первом случае повторные анализы мочи проводят через 24 и 48 часов и сравнивают с первоначальным, во втором — через 10 дней. Положительным считают результат, характеризующийся увеличением количества эритроцитов и лейкоцитов в моче, выделением микобактерий.
При туберкулезном поражении почек изменение общего анализа мочи встречается не более чем у 60% пациентов. Выявление микобактерий при бактериоскопии подтверждает диагноз, но специфичность этого метода не превышает 80% (чувствительность при окраске по Цилю-Нильсену — более 100000 микробных тел в 1 мл, а при люминесцентном исследовании — более 10000 в 1 мл).
Более чувствительный посев на среды, но чересчур длительный. Выигрывает перед ними ПЦР на туберкулез:
- результат получают за 4-5 часов;
- высокая чувствительность;
- определяет ДНК микобактерий в моче даже при легочном туберкулезе и отсутствии специфического процесса в почках;
- возможность определения чувствительности к лекарственным препаратам.
Могут назначить это исследование вместо Манту у детей, если подозревается внелегочной туберкулез, есть аллергия на туберкулин или организм ребенка не вырабатывает антитела на возбудителя при его наличии в организме. Но есть небольшой процент как ложноотрицательных, так и ложноположительных результатов.
Вероятность неверного отрицательного результата возрастает у пациентов, которые длительно лечили заболевания урогенитального тракта антибиотиками. Такие препараты, как фторхинолоны и аминогликозиды, подавляют рост палочек Коха, но не убивают их до конца. Даже если один метод показал отрицательный результат, диагноз туберкулеза остается вероятным, поэтому врачи используют для верификации совокупность анализов и инструментальных исследований.
Всем хорошего дня ? Возник вопрос в связи с оформлением карты в сад. Мы не делаем дочке манту, но для карты необходимо сдать анализы на туберкулез. Решения три — манту, флюрка, кровь на антитела. Остановились на крови, но в садике говорят, что посещения фтиз. Читать далее →
Про прививки! Очень ВАЖНО. ПЕРЕПОСТ. 16 марта, 22:20 Этой темой я занимаюсь больше 20 лет. И как школьная медсестра, которая замечала чересчур много «нестыковок» в рядовой прививочной деятельности для детей с 7 до 16 лет (через меня прошло более 2500 школьников). И как мама четверых детей и «домашний доктор» для своих многочисленных племянников, а теперь и для внуков. Начну с главного. Иммунная (защитная) система каждого человека — одна из самых сложных, многокомпонентных и тончайших систем нашего организма. Общеизвестно, что каждый. Читать далее →
Как человек, достаточно много времени проработавший в инфекционной больнице, с уверенностью заявляю: в отношении всех болезней, против которых прививки делаются, вероятность заболевания остается весьма реальной. Дети этими болезнями болеют, а исходы бывают, мягко говоря, разные. Поэтому для нормальных, здравомыслящих и благоразумных родителей нет и не может быть никакой дискуссии по поводу того, надо прививки делать или не надо. Читать далее →
Сохраняю для себя, из всей массы перечитанных статей, эта самая современная и адекватная. Про нас — 1я манту в 1.10 — 15мм папула, квантифероновый тест — отрицательный, рентген — чистый, заключения фтизиатра еще нет. Читать далее →
Девочки может не правильно написала , не знаю как правильно называется это анализ? У дочки манту увеличена , она ее постоянно чешет , уже были в том году в туберкулезном , там была целая эпопея , приехали с анализами крови и мочи с рентгеном делали диаскин тест все отрицательно но при этом нас хотели поставить все равно на год на учет . короче мы там поскандалили и больше туда не ездили , весной нам опять поставили пробу , и она. Читать далее →
Самая первая прививка, которую ставят ребенку еще в роддоме, это прививка от туберкулеза. Чаще всего она делается в первые дни после появления на свет малыша, однократно. Но мало кто знает, что иногда эта прививка подразумевает под собой ревакцинацию в 7 и 14 лет. Читать далее →
Г.И. Червонская: «. если 8 мм,а не 7 мм,то это оказывается Ваш ребенок болен туберкулезом. » Ложь. Если 8 мм а не 7 мм, дети «. направляются на консультацию в противотуберкулезный диспансер по месту жительства. «, где проходят осмотр и дообследование для установления окончательного диагноза. И только после этого, в определенных законом случаях назначается лечение ( Санитарно-эпидемические правила «Профилактика туберкулеза», раздел V Организация раннего выявления туберкулеза у детей ). Г.И. Червонская:». Поэтому везде применяется не реакция Манту,везде в тех странах,как я говорю,грамотных странах,уважающих себя,давным-давно нет. проводится. Читать далее →
Для чего ставится проба Манту? На этот вопрос нет однозначного ответа. Например, в Англии проба Манту ставится однократно всем детям в 12 лет. Причем в Англии детям не делают прививку БЦЖ в роддоме. В этом случае ставить пробу Манту логично, чтобы узнать, сколько детей в популяции стали туберкулиноположительными. И с этим контингентом потом работать. Проба Манту выявляет тубинфицированность, но не заболеваемость туберкулезом. Если человек тубинфицировался, не факт, что заболеет. Скорее всего, не заболеет, а включатся естественные природные механизмы защиты и. Читать далее →
Татьяна Тихомирова, аллерголог-иммунолог, кандидат медицинских наук «Популярная механика» №11, 2010 Взаимодействие В-лимфоцитов, Т-лимфоцитов и антиген-презентирующих клеток Микроб (1) захватывается антиген-презентирующей клеткой (2), которая его переваривает и по частям выставляет на своей поверхности в специальном комплексе (3). Этот комплекс узнается рецептором Т-лимфоцита (4), который в дальнейшем будет помогать (10) В-лимфоциту (9), узнавшему аналогичный антиген, активироваться, делиться и производить антитела. Кроме того, рецептор В-лимфоцита (6) способен сам узнавать антиген микроба (5) и презентировать его (7) в обработанном виде (8) Т-лимфоциту (4), получая. Читать далее →
Статья с сайта: http://www.klumbamam.ru Основной мотив людей, делающих прививки — защитить себя (своих детей) от болезни. Так ли однозначен здесь выбор? Стоит разобраться, есть ли польза от вакцинации, и какие осложнения возможны после БЦЖ, АКДС, прививки от гепатита. Как оформить отказ, если решили не прививать своего ребенка? Действительно, после прививки возникает иммунитет, который должен приводить к более легкому протеканию заболевания, если оно возникнет. Но какова цена этого иммунитета? Давайте разбирать все по порядку Первое, для того, чтобы заболеть, надо «встретиться». Читать далее →
ПРИКАЗ 29 декабря 2014 года Москва Об утверждении методических рекомендаций по совершенствованию диагностики и лечения туберкулеза органов дыхания. Читать далее →
Про прививки! Очень ВАЖНО. ПЕРЕПОСТ. 16 марта, 22:20 Этой темой я занимаюсь больше 20 лет. И как школьная медсестра, которая замечала чересчур много «нестыковок» в рядовой прививочной деятельности для детей с 7 до 16 лет (через меня прошло более 2500 школьников). И как мама четверых детей и «домашний доктор» для своих многочисленных племянников, а теперь и для внуков. Начну с главного. Иммунная (защитная) система каждого человека — одна из самых сложных, многокомпонентных и тончайших систем нашего организма. Общеизвестно, что каждый. Читать далее →
Если нарушены сроки прививок (Еще полезный сайт — специалисты о прививках) Если по каким-либо причинам ваш ребенок не был привит в соответствии с календарем прививок, то, вероятнее всего, его организм недостаточно защищен от опасных инфекций и может потребоваться продолжение иммунизации. ·пропущена прививка от гепатита В ·нарушены сроки вакцинации БЦЖ ·пропустили прививку АКДС ·пропущены сроки прививки от полиомиелита ·пропустили вакцинацию против кори, краснухи или паротита Если по каким-либо причинам ваш ребенок не был привит в соответствии с календарем прививок, то, вероятнее. Читать далее →
СКРПИРОВАНО ! ЧТОБЫ БЫЛО Этой темой я занимаюсь больше 20 лет. И как школьная медсестра, которая замечала чересчур много «нестыковок» в рядовой прививочной деятельности для детей с 7 до 16 лет (через меня прошло более 2500 школьников). И как мама четверых детей и «домашний доктор» для своих многочисленных племянников, а теперь и для внуков. Начну с главного. Иммунная (защитная) система каждого человека — одна из самых сложных, многокомпонентных и тончайших систем нашего организма. Общеизвестно, что каждый человек по-своему реагирует на. Читать далее →
Про прививки! Очень ВАЖНО. ПЕРЕПОСТ. Про прививки! Очень ВАЖНО. ПЕРЕПОСТ. читать всю статью под катом Читать далее →
При подозрении на внелегочную форму заражения человека Mycobacterium tuberculosis обязательно назначается анализ мочи на туберкулез. Выявление микобактерий позволяет уточнить локализацию инфекции, на основании чего подбирается наиболее эффективная схема терапия болезни. Анализ мочи на определение бацилл Коха проводится разными методами. При возможности больному назначается каждый метод.
При заражении человека микобактериями туберкулеза чаще всего страдает дыхательная система. Но бывает очаг инфекции локализуется в костной системе, тканях головного мозга, костях и мочеполовых органах. Во время проведения диагностики важно определить очаг поражения. Поэтому помимо стандартных методов исследования, таких как флюорография, анализы крови и мокроты пациенту назначается и ряд дополнительных.
Анализ мочи на туберкулез в первую очередь необходим при подозрении на поражения бактериями мочевыделительной системы. Обязательно он должен назначаться больным:
- При продолжительном и при этом неэффективном лечении воспалительных заболеваний органов мочевыделения – пиелонефрита, цистита, пиелита, простатита, эпидидимита;
- С нарушением мочеотделения, проявляющимся задержкой мочи, появлением примесей гноя в урине, с гематурией;
- При длительных необъяснимых болях в области пояснице.
Анализ на туберкулез почек необходим и пациентам уже с установленным поражением бациллами Коха легочной ткани и других внутренних органов. Его своевременное назначение позволит вовремя обнаружить все очаги инфекции и значит, лечение будет наиболее эффективным.
Почечная локализация бактерий туберкулеза характерна для людей трудоспособного возраста. Чаще всего такая форма заболевания определяется у пациентов от 20 до 40 лет. Очень часто туберкулез почек на ранней стадии развития не проявляется явными симптомами. Поэтому нередко диагностируется уже на запущенной стадии. Исключить подобное помогает вовремя назначенный анализ мочи на микобактерии туберкулеза.
Микобактерии туберкулеза при многократном увеличении выглядят как небольшие прямые или слегка изогнутые палочки, их длина доходит только до одной сотой миллиметра. В организме человека они присутствуют там, где происходит их развитие и размножение. Поэтому при туберкулезе почек бациллы будут активно выделяться вместе с мочой. Обнаружить их в анализе можно тремя способами:
- Бактериоскопическим;
- Бактериологическим;
- Биологическим.
Врач может назначить один из перечисленных методов исследования или все сразу. В дополнение к ним обязательно нужно сдать общий анализ мочи. Так как на заболевание указывает не только присутствие бацилл Коха в пробе, но и косвенные признаки.
При проведении специфических анализов мочи на туберкулез нужно учитывать, что положительный результат всегда свидетельствует о поражении микобактериями тканей системы мочевыделения. Тогда как отрицательный результат не всегда может быть достоверным, что может быть связано с неправильным сбором урины и с другими факторами. Поэтому обычно назначается пересдача анализа и дополнительные методы диагностики.
Проведение общего анализа мочи позволяет выявить косвенные признаки болезни, такие как:
- Появление гвоздевидных лейкоцитов;
- Стойкая кислая реакция урины (практически в половине случаев заражения микобактериями);
- Появление в моче белка (протеинурия);
- Эритроцитоурия – присутствие крови в моче;
- Пиурия – гной в урине.
Если результат анализа соответствует вышеперечисленным признакам, пациента обязательно нужно отправить на дополнительное обследование, стандартное при подозрении на туберкулез.
Бактериоскопический анализ мочи иначе называется исследованием по Цилю-Нельсону. В его основе лежит устойчивость микобактерий туберкулеза по отношению к кислой среде урины. Взятый образец обрабатывается в лабораторных условиях определенными реактивами:
- Сернокислыми растворами или солянокислым спиртом. Они обесцвечивают неустойчивые к кислой среде бактерии. Тогда как кислотоустойчивые микобактерии туберкулеза оказываются окрашенными, что можно увидеть в микроскоп.
- Раствором метиленового синего хлорида. Под его воздействием палочки Коха приобретают насыщенный красно-малиновый оттенок.
Бактериоскопический посев мочи на туберкулез является наиболее быстрым. Используют его не только для обнаружения палочек Коха, но и для выявления других, устойчивых к кислым средам бактерий. Туберкулезные микобактерии при проведении анализа имеют характерный цвет и форму изогнутых или ровных палочек.
На достоверность анализа по методу окраски Циля-нельсона влияет правильный забор мочи. Поэтому все рекомендации врача по отбору пробы нужно неукоснительно соблюдать.
Бактериологическое исследование мочи является наиболее точным методом диагностики туберкулеза почек, но делается такой анализ на протяжении от 2-х до 6 недель. Вначале необходимо на протяжении трех дней подряд сдать анализ мочи, осадок урины помещается в чашку Петри с особой питательной средой, это может кровяная среда или картофельные образцы.
В питательной среде происходит рост болезнетворных микроорганизмов, после чего выявленный возбудитель идентифицируется. В кровяной среде микобактерии туберкулеза начинают расти примерно через семь дней, в картофельной для этого может потребоваться месяц и больше.
По результатам бактериологического анализа принимается решение о проведении дополнительных методов диагностики и назначается специфическое лечение.
Стопроцентно достоверный результат показывает анализ мочи при подозрении на туберкулез почек в виде биологической пробы. Ее проведение заключается во введении осадка мочи в брюшную полость или под кожу подопытному животному со склонностью к заражению болезнью. В лабораторных условиях чаще всего с этой целью используют морских свинок, крыс.
В течение месяца за условно инфицированным животным наблюдают. Если в моче пациента имелись палочки Коха то, как правило, за это время грызун погибает и подвергается исследованию с обязательным определением в организме очагов инфекции. Выявить результат биологической пробы можно и раньше, для этого у животного берут кровь на туберкулин или проводят пункцию лимфоузлов с определением наличия воспалительного процесса.
Биологическая проба назначается пациентам редко, так как не во всех лабораториях возможно ее проведение.
Проведение исследования мочи по Нечипоренко по сравнению с общим анализом является более достоверным. Данное исследование дает полную картину о содержании эритроцитов и лейкоцитов в образце урины, определяет количество белковых клеток. Отклонение от нормы не всегда свидетельствует об инфицировании туберкулезом, но точно указывает на инфекционно-воспалительный процесс в мочевыделительной системе. Чтобы определить причину выявленных изменений и установить заболевание пациенту назначаются другие лабораторные методы исследования и инструментальная диагностика.
Моча при туберкулезе покажет присутствие палочек Коха только в том случае, если проба будет взята правильно. Обязательно требуется подготовка, она заключается:
- В отказе от употребления за 1-2 дня до забора биологической жидкости продуктов, окрашивающих урину. Это свекла, морковка, черника;
- В исключении использования ряда медикаментов для лечения сопутствующих болезней – диуретиков, жаропонижающих средств, витаминов группы В.
Если лечение ранее диагностированной болезни не предполагает перерыв в приеме медикаментов, нужно сообщить об этом врачу. Также нельзя накануне пить спиртные напитки, желательно воздержаться и от курения. Для выявления микобактерий необходим чистый образец урины, поэтому женщины в период менструаций сдавать анализ не должны.
Чтобы точно установить заболевание с поражением почек необходима утренняя порция мочи. Собирают ее, следя нескольким правилам:
- Заранее нужно подготовить емкость с крышкой — специальные баночки для проб продаются в аптеках;
- Область половых органов тщательно подмыть и лучше делать это без мыла;
- Собрать среднюю порцию мочи. То есть мочеиспускание начать в унитаз, затем струю направить в баночку и затем вновь в унитаз. Для исследования достаточно 50 мл урины;
- Емкость сразу закрыть завинчивающейся крышкой и поставить в прохладное место.
В большинстве случаев образец мочи на микобактерии туберкулеза собирается дома. Но его необходимо как можно раньше увести в лабораторию. В «свежей» урине палочки Коха определяются легче и поэтому результат таких анализов редко бывает ложноотрицательным.
Туберкулез – заболевание, трудно поддающееся диагностики на ранней стадии. В России повсеместно распространена проба Манту, ее начинают проводить с раннего возраста. Но она не всегда дает точные результаты, поэтому необходимы и другие анализы. На начальном этапе диагностики назначают флюорографию и анализ крови. Если при их проведении возникает подозрение на туберкулез, пациента отправляют на расширенное обследование, в него входит:
- Рентгенография;
- Туберкулиновые пробы;
- МРТ;
- Анализ крови по методу ПЦР и ИФА;
- Анализ мокроты.
Практически со стопроцентной точностью болезнь устанавливает анализ ПЦР, но он дорогой и проводится не во всех лабораториях.
Флюорография, исследование мокроты являются достоверными, если очаг поражения локализуется в бронхолегочной системе. При внелегочных формах заболевания их результаты не точны, поэтому диагноз выставляется только после расширенного обследования, включающего и проведения анализа мочи.
Диагностические исследования, направленные на выявление туберкулеза, повсеместно распространены. Но к сожалению в большинстве государственных учреждений используются только устаревшие методы, которые не всегда определяют микобактерии при их присутствии в организме. Чтобы получить точные результаты можно обратиться в современные медцентры. Анализы в них в зависимости от их вида проводятся как платно, так и бесплатно.
Если вам известно что-либо новое об исследовании на туберкулез, напишите пожалуйста в комментариях, это может пригодиться многим людям. Желательно поделиться статьей и в соцсетях, так как не все знают, что существуют другие способы обследования, помимо стандартной флюорографии.
Новый метод диагностики строится на исследовании крови на антитела к туберкулезу. Определение присутствия антител, установка их количества и класса позволяет врачам поставить точный диагноз, вовремя приступить к лечению. Ценность метода признана педиатрами.
Антитела к возбудителю опасной патологии, ставшей популярной в современном мире, туберкулезу – это специфические иммуноглобулины. Уже по названию можно догадаться, какая система отвечает за их производство, – иммунная система. Исследование наличия антител называется иммуноферментным анализом. Часто в учебниках можно встретить аббревиатуру – ИФА. Для исследований на антитела берут анализ крови из вены.
При переходе tuberculosis в активную стадию протекания начинается образование антител к антигенам:
Антитела начинают формироваться в крови практически сразу с начала активного поведения в крови микобактерий. ИФА дает точные данные об этиологии недуга, определяет стадию, на которой он находится.
Анализ на антитела нельзя сравнивать с обычным исследованием, это сложная диагностическая процедура, требующая специальной подготовки, как пациента, так и врача. Проверяется уровень и скорость процесса связывания иммунных клеток с антигенами возбудителей tuberculosis. Проводится все исследование с помощью фермента. Процедура позволяет получить комплекс разнородной информации о состоянии здоровья пациента, качеству его иммунитета.
Анализ крови берут у пациента, когда он не принимал пищи определенный промежуток времени, желательно 12 часов, но минимальное количество – 1 час. Поэтому назначают анализы на утро. Причем нельзя пациенту есть не только еду, запрещен прием лекарственных препаратов, жидкости. Любое проникновение в кровь меняет картину патологии и может дать ложные результаты. Лекарственный курс останавливают за неделю до исследования. Непосредственная технология ИФА схожа с биохимическим анализом.
Источником инфекции являются люди, пораженные туберкулезом. Микобактерии содержатся в мокроте. Она выходит из организма при кашле, чихании, сплевывании. Первое поражение развивается и завершается появлением признаков tuberculosis у 10% инфицированных. В остальных 90% иммунная защита начинает работать ярко, активно и препятствует патологии. Инфекция в этот период проходит в латентной (скрытой) форме, микобактерии не размножаются.
Антитела к Mycobacterium tuberculosis выявляются различными способами лабораторных исследований и позволяют своевременно начать лечение. Видов микобактерий более 70, из них 5 вызывают опасную патологию. Их объединяют в туберкулезный комплекс:
- человеческий тип;
- бычий;
- африканский;
- мышиный;
- вакцинный штамм.
Человеческий тип вызывает основное количество форм и видов туберкулеза. По разным источникам цифра варьируется от 85 до 92%. Бычий становится причиной от 5 до 15% случаев. Африканский вид вызывает большинство случаев на Южноафриканском континенте, примерно 90%. Мышиный диагностируется крайне редко. Вакцинный штамм помогает проводить профилактику. Чаще всего болезнь поражает разные органы и системы человеческого организма:
Остальные проценты распределяются среди таких систем:
Внелегочные виды чаще обнаруживаются у больных ВИЧ инфекцией.
Микроскопическое исследование, проводимое на мокроте, считается стандартным. Метод имеет преимущества, основное – высокая специфичность, и недостатки. Главный минус – низкая чувствительность, чтобы не ошибиться, в посеве должно быть особое количество бактерий, высокая концентрация. Эффективность меняется от категории обследуемых. Самые низкие показатели дают:
- возраст пациентов старше 60 лет;
- дети;
- ВИЧ – инфицированные.
Исследование мокроты занимает большой промежуток времени, который часто не хочется терять. Бактерии растут в посеве мокроты до 8 недель. За это время можно завершить терапевтический комплекс не осложненного вида патологии с известным возбудителем. Кроме микроскопического используют еще два вида диагностики:
Оба вида применяются для выявления легочных поражений.
Дифференциальная скрининговая методика позволяет определить наличие антител к микобактериям tuberculosis. Высокие результаты достигаются тем, что для анализа берут специфические антигены. Получить ложный результат при данном исследовании невозможно. Чувствительность тестового анализа:
- лимфоузлы – 61%;
- экссудативный вид плеврита – до100%.
Цель и задачи анализа на антитела к микобактериям туберкулеза:
- Проверка эффективности и правильности проводимого лечения.
- Выявление присутствия инфекции.
- Подтверждение предварительно поставленного диагноза.
Когда ИФА станет единственно правильным выбором метода диагностики:
- Длительный (постоянный) контакт с инфицированными.
- Профессиональная деятельность среди больных туберкулезом.
- Общение с людьми из группы риска. Длительное неэффективное лечение патологий хронических видов (простатит, цистит, пиелонефрит).
- Анемия.
- Лейкоцитоз.
Симптоматика патологии подскажет необходимость обращения за консультацией к врачу:
- слабость и быстрая усталость не от нагрузок;
- температура на уровне субфебрильной;
- повышенное выделение пота в ночное время;
- кашель, продолжающийся более 2-3 недель;
- болевые ощущения в области грудины;
- рези в спине;
- боли в суставах и брюшине.
Обследование на содержание антител к туберкулезу заключается в определении суммарного количества определенных классов образований Lg:
Метод исследования входит в комплекс диагностических мероприятий, способных на ранних ступенях инфицирования обнаружить возбудителя tuberculosis – микобактерии.
В результате получают два итога:
Положительный ответ делится на определенные группы:
- локализация активной формы патологии;
- суммарные антитела после перенесенного заболевания;
- тубинфицированность.
Результат показывает, что лечение идет эффективно, когда количество антител сильно увеличено, выше нормы.
Тест помогает врачу определиться в своем диагнозе, когда ни рентген, ни микроскопия не дали точного ответа, ПЦР показал неясность патологии, а симптомы схожи с туберкулезом легких.
Дети боятся сдавать анализ крови из пальца, большинство из них плачет и впадает в истерику. Кровь из вены – это еще более сложный процесс исследования. Поэтому врачи назначают ИФА детям только в определенных случаях. Что является показанием к проверке:
- подозрение на развитие легочного tuberculosis;
- при сомнениях в диагнозе поражения легких;
- требуется срочно найти источник инфекции;
- при проявлении симптомов рецидивных явлений.
Метод помогает провести полный контроль над течением патологии и эффективностью выбранного лечебного комплекса противотуберкулезных мероприятий.
Реакция антигена с антителом дает точную цифру количества иммуноглобулина, позволяет выявить, какой иммунитет у малыша. Диагностика обрабатывается с помощью обычных математических вычислений. Какие инфекции находят в организме ребенка:
- ВИЧ;
- вирусный гепатит;
- хламидийные инфекции;
- герпетические патологии;
- микобактерии;
- туберкулез.
Стадии болезни имеют разный класс антител, поэтому специалист устанавливает период развития болезни.
Проба Манту – не единственный метод исследования, который позволит выявить инфекцию. Есть еще и другие возможности. Это специальный анализ крови. Методик анализа три:
- Общий. Его проводят не только при подозрении на туберкулез. Любая патология, проникая в организм, приводит к изменениям крови. Можно считать общий анализ отправной точкой исследований. Недуг обнаружен, дальше требуется уточнение его особенностей. Метод дополняет исследования, а не является альтернативой.
- Иммуноферментный (ИФА). Исследование направлено на выявления наличия антител к бактериям, которые провоцируют tuberculosis. В основном, выясняется присутствие в крови иммуноглобулины. Преимущества методики в высокой чувствительности ко всем элементам крови и точности результата. Часто врачи назначают ИФА, когда Манту показывает положительный результат.
- Полимеразная цепная реакция (ПЦР). Исследование выявляет наличие не антител, а возбудителей. Устанавливается количество микобактерий.
Специальный анализ содержания крови делают вместо Манту, потому что он более удобный, быстрый и дающий оптимально точные результаты.
Диагностика крови – надежный способ выявления присутствия в кровеносных сосудах микобактерий. Метод ИФА быстрый, позволяющий сократить период времени для выявления причин недуга. Особенно для детского возраста время очень важно. Чем раньше ребенок получит нужное лечение, тем легче и быстрее проходит выздоровление.
источник