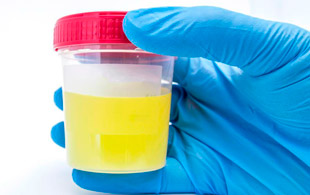
На языке специалистов мутная моча — это с большим количеством примесей. В норме в течение дня с каждой порцией из организма выходит в немного белка, эпителий, эритроциты и лейкоциты, а также пигменты, придающие урине желтый цвет — уробилиногены и уробилин. Чтобы точнее разобраться с показателями «мутности», нужно сдать общий анализ мочи.
| Цвет | Соломенно-желтый |
| Прозрачность | Полная |
| Плотность | От 1012 г/л до 1022 |
| Белок | До 0,033 г/л |
| Глюкоза | Нет (до 0,8 ммоль/л – следовые количества) |
| Кетоновые тела | — |
| Билирубин | — |
| Уробилиноген | 5-10 мг/л |
| Гемоглобин | Отсутствует |
| Эритроциты | Единичные |
| Лейкоциты | 3-6 |
| Эпителиальные клетки | До 10 в поле зрения |
| Цилиндры | Отсутствуют или единичные |
| Соли | Нет |
| Бактерии | — |
| Грибы | — |
Все указанные компоненты создают определенную плотность мочи или мочевого осадка, при увеличении которой выделения становятся мутными, а иногда меняют свой цвет.
Изменение окраса урины может быть связано с различными причинами в зависимости от механизмов развития:
p, blockquote 4,0,0,0,0 —>
- воспаление и проникновение нетипичных компонентов из крови в мочу (лейкоциты, эритроциты), а также повреждение эпителиальной выстилки мочевых путей (эпителий, слизь) или ткани почек (цилиндры);
- образование в организме аномальных белковых соединений (амилоид, М-фракция белка при миеломе);
- повреждение почечного фильтра и нарушение фильтрации с избыточным проникновением в мочу различных веществ;
- новообразования, которые вызывают воспаление и разрушение почечной мембраны;
- травмы с прямым повреждением ткани почек или мочевыводящих путей;
- инфекционное заражение бактериями или грибами (активно нарушают барьер, а также эпителий почек и мочеточников);
- повышенное образование определенных веществ в организме с увеличением их фильтрации в почках;
- синтез нетипичных соединений в самих почках (амилоид, белок).
Помутнение мочи может быть вызвано различными причинами, а, значит, и различными компонентами. Немного терминологии:
p, blockquote 5,0,0,0,0 —>
- лейкоцитурия — повышение числа лейкоцитов в моче;
- эритроцитурия или гематурия — появление крови (эритроцитов);
- протеинурия — большое количество белка;
- глюкозурия — повышение глюкозы в урине;
- кетонурия — обнаружение кетоновых тел;
- цилиндрурия — много цилиндров;
- цистинурия — выявление в моче элементов цистиновых камней;
- билирубинурия — есть билирубин.
Разные заболевания протекают с преобладанием этих симптомов. Они, в свою очередь, объединяются в большие синдромы. С мутной мочой проходит 2 основных синдрома, которые касаются повреждения почек:
p, blockquote 6,0,0,0,0 —>
- мочевой или нефротический — характеризуется повышением количества белка до 3,5 г в сутки, повышением количества лейкоцитов, появлением цилиндров, в особенности гиалиновых, моча становится очень мутной (представляют собой белок, свернувшийся в ткани почек), параллельно пациент страдает от сильных отеков больше по утрам и повышения АД;
- нефритический — белок не достигает таких значений, в урине много эпителия, лейкоцитов и слизи, преимущественно отражает воспаление в мочевыводящих путях.
Патологии можно разделить на 2 большие группы: связанные с почками и мочевыделительной системой или с другими органами или даже организмом в целом.
В почках могут развиться любые из перечисленных патологических процессов, приводящих к помутнению мочи. Они часто протекают незаметно для больных.
Это воспаление почечной ткани, а именно ее клубочков, где как раз и происходит фильтрация мочи. Почка повреждается и из крови попадает большее количество белка, лейкоцитов, эритроцитов. Воспаление вызывает повреждение и образование цилиндров, а также слущивание эпителия. Моча становится мутной и красной — ее принято называть цвета мясных помоев.
Для этого заболевания больше характерен именно нефротический синдром с большой потерей белка. Больного беспокоят отеки, повышается давление. Боли обычно не испытывают, только если не разовьется отек почечной ткани. Гломерулонефрит чаще всего развивается после инфицирования стрептококком через 2-3 недели: организм реагирует перекрестной иммунной реакцией из-за сбоя в иммунитете после инфекции и атакует свои же ткани.
Представляет собой воспаление чашечно-лоханочной системы почек. Сопровождается нефритическим синдромом: моча также мутная, но белка в ней уже не так много, а гиалиновые цилиндры встречаются в меньшем количестве. Зато поле зрения микроскопа обильно усеяно лейкоцитами, эпителием и слизью, обнаруживаются бактерии. Пиелонефрит сопровождается выраженной интоксикацией, болезненностью в области почек, нарушением мочеиспускания.
Воспаление этих отделов редко приводит к образованию мочи высокой плотности, потому что в ней может появиться только увеличенное число эпителиальных клеток и лейкоцитов из-за воспаления. Фильтрация при этом не нарушена. Редко в выделения попадает кровь, белок может увеличиваться из-за распада клеток крови.
Эти заболевания сопровождаются болезненным и частым мочеиспусканием, жжением в области промежности. Накануне пациенты замечают переохлаждение (посидели на холодном – самая частая причина).
Читайте подробную статью по ссылке о цистите у женщин.
Эта патология связана с образованием камней в почках, которые представляют собой соли. Они уплотняются и могут повреждать как саму ткань почки, так и мочевыводящие пути. Конкременты бывают:
p, blockquote 16,0,0,0,0 —>
- оксалатные (соли щавелевой кислоты);
- карбонаты (кальциевые соли угольной кислоты);
- ураты (соли мочевой кислоты);
- фосфаты (соединения фосфата кальция);
- струвиты (фосфат аммония).
В зависимости от типа камней соли этих веществ появляются в моче, а иногда там даже можно увидеть и сами конкременты. Иногда состояние называют «песком», моча становится мутной, в ней обнаруживается эпителий (камни «сдирают» покров с путей) и лейкоциты (постоянно циркулирует воспаление).
Мочекаменная болезнь может очень долго протекать без симптомов: изменения в анализе мочи могут стать первым из них. На поздних стадиях при сморщивании почки из-за нарушения ее работы камнями наблюдается снижение почечной фильтрации и сопутствующее этому состояние: хроническая почечная недостаточность определенной стадии.
Злокачественные образования в почках и мочевыводящих путях могут вызывать помутнение мочи, появление в ней белка, крови, лейкоцитов. Опухоль разрушает ткани и вызывает усиленный распад белка. Онкология чаще сопровождается мочевым синдромом. Больные сильно худеют, появляются признаки почечной недостаточности.
Инфекционное поражение мочевыводящей системы обычно приводит к воспалению: уретриту, циститу, пиелонефриту или же нефриту. Оно сопровождается не только помутнением мочи, но и появлением в ней возбудителя: бактерий или грибов. Вирусное повреждение почек встречается не так часто, а в моче этих патогенов не найти (к примеру, геморрагическая лихорадка с почечным синдромом), понадобится иммунологическое обследование крови.
Инфицирование почек бывает чаще нисходящим — то есть микроб проникает из очагов инфекции из других органов. Уретрит и цистит чаще развиваются, наоборот, по восходящему пути: снижение местной защиты приводит к размножению условно-патогенной флоры или попаданию бактерий из кишечника. Отдельно стоят инфекции, передающиеся половым путем: они часто поражают уретру.
Повреждение почек может быть вызвано заболеваниями в других органах. Тогда на почку действуют агрессивные факторы этого заболевания: избыточный синтез некоторых веществ или образование токсичных, нарушение кроветворения в почках и так далее.
Это заболевание, протекающее с нарушением углеводного обмена. Патология бывает двух типов. Первого — связана с поражением поджелудочной железы и недостаточной выработкой инсулина и чаще бывает в детском возрасте. Сахарный диабет второго типа протекает с развитием резистентности или нечувствительности тканей к инсулину при нормальной его выработке на первых порах, затем патология также заканчивается недостатком этого гормона.
Поражение почек при диабете встречается всегда: в мочу начинает проникать глюкоза и кетоновые тела из-за нарушений в метаболизме. Высокий уровень сахара в крови токсично влияет на почки. Среди сопутствующих симптомов:
p, blockquote 25,0,0,0,0 —>
- изменение массы тела;
- жажда, обильное мочеиспускание;
- потеря сознания из-за понижения или повышения глюкозы в крови;
- ползание мурашек по ногам;
- слабость, дряблость мышцы.
Это еще одна патология, связанная с нарушением обмена веществ. В этом случае страдает обмен пуринов: они не расщепляются по нормальному пути, образуются другие конечные продукты — ураты. В крови повышается уровень мочевой кислоты, после чего кристаллы этого соединения можно найти в почках.
В медицине даже существует термин «подагрическая почка». Визитная карточка этой проблемы — острый приступ артрита сустава большого пальца кисти или стопы и появление отложений уратов в тканях (тофусов). Моча становится мутной на ранних этапах. Подробнее о болезни читайте здесь.
Является более редкой, но тоже вызывает помутнение мочи из-за появления в ней особого белка — миеломного протеина. Заболевание считается злокачественной гематологической патологией. Поражаются плазматические клетки — иммунокомпетентные клетки, производящие антитела. Вместо нормальных соединений, они начинают синтезировать М-протеин. Он попадает в мочу и вследствие повреждения почечного фильтра и по причине повышения в крови. Заболевание сопровождается нарушением иммунной защиты, болями в костях, нарушением работы сердца и ЖКТ на поздних стадиях.
Это заболевание можно считать системным. Оно связано с образованием другого аномального белка — амилоида. Он может откладываться в разных органах и тканях, а также поражать почки. У этой болезни нет каких-либо специфических признаков: чаще, наоборот, симптоматика очень пестрая и несвязанная. Большую роль играет место отложения протеина. Почки страдают практически всегда, поэтому при повышении белка в моче и помутнении выделений стоит вспомнить и об этой патологии. Амилоидоз часто бывает осложнением аутоиммунных и системных заболеваний.
Протекают с образованием антител к собственным клеткам, больше им подвержены молодые женщины. При этом часто поражаются суставы. Почки страдают при таких патологиях:
p, blockquote 30,0,0,0,0 —>
- ревматоидный артрит — проявляется скованностью и болями в мелких суставах кистей и стоп, его редко выявляют на ранних этапах, а в позднюю стадию поражаются внутренние органы, в том числе и почки;
- системная склеродермия — начинается с кожных изменений (уплотнение, отек или изменение цвета), а также затрагивает другие процессы в организме, поражение почек протекает особенно тяжело с быстрым исходом в почечную недостаточность;
- системная красная волчанка — характерно полиорганное поражение, в почках страдает фильтрация, развивается мочевой синдром;
- системные васкулиты — главной чертой является гломерулонефрит наряду с поражением сосудов разного калибра.
При аутоиммунных заболеваниях повреждения почек могут быть вызваны и агрессивными препаратами для их лечения: цитостатиками и гормонами. Поэтому появление мутной мочи при лечении следует отличать от симптома самой болезни.
При заболеваниях печени и желчевыводящей системы почки могут и не страдать, но моча становится мутной из-за увеличения в ней пигментов. Они в норме образуются за счет окисления метаболитов в органе. Если же функция печени страдает, то в мочу могут проникнуть предшественники этих соединений, которые в норме в моче не встречаются: билирубин и его фракции.
Само состояние обычно называется желтухой, потому что наряду с этим желтеют кожные покровы. Моча может быть как светлой, так и темной — цвета пива — в зависимости от вида. Желтуха бывает надпеченочной, когда в крови образуется слишком много билирубина из-за распада клеток, печеночной — если печень не справляется с преобразованием билирубина, или подпеченочной, когда нарушен отток желчи из системы. Во всех случаях моча становится более мутной.
Онкология всегда вызывает системные нарушения в работе организма. Это связано с токсическим действием продуктов обмена самой опухоли. Поражение почек может развиться и по причине паранеопластического синдрома. Помутнение мочи будет носить характер нефротического синдрома, но без массивной гематурии. А потеря белка и истощение организма опухолью выразится в общем снижении массы тела и нарастании отеков.
Этот обширный пункт можно разбить на травмы самой почки и мягких тканей (например, мышц). Когда такому воздействию подвергается сам орган, механизм помутнения мочи понятен: разрушаются структурные клетки, наблюдается кровоизлияние или даже кровотечение. Моча становится красной и мутной.
При травме мягких тканей, особенно мышц, в крови повышается количество белковых соединений и креатинина, которые «забивают» почку, нарушая нормальную фильтрацию. Наступает почечный некроз со всеми вытекающими последствиями: в моче растет белок, эпителий, цилиндры, а значит и мутность.
Это особое состояние женского организма может привести к появлению мутной мочи. Сама беременность является большой нагрузкой на выделительную систему, что приводит к усилению фильтрации через почки, которые фактически работают за двоих. Поэтому нормы общего анализа мочи у этой категории могут немного отличаться.
При появлении большого количества белка, особенно на последних неделях гестации, существует подозрение на развитие грозных осложнений: преэклампсии и эклампсии. Это требует немедленной госпитализации в больницу.
Чтобы поставить диагноз при наличии мутной мочи, нужно тщательно исследовать мочевыделительную систему. Для этого назначают:
p, blockquote 40,0,0,0,0 —>
- анализ мочи по Нечипоренко — определение форменных элементов в мл мочи (более точное исследование);
- общий анализ мочи;
- посев микроорганизмов;
- суточный сбор мочи и определение плотности;
- расчет клубочковой фильтрации;
- УЗИ почек и мочевыделительных путей;
- экскреторную урографию — показывает скорость выведения вводимого рентген-контраста, что отражает функциональную активность почек;
- цистоскопию — осмотр мочевого пузыря изнутри;
- кровь на ПЦР на основных возбудителей;
- МРТ почек для более точной диагностики;
- кровь на титры АСЛО для исключения стрептококковой этиологии поражения фильтра почек;
- биохимический и общий анализ крови для выявления воспаления и метаболических нарушений.
При подозрении на какую-то определенную причину появления мутной мочи дополнительно по показаниям проводят:
p, blockquote 41,0,0,0,0 —>
- анализ крови на основные маркеры аутоиммунных заболеваний, рентгенографию суставов;
- определение мочевой кислоты в крови и моче, рентген суставов;
- уровень сахара в крови, гликемического профиля и гликированного гемоглобина;
- УЗИ печени и желчевыводящих путей;
- УЗИ органов малого таза, щитовидки, брюшной полости и рентген легких в рамках онкопоиска, кровь на онкомаркеры;
- пункция костного мозга, микроскопия мазка крови, иммуногистохимия (онкогематология);
- определение фракций белка в моче, пункция образования, подозрительного на содержание амилоида;
- гинекологический осмотр, мазок из влагалища (мочеполовые инфекции).
Чтобы найти причину помутнения мочи не обязательно сразу отправляться к урологу. Первым этапом следует сделать посещение терапевта со сдачей необходимого минимума анализов: общего анализа крови и мочи, биохимии, ЭКГ, флюорографии легких. Этот специалист направит пациента на дообследование в соответствии со своими диагностическими гипотезами, что позволит избежать гипердиагностики и траты времени и денег.
Для лечения проблем, вызывающих мутную мочу, нужно применять лекарства, действующую на причину этого изменения в анализах. Рассмотрим направления терапии по основным этиологическим факторам:
1. Бактериальное воспаление (цистит, пиелонефрит) требует назначения антибиотиков, чаще всего из группы фторхинолонов, поскольку они хорошо проникают в ткань почки и покрывают основной спектр возбудителей. В легкой форме можно воспользоваться растительными антисептиками, например, препарат Монурал, который подходит и для беременных. После окончания курса назначают другие растительные препараты: Канефрон, Фитолизин, Уролесан и другие. Курс лечения составляет от 1 до 3-6 месяцев. В аптеках выпускают специальные растительные сборы для приема внутрь и профилактики проблем с почками: травы обладают противовоспалительным и спазмолитическим действием. В рамках лечения могут назначаться мочегонные.
2. Мочекаменная болезнь обычно не требует назначения лекарств, если камни не беспокоят, поскольку большинство из них почти невозможно растворить, несмотря на распространенное мнение. Также принимают растительные сборы для улучшения состояния почек. Иногда показано удаление камней при помощи дистанционной литотрипсии, но это уже хирургическое вмешательство.
3. Гломерулонефрит после стрептококка обычно требует назначение цитостатиков и стероидов для подавления воспалительного ответа в почках. Активно используют мочегонные (Фуросемид, Торасемид) и дезинтоксикационные лекарства (Реамберин). Для улучшения кровоснабжения почек применяют пентоксифиллин курсами.
4. Поражение почек при аутоиммунных заболеваниях лечится базисной терапией: гормонами, цитостатиками или биоинженерными лекарствами. Последние показаны при отсутствии эффекта или невозможности применения двух первых групп.
5. Подагру с поражением почек лечат аллопуринолом и противовоспалительными средствами при выраженных атаках. Но стоит помнить, что сами препараты могут действовать токсично на почку.
6. Для лечения онкологических заболеваний, в том числе и кровеносной системы, применяют разные подходы: химиотерапию, облучение, хирургическое удаление. В рамках поддержки кроветворения переливают кровь и ее компоненты.
7. В терминальном состоянии почечной системы пациентам показан гемодиализ при показателях клубочковой фильтрации менее 29 мл в минуту, что соответствует пятой стадии почечной недостаточности.
В общих принципах лечения нарушения мочевыделения и мочеобразования лежит:
p, blockquote 52,0,0,0,0 —>
- ограничение нефротоксичных препаратов, в том числе нестероидных противовоспалительных;
- применение мочегонных;
- адекватный питьевой режим;
- контроль за электролитами крови и их восполнение при необходимости;
- использование дезинтоксикационных лекарств (Реамберин и другие);
- улучшение почечной реологии (Пентоксифиллин);
- поддержание организма в тепле, избегать переохлаждения и сквозняков.
Интересные статьи по теме:
источник
Моча коричневого цвета может вызвать панику. Особенно если столкнуться с таким явлением впервые. Изменение цвета мочи может указывать на разные патологии. При этом цвет мочи, это лишь симптом, который сам по себе не является заболеванием, а лишь указывает на него.
Небольшие изменения в цвете урины не считаются патологией или серьезным недугом. Например, после обильного употребления жидкости моча может приобретать ярко-желтый цвет. Также моча может быть более темной, чем обычно, в утренние часы. Это связано с долгим нахождением мочи в мочевом пузыре. Все остальные перемены указывают на наличие определенных патологий. Лучше обнаружить их на ранних сроках для более удачного лечения.
Моча коричневого цвета с примесью крови может указывать на наличие камней в почках. Камни, передвигаясь по мочевыводящим путям, повреждают их, и появляется кровь, которая также окрашивает мочу в коричневый оттенок. Если коричневая моча появляется в течение нескольких дней, то следует обратиться к врачу за детальным обследованием.
Иногда коричневый цвет мочи может появиться из-за употребления продуктов и ряда медикаментозных средств. Так коричневый цвет урины может появиться из-за частого употребления крепкого черного чая, говядины и бобовых культур. Но после исключения этих продуктов из рациона цвет снова приходит в норму.
Мутный цвет мочи может возникнуть из-за обезвоживания организма. Вполне возможно, что человек употребляет недостаточное количество жидкости. Такое часто наблюдается у беременных женщин.
Чаще всего это случается во время длительного пребывания на солнце или в бане. Но мутная моча со следами крови не имеет никакого отношения к погоде и жидкости, она сигнализирует о серьезных проблемах с почками или наличии опухоли в органах мочеполовой системы. Необходимо попросить врача назначить анализы на онкомаркеры. Этот анализ можно сдать самостоятельно в любой частной лаборатории.
Одной из причин могут стать пиелонефрит или цистит. Эти болезни приводят к появлению следов крови в моче. Также может быть диагностировано наличие камней в почках или мочеточнике. Для того чтобы разобраться в правильном диагнозе, врач назначит несколько анализов мочи. Необходимо выявить количество эритроцитов и лейкоцитов в моче.
Наличие крови и гноя в моче может указывать на наличие инфекции. Она может располагаться в мочевом пузыре, уретре или опуститься из почек. У мужчин гной и кровь в моче часто служат проявлением простатита.
Также не стоит исключать наличие злокачественных опухолей в почках или мочевом пузыре.
Не заметить гной и кровь в моче сложно, так как обычно они появляются вместе с режущими болями и сильным дискомфортом при мочеиспускании. В редких случаях гной и кровь могут появляться без боли. Это не значит, что можно не обращать внимания на такие симптомы.
Слизь и кровь в урине связаны с воспалительными процессами в мочеполовой системе на фоне инфекций. Если присутствует только слизь, то, возможно, были нарушены правила общей гигиены при сдаче мочи. Половые органы следует привести в чистое состояние перед тем, как сдавать анализ.
Иногда наличие слизи говорит о долгом воздержании перед мочеиспусканием.
Слизь вместе с кровью указывает на серьезный воспалительный процесс. У женщин такая симптоматика может указывать на проблемы в гинекологической сфере. Например, эндометриоз, эрозия шейки матки. У мужчин наличие слизи может спровоцировать простатит или заболевания венерологического характера.
Моча с кровью и запахом свидетельствует об инфекции в мочевом пузыре. Скорее всего, это цистит или пиелонефрит. Он распространяется на почки. Также стоит обратить внимание на сам запах. Если он напоминает ацетон, то причиной может стать сахарный диабет.
Неприятный и резкий запах рыбы может указывать на нарушения в работе печени. Скорее всего, есть нарушения ферментации.
Но, несмотря на запах, наличие крови уже указывает на патологии в мочеполовой системе. Врач будет проверять состояние этого отдела организма в первую очередь.
Неприятный запах мочи без крови может указывать на наличие молочницы у женщин и венерических инфекций у мужчин. Мужчине стоит помнить, что кровь в моче и неприятный запах иногда являются симптомами простатита. Поэтому не лишним будет посетить кабинет врача-уролога.
Моча действительно отражает многие процессы, которые происходят в организме. Как бы это странно не звучало, нужно постоянно следить за состоянием, цветом и запахом мочи. Эти наблюдения помогут более детально и обстоятельно изложить ситуацию в кабинете врача. Полная картина симптомов поможет врачу назначить именно те анализы, которые нужны.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
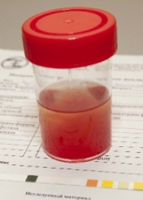
Кровь в моче на профессиональном языке называется гематурией. Если в моче присутствует кровь, окраска ее меняется благодаря наличию в крови красных кровяных телец.
В зависимости от количества крови, гематурия различается на макрогематурию и микрогематурию. В первом случае крови столько, что ее можно заметить невооруженным глазом. Во втором же случае количество крови мизерно и обнаруживается она только во время лабораторного исследования или с помощью специальных одноразовых тестов – полосок.
По симптоматике гематурия может быть болезненной или безболезненной. А по происхождению гломерулярной или постгломерулярной.
В любом случае присутствие крови в пробе мочи не является нормой.
Любое количество крови в моче может указывать на очень серьезные заболевания. Поэтому, даже если обнаружены микроскопические примеси крови, необходимо полное обследование организма. Причем чем старше человек, тем вероятнее наличие тяжелых заболеваний.
Кровь может проникнуть в мочу из органов, находящихся на пути мочи, то есть из почек, мочеточников, мочевого пузыря или уретры. Существует больше полутора сотен различных причин этого явления.
Наиболее частые причины гематурии:
- Инфекционные заболевания,
- Новообразования,
- Травмы,
- Конгломераты.
Менее распространенные причины крови в моче:
1. Врожденные аномалии: кисты или поликистоз почек.
2. Заболевания, при которых ухудшается сворачиваемость крови: лейкемия, гемофилия, анемия серповидно-клеточной формы, а также прием препаратов, ухудшающих сворачиваемость крови.
3. Заболевания сосудов: тромбоз вены почек, наличие сгустка крови в почечных сосудах.
4. Другие болезни почек:
- Пиелонефрит. При этом заболевании пациент может не испытывать боль, но это редкость. Обычно первыми признаками пиелонефрита является озноб, боль в нижней части спины,
- Гломерулонефрит. При гломерулонефрите выделяется микроскопическое количество крови, которое можно обнаружить только в лабораторных условиях. Заболевание может проходить совершенно без каких-либо признаков, могут наблюдаться симптомы почечной недостаточности,
- Папиллярный некроз. Это заболевание характерно для пациентов с сахарным диабетом, с нарушением оксигенации. Заболевание поддается лечению.
Это в первую очередь туберкулез почек или мочевого пузыря, а также гнойные процессы, спровоцированные гноеродными микроорганизмами, цистит, уретрит.
Кровь в моче после травмы может наблюдаться при разрыве почки. Травма может быть как тупой, так и проникающей.
Травмироваться может и мочевой пузырь. Например, при длительном беге с пустым мочевым пузырем его стенки могут натирать друг друга. После подобной пробежки в моче вполне может быть незначительное наличие крови.
Такой больной должен немедленно обследоваться. Уже при его осмотре и опросе врач может заподозрить источник выделения крови. В том случае, если ушиб живота или тазовой области был очень силен, а также, если мочеиспускания после травмы не было ни разу, врач может подозревать разрыв органов мочевыведения.
Если промежность была повреждена в позе «сидя на лошади», существует вероятность травмы луковицы уретры.
Если болит над лобком, а также боль разливается по всему животу, если пациента тошнит, можно заподозрить разрыв мочевого пузыря.
Если болит верхняя часть живота, существует вероятность тяжелой травмы почек.
Убедиться в наличии или отсутствии камней в мочевыводящих путях можно с помощью экскреторной урографии.
Если кроме сгустков крови никаких других симптомов не ощущается, не было никаких травм и пациенту уже исполнилось сорок лет, вполне вероятно наличие раковой опухоли мочевого пузыря.
В мочевом пузыре может развиваться рак трех видов: самым распространенным является переходно-клеточный, который развивается из клеток переходного эпителия слизистой оболочки. Чуть реже встречается плоскоклеточная карцинома или аденокарцинома. Наиболее частой причиной заболевания является хроническое присутствие в организме шистосомы – паразитического червя. Очень редко в органах мочевыведения развивается аденокарцинома.
Рак мочевого пузыря лечится оперативно и в большинстве случаев не затрагивает глубокие слои. Если же опухоль распространяется на все слои или дает метастазы, назначается удаление мочевого пузыря либо облучение. Иногда при раке мочевого пузыря с метастазами эффективной бывает и химиотерапия.
При раке уретры кровь наблюдается не только в анализе мочи, но ее можно обнаружить и в промежутке между мочеиспусканиями во внешнем конце уретры.
Если же сгустки крови имеют форму червей, это в большой степени вероятности указывает на рак почки.
Не только злокачественные новообразования приводят к появлению крови в анализе мочи. Доброкачественные опухоли также могут быть его причиной. Однако они очень редки в органах мочевыведения. Чаще всего это кисты почек.
Ангиомиолипома – это доброкачественное новообразование, чаще обнаруживаемое у женщин в период беременности. Ее объемы могут быть очень велики, и в таком случае она может проявляться наличием крови в моче. Вся ткань ангиомиолипомы пронизана кровеносными сосудами и жировыми клетками. Сосуды нередко самопроизвольно лопаются, и кровь попадает в мочу. Такой вид опухоли лечится только с помощью операции. Она удаляется без повреждения здоровых тканей.
Чаще всего причиной появления крови в моче у женщин являются воспалительные процессы в системе мочевыведения. При таких процессах изменяется кровообращение, инфекция приводит к тому, что красные кровяные тельца проникают в ткани организма.
Очень часто наличие гематурии объясняется циститом. Во время мочевыведения женщина испытывает острые боли, рези или жжение. Анатомическое сложение органов малого таза у женщин таково, что создаются благоприятные условия для инфицирования мочевыделительных органов. Благодаря короткой уретре инфекции легко попасть в мочевой пузырь.
Если гематурия наблюдается во время менструации, это указывает на наличие эндометриоза мочевого пузыря.
У беременных женщин нередко в моче можно обнаружить кровь. Но до сих пор еще ни один врач не может толком объяснить, в чем причина этого явления. Одно из объяснений говорит, что во время развития плода матка увеличивается в размерах, пережимает близлежащие органы мочевыделения и вызывает микроскопические травмы. Они абсолютно безвредны для здоровья как мамы, так и плода. Однако если во время беременности в моче обнаружили кровь, нужно обязательно как можно быстрее посетить врача.
Причинами появления в моче крови у женщин могут быть как заболевания, свойственные обоим полам, например, мочекаменная болезнь, киста, пиелонефрит, мелкоклеточная анемия, рак почки, так и вполне физиологичные причины. Например, во время сбора анализа мочи в нее попала менструальная кровь.
Иногда при приеме гормональных противозачаточных таблеток в моче обнаруживается некоторое количество крови. Связано это с тем, что гормоны, находящиеся в таблетках, нарушают состояние стенок сосудов в органах мочевыделения. Ухудшается трофика тканей, развиваются воспаления, которые иногда невозможно обнаружить визуально.
При аденоме простаты или доброкачественной гиперплазии существует невысокая вероятность появления в моче крови. Но чаще это бывает при сочетании аденомы и цистита в острой форме.
Диагностируют заболевание с помощью определения уровня оттока мочи и количества остаточной мочи в пузыре. Лечение осуществляется оперативно.
Очень часто у мужчин кровь в пробе мочи обнаруживается после тяжелых физических нагрузок. Увеличивается кровяное давление, активизируется движение крови в почках и под действием некоторых веществ, остающихся в организме при тяжелых нагрузках, небольшое количество крови попадает в мочу. Хороший отдых — и никаких тревожащих явлений больше не будет.
Рак простаты
Около 20% пациентов, пришедших в поликлинику с явными признаками наличия в моче крови, оказываются больными именно этим заболеванием. Если же количество крови так мало, что обнаруживается только случайно во время анализа, вероятность рака простаты составляет 5%. Это заболевание обнаруживается с помощью биопсии, осуществляемой под контролем ультразвука. Методика терапии выбирается в зависимости от степени заболевания. Иногда назначается удаление простаты и последующее облучение. Если же заболевание на терминальной стадии развития, присоединяют и гормональное лечение.
Воспаление простаты – простатит. Наличие крови в моче – это не самый распространенный симптом данного заболевания. Однако в ряде случаев они связаны.
Другие причины:
- Наследственная предрасположенность к заболеваниям почек,
- Инфекционное заболевание,
- Неграмотный уход за органами воспроизводства после рождения,
- Травма уретры, нанесенная самим ребенком во время игры.
Кровеносные сосуды малыша более тонкие и хрупкие, чем у взрослого человека. Поэтому некоторые заболевания могут способствовать проникновению крови в мочу. Это может быть геморрагический диатез или другое заболевание. Иногда кровь может попасть в мочу при лечении некоторыми сильными препаратами.
Чаще всего причиной крови в моче ребенка являются воспалительные процессы в почках или мочевом пузыре. Более предрасположены к подобным заболеваниям девочки, так как уретра у них короче и путь для инфекции меньше. При воспалениях ребенок обязательно будет жаловаться на боль, часто мочиться, плакать во время мочеиспускания.
Иногда родители впадают в панику при виде изменившегося цвета мочи ребенка. Но иногда красный цвет не означает присутствие крови. Он может появиться при употреблении некоторых продуктов. Если же ребенок не употреблял в пищу ничего ярко красного цвета, следует обязательно и безотлагательно посетить врача.
Кровь может обнаружиться во время беременности на любых сроках вынашивания. При этом подобный симптом всегда очень нервирует и саму женщину, и ее врачей. Хотя в подавляющем числе случаев явление это является беспричинным (идиопатическим) и не вызывает никаких неприятностей, женщине требуется обязательно тщательно обследоваться.
Врачи полагают, что наличие в моче крови во время беременности можно связать с изменением гормонального фона, а также сдавливанием маткой органов мочевыделения.
Обычно тут же после появления ребенка на свет все тревожащие симптомы пропадают и только иногда гематурия не проходит. Но в таком случае она является симптомом заболевания мочевого пузыря, уретры или почек.
Если у пожилого человека гематурия сочетается с болями в области подвздошных костей, это может указывать на эмболию почечных артерий. У такого больного важно выявить заболевания сосудов и сердца, а также узнать: не принимает ли он лекарства от таких болезней.
Если кровь в моче сочетается с болью и появляется после совокуплений, у пациентки, вероятно, посткоитальный цистит. Развивается он на фоне воспаления, вызванного патогенной микрофлорой, проникающей в органы мочевыведения во время совокупления. Далее микроорганизмы поднимаются вверх до мочевого пузыря.
Строение органов мочевыведения у женщин способствует развитию посткоитального цистита. Когда уретра находится таким образом, что во время совокупления в нее проникают семенная жидкость и влагалищная слизь, вероятно инфицирование мочеполовой системы и развитие в уретре и мочевом пузыре воспаления. Очень важна поза, в которой осуществляется совокупление. Так как влагалище, уретра и заднепроходное отверстие находятся в непосредственной близости друг от друга, вероятность инфицирования увеличивается.
Признаки посткоитального цистита могут обнаружить себя как с первых сексуальных опытов, так и в более позднем возрасте.
Диагностика осуществляется урологом на основе осмотра и лабораторных исследований.
Лечение заболевания медикаментозное, в некоторых случаях при его неэффективности, назначают операцию.
Для предупреждения развития посткоитального цистита следует соблюдать требования гигиены, применять барьерные контрацептивы, а также избегать проникновения спермы и влагалищного секрета в уретру.
Нередко на цвет мочи влияет пища. Так, поедание красной свеклы придает моче интенсивный красноватый оттенок. Некоторые красители, добавляемые в пищу, также приводят к окрашиванию мочи.
Ряд лекарств могут изменять цвет мочи. Например, при лечении от туберкулеза рифампицином моча может стать оранжевого цвета, некоторые пациенты полагают, что это от присутствия крови.
Существует три метода обнаружения крови в моче:
- Органолептический (на глазок),
- С помощью экспресс-теста,
- С помощью микроскопа.
Два первых метода являются достаточно приблизительными. Так, при рассматривании мочи любой красный краситель можно принять за кровь. А тест может дать ложноположительный результат при наличии гемоглобина в моче.
Механизм действия тест-полосок на кровь в моче основан на реакции с гемоглобином красных кровяных телец. Тесты обладают очень высокой чувствительностью. Однако их результаты следует перепроверять с помощью лабораторных анализов.
Такие тесты чаще дают ложноположительные результаты, чем ложноотрицательные.
Для этого существует масса диагностических методов:
- Опрос пациента,
- Осмотр его,
- Анализ мочи общий,
- Бактериальный анализ мочи,
- Цитология мочи,
- Урография внутривенная,
- Цистоскопия,
- Компьютерная томография,
- Ультразвук.
В большом количестве случаев достаточно бывает только осмотра и опроса больного. Так, по тому, на каком этапе мочеиспускания появляется кровь, уже можно заподозрить причину нарушения.
Если кровь обнаруживается в первой порции мочи, значит, поражен мочеиспускательный канал.
Если кровь появляется в последних порциях мочи и сочетается с болью, это указывает на камни в мочевом пузыре, на цистит. При мочекаменной болезни кровь выделяется, если стенки пузыря сжимаются вокруг камня во время выделения мочи.
Иногда все порции мочи содержат кровь. И в таком случае сложнее установить источник крови.
Если наличие крови в моче сочетается с болями в нижней части спины или живота, существует вероятность инфекционного воспаления, новообразования или камней в почках. Цистит нередко протекает с достаточно обильными кровотечениями. При этом заболевании во время выделения мочи больной страдает от жжения или резей.
Наличие крови в виде сгустков у больных среднего возраста с большой степенью вероятности указывает на наличие злокачественной опухоли мочевого пузыря. У представителей сильного пола сложности с выделением мочи, например, вялая струя, торможение мочевыведения и долгое мочеиспускание говорит о нарушении функции простаты.
В ходе обследования женщинам обязательно следует пройти консультацию гинеколога, а мужчинам ректальное обследование. Иногда это дает возможность сразу выявить новообразование.
Для того чтобы уточнить наличие крови в моче и причины его, нужно сдать анализ, в том числе и на бактериальную флору.
Если пациент уже перенес раковое заболевание, ему назначат цитологию, показывающую состав клеток, присутствующих в моче.
Этот осмотр обязателен при наличии крови в моче, даже при самом ее малом количестве. Обычно для осмотра верхнего отдела мочевыделительной системы применяют ультразвук или урографию. Для проведения урографии внутривенно вливается контрастное вещество на основе йода. Аппарат фиксирует движение контрастного вещества по мочевыделительной системе. В результате врач получает несколько рентгеновских снимков с изображением разных частей мочевыделительной системы. Это самый широко используемый способ диагностики состояния органов выделения, который помогает обнаружить камни и новообразования в верхних частях системы мочевыведения.
Вместо урографии иногда используют УЗИ вместе с обзорной рентгенограммой. Большое удобство ультразвука в том, что этот вид обследования совершенно безвреден.
Если причиной крови в моче являются маленькие опухоли паренхимы почек, то ультразвук их обнаружит скорее, чем урография. А вот если новообразование появилось в дренажной системе почек, более эффективной является урография. Польза от любой из этих мер напрямую зависит от квалификации врача. Но в любом случае урография и УЗИ являются дополняющими друг друга методами. Иногда назначаются оба обследования.
Если эти обследования указывают на наличие новообразования, в качестве дополнительного метода выбирается компьютерная томография. Как первый метод обследования КТ при подобных симптомах никогда не используется.
Но, ни УЗИ, ни урография не обнаружат новообразование в мочевом пузыре. Для этого используется цистоскопия. При гематурии обязательно назначается это обследование.
Обычно назначают в таких случаях ультразвуковое обследование органов мочевыведения, общий анализ крови и мочи, уровень сахара в крови, уровень креатинина в крови.
Так как для постановки диагноза важно понимать, из какой части мочевыделительной системы проникает кровь, врач подробно опросит пациента и осмотрит его.
После определения причины будет назначено соответствующее лечение:
- При травмах — это медикаментозная терапия и, часто, хирургия,
- При новообразовании в почках назначается операция,
- При аутоиммунном недуге или инфекции используется лекарственная терапия,
- При мочекаменной болезни используется дробление ультразвуком или операция,
- При недугах мочевого пузыря, таких как новообразование или полип, используется хирургическое лечение,
- При инфицировании мочевого пузыря назначается антибиотикотерапия,
- При инфицировании уретры назначается антибиотикотерапия,
- При заболеваниях предстательной железы также назначается терапия с использованием антибиотиков, а в дальнейшем обычно прибегают к хирургическому лечению.
Автор: Пашков М.К. Координатор проекта по контенту.
источник
Выделение мочи с примесью крови вызывает испуг у представительниц слабого пола. Это явление может быть вызвано разными причинами, поэтому нельзя его игнорировать. При первых признаках женщине необходимо посетить врача, в противном случае могут возникнуть серьезные негативные последствия, например, эрозия или хронические заболевания. Что делать если моча с кровью у женщин и чем опасна эта патология расскажет данная статья.
Моча с кровью у женщин свидетельствует о развитии патологических процессов в организме. Одной из причин этого явления может быть гематурия – повышенное количество эритроцитов, которое негативно влияет на работу органов мочеполовой системы женщины. Кровь в моче может появиться из-за гинекологических болезней или заболеваний крови и мочеполовых органов (цистит, эндометриоз, уретрит, ушибы и травмы почек, уролитиаз).
Распространенными факторами, которые вызывают наличие крови в урине, являются беременность и затянувшийся прием антикоагулянтов. Помимо этого, спровоцировать кровяную примесь может употребление некоторых продуктов питания.
Выявить причину, вызвавшую примесь крови в урине, можно с помощью клинического анализа. В лабораторных условиях можно выявить даже незначительное количество кровяной примеси (микрогематурию). В этом случае моча практически ни чем не отличается по цвету от обычной. Если же в ней очень большое количество крови, то урина мутнеет и меняет цвет.
Зачастую кровь в моче объясняется наличием заболеваний или травм почек. Почечному кровотечению характерно наличие кровяных сгустков в урине. При инфицировании, интоксикации, механическому повреждению почек цвет мочи становится коричневатым или красноватым. При наличии камней или опухолей в почках и мочевыводящих путях моча приобретает ярко-алый оттенок. Также кровяные сгустки в моче могут появляться из-за кровоизлияния в мочевом пузыре.
Если в моче есть примесь крови, то у пациентки возникают частые позывы в туалет и боль при мочеиспускании. Также наблюдаются олигурия, скачки АД, отечность. У женщин старше 35 лет может возникать боль в суставах. В зависимости от заболеваний, которые являются причиной появления крови в урине, могут наблюдаться дополнительные симптомы.
Чаще всего кровяные сгустки в моче обусловлены циститом (воспалением мочевого пузыря). Характерными симптомами такой патологии являются повышение температуры, периодические или постоянные боли внизу живота, болевые ощущения после полового акта.
Вызвать цистит может следующее:
• воспалительные процессы в органах малого таза;
• несоблюдение правил гигиены;
• урологические или гинекологические заболевания;
• инфекции в мочеполовых путях;
Воспаление стенок мочевыводящего канала также может спровоцировать появление крови в моче. Помимо крови у пациентов с таким диагнозом в урине могут быть малые дозы гноя. Симптомом данной патологии является резкая боль при выведении мочи. Причинами уретрита чаще всего являются сжатие мочевыводящего просвета, мочекаменная болезнь, механические повреждения уретры.
Эндометриоз органов мочеполовой системы также вызывает проникновение крови в урину. Патология сначала поражает наружные и внутренние органы половой системы, а затем проникает в мочевой пузырь и мочеиспускательные каналы. Симптомами заболевания являются резкие болезненные ощущения, чувство жжения во время менструации, частые позывы в туалет. Причинами развития данной болезни является высокое внутрилоханочное давление, затруднения оттока мочи, передавливание мочеточников, наследственность.
Если вовремя не предпринять меры и не вылечить эдометриоз, то женщине грозит бесплодие и развитие раковых заболеваний.
Зачастую причиной кровяных сгустков в моче являются воспалительные процессы в почках, например, пиелонефрит или пиелит. Патологические процессы в почках женщины приводят к накапливанию токсических веществ и жидкости в организме, что приводит к интоксикации организма. Симптомами почечного воспаления является общая слабость организма, гипертермия, высокое АД, тошнота и рвотные позывы, боль в области поясницы, частое болезненное мочеиспускание.
У женщин старше сорока лет сгустки крови в урине могут свидетельствовать о наличии злокачественного новообразования в мочевике. Без видимых причин примесь крови в моче может возникать у беременных женщин. Это может вызываться гормональным дисбалансом в начале беременности, повышением внутрибрюшного давления, нарушения циркуляции крови в лоханках и почечных чашечках, сдавливание органов мочеполовой системы растущим плодом.
Гематурия во время вынашивания ребенка грозит следующими осложнениями:
• нарушением функциональности плаценты;
• преждевременным началом родовой деятельности;
• трудной адаптации новорожденного к внеутробной жизни;
• кровотечения после родоразрешения.
Микро- и макрогематурия возникает из-за лопнувших мелких кровеносных сосудов в нижних частях мочеточников. Причиной разрыва капилляров является инфекционное заражение, возникшее в результате переохлаждения, перегрева, вирусного инфицирования, значительных физических нагрузок. Определить возбудитель можно только в лабораторных условиях.
В большинстве случаев причиной сгустков крови в урине является воспалительный процесс в почках. Женщины более подвержены этому из-за анатомического строения мочеполовой системы (уретра расположена близко к влагалищу). Инфекции, передающиеся половым путем, легко проникают в мочевыводящие пути, а через них и в почки. Помимо помутнения мочи, признаками данной патологии являются болезненные ощущения в нижней части живота и спины, повышение температуры, общее недомогание.
Бывает, что кровь в урину попадает из кишечника или влагалища. Как это может произойти? Вагинальная кровь может попасть в мочевую жидкость, если пациентка вела активную сексуальную жизнь на протяжении короткого промежутка времени (например, несколько половых актов за сутки). В результате этого во влагалище возникают натертости, которые кровоточат и способствуют развитию инфекционных заболеваний, например, циститу.
Чтобы точно выяснить причины, вызвавшие причины наличия крови и сгустков в моче у женщины, необходимо провести лабораторное исследование урины. Анализ мочи определяет следующие показатели:
• цвет – в норме прозрачный, без осадка;
• плотность – повышенный показатель (1018-1025) свидетельствует о высоком уровне сахара, пониженный – о почечной недостаточности;
• белок – в норме практически отсутствует (не более 0,033%), при обнаружении указывает на развитие воспалений;
• уровень лейкоцитов и эритроцитов – при повышенном содержании свидетельствует о развитии инфекции в организме.
Показатели анализов максимально достоверны в том случае, если моча была правильно собрана. Для этого необходимо соблюдать следующие рекомендации:
• сосуд, в который собирается моча, должен быть стерильным. Лучше всего купить его в аптеке, если такой возможности нет, то банку под мочу нужно окатить крутым кипятком;
• для лабораторного исследования подходит только первая утренняя урина;
• предварительно женщина должна подмыться и заложить во влагалище ватный тампон;
• для анализа необходимо собрать «среднюю» мочу;
• сосуд с мочой необходимо доставить в лабораторию не позже, чем через полтора часа после сбора.
Если у врача возникают сомнения относительно причин появления крови при мочеиспускании, он может назначить дополнительные обследования:
К какому врачу обращаться при возникновении данной патологии и как лечить ее? При первых симптомах женщине нужно обратиться к терапевту или урологу, которые назначат адекватное лечение.
Курс лечения и устранения крови из урины напрямую зависит от причины, которая вызвала патологию. Практически во всех случаях пациентке назначается прием антибиотиков, которые подбираются индивидуально. Такие препараты принимаются в комплексе с иммуномодуляторами и средствами для нормализации микрофлоры кишечника.
Эффективно устраняют кровяные сгустки из мочи народные средства. Можно сочетать медикаментозное лечение с приемом отваров лечебных трав, например, ромашка, зверобой или календула.
Инфекции и различные заболевания все время преследуют человека. Иногда все способы оградить себя от инфицирования являются напрасными. Лучшим способом снизить вероятность попадания инфекции в организм является сбалансированное питание и здоровый образ жизни.
Систематические пешие прогулки, активные занятия спортом, нормальный сон и прием витаминов помогут избежать многих заболеваний и патологий, в том числе и появления крови в моче у женщин без боли.
В любом случае сгустки крови в моче свидетельствует о развитии серьезных патологий. Поэтому при первых проявлениях следует обратиться к специалисту, который выяснит почему идет моча с кровью у женщин и окажет квалифицированную помощь. Своевременное обнаружение и лечение причин появления крови в урине и боли при мочеиспускании является залогом быстрого и эффективного лечения. Игнорирование данной патологии или попытки самостоятельно ее устранить может привести к тому, что болезнь приобретет хронический характер.
источник
Моча – это биологическая жидкость, с помощью которой из организма выводятся продукты обменных процессов. Она образуется в почках, выходит по мочеточникам в мочевой пузырь, оттуда через мочеиспускательный канал — из организма. Патологический процесс может развиться на любом из этих этапов. При этом женщина может заметить изменение прозрачности мочи во время мочеиспускания. В некоторых случаях такие нарушения представляют серьезную проблему и несут угрозу для жизни. Своевременная диагностика и лечение помогут избежать осложнений и нежелательных последствий.
Характер помутнения мочи может быть различным. Изменение прозрачности урины обычно связано с появлением большого количества слизи, лейкоцитов, бактерий, белка, эритроцитов, клеток эпителия. Нередко симптом сопровождается выделением осадка, появлением хлопьев, неприятного запаха, темного цвета, могут отмечаться боли при мочеиспускании.
В связи с особенностями строения мочеполовой системы женщин риск инфицирования высокий. Мочеиспускательный канал короткий (3-5 см) и большого диаметра, есть опасность восходящего занесения инфекции. Патологический процесс часто характеризуется латентным течением, но может привести к острому воспалению и интоксикационному синдрому.
Мутная моча в исследуемом образце
Появление патологических примесей, влияющих на прозрачность мочи, обусловлено рядом причин. Для каждого диагностического признака они свои:
| Диагностический признак | Причины |
| Осадок |
|
| Хлопья |
|
| Специфический запах |
|
| Темный цвет и помутнение |
|
При беременности за качеством мочи следят особенно серьезно, так как на почки возлагается большая нагрузка, увеличивается объем крови и фильтрационная способность должны увеличиваться. С ростом матки повышается внутрибрюшное давление, которое несет опасность для паренхимы органа.
Изменения в анализе беременной женщины могут свидетельствовать о произошедших нарушениях в мочевыделительной системе. Помутнение мочи обычно диагностируется при токсикозах, обострении или впервые развившемся пиелонефрите, наличии инфекции. Условно нормальное изменение наблюдается при неправильном заборе биоматериала и недостаточном употреблении питьевой воды.
Мутная моча представляет собой диагностический признак, но по наличию сопутствующих симптомов можно заподозрить или даже подтвердить конкретное заболевание. Для каждого патологического состояния характерна определенная клиническая картина.
В клинической практике встречаются случаи, когда определяется мутная моча, но никаких дополнительных патологических проявлений не регистрируется. Такое состояние обусловлено либо физиологическим помутнением, либо нарушения не достаточно распространены, и сопутствующие симптомы еще не развились.
Наиболее распространенные заболевания, при которых диагностируется мутная моча:
| Заболевание | Сопутствующие симптомы |
| Цистит | Боли внизу живота, поллакиурия (частое мочеиспускание), пиурия (выделение гноя), особенно по утрам, ложные позывы к мочеиспусканию, боли |
| Мочекаменная болезнь | Боль чаще всего тупого характера, периодическая, связана с физической нагрузкой. Начинается в поясничной области, затем распространяется над лоном, в пах. Если камень полностью перекрывает отток мочи в мочевыводящие пути, то появляется острая нестерпимая боль – почечная колика. Она характеризуется сильными схваткообразными приступами в поясничной области. Больной беспокоен, мечется, пытается принять удобное положение. Помимо болей, могут отмечаться такие симптомы, как тошнота, рвота, общая слабость, повышенное потоотделение, сильный озноб. В моче возможны примеси крови |
| Гломерулонефрит | Это двусторонняя патология почек, связанная с поражением клубочков. Проявляется острой задержкой мочи, повышением АД, утренними отеками на лице в области век. В моче наблюдается изменение цвета по типу «мясных помоев» за счет примеси крови |
| Пиелонефрит | Инфекционное поражение почек, может быть как односторонним, так и двусторонним. Выделяют триаду симптомов: повышение температуры тела с ознобами, боли в поясничной области, расстройства мочеиспускания. Также иногда могут быть тошнота, рвота, боли в мышцах, суставах, общая слабость. Среди расстройств мочеиспускания выделяют полиурию, никтурию (преимущественно ночные мочеиспускания), поллакиурию, странгурию (боль при мочеиспускании). |
| Гонорея | Симптомы гонореи появляются через 3-5 дней после инфицирования. Основные симптомы: зуд, жжение, боли при мочеиспускании. Но чаще всего у женщин протекает почти бессимптомно, могут быть лишь гнойные выделения вне зависимости от мочеиспускания. Также, если заражение произошло давно, возможны боли внизу живота, что связано с развитием воспалительного процесса в органах малого таза, нарушается менструальный цикл, возникает риск развития бесплодия |
| Хламидиоз | Характерны выделения слизистые или слизисто-гнойные, зуд, рези при мочеиспускании |
| Трихомониаз | Зуд, неприятные ощущения в мочеиспускательном канале, выделения слизисто-гнойные, пенистные. При поражении уретры моча в 1-ой порции двухстаканной пробы с примесью хлопьев, нитей |
| Заболевания печени, желнокаменная болезнь пузыря и поджелудочной железы | Пожелтение кожного покрова, слизистых оболочек, боли в правом подреберье, изменение цвета кала и мочи, появление высыпаний, потеря массы тела, зуд кожи, горечь во рту, общая слабость и недомогание |
Мутная моча цвета мясных помоев
Физиологическое помутнение мочи обычно не связано с какой-либо патологией, состояние не требует специального терапевтического воздействия. Оно может быть связано с обезвоживанием, перегреванием и тяжелой физической нагрузкой. Это происходит, потому что в организме во всех описанных случаях происходит уменьшение количества жидкости, что способствует сгущению урины.
У взрослой женщины со средней массой тела (55-70 кг) суточная потребность в питьевой воде — 1,5-2,0 литра.
Изменение прозрачности мочи в связи с приемом лекарственных средств может быть обусловлено либо передозировкой, либо побочными эффектами, связанными с фармакокинетическими и фармакодинамическими свойствами самих препаратов. Восстановление прозрачности наступает после полного выведения лекарственных средств из организма.
В норме моча человека соломенно-желтого цвета, без примесей, имеет характерный запах, само мочеиспускание свободное и безболезненное. Объем выделенной мочи и частота мочеиспускания зависят от количества принятой жидкости. Дневной диурез преобладает над ночным – 60-80 % суточной мочи выделяется днем. Изменение одного из параметров свидетельствует о нарушениях, необходимо обследование.
При обращении, помимо жалоб на помутнение, собирают анамнез жизни (история жизни) и заболевания. При визуальном осмотре обращают внимание на цвет кожи и слизистых оболочек, на наличие высыпаний, отеков, рост, вес пациента. Далее проводят пальпацию, перкуссию, аускультацию. После осмотра назначаются:
В зависимости от жалоб пациента направляют на консультацию к более узким специалистам – урологу, гинекологу, дерматовенерологу и др. Специалисты в свою очередь направляют на лабораторные и инструментальные методы исследования: анализ мочи по Нечипоренко, по Зимницкому, пробы на разведение и концентрацию, определение клиренса.
Среди инструментальных методов диагностики выделяют:
- УЗИ органов малого таза.
- УЗИ органов брюшной полости и забрюшинного пространства.
- Экскреторную урографию.
При подозрении на онкологические заболевания, кисты и другие структурные изменения проводят магнитно-резонансную или компьютерную томографию.
Для получения достоверных данных по результатам лабораторной диагностики необходимо соблюдать следующие правила при сборе мочи на исследование:
- 1. Накануне нельзя употреблять продукты, которые способны окрасить мочу – свеклу, чернику, морковь; лекарственные средства – витамины, жаропонижающие, болеутоляющие, диуретики.
- 2. Необходимо провести тщательный туалет наружных половых органов.
- 3. Собирать нужно первую утреннюю порцию мочи после проведения гигиенического туалета.
- 4. Преддверие влагалища необходимо ограничить стерильным ватным или бинтовым тампоном, это позволит исключить попадание вагинального секрета, слизи и т. д.
- 5. Нельзя сдавать анализ мочи во время менструации – кровь может попасть в мочу.
- 6. Собирать нужно среднюю порцию мочи: начать мочеиспускание в унитаз, затем через 2-3 секунды подставить стерильную емкость, после того как она наполнится на 2/3, продолжить мочеиспускание в унитаз.
- 7. Собранную мочу необходимо как можно быстрее доставить в лабораторию – не позднее 1,5-2 часов после сбора.
При случайном выявлении мутной мочи при профилактическом или диагностическом исследовании проводят повторный анализ, при котором пациентке следует строго следовать всем правилам сбора урины.
При лабораторном исследовании мочи получают более 10 параметров, каждый из которых подвергается характерным изменениям при симптоме мутной урины:
| Параметры | Норма | Характерные изменения |
| Прозрачность | Прозрачная | Непрозрачная, мутная |
| Запах | Характерный, слабовыраженный | Возможен резкий, специфический, с оттенками ацетона или мочевины |
| Рн | 4-7 | Обычно не меняется |
| Плотность | 1015-1025 | Повышается |
| Глюкоза | Отсутствует | Возможно появление при наличии нарушений углеводного обмена |
| Белок | до 0,033 г/л | Повышается |
| Эритроциты | 1-3 в поле зрения | Может быть большое количество |
| Лейкоциты | 2-6 в поле зрения | Значительное количество (более 30 или сплошь) |
| Бактерии | Отсутствуют | Могут определяться |
| Соли | Отсутствуют | Определяются кристаллы |
| Эпителиальные клетки | до 10 в поле зрения | Значительное количество |
Если диагностируется мутная моча у женщин, то изменения могут касаться всех параметров, оцениваемых при лабораторном исследовании. Для каждого заболевания характерно изменение определенных критериев оценки. Плотность мочи, прозрачность, наличие эпителия и лейкоцитов всегда изменяются, так как отображают физические характеристики помутнения.
Лечебная тактика всегда зависит от вида патологического процесса и степени его выраженности. Подобрать препараты, курс их приема и дозировки компетентен только специалист после проведения комплексного обследования. После лечения всегда проводят повторный анализ с целью оценки его эффективности.
При всех заболеваниях мочеполовой системы, когда определяется мутная моча, женщины получают общие рекомендации: необходимо исключить употребление алкоголя, жирной и жареной пищи, ограничить употребление белков и сладкого; важно соблюдать режим труда и отдыха, избегать переохлаждений и пить не менее 1,5 литров чистой воды в сутки.
Терапия в зависимости от патологии:
| Заболевание | Схема лечения |
| Цистит | Необходим половой покой, исключаются алкоголь, острые блюда, рекомендуется обильное питье. Применяют отвары мочегонных трав: почечный чай, кукурузные рыльца, толокнянка. После снятия острого воспаления допускается физиотерапия. Для того чтобы облегчить симптомы нарушения мочеиспускания, назначаются:
Антибактериальная терапия предполагает препараты широкого спектра действия: Эритромицин, Тетрациклин, Оксациллин, Фурагин, Нитроксолин, Неграм. Лечение длится в среднем 7-10 дней |
| Мочекаменная болезнь | Основные методы лечения нефролитиаза (растворения и выведения камней):
Консервативное лечение включает в себя прием лекарственных средств, способных растворить камни – Блемарен, Уралит – У, Магурлит и другие. Симптоматическое лечение заключается в устранении болевого синдрома – Баралгин, Анальгин, Но-шпа. Для предупреждения развития инфекции или ее устранения используют антибактериальные препараты |
| Пиелонефрит | Антибиотикотерапия направлена на уничтожение инфекции и устранение воспалительного процесса в почках. Желательно учитывать чувствительность флоры к препаратам. Применяют группы В-лактамных антибиотиков, цефалоспорины, аминогликозиды, фторхинолоны, макролиды, налидиксовую кислоту, нитрофураны. Необходимо употреблять клюквенный морс – он обладает антисептическими свойствами. Симтоматическая терапия заключается в назначении спазмолитиков, анальгетиков. После снятия обострения и устранения симптомов показан длительный прием травяных и общеукрепляющие почечных средств:
|
Если причина помутнения – гестоз, то необходима консультация акушера-гинеколога. При наличии воспалительного процесса необходимо лечение инфекции, вызвавшей его. У беременных женщин список антибиотиков очень узкий, так как многие из них являются токсичными для плода.
Канефрон полностью безопасен для пациенток в период вынашивания и при наличии хронических заболеваний почек назначается длительными курсами, вплоть до родов. Это препарат, обладающий противомикробным действием, изготовлен на растительной основе. Обладает мочегонным действием, устраняет спазм стенок мочевого пузыря.
источник