Когда после мочеиспускания измеряется остаточная моча в мочевом пузыре, норма составляет 30-40 мл у взрослых и 3-4 мл у детей. При превышении 50 мл следует обращаться к врачу. Важно заметить, что данное явление считается не обособленным заболеванием, а лишь симптомом другого более сложного патологического процесса.
Опасность превышения норм заключается в том, что без лечения количество остаточной мочи в пузыре будет увеличиваться, что может создать огромные проблемы. Кроме того, само заболевание, породившее этот симптом, будет прогрессировать. Осложнения, которые дает эта проблема, могут привести к нарушению функционирования почек, хроническим циститам, пиелонефритам, нефропатии, рефлюксам, дивертикулам. В редких случаях могут возникать даже гидронефрозы.
В общем случае остаточная моча считается в норме, если ее количество после опорожнения не превышает 10% мочевого пузыря. Опасность заключается в том, что на первых порах не ощущается существенного дискомфорта или болей. Просто чуть дольше проходит мочеиспускательный процесс, немного чаще. Именно это способствует тому, что болезнь развивается, переходит в более тяжелую стадию. А это потом приводит к осложнениям и трудностям в лечении.
Вторая стадия характеризуется более явными проявлениями, но и тут много шансов спутать с простудой, например. Боли в пояснице, лихорадка, ознобы – все это неоднозначные симптомы. В норме или нет остаток мочи после опорожнения, проверять многим людям, не имеющим медицинских знаний, просто не приходит в голову. Это порождает некоторое пренебрежение со стороны больного.
В плане анализов наблюдается увеличение лейкоцитов в крови. Параллельно такие симптомы могут быть характерны для заболевания уросепсис, которое часто приобретает злокачественную форму.
Болезни, которые увеличивают остаточную мочу в мочевом пузыре, в большинстве своем являются патологиями мочеполовой системы:
- проблемы с нервной регуляцией мочеиспускательного процесса, например, при травмах позвоночника, заболеваниях спинного мозга или повреждениях в области таза с последующим нарушением функционирования органов;
- переохлаждения в зоне малого таза;
- атония (ослабление тонуса) мышц мочевого пузыря;
- нарушение проходимости мочеиспускательного канала;
- стриктуры уретры или шейки мочевого пузыря;
- мочекаменная болезнь в мочевом пузыре;
- цистит, уретрит;
- гиперплазия простаты;
- тяжелая форма сахарного диабета;
- разного рода аденомы, фиброзы, опухоли.
Проблемы нервной регуляции стоит уточнить. В некоторых случаях мочевой пузырь выдает ложные импульсы. Это когда остаток мочи в норме, а в мозг идет сигнал, что есть превышение. Это приводит к тому, что центральный отдел нервной системы перестает нормально реагировать на такие сигналы. В результате происходит нарушение процесса иннервации (реакции нервных импульсов) мочевого пузыря. Такое состояние может возникать при разного рода воспалительных процессах:
Все это воспалительные процессы в тазобедренной области и почках (последние являются частью мочевыводящей цепи).
В первую очередь патология обнаруживается простой пальпацией (ощупыванием) или перкуссией (простукиванием пальцами) в области мочевого пузыря.
Для уточнения ситуации (или при относительно небольших объемах заполнения остаточной мочой пузыря) применяется УЗИ после процесса мочеиспускания.
В некоторых случаях проводятся уродинамические исследования:
- Урофлоуметрия. Замер объема испускаемой мочи за определенное время.
- Цистометрия. Измерение давления в мочевом пузыре во время процесса испускания мочи.
- Электромиография. Применяется для оценки работы мышц мочевого пузыря.
- Уретропрофилометрия. Оценка качества функционирования сфинктеров и стенок уретры.
Эти анализы необходимы не столько для диагностики неполного опорожнения мочевого пузыря, сколько для уточнения причин этого явления.
Кроме того, у мужчин дополнительно назначается обследование предстательной железы, как правило, с помощью пальпации или ректального УЗИ. Последнее является весьма информативным, поскольку позволяет осматривать простату в непосредственной близости. Ректальное УЗИ дает возможность точно определить, есть ли гиперплазия простаты, или деформация кишечника, обнаруженная при пальпации, имеет другие причины. Таким образом, проведение УЗИ крайне важно.
Непосредственно терапии, которая бы эффективно позволяла нормализовать мочевой пузырь, нет, поскольку, как уже отмечалось ранее, это не самостоятельная болезнь, а лишь симптом другой, более серьезной патологии. Лечение назначается для самого заболевания, породившего данный симптом. При успешной терапии болезни проблема остаточной мочи в мочевом пузыре тоже устраняется.
Дополнительным фактором лечения является назначение антибиотиков и уросептических препаратов, которые препятствуют развитию бактериальных инфекций и вторичных осложнений, пока будет лечиться основное заболевание.
В качестве некоторой профилактики, при атонии мышц мочевого пузыря, с целью недопущения растягивания стенок последнего назначается картер для выведения мочи. В этом случае при частичной потере чувствительности вырабатывается рефлекс выведения мочи по часам. Тут важно не допустить растягивания стенок мочевого пузыря, иначе проблема с его опустошением будет хронической.
Дополнительная литература: Вишневский А. А., Лившиц А. В. Болезни мочеполовой системы.
источник
Остаточная моча является важным критерием, определяющим наличие патологических изменений в нижних мочевыводящих путях. В здоровом организме в полости мочевого пузыря после акта мочеиспускания остаток мочи не должен превышать 10% от общего объема мочи. Определение количества остаточной мочи в мочевом пузыре имеет важное диагностическое значение при целом ряде патологий, как правило, требующих незамедлительного лечения.
Акт мочеиспускания (иннервация) представляет собой совокупность работы мышечного слоя (детрузора) мочевого пузыря, который, сокращаясь, обеспечивает удаление жидкости, и сфинктеров мочеиспускательного канала, регулирующих удерживание мочи в процессе ее накопления до момента возникновения желания выполнить акт мочеиспускания.
В зависимости от развития патологических изменений в любом из структурных элементов мочевыводящих путей, отвечающих за удаление мочи, возникают разнохарактерные нарушения, приводящие к повреждениям детрузора мочевого пузыря с последующим развитием атрофии и, соответственно, неспособности достаточным образом сократиться.
Таблица: Допустимый объем остаточной мочи по возрастам
Объем остаточной мочи в норме
Важно! При своевременном обращении к врачу, аденома предстательной железы, успешно лечится комплексным воздействием медикаментозных средств и физиотерапевтических процедур, и позволяет вернуться к нормальной жизни.
Наличие камней в мочевом пузыре является одной из самых распространенных причин образования остаточной мочи. Цистолиаз с одинаковой частотой встречается как у мужчин, так и у женщин. Различается лишь механизм образования конкремента – мужскому организму присуще формирование конкрементов непосредственно в полости мочевого пузыря, а женскому организму, миграция камней из почек.
Причинами формирования камней могут стать внутренние или внешние факторы воздействия:
- хронические инфекционные заболевания мочевыводящих путей;
- нарушение обменных процессов;
- неправильный рацион питания;
- малоподвижный образ жизни;
- работа на вредных производствах;
- неправильный питьевой режим.
Кроме основных признаков образования остаточной мочи, при цистолиазе отмечают боль в нижней части живота с иррадиацией в пах, мошонку или промежность. Также характерным признаком является резкое прерывание полноценной струи во время мочеиспускания. Лечение заключается в устранении камней медикаментозными средствами или методом литотрипсии, с последующим выведением их естественным путем.
Дивертикул представляет собой мешковидную полость, образованную из стенки мочевого пузыря. Существует два вида дивертикулов – истинный и ложный. Истинный дивертикул состоит из слизистой и мышечного слоя мочепузырной ткани и, как правило, является врожденной аномалией.
Ложный дивертикул (приобретенный) развивается вследствие повышения внутрипузырного давления, возникающего на фоне патологических состояний, сопровождающихся затруднениями при мочеиспускании и систематическим неполным опорожнением мочевого пузыря. Вследствие высокого давления жидкости развивается атрофия мышечного слоя, разрушенные волокна расходятся, и слизистая под давлением выпячивается в брюшную полость.
Основным отличием ложного дивертикула от истинного, является отсутствие мышечных волокон в структуре его стенки. Основным клиническим признаком дивертикула является двукратное мочеиспускание с появлением мутной мочи.
Лечение заключается, в первую очередь, в устранении причин, вызывающих повышенное внутрипузырное давление (в случае, если дивертикул приобретенный) и последующее хирургическое удаление деформации.
Патологическое сужение проходимости мочеиспускательного канала называется стриктурой уретры. Метаплазия тканей слизистой уретры может быть вызвана различными причинами, вызывающими повреждения различной степени тяжести:
- термические или химические ожоги уретры;
- воспалительные процессы (цистит, уретрит);
- травмы или ушибы промежности;
- травмирование слизистой во время установки катетера;
- врожденные патологии мочевыводящих путей.
Вследствие замещения поврежденных клеток слизистой соединительной тканью происходит формирование рубцов, что существенно затрудняют процесс мочеиспускания, в результате чего в мочевом пузыре остается моча.
Урина, которая остается после мочеиспускания в полости мочевого пузыря, не только доставляет большое количество неприятных ощущений, но и сама является тревожным симптомом, серьезность которого напрямую зависит от ее количества.
Остаточная моча является важным клиническим признаком, так как приводит к нарушениям функции верхних мочевыводящих путей и является следствием патологических процессов, приводящих к функциональным нарушениям работы мочевого пузыря.
Основными симптомами, сопровождающими превышение нормы остаточной мочи, являются:
- учащение позывов к мочеиспусканию;
- слабая или прерывистая струя;
- необходимость напрягать мышцы живота для того, чтобы начать процесс мочеиспускания или не допустить его прерывания;
- воспалительные процессы в мочевыводящих путях.
При отсутствии своевременного лечения, повышается риск развития воспалительных процессов, так как застойные явления создают благоприятную среду для развития патогенной микрофлоры и формирования камней. Нарушение оттока мочи также может привести к развитию гидронефроза, пиелонефрита и почечной недостаточности.
Определение наличия и количества остаточной мочи является основной целью обследования, которое включает в себя опрос пациента на наличие клинически значимых симптомов. Далее проводятся инструментальные методы исследования, в перечень которых входят:
- изучение динамики изменений напора струи во время мочеиспускания (урофлуометрия);
- ортостатическая проба мочи;
- измерение давления в мочевом пузыре в разные моменты мочеиспускания (цистометрия);
- оценка сократительной способности мышечного слоя стенок мочевого пузыря (электромиография);
- изучение функционального состояния сфинктеров и уретры (уретропрофилометрия);
- УЗИ мочевого пузыря до и после мочеиспускания;
- УЗИ предстательной железы.
Лабораторные методы исследования:
- клинический анализ мочи (определение присутствие бактерий, белков и азота в моче);
- клинический анализ крови;
- определение простатического специфического антигена (ПСА).
Достоверным методом определения количества остатка мочи является метод прямой катетеризации. Но в связи с сопряженными с его выполнением сложностями (инвазивность, риск повреждения уретры, провокация воспалительных процессов), оценка количества остаточной мочи, преимущественно, проводится с помощью УЗИ.
Техника проведения диагностики состоит из двух этапов:
- УЗИ наполненного мочевого пузыря.
- УЗИ, выполненное через 10 минут после мочеиспускания.
При этом размеры трехмерного изображения мочевого пузыря и длину его УЗИ-тени оценивают с помощью математических формул.
Важно! В случае подозрения на наличие гиперплазии предстательной железы у мужчин наиболее информативным диагностическим методом является трансректальное УЗИ.
Поскольку, остаточная моча является всего лишь симптомом, восстановление функции детрузора мочевого пузыря заключается в лечении основного заболевания и регулярном удалении мочи с помощью стимулирующих методов (подмывание теплой водой, массаж крестцового отдела позвоночника, применение спазмолитиков).
Положительного эффекта можно достичь при применении методов, улучшающих кровообращение в органах малого таза (аэробные физические нагрузки, ходьба, дыхательная гимнастика), снятии воспаления, снижении количества употребляемой пред сном жидкости. В подавляющем большинстве, при своевременном обращении к врачу, тонус мышечной стенки удается восстановить без применения хирургических методов лечения.
источник
Ультразвуковое исследование считается самым популярным и эффективным видом диагностирования внутренних органов на предмет патологии.
Процедура исследования ультразвуком позволяет не только определить количество остаточной урины у пациента, но и получить зрительную картину внутреннего состояния мочевого пузыря – внешнего вида его стенок, их толщины. Диагностика делает возможной оценку функциональных возможностей органа. Проводить ее можно даже для лежачих больных – аппарат легко транспортируется, не излучает вредных ионов. Принцип исследования основан на способности ультразвука отражаться от поверхности органов и трансформироваться в изображение на экране.
Когда процесс опорожнения мочевого пузыря завершен, в нем иногда остается некоторое количество мочи. Для здорового человека это не характерно. Однако, если остаток урины не превышает десятой доли от общего объема, это нормально. Когда количество ее составляет более 10%, что равняется 40 мл и выше, это уже отклонение, которое может указывать на болезнь.
Обычно патология возникает у детей либо мужчин в пожилом возрасте, что вызвано снижением мышечного тонуса. Мышцы, отвечающие за акт мочеиспускания, ослабевают или наоборот приходят в повышенный тонус. Тогда полностью опорожнить мочевой пузырь становится не возможным.
Сложность данного метода предполагает обязательное соблюдение мужчиной определенных правил:
- Акт мочеиспускания должен происходить по желанию, в момент возникновения позыва к опорожнению мочевого пузыря.
- Необходимо создать естественные условия для осуществления процедуры – нельзя долго терпеть, специально накапливая мочу для диагностики.
- Мочеиспускание должно происходить в обычной для мужчины позе.
После соблюдения данных условий можно начать процесс исследования с помощью ультразвука. В поликлинике этот способ диагностики используется часто благодаря его простоте, доступности. Объем остаточной мочи вычисляется по формулам.
Исследование ультразвуком – процедура не сложная, но требует соблюдения общепринятых норм для получения достоверных результатов. Для получения правдивых данных нужно проводить диагностику в естественных условиях, когда мочевой пузырь наполнен по физиологическим причинам. Если он переполнен, а пациент долго терпел, пока стоял в очереди, это чревато перерастяжением стенок органа. Тогда после первого его опорожнения нужно повторить попытку, иначе останется слишком много мочи, которая будет определена как остаточная.
Для получения правдивых данных необходимо выпить за час до исследования литр воды или полтора. Так можно избежать дискомфорта и перерастяжения стенок мочевого пузыря.
От ее правильности зависит точность результата. Для каждого вида диагностики требуется свой метод подготовки. Особенности их должен объяснять врач накануне процедуры. Если УЗИ назначается при подозрении на цистит, для процедуры нужно тщательно подготовить кишечник. За несколько дней до нее перестаньте есть продукты, которые могут спровоцировать вздутие живота – капусту, бобовые, яблоки, изделия из сдобного теста. Не лишней будет клизма.
Для проведения внешнего исследования нужно, чтобы мочевой пузырь был полным. Тогда нельзя ходить в туалет за 4-5 часов до процедуры. Если назначается трансуретральный метод, не рекомендуется плотная еда перед этим, желательно воздержаться от курения.
Организм ребенка очень чувствителен к диагностике. Поэтому из всех возможных методов исследования ультразвуком выбирают трансректальный. Для этого мальчику или девочке нужно лечь на бок, чтобы удобнее было вводить датчик в анальное отверстие. Благодаря этому способу диагностики результаты получаются точными.
Представительницам женского пола можно проводить диагностику трансабдоминальным способом – через брюшную полость, трансвагинальным. Последний метод используется только для женщин. Для проведения процедуры нужно лечь на спину. После введения датчика во влагалище можно получить широкий спектр информации о состоянии внутренних органов, в том числе и мочевого пузыря. Трансвагинальный метод практически не требует специального подготовительного этапа – в этом его главное отличие.
Длительность диагностики составляет от 30 до 40 минут. Для взрослых в основном используется трансабдоминальный метод. Для его проведения нужно лечь на спину. Исследование делается через брюшную полость. На кожу в этом районе наносится специальная смазка для лучшего скольжения датчика. Его ультразвуковые волны сквозь брюшную стенку достают до мочевого пузыря, посылая информацию о его состоянии. Иногда проводится трансуретральное УЗИ – датчик вводится в мочеиспускательный канал, что требует особой осторожности.
источник
Остаточная моча представляет собой остатки жидкости в мочевом пузыре, которая остается после того, как совершен акт мочеиспускания. Такие признаки являются наиболее тревожными в детской урологии. Не менее серьезной патологией такое явление считается во взрослом возрасте. Существует определенная норма остаточной мочи, если у человека диагностируется предельное значение или оно превышает допустимую норму, врачами рассматривается подозрение на наличие какого-либо заболевания урологического характера.
Зачастую такое явление наблюдается в детском возрасте. Ключевые причины его нередко скрываются за такими дисфункциями в деятельности мочевого пузыря:
- Недостаток в сократительной деятельности стенок органа, в результате этого не происходит выталкивание жидкости в полном объеме.
- Сбои в функционировании сфинктера, итогом которых становится застой мочи в мочевом пузыре.
Для медицинских обследований не последнюю роль играет явление остаточной мочи. Это обусловлено тем, что в случае застоя мочи в организме на протяжении длительного периода времени у человека может стремительно ухудшаться самочувствие. Недержание мочи нередко сопровождается такими симптомами, как:
- Частые позывы сходить в туалет.
- Недостаточное количество выделяемой жидкости.
- Инфекционные процессы в мочевом пузыре.
Такой показатель имеет большое значение в клинических исследованиях, поскольку он влечет за собой снижение качества функции верхних мочевых каналов либо может вызвать признаки дисфункции в опорожнении мочевого пузыря. Остаточная моча нередко бывает одним из клинических признаков различных патологий мочеполовой системы, к примеру, пузырно-мочеточникового рефлюкса, дивертикулита мочевого пузыря.
В норме мочевой пузырь у человека должен полностью опорожниться во время акта мочеиспускания. Допустимая норма отклонения составляет не более 10% от общего остатка мочи, в зависимости от возрастной нормы человека, так, в детском возрасте допустимая норма остатка мочи составляет не более 5 мл мочи, для взрослого человека данный показатель составляет до 50 мл. Если же данный показатель превышает допустимые отклонения, это может сигнализировать о том, что в организме развиваются инфекционные или воспалительные реакции в мочеполовой системе. Для подтверждения такого предположения сдается анализ на остаточную мочу. Во время сдачи анализа важно правильно осуществить сбор жидкости.
При застойных процессах у человека повышается давление внутреннего органа. Это влечет за собой ухудшение самочувствия человека, может нарушиться функция почек. В застойной моче развиваются патогенные микроорганизмы, инфекция распространяется, в почках образуются конкременты.
Для выяснения данного показателя следует использовать медицинские способы диагностирования. Самостоятельное определение уровня остаточной мочи невозможно. Наиболее распространенными способами исследования являются катетеризация мочевого пузыря и абдоминальное ультразвуковое исследование.
Самым простым и точным методом определения является введение катетера. Такой способ применяется для взрослых. Чтобы определить показатель в детском возрасте, применяется ультразвуковое исследование. Специалист во время него производит замеры ширины, высоты и длины мочевого пузыря.
В определении такого показателя нередко случаются ложноположительные результаты. Это обусловлено неправильно осуществленным забором жидкости. Оптимальным вариантом является сбор мочи перед тем, как посетить кабинет врача. Но нередко между забором жидкости и посещением кабинета диагностики проходит определенный временной промежуток, во время которого у человека может скопиться следующая порция мочи в органе, требуется снова сходить в туалет.
Повлиять на результаты негативным образом может и такой фактор, как употребление диуретических медикаментозных средств либо прием большого количества жидкости за сутки перед сдачей анализа. Так, если пациент выпивает мочегонный препарат перед тем, как пройти обследование, в его организме начинает быстро скапливаться моча, количество ее — около 10 мл в минуту.
Нередко человек не может осуществить забор анализа в больнице, так как он испытывает дискомфорт в таких условиях, поэтому анализ может показать избыток остаточной мочи.
Для достоверного результата рекомендуется провести обследование трижды или больше.
Это даст возможность правильно определить показатель и поставить точный диагноз.
Если человек страдает тем, что у него дисфункция в мочеиспускании, но при этом он не посещает врача, игнорируя данную проблему, в его организме часто развиваются различные патологические процессы.
Застойные явления в мочевом пузыре могут вызвать различные воспалительные и инфекционные процессы урологического характера, такие как:
- Появление пиелонефрита хронической формы.
- Формирование конкрементов в почках, такое заболевание можно вылечить только с помощью оперативного вмешательства.
- Уретрит.
- Гидронефроз.
- Дисфункции в работе почек.
- Почечная недостаточность.
При своевременном обращении к врачу возможно устранить проблему застойных явлений в органе с помощью приема лекарственных препаратов. Если заболевание находится на запущенной стадии, человеку потребуется лечение в условиях стационара. Чтобы полностью вылечиться, прибегают к хирургическому лечению.
В запущенных ситуациях терапевтические мероприятия заключаются во введении резинового катетера и выведения излишка мочи из мочевого пузыря искусственным путем. Такая терапия возможна только в больничных условиях, самолечение недопустимо. В домашних условиях невозможно правильно поставить катетер в уретру.
Такое приспособление вводят на 2-3 дня, его нужно постоянно обрабатывать с помощью различных антибактериальных средств (Нитроксолин, Фурадонин).
Лечение дома заключается в обработке наружных половых органов подогретой водой, это стимулирует мочеиспускание и выведение лишней мочи. При неэффективности такого способа в уретру вводится Новокаин или другое средство, которое назначается доктором. Не рекомендуется дома вводить катетер, это может повлечь за собой инфицирование органа и развитие дополнительных воспалительных процессов и инфекций.
Важно своевременное обращение за медицинской помощью. Это даст возможность провести менее болезненное лечение, предотвратит патологические и воспалительные процессы в почках.
источник

Определив остаточное количество урины, можно судить о наличии самых разных патологий, которые, как правило, требуют немедленного лечения.
Мочевик ни при каких условиях не опорожняется полностью. Небольшой остаток мочи является приемлемым, а нормой данного показателя считается 10% от общего объема мочевика. У здорового взрослого человека, объем мочевика составляет 320 – 350 мл у женщин и 350 – 400 мл у мужчин. Следовательно, нормальным показателем остаточной урины считается 35 – 40 мл.
Критичным показателем принято считать остаток мочи в размере 50 мл. Такое количество урины приводит к застою, развитию большого количества бактерий, интоксикации организма.
Нормы остатка мочи у детей колеблются, зависимо от их возраста:
- новорожденные детки до 3 месяцев – 2 – 3 мл;
- в 1 год – до 5 мл;
- 2 – 4 года до 7 мл;
- 4 – 10 лет до 10 мл;
- 10 – 13 лет – 20 мл;
- подростковый возраст (14 – 16 лет) – 25 – 35 мл;
- взрослые – 35 – 40 мл (в некоторых случаях до 50 мл).
Остаток урины образуется в связи с различными патологиями, причем далеко не все из них имеют отношение к мочеполовой системе. Все причины можно условно разделить на 3 группы:
- Обструктивные.
- Воспалительно-инфекционные.
- Неврологические.
К обструктивным относят все заболевания, которые препятствуют полноценному опорожнению мочевика, а именно:
-
мочекаменная болезнь;
- полипы мочеточников и мочевика;
- аденома простаты;
- новообразования;
- миома матки;
- киста яичников;
- деструктивное нарушение мочевых каналов.
Уже с самого названия становиться, что причины воспалительно-инфекционного характера, вызваны наличием инфекции и воспалительных процессов мочевых органов. К таким относят:
- цистит;
- уретрит;
- пиелонефрит, гломерулонефрит;
- баланит;
- гнойные нарывы мочевого пузыря.
К данной группе можно отнести абсолютно все заболевания инфекционного характера, которые вызывают отечность уретры и поражение мышечной ткани мочевика.
Все неврологические причины основаны на снижении или полном отсутствие контроля за процессом мочеиспускания, который обеспечивает центральная нервная система. Как правило, в таких случаях мочеполовые органы абсолютно здоровы и прекрасно функционируют, но мышечная ткань теряет свою способность сокращаться, а человек не ощущает наполненность мочевика. В медицине такую проблемы выделяют, как нейрогенный мочевой пузырь. Причиной тому могут служить:
- рассеянный склероз;
- патологии центральной нервной системы (в основном врожденные);
- травмы спинного и головного мозга;
- хронические прогрессивные заболевания суставов и костей (остеохондроз, радикулит, артрит, артроз);
- позвоночная и брюшная грыжа.
Аденома простаты является доброкачественной гиперплазией простаты. Его характерным признаком является увеличение предстательной железы в объеме, что приводит к увеличению общего количества тканевых клеток. За счет гиперплазии происходит уплотнение ткани.

На начальных этапах человек не чувствует никаких изменений, но уже через некоторое время процесс мочеиспускания становится более трудным. Связано это с утолщением стенок мочевых путей. Мужчина замечает, что струя мочи становится более слабой, дабы полноценно опорожнить мочевик необходимо задействовать небольшие усилия (напрячь мышцы).
Если болезнь долгое время остается без лечения, постоянное напряжение при мочеиспускании значительно ослабляет мышцы, они становятся менее чувствительными. В скором времени исчезает чувствительность, что приводит к неполноценному опорожнению во время мочеиспускания. Такое состояние медики называют – парадоксальной ишурией, когда не в состоянии справить нужду за счет отсутствия мышечного тонуса.
Как правило, основными признаками наличия остаточной мочи в пузыре являются симптомы заболеваний, которые и стали ее причиной. Сюда можно отнести:
-
боли, зуд, жжение во время мочеиспускания;
- частые позывы справить нужду;
- струя мочи очень вялая и часто прерывается;
- боли в уретре;
- изменения цвета и физических свойств мочи.
Если говорить лишь о факте остатка урины, то главным симптомом будет жуткий дискомфорт, который испытывает больной при постоянно напряженном мочевом пузыря.
Мочевик растягивается и увеличивается в размерах, создавая большое давление на прилегающие к нему внутренние органы.
Еще одним признаком станет двойное испражнение. После мочеиспускания, больной возвращается к привычным делам, но уже через две минуты он вновь испытывает позыв, так как мочевой пузырь был опорожнен не полностью.
Остаточная моча опасна тем, что на первых этапах не имеет никаких симптомов, а заболевание переходит в более тяжелую форму. Чтобы понять в чем кроется причина, необходимо пройти полный ряд медицинских исследований:
-
общий осмотр у гинеколога или уролога;
- биохимический анализ крови;
- анализ мочи по Нечипоренко;
- посев мочи;
- мазок слизистых тканей половых органов.
После всех проведенных выше анализов, необходимо установить точный объем остаточной мочи. Делают это при помощи УЗИ в два этапа. Сперва больной должен подготовится. Утром, за два часа до проведения ультразвукового исследования, необходимо выпить большое количество воды (1,5 – 2 литра).
Объем воды укажет врач, основываясь на массе тела. Первый этап подразумевает исследование с полным мочевиком. Далее, больному необходимо помочиться, после чего исследование покажет количество оставшейся жидкости.
Еще одним эффективным методом определения остатка урины является цистоскопия. К сожалению, данная процедура имеет множество противопоказаний, поэтому ее редко используют в конкретном случаи.
Как уже было сказано, в силу особенностей строения каждого организма, существует большой риск недостоверности результатов проведенных исследований. Чтобы получить точные данные об остатке мочи, необходимо пройти УЗИ как минимум трижды, с перерывами в несколько дней. Если данные каждого из исследований будут совпадать, тогда можно говорить о том, что исследование было информативным и точным.
Очень часто остаточную мочу диагностируют ошибочно. Человек может принимать различные седативные, антигистаминные, спазмолитические препараты, которые имеют мочегонный эффект, что существенно сказывается на результатах обследования.
Также большую роль имеет поза, которую принимает человек во время мочеиспускания. Делать это лучше всего сидя, с ровной спиной (90°), чтобы исключить давление на мочевик.
Лечение полностью зависит от первопричины, вызвавшей остаточную мочу, и в первую очередь направлено на восстановление проходимости мочевыводящих путей. Оно может включать этиотропную терапию, катетеризацию и оперативное вмешательство.
- Этиотропная терапия. Прием противоинфекционных, противовирусных препаратов, антибиотиков, способствующих подавлению неблагоприятной микрофлоры (если причиной стали инфекционный цистит или уретрит). При мочекаменных заболеваниях, используют средства, способствующие растворению и быстрому отводу камней из почек. Если причиной являются неврологические расстройства, лечение направлено на восстановление контроля мышечной ткани. Дополнительно могут назначаться противовоспалительные препараты.
-
Оперативное вмешательство. Если речь идет о почечной недостаточности либо о деформации мочевого пузыря, исправить положение сможет лишь операция. Также операцию проводят при мочекаменной болезни, если размер камней слишком большой, а медикаменты неспособны их вывести.
- Катетеризация. Если остаток мочи слишком большой, для его безболезненного выведения, в уретру устанавливают специальный катетер. Уретру пациента предварительно дезинфицируют, после чего постепенно вводят смазанный глицерином катетер. Процесс довольно болезненный и неприятный. Как правило, катетер ставят на определенное время (5-6 дней), пока пациент находится в стационаре, но в редких случаях устанавливают постоянный катетер.
Остаток урины в мочевике выше нормы может вызвать серьезные нарушения работы не только мочевой системы, но и всего организма. На этом фоне возникает гидронефроз, воспаление почек, почечная недостаточность.
При абсолютном здоровье, моча полностью стерильна. Но согласно практике, за всю жизнь, человеческий организм приобретает огромное количество различных вирусов, микробов и бактерий, к которым постепенно вырабатывает иммунитет. Все эти бактерии и микробы частично попадают в мочу.
При больших объемах скапливаемой урины, они начинают активно размножаться, создавая опасность интоксикации организма. Зараженная моча при мочеиспускании способна вызывать сильное раздражение слизистых тканей мочевыводящих путей, провоцируя уретрит, цистит, простатит.
В запущенных формах, происходит поражение матки и яичников у женщин, что вызывает полное бесплодие. У мужчин это может вызвать отсутствие эрекции.
источник
Мочевыделительная система человека сформирована так, что в здоровом организме после произведённого акта мочеиспускания в мочевом пузыре остаётся незначительное количество урины. Её называют остаточной мочой. Это важный показатель правильного функционирования этой системы, так как если количество остаточной мочи сильно превышает норму, это свидетельствует о серьёзной патологии.
Количество остаточной мочи сильно зависит от таких физиологических показателей, как пол и возраст. К примеру, у мужчин эта норма выше, чем у женщин, ввиду большего объёма мочевого пузыря.
| Категория обследуемых | Количество остаточной мочи |
| Новорождённые | 3 мл |
| Дети первого года жизни | 5 мл |
| До 4 лет | 7 мл |
| До 10 лет | 10 мл |
| До 16 лет | 20 мл |
| Женщины | 40 мл |
| Мужчины | 50 мл |
Стоит отметить, что значения, указанные в таблице, являются ориентировочными. Небольшое отклонение от этих показателей вовсе не указывает на наличие какой-либо патологии нижних мочевыводящих путей. Основным критерием нормы при подсчёте остаточной мочи является её содержание в мочевом пузыре в количестве не более 10% от общего объёма полости органа.
Появление излишков остаточной мочи могут вызвать и спровоцировать многие заболевания и нарушения:
- Цистит. Под циститом понимается наличие воспалительных процессов в мочевом пузыре. Заболевание, как правило, поражает женщин, что объясняется анатомическими особенностями строения мочевыводящих путей у них. Вследствие воспаления нарушаются функции мочевого пузыря, в том числе сократительная, за счёт чего и происходит мочеиспускание. Это приводит к неполному опорожнению, вследствие чего в полости органа остаются излишки урины.
При цистите воспаляется слизистая оболочка мочевого пузыря, что вызывает нарушение сократительной функции (позывы возникают часто, но полного опорожнения может не происходить)
- Простатит. Это наиболее частая причина появления патологии у мужчин. Воспаление предстательной железы увеличивает её в размере, в результате чего возможно сдавливание уретры и, как следствие, неполное мочеиспускание. Схожие же механизмы образования избытка остаточной мочи наблюдаются и при опухолях простаты как доброкачественных (аденома), так и имеющих злокачественное течение.
Увеличенная предстательная железа сдавливает уретру, что приводит к неполному опорожнению мочевого пузыря
- Цистолитиаз. Это заболевание, вызываемое наличием песка или камней в мочеточниках, способно вызывать их обструкцию (перекрытие), что приводит к застою урины в мочевом пузыре.
- Нейрогенный мочевой пузырь. Данное заболевание связано патологией функционирования вегетативной нервной системы. Нарушается сократительная способность мочевого пузыря, что приводит к застою урины в его полости.
Кроме указанного выше, к возникновению патологии могут приводить травмы органа, оперативные вмешательства, системные патологии.
Основными признаками, свидетельствующими о том, что мочевой пузырь не полностью опорожняется, являются:
- дискомфорт внизу живота и паховой области;
- боли ломящего характера;
- позывы к повторному мочеиспусканию;
- чувство неудовлетворённости актом мочеиспускания.
Указанные выше признаки являются специфическими для данного нарушения, но учитывая тот факт, что образование излишков остаточной мочи не является самостоятельной патологий, а лишь следствием иных заболеваний мочеполовой системы, на первое место выходят симптомы, которые к ним и относятся:
- ощущение боли, жжения и зуда во время акта мочеиспускания;
- небольшая, прерывистая струя мочи;
- изменение цвета урины, наличие в ней крови и гноя.
Когда количество остаточной урины в мочевом пузыре незначительно превышает физиологическую норму, это состояние никакими симптомами себя не проявляет. На этом этапе заподозрить патологию практически невозможно. Наличие этого нарушения, как правило, выявляется по результатам обследований, связанных с иными заболеваниями (простатитом, циститом), когда болезнь переходит в тяжёлую форму. Медицинское обследование при этом проходят, как правило, по назначению уролога или гинеколога. К основным диагностическим методикам относятся:
- Общий анализ мочи. Это весьма информативный метод, позволяющий заподозрить наличие инфекционных поражений, воспалительных процессов мочевыводящих путей. Об этом будут свидетельствовать обнаруженные лейкоциты, эритроциты, эпителиальные клетки. Это исследование позволяет определить основные показатели урины, как то:
- цвет;
- кислотность;
- объём;
- консистенцию;
- наличие белка, конкрементов, посторонних вкраплений.
- Анализ мочи по Нечипоренко. При помощи данного исследования выявляется количество лейкоцитов и эритроцитов, содержащихся в моче, а отклонение их от нормы может свидетельствовать об инфекционно-воспалительных процессах.
- Мазок со слизистой уретры. Данное исследование направлено на выявление патогенной микрофлоры, обитающей в мочевыделительных путях и приводящей к урогенитальным инфекциям.
Мазок из уретры у мужчин вызывает неприятные, порою болезненные ощущения, но он с высокой точностью позволяет определить проблемы мочеполовой системы и назначить правильное лечение
Вышеприведённые исследования направлены на диагностику заболеваний, которые вызывают излишки остаточной мочи. Для определения же её количества проводится ультразвуковое исследование.
Техника его выполнения заключается в следующем:
- Обследуемый за 2 часа до начала исследования выпивает около полутора литров жидкости.
- На первом этапе УЗИ проводится с наполненным мочевым пузырём.
- Затем пациента просят помочиться, после чего оценивается количество оставшейся в полости органа урины.
Данный метод является наиболее детальным и точным.
С таким методом исследования пришлось мне столкнуться, когда моя 4-летняя дочка жаловалась на боли в нижней части живота. Первый этап исследования прошёл у нас хорошо. Выпить литр сока для ребёнка не составило труда. Но когда нас отправили в туалет, который находился тут же за дверью, начались проблемы. В незнакомых условиях ребёнок напрочь отказывался помочиться. Мы промучались минут 10, прежде чем мочеиспускание всё-таки случилось. Но из-за стрессовой для ребёнка обстановки, по-видимому, мочевой пузырь опорожнился не полностью, и остаточная моча в нём намного превышала норму. Учитывая второстепенность именно этого метода, повторное УЗИ нам не назначили, но врач признал, что результат можно подвергнуть сомнению именно потому, что ребёнок слишком мал и не смог полностью выполнить необходимые условия диагностики.
Лечение при избытке остаточной мочи заключается в первую очередь в избавлении от причин, вызвавших патологию:
- При цистите и иных воспалительных заболеваниях мочевыводящих путей широко используются антибиотики для устранения патогенной микрофлоры (пенициллины — Амоксициллин, цефалоспорины — Цефтриаксон). Уреаплазмоз и микоплазмоз успешно лечатся при помощи противомикробных средств, в частности, Метронидазола.
- Терапия простатита также может требовать применения антибиотиков, если болезнь вызвана инфекционными агентами. При аденоме простаты, наличии опухолевых образований возможно проведение хирургической операции.
- Наличие в мочевыводящих путях конкрементов, затрудняющих отток мочи, является показанием к приёму спазмолитиков (Но-шпы), лекарственных средств, растворяющих камни (Аллопуринол). В исключительных случаях возможно оперативное вмешательство.
- При проблемах с нарушением иннервации мочевого пузыря показаны:
- приём холинолитиков (Атропин), которые регулируют работу сфинктера органа;
- лечение антидепрессантами при расстройствах нервной системы;
- физиотерапия (электрофорез), направленная на активизацию рефлекторных способностей сфинктеров.
Если количество остаточной урины слишком велико вследствие полного отсутствия мочеиспускания, что может возникнуть на фоне наличия в мочевыводящих путях конкрементов или при запущенной аденоме простаты у мужчин, то необходимо провести катетеризацию для её выведения. Суть этой процедуры заключается во введении через уретру в мочевой пузырь специального катетера, через который возобновится нарушенный отток мочи. Данная процедура производится исключительно в условиях стационара.
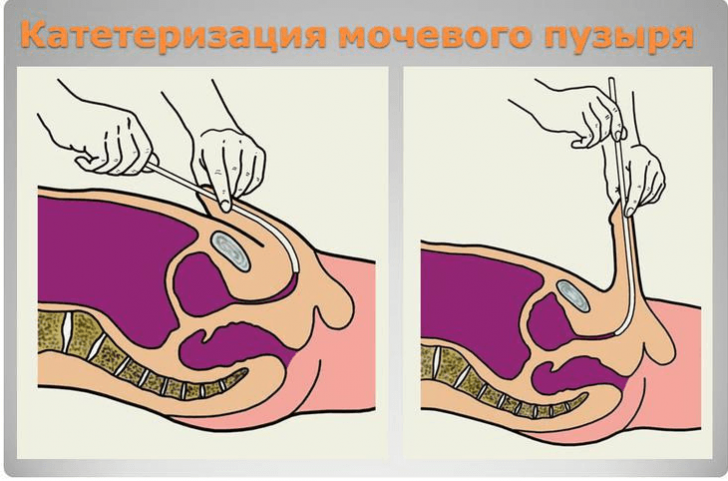
Прогноз лечения зависит непосредственно от причины, вызвавшей эту патологию. При своевременной и адекватно назначенной терапии прогноз в большинстве случаев благоприятный: устранение причины нормализует процессы полного оттока мочи.
Избыток остаточной мочи способен вызвать серьёзные осложнения:
- воспалительные заболевания почек;
- гидронефроз;
Гидронефроз — это патологическое расширение почечных чашечек и лоханки, которое возникает из-за нарушения оттока мочи
- хроническую почечную недостаточность.
У женщин остаточная моча может спровоцировать инфицирование и воспаление органов репродуктивной системы.
Основой профилактики остаточной мочи является своевременная диагностика и лечение инфекционно-воспалительных заболеваний мочевыводящих путей, простатита, мочекаменной болезни. Среди общих рекомендаций стоит выделить:
- соблюдение правил личной гигиены;
- отказ от случайных половых связей;
- правильное, сбалансированное питание;
- физическую активность.
Предупредить заболевания мочевого пузыря поможет обогащение рациона продуктами, которые препятствуют развитию инфекции, обладают мочегонным свойством:
Для нормального отделения мочи также не стоит забывать о питьевом режиме. В сутки следует выпивать не менее 1,5 литров чистой воды.
При любых проблемах, связанных с патологиями мочеиспускания (зуде, резях, боли, чувстве неудовлетворения после посещения туалета), необходимо как можно быстрее обратиться к врачу. Подобные нарушения хорошо поддаются терапии, однако при отсутствии лечения вероятность тяжёлых осложнений весьма высока.
источник

Один из вариантов исследования состояния выделительной системы организма – УЗИ мочевого пузыря с определением остаточной мочи. О том, как проводится этот вид диагностики, что показывает и какая подготовка к нему необходима, читайте далее.
Во время исследования визуализируются особенности строения органа, а также рассчитывается точное количество жидкости, оставшейся после мочеиспускания (остаточная моча). Объем остаточной мочи в норме по УЗИ составляет примерно 20–40 мл.
Направляет на УЗИ мочевого пузыря уролог, нефролог, терапевт. Ультразвуковое обследование назначается при следующих симптомах и жалобах:
- нарушения мочеиспускания;
- выделение мочи только в 2 этапа;
- болевые ощущения в процессе мочеиспускания;
- задержка выделения мочи;
- боли в пояснице и надлобковой области;
- недержание мочи;
- появление в моче примеси крови, слизи, гноя;
- отклонения от нормы в анализах мочи;
- травмы живота и паховой области;
- почечная колика;
- чувство распирания в нижней части живота.
С помощью ультразвукового обследования мочевого пузыря и определения объема остаточной мочи можно поставить точный диагноз при следующих патологиях:
- мочекаменной болезни;
- цистит;
- свищи и дивертикул мочевого пузыря;
- варикозное расширение вен;
- уретроцеле;
- кистозные образования;
- опухоли;
- аномалии развития.
Во время диагностики пузырь должен быть расправлен и содержать примерно 300 мл мочи. В противном случае врач не сможет увидеть особенности строения органа, что затруднит выявление патологии и постановку диагноза. Для наполнения органа необходимо либо не мочиться на протяжении 4–6 часов, либо примерно за час до обследования выпить 1 литр воды без газа и после этого не посещать туалет.

Противопоказаний к проведению ультразвукового обследования практически нет. Его можно выполнять в любом возрасте и сколь угодно часто. Определенные сложности могут возникнуть при нарушении целостности кожных покровов в нижней части живота. Это затрудняет перемещение датчика аппарата и служит противопоказанием для нанесения контактного геля.
Ультразвуковое исследование проводится в положении пациента лежа на медицинской кушетке. Врач располагает датчик ультразвукового сканера над лобковой костью и перемещает его сначала в поперечном, а затем в продольном направлении от лобка до уровня пупка. Ультразвуковые волны по-разному отражаются стенками органа и его содержимым, что обеспечивает четкую визуализацию его внутреннего строения.
Исследование органа через переднюю брюшную стенку – самый популярный вариант УЗИ. При наличии клинических показаний проводят чрезректальное или чрезвагинальное (у женщин) введение датчика аппарата. Кроме того, возможно выполнение чрезуретрального доступа, когда сканер локализуется в уретре. Этот метод применяется крайне редко, так требует предварительной медикаментозной подготовки и анестезии, также высок риск повредить мочевыводящий канал.
При выявлении каких-либо патологических образований больного просят повернуться сначала на правый, а затем на левый бок. Для проведения УЗИ мочевого пузыря с остаточной мочой пациента просят помочиться, после чего с помощью сканнера оценивают количество оставшейся жидкости.
Длительность обследования составляет 5–15 минут. Заключение врача выдается больному на руки сразу после окончания диагностики.
Трансабдоминальное и трансректальное УЗИ можно пройти в больнице или медцентре, проводящем ультразвуковые обследования. Его цена зависит от престижности клиники и категории врача, выполняющего диагностику, и лежит в диапазоне от 800 до 2000 руб. Транс уретральное обследование проводят только в специализированных стационарах.
Причины повышения объема остаточной мочи специалист озвучивает в этом видео.
Основные параметры, определяемые в ходе ультразвукового исследования и, служащие диагностическими критериями:
-
Форма и контуры органа. В норме очертания органа ровные, без заметных впадин или выпуклостей. Форма может варьировать от округлой до яйцевидной.
- Структура. Мочевой пузырь выглядит на снимке как поглощающее ультразвук (эхонегативное) образование, окруженное светлым контуром, представляющим собой стенку органа. Ее толщина должна быть одинакова на всем протяжении и составляет 2–4 мм.
- Объем. У женщин пузырь вмещает 250–50 мл, у мужчин 300–700 мл жидкости. Объем остаточной мочи в норме по УЗИ у мужчин не должен превышать 50 мл, у женщин 20–40 мл.
источник
Симптомы нижних мочевых путей, вызванные доброкачественной гиперплазией предстательной железы – наиболее распространенный в клинической практике диагноз у мужчин с урологическими симптомами.
В соответствии с современными представлениями инфекции мочевых путей подразделяют в зависимости от условий возникновения заболеваний, локализации и фона, на котором они развились.
Инфекции мочевых путей относятся к числу наиболее распространенных видов патологии у беременных, и вместе с тем – это источник особенно частых врачебных ошибок.
Рак предстательной железы занимает третье в мире и четвертое в Украине место в структуре онкологической заболеваемости у мужчин.
К концу первого года жизни крайняя плоть смещается выше шейки полового члена лишь у 50% мальчиков, к трем годам – уже у 89%. Распространенность фимоза среди мальчиков 6-7 лет составляет 8%, среди юношей 16 — 18 лет– 1%. Парафимоз требует.
31 марта 2004 года в конференц-зале Института урологии АМН Украины состоялось заседание Киевского городского общества Ассоциации урологов Украины, на котором обсуждались актуальные вопросы и перспективы развития урологической помощи населению.
Нормальное функционирование организма обеспечивается постоянством внутренней среды. При этом наряду с белками, нуклеиновыми кислотами, липидами, углеводами, важную роль играют минеральные вещества, недостаток и избыток которых вызывают различные.
Злокачественная гипертермия (ЗГ) является состоянием острого гиперметаболизма скелетной мускулатуры, которое возникает при проведении общей анестезии или сразу после нее (вызывается летучими ингаляционными анестетиками, сукцинилхолином и, вероятно.
Окончание. Начало в № 80 Продолжение в № 81 Продолжение в № 82. Среди различных форм гипераммониемии наиболее часто встречаются следующие (J. Zschocke, G. Hoffman, 1999). Дефицит карбамилфосфатсинтетазы (гипераммониемия I типа) В.
Существование в современном обществе обусловило увеличение продолжительности жизни населения, однако, не всегда ее качества. Заболевания мочеполовой системы у мужчин – это проблема, которая не предается широкой огласке, что тем не менее не умаляет ее актуальности. Такая распространенная патология, как доброкачественная гиперплазия предстательной железы (ДГПЖ), является тяжелым бременем пациентов не только с психологической точки зрения, но также вызывает довольно мучительные физические симптомы. Учитывая прямую корреляцию частоты развития данного заболевания с возрастом пациентов от 11,9% в возрасте 40-49 лет до 81,4% в 80 лет, а также распространенность заболевания (более 23 млн человек в мире страдают от симптомов ДГПЖ), становиться понятным, что проблема требует должного внимания.
Доброкачественная гиперплазия предстательной железы на сегодняшний день является одной из основных проблем, беспокоящих мужское население возрастом старше 50 лет. К 60 годам, по данным разных авторов, от 13 до 50% мужчин страдают этим заболеванием, а к 90–летнему возрасту примерно у 90% мужчин имеются морфологические изменения, свойственные для ДГПЖ.
Аденома простаты или, как ее сейчас принято называть специалистами, доброкачественная гиперплазия предстательной железы (ДГПЖ) — одно из самых распространенных заболеваний мочеполовой системы у мужчин старше 40 лет. Аденома простаты далеко небезобидное заболевание, так как, нарушая привычный образ жизни больного, симптомы, в итоге, являются причиной постоянного угнетенно-тревожного состояния. Однако, аденома предстательной железы – не приговор: при своевременной диагностике и адекватном медикаментозном лечении удается не только максимально снизить степень проявления симптомов, но и добиться их полного исчезновения.
Аденома — доброкачественная опухоль, или как ее сейчас называют специалисты, доброкачественная гиперплазия предстательной железы (ДГПЖ) — одно из самых распространенных заболеваний мочеполовой системы, встречающихся у мужчин начиная с 40-50 лет и старше. Распространенность заболевания находится в прямой зависимости от возраста и колеблется от 20% у мужчин в возрасте 41-50 лет, до 50% в возрасте 51-60 лет, и превышает 90% у мужчин старше 80 лет. Кроме того, на сегодня стало очевидным, несмотря на свою доброкачественную природу, гиперплазия предстательной железы – это прогрессирующее заболевание, которое значительно ухудшает качество жизни. На наиболее часто возникающие вопросы об аденоме предстательной железы, о ее лечении мы попросили ответить врачей урологов, которые занимаются лечением данной патологии.
источник
Заболевания мочеполовой сферы считаются одними из самых распространенных среди всех патологий у мужчин. Это целая группа болезней с похожими симптомами. Одним из них может быть остаточная моча – ишурия, когда мочевой пузырь опорожняется не полностью.
В норме у мужчин может быть несущественное скапливание мочи (до 50 мл). При наличии патологических процессов в организме, объемы невыведенной жидкости могут составлять до 1 литра. Такое явление может повлечь за собой серьезные осложнения (гидронефроз, пиелонефрит). Первые признаки нарушения мочеотделения требуют ранней диагностики и адекватного лечения.
У мужчин данный синдром может быть сигналом развития ряда заболеваний, которые вызывают затруднение оттока мочи по мочеиспускательному каналу:
- Аденома (доброкачественная гиперплазия) простаты – предстательная железа гипертрофируется и вызывает сдавливание уретры в районе ее входа в мочевой пузырь.
- Простатит – воспаленные ткани предстательной железы отекают, увеличивается объем межклеточной жидкости, уретра сдавливается.
- Опухоль предстательной железы – может приводить к развитию задержки мочи только в том случае, если новообразование прорастает в уретру и уменьшает ее диаметр.
- Травмы, оперативные вмешательства в области мочевого пузыря.
- Нейрогенный мочевой пузырь.
- Цистолитиаз – наличие камней может вызывать обструкцию мочеточников, застой мочи.
Дополнительными причинами иннервации могут стать:
- повреждения спинного мозга;
- эндокринные нарушения;
- рассеянный склероз;
- энтероколит;
- патологии периферической нервной системы.
Узнайте о том, как проводится КТ почек с контрастированием и как проводится процедура.
Рецепт монастырского чая для почек и применение целебного напитка описаны на этой странице.
У здорового мужчины опорожнение пузыря должно быть полным. Допустимая норма остатка – около 10% мочи, то есть, для взрослого человека это не больше 50 мл. Если ее объем выше допустимой нормы, можно утверждать о развитии урологических патологий. Для подтверждения или опровержения диагноза нужно точно установить объем остатка урины.
Бывает полная или неполная задержка мочи. При полной задержке даже при сильном натуживании мужчина не может выделить мочу вообще. Частичная задержка заключается в неполном опорожнении мочевого пузыря.
Дополнительные признаки, указывающие на увеличение количества остаточной мочи:
- ощущение неполного опорожнения после мочеиспускания;
- вялая струя мочи;
- сильное натуживание при мочеиспускании;
- возможны болезненные ощущения при выделении мочи.
При постепенном нарастании остаточной мочи и длительном препятствии ее оттоку развивается хроническая ишурия. При неполном опорожнении недуг длительное время может протекать бессимптомно. Больной может выявить проблему только после возникновения осложнений вследствие застоя мочи и нарушения работоспособности почек.
Длительная задержка урины приводит к растяжению мышц мочевого пузыря и сфинктеров. Из переполненного органа моча начинает непроизвольно выделяться наружу. Развивается парадоксальная ишурия. Постоянное мочеиспускание неполными порциями приводит к тому, что острую задержку можно вовремя не распознать. Развивается вторая стадия заболевания, при которой происходят дегенеративно-дистрофические изменения нервных рецепторов мочевого пузыря.
При хронической остаточной мочи почти всегда нарушается функция почек. Мужчину могут беспокоить:
- поясничные боли;
- повышение температуры, озноб;
- слабость;
- ухудшение аппетита.
Если у мужчины нарушен отток мочи и он не предпринимает никаких мер для устранения проблемы, в конечном итоге это приведет к развитию опасных патологий:
Самостоятельно определить объем остаточной мочи невозможно. Для этого прибегают к таким методам исследования, как катетеризация мочевого пузыря и абдоминальное УЗИ.
Достаточно часто диагностика дает ложноположительные результаты. Дело в том, что в норме ее проводят в течение 5 минут после мочеспускания. Но, как правило, между посещением туалета и проведением обследования проходит больше времени и новая порция мочи успевает скопиться в мочевом пузыре.
Искривить результаты диагностики может прием диуретиков, а также употребление накануне большого объема жидкости. Некоторым пациентам трудно сходить в туалет в условиях поликлиники из-за определенного психологического дискомфорта. Чтобы получить более достоверные результаты, анализ нужно провести как минимум 3 раза.
Узнайте об особенностях чистки почек в домашних условиях без вреда для организма.
О стадиях рака мочевого пузыря у мужчин и о лечении онкопатологии прочтите по этому адресу.
Перейдите по ссылке http://vseopochkah.com/mochevoj/zabolevaniya/hronicheskij-tsistit.html и ознакомьтесь с информацией об особенностях терапии хронического цистита при обострении.
Чтобы выяснить причины, которые вызывают застой мочи, может потребоваться более тщательная диагностика с применением лабораторных и инструментальных методов:
- общий анализ мочи, крови;
- моча по Зимницкому;
- биохимия крови;
- бакпосев мочи с антибиотикограммой;
- урография;
- КТ;
- МРТ и другие.
Чтобы избавиться от остаточной мочи нужно восстановить проходимость уретры.
Поскольку патологическое состояние является симптомом, а не отдельным заболеванием, то восстановить нормальное мочеиспускание можно только после устранения его первопричины:
- консервативным или оперативным путем восстановить проходимость мочевых путей;
- купировать воспалительный процесс;
- привести в норму сократительную функцию органа.
Ее главная задача – вылечить заболевание, которое привело к остаточной моче. При атонии мочевого пузыря назначаются лекарственные средства, восстанавливающие способность сокращаться. При спазмах рекомендуется прием миорелаксантов. Если они не оказывают должного эффекта, проводится селективная дорсальная ризотомия. Это рассечение в пучке нервов спинного мозга тех, которые провоцируют спастическое сокращение органа.
Если неполное опорожнение у мужчин вызвано циститом, лечение должно включать прием антибактериальных препаратов, которые врач подбирает исходя из типа возбудителя. Эффективны антибиотики группы макролидов и фторхинолонов. Дополнительно назначаются спазмолитики, мочегонные препараты, витамины, иммуномодуляторы, а также диетическое питание.
При мочекаменной болезни лечение заключается в устранении конкрементов. В зависимости от видов, размеров, формы камней врач может назначить консервативную терапию с применением камнерастворяющих препаратов. Но в большинстве случаев используют хирургическое вмешательство, поскольку лекарственная терапия малоэффективна при наличии больших образований и тех, которые не поддаются растворению. Эффективный оперативный метод лечения – литотрипсия (дробление камней с помощью ультразвука или лазера). Операция малотравматичная, не нарушающая целостность кожи пациента. Восстановление после дробления проходи достаточно быстро, без тяжелых последствий.
Для лечения сужения мочеиспускательного канала часто применяют бужирование – введение в уретру специальных инструментов, которые ее расширяют. Такой метод не устраняет главную причину сужения и дает только временный эффект.
При скоплении большого количества жидкости в пузыре и невозможности его естественного опорожнения, приходится прибегать к методу катетеризации – введение резинового катетера в уретру. Процедуру проводит врач в стационаре. Самостоятельное введение катетера дома запрещено – высок риск инфицирования мочевого пузыря.
Сначала отверстие уретры обрабатывают дезинфицирующим средством. Катетер смачивают глицерином и с помощью пинцета вводят в уретру. Движения нужно делать поступательно, постепенно продвигаясь по 2 см. Нельзя насильственно продвигать катетер вперед. При некоторых заболеваниях (например, мочекаменной болезни), такая процедура может повлечь за собой серьезные последствия.
Иногда может возникнуть необходимость установления постоянного катетера. Он должен находиться в уретре несколько дней. Чтобы не допустить инфицирования, следует промывать мочевой пузырь антисептическими средствами (Фурадонин, Нитроксолин). Может быть назначен антибиотик внутрь. При невозможности катетеризации пациента направляют к урологу, где будет решен вопрос о возможности хирургического вмешательства для устранения причины задержки мочи.
Видео — рекомендации специалиста об особенностях терапии остаточного количества мочи в мочевом пузыре у мужчин:
источник


 мочекаменная болезнь;
мочекаменная болезнь; боли, зуд, жжение во время мочеиспускания;
боли, зуд, жжение во время мочеиспускания; общий осмотр у гинеколога или уролога;
общий осмотр у гинеколога или уролога; Оперативное вмешательство. Если речь идет о почечной недостаточности либо о деформации мочевого пузыря, исправить положение сможет лишь операция. Также операцию проводят при мочекаменной болезни, если размер камней слишком большой, а медикаменты неспособны их вывести.
Оперативное вмешательство. Если речь идет о почечной недостаточности либо о деформации мочевого пузыря, исправить положение сможет лишь операция. Также операцию проводят при мочекаменной болезни, если размер камней слишком большой, а медикаменты неспособны их вывести.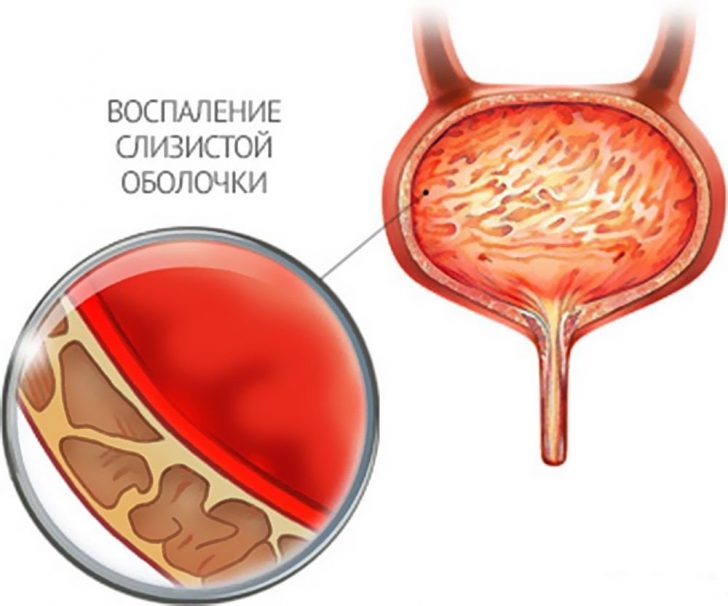 При цистите воспаляется слизистая оболочка мочевого пузыря, что вызывает нарушение сократительной функции (позывы возникают часто, но полного опорожнения может не происходить)
При цистите воспаляется слизистая оболочка мочевого пузыря, что вызывает нарушение сократительной функции (позывы возникают часто, но полного опорожнения может не происходить)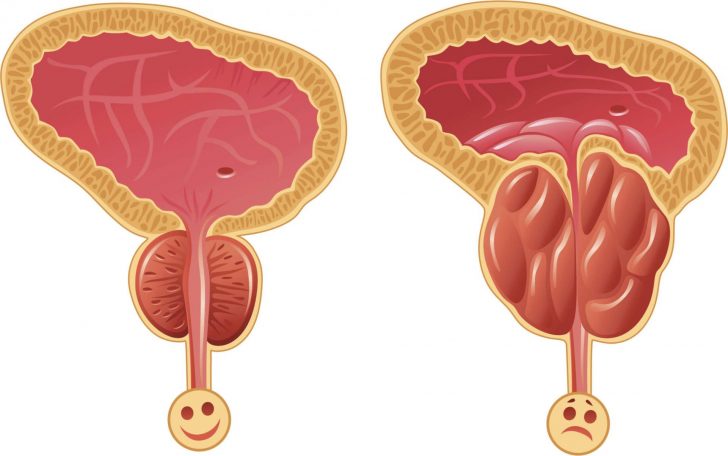 Увеличенная предстательная железа сдавливает уретру, что приводит к неполному опорожнению мочевого пузыря
Увеличенная предстательная железа сдавливает уретру, что приводит к неполному опорожнению мочевого пузыря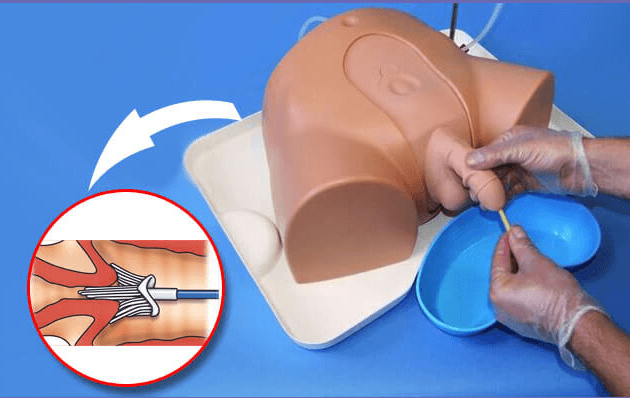 Мазок из уретры у мужчин вызывает неприятные, порою болезненные ощущения, но он с высокой точностью позволяет определить проблемы мочеполовой системы и назначить правильное лечение
Мазок из уретры у мужчин вызывает неприятные, порою болезненные ощущения, но он с высокой точностью позволяет определить проблемы мочеполовой системы и назначить правильное лечение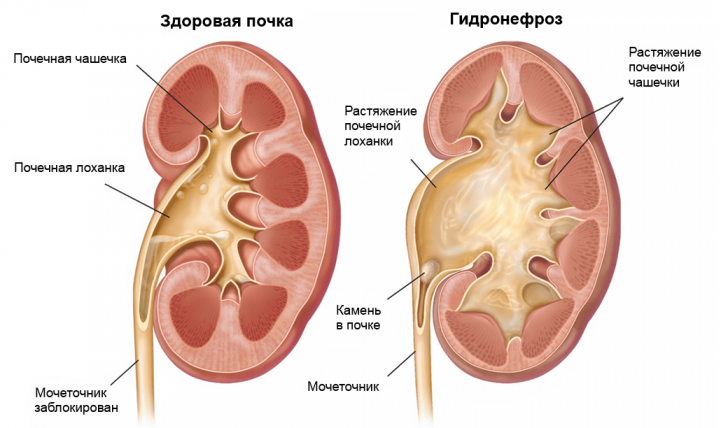 Гидронефроз — это патологическое расширение почечных чашечек и лоханки, которое возникает из-за нарушения оттока мочи
Гидронефроз — это патологическое расширение почечных чашечек и лоханки, которое возникает из-за нарушения оттока мочи Форма и контуры органа. В норме очертания органа ровные, без заметных впадин или выпуклостей. Форма может варьировать от округлой до яйцевидной.
Форма и контуры органа. В норме очертания органа ровные, без заметных впадин или выпуклостей. Форма может варьировать от округлой до яйцевидной.