Повреждения позвоночника и травмы головы очень часто становятся причиной тяжёлых последствий для здоровья и угрозы для жизни. Лечение и реабилитация после таких травм может занять месяцы и даже годы. Но нередки случаи успешного восстановления здоровья и двигательной активности после перенесенных повреждений. В наше время появилось множество доступных и удобных средств и приспособлений, которые позволяют сделать период лечения и реабилитации максимально комфортным для таких больных и более лёгким для тех, кто поддерживает их в это время.
Перенесённая травма головы или позвоночника может спровоцировать целый комплекс нарушений в работе разных систем организма. В период лечения и реабилитации больному приходится бороться с нарушениями подвижности, чувствительности, памяти, зрения, функций органов малого таза и многим другим. Если перенесённая травма головы или позвоночника повлияла на регуляцию работы органов малого таза, человек сталкивается с проблемой недержания (только мочи или мочи и кала).
Нарушение нервной регуляции процессов мочеиспускания и дефекации встречается при разных видах травматических повреждений спинного и головного мозга.
- • При травмировании ткани спинного мозга и его корешков костными отломками может возникнуть состояние, которое называют парадоксальной ишурией. В этом случае человек не способен самостоятельно опорожнить мочевой пузырь из-за спазма сфинктера, и моча вытекает из переполненного органа по каплям. Чтобы повысить качество жизни лежачего больного при данном состоянии, можно использовать подгузники для взрослых iD SLIP и одноразовые впитывающие пеленки iD PROTECT для дополнительной защиты постельного белья от намокания.
- • На фоне травмы позвоночника может возникнуть выпадение межпозвоночного диска и гематома, которая сдавливает нервные стволы и корешки. Последствием повреждения позвоночника может стать как учащённое мочеиспускание, так и самопроизвольное подтекание мочи, часто без предварительного ощущения позывов.
- • Повреждение определённых зон головного мозга при травме головы тоже приводит к утрате осознанного контроля над позывами на мочеиспускание. Недержание мочи может развиться также на фоне утраты сознания или снижения когнитивных функций после перенесённой травмы головы.
- • При переломах крестца и копчика нарушается работа сфинктеров мочевыводящих путей, что приводит к непроизвольному мочеиспусканию, либо небольшому подтеканию мочи.
Больным с недержанием, которые восстанавливают свою подвижность и стремятся вести активный образ жизни, улучшить комфорт при реабилитации помогут урологические прокладки iD LIGHT, при средней и тяжёлой степени недержания — специальные подгузники-трусы iD PANTS. Тем, кто вынужден находится в постели из-за нарушенной подвижности, для борьбы с последствиями недержания больше подойдут подгузники для взрослых iD SLIP.
Если в период лечения и реабилитации после травмы произошло присоединение инфекции мочевыводящих путей (например, как осложнение катетеризации мочевого пузыря), симптомы недержания могут возникнуть, даже если их не было ранее. Не прерывать реабилитационные процедуры и не ограничивать свою повседневную активность в такой ситуации поможет использование урологических прокладок, которые надёжно блокируют запах и быстро впитывают большие объёмы жидкости, нужно лишь подобрать наиболее подходящий размер.
Успешность лечения недержания после таких повреждений будет зависеть от того, насколько хорошо будут восстанавливаться функции организма на фоне проводимой терапии. Здесь многое будет зависеть от локализации и тяжести повреждений, а также от индивидуальной скорости регенерации тканей организма.
В некоторых случаях для облегчения симптомов недержания к общему плану лечения и реабилитации после травмы могут быть добавлены такие процедуры, как:
- • иглорефлексотерапия;
- • магнитотерапия;
- • применение гормональных препаратов (например, внутрисуставное введение).
Эти методы в некоторых случаях способствуют более быстрому уменьшению отёка тканей и последующему улучшению проведения нервных импульсов. Однако подбором лечения для каждой конкретной ситуации должен заниматься только врач, который знает ваш точный диагноз и учитывает сопутствующие проблемы со здоровьем.
Терапия и последующая реабилитация после таких травм может потребовать длительного времени, а также сил, желания работать и выздоравливать. Чтобы поддерживать в человеке правильный настрой и веру в будущий положительный результат, важно обеспечить ему максимально комфортные условия на весь восстановительный период. Поскольку недержание становится источником физического дискомфорта и постоянного эмоционального напряжения, необходимо подобрать и начать использовать впитывающие гигиенические средства (урологические прокладки, подгузники и подгузники-трусы).
- • Для людей, чьё состояние после перенесённой травмы позволяет вести активный образ жизни, но их возможности ограничены из-за недержания мочи, оптимальным решением станут урологические прокладки, а при больших объёмах подтеканий (средняя и тяжёлая степень недержания) — подгузники-трусы.
- • Людям, у которых после перенесённой травмы сильно пострадала двигательная функция, приходится больше времени проводить, лёжа в постели. Для лежачих больных комфортным решением будут подгузники для взрослых iD Slip. Для дополнительной защиты постельного белья и других поверхностей от намокания при смене подгузника и других гигиенических процедурах подойдут специальные одноразовые впитывающие пеленки iD PROTECT.
- • Период восстановления после травмы позвоночника или тяжёлой травмы головы — это физически и эмоционально напряжённое время для больного и его близких. Чтобы правильно настроиться на результат и быстрее пройти путь к выздоровлению, важно следовать всем рекомендациям лечащего врача и не забывать пользоваться современными гигиеническими средствами, которые могут уменьшить влияние последствий травмы на самочувствие и удобный для больного график активной реабилитации.
Период восстановления после травмы позвоночника или тяжёлой травмы головы — это физически и эмоционально напряжённое время для больного и его близких. Чтобы правильно настроиться на результат и быстрее пройти путь к выздоровлению, важно следовать всем рекомендациям лечащего врача и не забывать пользоваться современными гигиеническими средствами, которые могут уменьшить влияние последствий травмы на самочувствие и удобный для больного график активной реабилитации.
источник
После травмы позвоночника или головы пациентов в большинстве случаев ожидает долгий и сложный процесс реабилитации. Как правило, при травмах позвоночника оказывается поврежден спинной мозг, что является причиной нарушения его сенсорной, моторной или рефлекторной функций. При этом утрачивается двигательная активность конечностей, снижается мышечный тонус, а также нередко нарушается функция тазовых органов, и развивается недержание мочи.
В комплексе всех остальных проблем на последнюю у больного и его родных зачастую не остается сил и внимания. А между тем нарушение мочеиспускания создает дополнительный серьезный дискомфорт в жизни человека, еще больше ухудшая и без того тяжелое состояние. Поэтому важно в течение всего реабилитационного периода после травмы позвоночника и головы обращать внимание врача на нарушения функций тазовых органов и использовать вспомогательные средства для облегчения состояния больного при самопроизвольном вытекании мочи.
Причины подобных расстройств при травме позвоночника разнообразны. Ими могут быть, например, травмирование костным отломком спинного мозга и его корешков. В этом случае часто возникает «парадоксальная ишурия», характеризующаяся повышенным давлением внутри мочевого пузыря. В этом состоянии моча под давлением понемногу неконтролируемо вытекает из уретры через спазмированный сфинктер, а мочевой пузырь остается переполненным.
Внешне это проявляется в значительном снижении качества жизни человека. Постоянно вытекающая моча причиняет массу неудобств как самому человеку, так и ухаживающим за ним родственникам. Помимо назначенной врачом терапии больному потребуются подгузники для взрослых iD SLIP и одноразовые впитывающие пеленки iD PROTECT в лежачий период восстановления.
Спинальная травма нередко приводит к выпавшим межпозвонковым дискам и гематоме на месте перелома позвоночника. В зависимости от тяжести поражения у пациента может наблюдаться как учащенное мочеиспускание, так и самопроизвольный выход урины. В последнем случае больной также может не чувствовать позывов. Чтобы подтекающая моча не доставляла дискомфорт, ходячим пациентам рекомендовано ношение подгузников-трусов для взрослых iD PANTS.
Если в результате травмы позвоночника в поясничной области возникла опухоль, возможно нарушение связи мочевого пузыря, сфинктеров и головного мозга. Это связано с повреждением нервных корешков спинного мозга, которые с одной стороны идут от спинного мозга к мочевыделительной системе, а с другой – к головному мозгу. Пациент при этом также не чувствует позывов в туалет и упускает мочу.
При переломе крестца и копчика по причине слабости сфинктеров развивается непроизвольное мочеиспускание или небольшое подтекание мочи. Выход урины может стать непроизвольным, в более редких случаях наблюдается и учащение мочеиспускания. При небольшом упускании урины состояние пациента облегчат специальные урологические прокладки iD LIGHT, при значительных подтеканиях понадобятся опять же специальные подгузники-трусы iD PANTS или подгузники для взрослых iD SLIP — в зависимости от физического состояния больного и его предпочтений в пользу того или иного продукта.
В ряде случаев травма головы может привести к проблемам со спинным мозгом. Следствием тяжелой черепно-мозговой травмы может стать сужение мочевыводящих путей и недержание мочи. При сужении уретры врачи пытаются исправить ситуацию с помощью расширителя. После прохождения острого периода проблема должна уйти или значительно облегчиться, а пока пациенту остается воспользоваться одноразовыми впитывающими пеленками iD PROTECT и подгузниками для взрослых iD SLIP.
В период восстановления после травмы позвоночника и головы к основному заболеванию может присоединиться инфекция. Если в воспалительный процесс частично вовлекаются спинномозговые нервы, передающие нервные импульсы, пациенты жалуются на небольшое выделение мочи до появления позыва в туалет. При данной проблеме можно использовать урологические прокладки iD LIGHT, которые обеспечат необходимый уровень комфорта. Они абсолютно незаметны под одеждой, при этом быстро поглощают жидкость, превращая ее в гель и надежно удерживая внутри, что позволяет сохранить кожу сухой и препятствует появлению неприятного запаха. Прокладки iD LIGHT выполнены из мягких, как хлопок, материалов, не вызывают аллергии и раздражений. Кроме того, каждая прокладка упакована индивидуально, чтобы ее было удобно брать с собой.
В первую очередь при наличии травмы головы и позвоночника необходимо под контролем врача проводить терапевтические мероприятия основного заболевания. Однако у ходячих пациентов при наличии непроизвольного мочеиспускания для облегчения состояния могут дополнительно назначаться следующие процедуры:
- иглоукалывание
- магнитотерапия
- внутрисуставное введение гормонов
Данные меры позволяют частично снять отечность тканей и несколько уменьшают симптоматику. Любое вмешательство в процесс основного лечения должно быть обосновано и назначено врачом с учетом состояния пациента.
Пока терапия не завершена, пациенту при подтекании мочи приходится использовать вспомогательные средства для облегчения своего состояния. Чтобы жить полноценной жизнью и иметь возможность спокойно выйти из дома, тем, кто страдает недержанием, необходимо приобрести специальные урологические прокладки iD LIGHT или подгузники-трусы iD PANTS. Средства гигиены iD хорошо впитывают и надежно удерживают влагу, блокируют неприятные запахи и не стесняют движений. Также они заботятся о нежной коже промежности, предотвращая появление раздражений и не вызывая аллергических реакций.
Основной уход за лежачими спинальными пациентами ложится на плечи их родственников. Именно они проводят часть назначенных врачом процедур и заботятся о всех бытовых проблемах, связанных с состоянием пациента. Существенно облегчить их нелегкий труд помогут подгузники для взрослых iD SLIP, а специальные одноразовые впитывающие пеленки iD PROTECT послужат дополнительной защитой различных поверхностей от намоканий.
Восстановление после серьезной травмы – невероятно тяжелый период в жизни человека, сложный как физически, так и эмоционально. Но жизнь продолжается, и наградой за перенесенные невзгоды и терпение станет полное выздоровление. Главное – неуклонно выполнять предписания лечащего врача, а iD позаботится о том, чтобы пациент и его родные смогли вести образ жизни, максимально близкий к привычному.
источник
Нейрогенные расстройства мочеиспускания при травме позвоночника и спинного мозга: взгляд невролога и уролога
*Импакт фактор за 2017 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Травма позвоночника и спинного мозга часто сопровождается расстройством произвольного мочеиспускания, что обусловлено нарушением проводимости спинномозговых путей. Клиническая картина при этом отличается гетерогенностью форм нейрогенных нарушений функции нижних мочевых путей. Для адекватной оценки состояния пациента и выбора метода лечения необходимо тесное сотрудничество специалистов неврологического и урологического профилей. В статье представлены современный взгляд на проблему и анализ существующих методов коррекции урологических осложнений травмы позвоночника и спинного мозга. Описан механизм нормального мочеиспускания и характер его расстройства у пациентов с осложненной травмой позвоночника. Представлены клинические нарушения, отличающиеся вариабельностью и зависимостью от характера и тяжести повреждения, а также сроков, прошедших с момента травмы. Продемонстрирована необходимость тесной взаимосвязи специалистов (невролога, уролога) для полноценной коррекции нейрогенных расстройств мочеиспускания. Рассматриваются алгоритм назначения медикаментозных средств и показания к применению интермиттирующей катетеризации.
Ключевые слова: травма спинного мозга, нейрогенные расстройства мочеиспускания, периодическая катетеризация, магнитная стимуляция.
Для цитирования: Тищенко Г.Е., Бородулина И.В., Салюков Р.В., Рачин А.П. Нейрогенные расстройства мочеиспускания при травме позвоночника и спинного мозга: взгляд невролога и уролога // РМЖ. 2017. №9. С. 653-656
Neurogenic urination disorders associated with spinal cord injury: a view of neurorogist and urologist
TischenkoG.E. 1 , Borodulina I.V. 2 , Salukov R.V. 1 , 3 , RachinA.P. 2
1 Rehabilitation center for disabled people «Preodolenie», Moscow
2 Russian Scientific Center for Medical Rehabilitation and Balneology «, Moscow
3 Peoples’ Friendship University of Russia, Moscow
The spine and spinal cord injuries are often associated with a disorder of voluntary urination, which is caused by a violation of conduction of the spinal tract. The clinical picture in this case is characterized by heterogeneity of forms of neurogenic disorders of the lower urinary tract function. Close cooperation of neurologists and urologists is necessary to make an adequate assessment of the patient’s condition and selection of the treatment method. The article presents a modern view of the problem and an analysis of existing methods of correction of urological complications of spine and spinal cord injuries. The mechanism of normal urination and the nature of its disorder in patients with complicated spine trauma is described. The article presents clinical disorders characterized by variability and dependence on the nature and severity of damage, as well as the time that has elapsed since the injury. A close relationship of specialists (neurologist, urologist) is needed for the full correction of neurogenic urination disorders. The article considers algorithm for prescribing medications and indications for the use of intermittent catheterization.
Key words: spinal cord injury, neurogenic urination disorders, intermittent catheterization, magnetic stimulation.
For citation: TischenkoG.E., Borodulina I.V., Salukov R.V., Rachin A.P. Neurogenic urination disorders associated with spinal cord injury: a view of neurorogist and urologist // RMJ. 2017. № 9. P. 653–656.
Статья посвящена проблеме нейрогенных расстройств мочеиспускания при травме позвоночника и спинного мозга
Только для зарегистрированных пользователей
источник
Оперативное лечение последствий повреждений костей таза и нижних мочевыводящих путей – одна из сложных и наименее разработанных проблем современной хирургии, травматологии и урологии. Большое количество неудовлетворительных результатов лечения больных с данной патологией является следствием неоправданного применения консервативного лечения и неудачных оперативных вмешательств. Количество пациентов с данным видом травмы из года в год постоянно увеличивается, что связано в первую очередь с ростом транспортного травматизма.
Ситуация усугубляется отсутствием четко разработанной схемы обследования и оказания совместной квалифицированной медицинской помощи урологами и травматологами этой группе пациентов. При этом одной из главных проблем при оперативном лечении в этом случае данной группы пациентов является правильный и научно обоснованный выбор травматологами и урологами не только того или иного оперативного пособия, но и последовательности выполнения урологического и/ или травматологического этапов.
Несомненная социальная значимость и актуальность этой проблемы побудила нас создать совместную группу, состоящую из травматологов и урологов ведущих учреждений России – ЦИТО им. Н.Н. Приорова и НИИ урологии Минздравсоцразвития РФ. Основной задачей созданной группы была разработка алгоритма обследования пациентов с сочетанными застарелыми травмами таза и уретры и выработка наиболее адекватной лечебной тактики, включая этапность оперативного лечения.
Абсолютное большинство повреждений таза в результате переломов костей, разрывов фиброзно-хрящевых структур сочленений характеризуется нарушением непрерывности и стабильности тазового кольца и относится к категории дезинтегрирующих повреждений. В большинстве случаев отмечается множественный характер повреждений таза – возникновение нескольких травматических очагов в одном или разных анатомических отделах (переднее полукольцо, заднее полукольцо, вертлужная впадина). По данным ЦИТО повреждения органов мочевыделительной системы при таких травмах составляют 45 % всех сочетанных повреждений, причем в половине случаев они характеризуются нарушением анатомической целостности органов – разрывом почек (8,3%), мочевого пузыря (25%), уретры и мочевого пузыря (4,2% всех повреждений органов мочевыделительной системы) [1].
Преобладающей причиной образования стриктуры уретры в настоящее время является последствия травмы мочеиспускательного канала. Закрытые повреждения мочеиспускательного канала в мирное время, как правило, бывают следствием транспортного и промышленного травматизма, реже – бытового, в военное время – результатом насыщенности современной армии техникой и применения оружия, обладающего большой разрушительной силой [2-5]. При травматическом повреждении уретры полный ее разрыв наблюдается в 65% наблюдений, частичный – в 35% [6].
В 68-84% причиной повреждения заднего отдела уретры является автомобильная травма, в 25-60% – падение на промежность [4, 5, 7]. По данным Palmer J.K. et al. переломы костей таза сочетаются с повреждением уретры в 10% наблюдений [8]. В свою очередь, практически все повреждения мембранозного отдела уретры, вызванные тупой травмой, сочетаются с повреждением костей таза. Кроме того, по данным Carlin B.I. et al. повреждение уретры сочетается с травмой мочевого пузыря в 10-20% [9]. Повреждения тазовых органов чаще всего встречаются у лиц в возрасте до 30 лет [10]. По данным Perry M.O. и Husmann D.A. повреждения уретры при травме таза у женщин встречается в 1-6% наблюдений, они обусловлены воздействием костных отломком и часто сочетаются с повреждениями прямой кишки (30%) и влагалища (75%) [11, 12].
Повреждения переднего отдела уретры у мужчин встречаются в три раза реже, чем повреждения заднего ее отдела, что связано с анатомическими особенностями отдела уретры, в частности высокой подвижностью висячего отдела уретры [13]. Травмы переднего отдела уретры составляют лишь 10% из всех повреждений нижних мочевыводящих путей [14]. Основной причиной повреждений переднего отдела уретры является тупая травма или проникающее ранение. При тупой травме промежности в 85% случаев повреждается бульбозный отдел уретры [15]. Причиной этого является анатомическая фиксация данного отдела уретры к лобковым костям и ее сдавление между ними и травмирующим предметом. В отличие от повреждений заднего отдела уретры, которые очень часто сочетаются с повреждениями других органов, травма переднего отдела уретры чаще бывает изолированной. Более того, травма переднего отдела уретры часто остается незамеченной пациентами, и они обращаются за медицинской помощью через несколько месяцев с жалобами на затруднение мочеиспускания из-за развития стриктуры [16].
| Рисунок 1. Механизм повреждения передней уретры при тупой травме. |
| А – Повреждение уретры вследствие сдавления между предметом и лобковым симфизом. В – Мочевые затеки вследствие повреждения передней уретры |
Механизм и локализация травмы передней уретры и пути распространения мочевых затеков при ее повреждении представлены на рисунке 1.
Анатомо-физиологической особенностью тазового кольца является его жесткость, что позволяет удерживать тело в вертикальном состоянии. Кости тазового кольца отличаются малой подвижностью и большой прочностью, способны выдерживать давление массой от 200 до 1115 кг. Жесткость тазового кольца обеспечивается за счет сухожильного и связочного аппаратов. Менее прочно лонно-седалищное сочленение, составляющее переднее полукольцо. Более прочными характеристиками обладают крестцово-повздошные сочленения (заднее полукольцо).
Особенностью связочного аппарата костей таза является то, что при травме со смещением костей по плоскости более 2-3 мм происходят различные необратимые повреждения связочного аппарата переднего и/или заднего полукольца. Поэтому при различных переломах костей таза почти всегда повреждается и связочный аппарат переднего и/или заднего полукольца.
Внутри тазового кольца равномерно и индивидуально «растянут», в зависимости от конфигурации таза, мембранозный отдел уретры, состоящий из мышечно-фасциальных образований. Тазовый отдел диафрагмы анатомически располагается внутри малого таза, спереди прикрепляется к внутренним поверхностям лонно-седалищных костей, а сзади – к крестцу. За счет этого тазовые органы удерживаются от выпадения. Через тазовый отдел диафрагмы проходит уретральный канал, который располагается в непосредственной близости от переднего полукольца таза (рисунок 2).
Рисунок 2. Тазовое кольцо мочеполовой диафрагмы у мужчин
Протяженность мембранозного отдела уретры составляет 1-1,5 см, толщина стенки уретры – 0,15 мм. Этот отдел является наружным сфинктером уретры, отвечающим за удержание мочи. Именно тесное анатомо-топографическое расположение мембранозного отдела уретры внутри тазового кольца при травмах таза с повреждением переднего его полукольца приводит часто к различным повреждениям в области этого отдела уретры. У мужчин с обеих сторон от нижних поверхностей седалищных костей располагаются кавернозные тела и поэтому, как правило, при травмах переднего полукольца таза повреждается не только уретральный канал, но и кавернозные тела, что приводит к различным формам нарушений эректильной функции [8, 10].
При травме таза нарушается конфигурация тазового кольца, меняется степень натяжения тазового отдела диафрагмы, особенно это выражено на стороне повреждения. Внешний удар в область костей таза может быть причиной деформаций тазового отдела диафрагмы. Травма и возникновение болевого синдрома приводят к резкому сокращению тазового отдела диафрагмы в противоположную сторону от нанесенного внешнего воздействия, что приводит к различным нарушениям мочеиспускательного канала. Степень и характер повреждения мембранозного отдела уретры (от надрыва до разрыва) зависят от силы, скорости сокращения тазового отдела диафрагмы и степени повреждения и смещения костей таза. Протяженность и локализация различных повреждений тазового отдела диафрагмы зависят от механизма и места повреждения. При различных переломах костей таза, и особенно переднего полукольца, наиболее часто повреждаются мембранозный и/или бульбозный отдел уретры. На рисунке 3 представлен механизм нарушения целостности костных структур таза и повреждения тазовой диафрагмы фиксированной к этим структурам.
Рисунок 3. Механизм повреждения мочеполовой диафрагмы при травме костей таза (переднего полукольца) в прямой и задней проекции
Застарелые переломы костей таза, сочетающиеся с повреждениями уретры, относятся к наиболее сложным в оперативном смысле вмешательствам. Это, в первую очередь, связано с тем, что выполнение различных уретропластик с целью восстановления самостоятельного мочеиспускания в некоторых случаях бывает невозможно из-за выраженных различных посттравматических деформаций костей таза.
Сочетанная или комбинированная политравма относится к разряду наиболее тяжелых и, как правило, сопровождается не только с повреждениями костей таза и уретры, но и поражением жизненно важных органов – головного мозга, позвоночника, органов брюшной полости и т. д. Поэтому в остром периоде при поступлении пациентов в стационар в состоянии шока и кровотечения, угрожающих жизни, медицинская помощь направлена на спасение пострадавшего. Оценке степени выраженности травматологических и урологических повреждений на этом этапе уделяется минимальное внимание, если нет повреждений тазовых органов, требующих ушивания и дренирования. При поступлении в стационар пациентов с травмами таза и нарушением самостоятельного мочеиспускания или различной степени уретроррагии урологи ограничиваются установкой эпицистостомы с целью дренирования мочевого пузыря. При поступлении таких пациентов в травматологические отделения травматологи ограничиваются консервативным лечением – постельный режим и вынужденное положение на спине на 1,5-3 месяца. На этом этапе мало кто из специалистов обращает необходимое внимание на характер и степень повреждений костей таза и органов мочеполовой системы [2, 4, 17, 18].
Именно это в большинстве наблюдений становится основной причиной неудач различных видов уретропластики и возникающих после нее осложнений. К осложнениям уретропластики в этих ситуациях относится формирование рецидивных стриктур и облитераций, образование свищей различных локализаций. При восстановлении проходимости мочеиспускательного канала после уретропластики могут возникнуть такие осложнения, как различные формы недержания мочи, связанные с повреждением мембранозного отдела уретры, а также развитие ретроградной эякуляции при повреждении шейки мочевого пузыря.
Эти осложнения могут быть связаны как с выраженными посттравматическими деформациями костей таза, так и с отсутствием проведения необходимого обследования на предоперационном этапе для получения полноценной информации о состоянии больного, как травматологами, так и урологами.
Различные застарелые травматические деформации тазового кольца, как правило, сочетаются с переломами переднего полукольца со смещением и/или наличием отломков в проекции мочеиспускательного канала и/или передней стенки мочевого пузыря. Как правило, повреждение уретры при травме таза возникает в области бульбо-мембранозного отдела. Один из факторов повреждения уретры связан со смещением костных фрагментов таза в проекцию мочеиспускательного канала, что может приводить к частичному или полному сдавливанию или/и повреждению уретры с формированием в дальнейшем ее стриктуры или/и облитерации или свища. На рисунке 4 представлена совмещенная антеградная фиброцистоуретрография с ретроградной уретрографией в прямой проекции с неправильно сросшимся переломом седалищной кости слева, посттравматической облитерацией уретры и цистостомой. На снимке определяются множественные остеофиты, механическое сдавление уретры, а в проксимальной части бульбозного отдела уретры определяется облитерация уретры. Убедительно судить о наличии костных фрагментов в проекции облитерации уретры не представляется возможным. При выполнении компьютерной томографии костей таза с уретроцистографией, у этого пациента определяется механическое сдавление уретры фрагментом седалищной кости (рисунок 5).
| Рисунок 4. Совмещенная антеградная фиброцистоуретрография с ретроградной уретрографией в прямой проекции (объяснения в тексте) | Рисунок 5. Компьютерная томография костей таза с уретроцистограммой задняя проекция |
| 1 – шейка мочевого пузыря; | |
| 2 – костный отломок седалищной кости |
У мужчин повреждение переднего полукольца таза и седалищных костей, особенно со смещением, часто приводит к эректильной дисфункции. Причинами этого могут быть повреждения кавернозных тел у мест прикрепления к костям таза, нарушение иннервации и повреждение сосудов полового члена.
Таким образом, осложнения после травмы таза у мужчин и женщин клинически проявляются не только различными нарушениями опорнодвигательного аппарата, но различными расстройствами мочеиспускания от острой его задержки до тотального недержания мочи. Неэффективность неоднократных попыток уретропластики в дальнейшем может привести к необходимости пожизненного дренирования мочевого пузыря цистостомой. При возникновении недержания мочи она может быть устранена установкой искусственного сфинктера мочевого пузыря или слинговой операцией, как у мужчин, так и у женщин. Серьезными осложнениями травмы таза у мужчин является нарушение потенции (эректильная дисфункция) и/или возникновение ретроградной эякуляции, что приводит к бесплодию. В связи с увеличением количества сочетанных травм костей таза и мочевыводящих путей последние годы резко увеличилось число инвалидов и количество разводов в этой группе пациентов.
Таким образом, серьезные осложнения со стороны нижних мочевых путей в результате травмы таза вызывают необходимость разработки и внедрения в практику травматологов и урологов алгоритма диагностики и лечения этих тяжелых осложнений не только для их лечения, но и для социальной адаптации пострадавшего.
Ключевые слова: травма костей таза, травма уретры, стриктура уретры, механизм повреждения уретры при травме.
Keywords: pelvic trauma, urethra trauma, urethral stricture, mechanism of urethral injury in pelvic trauma.
источник
Под нарушением функций тазовых органов медики часто подразумевают проблемы с дефекацией и мочеиспусканием. Застой мочи, невозможность естественного опорожнения кишечника относят к синдрому нарушений функций тазовых органов по центральному типу. В большинстве случаев причины этой патологии связаны с серьезными заболеваниями спины, позвоночника, нервной системы и сосудов. Единого кода по МКБ для нарушений функций таза не существует, так как этот симптом связан с огромным числом заболеваний.

- сначала однократные, затем усиливающиеся запоры;
- рефлекторное выведение мочи;
- острая задержка мочи в период обострения;
- недержание кала.
В редких случаях у больных наблюдается остаточная моча в пузыре.
Одно из самых распространенных заболеваний, вызывающих проблему, – нижняя параплегия с нарушением функций тазовых органов. Иначе говоря, это паралич нижних конечностей, который наступает в результате повреждения спинного мозга.
К этой группе относятся, в первую очередь, повреждения головного мозга — атеросклероз и нарушения кровообращения: Альцгеймер, ДЦП, травмы и опухоли, а также острые воспаления типа менингита, энцефалита и абсцесса.
К симптомам, указывающим на дисфункции, относят недержание или застой мочи и каловых масс. Признаки нарушения акта дефекации и мочеиспускания характерны для большинства болезней, приводящих к дисфункции тазовых органов по центральному типу.

- травмы и опухоли;
- воспалительные процессы;
- миелопатии;
- дистрофические изменения;
- демиелинизирующие нарушения (склерозы разного типа).
К классическим симптомам запоров или недержания прибавляются такие признаки, как метеоризм, вздутие живота, ложные и частые позывы к мочеиспусканию.
Еще одна группа заболеваний по центральному типу связана только с недержанием мочи и кала – это нарушения сознания разного вида. Подобные симптомы наблюдаются при эпилептических припадках, коме.
Сюда же можно отнести психические заболевания и расстройства, которые вызывают снижение интеллектуальных способностей, распад личности.
В группу периферических нарушений входят истинные симптомы недержания мочи и дефекации. Болезни и патологии, провоцирующие синдром:
- заболевания конуса спинного мозга;
- повреждения конского хвоста;
- повреждение нервных окончаний в копчике и крестце.
Среди дополнительных признаков врачи выделяют: капельное выделение мочи, непрерывное отделение мочи, жидкие каловые массы, отходящие непроизвольно, либо редкие и кратковременные задержки испражнений. У пациентов постоянно сохраняется ощущение переполненного мочевого пузыря.

К симптомам, определяющим врожденные или приобретенные аномалии, относят постоянное подтекание мочи или недержание. При наличии свищей жидкость выделяется каплями или небольшими порциями, если повышается давление внутри пузыря.
Неврожденные патологии – опухоли и травмы – также могут вызывать тазовые расстройства. Это же касается появления синдрома гиперактивного мочевого пузыря. Но причин для него намного больше, включая: выпадение матки, миому, уретроцеле, ректоцеле.
Первичный, ночной, дневной или сочетанный энурез может появиться в результате разных заболеваний и патологий:
- нарушение рефлекса сдерживания мочи;
- воздействие неблагоприятных факторов на рефлекс мочеиспускания;
- наследственные патологии;
- аномалия в системе почек.
Энурез беспокоит пациента постоянно, не бывает периодов ремиссии, возможно сочетание с психическими расстройствами.

- плохая перистальтика;
- стеноз, трещина заднего прохода;
- постоянная потребность справлять нужду в непривычном месте;
- отсутствие гигиены;
- неврологические и психические расстройства;
- новообразования в тазовой области;
- болезнь Крона, Гиршпрунга.
Энкопрез может возникнуть и при СРК, язвах прямой кишки, опущении промежности. Несмотря на то что часто заболевание рассматривают как детское расстройство, обнаружить его можно и у взрослого человека.
Доказано, что нарушения мочеиспускания и дефекации, в том числе с болезненными ощущениями, могут быть связаны с заболеваниями интимной сферы: сифилисом, гонореей, а также рядом других ЗППП.
У мужчин отклонения наблюдаются при образовании опухоли в простате, что может сочетаться с таким симптомом, как импотенция. У женщин обильное и неконтролируемое мочеиспускание указывает на развитие миомы.
Для диагностики первичных признаков необходимо обратиться к урологу, венерологу, а женщинам – к гинекологу. Если имеет место перелом или другая травма позвоночника, а также диагностированы нейрогенные нарушения, привлекаются другие специалисты: хирурги, травматологи, неврологи, ортопеды.
Иногда требуются специфические тесты, нацеленные на определение сохранения функций тазовых нервов:
- тест «холодной воды» — в мочевой пузырь вводят жидкость, которая при поражении верхнего мотонейрона выходит под напором сразу же, а при заболевании нижнего – задерживается в течение 1 минуты;
- исследование ректального сфинктера – требуется для определения повреждений рефлекторной дуги;
- трансректальная электрическая стимуляция – используется для изучения состояния мочевого пузыря.
В целом для диагностики используют метод УЗИ, анализы мочи и крови. Применяют методы урографии и цистографии.
Для эффективного восстановления работы тазовых органов после травм позвоночника и других нарушений применяют классические методы традиционного лечения: физиотерапию, ЛФК, а также специфические методы электронной стимуляции. Постоянно ведутся поиски новых методов лечения, так как действительно эффективных способов восстановления при остаточных явлениях параплегии или других заболеваний не существует.
Электростимуляция – один из самых перспективных способов реабилитации пациентов. С помощью импульсов, которые подаются стимулятором, обеспечивается активное управление мочеиспусканием.
ТРЭС – трансректальная электростимуляция сокращает сроки выработки рефлекса мочевого пузыря.
Метод ТРЭС не предполагает прямого вживления стимулятора в тело. Эта процедура проводится при оперативном вмешательстве. Основное показание к имплантации – проблемы мочеиспускания с сохранением остаточной мочи в объемах от 100 мл, либо функциональная степень арефлекторного мочевого пузыря.
При грубых нарушениях функций спинного мозга с образованием свищей развиваются дистрофические процессы, которые уничтожают мышцу мочевого пузыря. Это противопоказание к вживлению импланта и проведению электростимуляции любого типа.
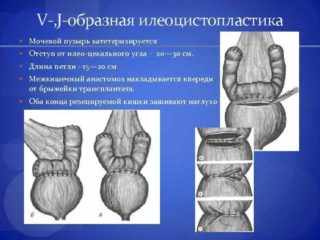
В такой ситуации назначают илеоцистопластику – изменение арефлекторного мочевого пузыря с целью восстановления естественных функций и защиты почек от инфекции.
Аналогичный метод используется для коррекции недержания кишечных испражнений. В процессе восстановления функций тазовых органов нужно использовать не только стимуляторы для вживления внутрь человека. Обязательно назначают консервативные методы: упражнения для интимных мышц, лечебную гимнастику, применение специального инвентаря.
источник
Наиболее тяжелыми повреждениями тела человека являются травмы таза, они составляют 18% от всего числа травм. При такой патологии у человека развивается шок различной степени тяжести, который бывает спровоцирован сильным внутренним кровотечением. Даже в современных травматологических клиниках частота летального исхода от подобных повреждений составляет 25%, что связано с ограниченными возможностями методов лечения при тяжелых формах патологии, а также необходимостью проведения реанимационных мероприятий. После терапии инвалидность развивается у 35% пострадавших.
Таз представляет собой часть скелета, которая находится в основании позвоночного столба, соединяет туловище с нижними конечностями, выступает опорой скелета, защищает внутренние органы. Он состоит из неподвижного костного кольца. Кольцо образованно двумя тазовыми костями, каждая из которых состоит из лобковой, седалищной и подвздошной костей. Их разделяют тонкие костные швы. Кости неподвижны относительно друг друга. Все три кости связаны с тазобедренным суставом. При повреждении костей нередко происходят травмы органов малого таза. У мужчин в полости малого таза расположена прямая кишка, мочевой пузырь, крупные кровеносные сосуды, предстательная железа и семенные пузырьки. У женщин в малом тазу, кроме прямой кишки и мочевого пузыря, расположены органы половой системы: маточные трубы, матка, яичники и влагалище.
Травмы таза – тяжелые повреждения скелета человека, сопровождающиеся обильным кровотечением из обломков костей и мягких тканей, развитием шокового состояния в результате сильного болевого синдрома и потери крови. При данной патологии нередко происходит повреждение внутренних органов, кровеносных сосудов и мягких тканей, что способствует утяжелению состояния пострадавшего и создает угрозу его жизни. Самые частые повреждения — переломы костей таза.
Крепкое строение тазовых костей обычно не позволяет получить их повреждение при падении с высоты своего тела. Чаще всего травмы таза возникают по следующим причинам:
- Занятия спортом, когда происходит сильное мышечное сокращение.
- ДТП, в результате которого человек получил удар тазовой области большой силы или при наезде на него транспортного средства.
- Удар тупым предметом во время драки.
- Падение с большой высоты.
- Сдавливание костей при обвалах строения или в результате несчастных случаев на производстве.
Чаще всего травмы позвоночника и таза диагностируют у людей среднего и преклонного возраста. В группу риска также входят:
- Дети вследствие недостаточно развитого опорно-двигательного аппарата, дефицита кальция в организме.
- Люди, имеющие заболевания костей. Травмы в данном случае могут возникнуть даже в результате падения с высоты собственного тела.
Обычно травмирование седалищной кости происходит по причине сильного физического воздействия на нее, например, при падении на ягодицы зимой или во время занятий спортом. Перелом лонной кости случается в результате травмирования тазового кольца из-за удара в эту область или при его сдавливании.
В медицине принято выделять четыре группы повреждений таза:
- Переломовывихи, характеризующиеся переломом костей с вывихом в лонном или крестцовом сочленении.
- Стабильные повреждения, обусловленные нарушением целостности кости, при этом тазовое кольцо остается целым.
- Нестабильные травмы, при которых кости тазового кольца ломаются. Перелом может быть как в одном, так и в нескольких местах, также он может сопровождаться смещением костей.
- Повреждения дна и краев вертлужной впадины, в некоторых случаях такие виды травм таза сопровождаются вывихом бедра.
Переломы костей сопровождаются кровопотерей (от двухсот граммов до трех литров). При тяжелых повреждениях может пострадать уретра, мочевой пузырь, прямая кишка и влагалище. Содержимое этих органов попадает в полость малого таза, провоцируя развитие осложнений. Повреждение внутренних органов и кровотечение увеличивают риск развития смертельного исхода.
Нередко травма таза имеет следующие последствия:
- Развитие парестезий, повреждение сухожилий, сосудов, мягких тканей и нервов.
- Появление кровотечений, развитие вторичной инфекции.
- Развитие разных заболеваний инфекционного и воспалительного характера.
- Образование костных наростов в результате неправильного срастания костей.
- Нарушение мышечного тонуса.
- Укорачивание нижних конечностей, потеря двигательной активности.
- Летальный исход наблюдается в 5% случаев в первые дни после получения травмы.
Один из основных симптомов травмы таза — травматический шок, который развивается в результате сильной кровопотери в сочетании с повреждением нервов тазовой области. При этом у человека становится бледным кожный покров, кровяное давление падает, а пульс учащается. Часто шок сопровождается потерей сознания. Нередко у пострадавшего присутствует симптоматика повреждений внутренних органов, которая может указывать и на появление гематомы в передней или задней брюшной стенке. При травмировании уретры и мочевого пузыря наблюдаются нарушения мочеиспускания, кровотечение из мочеиспускательного канала, гематурия, подкожные кровоизлияния в области промежности. Также появляется боль различной интенсивности при движении конечностями, человек вынужден сохранять определенное положение тела.
Местные признаки травмы таза проявляются в виде деформации тазовой области, развития болевого синдрома, отека мягких тканей. Нередко можно наблюдать укорочение нижней конечности в результате смещения костного обломка вниз, а также симптом Лозинского.
Перелом седалищной кости приводит к потере сознания, развитию гематомы, внутреннего кровотечения. Травма лонной кости вызывает боль, отечность, симптом «прилипшей пятки», ограничение двигательной активности, подкожное кровоизлияние, повреждение сосудов и органов малого таза. Нередко травмы позвоночника и таза приводят к ограничению подвижности, в тяжелых случаях – к параличу.
При травме копчика наблюдается затруднение дефекации, нарушение чувствительности ягодичной области и недержание мочи вследствие ущемления крестцовых нервов. Стабильные переломы провоцируют развитие болевого синдрома в промежности или в области лобка, который усиливается при движении конечностью и пальпации. Нестабильные переломы приводят к появлению боли в тазовой области, которая увеличивается при движении ног. Нередко человек вынужден находиться в позе лягушки из-за сильного болевого синдрома.
Первая помощь при травме таза должна быть оказана до приезда бригады скорой помощи, она должны быть быстрой и адекватной. Действовать следует по инструкции:
- Нельзя вынимать пострадавшего из транспортного средства, если он получил травму, находясь в нем. В этом случае необходимо дождаться приезда медиков. Только в случае возникновения подозрения на взрыв автомобиля, нужно человека аккуратно вынуть из машины и переместить в сторону.
- В первую очередь пострадавшему дают обезболивающий препарат, если он находится в сознании. В случае бессознательного состояния человека нельзя класть ему в рот медикаменты, так как есть риск развития асфиксии.
- После этого человека помещают на твердую поверхность в позу лягушки, под согнутые колени кладут подушку.
- Если есть открытые раны, их обрабатывают антисептическими растворами, накрывают стерильным бинтом или салфеткой и фиксируют ее лейкопластырем.
- Самостоятельно проводить иммобилизацию в данном случае нельзя, необходимо дождаться медиков, которые осуществят ее по всем правилам.
Когда произошла травма костей таза, а неотложная помощь по каким-то причинам не может быть проведена на месте, а также случае необходимости самостоятельной транспортировки пострадавшего в медицинское учреждение, необходимо произвести транспортную иммобилизацию, в противном случае костные обломки могут сместиться, спровоцировав развитие травматического шока, кровотечения, повреждение органов и летальный исход.
Если первая помощь при травме таза будет выполнена неправильно, это может привести к серьезным осложнениям и увеличить риск развития смертельного исхода. Медики рекомендуют перед отправкой в походы, где нет возможности вызвать бригаду скорой помощи, изучить правила иммобилизации пострадавших.
В случае необходимости самостоятельной иммобилизации и транспортировки пострадавшего в медицинское учреждение необходимо провести их так, чтобы предотвратить смещение обломков костей, которые могут повредить мышцы, нервы и сосуды, а также внутренние органы. Для этого можно использовать любые подручные средства: палки, куски картона, доски, лоскуты ткани, марлю или бинты.
Иммобилизацию необходимо проводить аккуратно и осторожно, так как любое неправильное движение может спровоцировать болевой шок, человек может потерять сознание. Пострадавший не должен двигать конечностями, его нужно удобно положить и сделать перевязку, максимально зафиксировав поврежденную область.
В остром периоде повреждений диагностика будет затруднительной из-за тяжелого состояния пациента, требуется проведение реанимационных мероприятий. В этом случае травмы таза диагностируют при помощи метода пальпации и осмотра пострадавшего. Врач обращает внимание на наличие асимметричности таза, подкожных кровоизлияний, болевого синдрома, подвижность латерального фрагмента тазовой кости. Постановка точного диагноза возможна только после проведения рентгенографии, результаты которой имеют большое значение для разработки тактики лечения пострадавшего. Это исследование позволяет оценить степень повреждения внутренних органов и тип перелома.
Также в тяжелых случаях, если есть подозрение на повреждение внутренних органов, врач может провести лапароскопию, лапаротомию или лапароцентез. Обследование мочеиспускательного канала и УЗИ мочевого пузыря требуется при невозможности пациентом самостоятельного мочеиспускания, нередко врач назначает проведение уретрографии.
В лечении пострадавших травматологи выделяют два периода:
- Острый период, в который терапия направлена на спасение жизни пациента.
- Восстановительный период, когда проводят коррекцию смещенных обломков костей.
Выбор метода терапии зависит от возраста, общего состояния пациента, наличия сопутствующих повреждений, расположения и степени смещения обломков костей.
Лечение травмы таза (неосложненной) занимает около четырех недель, пациент при этом должен соблюдать постельный режим. При наличии большой кровопотери на третий день после получения повреждения проводят переливание крови.
При тяжелых травмах проводят противошоковую терапию и реанимационные мероприятия для выведения человека из угрожающего жизни состояния. Обычно пострадавшие поступают в клинику с множественными переломами костей разных сегментов таза, повреждениями внутренних органов, что обуславливает развитие терминального состояния и болевого шока. Врачи должны направить все усилия на выведение пострадавшего из такого состояния, а также восстановить основные жизненные функции организма. В данном случае медики должны стремиться к полному определению всех имеющихся повреждений для проведения эффективного лечения. Противошоковая терапия подразумевает использование анальгетиков, сердечных препаратов, новокаиновой блокады. При достижении стабилизации всех жизненных функций организма приступают к лечению переломов.
При смещении обломков костей проводят хирургическое лечение, во время которого восстанавливают их нормальное положение. В травматологии в данном случае применяют спицы, пластины из металла, винты и прочие приспособления. Такая операция называется остеосинтезом, ее проводят под общим наркозом. При проведении операции врач осматривает внутренние органы, устраняет повреждения, если такие есть. При хирургическом вмешательстве обычно используют чрескожный аппарат, который надежно фиксирует костные обломки.
В травматологии операции при переломах таза часто не дают желаемого результата, так как не всегда удается правильно собрать обломки и удерживать их в таком положении на протяжении всего периода лечения. При длительном пребывании пациента в постели нередко развивается сепсис и тромбоз, атрофия мышц. В 25 % случаев человек после перенесенной травмы становится инвалидом.
Когда происходят травмы таза, реабилитацию начинают лишь после полного и комплексного лечения. Курс реабилитации является неотъемлемой частью терапии, которая направлена на быстрейшее восстановление двигательной активности и возвращение человека к нормальному образу жизни. Это мероприятие проводят строго под наблюдением врача. Реабилитационные мероприятия включают в себя:
- ЛФК для предупреждения развития анкилоза и контрактур, нормализации мышечного тонуса.
- Применение витаминных и минеральных комплексов с целью укрепления косной ткани.
- Физиотерапия и массаж.
- Лечебное вытяжение.
Важно в этот период правильно питаться, включая в рацион морскую рыбу, молочные продуты, овощи и фрукты, орехи, кунжут и шиповник. Медики рекомендуют совершать пешие прогулки на свежем воздухе для восстановления функциональности опорно-двигательного аппарата.
При травмах таза последствия могут быть очень серьезными. При переломах нарушается двигательная активность человека, которая может не нормализоваться даже после прохождения лечения. Часто у пострадавших периодически появляются болевые ощущения. Женщины не могут самостоятельно родить ребенка, им приходится выполнять кесарево сечение.
Главным условием успешного излечения выступает правильно оказанная первая помощь и иммобилизация пострадавшего, а также проведенная противошоковая терапия. Прогноз заболевания будет зависеть от тяжести повреждений, а также от травмирования внутренних органов. После лечения пациентам запрещено заниматься спортом и физическими нагрузками.
Нередко травма приводит к тому, что развивается сильное кровотечение, неправильно срастаются кости, они могут сместиться и повредить внутренние органы и ткани. После травмы у пострадавших нередко наблюдается расстройство сексуальной функции, развивается остеоартрит, остеомиелит, образуются костные наросты, повреждаются нервы и сухожилия. Осложнения патологии часто приводят к летальному исходу. Отдаленные последствия патологии могут проявляться на протяжении всей жизни человека.
При травмах таза необходимо оказать первую помощь пострадавшему до приезда бригады скорой помощи. Делать это необходимо быстро и качественно, так как от этого зависит дальнейшее состояние человека. В 5% случаев в первые несколько часов после повреждения таза наступает смертельный исход из-за большой потери крови и развития шокового состояния. Поэтому важно как можно быстрее доставить в клинику пострадавшего.
источник
КОД ПО МКБ-10
R32 Недержание мочи неуточнённое.
Около 50% женщин в возрасте от 45 до 60 лет отмечали когда-либо непроизвольное недержание мочи. Из 2000 женщин в возрасте старше 65 лет непроизвольное мочеиспускание наблюдалось у 36% опрошенных. Распространённость недержания мочи среди женщин России составляет 33,6–36,8%. Частота недержания мочи при пролапсе гениталий варьирует от 25 до 80%. Стрессовое недержание мочи встречается не более чем у 25–30% женщин с опущением стенок влагалища и матки.
Стеснительность, а также отношение женщин к недержанию мочи как к неотъемлемому признаку старения приводят к тому, что приводимые значения не отражают реальной распространённости заболевания.
Международное общество по диагностике и лечению недержания мочи (ICS) рассматривает ниженазванные формы недержания мочи .
- Ургентное недержание мочи — это жалоба на непроизвольную утечку мочи, возникающая сразу после внезапного резкого позыва к мочеиспусканию.
- Стрессовое недержание мочи (недержание мочи при напряжении —НМПН)— непроизвольная утечка мочи при напряжении, чиханье или кашле.
- Смешанное недержание мочи — непроизвольная утечка мочи вместе с внезапным резким позывом, а также вследствие усилия, напряжения, чиханья или кашля.
- Постоянное недержание мочи — это жалоба на постоянное подтекание мочи.
- Энурез — любая непроизвольная потеря мочи.
- Ночной энурез — жалоба на потерю мочи во время сна.
- Другие типы недержания мочи. Могут возникать в различных ситуациях (например, при половом акте).
Для практических целей лучше применять более простую классификацию недержания мочи:
- императивное недержание мочи;
- стрессовое недержание мочи;
- смешанное (комбинированное) недержание мочи;
- прочие формы недержания мочи.
Стрессовое недержание мочи (синоним: недержание мочи при напряжении — НМПН )— самое распространённое из урологических заболеваний. Недержание мочи при напряжении всегда связано с недостаточностью тазового дна — она создаёт условия для патологической подвижности и недостаточности сфинктеров мочевого пузыря и уретры. При травматическом повреждении тазового дна, тканей промежности и мочеполовой диафрагмы смещаются стенки влагалища, вместе с ними матка и мочевой пузырь.
Международное общество по диагностике и лечению недержания мочи (ICS) определяет стрессовое недержание мочи как симптом, как признак и как состояние.
- Симптом — ощущение потери мочи при физической нагрузке.
- Признак — выделение мочи из уретры незамедлительно после увеличения абдоминального давления (кашель).
- Состояние — непроизвольная потеря мочи с увеличением интравезикального давления над максимальным уретральным при неактивности детрузора.
- Тип 0. В покое дно мочевого пузыря расположено выше лонного сочленения. При кашле в положении стоя определяются незначительный поворот и дислокация уретры и дна мочевого пузыря. При открытии его шейки самопроизвольное выделение мочи не наблюдается.
- Тип 1. В покое дно мочевого пузыря расположено выше лонного сочленения. При натуживании происходит опущение дна мочевого пузыря приблизительно на 1 см, при открытии шейки мочевого пузыря и уретры происходит непроизвольное выделение мочи. Цистоцеле может не определяться.
- Тип 2а. В покое дно мочевого пузыря расположено на уровне верхнего края лонного сочленения. При кашле определяется значительное опущение мочевого пузыря и уретры ниже лонного сочленения. При широком открытии уретры происходит самопроизвольное выделение мочи. Определяется цистоцеле.
- Тип 2б. В покое дно мочевого пузыря расположено ниже лонного сочленения. При кашле — значительное опущение мочевого пузыря и уретры с выраженным самопроизвольным выделением мочи. Определяется цистоуретроцеле.
- Тип 3. В покое дно мочевого пузыря расположено несколько ниже верхнего края лонного сочленения. Шейка мочевого пузыря и проксимальная уретра открыты в покое — при отсутствии сокращений детрузора. Самопроизвольное выделение мочи вследствие незначительного повышения внутрипузырного давления.
- Tип 3a. Сочетание дислокации уретровезикального сегмента и поражение сфинктерного аппарата.
Применение данной классификации позволяет не только установить тип недержания мочи, но и выработать адекватную тактику оперативного лечения стрессовой инконтиненции. Из классификации видно, что типы 1 и 2 НМПН — следствие нарушений анатомии тазового дна, при которых происходят дислокация и деформация уретровезикального сегмента в сочетании с вовлечением в процесс мочевого пузыря с возможным развитием цистоцеле. Основа лечения НМПН типов 1 и 2 — оперативное восстановление изменённых топографоанатомических соотношений органов малого и уретровезикального сегмента.
НМПН типа 3 обусловлено патологией нефункционирующего сфинктера мочевого пузыря, который может быть рубцово- изменённым. Кроме того, при типе 3 НМПН патология сфинктера сопровождается воронкообразным расширением уретры.
При хирургическом устранении инконтиненции необходимо создание условий для удержания мочи у таких пациенток путём придания дополнительной опоры мочеиспускательному каналу и дополнительной компрессии уретры, так как функция сфинктера у данных больных полностью утрачена.
Для выбора метода оперативной коррекции недержания мочи при напряжении применяют многократно дополненную и изменённую классификацию, рекомендованную к применению ICS.
Существуют также и другие классификации недержания мочи:
- По степени тяжести различают три степени недержания мочи: лёгкую, среднюю, тяжёлую.
- Также выделяют нейрорецепторное недержание мочи, проводниковое недержание мочи и недержание мочи вследствие нарушения целостности нервномышечных структур опорного аппарата мочевого пузыря, уретры и тазового дна.
- Наиболее полной следует признать классификацию, разработанную R.C. Bump (1997).
- Некоторые авторы выделяют три вида недержания мочи:
♦Недержание вследствие потери или нарушения функции удержания; различают периодическое или постоянное (сюда относят стрессовое) недержание мочи.
♦Недержание вследствие недостаточности функции опорожнения мочевого пузыря (синдром сверхнаполнения) — при параличе детрузора или инфравезикальной обструкции.
♦Недержание вследствие недостаточности функции контроля над мочеиспусканием, выражается в непроизвольном мочеиспускании изза нарушения координации между рефлекторной активностью детрузора и импульсами, подавляющими позыв к мочеиспусканию со стороны ЦНС. - В зависимости от причин, приводящих к недержанию мочи, необходимо выделить нижеследующие понятия:
♦Недержание мочи при напряжении — вследствие патологической подвижности шейки мочевого пузыря и уретры в результате слабости мышц тазового дна.
♦Неудержание мочи — нестабильность детрузора при нормальной функции сфинктера мочевого пузыря и мочеиспускательного канала, отсутствии патологической подвижности шейки мочевого пузыря и уретры и нервных болезней.
♦Нейрогенное недержание мочи — при нейрогенной дисфункции мочевого пузыря гиперактивного типа, когда сфинктер уретры не подчиняется произвольному контролю, но обеспечивает нормальное давление закрытия уретры (активное нейрогенное недержание мочи).
♦Пассивное нейрогенное недержание мочи — при недостаточности сфинктера мочевого пузыря и уретры — наблюдается при поражении спинального центра мочеиспускания и нижележащих нервных путей.
♦Врождённое ложное недержание мочи — при пороках развития мочевых путей.
♦Приобретённое ложное недержание мочи — при наличии свищей ятрогенного происхождения.
♦Парадоксальная ишурия вследствие задержки мочи и переполнения мочевого пузыря.
♦Посттравматическое недержание мочи — при переломах костей таза, повреждении сфинктеров мочевого пузыря и уретры при оперативных вмешательствах.
Недержание мочи характеризует ряд клинических синдромов:
- Гиперактивный мочевой пузырь — клинический синдром, характеризующийся рядом симптомов: учащённым мочеиспусканием (чаще 8 раз в сутки), императивными позывами с/без императивным недержанием мочи, ноктурией.
- Ургентное недержание мочи — одно из проявлений гиперактивного мочевого пузыря — непроизвольная утечка мочи вследствие внезапного резкого позыва к мочеиспусканию, обусловленного непроизвольным сокращением детрузора во время фазы наполнения мочевого пузыря. Детрузорная гиперактивность бывает вследствие нейрогенных причин и идиопатической, когда не установлена нейрогенная патология, а также вследствие их комбинации.
- Идиопатические причины включают: возрастные изменения в детрузоре, миогенные и сенсорные нарушения, а также анатомические изменения положения уретры и мочевого пузыря.
- Нейрогенные причины — результат супрасакральных и супраспинальных повреждений: последствия нарушений кровообращения и повреждений головного и спинного мозга, болезнь Паркинсона, рассеянный склероз и другие неврологические заболевания, приводящие к нарушению иннервации детрузора.
- Смешанное недержание мочи — сочетание стрессового и ургентного недержания мочи.
Ургентность. Классификации, рассматривающие симптомы ургентности с позиции врача и больного: - Шкала оценки тяжести клинических проявлений императивной симптоматики:
0. Нет ургентности;
1. Лёгкая степень;
2. Средняя степень;
3. Тяжёлая степень. - Классификация R. Freeman:
1. Обычно не могу удержать мочу;
2. Удерживаю мочу, если немедленно иду в туалет;
3. Могу «договорить» и идти в туалет.
Данную шкалу активно используют для оценки симптомов гиперактивности детрузора.
Симптомы гиперактивного мочевого пузыря и ургентной инконтиненции необходимо дифференцировать с недержанием мочи при напряжении, мочекаменной болезнью, раком мочевого пузыря, интерстициальным циститом.
Развитие симптомов заболевания невозможно без возникновения нарушений анатомических соотношений органов малого таза. Так, для стрессовой инконтиненции характерно смещение проксимальной уретры и уретровезикального сегмента.
Тесные анатомические связи между мочевым пузырём и стенкой влагалища способствуют тому, что на фоне патологических изменений тазовой диафрагмы происходит опущение передней стенки влагалища, что влечёт за собой и стенку мочевого пузыря. Последняя становится содержимым грыжевого мешка, образуя цистоцеле. Активная сократительная способность сфинктеров мочевого пузыря утрачивается при разрушении мышечных волокон. Они замещаются рубцовой тканью, которая препятствует герметичному закрытию просвета пузырноуретральной зоны.
Недержание мочи при напряжении сочетается с пролапсом гениталий в 82% случаев. Около 47,9% пациенток в возрасте старше 50 лет имеют смешанную инконтиненцию, когда на состояние тканей влияют дисгормональные нарушения и различные соматические и гинекологические заболевания. Все пациентки имели от 1 до 5 родов в анамнезе. Частота разрывов промежности во время родов составляла 33,4%.
В развитии недержания мочи главную роль играют патологические роды. Непроизвольное выделение мочи чаще наступает после трудных родов, носивших затяжной характер или сопровождавшихся акушерскими операциями. Постоянный спутник патологических родов — травма промежности и тазового дна. В то же время возникновение недержания мочи у нерожавших женщин и даже не живших половой жизнью заставили пересмотреть вопросы патогенеза. Многочисленные исследования показали, что при недержании мочи имеется выраженное нарушение замыкательного аппарата шейки мочевого пузыря, изменения её формы, подвижности, оси «мочевой пузырь–уретра».
Недержание мочи подразделяют на два основных вида:
- заболевание, связанное с дислокацией и ослаблением связочного аппарата неизменённого мочеиспускательного канала и уретровезикального сегмента, — анатомическое недержание мочи;
- заболевание, связанное с изменениями в самом мочеиспускательном канале и сфинктерном аппарате, приводящими к нарушению функции замыкательного аппарата.
Условие для удержания мочи — положительный градиент уретрального давления (давление в мочеиспускательном канале превышает внутрипузырное). При нарушении мочеиспускания и недержании мочи этот градиент становится отрицательным.
Заболевание прогрессирует под влиянием физической нагрузки и гормональных нарушений (снижение уровня эстрогенов в климактерическом периоде, а у женщин репродуктивного возраста значительная роль принадлежит колебаниям соотношения половых и глюкокортикоидных гормонов и их опосредованное влияние на α и βадренорецепторы). Важную роль играет дисплазия соединительной ткани.
Определение факторов риска инконтиненции в настоящее время — спорный вопрос, так как для этого используют нестандартизированные методы исследования. Существует множество классификаций факторов риска недержания мочи у женщин. Их можно подразделить на урогинекологические, конституциональные, неврологические и поведенческие. В генезе недержания мочи основную роль играют три фактора: наследственность, социальный фактор, образ жизни больного.
Можно выделить факторы риска развития недержания мочи: предрасполагающие, провоцирующие и способствующие.
- Предрасполагающие факторы:
♦генетический фактор;
♦особенности труда (чаще возникает у женщин, занятых физическим трудом);
♦наличие неврологических заболеваний;
♦анатомические нарушения. - Провоцирующие факторы:
♦роды;
♦хирургические вмешательства на органах таза;
♦повреждения тазовых нервов и/или мышц тазового дна;
♦лучевое (радиационное) воздействие. - Способствующие факторы:
♦расстройства кишечника;
♦раздражающая диета;
♦избыточная масса тела больной;
♦менопауза;
♦инфекции нижних мочевыводящих органов;
♦приём некоторых медикаментов (αадреноблокаторов и αадреномиметиков);
♦лёгочный статус;
♦психический статус.
Сочетание органической патологии с диспозицией тазовых органов определяет многообразие клинических проявлений. Наиболее частые жалобы:
- ощущение инородного тела во влагалище;
- императивные позывы к мочеиспусканию;
- недержание мочи при императивном позыве, недержание мочи при физической нагрузке;
- ноктурия;
- ощущение неполного опорожнения мочевого пузыря.
Течение основного заболевания усугубляет наличие у больных различных экстрагенитальных заболеваний. Наиболее часто больные со сложной и смешанной инконтиненцией имеют заболевания сердечнососудистой системы — 58,1%, хронические заболевания желудочнокишечного тракта — 51,3% и органов дыхания — 17,1%, эндокринную патологию — 41,9%. Частота остеохондроза различных отделов позвоночника составляет 27,4%, кроме этого, неврологические заболевания (атеросклероз сосудов головного мозга, болезнь Альцгеймера) выявляют у 11,9%. Достаточно высокая частота варикозной болезни — у 20,5% пациенток, грыж различной локализации — у 11,1% — свидетельство системной несостоятельности соединительной ткани у пациенток со смешанной инконтиненцией.
Сочетанную патологию гениталий выявляют у 70,9% пациенток. Наиболее часто диагностируют миому матки — 35,9%, аденомиоз — 16,2%, опущение и выпадение внутренних половых органов — 100%.
Цель диагностических мероприятий — установление формы недержания мочи, определение степени выраженности патологического процесса, оценка функционального состояния нижних мочевых путей, выявление возможных причин возникновения инконтиненции, выбор метода коррекции. Необходимо заострить внимание на возможную связь возникновения и усиления симптомов инконтиненции в период перименопаузы.
При сборе анамнеза необходимо особое внимание уделять выяснению факторов риска: роды, особенно патологические или многократные, тяжёлая физическая работа, ожирение, варикозная болезнь, спланхноптоз, соматическая патология, сопровождающаяся повышением внутрибрюшного давления (хронический кашель, запоры и др.), предшествующие хирургические вмешательства на органах малого таза, неврологическая патология.
Обследование пациенток с недержанием мочи проводят в три этапа.
На первом этапе выполняют клиническое обследование пациентки.
Наиболее часто НМПН встречается у больных с пролапсом гениталий, поэтому особенно важна на первом этапе оценка гинекологического статуса — осмотр больной в гинекологическом кресле, когда появляется возможность выявить наличие опущения и выпадения внутренних половых органов, оценить подвижность шейки мочевого пузыря при кашлевой пробе или натуживании (проба Вальсальвы), состояние кожных покровов промежности и слизистой оболочки влагалища.
Клиническое обследование пациенток с инконтиненцией должно обязательно включать лабораторные методы обследования (в первую очередь клинический анализ мочи и посев мочи на микрофлору).
Следует предложить больной ведение дневника мочеиспускания в течение двух дней, где регистрируют количество выделенной мочи за одно мочеиспускание, частота мочеиспускания за 24 часа, отмечают все эпизоды недержания мочи, количество используемых прокладок и физическую активность. Дневник мочеиспускания позволяет оценить его в привычной для больной обстановке, а заполнение дневника в течение нескольких дней позволяет получить более объективную оценку степени недержания мочи.
На втором этапе выполняют ультрасонографию.
- УЗИ, выполненное промежностным или влагалищным доступом, позволяет получить данные, соответствующие клиническим симптомам и, в большинстве случаев, позволяет ограничить применение рентгенологических исследований (в частности, уретроцистографии).
- Диагностические возможности трансвагинальной ультрасонографии достаточно высоки и имеют самостоятельное значение для уточнения дислокации уретровезикального сегмента и диагностики сфинктерной недостаточности у пациенток со стрессовой инконтиненцией. При промежностном сканировании можно определить локализацию дна мочевого пузыря, отношение его к верхнему краю лона, измерить длину и диаметр уретры на всём протяжении, задний уретровезикальный угол (β) и угол между уретрой и вертикальной осью тела (α), оценить конфигурацию шейки мочевого пузыря, мочеиспускательного канала, положение шейки мочевого пузыря по отношению к симфизу.
- При трёхмерной реконструкции ультразвукового изображения можно оценить состояние внутренней поверхности слизистой оболочки, диаметр и площадь сечения мочеиспускательного канала на поперечных срезах в верхней, средней и нижней трети уретры, произвести осмотр шейки мочевого пузыря «изнутри», визуализировать внутренний «сфинктер» мочевого пузыря.
- Стрессовое недержание мочи при двухмерном сканировании даёт ультразвуковой симптомокомплекс:
♦дислокация и патологическая подвижность уретровезикального сегмента — ротация угла отклонения уретры от вертикальной оси (α) — 20° и более и заднего уретровезикального угла (β) при пробе Вальсальвы;
♦уменьшение анатомической длины уретры, расширение уретры в проксимальном и среднем отделах;
♦увеличение расстояния от шейки мочевого пузыря до лона в покое и при пробе Вальсальвы. - Характерные признаки сфинктерной недостаточности при трёхмерной реконструкции: величина диаметра сечения уретры более 1,0 см в проксимальном отделе, уменьшение ширины мышечного сфинктера до 0,49 см и менее, деформация сфинктера уретры, соотношение численных значений величины площади сечения уретры и ширины сфинктера более 0,74.
Характерна также картина воронкообразной деформации уретровезикального сегмента с минимально выраженным сфинктером, с максимальным соотношением площади сечения уретры и ширины сфинктера (до 13 при норме 0,4–0,7).
На третьем этапе выполняют комплексное уродинамическое исследование (КУДИ).
Показания для проведения комплексного уродинамического исследования: - симптомы ургентного недержания мочи;
- подозрение на комбинированный характер расстройств;
- отсутствие эффекта проводимой терапии;
- несовпадение клинических симптомов и результатов проведённых исследований;
- обструктивные симптомы;
- неврологическая патология;
- нарушения функции мочеиспускания, возникшие у женщин после операций на органах малого таза;
- «рецидивы» недержания мочи после оперативного лечения;
- предполагаемое хирургическое лечение недержания мочи.
КУДИ — безальтернативный метод диагностики нестабильности уретры и детрузорной гиперактивности. Метод позволяет выработать правильную лечебную тактику и избежать неоправданных хирургических вмешательств у пациенток с гиперактивным мочевым пузырём.
Уродинамическое исследование включает урофлоуметрию, цистометрию, профилометрию. - Урофлоуметрия — измерение объёма мочи, выделенной в единицу времени (обычно в мл/с) — недорогой и неинвазивный метод исследования. Данный метод — ценный скрининговый тест для диагностики дисфункции мочеиспускания, который необходимо проводить в первую очередь. Это исследование можно сочетать с одновременной записью давления в мочевом пузыре, абдоминального давления, давления детрузора, сфинктерной электромиографии и регистрацией цистоуретрограмм.
- Цистометрия — регистрация взаимосвязи объёма пузыря и давления в нём во время его наполнения. Метод даёт информацию о адаптации мочевого пузыря при увеличении его объёма, а также контроля со стороны ЦНС за рефлексом мочеиспускания.
- Оценка профиля уретрального давления позволяет оценить функцию уретры. Функция удержания мочи обусловлена тем, что давление в уретре в любой момент превышает давление в мочевом пузыре. Профиль уретрального давления — графическое выражение давления внутри уретры в последовательно взятых точках её длины.
- Цистоскопия показана для исключения воспалительных и неопластических поражений мочевого пузыря, используют как дополнительный метод исследования.
Для дифференциальной диагностики стрессового и ургентного недержания мочи необходимо использовать специализированный опросник P. Abrams, A.J. Wein (1998) для пациенток с расстройствами мочеиспускания (табл. 28-1).
Таблица 28-1. Опросник для пациенток с расстройствами мочеиспускания (P. Abrams, A.J. Wein, 1998)
| Симптомы | Гиперактивный мочевой пузырь | Стрессовое недержание мочи |
| Частые позывы (более 8 раз в сутки) | Да | Нет |
| Императивные позывы (внезапное острое желание помочиться) | Да | Нет |
| Неоднократное прерывание ночного сна, вызванное позывами к мочеиспусканию | Обычно | Редко |
| Способность вовремя добраться до туалета после позыва | Нет | Да |
| Недержание, возникающее при физической нагрузке (кашель, смех, чиханье и др.) | Нет | Да |
Функциональные пробы позволяют визуально доказать наличие недержания мочи.
Кашлевая проба. Пациентке с полным мочевым пузырём (150–200 мл) в положении на гинекологическом кресле предлагают покашлять — 3 кашлевых толчка 3–4 раза с промежутками между сериями кашлевых толчков на полный вдох.
Проба положительна при подтекании мочи при кашле. Данный тест получил более широкое применение в клинической практике, так как была доказана связь положительного кашлевого теста с несостоятельностью внутреннего сфинктера уретры. Если при кашле истечения мочи не происходит, не следует заставлять пациентку повторять пробу, а произвести другие тесты.
Проба Вальсальвы, или проба с натуживанием: женщине с полным мочевым пузырём в положении на гинекологическом кресле предлагают сделать глубокий вдох и, не выпуская воздух, потужиться: при недержании мочи при напряжении из наружного отверстия уретры появляется моча. Характер потери мочи из уретры фиксируют визуально и сопоставляют с силой и временем натуживания.
У больных с пролапсом гениталий кашлевой тест и пробу Вальсальвы проводят с барьером. В качестве барьера используют заднюю ложку зеркала Симпса.
Одночасовой прокладочный тест (60минутный шаговый тест): сначала определяют исходный вес прокладки. Затем пациентка выпивает 500 мл воды и в течение часа чередует различные виды физической активности (ходьба, поднятие предметов с пола, кашель, подъём и спуск по лестнице). Через один час прокладку взвешивают, а данные интерпретируют следующим образом:
- увеличение массы тела менее чем на 2 г — недержания мочи нет (I стадия);
- увеличение массы тела на 2–10 г — потеря мочи от слабой до умеренной (II стадия);
- увеличение массы тела на 10–50 г — тяжёлая потеря мочи (III стадия);
- увеличение массы тела более чем на 50 г — очень тяжёлая потеря мочи (IV стадия).
Проба с тампоном-аппликатором, введённым во влагалище в область шейки мочевого пузыря. Оценку результатов производят при отсутствии подтекания мочи при провокационных пробах с введённым аппликатором. «Стоптест»: пациентке, мочевой пузырь которой заполняют 250–350 мл стерильного физиологического раствора, предлагают помочиться. При появлении струи «мочи» максимум через 1–2 с больную просят прекратить мочеиспускание.
Измеряют количество выделенной «мочи». Затем предлагают закончить мочеиспускание и вновь измеряют количество выделенной «мочи». В такой модификации стоптеста можно оценить: реальную эффективность деятельности тормозных механизмов — если в мочевом пузыре остаётся более 2/3 введённой жидкости, то механизмы функционируют нормально; если меньше 1/3–1/2, то замедленно; если «мочи» остаётся в пузыре менее 1/3 от введённого количества, то практически механизмы, тормозящие акт мочеиспускания, нарушены; полное отсутствие тормозных рефлексов проявляется в том, что женщина не в состоянии остановить начавшийся акт мочеиспускания.
Способность самопроизвольно прерывать акт мочеиспускания позволяет судить о способности к сокращению поперечно- полосатых мышц тазового дна, участвующих в образовании сфинктерной системы мочевого пузыря и уретры (это m. bulbocavernosus, m. ishiocavernosus и m. levator ani), а также о состоянии сфинктерного аппарата мочевого пузыря. «Стоптест» может свидетельствовать не только о неспособности сфинктера к произвольному сокращению, но и о неспособности гиперактивного детрузора к удерживанию определённого количества мочи.
При наличии заболеваний центральной и/или периферической нервной системы показана консультация невропатолога, эндокринолога, а в некоторых случаях и консультация психолога.
Цель лечения — снижение частоты мочеиспусканий, увеличение интервалов между микциями, увеличение ёмкости мочевого пузыря, улучшение качества жизни.
Основной метод терапии гиперактивного мочевого пузыря — лечение антихолинергическими препаратами, препаратами смешанного действия, антагонистами αадренорецепторов, антидепрессантами (трициклическими или ингибиторами обратного захвата серотонина и норадреналина). Наиболее известные препараты — оксибутинин, толтеродин, троспия хлорид.
Антихолинергические препараты блокируют мускариновые холинорецепторы в детрузоре, предупреждая и значительно снижая действие на него ацетилхолина. Этот механизм и приводит к уменьшению частоты сокращения детрузора при его гиперактивности. Известно пять типов мускариновых рецепторов (М1–М5), из них в детрузоре — М2 и М3.
- Толтеродин — конкурентный антагонист мускариновых рецепторов, обладающий высокой селективностью в отношении рецепторов мочевого пузыря по сравнению с рецепторами слюнных желёз. Хорошая переносимость препарата позволяет применять его длительно у женщин всех возрастных групп. Толтеродин назначают по 2 мг дважды в день.
- Троспия хлорид — антихолинергический препарат, обладающий ганглиоблокирующей активностью — четвертичное аммониевое основание, оказывает расслабляющее действие на гладкую мускулатуру детрузора мочевого пузыря как за счёт антихолинергического эффекта, так и вследствие прямого антиспастического влияния за счёт снижения тонуса гладкой мускулатуры мочевого пузыря. Механизм действия этого препарата состоит в конкурентном ингибировании связывания ацетилхолина с рецепторами постсинаптических мембран гладкой мускулатуры. Действующее вещество обладает большей гидрофильностью, чем третичные соединения. Поэтому препарат практически не проникает через гематоэнцефалический барьер, что способствует его лучшей переносимости, обеспечивая отсутствие побочных эффектов.
Троспия хлорид назначают по 5–15 мг 2–3 раза в день. - Оксибутинин — препарат с сочетанным механизмом действия, так как обладает (наряду с антихолинергической активностью) спазмолитическим и местноанестезирующим действием. Препарат назначают по 2,5–5 мг 2–3 раза в день.
Препарат нуждается в подборе дозы в связи с выраженностью побочных эффектов — сухость во рту, дисфагия, диспепсия, запоры, тахикардия, ксерофтальмия. - Солифенацин — один из новых препаратов для лечения гиперактивного мочевого пузыря. Солифенацин — антагонист мускариновых рецепторов, обладает большей функциональной селективностью в отношении мочевого пузыря по сравнению с другими органами. Препарат применяют при гиперактивности детрузора пероральным путём.
♦Существенный положительный факт для женщин репродуктивного возраста — у солифенацина не было выявлено взаимодействия с комбинированными пероральными контрацептивами (таким образом, возможно их одновременное применение).
♦После лечения солифенацином на протяжении 12 нед качество жизни пациенток, по данным анкеты Кинга (The King’s Health Questionnaire — KHQ), получившей международное признание и охватывающей практически все сферы жизни женщины, улучшилось на 35–48%; при этом отмечено повышение активности, самооценки и сексуальности.
αАдреноблокаторы показаны при инфравезикальной обструкции и нестабильности уретры. - Тамсулозин по 0,4 мг 1 раз в сутки утром или вечером;
- Теразозин по 1–10 мг 1–2 раза в сутки (максимальная доза 10 мг/сут);
- Празозин 0,5–1 мг 1–2 раза в день;
- Альфузозин 5 мг 1 раз в сутки после еды.
Трициклические антидепрессанты: имипрамин 25 мг 1–2 раза в сутки.
Ингибиторы обратного захвата серотонина: дулоксетин.
Длительность терапии (обычно большая) гиперактивного мочевого пузыря и ургентного недержания мочи определяет интенсивность симптомов. После отмены препаратов симптомы возобновляются у 70% пациенток, что требует проведения повторных курсов или постоянного лечения.
Эффективность лечения оценивают по данным дневников мочеиспускания, субъективной оценке своего состояния самой пациенткой. Уродинамические исследования проводят по показаниям: у больных с отрицательной динамикой на фоне проводимой терапии, у женщин с неврологической патологией.
Всем пациенткам в постменопаузе одновременно проводят заместительную гормонотерапию в виде свечей эстриола при отсутствии противопоказаний.
Неоперативные методы лечения могут быть показаны больным с лёгкой степенью недержания мочи.
Наиболее эффективный метод лечения стрессового недержания мочи — хирургическое вмешательство. В настоящее время преимущество отдают малоинвазивным слинговым операциям с применением синтетических протезов — уретропексии свободной синтетической петлёй (TVT, TVTO).
При сочетании стрессового недержания мочи с цистоцеле, неполным или полным выпадением матки и стенок влагалища основной принцип хирургического лечения — восстановление нормального анатомического положения органов малого таза и тазовой диафрагмы абдоминальным, вагинальным или комбинированным доступом (экстирпация матки с использованием кольпопексии собственными тканями или синтетическим материалом). Вторым этапом выполняют кольпоперинеолеваторопластику и при необходимости — уретропексию свободной синтетической петлёй (TVT, TVTO).
К сложной форме недержания мочи относят стрессовую инконтиненцию в сочетании с пролапсом гениталий и детрузорной гиперактивностью, а также рецидивные формы заболевания. Однозначного подхода к лечению пациенток со смешанной инконтиненцией и пролапсом гениталий, которые составляют наиболее тяжёлый контингент больных, до сих пор нет.
При отсутствии выраженного пролапса половых органов лечение пациенток со смешанным типом недержания мочи начинают с приёма антимускариновых препаратов (см. выше). Всем пациенткам в постменопаузе одновременно с этими средствами рекомендуют гормонотерапию в виде местного применения свечей или крема, содержащих натуральный эстроген — эстриол.
После проведённой консервативной терапии около 20% пациенток отмечают значительное улучшение состояния.
Сочетание недержания мочи при напряжении и нестабильности детрузора следует начинать лечить медикаментозно, что может уменьшить необходимость в хирургическом вмешательстве.
Предварительная терапия мхолинолитиками и ноотропными средствами (пирацетам, никотиноил гаммааминомасляная кислота) создаёт предпосылки для восстановления нормального механизма мочеиспускания за счёт улучшения сократительной способности детрузора, восстановления кровообращения мочевого пузыря и уретры.
При выраженном опущении и выпадении внутренних половых органов, обструктивном мочеиспускании и нереализованной сфинктерной недостаточности целесообразно первоначально произвести коррекцию пролапса гениталий и антистрессовую операцию, после чего решить вопрос о необходимости медикаментозного лечения.
Оптимальный выбор лечебной тактики, а следовательно, и получение наиболее высоких результатов зависит от качества дооперационной диагностики и уточнения первичноследственной связи сочетанной патологии.
Необходимость хирургического вмешательства у таких больных — дискуссионный вопрос. Многие считают, что необходим длительный курс медикаментозной терапии с применением антихолинергических препаратов, другие доказывают необходимость комбинированного лечения — хирургической коррекции стрессового компонента и последующего медикаментозного лечения. Эффективность коррекции симптомов инконтиненции у таких больных до недавнего времени не превышала 30–60%.
Этиологически недостаточность замыкательного аппарата уретры имеет много общего с опущением женских гениталий и практически всегда сочетаются. По данным отечественных акушеров-гинекологов , пролапс гениталий диагностируют у 80% пациенток со стрессовым недержанием мочи и в 100% случаев у больных со смешанной инконтиненцией. Поэтому принципы лечения должны предусматривать восстановление сфинктерных механизмов уретры, нарушенной анатомии малого таза и реконструкцию тазового дна.
Принятие решения о необходимости хирургического лечения пациенток со смешанной формой недержания мочи происходит после 2–3 мес консервативного лечения. Этот срок достаточен для того, чтобы оценить изменения, которые происходят на фоне терапии.
Объём операции зависит от сопутствующего гинекологического заболевания, степени пролапса гениталий, возраста и социальной активности женщины. Наиболее предпочтительный метод коррекции стрессовой инконтиненции — уретропексия свободной синтетической петлёй (TVTО). Немаловажный фактор для достижения хороших функциональных
результатов у пациенток со сложной и смешанной формами инконтиненции — не только своевременная диагностика нереализованной сфинктерной недостаточности, но и выбор гинекологической операции для коррекции пролапса гениталий. По данным ряда исследователей, вероятность исчезновения клинических проявлений императивного недержания мочи после хирургической коррекции пролапса составляет почти 70%.
Эффективность хирургического лечения у пациенток со смешанной и сложной формами недержания мочи необходимо оценивать по следующим параметрам:
- ликвидация симптомов ургентности;
- восстановление нормального мочеиспускания;
- восстановление нарушенных анатомических взаимоотношений органов малого таза и тазового дна.
Критерии положительной оценки операции включают и удовлетворённость пациентки результатами лечения.
Ультрасонографическое исследование (двухмерное сканирование и трёхмерная реконструкция изображения) позволяет выявить признаки несостоятельности сфинктера уретры (широкая и короткая уретра, минимальная ёмкость мочевого пузыря, воронкообразная деформация уретры). Это расценивают как «нереализованную» сфинктерную недостаточность, которая реализуется после коррекции пролапса гениталий у 15,4% больных с полным или неполным выпадением матки.
Ультразвуковое исследование с трёхмерной реконструкцией изображения позволяет избежать ошибочной оперативной тактики. В случаях, когда имеется сочетание пролапса гениталий c выраженным цистоцеле и сфинктерной недостаточностью, клинически у таких пациенток при влагалищном исследовании возможно определить только опущение и выпадение внутренних половых органов, а по данным КУДИ — обструктивный тип мочеиспускания. Если не принимать во внимание данные УЗИ и трёхмерной реконструкции изображения, то, как правило, объём хирургического вмешательства ограничивают операцией, корригирующей пролапс гениталий. В послеоперационном периоде при восстановлении нормальных анатомических взаимоотношений органов исчезает механизм обструкции уретры и появляется возможность для клинической реализации симптомов недержания мочи при напряжении, обусловленной сфинктерной недостаточностью. Проявление симптомов инконтиненции в данном случае расценивают как рецидив и недостаточную эффективность оперативного лечения.
Показания для оперативного лечения пациенток со смешанной формой инконтиненции — значительный пролапс гениталий, наличие гинекологического заболевания, требующего хирургического лечения, недостаточная эффективность медикаментозного лечения и преобладание симптомов стрессовой инконтиненции.
Основные принципы хирургической коррекции у пациенток со смешанной и сложной инконтиненцией: применение комбинированных технологий с низким риском развития рецидива основного заболевания (пролапса гениталий и симптомов недержания мочи при напряжении) и хорошими функциональными результатами, коррекция функциональных расстройств смежных органов, прежде всего тазового дна, создание нормальных анатомических взаимоотношений между органами малого таза, использование современных синтетических материалов с учётом несостоятельности собственной соединительной ткани.
Коррекцию пролапса гениталий производят как абдоминальным, так и влагалищным доступом. При необходимости выполняют гистерэктомию в качестве «базовой» операции. При выполнении чревосечения фиксацию купола влагалища производят апоневротическим, синтетическим лоскутом или за счёт связочного аппарата матки. Вагинопексия не осложняет операцию, физиологически обоснована, позволяет одновременно произвести репозицию мочевого пузыря и прямой кишки, восстановить или улучшить нарушенные функции тазовых органов. Операция не приводит к тяжёлым интра и послеоперационным осложнениям, позволяет значительно сократить частоту рецидивов.
Кольпоперинеолеваторопластика — обязательный второй этап коррекции генитального пролапса, одновременно выполняют и антистрессовую операцию (уретропексия свободной синтетической петлёй — TVT или TVTO).
Вагинальный доступ позволяет одномоментно устранить и пролапс гениталий, и симптомы недержания мочи при напряжении.
При выполнении влагалищной гистерэктомии рекомендуют использование синтетических проленовых протезов (Gynemesh soft, TVMtotal, TVManterior, TVMposterior). Уретропексию свободной синтетической петлёй (TVT или TVTO) выполняют одномоментно.
Симптомы гиперактивного мочевого пузыря после операции сохраняются примерно у 34% больных.
Эффективность комбинированного хирургического лечения с применением антистрессовой технологии свободной синтетической петлёй составила 94,2% при сроке наблюдения до 5 лет.
источник
