Недержание мочи, иначе говоря, инконтиненция, характеризуется непроизвольным выделением содержимого мочевого пузыря. Проблема является не просто медицинской, но и социальной, если есть предпосылки подозревать объективные проявления подтекания мочи.
Специалистами на сегодня принята следующая классификация патологии:
— недержание, связанное со стрессовыми ситуациями;
— ургентное (или резкое, императивное) неконтролируемое мочеиспускание;
— выделение мочи при переполнении;
— транзиторное (временное) недержание.
Согласно статистике, чаще всего выявляются три формы из названных – стрессовая, смешанная и ургентная инконтиненция. Так, показатели, полученные в ходе эпидемиологических исследований, свидетельствуют о том, что во всем мире зарегистрировано 50% случаев стрессового недержания мочи, еще 14% – императивного, а смешанная форма наблюдается у 32%.
Стрессовое недержание мочи – это неконтролируемое выделение мочи, появляющееся на фоне возникновения превышения давления внутри мочевого пузыря по сравнению с максимально допустимым уретральным, но при этом отсутствуют сокращения детрузора (мышечной оболочки органа).
Подобный вид инконтиненции наблюдается при физическом напряжении (подъем тяжестей, бег, резкое изменение положения тела), а также при кратковременных нагрузках (кашле, чихании, смехе). Поэтому данная разновидность заболевания получила еще одно название – недержание мочи при напряжении, сокращенно НМПН.
Ургентная инконтиненция – это выделение жидкости из мочевого пузыря, сопровождающееся резким, нестерпимым позывом к освобождению органа. Подобный процесс вызван непроизвольным включением работы детрузора. Человек вынужден часто мочиться как в дневное, так и в ночное время, причем позыв к мочеиспусканию характеризуется острым состоянием, когда требуется немедленно посетить туалет, однако потеря жидкости в отдельных случаях происходит, а в других нет.
Смешанное недержание мочи – сложное заболевание, при котором наблюдаются признаки, указывающие на наличие как стрессовой, так и ургентной инконтиненции. Наиболее часто патология выявляется у лиц женского пола, находящихся в репродуктивном периоде, либо же переживающих перименопаузу. Частотность заболевания, согласно статистике разных исследователей, колеблется от 20 до 30%.
Причин возникновения этого вида недержания предостаточно. Клинические наблюдения дают понять, что часто к развитию приводят осложненные роды. Количество же разрешений не играет ключевой роли. Непроизвольное выделение мочи возникает при родах, в ходе которых произошло травмирование мышц малого таза, мочеполовой диафрагмы, тканей промежности. Также нарушения в работе мочевого пузыря могут быть вызваны повреждением вследствие неосторожного использования акушерских инструментов. Тем не менее, на НМПН нередко жалуются и те люди, у кого не было в истории болезни каких-либо факторов, способных привести к дисфункции сфинктеров (клапанное устройство, обеспечивающее вывод содержимого) мочевыделительного органа. Тогда есть смысл говорить о врожденной патологии, связанной с неполноценностью соединительной ткани. Также среди причин, влияющих на прогрессирование заболевания, выделяют хирургические вмешательства различного характера (гинекологические и урологические), например, удаление матки, операции, проводившиеся через мочеиспускательный канал.
Еще один фактор, который может послужить толчком для развития стрессового недержания мочи – это эстрогенная недостаточность (недостаток женских стероидных половых гормонов). Также есть группа пациенток, у которых было диагностировано непроизвольное мочеиспускание при наступлении менопаузы. Причина кроется в уменьшении количества и снижении качества коллагена II типа, присутствующего в соединительной ткани мышц и связок, расположенных в органах малого таза. Этот процесс вызывает не что иное, как дефицит эстрогена.
Также недержание при напряжении бывает связано с тяжелыми физическими нагрузками, болезнями органов дыхания, когда пациент подвержен длительному кашлю, в результате чего кратковременное повышение внутрибрюшного давления переходит в хроническую форму.
Учитывая патогенез стрессового непроизвольного мочеиспускания, различают 2 ее вида:
— патология, имеющая связь со смещением и слабостью связочного аппарата, но при этом сам мочеиспускательный канал и уретровезикальный сегмент остаются в норме (инконтиненция, вызванная анатомическими причинами);
— патология, к возникновению которой привели физиологические изменения, произошедшие в мочеиспускательном канале и сфинктерной системе, в результате чего появилась дисфункция в работе замыкательного аппарата.
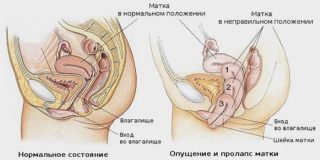
Общепринятая классификация стрессового недержания мочи одобренная ICS (International Continence Society)
1. Дно мочевого пузыря, находясь в покое, находится выше лонного сочленения.
2. Дно мочевого пузыря и уретра при кашле в положении стоя незначительно поворачиваются и отклоняются. Если открыта шейка мочевого пузыря, то самопроизвольно моча не выделяется.
1. Дно мочевого пузыря, находясь в покое, находится выше лонного сочленения.
2. Дно мочевого пузыря при натуживании опускается на 1 см. Если открыта шейка мочевого пузыря и уретра, то моча выделяется непроизвольно. Цистоцеле (выпадение и опущение мочевого пузыря), как правило, не определяется.
1. Дно мочевого пузыря, находясь в покое, находится на уровне верхнего края лонного сочленения.
2. Дно мочевого пузыря и уретра при кашле опускаются ниже лонного сочленения. Если широко открыта шейка мочевого пузыря и уретра, то моча выделяется непроизвольно. Цистоцеле, как правило, определяется.
1. Дно мочевого пузыря, находясь в покое, находится ниже лонного сочленения.
2. Дно мочевого пузыря и уретра при кашле значительно опускаются ниже лонного сочленения, а также сопровождается выраженным неконтролируемым выделением мочи. Если широко открыта уретра, то моча выделяется непроизвольно. Определяется цистоуретроцеле.
Дно мочевого пузыря, находясь в покое, находится значительно ниже лонного сочленения.
При отсутствии сокращений детрузора, находясь в покое шейка мочевого пузыря и проксимальная уретра открыты. Если даже незначительно повысится внутрипузырное давление, то происходит самопроизвольное выделение мочи.
На сегодняшний день все способы устранения заболевания и методы, направленные на облегчение состояния пациента, можно разделить на две группы: консервативные и хирургические методы.
Что касается первого типа лечения (консервативного), то здесь наиболее часто используются:
— терапия при помощи различного рода медикаментов;
— проведение тренировок, направленных на восстановление работы мышц тазового дна (прибегают к методу обратной биологической связи);
— физиотерапия (искусственная стимуляция функционирования мышечной ткани тазового дна при применении датчиков ректального, влагалищного или уретрального типа).
Названные методы допустимо использовать как монотерапию, так и комбинировать по мере необходимости.
О целесообразности назначения заместительной гормональной терапии (ЗГТ) при недержании говорят, когда достоверно известно, что у женщин имеется эстроген-дефицит. Благодаря использованию гормонов удается добиться улучшения кровоснабжения, трофики и сократительной способности мышц малого таза. Также во время приема отмечается, что количество коллагена в соединительной ткани становится больше, в результате чего наблюдается повышение эластичности мышц и связок урогенитального тракта. Несмотря на то что на настоящий период времени известно немалое количество различных препаратов ЗГТ, назначать их требуется после предварительного обследования и тщательного изучения полученных данных.
Из медикаментов, относящихся к α-андреномиметикам (стимуляторы адренергических рецепторов) при лечении стрессового непроизвольного мочеиспускания используется мидодрин (Гутрон). Рекомендуемая дозировка – 2,5 или 5 мг с частотой приема два раза в день. Во время терапии производится постоянный контроль артериального давления, так как препарат обладает сосудосуживающим эффектом. Гутрон вызывает активную реакцию α-адренорецепторов симпатической нейронов и нервных клеток, что влечет за собой повышение тонуса гладких мышц сфинктера мочевого пузыря и канала. Препарат не может назначаться каждому пациенту, так как имеет ярко выраженное действие, связанное с нарушением естественной работы сосудов, а также приводит к изменению артериального давления.
Также возможно назначение при недержании мочи при напряжении Убретида (дистигамина бромида). Действие медикамента приводит к разрушению холинэстеразы (фермента, отвечающего за возбуждение нервных волокон), одновременно с этим происходит увеличение срока действия ацетилхолина (вещества, играющего роль в нервно-мышечной передаче). В итоге все это приводит к повышению тонуса органов мочевыделительной системы (мочевого пузыря, мочеточников), а также оказывает влияние на функционирование скелетно-мышечных волокон сфинктера мочевыводящих путей. Дозировка Убретида: по 5 мг единожды по утрам на голодный желудок. После 1-2 недель лечения проводится анализ действия препарата и в зависимости от полученного эффекта осуществляется корректировка: объем увеличивается до 10 мг в сутки, или, наоборот, снижается на несколько дней.
Убретид показан к применению, если у больного диагностировано стрессовое непроизвольное мочеиспускание, которое сочетается с понижением активности стенок мочевого пузыря и угнетением сократительной способности детрузора, диагностированных после проведенного уродинамического исследования.
Также отдельные зарубежные авторы указывают на назначение дулоксетина (Симбалты) для устранения стрессовой инконтиненции у женщин. Препарат подавляет обратный захват серотонина и норадреналина, одновременно с этим происходит повышение активности поперечно-полосатой мышечной ткани сфинктера мочевого пузыря и мочеиспускательного канала. Подобный процесс становится возможен в результате продуктивной работы α1-адренергических и 5-гидрокситриптамин-2-рецепторов моторных нейронов полового нерва. Определенного успеха удается добиться при назначении для устранения легкой степени непроизвольного мочеиспускания. Когда стрессовое недержание мочи приобрело тяжелую форму, то дулоксетин позволяет уменьшить частоту подтеканий жидкости почти у половины пациентов.
Побочными действиями дулоксетина является диспепсия, сильная тошнота. Из-за этих нежелательных эффектов от 30 до 40% лечащихся отказались от приема препарата.
Еще один метод устранения недержания мочи при напряжении – использование биологически обратной связи (БОС). Пациенту назначаются специальные тренировки с определенной периодичностью, позволяющие изменить тонус мышц тазового дна. Во время процедуры, проходящей под наблюдением медика, производятся осознанные тонические и фазовые сокращения мышц наружного сфинктера мочеиспускательного канала и анальной зоны. Этот метод хорош тем, что позволяет оценить, какие изменения претерпевают мышцы тазового дна. Используются при этом различные приспособления – баллоны для измерения влагалищного и ректального давления, элетромиографы.
В большинстве случаев тренировка мышц тазового дна сопровождается участием компьютерных установок, оборудованных специальными датчиками, позволяющими следить за меняющимся тонусом сокращаемой мышечной ткани. Все данные выводятся на монитор, что позволяет вовремя оценить правильность выполнения упражнений и эффективность проведения тренировки в целом.
Метод биологически обратной связи может применяться как монотерапия, так и быть дополнением к медикаментозному лечению. Как правило, удается достигнуть хороших результатов у пациенток молодого возраста, у которых была диагностирована легкая степень непроизвольного мочеиспускания.
Если же проведение упражнений не приносит ожидаемых результатов или не удается делать нужные движения, тогда применяется электрическая стимуляция. Основной эффект данной процедуры направлен на укрепление мышц. В ходе электрической стимуляции в качестве толчка, сигнализирующего о сокращении, выступают токи подобранной частоты и интенсивности. Однозначных данных, свидетельствующих о пользе этого метода, пока не предоставлено.
Отсюда следует, что терапия консервативного типа применяется с успехом при выявлении легкой степени стрессового непроизвольного мочеиспускания, но при этом у пациента отсутствуют серьезные нарушения в анатомии органов малого таза. Если у больной диагностирована средняя или тяжелая инконтиненция стрессового типа, то консервативное лечение будет полезно как подготовительный этап, предваряющий оперативное вмешательство. Также подобная терапия целесообразна, если женщина не согласна на операцию, либо имеются экстрагенитальные патологии.
На сегодняшний день наилучших результатов удается добиться посредством реализации хирургического метода лечения стрессового недержания мочи. Сейчас в арсенале медиков имеется более двух сотен различных модификаций хирургической коррекции инконтиненции, все их делят на 4 группы:
— вмешательства, с целью восстановления нормальной анатомии мочевого пузыря и уретры, проводятся через влагалище;
— позадилонные уретроцистоцервикопексии – операции, направленные на укрепление лобково-пузырных связок, играющих роль в удержании мочевого пузыря в нормальном положении, реализуются в различных модификациях;
— вмешательства, вносящие поправки в пузырно-уретральное устройство органа и позволяющие фиксировать мышечно-связочный аппарат;
— слинговые операции – укрепление средней трети уретры свободной синтетической петлей.
На выбор хирургического лечения влияет тип и степень тяжести недержания мочи при напряжении, также берется во внимание наличие или отсутствие цистоцеле (выпадение и опущение мочевого пузыря), уровень сложности этой патологии. Чаще всего используются при устранении стрессовой инконтиненции различные модификации слининговых операций, например, TVT, TVT-obturator.
Источники, предоставляющие данные об эффективности слининговых операций, указывают на то, что пользу они приносят в 80-90% случаев. Тем не менее, наряду с высокой вероятностью успеха, говорят и о частом возникновении рецидивов непроизвольного мочеиспускания – от 6 до 30%. Также нельзя не брать во внимание и наличие большого количества осложнений. К ним причисляют: нарушение целостности мочевого пузыря, мочеиспускательного канала, кишечника, сосудистой системы малого таза, непроходимость мочевыделительных путей, гнойно-некротические процессы лонных костей, спайки в полости малого таза.
Инъекционная парауретральная имплантация объемообразующих материалов при стрессовом недержании мочи у женщин
Также признано достаточно методик малоинвазивных (альтернативных хирургическому вмешательству) методов лечения. К одному их них относят инъекционную парауретральную имплантацию объемообразующих медикаментов. В результате проведения процедуры создается сжатие уретры, что приводит к необходимому повышению внутриуретрального давления, играющего запирательную функцию. Терапия, во время которой используется инъекционный метод, применяется более сотни лет, а механизм действия в основе своей изменился мало.
О пользе лечения можно говорить, если взять во внимание применяемый во время процедуры материал. Так, объемообразующие элементы могут быть биологического происхождения, либо врач берет синтетические полимеры. К первым относят аутогенный свободный жир, кожный коллаген некоторых животных, а ко вторым – силиконы, тефлон, парафин. Исследователи выявили, что эффективность этого метода лечения НМПН варьируется от 70 до 80%. Главный недостаток заключается в том, что клиническая картина со временем ухудшается, так как чем больше период, отделяющий от дня процедуры, тем вероятнее, что использованные биоматериалы подвергнутся рассасыванию и разложению, а также начнут проникать в другие органы или ткани, вызывая аллергию в основной массе случаев. Также нельзя не отметить, что при применении препаратов зарубежного производства стоимость операции возрастает в разы.
Сейчас все больше внимание обращается на синтетический препарат отечественного происхождения – ДАМ+, который допустимо использовать в качестве объемообразующего элемента. Основу этого вещества составляет водосодержащий полиакриламидный полимер, имеющий сетчатую структуру и включающий ионы серебра. У этого элемента, согласно показателям последних наблюдений, есть свои преимущества, выделяющие его на фоне зарубежного материала:
— поскольку ДАМ+ биологически хорошо совместим с человеческим организмом, то не наносит катастрофического урона органам и тканям;
— не разлагается с течением времени;
— не проникает в другие, расположенные по соседству органы и ткани, поэтому не вызывает аллегри;
— обладает доступной стоимостью, что удешевляет проведение процедуры.
В целом же парауретральная имплантация объемообразующих материалов характеризуется как метод будущего при лечении непроизвольного мочеиспускания. Здесь стоит отметить преимущества данного метода терапии:
— низкая степень травматичности;
— не требует сложных манипуляций во время проведения;
— достаточно обезболивания только отдельного участка организма без использования общей анестезии;
Вместе с тем инъекционная терапия не может назначаться всем и каждому, кто обратился с признаками инконтиненции. Есть смысл назначения процедуры только в отдельных случаях, к ним относят:
— диагностирование третьего типа стрессового недержания мочи;
— при выявлении НМПН первой или второй степени;
— у пациента не наблюдается опущение мочевого пузыря или есть цистоцеле, но только I степени;
— пациентка старшего возраста с диагностированным отягощенным психосоматическим состоянием и невозможностью проведения операции из-за большого риска развития осложнений.
В тех случаях, когда говорят об императивном недержании мочи, нередко упоминают и прогрессирование ГАМП (гиперактивный мочевой пузырь), связывая его воедино с синдромом имеющихся ургентных нарушений выделения мочи. На втором месте среди наиболее распространенных причин развития резкого непроизвольного мочеиспускания стоит дефицит гормона эстрогена. У большого количества женщин, чей возраст старше 45 лет, заболевание возникает при наступлении менопаузы. Также факторами, влияющими на прогрессирование патологии, являются отклонения неврологической природы: ишемия головного мозга, его травматизм и опухоли, инсульт, склероз. Помимо этого, есть и группа исследователей, кто видит причину возникновения ургентного недержания в операциях, затрагивающих область малого таза, наличие сахарного диабета, малоподвижность.
Тем не менее, императивную инконтиненцию нередко ставят в один ряд с развитием гиперактивного мочевого пузыря, что дает повод классифицировать заболевание как часть синдрома императивной дисфункции мочеиспускания. К главным признакам патологии относят:
— частые позывы днем (больше 8 раз) и в ночное время (более 2 раз);
— резкое (неудержимое) желание помочиться;
— ургентное недержание мочи.
При возникновении заболевания перечисленные симптомы могут проявляться по одному или в сочетании друг с другом. В рамках исследований, проведенных в некоторых европейских странах, а также в Соединенных Штатах Америки, удалось выяснить, что с возникновением признаков ургентного мочеиспускания сталкиваются 17% человек, возраст которых превышает границу в 40 лет. Причем в группе тех, кто подтвердил наличие симптомов, было 56% женщин, а еще 44% оказались лицами мужского пола. Чем старше население, тем больший процент наличия императивной инконтиненции – 30% случаев среди людей от 65 лет и 50% — от 70 лет.
Наиболее распространенным фактором, приводящим к возникновению заболевания, является наличие воспаления, затрагивающего мочевыделительные пути. Ряд авторов утверждает, что 50-70% пациенток признались, что помимо наличия императивных расстройств мочеиспускания когда-либо сталкивались или страдают в настоящее время хроническими циститами и уретритами.
Еще одной не менее важной причиной развития резкого непроизвольного мочеиспускания является дефицит гормона эстрогена. Так, значительное количество женщин, достигших 45 лет, указывает на то, что нарушения возникли примерно в один и тот же момент, когда наступила менопауза. Также статистка показывает, что данная совокупность симптомов имеет связь с продолжительностью периода постменопаузы. Так, если этот период составляет до 5 лет, то патология диагностируется у 15,5% женщин, когда срок превышает 20 лет, то число случаев увеличивается до 71,4%. Подобная закономерность вызвана тем, что постепенно происходит углубление эстрогенного дефицита, что влечет ишемию мочевого пузыря и отмирание уротелия, выстилающего выделительные пути.
Также существует группа факторов, которые не связаны напрямую с проблемами половых органов или мочевыводящей системы. К ним относят разного рода неврологические патологии: ишемическая болезнь головного мозга, травмирование, инсульты, склероз и синдром Паркинсона. Могут сыграть не самую лучшую роль и привести к недержанию мочи и операции, перенесенные на органах малого таза, наличие сахарного диабета, малая подвижность.
Чтобы понять тяжесть заболевания и назначить то или иное лечение, проводится уродинамическое исследование, позволяющее оценить функциональное состояние мочевого пузыря, уретры, определить степень активности детрузора, наличие или отсутствие его непроизвольных сокращений, выявить уменьшение вместимости органа.
Лечение инконтиненции императивного типа тяжело поддается врачебному воздействию, поэтому представляет определенную сложность.
При медикаментозной терапии во многом обращают внимание на причины, которые повлекли за собой возникновение ГАМП. Если главным фактором развития недержания мочи стал недостаток эстрогена, то применяется заместительная гормональная терапия (ЗГТ) – локального, системного типа или сочетанного.
Под воздействием гормонов, по мнению некоторых авторов, можно наблюдать следующее:
— разрастание клеток влагалищного эпителия и уротелия, также удается достичь восстановления уровня кислотности содержимого половых органов и нижней трети мочевыделительных путей;
— отмечается улучшение кровообращения всех слоев мочеиспускательного канала, благотворное воздействие на его мышечный тонус, запускается восстановительный процесс, затрагивающий коллагеновые структуры, дающий возможность образовывать уротелию, также происходит увеличение объемов слизи;
— повышение качества кровоснабжения нормализует мышечную активность детрузора. Кроме того, эстрогены подавляют действие кальциевых каналов, что ведет к угасанию гиперактивности мочевого пузыря;
— воздействие на сократительную способность мышц тазового дна и тканей, входящих в состав связочного аппарата, в итоге становится возможно предотвратить смещение стенок влагалища и опущение мочевого пузыря.
Также действие эстрогенов благотворно сказывается на функционировании локального иммунитета, что позволяет создать препятствие для проникновения урологической инфекции в другие органы.
Если терапия приносит пациенту облегчение, а симптомы недержания исчезают, то ЗГТ может назначаться на срок до 5-7 лет (при системном лечении) и бессрочно (при локальном).
Также согласно полученным в ходе уродинамического исследования данным, следует подобрать селективные модуляторы негормональных рецепторов мочевыводящих и половых органов.
Если имеет место быть усиленная работа детрузора, то следует назначить медикаменты, которым присуще М-холинолитическое действие (подавление ацетилхолина, стимулирующего рецепторы, находящиеся в мышечной стенке мочевого пузыря). Допустимо использовать их в комбинировании с заместительной гормональной терапией. К таким препаратам относят:
— троспия хлорид (Спазмекс) позволяет нейтрализовать активность рецепторов, расположенных в ткани стенок мочевого пузыря, снять напряжение мышц, снизить болевые ощущения;
— оксибутинин хлорид (Дриптан) помогает производить блокирующее действие М2- и М3-мускариновых рецепторов, расположенных в органе;
— толтеродин (Детрузитол) признан селективным блокатором мускариновых рецепторов;
— солифенацин (Везикар) относится к новым уроселективным антагонистам.
Что касается первого препарата (тропия хлорид), то он относится к фармакологической группе спазмолитиков, М-холиноблокатор, нейтрализующий действие ацетилхолина и подавляющий ответ, следующий за постганглионарной парасимпатической активацией блуждающего нерва. Угнетает тонус мышечной ткани мочевого пузыря, расслабляет гладкую мускулатуру оболочки органа благодаря антихолинергическому эффекту, а также из-за имеющегося миотропного влияния.
Наблюдения эффективности Спазмекса, которые проводились с участием 10 тысяч пациентов, показали, что препарат уменьшает количество позывов к мочеиспусканию, а также сокращает число эпизодов резкого подтекания. Медикамент не способен миновать гематоэнцефалический барьер (между кровью и нервной тканью), поэтому не вызывает отклонения в работе ЦНС, в связи с этим наименее опасен по сравнению с аналогами. Кроме того, не оказывает влияния на структуру сна во время применения. Назначается по 15 мг дважды или трижды в сутки, принимать необходимо до еды.
Часть авторов говорит о том, что препараты, подавляющие действие мускариновых рецепторов, в комбинации с ЗГТ дают больший эффект, чем каждый из них по отдельности. Добиться результата и снизить активность мышечных волокон детрузора получается спустя почти месяц терапии, а эффект удается сохранить даже после отмены приема медикаментов. Если сочетаются Детрузитол (в дозировке 2 мг раз или два в день), а также ЗГТ, то ожидается действие, направленное на мускариновые М2- и М3-рецепторы, и блокировка активности кальциевых каналов. Гормоны же в свою очередь угнетают кальциевые каналы, но и вместе с тем модулируют реакцию мускариновых рецепторов.
Если у женщины диагностирован синдром резкого мочеиспускания, то уместны будут α-адреноблокаторы, к коим относятся Омник (дозировка 0,4 мг после завтрака), Кардура (2 мг единожды в день). Действие препаратов позволяет избежать ишемии мочевого пузыря еще в самом начале формирования данной патологии. При блокировке α1-адренорецепторов происходит расслабление мышечной оболочки мочевого пузыря при наполнении органа, также наблюдается увеличение его объемов. Таким образом, удается обойти действие симпатической нервной системы и добиться улучшения в функционировании нижнего отдела мочевого тракта. В результате отмечается снижение количества мочеиспусканий и нормализация состояния.
Солифенацин (Везикар) обладает положительным эффектом в отношении лечения женщин с синдромом ГАМП. Исследования при участии 9 тысяч пациентов свидетельствуют о том, что медикамент хорошо переносится, не вызывает сухости во рту (отмечено 89% опрошенными). Устраняет все симптомы, имеющие связь с ГАМП, включая наиболее неприятные из них: резкие позывы к мочеиспусканию и неконтролируемое внезапное подтекание мочи. По сравнению с толтеродином Везикар эффективнее на 71%, когда требуется снизить частоту императивного недержания. Плюсами Везикара являются допустимость изменения режима дозирования, единичный прием в сутки.
При устранении синдрома резкого мочеиспускания также популярен немедикаментозный метод – использование обратной биологической связи. Предположительно, успехов удается добиться за счет укрепления мышечной ткани сфинктера мочевого пузыря и уретры, либо благодаря улучшению кровоснабжения в органах малого таза.
Смешанная форма инконтиненции представляется медикам как комбинация симптомов ГАМП, так и стрессового непроизвольного мочеиспускания. При диагностике такой патологии авторы предлагают различные подходы, начиная от оперирования и заканчивая консервативно-выжидательной тактикой. Исследования показывают, что успех возможен при консервативном лечении, преследующем цель ликвидации императивного компонента, предваряющем хирургическое вмешательство (срок 2-3 месяца) и после него.
Их всего сказанного следует, что инконтиненция (недержание мочи) у женщин — это патология мультифакторного происхождения, поэтому в каждом отдельном случае требует индивидуального подхода в зависимости от полученных данных во время проведения лабораторного диагностирования, возраста, типа и степени тяжести. В большинстве случаев становится уместно лечение с комбинированием нескольких методов.
источник
Ослабление мышц тазового дна, пролапс промежности и недержание мочи могут спровоцировать возрастные изменения мышечной ткани, беременность и роды, наличие генетических предпосылок, малая двигательная активность, нарушения гормонального фона и обмена веществ. Электростимуляция мышц тазового дна у женщин помогает добиться быстрых результатов и при соблюдении всех правил практически не имеет противопоказаний.

- коррекция питания, отказ от вредных привычек;
- выполнение упражнений для тренировки мышц промежности;
- стимуляция при помощи биологической обратной связи;
- использование медикаментозных средств;
- применение физиотерапии.
Если способы консервативного лечения окажутся неэффективными, придется прибегнуть к хирургическому вмешательству.

Биологическая обратная связь мышц тазового дна основана на применении оборудования со специальными датчиками и экраном, на котором отображаются сведения о силе сокращения мышц во время их тренировки. Единственным существенным недостатком метода является повышение внутрибрюшного давления за счет сокращения мышц-антагонистов тазового дна.
При использовании миостимуляторов необходимо следить за своими ощущениями. Слишком интенсивное воздействие электроимпульсами и сильное сокращение мускулатуры вызывает чувство боли, возможны кровянистые выделения.
Метод основан на использовании импульсных токов различной силы и частоты. В гинекологии электростимуляцию мышц тазового дна применяют у женщин при следующих патологиях:
- слабость мышечных тканей промежности;
- зияние щели влагалища;
- пролапс (выпячивание или выпадение) матки или ануса;
- недержание мочи;
- хронический цистит;
- наличие хронической боли в области таза.
Основными противопоказаниями к выполнению процедур являются воспалительные процессы мочеполовой системы в острой форме, онкологические болезни органов малого таза, наличие инородных металлических тел, вживленных в области воздействия электрического тока или электромагнитных волн.
Запрещено применение метода у беременных женщин, с туберкулезом почек, кожными заболеваниями, эпилепсией, сердечной недостаточностью.
На использовании электрического тока основаны 2 методики – электростимуляция и магнитная стимуляция мышц тазового дна. Прохождение электрических импульсов через мышцу заставляет мускулатуру промежности сокращаться, благодаря чему спазмированные мышечные волокна расслабляются, проходит боль. Регулярные процедуры позволяют укрепить тазовое дно за 2-3 недели.

Для коррекции несостоятельности мышц тазового дна применяют следующие виды электростимуляции:
- наружное воздействие, при котором электроды располагают на кожных покровах в местах, где локализуются слабые мышцы или по ходу иннервируемых данные ткани нервов;
- внутренняя, когда электроды помещают в вагинальную или анальную полость;
- имплантируемая стимуляция воздействует на конкретные нервы, за счет того, что электрод находится в непосредственном взаимодействии с нервным стволом.
Для применения в домашних условиях приобретают аппараты наружной или внутренней миостимуляции. Необходимо строго следовать положениям инструкции и тщательно очищать электроды.
Перед трансвагинальной, трансректальной или наружной электро- или магнитостимуляцией органов малого таза опорожняют кишечник, мочевой пузырь.
Портативные приборы для домашнего применения просты в использовании, необходимо лишь следовать указаниям инструкции. Перед введением зонда во влагалище его промывают мылом, смазывают водой или специальным гелем. Осторожно вставляют зонд внутрь по типу тампона, так, чтобы был виден только его край. Затем включают прибор и выбирают нужный режим. По времени одна процедура занимает около 20 минут, курс длится 10-15 дней. Нагрузку увеличивают постепенно с каждым последующим сеансом.
При правильном выполнении во время электростимуляции мышц тазового дна у женщин происходит расслабление гладкой мускулатуры мочевого пузыря, улучшается микроциркуляция, нормализуется структура мышечных волокон и функционирование сфинктеров.
Стоимость 1 сеанса в специализированном учреждении составляет в среднем 1000 руб. Для личного использования электростимуляторы для мышц тазового дна можно приобрести по цене от 4500 до 13800 руб.
Дополнительно рекомендуется покупать средства для очистки и обеззараживания прибора, а также различные гели и спреи для смазывания зондов.

Большим спросом для индивидуальных занятий пользуются аппараты для стимуляции мышц тазового дна у женщин L-Tens, недорогие, но достаточно эффективные. При регулярном выполнении процедур L-Tens устраняет недержание мочи, обусловленное стрессом. Не требуется прилагать никаких усилий, достаточно установить зонд-электрод во влагалище, выбрать нагрузку и можно заниматься своими делами.
Не менее популярный прибор Embagyn электростимулятор мышц тазового дна уже доказал свою эффективность в терапии многих женских болезней. Основным его достоинством является запись данных пользователя, позволяющих выбрать режим и начать тренировку одним нажатием кнопки. Имеется функция автоматического отключения через установленное время.
Несмотря на широкий спектр положительных характеристик устройства электростимуляции мышц тазового дна нужно использовать осторожно. При появлении дискомфорта или других нежелательных симптомов следует прекратить процедуры и проконсультироваться с врачом.
Светлана, 36 лет: У меня, как и у многих женщин, проблемы начались после родов. Пока ребенок был маленький, как-то не до этого было, да, и надеялась, что все восстановится со временем. Нашла в интернете гимнастику и пыталась делать упражнения, но оказалось, что для заметного результата нужно приложить немало усилий и терпения. Электромиостимулятор Elise производителя Tens Care тоже нашла в нете, потраченные деньги себя оправдали, через 2 месяца все укрепилось, пришло в норму.
Елена, 42 года: На очередном осмотре у гинеколога обнаружили ослабление мышц промежности и зияние щели влагалища. Врач объяснила, если не устранить дисфункцию мускулатуры, со временем может образоваться пролапс. Первое время ходила на физиопроцедуры в свою поликлинику. Потом решила купить небольшой электростимулятор Embagyn, чтобы заниматься дома. Теперь лишь периодически делаю курсы, поддерживаю мышцы промежности в нормальном тонусе.
Галина, 39 лет: С методом экстракорпоральной магнитной стимуляции мышц тазового дна познакомилась в санатории. Прибор представляет собой удобное кресло, вырабатывающее электромагнитные поля. Просто сидишь положенное время, а мышечные ткани в это время тренируются. Благодаря этим процедурам смогла избавить от давно мучивших тянущих болей внизу живота.
Врач-травматолог- ортопед, вертебролог первой категории
Специализируется на травмах позвоночник, таза, онкологии.
- Дегенеративные заболевания позвоночника;
- травма позвоночника;
- воспалительные заболевания позвоночника;
- деформации позвоночника;
- онкология.
Образование:
- 2007 — Военно-медицинская академия им. С.М. Кирова
- 2008 — Военно-медицинская академия им. С.М. Кирова
- 2013 — Российская медицинская академия последипломного образования
Повышение квалификации:
- 2012 — Участвовал в обучающем курсе по теме «Сколиоз. Традиционная хирургия и передовые технологии», г. Адана, Турция
- 2013 — Провел обучающий цикл «Минимально-инвазивные технологии в хирургии позвоночника», Польша г. Варшава
- 2014 — Принимал участие в обучающем курсе по использованию современного навигационного оборудования в хирургии позвоночника, Германия, Фрайбург
- 2014 — Тематическое усовершенствование по теме «Лечение травм и заболеваний позвоночника» на базе Российской медицинской академии последипломного образования
- 2015 — Курс повышения квалификации по специальности «Хирургия»
Опыт работы:
- 2008-2010 гг. – Медицинская служба в ВС РФ, врач хирург
- 2011-2015 гг. – Центральная Клиническая Больница РАН, врач травматолог-ортопед (вертебролог)
- 2015- н.в. — Нувель Клиник, вертебролог, нейрохирург, ортопед, травматолог
источник
Мочевой пузырь перед процедурой опорожняют. При функциональных нарушениях один электрод (катод) площадью 50 — 70 см2 располагают над лонным сочленением, второй (анод) 100-200 см2 — в пояснично-крестцовой области (рис. 107).
Применяют синусоидальные модулированные токи во втором или первом режиме, втором роде работы (ПП) с частотой импульсов 80-100 Гц, глубиной модуляции 100%, длительностью полупернодов 4-6 с, продолжительностью воздействия по 10-15 минут («Амплипульс»). Силу тока повышают до сокращения мышц.
Процедуры проводят ежедневно. На курс назначают 10-12 процедур. При органических поражениях электроды площадью 120 см2 располагают над лонным сочленением и в сакральном отделе. Вид тока: импульсы экспоненциальной формы с частотой 8-12 Гц, длительностью 40-60 мс, длительностью паузы 2000 мс («Нейротон», «Нейропульс», «НЭТ», «Диагностим»).
Применяют также синусоидальные модулированные токи в первом режиме, втором роде работы (ПП) при частоте импульсов 30 Гц, длительностью полупериодов 4-6 с, глубине модуляции 100%, продолжительностью воздействия 10 мин (при сегментарном и проводниковом типе дисфункции). Силу тока доводят до сокращения мышц брюшной стенки. Процедуры проводят ежедневно. На курс назначают 10-12 процедур.
Перед процедурой мочевой пузырь опорожняют. Используют три варианта методики. При первом варианте катод (50 см2) располагают под мошонкой, анод (100 см2) — над лонным сочленением. При втором варианте катод (50 см2) располагают в области промежности под мошонкой, анод (100 см2) — в области крестца.
При третьем варианте катод (50-70 см2) размещают в области промежности, второй электрод — раздвоенный анод (по 100 см2) над лонным сочленением и в области крестца. Вид тока тот же, что и при стимуляции мышц мочевого пузыря при функциональных нарушениях.
Перед процедурой мочевой пузырь опорожняют. Один электрод площадью 80-150 см2 располагают над лонным сочленением, второй — площадью 40-60 см2 — в области промежности (или может быть полостным и вводиться вагинально).
Применяют СМТ в первом режиме, втором роде работы (ПП) с частотой импульсов 30 Гц, длительностью полупериодов по 4-6 с, глубиной модуляции 100%. Силу тока повышают до сокращения мышц. При вагинальной методике доводят до выраженной вибрации. Продолжительность процедуры составляет 10—15 мин. Проводят их ежедневно. На курс лечения применяют до 20 воздействий.
Перед процедурой мочевой пузырь и прямую кишку опорожняют. Первый вариант методики: один электрод площадью 50-70 см2 располагают над лонным сочленением соответственно проекции дна матки, второй (площадью 150-200 см2) — на крестце. Второй вариант: электрод (120 см2) располагают над лоном соответственно проекции дна матки, второй (полостной электрод специальной конструкции) вводят вагинально до шейки матки.
Третий вариант методики: в послеродовом периоде один электрод (150 см2) располагают на пояснице, другой (100 см2) — над лонным сочленением. Вид тока: импульсы экспоненциальной формы с частотой 30 Гц, длительностью 12 мс, длительностью полу периодов 2000 мс. Ток подают в течение 1-2 мин с интервалами 1-1,5 мин до отделения последа (в среднем 4-5 раз).
Применяют также синусоидальные модулированные токи в первом режиме работы, втором роде работы (ПП) с частотой импульсов 30 Гц, глубиной модуляции 100 %, длительностью полупериодов 2-3 с. Процедуры проводят ежедневно. На курс назначают 10-15 процедур.
Указывают название процедуры, зону воздействия (нерв, мышца, часть тела), частоту, длительность и форму импульсов, вид и частоту модуляции, силу тока, продолжительность воздействия на одно поле, количество полей в одну процедуру» частоту проведения и число процедур на курс лечения. На клише обозначают расположение и площадь электродов, их полярность, нумерацию полей.
Боголюбов В.М., Васильева М.Ф., Воробьев М.Г.
источник
В настоящее время недержание мочи остается одной из самых актуальных и сложных проблем в современной урогинекологии. Согласно данным литературы, недержание мочи отмечают примерно 24% женщин
В настоящее время недержание мочи остается одной из самых актуальных и сложных проблем в современной урогинекологии. Согласно данным литературы, недержание мочи отмечают примерно 24% женщин от 30 до 60 лет и более 50% женщин после 60 лет [1, 4, 9]. По данным Д. Ю. Пушкаря только незначительная часть женщин, страдающих этим заболеванием, обращается за помощью к врачу [9]. Зачастую это связано не только с интимностью данной проблемы и нежеланием обсуждать ее в семье или во врачебном кабинете, но и с некомпетентностью гинекологов и урологов в данном вопросе, а также с общеизвестным ложным суждением о том, будто недержание мочи является «естественным» процессом старения.
Международным комитетом по недержанию мочи данное заболевание определяется как «непроизвольное выделение мочи, являющееся социальной или гигиенической проблемой, при наличии объективных проявлений неконтролируемого мочеиспускания». На сегодняшний день выделяют три основные формы заболевания: стрессовое недержание мочи, ургентное недержание мочи и смешанное (комбинированная форма) недержания мочи.
Ургентное недержание мочи характеризуется наличием императивных позывов к мочеиспусканию и связанных с ними непроизвольных потерь мочи. Важным отличительным признаком ургентного недержания мочи является интактность сфинктеров и нормальная резистентность уретры. Стрессовое недержание характеризуется непроизвольными потерями мочи, связанными с превышением внутрипузырного давления над максимальным уретральным в отсутствие сокращений детрузора. Термин «стрессовое недержание мочи» является общепризнанным, под стрессом же подразумеваются все факторы, приводящие к внезапному повышению внутрибрюшного давления: кашель, смех, чихание, подъем тяжестей, бег, переход из горизонтального положения в вертикальное и т. п.). Часто это состояние именуется недержанием мочи при напряжении (НМПН). Смешанное недержание мочи характеризуется сочетанием симптомов императивной (ургентной) и стрессовой инконтиненции.
Современные методы лечения недержания мочи подразделяются на консервативные и хирургические. Оперативное лечение в большей степени применимо к стрессовому недержанию мочи и направлено на укрепление мышечно-связочного аппарата тазового дна или на восстановление функции внутреннего сфинктера уретры. Однако любое хирургическое вмешательство несет определенную степень риска из-за возникновения ряда серьезных осложнений и нередко является вынужденной мерой, а не методом оптимального выбора.
Консервативное лечение включает в себя: 1) медикаментозную терапию; 2) тренировку мышц тазового дна с помощью метода обратной биологической связи; 3) физиолечение (электрическая стимуляция мышц тазового дна с помощью ректальных, влагалищных, уретральных датчиков) и др. Медикаментозная терапия носит в основном симптоматический характер, в той или иной степени снижая проявления заболевания, но не устраняя его причины. При этом терапевтический эффект зачастую бывает кратковременным и нестойким. При приеме лекарств имеется достаточно высокий риск возникновения побочных эффектов; кроме того, стоимость лекарств достаточно высока, особенно учитывая необходимость их длительного применения. Поэтому специалисты в области урологии и урогинекологии видят выход в применении методов, направленных на использование собственных резервно-компенсаторных возможностей человеческого организма [14].
Большое значение в лечении императивных нарушений мочеиспускания имеет правильный выбор селективного модулятора негормональных рецепторов мочеполового тракта, что возможно только на основании результатов комплексного уродинамического исследования. Для лечения императивных нарушений мочеиспускания используются следующие препараты:
- Оксибутинина хлорид (Дриптан), мощный конкурентный антагонист М2— и М3-мускариновых рецепторов мочевого пузыря;
- Толтеродин (Детрузитол), селективный антагонист мускариновых рецепторов;
- Троспия хлорид (Спазмекс), обладает антимускариновым, антиспазматическим и местным анестезирующим действием. Троспия хлорид относится к группе парасимпатолитиков или антихолинергических средств;
- Солифенацин (Везикар) — специфический, конкурентный ингибитор м-холинорецепторов, преимущественно М3-подтипа.
Перечисленные препараты снижают тонус гладкой мускулатуры мочевого пузыря, оказывают расслабляющее действие на гладкую мускулатуру детрузора мочевого пузыря как за счет антихолинергического эффекта, так и вследствие прямого миотропного антиспастического влияния;
- α-адреноблокаторы (Дальфаз, Кардура, Омник). Блокада α-1-адренорецепторов сопровождается стереотипной реакцией детрузора, которая выражается в его расслаблении в фазу наполнения, увеличении резервуарной функции мочевого пузыря.
Вследствие этого достигаются существенные позитивные изменения функционального состояния нижнего отдела мочевого тракта в ответ на ограничение влияния симпатической нервной системы, что выражается в исчезновении поллакиурии и нормализации суточного профиля мочеиспускания. Кроме того, препараты этой группы улучшают кровоснабжение органов малого таза, прерывая патогенетическую цепь, связанную с развитием ишемии мочевого пузыря, в самом начале — на уровне адренорецепторов.
Предлагаемые препараты для лечения стрессового недержания мочи: a-адреномиметики — мидодрин (Гутрон); антихолиноэстеразные препараты — дистигмина бромид (Убретид) и ингибиторы обратного захвата серотонина и норадреналина — дулоксетин (Симбалта), как показали многочисленные исследования, малоэффективны и не лишены тяжелых побочных эффектов.
Именно к разряду таких методик и относится биологическая обратная связь (БОС), которая, с одной стороны, доступна и безопасна, с другой — патогенетически обоснованна и достаточно эффективна [6, 14]. В основу современной методики лечения недержания мочи с помощью приборов БОС положена система упражнений для мышц тазового дна, разработанная калифорнийским гинекологом Арнольдом Кегелем (1949) и направленная на повышение их тонуса и развитие сильного рефлекторного сокращения в ответ на внезапное повышение внутрибрюшного давления. Основная трудность и недостаток методики Кегеля заключается в том, что от 40 до 60% пациентов не способны изолированно сокращать мышцы тазового дна, особенно если учесть, что эти мышцы являются анатомически скрытыми. Вместо того, чтобы активизировать мышцы тазового дна, пациенты обычно сокращают мышцы-антагонисты — прямую мышцу живота, ягодичные, бедренные мышцы, еще больше повышая при этом внутрибрюшное давление. Очевидно, что такие упражнения оказываются не только неэффективными, но и способствуют усугублению недержания мочи [15]. Задача изолированной тренировки различных групп мышц тазового дна наиболее эффективно может быть решена при применении методов БОС, поскольку в данном случае наглядная информация доводится непосредственно до пациента, что позволяет легко контролировать правильность выполнения упражнений. Клинический смысл этого метода заключается, во-первых, в постоянном взаимодействии больной и врача и, во-вторых, в количественном определении изменений тонуса мышц тазового дна на фоне упражнений с помощью различных приспособлений: баллонов для измерения ректального и влагалищного давления, зондовых и игольчатых электромиографов [2]. В настоящее время для тренировки мышц тазового дна используются современные компьютерные установки, в которых специальные влагалищные или ректальные датчики улавливают изменения тонуса работающих мышц тазового дна, трансформируют их в ЭМГ-сигналы, которые затем усиливаются и отображаются на мониторе в виде графических изображений. При этом пациентка может наблюдать за правильностью и эффективностью своей работы.
В практике зарубежного здравоохранения метод БОС начал с успехом применяться в гастроэнтерологии и урогинекологии с 70-х гг. прошлого века [12]. Позднее были разработаны методики БОС для лечения глазных и нервных болезней, а также для реабилитации пациентов в ортопедической практике [5, 6, 7, 8, 10]. В настоящее время метод биологической обратной связи широко применяется как за рубежом, так и в России. Показаниями для применения БОС-терапии в урогинекологической практике являются: различные виды недержания мочи у взрослых и детей; синдром тазовой релаксации или синдром опущения стенок влагалища; сексуальные дисфункции у женщин (снижение силы оргазма, аноргазмия, вагинизм); профилактика недержания мочи у женщин в послеродовом периоде после патологических и травматических родов [11, 13].
Следует отметить, что одним из немаловажных преимуществ метода БОС является его безопасность. Данный вид терапии не имеет абсолютных противопоказаний. Относительные противопоказания связаны с двумя группами причин, которые в целом укладываются либо в физическую, либо в психологическую невозможность выполнения пациентом поставленной перед ним задачи.
К первой группе можно отнести следующие патологические состояния: заболевания, которые создают принципиальную невозможность достижения положительного эффекта в силу значительных анатомических изменений органов малого таза: злокачественные опухоли, выраженная инфравезикальная обструкция; местные инфекционно-воспалительные заболевания в стадии обострения, препятствующие применению ректальных и вагинальных датчиков: кольпиты, вульвовагиниты и т. д.; тяжелые сопутствующие заболевания в стадии декомпенсации, например сердечно-сосудистые (нестабильная стенокардия, острое нарушение мозгового кровообращения), тереотоксикоз, а также инфекционные (вследствие гипертермии) болезни и травмы.
Во вторую группу относительных противопоказаний можно включить: возраст моложе 4–5 лет, когда пациент не может осознать поставленную перед ним задачу из-за недостаточного развития умственных способностей; старческий возраст, сопровождающийся потерей интеллекта; психические заболевания; отсутствие мотивации и иждивенческая позиция больного, не желающего принимать участие в лечении [11, 14].
Цель исследования: оценить эффективность лечения различных видов недержания мочи у женщин с помощью метода БОС.
Материалы и методы. С ноября 2004 по май 2005 гг. в отделении гинекологической эндокринологии НЦАГиП РАМН с помощью метода БОС пролечено 65 пациенток, 18 из которых страдали стрессовым недержанием мочи, 25 — ургентным и 22 — комбинированной формой недержания мочи. Возраст пациенток колебался от 36 до 68 лет (средний возраст — 52 года). Перед началом БОС-терапии проводилось анкетирование, комплексное уродинамическое исследование (КУДИ), а также ультразвуковое исследование (УЗИ) с применением трехмерной реконструкции изображения. Пациентки всех трех групп заполняли специальный опросник для женщин с недержанием мочи для определения степени выраженности признака в баллах [3] (табл.).
По данным анкетирования пациентки 1-й группы со стрессовым недержанием мочи имели нормальное число мочеиспусканий в сутки (от 3 до 6). Число мочеиспусканий в сутки у женщин 2-й и 3-й групп до начала лечения колебалось от 9 до 22 раз (в среднем — 15,5), 17 пациенток (36,1%) из них отмечали эпизоды ургентного недержания мочи. По шкале определения степени выраженности симптоматики 9 пациенток из 1-й и 2-й групп (19,1%) имели оценку «14 баллов», 17 женщин (36,2%) — «12 баллов», 14 (29,8%) — «10 баллов» и 7 пациенток (14,9%) — «8 баллов». По результатам уродинамического исследования у женщин 1-й группы первоначально определялись: большой цистометрический объем (от 400 до 600 мл и более); выраженно сниженный тонус детрузора; снижение детрузорного давления и его низкий процентный вклад в пузырное давление во время мочеиспускания; снижение показателей максимального внутриуретрального давления (МВУД) на 30% и более; положительная кашлевая проба на объеме 100–400 мл. Показатели давления обратного сопротивления уретры (URP) колебались от 47 до 65 см. водн. ст., что в 2–2,5 раза меньше нормы. По данным трехмерной эхографии у 13 (72,2%) женщин наблюдались признаки сфинктерной недостаточности; у 12 (66,6%) женщин определялось цистоцеле I степени, у 2 (11,1%) — цистоцеле II степени с признаками гипермобильности уретры. У пациенток 2-й и 3-й групп по результатам КУДИ определялось снижение функционального и максимального цистометрического объемов, а у 27 (57,4%) женщин отмечались признаки нестабильности детрузора. Кроме того, у пациенток 3-й группы отмечались уродинамические признаки стрессового недержания мочи разной степени выраженности. По данным трехмерной эхографии у 41 женщины (87,2%) 2-й и 3-й групп определялось снижение объемных показателей парауретрального кровотока, что свидетельствовало о нарушении трофических процессов в этой области. У 17 пациенток (77,2%) 3-й группы были выявлены признаки сфинктерной недостаточности разной степени выраженности, у 6 (27,2%) — гипермобильность уретры.
Лечение методом БОС проводилось на отечественном аппарате «Амблиокор». Курс лечения состоит из 15 процедур (3 программы обучения). Занятия проводились каждый день или через день, средняя продолжительность каждого составила 30 мин. В основу упражнений, выполняемых пациентками на аппарате, легли тонические и фазовые произвольные сокращения мышц наружного сфинктера уретры (m. pubococcygeus, m. bulbokavernosus) и наружного анального сфинктера (m. levator ani). Под фазовыми понимают кратковременные (не более 1 сек) сокращения с максимальной силовой амплитудой (1-я программа обучения). При тонических сокращениях указанные мышцы необходимо удерживать в напряжении в течение более длительного времени — 15–30 сек (3-я программа). 2-я программа направлена на сочетание коротких фазовых и длительных тонических сокращений мышц тазового дна. 59 пациенток (92%) из всего числа пролеченных прошли два курса лечения на аппарате «Амблиокор» с интервалом в 2–3 мес. При этом к пациенткам предъявлялось настоятельное требование — продолжать тренировки во время перерыва в домашних условиях.
Результаты. Контрольные обследования, включавшие анкетирование, гинекологический осмотр, проведение кашлевого теста, УЗИ с трехмерной реконструкцией, а также комплексное уродинамическое исследование, выполнялись после проведения 2-го курса БОС-терапии. По результатам анкетирования 7 пациенток (38,9%) из 1-й группы после окончания лечения полностью удерживали мочу. Показатели уродинамических исследований также отражали положительную динамику: отмечалось повышение МВУД в среднем на 15%; давление закрытия уретры повышалось в среднем на 10%; показатели давления обратного сопротивления уретры (URP) увеличивались в среднем на 25%. Следует отметить, что данные пациентки первоначально имели легкую степень недержания мочи при напряжении. У 6 женщин (33,3%) из 1-й группы со средней и тяжелой формой заболевания наблюдалось значительное снижение частоты эпизодов недержания мочи, а также уменьшение количества выделяемой мочи при напряжении. И 5 пациенток (27,7%) с тяжелой степенью стресс-инконтиненции отмечали лишь незначительное улучшение. Немаловажным является тот факт, что возраст последних в среднем составлял 61,5 лет (от 57 до 66 лет). Пациенткам 1-й группы, неудовлетворенным результатами БОС-терапии, в дальнейшем было произведено хирургическое лечение (парауретральное введение геля «ДАМ+», TVT).
По данным анкетирования все пациентки 2-й группы имели положительную динамику. Частота мочеиспусканий в сутки после лечения колебалась от 6 до 10 раз. По шкале определения степени выраженности симптоматики 9 пациенток из 2-й группы (18%) имели оценку «2 балла», 10 женщин (40%) — «4 балла» и 6 (24%) — «6 баллов». По результатам уродинамических исследований у 21 пациентки (84%) определялось увеличение функционального и максимального объемов мочеиспускания; нестабильность детрузора не определялась ни у одной женщины; у 7 (28%) пациенток были выявлены подпороговые колебания детрузорного давления. УЗИ с трехмерной реконструкцией показало значительное повышение показателей линейного и объемного кровотока в парауретральных артериях.
В 3-й группе с комбинированной формой недержания мочи наиболее успешные результаты были получены у женщин с преобладающим императивным (ургентным) компонентом над стрессовым (стрессовое недержание отмечалось в легкой форме). Частота мочеиспусканий в 3-й группе после лечения колебалась от 5 до 9 раз в сутки. По шкале определения степени выраженности симптоматики 12 пациенток из 3-й группы (54,5%) имели оценку «2 балла», 8 женщин (36,4%) — «4 балла» и 2 женщины (9%) — «6 баллов». В результате комплексных уродинамических исследований, проведенных после БОС-терапии, у пациенток 3-й группы наблюдалось: увеличение функционального и максимального объемов мочеиспускания; у 6 (27,2%) женщин определялись подпороговые колебания детрузорного давления. У 12 (54,5%) пациенток 3-й группы после лечения признаков стрессового недержания мочи выявлено не было. УЗИ с трехмерной реконструкцией в 90% случаев показало значительное повышение показателей линейного и объемного кровотока в парауретральных артериях; у 9 пациенток отмечалось увеличение толщины рабдосфинктера (в среднем от 2 до 3,5 мм). 8 пациенткам 3-й группы с тяжелой степенью стрессового недержания мочи после нормализации суточного ритма мочеиспусканий (6–8 раз в сутки) в дальнейшем было произведено хирургическое лечение.
На основании полученных результатов нами определены показания к применению БОС-терапии в урогинекологической практике: стрессовое недержание мочи легкой степени тяжести; стрессовое недержание мочи средней и высокой степеней тяжести как этап подготовки к оперативному лечению; стрессовое недержание мочи любой степени тяжести при невозможности выполнения хирургического вмешательства из-за сопутствующей экстрагенитальной патологии; императивные (ургентные) формы нарушения мочеиспускания; комбинированная форма недержания мочи.
Таким образом, метод биологической обратной связи является одним из эффективных консервативных методов лечения всех типов недержания мочи. Одним из положительных моментов данного вида терапии является его патогенетическая направленность. Эффект БОС заключается, с одной стороны, в возможности увеличения активности и сократительной способности произвольного уретрального сфинктера, а также в достижении его мышечной гипертрофии путем направленных сознательных тренировок; с другой стороны, как показали результаты трехмерной эхографии, — в улучшении кровообращения и трофических процессов в области малого таза. Кроме того, по данным ряда авторов [6, 12], произвольные сокращения наружного анального и наружного уретрального сфинктеров приводят к рефлекторному торможению сократительной активности детрузора, представляя так называемые анально-детрузорный и уретрально-детрузорный рефлексы, при этом становится понятной высокая эффективность БОС-терапии у больных с императивными нарушениями мочеиспускания. Другими важными преимуществами метода БОС являются: безболезненность и минимальная инвазивность; отсутствие побочных эффектов; возможность сочетания с любыми другими методами лечения (кроме электростимуляции); возможность использования любых других методов лечения в дальнейшем.
- Балан В. Е. Урогенитальные расстройства в климактерии (клиника, диагностика, заместительная гормонотерапия): Дис. … д-ра мед. наук.
- Богданов О. В., Пинчук Д. Ю., Михайленок Е. Л. Эффективность различных форм сигналов обратной связи в ходе лечебных сеансов ФБУ // Физиология человека, 1990. Т. 16. № 1. С. 13–17.
- Вишневский Е. Л., Пушкарь Д. Ю., Лоран О. Б., Данилов В. В., Вишневский А. Е. // Урофлоуметрия. М., 2004. С. 263, 176–183, 183–208.
- Гаджиева З. К. Функциональное состояние нижних мочевых путей и медикаментозная коррекция нарушений мочеиспускания у женщин в климактерии: Дис. … канд. мед. наук. М., 2001.
- Генри М. М. Синдром опущения промежности // Колопроктология и тазовое дно. Патофизиология и лечение / под ред. М. Генри, М. Своша. Пер. с англ. М.: Медицина, 1988. С. 342–346.
- Ивановский Ю. В., Смирнов М. А. Морфо-функциональные обоснования применения метода биологической обратной связи в урологии и проктологии // Биологическая обратная связь, 2000. № 2. С. 2–9.
- Кон И. С. Введение в сексологию. М.: Медицина, 1989. 336 с.
- Пинчук Д. Ю., Дудин М. Г. Биологическая обратная связь по электромиограмме в неврологии и ортопедии. СПб.: Человек, 2002. 120 с.
- Пушкарь Д. Ю. Диагностика и лечение сложных и комбинированных форм недержания мочи у женщин: Автореф. дис. … д-ра мед. наук. М., 1996. 34 с.
- Сметанкин А. А. Метод биологической обратной связи по дыхательной аритмии сердца — путь к нормализации центральной регуляции дыхательной и сердечно-сосудистой систем (Метод Сметанкина) // Биологическая обратная связь, 1999. № 1. С. 18–29.
- Смирнов М. А., Паршина Т. В. Применение метода биологической обратной связи — путь к успеху в реабилитации пациентов с недержанием мочи // Биологическая обратная связь, 2000. № 2. С. 10–17.
- Cardozzo L. D., Abrams P. H., Stanton S. L., Feneley R. С. Idiopathic bladder instability treated by biofeedback // Br. J. Urol., 1978. 50: 521–523.
- Klarskov P., Heely E., Nyholdt I., Rottensten K., Nordenbo A. Biofeedback treatment of bladder dysfunction in multiple sclerosis. A randomized trial // Scand. J. Urol. Nephrol. 1994; 157: 61–5.
- Pauliina A., Jorma P., Paula I., Olavi A. Intravaginal surface EMG probe design test for urinary incontinence patients // Acupunct. Electrother. Res. 2002; 27(1): 37–44.
- Perry J. D., Hullet L. T. The role of home trainers in Kegel’s Exercise Program for the treatment of incontinence // Ostomy / Wound Management. 1990. 30: 51.
В. Е. Балан, доктор медицинских наук, профессор
Е. И. Ермакова, кандидат медицинских наук
Л. А. Ковалева
НЦАГиП Росмедтехнологий, Москва
источник





