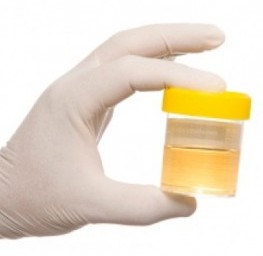
Суточная моча – это вся моча, выделяемая мочевыделительной системой человека на протяжении суток (24 часов). Суточная моча, в отличии от разовой утренней или средней порции, является более информативным материалом, исследование которого позволяет провести полноценную объективную оценку состояния организма, выявить все отклонения от нормы.
Нормальная моча здорового человека состоит на
97% из воды и растворенных в ней химических веществ, таких как: креатинин [1] , уробилин [2] , калий, ксантин [3] , натрий, индикан [4] , мочевина [5] , гиппуровая и мочевая кислоты, а также солей соляной (хлороводородной) кислоты – преимущественно фосфаты, сульфаты и хлориды. Кроме того, моча обладает рядом характеристик (цвет, прозрачность, удельный вес). Суточная моча обычно собирается для проведения общего (клинического) анализа в лабораторных условиях для выявления изменений свойств и характеристик, определения дефицита или избытка указанных веществ, вызванных естественными или патологическими [6] причинами.
Общий анализ мочи (ОАМ, клинический анализ мочи) – комплекс лабораторных исследований, как правило, суточной мочи, проводимых в диагностических целях. Проведение общего анализа позволяет оценить физико-химические, биохимические и микробиологические характеристики урины.
Наиболее часто суточная (среднесуточная) моча собирается для исследования на белок. Соответственно, суточный белок – это количество белка [7] , в натуральном выражении, содержащегося во всей урине [8] , выведенной из организма на протяжении 24 часов.
Суточная норма выделения мочи у здорового взрослого человека в обычных условиях составляет от 1000 до 2000 мл. (у каждого человека индивидуальна, диурез может изменяться с конституцией тела, возрастом).
Диурез – объем урины, выводимой за определенный промежуток времени. Термин «суточный диурез» является синонимом термина «суточная моча».
Отклонение от нормы в сторону увеличения диуреза называется полиурией (от древнегреческих `0,_9,_5,a3, «много» и _9,P22,`1,_9,_7, – «моча», дословно – «увеличенное образование мочи»).
При внепочечной полиурии, не связанной с патологиями почек, вызываемой схождением отеков после приема диуретиков (мочегонных препаратов), употреблением значительных количеств воды, сахарным и несахарным диабетом, эндокринными [9] нарушениями, – суточное выделение мочи стабильно превышает 1800 мл. Данный вид полиурии, как правило, сопровождается уменьшением плотности урины (при сахарном диабете полиурия характеризуется наоборот, высокой плотностью мочи, гиперстенурией).
Сахарный диабет, diabetes mellitus, СД – эндокринное заболевание, характеризующееся хроническим повышением уровня глюкозы [10] в крови вследствие относительной (СД 2) или абсолютной (СД 1) недостаточности гормона поджелудочной железы инсулина [11] . Сахарный диабет приводит к нарушению всех видов обмена веществ, проявляется гипергликемией (ненормально стабильно высокий уровень сахара в крови) и гликозурией (ненормально стабильно высокий уровень сахара).
При почечной полиурии, отклонение суточного выделения мочи от нормы может достигать значительных показателей (до 2000-3000 мл. в сутки при хроническом пиелонефрите). Наиболее часто почечная полиурия возникает при заболеваниях почек.
Отклонение от суточной нормы в сторону уменьшения диуреза называется олигоурией. Олигоурия может быть вызвана ограничением потребляемой человеком жидкостей, увеличением внепочечного выведения воды через легкие и кожу.
Возможно полное прекращение мочевыделения (анурия). Анурия является не просто отклонением от нормы, она свидетельствует о наличии серьезных патологий.
Отклонения от нормы диуреза, в совокупности с изменением характеристик мочи, свидетельствуют о сбоях в функциях почек. Диагностика вероятной причины отклонений осуществляется проведением анализа.
Анализ суточной мочи предусматривает исследование общих свойств мочи и проведение микроскопии осадка.
Изучение общих свойств урины заключается в исследованиях следующих ее характеристик:
- Цвет. Исследуемый образец должен иметь выраженную соломенно-желтую окраску. Интенсивная окраска является признаком высокой концентрации урины, возможного недостаточного потребления пациентом жидкостей, либо их задержки в тканях,
- Прозрачность. Суточная моча должна быть прозрачной. Замутнение урины происходит при наличии солей мочевой и фосфорной кислот (уратов и фосфатов), что свидетельствует о мочекаменной болезни. Присутствие слизи и гноя также приводит к замутнению,
- Белок в моче также обнаруживаться не должен. Появление белка говорит о нарушении фильтрационных механизмов почек,
- Удельный вес может существенно колебаться в широком диапазоне на протяжении 24 часов. Нормой являются показатели в пределах 1010-1022 (в зависимости от возраста),
- Сахар в моче обнаруживаться не должен. Наличие сахара свидетельствует о сахарном диабете, либо о нарушении функций почек,
- Билирубин в суточной моче должен практически полностью отсутствовать. Как правило, выявление билирубина при проведении анализа связано с наличием вирусного гепатита, подпеченочной (механической) желтухи (болезни Госпела), циррозов печени, холестатического синдрома,
- Кислотность мочи (pH) отражает баланс кислотно-основного (кислотно-щелочного) равновесия (КЩР) в организме. В норме у здорового человека, кислотность может колебаться от 5 до 7 на протяжении суток. Систематический сдвиг в кислую (5,5 и менее) или щелочную (более 7) сторону может говорить о нарушении функций почек, важнейшей функцией которых является поддержание кислотно-основного равновесия в организме.
- Уробилиноген при проведении анализа суточной мочи выявляться не должен. Повышенный уробилиноген является нарушением катаболизма гемоглобина [12] , в том числе,
- Кетоновые тела (кетоны, ацетон, KET, «кет») являются следствием усиленного катаболизма жирных кислот. Определение кетоновых тел в суточной моче (кетонурии) важно в распознавании метаболической декомпенсации при сахарном диабете. Манифестация (первое проявление) сахарного диабета 1 типа и мочекислый диатез у детей также связаны с появлением кетоновых тел,
- Нитриты, образующиеся из нитратов пищевого происхождения под влиянием бактерий в анализе суточной мочи должны отсутствовать,
- Гемоглобин при анализе суточной мочи выявляться не должен. Присутствие гемоглобина являет следствием внутрипочечного или внутрисосудистого мочевого гемолиза эритроцитов [13] с выходом гемоглобина.
Проведение микроскопии осадка (визуального изучения при помощи микроскопа) заключается в исследованиях следующих характеристик урины:
- Эритроциты в моче. Эритроциты в суточной моче свидетельствуют о кровотечениях в любой точке мочевой системы. Основной причиной эритроцитурии являются почечные, урологические [14] , онкологические [15] заболевания (в частности, рак мочевого пузыря [16] ), геморрагические диатезы,
- Лейкоциты могут быть выявлены при проведении микроскопического анализа в следовых количествах (не более 5 у женщин и детей, не более 3 у мужчин). Повышенное количество лейкоцитов является симптомом воспаления нижних отделов мочевого тракта и/или почек,
- Эпителиальные клетки всегда выявляются при анализе суточной мочи в следовых количествах. Повышенное количество клеток переходного эпителия может выявляться при пиелонефрите, циститах, почечнокаменной болезни,
- Цилиндры – элементы осадка цилиндрической формы, встречающиеся у здоровых людей в единичных количествах. Однако, как правило, цилиндры являются патологическим симптомом разрушения клеток канальцевого эпителия, тяжелых заболеваний почек с преимущественным поражением и перерождением эпителия канальцев, острого диффузного гломерулонефрита, хронического гломерулонефрита. воспалительных процессов слизистой оболочки мочевых путей,
- Бактерии являются следствием инфекций органов мочевыделительной системы, уретрита, пиелонефрита, цистита. Значительно реже бактерии появляются в результате нерациональной терапии, когда применяются антибиотики,
- Кристаллы солей (кристаллурия). Моча является раствором различных солей, способных выпадать в осадок при длительном стоянии. Присутствие тех или иных кристаллов солей в осадке говорит о сдвиге реакции в щелочную или кислую сторону. Существенного диагностического значения наличие кристаллов солей в урине не представляет.
«Суточный анализ мочи» – наиболее распространенный среди пациентов термин, неверно отражающий смысл сбора и сдачи суточной мочи для исследования. Правильно необходимо говорить: «Анализ суточной мочи».
Таким образом, суточная моча собирается и сдается при необходимости достоверного выявления отклонений в работе организма (почек, мочеполовой системы в частности), выявления абсолютно точного количества веществ, выводимых с уриной на протяжении суток, чего невозможно добиться при проведении in vitro [17] анализа визуальными сенсорными тест-полосками [18] в домашних условиях.
Тест-полоски для анализа мочи – заранее подготовленные химические реактивы, нанесенные на пластиковую подложку, предназначенные для проведения исследования мочи в домашних условиях. Данные тест-полоски, как правило, позволяют провести исследование по одному-двум показателям, реже – пяти.
Для проведения исследования тест-полосками используется первая или вторая утренние порции. Лаборатории исследуют суточную мочу, собранную в специальный контейнер (сосуд).
Контейнер (сосуд) для сбора суточной мочи представляет собой пластиковую (очень редко — стеклянную) емкость, канистру, выполненную обычно из неокрашенного пластика (полиэтилена высокого давления, ПЭВД), на боку которой нанесена градуировка (шкала измерения диуреза) и герметично завинчивающуюся крышку с уплотнителем. Контейнер для сбора оснащен сквозной рельефной ручкой, благодаря которой емкость может удерживаться одной рукой. Контейнеры для сбора суточной мочи относятся к изделиям медицинского назначения (урологические и гинекологические медицинские инструменты).
Следует различать контейнеры для сбора и сдачи в лабораторию на анализ:
- Контейнер для сбора суточной мочи – пластиковая емкость вместимостью 2500-2700 мл (обычно 2500 мл), в которую помещается весь суточный диурез,
- Контейнер для сдачи суточной мочи – пластиковая емкость, вместимостью 25-150 мл, в которую отбирается только часть суточного диуреза, предназначенная для сдачи в лабораторию.
Состав комплекта для сбора и сдачи:
- Основной контейнер для сбора мочи,
- Емкость объемом 500 мл, предназначенная для сбора и переноса мочи в основной контейнер,
- Трансфертная трубка, предназначенная для переливания урины в транспортный контейнер или пробирку,
- Стеклянный флакон со стабилизаторами [19] . В качестве стабилизатора используется 20-25% соляная кислота.
Существуют другие комплектации, которые можно купить.
Купить контейнер для сбора и сдачи суточной мочи можно в специализированных аптеках, аптечных пунктах. Контейнерами пациенты интересуются не часто, уместнее обратиться в интернет – аптеку, для размещения заказа с доставкой на дом. Цена набора контейнеров обычно не превышает 350-450 рублей, в зависимости от комплектации и условий доставки.
Нередко лаборатории предоставляют пациентам собственные контейнеры во временное пользование, консультируют пациентов о том, как правильно собирать суточную мочу.
Существуют правила, как правильно собирать суточную мочу, которые необходимо строго выполнять для получения достоверных результатов анализа:
- За 10-12 часов, предшествующих началу сбора следует полностью исключить из рациона соленую, острую пищу, свеклу, морковь (данные овощи изменяют окраску мочи), алкоголь, по согласованию с врачом прервать прием мочегонных препаратов и витаминных комплексов,
- Согласно установленных лабораториями правил, собирать суточную мочу следует в специализированные контейнеры емкостью 2,5 –2,7 литра. При отсутствии возможности приобретения данного контейнера, допускается использование обычной стеклянной банки вместимостью 2 либо 3 литра (в зависимости от предполагаемой физиологической нормы мочевыделения). В данном случае, следует проконтролировать, чтобы банка правильно герметично закрывалась, была предварительно тщательно дезинфицирована. Стеклянная банка не обладает характеристиками специализированного контейнера, при переохлаждении или перегревании, наличии посторонних примесей, моча, собираемая в течение суток, может изменить свои нормальные физические свойства, что приведет к получению недостоверных результатов анализа,
- Перед началом сбора необходимо провести гигиенические процедуры в отношении половых органов (анализ суточный мочи у женщин в период менструального цикла желательно не проводить для исключения риска получения недостоверных результатов вследствие загрязнения исследуемого образца менструальными выделениями, кровью).
Выполнив все вышеизложенные правила по подготовке к началу сбора, следует приступить непосредственно к сбору:
Жми и поделитесь статьей с друзьями:
- Первая порция утренней мочи не собирается, при этом фиксируется время первого мочеиспускания,
- На протяжении суток вся моча собирается в контейнер (иную емкость),
- Последняя порция собирается ровно в то время, когда осуществлялось первое мочеиспускание (если первое мочеиспускание происходило в 6 утра (данная порция не собиралась), последняя порция должна быть собрана в 6 утра следующего дня).
Сбор суточной мочи при беременности является несколько затруднительной процедурой ввиду учащения мочеиспускания у беременных. Беременной женщине следует помнить: должны быть собраны все порции. В противном случае результаты анализа могут быть недостоверными.
При беременности суточная моча собирается и сдается на анализ в лабоарторию по назначению врача акушера-гинеколога при возникновении отеков. В первую очередь врача будет интересовать примерное количество задерживаемой жидкости в организме женщины. Правила сбора суточной мочи при беременности ничем не отличаются от основных правил по сбору и хранению урины.
Хранение осуществляется в прохладном, защищенном от попадания солнечных лучей месте. Наиболее правильное, с точки зрения сохранности физических и химических свойств мочи, место хранения – нижняя полка холодильника (не морозильная камера).
Сдавать суточную мочу на анализ следует как можно быстрее, не позднее 2 часов после завершения сбора.
Сдавать суточную мочу в лабораторию можно двумя способами:
- Сдать основной контейнер (емкость) со всей собранной мочой,
- Содержимое контейнера (банки) тщательно перемешать, в стерильный транспортный контейнер отобрать 25-150 мл урины, которые и сдать на исследование в лабораторию. При использовании данного способа следует точно измерить объем исходного материала (в миллилитрах) предварительно согласовать с сотрудниками лаборатории возможность частичной сдачи собранного материала.
Сдача материала для анализа на метанефрины [20] в суточной моче осуществляется исключительно в специализированных контейнерах.
Статья о суточной моче медицинского портала «Мои таблетки» является компиляцией материалов, полученных из авторитетных источников, список которых размещен в разделе «Примечания». Несмотря на то, что достоверность изложенной информации в статье «Суточная моча» проверена квалифицированными специалистами, содержимое статьи носит исключительно справочный характер, не является руководством для самостоятельной (без обращения к квалифицированному медицинскому специалисту, врачу) диагностики, постановке диагноза, выборе средств и методов лечения.
Редакция портала «Мои таблетки» не гарантирует истинность и актуальность изложенных материалов, так как методы диагностики, профилактики и лечения заболеваний постоянно совершенствуются. За получением полноценной медицинской помощи следует записаться на прием к врачу, квалифицированному медицинскому специалисту, врачу-урологу, в первую очередь.
Примечания и комментарии к статье «Суточная (среднесуточная) моча». Для возврата к термину в тексте – нажмите соответствующую цифру.
- [1]Креатинин – конечный продукт креатин-фосфатной реакции, образующийся в мышцах, выделяющийся в кровь.
- [2]Уробилин – вещество желтого цвета, образующееся при многостадийном распаде гема. Уробилин, и связанный с ним метаболит уробилиноген придают моче характерный желтый цвет.
- [3]Ксантин – пуриновое основание, присутствующее во всех тканях организма.
- [4]Индикан – бесцветное органическое вещество, продукт нейтрализации индола печенью.
- [5]Мочевина – конечный продукт метаболизма белка.
- [6]Патология, pathology (от греческих `0,^0,_2,_9,`2, – «болезнь, заболевание, боль, страдание» и _5,a2,^7,_9,`2, – «слово, наука, знание, изучение») – общий термин, которым характеризуется болезненное отклонение от нормального состояния или процесса развития. К патологиям относятся процессы отклонения от нормы (например, кетоновые тела, сахар и белки всегда присутствуют в моче здорового человека, однако в количествах, недостаточных для определения одноразовыми индикаторными тест-полосками в домашних условиях или тест-системами при проведении ОАМ (общего анализа мочи) в условиях клинической лаборатории, соответственно, систематическое выявление кетоновых тел, сахара и белка в любых количествах является отклонением от нормы, патологией), процессы нарушающие гомеостаз, дисфункции (патогенез) и собственно болезни. Кроме того, патология – это самостоятельный раздел медицины, изучающий природу и причины болезней, а также вызываемые ими структурные и функциональные изменения в организме.
- [7]Белки, протеины – высокомолекулярные органические вещества, состоящие из альфа-аминокислот, объединенных пептидной связью (образующейся в реакции аминогруппы одной аминокислоты и карбоксильной группы другой аминокислоты с выделением молекулы воды). Существуют простые белки, при гидролизе распадающиеся только на аминокислоты, и сложные белки (протеиды, холопротеины), в которых содержится простетическая группа (подкласс кофакторов), при гидролизе сложных белков, кроме аминокислот, освобождается небелковая часть или продукты ее распада. Белки-ферменты катализируют (ускоряют) протекание биохимических реакций, оказывая значимое влияние на процессы метаболизма. Отдельные белки выполняют механическую или структурную функцию, образуя цитоскелет, сохраняющий форму клеток. Кроме того, белки играют ключевую роль в сигнальных системах клеток, при иммунном ответе и в клеточном цикле. Белки являются основой для создания мышечной ткани, клеток, тканей и органов у человека. Благодаря множеству комбинаций аминокислот, существует огромное количество белков с большим разнообразием свойств, однако при проведении анализа суточной мочи на белок целью исследования является выявление (как правило) альбуминов и глобулинов (общий белок).
- [8]Урина, от латинского «urina», моча. В лабораторной практике мочу чаще называют именно уриной.
- [9]Эндокринология – наука о функциях и строении и эндокринных желез (желез внутренней секреции), вырабатываемых ими гормонах (продуктах), о путях их образования и действия на организм человека. Эндокринология также изучает заболевания, вызванные нарушением функции эндокринных желез, ищет пути лечения заболеваний, связанных с нарушениями в эндокринной системе. Наиболее распространенным эндокринным заболеванием является сахарный диабет.
- [10]Глюкоза – простой углевод, белый или бесцветный мелкокристаллический порошок без запаха, сладкий на вкус. Глюкоза является основным и наиболее универсальным источником энергии для обеспечения процессов обмена веществ.
- [11]Инсулин – белковый гормон пептидной природы, образующийся в бета-клетках островков Лангерганса поджелудочной железы. Инсулин оказывает существенное влияние на обмен практически во всех тканях, при этом его основной функцией является снижение (поддержание в норме) уровня глюкозы (сахара) в крови. Инсулин увеличивает проницаемость плазматических мембран для глюкозы, активирует ключевые ферменты гликолиза, стимулирует образование в печени и мышцах из глюкозы гликогена, усиливает синтез белков и жиров. Кроме того, инсулин подавляет активность ферментов, расщепляющих жиры и гликоген.
- [12]Гемоглобин – сложный железосодержащий белок, способный обратимо связываться с кислородом. Гемоглобин содержится в цитоплазме эритроцитов, придает им (соответственно и крови) красный цвет.
- [13]Эритроциты, красные кровяные тельца – постклеточные структуры крови, основной функцией которых является перенос кислорода из легких к тканям тела и транспортировка углекислого газа в обратном направлении. Эритроциты образуются в костном мозге со скоростью 2,4 миллиона эритроцитов ежесекундно.
25 % всех клеток в теле человека – эритроциты.
[14]Урология, urology (от греческих _9,P22,`1,_9,_7, – «моча» и «_5,a2,^7,_9,`2,» — «изучение, наука, слово, знание») — область клинической медицины, занимающаяся изучением происхождения (этиологии), течения (патогенеза), а также совершенствующая существующие и разрабатывающая новые методы диагностики, лечения и профилактики заболеваний органов мочевой системы, болезней мужской половой системы, надпочечников, иных патологических процессов в забрюшинном пространстве.
Урология – это хирургическая дисциплина, ветвь хирургии, и, в отличие от нефрологии, занимается вопросами именно хирургического лечения вышеуказанных систем и органов.
Наиболее распространенными урологическими болезнями являются уретрит, простатит, цистит, туберкулез органов мочеполовой системы, рак мочевого пузыря, рак почки, рак простаты, опухоли яичек — болезни, сопровождающиеся альбуминурией (протеинурией), при которой используются визуальные диагностические тесты на белки в моче. Неотложная урология специализируется на оказании экстренной медицинской помощи при возникновении почечных колик, острой задержки мочи, анурии и гематурии, при которой и используются индикаторные тесты на гематурию.
При написании статьи о суточной моче, в качестве источников использовались материалы медицинских и информационных интернет-порталов, сайтов новостей Labtestsonline.org, NLM.NIH.gov, SamSMU.ru, WebMD.com, MSU.ru, EmedicineHealth.com, Википедия, а также следующие печатные издания:
- Рябов С., Наточин Ю., Бондаренко Б. «Диагностика болезней почек». Издательство «Медицина», 1979 год, Москва,
- Капитаненко А., Дочкин И. «Клинический анализ лабораторных исследований». Издательство «Воениздат», 1988 год, Москва,
- Погосбекова М. «Анализ крови и мочи. Как его интерпретировать?». Издательство «Мир», 2001 год, Москва,
- Удалова Т., Мусселиус Ю. «Синдромная патология, дифференциальная диагностика с фармакотерапией». Издательство «Феникс», 2006 год, Ростов-на-Дону,
- Козинец Г. «Анализ крови и мочи». Издательство «Медицинское информационное агентство», 2006 год, Москва,
- Филип М. Ханно, С. Брюс Малкович, Алан Дж. Вейн «Руководство по клинической урологии». Издательство «Медицинское информационное агентство», 2006 год, Москва,
- Камышников В., Волотовская О., Ходюкова А., Дальнова Т., Василиу-Светлицкая С., Зубовская Е., Алехнович Л. «Методы клинических лабораторных исследований». Издательство «МЕДпресс-информ», 2011 год, Москва,
- Колпаков И. «Мочекаменная болезнь. Руководство для врачей». Издательство «Медицинское информационное агентство», 2014 год, Москва.
источник
Откуда берутся соли в моче у ребёнка ? При плановом обследовании детей, в общем анализе мочи часто обнаруживаются кристаллы соли. Присутствие солей в моче обозначают знаком «+» от 1-го до 4-х. Это могут быть оксалаты, фосфаты или ураты. Чем больше знаков «+», тем больше солей в моче.
Многие мамы беспокоятся. И не знают, что делать дальше если обнаружили соли в моче у ребёнка. Требуется ребёнку лечение или нет ? Давайте разберёмся вместе.
Кристаллы солей образуются при избыточной концентрации этих солей в моче, при определённой кислотности (рН) мочи. Кристаллы солей раздражают и травмируют почки и мочевыводящие пути. Что может приводить к появлению в моче эритроцитов. К развитию инфекции мочевых путей, циститов, вульвитов. А также, к мочекаменной болезни.
Однократное выявление солей в моче может быть случайным. Связанным с употреблением в пищу определенных продуктов, с большим содержанием этих солей. Либо с малым употреблением жидкости и интенсивным потоотделением (при жаркой погоде, болезни или физической нагрузке). Эпизодическое присутствие солей в моче в концентрации «++» является допустимой нормой.
Но повторное, многократное, обнаружение в моче ребёнка одних и тех же солей, является поводом для более глубокого обследования ребёнка. На это родителям обязательно нужно обратить внимание.
Обнаружение кристаллов солей в моче может являться одним из симптомов дисметаболической нефропатии. Нарушения обмена веществ в организме, сопровождающегося повышенным выделением солей с мочой. Это не болезнь, а особенность обмена веществ у ребёнка. Которая при неправильном образе жизни и питании может привести к заболеванию.
Дисметаболическая нефропатия может быть первичной (наследственной, врождённой) и вторичной ( развиться на фоне каких-то заболеваний ребёнка).
У маленьких детей до 5 лет дисметаболическая нефропатия может протекать без клинических проявлений. И выявляться случайно по общему анализу мочи.
- Уменьшение суточного количества мочи ( снижение суточного диуреза). Здоровый ребёнок в норме должен выделять с мочой не менее 2/3 от объёма выпитой жидкости.
- Усиление потоотделения.
- Концентрированная моча. Высокий удельный вес мочи. У детей до 6 лет 1015-1020, у детей более старшего возраста 1025-1028. Насыщенный цвет мочи. В норме моча соломенно — жёлтого цвета. Может быть мутная моча.
- Повышенная возбудимость.
- Аллергические высыпания на коже.
- Симптомы вегето-сосудистой дистонии со склонностью к гипотонии. Повышенная утомляемость, боли в животе.
- Покраснение и зуд в промежности. Дискомфорт или боль при мочеиспускании.
- Может быть ночной энурез, вследствие раздражающего действия солей на мочевой пузырь.
- Увеличение количества эритроцитов в моче.
- Сухость кожи у ребёнка.
У детей чаще всего встречаются оксалатная, уратная и фосфатная нефропатии. В зависимости от того, какие соли определяются в моче.
80% дисметаболических нефропатий у детей составляет оксалатная нефропатия или оскалурия. Повышенное выделение с мочой кристаллов щавелевой кислоты или оксалатов.
- Повышенное поступление с пищей солей щавелевой кислоты.
- Недостаточное употребление жидкости.
- Наследственная недостаточность некоторых пищеварительных ферментов.
- Заболевания желудочно-кишечного тракта (болезнь Крона, операции на кишечнике, язвенный колит, воспалительные заболевания толстого кишечника, запоры, поносы, дизбактериоз кишечника).
- Сахарный диабет.
- Недостаток витамина В6 в пище.
- Избыток аскорбиновой кислоты в пище.
 Как собрать мочу на суточную экскрецию оксалатов ?
Как собрать мочу на суточную экскрецию оксалатов ?
Для установления диагноза определяется суточная экскреция оксалатов с мочой. Для этого нужно собрать мочу за сутки в одну ёмкость.
Суточное количество мочи собирают так. Утром, например в 6.00, ребёнок мочится — эту мочу для анализа не собирают. Далее в течение суток всю мочу ребёнка собирают в одну ёмкость и оставляют для анализа. Утром в 6.00 следующего дня собирают последнюю порцию мочи в общую ёмкость для обследования. Далее мочу следует перемешать. Налить в баночку для анализа 100 мл мочи из общей порции за сутки. Но, на баночке указать суточное количество мочи.
В норме суточная экскреция оксалатов с мочой для ребёнка до 3х лет составляет 0,5 мг на кг в сутки. Для детей старше 3-5 лет не более 12 мг в сутки, старше 5 лет не более 20 мг в сутки.
В первую очередь лечение оксалурии — это соблюдение специальной диеты. Снижение за счёт диеты поступления в организм продуктов богатых щавелевой кислотой.
- Исключаются из рациона ребёнка продукты с большим содержанием щавелевой кислоты. Шоколад, какао, щавель, цитрусовые, наваристые бульоны, консервы.
- Ограничиваются (т.е можно, но не часто — 1- 2 раза в неделю) Продукты с большим содержанием кальция. Так как, щавелевая кислота образует соли с кальцием. А так же, продукты с большим содержанием аскорбиновой кислоты и продукты приводящие к подкислению мочи. Ограничиваем: твердые молочные продукты (сыр, творог, сметана), яйца, печень, мясо, соль, сахар, кислые фрукты. Их употребление рекомендуется только в первой половине дня.
- Разрешаются жидкие молочные продукты ( молоко, йогурты, кефир), капуста, картофель, сладкие и нейтральные на вкус овощи и фрукты (кабачки, тыква, репа), сладкие (не антоновские) яблоки, груши, абрикосы, виноград), бахчевые (арбуз, дыня), крупы (каши), макароны, бобовые (горох, фасоль).
Диета назначается прерывисто. 2 недели в месяц гипоксалатная диета, 2 недели — диета по возрасту ребёнка.
Пшеничные отруби — нормализуют стул, способствуют уменьшению всасывания оксалатов в кишечнике и увеличению их выведения с калом. Доза подбирается врачом индивидуально.
Отвар овса — уменьшает всасывание оксалатов в кишечнике и способствует подщелачиванию мочи.
Борьба с высоким удельным весом мочи, разбавление мочи. При более низкой концентрации соли в моче не образуются.
Регулярное в течение суток питьё. В том числе во второй половине дня и перед сном. Суточную потребность ребёнка в жидкости можно посмотреть здесь.
Подщелачивание мочи
Оксалаты образуются в кислой среде, при рН 5,5 и ниже. Поэтому, чтобы предотвратить образование оксалатов рекомендуется проводить подщелачивание мочи.
Кроме употребления продуктов из «разрешённой» группы, рекомендуется употребление щелочной минеральной воды. Есентуки, Боржоми, Надежда, Серебряный исток. Минеральная вода требуется в рассчёте 3-5 мл на 1 кг веса, 2-3 раза в день за 30 минут до еды, месячными курсами 2-3 раза в год.
Назначаются витамины В6, А, Е, магний, ферменты, фитопрепараты, димефосфон, ксидифон, канефрон.
Уратурия или мочекислый диатез — повышенное образование и выведение с мочой кристаллов мочевой кислоты или уратов.
Она часто бывает наследственной. И у взрослых переходит в заболевание, которое называется подагрой. Уратурия характеризуется отложением кристаллов мочевой кислоты в суставах. У детей наследственная склонность к повышенному образованию уратов называется нервно-артритический диатез.
- Наследственная предрасположенность.
- Неправильное питание, избыток в диете продуктов, богатых пуринами: мясо, субпродукты, бульоны, шоколад, какао.
- Длительное применение некоторых лекарств (цитостатиков, мочегонных).
Из диеты полностью исключаются
- Субпродукты: печень, почки, мозги, ливер, колбасы, бульоны.
- Мясо молодых животных.
- Жирная рыба.
- Соя.
- Крепкий чай, кофе, шоколад.
Отварная нежирная рыба и мясо разрешаются только в первой половине дня 2-3 раза в неделю.
Рекомендуется жидкие молочные продукты, овощи, фрукты, бахчевые, крупы, макароны.
Питьевой режим такой же, как при оксалурии. Ураты образуются в кислой среде, в концентрированной моче. Поэтому, рекомендуется разбавление и подщелачивание мочи, как и при оксалурии и употребление щелочной минеральной воды.
Существуют лекарства, снижающие уровень мочевой кислоты в крови. Это аллопуринол, апурин, цилоприм, цилорик, милурит. Они назначаются курсами по 2-3 недели 3-4 раза в год.
Препарат бензобромарон (нормурат, уриковак, хипурик) назначается курсом 5 дней. Затем, 7 дней перерыв и снова 5 дней приём, на 1-2 месяца.
Из фитопрепаратов применяют отвар овса и отвар семян льна.
Фосфатурия — это нарушение в организме фосфорно-кальциевого обмена. Которое сопровождается повышенным образованием кальциевых солей фосфорной кислоты — фосфатов.
Фосфатурия бывает первичной или наследственной и вторичной, возникшей вследствие других заболеваний или нарушений в диете.
Первичная фосфатурия является стойкой и протекает более тяжело. При такой фосфатурии кристаллы солей образуются ещё в почках и мочеточниках. И вызывают приступы боли по ходу мочевых путей.
Вторичная фосфатурия может возникать при повышенной кислотности желудка, рецидивирующей или длительной рвоте, при постоянной растительной диете. Она нестойкая. Исчезает при коррекции диеты или нарушений в организме. И не имеет специфических симптомов, кроме выпадения в осадок в моче солей — фосфатов.
- Исключаются: сыр, творог, печень, курица, рыба, икра, фасоль, горох, крупы:овсяная, перловая, гречневая.
- Разрешаются: мясо, рыба, макароны, крупы: манка, рис, кислые фрукты и антоновские яблоки.
Фосфаты образуются в щелочной среде при рН мочи более 7. Поэтому при фосфатурии рекомендуется подкисление мочи.
Здесь подходит лечение яблочным уксусом или чайным грибом. Разрешаются соки кислых фруктов.
Разбавление мочи при фосфатурии также рекомендуется. Поэтому, необходимо равномерное в течение дня питьё в соответствии с возрастными потребностями.
Надеюсь в этой статье Вы нашли ответ на вопрос, что делать, если у обнаружили соли в моче у ребёнка. Желаю Вам здоровья!
источник
Вряд ли найдется кто-то, кто еще ни разу не сдавал кровь из пальца на анализы. Общий анализ крови берут практически при любом заболевании. Так в чем же его диагностическая ценность и какие диагнозы он может подсказать? Разбираем по-порядку.
Основные показатели, на которые врач обращает внимание при расшифровке общего анализа крови — это гемоглобин и эритроциты, СОЭ, лейкоциты и лейкоцитарная формула. Остальные скорее являются вспомогательными.
Чаще всего общий анализ крови назначают, чтобы понять, есть ли в организме воспаление и признаки инфекции, и если да, то какого происхождения — вирусного, бактериального или другого.
Также общий анализ крови может помочь установить анемию — малокровие. И если в крови есть ее признаки — назначают дополнительные анализы, чтобы установить причины.
Еще общий анализ крови назначают, если есть подозрение на онкологический процесс, когда есть ряд настораживающих симптомов и нужны зацепки. В этом случае кровь может косвенно подсказать, в каком направлении двигаться дальше.
Другие показания обычно еще реже.
Сейчас на бланках с результатом анализов в основном используют англ. аббревиатуры. Давайте пройдемся по основным показателям и разберем, что они значат.
Это более детальная информация о тех самых WBC из предыдущего блока.
Лейкоциты в крови очень разные. Все они в целом отвечают за иммунитет, но каждый отдельный вид за разные направления в иммунной системе: за борьбу с бактериями, вирусами, паразитами, неспецифическими чужеродными частицами. Поэтому врач всегда смотрит сначала на общий показатель лейкоцитов из перечня выше, а затем на лейкоцитарную формулу, чтобы понять, а какое звено иммунитета нарушено.
Обратите внимание, что эти показатели обычно идут в двух измерениях: абсолютных (абс.) и относительных (%).
Абсолютные показывают, сколько штук клеток попало в поле зрение, а относительные — сколько эти клетки составляют от общего числа лейкоцитов. Это может оказаться важной деталью — например, в абсолютных цифрах лимфоциты вроде как в приделах нормы, но на фоне общего снижения всех лейкоцитов — их относительное количество сильно выше нормы. Итак, лейкоцитарная формула.
А теперь пройдемся по каждому из этих показателей и разберем, что они значат.
Гемоглобин — это белок, который переносит по организму кислород и доставляет его в нужные ткани. Если его не хватает — клетки начинают голодать и развивается целая цепочка симптомов: слабость, утомляемость, головокружение, выпадение волос и ломкость ногтей, заеды в уголках губ и другие. Это симптомы анемии.
В молекулу гемоглобина входит железо, а еще в его формировании большую роль играют витамин В12 и фолиевая кислота. Если их не хватает — в организме нарушается синтез гемоглобина и развивается анемия.
Есть еще наследственные формы анемии, но они случаются гораздо реже и заслуживают отдельного разбора.
В норме гемоглобин составляет 120−160 г/л для женщин и 130-170 г/л для мужчин. Нужно понимать, что в каждом конкретном случае нормы зависят от лаборатирии. Поэтому смотреть нужно на референсные значения той лаборатории, в которой вы сдавали анализ.
Повышенные цифры гемоглобина чаще всего случаются из-за сгущения крови, если человек излишне потеет во время жары, или принимает мочегонные. Еще повышенным гемоглобин может быть у скалолазов и людей, которые часто бывают в горах — это компенсаторная реакция на недостаток кислорода. Еще гемоглобин может повышаться из-за заболеваний дыхательной системы — когда легкие плохо работают и организму все время не хватает кислорода. В каждом конкретном случае нужно разбираться отдельно.
Снижение гемоглобина — признак анемии. Следующим шагом нужно разбираться какой.
Эритроциты — это красные клетки крови, которые транспортируют гемоглобин и отвечают за обменные процессы тканей и органов. Именно гемоглобин, а точнее — его железо, красит эти клетки в красный.
Нормы для мужчин — 4,2-5,6*10*9/литр. Для женщин — 4-5*10*9/литр. Которые опять-таки зависят от лаборатории.
Повышаться эритроциты могут из-за потери жидкости с потом, рвотой, поносом, когда сгущается кровь. Еще есть заболевание под названием эритремия — редкое заболевание костного мозга, когда вырабатывается слишком много эритроцитов.
Снижении показателей обычно является признаком анемии, чаще железодефицитной, реже — другой.
Норма — 80-95 для мужчин и 80-100 для женщин.
Объем эритроцитов уменьшается при железодефицитной анемии. А повышается — при В12 дефицитной, при гепатитах, снижении функции щитовидной железы.
Повышается этот показатель редко, а вот снижение — признак анемии или снижения функции щитовидной железы.
Повышение значений почти всегда свидетельствует об аппаратной ошибке, а снижение – о железодефицитной анемии.
Это процентное соотношение форменных элементов крови к ее общему объему. Показатель помогает врачу дифференцировать, с чем связана анемия: потерей эритроцитов, что говорит о заболевании, или с избыточным разжижением крови.
Это элементы крови, ответственные за формирование тромботического сгустка при кровотечениях. Превышение нормальных значений может свидетельствовать о физическом перенапряжении, анемии, воспалительных процессах, а может говорить о более серьезных проблемах в организме, среди которых онкологические заболевания и болезни крови.
Снижение уровня тромбоцитов в последние годы часто свидетельствует о постоянном приеме антиагрегантов (например, ацетилсалициловой кислоты) с целью профилактики инфаркта миокарда и ишемического инсульта головного мозга.
А значительное их снижение может быть признаком гематологических заболеваний крови, вплоть до лейкозов. У молодых людей — признаками тромбоцитопенической пурпуры и других заболеваний крови. Так же может появляться на фоне приема противоопухолевых и цитостатических препаратов, гипофункции щитовидной железы.
Это основные защитники нашего организма, представители клеточного звена иммунитета. Повышение общего количества лейкоцитов чаще всего свидетельствует о наличии воспалительного процесса, преимущественно бактериальной природы. Также может оказаться признаком так называемого физиологического лейкоцитоза (под воздействием боли, холода, физической нагрузки, стресса, во время менструации, загара).
Нормы у мужчин и женщин обычно колеблются от 4,5 до 11,0*10*9/литр.
Снижение лейкоцитов – признак подавления иммунитета. Причиной чаще всего являются перенесенные вирусные инфекции, прием некоторых лекарств (в том числе нестероидных противовоспалительных и сульфаниламидов), похудение. Гораздо реже — иммунодефициты и лейкозы.
Самый большой пул лейкоцитов, составляющий от 50 до 75% всей лейкоцитарной популяции. Это основное звено клеточного иммунитета. Сами нейтрофилы делятся на палочкоядерные (юные формы) и сегментоядерные (зрелые). Повышение уровня нейтрофилов за счёт юных форм называют сдвигом лейкоцитарной формулы влево и характерно для острой бактериальной инфекции. Снижение — может быть признаком вирусной инфекции, а значительное снижение — признаком заболеваний крови.
Второй после нейтрофилов пул лейкоцитов. Принято считать, что во время острой бактериальной инфекции число лимфоцитов снижается, а при вирусной инфекции и после неё – повышается.
Значительное снижение лимфоцитов может наблюдаться при ВИЧ-инфекции, при лейкозах, иммунодефицитах. Но это случается крайне редко и как правило сопровождается выраженными симптомами.
Редкие представители лейкоцитов. Повышение их количества встречается при аллергических реакциях, в том числе лекарственной аллергии, также является характерным признаком глистной инвазии.
Самая малочисленная популяция лейкоцитов. Их повышение может говорить об аллергии, паразитарном заболевании, хронических инфекциях, воспалительных и онкологических заболеваниях. Иногда временное повышение базофилов не удается объяснить.
Самые крупные представители лейкоцитов. Это макрофаги, пожирающие бактерии. Повышение значений чаще всего говорит о наличии инфекции — бактериальной, вирусной, грибковой, протозойной. А также о периоде восстановления после них и о специфических инфекциях — сифилисе, туберкулезе. Кроме того может быть признаком системных заболеваниях — ревматоидный артрит и другие.
Если набрать кровь в пробирку и оставить на какое-то время — клетки крови начнут падать в осадок. Если через час взять линейку и замерить, сколько миллиметров эритроцитов выпало в осадок — получим скорость оседания эритроцитов.
В норме она составляет от 0 до 15 мм в час у мужчин, и от 0 до 20 мм у женщин.
Может повышаться, если эритроциты чем-то отягощены — например белками, которые активно участвуют в иммунном ответе: в случае воспаления, аллергической реакции, аутоимунных заболеваний — ревматоидный артрит, системная красная волчанка и другие. Может повышаться при онкологических заболеваниях. Бывает и физиологическое повышение, объясняемое беременностью, менструацией или пожилым возрастом.
В любом случае — высокий СОЭ всегда требует дополнительного обследования. Хоть и является неспецифическим показателем и может одновременно говорить о многом, но мало о чем конкретно.
В любом случае по общему анализу крови практически невозможно поставить точный диагноз, поэтому этот анализ является лишь первым шагом в диагностике и некоторым маячком, чтобы понимать, куда идти дальше. Не пытайтесь найти в своем анализе признаки рака или ВИЧ — скорее всего их там нет. Но если вы заметили любые изменения в анализе крови — не откладывайте визит к врачу. Он оценит ваши симптомы, соберет анамнез и расскажет, что делать с этим анализом дальше.
Мы заметили, что в комментариях очень много вопросов по расшифровке анализов, на которые мы не успеваем отвечать. Кроме того, чтобы дать хорошие рекомендации — важно задать уточняющие вопросы, чтобы узнать ваши симптомы. У нас в сервисе очень хорошие терапевты, которые могут помочь с расшифровкой анализов и ответить на любые ваши вопросы. Для консультации переходите по ссылке.
источник
Увеличение помутнения мочи при нагревании указывает на наличие:
- уратов
- *фосфатов
- мочевой кислоты
- холестерина
- всего перечисленное
Форма эритроцитов, обнаруживаемых в моче, зависит от:
- заболевания почек
- относительной плотности мочи
- насыщенности эритроцитов кислородом
- насыщенности эритроцитов гемоглобином
- *всех перечисленных факторов
Нормальное количество лейкоцитов в 1 мл мочи по методу Нечипоренко составляет до:
Кристаллы гемосидерина в клетках почечного эпителия обнаруживаются при:
- апластической анемии
- бездефицитной анемии
- железодефицитной анемии
- цистите
- *гемолитической анемии
- В-1
- пиелонефрита
- *нефротического синдрома
- сахарного диабета
- простатита
- цистита
В моче больных острым гломерулонефритом наблюдается:
- лейкоцитурия
- переходной эпителий
- много солей мочевой кислоты
- глюкозурия
- *гематурия
Изоcтенурия может отмечаться при:
- пиелонефрите
- сахарном диабете
- остром нефрите
- *хронической почечной недостаточности
- сморщенной почке (нефросклерозе)
Почечный порог при реальной глюкозурии:
- повышен
- *понижен
- не изменен
- значительно увеличен
- правильного ответа нет
Наличие кетоновых тел в моче при сахарном диабете характеризует:
- *тяжесть заболевания
- эффективность терапии
- длительность болезни
- степень поражения почек
- выраженность ангиопатии
Кетоновые тела в моче обнаруживают при:
- остром нефрите
- мочекаменной болезни
- хронической почечной недостаточности
- туберкулезе почек
- *сахарном диабете
Какое из ниже указанных состояний наблюдается у больных сахарным диабетом:
Какой из физических показателей мочи изменяется значительно в моче больных сахарным диабетом при появлении в ней глюкозы:
- суточный диурез
- *относительная плотность
- цвет
- прозрачность
- рН
Выберите пробы определения сахара в моче:
- проба Розина
- проба Гайнеса
- нотатиновая проба
- проба Гаррисона
- *ответ верен в позиции В,С
Гипертонический нефросклероз сопровождается:
- гематурией
- гемаглобинурией
- протеинурией
- изменение цветности мочи
- *все выше перечисленное верно
- В-2
Для острой почечной недостаточности характерно:
- увеличение суточного диуреза
- *уменьшение или полное прекращение выделения мочи
- преобладание ночного диуреза
- частое мочеиспускание
- болезненное мочеиспускание
- хронического нефрита
- *пиелонефрита
- нефротического синдрома
- острой почечной недостаточности
- хронической почечной недостаточности
Причиной вторичной реальной глюкозурии является нарушение:
- *реабсорбции глюкозы в проксимальных канальцах
- фильтрация глюкозы через неповрежденный почечный фильтр
- реабсорбции глюкозы в дистальных канальцах
- секреции глюкозы почечным эпителием
- все перечисленное верно
Между количеством глюкозы в моче и степенью полиурии:
- *существует параллелизм
- не существует параллелизм
- имеется обратная зависимость
- все перечисленное верно
- правильного ответа нет
Моча приобретает фруктовый запах при:
- пиелонефрите
- *диабетической коме
- застойной почке
- нефротическом синдроме
- цистите
Какое из ниже указанных состояний наблюдается у больных сахарным диабетом:
Назовите кетоновые тела снижающие рН мочи у больных сахарным диабетом:
- ацетон
- ацето-уксусная кислота
- β-гидроксимасляная кислота
- пировиноградная кислота
- *ответ верен в позиции В,С
Какой из физических показателей мочи изменяется значительно при появлении в ней кетоновых тел:
- цвет
- прозрачность
- запах
- *рН
- относительная плотность
Выберите пробу определения кетоновых тел в моче:
- проба Розина
- проба Богомолова
- проба Гайнеса
- *проба Ланге
- йодная проба
Диабетический нефросклероз сопровождается:
- глюкозурией
- кетонурией
- протеинурией
- гематурией
- *все перечисленное верно
Нормальная суточная экскреция эритроцитов с мочой по методу Каковского-Аддиса допускается до:
Выявление единичных, неизмененных лейкоцитов и эритроцитов характерно для:
- острой недостаточности почек
- *нормальной мочи
- пиелонефритов
- циститов
- уретритов
В осадке мочи нейтрофильные гранулоциты преобладают при:
- инфекционных заболеваниях почек
- неинфекционных заболеваниях почек
- опухолях почек
- мочекаменной болезни
- *всех перечисленных заболеваниях
Диагностического значения не имеют единичные в препарате:
- зернистые цилиндры
- восковидные цилиндры
- *гиалиновые цилиндры
- эритроцитарные цилиндры
- лейкоцитарные цилиндры
Наличие жироперерожденных клеток почечного эпителия свидетельствует о:
- остром нефрите
- *липоидном нефрозе
- амилоидозе
- пиелонефрите
- всех перечисленных заболеваниях
Выявление единичных лейкоцитов и эритроцитов в моче свидетельствует о:
- отсутствии отклонений от нормы
- о нефротическом синдроме
- *поражении почек при амилоидозе
- пиелонефрите
- уретрите
Эритроцнтарные цилиндры не встречаются при заболевании:
- остром нефрите
- травме почек
- *амилоидозе почек
- инфаркте почек
- все ответы неверны
Появление в моче 1 – 2 лейкоцитов в поле зрения это:
- лейкоцитурия
- *норма
- цистит
- полилейкоцитоурия
- уретрит
Много почечного эпителия в осадке мочи наблюдается при:
- цистите
- *пиелите
- нефротическом синдроме
- уретрите
- простатите
Диагноз лейкоплакии мочевого пузыря ставится на основании обнаружения в моче:
- переходного эпителия
- плоского эпителия
- почечного эпителия
- эритроцитов и лейкоцитов
- *пластов ороговевшего плоского эпителия
Нормальное количество эритроцитов в 1 мл мочи по методу Нечипоренко составляет до:
Нормальное количество лейкоцитов в 1 мл мочи по методу Нечипоренко составляет до:
Обнаружение в осадке мочи большого количества цилиндров, лейкоцитов и эритроцитов наблюдается:
- у здорового человека
- у больных при остром нефрите
- *у больных сифилисом
- при гипертрофии простаты
- у больных почечнокаменной болезнью
Появление в моче 20 лейкоцитов в поле зрения характерно для:
- мочи здорового человека
- *лейкоцитурии
- закупорке мочевыводящих путей
- цистите
- уретрите
Синдром цилиндрурии характерен для:
- почечнокаменной болезни
- нормальной мочи
- *почечной протеинурии
- цистите
- простатите
Жировые цилиндры встречаются при:
- остром нефрите
- почечном кровотечении
- амилоидозе почки
- пиелонефрите
- *липоидном нефрозе
Форма эритроцитов, обнаруживаемых в моче, зависит от:
- заболевания почек
- относительной плотности мочи
- насыщенности эритроцитов кислородом
- насыщенности эритроцитов гемоглобином
- *всех перечисленных факторов
Цилиндрурия (3-5 цилиндров в поле зрения) наблюдается при:
- *нефрите, нефрозе
- гепатите
- цистите
- сахарном диабете
- уретрите
Гиалиновые цилиндры встречаются при:
- небольшой протеинурии
- гломерулонефрите
- цистите
- мочекаменной болезни
- *всех перечисленных патологиях
Гематурия с преобладанием измененных эритроцитов характерна для:
- острого нефрита
- хронического гломерулонефрита
- очагового нефрита
- инфаркта почки
- *для всех перечисленных патологий
источник
ТЕМА ЗАБОЛЕВАНИЯ ОРГАНОВ МОЧЕВЫДЕЛИТЕЛЬНОЙ СИСТЕМЫ
4.147. Преренальные протеинурии обусловлены:
А. повреждением базальной мембраны
Б. усиленным распадом белков тканей
В. повреждением канальцев почек
Г. попаданием воспалительного экссудата в мочу при заболевании мочевыводящих путей
Д. всеми перечисленными факторами
4.148. Ренальные протеинурии обусловлены:
А. нарушением фильтрации и реабсорбции белков
В. попаданием экссудата при воспалении мочеточников
Д. всеми перечисленными факторами
4.149. Постренальная протеинурия обусловлена:
А. прохождением через неповрежденный почечный фильтр белков низкой молекулярной массы
Б. фильтрацией нормальных плазменных белков через поврежденный почечный фильтр
В. нарушением реабсорбции белка в проксимальных канальцах
Г. попаданием воспалительного экссудата в мочу при заболевании мочевыводящих путей
Д. всеми перечисленными факторами
4.150. О наличии нефротического синдрома свидетельствует потеря белка с мочой равная:
Д. в любом количестве
4.151. Спектр белков мочи идентичен спектру белков сыворотки крови при:
А. высокоселективной протеинурии
Б. умеренноселективной протеинурии
В. низкоселективной протеинурии
Г. любой из названных протеинурий
4.152. Степень протеинурии отражает:
А. функциональную недостаточность почек
Б. не отражает функциональную недостаточность почек
В. степень поражения нефрона
Г. степень нарушения реабсорбции
4.153. Протеинурия может сопровождать:
Б. хронический гломерулонефрит
Г. хронический пиелонефрит
Д. все перечисленные заболевания
4.154. Протеинурия может быть показателем поражения:
Д. все перечисленные методы
4.155. Унифицированный метод качественного определения белка в моче:
А. проба с сульфосалициловой кислотой
Б. проба с азотной кислотой
Д. все перечисленные методы
4.156. При попадании в мочу семенной жидкости определяется:
Б. альбумоза
Д. все перечисленные методы
4.157. При 3-х стаканной пробе наличие крови в 3-х стаканах свидетельствует о кровотечении из:
А. верхних отделов мочевыводящих путей и почек
Б. нижних отделов мочевыводящих путей
Г. любого из перечисленных отделов
Д. все перечисленное неверно
4.158. При 3-х стаканной пробе наличие крови в 1 стакане свидетельствует о кровотечении из:
Б. верхних мочевыводящих путей
Д. любого из перечисленных отделов
4.159. Нормальная суточная экскреция эритроцитов с мочой по методу Каковского-Аддиса:
4.160. Нормальное количество эритроцитов в 1 мл мочи по методу Нечипоренко составляет до:
4.161. Суточная экскреция лейкоцитов с мочой по методу Каковского-Аддиса в норме составляет до:
4.162. Нормальное количество лейкоцитов в 1 мл мочи по методу Нечипоренко составляет до:
4.163. В осадке мочи нейтрофильные гранулоциты преобладают при:
А. инфекционных заболеваниях почек
Б. неинфекционных заболеваниях почек
Д. всех перечисленных заболеваниях
4.164. К элементам осадка мочи только почечного происхождения относятся:
В. цилиндры
4.165. Максимальная канальцевая секреция исследуется с помощью:
А. максимальной реабсорбции глюкозы
В. пробы с краской фенол-рот
4.166. Определение относительной плотности мочи дает представление о:
А. выделительной функции почек
Б. концентрационной функции
Г. всех перечисленных функциях
Д. ни одной из перечисленных
4.167. При заболеваниях почек с преимущественным поражением клубочков отмечается:
А. нарушение концентрационной способности почек
Б. снижение фильтрации
Д. нарушение всех перечисленных функций
4.168. Относительная плотность мочи при пробе Фольгарда 1032-1040 г/мл:
А. это норма
В. этот параметр диагностического значения не имеет
Г. таких значений не бывает
Д. все перечисленное верно
4.169. Наличие цилиндров и их количество в моче:
А. соответствует содержанию белка в моче
Б. не соответствует содержанию белка в моче
В. соответствует степени поражения почек
Г. зависит от вида протеинурии
Д. правильного ответа нет
4.170. Диагностического значения не имеют единичные в препарате:
В. гиалиновые цилиндры
Г. эритроцитарные цилиндры
4.171. Эритроцитарные цилиндры образуются при:
Б. почечной эритроцитурии
Д. все перечисленное верно
4.172. Наличие жироперерожденных клеток почечного эпителия свидетельствует об:
Б. липоидном нефрозе
Д. всех перечисленных заболеваниях
4.173. Цилиндрурия и отсутствие растворенного белка возможны при рН мочи в канальцах:
В. щелочной (рН 8-9)
4.174. Цилиндры не образуются и быстро разрушаются при рН мочи:
В. щелочной (рН 8-10)
Д. растворение не зависти от кислотности
4.175. Жировые цилиндры встречаются при:
Д. липоидном нефрозе
4.176. Эритроцитарные цилиндры встречаются при следующих заболеваниях, кроме:
В. амилоидоза почек
4.177. Все 3 порции мочи при 3-х стаканной пробе мутные, причем последняя мутнее первой. Это свидетельствует о:
Б. пиелонефрите
В. остром гломерулонефрите
Д. все перечисленное возможно
4.178. Билирубин в моче обнаруживают при следующих заболеваниях, кроме:
Б. паренхиматозного гепатита
В. гемолитической анемии
Г. опухоли головки поджелудочной железы
4.179. Отсутствие уробилина в моче указывает на:
Б. обтурационную желтуху
В. паренхиматозную желтуху в период продрома
4.180. Повышение уробилина в моче отмечается при следующих заболеваниях, кроме:
А. аутоиммунной гемолитической анемии
Б. физиологической желтухи новорожденных и обтурационной желтухи
Д. микросфероцитарной гемолитической анемии
4.181. Почечный и переходной эпителий в моче не окрашивается:
А. уробилином
Г. миоглобином и гемоглобином
4.182. Отсутствие желчи в кишечнике сопровождается:
Б. отсутствием уробилина в моче
4.183. Появление уробилина в моче при обтурационной желтухе может свидетельствовать о:
А. восстановление проходимости желчных путей
Б. закупорке желчных путей
В. поражении желчного пузыря
Г. восстановлении функции печени
Д. увеличении неконьюгированного билирубина
4.184. Только в моче кормящих матерей и беременных присутствует:
4.185. Увеличение ночного диуреза называется:
Д. никтурией
4.186. Причиной вторичной ренальной глюкозурии является нарушение:
А. реабсорбции глюкозы в проксимальных канальцах
Б. фильтрации глюкозы через неповрежденный почечный фильтр
В. реабсорбции глюкозы в дистальных канальцах
Г. секреции глюкозы почечным эпителием
4.187. Почечный порог при ренальной глюкозурии:
4.188. Между количеством глюкозы в моче полиурии:
А. существует параллелизм
Б. не существует параллелизм
В. имеется обратная зависимость
Г. все перечисленное верно
4.189. Наличие кетоновых тел в моче при диабете характеризует:
А.тяжесть заболевания
Г. степень поражения почек
Д. выраженность ангиопатии
4.190. При интенсивном гниении белков в кишечнике в моче появляется:
4.191. Белый осадок в моче образуется при:
Б. фосфатурии
4.192. Фосфаты в осадке мочи растворяются при:
Б. добавлении кислоты
Д. во всех перечисленных случаях
4.193. Жир в моче растворяется при:
А. добавлении эфира
Б. добавлении соляной кислоты
Д. всех перечисленных случаях
4.194. Исчезновение помутнения после прибавления кислоты свидетельствует о наличии в моче:
Б. оксалатов
4.195. Исчезновение помутнения мочи после добавления 10% щелочи свидетельствует о наличии:
4.196. Увеличение помутнения мочи при нагревании указывает на наличие:
Б. фосфатов
4.197. Для определения относительной плотности мочи на каждые г/л белка используют коэффициент поправки:
4.198. Щелочная реакция мочи чаще наблюдается при:
В. остром гломерулонефрите
4.199. Олигурия характерна для:
Б. нефротического синдрома
4.200. Моча цвета «мясных помоев» отмечается при:
А. остром диффузном гломерулонефрите
Д. всех перечисленных заболеваниях
4.201. Моча имеет цвет темного пива при:
А. остром гломерулонефрите
В. паренхиматозном гепатите
4.202. Выделение более трех литров мочи в сутки отмечается при:
Б. несахарном диабете
Г. остром гломерулонефрите
Д. острой почечной недостаточности
4.203. Преренальная протеинурия не наблюдается при:
А. внутрисосудистом гемолизе
Б. поражении клубочков почки
4.204. Лабораторные показатели преренальной протеинурии:
Д. все перечисленные показатели
4.205. Термин «полакизурия» означает:
А. полное прекращение выделения мочи
Б. уменьшение суточного количества мочи
В. увеличение суточного количества мочи
Г. частое мочеиспускание
4.206. Для острой почечной недостаточности характерно:
А. увеличение суточного диуреза
Б. уменьшение или полное прекращение выделения мочи
В. преобладание ночного диуреза
Д. болезненное мочеиспускание
4.207. Относительная плотность утренней порции мочи в норме составляет в среднем:
4.208. Значительно повышает относительную плотность мочи:
4.209. При гемолитической желтухе цвет мочи:
А. темно-желтый
4.210. Розовый или красный цвет мочи может свидетельствовать о наличии:
А. эритроцитов
4.211. Цвет мочи в присутствии большого количества лимфы:
Д. молочный
4.212. Мутность мочи при остром нефрите связана с наличием:
Б. эритроцитов
4.213. Ураты в осадке мочи растворяются:
А. нагреванием и добавлением щелочи
4.214. Кристаллы щавелевокислой извести в осадке мочи присутствуют в виде:
А. круглых образований и октаэдров
Г. желтовато-коричневых игл
Д. всех перечисленных форм
4.215. Реакция мочи при нефротическом синдроме:
4.216. Относительная плотность мочи у детей в первый год жизни составляет:
Д. 1002-1030
4.217. Форма эритроцитов, обнаруживаемых в моче, зависти от:
Б. относительной плотности мочи
В. насыщенности эритроцитов кислородом
Г. насыщенности эритроцитов гемоглобином
Д. всех перечисленных факторов
4.218. После цистоскопии в моче могут быть обнаружены:
А. многослойный плоский эпителий
Б. переходный эпителий
В. клетки Пирогова-Лангханса
Д. клетки почечного эпителия
4.219. Цвет мочи при приеме амидопирина:
В. красный
4.220. Моча приобретает фруктовый запах при:
Б. диабетической коме
4.221. Причиной глюкозурии является:
А. употребление избыточного количества сахара
Б. гиперсекреция тироксина
Д. все перечисленное
4.222. В моче больных острым гломерулонефритом наблюдается:
В. много солей мочевой кислоты
Д. гематурия
4.223. Пиурия характерна для:
Б. пиелонефрита
В. нефротического синдрома
Г. острой почечной недостаточности
Д. хронической почечной недостаточности
4.224. Кристаллы холестерина в осадке мочи имеют вид:
А. длинных тонких бесцветных игл
Б. бесцветных ромбических пластин с обрезанными углами и ступенеобразными уступами
В. аморфных маленьких шариков
Д. октаэдров, похожих на конверты
4.225. Цилиндрурия (3-5 цилиндров в поле зрения) наблюдается при:
А. нефрите, нефрозе
4.226. Много почечного эпителия в осадке мочи наблюдается при:
В. нефротическом синдроме
4.227. Реакция мочи бывает кислой при следующих заболеваниях, кроме:
Д. острой почечной недостаточности
4.228. Большое количество аморфных фосфатов и трипельфосфатов встречается в моче при:
Д. почечно-каменной болезни
4.229. Гемоглобинурия характерна для:
Б. почечно-каменной болезни
Г. гемолитической желтухи
Д. паренхиматозной желтухи
4.230. Термин изостенурия означат:
Б. увеличение суточного диуреза
В. полное прекращение выделение мочи
Г. осмотическая концентрация мочи равна осмотической концентрации первичной мочи (или безбелковой плазме крови)
Д. осмотическая концентрация мочи ниже осмотической концентрации первичной мочи (или безбелковой плазме крови)
4.231. Изостенурия может отмечаться при:
Г. сморщенной почке (нефросклерозе)
Д. острой почечной недостаточности
4.232. Билирубинурия характерна для:
Д. вирусного гепатита
4.233. Окраску препаратов, приготовленных из осадка мочи, по методу Циля-Нильсона производят при подозрении на:
Б. воспаление мочевого пузыря
В. туберкулез почек
4.234. Кетоновые тела в моче обнаруживают при:
В. хронической почечной недостаточности
Д. сахарном диабете
4.235. На основании пробы Зимницкого можно судить о:
А. клиренсе эндогенного креатина
Г. концентрационной способности почек
4.236. Низкая концентрационная способность почек отмечается во всех порциях мочи при проведении пробы Зимницкого в случае:
Б. почечно-каменной болезни
В. хронической почечной недостаточности
4.237. Кристаллы гемосидерина в клетках почечного эпителия обнаруживаются при:
А. гипопластической анемии
В. железодефицитной анемии
Д. гемолитической анемии
4.238. Дифференциальным признаком гемолитической желтухи является:
В. уробилинурия
4.239. Признаком обтурационных желтух является наличие в моче:
А. коньюгированного билирубина
4.240. При остром цистите характерно преобладание в осадке мочи:
Б. лейкоцитов
4.241. Диагноз лейкоплакии мочевого пузыря ставится на основании обнаружения в моче:
Г. эритроцитов и лейкоцитов
Д. пластов ороговевшего плоского эпителия
Дата добавления: 2015-08-12 ; просмотров: 10457 . Нарушение авторских прав
источник
 Как собрать мочу на суточную экскрецию оксалатов ?
Как собрать мочу на суточную экскрецию оксалатов ?