
Один из вариантов исследования состояния выделительной системы организма – УЗИ мочевого пузыря с определением остаточной мочи. О том, как проводится этот вид диагностики, что показывает и какая подготовка к нему необходима, читайте далее.
Во время исследования визуализируются особенности строения органа, а также рассчитывается точное количество жидкости, оставшейся после мочеиспускания (остаточная моча). Объем остаточной мочи в норме по УЗИ составляет примерно 20–40 мл.
Направляет на УЗИ мочевого пузыря уролог, нефролог, терапевт. Ультразвуковое обследование назначается при следующих симптомах и жалобах:
- нарушения мочеиспускания;
- выделение мочи только в 2 этапа;
- болевые ощущения в процессе мочеиспускания;
- задержка выделения мочи;
- боли в пояснице и надлобковой области;
- недержание мочи;
- появление в моче примеси крови, слизи, гноя;
- отклонения от нормы в анализах мочи;
- травмы живота и паховой области;
- почечная колика;
- чувство распирания в нижней части живота.
С помощью ультразвукового обследования мочевого пузыря и определения объема остаточной мочи можно поставить точный диагноз при следующих патологиях:
- мочекаменной болезни;
- цистит;
- свищи и дивертикул мочевого пузыря;
- варикозное расширение вен;
- уретроцеле;
- кистозные образования;
- опухоли;
- аномалии развития.
Во время диагностики пузырь должен быть расправлен и содержать примерно 300 мл мочи. В противном случае врач не сможет увидеть особенности строения органа, что затруднит выявление патологии и постановку диагноза. Для наполнения органа необходимо либо не мочиться на протяжении 4–6 часов, либо примерно за час до обследования выпить 1 литр воды без газа и после этого не посещать туалет.

Противопоказаний к проведению ультразвукового обследования практически нет. Его можно выполнять в любом возрасте и сколь угодно часто. Определенные сложности могут возникнуть при нарушении целостности кожных покровов в нижней части живота. Это затрудняет перемещение датчика аппарата и служит противопоказанием для нанесения контактного геля.
Ультразвуковое исследование проводится в положении пациента лежа на медицинской кушетке. Врач располагает датчик ультразвукового сканера над лобковой костью и перемещает его сначала в поперечном, а затем в продольном направлении от лобка до уровня пупка. Ультразвуковые волны по-разному отражаются стенками органа и его содержимым, что обеспечивает четкую визуализацию его внутреннего строения.
Исследование органа через переднюю брюшную стенку – самый популярный вариант УЗИ. При наличии клинических показаний проводят чрезректальное или чрезвагинальное (у женщин) введение датчика аппарата. Кроме того, возможно выполнение чрезуретрального доступа, когда сканер локализуется в уретре. Этот метод применяется крайне редко, так требует предварительной медикаментозной подготовки и анестезии, также высок риск повредить мочевыводящий канал.
При выявлении каких-либо патологических образований больного просят повернуться сначала на правый, а затем на левый бок. Для проведения УЗИ мочевого пузыря с остаточной мочой пациента просят помочиться, после чего с помощью сканнера оценивают количество оставшейся жидкости.
Длительность обследования составляет 5–15 минут. Заключение врача выдается больному на руки сразу после окончания диагностики.
Трансабдоминальное и трансректальное УЗИ можно пройти в больнице или медцентре, проводящем ультразвуковые обследования. Его цена зависит от престижности клиники и категории врача, выполняющего диагностику, и лежит в диапазоне от 800 до 2000 руб. Транс уретральное обследование проводят только в специализированных стационарах.
Причины повышения объема остаточной мочи специалист озвучивает в этом видео.
Основные параметры, определяемые в ходе ультразвукового исследования и, служащие диагностическими критериями:
-
Форма и контуры органа. В норме очертания органа ровные, без заметных впадин или выпуклостей. Форма может варьировать от округлой до яйцевидной.
- Структура. Мочевой пузырь выглядит на снимке как поглощающее ультразвук (эхонегативное) образование, окруженное светлым контуром, представляющим собой стенку органа. Ее толщина должна быть одинакова на всем протяжении и составляет 2–4 мм.
- Объем. У женщин пузырь вмещает 250–50 мл, у мужчин 300–700 мл жидкости. Объем остаточной мочи в норме по УЗИ у мужчин не должен превышать 50 мл, у женщин 20–40 мл.
источник
Мочевой пузырь – орган мочевой системы, в котором происходит накопление мочи, производимой почками и стекающей в полость пузыря по мочеточникам. При достижении определенного объема происходит дальнейшее выведение ее из организма через мочеиспускательный канал.
Если мочевой пузырь сокращен, небольшого объема, то толщина его мышечной стенки может достигать 15 мм, а в наполненном состоянии – существенно истончаться и составлять 2 или 3 мм. Повышенное давление в полости, обусловленное наличием мочи, приводит к растяжению мышечных волокон. Рецепторное поле воспринимает и передает эту информацию по структурам нервной системы, в результате чего происходит формирование позыва к мочеиспусканию. Расслабляется непроизвольный верхний сфинктер, сокращается мышечная стенка пузыря, контролируемый сознанием нижний сфинктер также расслабляется, и по мочеиспускательному каналу выделяется моча.
Размер полости пузыря может меняться как по естественным причинам, так и при патологических процессах. Временное увеличение мочевого пузыря может возникать при произвольном удержании мочи, например, при невозможности помочиться, при больших объемах выпитой жидкости. Уменьшаться может при обезвоживании или нервном напряжении, приводящем к частым позывам к мочеиспусканию. При восстановлении нормальных условий объем мочевого пузыря приходит в норму, и не требует вмешательства врачей.
Патологическим может быть увеличение и уменьшение объема мочевого пузыря, острое или хроническое (постепенно развивающееся).
Объем мочевого пузыря может увеличиваться остро и хронически (постепенно).
Основные факторы развития:
- механическое препятствие нормальному оттоку мочи;
- нарушения нервно-мышечной регуляции возникновения позыва к мочеиспусканию;
- нежелательные побочные эффекты при приеме лекарственных препаратов.
Острая задержка мочи приводит, как правило, к резкому увеличению объема полости мочевого пузыря, к растяжению его стенок.
Камни могут стать причиной закупорки мочеточника и , как следствие, резкого увеличения объемов мочевого пузыря
Основные причины:
- камнеобразование в мочевом пузыре или в мочеиспускательном канале;
- острый простатит,
- длительный прием больших доз снотворных, применение средств для общего наркоза и сильных обезболивающих, ганглиоблокаторов;
- травматизация спинного или головного мозга, а также их опухолевые поражения;
- закупорка или перегиб катетера (при его постановке или временном нахождении в полости мочевого пузыря).
Образование конкрементов является проявлением мочекаменной болезни. Однако, в данном случае камень не только находится в полости пузыря, и а и перекрывает его просвет, застревая в шейке или в мочеиспускательном канале. Солевые отложения могут попадать из мочеточника или почек, постепенно увеличиваться в размерах, а могут первично образовываться в мочевом пузыре. Наиболее часто причиной закупорки является перекрытие просвета уретры из-за его небольшого диаметра (до 7 мм). В шейку же камень должен вклиниться, утратить свою подвижность, а при сокращениях мышечных волокон мочевого пузыря это возможно только при определенных размерах конкрементов (не больше 1 см).
При тяжелых острых простатитах, если отек предстательной железы настолько велик, что она сдавливает уретру, это вызывает резкое перекрытие тока мочи с острое увеличение мочевого пузыря в размерах.
В этом случае основные проявления:
- накопление мочи не ощущается пациентом;
- резко возрастает объем пузыря;
- при перерастяжении стенок и невозможности сфинктеров выполнять свою замыкательную функцию моча самопроизвольно вытекает наружу через уретру.
Учитывая вероятность закупорки мочевого катетера при длительном его нахождении (как в стационаре, так и в домашних условиях), необходим тщательный уход за ним. При постановке катетера врачи всегда проверяют проходимость его, вводя небольшое количество физраствора и выпуская жидкость.
Постепенное увеличение объема мочевого пузыря может быть связано с органическими патологическими процессами как в мочевой системе, так и во организме в целом.
Основные причины:
- эндокринные заболевания (сахарный диабет, нарушение работы нервных волокон и передачи нервных импульсов, снижение чувствительности на повышенный объем пузыря);
- новообразования простаты, мочевого пузыря и уретры;
- сужения (стриктуры) уретры.
Как доброкачественные (аденома), так и злокачественные (рак) опухоли предстательной железы могут давить извне на уретру, создавая препятствие нормальному выделению мочи из мочевого пузыря, повышению в нем давления и увеличения в размерах. Если опухоль развивается в мочевом пузыре, растет внутрь его, а также поражает стенку уретры, уменьшая ее просвет, то постепенно происходит препятствие току мочи, то полость пузыря растет.
После 60 лет аденома является самой распространенной причиной этого процесса. Прием алкоголя, длительное сидячее или лежачее положение, переохлаждения могут вызвать изменения кровообращения в железе, усиление застойных явлений вплоть до развития острой задержки мочи.
К уменьшению полости мочевого пузыря приводят как функциональные, так и органические причины.
Гиперактивность мочевого пузыря также может быть симптомом заболеваний предстательной железы
Основные факторы хронического уменьшения объема:
- гиперактивный мочевой пузырь (состояние, при котором резко повышается проводимость нервных импульсов, что вызывает появление позыва к мочеиспусканию даже при незначительном растяжении стенки пузыря и небольшом его наполнении);
- хроническое воспаление (неспецифическое бактериальное, туберкулез, шистосомоз, после лучевой или химиотерапии), при котором нормальные мышечные волокна замещаются соединительной тканью, и происходит сморщивание стенок органа;
- длительное нахождение в пузыре мочевого катетера и постоянное отведение мочи, вне зависимости от ее объема, что приводит к потере мышечного тонуса стенок пузыря;
- возрастные изменения с преобладанием процессов фиброза (замещения нормальной мышечной ткани соединительной).
Острое уменьшение объема мочевого пузыря встречается реже.
- после хирургических операций (временное, связанное с изменением чувствительности под действием медикаментов, выведением мочи с помощью катетера);
- психоэмоциональное перенапряжение, приводящие к повышению чувствительности, нарушению контроля за мочеиспусканием и учащением опорожнения мочевого пузыря.
Определение размеров мочевого пузыря проводят с помощью ультразвукового исследования (см. Проведение УЗИ органов малого таза). При задержке выделения мочи можно непосредственно измерить насколько мочевой пузырь увеличен, при подозрении на уменьшение его объема необходимо выпить 1-1,5 литра воды приблизительно за 40 минут до исследования, по возможности почувствовать и сдержать позыв к мочеиспусканию и определить объем.
Для диагностики вместимости мочевого пузыря проводят его диагностическую катетеризацию, при которой можно определить объем мочи, находящейся в полости мочевого пузыря. Чтобы отличить острую задержку выделения мочи от полного ее прекращения проводят наряду с катетеризацией цистоскопию (в том числе с контрастированием) и экскреторную урографию, позволяющие определить функционирование почек и подтвердить причину отсутствия выделения мочи из уретры.
Подходы к лечению зависят от причин, приведших к увеличению или уменьшению объема мочевого пузыря. Своевременное обращение к врачу при появлении симптомов, указывающих на изменение размера мочевого пузыря и его объема, позволяет вовремя диагностировать патологию и принять адекватные меры.
источник

Определив остаточное количество урины, можно судить о наличии самых разных патологий, которые, как правило, требуют немедленного лечения.
Мочевик ни при каких условиях не опорожняется полностью. Небольшой остаток мочи является приемлемым, а нормой данного показателя считается 10% от общего объема мочевика. У здорового взрослого человека, объем мочевика составляет 320 – 350 мл у женщин и 350 – 400 мл у мужчин. Следовательно, нормальным показателем остаточной урины считается 35 – 40 мл.
Критичным показателем принято считать остаток мочи в размере 50 мл. Такое количество урины приводит к застою, развитию большого количества бактерий, интоксикации организма.
Нормы остатка мочи у детей колеблются, зависимо от их возраста:
- новорожденные детки до 3 месяцев – 2 – 3 мл;
- в 1 год – до 5 мл;
- 2 – 4 года до 7 мл;
- 4 – 10 лет до 10 мл;
- 10 – 13 лет – 20 мл;
- подростковый возраст (14 – 16 лет) – 25 – 35 мл;
- взрослые – 35 – 40 мл (в некоторых случаях до 50 мл).
Остаток урины образуется в связи с различными патологиями, причем далеко не все из них имеют отношение к мочеполовой системе. Все причины можно условно разделить на 3 группы:
- Обструктивные.
- Воспалительно-инфекционные.
- Неврологические.
К обструктивным относят все заболевания, которые препятствуют полноценному опорожнению мочевика, а именно:
-
мочекаменная болезнь;
- полипы мочеточников и мочевика;
- аденома простаты;
- новообразования;
- миома матки;
- киста яичников;
- деструктивное нарушение мочевых каналов.
Уже с самого названия становиться, что причины воспалительно-инфекционного характера, вызваны наличием инфекции и воспалительных процессов мочевых органов. К таким относят:
- цистит;
- уретрит;
- пиелонефрит, гломерулонефрит;
- баланит;
- гнойные нарывы мочевого пузыря.
К данной группе можно отнести абсолютно все заболевания инфекционного характера, которые вызывают отечность уретры и поражение мышечной ткани мочевика.
Все неврологические причины основаны на снижении или полном отсутствие контроля за процессом мочеиспускания, который обеспечивает центральная нервная система. Как правило, в таких случаях мочеполовые органы абсолютно здоровы и прекрасно функционируют, но мышечная ткань теряет свою способность сокращаться, а человек не ощущает наполненность мочевика. В медицине такую проблемы выделяют, как нейрогенный мочевой пузырь. Причиной тому могут служить:
- рассеянный склероз;
- патологии центральной нервной системы (в основном врожденные);
- травмы спинного и головного мозга;
- хронические прогрессивные заболевания суставов и костей (остеохондроз, радикулит, артрит, артроз);
- позвоночная и брюшная грыжа.
Аденома простаты является доброкачественной гиперплазией простаты. Его характерным признаком является увеличение предстательной железы в объеме, что приводит к увеличению общего количества тканевых клеток. За счет гиперплазии происходит уплотнение ткани.

На начальных этапах человек не чувствует никаких изменений, но уже через некоторое время процесс мочеиспускания становится более трудным. Связано это с утолщением стенок мочевых путей. Мужчина замечает, что струя мочи становится более слабой, дабы полноценно опорожнить мочевик необходимо задействовать небольшие усилия (напрячь мышцы).
Если болезнь долгое время остается без лечения, постоянное напряжение при мочеиспускании значительно ослабляет мышцы, они становятся менее чувствительными. В скором времени исчезает чувствительность, что приводит к неполноценному опорожнению во время мочеиспускания. Такое состояние медики называют – парадоксальной ишурией, когда не в состоянии справить нужду за счет отсутствия мышечного тонуса.
Как правило, основными признаками наличия остаточной мочи в пузыре являются симптомы заболеваний, которые и стали ее причиной. Сюда можно отнести:
-
боли, зуд, жжение во время мочеиспускания;
- частые позывы справить нужду;
- струя мочи очень вялая и часто прерывается;
- боли в уретре;
- изменения цвета и физических свойств мочи.
Если говорить лишь о факте остатка урины, то главным симптомом будет жуткий дискомфорт, который испытывает больной при постоянно напряженном мочевом пузыря.
Мочевик растягивается и увеличивается в размерах, создавая большое давление на прилегающие к нему внутренние органы.
Еще одним признаком станет двойное испражнение. После мочеиспускания, больной возвращается к привычным делам, но уже через две минуты он вновь испытывает позыв, так как мочевой пузырь был опорожнен не полностью.
Остаточная моча опасна тем, что на первых этапах не имеет никаких симптомов, а заболевание переходит в более тяжелую форму. Чтобы понять в чем кроется причина, необходимо пройти полный ряд медицинских исследований:
-
общий осмотр у гинеколога или уролога;
- биохимический анализ крови;
- анализ мочи по Нечипоренко;
- посев мочи;
- мазок слизистых тканей половых органов.
После всех проведенных выше анализов, необходимо установить точный объем остаточной мочи. Делают это при помощи УЗИ в два этапа. Сперва больной должен подготовится. Утром, за два часа до проведения ультразвукового исследования, необходимо выпить большое количество воды (1,5 – 2 литра).
Объем воды укажет врач, основываясь на массе тела. Первый этап подразумевает исследование с полным мочевиком. Далее, больному необходимо помочиться, после чего исследование покажет количество оставшейся жидкости.
Еще одним эффективным методом определения остатка урины является цистоскопия. К сожалению, данная процедура имеет множество противопоказаний, поэтому ее редко используют в конкретном случаи.
Как уже было сказано, в силу особенностей строения каждого организма, существует большой риск недостоверности результатов проведенных исследований. Чтобы получить точные данные об остатке мочи, необходимо пройти УЗИ как минимум трижды, с перерывами в несколько дней. Если данные каждого из исследований будут совпадать, тогда можно говорить о том, что исследование было информативным и точным.
Очень часто остаточную мочу диагностируют ошибочно. Человек может принимать различные седативные, антигистаминные, спазмолитические препараты, которые имеют мочегонный эффект, что существенно сказывается на результатах обследования.
Также большую роль имеет поза, которую принимает человек во время мочеиспускания. Делать это лучше всего сидя, с ровной спиной (90°), чтобы исключить давление на мочевик.
Лечение полностью зависит от первопричины, вызвавшей остаточную мочу, и в первую очередь направлено на восстановление проходимости мочевыводящих путей. Оно может включать этиотропную терапию, катетеризацию и оперативное вмешательство.
- Этиотропная терапия. Прием противоинфекционных, противовирусных препаратов, антибиотиков, способствующих подавлению неблагоприятной микрофлоры (если причиной стали инфекционный цистит или уретрит). При мочекаменных заболеваниях, используют средства, способствующие растворению и быстрому отводу камней из почек. Если причиной являются неврологические расстройства, лечение направлено на восстановление контроля мышечной ткани. Дополнительно могут назначаться противовоспалительные препараты.
-
Оперативное вмешательство. Если речь идет о почечной недостаточности либо о деформации мочевого пузыря, исправить положение сможет лишь операция. Также операцию проводят при мочекаменной болезни, если размер камней слишком большой, а медикаменты неспособны их вывести.
- Катетеризация. Если остаток мочи слишком большой, для его безболезненного выведения, в уретру устанавливают специальный катетер. Уретру пациента предварительно дезинфицируют, после чего постепенно вводят смазанный глицерином катетер. Процесс довольно болезненный и неприятный. Как правило, катетер ставят на определенное время (5-6 дней), пока пациент находится в стационаре, но в редких случаях устанавливают постоянный катетер.
Остаток урины в мочевике выше нормы может вызвать серьезные нарушения работы не только мочевой системы, но и всего организма. На этом фоне возникает гидронефроз, воспаление почек, почечная недостаточность.
При абсолютном здоровье, моча полностью стерильна. Но согласно практике, за всю жизнь, человеческий организм приобретает огромное количество различных вирусов, микробов и бактерий, к которым постепенно вырабатывает иммунитет. Все эти бактерии и микробы частично попадают в мочу.
При больших объемах скапливаемой урины, они начинают активно размножаться, создавая опасность интоксикации организма. Зараженная моча при мочеиспускании способна вызывать сильное раздражение слизистых тканей мочевыводящих путей, провоцируя уретрит, цистит, простатит.
В запущенных формах, происходит поражение матки и яичников у женщин, что вызывает полное бесплодие. У мужчин это может вызвать отсутствие эрекции.
источник
После акта мочеиспускания у мужчины может оставаться моча в мочевом пузыре. В норме такого быть не должно, но если остается менее 10 % мочи, такое состояние также можно считать нормальным. Если же объем остаточной мочи превышает 10 % от общего, то это является симптомом заболевания (более 40 мл мочи). С данной причиной сталкиваются чаще дети или пожилые мужчины. Это связано со сниженным тонусом мышц, которые отвечают за опорожнение мочевого пузыря или гипертонусом сфинктеров уретры. Если проблему остаточной мочи оставить без внимания и не лечить ее, есть риск возникновения таких заболеваний, как:
- Пиелонефрит;
- Гидронефроз;
- Дивертикулит;
- Хроническое воспаление мочевого пузыря;
- Злокачественные новообразования мочевого пузыря.
Развитие осложнений связано с забросом мочи в мочеточник и почку или длительной задержкой в мочевом пузыре и, как результат, длительном воздействии на стенку мочевого пузыря вредных веществ, содержащихся в моче.
Диагностика остаточной мочи является трудным методом исследования. Поэтому для его соблюдение определенных мер:
- Мочеиспускание должно совершиться по желанию мужчины (когда возник позыв);
- Условия должны быть максимально приближенными к жизненной ситуации;
- Поза для мочеиспускания должна быть привычной.
После того, как мужчина совершил акт мочеиспускания, проводится определение объема мочи, которая осталась в мочевом пузыре. Осуществить это можно двумя методами: катетеризация мочевого пузыря или ультразвуковое исследование. УЗИ является неинвазивным методом исследования. Объем остаточной мочи в норме по УЗИ определить невозможно или определяется ее малое количество. Данный способ используют в поликлиниках из-за его простоты и доступности. Однако точность результата низкая из-за непрямого определения объема мочи (при УЗИ остаточная моча высчитывается по формулам). Катетеризация мочевого пузыря является достоверным методом определения объема остаточной мочи в мочевом пузыре у мужчин. Недостатком является необходимость использования катетера, который может травмировать уретру или мочевой пузырь. Из-за того, что тяжелой процедурой является определение объема остаточной мочи, норма может быть ложноположительным результатом. Это связано с ошибками, которые были допущены во время проведения диагностики:
- Между исследованиями прошло менее 10 минут. В норме при проведении диагностической манипуляции должно пройти минимум 10 минут. После чего можно проводить тест второй раз.
- До манипуляции пациент принимал диуретические лекарственные средства или пил большое количество жидкости. При таких условиях определение остаточного объема мочи в мочевом пузыре будет давать ложноположительный результат из-за выработки почками чрезмерного количества мочи.
- Мочеиспускание совершалось в непривычных для мужчины условиях или во время нервного перенапряжения. Из-за этого организм начинает усиленно вырабатывать мочу. Также возникают ложные позывы к мочеиспусканию.
Из-за большой вероятности возникновения ошибки во время манипуляции, тест необходимо проводить минимум три раза. Также назначаются диагностические процедуры, позволяющие выявить заболевание, которое стало причиной остаточной мочи. Обязательным является назначение общего анализа крови и мочи, а также посева отделяемого из уретры и определение чувствительности микрофлоры.
Остаточная моча является признаком заболевания мочеполовой системы и никогда не является единственным симптомом. Сопутствующими симптомами могут быть:
- Чувство неполного опорожнения мочевого пузыря;
- Боль и жжение во время мочеиспускания;
- Изменение струи мочи (она становится тонкой);
- Нарушение сексуальной функции (эректильная дисфункция, боль во время полового акта, боль во время семяизвержения);
- Покраснение и отек головки полового члена;
- Частые позывы к мочеиспусканию;
- Повышение температуры тела;
- Боль в области лобка или пояснице.
Остаточную мочу можно заподозрить, если позывы к мочеиспусканию стали менее выраженными и со временем мужчина ощущает желание сходить в туалет реже и менее ярко.
При выявлении данных симптомов необходимо обратиться к врачу для выяснения причины и назначения соответствующего лечения.
Причинами остаточной мочи могут стать нервные заболевания, инфекционно-воспалительные или злокачественные процессы в мочеполовой системе мужчины. Нейрогенный мочевой пузырь является основной причиной остаточной мочи. При данной патологии мышцы мочевого пузыря становятся слабыми, не сокращаются, в итоге — позывы к мочеиспусканию отсутствуют и, как результат, моча накапливается. Из-за слабости мышц мочевой пузырь не способен полностью опустошаться. Нейрогенный мочевик возникает при нарушении отдела нервной системы, отвечающего за мочеиспускания. Вместе с этим давление остается высокое и происходит заброс мочи в мочеточники и почки. Сочетаться заболевание может с отсутствием позывов, чрезмерным напряжением мышц таза при мочеиспускании или болезненными ощущениями во время походов в туалет. Исходом данного заболевания является развитие тяжелых патологий почек. Помимо нейрогенного мочевого пузыря причинами остаточной мочи являются:
- Злокачественные новообразования в мочевом пузыре (при данной патологии наблюдается кровь в остаточной моче);
- Аденома или воспаление предстательной железы;
- Воспаление мочевого пузыря (цистит);
- Камни в мочевом пузыре;
- Воспаление или сужение мочеиспускательного канала.
Если была выявлена остаточная моча у мужчины, лечение должно назначаться незамедлительно. Терапия должна быть направлена на устранение причины, вызвавшей появление остаточной мочи. Помимо этого существуют основные принципы лечения:
- Лечение должно быть комплексным и действовать на все звенья системы развития болезни;
- Непрерывность лечения;
- Лечение должно быть с минимальными побочными действиями.
Одним из первых симптомов рака мочевого пузыря является наличие остаточной мочи. Для лечения злокачественного новообразования данной локализации используют несколько методов:
- Хирургическое лечение. Трансуретральная резекция является современным методом лечения опухолей. Такой способ показан при опухолях небольшого размера и без прорастания в мышечный слой. В противном случае выполняется резекция мочевого пузыря или частичная цистэктомия. На поздних стадиях выполняется полное удаление мочевого пузыря.
- Иммунотерапия. В данном случае вводится вакцина БЦЖ в опухоль, что значительно замедляет ее рост и развитие. Такое лечение противопоказано больным, которые имеют туберкулез любой локализации.
- Лучевая терапия. Проводится внутритканное облучение совместно с наружным.
- Химиотерапия. Заключается во введении внутрь мочевого пузыря доксирубицина или этоглюцида.
Данные методы помогут устранить накопление остаточной мочи в мочевом пузыре
Для лечения аденомы предстательной железы целесообразно применять гормональные препараты, которые уменьшают ее размеры, а также растительные препараты. При неэффективности проводится хирургическое лечение:
- Трансуретральное удаление предстательной железы;
- Простатэктомия с помощью открытого доступа.
Помимо этого положительный результат имеет криодеструкция, применение высоких температур или воздействие на простату лазерным излучением. Для снижения объема остаточной мочи применяется также баллонная дилатация уретры для того, чтобы моча смогла свободно вытекать.
Учитывая то, что цистит является инфекционной патологией, лечение должно быть направлено на устранение возбудителя. Для этого применяются:
- Антибиотики широкого спектра действия;
- После выполнения посева и определения чувствительности микроорганизмов назначают наиболее эффективный антибактериальный препарат;
- В случае цистита, вызванного вирусами – назначаются противовирусные препараты;
- Нестероидные противовоспалительные для снижения температуры и болевого синдрома;
- Спазмолитики, помогающие расслабить напряженную стенку мочевого пузыря.
Также необходимо укреплять иммунитет с помощью иммуномодуляторов, витаминов и закаливания организма.
Камни в мочевом пузыре раздражают его стенку. В результате сократительная функция нарушается, и мочевой пузырь опустошается с образованием остаточной мочи. Для лечения данного заболевания существуют консервативные и хирургические методы. При небольших размерах камней назначают диету в зависимости от состава камня, а также медикаменты. Однако эффективность их невысока и действуют они только на камни, состоящие из уратов. Для уменьшения болей и спазмов, вызванных повреждением стенки пузыря камнем, применяют анальгин и но-шпу.
Оперативно камни удаляются с помощью цистоскопа, который дробит камни. Такой вид операции помогает избежать травматизма мочевого пузыря. Если такой метод не дает результата – операция проводится с открытым доступом и вскрытием мочевого пузыря.
Помимо хирургического вмешательства существуют неинвазивные методы лечения. Дистанционная литотрипсия помогает разрушить камни с помощью электромагнитных волн. Однако такой метод эффективен не во всех случаях и не назначается при камнях больших размеров.
Количество мочи, которое остается в человеческом организме после мочеиспускания называется остаточная моча. Независимо от возраста это считается отклонением. Задержка урины может быть полной и неполной. В первом случае больной чувствует позыв в туалет, но не может этого сделать. Иногда на протяжении нескольких лет опорожнение происходит только при помощи катетера. При неполной задержке мочеиспускание происходит, но не полностью. Остаточная моча в мочевом пузыре часто провоцирует формирования камней и развития воспалений. Отсутствие лечения недопустимо. Ведь с каждым разом болезнь прогрессирует, уровень остаточной мочи постоянно растет, пузырь начинает растягиваться, появляются боли, а в конце — недержание урины.
Норма остаточной мочи для мужчин и женщин составляет 30−40 мл. Критической считается цифра 50 мл. Это означает, что у человека нарушен нормальный отток урины, и происходит развитие болезней. Что касается норм остаточной мочи для ребенка, то они таковы:
- у новорожденных 2−3 мл;
- у малышей до года 3−5 мл;
- у детей 1−4 лет эта норма составляет 7−10 мл;
- 4−10 лет — 7−10 мл;
- 10−14 лет — 20 мл;
- для подростков, младше 14 лет, нормой является не более 40 мл.
Остаточная моча может возникнуть из-за большого количества причин. В целом их разделяют на три группы:
- обструктивные;
- воспалительно-инфекционные;
- неврологические.
Миома матки и кисты яичников у женщин могут препятствовать моче выйти из организма.
Обструктивными принято считать проблемы со здоровьем, которые препятствуют урине выйти из организма. Например, камни, опухоли, полипы, аденома простаты у мужчин, миома матки и кисты яичников у женщин, а также сужение и с пайки мочевыводящих каналов. Отеки уретры и сжатия мышц мочевого пузыря, которые возникают из-за воспалительно-инфекционных болезней, также приводят к задержке урины. Так, простата, цистит, уретрит провоцируют возникновение остаточной мочи.
К последней группе причин относят потерю центральной нервной системой контроля над мочеиспусканием. В таких случаях сам пузырь здоров, а проблема кроется в мышцах органа или сфинктера, которые перестают сокращаться в нужный момент. Причинами такого состояния организма часто бывают склероз, травмы спинного и головного мозга, врожденные патологии ЦНС, также болезни позвоночника. Дело в том, что антидепрессанты, антиаритмические, мочегонные, гормональные препараты, лекарства от болезни Паркинсона, а также некоторые обезболивающие негативно влияют на тонус органа.
Когда вы выходите из туалета, но у вас есть ощущение, что внутри еще есть остатки урины — первый тревожный звоночек и симптом заболевания пузыря. Также к симптомам относят и нестабильный или прерывистый поток урины или когда она вообще выходит каплями. Кроме того, наличие такого симптома, как непрерывный процесс мочеиспускания после напряжения мышц брюшной стенки также определяет проблемы со здоровьем.
Другие симптомы медики связывают с болезнями, которые провоцируют появление окончательной урины. Так мочекаменная болезнь характеризуется частым мочеиспусканием, болями в районе пузыря, появлением крови в урине. А также при мочеиспускании больные испытывают зуд и жжение. Обычно боли становятся сильнее после физических упражнений или тяжелой работы.
При простате мужчины страдают от болей в паху и расстройств сексуальной функции. А пиелонефрит приводит к боли в пояснице, резкому повышению температуры тела до 37.5−38 градусов, а также возникает ощущение общей усталости. Цистит также вызывает частые позывы в туалет, острые боли в нижней части живота. Во время мочеиспускания возникает зуд и жжение. А также в течение длительного периода времени температура повышается до 37.1−38 градусов.
Это отклонение опасно тем, что на первой стадии развития оно не имеет ярко выраженных симптомов. Это способствует прогрессированию болезни и она переходит в более тяжелую стадию. На второй стадии проявления уже более явные. Но даже теперь их можно спутать с обычной простудой, так как это озноб, лихорадка, боли в пояснице. Поэтому очень важно осуществить определение остаточного объема мочи. Если оно превышает норму, то это первый симптом болезней.
Анализ мочи в комплексе с другими методами диагностики поможет определить патологию.
Определение остаточной мочи является достаточно сложным процессом и состоит из комплекса мероприятий:
- лабораторная диагностика;
- урологические исследования;
- неврологические исследования.
Так, в первую очередь для того, чтобы определить объем остаточной мочи (ООМ), нужно провести клинические анализы крови, урины и анализ на бактериологический посев мочи. Следующим шагом является УЗИ пузыря, простаты, матки и яичников. Кроме того, если есть необходимость, больному приходится пройти цистоскопию и уродинамическое исследование. Самой эффективной считается цистоскопия, однако она известна и своим вредом. Поэтому врачи только в крайних случаях назначают эту процедуру.
Также определение ООМ проводят с помощью УЗИ. Его проводят дважды. Первый раз с полным пузырем, а затем за 5−10 минут после мочеиспускания. Определяют количество жидкости по специальной формуле. Во внимание берутся высота, ширина и длина пузыря. Для того, чтобы результат ООМ был точным, процедуру проводят 3 раза.
К сожалению, есть большой риск, что результаты анализов определения остаточного объема мочи могут оказаться ошибочными. Поэтому если вам установили положительный диагноз, не волнуйтесь и повторите все пройденные процедуры. Так, перед прохождением УЗИ нужно воздержаться от мочегонных напитков, препаратов, а также тех продуктов, которые раздражают пузырь. Ведь через 10 минут после их употребления количество урины увеличивается на 100 мл, и, конечно, результат получится искаженным. Кроме того, все анализы нужно проводить сразу после того, как пациент сходил в туалет. Только при таких условиях ООМ будет измерен правильно. Конечно, в большинстве случаев невозможно пройти УЗИ сразу после опорожнения.
А также, чтобы полностью освободить свой пузырь от урины, мочеиспускания нужно делать в привычных условиях, а в больнице это просто невозможно. Также больной должен сходить по нужде в связи с природным позывом, а не потому, что так нужно. Имеет значение и поза, она должна быть привычной. Если не соблюдать эти правила, то, конечно, диагностика выявит остаток урины.
Если у вас есть подозрение на наличие лишней мочи в организме, то немедленно обратитесь за квалифицированной помощью. Ведь последствия вашего промедления могут причинить вам много проблем. Очень часто медикам приходится оперировать пациентов, ведь лечение с помощью препаратов не способно помочь. И все это только из-за запоздалого определения окончательной урины. Поэтому среди осложнений наиболее распространенными являются:
- воспаление почек и уретры;
- почечная недостаточность;
- камни в почках;
- гидронефроз.
Остаточная моча в организме не является болезнью, она только указывать на ее присутствие. Именно поэтому в первую очередь нужно определить причины появления избытка урины. Кроме того, нужно:
- восстановить проходимость мочевых каналов;
- снять воспалительные процессы;
- восстановить способность пузыря к сокращению.
Основные принципы лечения:
- оно должны бить комплексным;
- лечебный процесс нельзя прерывать ни в коем случае;
- врач должен выбрать курс с минимальными побочными действиями.
Гораздо сложными считаются неврологические отклонения. В таком случае, к сожалению, не обойтись без хирургического и медикаментозного вмешательства. Если у больного зафиксированы атонии, то врач назначает лекарства, которые помогут пузырю восстановить функцию сокращения. При его спазмах часто назначают миорелаксанты. Если же все попытки оказались тщетными, тогда приходится проводить операцию, в ходе нее врач рассекает в спинном мозгу те нервы, которые образуют спастические сокращения мочевого пузыря.
Остаточная моча является важным критерием, определяющим наличие патологических изменений в нижних мочевыводящих путях. В здоровом организме в полости мочевого пузыря после акта мочеиспускания остаток мочи не должен превышать 10% от общего объема мочи. Определение количества остаточной мочи в мочевом пузыре имеет важное диагностическое значение при целом ряде патологий, как правило, требующих незамедлительного лечения.
Акт мочеиспускания (иннервация) представляет собой совокупность работы мышечного слоя (детрузора) мочевого пузыря, который, сокращаясь, обеспечивает удаление жидкости, и сфинктеров мочеиспускательного канала, регулирующих удерживание мочи в процессе ее накопления до момента возникновения желания выполнить акт мочеиспускания.
В зависимости от развития патологических изменений в любом из структурных элементов мочевыводящих путей, отвечающих за удаление мочи, возникают разнохарактерные нарушения, приводящие к повреждениям детрузора мочевого пузыря с последующим развитием атрофии и, соответственно, неспособности достаточным образом сократиться.
Важно! Несмотря на то, что клиническое значение имеет количество мочи, превышающее 50 мл, максимальное остаточное количество может превышать 1 литр.
Таблица: Допустимый объем остаточной мочи по возрастам
источник
Здоровый мочевой пузырь нормальной емкости накапливает урину, оттекающую по мочеточникам из почек, до того момента, пока достаточно не заполнится, и человек не почувствует позыв к мочеиспусканию. В норме моча может скапливаться и удерживаться в полости органа около 2–5 часов. Но при патологических изменениях, в результате которых его объем увеличивается или уменьшается, развиваются различные нарушения мочеиспускания. Рассмотрим, какой должна быть емкость этого органа у взрослых женщин и мужчин, у детей, как определить этот параметр и какие патологии могут приводить к изменению объема мочевого пузыря.
Нормальная емкость этого органа различается по гендерному признаку и в зависимости от возраста человека:
- у женщин объем мочевого пузыря примерно равен 250–500 мл;
- для мужчин эта цифра немного выше — 350–700 мл.
Но в зависимости от индивидуального строения органа и растяжимости его стенок, в мочевом пузыре может удерживаться до литра урины.
У детей его емкость увеличивается по мере взросления ребенка:
| Возраст (лет) | Емкость мочевого пузыря (в мл) |
|---|---|
| 0-1 | 35–50 |
| 1-3 | 50-70 |
| 3-8 | 100-200 |
| 9-10 | 200-300 |
| 11-13 | 300-400 |
Как видно из таблицы, взрослых размеров орган достигает уже после 11 лет.
Объем мочевого пузыря на протяжении жизни может изменяться в меньшую или большую сторону. На его емкость могут влиять следующие факторы:
- хирургические операции на органах малого таза;
- патологические изменения рядом расположенных органов;
- прием некоторых лекарственных средств;
- злокачественные и доброкачественные опухоли в мочевом пузыре;
- неврологические патологии;
- беременность;
- возрастные изменения, происходящие в организме пожилого человека.
Существуют исследования, которые подтверждают возможность изменения размеров мочевого пузыря в результате сильного эмоционального потрясения, причем это возможно как у женщин, так и у мужчин. Решение данной проблемы состоит в восстановлении общего эмоционального фона, когда человек может полностью контролировать все функции своего организма.
Некоторые из этих изменений обратимы, и емкость органа возвращается к прежним цифрам после прекращения воздействия провоцирующего фактора. Такой исход изменений прогнозируют после родов или прекращения приема лекарственных препаратов. В других случаях возвращение нормальной емкости органа возможно только после адекватной терапии или хирургического вмешательства.
Изменения размера мочевого пузыря не могут остаться незамеченными для женщин и мужчин, так как проблема ухудшает их качество жизни. Больные сталкиваются со следующими симптомами:
- частое мочеиспускание, когда количество походов в туалет превышает 5 раз в день;
- учащенные ночные мочеиспускания;
- наличие императивных (сильнейших, повелительных) позывов к мочеиспусканию;
- количество выделяющейся мочи меньше чем обычно, но позывы возникают чаще.
Когда мочевой пузырь становится меньшего объема, он быстрее наполняется уриной, и поэтому требуется чаще его опорожнять. Когда орган увеличивается, количество остаточной мочи в нем также возрастает, и проблемы с мочеиспусканием проявляются частыми позывами к опорожнению.
Современным и наиболее точным методом является ультразвуковое исследование этого органа, когда его принимают за цилиндр или эллипс (условно), и аппаратура автоматически определяет объем пузыря. Эти данные необходимы для оценки его состояния, наличия заболеваний мочевыделительной системы, для определения количества остаточной урины либо ее задержки.
Формулы, позволяющие определить емкость мочевого пузыря (ЕМП) у взрослых мужчин и женщин:
- ЕМП (в мл) = 73 + 32 x N, где N — возраст человека.
- ЕМП = 10 x M, где M — масса человека, не имеющего избыточной массы тела.
- ЕМП = 0,75 x A x L x H, где A — ширина, L — длина, H — высота органа, определенные посредством метода катетеризации.
Для детей используют другую формулу:
ЕМП = 1500 x (S/1,73), где S — средняя поверхность тела ребенка. Этот показатель врачи берут из готовых таблиц, точность подобных вычислений приближается к 100 %.
Исследования, проводимые учеными, показали, что емкость мочевого пузыря не изменяется с момента окончательного развития мочеполовой системы, если не имело место воздействие провоцирующего факторы (заболевание, операция и пр.).
У мужчин и женщин они идентичны и разделяются на две группы:
- Функциональные, связанные с нарушением функций органа.
- Органические, возникают из-за нарушения строения его стенки.
К первой группе относят заболевание гиперактивный мочевой пузырь. Оно связано с нарушением снабжения органа нервами или их недостаточной работой. Заболевание проявляется частыми и императивными позывами к мочеиспусканию.
К органическим причинам относят заболевания, протекающие с длительным воспалением, которое провоцирует изменение тканей стенки органа. В результате этого процесса ткани постепенно замещаются соединительной тканью, и объем пузыря уменьшается. К таким причинам относят:
- интерстициальный цистит — воспаление мочевого пузыря небактериальной этиологии, которое проявляется частым мочеиспусканием, примесями крови в моче и продолжительными болями в нижней области живота;
- туберкулез мочевого пузыря — заболевание бактериальной природы, возбудителем которого становится туберкулезная палочка;
- лучевой цистит — воспалительное заболевание органа, развивающееся после лучевой терапии (проводят для лечения раковых заболеваний ионизирующим излучением);
- шистосомоз — заболевание паразитарной этиологии, возбудителем служит плоский червь;
- искусственное отведение урины на протяжении длительного времени (например, восстановительный период после операции).
Во многих случаях данные изменения являются необратимыми, поэтому возвращение прежнего размера органа возможно только посредством операции.
Увеличиться он может в результате следующих заболеваний мочеполовой сферы:
- ишурия: характеризуется острой задержкой мочи, когда мочевой пузырь переполняется, но не способен опорожниться;
- камни в мочевом пузыре;
- камни в мочеточниках, при этом они вызывают увеличение мочевого пузыря чаще, чем конкременты в самом органе. Это происходит из-за закупорки просвета мочеточников, в результате чего затрудняется отток урины;
- опухоли в протоках органа;
- простатит у мужчин, его острая форма сопровождается очень быстрым изменением размера мочевого пузыря и болью в области живота;
- доброкачественная гипертрофия простаты;
- опухоль простаты у мужчин;
- злокачественная опухоль мочевого пузыря;
- доброкачественные опухоли — полипы. Они не склонны к быстрому росту и могут вовсе себя не проявлять. Но когда полипы начинают быстро расти, вероятнее всего, произошла их малигнизация (озлокачествление), и больному срочно нужна операция.
Другими провоцирующими факторами, способными вызвать увеличение этого органа, являются:
- холецистит — воспаление желчного пузыря;
- опухоль мозга, провоцирующая дисфункцию мозговых нейронов и прерывание контроля над мочеиспусканием;
- рассеянный склероз, когда проблемы с мочеиспусканием вызваны неврологическими нарушениями;
- функциональные патологии простаты у мужчин, возраст которых более 40 лет;
- эндокринные нарушения, связанные с поражением вегетативной нервной системы при сахарном диабете;
- аднексит — заболевание женских половых органов — воспаление придатков;
- катетеризация мочевого пузыря, когда трубка была установлена неправильно, и моча задерживалась в организме;
- другие медицинские манипуляции, вызвавшие раздражение мочевыводящих органов, в результате чего развивается отек мочевого пузыря и задержка урины в нем.
Есть некоторые лекарственные препараты, способные вызвать отек мочевого пузыря:
- парасимпатолитики;
- опиаты;
- седативные средства;
- ганглионарные блокаторы;
- некоторые анестетики.
Мочевой пузырь, увеличенный в размере, можно беспрепятственно пальпировать, но при таком исследовании патологию можно спутать с опухолью брюшной полости, кистой или заворотом кишечника. Поэтому для подтверждения диагноза пациенту ректальным путем исследуют заднюю стенку этого органа, а также проводят его катетеризацию.
Сначала врач назначит ультразвуковое исследование, экскреторную урографию, хромоцистоскопию и, возможно, цистоскопию. На основании результатов этих исследований он подберет оптимальный вариант устранения этой проблемы. Важно устранить и саму причину, которая привела к таким изменениям.
Если мочевой пузырь стал меньшего объема, могут назначить следующие консервативные методы терапии:
- гидродилятацию — процедуру, в ходе которой в орган нагнетают жидкость и таким образом постепенно увеличивают его объем;
- инъекции нейротоксинов, вводимые через мочеиспускательный канал в стенку мочевого пузыря. Они нарушают работу нервов, тем самым снижают частоту мочеиспускания и увеличивают накопительную функцию этого органа.
Хирургические методики увеличения объема мочевого пузыря:
- Миомэктомия. Иссекается часть мышечной ткани детрузора — сократительной мышцы пузыря.
- Трансуретральная детрузоротомия. Через мочеиспускательный канал в полость органа вводят микрохирургический инструмент, которым пересекают нервы в его стенке.
- Аугментационная цистопластика. Удаление части органа, которую во время операции замещают участком желудка или кишечника.
- Цистэктомия. Мочевой пузырь удаляется полностью и замещается участком кишечника. Такая операция обычно проводится в случае со злокачественными опухолями в органе.
Если у больного наблюдается увеличенный мочевой пузырь, первостепенно назначают лечение спровоцировавшего такое состояние заболевания. Одновременно пациенту могут установить катетер для нормализации отвода урины. Дополнительные терапевтические меры, которые врач подбирает индивидуально:
- медикаменты, действие которых направлено на улучшение тонуса органа;
- физиотерапия (электрофорез, прогревание, ультразвук и т. п.);
- лечебная физкультура, которая поможет укрепить мышцы тазового дна.
Если увеличение размера органа было вызвано раковыми опухолями, больному проводят цистэктомию — полное удаление мочевого пузыря с последующим замещением тканями кишечника.
Если подобные изменения оставлять нелечеными, то человека могут ожидать неприятные последствия в виде хронической почечной недостаточности, пузырно-мочеточникового рефлюкса, хронического пиелонефрита и многих других.
источник
Мочевыделительная система человека сформирована так, что в здоровом организме после произведённого акта мочеиспускания в мочевом пузыре остаётся незначительное количество урины. Её называют остаточной мочой. Это важный показатель правильного функционирования этой системы, так как если количество остаточной мочи сильно превышает норму, это свидетельствует о серьёзной патологии.
Количество остаточной мочи сильно зависит от таких физиологических показателей, как пол и возраст. К примеру, у мужчин эта норма выше, чем у женщин, ввиду большего объёма мочевого пузыря.
| Категория обследуемых | Количество остаточной мочи |
| Новорождённые | 3 мл |
| Дети первого года жизни | 5 мл |
| До 4 лет | 7 мл |
| До 10 лет | 10 мл |
| До 16 лет | 20 мл |
| Женщины | 40 мл |
| Мужчины | 50 мл |
Стоит отметить, что значения, указанные в таблице, являются ориентировочными. Небольшое отклонение от этих показателей вовсе не указывает на наличие какой-либо патологии нижних мочевыводящих путей. Основным критерием нормы при подсчёте остаточной мочи является её содержание в мочевом пузыре в количестве не более 10% от общего объёма полости органа.
Появление излишков остаточной мочи могут вызвать и спровоцировать многие заболевания и нарушения:
- Цистит. Под циститом понимается наличие воспалительных процессов в мочевом пузыре. Заболевание, как правило, поражает женщин, что объясняется анатомическими особенностями строения мочевыводящих путей у них. Вследствие воспаления нарушаются функции мочевого пузыря, в том числе сократительная, за счёт чего и происходит мочеиспускание. Это приводит к неполному опорожнению, вследствие чего в полости органа остаются излишки урины.
При цистите воспаляется слизистая оболочка мочевого пузыря, что вызывает нарушение сократительной функции (позывы возникают часто, но полного опорожнения может не происходить)
- Простатит. Это наиболее частая причина появления патологии у мужчин. Воспаление предстательной железы увеличивает её в размере, в результате чего возможно сдавливание уретры и, как следствие, неполное мочеиспускание. Схожие же механизмы образования избытка остаточной мочи наблюдаются и при опухолях простаты как доброкачественных (аденома), так и имеющих злокачественное течение.
Увеличенная предстательная железа сдавливает уретру, что приводит к неполному опорожнению мочевого пузыря
- Цистолитиаз. Это заболевание, вызываемое наличием песка или камней в мочеточниках, способно вызывать их обструкцию (перекрытие), что приводит к застою урины в мочевом пузыре.
- Нейрогенный мочевой пузырь. Данное заболевание связано патологией функционирования вегетативной нервной системы. Нарушается сократительная способность мочевого пузыря, что приводит к застою урины в его полости.
Кроме указанного выше, к возникновению патологии могут приводить травмы органа, оперативные вмешательства, системные патологии.
Основными признаками, свидетельствующими о том, что мочевой пузырь не полностью опорожняется, являются:
- дискомфорт внизу живота и паховой области;
- боли ломящего характера;
- позывы к повторному мочеиспусканию;
- чувство неудовлетворённости актом мочеиспускания.
Указанные выше признаки являются специфическими для данного нарушения, но учитывая тот факт, что образование излишков остаточной мочи не является самостоятельной патологий, а лишь следствием иных заболеваний мочеполовой системы, на первое место выходят симптомы, которые к ним и относятся:
- ощущение боли, жжения и зуда во время акта мочеиспускания;
- небольшая, прерывистая струя мочи;
- изменение цвета урины, наличие в ней крови и гноя.
Когда количество остаточной урины в мочевом пузыре незначительно превышает физиологическую норму, это состояние никакими симптомами себя не проявляет. На этом этапе заподозрить патологию практически невозможно. Наличие этого нарушения, как правило, выявляется по результатам обследований, связанных с иными заболеваниями (простатитом, циститом), когда болезнь переходит в тяжёлую форму. Медицинское обследование при этом проходят, как правило, по назначению уролога или гинеколога. К основным диагностическим методикам относятся:
- Общий анализ мочи. Это весьма информативный метод, позволяющий заподозрить наличие инфекционных поражений, воспалительных процессов мочевыводящих путей. Об этом будут свидетельствовать обнаруженные лейкоциты, эритроциты, эпителиальные клетки. Это исследование позволяет определить основные показатели урины, как то:
- цвет;
- кислотность;
- объём;
- консистенцию;
- наличие белка, конкрементов, посторонних вкраплений.
- Анализ мочи по Нечипоренко. При помощи данного исследования выявляется количество лейкоцитов и эритроцитов, содержащихся в моче, а отклонение их от нормы может свидетельствовать об инфекционно-воспалительных процессах.
- Мазок со слизистой уретры. Данное исследование направлено на выявление патогенной микрофлоры, обитающей в мочевыделительных путях и приводящей к урогенитальным инфекциям.
Мазок из уретры у мужчин вызывает неприятные, порою болезненные ощущения, но он с высокой точностью позволяет определить проблемы мочеполовой системы и назначить правильное лечение
Вышеприведённые исследования направлены на диагностику заболеваний, которые вызывают излишки остаточной мочи. Для определения же её количества проводится ультразвуковое исследование.
Техника его выполнения заключается в следующем:
- Обследуемый за 2 часа до начала исследования выпивает около полутора литров жидкости.
- На первом этапе УЗИ проводится с наполненным мочевым пузырём.
- Затем пациента просят помочиться, после чего оценивается количество оставшейся в полости органа урины.
Данный метод является наиболее детальным и точным.
С таким методом исследования пришлось мне столкнуться, когда моя 4-летняя дочка жаловалась на боли в нижней части живота. Первый этап исследования прошёл у нас хорошо. Выпить литр сока для ребёнка не составило труда. Но когда нас отправили в туалет, который находился тут же за дверью, начались проблемы. В незнакомых условиях ребёнок напрочь отказывался помочиться. Мы промучались минут 10, прежде чем мочеиспускание всё-таки случилось. Но из-за стрессовой для ребёнка обстановки, по-видимому, мочевой пузырь опорожнился не полностью, и остаточная моча в нём намного превышала норму. Учитывая второстепенность именно этого метода, повторное УЗИ нам не назначили, но врач признал, что результат можно подвергнуть сомнению именно потому, что ребёнок слишком мал и не смог полностью выполнить необходимые условия диагностики.
Лечение при избытке остаточной мочи заключается в первую очередь в избавлении от причин, вызвавших патологию:
- При цистите и иных воспалительных заболеваниях мочевыводящих путей широко используются антибиотики для устранения патогенной микрофлоры (пенициллины — Амоксициллин, цефалоспорины — Цефтриаксон). Уреаплазмоз и микоплазмоз успешно лечатся при помощи противомикробных средств, в частности, Метронидазола.
- Терапия простатита также может требовать применения антибиотиков, если болезнь вызвана инфекционными агентами. При аденоме простаты, наличии опухолевых образований возможно проведение хирургической операции.
- Наличие в мочевыводящих путях конкрементов, затрудняющих отток мочи, является показанием к приёму спазмолитиков (Но-шпы), лекарственных средств, растворяющих камни (Аллопуринол). В исключительных случаях возможно оперативное вмешательство.
- При проблемах с нарушением иннервации мочевого пузыря показаны:
- приём холинолитиков (Атропин), которые регулируют работу сфинктера органа;
- лечение антидепрессантами при расстройствах нервной системы;
- физиотерапия (электрофорез), направленная на активизацию рефлекторных способностей сфинктеров.
Если количество остаточной урины слишком велико вследствие полного отсутствия мочеиспускания, что может возникнуть на фоне наличия в мочевыводящих путях конкрементов или при запущенной аденоме простаты у мужчин, то необходимо провести катетеризацию для её выведения. Суть этой процедуры заключается во введении через уретру в мочевой пузырь специального катетера, через который возобновится нарушенный отток мочи. Данная процедура производится исключительно в условиях стационара.
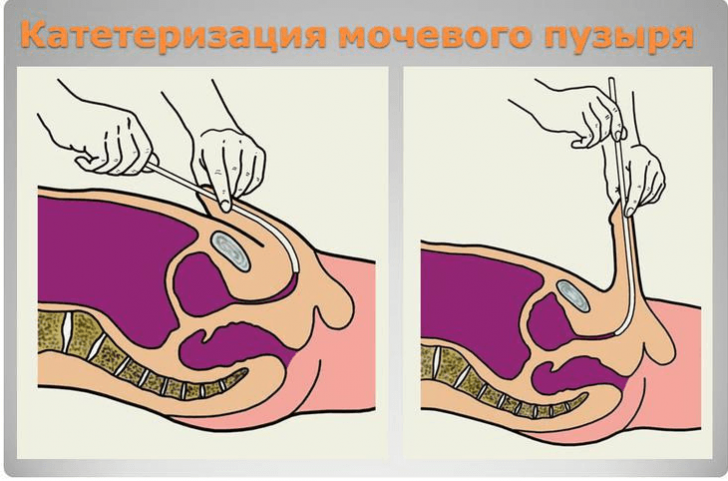
Прогноз лечения зависит непосредственно от причины, вызвавшей эту патологию. При своевременной и адекватно назначенной терапии прогноз в большинстве случаев благоприятный: устранение причины нормализует процессы полного оттока мочи.
Избыток остаточной мочи способен вызвать серьёзные осложнения:
- воспалительные заболевания почек;
- гидронефроз;
Гидронефроз — это патологическое расширение почечных чашечек и лоханки, которое возникает из-за нарушения оттока мочи
- хроническую почечную недостаточность.
У женщин остаточная моча может спровоцировать инфицирование и воспаление органов репродуктивной системы.
Основой профилактики остаточной мочи является своевременная диагностика и лечение инфекционно-воспалительных заболеваний мочевыводящих путей, простатита, мочекаменной болезни. Среди общих рекомендаций стоит выделить:
- соблюдение правил личной гигиены;
- отказ от случайных половых связей;
- правильное, сбалансированное питание;
- физическую активность.
Предупредить заболевания мочевого пузыря поможет обогащение рациона продуктами, которые препятствуют развитию инфекции, обладают мочегонным свойством:
Для нормального отделения мочи также не стоит забывать о питьевом режиме. В сутки следует выпивать не менее 1,5 литров чистой воды.
При любых проблемах, связанных с патологиями мочеиспускания (зуде, резях, боли, чувстве неудовлетворения после посещения туалета), необходимо как можно быстрее обратиться к врачу. Подобные нарушения хорошо поддаются терапии, однако при отсутствии лечения вероятность тяжёлых осложнений весьма высока.
источник
 Форма и контуры органа. В норме очертания органа ровные, без заметных впадин или выпуклостей. Форма может варьировать от округлой до яйцевидной.
Форма и контуры органа. В норме очертания органа ровные, без заметных впадин или выпуклостей. Форма может варьировать от округлой до яйцевидной.
 мочекаменная болезнь;
мочекаменная болезнь; боли, зуд, жжение во время мочеиспускания;
боли, зуд, жжение во время мочеиспускания; общий осмотр у гинеколога или уролога;
общий осмотр у гинеколога или уролога; Оперативное вмешательство. Если речь идет о почечной недостаточности либо о деформации мочевого пузыря, исправить положение сможет лишь операция. Также операцию проводят при мочекаменной болезни, если размер камней слишком большой, а медикаменты неспособны их вывести.
Оперативное вмешательство. Если речь идет о почечной недостаточности либо о деформации мочевого пузыря, исправить положение сможет лишь операция. Также операцию проводят при мочекаменной болезни, если размер камней слишком большой, а медикаменты неспособны их вывести.

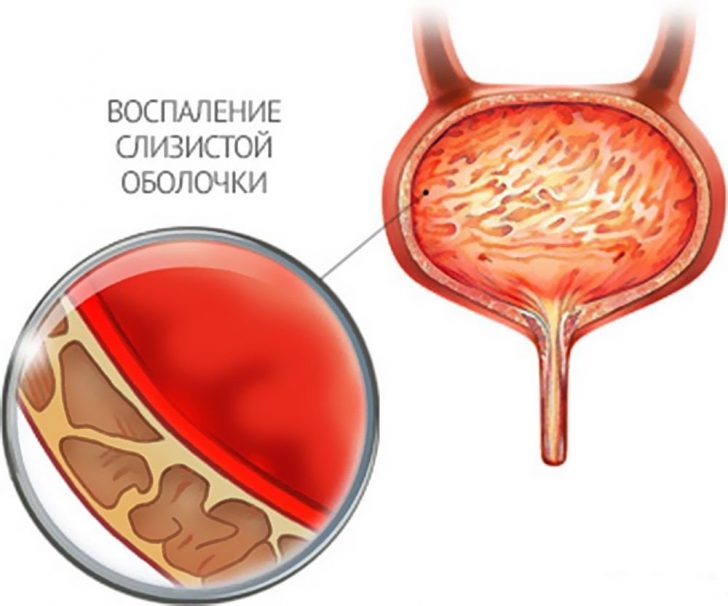 При цистите воспаляется слизистая оболочка мочевого пузыря, что вызывает нарушение сократительной функции (позывы возникают часто, но полного опорожнения может не происходить)
При цистите воспаляется слизистая оболочка мочевого пузыря, что вызывает нарушение сократительной функции (позывы возникают часто, но полного опорожнения может не происходить)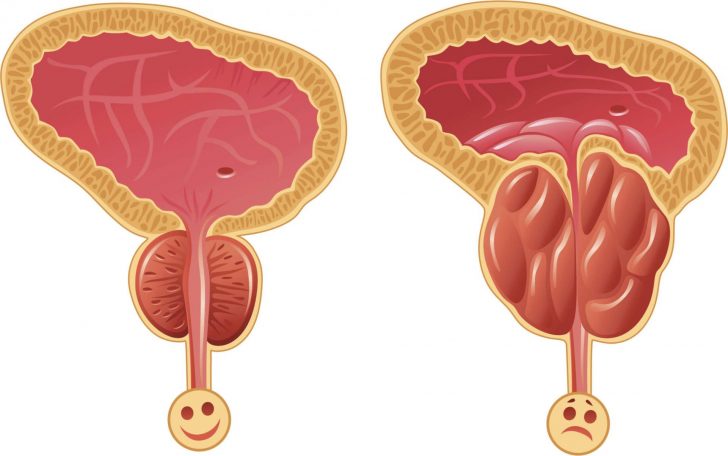 Увеличенная предстательная железа сдавливает уретру, что приводит к неполному опорожнению мочевого пузыря
Увеличенная предстательная железа сдавливает уретру, что приводит к неполному опорожнению мочевого пузыря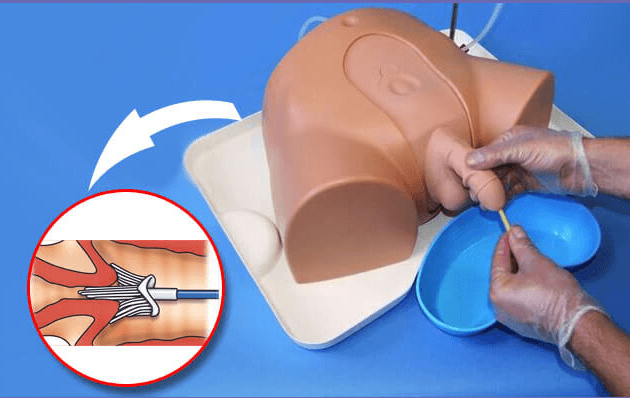 Мазок из уретры у мужчин вызывает неприятные, порою болезненные ощущения, но он с высокой точностью позволяет определить проблемы мочеполовой системы и назначить правильное лечение
Мазок из уретры у мужчин вызывает неприятные, порою болезненные ощущения, но он с высокой точностью позволяет определить проблемы мочеполовой системы и назначить правильное лечение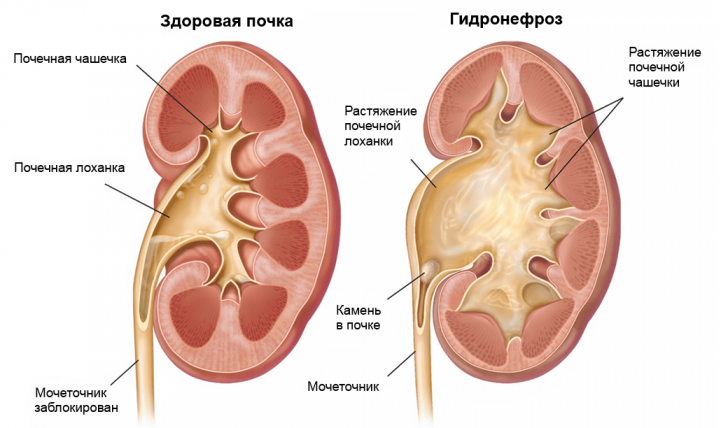 Гидронефроз — это патологическое расширение почечных чашечек и лоханки, которое возникает из-за нарушения оттока мочи
Гидронефроз — это патологическое расширение почечных чашечек и лоханки, которое возникает из-за нарушения оттока мочи