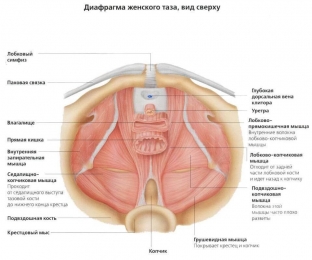
Найден новый способ решения одной из самых деликатных женских проблем – недержания мочи. Кому он подходит?
Консультирует доктор медицинских наук, вице-президент Ассоциации по менопаузе, профессор ГУ Центра акушерства, гинекологии и перинатологии в г. Москве Вера Ефимовна Балан.
– Что представляет собой новый метод?
– Его суть – во введении особого объемообразующего вещества, говоря проще, геля. Делается укол, увеличивается объем мышцы и происходит механическое закрытие мочеиспускательного канала. Все – проблема решена.
– Так просто? Значит, теперь женщинам можно быстро и эффективно помочь?
– Да, метод действительно очень результативный. Показатели успеха – 87,5%. Это неплохие цифры, учитывая сложность проблемы. Эффективность нового метода практически сопоставима с операцией TVT. Но при этом он в три раза дешевле.
– Эффект от операции сохраняется в течение нескольких лет, а что можно сказать о новом методе?
– Он появился сравнительно недавно, поэтому на данный момент можно оценить результаты двух-трех лет. В течение этого времени эффект сохраняется, и пациентки чувствуют себя хорошо.
– А есть ли у метода побочные эффекты? Ведь раньше подобные манипуляции уже использовались, но от них отказались, так как слишком много сложностей возникало после?
– Да, действительно это так. Сам принцип введения объемообразующего лекарства для лечения недержания не нов.
Впервые его начали использовать еще в 1938 году. Но тогда он дал столько осложнений, что на долгие годы от него отказались. Спустя десятки лет к нему вернулись. Ведь по сравнению с операцией этот лекарственный метод имеет свои преимущества: он простой, менее травматичный, применяется без общего наркоза. Надо было лишь найти то вещество, которое не будет давать осложнений. Использовали как органические вещества – человеческий коллаген, жировую ткань, бычий коллаген, так и синтетические – угольные шарики, тефлон, силикон.
Как оказалось, все они имеют существенные недостатки. Например, бычий коллаген может вызвать аллергию. Также он очень быстро рассасывается, его нужно вводить 2–3 раза в год. А тефлон и силикон практически всегда «мигрируют» в другие органы и ткани.
На сегодняшний день мы в нашем отделении провели и закончили большую работу с отечественным материалом – ДАМ+. Это сетчатый водорастворимый полимер с ионами серебра, которые защищают от местных воспалительных реакций. Он не токсичен, не мигрирует в органы и ткани и не рассасывается. Поэтому и побочные эффекты минимальны.
В течение первых суток может быть временная задержка мочи. Но потом все проходит. И возможны небольшие воспалительные процессы, которые быстро исчезают при назначении антибиотиков.
Так что подбор вводимого лекарства – одно их двух необходимых условий для успешного использования метода.
– Каково второе условие?
– Этот метод требует избирательного подхода к выбору пациенток. Не стоит ждать от него невозможного. Он помогает при отдельных типах стрессового и смешанного недержания. Также его можно использовать у женщин старшего возраста, когда есть риск сердечно-сосудистых осложнений при хирургическом вмешательстве. Поэтому перед применением метода необходимо пройти тщательное обследование.
– Какое именно?
– На сегодняшний день для постановки диагноза у нас есть современная малоинвазивная аппаратура. Ее можно использовать амбулаторно, то есть пациентке не придется ложиться в больницу. Но этот прибор не позволяет оценить, есть ли ургентный компонент или нет. Поэтому необходимо уродинамическое исследование.
Также мы разработали интересную классификацию факторов, определяющих степень тяжести этого заболевания: легкая, средняя или тяжелая. Это тоже помогает в постановке более точного диагноза.
– Помимо обследования нужна ли какая-то еще подготовка?
– Да. На срок не менее 6 недель женщине обязательно назначается заместительно-гормональная терапия для улучшения кровотока в органах малого таза. Какое именно проводить лечение – общее или местное – решается в каждом случае индивидуально.
Настоятельно рекомендуем физические упражнения и тренировку мышц с помощью метода биологически обратной связи. Если есть императивный компонент, мы его полностью устраняем, назначая специальные препараты.
– А что после лечения?
– В течение 12 месяцев необходимо наблюдение у специалиста, а также УЗИ-контроль через 3, 6, 12 месяцев.
– Есть ли категории женщин, которым этот метод нежелателен?
– Это тяжелая степень недержания мочи, некомпенсированный сахарный диабет первого типа, воспалительные процессы в области введения, злокачественные процессы в малом тазу, индивидуальная непереносимость, гиперактивный мочевой пузырь.
источник
Общая информация:
Согласно современным представлениям, количество женщин, страдающих стрессовым недержанием мочи (НМ) во всем мире не уменьшается и представляет медицинскую и социально-экономическую проблему. По данным Международного общества, занимающегося проблемами недержания мочи (ICS), Стрессовое НМ – это непроизвольная потеря мочи при физической нагрузке, кашле, смехе, резком вставании, половом акте и т.д., т.е. при повышении внутрибрюшного давления. Механизм удержания мочи нарушается в результате внезапного повышения внутрибрюшного давления, которое в совокупности с внутрипузырным, начинает превышать внутриуретральное давление. Актуальность проблемы данного типа недержания мочи определяется ее распространенностью среди женщин всех возрастов и по данным отечественных и зарубежных авторов в возрасте 30-60 лет составляет 40 — 50%.
Существует ряд факторов, приводящих к возникновению стрессовое НМ: количество и особенности течения родов, наличие оперативных вмешательств на органах малого таза, ожирение, снижения содержания и нарушения состава коллагена, сопутствующие неврологические заболевания, употребление алкоголя, курение, тяжелый физический труд и т.д.
Стрессовое НМ причиняет значительный дискомфорт и затрудняет полноценную жизнь женщин в обществе. Большинство из них остаются без своевременного и адекватного обследования и лечения в связи с низкой обращаемостью и недостаточной информированностью о возможностях лечения данного заболевания.
В настоящее время, благодаря объемообразующему средству «Уродекс», у женщин появился выбор в большом арсенале предложенных методов лечения стрессового и смешанного НМ с преобладанием стрессового компонента.
Новый малоинвазивный метод для лечения стрессового недержания мочи
возможен с помощью уникального объемообразующего средства «Уродекс» (производство «БиоПолимер», Германия). Преимуществом периуретрального введения «Уродекса» является простота и удобство техники выполнения, возможность проведения под местной анестезией в амбулаторных условиях, хорошая переносимость, минимизация осложнений и приемлемая стоимость. Данный материал обладает высокой биосовместимостью и биодеградируемостью (распадается на воду и углекислоту).
В состав «Уродекса» входят положительно-заряженные микрочастицы декстраномера, стимулирующие образование собственных коллагеновых волокон, и 100% сетчатая стабилизированная гиалуроновая кислота неживотного происхождения, являющаяся транспортным средством для этих микрочастиц. В течение десятилетий гиалуроновая кислота применялась в различных областях медицины: ортопедия, эстетическая медицина и офтальмология. В настоящее время, она нашла применение и в современной урогинекологии при лечении стрессовое НМ у женщин и везикоуретрального рефлюкса.
Периуретральное введение «Уродекса» может быть проведено под местным и внутривенным обезболиванием в амбулаторных условиях в течение 15 минут, вызывая механическую компрессию средней трети уретры и повышая давление закрытия уретры.
- стрессовое или смешанное НМ с преобладанием стрессового компонента у женщин,
- подтвержденные в ходе комбинированного уродинамического исследования;
- везикоуретральный рефлюкс.
- нарушения свертываемости крови;
- аутоиммунные заболевания;
- применение иммунотерапии;
- беременность и лактация;
- острые инфекции мочевыводящих путей (цистит, уретрит и т.д.);
- индивидуальная непереносимость гиалуроновой кислоты.
Объемообразующее средство «Уродекс» зарегистрировано Министерством Здравоохранения Российской Федерации, регистрационное удостоверение № ФС 2006/1523 от 03.10.2006 г.
К впрыскиванию Уродекса пациента готовят так же, как к цистоскопии. Впрыскивание производят в литотомической позиции. Перед процедурой необходимо измерить длину мочеиспускательного канала (лучше всего с помощью постоянного катетера) и нанести соответствующую метку на процедурный катетер.
Сначала на стенки мочеиспускательного канала наносят смазочное средство (Инстиллагель 6 мл). Для того чтобы процедура прошла безболезненно, далее рекомендуется провести местную анестезию надлежащего участка (места имплантации) с использованием 0,4-0,8 мл лидокаина.
Уродекс является двухфазным полимером частично состоит из геля и из частиц из декстраномера.
Гелевая часть состоит из гиалуроновой кислоты, гилан-гель (поперечносетчатая гиалуроновая кислота) и также вискоэластичного вещества гипромеллозы (сокращенное обозначение гидроксипропилметилцеллюлозы).
За счет такого состава осуществляется особенно легкое введение, в противовес гипромеллозе в организме не имеется также никаких разлагающих ее ферментов, уже только этим можно объяснить более длительный эффект по сравнению с чистым гелем гиалуроновой кислоты.
Особенно следует отметить то, что используемая для Уродекса (и Матридекса) гиалуроновая кислота примерно в 20 раз чище относительно нагрузки эндотоксинами по сравнению с тем что предписывают европейские нормы!
Устойчивые частицы состоят из декстраномера, это полимерный декстран, а значит химически полимерный сахар. Частицы имеют величину 80-120 микрон, они достаточно малы, так что это обеспечивает легкое введение, но также и достаточно велики чтобы не быть фагоцитированными. Они имеют равномерную форму и слегка шероховатую поверхность (как мячик для гольфа), что облегчает их проникновение в ткань.
Особенно важно то, что частицы в Уродексе имеют положительный заряд. Исследования показали, что положительно заряженные частицы приводят к обширному образованию новых тканей и вырабатывают собственные коллагеновые волокна. Это может быть подтверждено при помощи ультразвукового исследования по методике Коллагеносон.
За последние годы и десятилетия Декстраномер доказал свою хорошую биологическую переносимость уже за счет многочисленных применений в медицине (обработка ран, введение в область морщин, лечение везико-уретрального рефлюкса и недержания).
УРОДЕКС® является стерильным вискозным гелем, содержащим микрочастицы декстраномера и стабилизированную гиалуроновую кислоту неживотного происхождения.
Имплантация в субмукозальный слой средней части уретры должна быть легко выполнимой, с применением аппликатора для контроля за введением иглы шприца;
Метод имплантации препарата разработан с учётом минимальной инвазивности и аккуратности при установке болюса в позиции 3, 6, 9 и 12.
Аппликатор препарата УРОДЕКС® разработан с целью минимальной инвазивности и безопасной имплантации в средне – уретральную позицию, как альтернатива методу имплантации с применением эндоскопа.
Уродекс вводится в середину уретры под слизистую уретры четырьмя порциями. За счет выскоэластичного геля достигается немедленный эффект, ткань натягивается, просвет уретры становится уже и вместе с тем восстанавливается функция сфинктера. В течение следующих недель ткань стимулируется к образованию собственных коллагеновых волокон за счет положительно заряженных частиц декстраномера, таким образом его действие сохраняется много дольше чем присутствие самих компонентов геля.
Так как введение осуществляется в средней трети длины уретры, сфинктеральная функция уретры, которая была ограничена из-за недержания, восстанавливается оптимально.
Urodex обладает следующими характеристиками:
· не является неиммуногенным;
· является биологически совместимым;
· не является аллергеном;
· со временем подвергается биологическому рассасыванию;
· оказывает продолжительное действие;
· не мигрирует;
· микрочастицы, входящие в состав препарата, не изменяются в размерах.
— контролируемая имплантация;
— возможность применения без общей анестезии;
— проведение операции в амбулаторных условиях.
Безопасность продукта была достаточно подтверждена в последние годы за счет применяемого в эстетической медицине продукта Матридекс с подобным составом. Основополагающий компонент безопасности это без сомнения тот факт, что все компоненты, также и частицы в конечном счете разлагаются на нетоксичные субстанции воды и двуокись углерода, таким образом не следует опасаться долговременных повреждений.
Прочитав эту информацию, просим Вас задавать нам вопросы на форуме, по электронной почте, по телефону. Мы с удовольствием на них ответим.
Если Вы нуждаетесь в подобного рода лечении, просьба предварительно записаться у наших администраторов.
Мы работаем для Вас каждый день с 9:00 до 20:00,
в субботу и воскресенье с 10:00 до 18:00.
Тел.: (499) 200-11-35, (495) 222-67-03.
По телефону (495) 222-67-03 круглосуточно врач доступен для консультации по вопросам оказания медицинской помощи.
Наш адрес: м. Алтуфьево, ул. Новгородская, д. 25.
Добраться к нам можно от: м.Алтуфьево, м.Речной Вокзал, м.Медведково, м.Петровско-Разумовское, м.Бибирево, пл.Лианозово, пл. Лосиноостровская, пл.Ховрино до остановки «ул. Новгородская».
Медицинский Центр «БИОНИС» имеет свою автостоянку на 8 машиномест, что очень удобно водителям.
Расположение клиники удобно для проживающих в районах: Лианозово, Бибирево, Отрадное, Петровско-Разумовское, Ховрино, Медведково; платформы: Лось, Лосиноостровская, Марк, Лианозово, Петровско-Разумовская, а также для жителей городов: Пушкино, Лобня, Долгопрудный, Мытищи, Королев, Сергиева Посада, поселка Северный.
источник
Сегодня я хотела бы поговорить об очень деликатной проблеме – недержании мочи. Тема очень большая и сложная, попробую описать кратко.
Проблема даже заключается не в самом недержании – это как раз можно успешно устранить, а в том, что многие женщины стесняются это обсуждать даже с гинекологом и, что еще хуже, считают подтекание мочи нормальным явлением.
Непроизвольное подтекание мочи у женщин во время занятий спортом, при чихании и кашле, при поднятии тяжестей называется стрессовым недержанием мочи. Слово «стресс» здесь используется в значении «провоцирующий фактор».
По данным зарубежных исследований, от 30 до 50 % женщин сталкиваются с проблемой недержания мочи после родов, к периоду менопаузы это число возрастает до 60 %.
Как формируется стрессовое недержание мочи?
Существует два механизма , тесно связанных между собой:
Нарушение соединительнотканного каркаса малого таза – повреждение связок, удерживающих матку, мочевой пузырь и уретру. Уретра опускается ниже своего физиологического положения, вследствие чего она не может оказывать сопротивление повышению давления в мочевом пузыре.
Слабость мышц тазового дна. Снижение тонуса мышц влагалища и диафрагмы таза приводит к опущению стенок влагалища и матки. Часть пучков мышц, формирующих опорную систему для органов малого таза, вплетается в сфинктер уретры. При снижении тонуса мышц нарушается работа сфинктера, а именно его герметичность и плотное смыкание, поэтому при повышении давления в мочевом пузыре происходит непроизвольное выделение мочи в малых порциях.
Большое количество родов через естественные родовые пути
Патологические / осложненные / затяжные роды
Операции на органах малого таза (в первую очередь экстирпация матки)
Возраст . Как я уже говорила, женщины старшего возраста сталкиваются с недержанием чаще, каждые пять лет риск недержания увеличивается в 1,3 раза.
Ожирение. Избыточный вес увеличивает давление на органы малого таза.
Курение . Хроническая гипоксия тканей (недостаток кислорода) ведет к более быстрой потери тканями упругости и эластичности.
Запоры . Повышение внутрибрюшного давления при натуживании.
Климакс . Дефицит женского гормона эстрогена в менопаузе ведет к процессам атрофии слизистых влагалища и уретры, стенки влагалища теряют тонус и эластичность, формируется опущение стенок влагалища, которое неизбежно тянет за собой опущение уретры.
Мочевая инфекция . Воспалительные заболевания мочеполовых путей ведут к снижению иммунной защиты и нарушению трофики стенки уретры и работы сфинктера.
Поднятие тяжестей . Женщина не должна ничего поднимать тяжелее дамской сумочки, но сумочки бывают разные и часто дополняются полными продуктов пакетами. Поднятие тяжестей повышает внутрибрюшное давление и провоцирует опущение матки.
Генетический фактор. Если у мамы было недержание, высока вероятность, что и ее дочь столкнется с этой проблемой.
Лечение стрессового недержания мочи можно разделить на хирургическое и нехирургическое.
Самым распространенным методом лечения стрессового недержания мочи на сегодняшний день является хирургическая операция – установка свободной TVT- петли – специальной петли из пролена, служащей «гамаком» для уретры. Вокруг сетки через некоторое время формируется плотная соединительная ткань, выполняющая функцию «фундамента».
Не во всех случаях может быть выполнена хирургическая операция: нежелание женщины ложиться на операционный стол, наличие противопоказаний к оперативному лечению, страх наркоза, невозможность «выпасть» из рабочего ритма на несколько дней пребывания в стационаре и т. д.
Я хочу рассказать об альтернативных методах лечения – нехирургических.
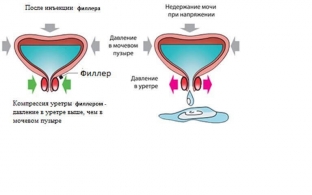
Введение филлера в субуретральное пространство (под уретру).
Плотный гель, как на домкрате, поднимает уретру вверх, возвращает ей правильное анатомическое положение и служит поддерживающей основой.
Это прямая альтернатива слинговой операции. Гель формирует поддерживающий каркас для уретры наподобие сетки (петли), которую устанавливают во время операции.
Введение геля – совершенно безболезненная процедура и занимает не более 15 минут. В зависимости от плотности геля срок его полной биодеградации составляет от 6 до 12 месяцев, после чего процедуру можно повторить.
Кроме того, есть еще один положительный «побочный» эффект от данной процедуры – это стимуляция точки G . Известно, что в суб- и парауретральном пространстве располагается много нервных окончаний. Этим пользуются любители техники «сквирт». При обычном половом контакте не происходит достаточная стимуляция точки G . Введение геля позволяет создать объемную прослойку, воздействующую на нервные окончания, что приводит к вагинальному оргазму.
Лазерное омоложение влагалища (#MonaLisaTouch и #FemTouch) .
Данная методика на сегодняшний день является одним из самых эффективных способов вагинального лифтинга, решает многие интимные проблемы и улучшает качество сексуальных отношений. Под воздействием СО2 лазера на слизистую влагалища происходит абляция тканей и их термальный прогрев. Это приводит к запуску механизмов регенерации и обновления, которые проявляются в усилении кровоснабжения в зоне повреждения, выработке факторов роста (эпидермальный фактор роста, фактор роста фибробластов и др.), формировании новых сосудов (неоангиогенез), стимуляции фибробластов и активации их к выработке нового коллагена (неоколлагеногенез). За счет синтеза нового коллагена восстанавливается тонус стенок влагалища и устраняется их опущение.
Миостимуляция мышц тазового дна.
С помощью специальных тренажеров можно вернуть тонус мышцам, устранить их гипотрофию и слабость. Многие женщины, особенно после родов, не могут самостоятельно сильно сжимать мышцы влагалища. Причиной этому может быть либо их изначальное слабое развитие, либо послеродовая травма. Как и любые другие мышцы нашего тела, их надо развивать и «качать». Существуют различные вариации упражнений Кегеля, вагинальные шарики и пневмотренажеры. Все это достаточно эффективно, если выполнять упражнения правильно и ежедневно, но не у всех получается достичь эффекта. Поэтому лучшей альтернативой будет электростимуляция мышц. Эти упражнения не требуют от вас никаких усилий, тренажер делает все сам: подает электроимпульс на мышцу, и в ответ на это происходит ее сокращение. Чем выше мощность импульса, тем сильнее сокращение и быстрее идет нарастание мышечной массы. Просто и эффективно. Эти упражнения можно выполнять самостоятельно дома. В дальнейшем занятия с вагинальными шариками будут выполняться уже гораздо легче.
Описанные методики не являются конкурентными, а дополняют друг друга, и для достижения хорошего результата и длительного эффекта рекомендуется их сочетать.
Преимущество данных методик в том, что:
не требуется госпитализация в стационар – выполняются амбулаторно.
не требуется длительная реабилитация – нет разрезов тканей, после процедуры нет болезненных ощущений и нет необходимости в специальном уходе.
не требуется анестезия – все процедуры совершенно безболезненные.
Безусловно, выбор лечения зависит от многих факторов и индивидуален в каждой ситуации. При начальных нарушениях и при опущении органов малого таза I — II степени следует в первую очередь выбирать нехирургические методы лечения и менять образ жизни (выполнять упражнения, снижать вес, исключить из рациона острое, сократить алкоголь и кофеин), тренировать мочевой пузырь – вне зависимости от того, есть позыв к мочеиспусканию или нет, ходить в туалет каждые три часа.
Если эта статья про вас – приходите, буду рада помочь, в нашей клинике есть все возможности и лучшее оборудование по мировым стандартам.
источник
уролог Алексей Палий о современных подходах к терапии недержания мочи у женщин
Международный комитет по недержанию мочи (НМ) определяет обозначенную патологию как непроизвольное выделение мочи, являющееся социальной или гигиенической проблемой, при наличии объективных проявлений неконтролируемого мочеиспускания.Недержание мочи остается одной из самых актуальных и сложных проблем в современной урогинекологии.
По данным диссертационного исследования Дмитрия Пушкаря — главного уролога Минздрава России, — лишь незначительная часть женщин, страдающих этим заболеванием, обращается за помощью к врачу. Зачастую это связано не только с интимностью данной проблемы, но и с некомпетентностью гинекологов и урологов в этом вопросе, а также с общеизвестным ложным суждением о том, что недержание мочи является естественным процессом старения.
В России стрессовое недержание мочи отмечают примерно 24 % женщин в возрасте от 30 до 60 лет и более 50 % женщин в возрасте после 60 лет. ГАМП распространен у 16 % женщин, при этом среди городских женщин этот показатель достигает 38 %.
Борисов В. В. и др. Симптомы дисфункции вегетативной нервной системы у больных ГАМП, 2010, uroweb.ru
При появлении недержания мочи у женщины может возникнуть желание избежать социальных контактов, что, в свою очередь, может привести к замкнутости и депрессии.
Естественно, что чем выраженнее недержание мочи, тем ниже качество жизни. По данным французских исследователей, которые опросили 556 женщин с недержанием мочи (2006 год), у таких пациенток наблюдается более низкое чувство собственного достоинства и ослабленное самочувствие.Учитывая вышеизложенное, становится понятна необходимость скорейшего решения этой проблемы.
На сегодняшний день существуют весьма эффективные лекарственные препараты для лечения ГАМП-недержания. Это блокаторы мускариновых холинергических рецепторов. Такие препараты применяются до нескольких месяцев и в большинстве случаев дают положительный эффект.Кроме того, свою эффективность доказал агонист β3-адренорецепторов (мирабегрон).
При отсутствии результата медикаментозного лечения ГАМП можно рекомендовать применение ботулотоксина А, который на сегодняшний день используют не только в косметологии, но и в терапии широкого профиля. Так, последние данные исследований (Италия, 2009 год, Великобритания, 2013 год, общее количество пролеченных — 288) показали, что данный токсин является безопасным методом лечения ГАМП и связанным с ним недержанием мочи. Причем эффективность такой терапии приближается к 100 %.
Рисунок 1. ТVТ-secur методики. Различные положения петли слинга. (A) U положение; (B) положение «гамак»Источник: ecuro.ru
Данный метод предполагает введение ботулотоксина в мышцы детрузора при помощи цистоскопа, вследствие чего происходит блокировка гиперактивных нервных импульсов, вызывающих чрезмерные сокращения мышц мочевого пузыря. По словам исследователей, локальный эффект сохраняется до десяти месяцев. Данная процедура малоинвазивна, и на нее уходит не более 15 минут. Метод практикуется в основном в Европе, в России его пока применяют только в Москве и Санкт-Петербурге.
Для увеличения цистометрической емкости мочевого пузыря и снижения числа непроизвольных сокращений детрузора при ГАМП применяется внутрипузырный электрофорез оксибутинина. Это М-холиноблокатор из группы третичных аминов. Наряду с умеренной м-холиноблокирующей активностью обладает способностью непосредственно влиять на гладкую мускулатуру внутренних органов (миотропное спазмолитическое действие). Имеют место единичные применения на практике, уменьшение симптомов отмечают от 50 до 70 % пациенток.
При стрессовом недержании мочи у женщин нередко прибегают к операциям — это несколько видов слинговых операций (TVT-операции), когда различными способами устанавливают полипропиленовую петлю, поддерживающую уретру. Наименее травматична операция TVT-secur (проводят при повышенной подвижности уретры и/или недостаточности внутреннего сфинктера), когда женщине устанавливают мини-слинг в форме петли под уретрой. Технология не предполагает выведения слинга на кожу и контакта со стенкой мочевого пузыря, что помогает минимизировать вмешательство (рис. 1).Но, как и все хирургические методы, он имеет ряд противопоказаний, хотя и дает эффективность порядка 80–90 %.
Следующий метод можно отнести к малым операциям при стрессовом НМ, но вмешательство проводится амбулаторно и без применения общей анестезии. Это метод введения объемообразующих препаратов (гелей) в подслизистый слой мочеиспускательного канала. Суть данной методики сводится к образованию под слизистой уретры своеобразных «подушек». В результате введения геля в нескольких точках просвет мочеиспускательного канала сужается и создаются предпосылки для лучшего удержания мочи.
Процедура обычно выполняется с помощью цистоскопа через просвет мочеиспускательного канала. Существуют методики, при которых не нужен даже цистоскоп. Недостаток — нередко требуются повторные инъекции препарата. Не окончательно ясно и то, насколько используемые гели «безобидны» для уретры и парауретральных тканей, особенно при повторных введениях (в 30 % случаев приходится вводить гели повторно). Процедуру выполняют во многих городах РФ. Эффективность, по данным коллег, составляет 60–70 %, и даже после повторного введения отмечаются случаи рецидива по причине частичного рассасывания геля и уменьшения его в объеме. Однако существует ряд клинических ситуаций — невозможность проведения операции, непереносимость наркоза, отсутствие других вариантов — когда введение гелей действительно предпочтительно.А вот медикаментозная терапия при стрессовом НМ — не лучший выбор. При данном типе НМ гинекологи иногда назначают гормоны для улучшения коллагеногенеза. К сожалению, и эта тактика далека от 100 % положительного результата.
Еще одним методом лечения стрессового недержания мочи в сочетании с пролапсом гениталий является лазерная технология.Для лечения используется эрбиевый твердотельный лазер на иттрий-алюминиевом гранате (Yttrium Aluminum Garnet, YAG-лазер) с длиной волны 2940 нм. Проводится лазерная обработка передней стенки влагалища и преддверия в области выхода мочеиспускательного канала в неабляционном тепловом режиме специальным пакетным импульсом. То есть импульс подается не непрерывным потоком, а разделен на группы: несколько импульсов — перерыв — несколько импульсов — перерыв и так далее. Благодаря этим перерывам в несколько наносекунд удается избежать перегрева тканей, и разрушения слизистой не происходит.
Цель процедуры — селективная денатурация субмукозного коллагена. Мгновенная реакция сокращения коллагеновых волокон и ускорение неоколлагеногенеза приводят к подтяжке тканей и повышению их эластичности. Обработанная зона постепенно сокращается и сжимается, улучшая поддержку мочевого пузыря, тем самым уменьшая симптомы НМ.Данная процедура может проводиться амбулаторно и занимает около 30 минут. Для максимального эффекта она повторяется через месяц.
Технология хорошо переносится пациентами, практически не имеет осложнений. Восстановительный период протекает без нарушения трудоспособности. Данная методика распространена в Европе, Москве, Санкт-Петербурге и некоторых частных клиниках по России. Лазерная обработка передней стенки влагалища является методом выбора у пациенток с противопоказаниями к хирургическому вмешательству.
При стрессовом НМ, пролапсе гениталий применяются определенные упражнения для укрепления мышц тазового дна. Эти упражнения были разработаны американским гинекологом Кегелем в 40‑х годах двадцатого века, и актуальны до сих пор. При тренировке данных мышц у пациентки развивается способность удерживать мочу при напряжении. Этот метод эффективен на начальных стадиях заболевания.
Недостаток данного метода — невозможность самостоятельно контролировать правильность выполнения упражнений. То есть пациент не знает, напрягает ли он мышцы тазового дна или какие‑то другие. По этой причине иногда пациентки ошибочно тренируют мышцы брюшного пресса, что приводит к повышению внутрибрюшного давления и усилению симптомов недержания мочи.
Для лучшей тренировки мышц тазового дна разработан метод с применением биологической обратной связи (БОС), который помогает дифференцировать мышечные усилия. Во влагалище вводится специальный чувствительный датчик, который во время тренировок регистрирует биоэлектрические сигналы с мышц тазового дна. Компьютер анализирует эти сигналы, информируя пациента о правильности работы мышц.
Для максимальной эффективности процедуры используется технология мотивационного подкрепления: каждое правильно выполненное движение (усилие) сопровождается показом интересного ролика. Если мышцы начинают работать недостаточно активно, экран гаснет. Если напряжение мышц расценивается прибором как удовлетворительное, экран вновь загорается и пациент опять может смотреть фильм. Это создает сильную позитивную мотивацию к правильному выполнению задания. В результате лечения повышается тонус мышц, формирующих урогенитальную диафрагму. Такие аппараты есть в Москве, Санкт-Петербурге и в медицинских центрах европейской части РФ.
Подводя итог, хочется коснуться экономического аспекта проблемы НМ.При НМ у женщины значительно увеличиваются сроки ее нахождения на больничном по сопутствующим заболеваниям. Также государство тратит огромные суммы на гигиенические средства (урологические прокладки, памперсы) для людей с инвалидностью. Выделяются квоты на оперативное лечение при НМ, а операции при этом заболевании стоят довольно дорого.
Вместе с этим консервативные методы лечения обладают высокой эффективностью, их применение возможно амбулаторно (без затрат на анестезию, койко-место, без оплаты работы операционной бригады и расходных материалов), практически отсутствуют противопоказания, для них характерно малое количество осложнений. Учитывая все эти преимущества, консервативные методы необходимо внедрять в широкую практику и уделять им больше внимания. Ведь если выявлять максимум пациентов на начальных стадиях заболевания, то в большинстве случаев можно будет избежать операции и значительно снизить распространенность проблемы.
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.
источник
Причинами недержания мочи у женщин являются гипермобильность уретры и/или так называемая недостаточность внутреннего сфинктера уретры. Фактически, в большинстве случаев эта «недостаточность» является следствием нарушения функции связочного аппарата малого таза, а именно, недостаточностью лонно-уретральной связки и/или наружной связки уретры. При уретре, фиксированной к лонной кости этими связками, внезапное повышение внутрибрюшного давления (при кашле, смехе, физической нагрузке), равномерно передается на стенке мочевого пузыря и уретры.
Это называется «трансмиссией внутрибрюшного давления». В случае недостаточности лонно-уретральной связки, нарушается фиксация уретры к лонной кости и при повышении давления в брюшной полости уретра смещается из зоны трансмиссии внутрибрюшного давления. То есть давление передается только на стенки мочевого пузыря. А на стенки уретры — нет! Поэтому, давление в мочевом пузыре становится выше, чем в уретре. Отсюда — потеря мочи!
Еще одна причина — так называемая недостаточность внутреннего сфинктера. Чаще всего, причиной является недостаточность лонно-уретральной связки. В этом случае мышцы, прикрепленные к задней поверхности уретры, тянут ее назад, увеличивая просвет. Таким образом, давление в уретре резко снижается и становится ниже, чем в мочевом пузыре, что и приводит к потере мочи.
Вообще говоря, ключевое слово, необходимое для понимания механизма удержания мочи- ДАВЛЕНИЕ! Давление в уретре всегда (кроме момента мочеиспускания) должно быть ВЫШЕ, чем давление в мочевом пузыре.
Среди нехирургических методов лечения особенно эффективными следует признать — Инъекции геля гиалуроновой кислоты «Амалайн Инконти» в подслизистый слой уретры, что приводит к повышению давления в уретре, т.е. оно становится выше, чем в мочевом пузыре. Это обеспечивает удержание мочи при повышении внутрибрюшного давления (при напряжении).
Существует несколько способов введения гиалуронового биополимера «Амалайн Инконти». Все они исполняются под местной анестезией.
После процедуры иногда отмечается кратковременное затруднение мочеиспускания, связанное с отеком парауретральных тканей. При необходимости можно установить катетер на срок 24 часа.
Целью инъекции является средняя треть уретры. Оптимальное расположение геля — субуретрально или парауретрально с обеих сторон.
Таким образом, выбирается точка на передней стенке влагалища на расстоянии 2 см от наружного отверстия уретры. Производится аппликационная анестезия 10% аэрозолем лидокаина или гелем ЭМЛА. Затем влагалище обрабатывается раствором антисептика, например Октенисептом.
После этого, в указанную точку производится инъекция биополимера «Амалайн Инконти», равномерно распределяя 4 мл биополимера суб- и парауретрально.
Половая жизнь ограничивается на 7 дней. Физические нагрузки — 1 месяц.
- Общий анализ мочи
- Мазок из влагалища на микрофлору
- Урофлоуметрия
- Комплексное уродиномическое исследование (если возможно)
Понедельник — Пятница 9:00 — 20:00
Суббота 10:00 — 18:00
Воскресенье выходной
Запись по телефону:
+7 (812) 918 56 00
г. Санкт-Петербург, Малая Подьяческая 12-14 Лит А
рядом м.Сенная, м.Садовая, м.Спасская и канал Грибоедова
Понедельник — Пятница 9:00 — 20:00
Суббота 10:00 — 18:00
Воскресенье выходной
© 2016 ООО «Клиника Дерматологии и Репродуктивного здоровья доктора Игнатовского»
О возможных противопоказаниях проконсультируйтесь с нашими специалистами. Лицензия на осуществление медицинской деятельности № ЛО-78-01-006112 выдана 07.09.2015 Комитетом по здравоохранению г. Санкт-Петербурга
Вся представляемая информация на сайте носит лишь информационный характер и ни при каких условиях не является публичной офертой, определяемой положениями Статьи 437 (2) Гражданского кодекса Российской Федерации.
источник
Недержание мочи – деликатная и очень неприятная проблема. Согласно статистике, подобные расстройства встречаются более чем у трети молодых женщин и более чем у половины дам старшего возраста. Основная причина заболевания — слабые мышцы тазового дна. Поэтому врачи-гинекологи клиники «САНМЕДЭКСПЕРТ» предлагают безопасное и эффективное решение – интимный филинг гиалуроновой кислотой.
Для лечения стрессового недержания мочи мы предлагаем безопасный способ – введение в определенные точки специальных филеров гиалуроновой кислоты. Дело в том, что у таких пациенток содержание коллагена в тазовых мышцах на 40% ниже нормы. Препараты гиалуроновой кислоты компенсируют его недостаток и стимулируют выработку новых коллагеновых волокон. Они делают мышцы и связки более объемными и плотными, уретра и шейка мочевого пузыря укрепляются. В итоге неприятная проблема исчезает.
Гиалуроновая кислота содержит белки, которые могут спровоцировать иммунную реакцию. Наиболее опасны в этом плане препараты животного происхождения. Биосинтезированная гиалуроновая кислота лучше очищена и близка к коллагену, который вырабатывается в нашем организме. Поэтому перед процедурой врачи советуют проверить чувствительность к препарату.
- Малотравматичность.
- Минимальный риск побочных эффектов.
- Не нужно ложиться в клинику, процедура проводится амбулаторно.
- Безболезненность: все манипуляции проводятся под местной анестезией.
- Филеры не мигрируют, не вызывают аллергии, обладают ранозаживляющими свойствами, способствуют омоложению и увлажнению тканей.
- Препарат не токсичный: все компоненты разлагаются на воду и двуокись углерода.
- Полностью сохраняется работоспособность. Уже через час вы можете идти домой.
Процедура занимает около 15 минут. Ее проводит опытный врач-гинеколог, имеющий соответствующую подготовку в области интимной контурной пластики. В течение нескольких дней после коррекции могут беспокоить небольшие боли в области введения филеров, но они быстро пройдут самостоятельно.
Вредна ли гиалуроновая кислота для организма?
Ответ: Нет, гиалуроновая кислота аналогична коллагену, который содержится практически во всех тканях нашего организма. Гиалуроновая кислота способствует удержанию воды и образует биополимеры, которые заполняют межклеточное пространство. Препараты гиалуроновой кислоты отличаются высокой биосовместимостью и при рассасывании не оставляют токсичных отходов.
Как получают гиалуроновую кислоту – из животных или искусственно?
Ответ: И так, и так. Основное животное сырье для получения – гребни петухов и куриц. Искусственным путем гиалуроновую кислоту синтезируют с помощью бактерий, имеющих защитную капсулу из молекул этого вещества. Биосинтезированная кислота практически не аллергенна.
Как быстро я замечу результат лечения?
Ответ: Вы почувствуете облегчение сразу же после процедуры. Ткани натягиваются моментально после инъекции.
Вернётся ли недержание вновь, когда гиалуроновая кислота усвоится организмом?
Ответ: Эффект коррекции продолжается, в среднем, от 12 до 18 месяцев. В некоторых случаях, в силу индивидуальных особенностей организма, филеры рассасываются уже через 9-12 месяцев. Коррекцию необходимо повторить.
Сколько сеансов нужно пройти для излечения?
Ответ: Для получения стойкого результата достаточно одной процедуры.
источник
Операция при недержании мочи – это серьезное хирургическое вмешательство. Когда врач направляет женщину на такую процедуру, он обязан осведомить ее обо всех возможных осложнениях процедуры, а также о том, что существует вероятность рецидива имеющейся проблемы.
Чтобы избавить женщину от стрессового недержания мочи, современная хирургия предлагает более 250 видов различных операций. Их цель – либо полностью компенсировать, либо откорректировать ту причину, которая привела к невозможности сдерживания мочи. Что касается эффективности подобных вмешательств, то показатели варьируются в пределах 70-95%.
При недержании мочи могут быть проведены следующие виды оперативного вмешательства:
Слинговые операции (подвешивающие операции);
Установка искусственного сфинктера;
Введение инъекций объемообразующих веществ в периуретральную зону.
Показания к оперативному вмешательству при недержании мочи можно назвать следующие:
Приобретенное стрессовое недержание.
Смешанная инконтиненция мочи с преобладанием стрессового компонента.
Быстрое прогрессирование патологии.
Неэффективность консервативной терапии у больных со второй и третьей степенью инконтиненции.
Эффективным и безопасным методом лечения стрессового недержания мочи являются слинговые операции (TVT и TVT-O). Они относятся к малоинвазивным методикам, которые проводятся под контролем современного оборудования. Суть вмешательства сводится к тому, что под среднюю часть мочеиспускательного канала вводится петля, которая призвана поддерживать уретру и не давать моче вытекать при напряжении. Петля выполнена из синтетического материала и размещается в пространстве между мочеиспускательным каналом и передней влагалищной стенкой. В итоге, угол наклона между мочевым пузырем и мочеиспускательным каналом восстанавливается, и моча не вытекает.
Слинговая операция проводится при стрессовом недержании мочи, а также при сочетании стрессового недержания с ургентным. То есть в тех случаях, когда неконтролируемый выход мочи сопровождается повышением внутрибрюшного давления (это происходит при чихании, смехе, кашле и т. д.).
Противопоказаниями к проведению данного вида хирургического вмешательства являются:
Период вынашивания ребенка.
Этап планирования беременности.
Инфекционно-воспалительные заболевания органов мочеполовой системы.
Прием лекарственных средств, разжижающих кровь менее чем за 10 дней до начала оперативного вмешательства.
Слинговая операция может быть реализована даже при условии того, что предшествующее хирургическое лечение не увенчалось успехом.
Перед тем как пациентку направят на операцию, она должна пройти комплексное уродинамическое обследование.
Что касается альтернативы слинговой операции, то при легкой степени недержания мочи могут помочь специальные упражнения. Однако, когда консервативная терапия оказывается неэффективной, то избавиться от имеющейся проблемы иными способами не удастся. Возможна также установка мини петель (miniTVT), транобтураторных петель(TOT) и безыгольчатых петель (needleless).
Когда у женщины параллельно наблюдаются иные патологии, например, выпадение тазового дна, то возможна установка сетки, а не небольшого петлевого имплантата. Если недержание мочи имеет смешанный характер, то параллельно проводится медикаментозная коррекция. То есть, императивную причину устраняют с помощью лекарств, а стрессовое недержание с помощью хирургического вмешательства.
Подготовка к операции проходит в несколько этапов:
Консультация специалистов: уролог, терапевт, анестезиолог, гинеколог. Если имеются какие-либо воспалительные процессы, то они подлежат лечению.
Госпитализация в стационар накануне оперативного вмешательства, сдача анализов и оценка состояния пациентки.
Осмотр анестезиологом, назначение премедикации.
Постановка клизмы перед оперативным вмешательством, либо прием слабительных препаратов с целью очищения кишечника.
Выбривание зоны лобка и наружных половых органов.
Отказаться от приема пищи и любой жидкости следует накануне операции.
Ход оперативного вмешательства:
Пациентке вводят спинальный наркоз, при котором сознание сохраняется, но чувствительность тела ниже поясницы пропадает.
На передней стенке влагалища делают разрез и формируют туннели для прохода и установки пели.
Через туннели проводится петля, ее боковые концы выводятся наружу. Центральная часть петли будет располагаться под мочеиспускательным каналом.
Хирург натягивает петлю до того момента, пока канал не соприкоснется с мочевым пузырем.
Путем наполнения мочевого пузыря проверяют нормальную степень удержания мочи.
Боковые части петли удаляют.
Разрез над влагалищем ушивают.
В мочевой пузырь устанавливают катетер.
Во влагалище устанавливают тампон.
Как правило, осложнения после перенесенной операции развиваются крайне редко. Возможно во время ее проведения перфорация мочевого пузыря. В этом случае повреждение ушивают, а катетер устанавливают на срок от 5 до 10 дней. Иногда в ранний послеоперационный период возникает повышение температуры тела и появляются незначительные боли в области разреза.
Что касается отдаленного послеоперационного периода, то не исключено, что от недержания мочи полноценно избавиться не удастся, либо, мочеиспускание может быть затруднено.
Осложнениями анестезии являются: головные боли, тошнота. Эти негативные явления самостоятельно проходят через 5-7 дней.
Передняя кольпорафия – это оперативное вмешательство, которое направлено на устранение недержания мочи у женщин. Во время проведения операции рассекают переднюю стенку влагалища, выделяют мочевой пузырь и уретру, затем влагалище вновь ушивают. При этом его стенки как бы стягивают, что позволяет стабилизировать уретру и шейку мочевого пузыря. Само влагалище также оказывается укреплено.
Эта операция сопряжена с риском фиброза тканей влагалища. Кроме того, эффект от ее проведения сложно назвать стабильным, а частота неудачных исходов вмешательства довольно высока.
Кольпорафию не рекомендуют женщинам, которые страдают только от стрессового недержания мочи, на фоне отсутствия иных патологий.
Кольпосуспензия по Берчу сводится к подвешиванию тканей, которые окружают мочеиспускательный канал. Подвешивают их к паховым связкам, которые располагаются на передней брюшной стенке и являются очень прочными.
Доступ получают через разрез в животе. Операция может быть открытого и закрытого типа. Последняя проводится с применением лапароскопического оборудования.
На протяжении многих лет кольпосуспензия по Берчу применялась для лечения стрессового недержания мочи у женщин в подавляющем большинстве случаев. Эффективность такой процедуры составляла до 70-80%.
Что касается недостатков методики, то среди них можно выделить: необходимость введения общего наркоза, подключение пациентки к аппарату искусственной вентиляции легких. Кроме того, чтобы процедура завершилась успехом, ее должен был проводить хирург, имеющий высокую квалификацию. Стоит отметить, что слинговые операции на данный момент времени практически вытеснили кольпосуспензию по Берчу, так как являются более безопасными и эффективными методиками лечения недержания мочи у женщин.
Недержание мочи отрицательным образом отражается на качестве жизни любого человека, так как ее непроизвольное подтекание всегда доставляет массу неудобств. От различных форм недержания мочи страдает от 5 до 10% всего населения мира, причем 70% из них – это женщины.
Недержание мочи может быть ургентным или нейрогенным. В этом случае у человека наблюдается повышенная сократимость мочевого пузыря, а также механизм удержания жидкости в нем оказывается нарушен. Это может возникать по причине недостаточности работы сфинктера мочевого пузыря.
Отдельно выделяют стрессовое недержание мочи, которое связано с истинной недостаточностью сфинктера. Его классифицируют как третий тип стрессового недержания мочи (классификация Международного Общества по удержанию мочи).
Известно, что не более 50% людей обращаются по поводу имеющейся у них проблемы за квалифицированной врачебной помощью. Часто это происходит из-за ложного чувства стыда, либо из-за неверного убеждения о невозможности терапии. Как правило, от того момента, когда человек впервые испытал недержание мочи и до его обращения к специалисту проходит в среднем 5 лет. Между тем, современная медицина располагает эффективными методами лечения недержания и способна помочь практически каждому человеку с данной проблемой.
Ургентное недержание лечится чаще всего с помощью лекарственных препаратов, а вот стрессовое недержание мочи третьего типа всегда требует проведения операции. Одним из ведущих методов хирургического вмешательства является имплантация искусственного сфинктера мочевого пузыря.
Что такое искусственный сфинктер мочевого пузыря? Искусственный сфинктер – это протез, который вживляют в тело человека. Он необходим для удержания мочи в том случае, когда собственный сфинктер с этой задачей не справляется.
Когда и для чего он был создан? Первый прототип современного устройства был разработан еще в 47 году прошлого века ученым и врачом-урологом F. B. Foley. Он имел вид манжетки, которую располагали вокруг уретры человека. Эта манжетка соединялась со шприцом-помпой, которую хранили в кармане нижнего белья. Идея была весьма инновационной и верной с медицинской точки зрения. Однако, уровень хирургии того времени не позволял полностью убрать имплант в тело человека, поэтому его установка часто осложнялась гнойными процессами.
В 72 году прошлого века устройство было усовершенствовано урологом F. B. Scott. Именно этот американский врач создал прототип современного искусственного сфинктера. Он состоял из трех элементов: манжетки, которая обхватывала и сжимала уретру, двух помп, которые надували и сдували ее, а также резервуара для сбора жидкости. Успех оперативного вмешательства по установке первого трехкомпонентного сфинктера в те времена достигал 60%.
В дальнейшем прибор был усовершенствован компанией American Medical System, что произошло еще в 83 году. До настоящего времени врачи с успехом применяют именно искусственные сфинктеры AMS, которые прошли лишь незначительные доработки.
Эффективность операции. Успех установки современного искусственного сфинктера мочевого пузыря приравнивается к 75%. Причем 90% людей, которые пользуются этими приборами, абсолютно удовлетворены их работой. Не более чем в 20% случаев требуется повторная операция, которая проводится для того, чтобы устранить недостатки в работе устройства.
Показания и противопоказания. Показания к установке искусственного сфинктера мочевого пузыря различаются. Абсолютным показанием является необратимые нарушения в работе собственного сфинктера, на фоне нормальной работы мочевого пузыря. При этом у пациента не должно быть инфекции мочевых путей, и нарушения проходимости уретры.
У мужчин и женщин можно выделить различные показания к проведению операции, которые представлены в таблице.
Если недержание мочи развивается на фоне перенесенной радикальной простатэктомии по причине рака простаты.
После перенесенной чрезпузырной аденоэктомии или позадилонной простатэктомии интрасуретральной резекции простаты по причине доброкачественной гиперплазии предстательной железы.
Недержание мочи нейрогенного характера на фоне травмы, болезни головного или спинного мозга, миеломенингоцеле, сакрального генезиса, периферической нейропатии.
Перенесенная травма таза, реконструкция стриктуры уретры, проведенная оперативным путем.
Стрессовое недержание мочи третьего типа, от которого не удалось избавиться с помощью менее инвазивных процедур.
Пороки развития шейки уретры и мочевого пузыря врожденного характера.
Нейрогенная дисфункция сфинктера мочевого пузыря на фоне травмы головного мозга или по причине врожденных пороков развития.
Абсолютными противопоказаниями к проведению операции являются:
Стриктурная болезнь уретры.
Нестабильный или гиперактивный мочевой пузырь.
Сморщенный мочевой пузырь.
Низкий объем мочевого пузыря.
К относительным противопоказаниям относятся:
Пузырно-мочеточниковый заброс второй стадии и выше.
Мочекаменная болезнь, рак мочевого пузыря и иные состояния, которые требуют хирургического лечения.
Стеноз шейки мочевого пузыря, его контрактура.
Если удается устранить относительные противопоказания, то установка искусственного сфинктера становится возможной. Важно, чтобы человек обладал необходимыми умственными и физическими способностями, которые позволяли бы ему контролировать работу помпы. Перед проведением операции обязательна подробная консультация у врача по поводу всех нюансов работы со сфинктером.
Какие нужно пройти обследования перед операцией имплантации сфинктера мочевого пузыря? Во-первых, пациент обсуждает с врачом все нюансы предстоящего вмешательства. Во-вторых, он проходит физикальное обследование, которое направлено на выявление показаний и противопоказаний к операции.
В обязательном порядке нужно сдать общий анализ мочи, посев мочи, анализы крови, возможно прохождение ЭКГ.
В ряде случаев требуется прохождение цистографии, уретрографии, уретроскопии, цистоскопии и иных узкоспециализированных тестов. Чем качественнее будет обследован пациент, тем выше шанс того, что операция пройдет успешно.
Ход операции. Операция может быть проведена через угол полового члена и мошонки (пеноскротальный доступ), либо через промежностный разрез (выполняется под мошонкой). Если доступ пеноскротальный, то для установки импланта достаточно одного разреза. Если доступ промежностный, то требуется выполнение дополнительного разреза, чтобы установить резервуар. Пациент в этом случае проводит в больнице от 1 до 3 дней. Катетер из уретры будет убран уже на следующие сутки после операции.
Активируют сфинктер после его установки спустя 6 недель. Это время необходимо для того, чтобы он прижился. Под контролем уролога человек обучается работе с прибором. Посещать врача в дальнейшем потребуется один раз в год.
Периуретральные инъекции осуществляют путем введения в пространство вокруг уретры различных биологических и синтетических препаратов. В итоге, как бы создается дополнительный наружный сфинктер, который сужает мочевой канал и препятствует вытеканию мочи. Эта процедура является самой малотравматичной для пациента.
Показанием к инъекции является недостаточность сфинктера. Процедуру проводят под местным наркозом. Чаще всего ее назначают тем женщинам, которые отказываются от операции более инвазивными методами.
Главным недостатком процедуры является рецидив недержания мочи, который случается спустя 1-2 года. После введения вещества в месте инъекции возникает ощутимая болезненность. Кроме того, возможна задержка мочи и нарушения в опорожнении мочевого пузыря.
Европейская ассоциация урологов признает периуретральные инъекции эффективным методом устранения недержания мочи у женщин, но специалисты отмечают временный эффект от проведения процедуры. В ряде случаев он может продлиться не более 3 месяцев. Поэтому инъекцию нужно будет вводить вновь. Слинговая операция является более результативной по сравнению с данным методом лечения.
Некоторые операции могут быть проведены по государственным квотам. Для их получения нужно подать заявку и дождаться очереди.
Полостные абдоминальные и лапароскопические операции.
Установка протезов сфинктеров мужчинам (не исключено, что за протез придется заплатить самостоятельно).
Если человек не хочет ждать очереди, то он может обратиться в частную клинику и самостоятельно оплатить нужную ему процедуру.
Установка слинга в среднем стоит 80 000-100 000 рублей. Если для проведения операции используется слинг последнего поколения, то цена может возрасти в несколько раз.
Пластика влагалища обходится женщинам в 50 000-200 000 рублей.
Кольпосуспензия лапараскопическим методом стоит около 150 000 рублей.
Имплантация сфинктера мочевого пузыря может стоить около 500 00 рублей.
Хотя проблема недержания мочи является достаточно распространенной, многие люди не решаются обратиться за помощью к специалисту. Особенно это актуально для женщин пожилого возраста. Они пользуются прокладками, но данную тему поднимать упорно не желают. Это отражается на социализации и на самооценке человека не самым лучшим образом.
Все пациенты, прошедшие операцию по устранению недержания мочи, в своих отзывах отмечают значительное улучшение качества жизни. Они практически единогласны во мнении, что лучше пережить несколько месяцев реабилитации, чем продолжать мучиться от имеющейся проблемы на протяжении всей оставшейся жизни.
Важно понимать, что чем раньше пациент обратится со своей проблемой к урологу, тем легче его вылечить. Поэтому не стоит стесняться говорить о недержании мочи со специалистом.
Образование: Диплом по специальности «Андрология» получен после прохождения ординатуры на кафедре эндоскопической урологии РМАПО в урологическом центре ЦКБ №1 ОАО РЖД (2007 г.). Здесь же была пройдена аспирантура к 2010 г.
5 самых эффективных домашних рецепта для волос!
Эффективные средства и маски от выпадения волос (домашние рецепты)
Недержание мочи – достаточно распространенная проблема среди женщин. С ней сталкиваются хотя бы раз в жизни больше половины всех представительниц слабого пола. Недержание может возникнуть как у молодых женщин после родов или перенесенных операций, так и у женщин в возрасте, после наступления менопаузы. Статистика указывает на то, что в репродуктивном.
Недержание мочи у мужчин называется энурезом. Это может случаться как в дневные, так и в ночные часы. Дневной энурез – явление не такое распространенное, как ночное недержание. Он наблюдается преимущественно в том случае, когда человек переносит сильнейшую психологическую травму, которая отражается на нормальной работе нервной системы.
Лекарства от недержания мочи выбирают исходя из этиологии заболевания. Поэтому консультация специалиста является обязательной. В медицинской практике чаще всего встречается стрессовое и императивное недержание мочи. В первом случае урина вытекает из мочевого пузыря по причине слабости тазовых мышц и сфинктера, а во втором случае.
Упражнения Кегеля при недержании мочи – это один из эффективных немедикаментозных методов коррекции данной проблемы. С их помощью можно привести в тонус мышцы таза, что позволит осуществлять контроль над работой мочевого пузыря. Правильное и регулярное выполнение упражнений Кегеля даст возможность ощутить положительный эффект уже спустя несколько занятий.
источник
В современном мире, где большинство женщин ведет социально-активный образ жизни, особенно остро встает такая деликатная проблема, как недержание мочи. Как показывает статистика, после 40 лет с ней сталкивается каждая пятая женщина, а после 60 – практически половина представительниц прекрасного пола.
Патология в значительной степени ухудшает качество жизни женщины, а также ее психологическое состояние. Но современная медицина знает эффективные методы коррекции недержания мочи. Специально для читателей estet-portal.com дерматолог, хирург и специалист по инъекционным технологиям Радкевич Виктория Павловна рассказала о том, как филлеры на основе гиалуроновой кислоты применяются для лечения женской мочевой инконтиненции.
Женская мочевая инконтиненцая – это проблема, которая причиняет пациентке значительный психологический дискомфорт. Бесконтрольное выделение мочи и наличие неприятного запаха становятся причиной того, что пациентки закрываются в себе и предпочитают избегать общения с людьми и новых знакомств, а также практически не имеют личной жизни. Кроме того, очень часто женщины не обращаются за помощью к специалистам, так как считают проблему очень деликатной и личной.
Доктор Виктория Радкевич: «Главная цель специалистов эстетической медицины – не допустить того, чтобы инконтиненция лишила пациентку комфортной жизни и спровоцировала психические расстройства».
Поэтому практикующие специалисты должны владеть необходимой информацией об этой патологии, а также об эффективных современных методах ее коррекции.
- классификация женской мочевой инконтиненции: основные виды заболевания;
- стрессовое недержание мочи – самый распространенный вид инконтиненции;
- лечение мочевой инконтиненции с помощью филлеров на основе гиалуроновой кислоты.
В 2003 году Международным обществом по проблемам недержания мочи была предложена наиболее полная классификация женской мочевой инконтиненции:
- императивное недержание мочи – чрезмерное возбуждение мышц стенки мочевого пузыря провоцирует внезапные сильные позывы к мочеиспусканию, при этом пациентка не может удерживать мочу;
- стрессовое недержание мочи – неконтролируемое мочеиспускание происходит при повышении внутрибрюшного давления, например, во время кашля, смеха, физических нагрузок и так далее, при этом пациентка не чувствует позывов к мочеиспусканию. Основная причина – несостоятельность тазового дна;
- неосознанное недержание мочи – вызывается нарушением проведения нервных импульсов к мочевому пузырю от центральных нервных структур. Недержание возникает рефлекторно, так как пациентка не испытывает позыв на мочеиспускание даже при полном мочевом пузыре;
- непрерывное подтекание мочи – развивается в связи с несостоятельностью сфинктерного аппарата мочеиспускательного канала, связанной с нарушением нервной проводимости;
- энурез – это ночное недержание мочи, которое может присутствовать с рождения или возникать в более старшем возрасте, в связи с инфекционными и воспалительными патологиями, а также психосоматическими заболеваниями;
- подтекание мочи после завершения мочеиспускания – проблема связана с несостоятельностью детрузора. Полное мочеиспускания становится невозможным из-за недостаточной силы мышечных сокращений, и оставшаяся в пузыре моча постепенно подтекает под действием гравитационных сил, чему не способен эффективно противостоять ослабленный сфинктерный аппарат.
Наиболее распространенным видом женской мочевой инконтиненции является стрессовое недержание мочи. Основными факторами риска патологии являются беременность и роды, акушерские травмы промежности, нарушения иннервации и кровообращения тазового дна, изменения связочного аппарата матки, дисплазия соединительной ткани, а также инфантилизм, особенности конституции и даже тяжелый физический труд. Для того, чтобы правильно лечить заболевание, необходимо правильно провести его диагностику: подтвердить наличие инконтиненции, оценить состояние тазового дна, выявить связь между недержанием и дистопией тазовых органов.
Для удержания мочи необходимо правильное взаиморасположение мочевого пузыря и мочеиспускательного канала, которое обеспечивает связочный аппарат этих органов, а также мышцы и фасции тазового дна. В зависимости от того, когда возникает стрессовое недержание мочи, определяют 3 его степени:
- I степень – незначительные потери мочи только при сильном напряжении;
- II степень – потери мочи при умеренных физических нагрузках;
- III степень – недержание, возникающее даже при незначительном напряжении или в состоянии покоя.
Лечение женской мочевой инконтиненции заключается в укреплении и сужении уретры, что помогает устранить симптомы, ухудшающие качество жизни пациентки. Современная медицина предлагает высокоэффективный малоинвазивный метод коррекции патологии – инъекционное трансуретральное введение филлеров на основе гиалуроновой кислоты.
Техника выполнения процедуры следующая: под местной анестезией, в асептических условиях, при помощи иглы 27 G в подслизистое пространство в области наружного сфинктера уретры вводится филлер. Техника введения может быть болюсной или линейно-ретроградной, на одну пациентку в среднем необходимо от 1,0 до 2,0 мл препарата. Восполнение дефицита мягких тканей в области наружного сфинктера компенсирует недостаточность внутреннего сфинктера, а возрастающее при этом внутриуретральное давление снижает риск недержания мочи.
Инъекционное введение филлеров на основе гиалуроновой кислоты в область наружного сфинктера является безопасным и высокоэффективным методом лечения стрессовой инконтиненции у женщин.
источник