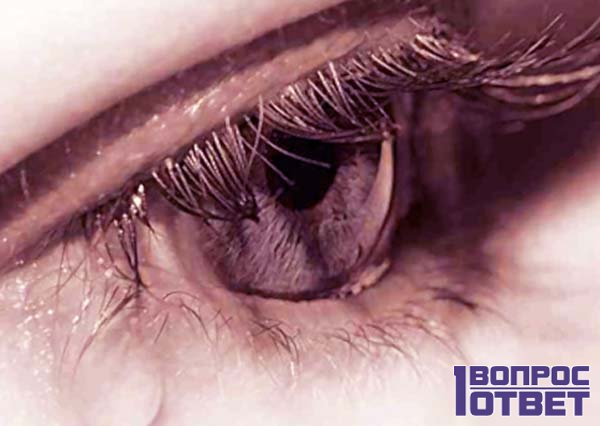
Некоторые детские вопросы могут поставить в тупик любого взрослого. Так, многие не могут сразу ответить, почему слеза соленая. Разобраться поможет знание физиологических процессов, протекающих в организме.
В районе глазного яблока, под фронтальными костями черепа, расположена особая миндалевидная железа. Именно в ней вырабатывается слезная жидкость. От указанной железы к каждому глазу и векам проходят слезные каналы. По ним и перемещается эта жидкость. Но это никак не объясняет, почему слеза соленая.
Когда человек моргает, железа возбуждается и начинает работать. По каналам к глазному яблоку поступает жидкость, которая его омывает. Слезы каждого человека являются стерильными, в них содержатся специальные вещества – энзимы. Они способны разрушать бактерии и тем самым защищать глаза от потенциального инфицирования. Энзимы не только оберегают глазное яблоко, но и помогают избавиться от попавших в него инородных тел. Помимо этого они его увлажняют.
В результате исследований было установлено, что биологическая жидкость, вырабатываемая миндалевидной железой, состоит на 99% из чистой дистиллированной воды (формула которой H2O). В оставшийся 1% входят различные добавки, одной из которых является натрия хлорид. В слезах его содержание составляет около 0,9%.
Это и является причиной того, почему слезы соленые. Ответ такой понятен для большинства взрослых. Но тем не менее даже им сложно разобраться, почему организм устроен таким образом.
Менее 1% хлорида натрия, который содержится в слезах, придает им ярко выраженный соленый вкус. В ряде случаев концентрация этого вещества может изменяться.
Многие, рассказывая о том, почему слезы соленые, говорят, что вкус их может меняться. Он зависит от концентрации хлорида натрия в этой биологической жидкости. На это, в свою очередь, влияет то, почему человек плачет.
Например, установлено, что в слезах радости низкое содержание различных микроэлементов и солей. То же самое можно сказать и про слезки, выступающие на глазах у маленьких детей. При этом щитовидная железа находится в состоянии покоя, а в активность приходят надпочечники, кора головного мозга и сердце.
Наиболее солеными, по мнению эндокринологов, являются слезы жалости к самому себе. В этом случае заметно увеличивается амплитуда функции щитовидки, к этому процессу присоединяется и кора головного мозга. Одновременно усиленно функционировать начинают надпочечники, частота сокращений сердечной мышцы возрастает. Этим врачи могут немного подробнее объяснить, почему слеза соленая.
Если человек чрезмерно расстраивается и начинает плакать, то многие его органы начинают работать в ином режиме. При сильной физической нагрузке организм находится в таком же состоянии. Правда, в последнем случае выделяется пот. Кстати, по вкусу он схож со слезами. Помимо натрия хлорида, в поте находятся ионы магния, калия, адреналин и норадреналин. Все это придает указанной биологической жидкости горьковатый привкус.
Слезы, выделяющиеся при плаче, в большинстве случаев концентрированны. Глаза при этом краснеют, а кожа как будто «выжигается». Частично объяснить, почему слеза соленая, можно повышенной активностью щитовидной железы, надпочечников, коры мозга и сердца.
Помимо слез в организме находятся и другие жидкости. Все они содержат определенное количество ионов хлора и натрия. Они находятся в моче, слюне, поте, выделяемой мокроте и даже в крови. Это вещество необходимо организму для того, чтобы поддерживать необходимый для функционирования объем жидкости и придерживаться осмотического постоянства.
Например, такие вещества, как натрий и калий, обеспечивают сохранность целостности клеток, помимо этого они же принимают активное участие в проведении нервных импульсов. Ионы натрия участвуют в процессе транспортировки сахаров и аминокислот непосредственно в клетки. При этом наблюдается закономерность: чем выше будет концентрация в межклеточной жидкости ионов натрия, тем лучше будет происходить транспортировка аминокислот внутрь клеток.
Также такие вещества, как натрий и хлор, необходимы для осуществления процесса пищеварения, они участвуют в обменных процессах и создают нужный баланс кислотно-щелочного уровня в клетках. Поэтому недооценивать важность хлорида натрия в организме не стоит.
Конечно, рассказ ребенку о функционировании органов и систем и важности присутствия в организме хлорида натрия будет полезен. Но вряд ли малыш его поймет. Поэтому лучше с другой позиции подойти к рассказу о том, почему слезы соленые. Объяснить ребенку это можно так.
источник
Слезы радости, слезы печали… В наше время не стыдно проявлять эмоции, врачи повсеместно агитируют людей «не держать в себе» переживания и смело доверять свои чувствам. С детства мы знаем, что плакать неприятно, еще и слезы текут. Но почему они соленые?
Когда мы эмоционально напряжены, то организм невольно начинает вырабатывать слезы — мы плачем. Причем неважно, какая это эмоция – страх, счастье, волнение, злость. Об этом известно всем, только не все задумывались, почему они соленые, а иногда даже горькие.
С точки зрения природного механизма, слеза является продуктом работы слезных желез, они находятся в черепе чуть выше уровня глаз. Оттуда жидкость в виде слез и поступает к глазам. Но нельзя считать, что они появляются только как эмоциональная реакция. Они еще и распределяются по глазам во время моргания так, чтобы их поверхность не была сухой.
В организме человека нет ненужных или неэффективных механизмов, все работает в едином ключе, а слезы если и кажутся бесполезными, особенно для мужчин, то зря. Данный процесс не только защищает глазное яблоко от всевозможных инфекций, но и дарит нам ясность зрения, здоровые глаза, а также…покой.
- Главная польза, естественно, — чистота. Глаз человека является уязвимым органом, и если все тело у нас покрыто кожей и волосяным покровом, то глаза не защищены ничем. Соответственно, такая «слезная терапия» смывает из глаз попавшие микрочастички. Не зря мы начинаем непроизвольно плакать, если вдруг у нас загнулась внутрь века ресница или попала крошка.
- В составе слез на 99 % — вода. Что неудивительно. Кроме того, в ней растворено много микроэлементов, среди которых есть и хлорид натрия – обычная соль. Несмотря на ее незначительное количество, она хорошо ощущается — вот почему человеческая слеза соленая на вкус.
- Слезы текут из-за эмоционального напряжения. Успокоить человека может относительно продолжительный плач. Не зря существует фраза «поплачь и будет легче». Это научный факт.
- По составу слез можно обнаружить изменения в здоровье человека. Эта жидкость не является раствором, в котором наличие веществ и их концентрация может варьироваться по ряду показателей. Так что причина того, почему слеза соленая, вполне очевидна — это естественный для организма состав жидкости.
Несмотря на ряд полезных свойств, излишнее выделение слез из желез является плохим показателем, если вы:
- Постоянно испытываете желание поплакать, и это занимает неестественно продолжительное время.
- Напротив, ощущаете жжение глаз, они покраснели и вам «будто песок в них засыпали».
- Замечаете, что вместе со слезами выделяется мутная жидкость, напоминающая гной, почему-то слезы не соленые, а горькие.
Если вы стали хуже видеть, глаза чешутся — немедленно обратитесь за помощью к врачу. Это могут быть симптомы аллергии, воспаления, конъюнктивита и прочих нарушений работы слезных желез. А так как зрение является нашим бесценным органом восприятия, то мы советуем не медлить в подобных случаях, поскольку это может привести к негативным последствиям.
Для профилактики подобных заболеваний и осложнений, достаточно посещать окулиста хотя бы один раз в год. Не стесняйтесь. Многие люди, носящие очки или линзы, не спешат обращаться к специалисту, поскольку боятся узнать об ухудшении зрения. Не стоит откладывать поход к врачу, чтобы проверить зрение, как мы выяснили, лучше заранее выявить или предупредить болезнь, чем страдать от ухудшения зрения, сухости или слез.
Чтобы объяснить ребенку, почему слезы соленые, да и блеснуть знаниями в компании друзей, мы предлагаем вам несколько научных тезисов:
- Слезы действительно соленые на вкус, потому что содержат в себе некий процент соли. Однако ее концентрация может варьироваться. Ученые считают, что сильносоленые (даже с горчинкой) слезы текут во время больших стрессов, страхов и переживаний. Если же вы плачете от счастья, то солевой концентрат там меньше.
- В них были обнаружены психотропные вещества, подавляющие страх и тревогу. То есть система «поплачь и будет легче» действительно работает.
- Есть еще одна причина, почему слезы соленые, а не, например, сладкие — дело в том, что сам организм человека содержит столько соли, что она есть практически везде. Если вы имеете представление о вкусе крови и пота, то почти всегда они тоже имеют привкус соли. Все это для человека изотонические, то есть физиологические, растворы, естественные для нормальной жизни.
- Почему слеза соленая? Да элементарно — чтобы убедиться, что на вашем лице слеза, а не, скажем, капля дождя или другой жидкости. Вполне удобная функция организма. Все знают, что слеза соленая, поэтому ее сложно спутать с чем-то другим.
источник
Каждый человек может убедиться в том, что слезы и пот соленые на вкус. Чтобы понять причину этого явления, стоит разобраться в составе данных жидкостей. Также важно понять механизм их выработки организмом.
Слезы состоят на 98% из воды. Оставшиеся 2% – вещества неорганического характера. Большую часть среди них занимает хлорид натрия, который, по сути, представляет собой обыкновенную поваренную соль. Как раз наличие хлорида натрия в составе слез является причиной их соленого вкуса. Более того – состояние организма напрямую влияет на химический состав жидкости. Соответственно меняется и уровень солености.
Наличие соли обусловлено тем, что она помогает очищать глаза от бактерий естественным путем. Слезы являются производными крови, соответственно имеют похожий состав. Соль необходима организму в умеренном количестве, поскольку поддерживает нормальный обмен веществ. Это связано со сложными биологическими процессами, в частности, кровяной жидкостью и клетками. Также хлорид натрия участвует в процессах пищеварения и помогает белкам присоединять воду. Белок служит основой организма, а нарушение его функций чревато негативными последствиями для человека.
Глаза могут выделять слезы трех видов:
- Рефлекторные – появляются в результате реакции организма на внешние раздражители. Например, попадание инородного предмета, слезоточивый газ, испарения лукового сока и т.п.
- Базальные – выделяются постоянно во избежание сухости роговицы глаза. Также служат защитой органов зрения от пыли.
- Эмоциональные – появляются при переживании человеком различных эмоций, как положительных, так и негативных.
Эмоциональные слезы существенно отличаются по химическому составу от остальных видов. Они характеризуются высоким уровнем содержания белка. Появление слез радости и грусти не случайно, поскольку оба эти состояния считаются стрессовыми для организма. Когда человек испытывает стресс, в организме начинается активное выделение гормонов, которые тоже имеют белковую природу.
Таким образом, эмоциональные слезы являются естественной реакцией организма. Главная их задача заключается в том, чтобы как можно быстрее вывести лишние гормоны и вернуть организму сбалансированное состояние. Говоря более простым языком, плач позволяет человеку быстрее вернуться к хорошему настроению.
Помимо ощущений счастья, слезы могут быть вызваны и жалостью. При этом они считаются наиболее солеными среди остальных видов. При возникновении данного чувства активизируется работа щитовидной железы. Затем возрастает количество сигналов в коре головного мозга, которые заставляют сильнее работать надпочечники.
Интересный факт: актеры театра и кино плачут по сценарию. Как бы реалистично это ни выглядело, химический состав таких слез отличается от «настоящих» меньшим содержанием белка. Поэтому они больше похожи на рефлекторные либо базальные.
Как и в случае со слезами, пот тоже имеет соленый привкус. Главная его функция заключается в охлаждении организма. Когда тело перегревается, начинается выделение пота и за счет испарения температура постепенно снижается до необходимой нормы.
Пот приблизительно на 0,9% состоит из хлорида натрия. Большую же его часть занимает вода и в минимальном количестве – другие вещества. Поскольку соль содержится в крови, тканях и клетках организма, ее присутствие в составе пота вполне логично. Кроме того, именно наличие соли позволяет организму охлаждаться активнее.
Когда человек подвергается физическим нагрузкам, у него повышается частота сердцебиения. При этом в составе пота появляются ионы магния и калия, которые усиливают соленый вкус и добавляют горечи. Соли выделяются из-за осмотического давления. Это явление в организме, когда жидкость перемещается от большого давления к малому. Она содержит соли, которые увеличивают давление в сосудах, а затем способствуют потоотделению.
Слезы и пот соленые на вкус, потому что являются производными крови и содержат в составе хлорид натрия – обычную поваренную соль. Она должна быть в организме, так как участвует в обмене веществ, процессах пищеварения и работе белка. В зависимости от видов слез, они могут иметь различную степень солености. Наиболее высокое содержание соли в слезах, вызванных чувством жалости, из-за активной работы щитовидной железы. Соль в составе пота помогает организму быстрее охлаждаться. Ее появление обусловлено учащением сердцебиения и осмосом – процессом перемещения жидкости в зависимости от уровня давления.
источник
В моменты, когда нас переполняют эмоции, наш организм непроизвольно даёт реакцию на это. В моменты сильной грусти мы плачем, также слезы могут появиться и в минуту сильной радости. Многие задаются вопросом «почему слезы соленые?». Для начала нужно понять причину их появления.
Это жидкость, которая вырабатывается железой, называемой гардеровой. Железа начинает выделять жидкость для того, чтобы смочить глаз или для промывания его от крупных частиц пыли и других инородных тел. Почти весь состав это вода. И только один процент составляет неорганические вещества и кальций.
Железа находится возле края глазницы. Возле лобной кости есть углубление для этой самой железы.
Если же человека переполняют эмоции или происходит раздражение в глазу, то выработка слез увеличивается в несколько раз. Существуют болезни, которые уменьшают выделения количества слез. Выделения слез это естественная реакция на раздражители или на эмоции.
Как мы уже выяснили, они вырабатываются гардеровой железой. Человек единственный из всего животного мира плачет потому, что выражает свои эмоции. В то время, как у других существ выработка жидкости зависит из-за других факторов.
Причины, при которых мы начинаем плакать различные:
- Негативные эмоции: страх, боль, стресс.
- Положительные: счастье, радость.
- Реакция на холод и другие раздражители.
Когда человек возбуждён эмоционально, слезы начинают выделяться для того, чтобы компенсировать этот процесс. Они ещё и выводят шлаки и токсины из организма. Иногда плакать даже полезно.
Разные люди по разному выражают эмоции, все зависит от характера и воспитания. Кто-то, например, любит покричать и стресс уходит, а кто-то любит пустить слезу. Женщины больше чем мужчины выражают эмоции именно таким способом. Мужчины же иначе, прячут свои эмоции и не показывают, это считается признаком мужественности.
Для некоторых людей непонятно почему при зевании образуются слезы. Некоторые думают, что это болезнь, другие же просто неловко себя чувствуют, думая, что это признак эмоциональности.
Все просто: в этот момент сокращаются огромное количество мышц на лице. А появление слез в момент зевания, зависит от слабости желёз. Именно поэтому не все люди при зевании плачут. Пытаться избежать этого процесса не нужно. От нас мало что зависит. Когда мы очень сильно зеваем наши железы не выдерживают и начинают выделять жидкость.
- Чтобы сильно не лить слезы в этот момент, можно просто не открывать сильно рот, и тогда ваши глаза только лишь немного увлажнятся.
- Помимо этого, сильно открывать рот во время этого процесса нельзя потому, что можете просто вывихнуть челюсть.
И на этот вопрос есть логичный ответ. Есть несколько причин из-за чего появляются слезы, когда мы находимся на улице:
- Ветер. Когда мы в ветряную погоду идём на улицу, в наши глаза попадают мелкие частички раздражающие нашу слизистую оболочку. Запускается процесс выделения слез, для того чтобы глаза очистились от частиц.
- Сильный холод.По этой причине у нас тоже могут образовываться слезы. Это может быть как переохлаждение, так и повышенная чувствительность железы.
- Возраст. Когда человек стареет, то и мышцы век и слезный мешочек становятся слабыми. В этом случае нужно укреплять их упражнениями для глаз.
- Солнце. Как и вышеперечисленные пункты, солнце является раздражителем для сетчатки глаза. Долго смотреть на яркое солнце не рекомендуется, можно из-за этого ослепнуть. Носите чаще солнцезащитные очки.
- Контактные линзы и косметика. Если глаза постоянно перенапряжены и раздражены, то и постоянное слезотечение будет нормальным явлением. Подберите косметику для чувствительных глаз и чаще снимайте Линзы.
Ответ на вопрос почему слезы соленые достаточно прост. За такой вкус слез отвечает хлорид натрия. Если же в слезах содержание данного вещества более концентрированное, то и слезы приобретают более соленый вкус.
Говорят, что если испытывать такую эмоцию, как жалость к самому себе, то и слезы выделяются более соленые . Это происходит потому, что в момент когда мы испытываем такую эмоцию наша щитовидная железа выделяет активные вещества, которые запускают такие процессы, как:
- Увеличение амплитуды сигналов в коре головного мозга,
- Надпочечники начинают функционировать сильнее обычного,
- Сердце сокращается чаще.
Все эти процессы похожи на физическую нагрузку, похожее на занятие спортом. Поэтому и выделяемый организмом пот имеет соленый вкус. Когда человек плачет от радости, то эти процессы не запускаются и слезы не такие соленые, как в первом случае. Все-таки, до конца состав слез не изучен, может быть через какое-то время мы узнаем ещё множество фактов о том почему слезы соленые.
Самое главное не расстраиваться по пустякам и не лить попросту слезы. Лучше плакать от радости и это не будет признаком слабости.
В этом видео рассказывается об еще одной теории, не описанной в этой статье, почему слезы имеют соленый вкус:
источник
.
Любой процесс заживления в нашем организме происходит в водной среде (отёк), т.е. в ткань «накачивается» дополнительная жидкость (по сути – вода) для оптимизации процесса заживления. В GNM известно такое малоприятное, а иногда и просто опасное явление, как «Синдром» — когда процесс восстановления в одном месте организма сочетается с активным «конфликтом беженца» (СБП для собирательных трубочек почек). При этом сочетании в восстанавливающуюся ткань (орган) «закачивается» слишком много жидкости, что даёт усиление боли (большинство процессов восстановления, кроме отёка, сопровождается и болью). В посте «Боль. Позвольте ей быть.» было (в который раз) показано, что боль – это хороший признак стадии восстановления.
.
Но сильная боль – это очень больно, как же можно помочь человеку пройти через эту важную фазу собственного выздоровления и не сойти при этом с ума от боли? Имеется в виду, что мы не хотим подсадить человека на наркотические обезболивающие, хотя (особенно для онкологических пациентов) само наличие этих препаратов у человека, испытывающего сильную боль, стоит под большим вопросом, особенно в наших российских реалиях.
.
Исходя из вышесказанного – нужно «подсолить» организм, чтобы тот самый соляной насос «выкачал» лишнюю жидкость из тканей, которая и является причиной слишком сильной боли, оставив при это необходимое количество воды в тканях для нормального прохождения процесса восстановления.
.
В народной медицине это известно испокон веков. Например, при насморке и головных болях рекомендуют наложить на голову круговую повязку (через лоб и затылок), пропитанную 8-10% солевым раствором (гипертонический раствор) — через час-два насморк проходит, а к утру исчезнет и головная боль.
.
В GNM известно, что и насморк, и головная боль – это признаки первой фазы восстановления для соответствующих частей и органов тела (PCL-A-фаза, при которой в ткани «накачивается» жидкость, в т.ч. в ткани мозга, что даёт головную боль), и соль «вытянет» лишнюю воду, столько, чтобы убрать сильную боль, но не препятствовать процессу восстановления органа. Поэтому сам по себе насморк – очень нужная вещь, и поэтому бороться с ним через чур ретиво — значит не давать клеткам слизистой носа полностью восстанавливаться. А вот при сильной головной боли этот способ вполне подходящий (мигрень – это признак сильного отёка в соответствующем месте головного мозга), поэтому «подсолить» это место через солёную повязку можно.
.
При лечении флюса ватку, смоченную гипертоническим раствором, кладут между флюсом и зубами и оставляют на всю ночь. При зубной боли издавна рекомендовалось взять кусочек солёного сала и приложить к больному зубу, придерживая губами или щекой – боль быстро проходит.
.
При раке груди (официальный диагноз – «внутрипротоковый рак», в GNM это стадия восстановления после разрешения конфликта для протоков молочной железы, сопровождаемая отёком) рекомендуют делать солевую повязку на грудь (таким образом уменьшается отёк, и, соответственно, «опухоль»).
.
И подобных народных рецептов уменьшения боли множество. Разумеется, применять их нужно без фанатизма, имея знание о происходящих в теле процессах, чтобы не убрать воду из тела там, где это не нужно.
.
Условия применения гипертонического раствора с точки зрения как вышеописанных осмотических процессов на клеточном уровне, так и с точки зрения GNM вполне логичны:
— солевой раствор можно использовать только в повязке, но ни в коем случае не в компрессе, потому что повязка должна быть воздухопроницаема (чтобы вода, которую повязка «высосала» из тела, испарялась, не уменьшая концентрацию соли в повязке);
— очень желательно не превышать концентрацию соли в растворе более 10%. Повязка из раствора большей концентрации может вызвать (дополнительную) боль в области наложения и разрушение капилляров в тканях. 8%-ный раствор — 2 чайные ложки поваренной соли на 250 мл воды — используется в повязках для детей, 10%-ный для взрослых — 2 чайные ложки поваренной соли на 200 мл воды. Воду можно брать обыкновенную, не обязательно дистиллированную;
— перед наложением повязки вымыть тело теплой водой с мылом, а после процедуры смыть с тела соль теплым влажным полотенцем (чтобы соль, оставшаяся на коже, не продолжала высасывать влагу из тела);
— очень важен выбор материала повязки. Он должен быть гигроскопичен и чист, без остатков жира, мази, спирта, йода. Кожа тела тоже должна быть чистой. Для повязки лучше использовать льняную или хлопчатобумажную ткань, но не новую, а многократно стиранную. Идеальный вариант — марля;
— льняной, хлопчатобумажный материал, полотенце складывают не более чем в 4 слоя, марлю — до 8 слоев (только при воздухопроницаемой повязке происходит отсасывание тканевой жидкости);
— повязка должна быть средней влажности, не очень сухой, но и не слишком мокрой. Держать повязку на больном месте можно 10-15 часов.
.
Если же болит место, куда повязку не наложишь (внутри тела или, например, всё тело), то в этом случае лучший способ – принять солёную ванну. Для концентрации соли, близкой к солёности нашей крови (0,89%), нужно 1,8 килограмма соли (лучше морской) на стандартную ванну (около 200 литров воды). Разумеется, желательно не лежать в такой ванне 10-15 часов, а смотреть по своим субъективным ощущениям – как только стало легче, как только боль стала более-менее переносимой – выходите «из океана на сушу», смойте соль с тела.
.
Кстати, солёность амнеотической жидкости, в которой ещё не рождённый ребёнок плавает 9 месяцев, точно такая же, как солёность нашей крови и солёность рекомендуемой для облегчения сильной боли ванны. Вряд ли это случайность.
.
Солёность мирового океана выше – в среднем 3,5%, поэтому собственно купание в море (всё тело «окутывается» солью) высушивает всю кожу, из-за чего кожа и грубеет. А всё потому, что обычно мы купаемся в море, когда здоровы, т.е. когда «лишней» воды в нашем теле нет, вот из него и «высасывается» часть имеющегося её нормального количества, иссушая кожу. А вот если побултыхаться несколько минут (с обязательным последующим обмыванием пресной водой), или посидеть на бережку, окунув ноги в воду — будет самое то, т.к. из ног будут вытягиваться токсины, которые, как предполагается, скапливаются именно в стопах. Т.е., как уже отмечалось выше – всё хорошо в меру.
.
Вы когда-нибудь задумывались, почему слёзы и пот – солёные? Давайте посмотрим на эти вещи по-простому.
.
Когда человек плачет? Обычно – когда ему больно. Боль говорит о том, что с телом сейчас случается какая-то «бяка», и что скоро нужно будет это тело «заживлять». Мы уже знаем, что любой процесс заживления в теле происходит в водной среде. Как «добавить» воды в ткани тела (буквально — в клетки тела)? Правильно – понизить солёность межклеточной жидкости. А как это сделать быстро? Правильно – поплакать. Вывести некоторое количество соли из организма, и тогда «соляной насос» накачает дополнительную влагу в клетки.
.
Мы потеем, когда нам жарко. «Жарко» — это, в своём крайнем варианте, термический ожог. Ожог – это лишнее количество теплоты, полученное клетками кожи. Через пот выходит часть влаги тканей кожи, но зачем пот — солёный? Выходила бы просто вода, остужая тело путём испарения с поверхности! Соль с потом выходит потому, чтобы в клетки кожи «накачалась» вода из межклеточной жидкости, ведь клетки отдали часть влаги для испарения с поверхности тела! Вот почему мы пьём, когда нам жарко – чтобы насытить водой межклеточную жидкость, откуда клетки и берут воду! Кстати, после того, как вы поплакали – попейте водички! ))
.
источник
Однако из чего состоят сопли, знают единицы. Оказывается, их состав дольно прост:
Кроме этого, в носовых выделениях содержатся антитела от бактерий и вирусов, в том числе ферменты, убивающие болезнетворные микроорганизмы. Таким образом, слизь – своеобразный фильтр, защищающий легкие от проникновения мелкого мусора.
Не стоит сразу паниковать, если возникают сопли по утрам: во сне носовая слизь при определенных обстоятельствах может скапливаться в носоглотке. Однако показаться врачу, все же стоит, ведь при диагнозе аллергия сопли – первый признак . При этом пуховые и перьевые подушки стоит рассматривать как основной раздражитель.
По сути, прививка – введение в организм обезвреженного возбудителя заболевания. Это помогает выработать иммунитет к болезни. Однако любое подобное вмешательство на некоторое время снижает защитные реакции, поэтому, к примеру, сопли после АКДС или вакцинации от гепатита В вполне возможны.
Поскольку во время болезни насморк усиливается, то многие часто задумываются: можно ли есть сопли? Вредно это или нет — следует знать каждому, хотя носовую слизь глотают в основном, дети. Довольно глупо предъявлять претензии к малышу в том, что он ест сопли: жевать их, конечно, нежелательно, но маленьким детям сложно это объяснить.
Многие врачи считают, что в детском возрасте формируется привычка есть сопли: как сделать так, чтобы взрослые этого не делали? Наверное, ни один специалист не даст четкого ответа. Наиболее подходящий вариант – популярно объяснить полезно ли есть сопли и почему лучше этого не делать.
Соленый привкус во рту также может быть вызван заболеванием слюнных желез. Слюна способствует очищению полости рта — она частично вымывает бактерии и остатки пищи. Проблемы со слюнными железами могут привести к множеству осложнений, среди которых — соленый привкус во рту. Причинами нарушений в работе слюнных желез могут быть синдром Шегрена, а также различные вирусные и бактериальные инфекции.
Хроническое обезвоживание организма также способствует выработке слюны с соленым вкусом. Обезвоживание может быть вызвано недостаточным потреблением жидкости или чрезмерным потреблением напитков, содержащих кофеин, например, кофе, чая и безалкогольных напитков. Потребление алкоголя также вызывает обезвоживание, так как спиртные напитки забирают влагу из организма и выводят ее с мочой.
Отток слизи от носоглотки
При попадании в носовые ходы инфекции или заболевании бактериальным синуситом в ноздрях образуется слизь, которая опускается в ротовую полость, вызывая соленый привкус во рту.
Нарушение деятельности мозга
Это обусловлено тем, что среди погибших микроорганизмов в незначительном количестве присутствуют живые бактерии, которые стремительно размножаются. В этот период в результате опускания слизи часто возникают нарушения функционирования желудочно-кишечного тракта больного человека.
Именно поэтому главным принципом лечения любого заболевания в современной медицине является устранение причины его возникновения, следовательно, чтобы остановить процесс выработки слизи в глотке, следует вылечить заболевание. Если в горле скапливаются сопли, отоларингологи применяют такие процедуры, направленные на выздоровление:
В большинстве случаев, если больной после обнаружения слизи в горле обратился к врачу, проблема решается после промывания носоглотки или полоскания горла. Процедуру лучше проводить по утрам, так как сопли имеют свойство скапливаться в ночное время. После ночного сна многие жалуются на першение в горле, ощущение присутствия в нем кома, их может беспокоить кашель, при котором выходят сгустки слизи.
Если регулярно промывать нос солевым раствором до полного выздоровления, можно очистить его от слизи, подсушить слизистую и снять воспаление в носоглотке и гортани. В этих целях еще применяется раствор фурацилина, марганцовки, соды, отвары коры дуба, ромашки, календулы и шалфея.
В случае проникновения в горло инфекции, не обойтись без применения антибиотиков. Лекарство данной фармакологической группы является очень эффективным лишь при условии его правильного назначения и применения, поэтому важно соблюдать рекомендации врача – дозировку и курс лечения. Устранить слизь можно и без применения антибиотиков, которые особенно опасными считаются для детей, педиатры назначают отхаркивающие и противовоспалительные препараты – Лазолван или Эреспал.
Взять по ? чайной ложки травы эвкалипта, шалфея, ромашки, залить стаканом кипятка, настоять 2 часа. Нагреть до теплого состояния, добавить ложку меда, несколько кристалликов лимонной кислоты, полоскать горло утром и вечером. Используя эти травы, можно делать паровые ингаляции, оказывающие отхаркивающее действие.
Цветы календулы с медом помогут снять воспаление
На период лечения важно придерживаться диетического питания, полностью исключив из рациона больного жирную, жареную, острую и чрезмерно соленую пищу. Необходимо увеличить количество продуктов из содержанием витаминов Е и С. Проведение правильного лечения позволит вовремя остановить течение патологического процесса, исключив вероятность развития серьезных заболеваний.
Зеленые сопли – частый симптом при простудах, бронхитах и иных заболеваниях дыхательной системы у взрослых и детей. Особый цвет выделениям из носа придают специальные клетки, по которым можно точно определить природу возникновения инфекции/реакции на возбудители.
Для того чтобы точно определить, что же вызвали такое состояние, берется мазок из носа: если в нём преобладают нейтрофилы, то это является признаком, что в данной области активно размножаются бактерии, ведь при разрушении вышеозначенных клеток вырабатывается специальное вещество, придающее выделениям зеленоватый оттенок.
Перед медикаментозным лечением, желательно попробовать осуществить ряд мероприятий по общему оздоровлению организма: в большинстве случаев, нижеозначенные своевременные действия помогают избавиться от зеленых соплей без приёма лекарств.
Проводите как можно больше времени на свежем воздухе, отдавая предпочтение лесистым незагазованным местам с хорошей экологией. Регулярно очищайте носовые пазухи промываниями с соляным раствором, в осенне-зимний период смазывайте внутреннюю поверхность ходов противовирусными и смягчающими мазями. Организуйте дома ежедневную влажную уборку, купите увлажняющий воздух прибор и по возможности – ионизатор. Употребляйте больше жидкости, желательно чистой воды. По мере возможностей своего организма, закаляйте организм.
Вышеозначенные нехитрые действия способны избавить вас от начинающихся зеленоватых выделений из носа, однако если симптом выражен очень ярко, а болезнь прогрессирует, то придётся прибегнуть к консервативной медикаментозной медицине.
Если причиной зеленых соплей является аллергический ринит, обязательно стоит принимать антигистаминные препараты второго или третьего поколения – лоратадин, фексофенандин, левоцитиризин, астемизол и проч.
Когда в выделениях из носа начинает проявляться гной, то велика вероятность сильного гнойного воспаления в придаточных пазухах носа – это синусит, лечение которого невозможно без курса антибиотиков. Их может правильно прописать только врач. Обычно, ЛОР назначает в данном случае антибиотики местного применения (Полидекса, Изофра и Биопарокс) и лишь в крайних случаях – мощные препараты широкого спектра действия в таблеточной форме: цефтриаксон, амоксиллицин, азитромицин. офлоксацин и т. д. В отдельных случая могут понадобиться специальные мероприятия прямого действия – прокол пазухи с очисткой синуситовых впадин, классическая «кукушка» (промывка носа физраствором под давлением) и прочие операции. После ремиссии, желательно полностью пройти курс физиотерапевтических процедур.
Оздоровление и закаливание организма – вот два основных фактора, существенно минимизирующие возможность возникновения у вас зеленых соплей. Укрепляйте иммунитет, чаще бывайте на свежем воздухе, регулярно проветривайте помещения, где находитесь, поддерживайте дома оптимальный баланс температуры и влажности, питайтесь полноценно и недуг обойдёт вас стороной!
Почему меняется цвет соплей?
Сам по себе насморк не является болезнью, но это сигнал, требующий особого внимания. Без решения вопроса, как образуются в носу сопли в каждом конкретном случае, можно пропустить серьезное заболевание. Несмотря на всю обыденность процесса, рекомендовать можно одно — сопливый нос требует объяснения причин и лечения.
Носовое слизистое выделение, по-простому сопли, это продукт секреторной деятельности многочисленных желез, расположенных в слизистой оболочке носа. Секреция такой слизи позволяет обезопасить органы дыхания от вредных воздействий: она согревает, увлажняет и дезинфицирует поступающий воздух, собирая пыль, грязь и убивая болезнетворные микроорганизмы.
Что такое сопли? Правильнее в это понятие вкладывать не всю вырабатываемую слизь, а ту ее часть, которая аномально накапливается в полости или выделяется из носа наружу, т.е. избыточный или разжиженный состав. Такое явление возникает при нарушении секреторных функций желез и нарушении состава или структуры слизи. Обильное выделение соплей из носовой полости получило название насморка. При аномальной выработке слизи ее объем может достигать до 2 л в сутки.
К воздействию внешних факторов можно отнести проникновение влаги в носовую полость. Под ее влиянием (особенно если это соленые составы) происходит расширение муцина, что способствует увеличению объема слизи и разжижению. В зависимости от определяющих причин сопли могут иметь различную консистенцию и состав, определяющий цвет выделения.
Появление насморка вызывается рядом причин. К основным можно отнести следующие:
Простуда является наиболее распространенной причиной насморка. Сопли образуются в результате повышенной секреции слизи в ответ на воздействие вирусов простудных заболеваний. Так железы выполняют свою функцию по защите дыхательных путей от инфекции. Состав выделения — носовая слизь, перемешанная с тканями уничтоженных вирусов. Аллергия вызывает сопли в носу из-за естественной реакции желез при попадании аллергена на поверхность слизистой оболочки путем увеличения секреции белковой составляющей. По утрам неожиданно появляющийся насморк объясняется скоплением неиспользованной за ночь слизи в носовой полости.
Обычная носовая слизь представляет собой прозрачную, средней густоты мокроту. Такой цвет пока не указывает на серьезные проблемы, а сопли могут быть вызваны рядом перечисленных факторов.
У некоторых людей с детства вырабатывается привычка проглатывать сопли или пропускать их через рот. Для детей это часто становится обычным явлением. Степень опасности такой процедуры зависит от состава слизи и наличия инфекции. В общем случае носовая слизистая оболочка функционально предназначена для контакта с вирусами и бактериями и вырабатывает соответствующую защиту.
Полость рта не имеет подобных иммунных механизмов, а слюна, секретируемая ротовыми железами, предназначена для борьбы с другими микроорганизмами. Это указывает на то, что ротовая полость не может эффективно оказывать противодействие и инфекция беспрепятственно проникает далее во внутренние органы.
Таким образом, ответ на вопрос об опасности глотания соплей однозначен — риск заражения повышается значительно. Сопли из носовой полости должны опорожняться наружу путем сморкания.
Отношение к носовой слизи требует альтернативного подхода. С одной стороны, сопли выполняют нужную работу — борются с опасными возбудителями болезни и без их участия риск инфицирования организма значительно увеличивается.
С другой стороны, скопление мокроты в носовой полости затрудняет дыхание и доступ кислорода, что не может не сказаться на обменном процессе. Кроме того, концентрация слизистой массы, особенно с гнойными ингредиентами, способна провоцировать развитие таких заболеваний, как гайморит, синусит, фронтит, отит, причем в хронических формах. Повышается вероятность инициирования пневмонии, аденоидита, бронхита, трахеита и т.д.
Эти обстоятельства указывают на необходимости профилактических (а порой и терапевтических) мероприятий, но не доводящих до полной сухости в носовой полости. Бороться надо только с излишним объемом и застоем массы.
Лечению следует подвергать зеленые и желтые сопли. В этом случае, рекомендуются сосудосуживающие капли (нафтизин, ринозолин); промывка полости (средства Салин, Аквамарис, Проталгол); антигистаминные лекарства (диазолин). Эффективны народные средства: капли из сока каланхоэ, лука, алоэ; ингаляция с применением эвкалипта или картофеля; отвары ромашки, зверобоя.
У большинства людей насморк появляется несколько раз в год. Но вот что такое сопли, откуда они берутся, для чего нужны сопли и почему они часто имеют зеленый оттенок, объяснить может не каждый. Одни считают, что сопли — это вещество, вытекающее из мозга, другие называют их цитоплазмой крови. Для третьих же, вопрос о том, откуда появляются сопли — остается загадкой.
Говоря научным языком, сопли – это носовая слизь. Даже ребенок знает где образуются сопли: в полости носа. Как это ни странно, но слизистые выделения играют довольно важную роль: защищают дыхательные пути от попадания пыли и обезвоживания. У тех, кто осведомлен об этом, не возникает вопроса: «Зачем нужны сопли?»
- соли (вот почему сопли соленые );
- несколько разновидностей белков, к примеру: белок муцина, который делает носовую слизь густой.
- простуда;
- бронхиальная астма;
- пневмония;
- промывание носоглотки и полоскание горла;
Постоянное стекание слизи по глотке
- назначение отхаркивающих средств;
- Уменьшить количество выделяемой в горле мокроты можно, используя лист алоэ. Его нужно промыть, измельчить, перемешать с медом и есть по ложке после еды.
- Cопли в носу — что это такое
- Как образуются сопли?
- Почему образуются сопли?
- Опасно ли глотать сопли?
- Существует ли риск осложнений?
- Слезы могут вызвать насморк, так как их состав при попадании в носовую полость способен вызвать расширение муцина.
- Сопли иногда появляются после еды, что связано с приемом горячей пищи или употреблением некоторых видов продуктов, которые усиливают кровообращение, а повышение тонуса кровеносных сосудов в слизистой носа определяет активизацию работы желез.
- После прививки АКДС, гепатита В и некоторых других заболеваний у ребенка может проявиться сильный насморк, что является защитной реакцией организма, и его не следует относить к патологии.
- Кроме того, насморк является симптомом ряда заболеваний, а также защитной реакцией организма на нервные стрессы, переохлаждение или перегрев и т.д.
Скопление в горле излишков слизи — тревожный симптом, указывает на наличие хронических ЛОР заболеваний или других патологических процессов. Ком в горле доставляет массу неприятностей, снижая уровень жизни.
Игнорирование этого симптома чревато развитием опасных патологических процессов. Поэтому при периодическом скоплении в горле излишков слизи или мокроты пройдите тщательное обследование для выявления причины.
Проявления постназального затекания:
- В горле образуется слизь, густая как сопли, которую приходится постоянно откашливать.
- Ощущение кома в горле по утрам.
- Навязчивый кашель ночью, связанный с раздражением гортани стекающими излишками назального секрета.
- Изменение голоса. Слизь стекает в гортань и оседает на голосовых связках, голос становится булькающим.
- Неприятный запах изо рта.
В зависимости от первопричины скопления вязкой слизи в гортани возможны и другие симптомы. Это частые головные боли, свидетельствующие о нарушении носового дыхания.
Болезненность в горле возникает в результате хронического тонзиллита или при забрасывании из пищевода желудочного сока.
При аутоиммунном заболевании — синдроме Шегрена — скопление сгустка слизи в гортани выступает признаком патологии. Болезнь приводит к поражениям соединительной ткани и пересыханию слизистых оболочек органов.
Причины, по которым в гортани скапливаются сопли и мокрота:
- ЛОР заболевания – синусит, гайморит, фарингит. Такие болезни при переходе в хроническую форму становятся причиной патологического роста бактерий в слизистом секрете.
- Воспаление слизистой носа провоцирует затекание назального секрета в гортань и образование сгустка в горле. Если в отделяемом много бактерий, глотать мокроту опасно.
- Вазомоторный ринит. Нарушение работы капилляров провоцирует патологическое разрастание и увеличение толщины слизистой в носу. Нарушается носовое дыхание и отток образованного секрета. Слизь, затекая в гортань, скапливается и густея, образует комок. Причины — неправильное лечение ринита и злоупотребление сосудосуживающими препаратами.
- Легочные болезни. Отделяемое из бронхов при откашливании может скапливаться в горле. При боли в легких, присутствии кровяных сгустков в мокроте сделайте рентген легких.
- Хронические вирусные заболевания (цитомегаловирус, вирус Эпштейна Барра). Прежде чем начать лечение ЛОР органов, проводят количественные тесты на присутствие в крови антител к этим вирусам.
- Аденоидит, искривление перегородки или полипы в носу. Частая причина того, что в горле скапливается слизь или сопли, — структурное нарушение носовой полости, появление новообразований, преграждающих естественный отток секрета. При этом показано хирургическое лечение – септопластика.
- Болезни желудка. При нарушениях работы ЖКТ (неплотное прилегание сфинктера, дивертикул Ценкера) возможно попадание содержимого желудка в гортань и дальнейшее рубцевание слизистой горла. Чтобы сгладить рубец, организм выделяет слизь в повышенном количестве. Лечение комплексное, направленное на устранение заболевания.
- Муковисцидоз – наследственное заболевание, обусловленное мутацией гена. Затрудняется выведение секреции из органов, в результате слизь скапливается и в горле, и в легких, провоцируя размножение патогенной микрофлоры. Лечение симптоматическое с применением антибиотиков, купирующих рост бактерий.
Перед лечением важно выявить причину, по которой сопли скапливаются в горле и создают ощущение дискомфорта. Диагностика заключается в анализе мокроты, взятой из зева, осмотре больного на предмет хронических воспалительных процессов ЛОР органов. Дополнительные обследования — рентген легких и эндоскопия пищевода и желудка.
В зависимости от диагноза, который поставил врач, проводится лечение, направленное на устранение причины того, что в гортани скапливаются сопли. Средства тарапии:
- Применение противовирусных препаратов или антибиотиков.
- Прием муколитиков и средств, расширяющих бронхи и разжижающих слизь для отхождения из легких.
- Чтобы устранить сопли, кашель и першение в горле, применяются ингаляции на минеральной воде и орошение горла антисептиками. Полезно полоскание растворами, разжижающими сопли и сгустки слизи или промывание носоглотки физраствором при избыточной секреции или заложенности носа.
Чтобы устранить ощущение комка в горле, особенно по утрам, рекомендуется полоскание минеральной водой щелочного состава.
Скопление слизи в гортани — не болезнь, а симптом различных заболеваний. Поэтому самолечение без точного диагноза облегчает состояние лишь на короткое время. Без комплексной терапии могут возникнуть осложнения, поэтому не пренебрегайте визитом к доктору.
Источник: в горле представляет собой вязкий секрет, вырабатываемый эпителием носоглотки. С ее помощью происходит защита оболочек от проникновения вирусов, воздействия раздражающих факторов.
Лицам, у которых присутствует излишнее накопление слизи (синдром постназального затекания) в области горла необходимо наблюдаться у ЛОР-врача, так как лечение и установление причин патологии достаточно сложный процесс. Самолечение во многих случаях приводит к усугублению состояния. У пациентов начинаются кишечные расстройства, размножение патогенной микрофлоры по всему организму.
Слизь в горло может поступать из полости носа, носоглотки или вырабатываться железистыми клетками самой глотки. Среди основных причин излишнее образования вязкого секрета принято выделять:
1) Разнообразные внешние раздражители. Излишки мокроты могут выступать защитной реакцией на курение, употребление в неумеренных дозах алкоголя или газированных напитков, неблагоприятную экологическую ситуацию в регионе, острую пищу. В данном случае негативные симптомы наблюдаются после пробуждения в утренние часы.
2) Воспаления, локализованные в области носоглотки. К ним относят гайморит, синусит, хронический фарингит, аденоидит.
3) Сильное переохлаждение организма, нахождение на улице с промокшими ногами.
4) Аллергические реакции, проявления бронхиальной астмы. При этом у человека может присутствовать слезотечение, ринит, покраснение глаз, высыпания на коже, отечность слизистых. По возможности необходимо полностью ограничить контакт с раздражающими факторами. В качестве аллергенов выступает: пыль, пыльца растений, шерсть животных, пищевые продукты, плесень. В основе лечения лежит аллергологическое исследование крови пациента.
5) Различные легочные патологии.
6) Заболевания ЖКТ. Пищевод имеет тесную взаимосвязь с горлом. При некоторых болезнях кислое содержимое кишечника попадает в дыхательные пути. Скопление слизистого секрета отмечается при панкреатите, гастрите, холецистите. Образование слизи происходит после еды. Для такого состояния характерна изжога, отрыжка.
7) Недостаток воды в организме. Пересыхание слизистых часто приводит к изменению характеристик мокроты. Она становится более вязкой, густой. При сухом воздухе состояние ухудшается.
8) Долговременное использование сосудосуживающих капель. Вследствие этого наблюдается отек и высушивание слизистой, а слизь начинает стекать по носоглотке.
Количество вырабатываемого секрета резко увеличивается в случаях проникновения в горло инородного предмета. Организм, таким образом, старается избавиться от раздражителя. В некоторых случаях для удаления попавших элементов требуется помощь врача. Пока чужеродный предмет не будет извлечен, улучшения состояния не наступит.
Выработка вязкого секрета может быть связано с наступлением беременности, гормональными изменениями, пожилым возрастом и врожденными анатомическими особенностями строения носоглотки. Нормальный процесс очищения организма может нарушаться вследствие инсульта или различных мышечных заболеваний.
Скопление слизи в горле сопровождается неприятными симптомами, различной степени выраженности. К ним относят:
• Постоянное чувство жжения, першения.
• Комок в горле, который никак не проходит.
• Постоянное желание прокашляться, при этом кашель не будет приносить никакого облегчения.
• Болезненные ощущения при глотании, сильный дискомфорт во время употребления твердой пищи.
• Неприятный кислый запах изо рта, связанный с активным размножением гноеродных бактерий.
• Увеличение шейных лимфоузлов, головные боли, общая слабость.
При появлении вышеперечисленных симптомов необходимо записаться на прием к отоларингологу или попробовать снять воспаление с помощью рецептов народной медицины. Если при откашливании в мокроте отмечаются прожилки крови, необходимо срочно провести дополнительные исследования на наличие опухоли.
Обязательным условием эффективного лечения является изменение ежедневного рациона питания. На время исключается кофе, острые блюда, алкоголь, жирное молоко, соя. Предпочтение стоит отдавать теплым супам, отварам из шиповника, а также продуктам с высоким содержанием витамина С. Куриный бульон способствует отхождению слизи. Важное правило для больных — нельзя есть перед сном.
Многие пациенты пытаются самостоятельно справиться со слизью в горле неприятными симптомами. При возникновении определенных симптомов промедление способно вызывать серьезные осложнения. Помощь врача необходима в случаях:
1) Повышения температуры тела выше показателя в 37,5 градусов может свидетельствовать об инфекционном процессе.
2) Ощущение ломоты в теле, озноб.
3) Слизь, першение и кашель не проходит более 2 недель.
4) В мокроте отмечаются прожилки гноя, крови.
5) Присутствия кислого привкуса во рту, неприятных ощущений в ЖКТ.
6) Грудного возраста пациента.
7) На фоне излишнего образования слизи присутствуют боли за грудиной. Этот фактор может свидетельствовать о наличии пневмонии.
При появлении первых признаков излишнего образования слизи в горле необходимо обратить пристальное внимание на ее консистенцию. Тягучие образования темного цвета говорят о серьезном заболевании. Постановка точного диагноза является залогом эффективного лечения.
Врач в обязательном порядке должен провести ряд процедур:
• Тщательный анализ жалоб больного и общий осмотр шеи, лимфоузлов, щитовидной железы, живота.
• Фарингоскопия. Визуальное исследование слизистой оболочки горла не требует особой подготовки пациента и использования сложного оборудования.
• Ларингоскопия. Перед процедурой рекомендуют воздержаться от принятия пищи и напитков, чтобы уменьшить проявления рвотного рефлекса.
• Биохимический и общий анализ крови.
• Для исключения патологий околоносовых пазух может потребоваться рентгенография.
• Бактериальный анализ мокроты.
В некоторых случаях для постановки точного диагноза требуется консультация гастроэнтеролога, невролога, эндокринолога.
Главная задача лечения образования слизи в горле – воздействие на причину болезни и полное устранение неприятных ощущений. При среднем и тяжелом течении патологии применяют антибактериальные средства. Преимущество отдается цефалоспоринам. Также ЛОР-врачами могут предлагаться следующие методики:
1) Употребление синтетических аптечных лекарств. На современном рынке представлено множество эффективных и безопасных препаратов. Непосредственно воздействует на мокроту Амброксол, Карбоцестеин, Месна, Бромгексин. В результате происходит ее разжижение.
2) Полоскания, а также промывка носа и горла. Процедуру разрешено проводить, начиная с 3 лет. Широкое распространение получил раствор фурацилина и марганцовки. Полоскания горла возможно с Мирамистином, Хлоргексидином. Йоксом.
3) Назначение комплекса антигистаминных средств (Лоратадин, Супрастин) при определении аллергического компонента.
4) Растирания, допустимы только при отсутствии температуры. Допустимо использовать мед со спиртом, козий жир.
5) Использование иммуномодуляторов. Стимулирование собственных защитных сил организма позволяет справиться с проблемой в более короткие сроки.
6) Массаж, лечебная физкультура, дыхательная гимнастика.
7) Для закрепления полученного результата проводится курс физиотерапии в условиях поликлиники.
При диагностировании излишнего вязкого секрета в носоглотке у ребенка проводимое лечение комплексное и более осторожное. Особую опасность представляет скопление слизи у грудных пациентов. Наиболее часто у детей негативные проявления вызваны аденоидами.
Слизистые оболочки малыша крайне чувствительные, поэтому все используемые средства должны быть со щадящим эффектом. Агрессивные препараты способны повредить ткани. Врачи уделяют внимание дозировке лекарств, частоте их употребления.
Высокую эффективность при слизи в горле у ребенка показывает коллоидный раствор серебра – Протаргол. Благодаря его использованию уничтожаются бактерии, уменьшается секреция вязкого секрета, производится подсушивающий эффект. Уменьшить количество слизи поможет дыхательная гимнастика.
При слизи в горле у ребенка назначают орошение горла растворами морской соли с добавлением растительных компонентов. В результате отмечается ускорение регенерации тканей, увлажнение слизистых.
В качестве отхаркивающего средства детям можно предложить: сок редьки с медом, сироп солодки, варенье из сосновых шишек. В некоторых случаях для устранения негативных симптомов может потребоваться удаление аденоидов. Операция является крайней мерой в случаях, когда консервативное лечение не дает результатов.
Назначение антибиотиков целесообразно при диагностировании бактериальной природы патологии. Предпочтение отдается препарат в виде суспензии с приятным вкусом, которые позволяют снизить нагрузку на ЖКТ.
Скопление слизи у детей может быть нормой. У грудничков вязкий секрет стекает вниз в связи с узким просветом носовых проходов, неумением сморкаться.
В некоторых случаях удается победить заболевание, не прибегая к помощи лекарственных препаратов. Перед использованием любых средств стоит проконсультироваться со специалистом. Скопление слизи в области горла можно лечить с помощью:
1) Полосканий горла. Самым доступным способом является использование соли, соды и йода. Для достижения максимального эффекта полоскание проводят каждые три часа. При приготовлении раствора потребуется по чайной ложке соли и соды, которые заливаются стаканом кипятка. Перед использованием в полученное средство добавляется несколько капель йода. Полоскания можно проводить и с помощью отвара ромашки, календулы.
2) Ингаляций. Проверенный метод лечения слизи в горле – картофель. Овощ очищают и варят до полной готовности. Затем картофель разминают, при этом рекомендуют добавить немного соды. Больной человек должен сесть перед кастрюлей, накрывшись одеялом. Около 10 минут нужно дышать теплым воздухом. Важно не обжечься, так как в первые минуты пар очень горячий.
3) Компрессов, помогающих в разжижении и отхождении мокроты. Воздействие оказывается комплексно на всю носоглотку. Для этого нужно хорошо отжать свойский творог, завернуть его в ткань и обернуть шею. Сверху компресс фиксируется полиэтиленом, теплым шарфом. Процедуру стоит проводить на ночь.
4) Использование натуральных растительных масел. При лечении слизи издавна использовалось эвкалиптовое масло, при этом его категорически запрещено употреблять внутрь. Наиболее эффективный способ – добавление средств в пульверизатор.
5) Смазывания горла спиртовой настойкой прополиса.
6) Растирания передний поверхности шеи качественным нерафинированным маслом с солью.
Для уменьшения образования слизистого секрета часто используют листья трехлетнего алоэ, промолотые и смешанные с медом. Употребляется по столовой ложке после каждого приема пищи. Облегчить состояния поможет употребление подогретой минеральной воды (Боржоми, Ессентуки) с медом.
Важно: даже проверенные временем народные рецепты способны причинить вред организму. Если по истечении нескольких дней не наблюдается улучшение состояния, самолечение следует прекратить и обратиться за помощью в ближайшее лечебное заведение.
Профилактика излишнего образования слизи горле заключается в соблюдении элементарных правил:
• Ежедневно выпивать как можно больше жидкости, чтобы не страдать от сгущения мокроты. День нужно начинать со стакана теплой воды с добавлением натурального меда.
• Стараться поддерживать нормальный уровень влажности в квартире, рабочем помещении.
• Регулярно проводить водные процедуры, соблюдать правила личной гигиены.
• Отказаться от имеющихся вредных привычек.
• Как можно чаще напевать различные мелодии с закрытым ртом, вибрации голоса будут помогать отхождению мокроты.
• Во время пика простудных заболеваний пользоваться аптечной оксолиновой мазью.
• Физическая активность, повышение иммунитета с помощью витаминов.
• Держаться подальше от красителей, бытовой химии и ядовитых испарений.
• Минимум один раз в течение года посещать ЛОР-врача.
• Приподнять немного изголовье кровати.
• Избегать стрессовых состояний, излишних волнений и переживаний.
Скопление секрета в области носоглотки в большинстве случаев сигнализирует о наличии заболевания или аллергии. Необходимо как можно быстрее выяснить причины и приступить к лечению.
© 2012—2018 «Женское мнение». При копировании материалов — ссылка на первоисточник обязательна!
Главный редактор портала: Екатерина Данилова
Источник: слизи в горле – частая причина обращения пациентов к отоларингологу или терапевту. Данный симптом доставляет неудобства, и появиться может по разным причинам. Избавиться от него можно только после устранения причины ее спровоцировавшей.
Слизь в горле может быть признаком целого ряда заболеваний
Слизь — скопление клеток, которые представлены конечными продуктами метаболизма в виде погибших бактерий, вирусов и иммунных клеток. Она должна удаляться из организма вместе со всеми вредными веществами и микроорганизмами.
Выработка слизистого секрета является защитной реакцией организма на травму, повреждение, инфекцию, аллергию и т.д.
Если в носоглотку попадают бактерии, вирусы, аллергены и другие раздражители, то выработка слизи увеличивается в объеме и у любого человека возникает желание откашлять ее.
Основные причины, почему скапливается слизь в горле:
- Выделение секрета может наблюдаться при длительном использовании сосудосуживающих средств, на фоне гормональных изменений, врожденных анатомических особенностей носоглотки.
- Часто слизь встречается при сезонном поллинозе. Многие люди восприимчивы к контакту с некоторыми растениями, пухом и т.д. Данный симптом в этом случае носит постоянное рецидивирующее течение.
- Если же стекловидная слизь вырабатывается в большом количестве и сопровождается кашлем, одышкой, то это характерные симптомы бронхиальной астмы.
- При таких заболеваниях, как язва желудка, рефлюкс-эзофагит, дивертикула пищевода кислое содержимое желудка выбрасывается в пищевод. Это сопровождается ощущением комка и скоплением слизи в горле.
- Выделение слизи может быть обусловлено неправильным питанием и употреблением в пищу слишком холодных или горячих блюд.
- Если человек живет в загрязненной среде и постоянно вдыхает воздух, который загрязнен выхлопными газами, пылью, песком, то секрет также может скапливаться в горле.
Кроме скопления слизи могут наблюдаться другие симптомы различной степени выраженности. Обычно появляется першение в горле, чувство жжения, ощущение комка в горле.
Больной будет все время пытаться откашляться, однако это не приносит облегчения. Кроме того, появляются болезненные ощущения при глотании, неприятный запах изо рта, приступы тошноты, недомогание, слабость.
Если слизь с прожилками крови, меняется ее цвет и консистенция, то это указывает на серьезную патологию – туберкулез или рак горла.
Поэтому нельзя медлить и пускать на самотек, так как это очень опасно и может привести к серьезным последствиям.
Правильный диагноз – эффективное лечение!
Если вместе со слизью присутствуют другие симптомы, то необходимо обратиться за консультацией к отоларингологу. Тогда врач установит причину появления слизи и назначит необходимое лечение.
- Если в горле наблюдается очаг воспаления, то проводятся полоскания с использованием готовых аптечных растворов. Также можно применять спреи, аэрозоли и употреблять рассасывающие леденцы: Орасепт, Ингалипт, Септолете, Тонзилотрен и др.
- При рините целесообразно использование сосудосуживающих капель: Називин, Виброцил и др. Если насморк длительный, то показано применение назальных глюкокортикостероидов: Тафен назаль, Фликс и др. Также рекомендуется увлажнять слизистую носовой полости такими средствами, как Аквалор, Аква Марис, Хьюмер и др.
- Если причиной выделения слизи в горле стала аллергическая реакция, то назначают антигистаминные средства: Кларитин, Супрастин, Телфаст и др.
- При бактериальной инфекции назначают прием антибиотики местного и системного действия.
- Если появление слизи связано с бронхитом или пневмонией, то применяют муколитические и отхаркивающие лекарственные препараты. Они стимулируют выведение мокроты из легких.
Все препараты следует применять только после назначения врача и установления причины, по которой начала скапливаться слизь.
Алоэ с медом поможет избавиться от слизи в горле
Чтобы уменьшить образование мокроты и отхождение слизи, можно применять лекарственные средства внутрь.
Популярные рецепты для устранения слизи в горле:
- Алоэ с медом. Лист алоэ измельчить и смешать с медом. Съесть утром и вечером.
- Календула с медом. Высушенные лепестки календулы смешать с медом и употреблять между каждым приемом пищи.
- Лук с хреном и медом. Небольшую луковицу натереть на терке, добавить к ней тертый хрен и немного меда. Смесь хорошо перемешать и употреблять по столовой ложке 3 раза в день.
- Настой солодки и подорожника. Взять в равном количестве (2 столовые ложки) сухого сырья. Залить литром кипятка и оставить настаиваться. Принимать внутрь по 260 мл трижды в сутки.
- Целебный напиток на основе имбиря. Для приготовления напитка необходимо взять 250 мл молока,г куркумы и имбиря. Компоненты добавить в молоко и вскипятить. Далее остудить и добавить около 40 г меда. Употреблять внутрь небольшими глотками.
- Редька с медом. Корнеплод натереть на терке и отжать сок. В него добавить 10 г меда и подождать пока полностью растворится. Затем можно съесть редьку.
- Минеральная вода с медом. В теплой минеральной воде развести мед и принимать напиток в течение дня.
Больше информации о причинах появления слизи в горле можно узнать из видео:
Полезно делать компрессы на горло, такие процедуры разжижают слизь и улучшают отхождение:
- В аптеке можно приобрести бальзам «Звездочка». Этим средством намазать шею завязать теплым шарфом. Рекомендуется делать процедуру на ночь. Из подручных средств можно использовать картофель или творог.
- Картофель отварить и размять вилкой. После этого завернуть в марлю или тонкую ткань и приложить к горлу.
- Компресс из творога делается следующим образом: творог хорошо отжать завернуть в марлю и приложить к шее. Далее наложить полиэтиленовую пленку и обмотать шею теплым шарфом.
При использовании народных методов лечения необходимо проконсультироваться с врачом. Некоторые растения могут вызвать аллергическую реакцию. Следует помнить, что методы нетрадиционной медицины являются вспомогательными и помогают уменьшить проявление симптомов, но не устраняют причины их появления.
При повышенной температуре тела делать ингаляции запрещено!
Для избавления от слизи в горле, возникшей на фоне острых респираторных заболеваний или патологий дыхательных путей рекомендуется выполнять ингаляции.
С этой целью можно воспользоваться небулайзером или подручными средствами. Если нет небулайзера, то можно прибегнуть к «бабушкиному методу» — дышать над паром:
- Для этого следует сварить в кастрюле очищенный картофель, размять и добавить щепотку соды. Наклониться головой над кастрюлей и вдыхать пары.
- Дышать можно над паром целебных трав: отвара ромашки, календулы и др. Во время процедуры следует соблюдать технику безопасности и не обжечься горячим паром.
Полезно выполнять при скопившейся слизи полоскания. Для процедуры можно использовать:
- Лекарственные средства (Мирамистин, Хлоргексидин, Йокс и др.), отвары и настои на основе трав.
- Из растений следует выбирать шалфей, ромашку, эвкалипт, кору дуба или сосны и др. Можно взять растения как по отдельности, так и в сочетании с другими травами.
Для приготовления отвара чайную ложку залить стаканом кипятка, оставить настаиваться в термосе на 2-3 часа. По истечении указанного времени процедить и использовать для полоскания. Можно добавить мед или немного лимонного сока.
Полезно делать полоскание горла содо-солевым раствором, который оказывает антисептическое действие.
Нужно смешать ингредиенты в равном количестве по одной чайной ложке и залить стаканом кипяченой воды. Важно, чтобы все компоненты полностью растворились в воде. Чтобы усилить терапевтическое действие, можно добавить несколько капель йода. Полоскание горла проводят не менее 3-4 раз в день. Любой раствор следует готовить непосредственно перед применением, чтобы не уменьшилось лечебное воздействие.
Заболевания ЛОР-органов легче предотвратить, чем лечить!
Скапливающаяся слизь в горле является признаком определенной патологии, но не самостоятельным заболеванием. При своевременном обращении к врачу прогноз благоприятный.
Определенных мер профилактики не существует, однако снизить риск образования слизи в горле можно при соблюдении следующих рекомендаций:
- Своевременно лечить инфекционно-воспалительные заболевания.
- Отказаться от вредных привычек – курения и алкогольных напитков.
- Поддерживать необходимую влажность в помещении.
- Вести здоровый образ жизни.
- Избегать переохлаждения.
- Регулярно посещать отоларинголога.
- Избегать источника аллергии.
Если начинает скапливаться слизь и раздражать горло, то рекомендуется выполнять профилактические полоскания как можно чаще. Тогда удастся устранить воспалительный процесс за короткое время и избежать появления других симптомов.
Следует придерживаться правильного и сбалансированного питания, употреблять больше жидкости. При начинающихся симптомах необходимо сразу обратиться к врачу.
Я старюсь лечить подобные явления в носоглотке и горле народными средствами, использую для полоскания и ингаляций отвары и настои трав — шалфея, ромашки, календулы, а с бальзамом Звёздочка делаю ингаляции.
- tata – АНОНИМНО! Носила на шее украшение. – 04.03.2018
- tata – Носила на шее украшение -. – 04.03.2018
- Деман – Тормоз тут всё стандартно – 04.03.2018
- Даниил – Штука не приятная, но если. – 03.03.2018
- Аня – А у нас компрессионный небулайзер. – 03.03.2018
- Алена – У меня горло болит уже. – 03.03.2018
Медицинскую информацию, опубликованную на данной странице, категорически не рекомендуется применять в целях самолечения. Если вы ощущаете негативные изменения в самочувствии, не откладывая обратитесь к ЛОР врачу-специалисту. Все статьи, публикуемые на нашем ресурсе, носят информационно-ознакомительный характер. В случае использования этого материала или его фрагмента на вашем сайте обязательна активная ссылка на первоисточник.
Источник: мокрота при кашле: причины и лечение
Мокрота — это жидкие выделения, выделяемые при отхаркивании или кашле. Мокрота — побочный продукт слизистой бронхов. Специфика отходящей мокроты помогает диагностировать развившуюся патологию, для этого делается забор образца мокроты для клинического исследования. Помимо различий в консистенции, цвете и вкусо-обонятельных свойствах конкретную болезнь можно определить по количеству отходящих слизистых выделений. Например, бронхит в запущенных формах вызывает выделение мокроты в количестве до полутора литров ежесуточно.
Если в процессе болезни развился сильный кашель и мокрота приобрела характерный солоноватый привкус, то существует два варианта недуга, которым подвержен больной:
- бронхиальная астма. Одна из вероятных причин выделения соленых слизистых масс. Однако, при астме соленая мокрота выделяется без приступов кашля и не в столь обильных количествах. Преимущественно, бронхиальная астма является реакцией на воздействие аллергенов на слизистую оболочку носоглотки. Астма развивается в детском возрасте, поэтому появление соленой мокроты вкупе с кашлем в зрелый период жизни в большинстве случаев позволяют отмести этот вариант;
- катаральные воспаления: основная причина кашля с выделением соленых слизистых образований.
Катаральные воспаления могут быть следствием целого спектра болезней. Не будем далеко ходить за примерами и назовем бронхит, ОРЗ и ОРВИ. При катаральных воспалениях всегда происходит воздействие на верхние дыхательные пути. Развившееся воспаление может повлечь за собой ряд осложнений в виде следующих болезней: гайморита, ринита, ринофарингита, ларингита и т.д. На начальном периоде заболевания больной испытывает легкое недомогание и общую слабость. Затем происходит эскалация инфекции: отмечается резкое повышение температуры, рези и боли в горле, заложенность носа, обильное выделение солоноватой мокроты.
Именно эти патологии являются основными причинами выделения соленой мокроты при кашле.
Катаральные воспаления различают по степени воздействия на слизистую оболочку:
- Хроническое катаральное воспаление: развивается на фоне запущенного острого катара носа. Вызывает затруднение дыхания и при этом обильно выделяется соленая мокрота. Хроническое катаральное воспаление способно привести к морфологическим изменениях в органах дыхания: изменению формы ноздрей, увеличению количества соединительной ткани. Также хронический катар ухудшает функциональное состояние носа: появляются затруднения при носовом дыхании, а также ухудшается обоняние (вплоть до полной его потери).
- Острый катар. Именно острый катар имеет свойство переходить в хроническую стадию, если не применить терапевтического вмешательства. Для острой формы характерна следующая симптоматика: затруднение дыхания, головокружение, кашель, обильное выделение слизистых масс, тошнота, общее недомогание. При остром катаре происходит утончение слизистых оболочек носоглотки, появляется сухость в носу и горле, начинается регулярный кашель, преимущественно сухой.
Еще одно распространенное катаральное воспаление — это ринофарингит. Данное заболевание развивается на фоне общего переохлаждения, попадания в организм инфекции или вредных химических соединений, неблагоприятных экологических условий. При ринофарингите происходит общее поражение носоглотки: появляется сухость и першение в горле, боль при глотании пищи, раздражение на нёбе, происходит отек верхних дыхательных путей, быстро развивается кашель. Если в начале болезни кашель идет с обильным отхаркиванием соленой мокроты, то в запущенном состоянии кашель становится сухим и вызывает еще большие боли в горле.
Факторами развития болезни являются:
- работа с вредными веществами или нахождение в зоне загрязненного воздуха;
- общее переохлаждение организма;
- наследственная предрасположенность к простудным заболеваниям;
- анатомические особенности, связанные с травмами органов дыхания;
- курение табака.
Одно из самых известных и распространенных катаральных заболеваний. Вирусная инфекция поражает бронхи, в результате чего происходит их воспаление. Возбудителями бронхита могут стать грибки, вирусы, бактерии и хламидии. Как только бронхи поражаются возбудителями бронхита, начинается активное образование соленой мокроты. Мокрота образуется столь обильно, что возникает кашель, механизм которого позволяет выводить слизистые образования из бронхов.
Предрасполагающими факторами для возникновения бронхита служат вредные привычки, преклонный возраст, наличие хронических заболеваний. Острая фаза бронхита симптоматична повышением температуры на 2-3 градуса, постоянным кашлем с отделением соленой мокроты зеленого цвета. Зеленый цвет мокроты — это маркер того, что возбудителем бронхита является инфекция. Помимо кашля и мокроты для острой стадии характерны одышка и боли в грудной клетке. Бронхит переходит в хроническую стадию, если не лечить острую фазу в течение двух недель. При хронической форме бронхита соленая мокрота при сопутствующем кашле выделяется постоянно.
На начальном периоде катары эффективно лечатся местными средствами вкупе с противовирусными препаратами. Используются противомикробные «Гексорал», «Фарингосепт». Для вывода соленой мокроты и сопутствующем кашле применяются отхаркивающие средства: «Доктор Мом», «Бронхикум», а также травяные чаи и сборы. В тяжелых формах катаров для купирования воспалительных очагов применяются антибиотики. Чтобы не прибегать к фармакологическому вмешательству необходимо соблюдение профилактических мер:
- употребление травяных настоев или ягодных отваров: в данных напитках повышенная концентрация витамина «С»;
- регулярное полоскание носа и горла солевыми растворами;
- употребление витаминных комплексов и иммуностимулирующих препаратов.
Катаральные воспаления — распространенные и опасные поражения дыхательной системы. Катары имеют свойство очень быстро перетекать в хроническую форму, вызывая необратимые изменения в органах дыхания. Регулярный кашель и соленая мокрота — верные «маячки» катаральных поражений. Как только они дали о себе знать, нужно начинать терапию, благо катары отлично лечатся на начальном этапе.
Курение сигарет провоцирует избыточное образование слизи в бронхах у больных с хроническим бронхитом — таковы результаты исследования, которое провели сотрудники университета Подробнее…
Источник: называют трахеобронхиальный секрет, состоящий из смеси слюны, слизи из носу и попавших извне с воздухом веществ. Слизь в носу необходима для защиты дыхательных путей от пересыхания и проникновения с воздухом болезнетворных микроорганизмов. При все же произошедшем воспалении или же аллергии секрет становится более густым, поэтому он скапливается и от него становится довольно трудно избавляться.
Скопление слизи в горле – это наиболее частая жалоба, которую слышат лор-врачи. Она указывает на нарушенную работу железистых тканей и реснитчатого эпителия. Провокаторами этих процессов могут выступать бактерии, вирусы, грибковые инфекции или вещества, вызывающие аллергию.
Из-за воспаления в верхнем или нижнем отеле дыхательной системы происходит стимуляция бокаловидных клеток, которые вырабатывают слизь в большем объеме. Именно ее избыток способен накапливаться в горле, а также в бронхах и при стекании по горлу вызывать немалый дискомфорт.
По вышеуказанным причинам секрет накапливается, но почему слизь в горле не отхаркивается?
Слизистая нижних дыхательных путей покрыта клетками с волосками на поверхности, между которыми расположены железы из бокаловидных клеток. Это так называемый мукоцилиарный аппарат.
Тягучая, густая, практически без жидкости слизь, выделяемая описанными ранее бокаловидными клетками – это основа мокроты. Она необходима для вывода из трахеи и бронхов инфекции, аллергенов, продуктов распада, пыли, в общем, всех посторонних веществ, а сам процесс передвижения уже сформированного трахеобронхиального секрета называется мукоцилиарным клиренсом. Оболочки лор-органов буквально пронизаны капиллярной сеткой, из циркулирующей крови которой в мокроту проникают клетки, считающиеся иммунными, поэтому слизь в горле становится активным защитным компонентом, в прямом смысле слова, уничтожающим вредоносные организмы.
В нормальном состоянии слизистая продуцирует не более ста мл защитной слизи. Но объем значительно увеличивается с наступлением воспаления или аллергических процессов.
Повышение тягучести, сгущение слизи – это результат деятельности раздражителей, поступивших извне или действующих внутри организма, роста концентрации моносахаридов, иммунных клеток и белков в ней. А именно способствует увеличению плотности трахеобронхиального секрета:
- нарушение баланса воды в организме;
- сухой воздух;
- аллергия;
- травмы или ожоги слизистой;
- гипергидролиз;
- употребление газированных напитков, чрезмерно острых, либо горячих/холодных блюд;
- сбой в естественном функционировании реснитчатого эпителия;
- атрофия тканей носоглотки, гортани;
- бактериальные или вирусные респираторные инфекции.
Такая мокрота в горле без кашля или даже с ним плохо отхаркивается из-за своей предельной вязкости и, как результат, скапливается в дыхательных путях. К тому же застой мокроты способен привести к развитию осложнений: бронхиту острого течения или воспалению легких. Поэтому важно не заниматься самолечением, а вовремя обращаться к врачу за помощью в разжижении и отхаркивании мокроты.
Скопление слизи в носоглотке возможно при следующих заболеваниях:
- при фарингите вирусного, грибкового или бактериального происхождения;
- а также скапливается мокрота в горле при синусите;
- или аденоидите.
Как только появляется ощущение скопления мокроты в горле, необходимо срочно обращаться к врачу. Только он способен выяснить настоящие причины увеличения концентрации мокроты и ее вязкости. Самолечение может быть опасным, особенно, если скапливается мокрота у ребенка.
Также важно обратиться к врачу курильщикам, у которых по утрам отхаркиваются большие порции мокроты.
Коричневая мокрота, как правило, состоит из:
- слизи, выработанной в дыхательных путях;
- слюны;
- бактерий или вирусов;
- пыли;
- клеток иммунной системы;
- продуктов распада легких;
- и крови.
Естественно, цвет мокроты не может однозначно указать на определенное заболевание, однако дает повод подозревать о кровотечении, которое произошло в органах дыхания. Это возможно при следующих опасных болезнях легких и бронхов:
- при воспалении (пневмонии);
- при онкологии (раке);
- при туберкулезе;
- при инфаркте (произошедшем в легком);
- либо при остром и хроническом бронхите.
Коричневая слизь, отхаркивающаяся по утрам у курильщиков, — это симптом так называемого бронхита курильщика, являющегося не незначительной особенностью, как его принято читать в народе, а опасным заболеванием легких. За ночь мокрота накапливается в бронхах, а утром, с перемещением тела, она раздражает рефлексогенные участки и провоцирует кашель.
Лечится подобное состояние только после полного отказа от активного курения.
Когда после еды в горле скапливается слизь, это может свидетельствовать о следующих процессах в организме:
- заболеваниях ЖКТ;
- недостаточном употреблении жидкости;
- нарушение питания, например, употребление в пищу соленых, пряных, острых или сладких блюд в большом объеме;
- а также причиной выделения слизи после еды может стать молоко.
Лечится такой симптом налаживанием здорового питания, увеличением объема жидкости, что назначает врач только после полного исключения хронического тонзиллита, фарингита или синусита.
Симптомы, указывающие на накопление слизи в горле, это:
- першение в горле, ощущение жжения;
- постоянное желание кашлять;
- дискомфорт при глотании пищи, воды или слюны;
- редкое отхаркивание или сглатывание сгустков мокроты;
- увеличение лимфоузлов под нижней челюстью и на затылке;
- головная боль.
Как избавиться от мокроты в горле? В первую очередь, необходимо обратиться к врачу.
Поводом к назначению лечения врач будет считать результаты исследования мокроты, бронхоскопии, а также осмотра ротовой полости и задней стенки горла больного. Мокрота однозначно имеет инфекционную или грибковую природу при наличии плохого запаха.
Лечение в любом случае будет комплексным, но говоря о средствах местной терапии, направленной на снятие дискомфорта в горле, могут быть назначены:
Особенности использования спреев будет зависеть от поставленного диагноза, в частности, доктор может рекомендовать в течение недели опрыскивать полости рта, носа и горла трижды или четырежды в сутки.
Аналогичным эффектом обладают пастилки и таблетки для рассасывания Септолете, Стрепсилс, Фарингосепт. Их используют не более 6-ти шт в день через 4-часовой интервал между употреблениями.
Часто для снятия дискомфорта в горле используются ингаляции. Для паровых ингаляций рекомендуется использовать щелочной раствор (1 чайная ложка соды на поллитра воды) с чайной ложкой настойки эвкалипта или календулы, для небулайзера оптимально подходит физраствор (1 чайная ложка соли на литр воды). Препараты для заправки небулайзера подбирает только профессиональный врач.
Неотъемлемой частью лечения станут отхаркивающие и разжижающие мокроту препараты:
- муколитики – средства, усиливающие текучесть мокроты, не влияя на ее объем, бывают прямого и непрямого действия
- муколитики прямого действия разрушают хим. соединения в составе секрета, представлены в виде Ацетилцитеина (АЦЦ, Кофацин, Флуимуцил, Мукосольвин), ферментов (Трипсина, Стрептокиназа, Альфахимотрипсина), Мукалтина, Аскорбиновой кислоты;
- муколитики непрямого действия уменьшают выработку слизи, изменяют ее состав, представлены в виде Бромгексина, Амброксола (Лазолвана, Амбробене, Флавамеда), Форадила, Вентолина, Теофиллина, Аколата, Пульмикорта и др.
- Мукокинетики – препараты, ускоряющие удаление слизи из бронхов и горла, при помощи возбуждения кашля (Бромгексин, Амбробене, Бикарбонат и Этансульфат Натрия.
Если мокроту в горле провоцирует заболевание носа, необходимо регулярно:
- делать промывание носа;
- обрабатывать носовые проходы лекарственными средствами, назначенными врачом (ИРС-19, Нафтизин, Санорин, Нокспрей, Ксилен и др.);
- более трех раз в сутки полоскать горло отварами лекарственных трав или медикаментозными растворами;
- пользоваться увлажнителем воздуха;
- выпивать за сутки достаточный объем жидкости (1,5-2 литра);
- проводить паровые или небулайзерные ингаляции.
А также дополнительно врач может назначить физиотерапевтические методы лечения или пункцию.
Состояние, когда сложно глотать, говорить, дышать, связанное с ощущением присутствия в горле слизистого большого кома, принято называть «комком в горле».
И впрямь, это состояние несет мало приятного, его хочется моментально устранить. Как избавиться от комка в горле как можно скорее:
- Провести паровую щелочную ингаляцию (с содой), она позволит легче откашлять комок;
- Пока ингаляция готовится, можно прополощить горло со слабым содовым или солевым раствором (растворить в стакане воды половину чайной ложки соды или соли);
- Или выпить стакан щелочной минеральной воды, если глотать не сложно.
Отошедшую после этих манипуляций мокроту лучше не глотать, а сплюнуть. Если сплюнутый комок имеет неприятный, гнилостный запах, необходимо срочно сообщить об этом отоларингологу и как можно скорее провести диагностику верхних дыхательных путей, т. к. это может свидетельствовать о бактериальном поражении.
А также ощущение «комка в горле» может возникнуть при травме гортани, в результате которого произошло нагноение тканей гортани и их опухлость. Подобная ситуация также нуждается в срочной консультации ЛОР-врача, ведь только он сможет оценить состояние больного и убрать, в случае необходимости, остатки травмирующих частиц.
Источник: в горле выполняет защитную функцию. Она предохраняет его оболочки от действия раздражающих факторов и проникновения вирусов. Проблемы начинаются, если вязкого секрета образуется слишком много. Пациенты жалуются на постоянный дискомфорт в горле, ощущение комка и сухой изнуряющий кашель. Причин у такого явления может быть несколько.
Слизь в горло попадает тремя путями:
- из полости носа,
- из носоглотки,
- вырабатывается железистыми клетками самой глотки.
Поэтому ее скопление могут вызвать нарушения в любом из этих отделов. Самыми частыми факторами, провоцирующими появление неприятности становятся:
Как проявляется: на начальной стадии больному досаждают обильные выделения из носа. Слизь из носоглотки стекает вниз, раздражая горло. Температура тела может быть нормальной или слегка повышенной (до 37,5 C). Ощущаются общая слабость, быстрая утомляемость, тянущие боли рядом с переносицей. Недуг может перейти в гнойную форму. В этом случае симптомы воспаления усиливаются, из носа появляются желто-зеленые мутные выделения.
Как лечится: для устранения отека слизистых назначаются сосудосуживающие капли. На начальной стадии болезни показано промывание пазух носа. В запущенных случаях врач выполняет прокол. При любой форме гайморита рекомендуются антибиотики (Амоксиклав, Аугментин).
Как проявляется: раздражение слизистой носа может возникать на фоне вирусной инфекции, аллергии, полипов, искривления носовой перегородки. У некоторых пациентов обильные выделения связаны с неправильной работой сосудов (вазомоторный ринит). Нередко к основным симптомам добавляются слезотечение, чихание. При вирусном и аллергическом рините слизь в горле скапливается постоянно, при вазомоторном – в основном в утренние часы.
Как лечится: лечение зависит от формы недуга. От простудных заболеваний спасает прием иммуномодуляторов и противовирусных средств. Снять заложенность носа помогают сосудосуживающие капли (Називин, Ксимелин). При аллергии показаны антигистамины (Зиртек, Кларитин). При вазомоторном рините – назальные спреи с кортикостероидами (Тафен).
Как проявляется: воспаленные небные миндалины выделяют большое количество слизи, которая стекает по задней стенке глотки. Раздражение горла приводит к тому, что больного мучает постоянный сухой кашель. Может повышаться температура тела.
Как лечится: взрослым проводят удаление небных миндалин (аденэктомию). В детском возрасте рекомендуются паровые ингаляции, промывания полости носа и общеукрепляющие средства (иммуномодуляторы, витамины). При неэффективности консервативных методов лечения прибегают к хирургической операции.
Как проявляется: воспаленные ткани глотки отекают и увеличиваются в размере. Это стимулирует работу железистых клеток. На поверхности горла проступает много вязкой слизи, что приводит к еще большему его раздражению. При хронической форме заболевания дискомфорт в глотке присутствует у пациентов постоянно. К скоплению слизи добавляются и другие симптомы: чувство саднения, сухости, ощущение комка в горле.
Как лечится: схема терапии подбирается специалистом индивидуально. Могут быть назначены полоскания горла (раствором морской соли, отварами трав), смазывание задней поверхности глотки 1%-ным раствором нитрата серебра. Применяются физиопроцедуры.
Скопление слизистого секрета в горле может быть обусловлено и патологиями пищеварительной системы. При гастрите, панкреатите, холецистите воспаление из нижних отделов желудочно-кишечного тракта распространяется на верхние – глотку и носоглотку. Длительное раздражение тканей становится причиной их хронического воспаления и усиления выработки слизи.
Аналогичная ситуация наблюдается при рефлюксной болезни и грыжах пищевода. При этих недугах происходит заброс соляной кислоты из желудка в пищевод и далее наверх – в глотку, что приводит к развитию хронического фарингита.
Коррекция состояния должна быть направлена на борьбу с основным заболеванием. Гастрит и рефлюкс-эзофагит лечат антацидами и ингибиторами протоновой помпы. При холецистите назначают желчегонные средства, при панкреатите – строгую диету. Грыжу пищевода удаляют хирургическим путем.
О слизи в горле и его полоскании рассказывает программа «Школа доктора Комаровского»:
У некоторых людей в горле скапливается слизь как сопли. Это является патологией, т.к. слизистая является защитным барьером для попадания из внешней среды в организм микробов и инфекции. Она предотвращает от механических повреждений пищей гортань и пищевод.
Если закладывает горло слизью, это симптом, который требует обращения к специалисту. Есть большая вероятность, что слизь появляется в глотке из-за ЛОР-заболевания.
Симптомы, когда в горле скапливается слизь как сопли разнообразные.
К наиболее распространенным относят следующие признаки:
- Скопления напоминают сгусток, который вызывает во рту неприятные ощущения;
- У человека создается ощущение, что в носоглотке стоит ком, который не отхаркивается. Это основной симптом, на который жалуются пациенты;
- Особенно сильные скопления по утрам;
- Больному постоянно хочется откашляться;
- В горле неприятное першение;
- Во рту ощущается жжение, которое провоцирует кашель;
- Приходится прилагать усилия или смягчить горло, чтобы отхаркнуть мокроту;
- Может наблюдаться затрудненное дыхание, которое провоцирует головную боль. Эти симптомы связаны с заложенностью в носу;
- Комки слизи затрудняют глотание;
- Может быть вязкая слюна;
- Присутствует неприятный запах изо рта особенно с утра.
Причиной может быть тонзиллит. Поэтому важно наблюдать за цветом мокроты. Если она прозрачная, и сопли откашливаются, это считается нормой. Особенно если они не постоянные, возникают от случая к случаю.
Если слизь желтая — это говорит о затихании воспалительных процессов носоглотки. Зеленые сгустки говорят о наличии воспалительных процессов. Они не только в носу, но и отхаркиваются изо рта человека. Часто такая слизь выходит с неприятным запахом, а в гортани у больного першит.
Если слизь коричневая, есть большая вероятность наличия инфекции и гнойных образований. При таком признаке необходимо посетить врача, так как это может привести к осложнениям.
ВАЖНО: Скапливание мокроты должно стать поводом посещения отоларинголога.
Наличие в горле соплей связано с определенными факторами и заболеваниями в ротоглотке или в других органах. Поэтому важно выявить причины и лечение проводить, опираясь на показания исследований.
Основными причинами, почему стоит комок слизи являются:
- Внешние раздражители, которые оказывают негативное воздействие на слизистую носа и горла. Это может быть пыль, злоупотребление острой и пряной едой, курение, употребление алкогольных напитков, некоторые лекарственные препараты;
- Причина, почему на голосовых связках собирается слизь может быть связана с патологическими изменениями органов дыхательной системы. Слизь накапливается, если у человека диагностировали бронхит, ангину, пневмонию, ринит. В таком случае сопли скапливаются на задней стенке гортани, вызывая чувство, что они густые и застревают внутри. При этом больному они мешают полноценно дышать;
- Сгустки слизи могут быть при синусите, гайморите, фронтите. В таком случае слизь вонючая и тягучая. Она трудно откашливается. По цвету она зеленая или желто-зеленая;
- Если выявлены нарушения в пищеварительной системе, особенно при болезнях желудка. Наблюдается усиленное выделение слизи. Человек после еды часто кашляет, чтобы избавиться от неприятного состояния. Густая мокрота отходит через рот. При этом у нее желеобразная консистенция;
- Причиной может быть аллергия, при которой раздражители негативно воздействуют на слизистую горла. Постоянно человек пытается откашлять из горла слизь, которая стоит комом и застряла на стенках слизистой;
- Злоупотребление каплями для носа также может спровоцировать это неприятное состояние. У пациента постоянный насморк, особенно трудно ему дышать утром. После закапывания носа сопли отхаркиваются и их очень много;
- При гормональных сбоях и эндокринных заболеваниях также может возникнуть такое состояние. Внутри глотки происходит застой слизи;
- Причиной могу быть анатомические особенности или нарушения перегородки носа. У больного постоянная заложенность носа из-за того, что образуется пробка из слизи. У него жалобы, что он задыхается, нос заложен, но= после капель становится легче, так как слизь начинает отхаркиваться и откашливаться;
- Сопли могут быть причиной проживания в загрязненной местности и при работе с вредными веществами;
- Если проблема связана с воспалением слизистой носа, при глотании соплей в организм могут попасть болезнетворные бактерии;
- Скапливаться слизь может из-за аденоидов. В таком случае человеку больно глотать и он старается отхаркивать сопли через рот. Рекомендуется с помощью препаратов очистить связки;
- При муковисцидозе происходит нарушение выделения секреции, в результате чего слизь начинает собираться в горле и в легочной системе. Она липкая, соленая и тяжело проглатывается. В таком случае пациента необходимо лечить антибиотиками, чтобы убрать патогенную микрофлору.
Прежде чем приступить к лечению и понять, что делать с этой проблемой, необходимо выяснить, что за диагноз выставил врач.
ВАЖНО: Если проблему спровоцировала какая-то патология, если при этом болит горло, слизистый слой имеет покраснение или очаги поражения, заниматься самолечением запрещено.
Только врач решает, чем вылечить заболевание и какое лекарство необходимо, чтобы избавиться от соплей в горле и вывести пациента из этого состояния.
1. Если больного замучила слизь, появляется ощущение, будто сопли застряли в горле, есть большая вероятность, что у пациента фарингита.
В таком случае эффективно бороться со слизью помогут следующие препараты:
После лечения быстро проходит скопление соплей в горле. Слизь не сглатывается и не затекает в носоглотку.
2. Если диагностирован у взрослого насморк или гайморит, если ночью тяжело дышать из-за заложенности носа и она постоянная, эффективными будут следующие препараты:
ВАЖНО: Если постоянно хочется отхаркнуться или выплюнуть сопли, можно подключить физитерапию в виде прогреваний пазух носа.
3. Если больной отхаркивается соплями или их глотает при бронхите, могут быть назначены бронхолитики:
Также показаны такие процедуры, как УФО, озокерит и массаж.
4. Если мокрота усиленно выделяется из-за аллергии, назначают антигистаминные препараты:
Если пациент жалуется, что постоянно пытается сглотнуть, но не может проглотить мокроту застрявшую в горле, возможно назначение противовирусных или антибактериальных лекарств. Их назначают в том случае, если выявлена инфекция или проблему спровоцировал вирус.
Некоторые пациенты жалуются, что сглатывают мокроту. Врачи рекомендуют все же сплевывать ее. Если в слизи есть патогенные микроорганизмы, они могут оказать негативное воздействие на пищеварительную систему.
Существует множество клинических ситуаций, характеризующихся воспалением верхних дыхательных путей, при которых сопли из полости носа стекают в горло, рефлекторно вызывая кашель.
Инфекционно-вирусные патологии как ОРВИ, грипп, а также механические травмы носа, химические или термические ожоги, приводят к атрофии слизистой носа, которая, в свою очередь, пускает в ход механизм, известный как «синдром постназального затекания» (Drip – синдром, англ. postnasal drip), когда в любое время суток в носоглотке скапливаются слизь как сопли.
Это не самостоятельное заболевание, а именно «синдром», то есть комплекс специфических симптомов, развивающихся при различных патологических состояниях. Он дает начало таким осложнениям, как удушье, постоянный ночной храп, гнойные синуситы и сильные мигрени. Рассмотрим подробней, почему он возникает, и как от него избавиться.
Полость носоглотки выстлана слизеобразующим эпителием, снабженным большим количеством ресничек. Движение ресничек по направлению к нижележащим отделам помогают переместить муконазальный секрет со связанными частичками мелкой пыли, микроорганизмами, в нижележащие отделы, где он или проглатывается, или удаляется посредством отхаркивания.
Даже у здорового человека слизь присутствует в горле. Из носовой полости через хоаны (внутренние носовые отверстия) она стекает по задней стенке гортани. Количество этих выделений значительное, около 500 миллилитров в сутки, но человек их не замечает.
При бактериальной или вирусной инфекции, аллергическом процессе, механическом повреждении слизистой, клетки носового эпителия начинают продуцировать большее количество слизи, до 1000-1200 миллилитров и более густой консистенции. Как результат, появляется дискомфорт в трахее, ощущение инородного тела, частое глотание, желание покашлять и неприятный запах изо рта.
Существует минимум семь причин, почему образуются сопли в горле. Лечение каждой из них будет отличаться, а универсальных методов не существует.
Слизь в горле может скапливаться в следующих случаях:
Вирусные частицы, попадая на слизистую носоглотки, вызывают воспаление. Организм начинает защищаться, вырабатывая большое количество слизи.
Выделения в большинстве случаев прозрачные и без запаха. У пациента может повышаться температура, позже присоединяется боль в горле, кашель.
Если патология не подвергается лечению на этой стадии, практически всегда происходит присоединение бактериальной флоры, ведь слизь — идеальное место для ее размножения. Отличительной чертой вирусной инфекции является высокая контагиознотсть (заразность).
- Бактериальные осложнения ОРВИ.
При бактериальном поражении ЛОР-органов сопли всегда изменяют свой цвет и консистенцию в зависимости от стадии течения болезни.
Выделения становятся желтыми, зелеными или коричневыми. Если лечение отсутствует, или оно неправильное, (не проведен анализ чувствительности флоры к антибиотику) воспаление становится обширней, и затрагивает гайморовы пазухи носа, миндалины, трахею или бронхи.
Часто распространяется на среднее ухо, вызывая отит. Патология характерна тем, что в горле скапливается слизь как сопли, вытекая из евстахиевой трубы, при этом симптомы насморка полностью отсутствуют.
Нарушение иннервации и кровоснабжения, атрофируют слизистую, утолщая ее и закрывая назальные ходы.
Пациенты жалуются на слизистый ком в горле, удушье во время сна и практически отсутствие дыхания через нос. Бывают частые головокружения из-за нехватки кислорода, почвляется нервозность и хроническая усталость.
Одна из самых частых причин насморка. Выделения при этом прозрачные, и не меняют ни цвет ни консистенцию. Может дополнительно присоединиться слезотечение, частое чихание, покраснение глаз. Температура остается нормальной, но общее состояние человека нарушается. Обострения возникают в период цветения растений или при непосредственном контакте с аллергеном (пыль, шерсть животных).
- Ушибы, переломы, искривления носовой перегородки, киста Торнвальдта.
могут стать причиной хронического насморка в будущем. Нарушается нормальное строение носа, слизь не может беспрепятственно попадать в носоглотку, она накапливается, становится густой. Как результат, может возникнуть воспаление.
Пациенты с таким диагнозом поздно обращаются к врачу, путая рак с аденомами или простой кистой. Симптомы второй и третьей стадией проявляется недомоганием, слабостью в теле, отсутствием аппетита и мигренями. Со стороны дыхания: через верхние дыхательные пути наблюдается затрудненное назальное дыхание, слизь в горле. На последней стадии больному ставится трахиостома, иначе он умрет от удушья.
- Неправильное использование сосудосуживающих капель.
Всегда приводит к развитию медикаментозного ринита. Если превысить кратность или длительность приема препарата, организм перестает на него реагировать. Количество соплей увеличивается, заставить нос дышать становится все труднее.
Помимо назального отделяемого, в глотке иногда скапливаться мокрота из бронхиального дерева. Также может происходить заброс желудочного сока при патологиях желудочно-кишечного тракта (при гастроэзофагеальной рефлюксной болезни, ГЭРБ).
Дивертикулы пищевода после опорожнения дают схожую клинику. Эти состояния не относятся к синдрому постназального затекания, но требуют исключения при проведении дифференциальной диагностики.
Каждая патология по отдельности полисимптоматична, но всех связывает заложенность носа и скопление соплей в носоглоточном пространстве. В то же время, существуют общие признаки, которые указывают на воспалительный процесс носоглотки.
Общая симптоматика воспаления носоглотки:
- дискомфорт в горле, ощущение «комка»;
- постоянное желание глотать. Поскольку слизь течет по задней стенке глотки в большом количестве, она раздражает слизистую, возникает рефлекторное желание глотнуть;
- першение, боль в носоглотке – характерные признаки воспаления. При осмотре в таком случае обнаруживают покраснение, отек слизистой;
- скопление соплей в задних отделах носа, стекание их по задней стенке глотки, при этом явные признаки воспаления носоглотки часто отсутствуют;
- сухой кашель, возникающий преимущественно утром, сразу после пробуждения. порой кашель настолько выражен, что появляется рефлекторная рвота. При этом хрипов в легких во время аускультации не определяется;
- частое отхождение слизистых сгустков, которые иногда бывают оранжево — коричневого цвета.
Дополнительные симптомы позволяют определить природу заболевания, и поставить правильный диагноз. К ним относится:
- Повышение температуры, озноб, потливость, головная боль свидетельствует о том, что в организме начался обширный воспалительный процесс. Следует различать бактериальную и вирусную инфекцию. Зачастую сделать это без дополнительных исследований тяжело даже доктору.
- Слезоточивость, чихание, покраснение глаз, сезонность заболевания на фоне нормальной температуры указывают на аллергию.
- Боль в области лба, под глазами при наклоне головы вперед характерна для воспаления пазух носа.
Слизистый секрет может в небольших количествах скапливаться на протяжении всего дня и тут же откашливаться, выплевываться или проглатываться. Однако чаще неприятные симптомы беспокоят пациента в утренние часы. Это связано с горизонтальным положением тела во сне, когда отделяемое медленнее стекает в глотку и реже проглатывается.
Эффективное лечение невозможно без определения причины заболевания. Поставить диагноз может только врач на основании осмотра пациента, дополнительных анализов.
Процесс диагностики включает:
- Опрос больного. Важную роль играет время возникновения симптомов, их длительность, характер выделений, что провоцирует и что уменьшает насморк.
- Осматривается слизистая оболочка, определяется состояние перегородки, наличие разрастаний, опухолей, полипов. Далее ЛОР переходит к ротовой полости. Если доктор заметил в горле сопли желтого или зеленого цвета, это указывает на бактериальную инфекцию. Прозрачные же выделения могут наблюдаться при вирусном или аллергическом рините.
- Эндоскопическое исследование. Осмотреть глубоко расположенные структуры носоглотки без специальных инструментов практически невозможно. С этой целью используется эндоскоп. На конце прибора находится видеокамера и осветительный элемент, потому данный метод исследования является «золотым стандартом» для диагностики заболеваний ЛОР-органов.
- Бактериологический посев выделений из носоглотки позволяет определить возбудителя, проверить чувствительность микроорганизмов к антибиотикам.
- Рентгенологическое исследование пазух необходимо при подозрении на гайморит, фронтит.
- В особо сложных ситуациях показано КТ или МРТ.
- Общий анализ крови необходим, чтобы оценить степень воспаления.
Консультация узких специалистов (аллерголог, стоматолог, пульмонолог) может потребоваться для дифференциальной диагностики.
Это необходимо, чтобы исключить или наоборот обнаружить патологии ЖКТ, легких, и проблем с зубами. Последние являются косвенной причиной многих респираторных заболеваний, поскольку кариозные полости — источник постоянной инфекции, борьба с которой ослабляет иммунитет.
Лечение должно быть комплексным: прием медикаментов, использование народных методов и физиотерапевтических процедур при отсутствии противопоказаний.
- Этиотропность (выявление и устранение причины заболевания).
- Соблюдение сроков лечения. Нельзя прекращать назначенные врачом процедуры при незначительном улучшении состояния.
- Употребление большого количества теплой жидкости.
- Своевременное проветривание и увлажнение помещения, воздух в комнате не должен быть сухим.
- Гигиена полости рта и носа.
Выбор тактики ведения пациента зависит от причины заболевания, выраженности симптомов. Кратность приема препаратов, длительность курса лечения определяет только врач. Самостоятельно увеличивать дозу или сроки употребления запрещено.
- При подтвержденной бактериальной инфекции назначаются антибиотики. Результаты мазка позволяют определить к какому препарату чувствительны данные микроорганизмы. Врачи отдают предпочтение пенициллинам (Амоксил, Флемоксин, Аугментин, Амоксиклав, Флемоклав), азитромицинам (Зитрокс, Сумамед, Ормакс).
- При вирусной инфекции показана симптоматическая терапия: промывание носа солевым раствором (Аква Марис, Хьюмер, Аквалор), сосудосуживающие капли (Нокспрей, Эвказолин, Назол), снижение температуры при необходимости.
- Если насморк имеет аллергическую природу, используются антигистаминные средства (Лоратадин, Цетрин, Телфаст), глюкокортикостероидные спреи (Авамис, Флутиказон).
Что предпринять для облегчения неприятных симптомов:
- возвышенное положение головы во время сна (слизь будет легче оттекать в нижерасположенные отделы, в глотку, впоследствии инактивируясь желудочным соком);
- обильное питье (с целью разжижжения слизи, что способствует более легкому ее отхаркиванию);
- Убрать сопли из горла и провести местную дезинфекцию можно с помощью полоскания Гексоралом, Фурацилином и солевыми растворами.
Полностью избавиться от соплей в горле у взрослых пациентов с помощью народных средств невозможно. Травы не смогут заменить антибиотики при тяжелой бактериальной инфекции.
Прибегать к нетрадиционной медицине следует лишь после согласования с лечащим врачом. При этом подразумевается, что пациент получает основное лечение, основанное на принципах доказательной медицины.
Ниже представлены наиболее эффективные средства:
- Солевой раствор для промывания носа готовится очень просто. Чайную ложку соли нужно растворить в стакане теплой воды, затем использовать раствор по назначению. Промывать нос необходимо 3-4 раза в день.
- Раствор для полоскания горла: пищевая сода, соль, сахар, по чайной ложке каждого ингредиента и 1л горячей воды + 20 капель йода. После остывания, раствором полоскать горло по 3-4 раза в день.
- Отвары шалфея, коры дуба, ромашки. Необходимо довести до кипения воду (около 1 литра), добавить 4-5 столовых ложек сухих листьев и цветов вышеуказанных растений, накрыть крышкой, дать настояться. Отвар можно использовать для промывания носа и полоскания горла.
- Сок алоэ. Смешивать с раствором соли (3 капли сока алоэ, соль на кончике ножа добавляется к 5 мл воды), либо с раствором меда (чайную ложку меда растворяют в воде и добавляют в раствор 3-4 капли сока. При условии отсутствия аллергии на мед и алоэ.
- Ингаляции. Их используют для увлажнения слизистой, как и солевые растворы. В многочисленных рецептах народной медицины в них добавляют ромашку и другие травы, обладающие антисептическими свойствами. Следует помнить, что нельзя дышать над крутым кипятком, в связи с риском развития ожога слизистой. Особенно это касается применения ингаляций у детей!
источник