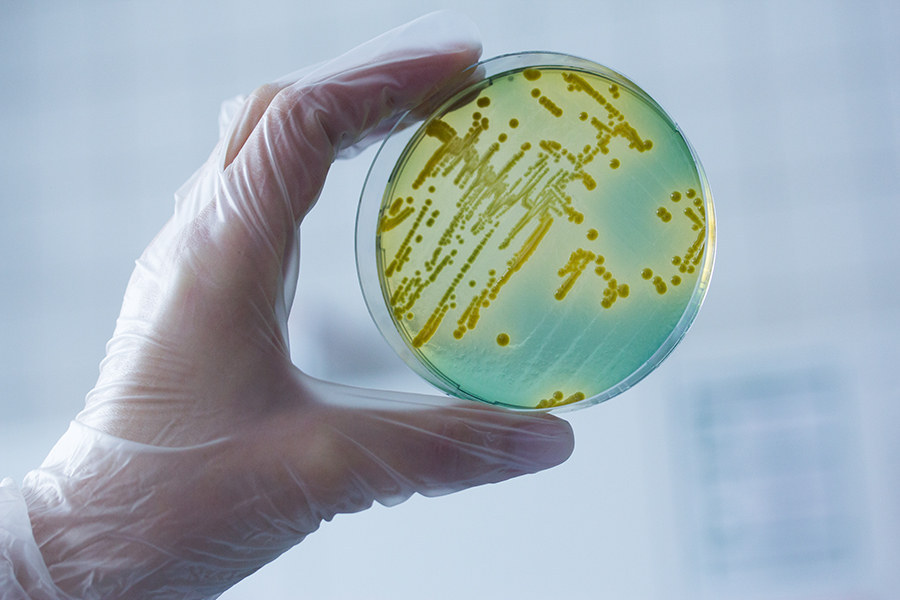
Посев на уреаплазму – лабораторное исследование, позволяющее выявить микроорганизмы Ureaplasma parvum и Ureaplasma urealyticum и оценить их количество в исследуемом материале. Данные бактерии способны вызывать воспалительные заболевания органов мочеполовой системы.
Анализ общего мазка в данном случае малоинформативен – по его результатам можно лишь предположить наличие инфекции. Поэтому при развитии патологий мочеполовой системы обязательно проводится бакпосев на уреаплазму – это наиболее точное исследование, дающее возможность не только выявить «вредителя», но и правильно подобрать методы лечения.
Сдать анализ можно в процедурном кабинете Поликлинике Отрадное. В связи с особенностями проведения исследования (необходимо дождаться активного размножения бактерий в биоматериале) срок готовности результатов составляет 5 дней.
Уреаплазмы относятся к семейству микоплазм – одноклеточных микроорганизмов, которые являются промежуточным звеном между вирусами и бактериями. Эти простейшие не имеют клеточной стенки (ее роль выполняет клеточная мембрана – тонкая эластичная белково-жировая структура). Свое название уреаплазмы получили из-за способности расщеплять мочевину (данный процесс именуется уреолизом).
Микроорганизмы из семейства микоплазм являются условно-патогенными. Это значит, что обычно они обитают в человеческом организме, не нанося ему никакого вреда. Но при определенных условиях (бактериальный дисбаланс, снижение иммунитета и т.п.) начинают активно размножаться, становясь причиной развития заболеваний.
Из семейства микоплазм в организме человека могут обитать два рода бактерий:
- Уреаплазмы – виды Ureaplasma parvum и Ureaplasma urealyticum.
- Микоплазмы – большинство видов болезнетворными не являются, патологии способны вызывать Mycoplasma pneumoniae (воспаление легких) и Mycoplasma genitalium (воспаление органов мочеполовой системы).
Уреаплазмы и микоплазмы передаются одними и теми же путями. При наличии этих возбудителей в организме примерно в 80% случаев выявляются и те, и другие бактерии. Поэтому бакпосев на уреаплазму и микоплазму проводится одновременно. Существует два основных пути передачи уреаплазмоза (воспалительной инфекции, вызванной уреаплазмами):
- Половой (включая оральный секс).
- От матери к ребенку при прохождении младенца по родовым путям – примерно треть девочек рождается с уреаплазмой, мальчиков меньше, в большинстве случаев происходит самоизлечение (чаще у мальчиков).
Бытовым путем заражение происходит редко.
На самом деле уреаплазмы наблюдаются примерно у 50-60% всех жителей планеты (у женщин чаще, чем у мужчин), и у многих являются частью здоровой микрофлоры. Поэтому без наличия симптомов заболеваний в проведении анализа нет особого смысла, так как даже если уреаплазма будет выявлена, при отсутствии патологий и количестве бактерий, не превышающем норму, лечение не проводят. Венерическим заболеванием уреаплазмоз не является.
Важно! Исключением является период беременности. В это время организм перестраивается и становится уязвимым перед заболеваниями. А «деятельность» уреаплазмы способна повлиять на течение беременности, стать причиной рождения ребенка с недостатком веса, выкидыша или преждевременных родов. Поэтому посев на микоплазму и уреаплазму рекомендуется проводить еще на этапе планирования. При обнаружении возбудителей врач назначит соответствующее лечение.
Спровоцировать патологическую активность уреаплазмы способны:
- стрессы;
- вредные привычки (курение, употребление спиртного);
- снижение иммунитета;
- активность других патогенных микроорганизмов (хламидий, гонококков, хламидий, трихомонад, гарднерелл и т.д.);
- переохлаждение организма;
- хирургическое вмешательство;
- физические и эмоциональные перегрузки;
- беременность.
У женщин показанием к проведению анализа являются следующие симптомы:
- зуд и жжение в области наружных половых органов;
- неприятные ощущения при мочеиспускании;
- болезненность полового акта или дискомфорт после него (иногда также наблюдаются кровянистые выделения);
- учащенные позывы к мочеиспусканию;
- вагинальные выделения с неприятным запахом или странным цветом (зеленоватые, желтоватые);
- режущие боли внизу живота.
У мужчин бакпосев на уреаплазму проводят при наличии таких признаков, как:
- жжение или рези при мочеиспускании;
- боли в области мошонки;
- мутноватые выделения из мочеиспускательного канала – обычно в утреннее время, в промежутках между мочеиспусканиями.
Вышеописанные симптомы могут сопровождаться общим недомоганием и повышением температуры тела.
Уреаплазму нередко считают «виновницей» развития патологии в том случае, если у пациента наблюдаются воспалительные процессы в органах мочеполовой системы, но другие возможные возбудители не выявлены.
Уреаплазмы способны вызывать у женщин:
- вагинит (кольпит) — воспалительные процессы во влагалище;
- появление новообразований на шейке матки;
- цервицит (воспаление шейки матки);
- эндометрит (воспаление эндометрия – ткани, выстилающей матку);
- аднексит (воспаление яичников и маточных труб).
У мужчин уреаплазмы могут стать причиной развития:
- уретрита (воспаления уретры);
- орхита (воспаления яичек);
- эпидидимита (воспаления придатков яичек);
- простатита (воспаления простаты).
Также и у женщин, и у мужчин уреаплазмы могут вызывать:
- цистит (воспаление мочевого пузыря);
- мочекаменную болезнь;
- воспаление суставов.
У пациентов обоих полов бактерия способна стать причиной бесплодия. У мужчин уреаплазма может снижать подвижность и активность сперматозоидов, а в ряде случаев – и их гибель.
Устранение уреаплазмы становится частью лечения вышеописанных патологий. Бактериальный посев позволяет не только выявить «вредителя», но и определить его устойчивость к тем или иным разновидностям антибиотиков. Это дает возможность быстрее и правильнее подобрать «работающие» в данном случае препараты.
Помимо этого, бактериальный посев на уреаплазму требуется для дифференциальной диагностики (то есть когда симптомы соответствуют сразу нескольким заболеваниям, и нужно исключить «лишние» патологии). Например, хламидиоз или гонорею.
Важно! Анализы на ЗППП рекомендуется регулярно проводить при частой смене половых партнеров, особенно при пренебрежении средствами барьерной контрацепции.
Также исследование назначается:
- при планировании беременности
- при внематочной беременности в анамнезе;
- невынашивании беременности в прошлом.
В этом случае анализ сдают оба партнера, так как если второй останется носителем инфекции, может произойти повторное заражение.
Посев на уреаплазму осуществляется и для контроля эффективности антибактериальной терапии. Анализ проводится примерно через 2 недели после завершения лечения антибиотиками.
Полученный биоматериал помещают в среду, благоприятную для размножения уреаплазм (с определенным температурным режимом). Далее ведутся наблюдения:
- происходит ли рост колонии уреаплазм (если бактерии присутствуют в биоматериале, они начнут активно размножаться);
- чувствительны ли уреаплазмы к антибиотикам.
Чаще всего материалом для посева является соскоб со слизистой оболочки стенок мочеиспускательного канала (уретры). Однако при необходимости может использоваться другой материал.
- со стенок влагалища;
- со слизистой оболочки шейки матки.
Забор материала производится медсестрой в клинике или в домашних условиях (при необходимости возможен выезд на дом). Пациенту нужно знать, как сдавать посев на уреаплазму, чтобы результаты получились максимально достоверными. Перед процедурой необходимо :
- Не мочиться в течение 3-4 часов до процедуры.
- Отказаться от половых контактов в течение 24 часов до забора материала.
- Осуществить гигиенические процедуры в области наружных половых органов вечером, накануне исследование, косметические средства после подмывания на кожу не наносятся.
Женщинам необходимо сдавать материал вне периода менструации. Внутривагинальные противозачаточные таблетки, мази и кремы не используют в течение нескольких дней перед исследованием.
Также для мужчин может осуществляться посев мочи на уреаплазму. В этом случае сдают первую утреннюю мочу, около 50 мл. Такой вариант исследования возможен только для мужчин, для женщин он не актуален.
Важно. Прием антибиотиков может исказить результаты анализа. Поэтому завершить курс лечения ими необходимо не позднее чем за месяц до исследования.
Расшифровка анализа посева на уреаплазму для пациента выглядит следующим образом:
- Результат отрицательный – уреаплазмы в биоматериале отсутствуют.
- Результат положительный – уреаплазмы обнаружены.
Однако положительный результат еще не говорит о наличии патологических процессов. О них можно судить, если во время исследования происходит рост колонии бактерий.
Положительный результат анализа не всегда свидетельствует о том, что пациент болен, и его нужно лечить. При необходимости осуществляются дополнительные исследования. Лечение назначается в том случае, если наличие уреаплазм сопровождается воспалительным процессом. Проводится терапия антибиотиками (препараты подбираются в зависимости от результатов посева).
Если признаков воспаления нет, а микрофлора в целом в норме, терапия не требуется.
источник
«Mикоплазмоз» — довольно распространенный в России диагноз. Наверняка многим из вас ставили этот диагноз и назначали лечение, которое оказывалось безрезультатным. Давайте разбираться, почему.
Диагноза «микоплазмоз» не существует ни в российских официальных документах, ни в международных стандартах и руководствах.
Почему же он так «популярен» в России? Чтобы ответить на этот вопрос, придется немного углубиться в описание микоплазм, которые встречаются у человека.
В организме человека обитает много типов микоплазм, но в половых органах значение имеют два из них, которые сильно отличаются друг от друга:
Уреаплазмы по классификации тоже относятся к микоплазмам, но о них поговорим отдельно.
Mycoplasma genitalium (микоплазма гениталиум) – настоящая инфекция, передаваемая половым путем (ИППП), которую нужно лечить обязательно , если она обнаружена.
Причем лечение назначается двум (и более) партнерам, даже если положительный результат анализа получен для одного партнера. Эта микоплазма может приводить к развитию серьезных осложнений как во время береемнности, так и вне ее.
Для постановки диагноза нужно сдать мазок из влагалища/шейки матки и исследовать его методом ПЦР (или другими молекулярными методами, в России это НАСБА), остальные анализы не несут достоверной информации (поставить диагноз с помощью микроскопии, посева, анализа крови невозможно!).
В России распространенность этой инфекции невелика (1-5% женщин), однако при повялении воспаления в уретре (у мужчин) или шейке матки (у женщин) выполнение анализа для обнаружения/исключения Mycoplasma genitalium обязательно.
Mycoplasma hominis (микоплазма хоминис) – компонент нормальной флоры женщины. Она может обитать и у беременных женщин, не приводя к развитию каких-либо осложнений.
Справедливости ради, нужно сказать, что есть ситуации, в которых микоплазма хоминис участвует в развитии болезни (бактериальный вагиноз, редко – воспаления), но тогда у пациентки есть жалобы (выделения из влагалища, боль внизу живота и т.д.).
В обычной ситуации, если ничего не беспокоит, лечить микоплазму хоминис не надо. Но вот распространенность этой микоплазмы в России может достигать 50% (обычно около 10%).
К сожалению, не все врачи видят разницу между этими двумя типами микоплазм. У многих здоровых женщин (10-50%) обнаруживают микоплазму хоминис и назначают лечение.
Скажу честно, это заблуждение выгодно фармацевтическим компаниям, которые производят препараты для лечения микоплазм, т.к. та микоплазма, которую надо лечить, встречается очень редко, а та, которую не надо, – часто!
Будучи компонентом микрофлоры, микоплазма хоминис достаточно плохо поддается излечению (часто падает ее концентрация, но сама бактерия остается).
Это свойство многих бактерий, в норме обитающих в нашем организме (например, лактобактерии: сильно уменьшить их концентрацию антибиотиками возможно, а вот избавиться совсем – практически нет).
Таким образом получаем очень распространенную “инфекцию”, которая еще и плохо поддается лечению!
Термин “микоплазмоз” невозможно встретить в международных публикациях/руководствах. В последнем руководстве ВОЗ написано, что обследование на микоплазму хоминис нецелесообразно вообще никогда (если она участвует в бактериальном вагинозе, необходимо выявить и лечить бактериальный вагиноз, а не отдельно микоплазму хоминис).
источник
Посев на уреаплазму — это вид обследования с целью определения наличия уреаплазм . Это микроорганизмы, которые наделены способностью, приводить к формированию патологических процессов урогенитального тракта и органов дыхания.
Уреаплазмоз в большей части случаев имеет бессимптомное течение и не проявляется какими либо патологическими проявлениями. Особо важную роль в процессе формирования заболевания играет состояние сопротивляемости организма. Необходимо заметить, что длительное воздействие стрессовых ситуаций и перегрузки нервного и эмоционального характера также могут становиться причиной формирования болезни.
Особую опасность представляет заболевание для женщин в период вынашивания ребенка, ведь может произойти инфицирование околоплодных вод и плода, поэтому очень важно проводить исследование на уреаплазмоз. В арсенале медицинских работников современности является немалое количество методов диагностики уреаплазмоза. Самым простым и дешевым считается бак посев на уреаплазму. О том, что же представляет собой анализ, и какие результаты можно получить путем его проведения, мы поговорим в представленной статье более детально.
Прежде всего, необходимо акцентировать внимание на том, что посев на уреаплазму и микоплазму не назначается лицам при отсутствии у них симптомов процесса воспаления и инфекции половых путей. В основе проведения исследования лежит осуществление обследования биологического материала, взятого из мочеполовых путей.
После забора обследуемый материал отправляют в транспортную среду и только потом на питательную. Располагается он там, на протяжении семидесяти двух часов. Бактериологический посев помогает определить численность микроорганизмов и их титр по отношению к другим болезнетворным бактериям.
Посев осуществляют на жидкие и твердые среды, выращенная культура за своим внешним видом напоминает жареное яйцо. Самым результативным считается проведение бакпосева на уреаплазму на агаровую среду с мочевиной. Бактерии будут расти в виде колоний незначительных размеров темно-коричневого окраса.
С тем, что такое посев мы разобрались, а теперь выясним, при каких состояниях он проводится. Проходить обследование на уреаплазму рекомендуется лицам:
- результаты мазка на микрофлору которых показали процесс воспалительного характера, локализующийся в уретре, влагалище или на шейке матки, и при этом причина его формирования остается неизвестной;
- с наличием часто повторяющихся обострений бактериального вагиноза;
- обследование половых партнеров, которых показало наличие генитальной микоплазмы;
- часто меняющим половых партнеров и не использующим барьерных средства защиты;
- планирующим беременность;
- женщинам в период вынашивания ребенка с развитием осложнений;
- которым будет проведено оперативное вмешательство или манипуляции на органах, локализующихся в малом тазу;
- страдающим от бесплодия (особенно при отсутствии причины);
- имеющим в анамнезе более двух случаев не вынашивания беременности или случай мертворождения;
- в которых диагностированы другие виды инфекций с половым путем передачи (например, хламидиоз, трихомониаз, гонорея).
Проведения бакпасева осуществляется только в случае диагностирования определенного патологического процесса в органах мочеполовой сферы. Данное обследование, а также ряд других анализов (например, анализ мочи) могут проводиться с профилактической целью.
При обнаружении уреаплазмоза и прохождении курса лечения повторное обследование рекомендуется делать через две недели после окончания приема лекарственных препаратов.
Забор биологического материала у мужчин осуществляют проведением взятия соскоба со слизистой органов мочевыводного канала, материалом может быть также сперма.
У представительниц слабой половины человечества материал берут после окончания менструации с уретры, канала шейки матки и свода влагалища.
Обратите внимание, в подавляющем большинстве случаев повторный забор материала проводится мужчинам один раз, а представительницам слабой половины человечества трижды (до и после менструации).
Посев на уреаплазменную инфекцию проводится:
- для определения причины формирования воспалительных процессов органов мочеполовой сферы, имеющих хроническое течение;
- для дифференциальной диагностики болезней, имеющих похожую симптоматику;
- для определения чувствительности возбудителя ко всем антибиотикам
- с профилактической целью.
источник
На данный момент создано огромное количество методов диагностики всевозможных заболеваний. В некоторых случаях берется посев на микоплазму и уреаплазму. Это достаточно эффективный метод исследования, позволяющий выявить бактериальную инфекцию как у женщин, так и у мужчин. Для работы, как правило, требуется собрать анализ. Берется материал для исследований исключительно квалифицированными специалистами и только в стерильных условиях. Это позволяет точно определить наличие инфекции.
Когда же требуется проведение бактериологического посева? Чаще всего такая необходимость возникает при:
- бесплодии и невынашивании беременности;
- необходимости оценить результат антибактериальной терапии;
- планировании беременности, при этом анализ берется у обоих супругов;
- внематочной беременности.
Стоит отметить, что бактериологический посев на уреаплазму следует делать спустя 14 суток после отмены лечения.
Бактериологический посев часто применяются для:
- определения причин протекания хронического воспалительного процесса в органах мочеполовой системы;
- дифференциальной диагностики заболеваний, симптомы протекания которых очень похожи на признаки микоплазменной инфекции, хламидиоза и гонореи;
- профилактического обследования пациентов;
- оценки и выбора эффективности той или иной антибактериальной терапии.
Посев на уреаплазму относится к культуральным методам диагностики. Чтобы провести подобное бактериологическое исследование, требуется определенная питательная среда, в которую помещают подготовленный материал. Подобный метод имеет свои особенности. В зависимости от симптомов и показаний к биологическому материалу относятся все жидкие среды человеческого организма. В случае с уреаплазмой на анализ берутся выделения из урогенитального тракта. Однако существуют и исключения. К примеру, моча для подобного биологического исследования берется только у мужчин.
Стоит отметить, что посев на уреаплазму является информационным методом диагностики. Главный недостаток подобного биологического исследования заключается в долгом высевании бактерий. Поэтому сейчас популярно сдавать урогенитальный соскоб для диагностики методом полимерной цепной реакции (ПЦР).
Зачем сдавать такой анализ? Посев на уреаплазму позволяет определить наличие инфекции. Что же это за заболевание? Уреаплазма представляет собой микроорганизм, вызывающий такой недуг, как уреаплазмоз. Подобные бактерии способны вызвать воспалительный процесс органов мочеполовой системы. Передается данная инфекция, как правило, половым путем. При этом обнаружить наличие патогенных микроорганизмов можно только при помощи такого биологического исследования, как посев на уреаплазму.
Для выявления заболевания проводится не только посев на чувствительность к антибиотикам. Уреаплазма редко проникает в женский организм. Представительницы слабого пола к ней менее восприимчивы, чем к хламидиям. Поэтому женщины сдают дополнительные анализы. Очень часто им назначают такое исследование, как посев на хламидии. Стоит отметить, что современная техника позволяет определить не только наличие заболевания в организме, но и количество патогенных микроорганизмов. Если норма недуга в данном плане не превышена, то врач назначает только иммуномодулирующее лечение.
Посев на уреаплазму назначается только по показаниям для выявления инфекции в организме. Чтобы определить наличие антител, которые вырабатываются к подобным заболеваниям, требуется еще одно биологическое исследование крови. При диагностике инфекции необходимо точно установить, сколько в организме присутствует микроорганизмов уреаплазмы. Если болезнетворных бактерий попало очень много, то реакция иммунной системы существенно снижается. Именно по этой причине при любом контакте с больным уреаплазмозом рекомендуется обратиться к врачу и провести комплексную диагностику, которая позволяет выявить наличие урогенитальных инфекций.
Чтобы получить точный результат после сдачи анализа на уреаплазму, необходимо тщательно подготовиться. Для этого требуется провести ряд мероприятий и выполнить несколько правил:
- Следует воздержаться от мочеиспускания примерно за 3 часа до сдачи биологического материала для исследования.
- Стоит ограничить употребление противогрибковых, антисептических препаратов, а также антибиотиков до сдачи анализа.
- Биологический материал для посева необходимо собирать не раньше чем на седьмой день начала менструального цикла.
Помимо вышеописанных правил, существуют требования, которые должны соблюдаться урологами и гинекологами при сборе жидкой среды для исследования. Они совершенно разные и зависят от того, какой биологический материал будет использоваться для посева. Для исследований могут браться выделения из посева, вульвы, уретры, а также жидкая среда из влагалища, его преддверия и шейки матки.
Если же биологический посев комплексный, то требуется большое количество материала. Ведь анализ проводится не только на уреаплазму, но и на микоплазму. Чтобы получить больше информации и провести полное исследование урогенитальной инфекции у мужчин, для диагностики делается сбор мочи. Результаты посева на уреаплазму можно узнать только у лечащего врача.
Наличие болезнетворных микроорганизмов не всегда считается показанием к проведению соответствующей терапии. Ведь уреаплазмы и микоплазмы находятся в организме человека на протяжении многих лет, не провоцируя при этом развития заболеваний.
Стоит отметить, что данные микроорганизмы классифицируются специалистами как условно патогенные. Их активная деятельность возникает только при снижении защитных функций иммунной системы. Однако существуют исключения. Если в организме человека обнаружены бактерии Mycoplasma genitalium, то требуется незамедлительная антибактериальная терапия.
источник
Посев на микоплазму хоминис и уреаплазмы (Mycoplasma hominis, Ureaplasma spp.) и определение чувствительности к антимикробным препаратам
Диагностика урогенитальных инфекций, вызванных M.hominis и Ureaplasma spp и выбор антибиотиков.
Mycoplasma hominis одна из группы грамотрицательных бактерий, вызывающих поражение урогенитального тракта у женщин и мужчин. Занимает ведущее место среди ИППП (инфекции, передающиеся половым путём). Она часто сочетается с гонококками, трихомонадами и условно-патогенными микроорганизмами; передаётся при половых контактах и может быть причиной негонококкового уретрита, простатита, воспалительных заболеваний малого таза, патологии беременности и плода, бесплодия у женщин и мужчин.
Выделяемые возбудители: M.hominis.
Ureaplasma spp. вызывает воспалительный процесс в мочеполовой системе. Этот микроб считают причиной заболевания в том случае, если он обнаружен при лабораторном исследовании, а другие патогенные микроорганизмы, способные вызвать такое воспаление, не выявлены. Уреаплазма передаётся контактно-бытовым, чаще всего — половым путём. Инкубационный период от двух до трёх недель. Уреаплазмоз у мужчин проявляется негонококковым уретритом, ведущим к поражению яичек и придатков, а в конечном итоге к мужскому бесплодию. У женщин этот микроб обнаруживают при бактериальном вагинозе. Бессимптомное течение не снижает риска осложнений. Для выявления возбудителя используют метод бактериального посева. При этом до 80% случаев выявляется совместное инфицирование уреаплазмой, микоплазмой и анаэробной микрофлорой.
Выделяемые возбудители: Ureaplasma spp.
Материал для исследования:
Обратите внимание! Стоимость анализа указана для каждой отдельно взятой локализации. Для микробиологических исследований возможна дополнительная оплата стоимости взятия биоматериала или транспортной среды. Обращаем внимание на необходимость приобретения стерильного контейнера для сбора мочи и других биологических жидкостей, который необходимо заранее приобрести в любом медицинском офисе ИНВИТРО под залог. Возврат залоговых средств осуществляется при сдаче анализа и при условии наличия чека за внесение залога.
Просим уточнять информацию в Федеральной справочной службе ИНВИТРО по тел. (495) 363-0-363.
- Богомолов Г.И. Дифференциальная диагностика инфекционных болезней М. 2000. 231 стр.
- Гладкова Н.С. и соавт. Оценка различных методов лабораторной диагностики урогенитальных микоплазм. Вести дерматол. Венерол., 1999, № 2, рр.43 — 45.
- Jacobs D. et al. Laboratory test handbook/ Lexi-Comp./2002 — 1534 p.
- Wallach J. Interpretation of diagnostic tests/Lippincott Williams & Wilkins/2000/ 1026 ps.
Исследование проводят до начала приёма антибиотиков. Если для исследования берут мазок из уретры, сбор материала проводят до или не ранее 2 — 3 часов после мочеиспускания.
У женщин исследование не проводится во время менструации, материал следует брать не ранее 5 — 7 дня месячного цикла и до его окончания.
С общими рекомендациями для подготовки к исследованиям можно ознакомиться здесь >>.
Интерпретация результатов исследований содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т.д.
Указывается наличие или отсутствие роста, даётся полуколичественная оценка, чувствительность к антибиотикам при положительном результате.
В норме результат отрицательный. При бессимптомном носительстве может определяться низкий титр ( 4 кое/тампон/мл).
источник
- Рядом с метро Кропоткинская
- Работаем каждый день с 9:00 до 20:00
- Стоимость консультации 900 рублей
Уреаплазмы (Ureaplasma urealyticum) были открыты еще в 1974 году.
В научной среде долго велись споры, считать ли их патогенными микроорганизмами.
Сейчас медики сошлись в том, что просто сам факт положительных анализов на уреаплазму не позволяет говорить о патологии. Решающее значение имеют лабораторные данные.
В частности, посев – бактериологическое исследование на уреаплазмы и их сородичей – микоплазмы. Такие анализы чаще нужны женщинам, диагностический материал – обычный гинекологический мазок.
Для точных, объективных данных, проводить забор материала и расшифровку анализов должен врач.
Когда уреаплазмы только обнаружили, то причислили к болезнетворным микробам. Так как нашли их у страдающих от уретрита мужчин. Но в дальнейшем стали чаще находить у женщин с вялыми, хроническими воспалениями гинекологического профиля.
Сейчас считается, что мужчины служат резервуаром инфекции. А женщины заполучают микробов при незащищенных половых связях. В этом кроется причина частых рецидивов уреаплазмоза. Поэтому при положительных результатах обследования, необходимо сдавать анализы и половому партнеру.
Диагностика оказалась достаточно затруднена: микроорганизмы очень мелкие, лишены клеточной стенки. Дальнейшее изучение показало, что U. urealyticum минимум два вида, отличающихся между собой деталями метаболизма. Их назвали сероварами Parvo и T-960. Но впоследствии, генетические исследования доказали, что это два разных вида микроорганизмов.
Микробов переименовали:
- Ureaplasma urealyticum, которые ранее назывались T-960
- Ureaplasma parvum, те, что раньше были Parvo
Учитывая общность свойств этих двух видов уреаплазм, в медицине используется термин Ureaplasma species (Ureaplasma spp.) Диагностикой и лечением инфекции занимаются дерматовенерологи или гинекологи.
Наиболее распространенный и доступный способ выявления – бактериологическое обследование, посев. Делают его на основе биологического материала, полученного из мочеполовых путей больного человека в специализированных бактериологических лабораториях.
Состав сред для культивации достаточно сложный.
Плюс к ним необходимо добавлять разные антибиотики для уточнения чувствительности микроорганизмов.
Несмотря на это, посев остается оптимальным по цене методом выявления уреаплазм. Правда, срок получения результатов составляет от 2 до 5 суток. Но это связано со сложностями получения чистой культуры, об этом мы подробнее напишем ниже.
На начало XXI века, уреаплазмы не считаются 100% патогенными микроорганизмами.
Однако есть два нюанса, которые заставляют все же врачей направлять пациентов на обследования:
- К одному классу с уреаплазмой уреалитикум относятся патогенные микоплазмы – M. hominis. Простейший способ различить их между собой, это бак посев. У микроорганизмов разные колонии, плюс, имеются отличия, видимые под микроскопом.
- При превышении определенного уровня бактериальной обсемененности организма, уреаплазмы вполне способны вызвать воспалительный процесс. Узнать, превышен ли микробами предел непатогенности, также позволяет культуральное исследование.
Такие исследования назначаются женщинам с признаками хронического вялого воспаления со стороны половых органов. И тем, у кого случались ранние прерывания беременности, выкидыши.
Обоим половым партнерам посев на уреаплазму делают для того, чтоб обнаружить причину бесплодия. До 15% бесплодных пар страдают именно из-за них и микоплазм.
Полностью процедура обследования на уреаплазму состоит из нескольких этапов:
- Обращение к врачу дерматологу или гинекологу, которые, если находят признаки инфекции, назначают бакпосев
- Сбор диагностического материала, проводится также врачом
- Посев собранных проб на плотную или жидкую питательную среду и помещение их на культивацию в термостат
- Интерпретация полученных данных при наличии или отсутствии роста колоний микроорганизмов
- Оценка устойчивости уреаплазм или микоплазм к антибиотикам в случае положительного результата
При положительном ответе и назначенном лечении, после окончания курса терапии исследования необходимо повторить. Контрольные анализы должны стать отрицательными. Отказываться от них не стоит, особенно – женщинам, планирующим беременность.
Одной из особенностей уреаплазм и микоплазм является плохая выживаемость в неблагоприятных условиях. Поэтому получить качественный материал не так просто, как кажется.
Во-первых, требуется подготовка к обследованию. Необходимо отказаться от приема любых антибиотиков и противомикробных препаратов за 5 дней до взятия анализа.
Во-вторых, собранные пробы необходимо доставить в лабораторию для посева как можно скорее. Поэтому для наиболее точного результата врачи помещают диагностический материал в специальные транспортные среды и в течение нескольких часов переправляют в лабораторию.
Материалом для анализа служат:
- первая порция мочи
- мазок из уретры
- гинекологический мазок отделяемого из заднего свода влагалища
Врач назначает тот или иной диагностикум по результатам осмотра: воспаление в уретре служит показанием для анализа мочи, симптоматика со стороны половых органов вынуждает брать отделяемое из влагалища.
Моча нужна утренняя, первая порция. Ее собирают в стерильную посуду, но если сделать это дома, то довезти жизнеспособные уреаплазмы до лаборатории удается не всегда.
Терпеть с утра, чтоб сдать анализ мочи на приеме – не самый оптимальный вариант. Чтоб получить материал для посева из уретры, в мочеиспускательный канал женщины заводят стерильную пластиковую щеточку. Доводят до глубины 2-3 см, проворачивают вокруг своей оси и аккуратно извлекают. Тут же помещают в транспортную среду или сразу сеют.
Для мазка из влагалища также используется стерильная ватная щеточка.
Вагину раскрывают зеркалом, собирают тампоном содержимое заднего свода. Аккуратно, не касаясь более никаких участков половых органов, извлекают палочку с ваткой из влагалища. Дальше – либо транспортная, либо сразу культивационная среда. Использование пластика более предпочтительно. Так как ватные тампоны могут приводить к лизису уреаплазм на волокнах хлопка.
Квалифицированный врач, дерматолог или гинеколог, берут материал для посева за несколько секунд. Процедура безболезненна. Только в случае острого воспаления может возникать незначительный дискомфорт или легкая боль, жжение. Все неприятные ощущения, даже если и возникают, то быстро проходят.
Сеять уреаплазмы можно на жидкие или плотные питательные среды.
Разница между ними существенная:
- плотная среда сложнее в приготовлении, плюс – требуется создание микроаэрофильных условий для того, чтоб обеспечить непрерывный рост уреаплазм
- жидкая более проста в приготовлении и использовании, однако не позволяет провести количественный анализ на уреаплазмы
Поэтому в клинической практике применяется двухэтапное исследование.
Сначала готовят жидкую питательную среду, в состав которой входят мочевина, аргинин и вещество-индикатор, реагирующее на продукты распада этих соединений. В этот субстрат помещают материал мазка и ставят на культивацию в термостат. Оценка первичных результатов проводится через 48 и 72 часа.
Хотя при наличии в посеве уреаплазм первые изменения появляются уже через 16 часов. А микоплазмы реагируют с задержкой до 72 часов.
Суть оценки проста: если цвет среды из желтоватого становится коричневым, то это признак присутствия Ureaplasma spp. Синяя окраска указывает на одновременное наличие уреаплазм и микоплазм. Если цвет остается неизменным, то в образце скорее всего присутствуют только микоплазмы.
Затем переходят к второму этапу – субкультивации.
Здесь уже изолированную культуру уреаплазмы или микоплазмы пересевают с жидкой среды на плотную. Это необходимо для того, чтоб провести исследование на чувствительность к антибиотикам.
Возможны два варианта:
- к составу плотной среды подмешивают какой-то один противомикробный препарат и пересевают туда культуру микроорганизмов, в итоге в тех пробирках, где находятся неэффективные против уреаплазм антибиотики, будет отмечаться рост
- или более простой – на широкую чашку Петри с плотной питательной средой помещают чистую культуру микробов и специальные бумажные диски, пропитанные тем или иным антибиотиком, оценка проста: вокруг эффективных в отношении уреаплазм препаратов роста колоний не будет
Чтоб узнать чувствительность микробов к антибиотикам, посев на плотных питательных средах должен простоять в термостате еще минимум 48 часов.
Есть один вариант, когда посев делают, минуя первый этап культивации на жидкой среде. Это – установление патогенности уреаплазм. Речь идет не о том, чтоб отдифференцировать разные подтипы микроорганизмов.
Важнейшее значение здесь имеет показатель КОЕ – колониеобразующие единицы. Дело в том, что уреаплазмы часто высеваются у абсолютно здоровых женщин, подтвердить факт заражения позволяет посев на жидкую среду.
Доказано, что патологический процесс развивается только тогда, когда на слизистых оболочках скапливается большое число микроорганизмов. Экспериментальным путем установлено, что для старта воспаления необходимо 10 в 4 степени и больше микробных тел в 1 мл отделяемого из очага. То есть, когда у здоровой женщины в посеве из уретры или влагалища находят КОЕ меньше 10 в 4 степени, то имеет место бактерионосительство.
При больших цифрах КОЕ, 10 в 4-5 степени и выше, устанавливают диагноз уреаплазмоза и начинают лечение.
Во время интерпретации анализов, данные посева обязательно сопоставляются с клиническими проявлениями. Так, даже если КОЕ будет 10 в 4 степени или даже меньшей, но при осмотре врач видит признаки воспаления, то лечиться все равно нужно.
Что касается контрольных анализов, то после лечения желательно, чтоб Ureaplasma spp. исчезли из результатов посева. Но снижение КОЕ ниже патогенного уровня также может рассматриваться как позитивный результат.
Из текста выше становится понятно, что расшифровка посева предоставляет массу ценной информации. Но метод обладает одним недостатком: результатов необходимо ждать от двух до пяти суток. Поэтому медики искали, чем бы заменить такой информативный, но долгий метод.
Микроскопия отпала сразу из-за мелких размеров микроорганизмов. Даже модификации с использованием иммунофлюоресценции не дают желаемой точности.
Серологические тесты тоже бесполезны. У этих микробов нет самого сильного раздражителя для иммунитета – клеточной стенки. Поэтому уровень антител в крови не соответствует реальной картине инфекционного процесса при уреаплазмозах.
Много надежд внушают современные молекулярно-генетические методы. В частности – ПЦР (полимеразно-цепную реакцию).
Методика быстрая, и по точности максимально приближена к посеву, также позволяет вычислять КОЕ.
И еще – показывает, какие виды уреаплазм обсеменяют организм женщины:
- до 80% выявляется Ureaplasma parvum
- около 13,5% — U. urealyticum
- примерно 6,5% — оба вида микроорганизмов сразу
Для клинической практики такие данные имеют небольшую диагностическую ценность. Терапевтическая тактика не зависит от того, каким видом вызвано воспаление, так что в ответе обычно пишут Ureaplasma spp.
Специфичность ПЦР, то есть способность не ошибаться в идентификации уреаплазм, достигает 100%. Чувствительность очень высока: метод позволяет обнаружить от 10 микробных тел в 1 мл исследуемого материала. И все равно, в некоторых клинических исследованиях посев оказывался положительным там, где ПЦР давала отрицательный результат.
Наиболее негативный момент молекулярно-генетических исследований – ощутимая стоимость анализа. Из-за этого в клинической практике дерматовенерологов посевы остаются диагностически наиболее ценными методами при уреаплазмозе.
Если вам необходимо сдать бак посев на уреаплазму, обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
источник
Микоплазма и уреаплазма (Micoplasma hominis и U. Urealiticum) относятся к условно-патогенным микроорганизмам вызывающим поражение урогенитального тракта, как у женщин, так и мужчин. В настоящее время диагностика уреаплазмоза и микоплазмоза не представляет существенных трудностей. Посев, или бактериологический анализ — один из наиболее точных методов выделения культуры уреаплазмы и микоплазмы на питательной среде в условиях лаборатории. Для исследования берут среднюю порцию утренней мочи. Исследуемый материал помещается на специальную питательную среду, где в течение нескольких суток «выращивают» данные микроорганизмы. Бактериологическое исследование мочи позволяет выявить не только уреаплазму и микоплазму, но и оценить их количество и определить чувствительность данных микроороганизмов к антибиотикам. Кроме того, данный метод исследования используют с целью контроля эффективности проведенного лечения (на 10-14 день после отмены препарата). Обычно полученной информации при положительном результате бывает достаточно, чтобы начать самое сложное лечение. Для исследования необходимо брать среднюю порцию мочи при самостоятельном мочеиспускании после тщательного туалета наружных половых органов. Допускается сбор мочи в течение дня при условии, что она получена через 2-3 часа после последнего мочеиспускания. Исследование следует проводить до начала антибактериальной терапии
Уважаемые посетители! Данный сайт носит исключительно информационный характер: не следует использовать материалы, размещенные на сайте, в качестве медицинских рекомендаций. При наличии любых нежелательных симптомов, связанных с состоянием Вашего здоровья, обязательно проконсультируйтесь у врача-специалиста. Информация, размещенная на сайте, не является публичной офертой, определяемой положениями ч.2 ст. 437 ГК РФ. Предоставление услуг осуществляется на основании договора об оказании медицинских услуг. Перед получением услуги, пожалуйста, уточняйте информацию о ее стоимости и сроках оказания по телефону справочной службы +7 (343) 270-17-17 или в регистратурах клиник. Запрещается скачивать материалы сайта для любых целей за исключением личных, а также запрещается публикация, передача, воспроизведение и любое иное использование Произведений.
По вопросам рекламы,
поставок оборудования, сотрудничества:
Руководитель Центра лечения боли
Терапевт, врач функциональной и ультразвуковой диагностики
Кандидат медицинских наук
1988 — 1994 гг. Уральская государственная медицинская академия, лечебно-профилактический факультет. Специальность: лечебное дело (диплом с отличием).
1995 год. Клиническая интернатура по специальности «внутренние болезни». Сертификаты по 3 специальностям: врач-терапевт, врач функциональной диагностики, врач ультразвуковой диагностики. Первичная специализация по специальности «Организация здравоохранения» в 2016 год.
1996-2000 гг. Уральская государственная медицинская академия, аспирантура на кафедре внутренних болезней №2. Кандидат медицинских наук.
2011-2014 гг. Уральский государственный экономический университет, факультет магистратуры, направление «Экономика здравоохранения», заочная форма. Диплом с отличием, Магистр экономики.
70 опубликованных научных работ, в том числе 13 в международных изданиях, 2 патента
Тренинг по кардиологии Weill Cornell Medical College, Salzburg Weill Cornell Seminar in cardiology, апрель 2009 г. Зальцбург, Австрия.
Тренинг по сердечно-легочной реанимации и применению автматического наружного дефибрллятора European Resuscitation Council BLS/AED Provider course, Certificate № 7-16-141079-02-05 Томск, сентябрь 2016 г.
Тренинг «Ультразвуковая навигация при инвазивных манипуляциях» Санкт-Петербург, ноябрь 2017 г.
«Основы кинезиологического тейпирования» Екатеринбург, февраль 2018. Член Российского общества кардиологов, Европейского общества кардиологов, Российской ассоциации специалистов функциональной диагностики, Российского общества специалистов по изучению боли, Национальной ассоциации по кинезиотейпированию.
Сфера профессиональных интересов
Клиническая фармакология антидепрессантов, транквилизаторов, препаратов, влияющих на мозговое кровообращение.
Ультразвуковая диагностика патологии сосудов
Инструментальные методы диагностики боли (вибросенсотестирование, анализ вариабельности ритма сердца)
Ультразвуковая навигация при выполнении блокад периферических нервов, аксиальных блокад
Методы электронейростимуляции при лечении боли
Лечение мигрени, головных болей
Диагностика и лечение различных видов хронической боли
Диагностика и лечение нарушений вегетативной нервной регуляции, тревожных и депрессивных расстройств, вегетативно-сосудистых дистоний
Ультразвуковое исследования брахиоцефальных артерий экспертного уровня
Ультразвуковое исследования сосудов мозга экспертного уровня
Ультразвуковое исследование вен мозга и шеи экспертного уровня
Ультразвуковое исследование нервов экспертного уровня
Ультразвукове исследование артерий верхних и нижних конечностей
Ультразвуковое исследование щитовидной железы
Организация системы медицинского освидетельствования для получения долгосрочных виз в Великобританию, Австралию, Новую Зеландию, Южную Корею (аккредитованный врач)
Врач-терапевт
Закончил Свердловский Государственный Медицинский институт по специальности «Лечебное дело» в 1992 году. Стаж работы врачом общего профиля – 24 года. В клинике «Здоровье 365» — с ноября 2016 года, до этого 13 лет проработал врачом общей практики в ГБУЗ Красноуфимская РБ «Нижнеиргинская».
В 2006 году награжден Почётной грамотой Министерства здравоохранения Свердловской области за развитие и организацию общих врачебных практик в СО. Занял 2-е место среди врачей ОВП в Свердловской области.
В 2012 году Благодарность от приписанного (обслуживаемого) населения.
В 2013 году присвоено звание лучшего врача ОВП Красноуфимского района по опросу населения района, проводившемуся Музеем Земской медицины.
В 2014 году — вторая Почётная грамота Министерства здравоохранения Свердловской области.
Почетная Грамота Президиума Верховного Совета СССР и 7 государственных наград за выполнение интернационального долга в республике Афганистан.
Ведёт приём в клинике «Здоровье 365» на Белинского, 119.
Врач ультразвуковой диагностики, кандидат медицинских наук
Закончил Уральскую Государственную Медицинскую Академию по специальности «Лечебное дело» в 1994 году.
Поступил в клиническую интернатуру на кафедру хирургии на базе ГУЗ СОКБ №1 (по специальности хирургия) в 1995году.
В 1998 году прошел специализацию по программе «Транскраниальная допплерография» на базе Военно-медицинской академии г. Санкт-Петербург, после чего работал врачом Клинико-экспериментальной лаборатории мозгового кровообращения в Свердловском областном психоневрологическом госпитале для ветеранов войн.
В 2000 году закончил аспирантуру и защитил диссертацию по специальности «Неврология».
В 2014 году прошел переподготовку по программе «Ультразвуковая диагностика» на базе Уральского государственного медицинского университета г. Екатеринбург.
С 2015 года работает врачом УЗИ клиники «Здоровье 365».
Владеет следующими методиками:
УЗИ органов брюшной полости, почек, надпочечников, мочевого пузыря, молочных и щитовидной желез, триплексное исследование сосудов головы и шеи.
Врач травматолог-ортопед, врач мануальный терапевт
Окончил в 2010 году Уральскую Государственную Медицинскую Академию, лечебно-профилактический факультет по специальности лечебное дело.
2010-2011 гг. интернатура по специальности Травматология и ортопедия на кафедре Травматологии и ортопедии ФПК.
2010-2012 гг. ординатура по специальности Травматология и ортопедия на кафедре Травматологии и ортопедии ФПК.
2016 гг . Профессиональная переподготовка по мануальной терапии.
С 2011 по 2013 год работал в отделение хирургических инфекции и гнойной остеологии МАУ ГКБ№23 врачом травматологом-ортопедом.
С 2013 по 2016 год работал в отделение множественной и сочетанной травмы остеологии МАУ ГКБ№23 врачом травматологом-ортопедом.
С 2011 по 2014 был ассистентом кафедры травматологии, ортопедии и хирургии катастроф УГМА
С 2008 года активно занимается вопросами заболевания и травмы позвоночника, спортивной ортопедией, функциональной нейрохирургией, вопросами терапии боли, в том числе интервенционными технологиями.
С 2008 года опубликовано около 20 статей в научных сборниках и центральных медицинских журналах, является соавтором методических рекомендаций и пособий для врачей. Соавтор 5 патентов на медицинские изделия и методики. На данный момент ведется работа над кандидатской диссертацией
В 2002 году с отличием закончил Челябинскую Государственную Медицинскую Академию.
В 2003 году прошел первичную специализацию по специальности «Нейрохирургия».
2003-2008гг. работал нейрохирургом в ГКБ №3 г. Челябинска
2008 — 2010гг. обучался в клинической ординатуре в г.Екатеринбург, работал в нейрохирургических отделениях Свердловского Областного Онкоцентра и ГБ №36 г. Екатеринбурга.
C 2011 года работает нейрохирургом в клинике «Здоровье 365».
Проходил обучение в Москве (НИИ им. Бурденко, НИИ им. Склифосовского) и в Германии (Helios Kliniken, Berlin).
- Хирургическое лечение заболеваний позвоночника (удаление грыж межпозвонковых дисков из мини-доступов, стабилизирующие операции на позвоночнике, удаление опухолей позвоночного столба и спинного мозга, перкутанная вертебропластика)
- Хирургическое лечение опухолей головного мозга
- Хирургическое лечение последствий черепно-мозговой травмы (пластика дефектов свода черепа, эндоскопическое лечение назальной ликворреи)
Врач-невролог, первая квалификационная категория
Стаж по специальности — 22 года.
Сертификат по специальности «Неврология».
В 1992 году окончила лечебный факультет Пермского государственного медицинского института по специальности «Лечебное дело».
С 1992 по 1993 — интернатура по специальности «Неврология» на кафедре неврологии лечебного факультета Пермского государственного медицинского института.
С 1993 года работала врачом неврологом в неврологическом отделении стационара и амбулатории ведомственной МСЧ ОАО «Сильвинит»/ «Уралкалий» (г. Соликамск, Пермский край). Курировала неотложных больных с неврологической сосудистой и вертеброгенной патологией.
С 2006 года, в этом же учреждении работала в неврологическом дневном стационаре и вела амбулаторный неврологический прием. С 2012 года — заведующая неврологическим дневным стационаром.
С 2014 г. работает в клинике «Здоровье 365».
Регулярно проходит курсы повышения квалификации, постоянный участник семинаров, конференций по проблемам неврологии.
Имеет большой опыт поликлинической и стационарной работы, консультации пациентов на дому, проведения профилактических медицинских осмотров.
Владеет различными видами блокад при вертеброгенных заболеваниях.
Врач невролог
Закончила Уральскую Медицинскую Академию в 1999 году и интернатуру по общей терапии на базе ГКБ № 40.
В 2003 году прошла специализацию по неврологии, работала в ОВКГ № 354 в неврологическом отделении, затем в ЦГБ № 3 в отделении острых нарушений мозгового кровообращения.
С 2006 года занимается вертебрологией.
Имеет опыт лечения больных с:
грыжами диска поясничного и шейного отделов позвоночника
заболеваниями плечевого сустава
острыми и подострыми невритами лицевого нерва
синдромом позвоночной артерии.
В 2008 году получила специализацию по мануальной терапии и успешно применяет при лечении вышеперечисленных заболеваний.
Владеет опытом проведения внутрисуставных и околосуставиых блокад при различных воспалительных заболеваниях позвоночника, суставов и туннельных синдромах под контролем УЗИ.
Заместитель главного врача по клинико-экспертной работе.
Врач — невролог, высшая категория
В 1996 году окончила Уральскую Государственную Медицинскую академию по специальности «Лечебное дело».
С 1996 по 1997 год проходила интернатуру по неврологии на кафедре нервных болезней УрГМА на базе ОКБ №1 и ГКБ №40 г. Екатеринбург.
1997 — 2009 гг. врач — невролог ГБ № 24.
2001 — 2009 гг. врач — невролог неврологического отделения № 1 ОБВЛ «Озеро Чусовское»
С 2009 — заместитель главного врача по клинико-экспертной работе клиники «Здоровье 365», врач — невролог.
Является сертифицированным специалистом высшей квалификационной категории по неврологии, сертифицированным специалистом по экспертизе временной нетрудоспособности и экспертизе качества медицинской помощи.
Консультирует пациентов по всем спектрам неврологической патологии.
Владеет всеми современными теоретическими знаниями, методиками диагностики и лечения неврологических заболеваний. Обладает практическим опытом ведения неврологических пациентов в поликлинических и стационарных условиях.
Ведет динамическое наблюдение за пациентами с хроническими заболеваниями нервной системы. Имеет опыт реабилитации пациентов с последствиями инсультов, черепно-мозговых травм и патологии периферических нервов.
Консультирует пациентов на дому.
Владеет методиками лечебно-медикаментозных блокад при вертеброгенных заболеваниях и «туннельных синдромах». Имеет сертификат по локальной инъекционной терапии болевых синдромов.
Заведующая отделением неврологии, врач невролог высшей категории.
В 1985 г. — окончила Свердловский государственный медицинский институт по специальности «Лечебное дело», проходила интернатуру по специальности «Невропатология».
Работала заведующим отделением, врачом-ординатором неотложного сосудистого неврологического отделения ГБК №23.
Возглавляла неврологическую ВК в поликлинике и стационаре, проводила ЭЭГ, консультировала больных в нейротравматологическом и терапевтическом отделениях, участвовала в профилактических осмотрах.
С 2005 г. работала в неврологическом дневном стационаре МО «Новая больница».
Регулярно проходит курсы повышения квалификации, постоянный участник семинаров, конференций по проблемам неврологии.
С 2013 г. работает врачом-неврологом в центральном отделении клиники «Здоровье 365» (на ул. Кузнечная, д83)
Помимо амбулаторного приема, ведет пациентов с неврологической патологией в дневном и круглосуточном стационарах.
Консультирует пациентов по всем спектрам неврологической патологии. Владеет различными видами блокад, как при вертеброгенных заболеваниях, так и при компрессионно-ишемических невропатиях («туннельные синдромы»).
Детский невролог, высшая категория.
Стаж по специальности 21 год.
Окончил Свердловский Государственный медицинский институт в 1993 г по специальности педиатрия.
С 1993 — 1994 гг проходил интернатуру на кафедре нервных болезней и нейрохирургии Уральского Государственного медицинского института.
С 1994 года по 1996 год работал в качестве врача-невролога в Центральной Городской больнице города Кировграда.
С 1996-1997гг детский невролог неврологического отделения ДМБ№9 г.Екатеринбурга,
С 1997-2014гг детский невролог, ОДКБ№1 Екатеринбурга
С 2014-2015гг заведующий неврологическим отделением ОДКБ№1 г.Екатеринбурга.
С 2015 года работает детским неврологом в детской поликлинике «Здоровье 365»
Курсы повышения квалификации
Цикл усовершенствования «Неврология детского возраста» (Медицинская Академия Постдипломного Образования г. Санкт-Петербург) в 1999 году.
Подготовка на рабочем месте «Курс по вопросам клещевого энцефалита» (Областная клиническая больница-1, неврологическое отделение) 1999.
Повышение квалификации в Московском НИИ педиатрии и детской хирургии по «Актуальным вопросам эпилептологии с основами энцефалографии» 2001.
Повышение квалификации в Медицинской Академии Постдипломного Образования г. Санкт-Петербурга по циклу «Невропатология детского возраста» 2004.
Повышение квалификации по специальности в ГОУ ПО Уральской государственной Медицинской Академии на цикле «Избранные вопросы неврологии» 2009 год.
Повышение квалификации по специальности в ГОУ ПО Уральской государственной Медицинской Академии на цикле «Избранные вопросы неврологии» 2014 год.
Повышение квалификации в Институте детской неврологии и эпилепсии имени Светителя Луки (г.Москва) на цикле «Клиническая эпилептология с основами электроэнцефалографии» 2015 год.
Приоритетные направления в работе:
Диагностика и лечение заболеваний ЦНС у детей;
Диагностика и лечение перинатальных поражений ЦНС;
Диагностика и лечение гиперкинетических нарушений у детей;
Лечение логоневрозов у детей;
Диагностика и лечение энцефалопатий у детей;
Лечение последствий черепно-мозговой травмы у детей;
Лечение задержки психического и речевого развития;
Диагностика и лечение паркосизмальных нарушений (синкопальные состояния, эпилепсия, нарушения сна);
Диагностика и лечение заболеваний периферической нервной системы у детей.
Методика плазмолифтинга предполагает лечение собственной плазмой крови. Плазму получают в концентрированном виде из крови самого пациента, с помощью центрифугирования освобождают от эритроцитов и обогащают тромбоцитами, а также биологически активными веществами, обладающими восстанавливающими свойствами.
Затем эту плазму вводят в области вокруг больного сустава, что стимулирует мышцы и нервы, запускает регенерацию клеток и ускоряет процесс заживления поврежденных тканей, оказывает противовоспалительное действие.
Методика успешно применяется в травматологии, ортопедии, хирургии и спортивной медицине. Помимо эффективности лечения, плазмолифтинг имеет большое преимущество перед другими способами терапии – это отсутствие аллергии и риска инфицирования, так как применяется собственная кровь пациента. Процедура проводится курсом: количество инъекций определяет врач в зависимости от диагноза и степени заболевания, обычно это 3-5 инъекций. Но часто положительный эффект наблюдается уже после первой процедуры.
Ботулотоксин типа А – это нейротоксин, продуцируемый бактериями. Ботулинический токсин, очищенный в процессе производства, безопасен. Он используется в крошечных дозах, в том числе, для уменьшения количества приступов мигрени. С 2013 года Ботулотоксин одобрен и разрешён к применению для лечения у взрослых хронической мигрени, т.е. головной боли, которая беспокоит более 15 дней в месяц, причем 8 или более из которых сопровождаются характерными для мигрени симптомами.
В месте инъекций в кожу головы и шеи ботулотоксин блокирует нервные окончания и вызывает временный паралич (расслабление) определенной группы мышц, предотвращая активацию высших отделов нервной системы, которые ответственны за формирование ощущений боли. Эффект от введения ботулотоксина можно ожидать через 4-7 дней, и сохраняется он в среднем три месяца. Первый год инъекции проводят каждые 12 недель, а второй год – по убывающей, с удлинением интервала для профилактики рецидивов хронической головной боли. После первой инъекции у 70% больных происходит значительное уменьшение частоты и тяжести головной боли, что позволяет снизить количество применяемых анальгетиков. При повторных приемах эффект от ботулотоксина повышается.
Ботулинический токсин не взаимодействует с обычными лекарственными препаратами, которые Вы используете для уменьшения головной боли, поэтому они могут применяться во время ботулинотерапии с одобрения Вашего врача.
Записаться на приём в Клинику лечения боли
Записаться на защиту иммунитета
Записаться на Ясельную/школьную комиссию
Согласно принятой классификации, хроническая головная боль – это боль, сохраняющаяся более 15 дней в месяц на протяжении трех месяцев и более.
Наиболее распространенными причинами головной боли являются: боли, связанные с мышечным напряжением, мигрень, боли, вызванные поражением мышц и суставов шейного отдела позвоночника, а также абузусные боли, развивающиеся из-за медикаментозной зависимости от различного рода анальгетиков.
Очень часто головным болям сопутствуют тревожно-депрессивное расстройство и хронические стрессы, которые являются неотъемлемой частью нашей современной городской жизни.
Если головная боль сопровождается тошнотой/рвотой, беспричинной слабостью, ухудшением зрения, незамедлительно обратитесь за неотложной помощью. Если же боль стала хронической, обязательно запишитесь на прием к специалисту по боли.
Различные медицинские исследования говорят о том, что болям в области спины подвержен каждый второй взрослый человек на планете. У детей такие боли встречаются довольно редко, но при этом их наличие, как правило, связано с нарушением осанки.
С возрастом боли в спине начинают проявляться все чаще, и среди пожилых людей от них страдает практически каждый пациент. Зачастую они носят хронический характер, с периодическими обострениями, спровоцированными переохлаждением или чрезмерной физической нагрузкой.
Боли в области спины могут быть проявлением целого ряда заболеваний. Основной причиной являются различные заболевания позвоночника, а также патологии внутренних органов или травмы:
• Фибромиалгия (хроническая мышечно-скелетная боль)
• Болезнь Бехтерева (анкилозирующий спондилит, хроническое воспалительное заболевание, при котором возникают боль и воспаление в суставах между позвонками, а также в суставах между позвоночником и тазом)
• Грыжа межпозвоночного диска (небольшая часть ядра диска выталкивается через разрыв в наружном слое в спинномозговой канал, что приводит к боли, онемению или слабости в спине, а также ноге или руке)
• Стеноз спинномозгового канала (боль или онемение в ногах, спине, шее, плечах и предплечьях, слабость конечностей и нарушение координации, потеря чувствительности в конечностях, а также проблемы с функцией мочевого пузыря или кишечника)
• Ишиас (боль вдоль седалищного нерва и его ветвей)
• Пиелонефрит (воспалительное заболевание почек)
• Остеоартрит (артроз, поражение суставов)
• Остеомаляция (размягчение костей, как правило, вызванное дефицитом витамина D)
• Остеомиелит (инфекционный воспалительный процесс, поражающий костный мозг, а затем и костную ткань)
• Остеопороз (повышенная ломкость костей, связанная с недостатком кальция)
• Болезнь Педжета (деформирующая остеодистрофия, разложение костной ткани)
• Сакроилеит (воспаление одного или обоих крестцово-подвздошных суставов, соединяющих позвоночник с тазом)
• Сколиоз (искривление позвоночника)
Кроме того, возможно влияние вредных производственных факторов: длительное вождение автомобиля, «сидячая» работа, тяжелый физический труд, пониженная двигательная активность.
Своевременная диагностика причин болей в спине позволит оперативно купировать приступ острой боли и быстрее приступить к эффективному лечению, чтобы качество жизни было достойным, а боль не стала хронической.
В большинстве случаев боли в спине – даже серьезные или постоянные, исчезают при консервативном лечении в течение 4-6 недель. Хирургическое лечение далеко не всегда требуется и, как правило, рассматривается лишь как крайняя мера.
Основными причинами болей в конечностях являются заболевания периферических нервов и корешков спинного мозга, а также радикулит, грыжа диска, полинейропатия, сдавление нерва в туннеле, плоскостопие.
Кроме того, причинами хронических боли в нижних конечностях могут служить воспаления мышечной ткани (миозит), последствия травм, переломов и растяжений. Общая рекомендация при любых болезненных симптомах – как можно скорее обратиться к специалисту, выявить причину заболевания и своевременно начать курс терапии.
В нашу Клинику лечения боли Вы можете обратиться со следующими синдромами боли в руке: плечелопаточный периартрит, «локоть теннисиста», «локоть гольфиста», импиджмент синдром, стенозирующий тендовагинит, боль в области пальцев, кисти, лучезапястного сустава.
А также такими видами боли в ноге, как: боль в области надколенника, боль в области пятки («шпора»), невропатия малоберцового нерва, невропатия большеберцового нерва.
Самые распространенные заболевания, вызывающие суставную боль, – это подагра, ревматоидный артрит, остеартроз, травмы, а также растяжения мышц или связок в зоне сустава.
Подагра представляет собой одну из форм артрита, которая часто проявляет себя внезапными, сильными приступами боли, болезненностью, покраснением, отеком (воспалением) в некоторых суставах, которые могут быть горячими на ощупь. При подагре нарушается обмен веществ, с чем связано отложение в околосуставных тканях кристаллов мочевой кислоты. Чаще всего при этом заболевании поражается сустав большого пальца стопы (это, как правило, первый, «классический» симптом), однако подагрой могут быть поражены и другие суставы ног (коленные, голеностопные), реже подагра развивается в суставах рук (запястье и локоть).
Ревматоидный артрит – хроническое воспалительное заболевание, которое поражает мелкие суставы на руках и ногах. Оно относится к группе аутоиммунных заболеваний (когда иммунная система ошибочно атакует ткани собственного организма). При ревматоидном артрите поражается слизистая оболочка суставов, что приводит к болезненной припухлости, а в конечном итоге может привести к эрозии кости и деформации суставов. Кроме поражения суставов, при ревматоидном артрите может повышаться температура тела и беспокоить общая слабость.
Остеартроз – это дегенеративный хронический процесс поражения хрящевой ткани. При остеоартрозе болевые ощущения (резкие покалывания в колене, суставах), в основном, появляются при увеличении физической нагрузки, во время начала движения после длительного состояния покоя. Часто пациенты отмечают характерные хруст или пощелкивания в суставах.
Если вы отмечаете у себя неприятные болевые ощущения в суставах, хруст, покалывания, скованность движения, незамедлительно обратитесь к врачу. Специалист по боли быстро определит источник боли, обезболит и спланирует лечение.
Болевые ощущения в области таза можно разделить на две группы: боли в крестце и копчике (кокцигодиния) и боль в области промежности неопределенного характера.
Причинами боли в крестцовом отделе, как правило, являются особенности строения позвоночника, опухоли, защемление нервных волокон, сужение или закупоривание сосудов малого таза, а также остеохондроз. Провоцирующими факторами могут послужить травмы позвоночника, интенсивные физические нагрузки, вредные производственные факторы.
Причинами боли в области копчика могут быть как последствия различных травм (особенно, спортивных), так и заболевания позвоночника (остеохондроз, смещение межпозвонковых дисков, ущемление нервных окончаний), заболевания мышц и нервов тазового дна, патологические процессы в костях таза, заболевания прямой кишки (геморрой, трещины), опущение промежности, заболевания органов мочеполовой системы (цистит, аднексит) и даже тесная одежда, оказывающая давление на копчик.
При любых неприятных симптомах врачи советуют не терпеть боль, а незамедлительно обращаться к специалисту по диагностике и лечению боли. Он быстро определит источник боли и, если потребуется, направит к смежному специалисту.
– Ян Евгеньевич, чем обусловлено создание Клиники лечения боли? В чем ее особенности?
– Многопрофильная клиника «Здоровье 365» действует в Екатеринбурге с 2008 года. Сегодня в ее составе пять подразделений в различных районах города, в том числе наша Клиника лечения боли. Это комплекс, который объединил врачей-экспертов со специальной подготовкой в сфере лечения боли. Мы используем специальные методики, лабораторные методы и оборудование, наша деятельность регламентирована общими правилами и подходами к диагностике и лечению боли, и внутренним менеджментом.
Проявлений боли множество, для ее эффективного лечения необходим системный мультидисциплинарный подход. Хроническая боль опасна тем, что чем дольше она существует, тем сложнее ее лечить, со временем она приводит к развитию очень сложных структурных изменений в центральной нервной системе.
Нередко пациенты для избавления от боли обращаются к узким специалистам, и начинается хождение по кругу: от терапевта к неврологу, от него к хирургу, затем к нейрохирургу, психологу и вновь к терапевту. Мультисистемный подход несоизмеримо повышает излечение и частоту достижения ремиссии при различных заболеваниях
Наша клиника сосредоточена на диагностике и лечении таких синдромов, как головные боли и боли в спине, боли в конечностях, суставах, а также в копчике, крестце и малом тазе – всего пять базовых направлений. В штате нашей Клиники врачи-неврологи, терапевты, нейрохирурги, врачи УЗИ, мануальные терапевты, специалисты по массажу. В том числе – три кандидата медицинских наук, что лишний раз подтверждает уровень квалификации персонала.
– Как поставлено лечение боли в вашей клинике? Какие инновационные методики и оборудование используется?
– Все начинается с приема врача, который оказываетпомощь по снятию острых симптомов боли и рекомендует пациенту диагностические исследования, лабораторные и инструментальные, необходимые для точной диагностики причины боли. После чего назначается комплексное лечение – от применения лекарственной терапии и физиотерапии до проведения инвазивного лечения – разнообразных блокад под контролем УЗИ, нейрохирургических операций. Часто хроническое болевое расстройство сопровождается тревожно-депрессивными расстройствами, поэтому в структуру оказания нашей помощи может быть включена психотерапия и психофармакотерапия.
Лечение включает в себя также различные нелекарственные методы. При распространенных причинах боли (последствиях спортивных травм, заболеваниях костно-мышечной системы) применяется такой инновационный метод, как кинезиотейпирование. На коже пациента в соответствии с определенными анатомическими правилами размещаются плотные ленты наклеевой основе, которые поддерживают кожу, клетчатку, мышцы, разгружают определенные участки тела, улучшают кровоснабжение и лимфоотток, тем самым значительно снижая болевые ощущения. Еще один инновационный метод – плазмолифтинг. Плазму, которую получают в концентрированном виде из крови самого пациента, отделяют от крови, обогащают тромбоцитами и биологически активными веществами и вводят, например, в ткани вокруг больного сустава.Такая плазма обладает хорошими восстанавливающими и противовоспалительными свойствами. В нашей клинике для физиопроцедур активно используются как традиционные аппараты, такие как приборы магнитотерапии, магнитолазер, ультразвук, амплипульс, так и инновационная аппаратура. Например,для снятия приступов мигрени и профилактическоголечения головных болей используется аппарат «Симпатокор-1». Он успешно и надолго избавляет человека от повторных приступов боли, уменьшая в последующем их частоту и интенсивность.
– С какой болью пациенты обращаются к вам чаще всего?
– Чаще встречаются головные боли и боли в спине, с небольшим «отрывом» от них идут боли в суставах. При необходимости для высокоточной диагностики причин таких болей мы используем метод МРТ (магниторезонансная томография). Точный и своевременный диагноз значит очень многое для назначения правильного лечения, избавляет пациента от хождений по мукам.Наш диагностический комплекс, помимо МРТ, включает в себя различные виды УЗИ. Клиника, единственная в городе, делает УЗИ периферических нервов. Это очень важно при диагностике компрессий нервов, так называемых «туннельных синдромов», например, синдрома запястного канала, синдрома кубитального канала, позволяет увидеть локализацию и причину сдавливания нервного ствола.Мы проводим экспертную ультразвуковую диагностику состояния сосудов головы и шеи. Очень часто такое исследование позволяет верифицировать причины головной боли – такие, как нарушение венозного оттока, вертеброгенные компрессии позвоночных артерий, мышечное напряжение, нарушения регуляции тонуса сосудов. Это дает точку опоры для врача-терапевта и невролога. Они получают рычаг, с помощью которого можно решить ситуацию с тяжелой, повторяющейся болью, от которой пациент порою отчаялся найти избавление и смирился. В результате точной диагностики мы находим эту причину, нередко хорошо поддающуюся лечению.
– Пациенты какого возраста преобладают в вашей клинике?
– Боль в городах молодеет: человек всю неделю, не разгибаясь, сидит за компьютером, а на выходные резко переключается на занятия в спортзале или на горнолыжном склоне. А затем идет в нашу клинику с жалобами на боли в спине. С возрастом увеличивается частота заболеваний опорно-двигательного аппарата, в их числе – остеохондроз позвоночника, деформирующий остеоартроз, поражения мышц и связок. Простые общие советы для предотвращения развития подобных заболеваний: стараться вести здоровый образ жизни и своевременно обращаться за рекомендациями к специалистам. По поводу вида и интенсивности необходимых физических нагрузок. Конечно, движение – это жизнь, но очень важно, чтобы оно вызывало не боль, а радость. Нередко пациенты обращаются к нам с жалобами на боли в конечностях, в частности, в запястьях рук, лучезапястных суставах, где нервы тесно лежат вместе с сухожилиями. Воспаление возникает из-за напряжения от длительной рутинной работы, например, при работе с гаечным ключом, длительном вождении машины в неотрегулированном по высоте и глубине кресле и руле, при игре на пианино, работе за неудобно расположенной клавиатурой компьютера.
Такие боли нередко могут сделать человека инвалидом. В таком случае надо проводить лечебно-диагностическую блокаду, лечить непосредственно нерв, вводить препараты, блокирующие боль, снимающие воспаление и отек, предотвращающие дальнейшее разрушение нерва, а в ряде случаев – выполнять нейрохирургическое вмешательство на нерве. При проведении блокад боли в нашей клинике используются высокотехнологичные методы: под контролем ультразвукового датчика (это называется УЗИ-навигация) или рентгеновского изображения в реальном времени точно к пораженному участку подводится игла, через которую вводится необходимое лекарство. Возможности такой визуализации при проведении блокад практически исключают вероятность случайного повреждения нервов и окружающих тканей, сосудов и обеспечивают повышенную безопасность процедуры. Благодаря ювелирной точности введения нам удается снизить дозу вводимого лекарственного препарата, тем самым снизив риски развития нежелательных реакций, возможных при введении высоких доз препарата.
– Насколько услуги клиники доступны для пациентов финансово?
– Наша клиника работает в системе обязательного медицинского страхования (ОМС), поскольку большое количество заболеваний, сопровождающихся болями, входят в систему ОМС. В составе клиники действуеттакже отдел добровольного медицинского страхования (ДМС). По действующему законодательству, о возможности получения бесплатных медицинских услуг пациента должен сориентировать врач. С медицинской точки зрения особое значение имеет комплексность и своевременность: если пациент сделает УЗИ сегодня, а МРТ через полгода, то это снижает эффективность лечения до нуля. У нас разработаны специальные программы со значительными скидками на комплексы диагностических процедур и методов лечения боли. В то же время высокотехнологичные услуги по определению не могут быть совсем дешевыми.
– В каких направлениях будет развиваться клиника в этом году?
– В ближайшие годы наша клиника продолжит внедрение новых видов медицинских услуг по диагностике и лечению боли. В их числе различные виды электро-нейростимуляции, физиотерапии, новых методов нейровизуализации, УЗИ, рентгенологической ассистенции, навигации при лечении болевых синдромов. Предстоит широкое внедрение малоинвазивных операций, нейроирургических, малотравматичных процедур, которые за 2-3 дня позволят провести оперативное лечение причины боли.Запланировано дальнейшее повышение квалификации наших врачей, они будут осваивать смежные специальности, новые лечебные методики, в том числе диагностические и инвазивные. Предстоит также развитие связей с другими клиниками и научными школами, специализирующимися на лечении боли, как в нашей стране, так и за рубежом. Наша цель – избавить наших пациентов от любой боли, от хождений по мукам: комплексно, эффективно и безопасно.
источник