Лапароскопия представляет собой малоинвазивный метод хирургического вмешательства, который применяется в различных медицинских областях, в том числе и гинекологии. В последнем случае такую операцию используют для удаления новообразований в полости матки и яичников, прерывания внематочной беременности, лечения эндометриоза и т. д. Несмотря на то что данная процедура считается малоинвазивной, при ее проведении все равно происходит повреждение слизистых оболочек органов репродуктивной системы, а потому кровавые выделения после лапароскопии являются вполне естественными.
Но не стоит забывать о том, что лапароскопия – это операция, после которой также могут возникать различные осложнения. И здесь очень важно знать, в каких случаях влагалищные выделения говорят о нормальном протекании восстановительных процессов, а когда об осложненном.
Лапароскопический метод хирургического вмешательства в гинекологии применяется при:
- Развитии внематочной беременности (когда плодное яйцо прикрепляется к фаллопиевой трубе, а не к матке).
- Перекруте кисты придатка.
- Разрыве кисты.
- Поликистозе.
- Апоплексии яичника.
- Миоме матки.
- Фиброматозном узле матки и его перекруте.
- Эндометриозе.
- Бесплодии на фоне трубной непроходимости.
- Возникновении в полости матки полип и других новообразований, способных перерождаться в рак.
Следует отметить, что лапароскопия применяется не только в качестве лечебной терапии некоторых заболеваний, но и для их диагностики. Эту операцию проводят при необходимости взять ткани на биопсическое или гистологическое исследование.
В некоторых случаях лапароскопия используется одновременно и как лечебный, и как диагностический метод. Например, при возникновении синдрома острого живота, сопровождающегося выраженными болями в брюшной полости, возникающих на фоне различных патологий внутренних органов, травм и выпота в малом тазу.
Лапароскопия осуществляется в условиях стационара под общим наркозом. В случае если операция незначительная и проходит на органах репродуктивной системы, то все манипуляции осуществляются через влагалище. Если же требуются более серьезные мероприятия, например, удаление кисты или открытие просвета маточных труб, то доступ к пораженным органам получают путем прокола брюшной стенки в нескольких местах, в которые затем вставляются все необходимые инструменты.
Хирургическое вмешательство проводится с применением специального оптического прибора, выводящего изображение на монитор компьютера, благодаря чему врачам удается отслеживать ход проводимой операции. Как только все необходимые мероприятия будут выполнены, в местах проколов накладывают небольшие швы.
Сама по себе операция малоинвазивная, а потому восстановление происходит в очень короткий срок. Однако несмотря на это, риски возникновения после нее осложнений остаются, а потому, чтобы предотвратить их, перед проведением хирургического вмешательства обязательно проводится обследование, которое включает в себя:
- Гинекологический осмотр.
- УЗИ репродуктивных органов.
- Биохимический анализ мочи и крови.
- Коагулограмму.
- Анализ на выявление группы крови и резус-фактора.
- Анализы на ЗППП.
- Флюорографию.
Если состояние женщины удовлетворительно и противопоказаний к проведению лапароскопии нет, назначается день операции. Как правило, проводится она в первую половину менструального цикла, спустя несколько дней после завершения месячных. При этом женщине назначается строгая диета и проведение очистительных клизм. Обязательным также является предварительная консультация с анестезиологом.
После лапароскопии на органах репродуктивной системы, у одних женщин появляются кровянистые выделения, идущие на протяжении нескольких дней. Обуславливается это травмированием сосудов и мелких капилляров, которыми целиком и полностью пронизаны слизистые матки, яичника и цервикальный канал.
Если операция была несложной, например, удалялась внутриматочная спираль (ВМС) или очищалась полость матки от сгустков крови, то выделения необильные и наблюдаться всего 1–2 дня. Если же осуществлялись более серьезные вмешательства (удалялись новообразования, проводилась полная или частичная резекция придатковых органов и т. д.), то имеется высокая вероятность возникновения кровотечения после лапароскопии, которое также наблюдается на протяжении нескольких суток, а затем резко прекращается.
При успешном проведении операции у основной массы женщин уже на вторые сутки появляются скудные коричневые или белые выделения с небольшими прожилками крови. При этом наблюдаются и другие симптомы, например:
- Незначительная слабость.
- Тянущие боли в животе.
- Повышение температуры (не более 37,5 градусов).
Как правило, подобные симптомы возникают только в первые сутки после хирургического вмешательства. Если же они усиливаются и отмечаются более суток, то это уже не считается нормальным и требует повторного обследования пациентки.
Появление обильных месячных чаще всего происходит после устранения внематочной беременности. Сколько они могут длиться, ответить трудно, так как здесь все зависит о того, насколько быстро организм способен восстанавливаться после хирургических вмешательств и общего гормонального фона. Но обычно обильно месячные идут не более 7 дней, после чего появляется мазня, имеющая темно-коричневый оттенок и наблюдающаяся еще на протяжении нескольких суток.
Как уже говорилось выше, лапароскопия, как и любое другое хирургическое вмешательство, может сопровождаться осложнениями. Среди них наиболее распространенными являются:
- Развитие спаечных процессов.
- Возникновение воспаления в органах репродуктивной системы.
- Открытие кровотечения.
- Нарушение менструального цикла (особенно часто это осложнение возникает при проведении операции на яичниках).
- Инфицирование.
Признаками развития осложнения после лапароскопии являются следующие состояния:
- Выделение сгустков запекшейся крови.
- Повышение температуры >38 градусов.
- Слабость.
- Резкие схваткообразные боли в животе.
- Наличие из интимной зоны специфического запаха.
- Выделение гноя.
При появлении хотя бы одного из этих симптомов на второй или третий день после проведенной операции, необходимо обязательно повторное обследование. Если развитие осложнений подтвердится, женщине потребуется пройти еще один курс лечения, которое позволит избежать серьезных последствий.
Первым главным звоночком, указывающим на возникновение осложнений после проведенной лапароскопии, является изменение характера влагалищных выделений. Особенно опасным считается наличие желтоватых выделений, которые источают неприятный запах. Ведь они указывают на развитие бактериальной инфекции, которую нужно срочно лечить, так как она часто становится причиной возникновения серьезных осложнений в виде абсцесса и сепсиса, приводящих к летальному исходу.
Но не только желтые выделения указывают на развитие осложнений. Коричневая мазня, длящаяся более недели, или появление на белье сгустков запекшейся крови также не считается нормальным. Они свидетельствуют о развитии воспалительных процессов в органах репродуктивной системы, несвоевременное лечение которых приводит к некрозу (отмиранию тканей).
Если у женщины из влагалища начинает выделяться гной, то в этом случае медлить нельзя. Его возникновение говорит о серьезных воспалительных или инфекционных процессах в организме, которые также могут стать причиной летального исхода.
Помните, что в норме после лапароскопии должны идти либо кровавые выделения, длящиеся не более 2 суток, либо появляться мазня, которая также длится недолго. При этом никаких посторонних симптомов на 2 сутки не должно быть.
Если же женщина отмечает изменение характера вагинального секрета и ухудшение общего самочувствия, ей следует обязательно сообщить об этом врачу. Так как только своевременное оказание медицинской помощи позволит предотвратить возникновение серьезных проблем со здоровьем.
Так как лапароскопия проводится на органах репродуктивной системы, у женщин после хирургического вмешательства частенько наблюдаются нарушения менструального цикла. У некоторых месячные возникают несколько раз в месяц, у других и вовсе отмечаются длительные задержки.
Все это является нормальным, но только в том случае, если подобные нарушения наблюдаются первые 2–3 месяца. По истечении этого срока гормональный фон стабилизируется и менструальный цикл восстанавливается. Если же этого не происходит, то это говорит о серьезных гормональных расстройствах, требующих проведение гормональной терапии. Но прежде чем ее назначать, врач отправляет пациентку на обследование, которое включает в себя не только анализ на определение уровня гормонов, но и УЗИ органов малого таза, мазки на бакпосев, общие анализы мочи и крови и т. д.
Тщательное обследование пациентки требуется по причине того, что гормональные расстройства в организме могут возникать не только вследствие проведенной лапароскопии, но и появления после нее в тканях органов репродуктивной системы фиброзных изменений. Также причиной нарушения менструального цикла могут являться опухоли матки, которые начали формироваться на фоне активной регенерации тканей после их повреждения.
Учитывая то, что лапароскопия может привести к серьезным последствиям, не стоит дожидаться, пока возникнут выраженные признаки патологических процессов. Спустя 1-2 недели после проведенной операции женщина в обязательном порядке должна посетить врача и сдать все необходимые анализы, чтобы убедиться в отсутствии осложнений, которые могут угрожать ее жизни. А если же они появились, нужно сразу же пройти полный курс лечения, который позволит сохранить женское здоровье на долгие годы.
источник
Повреждения мочевого пузыря во время установки лапароскопических портов происходят относительно редко и обычно связаны с введением основного троакара при наличии растянутого мочевого пузыря или с введением срединного надлобкового троакара у пациентки, а купол мочевого пузыря растягивается в краниальном направлении, что может быть связано с ранее перенесенной операцией.
Дренирование мочевого пузыря катетером до установки основного троакара может снизить риск повреждения пузыря троакаром. Женщинам, ранее перенесшим хирургические операции на нижней части брюшной полости, по-видимому, лучше всего осторожно установить надлобковый троакар над любым из предыдущих перпендикулярных кожных разрезов. У всех пациенток перед установкой надлобкового троакара следует попытаться лапароскопически визуализировать верхнюю границу мочевого пузыря. Если верхнюю границу мочевого пузыря не удается визуализировать, мочевой пузырь можно наполнить 300 мл стерильного изотонического раствора натрия хлорида для лучшего определения его границ.
Альтернативный подход заключается в использовании латерального порта вместо срединной надлобковой локализации, несмотря на то что снижение риска травмы мочевого пузыря может компенсироваться повышенным риском повреждения сосудов.
Количество травм мочевого пузыря, связанных с оперативной лапароскопией, значительно увеличилось и достигло 1 на 300 наблюдений. Самой распространенной причиной повреждения мочевого пузыря бывает, по-видимому, электрохирургическая диссекция вблизи мочевого пузыря. Большинство этих повреждений происходит при лапароскопической вагинальной гистерэктомии или иммобилизации шейки пузыря, с известным риском повреждения мочевого пузыря, составляющим 2,8 и 1,9% соответственно. Резекция очагов эндометриоза, облитерирующих переднее дагласово пространство, также представляет собой фактор риска.
Лапароскопические травмы мочевого пузыря часто трудно распознать во время операции. Заметная утечка мочи во время повреждения маловероятна у пациенток с установленным катетером Фолея. Распространенный признак травмы мочевого пузыря — значительное кровотечение из надлобкового порта, установленного по относительно бессосудистой срединной линии. Выраженная гематурия указывает на глубокое повреждение. Редкий, но патогномоничный признак травмы мочевого пузыря во время лапароскопии — выделение углекислого газа через катетер Фолея.
Если возникло подозрение на травму мочевого пузыря при лапароскопии, можно через мочеточниковый катетер ввести раствор индигокармина для выявления незначительных утечек. Цистоскопию или (реже) целенаправленную цистотомию можно использовать для осмотра слизистой оболочки мочевого пузыря (в сомнительных случаях), определения протяженности известного повреждения или подтверждения того, что нет поражения мочеточника.
Послеоперационная диагностика повреждения мочевого пузыря может быть также затруднена. Если через несколько дней после лапароскопии у пациентки возникает выраженная симптоматика со стороны брюшной полости, нужно принимать во внимание возможность скрытого повреждения мочевого пузыря. Это осложнение необходимо учитывать при дифференциальной диагностике в случае болезненного мочеиспускания и микрогематурии. Повышение концентрации азота мочевины крови и креатинина в сыворотке крови предполагает возможность утечки мочи в брюшную полость со всасыванием ее через брюшину. Дренаж через надлобковый надрез может быть проверен путем введения раствора индигокармина в мочевой пузырь.
Если травма мочевого пузыря диагностирована в послеоперационном периоде, показана ретроградная цистография для определения протяженности повреждения. Если назначено хирургическое вмешательство ввиду симптомов раздражения брюшины неясной причины, перед лапаротомией может быть целесообразным проведение цистоскопии для определения лучшего варианта хирургического доступа.
Для лечения небольших, неосложненных и изолированных повреждений верхней стенки мочевого пузыря бывает достаточно введения дренажного катетера. Ретроградную цистографию проводят после 10 дней непрерывного дренирования. С помощью этого исследования подтверждают самоизлечение, наступающее у 85% больных, имеющих незначительные повреждения. Оперативное восстановление может оказаться необходимым, если с помощью катетера Фолея не удается обеспечить достаточный дренаж мочевого пузыря ввиду наличия сгустков крови и в случаях постоянного просачивания крови.
Первичное хирургическое ушивание необходимо при крупных повреждениях и таких, которые касаются определенных сегментов мочевого пузыря, включая мочепузырный треугольник, особенно если присутствует риск сопутствующего повреждения уретры или мочеточника. Закрытие раны выполняют путем наложения герметичного многорядного шва с использованием рассасывающегося материала. Лапароскопическое ушивание возможно в случае небольшого повреждения при наличии адекватной хирургической ревизии и своевременного обнаружения повреждения, то есть до того как пострадали мочеточник и шейка пузыря.
Повреждения мочеточника происходят приблизительно во время 1% лапароскопии. Наибольший риск характерен для лапароскопической вагинальной гистерэктомии, которая становится самой распространенной лапароскопической операцией и причиной травм мочеточника, обычно связанных с электрохирургией.
Лапароскопические травмы мочеточника, как правило, не диагностируют во время операции. Диагноз чаще всего ставят со 2-го по 7-й день после операции, однако есть сообщение об установлении диагноза через 33 дня после хирургического вмешательства. Самые распространенные типичные симптомы, известные в настоящее время, — боль в животе, лихорадка, гематурия, боль в подвздошной области, перитонит и лейкоцитоз.
Лечение травмы мочеточника необходимо проводить совместно с хирургом-урологом. В большинстве случаев можно успешно применить чрескожное или цитоскопическое стентирование. В тяжелых случаях нужна лапаротомия для наложения мочеточникового анастомоза «конец-в-конец» или реимплантации мочевого пузыря. Есть сообщения о лапароскопическом ушивании мочеточника.
источник
Одним из новейших методов диагностики и лечения болезней органов, которые расположены в брюшной полости и полости малого таза, является лапароскопия.
Методика проводит оперативное вмешательство или осмотр брюшной полости с наименьшим вредом для организма. При этом имеет недостатки — развитие цистита после проведения.
Лапароскопия — инструментальный метод диагностики и лечения, с использованием специального эндоскопического устройства — лапароскопа.
Лапароскоп представляет собой комплекс из гибкой эндоскопической камеры оснащенной светодиодом, источника подачи воздуха в брюшную полость, электрокоагулятора, монитора, дополнительных хирургических микроинструментов.
Лапароскопическое оборудование делается из гипоаллергенных материалов. Обследование проводится для осмотра брюшной полости, оценки состояния внутренних органов.
С помощью лапароскопа проводят операции, вмешательства на желчном пузыре, желудке, придатках матки, кишечнике, грыжах передней брюшной стенки, аппендиците.
Диагностика мочевого пузыря проводится при наличии разрывов или новообразований. Прежде чем делать, проводят обследование, определяют можно ли делать такое исследование. 
- Отсутствие больших разрезов на передней брюшной стенке. Исключает вероятность возникновения послеоперационных грыж, сокращает реабилитационный период.
- Минимальный травматизм.
- Короткий срок пребывания пациента в стационаре после операции.
Делать лапароскопию не рекомендуется при наличии очагов инфекционного процесса. Несмотря на популярность и преимущества метода, имеет ряд недостатков.
При лапароскопии имеется небольшое поле зрения и вероятность пропустить очаг патологии. Кроме этого, окружающие органы приходится отодвигать с помощью инструментов, что приводит к микротравмам. Одним из осложнений, при операциях на органах малого таза, является цистит.
Цистит после лапароскопии возникает из-за того, что оказывается механическое воздействие на стенку мочевого пузыря.
Это происходит после случайного контакта с лапароскопическим инструментарием, или при рассечении спаек.
Малейший травматизм является пусковым механизмом для развития болезни. На месте микроскопической травмы происходит воспаление тканей, в результате чего снижается устойчивость к компонентам мочи.
Совокупность этих факторов приводит к проявлению болезни. Цистит возникает через несколько часов после операции.
Так как для послеоперационного цистита характерно поражение верхних отделов мочевого пузыря, а в первые дни процесс не успевает распространиться до устья уретры, то резей при мочеиспускании не будет.
Вместо этого будут отмечаться постоянные боли над лобком, повысится температура тела. Болезнь после диагностики носит не бактериальный, а травматический характер, возможно появление небольших примесей крови в моче, вместо гноя.
Болезнь редко осложняется присоединением инфекции, так как после диагностики назначается курс антибиотиков, для профилактики септических патологий.
Основой диагностики цистита, который возник после проведения лапароскопической операции, является проведение УЗИ мочевого пузыря.
Помогает установить локализацию поражения и степень. Бактериологические анализы мочи не нужны, что связано с приемом антибактериальных средств широкого спектра.
Лечение цистита травматического характера требует использования таких групп препаратов, как обезболивающие, спазмолитики, противовоспалительные.
Противовоспалительные препараты помогают устранить воспаление, что приведет к улучшению микроциркуляции в тканях, обеспечит скорейшее выздоровление («Диклофенак», «Индометацин»). 
Представителями группы спазмолитиков являются «Папаверин», «Дротаверин». Возможно использование аналогов, которые выпускаются под различными торговыми названиями.
Кроме медикаментозной терапии рекомендуется соблюдать диету. Диета содержит большое количество жидкости, исключает соленые, копченые, кислые продукты.
Это связано с тем, что способны изменять кислотные показатели мочи, что оказывает негативное химическое воздействие на стенки мочевого пузыря. 
источник
В гинекологической практике лапароскопии отводится не последнее место. Благодаря этой методике ведения операций стало возможным минимизировать травматичность вмешательств, ускорить восстановление женщин. Как правило, восстановление после операции быстрое и протекает без осложнений. В некоторых случаях наблюдаются выделения после лапароскопии, которые могут быть как признаком нормы, так и патологии.
Лапароскопия применяется в лечении различных заболеваний женских половых органов:
- Внематочной беременности.
- В случае перекрута кисты яичников или при ее разрыве.
- Апоплексии яичника.
- Перекрута фиброматозного узла матки.
- Эндометриоза.
- Миомы матки.
- Бесплодия.
- Пороков развития и аномалий строения половых органов.
- Онкологических процессов в начальных стадиях.
Лапароскопия проводится как диагностическая или лечебная операция. Благодаря ее возможностям лечение многих заболеваний репродуктивной системы стало успешнее.
Иногда операция проводится для диагностики, особенно в случае так называемого «острого живота». В данной ситуации патология может быть вызвана поражениями органов брюшной полости, травмами, выпотом в малом тазу.
Любое оперативное вмешательство проводится только после предварительного обследования. Конечно, в случае экстренной операции никакого обследования не понадобится, потому что на него не будет времени, ведь результатов еще сколько придется ждать.
Какие анализы и исследования необходимо пройти:
- Осмотр и беседа с гинекологом.
- Общие анализы крови и мочи.
- Биохимический анализ крови.
- Коагулограмма: оценка свертываемости крови.
- Выяснение группы крови и резус-фактора.
- ВИЧ, сифилис и гепатиты.
- Флюорография.
- ЭКГ.
- УЗИ малого таза.
Нужно помнить, что операция должна проводиться в первую половину цикла после завершения менструации. Подготовка также включает специальную диету, выполнение очистительной клизмы. Перед выполнением лапароскопического вмешательства анестезиолог и лечащий врач обязательно проводят разъяснительную беседу с пациенткой.
Продолжительность этого этапа реабилитации зависит от объема оперативного вмешательства. Например, после лапароскопии кисты яичника послеоперационный период длится до 5 дней. После операции возможно ощущение дискомфорта. Оно напрямую связано с техникой проведения вмешательства. Дело в том, что во время операции в брюшную полость нагнетается воздух для того, чтобы увеличить пространство для манипуляции.
Вследствие малой травматичности оперативного вмешательства женщины быстрее восстанавливаются и чувствуют себя гораздо лучше, чем после лапаротомии.
Швы не потребуют особенного внимания. Они незаметные, не нуждающиеся в специальном уходе. Также, отсутствует вероятность расхождения швов. В случае лечения эндометриоза после операции потребуется дополнительная гормонотерапия.
После операции восстановление проходит быстро. Соблюдение некоторых правил, таких как ограничение физических нагрузок и тщательное выполнение рекомендаций гинеколога, поможет ускорить процесс выздоровления.
После операции по поводу внематочной беременности возможно развитие осложнений:
- Спаек.
- Воспалительного процесса.
- Кровотечения.
- Выделения.
После лечения внематочной беременности иногда наблюдаются кровянистые выделения, которые идут несколько дней. Обычно они продолжаются не дольше 7 дней.
Раннее восстановление менструального цикла может говорить либо о быстром восстановлении организма, либо о гормональных нарушениях. Выделения, количество которых небольшое, как правило, не вызывают опасений.
Если менструальная функция не восстанавливается в течение 2-3 месяцев, можно судить о том, что операция сильно повлияла на женский организм. После подобного исхода внематочной беременности пациентке будут назначены гормональные препараты.
После лапароскии яичников также наблюдаются выделения, иногда с примесью крови, которые могут идти 2-3 дня, что является нормой. Также возможно, что подобных симптомов не будет, а первая менструация начнется через 1-2 месяца. Женщина отметит, что цикл идёт как обычно.
Опасными стоит считать обильные кровянистые выделения, особенно продолжающие длительное время. В таком случае следует неотложно обратиться к врачу, т.к. вышеуказанное может свидетельствовать о кровотечении.
Любые выделения, отличающиеся от нормальных, свидетельствуют о необходимости консультации и последующего лечения имеющихся проблем!
Коричневые выделения после проведенной лапароскопии стоит считать вариантом нормы, что свидетельствует об остаточном кровотечении. Если цвет меняется на желто-зеленый, а также присутствует неприятный и резкий запах – это симптомы, говорящие об инфекции.
Белый цвет выделений, а также сопутствующее жжение, свидетельствуют о молочнице.
В последних двух случаях экстренная медицинская помощь не требуется. Однако необходимо поскорее обратиться к врачу. Отсутствие должного лечения может привести к осложнениям в ослабленном организме.
Кровянисто-слизистое отделяемое нередко идет несколько недель. Если при этом не появляется примеси гноя, не меняется запах и консистенция, то беспокоиться не стоит. В обратном случае женщина должна обратиться к доктору. Специалист назначит пациентке анализы для выявления причины.
Может быть и так, что после операции месячные так и не приходят. Сколько в таком случае должно пройти времени до полного восстановления половой функции? В каждом случае по-разному, потому что это зависит от индивидуальных особенностей организма конкретной пациентки. Если при операции не были задеты ткани яичника, то цикл восстановится в течение 2-3 месяцев. Пациентки в подобном случае отмечают, что менструации шли дольше обычного и были более обильными.
Не стоит забывать, что после лечения внематочной беременности выделений может не быть, как и менструаций, в течение длительного периода. Всегда нужно помнить, что лапароскопия является вмешательством в нормальную работу организма, что может нарушить привычные процессы. Любой сбой менструального цикла – это сигнал тела к обращению за консультацией к специалисту.
Принято считать, что лапароскопия – практически безопасная операция, что за ней не последует серьезных осложнений. Но как и любая другая оперативная методика она несет в себе риски для здоровья. Кроме патологических выделений и нарушений цикла, возможно снижение аппетита, недержание мочи, а также травмы внутренних органов.
Во избежание этих неприятных симптомов пациентка должна соблюдать все необходимые рекомендации специалистов, а также внимательно отнестись к выбору клиники и врача, который будет проводить операцию. Соблюдение правил восстановительного периода позволит женщине быстро вернуть форму и вернуться к активному образу жизни без серьезных последствий для здоровья.
источник

Главное преимущество данного метода состоит в том, что он малотравматичный и приносит полное излечение от мочекаменной болезни за кратчайший срок.

- дробление камней ультразвуком или лазером невозможно по каким-либо причинам (нарушение сердечной деятельности, деформация позвоночника и т.д.);
- образовались коралловидные и крупные камни (более 2 см), есть конкременты в почечной лоханке;
- затруднен отток мочи;
- имеются стриктуры мочеточника (сужения его просвета);
- участились приступы почечной колики;
- камень травмирует ткани, вызывает кровотечения.
Целесообразность лапароскопического удаления камней определяется лечащим врачом на основании данных УЗИ мочевыделительных органов, компьютерной томографии, рентгена с контрастным веществом, анализа крови и мочи.

Перед лапароскопией врач проводит опрос, назначает следующие обследования и анализы:
- электрокардиограмма;
- анализ на сахар, свертываемость и биохимические показатели крови;
- общий анализ мочи;
- исследование крови на гепатит, сифилис, ВИЧ.
Подготовить организм к операции помогут антиоксиданты и средства, стимулирующие кровообращение, которые пропишет специалист. Для успешного проведения лапароскопии пациенту необходимо придерживаться следующих рекомендаций:
- избегать переохлаждения и инфекций, лапароскопия, как и любая плановая операция, не проводится во время болезни;
- своевременно сообщить врачу о приеме медикаментов, определенные лекарства (Аспирин, Ибупрофен) стоит прекратить пить за 3-4 дня до операции;
- за 3 дня до операции исключить из меню газообразующие и раздражающие кишечник продукты, овощи, фрукты, свежий хлеб, жирную пищу, молоко и бобовые стоит заменить крупами, постным мясом;
- ничего не есть и не пить за 8 часов до хирургической манипуляции;
- вечером перед лапароскопией очистить кишечник препаратом Фортранс или ему подобным.
Если у пациента когда-либо наблюдалась аллергия на лекарства, возможно потребуется провести тест на аллергические реакции и проконсультироваться с анестезиологом.
Лапароскопическое удаление камней проводится под общей анестезией. Длительность операции – около часа, но в сложных ситуациях может доходить до нескольких часов. Перед началом манипуляции область проколов освобождают от волосяного покрова и обрабатывают специальным мылом.
В брюшной полости делают 3 (реже 4) прокола, которые проходят через жировую прослойку, мышечную ткань и почки. Диаметр разрезов составляет 5-10 мм.
Для лучшего обзора в брюшную полость через прокол подается углекислый газ. Затем внутрь вводят лапароскоп с эндокамерой, выводящей изображение на монитор. Через оставшиеся 1-2 разреза вводят инструменты, которыми и выполняют удаление камней.
Если камень в диаметре крупнее, чем разрез в брюшине, он подлежит предварительному дроблению эндоскопом. После этого части конкремента легко извлекаются из почки.
Измельчение камня также возможно с помощью лазера. Операция завершается установкой дренажа и наложением швов.

- минимальные кровопотери и повреждения тканей;
- короткий и легкий период реабилитации;
- отсутствие заметных шрамов;
- низкий риск инфицирования, спаечного процесса и послеоперационных грыж;
- возможность одновременного удаления камней и устранения аномалии органа.
Недостатками лапароскопии являются высокая стоимость и повышенные требования к квалификации хирурга. Также имеется и ряд противопоказаний, например:
- аллергия на наркоз;
- гнойный перитонит;
- нарушение свертываемости крови;
- простудные заболевания в острой фазе;
- обострение желудочно-кишечных болезней;
- патологии органов дыхания, сердца и сосудов.
Несмотря на то, что метод считается наименее травматичным, осложнения возможны.
Если операция затянулась, долгое воздействие углекислого газа может привести к перитонеальной травме. Однако риск подобных осложнений минимален.
В первые сутки после операции пациенты могут испытывать боль, которая купируется анальгетиками. К вечеру большинство прооперированных могут самостоятельно приподниматься и принимать пищу.
В послеоперационном периоде могут наблюдаться частые мочеиспускания и тошнота, которые обычно исчезают через неделю.
Диета после лапароскопии очень важна. Это не только позволит быстрее восстановиться после хирургического вмешательства, но и снизит риск осложнений. Следует придерживаться таких рекомендаций:
-
Первые сутки после операции. Желательно ограничить употребление пищи, можно небольшими глотками пить негазированную воду.
- 2–3-й день. В рацион вводят жидкую еду, такую как кисели, протертые постные супы, жидкие каши на воде.
- 4-5 день. Разрешены протертые паровые и вареные блюда, режим питания дробный — 5-6 приемов за сутки.
- 6-й день. Как правило, в этот день пациента выписывают из больницы. Дома следует придерживаться диеты, но уже можно перейти на 4-х разовый прием пищи.
Важно свести к минимуму или вовсе исключить употребление соли в послеоперационный период.
Из сладостей допускаются запеченные яблоки и сухофрукты, а фаст-фуд и полуфабрикаты следует исключить полностью.
Пищу рекомендуется принимать в теплом виде. Подробную диету для исключения рецидивов болезни прописывает врач после изучения химического состава конкрементов.
Для полной реабилитации и восстановления после лапароскопии требуется примерно 2 недели. На этот период следует полностью исключить физические нагрузки, наклоны туловища, поднятие тяжестей, принятие ванны.
Пешие прогулки и дозированная физическая активность, наоборот, способствуют скорейшему выздоровлению.
Некоторым пациентам врач назначает специальное компрессионное белье или бандаж. Оно ускоряет заживление швов, не допускает развитие гематом, грыж, отеков, опущения органов. Срок ношения подбирается индивидуально.
С помощью лапароскопического оборудования можно удалить все имеющиеся в почках, мочеточниках и мочевом пузыре камни. Но ни одна операция не в состоянии препятствовать образованию новых конкрементов.
Изучив причину заболевания и состав камней, доктор даст рекомендации, которые помогут сохранить здоровье мочеполовой системы
источник
На сегодняшний день медицинская отрасль обладает принципиально новыми технологиями хирургических вмешательств. Одним из таких достижений современной науки является лапароскопия – безопасная, мало травмирующая и короткая по времени операция, которая не требует длительного восстановительного периода. Проведение лапароскопических вмешательств осуществляется с помощью зондов, которые оснащены камерой и специальным освещением, позволяющим рассмотреть все детали оперируемого участка. Их вводят через небольшие по размеру (не более двух сантиметров) надрезы на кожных покровах.
Данную хирургическую методику широко используют в гинекологии – после такой операции на коже живота не остается заметных косметических дефектов, к тому же реабилитация протекает быстро и без каких-либо серьезных осложнений. В некоторых случаях после проведенной лапароскопии женщины отмечают появление выделений – это может быть как естественным явлением, так и признаком патологического процесса.
В нашей статье мы хотим рассказать о специфике лапароскопической операции, правилах подготовки к процедуре, особенностях реабилитационного периода женского организма и объяснить, являются ли коричневые выделения после лапароскопии патологией.
Практикующие гинекологи используют этумалоинвазивную диагностическую и хирургическую методику гораздо чаще остальных медицинских специалистов. Показаниями для проведения лапаро- и гистероскопии (способа осмотра шейки и полости матки) являются:
- эндометриоз – разрастание эндометрия (внутреннего слоя маточных стенок);
- миома – доброкачественное новообразование, формирующееся в миометрии (мышечном слое матки);
- перекрут доброкачественной опухоли яичника (кисты) или ее разрыв;
- апоплексия яичника – внезапное нарушение целостности его тканей;
- аномалии анатомического строения половых органов и пороки их развития;
- бесплодие;
- внематочная беременность – когда прикрепление оплодотворенной яйцеклетки может происходить в брюшине, маточной трубе, шейке матки или яичнике;
- начальные стадии злокачественного процесса.
Благодаря возможностям лапароскопии проведение лечебной терапии многих патологий органов женской репродуктивной системы стало намного успешнее.
Перед любой плановой операцией пациента предварительно обследуют. После беседы с медицинским специалистом и физикального осмотра гинеколога женщина проходит:
- общеклинические анализы мочи и крови;
- биохимическое исследование крови;
- коагулограмму – оценивание факторов свертывающей системы;
- определение групповой и резусной принадлежности крови;
- флюорографию;
- электрокардиограмму;
- УЗИ;
- серологические тесты на наличие антител к вирусам ВИЧ, сифилиса, гепатитов.
Продолжительность восстановления женского организма зависит от объема проведенного хирургического вмешательства (к примеру – удаление кисты яичника требует реабилитации около 5 дней). После лапароскопии пациентки отмечают наличие ощущения дискомфорта в животе. Это явление связано с техникой проведения манипуляции – для увеличения пространства для вмешательства в брюшную полость нагнетают углекислый газ.
При малотравмирующей лапароскопии организм женщины восстанавливается гораздо быстрее, чем после эксплоративной лапаротомии – хирургической операции, при которой для доступа к внутренним органам разрезают брюшную стенку. Ограничение физической активности и выполнение советов лечащего врача ускоряет выздоровление.
В течение трех недель после оперативного вмешательства из влагалища отмечается выделение несильных, прозрачных, с небольшим вкраплением крови белей. Это явление нормальное и не должно вызывать у женщины никакого беспокойства – оно связано с заживлением поврежденных тканей.
В это время пациентка должна тщательно выполнять все требования личной гигиены и воздержаться от интимных контактов. Патологическими считаются интенсивные кровянистые выделения (особенно со сгустками крови) – это сигнал внутреннего кровотечения.
Бели коричнево- или желто-зеленого оттенка, с неприятным запахом указывают на бактериальную инфекцию. Белые выделения, сопровождающиеся зудом и жжением, могут свидетельствовать о кандидозе (или молочнице) – наличии в половых путях дрожжеподобных грибков CandidaAlbicans.
В послеоперационном периоде женщина принимает антибактериальные препараты, ослабляющие иммунитет – это и провоцирует активное размножение болезнетворных бактерий. Также очень часто женщины отмечают изменение менструального цикла. Во всех перечисленных выше случаях пациентка должна обратиться к лечащему врачу, который применит срочные меры.
После лапароскопии могут развиться следующие осложнения:
- спайки;
- кровотечение;
- воспалительный процесс;
- патологические выделения.
Лапароскопия считается безопасным и малотравматичным способом оперативного лечения, именно поэтому полное восстановление женского организма происходит не более, чем за две недели. У многих менструальная функция не изменяется, операцию всегда назначают на восьмой день месячного цикла и к началу следующей менструации организм женщины успевает полностью возобновить свою физическую активность. Выделение из влагалища отслоившегося эндометрия с кровью свидетельствует о быстрой реабилитации либо о нарушении гормонального фона. Как правило, небольшое количество выделений не должно вызывать никаких опасений.
Как правило, первая менструация после оперативного вмешательства очень обильная и выраженная – это явление объясняется медленным заживлением внутренних органов.
Существуют и другие нарушения менструальной функции, которые считаются нормой:
- «Сдвиг» месячного цикла. День проведения лапароскопии считается началом нового периода, в этом случае кровянистые выделения отмечаются спустя определенный период.
- Выделение слизисто-кровянистых белей отмечается сразу после хирургической манипуляции и продолжается приблизительно 21 день. Их появление не нужно расценивать как тревожный сигнал. Если же они будут иметь неприятный запах – нужно обратиться в лабораторный центр и сделать анализ мазка из половых путей.
- Длительная задержка – ее может вызвать психоэмоциональное напряжение или действие наркоза. Отсутствие выделений может являться следствием нарушения целостности тканей женских половых желез (яичников). Если при задержке месячных женщина испытывает боли в животе и отмечает выделение кровяных сгустков – необходимо обратиться за медицинской помощью, сделать УЗИ и сдать анализы.
К тому же следует помнить, что месячные кровотечения контролируются сложными биохимическими процессами, происходящими в организме женщины, с учетом физиологических и нервной системы – функциональной деятельности гипоталамуса и гипофиза. Сбой менструального цикла может быть связан не только с медицинскими манипуляциями, но и с любым нарушением в женском организме. Найти и устранить причину отсутствия месячных может только квалифицированный врач.
Первый месяц после лапароскопии пациентке нужно ограничить спортивные занятия и любую физическую нагрузку – возвращаться к привычному ритму должно происходить постепенно. Интимную жизнь можно возобновить спустя 2 недели после операции.
Проведение хирургического вмешательства лапароскопическим способом назначают как в диагностических, так и в лечебных целях при патологических процессах, сопутствующих бесплодию – спайках фаллопиевых труб, эндометриозе, кистах, миомах, поликистозе яичников и пр. Удачное окончание восстановительного периода свидетельствует о том, что уже можно планировать рождение ребенка.
При лечении бесплодия используют не только оперативное, но и консервативное лечение – применение лекарственных средств, влияющих на функциональную деятельность женской репродуктивной системы. Именно поэтому планировать рождение малыша необходимо после консультации с практикующим акушер-гинекологом, который подробно изучил данные анамнеза пациентки.При успешном проведении лапароскопии планирование беременности можно начинать уже через несколько месяцев.
Побочные эффекты этой безопасной процедуры сведены к минимуму. Однако, кроме появления патологических выделений, женщина может испытывать другие симптомы:
- повышение температуры;
- общую слабость и быструю утомляемость;
- потерю сознания;
- снижение аппетита;
- вздутие живота;
- частые позывы к опорожнению мочевого пузыря;
- тошноту, вплоть до рвоты;
- усиление болевых ощущений в животе;
- отечность и гиперемию шовных зон;
- кровотечение из ранок;
- воспаление легких;
- инсульт.
Для снятия болевого синдрома назначаются обезболивающие средства, устранить метеоризм смогут лекарственные препараты, в составе которых имеется Симетикон. В завершении всей вышеизложенной информации хочется добавить, что во избежание всех неприятных проявлений послеоперационного периода, пациентке необходимо выполнять все рекомендации лечащего врача. К тому же – со всей ответственностью подойти к выбору медицинского учреждения и специалиста, который будет проводить лапароскопию. А при соблюдении всех правил реабилитационного периода женщина быстро вернется в прежнюю форму и к активной жизни без последствий для своего здоровья.
источник
После лапароскопии маточных труб послеоперационный период длится 10-14 дней. Реабилитация после лапароскопии маточных труб длится не менее месяца и включает в себя довольно большой спектр мероприятий и правил, которые направлены на скорейшее восстановление организма, нормализацию психологического и эмоционального состояния, восстановление фертильности и предупреждение рецидива заболевания и послеоперационных осложнений.
Реабилитация включает в себя:
- Медикаментозное лечение, в том числе гормональную коррекцию при необходимости
- Физиотерапевтические процедуры
- Соблюдение специальной диеты
- Адекватные физические нагрузки
- Соблюдение режима труда и отдыха
Безусловно, сроки восстановления организма после лапароскопии гораздо меньше, чем при лапаротомической операции. Если была проведена диагностическая лапароскопия маточных труб, послеоперационный период занимает меньше времени, чем после лечебной лапароскопии, особенно при удалении маточных труб и других радикальных операций.
Однако не нужно забывать, что общее самочувствие и поверхностные швы восстанавливаются намного раньше, чем происходит полное заживление со стороны внутренних органов. Поэтому чтобы избежать осложнений после операции лапароскопии маточных труб, важно придерживаться рекомендаций, которые дает лечащий врач.
Ранний послеоперационный период занимает первые несколько часов после операции. В это время пациентка отходит от наркоза, иногда может быть озноб или ощущение холода – это нормальная реакция организма на наркоз. Такое состояние не требует специального лечения, нужно просто дополнительно укрыть пациентку и дать ей согреться. Также может быть тошнота, иногда рвота. В таком случае назначаются специальные препараты, например церукал. Могут беспокоить неприятные ощущения и першение в горле – это происходит после интубации как следствие микротравм слизистой оболочки носоглотки и гортани.
На следующий день после лапароскопии могут беспокоить боли или дискомфорт в области плечей и шеи – это реакция организма на предшествующий пневмоперитонеум, данные неприятные ощущения могут быть устранены путем назначения анальгетиков, но только в случае, если значительно беспокоят пациентку. Чрезмерное использование анальгетиков без необходимости может маскировать некоторые осложнения. Физические нагрузки постепенно можно усиливать, ориентируясь на собственное самочувствие. Избегать стоит резких движений, подъема тяжестей.
Температура после лапароскопии маточных труб в первые дни может быть повышена до 370С, это нормально для раннего послеоперационного периода, если отсутствуют другие признаки воспалительного процесса.
Зачастую может быть нарушение перистальтики кишечника, что проявляется вздутием живота, задержкой газов и стула, тошнотой, слабостью. Обычно в таких случаях врач назначает препараты, содержащие симетикон. Ходьба в этом случае также способствует активации работы кишечника, нормализации стула.
Из-за постановки мочевого катетера во время операции могут быть неприятные ощущения, рези при мочеиспускании, частое мочеиспускание. Если данные явления не купируются длительное время, это повод обратиться к врачу, поскольку могут быть симптомами цистита.
Что нельзя после лапароскопии маточных труб? На протяжении всего периода реабилитации нужно избегать длительных и чрезмерных физических нагрузок, долгих поездок, перелетов. Первые 2-3 недели после операции нужно воздержаться от принятия ванн, посещения бассейна, общественных водоемов, бани, сауны, нельзя позволять швам намокать. За швами необходим ежедневный уход для их скорейшего и бесследного заживления. Желательно носить свободную одежду из натуральных материалов, не оказывающую давление на живот и особенно область швов. Через пару недель после того, как была проведена лапароскопия маточных труб, шрамы обычно ярко-красные, заметные. Но многочисленные фото после лапароскопии маточных труб подтверждают, что в большинстве случаев шрамы исчезают практически бесследно через некоторое время.
Физиотерапия после лапароскопии маточных труб очень полезна, направлена на улучшение кровообращения и лимфооттока в области малого таза, предупреждение развития спаек, ускорение заживления травмированных тканей, повышение общей резистентности организма.
Через несколько дней после операции, обычно на 4-5 день пациентку выписывают домой для продолжения лечения и восстановления амбулаторно. При этом даются рекомендации, что делать после лапароскопии маточных труб в домашних условиях. Они включают в себя особенности ухода за швами, исключение половой жизни, особенности гигиены, ограничение физических нагрузок, медикаментозное лечение, рекомендации по диете.
Для тех, кому была проведена лапароскопия маточных труб, отзывы после операции от других людей могут быть полезны в психологическом плане. Жизнь после лапароскопии маточных труб очень быстро возвращается в нормальное русло, все ограничения временны и не слишком обременяют пациентку.
В послеоперационном периоде необходимо объяснить женщине, что важно следить за выделениями из половых путей, учитывать время их появления, характер выделений, их количество, сопровождаются ли они изменениями самочувствия.
Кровянистые выделения после лапароскопии маточных труб в незначительном количестве могут появиться в первые несколько дней после операции. Это нормальное явление и не должно вызывать опасений. Появление этих выделений связано с травматическим повреждением внутренних половых органов при лапароскопической операции. Как правило, выделения не обильные, чаще носят мажущий характер. Постепенно выделения в норме приобретают сукровичный характер, а затем становятся слизистыми, как обычные бели.
Если же выделения мутные, желтого или зеленоватого оттенка, обладают неприятным запахом – нужно немедленно обратиться за медицинской помощью, так как являются признаком присоединения инфекции.
Коричневые выделения после лапароскопии маточных труб могут наблюдаться как в норме, если нет дополнительных причин беспокоиться, так и при патологических процессах в малом тазу. В случае патологии выделения имеют неприятный запах, сопровождаются болями внизу живота, повышением температуры тела, слабостью, ознобом.
Первая менструация после лапароскопии может наступить несвоевременно. Возможна как задержка, причем иногда довольно длительная, так и преждевременная менструация. Кроме того, менструальная кровь после лапароскопии маточных труб более яркая и в большем объеме, чем всегда. Следует дифференцировать раннее наступление менструации с таким осложнением, как кровотечение после лапароскопии. при кровотечении выделения ярко-красного цвета, со сгустками, не имеют тенденции к уменьшению. При этом женщина отмечает повышенную слабость, головокружение, тахикардию. Кровотечение после лапароскопии маточных труб может быть жизнеугрожающим состоянием и требует неотложного медицинского вмешательства.
Иногда из-за антибиотикотерапии при лапароскопической операции возможно нарушение микрофлоры влагалища, что клинически проявляется возникновение выделений белого цвета, творожистого или густого характера, сопровождающиеся зудом в области наружных половых органов и покраснением слизистых. Это проявления кандидозного кольпита, или, иначе, молочницы. Это осложнение не является опасным для жизни, однако стоит обратиться к врачу, чтобы он назначил соответствующее лечение. Как правило, применяют местное лечение в виде вагинальных свечей или таблеток с противогрибковыми препаратами. После курса лечения возможно применение также препаратов для восстановления нормального биоценоза влагалища, например свечи гинофлор или вагинорм.
Лапароскопия маточных труб: диета. Лапароскопия маточных труб, как и любая операция, является определенной стрессовой ситуацией для организма. Поэтому в послеоперационном периоде необходимо придерживаться определенного режима питания и диеты. Диета после лапароскопии маточных труб должна быть щадящей, пища легкая, не требующая много энергетических затрат на переваривание, не провоцирующая нарушения стула и газообразования.
Выполнение рекомендаций по питанию способствует снижению возможности возникновения послеоперационных осложнений, связанных с работой пищеварительной системы, а так же способствует скорейшему выздоровлению. Перед тем, как будет проведена лапароскопия маточных труб, надо узнать, что можно есть после операции. Это поможет сопровождающим ориентироваться в том, какие продукты можно принести пациентке, а что стоит ограничить.
Общие принципы питания в послеоперационном периоде:
- В первые сутки можно пить негазированную воду, потом к окончанию первых суток после операции – нежирные бульоны
- Пища должна быть отварной или тушеной, обладать негрубой структурой, чтобы не повредить слизистые кишечника. К тому же, после интубации сохраняются неприятные ощущения в горле и грубая пища лишь дополнительно травмирует и так поврежденную слизистую
- Питание должно быть дробным: кушать нужно 5-6 раз в день небольшими порциями, чтобы не перегружать пищеварительный тракт и не способствовать процессам гниения в кишечнике
- Питание после лапароскопии маточных труб должно быть с повышенным содержанием питательных веществ, особенно белков и витаминов, что повышает иммунитет и ускоряет процессы восстановления.
Что можно кушать после лапароскопии маточных труб:
- Овощи и фрукты, особенно запеченные яблоки, бананы
- Супы-пюре
- Бульон на курице
- Нежирные виды мяса (телятина, курица) и рыбы (хек, минтай, судак)
- Каши – гречневая, овсяная, перловая, рис – с осторожностью
- Цельнозерновой хлеб или хлеб с отрубями
- Творог и нежирные сливки, кисломолочные продукты
- Пить можно некрепкий чай, разбавленные фруктовые и овощные соки, негазированную воду
Нужно ограничить или исключить из рациона следующие продукты:
- Соленую, пряную пищу
- Маринованные продукты
- Жирную рыбу (форель, лосось) и мясо (свинина, сало)
- Копчености, жареную пищу с большим содержанием масла и жира
- Шоколадные изделия, пирожные, торты, свежую выпечку
- Продукты, способствующие повышенному газообразованию в кишечнике – черный хлеб, свекла, капуста, бобовые
- Некоторые ягоды и фрукты, такие как айва, хурма, кизил
- Алкоголь, кофе, газированные напитки
Нужно знать, что можно есть после лапароскопии маточных труб для предупреждения запоров. Это такие продукты, как свежий кефир, йогурты без пищевых вкусовых и ароматических добавок. Полезные для пищеварения бактерии, содержащиеся в кисломолочных продуктах, предотвращают дисбактериоз и сопровождающие его проблемы. Для улучшения перистальтики можно кушать сухофрукты, в том числе чернослив.
Необходимо употреблять достаточное количество жидкости – около 2х литров в день. Это могут быть простая вода, морсы, соки, компоты, кисели, некрепкий чай. Чрезмерное употребление жидкости может привести к развитию отеков, что тоже нежелательно.
Алкоголь после лапароскопии маточных труб категорически противопоказан. Это обусловлено многими причинами:
- Алкогольные токсины приводят к интоксикации организма, на их выведение необходима усиленная работа системы детоксикации
- Повышается риск инфекционных осложнений
- Совместное употребление алкоголя с медикаментами приводит к поражению печени, развитию острого токсического гепатита.
- Замедляются процессы регенерации, обостряются хронические заболевания
- Алкоголь способствует нарушению свертывающей функции крови
- Угнетение нервной системы при употреблении алкоголя отягощает течение послеоперационного периода
Прием алкоголя совместно с антибиотиками особо опасен для печени (поскольку именно в ней происходят процессы обезвреживания и распада токсичных веществ) и почек (так как они выводят опасные метаболиты из организма с мочой). Это не значит, что нужно отказаться от алкоголя навсегда, но в периоде реабилитации необходимо полное воздержание от алкоголя.
Если женщина курила до операции, то в послеоперационном периоде также следует ограничить себя в табакокурении, поскольку никотин и смолы, содержащиеся в сигаретах, способны ухудшать течение послеоперационного периода и замедлять процессы регенерации.
Секс после лапароскопии на маточных трубах обычно разрешается не ранее, чем через 3-4 недели после операции. Возобновить обычную половую жизнь можно в случае, если женщина нормально себя чувствует, у нее не возникло различного рода осложнений. Также важно, чтобы половой партнер был обследован на урогенитальные инфекции и здоров. Это важно, так как повторное заражение женщины может усугубить ее состояние и свести на нет все результаты лечения. Если лапароскопия проводилась с целью лечения бесплодия, слишком надолго откладывать вопрос с началом половой жизни не стоит, так как обычно операции по восстановлению проходимости труб эффективны несколько месяцев.
источник
Моча после лапароскопии. Выделения после проведенной лапароскопии: норма или патология? Циститы и ослабленная иммунная защита
Мочеполовая система человека стерильна. Попадание внутрь органов и протоков инфекции приводит к воспалительному процессу. При полостной операции или установке катетера вероятность заражения существенно увеличивается. Для предотвращения осложнений проводятся профилактические мероприятия.
Несмотря на предпринимаемые меры цистит после операции и катетеризации остается достаточно распространенной проблемой. Перед тем как соглашаться на хирургические и диагностические процедуры, необходимо узнать о возможных осложнениях.
Инфекционные осложнения возникают после:
- абортов;
- удаления яичников, матки;
- проведения ТУР, лапароскопии и по иссечению аденомы;
- вследствие цистоскопии, забора образцов , при подозрении на онкопроцессы;
- катетеризации.
Независимо, что именно вызвало воспаление, болезнь развивается по следующему сценарию:
- Острый цистит — первичная форма патологии. Возникает внезапно и характеризуется интенсивной симптоматикой. Обострение длится 7-10 дней. На остром этапе цистит хорошо поддается лекарственной терапии. Прогноз в целом благоприятный, приблизительно в 70% случаев удастся полностью избавиться от заболевания.
Читайте также: Острый цистит – причины, симптомы и лечение
Хронический цистит — возникает на фоне запущенного воспаления мочевого пузыря, спровоцированного постоянным инфицированием, резистентными штаммами бактерий, вирусов и грибов. Лечение потребует много времени, сочетания приема антибиотиков, сеансов физиотерапии и восстанавливающих лекарственных средств.
Читайте также: Хронический цистит у женщин и мужчин – симптомы и лечение
Задача медицинского персонала — не допустить развития воспаления органов мочеполовой системы, вызванного хирургическими и диагностическими действиями.
Воспаление мочевого пузыря после операции развивается спустя короткий промежуток времени. Первичный цистит нередко провоцируют травмы в слизистой. В таком случае воспаление носит небактериальный характер.
Со временем состояние усугубляют инфекции мочевого пузыря, проникающие в организм после операционного вмешательства. Источником заражения также становятся условно-патогенные микроорганизмы. На фоне ослабленного иммунитета бактерии активизируются и поражают слизистую органа.
Вторичный цистит после операции на мочевом пузыре происходит всегда вследствие реинфицирования. Организм, ослабленный по причине хирургического вмешательства, приема антибиотиков становится не в состоянии сопротивляться повторному заражению. По этой причине быстрая реабилитация пациента крайне важна. Если есть возможность, предпочтение отдают малоинвазивным методикам.
После выполнения эндоскопической или лапароскопической хирургии, лазерной операции вероятность заражения минимальна. Нагрузка на организм незначительна, что позволяет пациенту быстро восстановиться и предотвращает развитие осложнений.
Симптомы постоперационного цистита:
- острая и длительная задержка мочи;
- боли при мочеиспускании;
- кровянистые выделения, наблюдаются ;
- изменение цвета, запаха (присутствует аромат аммиака) и плотности урины.
Если не назначить своевременную и грамотную терапию, возможны осложнения заболевания:
- частые рецидивы, свыше 2-3 раз в течение полугода;
- развитие абсцессов и как следствие общая интоксикация организма;
- тампонада мочевого пузыря с вероятным разрывом стенок.
Проявления постоперационного цистита схожи с другими патологиями мочеполовой системы. При операции по удалению простаты также наблюдаются нарушения мочеиспускания, присутствие кровянистых выделений в урине. Чтобы не допустить осложнений важно своевременно выявить заболевание и дифференцировать его симптомы.
Современные малоинвазивные операции на ДГПЖ существенно снизили риск осложнений и развития воспалительных процессов в мочевом пузыре у мужчин. Быстрая реабилитация (пациент восстанавливается в течение 5-7 дней) сократила вероятность инфицирования в ранний постоперационный период.
После широкого внедрения современных способов хирургии лечение послеоперационного цистита у мужчин требуется не чаще чем в 10-15% случаев. У женщин этот процент выше, что объясняется анатомическими особенностями.
Симптомы воспаления мочевого пузыря после введения катетера для инъекций (инстилляций) или отведения мочи:
- резкие боли в области паха, иррадиирущие в половые органы;
- повышение температуры, сверх субфебрильных показателей;
- появление примесей крови и гноя в моче;
- частые и скудные мочеиспускания.
Катетеризация несет риск травмирования слизистой. Инстилляции проводят только если другие методы антибактериальной терапии оказались неэффективными.
- Снять воспаление после длительного применения катетера, введенного в мочевой пузырь проблематично. Для установки катетера нужны прямые показания. Катетеризацию проводит уролог.
- Диета — для выведения патогенной микрофлоры, необходимо увеличить объем употребляемой жидкости. Алкоголь после операции запрещен. Под запрет подпадает консервация, жаренные, копченые блюда. Сократить следует употребление соли.
Предпочтение отдают пище легко перевариваемой желудочно-кишечным трактом. Запоры могут усугубить состояние пациента после операции. Быстро восстановить иммунитет помогут почечные и другие урологические сборы, клюквенные и брусничные морсы.
Повреждения мочевого пузыря во время установки лапароскопических портов происходят относительно редко и обычно связаны с введением основного троакара при наличии растянутого мочевого пузыря или с введением срединного надлобкового троакара у пациентки, а купол мочевого пузыря растягивается в краниальном направлении, что может быть связано с ранее перенесенной операцией.
Дренирование катетером до установки основного троакара может снизить риск повреждения пузыря троакаром. Женщинам, ранее перенесшим хирургические операции на нижней части брюшной полости, по-видимому, лучше всего осторожно установить надлобковый троакар над любым из предыдущих перпендикулярных кожных разрезов. У всех пациенток перед установкой надлобкового троакара следует попытаться лапароскопически визуализировать верхнюю границу мочевого пузыря. Если верхнюю границу мочевого пузыря не удается визуализировать, мочевой пузырь можно наполнить 300 мл стерильного изотонического раствора натрия хлорида для лучшего определения его границ.
Альтернативный подход заключается в использовании латерального порта вместо срединной надлобковой локализации, несмотря на то что снижение риска травмы мочевого пузыря может компенсироваться повышенным риском повреждения сосудов.
Количество травм мочевого пузыря , связанных с оперативной лапароскопией, значительно увеличилось и достигло 1 на 300 наблюдений. Самой распространенной причиной повреждения мочевого пузыря бывает, по-видимому, электрохирургическая диссекция вблизи мочевого пузыря. Большинство этих повреждений происходит при лапароскопической вагинальной гистерэктомии или иммобилизации шейки пузыря, с известным риском повреждения мочевого пузыря, составляющим 2,8 и 1,9% соответственно. Резекция очагов эндометриоза, облитерирующих переднее дагласово пространство, также представляет собой фактор риска.
Лапароскопические травмы мочевого пузыря часто трудно распознать во время операции. Заметная утечка мочи во время повреждения маловероятна у пациенток с установленным катетером Фолея. Распространенный признак травмы мочевого пузыря — значительное кровотечение из надлобкового порта, установленного по относительно бессосудистой срединной линии. Выраженная гематурия указывает на глубокое повреждение. Редкий, но патогномоничный признак травмы мочевого пузыря во время лапароскопии — выделение углекислого газа через катетер Фолея.
Если возникло подозрение на травму мочевого пузыря при лапароскопии, можно через мочеточниковый катетер ввести раствор индигокармина для выявления незначительных утечек. Цистоскопию или (реже) целенаправленную цистотомию можно использовать для осмотра слизистой оболочки мочевого пузыря (в сомнительных случаях), определения протяженности известного повреждения или подтверждения того, что нет поражения мочеточника.
Послеоперационная диагностика повреждения мочевого пузыря может быть также затруднена. Если через несколько дней после лапароскопии у пациентки возникает выраженная симптоматика со стороны брюшной полости, нужно принимать во внимание возможность скрытого повреждения мочевого пузыря. Это осложнение необходимо учитывать при дифференциальной диагностике в случае болезненного мочеиспускания и микрогематурии. Повышение концентрации азота мочевины крови и креатинина в сыворотке крови предполагает возможность утечки мочи в брюшную полость со всасыванием ее через брюшину. Дренаж через надлобковый надрез может быть проверен путем введения раствора индигокармина в мочевой пузырь.
Если травма мочевого пузыря диагностирована в послеоперационном периоде, показана ретроградная цистография для определения протяженности повреждения. Если назначено хирургическое вмешательство ввиду симптомов раздражения брюшины неясной причины, перед лапаротомией может быть целесообразным проведение цистоскопии для определения лучшего варианта хирургического доступа.
Для лечения небольших , неосложненных и изолированных повреждений верхней стенки мочевого пузыря бывает достаточно введения дренажного катетера. Ретроградную цистографию проводят после 10 дней непрерывного дренирования. С помощью этого исследования подтверждают самоизлечение, наступающее у 85% больных, имеющих незначительные повреждения. Оперативное восстановление может оказаться необходимым, если с помощью катетера Фолея не удается обеспечить достаточный дренаж мочевого пузыря ввиду наличия сгустков крови и в случаях постоянного просачивания крови.
Первичное хирургическое ушивание необходимо при крупных повреждениях и таких, которые касаются определенных сегментов мочевого пузыря, включая мочепузырный треугольник, особенно если присутствует риск сопутствующего повреждения уретры или мочеточника. Закрытие раны выполняют путем наложения герметичного многорядного шва с использованием рассасывающегося материала. Лапароскопическое ушивание возможно в случае небольшого повреждения при наличии адекватной хирургической ревизии и своевременного обнаружения повреждения, то есть до того как пострадали мочеточник и шейка пузыря.
Повреждения мочеточника происходят приблизительно во время 1% лапароскопии. Наибольший риск характерен для лапароскопической вагинальной гистерэктомии, которая становится самой распространенной лапароскопической операцией и причиной травм мочеточника, обычно связанных с электрохирургией.
Лапароскопические травмы мочеточника , как правило, не диагностируют во время операции. Диагноз чаще всего ставят со 2-го по 7-й день после операции, однако есть сообщение об установлении диагноза через 33 дня после хирургического вмешательства. Самые распространенные типичные симптомы, известные в настоящее время, — боль в животе, лихорадка, гематурия, боль в подвздошной области, перитонит и лейкоцитоз.
Лечение травмы мочеточника необходимо проводить совместно с хирургом-урологом. В большинстве случаев можно успешно применить чрескожное или цитоскопическое стентирование. В тяжелых случаях нужна лапаротомия для наложения мочеточникового анастомоза «конец-в-конец» или реимплантации мочевого пузыря. Есть сообщения о лапароскопическом ушивании мочеточника.
Женщины хотели бы избавиться от любых видов инфекций мочевыводящих путей – от цистита «медового месяца» до тяжелых форм хронического рецидивирующего цистита . К нам в клинику за помощью по поводу циститов обращаются женщины разных возрастов. У некоторых из них цистит возник впервые, другие страдают от циститов по нескольку раз в год.
Многие женщины не знают, что в периоде менопаузы причина возникновения воспалений мочевого пузыря и почек связана с гормональными изменениями в организме.
Таким образом, лучший метод лечения воспалений мочевого пузыря (циститов ) и почек — независимо от возраста женщины – это профилактика. К сожалению, врачи редко тратят время на выявление причин и обсуждение методов профилактики повторных циститов (инфекций мочевыводящих путей). Им проще назначить антибиотики и надеяться, что они помогут. Антибиотики для лечения циститов конечно необходимы. Но при частых рецидивирующих циститах повторные назначения антибиотиков увеличивают риск развития сопутствующих инфекций, устойчивости бактерий к антибиотикам, грибковых поражений и снижения иммунитета.
Вы не должны бесконечно принимать антибиотики и страдать от циститов . Есть множество физических и эмоциональных факторов, которые могут быть причинами частых циститов и много естественных способов их предотвратить.
Давайте узнаем больше о циститах (инфекциях мочевыводящих путей), а также о способах профилактики и лечения этих неприятных заболеваний
Мочевыводящие пути состоят из двух частей – верхней и нижней. Верхняя часть мочевыводящих путей включает почки, почечную лоханку, мочеточники (трубочки, по которым моча из почек попадает в мочевой пузырь). Нижняя часть мочевыводящих путей состоит из мочевого пузыря и мочеиспускательного канала (уретры).
Инфекции мочевыводящих путей возникают, когда бактерии через мочеиспускательный канал попадают в мочевой пузырь, вызывая цистит (это медицинское обозначение воспаления мочевого пузыря). По большей части бактерии (кишечная палочка, стафилококк, клебсиелла, энтеробактер, энтерококк и псевдомонас), вызывающие инфекции мочевыводящих путей, являются нормальной микрофлорой в желудочно-кишечном тракте, прямой кишке и на поверхности тела.
Если бактерии поражают только мочеиспускательный канал (уретру), то его воспаление называют уретритами. При попадании инфекции в мочевой пузырь, развивается цистит .
На практике инфекции мочевыводящих путей всегда называют циститами , потому что, почти невозможно определить: какая часть мочевого тракта воспалена, да это не столь важно, так как лечение в обоих случаях одинаковое.
Хламидии – это микроорганизмы, которые передаются половым путем, также могут стать причиной инфекций мочевыводящих путей. Часто хламидиоз может протекать, не проявляя себя, хотя у некоторых женщин появляются неприятные ощущения при мочеиспускании. Так как при стандартном посеве мочи хламидии не выявляются, то необходим специальный анализ, чтобы обнаружить ДНК хламидий в моче.
Любые из вышеописанных бактерий могут вызвать раздражение и воспаление слизистой оболочки мочевого пузыря и мочевыводящих путей. Чем серьезнее инфекция, тем глубже бактерии проникают в ткани мочевого пузыря, что потребует применения более мощных антибиотиков. Если Ваша иммунная система не справляется с инфекцией или, если цистит не долечили, то бактерии могут проникнуть в верхние мочевыводящие пути и вызвать пиелонефрит (воспаление почечной лоханки). Пиелонефрит может привести к рубцеванию или к отравлению всего организма (сепсису).
Итак, как же узнать есть ли у Вас инфекция мочевыводящих путей?
Очень многие женщины не понимают: как бактерии могут проникать в мочевыводящие пути. Хотя всех ситуаций не избежать, можно и нужно узнать больше о факторах, которые могут сделать нас уязвимыми для цистита .
Неправильное подтирание после испражнения – это один из частых путей проникновения бактерий из прямой кишки в мочевые пути. Поэтому девочек учат подтираться после стула в направлении спереди назад.
Введение мочевого катетера во время пребывания в больнице также может сыграть роль входных ворот для инфекции.
Интенсивное трение в районе промежности может помочь бактериям попасть в мочевыводящие пути, например при долгой езде на велосипеде. Подумайте о том, что модное, тесное нижнее белье в течение всего дня помогает бактериям из прямой кишки попадать в мочеиспускательный канал.
Существует связь возникновения циститов с половой жизнью. Классический пример – цистит «медового месяца», который возникает у новобрачных женщин, активно живущих половой жизнью в свой медовый месяц, чем провоцируют развитие инфекции. Однако циститы могут возникать у женщин, активно живущих половой жизнью, в любом возрасте. Встречаются женщины, готовые отказаться от половой жизни, вместо того, чтобы обратиться за медицинской помощью и заниматься профилактикой циститов .
Затруднение в полном опорожнении мочевого пузыря тоже является одной из причин циститов . Опорожнение мочевого пузыря требует согласованной работы мышц в верхней и нижней части мочеполового тракта. В нижней половине мышцы должны расслабиться, в то время как верхняя половина сокращается, чтобы опустеть. Снижение мышечного тонуса тазового дна или стенок влагалища, связанные с родами, травмой или ожирением, может существенно повлиять на расположение мочевого пузыря и его способность к полному опорожнению. Это можно описать как задержку мочи, так как мочевой пузырь остается полным, не смотря на то, что некоторое количество мочи выделяется. Остаточная моча в мочевом пузыре может вызывать дискомфорт и\или учащенное мочеиспускание. Остаточная моча дает микробам возможность остаться в мочевом пузыре и накапливаться, вызывая цистит . Проблема неполного опорожнения мочевого пузыря часто протекает без симптомов цистита и может быть пропущена, как фактор, вызывающий рецидивирующие циститы .
Не терпите! Возьмите себе за правило мочиться сразу же, как в этом возникланеобходимость. Когда мы задерживаем мочеиспускание, мы позволяем бактериям задерживаться и накапливаться в мочевом пузыре, вместо того, чтобы с мочой выводить их из организма. Чем больше мы терпим, когда мочевой пузырь полон, тем менее чувствительными становимся к потребности освобождать мочевой пузырь.
И несвоевременное освобождение мочевого пузыря – для чего мы это делаем?
Женщины очень часто потребности других ставят выше своих собственных потребностей. Многие из нас слишком долго терпят, оставляя свои мочевые пузыри полными, потому что слишком заняты на работе или с детьми. Поэтому циститы чаще встречаются у школьных учительниц и медицинских сестер. Каждую осень, после того как начинаются занятия в школах, увеличивается количество обращений школьных учительниц по поводу циститов .
Женщины должны находить время для себя, в особенности для таких основных потребностей как сходить в туалет и помочиться. Отсутствие времени на еду и напитки во время полного рабочего дня при интенсивных условиях труда, способствует уменьшению образования мочи. В конечном итоге при таких условиях труда возможно возникновение цистита .
Независимо от того насколько мы заняты, нужно найти время, чтобы пить достаточное количество жидкости и часто посещать туалет в течение дня, в особенности после полового акта. Если у Вас возникли проблемы с мочеиспусканием, то не стесняйтесь обращаться за помощью к своему гинекологу или к урологу. Вы можете попробовать комплекс упражнений для укрепления мышц тазового дна или программу переобучения мочевого пузыря. Эти упражнения могут помочь для профилактики циститов .
Если Вы родили ребенка уже в зрелом возрасте, то для Вас после родов особенно важны упражнения Кегеля, чтобы восстановить прочность и эластичность мышц тазового дна.
Женщины должны обращать внимание и на эмоциональную сферу своей жизни. Одно из направлений в психосоматической медицине предполагает, что боль и воспаление мочевого пузыря могут быть следствием подавленного гнева или неудовлетворенности своей жизнью. Наряду с обильным питьем и частым посещением туалета, конечно надо воздействовать и на свой эмоциональный фон – давать выход своим эмоциям, не держать все внутри себя.
Многие женщины боятся или стесняются обсуждать со своими врачами инфекции мочевого пузыря (циститы ). У женщин перед менопаузой и в период менопаузы, а также у кормящих мам снижается уровень эстрогена (женского полового гормона). В связи с этим ткани влагалища становятся более тонкими, хрупкими и уязвимыми. Но из страхов перед заместительной гормональной терапией или операцией многие женщины не обращаются за медицинской помощью. К счастью уже существуют препараты с естественным уровнем эстрогена, которые можно применять местно, то есть вводить во влагалище. Это уменьшает сухость влагалища и снижает риск развития циститов и их осложнений.
Недержание мочи — это проблема, о которой женщины стесняются говорить со своими врачами, думая, что им никак нельзя помочь. Вместо этого они пьют меньше жидкости, чтобы предотвратить «неприятности» и избавиться от циститов . Для развития инфекций мочевыводящих путей основное значение имеют: гормональные нарушения, мышечная регуляция и структурные изменения. Существует много доступных методов для исправления или облегчения этих факторов. Лечение цистита начинается с оценки Ваших желаний и потребностей, получения положительных эмоций. Главное, не надо стесняться обращаться за помощью к врачам.
К сожалению, чтобы избегать циститов , мало пить много жидкости и давать выход своим эмоциям. Ослабленная иммунная система может сделать нас уязвимыми для любых инфекций, включая и инфекции мочевыводящих путей. На способность иммунной системы организма бороться с инфекциями влияют правильное питание, полноценный сон и уменьшение стрессовых ситуаций.
Можно рассматривать как тревожный сигнал, чтобы более тщательно заботиться о себе. Сильная иммунная система нашего организма может противостоять развитию цистита на основе гормонального баланса, рН мочи, полезной микрофлоры кишечника и влагалища. Иммунная защита вырабатывает антитела для борьбы с чужеродными антигенами.
Вот несколько примеров того, как ослабление иммунной системы влияет на развитие циститов .
Один из механизмов, с помощью которого кишечная палочка получает «точку опоры» в мочевыводящих путях, это образование выростов на поверхности бактериальных клеток. На отростках есть липкое вещество, с помощью которого бактерии прилипают к поверхности слизистой оболочки мочевого пузыря, обеспечивая образование колонии.
Когда снижается уровень эстрогена, ткани мочеполового тракта истончаются. В результате, слизистая мочеиспускательного канала и мочевого пузыря становится более доступной для проникновения микробов. Это – одна из причин, почему циститы чаще возникают у женщин перед менопаузой и в период менопаузы. Низкий уровень эстрогена встречается и у кормящих мам. В эти периоды жизни дополнительная забота о себе поможет избежать женщинам возникновения циститов .
Эстроген влияет и на иммунные факторы во влагалище. Если уровень эстрогена снижается, то уменьшается иммунная защита. Это приводит к нарушению нормальной микрофлоры во влагалище (лактобактерий) и облегчает кишечной палочке доступ во влагалище, а затем и мочевыводящие пути.
Кроме того, циститы могут быть связаны с грибковой инфекцией (грибки рода Candida). Это состояние называется мочевой кандидоз. При подозрении на грибковую инфекцию мочевыводящих путей проводят посев мочи для установления диагноза. Однако грибок при посеве мочи выявляется не всегда. При грибковом цистите требуется лечение противогрибковыми препаратами.
Стоит также отметить, что циститы чаще встречаются у женщин, страдающих сахарным диабетом. В настоящее время нет ясного объяснения причин частых циститов у женщин с сахарным диабетом. связывают с появлением глюкозы в моче и снижением иммунитета на фоне сахарного диабета. Если у Вас сахарный диабет, то, используя наши рекомендации по активации иммунной системы, Вы сможете избежать циститов и их осложнений.
Лучший путь остановить цистит — это заниматься его профилактикой.
Статья носит информационный характер. При любых проблемах со здоровьем — не занимайтесь самодиагностикой и обратитесь к врачу!
В.А. Шадеркина — врач уролог, онколог, научный редактор
Лапароскопия — малотравматичный способ хирургического вмешательства при различных патологиях. Наиболее широко он применяется в гинекологической и гастроэнтерологической практике: при проведении хирургического вмешательства на кисту яичника, желчный пузырь при наличии в нем камней, для удаления аппендикса и устранения спаечного процесса. Несмотря на деликатное воздействие на организм и ткани отдельных органов и отсутствие открытого доступа в полости тела, осложнения после лапароскопии все же случаются, и они имеют много общего с последствиями радикального вмешательства.
Несмотря на то, что процедура лапароскопического удаления — это хирургическая операция с минимумом последствий, для нее не характерно полное отсутствие каких-либо проблем в послеоперационном периоде. Дело в том, что даже деликатное воздействие, и тем более удаление новообразований, целого органа или его части, являются травматическим воздействием на организм. Предугадать, какой будет его реакция, можно, но не 100% результатом.
Самые распространенные негативные последствия лапароскопии связаны с повреждениями кровеносных сосудов и нервных окончаний в области раны на передней брюшной стенке. Такие осложнения встречаются практически у всех пациентов. Выражаются они локальной потерей чувствительности, утратой контроля над мышцами пресса (живот какое-то время после операции нельзя втянуть, чтобы он выглядел плоским). Второе по распространенности осложнение — воспаление наружных ран (на месте проколов) в результате неправильной асептики и ухода за швами.
Менее распространены сложные последствия операции:
- внутреннее кровотечение;
- воспаление и нагноение ран на внутренних органах;
- перфорация кишечника и других органов;
- формирование грыжи на передней брюшной стенке.
Если операция проводится опытным хирургом, риск повреждения органов, крупных кровеносных сосудов и мышц брюшины крайне мал. Однако результат операции и вероятность возникновения осложнений зависят не только от профессионализма и ответственности врача, но и от действий пациента перед и после лапароскопии.
Важно! Чтобы сократить риск появления осложнения до минимума, необходимо строго соблюдать рекомендации лечащего врача по подготовке к лапароскопии и реабилитации.
Как правило, осложнения лапароскопии возникают по двум причинам: из-за врачебной ошибки или неаккуратности во время совершения манипуляций, или из-за ошибок во время реабилитации и ухода за больным после вмешательства.
Осложнения, спровоцированные ошибками выполнения вмешательства, проявляются в большинстве случаев в первые сутки после операции. За ними обычно скрываются внутренние кровотечения, возникшие на фоне нарушения целостности сосудов в поле действия хирурга. Это может быть как внутреннее кровотечение, так и гематома на передней брюшной стенке.
Самая распространенная ошибка пациентов в период восстановления — поднятие тяжестей, которые могут вызвать осложнения в виде расхождения швов и внутреннего кровотечения. Нарушения правил асептики наружных послеоперационных швов провоцирует их отечность и воспаление, а иногда и нагноение.
Несколько сложнее определить причину таких неприятных симптомов после лапароскопии, как тошнота, головокружение и слабость. За ними может скрываться:
- нарушение функций легких и сердца вследствие подачи чрезмерно большого объема углекислого газа в полость живота;
- внутреннее кровотечение;
- колебания АД вследствие использования больших доз антикоагулянтов;
- ожоги внутренних органов из-за неправильного использования коагуляторов;
- нарушения функций ЖКТ вследствие несоблюдения диеты.
В любом случае появление необычных и тревожных симптомов должно стать поводом для повторного обследования и, возможно, проведения еще одного хирургического вмешательства.
Гинекологическая лапароскопия считается одной из самых распространенных операций, поэтому статистика осложнений после нее более полная и качественная. Самые распространенные операции в гинекологии следующие:
- удаление маточной трубы вследствие внематочной беременности;
- удаление яичника или кисты яичника;
- иссечение эндометриоидных очагов с матки и яичников.
Среди самых распространенных осложнений после лапароскопии кисты яичника с его удалением — нарушение периодичности регулярных кровотечений, менструальный цикл может отсутствовать несколько месяцев. При соблюдении рекомендаций по реабилитации с назначением гормональных препаратов цикл восстанавливается достаточно быстро.
Развитие сосудистых патологий, например, геморроя после лапароскопии возникает редко. Обычно врачи связывают его появление с нарушением венозного кровотока вследствие недостаточной физической активности в период восстановления. Если же заболевание имело место до проведения операции, узлы могут начать кровоточить из-за использования антикоагулянтов в ходе вмешательства.
Проблемы с мочевыделительной системой после лапароскопии возникают также редко. Такие проблемы, как цистит, уретрит и вагинит возникают вследствие использования катетеров для отведения мочи. Небольшие травмы слизистой на фоне снижения общего иммунитета могут осложниться воспалением. Тщательная гигиена и использование антисептиков предотвращают появление этого типа осложнений.
Проблемы после холецистэктомии возникают у 10% пациентов. Они могут быть ранними, поздними или возникать в ходе вмешательства. По статистике большинство осложнений после лапароскопической холецистэктомии возникает из-за недостаточно подробного обследования или ограниченного доступа к органу из-за ожирения или заболеваний расположенных рядом органов.
Самыми распространенными осложнениями после лапароскопии желчного пузыря специалисты называют следующие явления:
- ранние осложнения — вторичное кровотечение и образование абсцесса (такое осложнение может произойти и в ходе других операций на брюшной полости, например, после удаления аппендицита);
- поздние осложнения — механическая желтуха, колит, гастрит и другие;
- операционные осложнения, которыми сопровождается непосредственно удаление желчного пузыря — повреждение воротниковой вены или печеночной артерии, неправильная перевязка культи органа.
Ранние и поздние осложнения ликвидируются путем повторного хирургического вмешательства. Также больным в послеоперационный период показана диета подобная той, что показана при ЖКБ.
Лапароскопическое вмешательство при беременности на ранних сроках сравнительно безопасно, однако негативные последствия для формирующегося плода скрыты не столько в манипуляциях, сколько в необходимости использовать специфические медикаменты. Например, применяемый во время проведения процедуры наркоз может нарушить процесс формирования нервной трубки плода и внутренних органов.
Чтобы исключить возможные осложнения, врачи рекомендуют проводить лапароскопию не раньше 16 недели беременности. В этот период матка не ограничивает обзор, а органы и структуры ребенка уже сформировались.
Тяжелых осложнений после анестезии во время лапароскопии у женщин в последние годы не регистрируется. Современная фармакология выпускает препараты для общего наркоза с учетом всех рисков, поэтому они не оказывают глубокого негативного влияния на организм. После введения анестезии следы анестетиков сохраняются в организме в течение 2-3 дней. В это время женщина может ощущать:
- легкую тошноту;
- головокружение;
- ломоту в суставах и костях;
- головную боль.
Как правило, негативные последствия наркоза для женщины ограничены только этими явлениями. Случаи когнитивных нарушений (потери памяти, пространственной ориентации) случаются у одной пациентки из 1000.
Как и перед классическим полостным вмешательством, пациентов беспокоит, опасна ли лапароскопия. Специалисты утверждают, что эта процедура при равной эффективности с полостной операцией имеет массу преимуществ:
- снижение риска кровотечения из места введения лапароскопа благодаря небольшой площади повреждений мышечной ткани;
- небольшой риск формирования грыжи;
- минимальный риск повреждения внутренних органов и/или их смещения;
- меньшее количество осложнений благодаря отсутствию прямого контакта врача с внутренними органами;
- возможность удаления даже небольших патологических очагов;
- небольшой период восстановления после вмешательства;
- небольшая доза анестетика и быстрое пробуждение (глубокий наркоз нередко становится причиной бессонницы и других нарушений, а после лапароскопии такое возникает крайне редко).
Недостатки метода не столько многочисленны. Большинство их связано с невозможностью визуализировать все операционное поле и оценить характеристики удаляемых новообразований (плотность, консистенцию и т.д.) и оценить силу воздействия манипуляторов на ткани. При недостаточном опыте врач может слишком сильно надавить на зажимы вплоть до тотального повреждения сосудов и мягких тканей. Это вредно в плане операционных и послеоперационных кровотечений, образования спаек и гематом.
Полезно знать! Если в ходе лапароскопии врач обнаруживает патологии, которые невозможно устранить этим методом, вмешательство может быть продолжено, но уже в виде полостной операции.
Чтобы не столкнуться с негативными последствиями лапароскопической операции, рекомендуется в первые 10-12 часов после процедуры соблюдать постельный режим. В первую неделю нужно соблюдать покой, полностью исключить физические нагрузки и соблюдать щадящую диету в течение 2-4 недель.
Если у пациента до проведения лапароскопии имел место варикоз, в первую неделю проводится процедура перетягивания ноги эластичным бинтом. Это предотвратит образование тромбов. Особое внимание следует уделить обработке швов. По возвращению домой необходимо обрабатывать раны самостоятельно перекись водорода, фукорцином и прикрывать их стерильными бинтами.
Эти меры помогут предотвратить большую часть осложнений. При появлении любых недомоганий следует позвонить лечащему врачу или в скорую помощь.
После лапароскопии пациенты находятся в восстановительной палате, до тех пор пока не пройдет непосредственное действие наркоза и не восстановится нормальное мочеиспускание (особенно, если во время лапароскопии использовался мочевой катетер). Контролируют жизненно важные показатели, такие как пульс, артериальное давление и частота дыхания, чтобы гарантировать отсутствие реакций на анестезию или повреждений внутренних органов. Возможно появление тошноты и/или рвоты, которые могут быть уменьшены при помощи использования во время наркоза пропофола (лекарства для наркоза) для здоровых пациентов, во время некоторых лапароскопических операций, таких как перевязка маточных труб, диагностическая лапароскопия и лечение грыжи. После лапароскопии пациент обычно находится в больнице в течение трех — пяти дней.
Перед выпиской пациенты получат рекомендации относительно уровни активности, медикаментов, диеты после операции и возможных побочных эффектов лапароскопии. Рекомендации также могут включать информацию относительно того, когда можно возобновить привычный образ жизни, например, купание, работу по дому или вождение машины. В зависимости от природы лапароскопической процедуры и состояния здоровья пациента, ежедневная деятельность может быть ограничена в течение нескольких Дополнительно, боль в плечах может сохраняться спустя 36 часов после лапароскопии. В течение нескольких дней после лапароскопии назначают обезболивающие лекарственные препараты и антибиотики.
Пациентов инструктируют наблюдать за своим состоянием: появление признаков воспаления мочевых путей или необычной боли, может указать на возможное повреждение органа. Очень важно понимать разницу между обычным дискомфортом и болью, потому что боль может быть проявлением серьезной проблемы. Пациентов может беспокоить повышение температуры и, иногда, “постлапароскопический синдром” — это состояние подобное перитониту (проявляется болью в животе, запором, рвотой и лихорадкой), который исчезает вскоре после лапароскопии без применения антибиотиков. Однако, любые симптомы, вызывающие беспокойство у пациента после лапароскопии, являются причиной обратиться к врачу.
Желательно, чтобы кто-нибудь оставался с пациентом в течение нескольких часов после лапароскопии, чтобы своевременно заметить признаки возможных осложнений. Симптомы повреждения внутреннего органа могут проявиться спустя несколько дней после лапароскопии. Симптомы, на которые необходимо обращать особое внимание, и при их появлении немедленно обращаться к врачу, включают:
- лихорадка и озноб
- вздутие живота
- тошнота
- затруднения при мочеиспускании
- острая или необычная боль в животе
- покраснение в области разрезов, которое является признаком воспаления
- появление отделяемого из мест введения дренажей или разрезов.Другие возможные осложнения лапароскопии включают инфекцию мочевых путей (вследствие катетеризации мочевого пузыря) и незначительное воспаление в области разрезов. Повреждение мочеточника во время лапароскопии проявляется вздутием живота или болями по боку. При подозрении на развитие осложнений могут потребоваться дополнительные диагностические тесты.
источник
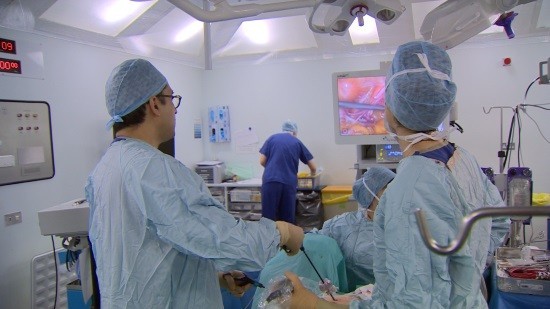
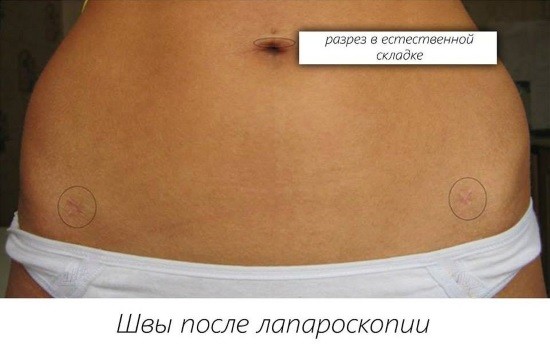


 Первые сутки после операции. Желательно ограничить употребление пищи, можно небольшими глотками пить негазированную воду.
Первые сутки после операции. Желательно ограничить употребление пищи, можно небольшими глотками пить негазированную воду.




