Многие годы пытаетесь вылечить ПОЧКИ?
Глава Института нефрологии: «Вы будете поражены, насколько просто можно вылечить почки просто принимая каждый день.
С помощью катетеризации проводится диагностика и лечение некоторых заболеваний нижних отделов мочевыделительной системы. Мужчины менее подвержены таким болезням.
Поэтому женщине гораздо чаще вставляют катетер через мочеиспускательный канал в мочевой пузырь. Как осуществляют эту манипуляцию?
Катетер обычно вставляют перед проведением операционного вмешательства. Он остается в мочевом пузыре еще некоторое время после операции.
При некоторых болезнях мочевыделительной системы происходит нарушение оттока мочи.
Это может быть вызвано различными причинами: обструкцией мочеиспускательного канала камнем или опухолью, нейрогенным нарушением иннервации мускулатуры мочевого пузыря и сфинктеров уретры.
При критическом увеличении объема мочевого пузыря требуется немедленно вставить катетер для отвода мочи.
Также катетер вставляют для прямого введения медикаментов в мочевой пузырь.
Катетеризацию часто применяют с целью диагностики. Катетер вставляют, чтобы взять мочу для лабораторного исследования напрямую из мочевого пузыря, сделать ретроградную цистографию и цистометрию.
При цистоскопии осматривают внутреннюю слизистую оболочку стенки мочевого пузыря. Этот метод является основным при диагностике цистита. Поэтому чаще всего эту процедуру проводят женщинам.
Также этот метод позволяет оценить состояние мочеточников и провести лечение некоторых заболеваний нижних отделов мочевыводящей системы.
Для этой манипуляции применяется специальное устройство – цистоскоп. Он бывает трех видов: катетеризационный, операционный и смотровой.
С помощью смотрового цистоскопа осуществляют визуальное обследования внутренней поверхности мочевого пузыря. Перед этим пузырь промывают от сгустков крови, если они есть, выводят остатки мочи.
Затем его наполняют 200мл прозрачной жидкости и через цистоскоп вставляют оптическую систему с освещением. По результатам такого исследования можно диагностировать хронический или туберкулезный цистит, рак мочевого пузыря.
Внутри катетеризационного цистоскопа есть специальные каналы для ввода катетера, а на конце – подъемник, который направляет его прямо в мочеточник.
Через операционный цистоскоп в мочевой пузырь вставляются необходимые инструменты для проведения биопсии, липотрипсии, электрорезекции.
Иногда цистоскопию проводят с применением контрастного вещества.
Цистометрия позволяет оценить работу мускулатуры внутренней стенки мочевого пузыря и сфинктеров мочеиспускательного канала.
Манипуляцию проводят следующим образом. Сначала в мочевой пузырь вставляют катетер и выводят остаточную мочу, затем через него вводят стерильную воду или изотонический раствор хлорида натрия (физраствор).
Больного просят сообщить, когда позыв к мочеиспусканию будет уже практически невозможно сдержать. Тогда катетер подключают к специальному устройству цистометру.
Он регистрирует объем мочевого пузыря и показатели внутрипузырного давления при максимальном наполнении и последующем мочевыделении.
Они бывают металлические и гибкие, изготовленные из резины или силикона. Также они различны по длине и строению. Диаметр определяется по так называемой шкале Шаррьера, всего существует 30 размеров.
Их длина составляет от 24 до 30 см. Короткие используются у женщин, длинные – у мужчин. Верхний конец закруглен, сбоку имеются отверстия для отвода мочи.
В строении катетера различают:
- прямой или изогнутый клюв;
- тело;
- павильон, который соединяется со специальной системой, через нее вводятся контрастные или лекарственные препараты, выводится моча из мочевого пузыря.
Чаще всего в урологии применяются такие типы катетеров:
Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- конический катетер Нелатона с одним отверстием, вставляется ненадолго;
- катетер Тиммана с загнутым концом, что облегчает его проведение по мочеиспускательному каналу;
- катетер Фолея с двумя отверстиями, через одно осуществляется вывод мочи, другое служит для наполнения специального баллона. Благодаря этому баллону он прочно удерживается в уретре;
- трехходовой катетер Фолея помимо двух перечисленных отверстий имеет еще и третье, через которое осуществляется орошение антисептическими препаратами, эта процедура проводится после операций на мочевом пузыре у женщин или на предстательной железе у мужчин.
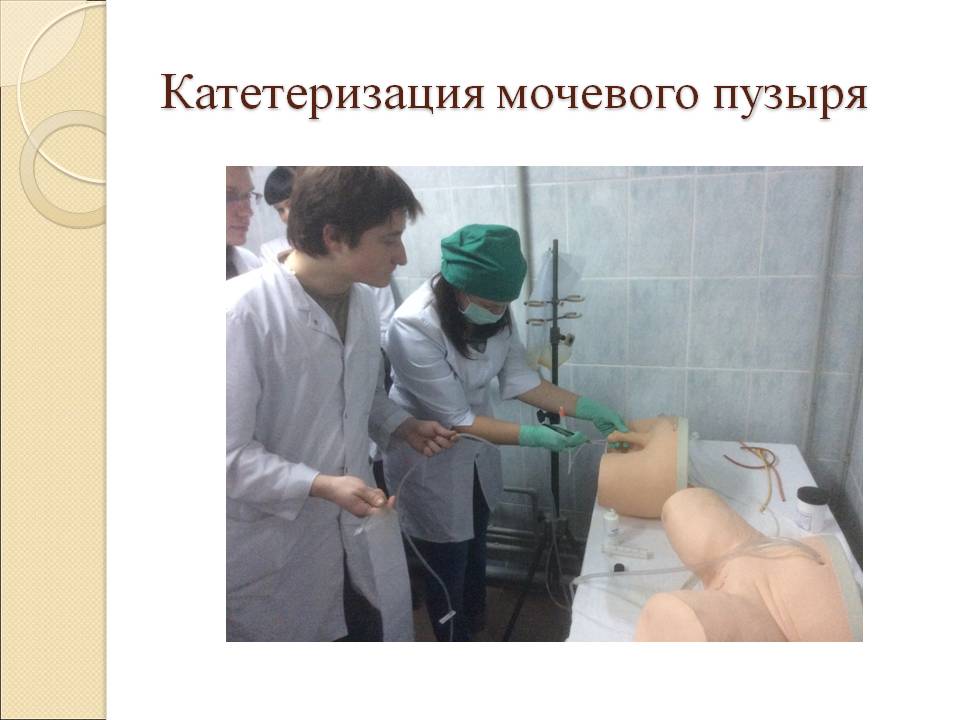
Установка катетера женщине происходит следующим образом.
Процедура проводится на кушетке, кровати или специальном урологическом кресле. Женщину просят лечь на спину, согнуть и развести ноги.
Затем медсестра раздвигает женщине половые губы, щипцами берет ватный тампон с антисептиком и обрабатывает область вокруг наружного отверстия мочеиспускательного канала.
Для более легкого введения катетера и уменьшения неприятных ощущений его клюв смачивается стерильным вазелиновым маслом.
Затем катетер вставляют женщине на несколько сантиметров в мочеиспускательный канал.
Если из отверстия катетера пошла моча, это значит, что он попал в мочевой пузырь.
Его свободный конец вставляют в емкость для сбора мочи или соединяют с устройством для подачи лекарственного раствора.
При проведении катетеризации очень велика вероятность проникновения инфекции и начала бактериального воспаления. Поэтому за несколько дней до проведения процедуры назначают профилактический курс антибиотиков.
Обычно назначают фторхинолоны (например, левофлоксацин или спарфлоксацин) или защищенные пенициллины (аугментин или амоксиклав).
Абсолютными противопоказаниями к катетеризации как женщин, так и мужчин, являются:
- повреждения и воспаление мочеиспускательного канала;
- цистит в фазе обострения;
- кровотечение при травме уретры.
Суть разнообразных процедур, назначаемых врачами, часто непонятна пациентам, не имеющим специальных знаний. Это влечет за собой не только непонимание полезности процедуры, но и часто отрицание ее необходимости, страх перед предстоящей манипуляцией.
Одной из таких процедур является катетеризация мочевого пузыря.
Она не является новой, проводится медицинским персоналом уже многие годы. Однако не всегда пациенты благосклонно воспринимают назначение врачом такой процедуры.
Давайте попробуем развеять страхи и детальнее разобрать, в чем состоит процедура катетеризации мочевого пузыря у женщин, для чего она необходима и как проводится.
Процедура катетеризации представляет собой введение через мочевыводящие пути катетера (полой трубки из различных материалов) в мочевой пузырь.
Эта простая, на первый взгляд, процедура требует предельной осторожности, соблюдения всех необходимых требований, специальных навыков и высочайшего уровня стерильности, ведь мочевой пузырь очень чувствителен к различного рода инфекциям, и риск попадания вредоносных микроорганизмов очень велик.
Также осложнением после некачественно проведенной процедуры может стать нарушение целостности тканей стенок мочевыводящих путей.
Именно поэтому катетеризация всегда должна проводиться медицинским персоналом и только по назначению врача.
Итак, для начала разберемся, с какой целью может быть проведена такая процедура.
Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Необходимость в катетеризации может возникнуть для
- промывания мочевого пузыря,
- введения лекарственного средства,
- выведения мочи (в том числе и для исследований).
То есть, данная процедура может проводиться как с целью лечения, так и с целью диагностики заболевания.
Процедура катетеризации проводится с использованием двух видов катетеров:
- мягких (обычно резиновые или полихлорвиниловые),
- жестких (металлических).
В зависимости от индивидуальных особенностей пациентки и целей катетеризации выбирается не только вид катетера, но и его размер (длина и диаметр).
Также катетеры могут быть как одноразовыми, так и для постоянного использования.
Детальнее об оборудовании для проведения процедуры мы расскажем далее.
Как уже было сказано выше, катетеризация может проводиться как в лечебных, так и в диагностических целях. Давайте детальнее разберем, что может стать показанием для проведения этой процедуры в каждом их случаев.
Катетеризация мочевого пузыря в лечебных целях проводится для:
- удаления продуктов распада камней в мочевом пузыре, гноя, т. е. посредством катетеризации проводится промывание;
- введения лекарственных препаратов для их непосредственного воздействия на пораженный заболеванием участок;
- выведения мочи в случае ее задержки, наличия воспалительных процессов в мочевыводящих путях, которые затрудняют естественное мочеиспускание, у спинальных больных, когда у них нарушена работа органов таза, а также для проведения операции под наркозом или эпидуральной анестезией.
Катетеризация мочевого пузыря в диагностических целях проводится для:
- получения порции мочи непосредственно из мочевого пузыря для проведения анализов;
- введения специальных веществ для рентгенографического исследования уретры и мочевого пузыря (уретрографии и цистографии);
- определения объема остаточной мочи, диуреза после проведения оперативного вмешательства.
Хотя данная процедура часто показана в лечебных целях, существуют ситуации, когда этот метод использовать нельзя. Поэтому перед проведением катетеризации врач должен тщательно опросить и обследовать пациента.
Противопоказанием для проведения катетеризации может стать:
- отсутствие мочи в мочевом пузыре (анурия);
- уретрит в инфекционной форме;
- спазм мочеиспускательного сфинктера (процедура возможна только после применения спазмолитических лекарственных средств);
- некоторые заболевания мочеполовой системы.
Давайте разберем, какое оснащение должно быть использовано для проведения процедуры катетеризации, чтобы не только медицинский сотрудник, но и пациент, не обладающий специальными знаниями, мог оценить на этом этапе качество подготовки к проведению процедуры.
Для проведения катетеризации будут использованы:
- непосредственно катетер;
- лоток;
- пинцеты в количестве 2 штук;
- салфетки марлевые и вата (обычно в шариках);
- шприцы (10-20 мл);
- корнцанг (хирургический инструмент, использующийся для введения в глубокие раны тампонов, извлечения посторонних предметов, проведение дренажа);
- резиновые перчатки;
- глицерин (обычно во флаконе) или вазелиновое масло;
- растворы фурацилина (1:5000) и перманганата калия (1:10000);
- этиловый спирт (70%).
Кроме того, для процедуры используются такие не стерильные детали, как
Как уже говорилось, катетеры могут быть как гибкие, так и жесткие.
Гибкие (или мягкие) катетеры представляют собой эластичную трубку из резины, полихлорвинила или другого гибкого материала. Диаметр катетера для мочевого пузыря составляет, как правило, от 0,4 до 10 мм, длина катетера (для женщин) равна 25-30 см. Уретральный конец катетера закруглен, имеет прорези овальной формы по бокам, наружный конец расширен или косо срезан, для удобства введения растворов и препаратов.
Жесткие катетеры изготавливаются из металла, предназначены для многоразового использования. Их устройство аналогично мягким катетерам, однако длина значительно короче (женский катетер – 12-15 см).
Нужно рассказать, в чем состоит суть процедуры, как она будет проходить, какие ощущения при этом обычно испытывают другие пациентки. Для процедуры женщина должна быть расслаблена, поэтому лучше будет предварительно развеяться страхи пациентки.
Необходимо соблюсти гигиеничность процедуры, поэтому перед проведением катетеризации медсестра должна помыть руки и надеть стерильные перчатки.
Пациентка укладывается на спину. Ноги должны быть разведены и согнуты в коленях. Под таз предварительно помещается клеенка и пеленка. Подставляется судно.
Пациентку подмывают теплым раствором перманганата калия. После чего вызывают рефлекторное мочеиспускание, поливая наружные половые органы теплой жидкостью.
Также можно поместить грелку на живот и области мочевого пузыря, но только если нет противопоказаний. Если не удается вызвать мочеиспускание то, при отсутствии возражений врача, медсестра переходит непосредственно к катетеризации.
Используя стерильные салфетки или ватные тампоны, медсестра раздвигает наружные половые губы. Стерильным ватным тампоном, смоченным антисептиком (как правило, фурацилином, т. к. он не вызывает раздражения), дезинфицируется мочеиспускательный канал.
Катетер смазывается глицерином и берется стерильным пинцетом. Пальцами медсестра разводит наружные и внутренние половые губы, после чего осторожно, не прикладывая усилий, вводит катетер в мочевыводящие пути на 5-7 см.
Появление мочи является свидетельством того, что катетер достиг мочевого пузыря. Наружный конец катетера помещается в емкость для сбора мочи.
После того, как моча перестанет выделяться, можно перейти непосредственно к той процедуре, ради которой проводилась катетеризация (промывание, введение лекарственного средства), если само выведение остатков мочи не было конечной целью процедуры.
После завершения процедуры катетер аккуратно удаляют. В некоторых случаях, во избежание инфицирования перед удалением через катетер вводят антисептический раствор.
Также может быть рекомендовано в течение нескольких дней после процедуры делать ванночки с раствором перманганата калия или с отваром ромашки, шалфея.
Напоследок следует отметить, что не нужно стесняться задавать врачу вопросы о той или иной процедуре. Если вам назначена катетеризация, поинтересуйтесь, как будет проходить процедура, кто ее проводит, выясните все ключевые для вас детали.
Это поможет настроиться на процедуру и поспособствует более удачному ее проведению. Берегите себя и будьте здоровы!
Заболевания мочеполовой системы и почек развиваются достаточно часто не только у взрослых, но и у детей. Для того чтобы поставить правильный диагноз, проводят ряд исследований.
В некоторых случаях назначается цистография мочевого пузыря.Это рентгенологическое исследование органов мочеполовой системы с применением контрастного вещества.
Применяют в урологии при наличии определенных показаний.Процедура проводится тремя способами:
- ретроградное (восходящее) исследование;
- внутривенное (нисходящее);
- микционный способ.
Наиболее часто применяется ретроградная цистография, при которой контрастное вещество вводится непосредственно в мочеиспускательный канал через катетер. Процедура неприятная и даже болезненная, требует специальной подготовки.
Этот метод диагностики применяют как для взрослых, так и для детей при подозрении на следующие заболевания:
- новообразования в мочевом пузыре;
- анатомические врожденные патологии;
- образование камней в почках или мочеточнике;
- туберкулез мочеполовой системы;
- энурез;
- рефлюкс, при котором происходит обратный заброс мочи в почки, что опасно для человека;
- осложнения после инфекционных заболеваний;
- разрывы или утолщение стенок мочевого пузыря;
- боли и недержание мочи.
Когда процедура назначается ребенку, родители должны понимать, что это такое и правильно подготовить малыша. Для этого необходимо выяснить у врача, как проводится диагностика и каким именно методом.
Чаще всего проводится ретроградная цистография, и ребенка необходимо подготовить к болезненным ощущениям при введении катетера.
В некоторых случаях врачи используют общий наркоз, но это не желательно, учитывая детский возраст.Если имеются противопоказания для проведения восходящей цистографии, проводится нисходящая или микционная. При нисходящем варианте контраст вводится в вену, он безболезненный, но приходится ждать, пока наполнится мочевой пузырь и контраст пройдет по крови через почки.
Но также следует объяснить малышу необходимость диагностики, что благодаря этому методу можно заметить мельчайшие изменения и образования в мочевом пузыре и почках.
Микционная цистография у детей проводится во время мочеиспускания, что позволяет диагностировать более точно урологические патологии. Контрастное вещество вводят через катетер непосредственно в мочевой пузырь, и во время мочеиспускания делаю снимки, последний делается после опорожнения мочевого пузыря.
Все способы диагностики определяют одни и те же патологии, но при ретроградном варианте они заметны более ярко, чем при других. Применяют цистографию обширно, в основном для диагностики перед операцией или для подтверждения диагноза.
Перед проведением цистографии врач назначает ряд лабораторных исследований для выявления противопоказаний. К патологиям, при которых нельзя применять этот метод диагностики относятся:
- любые воспаления органов мочеполовой системы и почек;
- цистит (острый и хронический);
- пиелонефрит;
- уретрит.
Иногда пациенту проводят УЗИ перед цистографией для определения наличия воспалений мочевого пузыря или почек. Если обнаружены вышеуказанные патологии, ретроградную цистографию не проводят, это может усугубить состояние органов.
Обычно исследование проводят после лечения воспалительного процесса, если это необходимо сделать срочно, то применяется нисходящий метод. Основным противопоказанием является аллергическая реакция на контрастное вещество.
Родители должны обязательно пройти инструктаж по подготовке малыша к процедуре. Их задача состоит не только в моральном настрое ребенка на процедуру, но и в соблюдении некоторых правил.
Перед процедурой необходимо позаботиться об опорожнении кишечника. Ребенку следует изменить рацион на диетический за два дня до исследования. Недопустимы газированные напитки, капуста, если у ребенка повышенное газообразование, его необходимо попоить укропной водой.
В день проведения цистографии надо очистить кишечник ребенка с помощью клизмы. Кроме этого, необходимо соблюдение гигиены наружных половых органов. Это должно соблюдаться всегда, а при проведении цистографии чистота позволит избежать занесения инфекции при введении катетера. Для исключения аллергической реакции на контраст, нужно заранее пройти тест и сделать пробы.
Процедура проводится в строгой последовательности:
- Перед процедурой необходимо снять украшения, нательный крестик и белье;
- Ребенок должен опорожниться, чтобы мочевой пузырь не был переполнен;
- Ребенка укладывают на рентген-аппарат на спину и делают снимок до того, как ввели контрастное вещество. Во время снимка нельзя двигаться, это нужно объяснить ребенку заранее. А также следует рассказать, что аппарат издает громкие звуки, чтобы он не испугался во время процедуры, особенно это касается маленьких детей;
- Далее вводят контрастное вещество. Его доза зависит от возраста и веса малыша. Если ребенок старше 12 лет, его доза контраста такая же как у взрослого человека. Это делается для того чтобы врач смог увидеть форму органа и наличие отклонений. У детей мочевой пузырь в норме имеет форму груши;
- Затем наступает самая неприятная часть процедуры – вводится катетер в уретру. Если проводится ретроградное исследование, то контрастное вещество вводится в катетер;
- Если рентген делают мальчику, яички закрывают специальным экраном, чтобы не облучать их;
- Затем делают повторные снимки в других проекциях (на боку и на спине);
- После этого катетер вынимают и после мочеиспускания делается заключительный снимок;
- Завершающим этапом является проверка состояния малыша., в этих целях ребенка оставляют на сутки в клинике для наблюдения врачами. И также необходимо соблюдение постельного режима;
Если ребенок новорожденный или грудной, цистография проводится только в крайнем случае.
Причина в нежелательном воздействии рентгена на организм маленьких детей и болезненности исследования. Это делается только перед операцией по врожденным патологиям мочеполовых органов или почек.Мальчики, как правило, проходят нисходящую цистографию, строение их мочеиспускательного канала затрудняет введение катетера.
Когда родители узнали, что такое цистография у детей, как делается и с какой целью, они начинают спрашивать по поводу снимка – что на нем видно и как это расшифровать.
Снимок отражает следующие параметры:
- Размер, расположение и форму органов мочеполовой системы. Для этого делается первый снимок, до введения контраста.
- Наличие патологий и отклонений, это могут быть новообразования, разрывы, рефлюкс, уплотнения и другие.
Это исследование показывает размер мочеточников и их расширения, если они есть. Камни в мочевом пузыре становятся заметными при наполнении. Контрастное вещество не может пройти через патологические образования и это хорошо видно на снимке.
Осложнения после процедуры возникают крайне редко, обычно это связано с аллергией на контраст.
Многие родители остаются недовольны после проведения диагностики таким методом. Это связано с неприятными и болезненными ощущениями при введении катетера. Но когда люди понимают, что квалифицированная своевременная помощь их ребенку была оказана только благодаря цистографии, они меняют свое мнение и отзываются положительно об этом методе диагностики.
Еще пациентам не нравится момент, когда вытаскивают катетер. В это время ребенок хочет помочиться, но делать этого нельзя, необходимо задержать мочеиспускание.
С маленькими детьми сложность возникает из-за длительности процедуры, это не менее часа. А если учесть подготовку и описание снимка, всего уходит около двух часов. Но затраченное время и усилия стоят того, чтобы пройти цистографию и получить точное описание патологии мочевого пузыря или почек. Это гарантирует точный диагноз, своевременное лечение и положительный прогноз.
источник
Постоянный катетер в мочевике может быть установлен по разным причинам, но чаще всего это связано с нарушением мочеиспускания. При улучшении состояния здоровья пациента уролог может принять решение об удалении катетера. После того как катетер будет извлечен, медики оценят как опорожнит мочевой пузырь без катетера пациент. В последующие дни за особенностями мочеиспускания нужно наблюдать самостоятельно.
Дискомфорт во время мочеиспускания – наиболее частое осложнение при катетеризации мочевого пузыря. Также пациент может жаловаться на частое мочеиспускание. Данные симптомы, как правило, самостоятельно исчезают в течение нескольких дней. Пациенту в этом случае рекомендуется:
- продолжать пить антибиотики, которые назначил лечащий врач (во время лечения не стоит забывать о пробиотиках, что поможет избежать дисбактериоза);
- продолжать прием альфа-блокаторов – препаратов, которые улучшают мочеиспускание;
- пить достаточное количество жидкости;
- узнать у лечащего врача результаты посева мочи, который был взят незадолго до выписки из клиники (при плохих результатах может потребоваться замена антибиотика на более эффективный);
- воспользоваться обезболивающими средствами (Вольтарен, Акамол).
В некоторых случаях пациенты обнаруживают после удаления катетера примесь крови у себя в моче. Как правило, это свидетельствует о повреждении слизистой оболочки уретры. Данное явление исчезает само по себе в течение нескольких дней. Однако если кровотечение усилится – об этом нужно сообщить урологу.
Довольно часто пациенты сталкиваются с недержанием урины после катетеризации мочевого пузыря. Данное явление исчезает постепенно само. Изначально случаи энуреза будут довольно частыми, но постепенно частота подобных эпизодов уменьшится и в итоге вовсе сойдет на нет. Как правило, пациенты отмечают значительное улучшение ситуации под конец второго месяца после процедуры изъятия.
Чтобы избежать ночного недержания мочи медики советуют пить достаточный объем жидкости в первой половине дня и свести ее к минимуму – во второй половине. Чай, кофе и алкоголь стоит исключить.
В период восстановления не рекомендуется использовать средства для удержания урины, такие как зажим на пенис или кондом-катетер. Если пациент будет это делать, его мышцы, предназначенные для контроля за мочеиспусканием не будут укрепляться и энурез не исчезнет.
Чтобы восстановить контроль за удержанием урины специалисты советуют выполнять упражнения Кегеля. Их суть состоит в том, что мышцы тазового дна нужно поочередно напрягать и расслаблять, выполнять ими выталкивающие движения.
Вначале упражнение должны длиться 3 секунды, однако со временем их продолжительность можно довести до 20 с. Делать упражнения Кегеля можно несколько раз в день. Чтобы прочувствовать мышцы тазового дна, больной должен остановить струю мочи в ходе мочеиспускания.
Для улучшения качества жизни пациент может воспользоваться специальными прокладками или подгузниками. Они продаются в каждой аптеке. Однако не стоит ими и злоупотреблять. Некоторые пациенты продолжают носить подгузники после того, как их мочеиспускание восстановится. Делается это на всякий случай, для подстраховки.
В такой ситуации можно поэкспериментировать и походить дома без подгузника, чтобы убедиться в том, что проблема отсутствует. У многих пациентов имеется ощущение истечения мочи, хотя в итоге обнаруживается, что их нижнее белье абсолютно сухое.
Чтобы восстановление мочеиспускания после катетера у мужчин и женщин происходило быстрее, пациент может выполнять такие упражнения:
- Принять положение лежа на спине. Поднимать ноги по очереди, а потом одновременно в течение 3-х минут.
- Сесть с упором на пятки и разместить кулаки в районе мочевика. Во время выдоха нужно наклоняться в перед до упора, а на вдохе возвращаться обратно. Повторить 8 раз.
- Встать на колени, руки разместить за спиной. Резко на выдохе нужно наклоняться 6 раз.
Стоит сказать, что восстановление мочеиспускания после катетера возможно, только если пациент будет выполнять упражнения регулярно.
После занятия нужно лечь на спину, вытянуть вперед ноги и руки вдоль тела. Расслабляться нужно начинать от пальцев ног и далее выше. Достигнув максимального расслабления нужно полежать несколько минут.
Довольно часто в реабилитационный период больные начинают прием мочегонных средств. Делать это противопоказано.
Прежде чем начать выполнять какие-либо упражнения пациент должен проконсультироваться со своим врачом, так как в некоторых случаях они могут быть противопоказаны.
Обратиться за медицинской помощью после извлечения катетера необходимо в таких случаях:
- увеличение температуры тела до 38° С и более;
- затрудненное мочеиспускание (тем более, если проблема усугубляется);
абсолютная задержка урины.
Важно помнить, что откладывание визита к врачу на потом и самодеятельность может привести к тяжелым последствиям. Только квалифицированный специалист может максимально точно выяснить причину проблемы и объяснить пациенту, как восстановить мочеиспускание после катетера.
Дата обновления: 15.09.2018, дата следующего обновления: 15.09.2021
источник
Послеродовое недержание мочи, патологические состояния у женщин с непроизвольным мочеиспусканием. Это нарушение правильного функционирования мочевыделительной системы. После естественных родов вероятность развития заболевания немного выше, чем после кесаревого сечения.
Во время беременности в женском организме вырабатываются гормоны, которые приводят к растягиванию мышц и тканей, поддерживающих мочевой пузырь, матку и кишечник. Эти мышцы образуют тазовое дно, которое ослабевает под влиянием веса ребенка и гормонов. Из-за этих факторов затрудняется контроль над работой сфинктеров, мышц, которые закрывают отверстие мочевого пузыря, чтобы не допускать заболевание. После родов все мышцы дна таза еще больше растягиваются. Все эти факторы могут вызвать недержание мочи.
Неожиданное недержание мочи, происходящее во время смеха, кашля, чихания или выполнения физических упражнений, носит название стрессового недержания мочи. Эта проблема считается самой распространенной проблемой, с которой сталкиваются многие женщины, ставшие мамами. Сразу после родов прокладки могут помочь в случае небольшого протекания.
Если же во время беременности, особенно в 1-3 триместрах, у женщины возникали проблемы с контролированием испускания мочевого пузыря, тогда после родов может возникнуть стрессовое недержание мочи. Женщины, которым сделали эпидуральную или спинальную анестезию во время родов, могут ощущать в области мочевого пузыря онемения, поскольку сразу после родов и в первые дни женщина может не чувствовать позывов в туалет, ей об этом будет напоминать врач или медсестра. Если женщина перенесла эпидуральную анестезию, вставляется катетер в мочевой пузырь. Катетер представляет гибкую тонкую трубку. Именно из-за катетера после родов иногда оказывается тяжело контролировать работу мочевого пузыря. Однако эта проблема должна пройти по прохождении нескольких дней.
Сколько может длиться заболевание
Период длительности заболевания зависит от конкретных случаев. Обычно заболевание недержания может длиться от пары дней до пары месяцев. Если после шести недель, когда приходит время осмотра у гинеколога, недержание мочи не заканчивается, необходимо сообщить про это врачу.
Методы лечения заболевания
НИЖЕ ПРЕДСТАВЛЕНЫ ЛУЧШИЕ СПЕЦИАЛИСТЫ ВАШЕГО РЕГИОНЫ
Первый метод лечения заболевания — упражнения для укрепления мышц таза. Их желательно включить в свой дневной режим и выполнять не меньше трех раз в день. Если прекратить выполнять занятия, мышцы таза могут опять ослабнуть, и заболевание может начаться снова. К сожалению, некоторые женщины переживают, думая, что выполнение укрепляющих упражнений после родов может принести вред, в действительности это не так. Укрепляющие мышцы таза упражнения помогают восстановиться организму женщины после родов. Послеродовые швы и гематомы могут вызывать отеки. Упражнения для укрепления мышц таза помогают женщинам в борьбе с ними. Именно поэтому к выполнению упражнений необходимо приступать раньше.
Как правильно делать укрепляющие упражнения
Для выполнения упражнений необходимо глубоко вдохнуть, при выдыхании нужно втянуть мышцы таза, как будто вы хотите сдерживать мочеиспускание. После необходимо расслабиться, переждать не меньше 10 секунд, и потом повторить упражнение. Это упражнение необходимо делать по 10 раз 3 раза в течение дня.
Альтернативные методы лечения послеродового недержания мочи
Неужели кроме упражнений для укрепления таза женщинам в борьбе с осложнением после родов ничего не поможет? Конечно же, нет. Кроме упражнений необходимо тренировать мочевой пузырь. Многие женщины ошибочно думают, что чем меньше жидкости они выпьют, тем реже будут позывы в туалет. На самом деле, женщинам нужно выпивать много жидкости, тем более если женщина кормит ребенка грудью. В конце беременности плод ребенка оказывает большее давление на мочевой пузырь. Это означает, что мочевой пузырь начинает привыкать к удерживанию меньшего количества мочи. Уже после рождения ребенка женщине необходимо начинать восстанавливать способность мочевого удерживать большее количество мочи. Для этого вначале постарайтесь удерживать мочу, для того чтобы ее больше накапливалось. Женщине необходимо удерживаться от питья различных напитков, которые содержат кофеин, потому что они могут стать причиной раздражения мочевого пузыря.
Если данный комплекс упражнений для укрепления мышц таза не помогли, тогда необходимо попросить у гинеколога направление к специалисту.
К сожалению, лечение послеродового недержания мочи с помощью лекарственных препаратов еще не разработано. Именно поэтому нужно регулярно выполнять комплекс прописанных упражнений. Врачи зачастую параллельно упражнениям назначают электро или электромагнитную стимуляцию мышц таза.
Кроме консервативных методов лечения недержания мочи, применяются и хирургические методы. В современной медицине практикуют малоинвазивные операции.
источник
Катетеризация мочевого пузыря относится к инвазивным манипуляциям. Во время постановки мочевого катетера существует риск осложнений, среди которых выделяют травматизацию слизистой оболочки и занесение инфекции.
Постановка мочевого катетера — распространенная медицинская манипуляция, которая проводится для нормализации оттока мочи при различных состояниях.
Катетеризация мочевого пузыря показана пациентам, которым проводятся операции на брюшной полости.
- Нарушение проходимости мочевыводящих путей. Такой процесс связан с патологиями: аденома простаты, опухоль нижнего отдела мочевого пузыря, анафилактический шок, травмы. У женщины нарушения проходимости уретры встречаются намного реже.
- Оперативные вмешательства на брюшной полости. Показаниями для катетеризации считаются те операции, которые проводятся в малом тазу у женщин. Это осуществляется для того, чтобы обеспечить врачу доступ к матке и придаткам. Мужчинам эта манипуляция необходима при оперативном лечении прямой и сигмовидной кишки через абдоминальный доступ.
- Малые гинекологические операции. Манипуляции осуществляемые гинекологом, которые требуют введения инструментария в полость матки, проводятся исключительно при пустом мочевом пузыре. Одной из таких операций является лечение маточного кровотечения путем выскабливания. Перед процедурой ставится катетер, чтобы при проведении вмешательства, моча не накапливалась в мочевом пузыре у женщин.
- Госпитализация в реанимационное отделение. Пациенты которые проходят лечение в реанимации, подлежат катетеризации. Это для того, чтобы медицинский персонал следил за количеством выделяемой мочи. При тяжелых болезнях часто нарушается выработка мочи, что становится причиной осложнений. Большое значение имеет для тех пациентов, которым проводится форсированный диурез.

Процедура проводится быстро, а при достаточной квалификации медицинского персонала проблем не возникает.
Сегодня существует два вида катетера: гибкие и металлические. Гибкие изготовлены из поливинилхлорида — гипоаллергенного полимера. Используют для катетеризации мочевого пузыря у мужчин, без болезней простаты.
Если у мужчины простатит или аденома простаты, то для прохождения участка уретры, возле которого располагается железа, используют металлический.
Использование гибкого изделия допускается среднему медицинскому персоналу, а вот постановка металлического — врачебная манипуляция.
Цистит после катетеризации вызван такими причинами: занесение инфекции и травмирование мочевыводящих путей.
Воспаление мочевого пузыря при правильной постановке встречается крайне редко. Обусловлено индивидуальными особенностями организма. Развитие цистита свидетельствует чаще о нарушении методики катетеризации.
Травматический цистит встречается чаще у мужчин. Это связано с тем, что уретра мужчины имеет два анатомических изгиба.
Прохождение катетера через эти изгибы приводит к нарушению целостности слизистой оболочки.
Как правило, патологический процесс имеет тенденцию к распространению. Воспаление переходит из уретры в мочевой пузырь.
Травматический цистит в послеоперационном периоде считается стерильным, так как не сопровождается инфекционным поражением.
В течение послеоперационного периода пациентам вводят антибиотики, которые подавляют активность микроорганизмов.
Если же причина развития болезни связана с нарушением правил асептики и антисептики при манипуляции, то развивается классический бактериальный цистит.
Бактериальная природа после операций встречается крайне редко, так как идет антибиотикотерапия, и бактерии не успевают вызвать воспаление.
Симптомы болезни проявляются спустя несколько часов после постановки катетера. Пациенты выражают жалобы на жжение в области мочевого пузыря и уретры.
При травматическом цистите в моче появляются примеси крови. Выраженность гематурии напрямую зависит от площади раневой поверхности, от того насколько сосуды повреждены.
При воспалительном процессе катетер удаляют. Повторное введение после цистита допускается только после выздоровления.
Лечение травматического цистита требуется в тех случаях, когда повреждение слизистой оболочки существенное.
Для улучшения состояния пациентам назначают противовоспалительные средства. Часто используют «Ибупрофен», так как этот препарат с жаропонижающим эффектом.
Лечение противовоспалительными средствами помогает устранить неприятные симптомы болезни, в том числе и отечность слизистой, что нормализует выведение мочи.
Если катетеризация проводилась для облегчения оттока мочи, а не для проведения операции или другого вмешательства, то с профилактической целью назначают антибиотики.
Это для того, чтобы исключить риск присоединения инфекции к стерильному воспалению. С этой целью используют антибиотики широкого спектра, которые уничтожают большое количество видов патогенных микроорганизмов.
Для уменьшения неприятных симптомов, пациентам рекомендуется соблюдать постельный режим.
В горизонтальном положении болевые ощущения уменьшаются, так как моча скапливается не возле травмированной уретры, а около задней стенки мочевого пузыря.
Смеха лечения для пациентов с циститом подбирается индивидуально для каждого пациента, с учетом сопутствующей патологии, проводимого лечения, а также тяжести травматизации.
Травматический цистит после катетеризации мочевого пузыря является погрешностью медицинского персонала и чаще наблюдается в послеоперационный период. При квалификации работников сферы здравоохранения, этого осложнения избегают.
источник
Термин «недержание мочи» в академическом смысле слова – это непроизвольная потеря мочи через наружное отверстие мочеиспускательного канала. В данное определение, тем не менее, не входят другие причины непроизвольной потери мочи, такие, как пузырно-вагинальный свищ и эктопия наружного отверстия уретры.
Применение схем симптоматической классификации вместо использования анатомических терминов позволяет дать наиболее точное определение и оценку недержания мочи у женщин. Существует три основных типа недержания мочи, которые можно различать, собрав тщательный анамнез: стрессорное, тотальное (общее) и вынужденное.
Стрессорное недержание — внезапное мочеиспускание из-за действий, в результате которых увеличивается внутрибрюшное давление. Кашель, подъем тяжести, дыхание и смех – типичные ситуации, способные вызвать стрессорное недержание мочи. В соответствии с современными представлениями считается, что внутрибрюшное давление, передающееся на мочевой пузырь, не уравновешивается равным давлением, передающимся на уретру, поскольку шейка мочевого пузыря и уретры выпячивается (по типу грыжевого выпячивания) ввиду ослабления (потери тонуса) ткани, находящейся в малом тазе.
Вынужденное недержание — внезапный императивный позыв на мочеиспускание, сопровождающийся выделением мочи; такое недержание сопровождается различной степенью успеха в контролировании выраженности недержания. Количество теряемой мочи варьирует от чайной ложки до полного объема мочевого пузыря. Объем мочи в мочевом пузыре не является фактором, определяющим внезапность позыва, и пациентки замечают, что часто небольшие объемы могут вызвать неотложный (императивный) позыв. Если пациентки способны удержать мочу, то их ставит в тупик небольшой объем выделяемой мочи и часто возникающий новый позыв через непродолжительное время.
Полное недержание — в данном случае отмечается абсолютная неспособность удержать мочу в пузыре, больная постоянно мокрая, несмотря на прилагаемые усилия. При полном недержании непрерывно (днем и ночью) применяют подкладные салфетки.
АНАМНЕЗ И ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ
Сбор анамнеза и физикальное обследование являются наиболее важными компонентами диагностики недержания мочи. Сбор анамнеза начинается с вопросов о длительности и степени выраженности недержания и уже имевших место попытках хирургическим путем устранить стрессорное недержание. Цель заключается в выявлении устранимых факторов в поведении пациента или в окружающей среде и в выяснении любых неврологических заболеваний или болезней внутренних органов, лежащих в основе недержания мочи или способствующих этому. Особое внимание должно быть обращено на начало и тип недержания (например, стрессорное, вынужденное, полное или смешанное), положение больной, при котором происходит выделение мочи, способствующие симптомы, частоту мочеиспусканий ночью и принимаемые меры (например, подкладывание пеленки и т.д.).
Смешанные симптомы вынужденного и стрессорного недержания мочи отмечается почти у 60% женщин, а примерно у 30% женщин встречается изолированная форма вынужденного недержания. Ощущение наполнения мочевого пузыря, тазовый пролапс («тяжесть» во влагалище или выпячивание), выделения из влагалища или симптомы дефицита продукции эстрогенов (сухость и зуд) являются важными признаками, на которые следует обратить внимание во время сбора анамнеза. Детальный гинекологический анамнез должен включать данные об оперативных вмешательствах, родах, инфекциях, травмах, лучевой терапии. Необходимо также расспросить больную о перенесенных травмах области таза, оперативных вмешательствах на позвоночнике, используемых лекарствах, привычках в половой жизни и при дефекации и др.
Дневник мочеотделения важен при количественной оценке и документировании количества теряемой мочи. В дневнике должны быть отмечены количество принимаемой per os жидкости и выделяемой мочи, императивность позывов, время мочеиспускания и любой физический активности, связанной с эпизодами недержания мочи.
Физикальное обследование должно быть тщательным и сконцентрированным не только на мочевом пузыре и мочеиспускательном канале. Во время осмотра нужно оценить психическую и физическую дееспособность пациента. Функциональный статус больной может играть большую роль в физической способности пожилого человека воспользоваться туалетом вовремя, чтобы предотвратить недержание мочи. При осмотре живота необходимо обратить внимание на послеоперационные рубцы, патологические образования и следы повреждений, а также определить степень наполнения мочевого пузыря (пальпаторно). При общем неврологическом осмотре следует обратить внимание на чувствительную и моторную иннервацию нижних отделов туловища и промежности. Двигательные и чувствительные ветви к мочевому пузырю и уретральному сфинктеру идут от сакральных сегментов спинного мозга (от S1 до S4). При физикальном обследовании важно оценить чувствительность кожи промежности, моторную функцию анального сфинктера при произвольном сокращении и бульбокавернозный рефлекс. Бульбокавернрзный рефлекс отсутствует у 20% здоровых женщин. Следует осмотреть область спины и позвоночника для выявления рубцов и ассиметрии, а также оценить рефлексы и чувствительность на нижних конечностях.
Необходимо последовательное обследование органов малого таза. Перед этим пациентка должна опорожнить мочевой пузырь. Обязательно оценивают состояние влагалищного эпителия, свидетельствующее о гормональном фоне (например, поверхность блестящая, сухая, гладкая и тонкая), так как в некоторых случаях стрессорного недержания мочи у пожилых женщин показано только заместительное лечение эстрогенами. Необходимо уточнить локализацию и внешний вид наружного отверстия мочеиспускательного канала. Открытое и развернутое наружное отверстие мочеиспускательного канала может свидетельствовать о наличии нефункционирующей уретры.
Одну из половин зеркала Грейва вводят по задней стенке влагалища и исследуют переднюю стенку влагалища в покое, при кашле и при выполнении пробы Вальсальвы. Затем пластинку зеркала поворачивают, осматривают заднюю стенку влагалища в покое и при натуживании. Осматривают шейку матки, определяют состояние окружающих тканей и положение матки. Если матка была удалена, то исследуют положение и прочность влагалищной «манжетки», опять таки в положении покоя и при натуживании. При внимательном осмотре можно выявить опущение передней стенки влагалища (цистоцеле – грыжа мочевого пузыря), повышеннуюю подвижность проксимального участка уретры, опущение матки, свода влагалища после удаления матки, выпячивание промежности между маточно-сакральными связками (энтероцеле) или выпячивание прямой кишки во влагалище (ректоцеле). Незначительные дефекты могут быть выявлены при повторном обследовании больной в положении стоя.
Катетер №14 по французской шкале (Шаррьера) из красной резины вводят в мочевой пузырь и измеряют количество остаточной мочи. Шприц на 60 мл без поршня присоединяют к катетеру, и мочевой пузырь медленно наполняют стерильной водой. С помощью этой процедуры определяется уродинамика ad oculus. Фиксируют объем жидкости, при котором возникает первое ощущение наполненности мочевого пузыря и императивность позыва к мочеиспусканию. После наполнения мочевого пузыря катетер извлекается и повторяют стрессорные пробы (кашель, натуживание) для выявления чрезмерной подвижности уретры и пролабирования пузыря во влагалище (цистоцеле).
В таблице представлена общепринятая классификация, используемая урологами для характеристики типов стрессорного недержания, которое отмечается при физикальном обследовании. Важно отметить, имеет ли место протекание мочи немедленно после эпизодического повышения внутрибрюшного давления. Кашель может спровоцировать спазм (нестабильность) мочевого пузыря, если отмечается короткий промежуток между кашлем и мочеотделением. Это может привести к ложной диагностике истинного стрессорного недержания мочи. Если подтекание мочи не отмечается в положении лежа, то необходимо повторить пробу в положении стоя. При жалобах на стрессорное недержание мочи и отсутствие объективного их подтверждения необходимо углубленное обследование больной.
Общий анализ мочи, бактериологические исследования и определение чувствительности выделенных бактерий к антибиотикам, а также цитологическое исследование мочи должны быть выполнены для исключения инфекции или злокачественного процесса (например, carcinoma in situ) как причины недержания мочи.
Инфекцию мочевого пузыря необходимо лечить до инструментальных манипуляций на мочевом пузыре или уретре (цистоскопия или исследование уродинамики). Креатинин сыворотки крови является показателем состояния функции почек. Его содержание необходимо определять у больных с большим объемом остаточной мочи после мочеиспускания или с выраженным цистоцеле.
Цистоскопия используется для диагностики появления боли в мочевом пузыре при его наполнении, повышенной подвижности при натуживании, определения места обструкции и др. При гематурии в анамнезе или обнаружении эритроцитов в моче требуется проведение цистоскопии для исключения опухоли мочевого пузыря, камня или инородного тела.
Рентгенологическое исследование выполняют для диагностики III типа стрессорного недержания мочи (открытая шейка мочевого пузыря в покое или подтекание мочи при минимальном увеличении внутрибрюшного давления, передающегося на пузырь) или выпадения органов малого таза (среднетяжелого или выраженного). Рентгенологические методы также используются для получения информации об обструкции уретры, возникшей в результате произведенной ранее операции по поводу недержания мочи. Микционную цистоуретрографию (рентгенограмма выполняется во время акта мочеиспускания) применяют для исследования мочевого пузыря, наполненного рентгеноконтрастирующим веществом, в то время как больная стоит, натуживается, кашляет и мочится. Микционная цистоуретрография дает также информаию о наличии пузырно-мочеточникового рефлюкса, дивертикула, а также об объеме остаточной мочи после мочеиспускания. Шейка мочевого пузыря открывается при внезапном спазме пузыря, а поскольку при рентгеноскопическом исследовании невозможно выявить различия между анатомической несостоятельностью проксимальной части уретры (шейка пузыря) и внезапным спазмом мочевого пузыря, то для измерения давления в мочевой пузырь во время исследования часто вводят небольшой катетер.
Регистрацию давления в мочевом пузыре и микционную цистоуретрографию производят одновременно. Простое уродинамическое исследование проводится для повышения точности диагностики и подбора рационального лечения недержания мочи. При диагностике недержания мочи с помощью уродинамического теста необходимо, чтобы феномен недержания был воспроизведен во время исследования. Цистометрограмма фиксирует давление в мочевом пузыре в то время, когда пузырь наполняется с постоянной скоростью, обычно 40-60 мл/мин. Объем жидкости в момент появления первого ощущения наполненности, первый позыв на мочеотделение и общий объем пузыря фиксируют и отмечают на цистометрограмме. Внезапный спазм мочевого пузыря, в то время как пациентка пытается удержать мочу, прекрасно виден и расценивается как непроизвольное сокращение мочевого пузыря с наличием ощущения срочности позыва или недержания, или без него. Когда внезапное ощущение императивности позыва связано с непроизвольным спазмом, регистрируемым на цистометрограмме, и недержание документируется, то у пациента вынужденное недержание мочи является вторичным по отношению к непроизвольному спазму мочевого пузыря (нестабильность детрузора). Умывание, звук струи воды, подпрыгивание на пятках могут спровоцировать вынужденное недержание мочи в процессе проводимого исследования.
В мочевом пузыре взрослый может удержать 400-600 мл мочи, и при этом давление будет составлять менее 12 см. вод. ст. Медленное, постепенное повышение внутри — пузырного давления по мере заполнения пузыря указывает на слабую податливость его стенки (фиброз), что обычно отмечается после лучевой терапии органов малого таза при злокачественных опухолях женских половых органов или при нарушении периферической иннервации мочевого пузыря. Нормальная в анатомическом отношении (и окруженная здоровыми тканями) уретра закрывается при повышении внутрибрюшного давления. Если уретра повреждена (радиотерапия, травма, множественные операции) или нарушается ее иннервация, то она не закрывается при изменении внутрибрюшного давления.
ВЫБОР СРЕДСТВ ДЛЯ ЛЕЧЕНИЯ СТРЕССОРНОГО НЕДЕРЖАНИЯ
Упражнения и процедуры для органов малого таза, лекарственная терапия, тренирующие манипуляции на мочевом пузыре, влагалищные пессарии, электрическая стимуляция, хирургическое вмешательство – все это применяют при установленном диагнозе стрессорного недержания мочи.
Упражнения для мышц тазового дна при правильном выполнении укрепляют мышцы, поднимающие задний проход, и дают эффект, по некоторым сообщениям, в 70% случаев. Упомянутые мышцы образуют поддерживающий «гамак», поднимающий органы малого таза, включая мочевой пузырь и уретру. Тщательное обучение пациентов является ключом к успешному проведению упражнений для мышц тазового дна. Женщин следует обучать тому, какая мышца должна быть напряжена, а также длительности и частоте напряжения по оптимальной схеме; просто инструкция не является адекватной формой для правильного обучения больных с недержанием мочи. Врач вводит два пальца одной руки во влагалище пациентки, а другую руку помещает на ее живот и просит напрячь мускулатуру, как будто она пытается прекратить мочеиспускание. При этом врач отмечает изолированное сокращение мускулатуры тазового дна без напряжения брюшных мышц. Упражнение по сокращению – расслаблению мышц тазового дна выполняют на «четыре счета» для каждого сокращения по 5 мин не менее 2 раз в день.
Методика биологической обратной связи и другие инструментальные методы с измерением давления при мышечном сокращении позволяют визуально усилить действенность этой методики. Конусы разного веса, вводимые во влагалище, помогают пациентке научиться напрягать конкретные мышцы для удержания конуса. Данные конусы следует удерживать во влагалище по 15 мин 2 раза в день во время ходьбы или при вертикальном положении тела. Для избирательной тренировки необходимых мышц используют электрическую стимуляцию мускулатуры тазового дна через электрод, введенный во влагалище.
Для лечебного контроля за стрессорным недержанием мочи используют эстрогены и ?-адреномиметиками. Стимулируемое сокращение мускулатуры должно помочь закрытию уретры во время стрессорных воздействий. Чаще всего используют фенилпропаноламин, который содержится во многих лекарственных препаратах для лечения простуды, которые мы видим в аптеках (Ornade®, Spansule® — Smithkline Beecham Pharmaceuticals, Entex®LA – Procter & Gamble Pharmaceuticals и Tavist-D®). Заместительная терапия у пациенток после наступления менопаузы способствует увеличению толщины слизистой оболочки уретры и влагалища. Считается, что эстрогены увеличивают фактор герметичности, создаваемой слизистой оболочкой в уретре, в то время как ее стенки смыкаются по мере увеличения интраабдоминального давления. Традиционно тренировку мочевого пузыря использовали для контроля (управления) за срочностью мочеотделения и за вынужденным недержанием мочи. Изучая дневник мочеотделения, врач назначает больной приблизительно фиксированный интервал времени, через который ей рекомендуется мочиться; обычно эти рекомендации «привязывают» к реально складывающемуся графику мочеиспускания. Если больная мочится через каждый час, то интервал между мочеиспусканиями устанавливают в 45 мин. Ей предлагают мочиться только в установленное время. Каждую неделю временной промежуток увеличивается на 15 мин; в конечном итоге вынужденность мочеиспускания контролируют путем подкрепляющего коркового влияния на пузырный механизм ощущений. В комбинации с упражнением для тазового дна тренировка пузыря является великолепным начальным лечением для 40-летних пациенток со вновь начавшимся стрессорным недержанием мочи в сочетании с иногда встречающимися элементами вынужденного недержания.
Для лечебного контроля за стрессорным недержанием мочи используют вагинальные пессарии и диафрагмы. Они обеспечивают поддержку основания мочевого пузыря и предотвращают повышенную подвижность его шейки и уретры при внезапных повышениях внутрибрюшного давления.
Хирургические методы лечения подлежат обсуждению, если ясно, что у больной имеет место стрессорное недержание мочи и консервативные методы терапии не способны привести к излечению. Существует 6 основных вариантов, содержащих около 100 хирургических методик. Выбор методики входит в компетенцию уролога.
Сужение переднего отдела влагалища применяют для уменьшения степени выраженности и устранения цистоцеле, которое пролабирует через переднюю стенку влагалища. Такая методика дает ненадежные отдаленные результаты при лечении стрессорного недержания мочи, если одновременно не выполняется хирургическое вмешательство, направленное на восстановление нормального поддерживающего эффекта окружающих тканей на шейку мочевого пузыря. Наилучший отдаленный результат был получен при выполнении брюшной позадилобковой уретропексии. Позадилобковые варианты оперативного вмешательства показаны при повышенной подвижности уретры с функционирующим проксимальным сфинктером или без выраженного цистоцеле (например, тип I стрессорного недержания мочи).
Перейра опубликовал результаты своей методики (трансвагинальный метод подшивания) в 1959 г. Затем последовали многочисленные модификации (Стамей, Гиттес, Рац), хотя основные ее принципы остаются теми же. Участки ткани по бокам от шейки мочевого пузыря подшивают вслепую или через разрез стенки влагалища к тканям, расположенным в надлобковом пространстве. Здесь швы крепят к фасции прямой мышцы или надкостницелобковой кости. В сравнении с брюшными позадилобковыми операциями в описываемом методе время вмешательства и послеоперационный период короче. В некоторых центрах эту операцию проводят амбулаторно.
Для лечения стрессорного недержания мочи существует ряд методик. Тщательный сбор анамнеза, физикальное исследование вместе с простыми диагностическими процедурами ведут к постановке точного диагноза. Консервативные методы лечения должны быть объяснены пациенту и применены до хирургических – болезненное состояние и ухудшение качества жизни сохраняются чаще и в большой степени после операции.
При безуспешности лечения пероральными препаратами, но при показаниях к оперативному лечению может быть предложена методика использования катетера. При ежемесячной смене катетера удается избежать развития инфекции. Вторым фактором, препятствующим восходящей инфекции, является герметично закрывающая система.
Семейные врачи должны уметь документально подтвердить и правильно поставить диагноз стрессорного недержания мочи, а также подобрать рекомендации по проведению упражнений для мышц тазового дна, прописать лекарственную терапию per os. При анамнезе,свидетельствующем о наличии вынужденного недержания мочи, и отсутствии признаков недержания при стрессорных пробах во время обследования семейному врачу следует подумать об исключению инфекции или карциномы in situ. Постоянное наличие симптоматики болезни при отсутствии инфекции, а также неудача при попытке лечения стрессорного недержания мочи упражнениями или фармакологией оправдывают направление больной к урологу для обследования и решения вопроса о целесообразности хирургического вмешательства.
МЕТОДЫ ЛЕЧЕНИЯ ВЫНУЖДЕННОГО НЕДЕРЖАНИЯ МОЧИ
Неспособность отсрочить мочеиспускание при внезапно возникающем позыве называется вынужденным недержанием мочи. Вынужденное недержание мочи может быть вызвано различными причинами, в том числе неврологическими расстройствами (рассеянный склероз, инфекции мочевых путей). В большинстве случаев вынужденного недержания мочи и нестабильность детрузора не удается найти значимой неврологической этиологии. С возрастом мускулатура мочевого пузыря склонна к развитию нестабильности или слабо контролируемой сократительной активности, Для предотвращения или отсрочки внезапного сокращения мочевого пузыря используют антихолинергические и антиспастические препараты. При лечении вынужденного недержания мочи наиболее часто применяют такие пероральные препараты, как оксибутинин (Ditropan® — Marion Merrill Dow), пропантелин бромид (pro-BanthAne® — Roberts).
источник