После того как мы сдаем анализы в больнице, нас всех интересует результат, чтобы понимать в каком состоянии находится наш организм. Когда лейкоциты в моче повышены, причины у женщин могут быть самые разные. Они сигнализируют о нарушениях работы половых органов, патологиях или воспалительных процессах (напримефр, цистите).
Лейкоциты представляют собой бесцветные (белые) неоднородные кровяные тельца, которые отличаются друг от друга действиями и внешним видом. Они играют очень важную роль в иммунных процессах каждой женщины, ведь выполняют защитную функцию организма от бактерий, микробов и различных инородных клеток. Уничтоженные чужеродные вирусы могут накапливаться, а затем выводятся при помощи мочи, пота и так далее.
Лейкоциты в моче у женщин сигнализируют о заболевании или беременности. Их количество в организме должно быть минимальным. Белые кровяные тельца позволяют врачам выявлять очаги воспаления. Благодаря простому анализу, специалисты могут обнаружить проблему на ранних сроках и успеть ее вылечить медикаментозно, без осложнений и хирургических вмешательств.
При сдаче анализов многих интересует вопрос о том, какая норма лейкоцитов в моче у женщин должна быть. Она варьируется между показателями от 0 до 6. Когда их количество в поле зрения незначительно (до 20), то такое состояние называется лейкоцитурия. При более высоких результатах (до 60) развивается пиурия – гной в почках. В этом случае вам необходимо:
- проверить работу малого таза и мочевыводящих путей;
- сделать ультразвуковое исследование почек;
- сдать анализ по Аддису-Каковскому или Нечипоренко;
- пройти дополнительное обследование у специалиста.
Когда лейкоциты в моче повышены – причины у женщин могут быть и в ее неправильном сборе. Существует несколько основных правил, которым необходимо следовать, чтобы получить более точный результат:
- Мочу для анализа собирают в чистую емкость, имеющую плоское дно, которую сразу закрывают крышкой.
- Перед тем, как начать собирать мочу, женщина должна тщательно помыть наружные половые органы мылом с большим количеством теплой воды. Влагалище закрывают ваткой, чтобы не попала слизь.
- Если после сбора мочи, вы не сразу идете в лабораторию, то поставьте емкость в холодное место.
Очень часто пациенты задают вопрос о том, что представляют собой повышенные лейкоциты в моче у женщин, причины их возникновения. Они образовываются при пониженной сопротивляемости организма к различным вирусным и бактериальным инфекциям. Появиться белые кровяные тельца могут при таких патологиях, как:
- мочевыводящие заболевания (вульвовагинит, вагинит и так далее);
- вирусные инфекции (скарлатина, краснуха, гепатит);
- развитие опухолевых доброкачественных или злокачественных образований;
- гнойные инфекции (перитонит или абсцесс);
- половые (молочница) и венерические инфекции (трихомониаз).
Повышенные лейкоциты в анализе мочи очень часто свидетельствуют о наличии различных заболеваний. Самыми распространенными из них являются:
- цистит – вызывается бактериальной инфекцией в мочевыводящих путях;
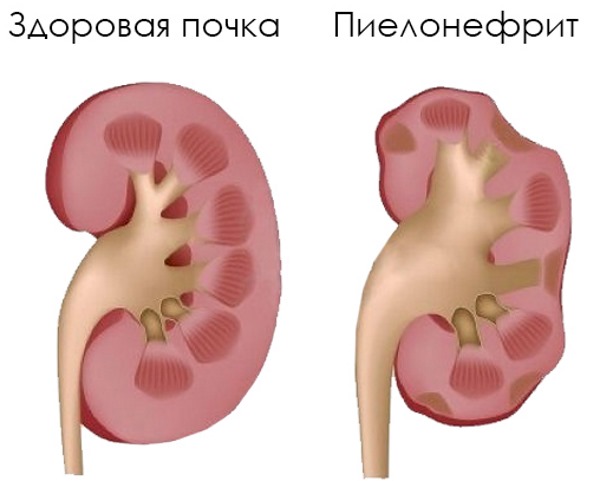
- пиелонефрит – воспаление лоханки почек, которое развивается в бактериальной флоре при сопутствующих факторах, например, переохлаждение;
- нарушения эндокринной системы – изменение работы в процессах метаболизма;
- мочекаменные болезни – почечная недостаточность или наличие конкрементов;
- глисты – тяжелая стадия.
Повышенные лейкоциты в моче при беременности на первых неделях свидетельствуют о сильной антигенной нагрузке (когда показатели незначительно превышают норму до 9-12 единиц). При резком скачке белых кровяных клеток следует говорить о развитии серьезных заболеваний, которые могут угрожать здоровью малыша и будущей мамы. Во время вынашивания ребенка в женском организме часто страдают почки, ведь в сутки они обновляют по несколько литров околоплодных вод.
Если повышены лейкоциты в моче при беременности, то причины бывают следующими:
- не соблюдение личной гигиены;
- не долеченные половые инфекции;
- развитие пиелонефрита;
- наличие кандидоза.
После того как в семье появляется малыш, молодая мама погружается в заботы о нем и редко находит время на себя и свое здоровье. После родов повышенное содержание лейкоцитов в моче у женщин говорит как о восстановлении организма, так и о каких-либо сбоях. По этой причине необходимо сдавать анализы регулярно и следить за их показателями, чтобы не упустить начало воспалительного процесса.
Повышенные лейкоциты в моче у женщин лечить может только врач после проведения дополнительной диагностики. Специалисты назначают этиотропную терапию и выписывают противомикробные препараты и антибиотики:
- Кларитромицин;
- Амоксиклав или Амоксициллин;
- Цефалоспорины III или IV поколения.
В период лечения женщина обязана сидеть на специальной диете, которая состоит из вареных и пареных блюд. Исключается все острое, копченое, соленое и жирное, а воды необходимо употреблять не меньше 2 литров в сутки. Если вы хотите уменьшить количество лейкоцитов, то попробуйте воспользоваться народной медициной:
источник
Одним из важных исследований является анализ мочи, который позволяет выявить уровень лейкоцитов в биологической жидкости. Повышенные лейкоциты свидетельствуют о развитии неблагоприятных процессов в организме. Чаще всего так проявляются заболевания мочеполовой системы.
Лейкоциты – это клетки иммунной системы, которые выполняют защитную функцию. Белые кровяные тельца вырабатывают антитела и поглощают болезнетворные микроорганизмы. Они моментально реагируют на угрозу, но во время уничтожения вирусов и бактерий погибают, а потом выводятся вместе с уриной. Как следствие, их количество в моче повышается, это состояние называется лейкоцитурия.
Чтобы выявить количество белых клеток в моче врач назначает следующие анализы:
• Общее исследование мочи
• Исследование по Аддис-Каковскому
• Проба по Нечипоренко.
Нормальные показатели белых клеток в моче у будущей мамы колеблется от 5 до 10, всё, что выше – это уже отклонение. Идеально, когда лейкоциты отсутствуют в моче, но такие результаты имеют не более 1% женщин.
Высокие лейкоциты в моче могут указывать на заболевания или физиологические изменения.
лейкоциты
Существует 3 степени лейкоцитурии:
1. Незначительная – лейкоциты 10–15 в поле зрения.
2. Умеренная – лейкоциты 20–40, подобные показатели свидетельствуют о начале воспалительного процесса в организме.
3. Выраженная – количество белых кровяных телец составляет от 50 до 60, такие результаты указывают на нефрит или пиелонефрит. В моче обнаруживается гной, а лейкоцитарные клетки покрывают все поля зрения. Выраженную лейкоцитурию (пиурия) можно диагностировать даже зрительно, моча становится мутной, в жидкости присутствуют белые нити и комочки.
Пиелонефрит часто диагностируют у беременных. Это объясняется тем, что увеличенная матка давит на почки, и провоцирует проникновение инфекции.
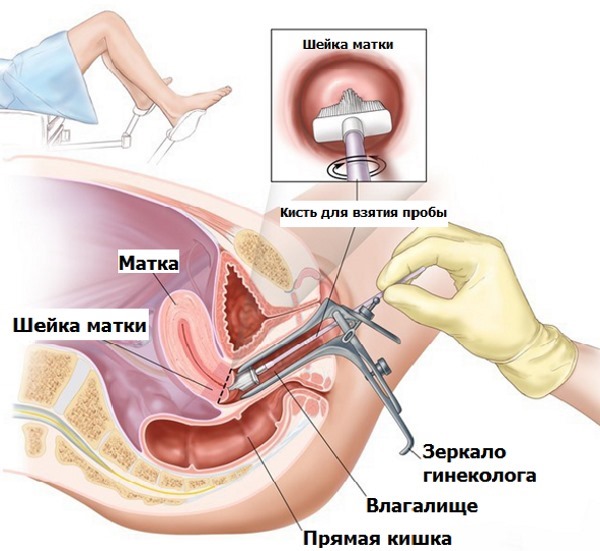
Чтобы результаты анализа были достоверными необходимо правильно собрать материал. Для этого перед процедурой рекомендуется тщательно подмыться и закрыть влагалище тампоном. Биоматериал нужно доставить в лабораторию не позже чем через 2 часа.
При незначительной или умеренной степени лейкоцитурии назначают повторный анализ.
Лейкоциты в моче перед родами немного повышаются (не более 10) – это нормальное явление. Так организм женщины готовится к предстоящим событиям. После рождения ребёнка их уровень нормализуется. Но если уровень лейкоцитов 30–50 в моче после родов, то необходимо дополнительно обследовать почки.
Если результаты анализов вписываются в заданные рамки (от 5 до 10), то женщина здорова. Но иногда показатели превышают норму. По количеству лейкоцитарных клеток в моче можно судить об интенсивности воспаления в мочеполовой системе.
Причины повышения лейкоцитов в моче после родов и при беременности:
• Воспаление мочевого пузыря. Это заболевание может иметь скрытое течение или проявляться частыми позывами к мочеиспусканию, режущей болью. Женщины при беременности склонны к циститу, так как мочеточники расширяются и расслабляются.
• Пиелонефрит – это воспалительное заболевание, при котором поражается чашечно-лоханочная система и паренхима почек. Этот недуг у беременных возникает из-за сдавливания мочеточников и застоя мочи, в которой активно размножаются болезнетворные микроорганизмы.
• Воспаление мочеиспускательного канала. Заболевание может спровоцировать инфекция или растущий плод. Уретрит проявляется жжением и зудом во время опорожнения мочевого пузыря.
• Уролитиаз (камни в почках или мочевых путях). Характерный симптом – приступообразная или ноющая боль разной локализации.
• Клубочковый нефрит – воспалительное поражение гломерул (клубочков почек). Это заболевание часто протекает с поздним токсикозом. Проявляется отёками, изменением цвета мочи.
Проявляется лейкоцитурия у беременных характерными симптомами. В первую очередь меняется цвет урины, она мутнеет, темнеет, появляется осадок и неприятный резкий запах. Пациенты жалуются на резкую или ноющую боль в нижней части живота или пояснице. Для недуга характерны частые позывы к опорожнению мочеиспусканию, жжение, зуд во время него и повышение температуры. Кроме того, повышается давление, в урине появляется кровь.
Все вышеперечисленные симптомы характерны для беременных с показателями лейкоцитов 30–50. А поэтому, если вы заметили изменения в моче, то не затягивайте с визитом к врачу.
Схема лечения подбирается врачом после анализов и зависит от количества лейкоцитов в моче. Также берётся во внимание заболевание, которое спровоцировало лейкоцитурию, симптомы и срок беременности.
При незначительной степени недуга используют натуральные диуретические и дезинфицирующие средства. Очень полезны в таких случаях ромашковые, брусничные, смородиновые отвары. Они ускоряют вывод мочи, как следствие инфекция быстрее вымывается из организма. Также врачи назначают беременным Канефрон – эффективный и безопасный препарат для лечения воспалительных заболеваний мочеполовой системы.
Если уровень лейкоцитов 50–80, то не обойтись без антибактериальных препаратов:
• Монурал – антибиотик с широким спектром активности. Перед употреблением медикамент растворяют водой и принимают за 2 часа до еды. Монурал противопоказан при функциональной недостаточности почек и гиперчувствительности к его компонентам.
• Амоксициллин – это полусинтетическое антибактериальное средство из группы пенициллинов. Стандартная доза – 500 мг трижды за 24 часа. Препарат противопоказан при мононуклеозе или аллергии на компоненты.
Также при выраженной степени лейкоцитурии применяют Фурадонин – противомикробный препарат. Дозировка – от 100 до 150 мг трижды за день.
Беременные могут применять лекарственные средства только после разрешения врача. При этом будущая мама должна соблюдать дозировку и кратность приёма медикамента.
Во время лечения беременная должна отказаться от острых, солёных блюд, консервов, копчёностей. Важно включить в рацион продукты с высоким содержание витаминов группы В и С: капуста, паприка, кисломолочная продукция, крупы. В список входят орехи, яйца, мясо курицы, рыба, фрукты и ягоды.
Для профилактики застойных явлений и скорейшей очистки почек и мочевыводящих путей следует выпивать не менее 2 л жидкости (фильтрованная вода, морс, травяной чай).
Чтобы предотвратить лейкоцитурию не допускайте воспалительные процессы в организме. Для этого регулярно сдавайте мочу на анализ и не пропускайте плановые обследования. Избегайте чрезмерных физических нагрузок и стрессовых ситуаций. При появлении характерных для лейкоцитурии симптомов срочно обращайтесь к врачу, который установит диагноз и назначит подходящую схему лечения. Только при соблюдении вышеописанных правил вы сможете нормализовать своё состояние и родить здорового ребёнка.
источник
Лейкоциты это значит воспалительный процесс, лучше до конца пройдите курс чтоб потом никаких осложнений не было. Вы малышу нужны здоровой )
Спасибо) жду этого дня с нетерпением. уже 10 суток тут.
Все может.быть, у вас там показывают и простыни зашивают
Простынь в 1 меде в Питере оставили.
Ника это как? я что то не поняла..
Дама, написала, что все может быть. И вспомнила случай когда простынь забыли в женщине. Вот я ей и написала, что это было не в Москве, а в Питере. Олеся, все у вас наладится. Все будет хорошо. Наберитесь терпения. Обниминете малыша и не нервничайте! Все проходит. Скоро Вас выпишут.
я понимаю. но как долго оно может лечиться?:(((
Меня несколько лет мурыжили, пока не удалили кое-что по-женски, и по градуснику у меня редко температура была, но изнутри я вся горела, был внутренний жар
Ответить: Олеся Симбирева Но кесарева у меня не было, оба ЕР, а проблемы по-женски после выкидыша, и по УЗИ очаг воспаления не видели или не всегда видели, пока к хорошему узисту не попала, ну и гинекологу тоже
Кошмар, вот я думаю если они не видят причину. не теряю ли я зря время.может нужен хороший врач? с другой стороны без малыша в больницу не могу лечь. вот и лежу тут с надеждой что все скоро пройдет.
а вас хорошо зашили? выделения хорошие? молоко хорошо пришло?
говорят что швы хорошие. выделения в норме. молоко тоже есть.
Ксения я представляю какая вы счастливая была когда вас выписали.
3 день после реанимации темпр 38 меня поносило и рвала. Все потому что никому и дело не было что мне антибиотик не подходит. Но самое странное! В этом отделении работает моя мама и вообще я работала тоже только в другом, тоесть все меня хорошо знали. А вот халатность хуже всего. Выписаои антибиотик пробиотики забыли сказать. А я такая чумовая с операционной что мне хоть говори, хоть не говори все равно я была где то в облаках. А крошку увидела так вообще… Ничего не надо)))
А то как вообще во время б 31 неделя лечили почки а в ходе операции оказались воспалены 2 сторон яичники все были в шоке и слава богу экс было. Ребёнок начал давить на яичники и схватки с 11 до 16:30 боль которая не проходила вообще. Тоесть все время было больно. Я думала там сдохну!
источник
Уровень лейкоцитов в крови – очень значимый показатель в организме каждого человека, ведь именно он самым первым указывает на то, что со здоровьем что-то не в порядке. Эти элементы отвечают за иммунитет, поэтому малейшие колебания в организме могут вызвать их повышение. Что и говорить о родах! Беременность и роды – это стресс для женщины ведь в этот период в ее организме происходит очень много изменений, из-за чего все органы функционируют в экстремальном режиме. Как может измениться уровень лейкоцитов после родов, и как привести его в норму – об этом и поговорим.
В норму лейкоциты после родов приходят спустя несколько суток, поэтому в анализах роженицы они должны содержаться в таких количествах:
- В крови – до 9*109 на 1 л.
- В мазке из влагалища – до 0,14.
- В моче количество лейкоцитов не должно превышать 0,3 г.
Когда роженицам сообщают о том, что в ее организме после родов повысились лейкоциты, зачастую их эту не на шутку пугает. Почему повышены лейкоциты после родов, если уже прошло несколько суток? Тому есть много объяснений, в зависимости от того, какой именно лейкоцитоз имеет место: ложный или патологический. Если речь идет о патологическом лейкоцитозе, то он может быть вызван послеродовыми осложнениями:
- воспалением околоплодных вод;
- инфарктами;
- послеродовыми воспалениями внутренних органов;
- гнойными процессами в тканях;
- инфекцией в поврежденных тканях, разрывах и любых трещинах;
- септический шок;
- оставшихся в полости матки тканей плаценты и оболочек плода.
Также причины повышения лейкоцитов после родов могут заключаться в следующих факторах:
- анемия;
- авитаминоз;
- ослабленный иммунитет;
- значительная кровопотеря при родах;
- плохое свертывание крови;
- продолжительный безводный период;
- трещины сосков;
- протекание беременности и родов с осложнениями;
- хирургическое вмешательство при родах;
- хронические заболевания.
Ложный или физиологический лейкоцитоз означает, что повышены лейкоциты в крови после родов по таким причинам:
- после горячей душа или ванны;
- после приема пищи (особенно белковой);
- после физических нагрузок;
- при грудном вскармливании.
Еще, будучи беременной, женщине следует знать то, что в II-III триместре высокие лейкоциты в крови – это норма. В норме уровень лейкоцитов рожающей женщины меняется следующим образом:
- к началу родоразрешения этот показатель может достигать 15*109 на 1л крови, что уже на 20% выше нормы (это связано с тем, что много лейкоцитов скапливаются в области репродуктивных органов);
- в момент появления ребенка на свет обычно происходит резкое повышение лейкоцитов до 25*109 на 1л крови;
- повышение уровня лейкоцитов после родов в крови продолжает наблюдаться, так как впереди – трудный путь к восстановлению поврежденных тканей;
- на пятые сутки уже могут прийти в норму или даже быть понижены лейкоциты после родов, когда все показатели постепенно начинают приходить в норму (5-9*109 на 1 л крови).
Многие специалисты придерживаются мнения, что бить тревогу не стоит до тех пор, пока белок в мазке не превышает 20 единиц, ссылаясь на то, что лейкоциты в мазке могут повышаться после физических нагрузок и употребления белковых продуктов. В любом случае, следует обратить внимание на другие симптомы и сдать дополнительные анализы.
Много лейкоцитов в мазке после родов обычно говорит о воспалительном процессе, который сопровождается рядом симптомов:
- болезненными и частыми опорожнениями мочевого пузыря;
- жжением и зудом во влагалище;
- обильными выделениями из половых органов;
- нарушениями менструального цикла.
Если после родов лейкоциты в мазке завышены (более 15 единиц), это может иметь следующие причины:
- дисбактериоз влагалища;
- кишечная палочка;
- стрептококк или стафилококк;
- грибковые инфекции;
- раковое или предраковое состояние репродуктивных органов.
Повышение лейкоцитов в моче после родов говорит о нарушении функции почек. Если в результатах анализов лейкоциты 30-50 в моче, следует провести дополнительные исследования почек.
Часто бывает так, что уровень белка в моче завышен из-за употребления накануне мясных продуктов или неправильного сбора биоматериала для анализов. Можно пересдать анализ мочи, но стоит отметить, что послеродовые заболевания почек, к сожалению, возникают очень часто.
Весьма легкомысленно было бы искать в сети информацию о том, как снизить содержание лейкоцитов после родов самостоятельно. Ни один человек без соответствующей квалификации не может быть абсолютно уверенным в том, что лейкоцитоз патологический или наоборот – физиологический. Сперва необходимо выяснить причину такого состояния, так как она может быть крайне серьезной. В любом случае, не стоит откладывать визит к врачу, который назначит дополнительные анализы, особенно, если есть недомогания.
источник
Повышенные лейкоциты (белые кровяные тельца) в моче у женщин могут свидетельствовать о воспалительных заболеваниях мочеполовой системы, а также беременности. Их основная роль — защита органов и клеток организма.
Причины повышения показателей относительно нормы могут быть не только от воспалительных процессов в организме, а и от недостаточной гигиены перед сбором анализа. Увеличение нормы в десятки раз опасно появлением гнойных скоплений, а в случае их разрыва — перитонитом и летальным исходом.
Нормальное количество белых клеток крови в моче у женщин определяется возрастом:
| Возраст, лет | Количество лейкоцитов, мм/ч | |
| Нижняя граница нормы | Верхняя граница нормы | |
| Дети младше 13 | 4 | 12 |
| От 13 до 18 | 3 | 18 |
| От 18 до 30 | 2 | 15 |
| От 30 до 40 | 2 | 20 |
| От 40 до 50 | 26 | |
| От 50 до 60 | 26 | |
| Старше 60 | 2 | 55 |
Для беременных женщин количество белых кровяных телец не должно превышать 15 мм/ч. Случаи превышения лейкоцитов до 20 мм/ч у женщин считают началом воспалительного процесса.
Для точной картины необходим повторный общий анализ, развернутый анализ по Нечипоренко и дополнительные методы исследования.
При исследовании биоматериала по методу Нечипоренко нормой считают до 2000 единиц в 1 мл. Для анализа необходимо собрать среднюю порцию утренней мочи объемом 0,1 л. Повышенное содержание белых телец в моче называется лейкоцитурией.
При этом она является незначительной, если содержание лейкоцитов до 40 мм/ч, и умеренной, если их количество от 50 до 100 мм/ч. Увеличение более 100 мм/ч называется пиурией, когда воспалительный процесс находится в острой фазе и сопровождается гнойными выделениями.
Повышенные лейкоциты в моче у женщин, причины которых кроются чаще в заболеваниях мочеполовой системы, могут быть признаком болезней сердца и сосудов в зрелом возрасте, сахарного диабета.
Основные причины отклонения от нормы следующие:
- болезни почек;
- инфекции мочевыводящих путей;
- воспаление маточных труб и эндометриоз;
- неполное опорожнение мочевого пузыря, вызывающее застой урины;
- прием определенных лекарственных препаратов.
Кроме этого, важную роль на результат исследования оказывает психоэмоциональное состояние пациента.
Увеличение количества лейкоцитов возможно:
- при частых стрессах и перенапряжениях;

При воспалении оболочек мочевого пузыря у женщины отмечаются боль и жжение во время мочеиспускания. Также возможен подъем температуры тела и общая слабость.
Болезнь чаще развивается у женщин ввиду:
- близкого расположения выходов мочеиспускательного канала и прямой кишки;
- широкого и короткого мочеиспускательного канала.
При первых симптомах необходимы клинические исследования крови и мочи. Кроме гнойных скоплений и повышенных лейкоцитов, может наблюдаться наличие крови в урине. В качестве дополнительных исследований часто назначают УЗИ органов малого таза, а также анализ мочи по методу Нечипоренко.
Острая форма поддается лечению с применение антибактериальной терапии.
Несвоевременное обращение к специалистам чревато развитием язвенной формы, приводящей к некрозу тканей мочевого пузыря. По окончанию терапии рекомендовано повторное обследование. В случаях, когда пациент самостоятельно отменяет препараты после облегчения симптомов, болезнь приобретает хроническую форму. Она характеризуется чередованием обострений и ремиссии.
Повышенные лейкоциты в моче у женщин, причины которых в воспалительном процессе мочеиспускательного канала — уретрите, могут быть вызваны травмой, инфекцией или бактериями. В большинстве случаев заболевание протекает бессимптомно. Оно может протекать на фоне гонореи, хламидиоза или кандидоза.
Для назначения терапии наряду с общим анализом мочи необходимы исследования:
- мазка из влагалища на флору;
- бактериального посева урины;
- УЗИ органов малого таза;
- крови на ХГЧ.
При половых инфекциях, выявленных на фоне беременности, не всегда возможно лечение с сохранением плода. Кроме инфекций причинами уретрита могут быть травмы, например при установке катетера в мочевой пузырь, аллергические реакции на гели-лубриканты и средства для интимной гигиены.
Болезнь в острой форме при несвоевременном лечении часто переходит в хроническую. В таких случаях женщину ставят на диспансерный учёт уролога, который определяет частоту общего анализа мочи. При повышенном уровне лейкоцитов назначают дополнительные исследования.
Пиелит — это воспалительный процесс в почечных лоханках одно или двусторонний.
Характерными признаками развития заболевания являются:
- тянущие боли в пояснице, усиливающиеся при постукивании ребром ладони;
- высокая температура тела;
- частое мочеиспускание;
- урина с наличием белка.
Причина развития заболевания — инфекция, попавшая в организм. К почкам вредоносные бактерии поступают с кровью, лимфой или из мочеиспускательного канала при низкой гигиене. Пиелит может быть осложнением на фоне перенесенных инфекций кишечника, а также после ангины, скарлатины, брюшного тифа.
При своевременном лечении острая форма не перетекает в хроническую. Однако возможна передача инфекции на паренхиму почки и развитие пиелонефрита.
Терапия в каждом случае предполагает:
- покой;
- антибиотики, определяемые по результатам бактериального посева;
- исключение наличия камней при помощи рентгена почек с контрастным веществом.
Динамику улучшений отслеживают по анализам мочи. Признаком выздоровления является снижение количества лейкоцитов до нормы, а также отрицательная проба на белок.
Мочекаменная болезнь и опухоли мочевого пузыря или почек могут стать причиной повышения уровня лейкоцитов. При новообразованиях возможно сдавливания мочеиспускательного канала, в результате которого урина отходит не полностью и развивается воспаление.
Определить наличие возможно лишь на рентгене или ультразвуковом исследовании.
Камни в почках или мочевом пузыре в 2 случаях из 3 беспокоят трудоспособное население от 20 до 50 лет. Образование их связано с обменными процессами в организме, рационом питания и степенью подвижности. В большинстве случаев заболевание диагностируют при крупных камнях, которые начинают движение по мочеиспускательному каналу, доставляя пациенту нестерпимую боль.
Кроме анализа мочи проводят исследования:
- органов малого таза с использованием ультразвука;
- кислотности выделяемой урины;
- химического состава камней.
К медикаментозной терапии врач дает рекомендации по питанию, объясняет необходимость частых пеших прогулок и нормализации веса.
Гломерунонефрит — это реакция организма на наличие инфекций, вызванных стрептококками и другими бактериями. При адаптации к ним происходят воспалительные процессы в клубочках почек.
Симптомами являются:
- гипертония;
- отечность;
- изменение состава урины, в которой превышены нормы лейкоцитов и эритроцитов.
Кроме стрептококковых инфекций (например, ангины) причинами развития гломерулонефрита являются:
- частые переохлаждения;
- злоупотребление спиртным;
- вакцинация без предварительного обследования.
Кроме анализа мочи общего и по методу Нечипоренко, врач может назначить развернутый анализ крови и ревмопробы, а также ультразвуковое исследование брюшной полости и органов малого таза.
Несвоевременная терапия острой формы может привести к дисфункции почек, сердечно-сосудистой системы и поражению головного мозга.
При переходе в хроническую форму заболевание опасно резкими скачками давления до высоких показателей, развитием воспалительных процессов в легких, сердце с последующим перитонитом. Это может привести к смерти пациента.
При пионефрозе количество лейкоцитов в моче может превышать 100 мм/ч. Заболевание характеризуется гнойным процессом, протекающим в почке. Урина при этом на ¼ состоит из гнойных скоплений.
При диагностировании проводится пальпация в области поясницы. Пораженная почка хорошо прощупывается и сильно увеличена в размерах. Причинами развития могут стать осложнения хронического пиелонефрита, запущенная мочекаменная болезнь. Лечение — операция по удалению пораженного органа с последующим диспансерным наблюдением уролога.
Гнойное воспаление клетчатки, окутывающей почку, может быть вызвано инфекциями, протекающими в других органах, в том числе кишечника. Заболевание сопровождается подъемом температуры тела, болью в поясничном отделе. При поздней диагностике на УЗИ видны зоны инфильтрации — скопления крови и гноя.
В острой форме необходим забор инфильтрата для анализа. В ситуациях, когда возможен разлив инфильтрата в брюшную полость, проводят вскрытие гнойника и чистку. Последующая терапия включает антибактериальные препараты. Длительное воспаление (хроническая форма паранефрита) приводит к перерождению инфильтрата в фиброму.
После исследования пробы фиброзной ткани врач принимает решение:
- удаление хирургическим путем, нередко вместе с почкой;
- антибактериальная терапия с рассасывающими препаратами.
Киста — полость, наполненная жидкостью, — может образоваться в любом отделе почки. Основными проявлениями являются появление крови в моче и поясничных боли.
Причины развития:
- осложнения болезней почек, в том числе инфекционной природы;
- наследственность;
- туберкулез;
- использование аппарата «искусственная почка» при нарушениях оттока урины.
Лечение только хирургическое. Удаление кисты возможно полостной операцией или проколом.
Метод выбирает врач по результатам обследования. Киста может быть одиночной простой или сложной (с большим количеством перегородок). По наследству передаются мультикистоз, при котором почка удаляется полностью, и губчатая почка (внутренние ткани органа напоминают губку).
Несвоевременное лечение опасно:
- скоплением гноя;
- разрывом кисты при ударе или падении;
- перерождением тканей в злокачественную опухоль;
- появлением камней в почках;
- снижением функции почек.
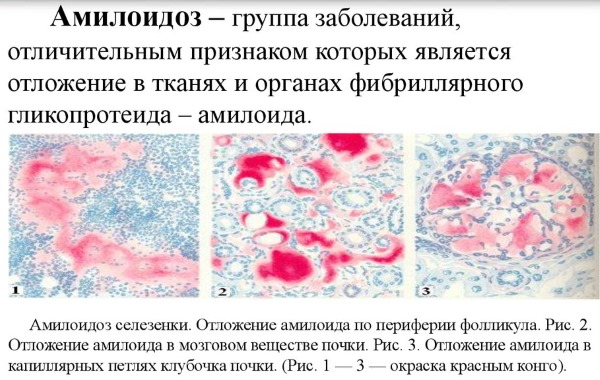
Повышенные лейкоциты в моче у женщин встречаются при амилоидозе почек. Причины развития заболевания в нарушении обменных процессов организма. В результате многие органы, в том числе почки, подвержены негативному влиянию амилоидов — соединений белков и сахара.
Первыми признаками кроме повышения уровня лейкоцитов являются отеки, головные боли, скачки давления, увеличение печени и селезенки. При диагностировании отмечается ежедневное увеличение выделяемого с мочой белка.
При несвоевременном лечении у пациента развивается дисфункция почек. В редких случаях требуется пересадка органа. Лечение симптоматическое: избавление от первоочередной инфекции, стабилизация питания, включение в ежедневный рацион 0,2 кг говяжьей печени.
При попадании в организм микобактерий туберкулеза страдают не только легкие, но и другие органы и системы организма. Обычно к почкам инфекция попадает с кровотоком. Чаще заражение наступает спустя 3 дня, но практически не поддается диагностированию по внешним признакам.
Необъясним тот факт, что туберкулезом болеет лишь одна часть парного органа, а другая остается здоровой несколько лет.
При обнаружении заболевания необходима терапия, направленная на поддержание работоспособности организма. Несвоевременное выявление приводит к атрофии тканей почки, дисфункции и другим негативным последствиям.
Повышенные лейкоциты в моче у женщин, причины которых в воспалении аппендикса, диагностируются редко. Для уточнения диагноза пациенты обычно сдают клинический анализ крови с лейкоцитарной формулой.
Признаками аппендицита, кроме резких болей справа от пупка, являются:
- расстройство кишечника;
- незначительный подъем температуры тела;
- тошнота или рвота;
- слабость.
Лейкоциты и эритроциты в моче при аппендиците увеличены, если отросток слепой кишки смещен к органам малого таза. Воспаление легко переходит на мочеточники.
Причиной повышения лейкоцитов может стать аллергическая реакция. Многие люди склонны к появлению неадекватного поведения организма на продукты питания, медикаменты, домашних животных и другие аллергены. У одних появляется сыпь, которая сопровождается сильным зудом, другие — ощущают отек слизистой, вплоть до анафилактического шока.
При попадании аллергена в организм увеличивается выработка гистамина. Лейкоциты при этом, обеспечивая защитную реакцию, вырабатываются в больших количествах. Для снятия симптомов используют антигистаминные препараты, однако необходимо обследование для выявления аллергена. Обычно его проводят методом проб с помощью царапков на коже.
Диабетическая нефропатия развивается у больных сахарным диабетом при несвоевременном или неправильном лечении. В организме нарушаются обменные процессы, в результате в почках откладывается слой жира. Они перестают работать в полную силу.
Из-за наличия отложений жиров и углеводов почки не справляются с выведением части поступивших лекарственных препаратов.
На ранних стадиях заболевание трудно выявить. Главным симптомом является увеличенная концентрация в моче лейкоцитов и альбумина. Для предотвращения почечной дисфункции врачи корректирует способы поддержания организма при сахарном диабете, назначают диетическое питание.
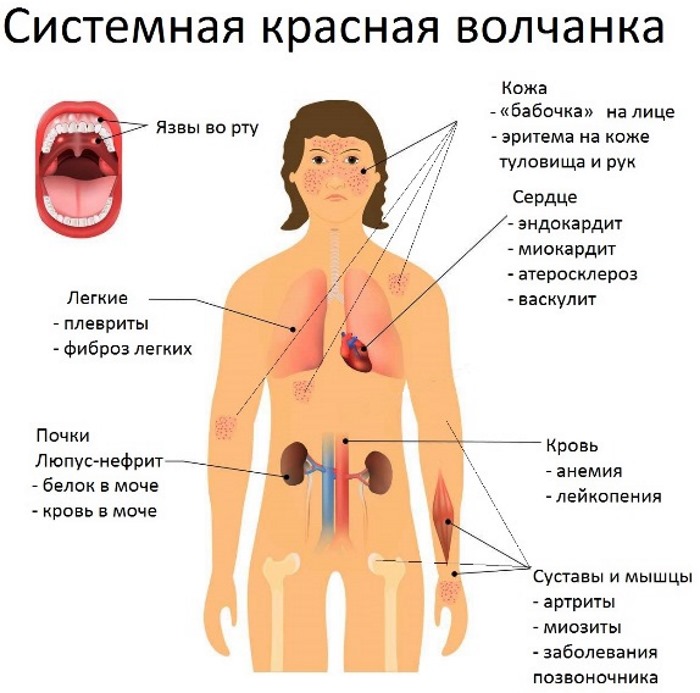
При системной красной волчанке организм внезапно начинает воспринимать собственные клетки, как чужеродные. Начинается активная выработка антител. Соединяющиеся антитела и клетки перемещаются по органам, вызывая воспалительные процессы.
При поражении почек наблюдаются симптомы волчаночного нефрита:
- увеличение лейкоцитов и эритроцитов в моче;
- появление в урине примеси крови;
- отечность лица;
- слабость;
- повышение давления;
- жажда.
В почках воспалительный процесс развивается стремительно. Для предотвращения дисфункции органа необходим покой, частое дробное питание и лечение основного заболевания. Часто назначают препараты очистки крови от продуктов распада почек, антибактериальную терапию. Кроме почечной недостаточности заболевание опасно развитием вторичных инфекций.
Ревматоидный артрит — это воспаление суставов. К сожалению, причины возникновения заболевания изучены не в полной мере, поэтому для выявления необходимо большое количество исследований. Стандартный анализ крови обычно не показывает значительных изменений в лейкоцитарной формуле.
Анализ мочи, наоборот, указывает повышение количества лейкоцитов и появление белка. Такие симптомы могут говорить об инфекции мочевыделительной системы.
При недостатке жидкости в организме — обезвоживании, наблюдается изменение цвета и показателей мочи. Её выделяется небольшое количество темного цвета. При этом многие показатели могут быть повышены, в том числе и лейкоциты.
Потеря жидкости чаще всего вызвана инфекционными заболеваниями. Диарея, тошнота, рвота — выводят из организма необходимую воду. Часто человек не успевает восполнить запасы. Лечение направлено на восстановление организма путем локализации инфекции.
Накопление токсинов в организме в результате заболеваний, отравлений называют интоксикацией. Состояние сопровождается повышением температуры тела, рвотой, диареей. В результате нарушения флоры кишечника происходит развитие инфекционных заболеваний.
Часто инфекция поражает и другие органы: печень, почки. Поэтому при исследовании урины возможно обнаружение повышенного количества лейкоцитов. Лечение направлено на устранение симптомов, восстановление флоры кишечника, восполнение организма водой.
Повышенные лейкоциты в моче у женщин, причины которых чаще в развитии воспалительных процессов мочеполовой системы, называют лейкоцитурией.
Ее признаками являются:
- неприятный запах мочи;
- частое и болезненное мочеиспускание;
- повышение температуры тела;
- боли в пояснице;
- появление в урине примесей крови;
- потемнение мочи.
Для получения достоверных результатов исследования мочи необходимо правильно её собрать. Врачи рекомендуют избегать употребления накануне в пищу острых, жареных и соленых блюд и продуктов, способных изменить цвет урины.
Также необходимо воздержаться от приема любых лекарств. Для урины необходимо подготовить чистую посуду, например, стерильный контейнер из аптеки. Для анализа необходима первая после пробуждения порция мочи.
Порядок действий:
- Тщательная гигиена с использованием мыла.
- Обязательно вытереться насухо.
- Ввиду близкого расположения влагалища, его лучше закрыть ватным тампоном.
- Первые несколько капель урины направить в унитаз, а остальную порцию — в ёмкость для анализа.
Для исследования необходимы 0,1—0,15 л мочи.
При исследовании урины лаборанты проверяют:
- цвет, в норме от желтого до соломенного. Потемнение может быть причиной инфекций, поражения печени.
- запах. У здоровых людей запах урины специфический, но не резкий. Изменение до аммиачного является свидетельством развития цистита и других инфекций, фекального — при кишечной палочке, гнилостного — при разложении тканей органов.
- пена. При взбалтывании мочи здорового человека появляется небольшая пена, которая быстро оседает. Сильная пенистость — свидетельство наличия белка.
- прозрачность. Осадок может выпасть из-за присутствия примесей, повышения количественных показателей: эритроцитов, гноя, солей, которых в норме в моче быть не должно.
- плотность. Вариант нормы от 1,01 до 1,022 г/л. Превышение связано с недостатком жидкости в организме, снижение — признак дисфункции почек.
- кислотность в норме от 4 до 7 pH. Превышение показателя может свидетельствовать о наличии сахарного диабета, голодании или чрезмерном употреблении мяса. При дисфункции почек показатель может быть ниже нормы.
- белок от 0 до 0,033 г/л. Превышение показателя возможно при обострении заболеваний почек, переутомлении.
- сахар до 0,8 ммоль/л. Повышение выше этого значения может быть при заболеваниях почек и надпочечников, сахарном диабете.
- желчные пигменты, кетоновые тела, бактерии, соли, паразиты не содержатся в моче здорового человека.
- слизь. В норме не содержится в моче, являясь признаком развития половой инфекции.
- эритроциты. От 0 до 3 должно быть в анализе здоровой женщины.
- лейкоциты. От 3 до 6 в поле зрения в анализе здоровой женщины.
Снижение лейкоцитов в моче до нормы возможно только при лечении заболевания, вызвавшего их увеличение. Существует медикаментозная терапия и народные средства.
При заболеваниях почек нефрологии рекомендуют пить больше кожевенного морса.
Клюква способна обволакивать почки и мочевыводящие каналы защитной пленкой, препятствующей распространению инфекции.
В норме количество лейкоцитов у беременной женщины должно быть не больше 3. Некоторые гинекологии считают, что их число может быть увеличено до 6—9 из-за постоянного обновления околоплодных вод. Беременные сдают общий анализ мочи 1 раз в месяц в I триместре и 2 раза — на остальном сроке.
При слабо выраженной лейкоцитурии гинеколог отправляет беременную на повторный анализ. Причиной увеличения количества белых телец в моче может стать попадание бактерий из влагалища или низкая гигиена.
Если по результатам анализов наблюдается рост количества лейкоцитов, то беременная проходит дополнительные обследования: анализ крови, УЗИ органов малого таза и брюшной полости, посещение узких специалистов.
В зависимости от возбудителя воспаления терапия беременной при лейкоцитурии предусматривает антибактериальные препараты. Самолечение запрещено, поскольку может принести вред будущему ребенку. При выявлении серьёзных половых инфекций может быть назначен аборт по медицинским показаниям.
Анализ мочи через несколько дней после родов часто пугает женщин повышенным количеством лейкоцитов при норме до 3.
Причинами могут быть:
- снижение иммунитета;
- обострение хронических заболеваний;
- нервное перенапряжение;
- осложнения во время родов, в том числе большая кровопотеря с последующим переливанием;
- хирургическое вмешательство;
- воспаление швов, тканей, в том числе из-за остатков плаценты в матке.
При повышенных лейкоцитах женщину осматривают на кресле, проводят УЗИ, назначают дополнительные анализы (кровь, мазок на флору). Лечение в основном с применением антибиотиков. В случаях, когда препараты не подходят для кормящих, естественное вскармливание прекращают на время лечения.
Питание играет важную роль в лечении воспалительных процессов мочеполовой системы. Оно должно быть сбалансированным, содержать больше витаминов, минеральных веществ и солей.
Из рациона исключают:
- острые приправы, например кетчуп;
- жареные блюда;
- копчености;
- полуфабрикаты;
- легкоусваиваемые углеводы — шоколад, бисквиты, конфеты и подобное.
Меню состоит из свежих овощей, фруктов, мяса. Если нет возможности готовить на пару, то ингредиенты лучше отваривать, но не готовить на масле или гриле. Суточное потребление соли не должно превышать 10 г, а в период обострения заболеваний — 5 г. В качестве напитков рекомендованы соки, морсы и минеральная вода.
При лечении заболеваний мочеполовой системы используют уросептики. Они способствуют выработке иммунитета против микробов и очищают организм от уже имеющихся.
В зависимости от тяжести течения заболевания, общего состояния пациента ему назначают:
- фторхинолоны — препараты широкого спектра действия в форме таблеток: Левофлоксацин, Офлоксацин;
- пенициллины — препараты выпускаемые в таблетках, уколах. Самый распространенный — Амоксициллин.
- цефалоспорины, например Цефуроксим. Лекарственное средство имеет широкий спектр действия, выпускается в форме инъекций.
- оксолиновую кислоту;
- Нитроксолин;
- Нифурател эффективный при грибковой и инфекционной природе заболевания.
Кроме лекарственных препаратов эффективны и народные средства. Для снятия воспаления используют клюкву, листья брусники, толокнянку и другие растения.
Уменьшить воспалительный процесс помогут настои с добавлением ромашки, клюквы, брусники. Они вызывают частое мочеиспускание, предотвращая распространение инфекции. Травяной чай можно заваривать из одного или нескольких ингредиентов, а также добавлять их к обычному листовому чаю.
Березовый сок обогащения витаминами B6, B12. В народной медицине его рекомендуют употреблять, как мочегонное средство.
Кроме этого сок благотворно сказывается на работе организма, укрепляет иммунитет.
Зелёная фасоль — стручковый вид овоща. Её применяют в пищу в качестве гарнира. Она отличается большим количеством витаминов и минералов в составе. Частое употребление вызывает мочегонным эффект, освобождая организм от излишков соли.
Клюкву считают природным антибиотиком, а мелиссу — спазмолитиком. Ягоды, богатые витамином C, снижают количество вредоносных бактерий мочеполовой системы. Урина выводится быстрее, при этом мелисса укрепляет гладкую мускулатуру.
В полыни содержится витамин С, большое количество дубильных веществ. Благодаря им, растение является отличным помощникам в борьбе с инфекциями. Настой 50 гр. сухого растения в 0,2 л воды выдерживают не менее часа. Принимают по 25 мл каждый раз перед приемом пищи.
Семена льна насыщены жирными кислотами и микроэлементами. Они помогают в выведении из организма токсических веществ и вредных микроорганизмов, борются с бактериями. 75 перемолотых семян настаивают в 1 л кипятка.
Процеженный настой принимают по ½ стакана перед едой на протяжении минимум 30 дней.
Благодаря мочегонным и антибактериальным свойствам, толокнянку используют для снижения количества лейкоцитов в моче. Для приготовления настоя 25 гр. сухих листьев настаивают в 250 мл кипятка в течение дня. Настой принимают по 25 мл после еды.
Повышенные лейкоциты в моче у женщин всегда требуют обратить внимание на состояние здоровья женщины. Причины их повышения разнообразны: от неправильной гигиены тела, легкой простуды, до серьезных поражений почек и хронических заболеваний.
При увеличении белых телец в анализе мочи необходимо проведение ряда обследований и своевременное лечение по назначению лечащего врача.
Автор статьи: Зайцева Любовь (lim16)
Оформление статьи: Лозинский Олег
Возможные причины повышения лейкоцитов у женщин:
источник
Одним из важных исследований является анализ мочи, который позволяет выявить уровень лейкоцитов в биологической жидкости. Повышенные лейкоциты свидетельствуют о развитии неблагоприятных процессов в организме. Чаще всего так проявляются заболевания мочеполовой системы.
Лейкоциты – это клетки иммунной системы, которые выполняют защитную функцию. Белые кровяные тельца вырабатывают антитела и поглощают болезнетворные микроорганизмы. Они моментально реагируют на угрозу, но во время уничтожения вирусов и бактерий погибают, а потом выводятся вместе с уриной. Как следствие, их количество в моче повышается, это состояние называется лейкоцитурия.
Чтобы выявить количество белых клеток в моче врач назначает следующие анализы:
• Общее исследование мочи
• Исследование по Аддис-Каковскому
• Проба по Нечипоренко.
Нормальные показатели белых клеток в моче у будущей мамы колеблется от 5 до 10, всё, что выше – это уже отклонение. Идеально, когда лейкоциты отсутствуют в моче, но такие результаты имеют не более 1% женщин.
Высокие лейкоциты в моче могут указывать на заболевания или физиологические изменения.
лейкоциты
Существует 3 степени лейкоцитурии:
1. Незначительная – лейкоциты 10–15 в поле зрения.
2. Умеренная – лейкоциты 20–40, подобные показатели свидетельствуют о начале воспалительного процесса в организме.
3. Выраженная – количество белых кровяных телец составляет от 50 до 60, такие результаты указывают на нефрит или пиелонефрит. В моче обнаруживается гной, а лейкоцитарные клетки покрывают все поля зрения. Выраженную лейкоцитурию (пиурия) можно диагностировать даже зрительно, моча становится мутной, в жидкости присутствуют белые нити и комочки.
Пиелонефрит часто диагностируют у беременных. Это объясняется тем, что увеличенная матка давит на почки, и провоцирует проникновение инфекции.
Чтобы результаты анализа были достоверными необходимо правильно собрать материал. Для этого перед процедурой рекомендуется тщательно подмыться и закрыть влагалище тампоном. Биоматериал нужно доставить в лабораторию не позже чем через 2 часа.
При незначительной или умеренной степени лейкоцитурии назначают повторный анализ.
Лейкоциты в моче перед родами немного повышаются (не более 10) – это нормальное явление. Так организм женщины готовится к предстоящим событиям. После рождения ребёнка их уровень нормализуется. Но если уровень лейкоцитов 30–50 в моче после родов, то необходимо дополнительно обследовать почки.
Если результаты анализов вписываются в заданные рамки (от 5 до 10), то женщина здорова. Но иногда показатели превышают норму. По количеству лейкоцитарных клеток в моче можно судить об интенсивности воспаления в мочеполовой системе.
Причины повышения лейкоцитов в моче после родов и при беременности:
• Воспаление мочевого пузыря. Это заболевание может иметь скрытое течение или проявляться частыми позывами к мочеиспусканию, режущей болью. Женщины при беременности склонны к циститу, так как мочеточники расширяются и расслабляются.
• Пиелонефрит – это воспалительное заболевание, при котором поражается чашечно-лоханочная система и паренхима почек. Этот недуг у беременных возникает из-за сдавливания мочеточников и застоя мочи, в которой активно размножаются болезнетворные микроорганизмы.
• Воспаление мочеиспускательного канала. Заболевание может спровоцировать инфекция или растущий плод. Уретрит проявляется жжением и зудом во время опорожнения мочевого пузыря.
• Уролитиаз (камни в почках или мочевых путях). Характерный симптом – приступообразная или ноющая боль разной локализации.
• Клубочковый нефрит – воспалительное поражение гломерул (клубочков почек). Это заболевание часто протекает с поздним токсикозом. Проявляется отёками, изменением цвета мочи.
Проявляется лейкоцитурия у беременных характерными симптомами. В первую очередь меняется цвет урины, она мутнеет, темнеет, появляется осадок и неприятный резкий запах. Пациенты жалуются на резкую или ноющую боль в нижней части живота или пояснице. Для недуга характерны частые позывы к опорожнению мочеиспусканию, жжение, зуд во время него и повышение температуры. Кроме того, повышается давление, в урине появляется кровь.
Все вышеперечисленные симптомы характерны для беременных с показателями лейкоцитов 30–50. А поэтому, если вы заметили изменения в моче, то не затягивайте с визитом к врачу.
Схема лечения подбирается врачом после анализов и зависит от количества лейкоцитов в моче. Также берётся во внимание заболевание, которое спровоцировало лейкоцитурию, симптомы и срок беременности.
При незначительной степени недуга используют натуральные диуретические и дезинфицирующие средства. Очень полезны в таких случаях ромашковые, брусничные, смородиновые отвары. Они ускоряют вывод мочи, как следствие инфекция быстрее вымывается из организма. Также врачи назначают беременным Канефрон – эффективный и безопасный препарат для лечения воспалительных заболеваний мочеполовой системы.
Если уровень лейкоцитов 50–80, то не обойтись без антибактериальных препаратов:
• Монурал – антибиотик с широким спектром активности. Перед употреблением медикамент растворяют водой и принимают за 2 часа до еды. Монурал противопоказан при функциональной недостаточности почек и гиперчувствительности к его компонентам.
• Амоксициллин – это полусинтетическое антибактериальное средство из группы пенициллинов. Стандартная доза – 500 мг трижды за 24 часа. Препарат противопоказан при мононуклеозе или аллергии на компоненты.
Также при выраженной степени лейкоцитурии применяют Фурадонин – противомикробный препарат. Дозировка – от 100 до 150 мг трижды за день.
Беременные могут применять лекарственные средства только после разрешения врача. При этом будущая мама должна соблюдать дозировку и кратность приёма медикамента.
Во время лечения беременная должна отказаться от острых, солёных блюд, консервов, копчёностей. Важно включить в рацион продукты с высоким содержание витаминов группы В и С: капуста, паприка, кисломолочная продукция, крупы. В список входят орехи, яйца, мясо курицы, рыба, фрукты и ягоды.
Для профилактики застойных явлений и скорейшей очистки почек и мочевыводящих путей следует выпивать не менее 2 л жидкости (фильтрованная вода, морс, травяной чай).
Чтобы предотвратить лейкоцитурию не допускайте воспалительные процессы в организме. Для этого регулярно сдавайте мочу на анализ и не пропускайте плановые обследования. Избегайте чрезмерных физических нагрузок и стрессовых ситуаций. При появлении характерных для лейкоцитурии симптомов срочно обращайтесь к врачу, который установит диагноз и назначит подходящую схему лечения. Только при соблюдении вышеописанных правил вы сможете нормализовать своё состояние и родить здорового ребёнка.
Повышены лейкоциты в крови и моче у женщины после родов: что это значит, какая причина превышения нормы, что делать?
Значительные нагрузки, которые испытывает организм женщины во время беременности и в послеродовой период, часто приводят к заболеваниям разной степени тяжести. В это время состояние пациентки осложняется недостаточным отдыхом из-за ухода за ребенком. Одним из наиболее результативных методов диагностики послеродовых патологий, в особенности воспалений, является исследование крови и мочи на уровень лейкоцитов.
Лейкоциты или белые кровяные тельца – это бесцветные клетки, передвигающиеся по кровеносной системе и очищающие организм от инфекций и вредных веществ. Во время болезни число чужеродных агентов многократно возрастает, что не позволяет лейкоцитам полноценно поглощать их. Это приводит к образованию отеков, повышению температуры тела и покраснению пораженных участков.
Лейкоциты отличаются по строению и размеру, делятся на 2 большие группы: гранулоциты и агранулоциты. Гранулоциты характеризуются зернистой структурой и наличием сегментированного ядра. Клетки этой группы составляют около 80% всех лейкоцитов.
В свою очередь эти клеточные образования делятся на следующие разновидности:
- нейтрофилы – уничтожают бактерии и грибы, стимулируют деление клеток;
- эозинофилы – поглощают инородные белковые образования и собственные погибшие клетки организма;
- базофилы – повышают проницаемость сосудов и регулируют свертываемость крови, запускают аллергические реакции.
Агранулоциты имеют более крупные ядра овальной формы. Эти клетки способны проникать из кровотока в соединительную ткань для осуществления фагоцитоза. Функции агранулоцитов зависят непосредственно от типа клеток:
- моноциты – поглощают крупные чужеродные частицы, со временем превращаются в макрофаги, которые участвуют в клеточном и гуморальном иммунитете;
- В-лимфоциты – вырабатывают антитела против чужеродных белков;
- Т-лимфоциты – уничтожают инородные микроорганизмы, усиливают иммунный ответ;
- NK-лимфоциты – распознают собственные измененные и чужеродные клетки, уничтожают раковые образования.
В 1% случаев лейкоциты совсем отсутствуют в крови и моче. Не считается отклонением такое количество лейкоцитов:
Нужно понимать, что повышенный уровень белых кровяных телец сам по себе не является заболеванием. После родов количество белых кровяных клеток в крови и моче всегда повышено, что обусловлено действием физиологических и внешних факторов на ослабленный организм. Чтобы выявить патологию, анализы делают несколько раз.
Лейкоциты после родов, образовавшиеся вследствие воспаления, сигнализируют о необходимости комплексного лечения патологии. Вылечив основное заболевание, нужно через 3 месяца пройти повторный осмотр у гинеколога. Если у пациентки повышены лейкоциты, значит, в организме развиваются следующие воспалительные процессы:
- послеродовой эндометрит после кесарева сечения;
- воспаление вследствие остатка последа в матке или неаккуратного наложения швов после естественных родов;
- лактостаз и мастит;
- цистит и пиелонефрит;
- аллергия.
Физиологические причины лейкоцитоза приводят к незначительному повышению показателей, которые приходят в норму в течение 5 дней после родоразрешения. Причинами, почему в крови и моче повышен уровень лейкоцитов, являются:
- обильная кровопотеря во время родов;
- значительные эмоциональные нагрузки;
- высокая температура окружающей среды;
- употребление преимущественно белковой пищи, особенно бобовых;
- интенсивные физические нагрузки.
Об увеличении числа лейкоцитов после родов свидетельствуют такие симптомы, как головокружение, усталость, снижение аппетита и общая слабость. В тяжелых случаях возможны проблемы со зрением и кровотечение из носа. Указанные симптомы характерны для всех форм лейкоцитоза, вне зависимости от его причины.
Если нарушение вызвано воспалением, у пациентки также отмечают:
- боли внизу живота и в пояснице;
- субфебрильную температуру, сопровождающуюся ознобом;
- покраснение и боль в груди;
- уплотнения при прощупывании молочных желез;
- частое и болезненное мочеиспускание;
- потемнение и помутнение мочи, появление гноя и сгустков крови;
- желтые, зеленые и коричневые влагалищные выделения с резким запахом.
Диагностика послеродового лейкоцитоза включает общий анализ крови, мочи и мазка из влагалища. Чтобы получить точные результаты, нужно следовать рекомендациям:
- хороший отдых накануне сдачи анализов;
- сдача крови натощак;
- уведомление врача о принимаемых антибиотиках;
- взятие мазка после прекращения послеродовых выделений;
- отказ от спринцевания накануне взятия мазка, использование теплой воды и детского мыла для подмывания.
Для лечения лейкоцитоза у недавно родивших женщин запрещается применять сильнодействующие препараты. Если повышение уровня лейкоцитов вызвано физиологическими причинами, достаточно соблюдать режим дня, включающий полноценный отдых, сбалансированное питание и прогулки на свежем воздухе.
Чтобы привести уровень лейкоцитов в норму, также пьют соки из брусники и смородины, отвары ромашки, одуванчика и боярышника, зеленый чай. Если рост лейкоцитов связан с медикаментозной терапией, необходимо заменить препараты аналогами. Например, одним из безопасных медикаментов против воспалений мочеполовой системы, который можно принимать женщинам после родоразрешения, является Канефрон.
Основа профилактики послеродового лейкоцитоза – это плановое посещение врача и прохождение всех необходимых исследований. До и после рождения малыша женщине нужно тщательно следить за своим здоровьем — правильно питаться, избегать стрессов и перенапряжения. Важно укреплять иммунитет, для этого периодически рекомендуется проходить иммунную терапию.
Повышенные лейкоциты (белые кровяные тельца) в моче у женщин могут свидетельствовать о воспалительных заболеваниях мочеполовой системы, а также беременности. Их основная роль — защита органов и клеток организма.
Причины повышения показателей относительно нормы могут быть не только от воспалительных процессов в организме, а и от недостаточной гигиены перед сбором анализа. Увеличение нормы в десятки раз опасно появлением гнойных скоплений, а в случае их разрыва — перитонитом и летальным исходом.
Нормальное количество белых клеток крови в моче у женщин определяется возрастом:
| Возраст, лет | Количество лейкоцитов, мм/ч | |
| Нижняя граница нормы | Верхняя граница нормы | |
| Дети младше 13 | 4 | 12 |
| От 13 до 18 | 3 | 18 |
| От 18 до 30 | 2 | 15 |
| От 30 до 40 | 2 | 20 |
| От 40 до 50 | 26 | |
| От 50 до 60 | 26 | |
| Старше 60 | 2 | 55 |
Для беременных женщин количество белых кровяных телец не должно превышать 15 мм/ч. Случаи превышения лейкоцитов до 20 мм/ч у женщин считают началом воспалительного процесса.
Для точной картины необходим повторный общий анализ, развернутый анализ по Нечипоренко и дополнительные методы исследования.
При исследовании биоматериала по методу Нечипоренко нормой считают до 2000 единиц в 1 мл. Для анализа необходимо собрать среднюю порцию утренней мочи объемом 0,1 л. Повышенное содержание белых телец в моче называется лейкоцитурией.
При этом она является незначительной, если содержание лейкоцитов до 40 мм/ч, и умеренной, если их количество от 50 до 100 мм/ч. Увеличение более 100 мм/ч называется пиурией, когда воспалительный процесс находится в острой фазе и сопровождается гнойными выделениями.
Повышенные лейкоциты в моче у женщин, причины которых кроются чаще в заболеваниях мочеполовой системы, могут быть признаком болезней сердца и сосудов в зрелом возрасте, сахарного диабета.
Основные причины отклонения от нормы следующие:
- болезни почек;
- инфекции мочевыводящих путей;
- воспаление маточных труб и эндометриоз;
- неполное опорожнение мочевого пузыря, вызывающее застой урины;
- прием определенных лекарственных препаратов.
Кроме этого, важную роль на результат исследования оказывает психоэмоциональное состояние пациента.
Увеличение количества лейкоцитов возможно:
- при частых стрессах и перенапряжениях;

При воспалении оболочек мочевого пузыря у женщины отмечаются боль и жжение во время мочеиспускания. Также возможен подъем температуры тела и общая слабость.
Болезнь чаще развивается у женщин ввиду:
- близкого расположения выходов мочеиспускательного канала и прямой кишки;
- широкого и короткого мочеиспускательного канала.
При первых симптомах необходимы клинические исследования крови и мочи. Кроме гнойных скоплений и повышенных лейкоцитов, может наблюдаться наличие крови в урине. В качестве дополнительных исследований часто назначают УЗИ органов малого таза, а также анализ мочи по методу Нечипоренко.
Острая форма поддается лечению с применение антибактериальной терапии.
Несвоевременное обращение к специалистам чревато развитием язвенной формы, приводящей к некрозу тканей мочевого пузыря. По окончанию терапии рекомендовано повторное обследование. В случаях, когда пациент самостоятельно отменяет препараты после облегчения симптомов, болезнь приобретает хроническую форму. Она характеризуется чередованием обострений и ремиссии.
Повышенные лейкоциты в моче у женщин, причины которых в воспалительном процессе мочеиспускательного канала — уретрите, могут быть вызваны травмой, инфекцией или бактериями. В большинстве случаев заболевание протекает бессимптомно. Оно может протекать на фоне гонореи, хламидиоза или кандидоза.
Для назначения терапии наряду с общим анализом мочи необходимы исследования:
- мазка из влагалища на флору;
- бактериального посева урины;
- УЗИ органов малого таза;
- крови на ХГЧ.
При половых инфекциях, выявленных на фоне беременности, не всегда возможно лечение с сохранением плода. Кроме инфекций причинами уретрита могут быть травмы, например при установке катетера в мочевой пузырь, аллергические реакции на гели-лубриканты и средства для интимной гигиены.
Болезнь в острой форме при несвоевременном лечении часто переходит в хроническую. В таких случаях женщину ставят на диспансерный учёт уролога, который определяет частоту общего анализа мочи. При повышенном уровне лейкоцитов назначают дополнительные исследования.
Пиелит — это воспалительный процесс в почечных лоханках одно или двусторонний.
Характерными признаками развития заболевания являются:
- тянущие боли в пояснице, усиливающиеся при постукивании ребром ладони;
- высокая температура тела;
- частое мочеиспускание;
- урина с наличием белка.
Причина развития заболевания — инфекция, попавшая в организм. К почкам вредоносные бактерии поступают с кровью, лимфой или из мочеиспускательного канала при низкой гигиене. Пиелит может быть осложнением на фоне перенесенных инфекций кишечника, а также после ангины, скарлатины, брюшного тифа.
При своевременном лечении острая форма не перетекает в хроническую. Однако возможна передача инфекции на паренхиму почки и развитие пиелонефрита.
Терапия в каждом случае предполагает:
- покой;
- антибиотики, определяемые по результатам бактериального посева;
- исключение наличия камней при помощи рентгена почек с контрастным веществом.
Динамику улучшений отслеживают по анализам мочи. Признаком выздоровления является снижение количества лейкоцитов до нормы, а также отрицательная проба на белок.
Мочекаменная болезнь и опухоли мочевого пузыря или почек могут стать причиной повышения уровня лейкоцитов. При новообразованиях возможно сдавливания мочеиспускательного канала, в результате которого урина отходит не полностью и развивается воспаление.
Определить наличие возможно лишь на рентгене или ультразвуковом исследовании.
Камни в почках или мочевом пузыре в 2 случаях из 3 беспокоят трудоспособное население от 20 до 50 лет. Образование их связано с обменными процессами в организме, рационом питания и степенью подвижности. В большинстве случаев заболевание диагностируют при крупных камнях, которые начинают движение по мочеиспускательному каналу, доставляя пациенту нестерпимую боль.
Кроме анализа мочи проводят исследования:
- органов малого таза с использованием ультразвука;
- кислотности выделяемой урины;
- химического состава камней.
К медикаментозной терапии врач дает рекомендации по питанию, объясняет необходимость частых пеших прогулок и нормализации веса.
Гломерунонефрит — это реакция организма на наличие инфекций, вызванных стрептококками и другими бактериями. При адаптации к ним происходят воспалительные процессы в клубочках почек.
Симптомами являются:
- гипертония;
- отечность;
- изменение состава урины, в которой превышены нормы лейкоцитов и эритроцитов.
Кроме стрептококковых инфекций (например, ангины) причинами развития гломерулонефрита являются:
- частые переохлаждения;
- злоупотребление спиртным;
- вакцинация без предварительного обследования.
Кроме анализа мочи общего и по методу Нечипоренко, врач может назначить развернутый анализ крови и ревмопробы, а также ультразвуковое исследование брюшной полости и органов малого таза.
Несвоевременная терапия острой формы может привести к дисфункции почек, сердечно-сосудистой системы и поражению головного мозга.
При переходе в хроническую форму заболевание опасно резкими скачками давления до высоких показателей, развитием воспалительных процессов в легких, сердце с последующим перитонитом. Это может привести к смерти пациента.
При пионефрозе количество лейкоцитов в моче может превышать 100 мм/ч. Заболевание характеризуется гнойным процессом, протекающим в почке. Урина при этом на ¼ состоит из гнойных скоплений.
При диагностировании проводится пальпация в области поясницы. Пораженная почка хорошо прощупывается и сильно увеличена в размерах. Причинами развития могут стать осложнения хронического пиелонефрита, запущенная мочекаменная болезнь. Лечение — операция по удалению пораженного органа с последующим диспансерным наблюдением уролога.
Гнойное воспаление клетчатки, окутывающей почку, может быть вызвано инфекциями, протекающими в других органах, в том числе кишечника. Заболевание сопровождается подъемом температуры тела, болью в поясничном отделе. При поздней диагностике на УЗИ видны зоны инфильтрации — скопления крови и гноя.
В острой форме необходим забор инфильтрата для анализа. В ситуациях, когда возможен разлив инфильтрата в брюшную полость, проводят вскрытие гнойника и чистку. Последующая терапия включает антибактериальные препараты. Длительное воспаление (хроническая форма паранефрита) приводит к перерождению инфильтрата в фиброму.
После исследования пробы фиброзной ткани врач принимает решение:
- удаление хирургическим путем, нередко вместе с почкой;
- антибактериальная терапия с рассасывающими препаратами.
Киста — полость, наполненная жидкостью, — может образоваться в любом отделе почки. Основными проявлениями являются появление крови в моче и поясничных боли.
Причины развития:
- осложнения болезней почек, в том числе инфекционной природы;
- наследственность;
- туберкулез;
- использование аппарата «искусственная почка» при нарушениях оттока урины.
Лечение только хирургическое. Удаление кисты возможно полостной операцией или проколом.
Метод выбирает врач по результатам обследования. Киста может быть одиночной простой или сложной (с большим количеством перегородок). По наследству передаются мультикистоз, при котором почка удаляется полностью, и губчатая почка (внутренние ткани органа напоминают губку).
Несвоевременное лечение опасно:
- скоплением гноя;
- разрывом кисты при ударе или падении;
- перерождением тканей в злокачественную опухоль;
- появлением камней в почках;
- снижением функции почек.
Повышенные лейкоциты в моче у женщин встречаются при амилоидозе почек. Причины развития заболевания в нарушении обменных процессов организма. В результате многие органы, в том числе почки, подвержены негативному влиянию амилоидов — соединений белков и сахара.
Первыми признаками кроме повышения уровня лейкоцитов являются отеки, головные боли, скачки давления, увеличение печени и селезенки. При диагностировании отмечается ежедневное увеличение выделяемого с мочой белка.
При несвоевременном лечении у пациента развивается дисфункция почек. В редких случаях требуется пересадка органа. Лечение симптоматическое: избавление от первоочередной инфекции, стабилизация питания, включение в ежедневный рацион 0,2 кг говяжьей печени.
При попадании в организм микобактерий туберкулеза страдают не только легкие, но и другие органы и системы организма. Обычно к почкам инфекция попадает с кровотоком. Чаще заражение наступает спустя 3 дня, но практически не поддается диагностированию по внешним признакам.
Необъясним тот факт, что туберкулезом болеет лишь одна часть парного органа, а другая остается здоровой несколько лет.
При обнаружении заболевания необходима терапия, направленная на поддержание работоспособности организма. Несвоевременное выявление приводит к атрофии тканей почки, дисфункции и другим негативным последствиям.
Повышенные лейкоциты в моче у женщин, причины которых в воспалении аппендикса, диагностируются редко. Для уточнения диагноза пациенты обычно сдают клинический анализ крови с лейкоцитарной формулой.
Признаками аппендицита, кроме резких болей справа от пупка, являются:
- расстройство кишечника;
- незначительный подъем температуры тела;
- тошнота или рвота;
- слабость.
Лейкоциты и эритроциты в моче при аппендиците увеличены, если отросток слепой кишки смещен к органам малого таза. Воспаление легко переходит на мочеточники.
Причиной повышения лейкоцитов может стать аллергическая реакция. Многие люди склонны к появлению неадекватного поведения организма на продукты питания, медикаменты, домашних животных и другие аллергены. У одних появляется сыпь, которая сопровождается сильным зудом, другие — ощущают отек слизистой, вплоть до анафилактического шока.
При попадании аллергена в организм увеличивается выработка гистамина. Лейкоциты при этом, обеспечивая защитную реакцию, вырабатываются в больших количествах. Для снятия симптомов используют антигистаминные препараты, однако необходимо обследование для выявления аллергена. Обычно его проводят методом проб с помощью царапков на коже.
Диабетическая нефропатия развивается у больных сахарным диабетом при несвоевременном или неправильном лечении. В организме нарушаются обменные процессы, в результате в почках откладывается слой жира. Они перестают работать в полную силу.
Из-за наличия отложений жиров и углеводов почки не справляются с выведением части поступивших лекарственных препаратов.
На ранних стадиях заболевание трудно выявить. Главным симптомом является увеличенная концентрация в моче лейкоцитов и альбумина. Для предотвращения почечной дисфункции врачи корректирует способы поддержания организма при сахарном диабете, назначают диетическое питание.
При системной красной волчанке организм внезапно начинает воспринимать собственные клетки, как чужеродные. Начинается активная выработка антител. Соединяющиеся антитела и клетки перемещаются по органам, вызывая воспалительные процессы.
При поражении почек наблюдаются симптомы волчаночного нефрита:
- увеличение лейкоцитов и эритроцитов в моче;
- появление в урине примеси крови;
- отечность лица;
- слабость;
- повышение давления;
- жажда.
В почках воспалительный процесс развивается стремительно. Для предотвращения дисфункции органа необходим покой, частое дробное питание и лечение основного заболевания. Часто назначают препараты очистки крови от продуктов распада почек, антибактериальную терапию. Кроме почечной недостаточности заболевание опасно развитием вторичных инфекций.
Ревматоидный артрит — это воспаление суставов. К сожалению, причины возникновения заболевания изучены не в полной мере, поэтому для выявления необходимо большое количество исследований. Стандартный анализ крови обычно не показывает значительных изменений в лейкоцитарной формуле.
Анализ мочи, наоборот, указывает повышение количества лейкоцитов и появление белка. Такие симптомы могут говорить об инфекции мочевыделительной системы.
При недостатке жидкости в организме — обезвоживании, наблюдается изменение цвета и показателей мочи. Её выделяется небольшое количество темного цвета. При этом многие показатели могут быть повышены, в том числе и лейкоциты.
Потеря жидкости чаще всего вызвана инфекционными заболеваниями. Диарея, тошнота, рвота — выводят из организма необходимую воду. Часто человек не успевает восполнить запасы. Лечение направлено на восстановление организма путем локализации инфекции.
Накопление токсинов в организме в результате заболеваний, отравлений называют интоксикацией. Состояние сопровождается повышением температуры тела, рвотой, диареей. В результате нарушения флоры кишечника происходит развитие инфекционных заболеваний.
Часто инфекция поражает и другие органы: печень, почки. Поэтому при исследовании урины возможно обнаружение повышенного количества лейкоцитов. Лечение направлено на устранение симптомов, восстановление флоры кишечника, восполнение организма водой.
Повышенные лейкоциты в моче у женщин, причины которых чаще в развитии воспалительных процессов мочеполовой системы, называют лейкоцитурией.
Ее признаками являются:
- неприятный запах мочи;
- частое и болезненное мочеиспускание;
- повышение температуры тела;
- боли в пояснице;
- появление в урине примесей крови;
- потемнение мочи.
Для получения достоверных результатов исследования мочи необходимо правильно её собрать. Врачи рекомендуют избегать употребления накануне в пищу острых, жареных и соленых блюд и продуктов, способных изменить цвет урины.
Также необходимо воздержаться от приема любых лекарств. Для урины необходимо подготовить чистую посуду, например, стерильный контейнер из аптеки. Для анализа необходима первая после пробуждения порция мочи.
Порядок действий:
- Тщательная гигиена с использованием мыла.
- Обязательно вытереться насухо.
- Ввиду близкого расположения влагалища, его лучше закрыть ватным тампоном.
- Первые несколько капель урины направить в унитаз, а остальную порцию — в ёмкость для анализа.
Для исследования необходимы 0,1—0,15 л мочи.
При исследовании урины лаборанты проверяют:
- цвет, в норме от желтого до соломенного. Потемнение может быть причиной инфекций, поражения печени.
- запах. У здоровых людей запах урины специфический, но не резкий. Изменение до аммиачного является свидетельством развития цистита и других инфекций, фекального — при кишечной палочке, гнилостного — при разложении тканей органов.
- пена. При взбалтывании мочи здорового человека появляется небольшая пена, которая быстро оседает. Сильная пенистость — свидетельство наличия белка.
- прозрачность. Осадок может выпасть из-за присутствия примесей, повышения количественных показателей: эритроцитов, гноя, солей, которых в норме в моче быть не должно.
- плотность. Вариант нормы от 1,01 до 1,022 г/л. Превышение связано с недостатком жидкости в организме, снижение — признак дисфункции почек.
- кислотность в норме от 4 до 7 pH. Превышение показателя может свидетельствовать о наличии сахарного диабета, голодании или чрезмерном употреблении мяса. При дисфункции почек показатель может быть ниже нормы.
- белок от 0 до 0,033 г/л. Превышение показателя возможно при обострении заболеваний почек, переутомлении.
- сахар до 0,8 ммоль/л. Повышение выше этого значения может быть при заболеваниях почек и надпочечников, сахарном диабете.
- желчные пигменты, кетоновые тела, бактерии, соли, паразиты не содержатся в моче здорового человека.
- слизь. В норме не содержится в моче, являясь признаком развития половой инфекции.
- эритроциты. От 0 до 3 должно быть в анализе здоровой женщины.
- лейкоциты. От 3 до 6 в поле зрения в анализе здоровой женщины.
Снижение лейкоцитов в моче до нормы возможно только при лечении заболевания, вызвавшего их увеличение. Существует медикаментозная терапия и народные средства.
При заболеваниях почек нефрологии рекомендуют пить больше кожевенного морса.
Клюква способна обволакивать почки и мочевыводящие каналы защитной пленкой, препятствующей распространению инфекции.
В норме количество лейкоцитов у беременной женщины должно быть не больше 3. Некоторые гинекологии считают, что их число может быть увеличено до 6—9 из-за постоянного обновления околоплодных вод. Беременные сдают общий анализ мочи 1 раз в месяц в I триместре и 2 раза — на остальном сроке.
При слабо выраженной лейкоцитурии гинеколог отправляет беременную на повторный анализ. Причиной увеличения количества белых телец в моче может стать попадание бактерий из влагалища или низкая гигиена.
Если по результатам анализов наблюдается рост количества лейкоцитов, то беременная проходит дополнительные обследования: анализ крови, УЗИ органов малого таза и брюшной полости, посещение узких специалистов.
В зависимости от возбудителя воспаления терапия беременной при лейкоцитурии предусматривает антибактериальные препараты. Самолечение запрещено, поскольку может принести вред будущему ребенку. При выявлении серьёзных половых инфекций может быть назначен аборт по медицинским показаниям.
Анализ мочи через несколько дней после родов часто пугает женщин повышенным количеством лейкоцитов при норме до 3.
Причинами могут быть:
- снижение иммунитета;
- обострение хронических заболеваний;
- нервное перенапряжение;
- осложнения во время родов, в том числе большая кровопотеря с последующим переливанием;
- хирургическое вмешательство;
- воспаление швов, тканей, в том числе из-за остатков плаценты в матке.
При повышенных лейкоцитах женщину осматривают на кресле, проводят УЗИ, назначают дополнительные анализы (кровь, мазок на флору). Лечение в основном с применением антибиотиков. В случаях, когда препараты не подходят для кормящих, естественное вскармливание прекращают на время лечения.
Питание играет важную роль в лечении воспалительных процессов мочеполовой системы. Оно должно быть сбалансированным, содержать больше витаминов, минеральных веществ и солей.
Из рациона исключают:
- острые приправы, например кетчуп;
- жареные блюда;
- копчености;
- полуфабрикаты;
- легкоусваиваемые углеводы — шоколад, бисквиты, конфеты и подобное.
Меню состоит из свежих овощей, фруктов, мяса. Если нет возможности готовить на пару, то ингредиенты лучше отваривать, но не готовить на масле или гриле. Суточное потребление соли не должно превышать 10 г, а в период обострения заболеваний — 5 г. В качестве напитков рекомендованы соки, морсы и минеральная вода.
При лечении заболеваний мочеполовой системы используют уросептики. Они способствуют выработке иммунитета против микробов и очищают организм от уже имеющихся.
В зависимости от тяжести течения заболевания, общего состояния пациента ему назначают:
- фторхинолоны — препараты широкого спектра действия в форме таблеток: Левофлоксацин, Офлоксацин;
- пенициллины — препараты выпускаемые в таблетках, уколах. Самый распространенный — Амоксициллин.
- цефалоспорины, например Цефуроксим. Лекарственное средство имеет широкий спектр действия, выпускается в форме инъекций.
- оксолиновую кислоту;
- Нитроксолин;
- Нифурател эффективный при грибковой и инфекционной природе заболевания.
Кроме лекарственных препаратов эффективны и народные средства. Для снятия воспаления используют клюкву, листья брусники, толокнянку и другие растения.
Уменьшить воспалительный процесс помогут настои с добавлением ромашки, клюквы, брусники. Они вызывают частое мочеиспускание, предотвращая распространение инфекции. Травяной чай можно заваривать из одного или нескольких ингредиентов, а также добавлять их к обычному листовому чаю.
Березовый сок обогащения витаминами B6, B12. В народной медицине его рекомендуют употреблять, как мочегонное средство.
Кроме этого сок благотворно сказывается на работе организма, укрепляет иммунитет.
Зелёная фасоль — стручковый вид овоща. Её применяют в пищу в качестве гарнира. Она отличается большим количеством витаминов и минералов в составе. Частое употребление вызывает мочегонным эффект, освобождая организм от излишков соли.
Клюкву считают природным антибиотиком, а мелиссу — спазмолитиком. Ягоды, богатые витамином C, снижают количество вредоносных бактерий мочеполовой системы. Урина выводится быстрее, при этом мелисса укрепляет гладкую мускулатуру.
В полыни содержится витамин С, большое количество дубильных веществ. Благодаря им, растение является отличным помощникам в борьбе с инфекциями. Настой 50 гр. сухого растения в 0,2 л воды выдерживают не менее часа. Принимают по 25 мл каждый раз перед приемом пищи.
Семена льна насыщены жирными кислотами и микроэлементами. Они помогают в выведении из организма токсических веществ и вредных микроорганизмов, борются с бактериями. 75 перемолотых семян настаивают в 1 л кипятка.
Процеженный настой принимают по ½ стакана перед едой на протяжении минимум 30 дней.
Благодаря мочегонным и антибактериальным свойствам, толокнянку используют для снижения количества лейкоцитов в моче. Для приготовления настоя 25 гр. сухих листьев настаивают в 250 мл кипятка в течение дня. Настой принимают по 25 мл после еды.
Повышенные лейкоциты в моче у женщин всегда требуют обратить внимание на состояние здоровья женщины. Причины их повышения разнообразны: от неправильной гигиены тела, легкой простуды, до серьезных поражений почек и хронических заболеваний.
При увеличении белых телец в анализе мочи необходимо проведение ряда обследований и своевременное лечение по назначению лечащего врача.
Автор статьи: Зайцева Любовь (lim16)
Оформление статьи: Лозинский Олег
Возможные причины повышения лейкоцитов у женщин:
После того как мы сдаем анализы в больнице, нас всех интересует результат, чтобы понимать в каком состоянии находится наш организм. Когда лейкоциты в моче повышены, причины у женщин могут быть самые разные. Они сигнализируют о нарушениях работы половых органов, патологиях или воспалительных процессах (напримефр, цистите).
Лейкоциты представляют собой бесцветные (белые) неоднородные кровяные тельца, которые отличаются друг от друга действиями и внешним видом. Они играют очень важную роль в иммунных процессах каждой женщины, ведь выполняют защитную функцию организма от бактерий, микробов и различных инородных клеток. Уничтоженные чужеродные вирусы могут накапливаться, а затем выводятся при помощи мочи, пота и так далее.
Лейкоциты в моче у женщин сигнализируют о заболевании или беременности. Их количество в организме должно быть минимальным. Белые кровяные тельца позволяют врачам выявлять очаги воспаления. Благодаря простому анализу, специалисты могут обнаружить проблему на ранних сроках и успеть ее вылечить медикаментозно, без осложнений и хирургических вмешательств.
При сдаче анализов многих интересует вопрос о том, какая норма лейкоцитов в моче у женщин должна быть. Она варьируется между показателями от 0 до 6. Когда их количество в поле зрения незначительно (до 20), то такое состояние называется лейкоцитурия. При более высоких результатах (до 60) развивается пиурия – гной в почках. В этом случае вам необходимо:
- проверить работу малого таза и мочевыводящих путей;
- сделать ультразвуковое исследование почек;
- сдать анализ по Аддису-Каковскому или Нечипоренко;
- пройти дополнительное обследование у специалиста.
Когда лейкоциты в моче повышены – причины у женщин могут быть и в ее неправильном сборе. Существует несколько основных правил, которым необходимо следовать, чтобы получить более точный результат:
- Мочу для анализа собирают в чистую емкость, имеющую плоское дно, которую сразу закрывают крышкой.
- Перед тем, как начать собирать мочу, женщина должна тщательно помыть наружные половые органы мылом с большим количеством теплой воды. Влагалище закрывают ваткой, чтобы не попала слизь.
- Если после сбора мочи, вы не сразу идете в лабораторию, то поставьте емкость в холодное место.
Очень часто пациенты задают вопрос о том, что представляют собой повышенные лейкоциты в моче у женщин, причины их возникновения. Они образовываются при пониженной сопротивляемости организма к различным вирусным и бактериальным инфекциям. Появиться белые кровяные тельца могут при таких патологиях, как:
- мочевыводящие заболевания (вульвовагинит, вагинит и так далее);
- вирусные инфекции (скарлатина, краснуха, гепатит);
- развитие опухолевых доброкачественных или злокачественных образований;
- гнойные инфекции (перитонит или абсцесс);
- половые (молочница) и венерические инфекции (трихомониаз).
Повышенные лейкоциты в анализе мочи очень часто свидетельствуют о наличии различных заболеваний. Самыми распространенными из них являются:
- цистит – вызывается бактериальной инфекцией в мочевыводящих путях;
- пиелонефрит – воспаление лоханки почек, которое развивается в бактериальной флоре при сопутствующих факторах, например, переохлаждение;
- нарушения эндокринной системы – изменение работы в процессах метаболизма;
- мочекаменные болезни – почечная недостаточность или наличие конкрементов;
- глисты – тяжелая стадия.
Повышенные лейкоциты в моче при беременности на первых неделях свидетельствуют о сильной антигенной нагрузке (когда показатели незначительно превышают норму до 9-12 единиц). При резком скачке белых кровяных клеток следует говорить о развитии серьезных заболеваний, которые могут угрожать здоровью малыша и будущей мамы. Во время вынашивания ребенка в женском организме часто страдают почки, ведь в сутки они обновляют по несколько литров околоплодных вод.
Если повышены лейкоциты в моче при беременности, то причины бывают следующими:
- не соблюдение личной гигиены;
- не долеченные половые инфекции;
- развитие пиелонефрита;
- наличие кандидоза.
После того как в семье появляется малыш, молодая мама погружается в заботы о нем и редко находит время на себя и свое здоровье. После родов повышенное содержание лейкоцитов в моче у женщин говорит как о восстановлении организма, так и о каких-либо сбоях. По этой причине необходимо сдавать анализы регулярно и следить за их показателями, чтобы не упустить начало воспалительного процесса.
Повышенные лейкоциты в моче у женщин лечить может только врач после проведения дополнительной диагностики. Специалисты назначают этиотропную терапию и выписывают противомикробные препараты и антибиотики:
- Кларитромицин;
- Амоксиклав или Амоксициллин;
- Цефалоспорины III или IV поколения.
В период лечения женщина обязана сидеть на специальной диете, которая состоит из вареных и пареных блюд. Исключается все острое, копченое, соленое и жирное, а воды необходимо употреблять не меньше 2 литров в сутки. Если вы хотите уменьшить количество лейкоцитов, то попробуйте воспользоваться народной медициной:
Лейкоциты в крови повышены после родов: правила забора крови, расшифровка анализов, причины повышения, возможные заболевания и консультации врача
Процесс беременности и рождения ребенка достаточно сложный. В данный период времени женщина подвергается стрессу и ряду перемен как в физиологическом, так и в психологическом плане. Особое внимание нужно уделять своему здоровью, контролировать показатели всех анализов в данный период. Если лейкоциты повышены в крови после родов, это является признаком нарушения и говорит о необходимости незамедлительного вмешательства.
Эти клетки крови выполняют защитную функцию организма и отвечают за иммунитет. Если их уровень в организме превышает обычные показатели, это говорит о возникновении заболевания. Срабатывает защитная реакция, в связи с чем организм начинает вырабатывать новые лейкоциты, чтобы побороть недуг.
Поэтому лейкоцитоз — это достаточно распространенное явление у родившей женщины.
Пять видов клеток являются основной составляющей группы лейкоцитов:
Лимфоциты и моноциты относятся к агранулоцитам, это означает, что у них нет гранул цитоплазмы. А остальные называются гранулоцитами, так как они зернистые.
Определенные функции выполняет каждый вид:
- Нейтрофилы являются самой многочисленной группой. Сегментоядерные (зрелые формы) — основные из нейтрофилов, которые циркулируют в крови ничем не болеющего человека. Палочкоядерных же (молодых) в крови совсем чуть-чуть. Бороться с вредоносными бактериями — это основное их предназначение.
- Базофилы являются одними из самых крупных гранулоцитов. Они участвуют в формировании воспаления и немедленной аллергической реакции (такой, например, как анафилактический шок). В их гранулах содержится много биоактивных химвеществ, так называемых медиаторов аллергии и воспаления. К ним относятся: простагландин, гепарин, гистамин, серотонин и многие другие.
- Эозинофилы осуществляют фагоцитоз, проникая за пределы стенок сосудов. Главным их свойством является цитотоксичность. Они борются с инфекциями, вызванными паразитами, и участвуют в формировании противопаразитарного иммунитета. А еще подавляют аллергические реакции.
- Лимфоциты являются главными иммунными клетками организма. Гуморальный и клеточный иммунитет — их зона воздействия. Они борются с раковыми клетками и инфекциями, вызванными всевозможными вирусами.
- Моноциты выполняют фагоцитарную защиту от микробов и являются самыми крупными белыми клетками.
Необходимо понимать, из-за чего случилось нарушение и есть ли способ исправить ситуацию. Опытный врач должен сразу понять и разобраться, с чем имеет дело: с патологическим или ложным лейкоцитозом после родов.
К основным факторам, которые влияют на патологическое состояние, относят:
- наличие сердечно-сосудистых заболеваний;
- воспаление околоплодных вод;
- нарушена работа внутренних органов;
- абсцесс;
- присутствие инфекций, которые были занесены через различного рода механические повреждения кожи;
- сепсис;
- в полости матки были выявлены остатки плаценты.
Ложный диагноз может быть выявлен из-за следующих факторов:
- накануне осмотра была принята горячая ванна или душ, было посещение бани;
- кормление грудью;
- физические нагрузки;
- большое содержание белка в употребляемой пище.
К общепринятым причинам и дополнительным факторам, почему после родов повышены лейкоциты в крови, можно добавить следующие:
- наличие хронического заболевания;
- авитаминоз;
- анемия;
- хирургические операции;
- снижение иммунитета;
- большая кровопотеря;
- плохая свертываемость крови;
- трещины на сосках.
По анализам можно выявить соответствие или несоответствие общепринятой норме лейкоцитов после родов.
Для того чтобы провести детальное обследование, врач может назначить сдачу анализов мочи и крови, а также взять мазок из влагалища. Говорить о том, что есть какие-либо нарушения, не приходится в том случае, если лейкоциты в моче не превышают 0,3 грамма, показатель крови не выше 9 х 10 9 на литр, а в мазке уровень составляет не больше 0,14.
Следует понимать, что лейкоциты повышены в крови после родов в мазке могут быть из-за того, что женщина перенесла большую физическую нагрузку или же в ее рационе присутствует много белка (он содержится в курице, рыбе, яйцах, молочных продуктах). В данной ситуации допустимое превышение — 20 единиц. И это не причина для паники.
Если возникают какие-либо вопросы, врач может назначить дополнительные анализы, провести еще раз диагностику или обратить внимание на другие симптомы.
Нередко к таким симптомам относятся:
- нарушение менструального цикла;
- жжение и неприятные ощущения в половых органах, раздражение:
- частое посещение туалета, сопровождающиеся болью и дискомфортом;
- обильные выделения.
К распространенным причинам болезни можно также отнести:
- всевозможные инфекции;
- наличие кишечной палочки;
- бактерии;
- рак или предраковое состояние репродуктивных органов;
- дисбактериоз.
Во время беременности повышенный уровень лейкоцитов в крови — вполне нормальное явление, особенно если это второй или третий триместр беременности. Обусловлено это тем, что белые клетки скапливаются в большом количестве около репродуктивных органов, а вероятность того, что будут повышены лейкоциты в крови после родов, связана с трудным процессом восстановления тканей. Постепенно все показатели придут в норму.
Нарушения в моче могут наблюдаться из-за того, что есть дисфункция работы почек. Если по результатам анализов уровень лейкоцитов составляет от 30 до 50 единиц — это свидетельство того, что необходимо провести дополнительное обследование почек.
Стоит также понимать, что повышение уровня лейкоцитов в моче может быть по причине неправильного сбора анализа, недостаточного употребления жидкости или от того, что пациентка придерживалась белковой диеты. Однако на данном этапе не стоит все же исключать наличие заболевания почек.
В данном случае необходимо своевременно обратиться в медучреждение и не паниковать. Приступать к лечению можно после обследования и постановки правильного диагноза.
Следующие методы лечения могут быть предложены специалистами:
- прием препаратов, которые препятствуют разрушению тканей;
- для предотвращения возникновения сепсиса необходимо лечение бактериальной инфекции;
- прием антибиотиков — для уменьшения и снятия воспаления;
- стероидные средства.
Когда пациентка игнорирует проблемы или назначена неэффективная терапия, это может привести в следующем осложнениям:
- при отсутствии развития белые тельца могут превратиться в раковые клетки, наступит лейкоз;
- свертываемость крови нарушится;
- состояние иммунодефицита или частые кровоизлияния.
Страшных последствий можно избежать. Для этого девушке потребуется часто сдавать анализы, постоянно посещать врача и состояние своего здоровья держать под контролем. За медицинской помощью необходимо обратиться при малейших недомоганиях. Самолечением заниматься запрещено, а медикаментозное лечение не стоит откладывать.
О профилактике тоже не нужно забывать. Необходимо достаточно отдыхать и спать, вести здоровый и активный образ жизни, правильно питаться во время беременности — это является самым главным. Также не нужно интенсивно тренироваться и сидеть на жесткой диете (особенно если она белковая или низкоуглеводная) во время ожидания малыша.
Внимание! Информация, опубликованная на сайте, носит исключительно ознакомительный характер и не является рекомендацией к применению. Обязательно проконсультируйтесь с вашим лечащим врачом! Политика конфиденциальности | Правообладателям | Все права защищены © 2019
источник