Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Препараты лечения почек и мочевого пузыря в последнее время занимают чуть ли не главное место в аптечках людей.
Инфекционные процессы почек занимают второе место после заболеваний респираторного тракта.
В мире заболеваемость составляет 22 случая на 1000 женщин за год, мужчины страдают в 8 раз меньше и более чем половина представительниц женского пола отмечает у себя эпизод острого воспаления мочевого пузыря хоть раз в жизни.
Гнойные воспалительные процессы почек занимают около 70% от всех заболеваний воспалительного характера мочевыводящей системы и чаще всего встречается у женщин фертильного возраста.
Количество различных патологий мочевыделительной системы насчитывает около 10 нозологических единиц. Наиболее распространенными в последнее время являются заболевания воспаления почек, мочевого пузыря, уретрит, простатит.
Возбудителями инфекционных заболеваний почек и мочевого пузыря обычно принято считать грибы, вирусы и бактерии.
Нужно понимать, что универсального лекарства в вопросах разрешения пиелонефрита не существует, поэтому мероприятия для лечения воспаления почек должны включать в себя три пункта:
- соответствующий режим;
- характерная для данного заболевания диета;
- антибиотикотерапия;
- витаминизация рациона.
Режим во время пиелонефрита почек должен исключать переохлаждение, отдых в горизонтальном положении для помощи оттоку мочи из почек, мочевого пузыря, обеспечить частое мочеиспускание по требованию.
Диета также требует особого внимания. Первые несколько дней нужно усилить питьевой режим, при приеме жидкостей до двух литров в день в виде отваров трав, сока, сладкого чая, фруктового и ягодного компота.
В пищу необходимо ввести больше овощей, фруктов с мочегонным эффектом (патисоны, арбузы, дыни). В течение недели нужно ограничить потребление соли и придерживаться мясо-растительной диеты. Прием пищи должен быть дробным.
Запрещено употреблять такие продукты как консервы, пища с избыточным содержанием соли, избавиться от острых специй, жирного бульона, грибов, жирных кремов и других кондитерских изделий.
Для уменьшения симптомов интоксикации необходимо пить в больших количествах отвары шиповника, кисель, ягодный морс.
Препараты для лечения воспаления почек должен назначить обязательно врач-уролог.
Этот процесс не должен представлять из себя назначение лекарства самостоятельно по нескольким причинам: во-первых, Вы себе навредите, если назначите антибактериальные препараты без учета всех рисков и противопоказаний.
Во-вторых, Вы можете перевести острое течение воспаления почек в хроническое, тем самым выработав к данному типу лекарства устойчивость бактерий.
Продолжительность терапии обычно длится 5-14 дней. В зависимости от остроты течения введение лекарства может быть как внутривенным, так и пероральным.
Назначаться могут классы антибиотиков:
- фторхинолонов;
- бета-лактамов;
- III или IV поколения цефалоспоринов;
- монобактамы;
- защищенные пенициллины;
- тетрациклины;
- препараты налидиксовой группы;
- макролиды;
- аминогликозиды.
Кратность введения лекарства может варьироваться от одного до трех раз в день.
Недостаточная витаминиация рациона ведет к нарушению всех видов обмена, подрывает иммунитет и помогает инфекционному агенту поразить мочевыводящие пути.
Для лечения и профилактики нехватки витаминов, слаженной работы всех систем органов как единого целого, а также почек, нужно пить в виде отваров, особенно зимой и весной, такие растения, которые содержат огромное количество витаминов всех групп: плоды шиповника, ягоды рябины, листья березового дерева, смородинного листа, спорыша.
Необходимо обратить внимание на введение в рацион большего количества овощей, фруктов, которые богаты не только витаминами, но и минералами.
Возможен прием также и готовых поливитаминных комплексов, которые при обострении хронического процесса назначают в высоких дозах.
Улучшает иммунитет, не дает инфекционному агенту пройти в мочепроводящие пути. Дозой для профилактических целей является 5000 метаболических единиц 2 раза в сутки, длительность терапии около двух месяцев.
Повышает эластичность стенки сосудов, тормозит репликацию вирусов. Достаточно эффективная профилактика пиелонефрита.
Антиоксидант, борется со свободными радикалами, эффективно борется с патологией почек в хроническом течении. Лечебная дозировка 200 метаболических единиц в день, продолжительность лечения препаратом до полугода.
Витамин Р. Лечебная дозировка препарата 20-50 миллиграмм в день, употреблять до трех месяцев.
При наличии таких поллинозов, аллергий различных типов, от лечения фитопрепаратами придется отказаться.
Но если эти недуги отсутствуют, то фитотерапия может быть приятным и полезным, а главное эффективным дополнением к традиционной медицине.
Вопросы лечения пиелонефрита хорошо разрешаются сборами из хвоща, толокнянки (снятие отечности), овес и ортосифон убирают спазм и болевые ощущения, эритроцитурию хорошо убирает отвар крапивы и шиповника.
Аспекты приема препаратов от воспаления мочевого пузыря состоит из действия на причину заболевания, иммуностимуляторов и поливитаминов, соблюдения диеты, а так же включает противовоспалительное лечение.
Варианты лечения и приема препаратов должны быть обязательно прописаны врачом после бактериологического исследования мочи.
Эта процедура не является формальностью и необходима для определения возбудителя воспалительного процесса мочевого пузыря.
Диета имеет не менее важное значение, чем назначение лекарства. При воспалении мочевого пузыря необходимо отказаться от избытка соли в рационе, уменьшить количество жареной пищи, не принимать алкогольные напитки.
Питьевой режим следует подкорректировать таким образом, чтобы в день выходило не менее двух литров жидкости.
Антибактериальные препараты имеют главное значение в вопросах лечения воспаления мочевого пузыря. Лекарства этого типа действия направлены на уничтожение причины заболевания мочевого пузыря.
Антибиотики могут назначаться эмпирически или после бактериологического посева мочи. В настоящее время самыми эффективными являются лекарства и препараты для лечения этого недуга являются нитрофураны, фторхинолоны.
Противовоспалительное лечение препаратами необходимо для снятия спазмических сокращений мочевого пузыря. Лекарства, направленные на устранение этого симптома снимают боль и улучшают отток мочи. К ним относятся но-шпа и дротаверин.
Фитопрепараты возможно применять только на начальных этапах лечения. Они действуют более мягко на раздраженную слизистую мочевого пузыря и не содержат токсических веществ.
Хорошим вариантом будут уже приготовленные сборы, которые можно приобрести в аптеке.
Обычно в травяные сборы, помогающие при цистите включают овес, толокнянку, почки березы, крапиву.
Гидронефротическая трансформация почки, сокращенное название — гидронефроз, может наблюдаться у человека с рождения, а также появится в течении жизни. Основной ее признак — увеличение размера лоханки и чашечек почки по причине торможения оттока мочи. Лоханка представляет собой полость в виде воронки, которая образовывается в результате соединения двух почечных чашечек. В ней скапливается моча из канальцев органа.
При гидронефрозе заметно увеличивается количество жидкости в почке, что может привести к серьезным последствиям. Если своевременно не прибегнуть к лечению возможна полная атрофия почки, то есть полных отказ ее функций, что может привести к риску жизни больного.
- Тянущая боль в поясничном отделе
- Болезненные ощущения в животе
- Повышенное артериальное давление
- Воспалительный процесс почки, сопровождающийся высокой температурой, общим недомоганием, ознобом, головными болями
- Появление уплотнений в области живота
- Отечность
- Уменьшение количества выделяемой мочи, наличие в ней крови
Данное заболевание имеет различные стадии. Различаются они по степеням:
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
На этой стадии расширяется только лоханка, почка немного увеличивается в размерах. Отток мочи начинает замедляться, вследствие чего в почках скапливается жидкость, на этой степени скопления небольшие — около 10 мл, возможно немного больше.
На первой стадии больной может особо не замечать симптомов болезни. Сильных беспокойств нет, но слабые боли периодически присутствуют, могут начаться проблемы с оттоком мочи. Даже при незначительных признаках следует сразу обращаться к врачу. Эта степень болезни излечивается проще всего.
На второй стадии помимо лоханки также увеличиваются чашечки больного органа, за счет скопления в нем жидкости. Из-за внутреннего напряжения его структура становится тоньше, работа функций сокращается на 30-40 процентов.
Страдающих данным недугом на этой стадии сильнее мучают симптомы. Количество выделяемой мочи значительно уменьшается, может измениться ее цвет. Появляется тянущая боль в пояснице, крестце, животе, общее состояние ухудшается, возникает частый упадок сил, возможно появление рвоты и тошноты.
Чтобы врач смог поставить точный диагноз и назначить лечение необходимо пройти ряд определенных процедур.
- Сдать анализ мочи. Для определения инфекций и выявления измененных клеток.
- Сдать анализ крови. Помогает выявить стадию болезни за счет информации о количестве эритроцитов, тромбоцитов и лейкоцитов
- Пройти УЗИ. Данная процедура позволяет определить размер больного органа, в соответствии с этим поставить диагноз
- Проведение компьютерной томографии. Помимо выявления самой болезни, этот способ обследования помогает обнаружить причины ее возникновения
- Обследование МРТ
Самый глубокий метод при определении патологии. В ходе проведения данной процедуры врач исследует 3-х мерное изображение почки, что позволяет ему определить помимо причин заболевания, его степень, а также выявить изменения в структуре ткани.
- Рентгенологическое обследование. Для проверки данным способом в вену вводятся специальные вещества, если у пациента нет непереносимости препаратов.
- Проведение урадинамеческого обследования. С помощью катетера, вставленного в мочеиспускательный канал, определяют давление в мочевом пузыре.
- Проверка с помощью радиоизотопа. Вводят данное вещество в вену больного, для дальнейшего наблюдения. Исследовав его изменяющиеся свойства в ходе процедуры, определяют стадию и причины недуга.
Узи, анализ крови и мочи сдают обязательно, остальные методы обследования определяет лечащий врач для каждого индивидуально.
Для выздоровления необходимо уменьшить количество скапливаемой жидкости, устранить причину появления гидронефроза
Устранение недуга исключительно с помощью медикаментов возможно только на ранней степени. На более тяжелой стадии кроме антибиотиков, препаратов снимающих боль и воспаление обычно производят отток мочи, для снятия давления. С помощью вставленного в мочеиспускательный канал катетера, накопленная жидкость выходит из организма.
Только когда излишнее давление устранили, можно приступать к операционному вмешательству. Изначальная задача хирурга удалить причину застоя жидкости. Это вполне может быть закупоренный мочеточник. Тогда в него вставляют трубочку и моча беспрепятственно выходит наружу.
Далее устраняют главную причину. Это могут быть, например, камни в почках либо опухоль. Сейчас в клиниках в основном используются щадящие операции.
Эндоскопия — делаю несколько маленьких проколов, вставляют эндоскоп, следят за действием введенного аппарата по монитору.
Лапароскопия — операцию проводят через небольшие разрезы, в отличие от традиционной хирургии.
Важно помнить о витаминах во время лечения. Рекомендуется употреблять больше витамина С, также специалисты советуют принимать L-аргинин. Им насыщены такие продукты как грецкие и кедровые орехи, семечки, также его можно приобрести в аптеке в виде таблеток.
Помимо ранее перечисленных лечебных мероприятий, врач назначает определенную диету. Для каждого в индивидуальном порядке. Но все же есть некоторые общие правила питания, о которых нужно помнить.
- Ограничить употребление жидкости до двух литров в 24 часа
- Как можно меньше использовать соль в пищу, если есть возможность вообще исключить
- Не употреблять мясо, копчености, бобовые продукты, кофе, шоколад
Для профилактики не забывайте проходить регулярные профилактические проверки, ведите активный образ жизни, правильно питайтесь, не переохлаждайтесь.
Последняя стадия, при которой больной орган полностью атрофируется. Развивается почечная недостаточность.
Степени гидронефроза в зависимости от изменения паренхимы:
- При первой степени ее размер не меняется, наблюдается только растяжения лоханок
- При второй степени паренхима незначительно становится тоньше
- При третьей степени функции коркового и мозгового вещества практически отсутствуют
- При четвертой степени паренхима исчезает, почка истончается до критических размеров
Основной причиной данной болезни в возрасте до одного года является недоразвитость (гипоплазия) мышечных тканей органа. Также недуг может возникнуть из-за сужения мочеточника (стеноза) в той части, где он отходит от лоханки.
У детей постарше причиной возникновения часто выявляется нахождение дополнительного почечного сосуда. Из-за него придавливается мочеиспускательный канал и жидкость начинает задерживаться в организме.
Мочекаменная болезнь у ребенка может стать поводом появления данного расстройства. В случае если камень долгое время не изменяет свое положение, мочеточник может деформироваться в этом месте. В данной ситуации хирургического вмешательства не избежать.
Источники появления врожденной гидронефротическая трансформации:
- Дискинезия мочеиспускательного канала (ухудшение мочевыделения в результате спазма)
- Артерии почек оказывают давление на мочеточник
- Мочеиспускательный канал расположен не должным образом
- Обструкция мочевых путей
У мужчин болезнь может появиться из-за опухоли простаты, также при выявлении рака предстательной железы.
У женщин: при беременности, в результате сильного нажатия матки на мочевыводящие пути, в случае возникновения рака матки или яичников, из-за появления опухоли почки.
Существует еще ряд причин:
- Мочекаменная болезнь
- Различные воспаления
- Следствие травм
- Эмболия
- Задержка жидкости в результате повреждения спинного мозга
- Эндометриоз. Он проявляется в разрастании тканей и тем самым пагубно влияет на орган
- Появления кисты в яичниках
- По причине сужения мочеточников
- Туберкулез
Основным нарушением функций организма при гидронефрозе является плохая проходимость мочеиспускательных путей. Она появляется по причине возникновения препятствий, которые разделяются на следующие группы:
- Которые располагаются в мочевом пузыре
- Находятся рядом с мочеточником
- Появившиеся на стенках лоханки
- Образовавшиеся в результате неправильного положения мочеточников
- Выявленные в просветах лоханки
Наиболее часто у пациентов выявляется гидронефротическая трансформация именно правой почки. Она также может возникнуть в результате мочекаменной болезни, аденомы простаты, стеноза мочеточника, нарушения функций мочеиспускательного канала.
На начальной стадии, как и в ранних случаях, расширяется исключительно лоханка. Далее, при развитии болезни, изменяются в размере еще и чашечки, из-за чего жидкость плохо выводится из организма. В последствие, если не лечить болезнь, она перейдет на 3 стадию, где почка воспаляется в большей мере, также может вообще перестать функционировать.
Гидронефроз разделяется на несколько типов:
- Хронический — полное излечение является невозможным
- Острый — правильная работа функций почек может быть полностью возобновлена
Чтобы избежать почечной недостаточности нельзя запускать болезнь. Необходимо проходить вовремя обследования, придерживаться диеты, беречь свой организм от переохлаждений, соблюдать все рекомендации врача. Тогда данный недуг может быть полностью устранен, а в случае хронической стадии приостановлен на минимальном уровне.
Современная фармакологическая индустрия развивается такими темпами, что, пожалуй, нет ни одного заболевания, для которого бы не были придуманы определенные таблетки. Конечно же, это не относится к неизлечимым болезням, над которыми пока что безрезультатно ломают умы множество специалистов.
Лечение болезней почек также основано на применении многочисленных таблетированных препаратов, однако нужно понимать, что в одном случае лекарство поможет, а в другом – нанесет непоправимый вред. Так что без назначения специалистов лучше не пытаться самостоятельно поставить себе диагноз и тем более начать пить таблетки.
Существует великое множество заболеваний почек, начиная от обычных воспалительных патологий и заканчивая опухолевыми процессами. Самым распространенным среди всех нозологий считается острый первичный пиелонефрит, возникающий вследствие заноса болезнетворных бактерий нисходящим путем или приноса их в почку с током крови.
Начинать лечение такого инфекционно-воспалительного заболевания, как пиелонефрит, нужно с приема антибиотиков. Какие из них выбрать, расскажет лишь лечащий врач после соответствующего бактериального исследования мочи.
Однако сейчас многие антибактериальные препараты имеют достаточно широкий спектр действия и охватывают большой диапазон патогенных микроорганизмов, поэтому до готовности посева мочи можно использовать пенициллины, защищенные клавулоновой кислотой, фторхинолоны и цефалоспорины 2-го и 3-го поколений. Самыми яркими представителями вышеназванных групп антибиотиков считаются «Амоксил» (или «Амоксициллин»), «Офлоксацин» и «Цефтриаксон».
При тяжелом течении пиелонефрита, когда лечение таблетками не помогает, переходят на внутривенное или внутримышечное введение антибактериальных средств. Когда врач определиться с источником заболевания (в большинстве случаев им является кишечная палочка), тогда уже назначают второй курс препаратов под контролем анализов мочи.
Одновременно с антибиотиками применяют различные обезболивающие таблетки, относящиеся к группе нестероидных противовоспалительных препаратов. Ведь пиелонефрит характеризуется постоянными тупыми, ноющими болями в области поясницы и в проекции почек.
Сейчас в аптечной сети можно отыскать великое множество таких лекарств с разными названиями, но все они в своей основе содержат или аспирин, или диклофенак, или ибупрофен. Последний, кстати, считается золотым стандартом как жаропонижающее, противотечное и обезболивающее средство у детей, начиная с полугодовалого возраста.
Таблетки (или порошки) данной группы снимают отек, блокируют действие воспалительных медиаторов крови. Почки перестают растягивать свою жировую капсулу, богатую на нервные окончания, и боль постепенно стихает.
Хорошо справляются с отеком ткани в почках и различные антигистаминные препараты. Они одновременно с НПВП блокируют многочисленные медиаторы воспаления и иммунологического ответа организма, тем самым не давая развиться сильной аллергической реакции в почках, когда клетки крови начинают воспринимать пораженные нефроциты как чужеродные объекты.
Рациональное лечение пиелонефрита предусматривает и применение диуретиков, т. е. таблеток, усиливающих мочеобразование и количество выделяемой мочи. С особой осторожностью к ним надо относиться больным, страдающим мочекаменной болезнью, стриктурами мочеточника или аденомой предстательной железы.
В лечении воспалительных болезней почек большим успехом пользуются комбинированные препараты, оказывающие одновременно антибактериальный и диуретический эффект. Прием этих лекарств помогает снизить риск возникновения побочных эффектов, а также сократить количество принимаемых таблеток.
Гломерулонефрит – еще одно заболевание почек, «молодеющее» с каждым годом. Им могут заболеть как дети, так и взрослые. Основными отличиями от пиелонефрита являются:
- очаг поражения (при гломерулонефрите в основном страдает интерстиций органа и клубочки);
- механизм развития. Если при пиелонефрите патогенным фактором являются болезнетворные микроорганизмы, то при гломерулонефрите почки поражают собственные антитела, воспринимающие родные клетки, как чужеродное тело.
При этом заболевании также показано применение НПВП, т. к. оно характеризуется сильными болями в области поясницы, которые могут иррадиировать. Из-за того что при гломерулонефрите очень часто повышается артериальное давление, показан прием диуретиков и лекарств, снижающих его. Они не только снизят давление, но и уберут отеки, головные боли, учащенное сердцебиение и т. д.
При этом заболевании нужно также пить препараты, разжижающие кровь. Дело в том, что в почках вырабатываются определенные вещества, регулирующие свертываемость, и при нарушении работы органа одновременно страдает и система крови.
Антибиотики назначают редко, только в том случае, когда четко доказано воздействие стрептококка на ткань почки. Вообще, лечение гломерулонефрита очень долгое и требует от пациента четкого соблюдения всех назначений врача. Часто процесс переходит в хроническую форму с периодическим обострением иммунных реакций в почках.
Так как основной причиной болей и ухудшения общего самочувствия больного при МКБ являются камни, то в первую очередь показано применение анальгетиков и спазмолитиков. Причем возможности консервативного лечения в этом случае ограничены, и если конкремент закупоривает мочевыводящие пути или сосочки в почках, то лечить болезнь придется оперативным методом.
Довольно часто при МКБ бывает почечная колика, сопровождающаяся нестерпимыми болями в пояснице, по ходу мочеточника и в паху. В таких случаях нужно пить «Баралгин», «Триган», «Вольтарен», «Диклоран» и другие препараты, снижающие давление в почках, устраняющие боли и расслабляющие гладкую мускулатуру мочевыводящих органов.
Для улучшения микроциркуляции в почках показано применение «Пентоксифиллина» и его аналогов. Также необходимо пить дезагреганты («Курантил» и пр.) и антагонисты кальция («Верапамил» и пр.). Такое комплексное лечение поможет снять приступ колики, улучшить трофику почки.
В последнее время широкое распространение получили комплексные препараты, обладающие широким спектром воздействия. Они могут применяться не только при инфекционно-воспалительном процессе в почках, но и гломерулонефрите, интерстициальном нефрите, а также с профилактической целью при мочекаменной болезни.
В состав этих лекарств в основном входят природные уросептические вещества, оказывающие, помимо антибактериального, сильное противовоспалительное и спазмолитическое воздействие. Таким образом, данные препараты эффективно устраняют даже сильные боли в почках, хорошо расслабляют гладкую мускулатуру, снимая спазм и улучшают микроциркуляторные процессы в органе.
Какие это таблетки, следует узнать у врача, т. к. лечение болезней мочевыделительных органов должно проходить под строгим контролем лабораторных анализов специалистом.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Почка – это орган, бобовидной формы, осуществляющий функции мочеобразования. В строении почки выделяют две части — паренхиму почки и чашечно-лоханочный аппарат, переходящий в мочеточники.
Паренхима почки
Паренхима (то есть сама ткань почки) обладает неоднородной структурой и состоит из коркового и мозгового вещества. Корковое вещество обладает темным цветом и содержит в себе почечные клубочки. Основная функция этой части почки – фильтрация и образование первичной мочи. Мозговое вещество почки обладает более светлым оттенком и состоит из почечных канальцев. Функция мозгового вещества заключается в образовании вторичной (окончательной) мочи и выведении продуктов обмена из организма.
Чашечно-лоханочная часть почки
Эта часть почки отвечает за накопление и дальнейшее выведение мочи в мочеточник. После того как кровь прошла через ткань почки, из нее отфильтровалась жидкая часть и образовалась моча. Моча скапливается в структурах, называемых чашечками. В почке различают от 6 до 10 малых чашечек и до 4 больших. Большие чашечки открываются в лоханки, которые, в свою очередь, переходят в мочеточник. Лоханкой называется воронкообразная полость, в которой происходит накопление мочи. Лоханки и чашечки состоят из слизистой и мышечной оболочки. За счет сокращений мышечного слоя моча из лоханок переходит в мочеточник, а из него в мочевой пузырь. Таким образом, в чашках и лоханках происходит непрерывное накопление мочи, которая впоследствии перетекает в мочеточники. Если же оттоку мочи что-то препятствует, то она начинает накапливаться в лоханках. Чаще всего току мочи из лоханок препятствуют камни, опухоли или сужения мочеточника.
Если моча длительное время скапливается, то она начинает сдавливать почечную ткань. Находясь под постоянным сдавливанием, паренхима (ткань) почки начинает атрофироваться (перестает функционировать).
Отфильтрованная моча собирается в лоханки, откуда далее поступает в мочеточники. Если на своем пути моча встречает какие-то препятствия, то дальнейший ее путь приостанавливается. Таким препятствием может быть врожденная аномалия мочеточника или чашечно-лоханочной системы.
К аномалиям мочеточника, которые могут стать причиной гидронефроза, относятся:
- Сужение начального отдела мочеточника – при данной аномалии, моча проходит далее, но не во всем объеме. Из-за суженного мочеточника некая часть мочи остается в лоханках и со временем начинает накапливаться.
- Искривления мочеточника – также препятствуют полному оттоку мочи из лоханки. Искривления могут быть как приобретенными (спайки, вследствие перенесенных инфекций), так и врожденными.
- Высокое отхождение мочеточника – аналогично затрудняет ток мочи по мочеточнику.
- Дефект клапанов мочеточника – данная аномалия, как правило, выявляется еще на первых годах жизни, потому как сопровождается тотальной задержкой мочи в лоханках. Клапан представляет собой лоскут слизистой оболочки, который закрывает собой просвет мочеточника.
К аномалиям урогенитальной системы также относятся врожденные атонии мочевых путей. При данной аномалии мышечный слой, из которого состоят мочеточники и мочевой пузырь, не способен к полноценному сокращению. В норме движение мочи по мочевым путям обеспечивается ритмичными сокращениями мочеточника. Однако при атонии мочеточник не сокращается и, как следствие, не обеспечивает отток мочи.
Результатом этого является застой и накоплением мочи сначала в мочеточнике, а потом и в почке. В то же время, гидронефроз может быть и следствием гипертонуса (напряжения) мочеточника. Данная патология (которая называется еще дискинезией) выражается в частых и неритмичных сокращениях мочеточника.
Нередко гидронефроз является следствием пузырно-мочеточникового рефлюкса. При данной патологии моча забрасывается из мочевого пузыря в мочеточник, а оттуда, по мере накопления, в почку.
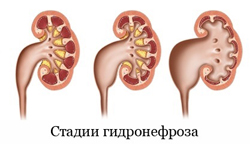
К стадиям гидронефроза относятся:
- начальная стадия гидронефроза;
- ранняя стадия гидронефроза;
- терминальная стадия гидронефроза.
Для постановки диагноза назначаются анализ мочи и анализ крови.
Показатели анализа мочи при гидронефрозе
Параллельно у пациента наблюдаются выраженные отеки (из-за потери белка) и стойкая артериальная гипертензия.
Показатели анализа крови при гидронефрозе
Также в крови отмечается повышение уровни мочевины, креатинина и азота. Все эти вещества, задерживаясь в организме, обуславливают эндогенную интоксикацию.
При гидронефрозе процесс естественного вывода из организма продуктов распада затормаживается. Чтобы уменьшить интоксикацию организма вредными веществами, пациент должен соблюдать специальную диету.
Положения диеты при гидронефрозе следующие:
- ограниченное потребление животного белка;
- исключение определенных продуктов;
- употребление необходимого объема растительных продуктов.
Ограниченное потребление животного белка
При гидронефрозе рекомендуется употреблять не больше, чем 0,5 грамм белка на 1 килограмм веса больного человека. Так, если пациент весит 70 килограмм, ему можно съесть в день 35 грамм белка. Восполнять норму белка следует нежирной рыбой или мясом, молочными продуктами слабой жирности. При этом нужно выбирать натуральные (не замороженные, не переработанные) продукты.
Продуктами, которые разрешены при гидронефрозе, являются:
- мясо (курица, индейка, телятина);
- субпродукты (печень);
- рыба (треска, судак, щука);
- молочная и кисломолочная продукция (творог, кефир, молоко, сметана, йогурт).
Исключение определенных продуктов
Существует некоторые пищевые товары, употребление которых при гидронефрозе следует сократить. Отказ от этих продуктов положительно отразится на общем состоянии организма и позволит более эффективно противостоять заболеванию.
Продуктами, которые следует изъять из рациона при гидронефрозе, являются:
- любые сорта мяса или рыбы повышенной жирности;
- холодец и другие виды наваристых бульонов из мяса или рыбы;
- блюда, приготовленные методом жарки, копчения, вяления;
- промышленная и домашняя консервация (соленые, маринованные, квашеные овощи или фрукты);
- конфеты, пирожные, сдобная выпечка и другие изделия с большим количеством сахара;
- пищевые товары с повышенным содержанием соли (чипсы, крекеры, соленая соломка);
- любые продукты, обладающие неестественным запахом, цветом или вкусом.
- газированные напитки, алкоголь.
Употребление необходимого объема растительных продуктов
При гидронефрозе рекомендуется включать в ежедневный рацион не менее 600 грамм фруктов и овощей. Употреблять растительные продукты следует преимущественно в сыром виде.
При лечении гидронефроза целесообразно использовать средства, изготовленные по рецептам народной медицины. Применять такие препараты следует в качестве дополнения к основному способу лечения. Проведение терапии народными методами требует соблюдения ряда правил. Несоблюдение правил может стать причиной различных осложнений.
Правила применения средств народной медицины
Перед тем как проводить терапию народными методами, обязательно следует совершить визит к врачу. Доктор определит целесообразность такого лечения и установит, существуют ли противопоказания. Также медиком могут быть предоставлены рекомендации по оптимальной схеме приема народных препаратов. Чтобы лечение было безопасным и эффективным, нужно соблюдать правила по приготовлению и употреблению средств народной медицины.
Правила лечения гидронефроза народными средствами следующие:
- На протяжении всего периода приема народных средств следует придерживаться специального лечебного рациона. Также во время лечения нужно ограничить до минимума потребление алкоголя.
- Перед тем как принимать любое средство, обязательно нужно сделать тест на аллергию. Для этого следует первые 2 – 3 раза употребить препарат в минимальной дозе (меньше той, которая указана в рецепте в 5 – 7 раз).
- Компоненты, из которых готовится препарат, необходимо покупать в специализированных местах (аптеках, магазинах). Приобретать лечебные продукты в местах несанкционированной торговли не рекомендуется.
- Все компоненты для приготовления народных средств используются в измельченном виде. Для измельчения следует использовать мясорубку, блендер или кухонный комбайн.
- Хранить травяные сборы необходимо в емкостях из стекла или мешках из натуральной ткани. При хранении следует ограничивать контакт сырья с воздухом.
- Срок хранения приготовленного продукта не превышает 12 часов. Поэтому каждый день необходимо готовить новую порцию препарата.
- При гидронефрозе все народные средства употребляются в виде отвара. Для этого нужно залить теплой водой необходимое количество сырья (указано в рецепте) требуемым объемом теплой воды (также указано в рецепте). Затем состав необходимо поставить на водяную баню и продержать 20 – 30 минут. После этого отвар нужно настоять 1 – 2 часа, отфильтровать и принимать внутрь.
- Продолжительность лечения народными средствами при гидронефрозе составляет 2 – 3 месяца. После каждого месяца необходимо делать паузу на 2 недели, а затем возвращаться к лечению.
Народные рецепты для лечения гидронефроза
При гидронефрозе используются различные травы, овощи и другие натуральные продукты. Препараты народной медицины позволяют улучшить функциональность почек, уменьшить болевые ощущения, снизить интоксикацию организма.
Продуктами, которые применяются при гидронефрозе, являются:
- тыква (плодоножки, сок);
- фасоль (створки);
- петрушка (корень, семена);
- травяные сборы.
Рецепт из тыквы
При гидронефрозе используется плодоножка тыквы (часть, которой овощ крепится к стеблю). Для приготовления разовой (ежедневной) порции отвара из плодоножки необходимо использовать 2 столовых ложки сырья и 2 стакана воды. Готовый отвар нужно употребить в течение дня.
Также в терапии гидронефроза может применяться свежий тыквенный сок. Готовить напиток нужно самостоятельно, так как готовый сок в пакетах не обладает достаточными лечебными свойствами. Рекомендуемая норма – от 200 до 300 миллилитров в день.
Рецепт из створок фасоли
Для приготовления отвара используются сухие створки фасоли. Ежедневная норма этого средства составляет 750 – 1000 миллилитров, выпивать которые нужно в 6 – 7 приемов. Чтобы приготовить одну порцию отвара, необходимо использовать 4 столовых ложки фасолевых створок на литр воды.
Рецепт из петрушки
Ежедневная порция отвара готовится из 50 грамм свежего корня петрушки и воды, объемом в один стакан. Пить средство нужно 4 раза в день по столовой ложке. Оптимальное время употребления отвара – за полчаса до трапезы.
При гидронефрозе полезны также семена петрушки, из которых готовится лечебный напиток. Ежедневный объем напитка готовится из столовой ложки семян и 250 миллилитров воды. Принимается средство по 50 миллилитров 3 – 4 раза в день.
Рецепты травяных сборов
При гидронефрозе применяются различные травяные сборы, в состав которых входит несколько лечебных растений. Чтобы приготовить сбор, нужно смешать ингредиенты в указанных в рецепте пропорциях, после чего пересыпать для хранения в удобную тару. Впоследствии из сбора готовится напиток, для ежедневной порции которого используется столовая ложка сырья и стакан воды. Готовится отвар традиционным методом – сначала выдерживается на водяной бане, после чего фильтруется и принимается внутрь. Ежедневную порцию отвара нужно разделить на 3 – 4 части и пить их до приема пищи.
Рецепты травяных сборов при гидронефрозе
|
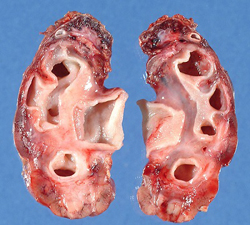
Наиболее распространенными последствиями гидронефроза являются:
- присоединение бактериальной инфекции;
- повышение артериального давления;
- появление твердых образований в почках;
- почечная недостаточность.
Развитие бактериальной инфекции является распространенным последствием гидронефроза. При данном заболевании нарушается нормальная функциональность мочевыделительной системы, что приводит к неправильному оттоку и застою мочи. Все это формирует условия, способствующие размножению бактерий и развитию бактериального процесса. Самой частой формой бактериальной инфекции на фоне гидронефроза является вторичный пиелонефрит (воспалительное поражение почек).
Механизм развития пиелонефрита
В большинстве случаев пиелонефрит провоцирует кишечная палочка. Также это может быть синегнойная палочка, протеи, клебсиелла. Эти микроорганизмы обитают в кишечнике, являясь частью нормальной микрофлоры. Но когда они попадают в другие органы, развивается воспалительный процесс. По восходящим путям инфекция проникает в полость почки и начинается пиелонефрит. Достаточно часто заболевание принимает рецидивирующую (систематически повторяющуюся) или хроническую форму.
У пациентов женского пола по причине анатомических особенностей осложнение в виде пиелонефрита встречается чаще. У женщин уретра (канал для мочеиспускания) больше в ширину, меньше в длину и располагается ближе к анальному отверстию. Эти особенности женского тела увеличивают вероятность проникновения возбудителей инфекции в почки.
Симптомы вторичного пиелонефрита
Вторичный пиелонефрит начинается с повышения температуры, которая может достигать 39 – 40 градусов. Пациента беспокоят общие признаки инфекции, которые выражаются головной болью, ознобом, ломотой в мышцах и суставах. Также может присутствовать тошнота, рвота (периодически), сильное потоотделение. Частота сердечных сокращений (пульс) увеличивается, дыхание становится учащенным, язык сухой. Больной ведет себя апатично, вяло. Через несколько дней в процессе развития инфекционного процесса к общим признакам присоединяется и местная симптоматика.
Локальными проявлениями пиелонефрита являются:
- боли в пояснице (с той стороны, где развивается инфекция);
- усиление болей в ночное время, при кашле, глубоком вдохе;
- напряженность мышц живота (определяется при пальпации);
- проблемы с мочеиспусканием.
Боли, которые беспокоят пациента в поясничной области, как правило, отдают в верхнюю часть живота, зону паха, бедро. Более выражено проявляется чувство боли в момент, когда человек лежит на спине или на той стороне, которая противоположна зоне локализации инфекционного процесса.
Как было сказано выше, пиелонефрит при гидронефрозе нередко становится хроническим. Как и острая форма, хроническая стадия бактериальной почечной инфекции сопровождается местными и общими симптомами. В сравнении с первичным пиелонефритом, который развивается как самостоятельное заболевание, проявления инфекции при гидронефрозе отличаются более выраженным характером. Пациента может беспокоить тупая ноющая боль в поясничной зоне, которая чаще всего появляется в период, когда на улице сыро и холодно. Болевые ощущения могут распространяться на другие органы и части тела (при первичном пиелонефрите такое происходит редко).
Общие симптомы хронического воспаления почек, которое развивается на фоне гидронефроза, делятся на ранние и поздние.
К общим симптомам пиелонефрита, которые проявляются вначале заболевания, относятся:
- быстрая утомляемость;
- ухудшение аппетита;
- общая слабость, которая возникает периодически;
- субфебрильная температура (от 37 до 37,5 градусов);
- повышение артериального давления (примерно у половины больных).
Нередко в середине дня у пациентов с хроническим пиелонефритом возникает желание принять горизонтальное положение по причине усталости. Это объясняется тем, что при длительном пребывании на ногах в почках затрудняется отток венозной крови.
К позднему симптому вторичного пиелонефрита в хронической стадии относится сухость слизистых тканей ротовой полости. Сначала сухость появляется время от времени, а впоследствии приобретает постоянный характер. Пациента начинает беспокоить изжога, отрыжка. Внешность человека изменяется — кожа становится бледной, лицо приобретает одутловатые очертания. Люди с хроническим воспалением почек отличаются пассивным эмоциональным поведением, что проявляется в отсутствии интереса и инициативы, бездействии, апатии.
При гидронефрозе пораженная почка начинает синтезировать в увеличенном объеме гормон ренин, который провоцирует увеличение показателей артериального давления. В результате этого развивается нефрогенная гипертензия, которая плохо поддается терапии медикаментами.
Механизм развития нефрогенной гипертензии
При гидронефрозе в пораженной почке снижается кровообращение, из-за чего выделение жидкости уменьшается. Вследствие этого развивается сильный отек и кровеносные сосуды сужаются. Помимо этого стенки сосудов становятся более чувствительными к действию определенных веществ, в результате чего сосуды начинают сокращаться. Нарушение кровообращения и сужение сосудов провоцирует увеличенный синтез ренина, вследствие чего развивается нефрогенная гипертензия.
Симптомы нефрогенной гипертензии
Отличительной характеристикой нефрогенной гипертензии является повышение, в основном нижнего (диастолического) давления. Такое состояние плохо корректируется лекарствами, которые предназначены для понижения давления. Также пациентов беспокоит сильная головная боль в затылке или в зоне лба. Болевые ощущения могут сопровождаться головокружениями. На фоне сужения кровеносных сосудов нарушается питание сетчатки глаза, что приводит к проблемам со зрением, которые быстро прогрессируют.
Другими симптомами нефрогенной гипертензии являются:
- сильное чувство жажды;
- повышенное мочевыделение;
- тошнота, рвотные позывы;
- резкое повышение температуры;
- отечность.
Иногда нефрогенная гипертензия сопровождается расстройствами нервной системы, из-за чего пациенты становятся излишне плаксивыми, раздражительными. При отсутствии своевременного лечения по причине сужения кровеносных сосудов может развиваться нарушение мозговой деятельности, сердечная недостаточность.
Возникновение твердых образований в почках (мочекаменная болезнь) может быть как причиной, так и осложнением гидронефроза. Если мочекаменная болезнь развивается как последствие гидронефроза, для нее характерно формирование струвитных камней, которые также называют инфекционными.
Механизм появления твердых отложений в почках
Нарушение оттока мочи и бактериальные инфекции, которые характерны для гидронефроза, формируют благоприятную среду для формирования струвитных камней. Такие бактерии как протеи, синегнойная палочка и клебсиелла расщепляют мочевину мочи, что приводит к образованию осадков, из которых образуется камень. Состоят такие образования из осадков магния, аммония, карбоната кальция. Инфекционные камни в почках быстро увеличиваются в объемах и из-за специфической формы еще называются коралловидными камнями.
Симптомы присутствия камней в почках
Такие характерные для мочекаменной болезни симптомы как острые колющие боли в спине или нижней зоне живота при струвитных камнях проявляются не так выражено или отсутствуют совсем. Пациенты могут жаловаться на общее ухудшение состояния, сухость во рту, увеличение температуры. При отсутствии лечения такие камни могут спровоцировать общую гнойную инфекцию (сепсис), почечную недостаточность, сморщивание и потерю почки.
Почечная недостаточность относится к одному из наиболее серьезных осложнений гидронефроза и иногда приводит к необратимым последствиям.
Механизм развития почечной недостаточности
При гидронефрозе повышается давление в почке, из-за чего паренхима (ткань, которой покрыта почка) уменьшается в объемах и постепенно атрофируется. Также нарушается кровоснабжение органа. Вследствие этого выделительная функция почек уменьшается, и в крови начинают накапливаться вредные вещества (азотистые шлаки), которые в норме выводятся из организма вместе с мочой.
Симптомы почечной недостаточности
Симптоматика почечной недостаточности зависит от того, на фоне какой формы гидронефроза развилось это осложнение. Острая стадия гидронефроза ведет к острой почечной недостаточности. При таком осложнении почки утрачивают свои функции в течение очень быстрого времени (от нескольких недель до нескольких дней). Поэтому при выявлении симптомов развивающегося осложнения необходимо безотлагательно прибегнуть к врачебной помощи.
Симптомами острой почечной недостаточности являются:
- резкое уменьшение объемов мочи (вначале до 400 миллилитров в сутки, затем – не больше 50 миллилитров в сутки);
- увеличение объемов тела (из-за скапливающейся жидкости);
- повсеместный зуд кожных покровов;
- сонливость, заторможенность;
- тошнота, рвота, жидкий стул;
- отечность лица, лодыжек;
- утрата аппетита;
- боли в животе.
При отсутствии своевременного вмешательства врача развивается одышка, потому что в легких накапливается большое количество жидкости. На теле возникают кровоизлияния и синяки. Могут появляться непроизвольные сокращения мышц (спазмы), галлюцинации, потеря сознания.
При хроническом гидронефрозе снижение функциональности почек происходит постепенно и в большинстве случаев незаметно (на начальных стадиях) для больного. Прогрессируя, хроническая почечная недостаточность провоцирует общую слабость, снижение работоспособности, частые головные боли. Масса тела у больных начинает снижаться, кожные покровы приобретают желтый оттенок.
Другими симптомами хронической почечной недостаточности являются:
- сухость слизистых во рту, аммиачный запах;
- кровоточивость десен, появление синяков на теле;
- нарушение менструального цикла (у женщин);
- стойкое увеличение артериального давления;
- повышенная склонность к болезням (по причине сниженного иммунитета).
источник
Болезни почек и мочевыводящих путей встречаются всё чаще среди взрослых и детей. От почечных патологий страдают новорождённые младенцы, беременные женщины, пожилые люди. Позицию лидера делят воспалительные заболевания и образование камней. В этом случае болезнь проявляется ярко выраженными признаками. Однако существует патология почек, которая длительное время протекает скрытно, но быстро приводит к серьёзным последствиям — гидронефроз. Своевременное лечение поможет сохранить почку и её функции.
Главной задачей почек является круглосуточная очистка организма от шлаков, токсинов и других вредных веществ. Орган пропускает всю кровь через свои сосуды, образуя конечный продукт — мочу. Она поступает в специальные образования почки — чашки и лоханку, после чего направляется вниз по мочеточнику в конечный пункт назначения — мочевой пузырь, из которого выводится наружу.

При гидронефрозе внешнее и внутреннее строение почки существенно изменяется. Для этого заболевания характерно увеличение органа в размерах. Однако этот процесс касается преимущественно чашек и лоханок. Причина кроется в высоком давлении мочи внутри почки, которое не только расширяет чашки и лоханки, из-за него страдают сосудистые клубочки и почечные канальцы. Таким образом, гидронефроз негативно влияет на способность почек очищать кровь.
Причина гидронефроза обычно кроется в наличии какого-либо препятствия для оттока мочи, расположенного в лоханке, мочеточнике или вне такового. Довольно часто орган страдает по причине неправильного анатомического строения — удвоения чашек, лоханок и мочеточников. Нередко гидронефроз развивается в подковообразной почке. Мочеточник может пережиматься добавочным сосудом, отходящим от аорты — почечной артерией. Блокаду оттока мочи часто создают камни различных размеров, закупорившие просвет мочеточника.
Гидронефроз (гидронефротическая трансформация почки) коварен тем, что длительное время не даёт о себе знать никакими негативными проявлениям. Зачастую серьёзные изменения в почках выявляются случайно при обследовании по поводу воспаления (пиелонефрита) или травмы. Для гидронефроза в большинстве случаев не характерно повышение температуры тела или резкие боли в пояснице. Кроме того, даже запущенная форма болезни может сопровождаться только незначительной примесью крови в моче. Тупые тянущие боли в пояснице, возникающие в разное время суток, чаще всего не вызывают беспокойства. К моменту выявления гидронефроза почка, как правило, уже успела претерпеть серьёзные изменения. Способность клубочков фильтровать кровь сильно снижена, их работу выполняет здоровый орган.
Терапия гидронефроза с помощью лекарств не является самостоятельной мерой. В большинстве случаев подобным образом проводится подготовка к оперативному вмешательству, поскольку препараты не способны убрать причину повышения давления в почке. Однако с их помощью специалист-уролог успешно решает следующие задачи:
- ликвидация бактерий, попавших в почку. Застой мочи в мочеточнике и лоханке — идеальная среда для размножения инфекции — стрептококков, стафилококков, кишечной палочки, протея, клебсиеллы;
- снятие воспаления. В изменённом органе при неадекватном кровоснабжении лоханки, клубочков и канальцев чаще развивается пиелонефрит (воспаление чашек и лоханки);
Пиелонефрит часто поражает изменённую гидронефрозом почку
- восстановение кровотока в сосудистых клубочках и канальцах. Эта мера помогает почкам очищать кровь от шлаков и токсинов;
- восстановление тканей почек, в том числе лоханок и клубочков;
- снижение сопротивления току мочи в суженном участке мочевыводящих путей.
Антимикробные препараты способны бороться с любым видом бактерий. Вещество-антибиотик воспринимается микроорганизмами как необходимый компонент для химических превращений. Под воздействием препарата бактерии не могут нормально питаться, размножаться и в итоге погибают. Хороший кровоток в почках — залог успешной доставки препарата к месту патологического процесса.
| Название препарата | Действующее вещество | Форма выпуска | Показания | Противопоказания | Допустимый возраст для назначения препарата | Цена |
| Ципролет | ципрофлоксацин |
|
|
| 18 лет | от 46 рублей |
| Глево | левофлоксацин |
|
| 18 лет | от 34 рублей | |
| Спарфло | спарфлоксацин | таблетки |
| 18 лет | от 224 рублей | |
| Цефтриаксон | цефтриаксон | порошок для приготовления раствора для инъекций | гиперчувствительность | 0 месяцев | от 16 рублей | |
| Цефотаксим | цефотаксим |
| 2,5 года | от 18 рублей | ||
| Квадроцеф | цефепим | гиперчувствительность | 1 мес | от 500 рублей | ||
| Амоксиклав |
|
|
| 12 лет | от 99 рублей | |
| Имипенем | карбапенем | Порошок для приготовления раствора для инъекций | гиперчувствительность | 3 месяца | от 2400 рублей |
Специалисты назначают антибиотики при гидронефрозе курсом. Таким образом минимизируются побочные эффекты препаратов, в особенности их негативное влияние на дружественные организму бактерии, обитающие в кишечнике. Кроме того, предотвращается привыкание возбудителя к действию антибиотиков. После курса антимикробных препаратов назначаются уроантисептики — лекарства менее сильные, однако способные завершить ликвидацию инфекции в ткани почек, пострадавшей от гидронефротической трансформации. В качестве уроантисептиков используются растительные препараты, содержащие лекарственные травы.
| Название препарата | Действующее вещество | Форма выпуска | Показания | Противопоказания | Допустимый возраст для назначения препарата | Цена |
| Палин | пипемидовая кислота |
| острые и хронические инфекции мочевых путей |
| 18 лет | от 246 рублей |
| Нолицин | норфлоксацин | таблетки |
| от 153 рублей | ||
| Монурал | фосфомицин | гранулы для приготовления раствора для приёма внутрь | инфекции мочевыводящих путей |
| 5 лет | от 333 рублей |
| 5-НОК | нитроксолин | таблетки |
| 3 года | от 181 рубля | |
| Фурагин | фуразидин |
| от 112 рублей | |||
| Нитроксолин | нитроксолин |
| от 71 рубля | |||
| Канефрон |
|
|
| 1 год для раствора, 6 лет для драже | от 329 рублей | |
| Уролесан |
|
|
| 7 лет | от 263 рублей | |
| Цистон |
| таблетки |
| гиперчувствительность | 6 лет | от 306 рулей |
| Цистенал |
| капли для приёма внутрь | острый и хронический гломерулонефрит | 0 месяцев | от 220 рублей | |
| Монурель |
| таблетки | инфекции мочевыводящих путей |
| 6 лет | от 404 рублей |
| Фитолизин | растительные экстракты | паста для приготовления раствора для приёма внутрь | мочекаменная болезнь |
| 15 лет | от 329 рублей |
Перед операцией назначается ряд специфических препаратов, которые способны улучшить эффект проведённого вмешательства. Их действие направлено в основном на подавление воспаления и улучшение кровотока.
| Название препарата | Действующее вещество | Форма выпуска | Показания | Противопоказания | Допустимый возраст для назначения препарата | Цена |
| Диклофенак | диклофенак натрия |
| болевой синдром различного характера |
| 6 лет | от 14 рублей |
| Трентал | пентоксифиллин | таблетки | нарушение периферического кровообращения |
| 18 лет | от 500 рублей |
| Курантил | дипиридамол |
| 12 лет | от 532 рублей | ||
| Ибупрофен | ибупрофен |
| болевой синдром различного характера |
| 6 лет | от 17 рублей |
| Кетонал | кетопрофен |
|
| 15 лет | от 178 рублей | |
| Нурофен | ибупрофен |
|
| 6 лет | от 83 рублей | |
| Найз | нимесулид | таблетки |
| 12 лет | от 162 рублей | |
| Гинипрал | гексопреналин | подготовка к операции при гидронефрозе (для снижения тонуса и расширения просвета мочеточника) |
| 18 лет | от 224 рублей | |
| Солкосерил | актовегин | раствор для инъекций | подготовка к операции при гидронефрозе (для улучшения обменных процессов в почках) | гиперчувствительность | 0 мес | от 786 рублей |
Оперативное вмешательство — фактически единственный эффективный способ снизить давление внутри лоханки и спасти ткань почки — сосудистые клубочки и канальцы. При гидронефрозе существует два принципиально разных вида вмешательств. Цель первых — сохранить жизнеспособный орган, вторых — удалить почку, которая не выполняет ни одну из своих функций, служит очагом инфекции и отравления организма.
Операция применяется в следующих случаях:
- частые обострения пиелонефрита;
- образование в расширенной лоханке конкрементов;
- снижение способности почки очищать кровь;
- выраженные болевые ощущения в поясничной области;
- хроническая почечная недостаточность.
При хронической почечной недостаточности организм отравляется шлаками и токсинами
На первых двух стадиях болезни, когда почка ещё способна выполнять свою работу, применяются реконструктивные операции. Основная их задача — убрать препятствие на пути оттока мочи. Существует несколько разновидностей подобных вмешательств:
- открытые операции, которые производятся через разрез в поясничной области;
- эндоурологические операции, при которых хирург действует на препятствие изнутри мочеточника;
- лапароскопические операции, проводимые под видеоконтролем через несколько небольших проколов.
Среди открытых вмешательств при гидронефрозе чаще всего используются следующие методики:
- операция Фенгера. Суженный участок мочеточника рассекается в продольном направлении и сшивается в поперечном, тем самым улучшается отток мочи;
- пластика по Фолею. Задача вмешательства — расширить область перехода лоханки в мочеточник по типу воронки;
- операция Кальп-Де Вирда. Мочеточник в этом случае расширяется за счёт лоскута, вшитого по его задней стенке вблизи лоханки;
Операция Кальп-Де Вирда часто используется при гидронефрозе
- операция Андерсона-Хайнса. Данный метод подразумевает удаление суженного участка мочеточника, после чего заново восстанавливается его непрерывность (лоханочно-мочеточниковый анастомоз);
Операция Андерсона-Хайнса используется для коррекции гидронефроза у детей
- операция Найвирта. В этом случае мочеточник после иссечения суженного участка вшивается не в лоханку, а в нижнюю почечную чашечку.
На современном этапе развития медицины появилась возможность оперативного лечения гидронефроза доступом через мочеточник под контролем рентгеновской картины (рентгеноэндоскопия). Специальные длинные инструменты подводятся в зону сужения через уретру, мочевой пузырь и мочеточник. При этом препятствие оттоку мочи может быть устранено различными способами:
- бужирование. Метод заключается в расширении мочеточника последовательным введением инструментов (бужей) возрастающего диаметра;
- баллонная дилатация. В мочеточник по специальному проводнику в сложенном виде заводится инструмент — баллон. После установки в зону сужения он раздувается, тем самым расширяя просвет мочеточника;
Баллонная дилатация мочеточника проходит под рентгенологическим контролем
- эндопиелоуретеротомия. Операция заключается в рассечении суженого участка изнутри мочеточника.
Разновидностью малотравматичных операций при гидронефрозе являются лапароскопические. Основное их отличие от традиционных вмешательств — отсутствие больших разрезов. Контроль за проводимыми манипуляциями осуществляется с помощью миниатюрной видеокамеры, изображение с которой хирург видит на телевизионном экране. Лапароскопическим способом иссекается суженный участок мочеточника, после чего восстанавливается его непрерывность.

При третьей стадии гидронефроза, когда почка необратимо утратила работоспособность, применяется её удаление — нефрэктомия. Сохранение в организме нежизнеспособного органа чревато развитием пиелонефрита, а также повышения артериального давления почечной природы (нефрогенной гипертензии). У детей удаление почки применяется в крайнем случае. Особенно сложной является ситуация, когда второй орган также поражён гидронефрозом или другим серьёзным заболеванием.
При лечении двухстороннего гидронефроза необходимо как можно быстрее устранить препятствие для оттока мочи из почек. Своевременно проведённая операция снизит риск развития почечной недостаточности, при которой возникает необходимость трансплантации органа или проведения гемодиализа.
Любая операция по поводу гидронефроза обычно дополняется установкой в почку трубки для оттока мочи наружу (нефростомы), а также подобной конструкции в просвет мочеточника. Подобная мера помогает улучшить движение мочи, снизить нагрузку на сосудистые клубочки и канальцы почки, а также уменьшить вероятность развития повторного сужения мочеточника в месте проведённого вмешательства (рестеноза).

Эти конструкции удаляются из почки спустя две-три недели после хирургического устранения препятствия оттоку мочи. В послеоперационном периоде назначаются антибиотики и уроантисептики для профилактики инфицирования органа и развития пиелонефрита.
Возможность занятий спортом и определёнными видами труда стоит обсудить с лечащим врачом. Планирование беременности в этом случае должно включать консультацию уролога с обязательным определением функциональной способности почек.
Беременность, безусловно, является большой нагрузкой на весь материнский организм. Почки в этом случае вынуждены интенсивнее очищать кровь от шлаков и токсинов. Назначение лекарственных препаратов — задача опытного специалиста, поскольку многие антибиотики и уроантисептики негативно влияют на организм будущего ребёнка. Предпочтительно в этом случае использовать средства на натуральной растительной основе.
Коррекция рациона при гидронефрозе преследует две цели: снизить нагрузку на почки и помочь выведению вредных веществ, шлаков и токсинов с мочой. Общая калорийность при патологии несколько выше, чем в обычных условиях. Необходимо ограничить в рационе количество белка и поваренной соли. Однако полного исключения этих продуктов не требуется. Количество жидкости не должно превышать полутора литров за сутки. Из методов термической обработки желательно отдавать предпочтение варке и запеканию. Суточный объём пищи необходимо разделить на пять-шесть приёмов. При гидронефрозе полезно употребление следующих продуктов:
- овощных бульонов и супов;
- варёной телятины и говядины;
- мяса индейки;
- куриного филе;
- цельнозернового хлеба;
- свежих овощей и гарниров из них;
- зелени;
- свежих фруктов;
- свежих ягод;
- сливочного масла;
- растительного масла;
- зелёного чая.
Большую нагрузку на почки создают следующие продукты:
- поваренная соль;
- консервы и маринады;
- колбасы и другие деликатесы;
- копчёности;
- фасоль, горох и другие бобовые;
- макароны;
- чёрный кофе;
- икра морской рыбы;
- острые специи и приправы;
- алкогольные напитки;
- газированные напитки;
- наваристые мясные бульоны.
При гидронефрозе с разрешения врача-уролога допустимо использовать лекарственные сборы, приготовленные по следующим рецептам:
- Смешать равные части растительного сырья листьев берёзы, корня одуванчика, плодов можжевельника. 2 столовые ложки смеси залить стаканом кипящей воды. Полученное средство настаивается в течение суток. Принимать по четверти стакана четырежды в день перед едой. Настой эффективно снимает воспаление и снижает уровень артериального давления.
- Смешать равные части растительного сырья листьев красной смородины, травы спорыша, листьев малины, цветов лабазника, корня аира, цветов ромашки, череды. 2 столовые ложки смеси залить стаканом кипящей воды. Полученное средство настаивается в течение суток. Принимать по четверти стакана четырежды в день перед едой. Настой обладает обезболивающим и противовоспалительным эффектом.
- Смешать равные части растительного сырья полевого хвоща, шишек хмеля, адониса, листьев берёзы. 2 столовые ложки смеси залить стаканом кипящей воды. Полученное средство настаивается в течение суток. Принимать по четверти стакана четырежды в день перед едой. Настой расслабляет стенки мочеточника, улучшает отток мочи из почечной лоханки.
Прогноз лечения гидронефроза определяется специалистом индивидуально. Операции, направленные на ликвидацию препятствия оттоку мочи, имеют успех только в половине случаев.
В 10–18% случаев сужение мочеточника формируется вновь.
Прогноз для жизни при одностороннем процессе благоприятный, поскольку одна здоровая почка может целиком обеспечить очищение организма от шлаков и токсинов. При двустороннем гидронефрозе прогноз серьёзный. Нередко развиваются следующие осложнения:
- почечная недостаточность;
- образование камней в почке, поражённой гидронефрозом;
- кровотечение после операции;
- повторное сужение мочеточника после проведённого вмешательства.
Профилактика гидронефроза включает следующие мероприятия:
- ультразвуковой контроль развития органов плода при беременности;
- ультразвуковое исследование почек и мочевыводящих путей у детей первого года жизни;
Ультразвук — основной метод выявления гидронефроза
- ежегодный диспансерный осмотр, включающий проведение общего анализа мочи;
- своевременное выявление и лечение воспаления почек, мочекаменной болезни, аденомы предстательной железы.
Гидронефроз представляет собой серьёзное заболевание, которое долго скрывается под маской неспецифических симптомов. Своевременное выявление патологии поможет не только сохранить почку, но и её работоспособность.
источник
 Пиелонефрит часто поражает изменённую гидронефрозом почку
Пиелонефрит часто поражает изменённую гидронефрозом почку При хронической почечной недостаточности организм отравляется шлаками и токсинами
При хронической почечной недостаточности организм отравляется шлаками и токсинами Операция Кальп-Де Вирда часто используется при гидронефрозе
Операция Кальп-Де Вирда часто используется при гидронефрозе Операция Андерсона-Хайнса используется для коррекции гидронефроза у детей
Операция Андерсона-Хайнса используется для коррекции гидронефроза у детей Баллонная дилатация мочеточника проходит под рентгенологическим контролем
Баллонная дилатация мочеточника проходит под рентгенологическим контролем Ультразвук — основной метод выявления гидронефроза
Ультразвук — основной метод выявления гидронефроза