Моча при панкреатите сдается несколько раз, пока человек проходит лечение в стационаре.
Анализ назначают пациентам, имеющим жалобы на расстройство процесса пищеварения, благодаря исследованию врач может определить причины патологии. Результаты биохимического анализа важны, если имеются подозрения на хронический панкреатит.
В лабораториях используют для исследований анализаторы, обладающие чувствительностью ко всем имеющимся в моче веществам и микроорганизмам.
Чтобы общий анализ мочи при панкреатите показал точный результат, нужно за день до сдачи отказаться от употребления мяса и молока, и продуктов, которые поменяют цвет урины.
Для исследований годится только утренняя моча.
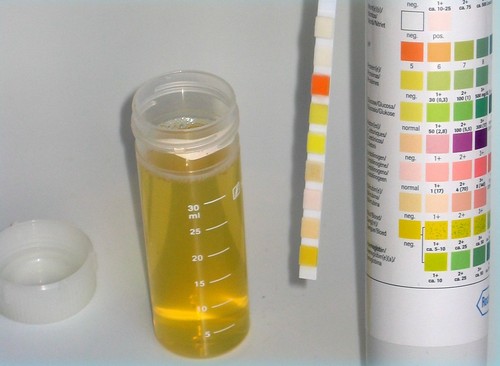
Для сбора мочи приобретают специальные одноразовые стерильные контейнеры с крышкой, которые продаются в аптеке.
Для исследования нужна первая утренняя моча. Перед тем как собрать биологическую жидкость в контейнер, рекомендуется провести гигиенические мероприятия. Нужно сначала с мылом вымыть половые органы, подсушить их чистым полотенцем, а потом собрать материал для анализа сразу же в стерильный контейнер.
Биологический материал принимают утром в лабораториях. Время приема указано на направлении, которое выдает врач. Контейнер следует доставить сразу после сбора материала. Нельзя сдавать мочу при панкреатите, собранную вечером или ночью. В структуре урины происходят изменения, которые ухудшают результаты анализа.
Для биохимической диагностики нужна полная порция утренней мочи.
При сборе нужна не только начальная часть струи, которая покажет состояние уретры.
Для анализа важна средняя часть для исследования биохимического состава, и последняя порция, благодаря которой получают информацию о состоянии мочевого пузыря.
Если для врача важно получить информацию только о состоянии верхних мочевых путей и продуктах, которые выводятся почками, он назначает анализ мочи по Нечипоренко. Для этого пациент собирает в контейнер только среднюю часть струи мочи.
Анализ мочи при панкреатите показывает, насколько остро протекает воспалительный процесс в поджелудочной железе. В результатах анализа будут компоненты, которые отсутствуют в моче здорового человека и появляются при патологии.
Билирубин – компонент, указывающий на наличие острого воспалительного процесса в печени и поджелудочной железе.
Глюкоза будет наблюдаться при развитии сахарного диабета. Гемоглобин свидетельствует о хронических заболеваниях, ослабляющих общее состояние здоровья.
Повышенное количество лейкоцитов указывает на воспалительный процесс, происходящий в организме. Если присутствует белок, это указывает, что имеется патология почек.
Амилаза при остром панкреатите в моче есть всегда. Количество фермента является показателем остроты воспалительного процесса в поджелудочной железе.
Диастаза, или альфа-амилаза, – название фермента, образующегося в поджелудочной железе и слюнных железах. Он нужен для расщепления крахмала до глюкозы.
Этот фермент всегда присутствует в моче. Его норма у взрослых людей и детей должна быть около 64 ЕД. При остром панкреатите уровень повышается до 16 000 ЕД.
Временное снижение количества диастазы происходит при острых гепатитах и раннем токсикозе во время беременности.
Если анализ показывает низкий уровень фермента, то это подтверждает, что поджелудочная железа теряет свою активность из-за панкреатита, и развивается недостаточность ее ферментообразующей функции.
Что показывает анализ мочи на диастазу? Подробную расшифровку результатов читайте в следующей статье.
Нормальные показатели анализа мочи допускают присутствие не более 2000 лейкоцитов в 1 мл мочи. Эритроцитов может быть не более 1000, гиалиновых цилиндров – не более 20. Кровь в моче – это патология.
Увеличение количества диастазы происходит при остром панкреатите и других заболеваниях брюшной полости. В больших количествах она появляется в моче при холецистите и перитоните, алкогольном отравлении, аборте. Уровень фермента повышается после приема антибиотиков тетрациклинового ряда, Адреналина и НПВС.
Нормальные показатели мочи у детей мало чем отличаются от норм для взрослого человека. В детском возрасте плотность урины чуть ниже, до 2 лет этот показатель составляет 1004-1006, а до 5 лет 1012-1020. Белок в норме у дошкольников достигает 0,036 г/л, а у подростков он отсутствует или доходит до 0,033 г/л.
Урина при панкреатите чаще всего имеет темный оттенок из-за повышения уровня амилазы.
Темная урина бывает из-за билирубина, который поступает в мочу, когда прекращается отток желчи. Коричневая жидкость (цвета темного пива) указывает на гепатит, который может быть причиной воспаления поджелудочной железы.
Темно-желтая моча при панкреатите появляется при обезвоживании организма, происходящем из-за нарушения всасываемости воды при диарее, что повышает концентрацию азотистых шлаков.
Красная моча указывает, что острый приступ панкреатита дал осложнение на почки. В них началось кровотечение из-за воспалительного процесса.
Розовая моча показывает присутствие в ней свежей крови, которая попадает в мочеточник из-за травм, полученных при отхождении камней из почек.
Синяя урина наблюдается при приеме Метиленового синего, Амитриптилина, Индометацина и Доксорубицина.
Зеленый цвет указывает на бактериальные инфекции мочевыводящих путей.
Светлая урина при панкреатите бывает у людей, употребляющих достаточное количество воды.
Золотистая окраска появляется при употреблении витаминных добавок. Неоново-желтая урина приобретает свой цвет из-за Рибофлавина, который содержит желтый пигмент.
Ярко-желтый цвет урины при панкреатите может быть из-за продуктов, содержащих каротин.
источник
Диагностировать панкреатит, особенно на ранних стадиях его развития, достаточно тяжело. Поэтому пациент подвергается ряду лабораторных, а также инструментальных исследований.
Анализ мочи является одним из обязательных методов исследования, который дает возможность не только оценить общее состояние организма, но и определить функциональность ферментов поджелудочной железы.
Специалисты назначают сбор материала для анализа мочи на панкреатит при первом же подозрении на обострение воспаления тканей и протоков поджелудочной железы.
Этот вид исследования не только один из самых доступных, но и достаточно информативный, поскольку по составу и некоторым характеристикам урины можно сделать некоторые выводы о составе кровяной жидкости, обмене веществ и состоянии организма в целом (в особенности органов мочевыделительной системы).
Показаниями для сдачи данного анализа являются следующие симптомы:
- Болезненные ощущения в верху живота, которые отдают в область поясницы. В отдельных случаях локализация болевого симптома может быть смещена.
- Повышенная температура.
- Посветление кала.
- Неприязнь к пище.
- Снижение веса.
- Рвота.
- Тошнота.
- Изменение консистенции и запаха стула.
- Ощущение дискомфорта в ЖКТ после приема пищи.
- Отрыжка воздухом либо ранее употребляемой пищей.
- Повышенное газообразование, метеоризмы, вздутие живота.
Часто панкреатит сопровождается закупоркой желчных путей либо желчекаменной болезнью. В таких случаях к вышеуказанным симптомам добавляется желтуха, которая проявляется пожелтением глазных белков и кожных покровов.
В случае развития патологических симптомов необходимо как можно скорее обратиться за медицинской консультацией. Чем раньше будет диагностирован недуг и назначено адекватное лечение, тем проще избавиться от болезни. Панкреатит – это очень опасное заболевание, которое не пройдет само по себе и требует незамедлительного медицинского вмешательства.
На итоги исследования могут повлиять некоторые виды пищевых продуктов, лекарств, а также наличие заболеваний. Они приводят либо к изменению цвета мочи, либо к повышению/понижению уровня диастазы, что искажает информативные данные исследования.
Чтобы результаты были более точными, за два дня до отбора материала нужно придерживаться нескольких важных правил:
- Ограничить употребление еды, обогащенной белками.
- Не употреблять пищу, которая может изменить цвет мочи (свекла, морковь, черника, черная смородина), а также медикаменты, обладающие подобным действием (к примеру, Леводопа, Фениотин, некоторые витаминные комплексы).
- Не употреблять алкоголь.
- Не перетруждать себя физическими нагрузками.
Забирать материал рекомендуется натощак (не кушать и не пить следует как минимум за два часа до процедуры). Материал не отбирается в дни менструации, так как при заборе в контейнер могут попасть капли крови.
Так же обращают внимание на наличие внутренних патологий:
| Повышают концентрацию диастазы | Понижают концентрацию амилазы |
| Такие заболевания как сахарный диабет, рак, кишечная непроходимость, обострение язвенных процессов, воспаление слюнных желез, а также органов пищеварительного тракта приводят к увеличению концентрации вещества в моче. | Перитонит, отравление, гепатиты, почечная недостаточность, алкоголизм, травмирование области живота, вынашивание плода могут стать причиной пониженного показателя. |
Некоторые лекарственные препараты приводят к повышению уровня диастазы в моче. К таковым, прежде всего, относятся диуретики, гормональные контрацептивы, глюкокортикостероиды, холинергетики. Поэтому нужно обязательно предупредить врача о сильнодействующих медикаментах, которые на данный момент употребляются пациентом.
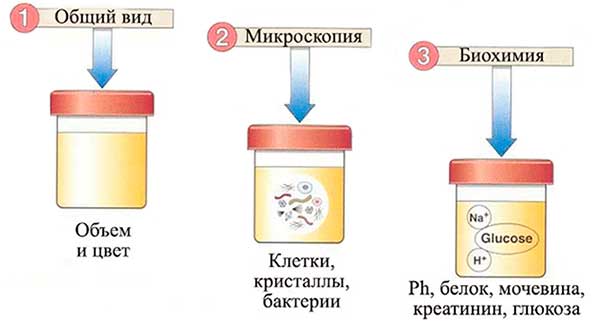
Сегодня выделяют три основных вида анализа урины: общий, биохимический, по Нечипоренко. Отличаются они особенностями забора и исследования материала.
| Вид | Значение | Особенности |
| Общий анализ мочи | Дает общую информацию о состоянии организма. | Исследуется цвет, запах жидкости, количество лейкоцитов, наличие эритроцитов, белка и других веществ, которые могут свидетельствовать о наличии того или иного заболевания. Для анализа берется утренняя порция мочи. |
| Биохимический анализ | Проводится с целью определения концентрации биохимических молекул в моче. | Его результаты дают возможность диагностировать острые заболевания, развитие патологических нарушений в организме. Для исследования берется суточная порция мочи. |
| Анализ по Нечипоренко | Проводится в случае, если общий анализ показал плохие результаты. | Он считается более информативным. Исследование проводится для точного определения в одном миллиграмме мочи цилиндров, лейкоцитов, эритроцитов. Для забора берется средняя порция утренней мочи. |
Наиболее информативными при панкреатите являются биохимический анализ и по Нечипоренко.
Для того чтобы получить максимально точные данные, к сбору материала нужно подойти ответственно. Для разных видов анализа сбор проводится по определенным правилам, поэтому данный вопрос необходимо заранее обговорить со специалистом и обсудить все нюансы.
Для общего анализа мочи используется первая утренняя жидкость. Перед ее забором необходимо хорошо вымыть и высушить половые органы. Мочу выпускают средним потоком в стерильный контейнер, который можно приобрести в аптеке или же получить в лечебном заведении. Для исследования достаточно всего 100 мл. материала.
Отнести образец мочи в лабораторию нужно в течение часа после его забора. Такое строгое ограничение по времени объясняется тем, что распад альфа-амилазы происходит на протяжении первого часа после выхода с мочой. Если доставить анализ на протяжении этого времени возможности нет, подмыться можно дома, а сам материал отобрать в лечебном заведении.
Нельзя переохлаждать жидкость — рекомендуется соблюдать температурный режим в пределах 5-20 градусов. В некоторых случаях моча сдается в еще теплом виде.
При срочном исследовании результат можно получить в тот же день. В обычном порядке он, как правило, сообщается на следующий день.
В процессе исследования на биохимических анализаторах проводится установление в моче наличия и количества следующих компонентов:
- кальция;
- натрия;
- калия;
- креатина;
- мочевины;
- фосфора неорганического;
- микроальбумина;
- альфа-амилазы;
- панкреатической амилазы;
- электролитов;
- метаболитов.
Материал также исследуется на кислотно-щелочный и газовый состав. При панкреатите данный анализ назначается с целью определения уровня диастазы в моче.
Для анализа нужна суточная моча, которую собирают в одну емкость на протяжении 24 часов. Непосредственно в процессе сбора материала рекомендуется использовать чистую пластиковую двухлитровую тару.
Самую первую утреннюю порцию урины не берут. Сбору подлежат все остальные порции на протяжении суток. Последнюю порцию нужно забирать в то же самое время, когда накануне был начат сбор. Например, с 7 утра до 7 утра следующего дня, это время записывается. На протяжении всей процедуры материал хранят в прохладном, защищенном от попадания солнечных лучей месте.
После завершения процесса количество всей мочи нужно точно вымерять. Затем материал хорошо перемешать и в стерильный сухой контейнер отлить около 100 мл. На емкость рекомендуется прикрепить листик бумаги с указанием время сбора, точного количества всей собранной мочи, фамилии, имени пациента. Емкость плотно закрыть и в течение часа доставить в лабораторию.
В процессе исследования анализа по Нечипоренко определяется точное количество лейкоцитов, эритроцитов, цилиндров на один миллиграмм мочи.
Для изучения нужна средняя порция самой первой утренней мочи. Ее забирают следующим способом: первые 20 мл мочи пропустить, а в контейнер собрать только последующие 50-100 мл. жидкости.
На фоне воспаления поджелудочной железы такой анализ чаще всего назначается с целью определения, отягощен ли панкреатит болезнями почек или мочевых путей, либо же патологические процессы не связаны. Это необходимо для выяснения, какие лекарства можно назначить для лечения поджелудочной.
В момент расшифровки анализов оценивается запах, цвет мочи, количество выявленных биохимических элементов. В таблице представлены нормальные значения.
| Элемент | Норма |
| Глюкоза | До 1 ммоль на литр |
| Белок общий | До 0,14 г/л |
| Кетоны | До 0, 5 моль |
| Билирубин | До 8, 5 мкмоль |
| Уробилиноген | До 35 мкмоль |
| Гемоглобин | Нет |
| Эритроциты | 0-2 в поле зрения |
| Лейкоциты | 0-5 в поле зрения |
| Эпителий | 0-5 в поле зрения |
| Цилиндры | 0-2 в поле зрения |
| Мочевина | 333-587 ммоль в сутки |
| Кислотность | 4-7 pH |
| Бактерии | Не обнаружены |
По Нечипоренко нормальными считаются такие показатели:
- эритроциты: не больше 1000;
- лейкоциты: не больше 2000;
- цилиндры: не больше 20.
При панкреатите значение указанных показателей, как правило, повышено. Иногда обнаруживаются бактерии и кетоны, наблюдается высокая глюкозурия.
Повышенные показатели мочевины, лейкоцитов, эритроцитов, кетонов, билирубина и белка также могут свидетельствовать о воспалении почек, мочевыводящих путей, поражении печени. Повышение глюкозы является признаком сахарного диабета.
Одним из основных показателей для диагностики мочи является количество диастазы (альфа-амилазы). В норме он варьируется в пределах:
- 10-64 ЕД у детей до 17 лет.
- 16-124 ЕД у пациентов 17-60 лет.
По результатам исследования врач делает выводы:
- Диастаза мочи при остром панкреатите и при обострении ХП может повышаться в десять-тридцать и более раз.
- При хроническом панкреатите показатель повышается не значительно – до пяти раз.
- Пониженный уровень диастазы (ниже 16 ЕД у взрослых) свидетельствует о поджелудочной недостаточности либо обширном повреждении паренхиматозного органа.
Следует отметить, что небольшое повышение амилазы характерно и для таких заболеваний, как холецистит, воспаление слюнных желез, сахарный диабет, а также для травм органов брюшной полости и беременности.
- Урина здорового человека обладает светло или ярко желтым (соломенным) окрасом.
- Цвет мочи при остром панкреатите меняется, она становится более темная.
- Коричневый цвет материала может означать развитие острого панкреатита или гепатита.
- Мутная, зеленоватая жидкость свидетельствует о наличии бактерий, инфекций.
- Красная моча является признаком острого панкреатита. Такой окрас она приобретет по причине попадания телец крови в урину.
- Розовый оттенок мочи может быт результатом травмирования мочевыводящих путей камнями.
- Некоторые продукты и лекарств могут окрашивать мочу в синий, золотистый, оранжевый, красный цвет.
Урина должна быть прозрачной, без осадка, замутнений и сгустков. Наличие выпадений на дне емкости может свидетельствовать о повышенном содержании фосфатов, оксалатов или солей.
Полное отсутствие цвета или сильная бледность мочи так же не является нормой. В этой ситуации врачи назначают дополнительные анализы для проверки наличия почечной недостаточности хронической формы либо диабета (сахарного и несахарного).
Запаху урины зачастую не придают особого значения, поскольку на ее качество может повлиять диета, отдельные продукты питания или медикаменты, которые человек должен принимать с целью недопущения рецидивов обострения панкреатита и для восстановления паренхиматозного органа. В отдельных случаях присутствие ярко выраженных посторонних запахов может свидетельствовать о наличии внутренних патологий:
- Аммиачный запах – воспаление мочеполовой системы, цистит.
- Запах ацетона — присутствие ацетоновых (кетоновых) тел в урине.
- Фекальный – присутствие кишечной палочки.
- Запах гнили и разложений – наличие язв, некротических участков в мочевыводящих органах.
У здорового человека запах мочи не должен быть резким.
Вы удивитесь, как быстро отступает болезнь. Позаботьтесь о поджелудочной железе! Более 10000 людей заметили значительное улучшение в своем здоровье, просто выпивая по утрам…
Прибор улучшает микроциркуляцию и обменные процессы в тканях поджелудочной железы, расширяет просвет капиллярных сосудов

Изучая пальпаторно отделы железы, по возникновению боли в определенной ее части можно установить, где именно запущен патологический процесс.

Обследование в комплексе с другими методиками позволяет точно установить присутствующее заболевание, его форму, стадию и характер

Ошибочно поставленный диагноз может быть смертельно опасным для пациента, поэтому использование дифференциальной диагностики считается необходимым мероприятием
У меня при остром панкреатите показатели диастазы были больше в двадцать раз. Если не ошибаюсь, то были завышены значения эритроцитов, лейкоцитов, кетона, белка.
У меня при обострении хронического панкреатита в моче показывает 4340 ЕД диастазы, а когда болезнь переходит на стадию ремиссии – 300-350 ЕД.
источник
Моча при панкреатите исследуется в диагностических целях, для выявления уровня ферментов поджелудочной железы, в частности, амилазы. Данный элемент участвует в процессе расщепления полисахаридов до мальтозы. Анализ мочи для определения фермента разрешается проводить за один раз или при сборе дневной биологической жидкости.
Общий анализ мочи уделяет возможность оценить функционирование всего организма в целом. Образец исследуется на физические, химические свойства и вид под микроскопом. Регистрация повышенной концентрации амилазы без роста липазы наблюдается при патологиях слюнных желез. Активность ферментов поджелудочной железы нормируется в течение 3 дней. Повышенный уровень этих веществ фиксируется при почечной недостаточности, болезни печени, желчного пузыря.
Показанием для определения активности ферментов поджелудочной железы посредством анализа мочи является боль в эпигастральной зоне, ирридирующая в спину. Тревожным считается состояние, когда регистрируются повышение температуры, тошнота, рвота, тахикардия и снижение артериального давления крови. У пациентов в итоге желчнокаменных заболеваний, возможно появление желтухи, когда цвет белков глаз и кожа меняются (желтеют).
Опознание признаков, указывающих на заболевание поджелудочной железы, позволяет своевременно организовать курс лечения и предупредить развитие патологии. К основным симптомам относятся боль в верхнем участке живота, пожелтение кожи и роговицы глаз, боль и вздутие после жирного блюда, отвращение к пище, снижение веса, повышение слюноотделения. К тревожным признакам относятся также быстрая утомленность и общая слабость, отрыжка воздухом или пищей, употребленной накануне, метеоризм, диарея, при этом каловые массы имеют светлый цвет, жирный блеск и след, зловонный запах. Все указанные симптомы являются сигналом о серьезном патологическом состоянии, нарушении электролитного баланса, обезвоживании организма и могут привести к необратимым изменениям поджелудочной железы.
Для точного диагностирования специалисты назначают лабораторные и инструментальные исследования. Анализ мочи входит в число необходимых обследований, поскольку является информативным и доступным. Наличие панкреатита подтверждается при условии снижения диастазы (альфа – амилаза) в моче, поскольку воспаление ПЖ приводит к снижению выработки ферментов, что и регистрируется с помощью анализа мочи.
Понижению уровня амилазы, что может стать причиной неправильного диагноза, способствуют наличие перитонита, повреждения брюшной полости, беременность, алкоголизм, почечная недостаточность.
Для более точного диагноза, проводятся исследования других факторов, проявленных при воспалительных процессах в ПЖ:
- При острой форме панкреатита или при обострении хронической формы заболевания в моче обнаруживаются кетоновые тела, которые не бывают у здорового человека;
- При продолжительном течении болезни, когда в воспалительный процесс включены и другие органы, в моче обнаруживаются белки, лейкоциты и эритроциты, что свидетельствует о масштабном воспалительном процессе в организме;
- Потемнение мочи и появление резкого запаха.
Для получения точных результатов при панкреатите необходимо сдавать анализ мочи в условиях лаборатории, четко по существующей инструкции.
Взять следует, образцы из первой утренней мочи. Перед забором урины нужно вымыть зону половых органов, особенно устья уретры. Мочу требуется собирать в стерильный контейнер, приобретенный в аптеке или предоставленный в поликлинике. Количество мочи должно быть около 50 мл. Образец в клинику нужно доставить в течение 3 часов. Результаты можно получить на следующий день.
Перед сдачей анализа запрещается использование спиртных напитков, нужно избегать чрезмерных физических нагрузок (может привести к получению в результатах анализа альбуминурии, то есть выделения белка с мочой, что искажает реальную картину).
Перед тестированием рекомендуется ограничить прием еды с богатым белковым составом, под влиянием которого может изменяться цвет урины. Следует избегать употребления лечебных препаратов с аналогичным влиянием, к примеру, Фенитоина, Леводопа, витамина В. В основном специалисты рекомендуют перед сдачей анализа мочи прекратить прием холинергических средств, глюкокортикостероидов, диуретиков и противозачаточных препаратов.
Нужно прекратить прием Пентазоцина, Аспарагиназы, поскольку их прием может искажать результаты анализа. Нельзя сдавать анализ мочи в период менструального цикла, поскольку кровь в урине может вызвать ложные предположения о гематурии.
Оттенок мочи при панкреатите является важным показателем. В большинстве случаев цвет мочи бывает темным, что вызвано повышением уровня амилазы. Темный оттенок вызывает билирубин, поступающий в мочу в итоге сбоя оттока желчи. Коричневый цвет мочи может быть признаком гепатита, на фоне которого может проявиться панкреатит.
- Причиной темно – желтого цвета мочи является повышенная концентрация азотистых шлаков. Состояние появляется в результате обезвоживания организма, вызванного сбоем всасываемости жидкости при диарее.
- Красный оттенок урины свидетельствует о проблемах с почками, вызванных острым приступом панкреатита. Состояние обусловлено воспалительным процессом, вызывавшим в почках кровотечение.
- У некоторых пациентов наблюдается посинение мочи, что может быть в результате приема определенных препаратов, к примеру, Метиленового синего, Индометацина.
- Зеленый цвет мочи является сигналом о бактериальных инфекциях мочевыводящих путей.
- Использование продуктов с высоким процентом каротина может стать причиной окрашивания урины в желто – оранжевый цвет. Моча принимает золотистый цвет, при использовании витаминных добавок. Рибофлавин, в состав которого входит желтый пигмент может стать причиной окрашивания уретры в неоново – желтый цвет.
- Уретра светлого цвета при панкреатите наблюдается при употреблении большого количества жидкости.
О панкреатите свидетельствует как повышенная концентрация ферментов ПЖ, так и увеличение количества лейкоцитов в моче и крови, функция которых — защита организма от патогенных микроорганизмов. Увеличение количества этих телец в моче называется лейокцитурией, что приводит к помутнению биологической жидкости (молочный цвет) и становится причиной характерного запаха.
В норме запах урины нерезкий. При разложении биологической жидкости бактериями на воздухе или внутри мочевого пузыря (цистит), чувствуется аммиачный запах. В итоге гниения мочи, содержащей белок, кровь или гной (рак мочевого пузыря), моча приобретает запах тухлого мяса. Если в моче фиксируются кетоновые тела, она имеет фруктовый запах, схожий с запахом гниющих яблок.
Для диагностирования панкреатита современная медицина применяет разные лабораторные тесты, которые уделяют возможность за короткий срок определить наличие воспаления поджелудочной железы у пациента. Наибольшее значение для медиков имеет определение уровня ферментов в биологической жидкости.
Применяется биохимический способ анализа мочи, который позволяет определить уровень диастазы в урине. Повышенное количество фермента указывает на воспалительный процесс, характерный для острой фазы панкреатита. Пониженный показатель указывает на наличие хронической формы заболевания.
Применяется анализ мочи по способу Нечипоренко. Данный метод используется, когда воспаление в ПЖ развивается на фоне патологии почек и мочевыводящих путей. Суть методики следующая: небольшое количество мочи пропускается через центрифугу. В осадке, полученном после процедуры, определяют содержание лейкоцитарных клеток и эритроцита, присутствие цилиндрических частиц. Увеличенное количество свидетельствует о проблемах с почками, усиливающих развитие панкреатита.
Результаты анализа мочи включают информацию о сложности течения панкреатита. В моче пациента с воспалением поджелудочной железы фиксируются составляющие, которые не встречаются у здорового человека.
Стандартные значения амилазы в моче составляют от 2,6 до 21,2 международных единиц в час. Нормальная активность данного фермента в единицах системы СИ составляет менее 650 Ед/л.
Повышение процента амилазы в моче называется амилазурией. Состояние наблюдается при остром воспалении ПЖ или обострении хронической формы недуга. Показатель амилазы в данном случае превышает норму от 3 до 20 раз, что может указывать также на непроходимость протоков ПЖ из-за камней, на болезнь печени и почек, на онкологические проблемы, на внематочную беременность. Регистрируется повышение амилазы и при алкоголизме, при зависимости от наркотических веществ, при масштабных повреждениях.
Превышение допустимой нормы уровня амилазы у некоторых людей может быть врожденным.
Низкий уровень амилазы в биологической жидкости фиксируется при обширных травмах ПЖ в случае молниеносного или расширенного хронического панкреатита, а также при гепатите, интоксикации и беременности, тяжелом тиреотоксикозе, обширных ожогах. Причиной снижения уровня амилазы могут быть цитраты и оксалаты, которые связывают кальций.
Обследование мочи при панкреатите может выявить повышение печеночных ферментов, что доказывает наличие панкреатита. Повышение этих ферментов фиксируется при остром воспалении ПЖ на фоне желчнокаменной болезни. Увеличение количества специальных ферментов, как АЛТ, АСТ, ЩФ, в комбинации с повышенным уровнем липазы и амилазы указывает на острое воспаление в ПЖ.
Цвет мочи при воспалении ПЖ бывает темным в результате повышения уровня амилазы.
При желтушной форме недуга регистрируется повышение уровня билирубина в моче, чем объясняется окрашивание биологической жидкости.
Важным показателем является уровень определенных антител, которые указывают на аутоиммунное происхождение болезни ПЖ. Проводят такое обследование при хроническом виде панкреатита. Антитела – химические элементы, вырабатываемые как ответная реакция для защиты организма. При заболеваниях аутоиммунного характера они начинают уничтожать клетки организма, принимая их как чужеродные. Хронический панкреатит в большинстве случаев развивается у больных с язвенным энтеритом или синдромом Крона.
При остром панкреатите или инфицировании кисты ПЖ фиксируется увеличение белка СРБ в урине. Показатель указывает на тяжесть заболевания. Присутствие белка в моче свидетельствует о патологии почек. Повышение уровня лейкоцитов говорит о развитии воспаления в организме.
О воспалении в организме также свидетельствует наличие в моче трисиногена.
Анализ мочи назначают, когда ребенок жалуется на боли в ЖКТ неясного генеза, а также при подозрении воспаления поджелудочной железы. Детская норма амилазы в моче – от 10 до 64 Ед./л. Повышение уровня фермента вещества свидетельствует о развитии панкреатита у ребенка. При повторном анализе мочи показатели могут нормализоваться, но это не устраняет патологические процессы в поджелудочной железе. В таком случае назначают дополнительные анализы крови.
Причинами повышения процента диастазы у ребенка могут быть панкреатит, полипы в ПЖ, почечные болезни, сбой в протоках ПЖ, патологии, на фоне которых нарушается работа слюнной железы.
Низкий уровень диастазы может быть результатом удаления ПЖ или ее недостаточности, гепатита, сахарного диабета, нарушения функциональности органов, выделяющих слизь.
Анализ мочи при наличии воспаления ПЖ помогает быстро и безошибочно определить причину заболевания, тяжесть ее течения, что очень важно при выборе лечебной тактики.
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады отзыву о моче при панкреатите в комментариях, это также будет полезно другим пользователям сайта.
Жаловался на тошноту, боли в верхнем отделе живота, рвотные позывы и слабость. Обратился в поликлинику, врач после осмотра сказал, что имеет подозрение на воспаление поджелудочной железы. Назначил обследование мочи, когда брал образец на анализ, заметил, что моча стала темного цвета. Результаты обследования подтвердили подозрение, назначили соответственное лечение.
Современная медицина имеет возможности проводить инструментальные обследования с применением разных аппаратур, однако, для точного диагноза важны лабораторные исследования, особенно анализы мочи и крови. Болею панкреатитом уже несколько лет, регулярно прохожу профилактические обследования, для предупреждения обострения и прогрессирования заболевания. Самым информативным является анализ мочи, поскольку уделяет возможность следить за уровнем специального фермента, повышение которого указывает на обострение болезни.
источник
От состояния этого органа зависит работа всего организма
Ухудшение состояния поджелудочной не всегда проявляется внезапно. Многие люди попросту не придают значения ощутимому дискомфорту в верхней части живота, который усиливается после застолья. Указывать на развитие заболевания могут такие признаки:
- Тошнота. Усиливается после употребления алкоголя, жирной и жареной пищи. В тяжелых случаях сопровождается рвотой, не приносящей облегчение.
- Боли. Ноющие или острые боли концентрируются в зоне эпигастрия, но могут иррадиировать под лопатку, за грудину или под ребра.
- Проблемы со стулом. Это либо запор, либо диарея, в зависимости от типа патологии и предпосылок для ее развития. Если в кале присутствуют видимые частички пищи — это не совсем нормально.
- Отрыжка и метеоризм. Нарушение процесса пищеварения приводит к брожению остатков пищи и накоплению газов. Отрыжка сопровождается ощущением неприятного привкуса во рту.
- Температура. Повышение температуры является очевидным признаком воспалительного процесса. В этом случае действовать нужно незамедлительно — вызывайте «скорую помощь».
Подобные симптомы являются поводом для немедленного обращения в больницу
При развитии осложнений возможно проявление таких симптомов, как желтуха, ухудшение зрения, расстройства координации. Также заметно снижается вес, пропадает аппетит.
Важно! Одних жалоб пациента и поверхностного осмотра недостаточно. Только после того, как будет произведена комплексная диагностика поджелудочной железы, лечение может быть назначено вашим лечащим врачом.
После осмотра у врача и сбора анамнеза назначаются лабораторные исследования. Какие анализы нужно сдать для исследования поджелудочной железы, определит врач, так как их список зависит от конкретных обстоятельств.
Можно выделить следующие категории подобных исследований:
- Стандартные. Взятие образцов крови, мочи или кала для проведения исследования по стандартным текущим показателям.
- С нагрузкой. Состоят из нескольких этапов. Сравниваются базовые показатели с результатами анализов после применения специальных веществ.
- Специальные. Предназначены для диагностики конкретных патологий, подразумевают особую процедуру забора и исследования материала.
Основные методы лабораторной диагностики ПЖ
Первое, что назначается при болезнях поджелудочной железы — анализы крови. Производится забор крови из пальца и вены для полного исследования. Из общих показателей особое значение имеют количество лейкоцитов и нейтрофилов, а также СОЭ.
Какие анализы сдают при поджелудочной железе? По биохимическому анализу крови определяют следующие показатели:
- билирубин общий и прямой;
- глюкоза;
- альфа-амилаза;
- липаза;
- трипсин.
ПЖ вырабатывает важнейшие вещества: пищеварительные ферменты и инсулин для расщепления глюкозы. Снижение синтеза ферментов ведет к неспособности полноценно перерабатывать и усваивать питательные вещества, а повышение является причиной самоповреждения органа. Инсулин необходим для переработки глюкозы, иначе человек столкнется с диагнозом «сахарный диабет».
Анализ крови является базовой процедурой при диагностике любого заболевания
Важно! Сдавать кровь необходимо натощак. Накануне не рекомендуется употреблять алкоголь, сладкие газированные напитки, десерты и прочие продукты, которые способны исказить результаты.
Не менее важны анализы на работу поджелудочной железы, основанные на исследовании образцов мочи и кала. Они отражают процесс переработки поступающих в организм веществ. Лучше всего сдавать утренний материал, особенно это касается урины.
В лаборатории образцы мочи исследуют на предмет таких биохимических показателей, как глюкоза, амилаза и аминокислоты. При заболеваниях поджелудочной именно они подвергаются наибольшим изменениям.
Кал исследуют для проведения копрограммы. Анализируются внешние показатели (консистенция, цвет, наличие непереваренных частичек пищи и т.д.), а также биохимические. Наиболее важными критериями оценки являются:
- присутствие пищевых волокон и клетчатки;
- выявление ферментов пищеварения;
- количество эластазы;
- анализ процесса гидролиза.
Лабораторные исследования позволяют выявить количество и тип клетчатки в каловых массах
На этом лабораторная диагностика заболеваний поджелудочной железы заканчивается только в том случае, если существенных отклонений выявлено не было. При наличии сомнительных результатов требуются дополнительные анализы для проверки поджелудочной железы методом нагрузочных тестов.
Используются такие варианты исследований:
- Толерантность к глюкозе — берется кровь в начале теста, затем пациент выпивает концентрат глюкозы, и через час забор крови повторяют.
Результаты теста на толерантность к глюкозе
- Диастаза в моче — замеряется начальный уровень, после введения прозерина пробы берутся каждые полчаса в течение 2 часов.
- Йодолиполовый тест. Утренний образец мочи является контрольным. После приема йодолипола регулярные замеры производятся в течение 2,5 часов, чтобы установить концентрацию йодида.
- Антитела к бета-клеткам — выявляют аутоиммунные патологии выработки инсулина.
- Ферменты в двенадцатиперстной кишке. Берутся базовые пробы и после введения соляной кислоты.
- Секретин-панкреазиминовая проба. Выработка амилазы, трипсина и липазы стимулируется посредством введения секретина и холецисто-панкреозимина; после этого уровень ферментов в двенадцатиперстной кишке сравнивается с начальным.
Больше информации о размерах и структурных изменениях внутренних органов удается получить посредством аппаратной диагностики. При обследовании поджелудочной железы применяются такие методы:
- УЗИ. Ультразвуковые волны отражаются от тканей железы и преобразуются в изображение на мониторе. Изменение уровня эхогенности, размеров органа и его контуров, а также присутствие жидкости в брюшной полости свидетельствуют о наличии патологии.
УЗИ — это стандартная процедура при проблемах с ПЖ
- Эндоскопическое обследование. С помощью эндоскопического зонда просматривается состояние тканей в месте соединения протоков ПЖ и двенадцатиперстной кишки.
- ЭРХПГ. Метод эндоскопической ретроградной холангиопанкреатографии позволяет рассмотреть состояние непосредственно самих панкреатических протоков.
Во время проведения ЭРХПГ существует риск повреждения органов при недостаточной квалификации диагноста
- КТ. Благодаря КТ поджелудочной железы детально рассматривается структура органа, выявляются новообразования и места трансформации здоровой ткани.
- Эндоультрасонография. Используется для детального изучения состояния железы и ее протоков, а также связанных с ней лимфатических узлов.
- Биопсия. В случае выявления подозрительных новообразований производится забор тканей посредством тонкоигольной пункции для дальнейшего проведения гистологического исследования. Это позволяет обнаружить онкологию или убедиться в доброкачественности опухоли.
Важно! Благодаря комплексной диагностике удается максимально точно определить тип заболевания поджелудочной, а также возможные причины его развития.
На основании полученных результатов исследований составляется программа лечения, которая может включать диету и медикаментозную терапию с использованием ферментов. В более тяжелых случаях требуется проведение операции для сохранения менее поврежденных участков железы.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Панкреатит – чрезвычайно распространенное заболевание. К нему располагают многочисленные особенности современной жизни: нарушения в питании, еда всухомятку, употребление полуфабрикатов и фастфуда, курение и бесконтрольный прием медикаментов. Для того чтобы с самого начала распознать заболевание и приступить к лечебным мероприятиям, пациенту необходимо пройти обследование – в том числе, сдать определенные анализы при панкреатите. От результатов этих анализов будет зависеть, имеется ли необходимость в лечении, и какие именно препараты требуются.
Диагностировать панкреатит не так уж просто – в особенности, если болезнь только зародилась. Поэтому врач должен использовать весь возможный арсенал диагностических средств, и в том числе лабораторные анализы при панкреатите.
Какие анализы сдают при панкреатите?
- Общеклинический анализ крови – помогает найти признаки имеющегося воспалительного процесса (в частности, превышенное количество лейкоцитов, ускоренная СОЭ и пр.).
- Биохимия крови – позволяет увидеть повышенное содержание таких ферментных веществ, как амилаза, трипсин, липаза.
- Анализ крови на уровень глюкозы – указывает на нарушения в секреции инсулина поджелудочной железой.
- Анализ мочевой жидкости – позволяет найти амилазу, что является косвенным признаком острой формы панкреатита.
- Копрограмма – исследование каловых масс, позволяющее обнаружить недостаточно переваренные компоненты пищи, что свидетельствует о нарушенном процессе ферментной выработки.
Конечно же, только лишь лабораторных анализов недостаточно, чтобы поставить диагноз панкреатита. Как правило, необходимо получить результаты инструментальной диагностики. Поэтому врач безоговорочно назначит и другие диагностические процедуры, например, УЗИ, гастроскопию, ретроградную холангиопанкреатографию, компьютерную томографию, а также различные функциональные тесты.
Диагностику работоспособности поджелудочной железы нужно проводить с применением комплексного подхода. Ведь врачу необходимо определить и функциональность, и состояние тканей органа. Поджелудочная железа – это миниатюрный, но очень сложный элемент в человеческом организме, от которого зависит, насколько качественно будут происходить пищеварительные процессы, в каких количествах будут вырабатываться ферменты, как пища будет усваиваться организмом. Кроме прочего, железистый орган играет важную роль и в поддержании общих обменно-метаболических и гормональных процессов.
Поджелудочная железа считается уникальным органом. При повреждении одной области железы другие нормальные ткани замещают функцию поврежденных и начинают работать «за двоих», поэтому даже при наличии проблемы в органе человек может не ощущать существенных нарушений пищеварения. Однако бывает и наоборот: поражается совсем незначительный участок ткани железы, а у больного уже появляются серьезные проблемы с полной клинической картиной панкреатита. Как раз по этой причине важно обследовать поджелудочную железу как можно тщательнее.
Клиническая картина острого и хронического панкреатита не отличается спецификой. Поэтому доктору зачастую становится сложно установить верный диагноз без назначения дополнительных исследований. Поэтому анализы подчас играют основополагающую роль в постановке диагноза.
У медицинского специалиста стоит сложная задача: не только определить наличие панкреатита, но и выяснить форму заболевания – хроническая или острая. Признаки острого панкреатита могут совпадать с симптоматикой, которая наблюдается при обострении хронической формы заболевания, поэтому анализы при панкреатите назначают примерно одинаковые, чтобы внимательно изучить все изменения, произошедшие внутри организма.
Анализы при остром панкреатите берут как можно раньше, чтобы своевременно приступить к лечению. Немаловажно адекватно приготовиться к диагностике, чтобы результаты анализов были предельно достоверными:
- следует воздерживаться от употребления алкогольных жидкостей, крепкого чая и кофе;
- следует исключить любой прием пищи (анализы крови берутся натощак, после 8-часового перерыва в еде);
- следует исключить физические нагрузки до момента сдачи крови для анализа;
- перед сдачей анализа мочи необходимо тщательно помыться, чтобы выделяемое из половых органов не попало в мочу.
Необходимо учесть, что на результаты многих анализов могут повлиять такие лекарственные препараты, как витамин C, парацетамол, антибиотики.
Анализы при хроническом панкреатите обязательно должны включать в себя исследование крови. Этот анализ позволит узнать, имеются ли внутри организма какие-либо воспалительные процессы вообще, даже если это не воспалительная реакция в поджелудочной железе. При хроническом панкреатите, кроме стандартных анализов, доктор может направить больного для проведения разных лабораторных тестов:
- Анализ на иммунореактивный трипсин – назначается относительно редко, так как его эффективность при панкреатите составляет не более 40%. Данный вид исследования входит в перечень диагностических процедур, которые применяют при холецистите или недостаточной почечной функции.
- Анализ уровня ингибиторов трипсина в крови помогает определить масштаб деструктивных процессов в поджелудочной железе.
- Анализ мочи на содержание в ней трипсиногена – используется все реже из-за немалой себестоимости, однако может стопроцентно указать на наличие панкреатита.
Анализы при обострении панкреатита, как правило, те же, что и при остром приступе этого заболевания. Чтобы не упускать время, доктор первоочередно назначает анализ оценки ферментного уровня в крови:
- на протяжении первых суток – уровень панкреатической амилазы;
- далее – уровень эластазы и липазы.
Анализы при панкреатите и холецистите, в первую очередь, предполагают определение диастазы. Нормальным показателем на один миллилитр крови является 40-160 ед., а в миллилитре мочевой жидкости – 32-64 ед. Анализ берут на пустой желудок. В острой фазе заболевания диастаза повышается больше чем в 4-5 раз. При хроническом течении заболевания дополнительно определяется анемия в крови, а в мочевой жидкости – билирубин и α-амилаза.
В остром периоде, либо при обострении хронического холецистопанкреатита обнаруживается лейкоцитоз (смещение формулы влево), ускоренная СОЭ. Анализ мочи демонстрирует наличие билирубина и желчных пигментов, повышение уробилина. Биохимический анализ указывает на высокое содержание билирубина, фибриногена и гапроглобина.
Хронический процесс сопровождается резким снижением количества В и Т-лимфоцитов и уменьшением содержания иммуноглобулина А.

Общеклинический анализ крови при панкреатите имеет только вспомогательное значение, помогая доктору подтвердить, что внутри организма имеется воспалительный процесс. Кроме воспаления, анализ крови способен выявить анемию.
Показатели анализа крови при панкреатите отличаются соответствующими изменениями:
- Снижается содержание гемоглобина и эритроцитов – например, при длительном хроническом течении панкреатита, а также при осложнениях, связанных с кровоточивостью воспалительного очага.
- Повышается лейкоцитарный уровень, причем существенно – в результате сильно выраженного воспаления.
- Ускоряется оседание эритроцитов, что считается дополнительным признаком наличия воспаления.
- Повышается гематокрит – в случае, если имеется расстройство баланса воды и электролитов.

источник
Заболевание поджелудочной железы имеет для человека серьезное значение. Острая или хроническая форма панкреатита, это в настоящее время не редкость и причиной этому:
- употребление алкогольной продукции;
- курение;
- неправильное и не совсем здоровое употребление еды;
- неправильные диетические схемы сброса лишнего веса.
Также, возникновению патологии способствует сахарный диабет и онкологические заболевания. Опасное при панкреатите, это возникновение побочных проблем при острой фазе развития, которые приводят к некрозу и летальному исходу. Поэтому каждый человек обязан знать, как проверить поджелудочную железу и предотвратить развитие заболевания. Ведь не допустить развитие патологии органа намного легче, чем потом попытаться вылечить.
Для определения заболевания сдаются анализы, тем более при подозрении на панкреатит. Как обследовать поджелудочную железу и получить правильные анализы после диагностики организма? Это щепетильный вопрос, так как ошибки при сборе требуемого биоматериала приведет к некоторым отклонениям и назначению неправильного лечения.
К самой процедуре диагностирования, разработаны общие требования, которые включают в себя:
- Сдаются анализы на поджелудочную натощак, с утра. За 1-2 дня перестать употреблять соленую, острую, жирную еду, постараться отказаться от вредных привычек и алкоголя, перестать употреблять газированную воду, бобовые культуры.
- Для забора крови, перестать курить хотя бы за два часа.
- Если у больного запор, то необходимо очистить кишечник с помощью клизмы, принять энтеросорбенты (активированный уголь и многие другие). Ведь скопление переваренной еды имеет токсичную среду и подпортит полную картину диагностики организма.
- Все ёмкости для материала анализов стерильны, руки вымыты с мылом.
- Для женского пола, перед сдачей мочи, сделать гигиенические процедуры с половыми органами.
- При сдаче общего анализа мочи, сдают среднюю часть порции.
Поджелудочная железа и ее диагностика, требует соблюдения общих правил сбора материала для диагностирования. Правильность полученных результатов определяет клиническую картину лечения при панкреатите или при других осложнениях данного заболевания.
Помимо диагностирования состояния здоровья, существуют симптомы, которые в совокупности с полученными данными анализов, подтвердится заболевание панкреатит:
- понос;
- опоясывающая боль;
- рвотные позывы;
- сильная слабость в организме;
- резкое появление боли в солнечном сплетении и стороне желудка.
При появлении таких симптомов, в срочном порядке посетить медицинское учреждение и сдать анализы на поджелудочную железу и побочные заболевания панкреатитом. А также попытаться определить заболевание самостоятельно. Бывает, что посетить медучреждение не представляется возможным, поэтому по существующим признакам, можно понять в домашних условиях, что болит поджелудочная железа.
Острая фаза заболевания в основном проявляется после сильного употребления алкоголя или жирной еды, что дает толчок для воспалительного процесса. При этом возникает резкая опоясывающая боль, которая переходит в спину и усиливающаяся при положении лежа. Боль притупится лежа на боку и поджав колени под живот. При острой фазе обострения, анальгетики могут не принести положительные плоды.
Также, состояние пострадавшего человека усугубляются рвотой, вздутием живота, пожелтевшими склерами глаз. В такой ситуации, самолечение опасно для здоровья и требует срочного диагностирования. При посещении врача, он назначает сдать анализы для полной картины при заболевании поджелудочной железы, что даст возможность правильно назначить лечение.
При хронической форме заболевания, симптоматика незначительно отличается от острой формы панкреатита:
- постепенная потеря веса;
- периодические болевые признаки в правом и левом подреберье;
- понос с сильным запахом и светлым цветом кала;
- рвота с постоянной тошнотой;
- сухая ротовая полость;
- жажда;
- чувство неудержимого и постоянного голода.
Не имея медицинского образования, человек сам себе поставить неточный диагноз. Это сослужит плохую службу, поэтому в первую очередь, найди способ пройти диагностические методы исследования, и выявить повреждение поджелудочной железы.
Какие бывают анализы при заболевании панкреатитом и воспалении поджелудочной железы:
- Общий анализ крови.
- Биохимическое исследование крови.
- Анализ кала.
Лабораторные исследования помогут установить диагноз и определить воспалительный процесс в поджелудочной железе. Самое главное в них, это обнаружение количества ферментов в крови. В первые сутки обострения смотрят на панкреатическую амилазу, во вторые – объемное содержание липазы и эластазы.
Как проверить поджелудочную железу, какие анализы необходимо сдать для этого? Диагностика поджелудочной железы проводится многими методами и способами. Среди них присутствуют методы диагностики, это лабораторные исследования и инструментальные методы диагностирования поджелудочной железы.
Лабораторная диагностика поджелудочной железы – это контроль над ферментами и гормональной деятельностью органа. При заболевании панкреатитом, нарушается отток пищеварительного (панкреатического) сока из органа в двенадцатиперстную кишку, что служит нарушению деятельности железы. Поэтому, при воспалении скапливающийся сок вступает в реакцию, происходит попадание в кровь, лимфатическую систему организма, что дает возможность определения по анализам полной картины поражения органа и организма в целом.
В момент воспаления, железа получает повреждения и приносит нарушения в выработку гормонов и ферментов. Нарушение в выработке ферментов и гормонов, провоцирует возникновение таких патологий, сопровождающих данный вид заболевания:
- сахарный диабет;
- почечная и печеночная недостаточность;
- поражение лимфатической системы защиты человека;
- некроз тканей и органов;
- повреждение селезенки.
Если определять заболевание по симптоматике протекания, то точное диагностирование по этим признакам не представляется возможным и несут погрешности. Связано это с тем, что панкреатит может быть вторичным заболеванием других сложных и не менее серьезных заболеваний. Поэтому диагностика заболевания при воспалении поджелудочной железы требует полных анализов крови, кала, мочи с использованием инструментальных методов.
Железа, является органом вырабатывающим ферменты и гормоны, которые участвуют в метаболизме организма. Поэтому воспалительные процессы в поджелудочном органе приводят к сбою системы пищеварения и изменению состава крови, мочи, кала.
При панкреатите проводят два вида анализов крови:
Клинический общий, служит вспомогательным для подтверждения других видов анализов и является важным при определении заболевания.
- Во-первых, уровень и количество гемоглобина, эритроцитов. Если эритроциты присутствуют в меньшем количестве, то это говорит о кровопотере, что подтверждает прогрессирование осложнений, которые вызвали воспаление органа.
- А также, если скорость оседания эритроцитов увеличена – это верный признак воспалительного состояния организма.
- Увеличение лейкоцитов в крови. Это также служит подтверждением воспалительного процесса и возможно некроза тканей органа железы.
- Повышен гематокрит. Это нарушение соотношения крови и жидкости (электролитов).
Общий анализ крови способствует определению и подтверждению наличия поджелудочной железе воспалительных процессов.
Биохимический анализ крови, показывает полную картину протекания болезни и поражение железы.
Сам этот анализ на ферменты и гормоны поджелудочной железы покажет такие данные:
- Количество амилазы – фермент для растворения крахмала. Это основной панкреатический фермент в поджелудочном органе.
- Количество глюкозы – при этом анализ показывает, что выработка инсулина в поджелудочной железе недостаточная.
- Эластаза, липаза, фосфолипаза – количество этих веществ говорит о нарушении функций поджелудочного органа.
- Трансаминазы – при обнаружении увеличенного количества, говорит об изменении в самом органе железы.
- Билирубин – увеличен, говорит о воспалении самого органа железы и перекрытии протоков вывода желчи.
- Уменьшенное содержание белка, расскажет о голодании организма не только на белковую еду, но и на энергетическую нехватку.
Биохимический анализ крови, является развернутым и согласно ему, доктор назначит правильное лечение и диагноз заболевания и какой вид имеет развивающийся панкреатит, хронической или острой формы.
Воспаленная поджелудочная железа требует для определения формы болезни проводить анализы крови в двух видах – это дает полную картину болезни и понимание развития прогрессии панкреатита.
При появлении подозрения на воспаление поджелудочной железы, назначается анализ мочи. При панкреатите, моча больного имеет повышенный уровень амилазы. Диагностика проводятся по общему признаку:
- выявление уровня лейкоцитов;
- белка;
- билирубина;
- глюкозы;
- СОЭ.
А также смотрят на цвет и запах, кислотность мочевины, что также служит подтверждением воспалительного процесса. Для анализа берется утренняя моча натощак. Мочу помещают в специальный контейнер. Процедура проходит при соблюдении гигиенических правил, что уберёт риск загрязнения данной пробы для диагностики.
При необходимости назначается мониторинг количества диастазы, поэтому анализ проводится в течение дня с промежутком до 2 часов.
Соответственно, анализ урины также делают биохимический. Это даст полное исследование урины, определению в моче диастазы, что говорит о воспалительном процессе.
Часто используется метод Нечипоренко. Урину пропускают через специальную центрифугу, а полученный осадок внимательно изучают и делают заключение о патологии почек, печени, мочетоков, что служат сопутствующими заболеваниями панкреатита. Проведенный анализ мочи на ферменты поджелудочной железы – важен и дает дополнительное понимание проблемы железы и сопутствующих заболеваний.
Выработка гормонов в поджелудочной железе происходит в панкреатических островках. Это такие клетки, которые имеют капиллярные сетки. Гормоны, которые вырабатываются данными островками, улучшают работу пищеварительной системы. К гормонам относятся:
Наличие гормонов в моче или крови, говорит о сильном воспалительном процессе в организме и поджелудочном органе. Поэтому анализ на гормоны при панкреатите поджелудочной железы, важен и показывает наличие сопутствующих заболеваний:
- сахарный диабет;
- печеночную недостаточность.
Все эти заболевания, без их лечения не дадут успешной борьбы с воспалением поджелудочного органа.
Появившиеся ферменты поджелудочной железы в анализе копрограммы, свидетельствуют о сильном сбое в работе поджелудочного органа. Поджелудочная железа и как проверить ее работу? Для этого врач назначает прохождение диагностики копрограммы. При проведении диагностики кала по данному методу, обращают внимание на внешний вид и микроскопические характерные составляющие. А также особое внимание осуществляется к цвету, форме, запаху, возможные кровяные выделения или непереваренной еды.
Что копрограмма помогает выявлять:
- Нарушение работы ферментативных функций поджелудочной железы.
- Сбой в работе кишечника.
- Недостаточную выработку кислотообразующего вещества в желудке.
- Нарушение функций печени.
- Нарушение всасывания в 12-перстной кишке.
- Выявляет быструю эвакуацию продуктов питания из желудка и кишечника.
- Хронические заболевания всех органов ЖКТ.
Магниторезонансная томография – метод диагностики визуального определения органов ЖКТ и почек, печени, селезенки. При панкреатите, заболевание трудно выявляется, поэтому этот метод диагностики самый качественный, где доктор может воочию увидеть воспаление или увеличение органов. МРТ, позволят быстро выявить неполадки в ЖКТ и приступить к срочному лечению заболевания.
Для начала процедуры, пострадавший снимает с себя металлические предметы и принимает необходимое положение тела. Причиной назначения процедуры диагностирования, является сильные боли опоясывающего вида. Четкое изображение органа, дает обездвиженное состояние пациента.
Не смотря что МРТ дает четкую картинку внутренних органов, для проверки состояния поджелудочной железы, сдаются все анализы, так как в совокупности происходит более ярко выраженное понимание заболевания и назначение правильного лечения.
источник