Мочевой рефлюкс (пузырно-мочеточниковый рефлюкс, ПМР) – это нарушение мочевыведения, в результате которого происходит обратный заброс мочи, и урина попадает в мочеточник и почки. В большинстве случаев патология диагностируется у детей, включая новорожденных.
Патология может быть обусловлена:
- нарушением функции почек (пиелонефрит);
- врожденными патологиями развития мочевыводящих путей;
- неврологическими патологиями мочеточника.
Первичная патология, диагностированная у новорожденных, может быть связана с врожденными аномалиями развития: выпячивание мочевого пузыря, неправильное расположение устьев мочеточника, неправильная форма устья. Патология может появляться на фоне неплотного смыкания сфинктера мочевого пузыря. В этом случае заболевание также характеризуется недержанием.
ПМР у детей старшего возраста и взрослых является вторичным заболеванием, развивающимся на фоне воспалительных заболеваний мочевого пузыря и почек.
Вторичный рефлекс у детей может быть обусловлен гиперактивной работой мочевого пузыря либо его сморщиванием.
Риск развития заболевания многократно увеличивается при аномальном развитии пениса у мальчиков, что может стать причиной нарушения работы мочевыводящей системы. Своевременное лечение этого состояния поможет избежать ПМР у ребенка.
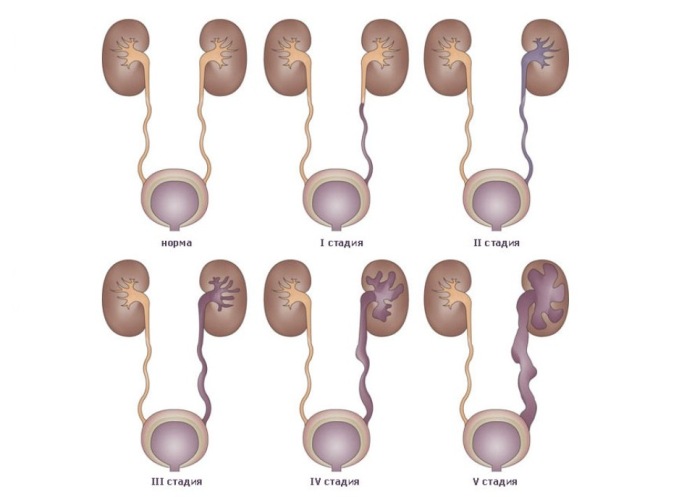
В зависимости от изменений, происходящих в мочевом пузыре, различают 5 степеней тяжести протекания рефлюкса:
- 1 степень – урина попадает в средний отдел мочеточника;
- 2 степень – заброс мочи в лоханку почки;
- 3 степень – расширение лоханочно-чашечной системы почек;
- 4 степень – изменение диаметра (округление) чашечек и лоханок почки;
- 5 степень — истощение паренхимы почек, развитие дисфункции.
В первых двух случаях лечение зачастую не проводится. Выбирается выжидательная тактика, пациент регулярно проходит обследования для своевременного обнаружения патологических изменений внутренних органов либо прогрессирования заболевания.
Нередко у ребенка легкая форма заболевания проходит с возрастом, по мере роста.
Первичный рефлюкс обусловлен врожденными патологиями и диагностируется у новорожденных в первые дни жизни. Вторичная форма патологии характерна для детей старше года, перенесших инфекционные заболевания почек и мочевого пузыря. ПМР в раннем возрасте проявляется как осложнение цистита, пиелонефрита или гидронефроза. Избежать нарушения можно, если своевременно лечить воспаление.
Также различают активную, пассивную и смешанную форму патологии. При активном рефлюксе заброс мочи происходит только во время мочеиспускания. При пассивной форме заболевания этот процесс не зависит от частоты походов в уборную. Смешанная патология включает оба симптома.
При рефлюксе мочевого пузыря у детей симптомы заболевания напрямую зависят от степени выраженности патологии. Легкая форма может протекать бессимптомно.
Начиная со стадии изменения структуры и размеров внутренних органов, отмечаются следующие признаки:
- повышенная температура тела;
- мутная моча;
- отечность нижних конечностей;
- отечность кожи лица;
- общее недомогание – озноб, головная боль, быстрая утомляемость.
Как видно, для патологии характерна симптоматика нарушения работы почек.
Сложность в диагностике заключается в том, что родители маленьких детей часто принимают патологию за обычную простуду и не обращаются к специалисту.
Важно понимать, что при рефлюксе прием жаропонижающих препаратов может негативно сказываться на общем самочувствии пациента. Ребенка надо как можно раньше показать врачу и пройти комплексное обследование.
Обратный заброс мочи приводит к развитию ряда вторичных патологий инфекционного характера. Урина является благоприятной средой для размножения патогенных микроорганизмов.
На фоне рефлюкса мочевого пузыря у детей, даже при начальных степенях выраженности нарушения, наблюдается боль при мочеиспускании. Со временем постоянное нарушение мочевыведения приводит к развитию инфекция мочевого пузыря и заболеваний почек. Нередко диагностируется вторичный цистит и пиелонефрит.
Кроме того, ПМР приводит к развитию застойных процессов в почках. Помимо пиелонефрита, на этом фоне высок риск нарушения работы органа и развития почечной недостаточности.
При изменении структуры почек, медикаментозное лечение не приносит результата, патология требует хирургического лечения.
Еще одно характерное осложнение рефлюкса – это повышение артериального давления у маленьких детей.
Интересно, что рефлюкс может выступать следствием инфекционно-воспалительных заболеваний, так и причиной их развития. Своевременная диагностика играет важнейшую роль в предотвращении развития ряда опасных осложнений.
Так как признаки заболевания часто принимают за ОРВИ, необходимо комплексная диагностика, которая включает:
- исследования крови и мочи;
- ультразвуковое исследование почек и мочевого пузыря;
- цистоуретрографическое обследование.
Дальнейшее лечение определяется только по результатам комплексного обследования.
При нарушении легкой (первой) степени, медикаментозное лечение не назначается.
Показан отказ от соли, нормализация рациона и систематическое наблюдение у врача. Ребенок должен регулярно сдавать анализ крови, проходить обследование почек и мочевого пузыря.
Начиная со второй степени выраженности патологического процесса, применяться медикаментозная терапия. В первую очередь необходимо минимизировать риск развития воспаления. Мочевой пузырь у человека практически стерилен. Застой мочи и ее обратный заброс нарушает нормальную среду и повышает риск присоединения бактериальной инфекции. Для минимизации рисков инфицирования применяется антибактериальная терапия.
Дополнительно могут назначаться препараты для нормализации артериального давления. Противовоспалительные лекарственные средства нестероидной группы для снятия болевого синдрома не применяются, так как увеличивают нагрузку на почки.
На время лечения больному рекомендована специальная диета, умеренная физическая активность и физиотерапия (массаж).
Своевременное медикаментозное лечение позволяет добиться успеха в 80% случаев. При тяжелой форме патологии (4-5 степень) показано хирургическое вмешательство.
Практикуется два оперативных метода лечения – это лапаротомия и установка клапана. Лапаротомия показана в случаях, когда рефлюкс спровоцирован нарушением работы сфинктера мочеточника. Это полостная операция, проводится под анестезией.
Часто практикуется установка специального имплантата (своеобразный клапан), который препятствует обратному забросу урины при мочеиспускании.
На последних стадиях заболевания проведение операции обязательно, в противном случае возможно развитие дисфункции почек.
Избежать оперативного вмешательства поможет только своевременная диагностика и медикаментозная терапия. В большинстве случаев это позволяет раз и навсегда вылечить заболевание, без каких-либо негативных последствий.
источник
Пузырно-мочеточниковый рефлюкс (ПМР, мочевой рефлюкс, везикоуретральный рефлюкс) — это детское заболевание, при котором моча течет из мочевого пузыря, обратно к почкам. Обратный ток (рефлюкс) мочи повышает давление в почках и может содержать бактерии, которые могут привести к почечной инфекции.
Длительное повышение давления и повторные инфекции могут привести к повреждению и рубцеванию почек (так называемая дисплазия почек), что может помешать правильному функционированию почек в дальнейшей жизни ребенка.
Пузырно-мочеточниковый рефлюкс встречается примерно у одного из 100 детей. Большинство детей с этим заболеванием не нуждаются в лечении, заболевание с возрастом проходит самостоятельно.
Тем не менее, небольшому количеству детей может потребоваться хирургическое вмешательство для исправления данного состояния, так как могут возникнуть осложнения (инфекции, хронический тубулоинтерстициальный нефрит и т. д.).
Показатели распространенности составляют 70% у пациентов моложе 1 года, 25% у пациентов в возрасте 4 лет, 15% у пациентов в возрасте 12 лет и 5,2% у взрослых пациентов.
Мочевыводящие пути состоят из почек, мочеточников, мочевого пузыря и уретры. Моча, вырабатываемая почками, поступает в мочевой пузырь через мочеточники.
Мочевой пузырь служит резервуаром для мочи, пока он не выйдет из организма через мочеиспускательный канал. В месте соединения, где каждый мочеточник входит в мочевой пузырь (мочеточниковое соединение), имеется клапанный механизм. Когда мочевой пузырь опорожняется, эти клапаны закрываются, предотвращая отток мочи назад (рефлюкс) к почкам.
При пузырно-мочеточниковом рефлюксе моча течет из мочевого пузыря, через клапаны в мочеточниковом узле, поднимает назад мочеточники и возвращается в почки. Обычно это врожденное состояние (присутствует при рождении), которое возникает, когда один или оба клапанных механизма работают неправильно. Состояние чаще встречается у девочек, чем у мальчиков.
Пузырно-мочеточниковый рефлюкс классифицируется от 1 до 5 степени, где 1 — самая слабая степень, а 5 — самый тяжелый:
- 1 степень — рефлюкс мочи частично поднимается вверх по мочеточнику к почке;
- 2 степень — мочевой рефлюкс поднимается до самой мочеточницы и попадает в почку;
- 3 степень — мочевой рефлюкс поднимается до самой мочеточницы и попадает в почку. Существует некоторое расширение мочеточника и той части почки, где собирается моча
- 4 степень — рефлюкс мочи в почки, отмечается расширение мочеточника и той части почки, где собирается моча;
- 5 степень — большое количество рефлюкса мочи в почки, отмечается скручивание и расширение мочеточника и той части почки, где собирается моча.
Клапаны в мочеточниковых соединениях созревают с возрастом ребенка, и большинство детей с пузырно-мочеточниковым рефлюксом вырастают из этого состояния в течение нескольких лет после рождения.
Самопроизвольное разрешение состояния чаще встречается у детей с рефлюксом легкой или средней степени тяжести. 4-5 степень , тяжелого мочевого рефлюкса реже проходит самостоятельно.
Причина дефекта первичного рефлюкса неизвестна.
На наличие наследственной предрасположенности указывает высокий уровень рефлюкса у родственников пациентов с рефлюксом, но механизм передачи неясен. Некоторые исследователи предполагают о полигенном типе наследования, в то время как другие предлагают аутосомную или связанную с полом передачу с переменной проницаемостью.
Частота рефлюкса, вероятно, увеличивается в условиях врожденной обструкции мочевого пузыря и нейрогенного мочевого пузыря. Более 50% мальчиков с задними уретральными клапанами имеют ПМР. Подобные результаты были замечены когда серия детей, проходили уродинамические исследования нейрогенного мочевого пузыря.
Дисфункциональное мочеиспускание с присущим ему повышением внутрипузырного давления, вероятно, также приводит к рефлюксу даже у здоровых детей.
На частоту возникновения рефлюкса явно влияют генетические факторы, хотя конкретные способы наследования еще не определены.
При пузырно-мочеточниковом рефлюксе симптомы не проявляются. Признаки появляются при наличии инфекции мочевыводящих путей (ИМП). Инфекция вызывает такие симптомы, как жар, боль, неприятный запах мочи и жжение при мочеиспускании. Другие часто встречающиеся симптомы включают в себя:
- ночное недержание мочи (ночной энурез);
- боль в нижней части живота;
- кровь в моче (гематурия) и/или гной в моче (пиурия);
- высокое кровяное давление;
- почечная недостаточность.
Пузырно-мочеточниковый рефлюкс можно заподозрить до рождения ребенка. Если пренатальное ультразвуковое сканирование показывает увеличение почки (почек) и/или расширение мочеточников, это может свидетельствовать о возникновении рефлюкса.
Пузырно-мочеточниковый рефлюкс чаще всего впервые подозревают в младенчестве с появлением повторных инфекций мочевыводящих путей. У большинства детей, которые испытывают ИМП, имеют нормальны ток в мочевых путях. Однако до 30% из них имеют некоторую степень рефлюкса мочи.
Дети, которые болеют повторно ИМП, должны быть исследованы на пузырно-мочеточниковый рефлюкс. Поскольку это заболевание встречается в семьях, существует вероятность того, что на пузырно-мочеточниковый рефлюкс также может повлиять наследственная предрасположенность.
Общие исследования, используемые для диагностики пузырно-мочеточникового рефлюкса и оценки повреждения почек, включают в себя:
- Ультразвуковое сканирование: мочевой пузырь и почки сканируются для обследования анатомии и выявления любых нарушений.
- Микроструктурная цистоуретрография: небольшую трубку (катетер) вводят в мочевой пузырь ребенка, а рентгеноконтрастную (видимую на рентгеновских лучах) жидкость вводят в мочевой пузырь. Рентген делается, после того как мочевой пузырь ребенка заполниться, во время мочеиспускания.
- Ренальное сканирование с применением DMSA: делаются снимки почек с помощью специального сканера после введения слабого радиоактивного раствора (радиоизотопа) в кровоток через капельницу. Снимки, сделанные сканером, позволяют оценить размер, положение и функцию почек, а также проверить наличие рубцов на почках в результате повторных ИМП.
Целью любого лечения пузырно-мочеточникового рефлюкса является предотвращение повреждения почек. Лечение будет зависеть от тяжести рефлюкса и от того, есть ли продолжающиеся проблемы с инфекцией.
В большинстве случаев лечение не требуется, и врач ребенка будет следить за ростом и здоровьем почек ребенка с помощью ультразвукового сканирования.
Можно порекомендовать ребенку регулярно сдавать анализы мочи, чтобы убедиться в отсутствии инфекции. Если требуется лечение пузырно-мочеточникового рефлюкса, есть два основных варианта терапии.
ИМП требуют немедленного лечения антибиотиками, чтобы предотвратить развитие инфекции в почках. Детям с рецидивирующими ИМП могут быть рекомендованы профилактическая антибиотикотерапия (прием антибиотиков) для предотвращения развития инфекции мочевыводящих путей, а следовательно, предотвращения повреждения почек. Опять же, здоровье и рост почек будут регулярно оцениваться с помощью ультразвукового сканирования.
Хотя операция по поводу пузырно-мочеточникового рефлюкса больше не проводится в плановом порядке, небольшому количеству детей потребуется хирургическое вмешательство для устранения проблемы. Она особенно необходима для детей с тяжелым (4-5 стадия) пузырно-мочеточниковым рефлюксом, у которых есть следующие проблемы:
- у них продолжают развиваться ИМП, принимая профилактические антибиотики;
- у ребенка аллергия на антибиотики;
- рефлюкс не рассасывается или ухудшается со временем;
- почки показывают признаки повреждения.
Операция по восстановлению клапанного механизма в уретровезикальном соединении называется «реимплантация мочеточника». Операция проводится под общим наркозом и может потребовать 2 или 3 дня пребывания в больнице. Во время операции мочеточники освобождаются и затем «реимплантируются» в стенку мочевого пузыря таким образом, что создается эффективный клапанный механизм.
Профилактическое лечение антибиотиками может быть продолжено после операции, пока последующая оценка не покажет, что рефлюкс вылечен. Реимплантация мочеточника имеет очень высокий уровень успеха при лечении пузырно-мочеточникового рефлюкса.
После терапии пузырно-мочеточникового рефлюкса может быть рекомендована последующая оценка. Это может включать в себя анализы мочи, анализы крови, ультразвуковое сканирование. Кровяное давление, рост и вес также могут быть измерены. Эти обследования проводятся с целью оценить функцию почек и убедиться, что рефлюкс вылечен.
У детей с часто встречающимися ИМП возникают проблемы с запором и плохие кишечные привычки. Диеты с высоким содержанием волокон в сочетании с таким смягчающим средством, как Докузат натрия, могут улучшить работу кишечника и уменьшить расширение толстой и прямой кишки. В тяжелых случаях часто используется ежедневно Полиэтиленгликоль.
Пузырно-мочеточниковый рефлюкс (ПМР), или процесс ретроградного заброса мочи из мочевого пузыря в мочеточник, является анатомическим и функциональным расстройством, которое может привести при тяжелых стадиях к значительным осложнениям, таким как острые инфекции, хронический тубулоинтерстициальный нефрит.
В основном при легкой стадии и своевременном лечение заболевания прогноз благоприятный, в большинстве случаев 1-2 степень патологии может решиться самостоятельно. Важно пройти консультацию и провести обследования.
Текущие исследовательские усилия направлены на лучшее понимание генетики ПМР, уточнение диагностических критериев, чтобы лучше идентифицировать пациентов, которые, как представляется, подвержены повышенному риску повреждения почек, и определение того, кто больше всего выиграет от окончательной терапии. Поиск молекулярных маркеров, связанных с повреждением почек, также поможет при лечении пациентов с ПМР.
источник
Пузырно-мочеточниковый рефлюкс у детей (в дальнейшем — ПМР) — патология, состоящая в том, что моча возвращается в мочеточник, не удерживаясь в мочевом пузыре. Среди детей недуг встречается довольно часто. У новорожденных болезнь обнаруживается в 1% случаев.
ПМР порождается такими причинами:
- патологии почек, пиелонефрит;
- цистит;
- нефропатия органов, нарушение обмена веществ в организме ребенка, рост давления мочи внутри;
- устье мочеточника механически повреждено;
- нейрогенная дисфункция, различные патологии мочеиспускания.
Строение мочевого пузыря таково, что входит в него моча по мочеточникам, а выходит через уретру. При полном наполнении мочевого пузыря клапан уретры немного открывается, позволяя моче выходить наружу. Иногда клапан смыкается неплотно, из-за чего моча выводится бесконтрольно. Имеет место недержание мочи.
При мочеиспускании устья находятся в сомкнутом состоянии. Моча при этом не может возвращаться назад в мочеточники.
Когда мочеполовую систему настигают различные патологии, смыкания устьев не происходит, приводя к возвращению мочи в мочеточник, а затем — в почки. Вследствие этого явления почечно-лоханочная система подвергается растяжению, вызывая сбои в деятельности почек. У патологии могут быть пять степеней тяжести:
- В начальной стадии и при второй степени болезни мочеточник почти не претерпевает изменений, не прослеживаются симптомы. На этой стадии медики обычно придерживаются выжидательной тактики. Ребенок ставится на учет. Ему проводят регулярные исследования, чтобы вовремя обнаружить прогрессирование заболевания.
- С 3-й степени болезни мочеточник немного расширяется.Чашечки и лоханки расширяются, заостряясь. В этой стадии болезни проявляются выраженные симптомы.
- На 4-й стадии чашечки и лоханки округляются с сохранением сосочков в чашечках.
- При 5-й степени сосочки в почечных чашечках пропадают полностью и возникает характерная симптоматика.
Различают первичный и вторичный рефлюкс. Первый возникает из-за врожденной патологии мочевого пузыря. Второй вызывается приобретенными патологическими процессами в мочевыделительной системе.
У маленьких детей происходит нарушение функции почек, возникает воспаление, внезапно давление в лоханке почек возрастает, ткани органов изменяются. Лекарства в этой ситуации не помогают, нужна операция.
Спутником ПМР является мочекаменная болезнь, образуются камни в почках и мочеточниках. Последние исследования показывают, что болезнь имеет наследственную природу, долгое время она может ничем себя не проявлять. Возможны лишь приступы острой боли в пояснице.
ПМР ведет к застойным явлениям в почечной лоханке, провоцирующим возникновение острого пиелонефрита. В дальнейшем на фоне рефлюкса и пиелонефрита возможно развитие почечной недостаточности. Наиболее часто эта патология проявляется на последней стадии рефлюкса.
Кроме того, ПМР чреват повышением артериального давления. Это происходит, когда мочевой застой порождает излишек ренина, воздействуя на сосуды.
А вы знаете что такое синехии? Они бывают даже у мальчиков, об этом подробно рассказано в этом материале.
Свидетельством рефлюкса у детей является повышение температуры, не поддающейся сбиванию. Этот симптом часто путают с простудой, занимаясь самолечением. Для рефлюкса у детей характерна сильная резь в животе при мочеиспускании.
Боли могут быть различной локализации, однако обычно вблизи очага пораженной почки.
Другие известные симптомы:
- ребенок отстает в развитии;
- новорожденные мало весят;
- рентген показывает дефект мочевого пузыря;
- при мочеотделении имеются кровянистые выделения.
Для более точного диагноза, выяснения характера почечных патологий, а также нарушений функций мочевыводящей системы выполняются следующие исследования:
Анализы дают возможность поставить диагноз и организовать лечение.
Проще всего лечить рефлюкс на начальной стадии.
Доказательством патологии является нахождение в моче повышенного содержания лейкоцитов, длительная температура выше 38 градусов. Помимо этого, дети жалуются на резь в боку или ломоту в пояснице. Чтобы обнаружить пузырно-мочеточниковый рефлюкс у детей возрастом меньше года, им проводят УЗИ почек и мочевого пузыря.
Стратегий лечения ПМР может быть две:
- консервативная;
- хирургическая операция.
- Базируется на достижении стерильности мочи и уменьшении опасности рефлюксной нефропатии. Лекарственная терапия, прописываемая врачом-урологом, заключается в ежедневном приеме антибиотиков.
- Практикуется также массаж поясницы.
- Используются физкультурные упражнения.
- Особая диета, заключающаяся в нормализации обмена веществ и минимизации выработки мочи.
Для контроля стадии заболевания каждые полгода выполняется ультрасонография.
Оперативное вмешательство рекомендуется в ситуациях, когда консервативное лечение не дает значимого эффекта.
Существуют два способа хирургических операций при ПМР:
- лапаротомия, состоит в разрезе брюшной полости под наркозом с устранением дефекта сфинктера;
- эндоскопическая терапия, когда ребенку вводится имплантат, призванный мешать обратному току мочи.
Скорее нет, чем да. Оперативное лечение дает самые лучшие результаты. Высокая действенность доказывается статистикой. У 40 — 97% детей отсутствуют грубые дефекты мочеточника в течение многих лет после операции.
Лишь 10% случаев свидетельствуют о самостоятельном исчезновении первичного рефлюкса, однако все равно происходят необратимые изменения почек.
Если болезнь достигла последней стадии, показано хирургическое лечение или эндоскопическая коррекция пузырно-мочеточникового рефлюкса у детей. В противном случае высока вероятность летального исхода. Оперативное лечение оправдано и при малых степенях рефлюкса.
При обнаружении признаков гипоспадии (аномальное развитие полового члена, ведущее к смещению мочеиспускательного канала) или симптомов крипторхизма (недуга, характеризующегося неопущением яичек в мошонку или их отсутствием) увеличивается опасность возникновения ПМР. Особенно велик риск у детей до года и грудничков.
Реабилитацию лучше всего нацелить на предотвращение рецидива болезни. Для этого в полость мочевого пузыря устанавливается уретральный катетер для своевременной эвакуации мочи и противодействия поднятию внутрипузырного давления.
Помимо этого, нужно проводить профилактику инфекций, поскольку заболевание преимущественно провоцируется воспалительным процессом. Пациентам прописываются антибиотики, которые предотвращают вторичную инфекцию и помогают излечить пиелонефрит – частое осложнение ПМР.
Также хорошие результаты дают дарсонваль и магнитотерапия. Они помогают быстрейшему заживлению раны после операции.
Помочь избежать развития рефлюкса, дальнейших серьезнейших осложнений и сопутствующих заболеваний могут профилактические мероприятия.
- Очень важно не дать возникнуть разнообразным воспалительным процессам мочеполовой системы.
- Обнаруживая у ребенка признаки образования камней, нужно без промедления обращаться к помощи медиков и проводить необходимую терапию.
- Необходимо при этом придерживаться диеты, которая показана при данных патологиях.
На сегодня детский пузырно-мочеточниковый рефлюкс — излечимая болезнь, не являющаяся поводом для паники родителей. Данная патология лечится различными способами. При соблюдении мер профилактики и режима питания имеется возможность эффективно лечить пузырно-мочеточниковый рефлюкс и даже полностью победить его.
источник
Урологические заболевания занимают второе место, среди патологических состояний детей. Пузырно мочеточниковый рефлюкс почки у детей – одна из патологий, с которыми сталкиваются многие родители. Из-за неправильной работы мочевыделительной системы, дети могут испытывать серьезные трудности с мочеиспусканием. На фоне этого, возникает ряд серьезных заболеваний, которые требует немедленного лечения. Для того чтобы снизить риск развития осложнений, родителям нужно знать особенность заболевания и его симптомы.
Рефлюкс мочевого пузыря – урологическое отклонение, при котором происходит заброс мочи через мочеточник в почку. Причиной патологии является ослабленное состояние сфинктера (замыкательный клапан между мочеточником и мочевым пузырем), который не удерживает мочу в мочевом пузыре и пропускает ее обратно в мочеточник.
Чаще обычного патология диагностируется у детей. Из-за незрелости детского организма, состояние требует своевременного лечения. Рефлюкс почек имеет несколько видов и форм. Каждому виду заболевания характерны свои особенности.
В современной медицине рефлюкс принято разделять по стадии активности, причине и времени возникновения.
Стадии активности рефлюкса:
- активная стадия – заброс мочи происходит в момент мочеиспускания, при напряженном мочевом пузыре;
- пассивная стадия – заброс происходит в любой момент, независимо от мочеиспускания;
- смешанная стадия – заброс происходит как в период опорожнения пузыря, так и без этого.
Причины возникновения рефлюкса могут быть врожденными и приобретенными. Дефекты мочеточника и его устья чаще являются врожденными изменениями. В основе приобретенных изменений лежат воспалительные заболевания мочевыделительной системы. Рефлюкс может возникнуть после проведения хирургического вмешательства на органы мочеполовой системы, как осложнение. В зависимости от того, является течение болезни постоянным или временным, его разделяют на две формы.
- постоянная форма – патологическое состояние проявляется на всем периоде жизни ребенка;
- временная форма – патология проявляется в период обострения заболеваний мочеполовой системы.
Если патологию не выявить своевременно, можно получить сильные урологические осложнения. Нарушение работы почек может спровоцировать такие болезни, как цистит, пиелонефрит и гидроуретеронефроз. В случае подозрения на воспалительный процесс мочевыделительной системы, необходимо незамедлительно обратиться за помощью к специалисту.
Явной причины развития заболевания, по мнению специалистов нет. Существующий ряд факторов, которые могут его провоцировать. Врожденные изменения мочевыделительной системы чаще обычного бывают причинами возникновения ПРМ.
Врожденные причины возникновения патологии:
- незрелость устьев мочеточника;
- неправильное расположение устьев мочеточника;
- неправильная форма устья мочеточника;
- удвоенное изменение устья мочеточника;
- неправильное расположение мочевого пузыря.
Описанные причины являются основными, при обнаружении врожденного рефлюкса почек у детей. Помимо этого, существует ряд внешних факторов, способных спровоцировать возникновение патологии. В основе приобретенных изменений могут быть воспалительные заболевания почек или мочевого пузыря.
Рефлюкс почки у детей не имеет конкретных симптомов, по которым можно выявить заболевание. Как правило симптоматическая картина бывает общей, и указывает на возникновение воспалительных процессов в мочеполовой системе. В случае их обнаружения, необходимо своевременно обратиться за квалифицированной медицинской помощью.
- повышенная температура тела, слабо поддающаяся сбиванию – один из главных симптомов, указывающих на возникновение воспалительного процесса;
- режущая боль при мочеиспускании;
- покалывающие и тянущие боли внизу живота;
- присутствие кровянистых выделений в моче;
- тянущая боль в пояснице.
В случае если самочувствие ребенка стремительно ухудшается, температура тела поднимается выше 39 градусов, необходимо срочно обратиться за врачебной помощью. В большинстве случаев, при остром течении заболеваний, ребенка госпитализируют в стационар.
После того, как острые симптомы заболевания будут устранены, специалист проведет ряд диагностических исследований. Они помогут ему выявить причину патологического состояния, и выявит стадию заболевания. Что поможет подобрать правильную тактику лечения.
- общий анализ мочи и крови;
- ультразвуковое исследование мочевыделительной системы;
- цистография;
- урография экскреторная;
- урофлоуметрия.
Урофлоуметрия – измерение скорости мочеиспускания. Данный метод считается самым простым, но малоинформативным. Цистография – наилучший метод по информативности. Благодаря данному исследованию, несложно установить наличие патологии. Все методы диагностики выбираются на усмотрение специалиста исходя из сложности течения заболевания.
Если во время диагностики у ребенка был выявлен рефлюкс почек, необходимо пройти своевременное лечение. Метод лечения будет подбираться индивидуально, в зависимости от сложности патологии. Если сильных осложнений общего состояния ребенка не наблюдается, то лечение будет проводиться амбулаторно. В случае сильных осложнений, может потребоваться госпитализация в стационар.
Если основной причиной рефлюкса являются заболевания мочевыделительной системы, то лечение будет направлено на его устранение.
В большинстве случаев бывает достаточным применение медикаментозной терапии, в сочетании с физиотерапевтическими методами. При врожденных патологиях чаще обычного применяется хирургическое вмешательство, но только в том случае, если лекарственная терапия не принесла положительного результата.
- медикаментозный – устранение болевого синдрома, лечение сопутствующего заболевания, устранение возникших инфекционных состояний;
- хирургический – применение эндоскопического метода восстановления клапана мочеточника.
Родителям не стоит отчаиваться, если у ребенка был диагностирован данный порок. Это естественное заболевание, которое перерастают многие дети. По данным неофициальной статистики, лечение рефлюкса имеет положительную динамику на фоне применения лекарств. И только в самых тяжелых случаях, речь идет о возможности проведения хирургического вмешательства.
Для того чтобы рефлюкс не возник в качестве осложнения урологических заболеваний, родителям нужно позаботиться о мерах профилактики. В случае возникновения первых симптомов нарушения работы мочевыделительной системы, необходимо своевременно обратиться за помощью к специалистам. Назначенная диагностика поможет без труда выявить урологические заболевания. Лечение патологий на ранней стадии болезни, значительно снижает риск развития серьезных осложнений.
- соблюдение правил личной гигиены;
- снижение развития вирусных заболеваний;
- своевременная диагностика заболеваний.
Урологические заболевания очень серьезные осложнения, которые могут сильно повлиять на качество жизни человек. Соблюдение несложных профилактических мер, значительно снижает риск развития серьезных осложнений.
источник
Пузырно-мочеточниковый рефлюкс- обратный ток мочи из мочевого пузыря в мочеточник: симптомы и лечение у детей
Пузырно-мочеточниковый рефлюкс (ПМР) выявляют у 1% новорожденных. При этой патологии моча возвращается из мочевого пузыря в мочеточники и почки, что опасно для здоровья и грозит инфицированием, почечной недостаточностью и появлением белка в моче. Степень выраженности рефлюкса у маленьких детей разная, поэтому симптомы проявляются ярко или могут быть стертыми. Родителям важно знать о них, чтобы вовремя обратиться за медицинской помощью.
Мочевой пузырь, соединенный с мочеточниками и мочеиспускательным каналом, накапливает поступающую из почек мочу до акта мочеиспускания. Между мочеточниками и пузырем есть клапаны, предотвращающие обратный отток мочи к почкам. При пузырно-мочеточниковом рефлюксе клапаны работают слабо, наблюдается возвратный заброс мочи в мочеточники. Поскольку клапаны не функционируют нормально, происходит деформация и растяжение мочеточников.
ПМР бывает активной и пассивной природы. В первом варианте возвратный заброс урины идет только при мочеиспусканиях. При пассивном рефлюксе отток мочи может происходить в любое время — при мочеиспусканиях и между ними. Недуг имеет две формы:
Рефлюкс может быть односторонним и двусторонним. У детей обычно наблюдается односторонний рефлюкс. Он присутствует постоянно, в отличие от рефлюкса у взрослых (для старшего поколения характерно обострение ПМР при цистите и простатите). Двухсторонний почечный рефлюкс в детстве встречается нечасто, но проявляется ярко.

- умеренная — снижение на 30%;
- средняя — падение до 60%;
- тяжкая — уменьшение на 60% или более.
Первичный пузырно-мочеточниковый рефлюкс возникает при врожденном укорочении интрамурального отдела мочеточников. Это ведет к тому, что клапаны между пузырем и мочеточниками не могут закрыться полностью и моча возвращается назад. Формирование первичного ПМР также обусловлено:
Среди возможных причин вторичного рефлюкса у малышей выделяют:
- гиперактивность пузыря;
- сморщивание мышечного органа;
- сужение, опухоль мочеиспускательного канала;
- избыток соединительной ткани в зоне уретры;
- перенесенные операции и дисфункции работы органов.
Рефлюкс можно заподозрить во время вынашивания ребенка. На УЗИ врач может заметить переходящее расширение верхних отделов мочевыделительного аппарата. У 10% младенцев диагноз подтверждается с рождением.
Обычно патология не имеет специфических признаков, особенностей, симптомов. Врачи и родители могут не знать о ней до тех пор, пока не присоединится инфекция.
Клиническую картину при ПМР у детей формируют такие симптомы:
-
отставание развития;
- недобор по весу, росту;
- беспокойство;
- колики;
- болезненный вид.
Обратиться к доктору вынуждает плохое самочувствие ребенка. Родителей могут беспокоить его бледность, вялость, появление температуры, схваткообразные боли в животе, задержки мочеиспускания. Эти признаки — свидетельство пиелонефрита или цистита, требующих госпитализации. После обследования доктор может поставить верный диагноз и выявить его причину (рефлюкс).
Обследованием малышей занимается детский уролог. С целью диагностики он назначает такие мероприятия:
- Лабораторные исследования. Показан общий анализ, бакпосев мочи. Биохимия крови определяет уровень электролитов, креатинина, кислотно-щелочной баланс.
-
Инструментальные исследования. Микционную цистоуретрорграфию назначают всем детям при температуре выше 38 и мальчикам при подозрении на мочевую инфекцию независимо от температуры. В мочевой пузырь через детский катетер вводят поглощающее рентгеновские лучи контрастное вещество. Затем сразу же делают серию снимков (также и при мочеиспускании). Метод помогает в выявлении патологии, ее тяжести. Также показаны УЗИ, динамическая сцинтиграфия.
Обследование помогает врачу оценить работу мочевыделительной системы. От него во многом зависит выбор правильной методики лечения.
При выявлении начальной стадии патологии врачи используют тактику выжидания. Обычно медики не требуют изменения питания и привычного режима, но при почечной дисфункции может быть назначена диета с ограничением белковых блюд, соли, жидкости. Необходимы регулярные визиты к доктору, проведение цистографии для определения того, прогрессирует ли недуг. Если обследование показывает, что состояние здоровья ребенка стремительно ухудшается, не избежать оперативного вмешательства.
Консервативное лечение показано при отсутствии рецидивов заболевания и патологического строения мочевыделительного аппарата. Также оно проводится во время подготовки к операции и в послеоперационный период. Детям показаны:
-
диета — минимум соли, белков, жиров; больше свежей зелени, фруктов и овощей;
- лекарства для понижения давления;
- антибактериальные препараты;
- программа принудительного мочеиспускания (под контролем персонала мочевой пузырь должен опорожняться каждые 2 часа);
- физиотерапия;
- периодическая катетеризация.
Эндоскопия помогает восстановить клапанную функцию мочеточников. Под выходной участок мочеточников вводится коллаген или особая инертная паста. При этом формируется бугорок, прижимающий стенки мочеточника и нормализующий работу клапанов. Эндоскопия проводится при цистоскопии под наркозом. Она занимает 15 минут. Спустя 3 часа состояние детей нормализуется и через сутки их выписывают на амбулаторное лечение. Обязателен контрольный осмотр после 4-6 месяцев.

ПМР врожденной природы избежать практически невозможно. Однако возникновение вторичной формы и осложнений заболевания можно предотвратить. Для этого существуют такие правила:
- лечение заболеваний мочевыделительной системы на ранних стадиях;
- защита области малого таза и живота от травм;
- ограничение приема соли;
- укрепление иммунитета;
- регулярное обследование у уролога.
Урологические патологии серьезно влияют на качество жизни и нормальное развитие детей. Профилактические мероприятия помогут выявить МПР на ранней стадии и принять меры по предотвращению опасных осложнений.
Полное собрание и описание: рефлюкс у младенцев лечение почек и другая информация для лечения человека.
Рефлюкс почки у детей — распространенная патология мочевыводящих путей, при которой возникает возврат мочи из мочевого пузыря в мочеточники и далее — в почки. Это нарушение, вызванное врожденными дефектами сфинктеров мочеточников или аномалиями развития мышечной ткани мочевого пузыря, требует лечения. Иногда рефлюкс мочи бывает следствием воспаления и инфекции в мочевых путях и других патологий мочеполовой системы детей. После операций на мочевом пузыре могут возникать приобретенные дефекты стенки, приводящие к возникновению рефлюкса мочи.
Заподозрить наличие рефлюкса в мочевыводящей системе можно при следующих проявлениях и симптомах:
- Чувство повышенного давления в почках.
- Изменение цвета мочи, появление в ней пены или даже крови.
- Головные боли, обусловленные интоксикацией.
- Повышенная температура около 37 градусов.
- Боли после мочеиспускания.
- Повышение артериального давления вследствие выделения гормона ренина пораженными почками.
- Отеки.
- Сильная жажда у детей.
В зависимости от локализации патологического процесса у детей выделяют лоханочно-почечный и пузырно-мочеточниковый рефлюкс.
Заболевание протекает постоянно либо может быть преходящим (транзиторный заброс мочи).
Пассивный заброс мочи происходит при наполнении мочевого пузыря. Активный заброс мочи — заброс содержимого при опустошении мочевого пузыря в мочеточник под давлением.
Первичный рефлюкс из мочевого пузыря в мочеточник обусловлен врожденными органическими патологиями уретральных сфинктеров либо дефектами стенки пузыря или устья мочеточников.
Вторичный рефлюкс вызывается инфекционно-воспалительными процессами и перенесенными операциями на мочевом пузыре, в ходе которых образовались дефекты, нарушающие уродинамику.
Почечный рефлюкс грозит серьезными осложнениями, включающими гидронефроз, пиелонефрит, уросепсис, почечную недостаточность. Хроническое существование данной проблемы и отсутствие должного лечения приводят к образованию камней в мочевых путях, что усугубляет ситуацию и нарушение уродинамики.
Общий анализ крови, который назначает в таких случаях врач-терапевт, покажет увеличение количества лейкоцитов и повышение СОЭ. Это неспецифические признаки воспаления.
Важным диагностическим симптомом является повышение артериального давления. При почечных заболеваниях оно увеличивается за счет выброса почками ренина и запуска целого каскада гормональных реакций, что и проявляется симптомами гипертензии.
При измерении температуры тела термометр покажет субфебрильную температуру.
Лабораторное исследование мочи обнаружит при рефлюксе мочевого пузыря признаки воспаления почек — наличие лейкоцитов и белка, микробных тел, эритроцитов.
Первое обследование, назначаемое врачами при симптомах пиелонефрита у детей или проявлениях рефлюкса мочи — это УЗИ почек, позволяющее рассмотреть структуру паренхимы органов и измерить параметры (толщину стенок мочевых путей).
Производится детям с применением седативных средств и при наблюдении аппаратом УЗИ за движениями пункционной иглы.
Золотой стандарт для выявления почечного рефлюкса у детей. Это рентгенологическое обследование с использованием препарата, содержащего радиоактивные изотопы. Радиофармпрепарат вводят через катетер в мочевой пузырь и при помощи гамма-излучения делают снимок. Данное исследование проводится и для диагностики, и для наблюдения за эффективностью лечения детей.
В отличие от предыдущего метода обследования цистоуретерограмма дает большую дозу облучения, так как используется рентгеновское излучение и рентгеноконтрастное вещество. Это более информативный тест, позволяющий получить более точный снимок.
Это рентгенологическое обследование, оценивающее фильтрационную способность почек. В кровеносную систему вводится радиофармпрепарат, и специальное оборудование определяет клиренс этого вещества.
Вводится контрастное вещество в вену и через определенные периоды времени делаются снимки мочевыделительной системы. Выясняется степень нарушения оттока мочи и расширения чашечно-лоханочной системы почки.
При помощи этого метода определяют скорость выделения мочи при мочеиспускании и ее объем за единицу времени.
Это комплексное исследование функций мочевого пузыря и уретры детей.
Введение цистоскопа в мочевой пузырь позволяет осмотреть, есть ли дефекты стенки мочевого пузыря, и оценить состояние отверстий мочеточников.
Выбор лечения зависит от причины, вызвавшей заболевание. При воспалительных заболеваниях почек и мочевого пузыря назначаются антибактериальные лекарственные средства, чаще всего — Фосфомицин, производные НОК, фторхинолоны.
Эффективна физиотерапия, в частности, лечение электрофорезом.
Для своевременного опорожнения мочевого пузыря периодически проводится его катетеризация.
При дефектах сфинктеров мочеточников и аномалиях строения мышечной стенки мочевого пузыря проводят хирургическое лечение путем эндоскопического вмешательства при помощи цистоскопа.
Сегодня для коррекции деятельности сфинктеров применяется лечение препаратами на основе гиалуроновой кислоты, которые вводятся в место стыковки мочевого пузыря и мочеточника. Дефлюкс — пример такого препарата, который не вызывает иммунологического отторжения и способен разлагаться в организме детей под действием фермента гиалуронидазы.
Иногда рефлюкс мочи случается из-за осложнения воспалительных процессов — стриктур, представляющих собой рубцовые сужения мочеточников, нарушающие нормальную уродинамику. Это исправляется хирургическим лечением.
В качестве симптоматического лечения для нормализации повышенного артериального давления используют гипотензивные препараты. Пациенту разрешается потреблять не более 3 грамм соли в день для снижения нагрузки на почки и купирования симптомов.
Пузырно-мочеточниковый рефлюкс (ПМР) представляет собой возвратный ток мочи из мочевого пузыря по мочеточнику в почку. В норме моча движется однонаправлено из почки по мочеточнику в мочевой пузырь, а возвратному току мочи препятствует клапан образованный пузырным отделом мочеточника. При наполнении мочевого пузыря давление в нем возрастает, что приводит к смыканию клапана. При рефлюксе клапан поврежден или ослаблен, и моча устремляется обратно к почке. Примерно у 20% детей с инфекцией мочевых путей при обследовании выявляется пузырно-мочеточниковый рефлюкс.
У детей ПМР – наиболее частая причина вторичного сморщивания почек и нарушения почечной функции. Рефлюкс мешает удалению проникающей в мочевые пути микрофлоры, приводя к хроническому воспалению почек (пиелонефриту). Кроме того, при мочеиспускании давление в почечной лоханке резко возрастает, вызывая повреждение почечной ткани. Исходом хронического воспаления протекающего на фоне нарушения оттока мочи является рубцевание почечной ткани с потерей функции почки (вторичное сморщивание почки, нефросклероз). Рубцевание почки нередко сопровождается устойчивым высоким артериальным давлением, плохо поддающимся консервативной терапии, что вызывает необходимость удаления почки.
Выделяют несколько основных факторов, приводящих к нарушению функции клапана в нижнем отделе мочеточника. Повышенное давление в мочевом пузыре вместе с недостаточной фиксацией устья мочеточника, сопровождаются укорочением клапанного отдела мочеточника и возникновением ПМР. Хронический цистит (воспаление) нарушает эластичность тканей устья мочеточника, способствуя нарушению смыкания клапана. Особое место среди причин ПМР занимают врожденные аномалии пузырного отдела мочеточника, включающие различные варианты нарушения анатомии мочеточниково-пузырного соединения.
Атака острого пиелонефрита является первым клиническим проявлением наличия пузырно-мочеточникового рефлюкса у большинства детей. Заболевание начинается с повышение температуры выше 38,0 без катаральных явлений. В анализах мочи повышается количество лейкоцитов, количество белка. В анализах крови также определяется высокий уровень лейкоцитов. повышение СОЭ. Дети с острым пиелонефритом направляются на стационарное лечение, после которого обычно проводится урологическое обследование. Изредка встречаются жалобы на боли в животе или в поясничной области стороне поражения. У новорожденных подозрение на рефлюкс чаще возникает при обнаружении расширения лоханки (пиелоэктазии) по данным УЗИ.
Основным методом диагностики ПМР является микционная цистография: в мочевой пузырь через катетер, проведенный по мочеиспускательному каналу, вводится 15-20%-ный раствор рентгеноконтрастного вещества до появления позыва к мочеиспусканию. Производится 2 рентгеновских снимка: первый – непосредственно после заполнения мочевого пузыря, второй – во время мочеиспускания. На основании цистографии ПМР разделяются по степеням от 1 до 5ст (Рис.1). Критериями – является уровень заброса мочи и выраженность расширения мочеточника. Наиболее легкой является первая степень, а наиболее тяжелой – 5степень рефлюкса.
Рисунок 1. Степени пузырно-мочеточникового рефлюкса.
Выявленные при цистографии рефлюксы также подразделяются на активные (во время мочеиспускания) и пассивные (вне мочеиспускания при низком давлении в мочевом пузыре). Помимо обнаружения рефлюкса и определения его степени, цистография позволяет получить важную информацию о проходимости мочеиспускательного канала, и заподозрить нарушения функции мочевого пузыря. Пузырно-мочеточниковый рефлюкс, появляющийся время от времени, носит название транзиторного .
Дополнительную информацию о состоянии органов мочевыделения у детей с ПМР позволяют получить внутривенная урография, исследование функции мочевого пузыря (уродинамическое исследование), цистоскопия и лабораторные анализы. Функция почек определяется на основании радиоизотопного исследования (нефросцинтиграфия). В результате этих исследований рефлюксы дополнительно подразделяются на первичные (патология устья мочеточника) и вторичные. возникшие из-за воспаления и повышения давления в мочевом пузыре.
При вторичном ПМР проводится лечение заболеваний, приводящих к его возникновению (лечение цистита, дисфункции мочевого пузыря, восстановление проходимости мочеиспускательного канала). Вероятность исчезновения вторичного рефлюкса после устранения причины составляет от 20 до 70% в зависимости от заболевания. Реже происходит «самоизлечение» вторичных ПМР при врожденной патологии. Нередко и после устранения причины, вторичный рефлюкс сохраняется, тогда лечение проводится оперативными методами.
При первичных рефлюксах, возникающих на фоне патологии устья мочеточника, выполняются хирургические или эндоскопические операции, направленные на восстановление клапанной функции мочеточника. Хирургические операции тяжелее переносятся детьми и выполняются на открытом мочевом пузыре. Эндоскопические операции намного легче и безопаснее для ребенка и проводятся в процессе цистоскопии через мочеиспускательный канал.
И при хирургическом и при эндоскопическом лечении можно получить хорошие результаты лечения. Однако на практике результаты лечения в разных клиниках значительно варьируют. Как правило, хирург использует тот метод, которым он лучше владеет и который позволяет ему получить приемлемые результаты лечения. В российском здравоохранении выбор метода операции определяется установками, принятыми в данном учреждении. Нефрологи реже направляют больных для оперативного лечения, наблюдая детей и проводя антибактериальное лечение и профилактику инфекции. Следует отметить, что такой подход оправдан при малых степенях рефлюксов и отсутствии инфекции мочевых путей.
Если не лечить первичный рефлюкс оперативными методами, то с годами он может исчезнуть самостоятельно в 10-50% случаев, однако, за это время в почке происходят необратимые изменения. Чем выше степень рефлюкса, тем ниже вероятность его самоизлечения. Наиболее вероятно исчезновение рефлюкса 1ст, поэтому при ПМР 1 ст. операции обычно не проводятся. Маловероятно самоизлечение рефлюксов 3-5 степени – поэтому они подлежат оперативному лечению. Рефлюкс 2 степени и транзиторный рефлюкс оперируют при рецидивирующем пиелонефрите. Методом выбора является эндоскопический.
Абсолютно показано оперативное лечение рефлюкса эндоскопическим или хирургическим методом, независимо от степени и возраста пациента, при рецидивирующем остром пиелонефрите. Рефлюкс 3-5 степени без обострений пиелонефрита так же, как правило, лечат оперативными методами. Стерильный рефлюкс 1-3 степени без воспалительных изменений в анализах мочи может быть оставлен под наблюдением.
До настоящего времени в большинстве урологических отделений проводится хирургическое лечение пузырно-мочеточникового рефлюкса. Операции выполняются на открытом мочевом пузыре. Задачей антирефлюксных операций является создание туннеля под слизистой оболочкой мочевого пузыря, в который помещается участок мочеточника. При этом моча, заполняющая мочевой пузырь, прижимает эластичную верхнюю стенку мочеточника к нижней, препятствуя проникновению мочи из мочевого пузыря в мочеточник.
Различные хирургические методики в разных руках позволяют добиться положительных результатов в 75 – 98% случаев. Недостатки: травматичность, длительный наркоз, длительный послеоперационный период. При рецидиве рефлюкса повторные операции сложны и имеют более высокий риск неудач.
Суть метода заключается в восстановлении нарушенной антирефлюксной функции мочеточника путем введения под его выходной отдел белка коллагена или инертной пасты («безразличной» для человеческих тканей) (рис. 2). Полимер формирует бугорок, который прижимает нижнюю стенку мочеточника к верхней, восстанавливая клапанную функцию.
Рис. 2 Эндоскопическая имплантация полимера под устье мочеточника.
Вмешательство проводится в процессе цистоскопии, под кратковременным ингаляционным (масочным) или внутривенным наркозом. Используются современные детские операционные цистоскопы фирмы и специальные иглы. Продолжительность процедуры составляет 10-15 минут. Через 1-3 часа состояние пациента нормализуется. Через 2-4 суток дети выписываются под амбулаторное наблюдение. До выписки проводится антибактериальная профилактика мочевой инфекции. Контрольное обследование – через 3-6 месяцев.
Преимущества эндоскопических операций при рефлюксе очевидны: малая травматичность, короткий госпитальный период, минимальный риск осложнений. Если при этом достигается высокая эффективность (не менее 70-80% стойкого излечения после первой процедуры), то преимущества эндоскопического лечения оказываются бесспорными. В тоже время при низкой эффективности возрастает количество повторных вмешательств и наркозов, что снижает целесообразность использования метода, поэтому хирургическое лечение рефлюкса сохраняет актуальность. Следует отметить, что неправильно выполненная первичная эндоскопическая процедура резко снижает эффективность лечения, так как устье мочеточника фиксируется в невыгодном положении.
Метод имеет множество технических нюансов, поэтому результаты его применения значительно различаются. Излечение после одной эндоскопической процедуры от 25 до 95%. а окончательные результаты лечения в разных руках сотавляют от 40 до 97%. Более надежные результаты получены при использовании нерассасывающихся паст – Тефлон, Дефлюкс, Дам+. Лучшие результаты отмечены при. первичных процедурах, рефлюксах малых степеней, отсутствии грубой аномалии устья мочеточника и патологии мочевого пузыря.
По нашим данным (урологическое отделения РДКБ) стойкое излечение ПМР при эндоскопическом лечении всех его форм составляет 95%, при рефлюксе 2-3 степени 98%, при рефлюксах 4-5степени 84-89%. В настоящее время проведено лечение более 2.500 пациентов. Таким образом, эффективность эндоскопического лечения в нашей клинике выше, чем хирургических методов, что и определяет его приоритетное использование.
Консультации (от 0 до 18 лет) проводятся в поликлинике Российской Детской Клинической Больницы или в каб. 8 корп. последний этаж (Москва, Ленинский проспект 117. Запись на прием по телефонам +7-916-610-70-82; 8(495) 936-92-30 и 8(495)434-76-00
Пузырно-мочеточниковый рефлюкс у детей (далее — ПМР) представляет собой заброс ретроградного тока мочи из пузыря в мочеточник. Болезнь в среднем встречается у 1% новорожденных.
Отсутствие комплексного лечения приводит к хроническому воспалению глубоких слоев мочевого пузыря и возможной инвалидности. Заболевание характерно тем, что у ребенка нарушен обратный отток мочи, т.е. моча движется в обратном направлении к почкам, вызывая ПМР.
Выделяют 6 основных причин рефлюкса:
- патологические нарушения функции почечной системы;
- нефропатия органов, происходит сбой правильного обмена веществ в детском организме, повышается внутреннее давление мочи;
- травмы устья мочеточника;
- цистит;
- сморщивание органа;
- нейрогенная дисфункция.
- рефлюкс низкого давления, возникает во время начальной фазы наполнения мочевой системы
- высокого давления, обусловлен врожденной недостаточностью. Развивается на фоне нейрогенного поражения (только в период мочеиспускания)
- простой, первичный, развивается на фоне инфицирования мочеполовых органов
- хронический, характеризуется высокой частотой ПМР.
У детей младшего возраста нарушается почечная функция, происходит воспаление, резко возрастает давление в почечной лоханке, происходит нарушение ткани и защитной оболочки органов. В результате почка перестает правильно функционировать, теряет свои основоположные функции, смещается и вовсе перестает работать. Медикаментозное лечение здесь бессильно, требуется только хирургическое вмешательство.
ПМР сопровождается мочекаменной болезнью, в почках и мочевых путях образуются камни, формирующиеся из составных частей мочи. В последние годы этот недуг носит наследственный характер, многие годы может оставаться незамеченным, проявляется возникновениями острой боли в поясничной области в стадии хронического развития.
- торможение в физическом развитии;
- дефицит массы у новорожденных;
- видоизмененная патология мочевого пузыря, определяется при проведении рентгена;
- повышенная температура, которая усиливается со временем и не сбивается;
- боли, колики, рези в животе;
- кровянистые выделения в процессе мочеиспускания;
- болезненный внешний вид.
Проявляется болезнь при наличии в анализах мочи повышенного количества лейкоцитов, температура удерживается на уровне 38-39 градусов длительное время. Также наблюдаются жалобы на боли в боку или пояснице. У детей до года рефлюкс обнаруживают в процессе проведения УЗИ мочеполовой системы.
Установить диагноз можно с помощью цистографии, в мочевой пузырь через катетер вливается специальный раствор рентгеноконтрастного вещества до начала мочеиспускания. Критерии, по которым определяется положительный результат, являются:
- выраженное расширение мочеточника;
- пониженный уровень заброса мочи;
- транзитное прохождение мочи по мочеиспускательному каналу.
Впоследствии определяется степень осложнения ПМР, назначается медикаментозное лечение или хирургическое вмешательство.
Существуют два вида оздоровительной терапии, консервативное и хирургическое. Первое основывается на поддержании стерильности мочи и снижение риска рефлюксной нефропатии. Медикаментозное лечение, которое приписывает лечащий врач уролог, состоит в назначении ежедневных доз антибиотиков, сульфатрим, триметоприм и многие другие.
А также регулярный массаж в поясничной области, применение методов лечебно-физической культуры (лфк), специальная диета, которая основывается на поддержании обмена веществ и выработки меньшего количества мочи. Ультрасонография почек проводится каждые 6 месяцев, для выявления стадии развития болезни.
Второй вид лечения рекомендован в том случаи, когда сохраняется пузырно-мочеточниковый рефлюкс, и нет видимых результатов выздоровления после консервативного вмешательства.
Есть два метода хирургического лечения ПМР у детей:
- Лапаротомия, операция проводится под общим наркозом, разрезается брюшная полость и устраняется анатомический дефект клапана.
- Эндоскопическая терапия, введение в организм имплантата, который будет препятствовать обратному ходу мочи в почки.
Только в 10% случаев первичный рефлюкс может исчезнуть самостоятельно, но даже и в этом случаи избежать необратимых изменений в почечной системе невозможно. Последняя стадия заболевания обязывает обратиться к хирургу и провести эндоскопическую терапию или операцию, без которых довольно быстро можно получить летальный исход.
Различные народные средства не будут помощниками в этом деле, а могут только усугубить положение. Оперативное лечение оправдано и при малых степенях рефлюкса. Устранить инфекцию мочевых путей можно при антибактериальном воздействии препаратов на организм, принимая антибиотики и назначенные доктором-нефрологом таблетки.
При выявлении признаков крипторхизма (отсутствия или неопущения яичек в мошонку) либо симптомов гипоспадии (неправильном развитии полового члена) повышается риск развития ПМР, особенно у грудничков и детей до года.
Эффективность оперативного лечения наиболее высокая, метод действенный, окончательные результаты показывают от 40 до 97% отсутствия грубых аномалий устья мочеточника в последующие годы жизни детей-пациентов.
На сегодняшний день пузырно-мочеточниковый рефлюкс у детей излечим и не вызывает паники общественности. Подобная болезнь имеет множественные виды лечения, при правильной профилактике и диетическом питании можно достичь высоких результатов, а в будущем про болезнь и вовсе не вспоминать.
Вы еще не лайкнули?
При рефлюксе увеличивается лоханка почки, что может вызвать атрофирование стенок и сдавливание фильтров почки.
Диагноз рефлюкс почки ставят тем детям, у которых происходит возврат мочи из мочевого пузыря обратно в почку. Профилактикой заболевания служит диагностика. Определив причину можно вылечить ребенка за короткий промежуток времени.
Почечные клубочные фильтры, через которые проходит кровь, очищают ее и выводят переработанную жидкости в лоханку. Из нее моча поступает в мочеточник и скапливается в пузыре. При его наполнении, срабатывает рефлекторный сигнал, который подается в мозг.
В случае нейрогенных нарушений функций мочеточника или мочевого пузыря, моча не опорожняется совсем или остается частично в нем. Происходит ее обратный отток в лоханку. Наполняясь в ней, урина начинает поступать в почки и сдавливать фильтрующие клубочки. При таком процессе очищение крови нарушается и происходит интоксикация организма.
Появляются первые признаки такие, как:
- увеличение температуры тела;
- появление озноба;
- болевые ощущения в области живота и поясницы, нередко, спазматического характера;
- большие промежутки по времени между периодичностью мочеиспускания.
- Врач должен провести пальпацию почки для определения ее плотности и визуальных параметров.
- Измеряют давление и температуру тела пациента.
- Назначают сдачу анализа крови и мочи в лабораторию.
- Проводят исследование ультразвуком.
- Берут биопсию тканей.
- Проводится цистограмма мочевыводящей системы.
- Назначают цистоуретрограмму мочевого пузыря.
Исследования рентгеноскопии, необходимые при рефлюксе почки, могут иметь ограничения по возрасту и состоянию здоровья ребенка.
Появление первых симптом рефлюкса почки требует неотлагательного их лечения.
При наличии бактерий в моче назначают антибиотики. Они нейтрализуют возникший инфекционный процесс в системе выделения урины.
Используют радикальный метод лечения –хирургическая операция.
Оперативное вмешательство, как крайняя мера, помогает лечению рефлюкса почек у детей на промежуточном этапе, пока не развилась почечная недостаточность.
Применяют метод – инвазивная эндоскопия. При проведении такой операции в мочевыводящий канал вводят цистоскоп до места, где находится мочевой пузырь. Эта процедура позволяет сделать операцию на клапане. «Заплатка» из специальных биоразлагаемых материалов, внедренная в мочевой пузырь методом инвазивной эндоскопии, хорошо адаптируется на месте, не отторгается организмом и обеспечивает клапану полноценную функцию по выведению мочи из организма.
Слабая иммунная система ребенка не может в полной мере защитить от инфицирования организма. Не до конца вылеченные простудные и инфекционные заболевания могут отрицательно повлиять на нервные окончания, от которых зависит функция мочевого пузыря.
Врачи констатируют наличие генного фактора, который передается по наследству. Если в роду были аномалии почек или системы мочеиспускания, то ребенок может унаследовать эти заболевания.
К причинам, вызвавшим заболевание, могут привести полученные травмы любого участка на пути образования и продвижения урины.
- Повышаются лейкоциты в крови.
- Происходит атрофия тканей и образование рубцов пораженных мест.
- Может возникнуть хроническая почечная недостаточность.
- Появится зависимость продолжительности жизни от очищения крови диализом.
- Начнутся заболевания сердечнососудистой системы.
- Произойдет интоксикация организма.
- Возникновение заболеваний инфекционного характера, не имеющих отношения к системе мочевыделения, станут нормой.
- Произойдет повышение уровня солей в моче.
- Начнется образование песка в урине.
- Возникнет мочекаменная болезнь.
- Разовьется гипертония.
Последствия от рефлюкса почки могут привести к необратимому процессу, так как полностью нарушенные функции органа не восстанавливаются. Потребуется аппаратурное очищение крови диализом или их трансплантация.
Видео: Пузырно-мочеточниковый рефлюкс
У детей появление рефлюкса почки может привести к ее сморщиванию, пиелонефриту, нефросклерозу и повреждению всей системы циркуляции кровотока. Рубцовые образования почечной ткани приведут к стабильной гипертонии и болезни сердца.
После проведенных хирургических операций ребенок должен быть под контролем специалистов не менее пяти лет.
источник