Почему светлый кал у взрослого, что это значит, причины, симптомы и признаки, как лечить кал светлого или бледного цвета, возможные осложнения и диагностика заболеваний.
Светлый стул может быть из-за недостатка желчи или закупоркой желчных протоков. Стул светлого или глиняного цвета может появиться после теста в толстой кишке с применением бария (например, клизма бария). Барий может попасть в кал и окрасить его.
Очень светлый кал может быть из-за проблем в пищеварительном тракте. Неспособность поглощать жиры может привести к окрашиванию стула в светлый цвет (от соломенно-желтого до серого), а внешне будет казаться жирным.
Чаще всего кал окрашивает пища. Например, если вы пьете много молока, то цвет кала станет светлее, жирная пища действует аналогичным образом на цвет. Если кал посветлел, то стоит вспомнить что вы ели в последние несколько дней и сократить или убрать эту еду из рациона питания.
Скорее всего в рационе преобладает растительная пища. Для здоровье это не вредно, но для нормализации стула включить в рацион больше белковой пищи и чаще есть мелкими порциями.
Если такой кал единожды появился или в течении дня, то не стоит волноваться. Но если цвет долго сохраняется, то возможны проблемы с поджелудочной железой.
Если кал бежевого цвета, то возможно проблема с печенью или желчными путями.
Основные причины светлого кала:
- Питание
- Заболевания ЖКТ
- Воспаление
- Рак
- Алкоголь
- Медицинские препараты
Если кушаете много творога, сметаны, молока, кефира и другие Употребление кисломолочные продукты. Кал будет иметь бледный оттенок, может быть немного желтый.
Болезни, которые меняют цвет кала:
- Гепатит — серьезное заболевание, которое охватывает печень.
- Холецистит — воспаление желчного пузыря.
- Панкреатит — воспаление поджелудочной железы.
- Болезнь Крона — воспалительный процесс желудочно-кишечного тракта.
- Билиарный цирроз — воспаление или раздражение желчных протоков в печени.
- Онкологические болезни кишечника, печени, поджелудочной железы или желчного пузыря.
- Желчные камни — отвердевшие отложения в желчном пузыре.
- Склерозирующий холангит — воспаление или рубцевание желчных протоков
Желчные камни — отвердевшие отложения в желчном пузыре, которые могут заблокировать поток желчи.
Лекарства могут растворять камни в желчном пузыре. Если лекарства не помогли, потребуется операция по удалению желчных камней.
Кисты могут препятствовать оттоку желчи. Если лечение не помогло, то нужна операция по их удалению. Операция проводится лапароскопически с небольшими разрезами.
Некоторые виды рака могут вызвать светлый стул.
Рак поджелудочной железы может вызвать светло-желтого цвета кала из-за недостатка пищеварительных ферментов.
В некоторых случаях рак поджелудочной железы может блокировать желчный проток. Опухоли желчевыводящих путей и другие виды рака, которые блокируют желчные протоки, приводят к образованию бледного или глинистого стула.
Злоупотребление спиртными напитками может влиять на цвет кала, окрашивать его в светлый цвет, может сопровождаться поносом. Со временем печень начинает хуже выводить токсины из организма и цвет стул постепенно меняет оттенок. В таком случае стоит делать больше промежутки между приемами алкоголя.
Кал светлеет во время приема следующих препаратов:
- Антибиотики
- Лекарства от подагры
- Противовоспалительные препараты
Если кал окрасился в светлый цвет при приеме препаратов и не проходит 3-5 дней, то скажите своему врачу об этом, чтобы сменили препараты.
При употреблении витаминов кал может окрашиваться в светлый цвет, а моча в темный. Это происходит из-за большого количества веществ (полезных), которые поступили в ваш организм.
Симптомы и признаки светлого кала:
- Тошнота и рвота
- Пожелтение кожи
- Вздутие живота
- Боль в животе
- Температуры выше 39 градусов
- Жидкий стул с непереваренной пищи
- Снижение веса
- Метеоризм
- Понос
Проблемы с работой пищеварительным трактом могут быть причиной бледного кала со зловонным запахом. Проблемы могут сопровождаться диареей (частые походы в туалет поносом).
Если вонь и понос не проходят, то возможно проблемы с желчным пузырем.
Если светлый цвет кала сопровождается зернышками, то в этом нет ничего плохого. Это остатки еды, которые не успели перевариться. Если примесь в виде червяков, то это паразиты и следует обратиться к врачу.
Светлый кал со слизью может быть из-за неправильного питания. Например, если вы употребляете много молочных продуктов, бананов или дыни.
Большое количество слизи в кале может говорить о заболеваниях кишечника или пищевом отравлении.
Светлый кал при беременности может быть из-за сбоев с кишечнике. Может сопровождаться поносом, запорами или вздутием живота. Чаще всего сбой вызван нарушением микрофлоры кишечника. Если такое произошло, то врач выпишет лекарства, которые не навредят организму, но восстановят кишечник.
Серый цвет кала и темная моча может говорить об фазе острого гепатита. Воспаление печени нарушает желчеобразование, из-за чего кал белеет, а билирубин выводится через почки, поэтому кожа желтеет, а моча темнеет.
Лечение светлого кала начинается с питания. Если кал на восстанавливает цвет в течении суток:
- Пересмотреть рацион питания, исключить жареную и жирную еду, снизить употребление молочной продукции.
- Употреблять пищу каждый день в одно и то же время, есть немного, но часто.
- Отказаться от алкоголя.
При спазмах и холецистите врач может назначить Холосас, Хофитол или Аллохол. При дисбактериозе Линекс или Бифидумбактерин.
Если светлый кал сопровождается тошнотой, рвотой, высокой температурой, похудением, диарее — запишитесь на прием к врачу.
Распространенное осложнение при светлом кале — желтуха. Связано с накоплением желчи в теле. При желтухе желтеет кожа и белки в глазах.
Немедленно обратитесь к врачу, если заметили признаки желтухи. Этот симптом говорит о заболевании печени.
При диагностики причин светлого кала врач спросит о симптомах, общем состоянии здоровья и лекарствах, которые вы принимаете. Если причина не ясна из первичного обследования, врач запросит тесты и анализы:
- Анализы крови для проверки инфекции.
- Компьютерная томография (КТ) для проверки печени и желчных протоков.
- Магнитно-резонансной томографии (МРТ) для получения всех деталей желчевыводящей системы.
- УЗИ брюшной полости для проверки всех внутренних органов.
источник
Группа заболеваний печени, при которых поражаются клетки данного органа, объединена общим названием гепатиты. В диагностике болезни большую роль играет такой признак, как изменение цвета мочи.
Различают инфекционные и иные разновидности гепатитов. Наиболее известными и распространенными являются вирусные гепатиты А, В и С. Первый вид чаще проявляется как острое заболевание, гепатиты же В и С склонных к скрытому протеканию и переходу в хроническую форму.
Одним из признаков гепатитов, особенно гепатита А, является желтушный цвет кожи и склер глаз. Именно поэтому заболевание в просторечии часто именуется желтухой.
Особенность всех видов гепатита – длительный инкубационный период. У типов В и С – до нескольких месяцев. И даже считающийся острым гепатит А проявляется через 3-6 недель после заражения.
Желтухой чаще всего называют гепатит А, или болезнь Боткина. Однако, несмотря на название, протекать заболевание может и без ярко выраженного симптома в виде желтушного цвета кожи.
Порядка 70% заболевших, особенно из числа взрослых, переносят болезнь А – типа совершенно без симптомов, либо путая их с признаками острых респираторных заболеваний.
Действительно, симптомы болезни схожи с ОРЗ, ОРВИ, гриппом:
В отсутствии пожелтения кожи и склер человек может не обратиться к врачу, и гепатит так и останется нераспознанным. И даже для медика при такой картине необходимы дополнительные сведения и обследования, чтобы выявить коварное заболевание.
Темный цвет мочи и обесцвеченный кал при гепатите являются одними из важных признаков, которые помогут отличить заболевание печени от простуды и гриппа.
Если при плохом самочувствии, расстройстве пищеварения, повышении температуры обнаружено сильное потемнение мочи, а также светлый цвет кала, человеку нужно обязательно обратиться к врачу!
Любой гепатит, даже протекающие нетяжело, грозит обернуться хронической формой. А это значит, вирус будет вести свою разрушительную деятельность на протяжении долгого времени, что может обернуться серьезнейшими проблемами с печенью. Именно поэтому важно обнаружить болезнь как можно раньше.
Если моча и кал меняют свой цвет – это уже повод заподозрить какие-либо нарушение в деятельности органов пищеварения и организма в целом.
- Моча меняет свой цвет на гораздо более темный. Она напоминает крепкий черный чай, к тому же может сильно пениться.
- Кал, наоборот, теряет обычный цвет, становится светлым, близким к белому.
Вещество под названием билирубин влияет на цвет мочи.
Билирубин – главная составляющая желчи, желчный пигмент. Появляется после расщепления гемоглобина и других веществ в печени, селезенке и ряде других органов. Продукты распада концентрируются печенью в желчи и выводятся из организма. Билирубин в норме содержится в крови в небольшом количестве. Его увеличение свидетельствует о нарушении работы печени либо других проблемах деятельности организма.
Анализ крови, в том числе на содержание билирубина, является информативным методом определения желтухи. Однако и анализ мочи может сказать о многом, тем более изменение ее цвета заметно и без специальных исследований.
При росте количества билирубина в крови по причине нарушения работы печени он выделяется в мочу. Эту работу выполняют почки, фильтрующие кровь и выводящие из нее ненужные вещества. Повышение билирубина в моче – здесь он называется уробилин – и придает ей такой насыщенный темный цвет, схожий с цветом желчи.
Кроме того, при анализе мочи во время желтухи можно обнаружить повышенное содержание эритроцитов и белка. Все это дает врачу возможность сделать заключении о болезни. Однако для полной достоверности обычно делается также анализ крови больного.
В нормальном здоровом организме билирубин частично выводится с мочой, частично попадает в кишечник. Там он преобразуется в стеркобилин и придает калу характерный цвет. При заболевании печени ее клетки перестают нормально выводить билирубин из крови, поэтому в кишечник вещество не попадает. И каловые массы не получают свойственной окраски, становятся обесцвеченными. Это также является одним из признаков желтухи, то есть той или иной разновидности гепатита.
При выздоровлении пациента со временем его выделения приобретают свойственный им цвет: моча из темной становится привычно-желтоватой, а кал, наоборот, темнеет.
При подозрении на желтуху врач обязательно оценит общее состояние и назначит дополнительные обследования.
Под нарушениям состояния понимаются признаки:
- интоксикации – плохое самочувствие
- лихорадки – озноб, температура
- диспепсии – понос, тошнота
- желтушный цвет покровов.
При заболевании не обязательно наличие всех признаков. При пальпации доктор может обнаружить увеличение в области печени, однако это нарушение также может отсутствовать. Поэтому особенно информативными для врача будут сведения об изменении цвета мочи и кала. Если моча сильно темнее, а кал становится светлым, это также трактуется как признак гепатита.
Чтобы подтвердить диагноз, специалист направляет больного на общий, биохимический анализ крови и общий анализ мочи. Они покажут уровень билирубина, свидетельствующий о нарушении работы печени. Кроме того, существует специальный анализ крови на маркеры вирусного гепатита. Совокупность данных позволяет врачу поставить диагноз и назначить лечение пациента.
- Много способов перепробовано, но ничего не помогает.
- И сейчас Вы готовы воспользоваться любой возможностью, которая подарит Вам долгожданное хорошее самочувствие!
Эффективное средство для лечения печени существует. Перейдите по ссылке и узнайте что рекомендуют врачи!
источник
Чаще всего светлый стул у взрослого указывает на наличие патологий печени. Поэтому, если человек в течение долгого времени замечает, что цвет стула изменен – желательно как можно быстрее записаться на прием к врачу и пройти необходимые исследования.
В норме кал здорового человека имеет коричневый цвет. Красные кровяные тельца расщепляются в организме, после чего начинают зарождаться новые. В результате распада образуется билирубин. Он некоторое время сохраняется в желчном пузыре, входит в состав желчи, и вместе с ней попадает в кишечник. Часть желчи выводится, а часть – перерабатывается. Поэтому и образуется коричневое соединение, из-за которого экскременты приобретают характерный цвет. Если данное соединение отсутствует, соответственно, кал светлеет.
Важно: Если вы отмечаете данное явление редко – не факт, что светлый цвет кала указывает на заболевание. Тем не менее, лучше обратиться к специалисту – в случае, если имеется патология, устранить на начальной стадии ее можно будет быстрее и проще.
Не всегда фекалии, имеющие светлый оттенок, являются признаком болезни. Большую роль играет рацион. Например, если человек употребляет много молока – цвет также может изменяться. Для того, чтобы все нормализовалось, достаточно просто сократить потребление этих продуктов.
Рассмотрим патологические состояния, при которых выделяется светлый кал у взрослого.
- Гепатит. Существует много разновидностей данного заболевания, но стоит выделить главное – при этом недуге патологический процесс охватывает печень. Симптомы – тошнота, ухудшение общего самочувствия, пожелтение кожных покровов, асцит и т.д.
- Холецистит. Так называют патологию, при которой происходит воспаление желчного пузыря. Данное явление сопровождается сильнейшими болями в животе, тошнотой, повышенной температурой. Также появляется жидкий стул у взрослого, в массах можно наблюдать частички непереваренной пищи.
- Панкреатит. При этом заболевании воспаляется поджелудочная железа. Случается при регулярном применении некоторых медикаментов, злоупотреблении жирной пищей и алкогольными напитками. Также панкреатит может возникнуть при инфекции внутренних органов. Кал при панкреатите становится светлым, больного беспокоят боли в желудке.
- Болезнь Крона. Очень сложный недуг, при котором воспалительный процесс распространяется на все органы желудочно-кишечного тракта. Появление светлого поноса у взрослого в данной ситуации – распространенное явление.
- Онкологические болезни ЖКТ. В основном, развитие опухолей на внутренних органах протекает без видимых симптомов. Рак дает о себе знать только тогда, когда новообразование вырастает до определенных размерах. Тогда проявляется симптоматика – рвота, боли, снижение массы тела, каловые массы становятся светлыми.
Также стоит отметить, что фекалии светлеют в результате приема фармакологических препаратов. К ним относятся:
- сильнодействующие антибиотики;
- лекарства от подагры;
- препараты, имеющие противовоспалительное действие.
Что делать в таких ситуациях? Прежде всего, не поддаваться панике. Препараты отменять не стоит, понаблюдайте за цветом испражнений в течение 3-5 дней и обязательно оповестите врача о данном явлении.
На заметку! Некоторые ученые утверждают, что причины светлого кала у здоровых людей заключаются в употреблении жирной и молочной пищи. Сюда относится сливочное масло, сметана и т.д.
Итак, рассмотрим, что же может означать тот или иной оттенок стула.
- Светло-коричневый. Часто появляется у людей, в рационе которых преобладает растительная пища. Никакого вреда здоровью это не несет, также, как и не является заболеванием. Если массы слишком быстро проходят по толстой кишке, появляется бледно-коричневый кал. Чтобы нормализовать работу желудка, необходимо добавить в рацион белковую пищу, а также перейти на дробное питание.
- Очень светлые экскременты. О чем говорит данное явление? Скорее всего, есть неполадки в функционировании поджелудочной железы. Необходимо проконсультироваться с доктором – такое явление может стать первым признаком диабета, либо онкологических недугов. Не стоит волноваться, если вы отметили очень бледный кал единожды. Поводом для беспокойства является регулярность.
- Светло-желтый. Как уже было сказано выше, на окраску воздействует билирубин. С точки зрения медиков, желтый цвет является нормальным явлением и о патологиях не свидетельствует.
- Бежевый. Очень светлый кал свидетельствует о том, что у человека сужены желчные протоки, либо печень вырабатывает билирубин нестабильно. Для того, чтобы выявить причину, необходимо обратиться к врачу и сдать некоторые анализы. Самолечение в данной ситуации неэффективно.
Что может быть светлое в кале после злоупотребления спиртными напитками? Все связано с тем, что при приеме алкоголя печени нужно справиться со своими функциями – выводить токсины из организма. Если человек к тому же злоупотребляет жирной пищей – такая нагрузка для органа является непосильной. Также человек может отметить появление поноса светлого цвета.
В нашем организме печень выступает в качестве фильтра. Основная ее задача – пропускать через себя все вредные вещества. Если человек систематически употребляет спиртное, клетки начинают разрушаться. Для того, чтобы структура восстановилась, нужно время. Если его нет, с каждым разом процесс замедляется, начинает развиваться гепатит. Одним из симптомов этого серьезного заболевания является кал светлого цвета. Также гепатит может сопровождаться потемнением мочи, пожелтением склер глаз, кинжальной болью в животе и т.д.
Темно-желтого цвета моча в утренние часы – это нормально, поскольку в это время она имеет повышенную концентрацию. Также данное явление может проявить себя при обезвоживании – при сильной жаре, или тяжелых физических нагрузках.
Если кал светлого оттенка, моча при этом темная, вполне возможно, что человек принимает препараты, которые влияют на этот фактор. Например, витамины могут поспособствовать окрашиванию мочи и кала, как и антибиотики.
Иногда данное явление свидетельствует о том, что присутствует повышенная концентрация желчи либо говорит о распаде крови.
Реже светлые цвета фекалий появляются, если человек принимает фенол либо крезол. Может быть, данное явление связано с поражением либо интоксикацией печени.
Важно: Билирубин, который окрашивает стул в коричневый цвет, при попадании в кровоток может окрашивать мочу. При этом слизистые и кожный покров желтеют. По соотношению цвета мочи и кала сделать выводы о недуге сложно.
Что может означать светлый кал со зловонным запахом? Чаще всего это связано со сбоями в работе ЖКТ. Подтверждением тому может стать диарея – если человек испытывает частые позывы к опорожнению кишечника, при этом кал имеет жидкую консистенцию – скорее всего, жиры в организме перевариваются очень медленно. Этот фактор должен насторожить, поскольку в некоторых случаях светлый понос является следствием появления камней в желчном пузыре, реже – развития онкологических недугов.
Также неприятный запах, и светлый цвет может появиться при панкреатите в хронической форме. При онкологических болезнях поджелудочной такое явление также можно встретить. Медлить не нужно – пусть пациент как можно скорее пройдет все необходимые анализы и обследования для того, чтобы знать диагноз точно.
Что делать, если в каловых массах были отмечены сгустки слизи? Скорее всего, присутствует проктит, либо внутренние свищи.
Если человек отмечает присутствие зернышек, волокон – в этом нет никакой патологии. Это части еды, которые желудок не успел переработать.
Причины светлого кала у взрослого с белыми примесями в виде червяков – паразиты. Скорее всего, в кишечнике появились острицы либо аскариды. В таком случае требуется консультация и обследование у паразитолога.
У взрослого человека данное явление свидетельствует о развитии патологии под названием бродильная диспепсия. Стул при этом приобретает кислый запах, становится жидким. Человек может ощущать вздутие, дискомфорт, урчание в желудке, болевые ощущения при этом не выражены ярко. При этом стул становится бледным, в нем можно увидеть пузырьки, зернышки из органических кислот с примесями крови. Все это связано с тем, что имеется нарушение пищеварения.
Почему еще кал светлый и пенится? В организме не хватает ферментов, которые нужны для нормального переваривания пищи. Реже данное явление возникает из-за несоблюдения режимов питания. Также следует отметить, что данный недуг может возникать в результате чрезмерного употребления кваса, сахара, меда, квашеной капусты и т.д.
Иногда заболевание появляется в результате инфицирования болезнетворными бактериями. Кал при этом бледный, больной чувствует слабость и недомогание. Прежде всего, опасность таится в обезвоживании организма. Организм будет постепенно истощаться (без должного лечения), а состояние ухудшаться.
Светлый кал при беременности – это патологическое состояние, вызванное сбоем процессов перемещения каловых масс, еще чаще – неполадками с пищеварением. Также явление может сопровождаться поносом или запорами, чувством вздутия.
Часто причиной, по которой становится белого цвета стул, является дисбактериоз. Так называется нарушение микрофлоры кишечника. Полезные бактерии и микроорганизмы отвечают за нормальное переваривание пищи, ее усвоение, детоксикацию, ограждают от заражения паразитами. Если же микрофлора изменяется, моторика и переваривание нарушаются, у беременной женщины меняется цвет и консистенция кала. Необходимо обратиться к врачу, он назначит безопасное и эффективное лечение.
Если был замечен кал светлый, в первую очередь, нужно:
- Наладить рацион, кушать в строго определенные часы, понемногу, но часто.
- Исключите из рациона жареное, жирное, также нужно снизить количество потребляемой молочной продукции.
- Кроме того, следует полностью отказаться от алкоголя.
Если нужный эффект будет достигнут – нужно пересмотреть свой образ жизни, задуматься о том, что при беспорядочном питании и злоупотреблении алкоголем страдают все системы и органы – печень, почки, поджелудочная, сердце и т.д.
Если было замечено, что появился светлый цвет кала у взрослого, при этом все сопровождается тошнотой, рвотой, высокой температурой, похудением, диарее – нужно как можно быстрее обратиться к врачу. Только опытный специалист сможет определить причину такого явления и помочь избавиться от беспокоящей симптоматики.
источник
Синдром желтухи – окрашивание кожного покрова, белков глаз и видимых слизистых оболочек в желтый цвет, что обусловлено патологической концентрацией билирубина в крови. Это клинический симптом, который проявляется на фоне ряда патологий внутренних органов.
Выделяют несколько типов и подтипов желтух, которые характеризуются различными этиологическими факторами, сопутствующей симптоматикой. Для лечения важно установить причину, потому что воздействовать на симптом бессмысленно. Диагностика комплексная, носит дифференциальный характер.
Рассмотрим классификацию, патофизиологию, причины возникновения и особенности течения разных видов, а также выясним, желтуха и гепатит – это одно и то же или нет?
В клинической практике выделяют несколько разновидностей желтух, отличающиеся патогенезом, течением. Некоторые требуют своевременного и адекватного лечения, другие же являются физиологическим состоянием (преимущество у детей).

Биохимия желтухи гемолитической формы показывает высокое содержание билирубина непрямой фракции, который не успевает конъюгироваться (соединяться) с печеночными клетками в организме.
В основе механизма развития лечит относительно недостаточная функциональность гепатоцитов, которые не способны связать большое количество билирубина свободной фракции, сформировавшегося вследствие гемолиза эритроцитов.
Медицинские специалисты называют такие причины:
- Дефекты эритроцитов и гемоглобина наследственного характера.
- Влияние гемолитических плазматических факторов.
- Инфаркт, обширное внутреннее кровотечение.
- Механический распад эритроцитов в кровеносных сосудах.
У некоторых пациентов гемолитическая желтуха проявляется наряду с другими симптомами при онкологических заболеваниях. В более редких случаях этиология базируется на лучевой болезни, проведении радиотерапии.
- Корпускулярный вид, обусловлен различными причинами несостоятельности эритроцитов.
- Экстракорпускулярный тип. Первоисточники – внешние факторы – инфекции, токсины, ядовитые гемолитические вещества, механические нагрузки на печень.
- Постгеморрагический тип развивается вследствие массового разрушения эритроцитов в участках кровоизлияний.
К характерному признаку относят одновременную бледность кожи и окрашивание в лимонно-желтый цвет, потемнение мочи, умеренные боли в эпигастральной области, нарушения работы пищеварительной системы.

Это следствие патологий, при которых нарушается метаболизм внутри печени, транспорт билирубина.
Патологический синдром в зависимости от течения бывает печеночно-клеточный, холестатический и энзимопатический; разделяют врожденный и приобретенный комплекс симптомов.
Этиология паренхиматозной желтухи:
- Заболевания инфекционного происхождения.
- Токсическое влияние.
- Перерождение печеночных тканей.
- Аутоиммунные расстройства.
- Внутрипеченочная форма холестаза.
- Наследственной формы гепатозы.
- Другие причины – сердечная недостаточность, трансфузии, ДВС-синдром, сердечная недостаточность.
К характерным признакам относят интенсивный желтый окрас кожи с красным оттенком, выраженный зуд. У многих пациентов моча становится темного цвета, а кал наоборот обесцвечивается.
Больные жалуются на тянущие ощущения в области правого подреберья, диспепсические нарушения – повышенное газообразование, жидкий стул, тошноту и рвоту

Это вторичный синдром, который осложняет сопутствующие патологии брюшной полости.
У 20% больных пожелтение кожи происходит на фоне ЖКБ, у 67% при раке, у 3% другая этиология.
Желтушность имеет следующие причины:
- Аномальное развитие. Невозможно полноценное отхождение желчи на фоне атрезии желчевыводящих каналов. Механическим препятствием могут быть кисты, дивертикулы.
- Заболевания желчных каналов невоспалительного характера (обтурация дуоденального сосочка конкрементами, его рубцевание, стеноз).
- Воспалительные реакции. К существенному стенозу или полному перекрытию отхождения желчи приводит острая форма холангита, холецистита, воспаление в поджелудочной железе.
- Объемные новообразования. При опухоли головки поджелудочной железы, печеночных каналов и холедоха формируются условия для стойкой механической желтухи.
Чаще всего лечение проводится хирургическим способом. Но даже после удаления желчного пузыря у пациентов иногда развивается постхолецистэктомический синдром, характеризующийся пожелтением кожного покрова.
Также выделяют другие разновидности желтух, которые относительно неопасны для человека, поскольку в ряде случаев являются физиологическим явлением.
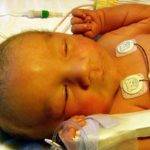
Если грудничок пожелтел, была диагностирована прегнановая желтуха, то специфическое лечение не назначается. Маленькому пациенту ставят диагноз гипербилирубинемии, наблюдают. В большинстве случаев симптом нивелируется самостоятельно в течение нескольких месяцев.
Точных причин прегнановой формы желтухи не установлено, выделяют такие провоцирующие факторы:
- Недоношенность.
- Генетический фактор.
- Нарушение процессов обмена.
- Продолжительная асфиксия в период родов.
- Родовая травма.
- Влияние лекарств, которые приводят к стойкой интоксикации.
В редких случаях высокое содержание билирубина в крови требует лечения, поскольку присутствует эндокринный фактор. Младенец в таком случае не только желтеет, но и отекает, снижается артериальное давление, появляются продолжительные запоры.
Чрезмерное повышение билирубина требует помощи врачей, поскольку есть риски развития энцефалопатии – патологии, которая затрагивает ЦНС, приводит к интоксикации, высока вероятность летального исхода.
Под истинной желтухой понимают высокое содержание билирубина, которое спровоцировано различными причинами, связанными с нарушением функциональности печени, распадом эритроцитов, перекрытием желчных каналов и пр.
В медицинской литературе имеется четкое пояснение, касающееся ложной желтухи (другое название – каротиновая). Она не представляет опасности для взрослого или ребенка, поскольку связана с накоплением в теле каротина, что обусловлено чрезмерным потреблением моркови, свеклы, апельсинов.
Иногда она развивается вследствие приема лекарств, в составе которых имеется мепакрин, пикриновая кислота. Отличительная особенность – кожа становится желтого окраса, однако слизистые оболочки и белки глаз не изменяются.
Желтуха новорожденных – неонатальный синдром, который проявляется видимым окрашиванием кожи, слизистых и склер глаз в желтый цвет.
Причина – повышение билирубина в крови малыша. Неонатальная желтуха бывает патологического и физиологического характера, по происхождению бывает приобретенной либо наследственной. На основе лабораторных анализов определяют тип.
Конъюгационная желтуха у новорожденных детей проявляется гипербилирубинемией, которая возникает по причине плохого очищения билирубина печеночными клетками.

Желтуха и гепатит – это не одно и то же. Желтуха является симптомом, а гепатит – заболеванием, которое нарушает работу печени, что и приводит к развитию такого признака.
Дифдиагностика начинается с исключения внешних причин, которые способны привести к изменению цвета покровов. В частности, нужно убедиться, что пациент не принимает препараты с акрихином, не работает с профессиональными красителями, не ест много моркови и пр. Во всех перечисленных случаях билирубин по анализам в норме, другие жалобы отсутствуют.
Диагностику начинают с выявления билирубина в крови и его фракций, ЩФ, АСТ, АЛТ, ГГТ, трансаминаз. Когда показатели имеют отклонения от нормы, переходят к более сложному этапу выявления причин.
При дифдиагностике важно выявить нарушения отдельных звеньев пигментного обмена (печеночные, надпочечные и подпеченочные желтухи), а потом уже переходить к поиску причин внутри группы.
В таблице представлены отличительно-диагностические признаки механической, печеночной и гемолитической желтух:
| Показатели | Печеночная | Обтурационная | Гемолитическая |
| Анамнез пациента | Контакт с веществами токсического происхождения; инфекционные недуги, чрезмерное потребление алкоголя. | Боль в области правого подреберья, оперативные вмешательства на желчевыводящих каналах, резкое понижение массы тела. | Желтуха у близких родственников, появление в детском возрасте. Окрас кожи становится более насыщенного цвета на фоне пребывания на холодном воздухе. |
| Цвет кожного покрова | Оранжевый, желтый. | Зеленый, слегка серый или желтый. | Лимонный. |
| Выраженность окрашивания | Умеренно. | Умеренно или выражено. | Незначительно . |
| Зуд | Иногда. | Практически всегда. | Нет. |
| Дискомфорт в области проекции печени | Часто. | Редко. | Нет. |
| Размеры железы | Гепатомегалия либо уменьшение. | Гепатомегалия. | Норма, умеренное увеличение. |
| Болезненные ощущения в зоне правого подреберья | Иногда. | Практически всегда. | Нет. |
| Размеры селезенки | Увеличение. | Норма (редко увеличение). | Увеличение. |
| Цвет урины | Потемнение. | Потемнение. | Норма. |
| Уробилин в урине | Отсутствует либо умеренное повышение. | Отсутствие (при условии полной закупорки). | Повышение. |
| Цвет фекалий | Обесцвечивание. | Обесцвечивание. | Нормальный либо темный. |
| Функциональные пробы | Высокая концентрация билирубина связанной и свободной фракции, повышение активности трансаминаз, иногда ЩФ. | Высокая концентрация связанной формы билирубина, повышение ЩФ, осадочные пробы – отрицательно. | Высокое содержание свободного билирубина, отрицательно осадочные пробы, активность ЩФ без патологических изменений. |
| Специфические тесты | Биопсия, лапароскопия, радиоизотопное исследование. | Рентгеновское исследование, биопсия, лапароскопия, фибросканирование, гепатография. | Реакция Кумбса, выявление резистентности эритроцитов, электрофорез гемоглобина. |

Используют гормональные таблетки, антибиотики, индукторы ферментов печени, фототерапию.
Сколько длится курс, зависит от выраженности симптомов, самочувствия пациента.
На фоне паренхиматозной желтухи осуществляется этиопатогенетическое лечение того состояния, которое привело к высокому содержанию билирубина.
Непосредственно для поддержки печени назначают гепатопротекторы (по отзывам врачей, хороший эффект дает Карсил, Эссенциале Форте); лекарства, которые предупреждают склероз печеночных тканей.
Механическая желтуха в большинстве картин требует оперативного вмешательства. Чаще всего практикуются инструментальные малоинвазивные методики, которые сокращают период реабилитации, редко приводят к развитию отрицательных явлений.
источник
Каждый человек знает, какой цвет стула является для него нормальным, и замечает, когда экскременты приобретают необычный окрас. Светлый кал, как у ребенка, так и у взрослого человека, может говорить о заболеваниях, игнорировать которые нельзя во избежание серьезных последствий. Важно обращать внимание на симптомы, сопровождающие изменения окраски стула.
Испражнения здорового человека состоят из остатков пищи, употребляемой последние 2-3 дня. При нормальном состоянии, цвет фекалий варьируется от светло-коричневого до темно-коричневого, консистенция плотная, отсутствует специфический запах и посторонние примеси. Если вы заметили появление непривычно светлых испражнений, не стоит делать поспешных выводов и паниковать. Надо выявить возможные причины. Изменение окраса кала провоцируют:
- физиологические процессы;
- лекарственные препараты;
- разные болезни.
Обесцвеченные экскременты у взрослого бывает связано с употреблением в пищу большого количества жирной пищи. Например, сметаны или сливочного масла. При этом изменение цвета каловых масс не доставляет дискомфорта человеку. Пересмотрите свой рацион, исключите жирные продукты и придерживайтесь диетического питания. Через несколько дней стул нормализуется.
На осветление фекалий влияет прием лекарственных препаратов. Например, антибиотиков, противогрибковых, оральных контрацептивов. Прием лекарств следует прекратить и обратиться к своему лечащему врачу для назначения терапевтических мероприятий. Большую опасность представляет изменение цвета стула, сопровождающееся повышением температуры тела и болями различной интенсивности в области живота.
Цвет кала сигнализирует о работе печени и поджелудочной железы. В период беременности органы женщины работают с усиленной нагрузкой. Осветление фекалий связано с патологическим состоянием, сопровождающимся сбоем процесса пищеварения. Источником светлого кала у беременных становится дисбактериоз или чрезмерное увлечение поливитаминными комплексами. Вам следует обратиться к лечащему врачу для назначения необходимого лечения.
Осветление фекалий провоцируют заболевания, нарушающие нормальное функционирование печени, поджелудочной железы и желудочно-кишечного тракта. Постарайтесь оценить свое самочувствие. Как изменилось ваше состояние здоровья за последние дни, недели, месяцы? Вспомните, какие болезни вы перенесли в недалеком прошлом. Если светлый кал связан с заболеваниями, нередко наблюдаются такие симптомы:
- общая слабость;
- повышение температуры тела;
- боли в животе;
- желтый цвет кожи и глазных склер;
- темная моча;
- тошнота, рвота;
- метеоризм;
- потеря аппетита и снижение веса;
- необъяснимое увеличение объемов живота;
- кожная сыпь.
Обнаружив у себя непривычное изменение цвета фекалий, сопровождающееся резким ухудшением состояния здоровья, срочно обратитесь к лечащему врачу. Он даст направление на прохождение анализов, на основе которых выявит причину осветления испражнений и назначит соответствующую терапию. Игнорировать свое неудовлетворительное состояние крайне опасно, это может быть признаком серьезных заболеваний:
- Гепатита. О развитии воспалительного заболевания печени, вызванного токсическим, инфекционным или алкогольным отравлением, свидетельствуют тянущие боли в правом боку, расстройство желудка, желтый оттенок кожи. Без терапии болезнь приводит к циррозу печени.
- Холецистита. Воспаление желчного пузыря сопровождается острыми болями в животе, снижением аппетита, повышением температуры тела, тошнотой. Фекалии при холецистите имеют жидкую консистенцию, иногда с остатками непереваренной пищи.
- Панкреатита. Воспаление поджелудочной железы происходит в результате неправильного питания, злоупотребления алкоголем, инфекционных заболеваний внутренних органов и приема лекарственных препаратов. Острая фаза панкреатита сопровождается режущими болями в животе, рвотой, диареей.
- Болезнь Крона. Хроническое расстройство пищеварительной системы, причиной которого становятся аллергические реакции, психосоматические и инфекционные заболевания, проявляется осветлением испражнений, рвотой, повышением температуры тела, нередким появлением крови в фекалиях.
- Онкологических заболеваний пищеварительного тракта. Развитие злокачественных новообразований на внутренних органах протекает бессимптомно. Первые признаки проявляются, когда опухоль достигает определенного размера. Среди симптомов врачи выделяют: боль в области брюшной полости, запор или диарею, рвоту, отсутствие аппетита, резкое снижение веса.
Употребление человеком преимущественно растительной пищи приводит к осветлению фекалий. Это не является патологией и не несет риска для вашего здоровья. При ускоренном прохождении пищеварительных масс по толстой кишке, стул приобретает светло-коричневый цвет. Введение в рацион питания белковых продуктов и дробное питание нормализуют работу пищеварительного тракта.
Фекалии человека приобретают неестественный оттенок при чрезмерном употреблении в еду пищевых красителей, которые в большом количестве содержатся в сладкой воде, алкогольных напитках, сладостях. Увлечение препаратами растительного происхождения, биологически активными добавками приводит к окрашиванию стула в зеленоватый оттенок. После отказа от продуктов цвет кала восстанавливается в течение 3-5 дней. В других случаях зеленый кал — это симптом заболеваний:
- Дисбактериоза. Нарушение микрофлоры кишечника сопровождается жидкими испражнениями со специфическим гнилостным запахом.
- Острого энтероколита. Воспаление желудочно-кишечного тракта в острой форме сопровождается дискомфортом и резкими болями в животе, диареей, рвотой. Каловые массы имеют зеленый оттенок со следами гноя.
- Инфекционные заболевания желудочно-кишечного тракта проявляются общей слабостью человека, тошнотой, повышением температуры тела. Испражнения приобретают светло-зеленый цвет и содержат примеси крови, гноя или слизи.
На окраску фекалий влияет билирубин, выделяемый вместе с желчью печенью. Желтый стул у здорового человека, с медицинской точки зрения, — явление нормальное. Беспокойство у вас должен вызывать бежевый кал. Это может значить, что печень нестабильно вырабатывает билирубин или что сужены желчные протоки. Для выявления причин обратитесь к лечащему врачу, который проведет обследование и назначит соответствующую терапию.
Серый цвет испражнений в сочетании с уриной цвета «крепкого чая» — это тревожный признак острой фазы гепатита. Воспаление печени приводит к нарушению функции желчеобразования, что и становится причиной побеления кала. При гепатите выработанный организмом билирубин выводится через почки и кожу, поэтому моча приобретает темный цвет, а кожа — желтый.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Данная патология характерна не только для взрослого поколения, но и для детей. Так, желтуха новорожденных является довольно распространенной неонатальной патологией. По статистическим данным она занимает 4 место в структуре заболеваемости малышей первой недели жизни. Встречается она у 0,7 процентов новорожденных. Механическая желтуха также является не менее редкой патологией. Она встречается у 40 процентов пациентов, страдающих желчекаменной болезнью. У людей с опухолевым поражением печени и желчных путей желтуха встречается в 99 процентах случаях. Паренхиматозная желтуха характерна для вирусного поражения печени. Однако возникает она не сразу, а лишь на декомпенсированных стадиях, когда организм уже не в состоянии самостоятельно бороться с заболеванием.
Для синтеза билирубина гемоглобин поступает из разрушенных эритроцитов. Средняя продолжительность жизни красных кровяных телец (эритроцитов) равняется 120 суткам. После окончания этого периода эритроциты разрушаются, а гемоглобин, ранее в них содержащийся, поступает в печень и в селезенку. Изначально железо билирубина подвергается окислению, потом трансформируется в ферритин. Синтезированное порфириновое кольцо путем нескольких реакций превращается в билирубин.
Образовавшийся билирубин поступает в кровеносное русло. Билирубин нерастворим в воде и поэтому для своей транспортировки использует белок альбумин. С током крови билирубин доставляется к клеткам печени – гепатоцитам. Изначально он улавливается этими клетками, а потом транспортируется в печень, где связывается с глюкуроновой кислотой, после чего выделяется в желчные капилляры. Выделяют два вида билирубина — свободный (непрямой) и связанный (прямой). До связывания с глюкуроновой кислотой билирубин называется свободным. После конъюгирования (соединения) с кислотой билирубин становится связанным или прямым.
Секреция желчи происходит согласно градиенту (разности) давления — печень выделяет желчь при давлении 300 – 350 миллиметров водяного столба. Далее она накапливается в желчном пузыре, который уже выделяет желчь в зависимости от потребности. Билирубин поступает в кишечник и под действием ферментов превращается в мезобилиноген и уробилиноген. Из кишечника уробилиноген выделяется в виде стеркобилиногена (60 – 80 мг в сутки). Последний окрашивает кал в коричневый цвет. Небольшая часть уробилиногена заново всасывается через кишечник и с током крови попадает в печень. У здорового человека печень полностью метаболизирует уробилин, поэтому в норме в моче он не определяется. Часть же стеркобилиногена попадает в общий кровоток и выводится почками (около 4 мг в сутки), придавая моче соломенно-желтый цвет.
Таким образом, обмен билирубина в организме является достаточно сложным и включает в себя несколько этапов. Нарушение одного из них может стать причиной желтухи.
Причинами желтухи являются:
- непроходимость желчных путей и желчного пузыря;
- патологии печени (гепатиты, циррозы);
- преждевременное разрушение эритроцитов.
Непроходимость желчных путей
Тотальная или частичная непроходимость желчных путей является одной из самых частых причин желтухи. При этом развивается желтуха, которая называется механической или подпеченочной. Название желтухи в данном случае отражает причину заболевания. При механической желтухе повышение концентрации билирубина крови происходит вследствие закупорки протоков. Закупорка желчных путей может быть спровоцирована различными патологиями.
Причинами закупорки желчных путей являются:
- камни желчного пузыря или желчных путей;
- рак поджелудочной железы;
- киста, локализованная в области головки поджелудочной железы;
- опухоли желчных протоков;
- стенозы (сужения) желчных путей.
Эти и многие другие патологии могут стать причиной полной либо частичной закупорки желчных путей. Это, в свою очередь, ведет к нарушению оттока желчи и ее накоплению в желчных путях. Со временем давление в протоках повышается, а желчь, пытаясь найти путь оттока, начинает пропитывать стенки желчного пузыря. В результате этого билирубин и желчные кислоты выходят в кровь. Содержание билирубина в плазме крови начинает превышать норму. Кожа и слизистые быстро окрашиваются в желтушный цвет.
Поскольку желчь вследствие обструкции (нарушения проходимости) не попадает в кишечник, то кал, пациента страдающего механической желтухой, обесцвечивается. В то же время свободно циркулирующий билирубин в крови придает ей темно-коричневый цвет.
Патологии печени (гепатиты, циррозы)
Различные заболевания печени провоцируют развитие истинной или так называемой «паренхиматозной» желтухи. Чаще всего в основе паренхиматозной желтухи лежит инфекционное или токсическое поражение клеток печени (гепатоцитов).
К патологиям, которые могут провоцировать паренхиматозную желтуху, относятся:
- острый гепатит;
- обострение хронического гепатита;
- цирроз печени, в том числе первичный билиарный цирроз;
- систематическое употребление алкоголя;
- интоксикация грибами;
- сепсис;
- мононуклеоз;
- лептоспироз;
- воздействие некоторых вирусов, ядов.
В основе этих заболеваний лежит нарушение метаболизма, захвата и транспорта билирубина в гепатоцитах, что приводит к развитию цитолитического и холестатического синдрома. Первый синдром отражает процесс разрушения клеток (цито-клетка, лизис – разрушение), который происходит с высвобождением билирубина. Холестатический синдром характеризуется застоем желчи и уменьшением ее поступления в кишечник. Эти два синдрома и определяют клиническую картину паренхиматозной желтухи. Цвет кожных покровов при этом виде желтухи отличается красноватым оттенком («красная желтуха»). Как и при остальных видах желтухи сначала окрашиваются склеры, мягкое небо, а потом уже кожные покровы. В результате разрушения гепатоцитов (которые уже содержат в себе пигменты) происходит попадание билирубина в лимфатические и кровеносные сосуды. Попадая в кровеносное русло билирубин, окрашивает кожу и склеры в желтый цвет.
Препараты, приводящие к развитию паренхиматозной желтухи
Преждевременное разрушение эритроцитов
Преждевременное разрушение эритроцитов лежит в основе гемолитической или надпеченочной желтухи. В данном случае рост концентрации гемоглобина крови происходит за счет интенсивного распада эритроцитов и, как следствие, чрезмерной выработки непрямого билирубина (поскольку в эритроцитах содержится именно непрямой билирубин). Явление массивного распада эритроцитов можно наблюдать при патологии селезенки, а именно при первичном и вторичном гиперспленизме. Также причиной интенсивного распада красных кровяных телец могут быть анемии.
Вследствие распада эритроцитов, образуется большое количество непрямого билирубина, метаболизировать который печень не успевает. Таким образом, часть билирубина, который все же захватывается гепатоцитами, связывается с глюкуроновой кислотой, а часть остается несвязанной. Несвязанный билирубин, которого в норме быть не должно, окрашивает слизистые и кожу в ярко-лимонный цвет.
Гемолитическая желтуха также может быть аутоиммунного характера. В основе этого заболевания лежит массивное разрушение эритроцитов собственными клетками организма. Причины аутоиммунной гемолитической желтухи, как и других аутоиммунных заболеваний, неизвестны. Причиной желтухи также могут быть различные генетические заболевания.
К генетическим патологиям, которые сопровождаются желтухой, относится синдром Жильбера. Это генетическое заболевание, при котором в гепатоцитах нарушается процесс метаболизма билирубина (его захват и усваивание). Соотношение мужчин и женщин при этой патологии равно 3 к 4, а средний возраст дебюта заболевания приходится на 12 – 25 лет.
Содержание общего билирубина в крови колеблется от 5,1 до 21,5 микромоль на литр. На долю непрямого (свободного) билирубина приходится 4 – 16 микромоль на литр (75 – 85 процентов от общего), в то время как концентрация прямого (связанного) составляет 1 – 5 микромоль на литр (15 – 25 процентов от общего).
Рост концентрации билирубина в крови свыше 27 – 34 микромоль на литр называется гипербилирубинемией. Билирубин связывается с эластическими волокнами кожи и конъюнктивы и придает коже и слизистым желтушное окрашивание.
В зависимости от того, насколько высок уровень билирубина, выделяют несколько степеней тяжести желтухи.
Степенями тяжести желтухи являются:
- легкая форма желтухи при концентрации билирубина до 85 микромоль на литр;
- умеренная форма желтухи при концентрации билирубина от 86 до 169 микромоль на литр;
- тяжелая форма желтухи при повышении уровня билирубина более 170 микромоль на литр.
То, насколько ярко происходит окрашивание кожи и слизистых (интенсивность желтухи), зависит от цвета кожи, концентрации билирубина и кровоснабжения ткани. Первоначально окрашиваются видимые слизистые, то есть склеры. Именно поэтому при подозрении на патологию печени врач изначально осматривает склеры пациента.
Несколько позднее присоединяется желтушное окрашивание кожных покровов. Если медицинская помощь не будет оказана вовремя, то кожа приобретает зеленоватый оттенок. Это объясняется постепенным окислением билирубина в биливердин, который обладает зеленым цветом. Если даже на этом этапе пациенту не оказать помощь, то кожные покровы и слизистые приобретают черновато-бронзовую окраску. Таким образом, эволюция кожных покровов при желтухе выглядит следующим образом. Сперва желтый цвет, затем зеленоватый, а потом цвет бронзы.
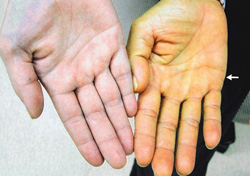
Отличием псевдожелтухи от истинной желтухи является то, что в первом случае в желтый цвет окрашивается только кожа, во втором и кожа, и слизистые.
К видам желтухи относятся:
- механическая желтуха (подпеченочная);
- гемолитическая желтуха (надпеченочная);
- печеночная желтуха (паренхиматозная).
Название желтухи отражает суть ее патогенеза, а именно наличие фактора обструкции. Причиной в данном случае является механический фактор, а именно частичная или полная непроходимость желчных путей. В качестве механического фактора могут выступать камни, абсцессы, опухоли, кисты. Все эти структуры создают препятствия для тока желчи. В результате этого желчь начинает накапливаться в желчных путях.
Интенсивность накопления зависит от степени обструкции. Если камни или киста полностью закрывают просвет протока, то дальнейшее поступление желчи в кишечник прекращается. Желчь накапливается в желчных путях, создавая в них повышенное давление. Не найдя далее выхода, она начинает просачиваться в кровеносное русло. В результате этого компоненты желчи, а именно билирубин и желчные кислоты, попадают в кровь. Билирубин окрашивает кожные покровы и слизистые в желтушный цвет.
Симптомами механической желтухи являются:
- выраженный зуд;
- желтушное окрашивание кожи и слизистых;
- снижение массы тела.
Выраженный зуд
Поскольку при механической желтухе в кровь высвобождается большое количество желчных кислот (компонентов желчи), появляется выраженный кожный зуд. Он значительно ухудшает качество жизни больного, нередко являясь причиной бессонных ночей. Кожный зуд при механической желтухе объясняется раздражением нервных окончаний желчными кислотами.
Желтушное окрашивание кожи и слизистых
Интенсивность желтухи зависит от концентрации билирубина в крови. Как правило, при механической желтухе рост концентрации билирубина происходит очень быстро. Поэтому окрашивание кожных покровов всегда выражено очень ярко. Особенностью механической желтухи является зеленоватый оттенок кожных покровов.
Снижение массы тела, дефицит витаминов
Из-за того, что желчь не поступает в просвет кишечника, не происходит усваивания жирных кислот и жирорастворимых витаминов. Напомним, что желчь выполняет важнейшую роль в процессе усваивания потребляемой пищи. Она расщепляет на мелкие молекулы жиры, способствуя их всасыванию. Также благодаря компонентам желчи происходит всасывание витаминов А, Д, Е и К. Поэтому нередко при обструкции желчного пузыря (или при другой механической причине) пациенты быстро начинают худеть.
Постепенно развивается дефицит всех жирорастворимых витаминов — А, Д, Е и К. Дефицит витамина А приводит к развитию такого заболевания как куриная слепота. Недостаток витамина Д лежит в основе развития остеопороза и болевого синдрома в позвоночнике. При хроническом холестазе (застое желчи) развивается остеомаляция, которая проявляется в снижении плотности костной ткани. Симптоматика дефицита витамина Е очень разнообразная. Она включает такие симптомы как полиневропатия, дегенерация сетчатки, мозжечковая атаксия. Наиболее опасным последствием холестаза является дефицит витамина К, который проявляется геморрагическим синдромом.
Если желчь застаивается длительное время, то в ней начинают развиваться воспалительные процессы. Воспалительный процесс в желчных путях называется холангитом. Для него кроме желтухи также характерна лихорадка с ознобом и боль в правом боку.
Механическая желтуха отличается не только клиническими симптомами, но и лабораторными признаками. Для нее также характерен ахоличный (бесцветный) кал, моча цвета пива, повышение уровня всех компонентов желчи.
Диагностика механической желтухи
Как правило, диагностика механической желтухи не представляет затруднений. Очень часто причиной являются камни в желчном пузыре или холангит (воспаление в желчных путях). В этом случае наблюдается триада Шарко — боль в правом подреберье, температура и желтуха. Боль, на которую жалуется при этом пациент, очень сильная, почти невыносимая. Пациент мечется, не может присесть. Основным методом диагностики чаще всего является ультразвуковое исследование (УЗИ). Характерным признаком блокады желчных путей на УЗИ является расширение желчных протоков (билиарная гипертензия).
Кроме УЗИ нередко прибегают к эндоскопической холангиопанкреатографии. Данный метод диагностики проводится с помощью эндоскопа (полой трубки), который вводится в двенадцатиперстную кишку. Далее из эндоскопа протягивается зонд с прикрепленной на конце видеокамерой, который достигает желчных протоков. Изображение с протоков передается на экран монитора. Таким образом, достигается более полная и ясная картина состояния желчных протоков.
В пользу диагноза механической желтухи говорит повышенная концентрация билирубина, желчных кислот, печеночных ферментов. При врачебном осмотре пальпируется плотная и бугристая печень, а в зоне проекции желчного пузыря наблюдается локальная болезненность.
Название данного вида желтухи отражает механизм ее образования. В основе развития желтухи лежит гемолиз (разрушение) эритроцитов, отсюда и название – гемолитическая желтуха.
Гемолитическая желтуха характеризуется интенсивным распадом эритроцитов и выходом из них большого количества билирубина. Гемолитическая желтуха еще называется надпеченочной. Это означает, что причина данного заболевания кроется не в самой печени (как при печеночной форме), ни под ней (как при механической), а выше, то есть еще в кровеносной системе. Основным лабораторным признаком при гемолитической желтухе является рост концентрации непрямого билирубина.
Причинами массивного распада эритроцитов могут быть анемии, попадание в организм различных ядов и токсинов, которые приводят к разрушению красных кровяных телец.
Симптомами гемолитической анемии являются:
- желтуха ярко-лимонного цвета;
- спленомегалия;
- изменения со стороны крови.
Желтуха
При гемолитической желтухе кожные покровы отличаются своим ярко-лимонным цветом. Степень желтушности умеренная. Причиной окрашивания кожных покровов в желтый цвет является циркуляция в крови повышенного количества непрямого билирубина. Как и при остальных видах желтухи, сначала окрашиваются слизистые оболочки (склеры и мягкое небо), а потом сама кожа. Гемолитическая желтуха всегда сопровождается анемией, так как происходит распад эритроцитов. Если анемия выражена очень сильно (концентрация гемоглобина снижается менее, чем 70 грамм на литр), то желтушность может уступать бледным кожным покровам. Зуд выражен умеренно либо вовсе отсутствует.
Спленомегалия
Спленомегалия – это синдром, который характеризуется увеличением размеров селезенки. Увеличение размеров селезенки зависит от интенсивности гемолиза (разрушения эритроцитов). Нередко спленомегалия сопровождается гепатомегалией (увеличением печени). Моча и кал при гемолитической желтухе приобретает интенсивно темный цвет.
Изменения со стороны картины крови
В крови при гемолитической желтухе резко повышается концентрация непрямого билирубина, в то время как уровень прямого (связанного) остается в пределах нормы. Также в крови появляется большое количество молодых и незрелых эритроцитов, которые приходят на смену разрушенным. Данный феномен называется ретикулоцитозом (молодые формы эритроцитов называются ретикулоцитами) и характерен для всех гемолитических желтух. Еще одним индикатором гемолитической желтухи является повышенный уровень сывороточного железа. Печеночные пробы и холестерин в пределах нормы.
Причинами печеночной (паренхиматозной) желтухи являются:
- инфекционные и токсические гепатиты;
- вирусные гепатиты В, С, Д;
- билиарный цирроз печени;
- интоксикация лекарственными средствами.
В результате деструктивного действия вируса или медикамента (в зависимости от причины желтухи) клетки печени разрушаются. Из разрушенных гепатоцитов в лимфатические и кровеносные сосуды попадают желчные пигменты, в том числе и билирубин. Основная часть билирубина попадает в мочу и окрашивает ее в темный цвет. В кишечник билирубина попадает меньше, поэтому кал при паренхиматозной желтухе всегда светлый.
Симптомы и признаки печеночной желтухи
Клиническая картина паренхиматозной желтухи определяется ее причинами. Если в основе желтухи лежит интоксикация, то будут присутствовать такие симптомы как тошнота, рвота, боль в животе. Желтуха в данном случае отличается шафранным оттенком, в результате чего кожа пациента приобретает красный цвет. Если течение желтухи затягивается, а адекватное лечение отсутствует, кожа может приобретать зеленоватый оттенок. Паренхиматозная желтуха также сопровождается кожным зудом, однако он менее выражен, чем при механической желтухе. В крови повышается уровень всех печеночных ферментов — аминотрансферазы, альдолазы, фосфатазы. Моча приобретает темный цвет (оттенок пива). При пальпации печень увеличена в размерах, плотная и болезненная. Нередко печеночная желтуха может осложняться геморрагическим синдромом.
Диагностика основывается на жалобах пациента, лабораторных и объективных данных. Пациенты с печеночной желтухой предъявляют жалобы на боли в правом подреберье, умеренный зуд и диспепсические явления (тошноту, рвоту). К лабораторным данным относится повышение уровня билирубина в крови, печеночных ферментов, появление уробилина в моче и стеркобилина в кале. К объективным данным относятся признаки, выявляемые самим врачом в ходе осмотра. Это цвет кожных покровов (шафранный цвет), увеличенная и болезненная печень.
Этот вид желтухи является самым распространенным и составляет порядка 90 процентов от всех диагностированных случаев окрашивания кожи в желтый цвет у новорожденных. Согласно статистике, с физиологической желтухой рождается порядка 60 процентов младенцев. В большинстве случаев диагностируется это явление у недоношенных детей. Проявляется окрашивание тканей в период с 3 по 5 день рождения и сохраняется не более чем на 2 – 3 недели.
Причины
Причиной желтушного окрашивания тканей у новорожденных является незрелость систем, которые отвечают за обмен и вывод билирубина (вещества, появляющегося вследствие распада эритроцитов). В организме человека билирубин перерабатывается печенью и выводится естественным образом. В момент внутриутробного развития обрабатывать билирубин плода «помогает» организм матери. После рождения детский организм не справляется самостоятельно с «обезвреживанием» всего объема желчного пигмента. Кроме того, после рождения уровень билирубина в крови значительно увеличивается. Это происходит потому, что при внутриутробном развитии плод нуждается в большем количестве эритроцитов, а после рождения необходимость в них снижается. Эритроциты начинают распадаться, формируя билирубин. Увеличившееся количество билирубина в сочетании с незрелостью детской печени приводят к тому, что пигмент начинает скапливаться в организме новорожденного. Существует ряд факторов, которые увеличивают вероятность появления у новорожденного желтухи физиологического типа.
Обстоятельствами, которые способствуют развитию физиологической желтухи, являются:
- несбалансированный рацион будущей матери;
- употребление табачной продукции и другие вредные привычки женщины;
- наличие у беременной сахарного диабета;
- дефицит йода в период вынашивания плода;
- употребление некоторых лекарственных препаратов;
- общее неудовлетворительное физическое состояние женщины.
Все эти моменты негативно влияют на развитие плода, в результате чего ребенок появляется на свет с несформированной ферментативной системой, и его организм не справляется с выводом билирубина.
Симптомы
Единственным симптомом физиологической желтухи является желтоватый оттенок кожных покровов. Поведение ребенка при этом соответствует норме – он активен, не капризничает, хорошо кушает. Иногда, при сильно выраженном окрашивании кожи, младенец может быть слишком сонливым, вяло кушать. Уровень гемоглобина при сдаче анализов в норме, кал и моча обладают естественным цветом.
Лечение
Физиологическая желтуха не требует врачебной помощи. В некоторых случаях новорожденному назначается внутривенное введение глюкозы. Наиболее действенным методом лечения такого состояния является грудное вскармливание. Особенно эффективно грудное молоко действует первые дни после рождения, так как оказывает легкое слабительное действие, в результате чего желчный пигмент быстрее выводится вместе с калом.
Также рекомендуются частые гуляния на открытом воздухе под солнцем, потому что солнечные лучи превращают билирубин в нетоксичное соединение, которое в течение 12 часов выводится из организма.
Максимальный срок физиологической желтухи – 3 недели. На протяжении этого срока следует наблюдать за тем, не становится ли желтизна более выраженной. Если оттенок становится более интенсивным, следует обратиться к врачу. Также прибегнуть к врачебной помощи необходимо в случае, если спустя 21 день после рождения кожа ребенка не приобрела естественный оттенок.
Последствия
Физиологическая желтуха не представляет собой какой-либо угрозы для дальнейшего роста и развития новорожденного.
Патологическая желтуха встречается не так часто, чем предыдущий вид, но отличается более продолжительным и тяжелым течением. В отличие от физиологической, эта форма желтухи проявляется на первые сутки после рождения и может продолжаться неопределенное время.
Симптомы
Вне зависимости от причины, которая спровоцировала патологическую желтуху, существует ряд общих симптомов этого состояния.
Общими признаками патологической желтухи являются:
- при патологической форме желтухи окрашивание кожи более интенсивное;
- желтушный оттенок может наблюдаться на видимых слизистых (например, во рту) и глазных склерах;
- кроме желтизны на коже могут присутствовать точечные кровоизлияния и синяки;
- отличительным признаком патологической желтухи является ее волнообразное течение (цвет кожи может начать восстанавливаться, а затем снова приобретать желтушный оттенок);
- поведение ребенка заторможенное и вялое, он отказывается от пищи или кушает неохотно;
- может присутствовать повышенный тонус мышц, монотонный плач;
- нередко моча становится более темной, а кал, наоборот, обесцвечивается;
- при прогрессировании патологической желтухи могут развиваться и такие симптомы как судороги, замедление сердечного ритма, сильный пронзительный плач;
- при отягощенных случаях новорожденный может впасть в ступор или кому.
Помимо общих симптомов существуют и некоторые специфические признаки патологической желтухи, характер которых определяет причина, спровоцировавшая это состояние.
Причины
На сегодняшний день различают более 50 факторов, следствием которых может стать патологическая желтуха.
Наиболее распространенными причинами патологической желтухи являются:
- Аномальное строение эритроцитов. Является врожденным заболеванием, при котором желтушность кожи сопровождается увеличением печени и селезенки. Впоследствии у ребенка развивается анемия.
- Несовместимость резус-фактора, группы крови или других показателей крови матери и плода. Провоцирует усиленный распад эритроцитов, вследствие чего развивается патологическая желтуха, при которой кожа приобретает выраженный желтый оттенок.
- Кефалогематома (скопление крови под надкостницей черепных костей). Формируется гематома по причине травм, которые ребенок может получить при прохождении через родовые пути или из-за неправильного положения в утробе. При рассасывании гематомы в кровь попадают продукты распада гемоглобина, вследствие чего кожа приобретает характерный оттенок.
- Синдром Жильбера. При этом заболевании нарушается процесс вывода билирубина из организма из-за аномального строения гепатоцитов (клеток печени). Часто такую патологическую желтуху диагностируют как физиологическую.
- Синдром Криглера-Найяра. Тяжелое заболевание, передающееся по наследству, при котором поражается нервная система ребенка. Желтуха проявляется в первые часы после рождения.
- Синдром Дабина-Джонсона. Врожденная патология, для которой характерно нарушение процесса вывода билирубина из печени. Окрашивание кожи при этом слабое или умеренное, может быть немного увеличена печень.
- Особенности состава грудного молока. В некоторых случаях в грудном молоке присутствует повышенная концентрация жирных кислот и других веществ, которые нарушают процесс выведения билирубина у новорожденного. В отличие от других форм патологической желтухи в этом случае окрашивание кожи происходит на 3 день и сохраняется на протяжении 1 – 2 месяцев. При переводе на искусственное вскармливание проявления желтухи значительно снижаются.
- Дефицит гормонов у новорожденного. При недостаточной функции щитовидной железы у ребенка блокируется созревание ферментов, которые отвечают за правильный метаболизм билирубина. Желтый оттенок кожи сохраняется продолжительное время, в некоторых случаях до 20 недель. Патологическая желтуха сопровождается сухостью кожи, отечностью, вялостью. Также для этой патологии характерно увеличение живота, нарушения пищеварения (запоры или поносы), низкая температура тела, низкий грубый голос.
- Поражения печени вирусного или бактериального характера. Желтизна может проявиться как сразу после рождения, так и спустя несколько недель. Помимо основных симптомов отмечаются такие признаки как вздутие живота, рвота, увеличение и уплотнение печени.
- Аномальное строение желчных путей. При этой патологии просвет желчных путей сужается или полностью закупоривается. Из-за этого отток желчи нарушается, и билирубин попадает в кровь. Изначально желтая кожа постепенно приобретает зеленоватый оттенок. Печень при этом значительно увеличивается в размерах, на животе проступают расширенные вены.
Последствия
При отсутствии своевременно и правильно назначенного лечения патологическая желтуха может привести к различным серьезным осложнениям. Последствия такого состояния могут проявляться как в течение скорого времени, так и в более взрослом возрасте.
Возможными последствиями патологической желтухи являются:
- Токсическое отравление. При избытке билирубина это вещество начинает скапливаться в жировой ткани и других структурах организма, что может привести к интоксикации.
- Альбуминемия. Высокий уровень билирубина приводит к тому, что в крови снижается количество белка альбумина. Это состояние сопровождается сильными отеками, диареей.
- Билирубиновая энцефалопатия. Поражение головного мозга, которое развивается вследствие воздействия на него билирубина. Сопровождается судорогами, нарушением слуха, параличами и может привести к нарушению психического и физического развития ребенка.
Профилактика желтухи у новорожденного, вне зависимости от ее вида, должна начинаться еще в период планирования беременности. Особенно актуально соблюдение мер предосторожности для женщин, находящихся в группе повышенного риска рождения ребенка с этой патологией.
Факторами, которые увеличивают риск рождения ребенка с желтухой, являются:
- возраст женщины меньше 18 или старше 40 лет;
- наличие абортов и/или выкидышей в анамнезе;
- ранее перенесенные преждевременные роды;
- курение и другие вредные привычки во время беременности;
- сахарный диабет у беременной;
- внутриутробные инфекции;
- отрицательный резус-фактор крови;
- желтуха у рожденных ранее детей.
Женщинам, которые входят в группу повышенного риска, необходимо наблюдаться у врача с момента планирования и на протяжении всего срока беременности. При отрицательном резус-факторе назначаются специальные препараты для связывания резус-антител. В течение беременности женщине следует соблюдать сбалансированный рацион, ограничивать влияние стрессовых и других факторов, которые могут оказать неблагоприятное влияние на развитие плода.
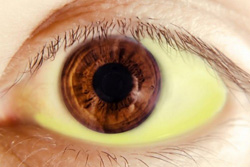
Помимо основных симптомов для желтухи характерны и симптомы того заболевания, которое является причиной желтухи.
Симптомами желтухи являются:
- изменение окраски мочи и кала;
- изменение окраски кожи;
- кожный зуд;
- изменения со стороны картины крови.
Изменение окраски мочи при желтухе является одним из первых симптомов заболевания. Одновременно изменяется и цвет кала.
Цвет мочи и кала при различных видах желтухи
