Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
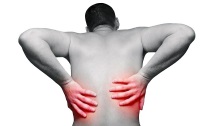
Если моча приобрела цвет мясных помоев, это очень тревожный сигнал. Он означает нарушение функции почек. Такое случается, когда фильтрация в почках увеличивает свою проницаемость, и, как следствие, в мочу попадает большое количество эритроцитов из крови. Самое главное в таком случае — как можно скорее обратиться к квалифицированному врачу, выявить причину проблем и устранить ее.
Когда моча обладает цветом мясных помоев, врачи называют это гематурией. Причиной этого явления является присутствие примеси крови в моче. Патология является бесспорным признаком заболевания почек. У здорового человека крови в моче нет — в анализах может быть выявлено не более пары клеток эритроцитов.
Окраска мочи в бурый цвет говорит о том, что содержание телец эритроцитов в ней превышено в десятки, а то и в сотни раз. Интенсивность окраски при этом может варьироваться.
Как правило, выделяют несколько оттенков:
- розоватый;
- темно-бурый
- красный, в этом случае говорят о макрогематурии — то есть наличии открытого источника крови.
Как правило, изменение цвета мочи говорит о серьезных проблемах со здоровьем, поэтому в этом случае следует незамедлительно обратиться к врачу.
Если моча цвета мясных помоев беспокоит вас, причинами могут быть проблемы при следующих заболеваниях и патологических состояниях:
- Камни в мочевом пузыре или почках. В результате повреждения слизистой оболочки острыми краями камней может возникнуть кровотечение.
- Гломерулонефрит. Обострение течения заболевания вызывает рост проницаемости сосудов в почках, из-за чего в мочу попадает большое количество красных кровяных телец.
- Онкологические заболевания. При появлении новообразований в мочевом пузыре может произойти нарушение сосудов опухоли, что и приведет к кровотечению.
Существуют и другие болезни, не имеющие прямого отношения к выделительной системе, однако также вызывающие цветовое изменение мочи.
Причины могут быть следующими:
- Порфирия. Генетическое заболевание, которые вызывает чрезмерный синтез гемоглобина. В этом случае с мочой выводятся излишки эритроцитов.
- Болезнь Верльгфа. Сопровождается разнообразными внутренними кровотечениями и сильным тромбозом.
- Гемоглобинурия. Эритроциты разрушаются в сосудах, поэтому фильтрационные качества почек снижаются и в мочу попадает гемоглобин.
Также окрашиванию мочи могут способствовать:
- употребление лекарственных препаратов;
- употребление в пищу свеклы;
- отравления;
- сильные ожоги;
- травмы поясничного отдела;
- гемотрансфузионный шок.
Тревожными признаками, сопровождающими окраску мочи в цвет мясных помоев, могут стать:
- Болезненность при мочеиспускании.
- Высокая температура.
- Сильная жажда.
- Высокое или низкое артериальное давление.
- Боли в области поясницы.
- Отеки век или ног.
- Чувство неполной опустошенности мочевого пузыря.
- Общая слабость и так далее.
Все эти признаки должны заставить вас как можно скорее обращаться к специалистам. Врач назначит анализы и поможет установить точную причину патологического состояния.
Наличие эритроцитов в моче, если их содержание достаточно высоко, может быть определено на глаз.
Но чтобы установить точные показатели содержания эритроцитов и других компонентов в моче могут потребоваться такие анализы, как:
- Посевы на изучение микрофлоры.
- Определение уровня альбумина.
- ОАК.
- Иммунологический анализ крови.
- Исследование мочи по Земницкому и Нечипоренко.
Также врач может направить вас на следующие исследования: ультразвуковое исследование мочевого пузыря и почек, МРТ почек, цистоскопия, урография экскреторным методом.
Лечение гематурии зависит от того, какими именно причинами она вызвана. Однако существует несколько общих правил, необходимых для минимизации симптомов и ускорения выздоровления.
- Соблюдать постельный режим, много отдыхать и как можно меньше двигаться.
- Соблюдать диету с пониженным содержанием соли и ограничением количества жидкости.
- Принимать препараты антикоагулянты, защищающие от образования тромбов в почках.
- Употребление иммуносупрессоров, которые укрепляют каналы в почках.
- Прием диуретиков для ускорения кровообращения в пораженной области.
Избавиться от этой проблемы поможет только врач. Поэтому при выявлении симптома гематурии и смене оттенка мочи лучше всего при первой возможности обратиться к врачу.
Моча, или урина – важная биологическая жидкость организма, ведь она выводит шлаки, токсины и прочие ненужные метаболиты. Всем привычный желтый цвет мочи – следствие присутствия в ней особого пигмента. Но иногда у человека наблюдается прозрачная моча. Обычно такое случается в жару, когда потребление жидкости возрастает. Волноваться в подобной ситуации не нужно, но при постоянном изменении цвета урины стоит бить тревогу, так как возможно развитие урологических заболеваний.
Среди составляющих бланка по общему анализу мочи значится цветовой показатель. По цвету специалист может проанализировать содержание различных минералов и других веществ в урине.
Рекомендуется выполнять общий анализ дважды в год, чтобы вовремя выявлять все возникающие проблемы и устранять их.
Урина у взрослых более насыщена по цвету, чем у детей. Нормой цвета мочи считается соломенно-желтый, который обеспечивается благодаря присутствию уробилина, урохрома, уроэритрина и ряда других пигментов. Если у человека регулярно появляется бесцветная моча, это означает об исчезновении из нее указанных красящих веществ. Поскольку пигменты формируются из солей и микроэлементов, возможно нарушение обменных процессов в организме.
Оказывается, потеря цвета уриной – нередкое явление для здорового человека. Оно связано с избыточным потреблением жидкости, что случается при сильной жажде, в жаркую погоду, при интенсивных физических нагрузках. Мочевой пузырь при этом быстро наполняется жидкостью, поэтому урина просто не успевает окрашиваться. Тем не менее моча все равно будет иметь легкий оттенок желтого, заметный, если помочиться в непрозрачную белую емкость.
Причины появления слабо окрашенной мочи могут быть иными. Если состояние не является системным, а появляется периодически, нужно искать предпосылки в:
- злоупотреблении мочегонными средствами – таблетками, чаями с диуретическими травами;
- питье большого количества черного, зеленого чая, кофе;
- усиленных физических нагрузках, тяжелом труде;
- перенесенном стрессе;
- сильном переохлаждении организма;
- употреблении спиртных напитков.
У тех, кто принимает препараты с фосфором и кальцием, моча тоже может становиться несколько светлее. Проанализировав возможные безобидные причины, можно легко найти те, что спровоцировали появление прозрачной мочи. Но в ряде случаев без врачебной помощи не обойтись, ведь изменение цвета урины может сигнализировать о развитии болезней.
Если утром моча прозрачная, а также наблюдается ночная и дневная полиурия, это может означать развитие сахарного диабета. Урина при диабете, помимо указанных признаков, обретает сладкий запах. В тяжелых случаях моча может отдавать ацетоном, а по цвету напоминает обычную воду.
Болезни печени – еще одна категория причин появления обесцвеченной мочи. Цирроз, гепатит, жировой гепатоз и прочие серьезные заболевания печени приводят к нарушению выработки пигментов. Моча не окрашивается в желтый цвет в достаточной степени, поэтому остается прозрачной. Прочие возможные признаки – пожелтение кожи, склер глаз, боли в правом подреберье, тяжесть в животе, понос и запоры, тошнота, горечь во рту. Аналогичные проблемы могут вызвать и заболевания желчного пузыря, особенно, желчнокаменная болезнь, закупорка желчного протока полипом, опухолью.
Из патологий мочевыделительной системы спровоцировать осветление урины способны:
- мочекаменная болезнь (нефролитиаз).
- опухолевые процессы в почках.
- хронический пиелонефрит.
- хроническая почечная недостаточность.
Все указанные патологии вызывают нарушение выделительной функции почек, в результате чего происходит изменение мочевого осадка и объема поступающего пигмента.
Одним из важнейших факторов, который влияет на цвет мочи, является уровень гормонов в организме. Различные гормональные отклонения у женщин вызывают изменения в обменных процессах и нарушения в общем анализе мочи. Когда моча прозрачная как вода, стоит обратиться к эндокринологу и пройти полную диагностику состояния поджелудочной железы, щитовидной железы, надпочечников. Это особенно необходимо при наличии дополнительных признаков сахарного диабета, дисфункций гормонпродуцирующих органов.
Нередко меняется оттенок мочи при беременности. Прозрачность урины чаще всего связана с токсикозом раннего срока гестации, ведь женщина начинает потреблять больше воды. При токсикозе моча может также обретать неприятный запах, но точный диагноз поставит только врач. Те же признаки характерны для развития воспалительного процесса в мочевом пузыре, уретре, почках. В последнем триместре беременности более характерно потемнение мочи, поэтому светлый оттенок требует исключения гестационного диабета.
Гинекологические заболевания также могут влиять на цвет урины. Если ее цвет слишком светлый, а в самой жидкости обнаруживаются белые выделения, это свидетельствует о воспалении стенок влагалища, шейки матки с выделением большого количества экссудата. Все указанные заболевания сопровождаются ноющими или острыми болями внизу живота, повышением температуры, общим нарушением состояния. Если к симптомам добавляется жжение, зуд и различные выделения, то речь может идти о кандидозе влагалища.
При попадании спермы в мочу последняя может обретать белый оттенок, но такое состояние у мужчин проходит в считанные часы и не является патологией. Интенсивное потребление воды во время физических нагрузок, спортивных тренировок, работы часто провоцирует осветление урины, и волноваться по такому поводу не стоит.
У мужчин увеличение объема потребляемой жидкости может быть связано с гипертонией и ожирением. Если человек не находился в жарком помещении и не трудился физически, стоит измерить уровень давления – возможно, оно окажется повышенным. Жажда, обильное выделение прозрачной мочи у мужчин может служить симптомом сахарного диабета. Сдать анализ крови на глюкозу при подозрении на это заболевание надо как можно раньше.
У ребенка бесцветная урина в первые месяцы жизни – нормальное явление. Почки у малышей работают по-другому, и концентрация пигментов в моче будет очень мала. Только при добавлении к рациону ребенка иной еды, кроме грудного молока, моча постепенно начинает темнеть. Лишь к 1,5-2 годам моча у детей становится приближенной по цвету к урине взрослого, обретая соломенно-желтый цвет.
Если у ребенка 8-10 месяцев, в меню у которого присутствует достаточное количество обычных продуктов, моча остается прозрачной, следует пройти диагностику для исключения:
- врожденного сахарного диабета;
- прочих нарушений обмена веществ;
- пиелонефрита;
- аномалий строения внутренних органов.
У детей школьного возраста причиной такой проблемы чаще становятся хронические заболевания почек, сахарный диабет. У подростков в период гормональных скачков появление прозрачной урины является нормальным, если длится не дольше 3-5 дней подряд.
Если причины данного состояния не относятся к патологическим, достаточно нормализовать питьевой режим. Взрослому человеку при отсутствии проблем с почками, сердцем надо пить 1,5-2 литра чистой воды в сутки. При нахождении в жарком, душном помещении и повышении интенсивности нагрузок потребность в воде растет.
Важно отказаться от соленой, копченой, жареной, острой пищи, которая способствует задержке жидкости и нарушению водно-солевого баланса в организме. При вынужденном повышении количества воды и последующей полиурии следует потреблять минеральные воды для предотвращения вымывания минералов из организма.
В остальных случаях привести в норму оттенок урины можно только путем лечения основной патологии. Важно регулярно проходить комплексную диагностику, если были обнаружены заболевания почек, эндокринной системы, печени. Необходимо снижать влияние стрессов, не переохлаждаться, следить за личной гигиеной, правильно питаться. Все это уменьшит вероятность развития патологий внутренних органов.
Моча коричневого цвета – достаточно частое явление и у мужчин и у женщин, хотя причины зачастую различны.
В норме моча должна иметь соломенно-желтый оттенок. Любые другие отклонения сигнализируют о том, что в организме происходят какие-то неполадки. Часто это может быть признаком серьезного заболевания.
Почему у человека цвет мочи становится темно коричневый, чем это грозит и что может сделать пациент для того, чтобы избежать подобного симптома?
При лабораторных исследованиях большое значение имеет цвет мочи. Желтоватый оттенок наблюдается в результате наличия красящего вещества урохрома.
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Кроме того, в моче присутствуют такие вещества:
- уроэритрин;
- уробилин;
- гематопорфирин;
- уророзеин и др, все они окрашивают мочу.
Окраска мочи изменяется в зависимости от ее удельного веса. Чем он больше, тем цвет насыщеннее. Конечно же, в результате патологических состояний он бывает разным – от прозрачного до почти черного.
Иногда на цвет мочи могут влиять красители, содержащиеся в свекле и бобовых.
Моча темно коричневого цвета может быть и от съеденного накануне ревеня или большого количества черного чая. Урина также может изменять свою окраску при приеме некоторых лекарственных препаратов.
Чаще всего это антибиотики, такие, как Рифампицин, Нитрофуран и другие. Цвет мочи становится коричневым, если врач назначил лекарства на основе сенны, а также некоторые другие препараты.
Прием препаратов на основе алоэ иногда также может изменить окраску мочи на темно-коричневый.
Нужно помнить о том, что характерная окраска мочи может изменяться в течение одних суток несколько раз. Особенно часто это случается после интенсивных физических нагрузок, спортивных тренировок и прочее. Это все естественные причины потемнения мочи, и беспокоиться о них не стоит.
Если накануне вы участвовали в бурном празднике с приемом большого количества алкоголя, то урина тоже может потемнеть. После того, как организм придет в себя после алкогольного отравления, цвет ее восстановится.
Моча становится намного темнее и изменяет свою окраску до бурого цвета при нарушениях питьевого режима. Если количество потребляемой человеком жидкости уменьшается, то моча темнеет. Поэтому достаточно устранить обезвоживание, как цвет урины нормализуется.
Патологические причины изменения цвета мочи на коричневый такие:
- Печеночные болезни. Под действием пигментов (в частности, билирубина) моча становится темной. Иногда врачи описываю такой цвет как «цвет темного пива». Такое, например, бывает в результате желтухи.
- Тяжелые поражения почек. В первую очередь это мочекаменная болезнь. Мочевые камни травмируют почку, а поэтому в нее попадает кровь. При поликистозе почек, а также злокачественных опухолях моча приобретает вид мясных помоев с коричневатым оттенком.
- При некоторых воспалительных заболеваниях, таких, как цистит, уретрит, пиелонефрит, гломерулонефрит также наблюдается характерное изменение окраски мочи.
- Гемолитическая анемия, которая способствует образованию большого количества билирубина.
- Тяжелое отравление медью.
- Цирроз печени.
- Тирозинемия.
- Гемохроматоз, сочетающийся с повышенным образованием в крови железа.
- Раковые заболевания печени и поджелудочной железы.
- Коллагенозы и васкулиты.
- Некоторые аутоиммунные заболевания.
А вот при таких состояниях требуется немедленная госпитализация:
- сочетание коричневой мочи с лихорадочным состоянием;
- учащение мочеиспускания, а также наличие так называемых ложных позывов;
- болезненная уринация;
- острая задержка мочеиспускания;
- появление неприятного запаха мочи;
- боль в животе;
- тошнота и рвота.
Нередко у женщин моча коричневого цвета может быть в период беременности. При сильных токсикозах, когда организм обезвоживается в результате рвоты – это вполне обычное явление.
Ведь тогда из организма выводится большое количество жидкости, что влечет за собой изменение окраски мочи.
При потемнении мочи во время беременности женщинам надо больше пить жидкости.
Если же при достаточном питьевом режиме моча так и остается темной – необходимо обратиться к врачу.
Коричневая урина у женщин бывает при таких гинекологических заболеваниях:
- миома матки;
- опухоли шейки матки;
- венерические заболевания;
- неспецифические воспалительные процессы женских половых органов.
Причин, почему моча приобретает коричневый цвет у мужчин (цвет темного пива) несколько:
- патологическое состояние простаты, семявыносящих протоков, яичек, уретры;
- часто изменяет окраску мочи именно простатит: застойные явления в этом органе способствуют застаиванию мочи и выходу эритроцитов наружу, они, смешиваясь с мочой, окрашивают ее в темный цвет;
- коричневая урина бывает в результате травм яичек и их придатков.
К урологу мужчине надо обратиться тогда, когда болезненные симптомы не проходят через несколько дней, или же процесс мочеиспускания становится болезненным.
У детей урина имеет меньший удельный вес, чем у взрослых. У детей до двух недель жизни моча может приобретать красную или красновато-коричневую окраску из-за наличия в ней мочевой кислоты.
По мере того, как расширяется рацион, почки начинают фильтровать вредные соединения, и моча грудничка постепенно темнеет.
У ребенка потемнение мочи (темно-желтый или коричневый цвет) указывает на то, что количество желчных кислот в ней увеличилось.
Такое бывает при болезнях печени и желчного пузыря.
Образование урины коричневого цвета может происходить по таким причинам:
- недостаточное поступление воды в организм;
- потеря жидкости с поносом и рвотными массами;
- диспепсия;
- кишечная инфекция;
- прием большого количества витамина С.
Наибольшую опасность представляет коричневая моча при гепатите. Если вовремя не обратить внимание на болезнь, она будет прогрессировать, что может закончиться острой печеночной недостаточностью.
При инфекциях почек может произойти резкое уменьшение выделяемой организмом мочи.
Если вовремя не обратиться к врачу это часто заканчивается почечной недостаточностью.
Коричневая урина в период беременности, а также при приеме некоторых лекарств и пищевых продуктов – временное явление. Данные симптомы проходят при отмене лекарств или продуктов.
Однако игнорирование симптомов болезни почек или печени опасно для жизни. В таком случае надо своевременно обращаться к врачу.
Не всегда изменение цвета мочи может быть безобидным симптомом. Если вы заметили, что после отмены некоторых блюд или лекарств она не стала светлее, а особенно, если нарастает слабость, появляется неприятный запах – это опасно.
Только внимательное отношение к своему здоровью может предупредить беду.
источник
Цвет вашей мочи стал темнее, чем обычно? Стоит ли по этому поводу беспокоиться? В норме моча может менять свой цвет от бледно-желтого до янтарного. По многим причинам цвет мочи может стать темнее. Некоторые из них не представляют опасность для здоровья человека, но ряд из них могут указывать на серьезные медицинские проблемы. Предлагаем краткий обзор некоторых причин потемнения мочи.
Дегидратация возникает в случае, когда организм получает недостаточное количество жидкости. Если содержание воды в организме низкое, нарушается водно-солевой обмен, что вызывает множество проблем.
Наряду с темной мочой и сухостью во рту, ощущение легкости в голове, усталости и жажды – ранние признаки дегидратации организма. Дегидратация может наступить при длительной физической нагрузке (потеря жидкости в результате потоотделения) или из-за болезни, например, рвоты или диареи.
Что делать. При дегидратации организма необходимо употребление воды или фруктовых соков. Пейте понемногу через определенные промежутки времени. Съешьте что-нибудь соленое, чтобы восполнить потерю соли.
Сильная дегидратация может представлять угрозу для жизни и требует неотложной медицинской помощи. Если вы не мочились в течение 8 часов, и чувствуете, что вам не по себе, появились усталость и головокружение, у вас серьезное обезвоживание организма. Слабый или учащенный пульс, судороги – это также признаки сильной дегидратации. Вы нуждаетесь в срочной медицинской помощи.
Маленьким детям при обезвоживании нельзя давать только одну воду, так как из организма будут вымываться минеральные вещества, что может быть причиной возникновения других проблем со здоровьем. Для возмещения жидкости используйте по рекомендации врача оральные регидратационные растворы. Они содержат соли натрия и калия, а также глюкозу.
Цвет мочи меняют и некоторые продукты питания, например, черника, свекла делают ее красной или розовой. При употреблении ревеня, алоэ, бобов моча приобретает коричневый цвет. От моркови и витамина С моча становится оранжевой. Зеленый цвет моче дает спаржа.
Что делать. Если вы считаете, что ваша моча изменила цвет от употребления определенных продуктов питания, исключите их из своего рациона. Проверьте, вернулся ли обычный цвет мочи. Изменение цвета мочи от продуктов питания носит временный характер, и он не опасен.
В результате лечения определенными антибиотиками или слабительными моча становится красного или коричневого цвета. От витаминов группы В моча приобретает флуоресцентный желто-зеленый цвет.
Что делать. Если изменение цвета мочи вызвано лекарствами, это не должно быть причиной для беспокойства.
Билирубин – вещество желтого цвета, которое является продуктом распада некоторых компонентов крови. Именно он придает моче бледно-желтый цвет, а стулу – темно-коричневатый. Билирубин доставляется в печень, где смешивается с желчью.
Некоторые заболевания печени могут нарушать способность печени перерабатывать билирубин, из-за чего значительное его количество выводится через мочу, которая вследствие этого меняет цвет.
Вот некоторые заболевания печени, вызывающие потемнение мочи:
Гепатит – вирусное заболевание, которое имеет несколько форм: гепатит А, гепатит В и гепатит С. Его симптомы: высокая температура, снижение аппетита, рвота, боль в области живота. Моча становится темной, начиная с 3-его по 10-й день заболевания.
Что делать. Лечится гепатит противовирусными препаратами. В некоторых случаях требуется пересадка печени. Возможна вакцинация от гепатита А и гепатита В.
Первичный билиарный холангит – это хроническое заболевание печени, которое характеризуется воспалением желчных протоков, в результате чего развивается первичный билиарный цирроз. Одной из основных причин этого заболевания являются камни, образующиеся из застоявшейся желчи.
В начале заболевание может развиваться бессимптомно. Вы также можете испытывать повышенную утомляемость, сухость во рту, сухость глаз, кожный зуд, боль в области живота. Часто бывают жалобы на плохой сон, а также головокружение при изменении положения тела. По мере развития заболевания моча темнеет, а кал светлеет.
Что делать. Лечение симптоматическое. В тяжелых случаях рекомендуется пересадка печени.
Цирроз – хроническое заболевание печени, характеризующееся перерождением печеночной ткани, образованием многочисленных узлов и нарушением ее функций. Причины цирроза могут быть самые разнообразные, чаще всего это злоупотребление алкоголем и поражение желчных протоков.
Накопление жира в печени не по причине хронического алкоголизма может привести к таким заболеваниям, как неалкогольный стеатоз печени и неалкогольный стеатогепатит, в основе которых может быть ожирение или гепатит.
При отсутствии адекватного лечения эти заболевания являются факторами повышенного риска развития цирроза. Часто, заболевание проявляется на последней стадии развития.
Также цирроз может заявлять о себе нетипичными симптомами: хроническая усталость, потеря аппетита и веса, тошнота. По мере прогрессирования заболевания появляются отеки на ногах и в брюшной полости, покраснение ладоней, желтушность кожи и склер глаз и т.д.
Цирроз – это заболевание, которое вполне возможно избежать, придерживаясь здорового образа жизни, в частности, сбалансированного питания и поддержания нормального веса, отказ от курения и злоупотребления алкоголем.
Что делать. Важна ранняя диагностика, так как это позволяет с помощью адекватного лечения остановить развитие болезни, сделать ее контролируемой. На поздних стадиях заболевания единственным методом лечения является трансплантация печени.
Камни в желчном пузыре также могут быть причиной потемнения мочи. Большая часть камней состоит из холестерина и билирубина. Часто желчнокаменная болезнь протекает бессимптомно.
Но иногда камень может заблокировать желчный проток и вызвать воспаление желчного пузыря. В этом случае человек испытывает сильную боль в правом подреберье или верхней части живота.
Что делать. Камни в желчном пузыре при отсутствии осложнений, как правило, лечения не требуют. Следует придерживаться сбалансированной диеты, избегать насыщенных жиров. При необходимости может быть рекомендована операция по удалению желчного пузыря.
Рак поджелудочной железы, желчного пузыря и желчевыводящих протоков может вызвать накопление билирубина, от которого моча имеет темный цвет.
Что делать. Сделать диагностику для окончательного установления диагноза. По ее результатам назначается лечение: химиотерапия или лучевая терапия.
Ниже описываются наиболее типичные заболевания, вызывающие появление крови в моче.
Почечная инфекция или камни в почках. При инфицировании почек повышается температура и появляется боль в области живота, таза или спины. Наличие камней в почках может никак не проявляться, а может возникать боль, чаще всего в области поясницы.
Увеличение предстательной железы приводит к возникновению серьезных проблем с мочеиспусканием. В начале заболевания это учащенное мочеиспускание.
Инфекция мочевого пузыря. Мочеиспускание сопровождается болью.
Уретрит – воспаление мочеиспускательного канала возникает в результате заражения венерическими болезнями.
Рак мочевого пузыря, почек, простаты. Рак мочевого пузыря и рак простаты помимо появления крови в моче характеризуются также частым болезненным мочеиспусканием. Рак почек может спровоцировать постоянную боль в области подреберья, а также опухоль в желудке.
Что делать. Если вы обнаружили кровь в моче или она приобрела темный цвет важно срочно обратиться к врачу для выяснения причины и назначения адекватной терапии.
Алкоптонурия – наследственное заболевание, в основе которого лежит нарушение метаболизма тирозина. Это приводит к образованию гомогентизиновой кислоты. В результате моча и пот быстро темнеют на воздухе. Со временем проявляется темная пигментация кожи, ногти приобретают синеватый цвет.
Одним из ранних признаков алкоптонурии у маленьких детей являются темные разводы от мочи на пеленках. Другие симптомы болезни могут проявиться только в тридцатилетнем возрасте.
По мере этого гомогентизиновая кислота будет накапливаться в тканях организма, что может сопровождаться появлением целого ряда проблем со здоровьем: поражение опорно-двигательной системы, сердца, органов дыхания.
Что делать. Алкоптонурия – хроническое заболевание, при котором применяется симптоматическое лечение. В питании необходимо придерживаться низкобелковой диеты. Это замедляет развитие болезни. Также необходима умеренная физическая нагрузка для развития мышц и укрепления суставов.
Подписывайтесь на наши самые интересные статьи в PINTEREST
СМОТРИТЕ ТАКЖЕ: Как предотвратить камни в желчном пузыре
Итак, мы увидели, что темный цвет мочи может быть кратковременным симптомом. Но очень часто он является признаком серьезных заболеваний. Поэтому, если темный цвет мочи сохраняется достаточно длительное время, не придавать этому значения нельзя. В таком случае не откладывайте визит к врачу!
источник
Образование конкрементов (так называют камни и песок) в мочеполовой системе происходит из-за нарушения коллоидного баланса и обмена веществ. Камни в почках — это всегда тяжелые приступы почечной колики и неприятные процедуры при лечении, поэтому выявлять камнеобразование нужно на ранних этапах.
Мочеполовая система человека состоит из двух взаимосвязанных компонентов: половой и выделительной систем. Нарушение работы мочевыделительной системы неизбежно приведёт к ослаблению репродуктивных функций, и наоборот.
Уролитиаз (мочекаменная болезнь) – это заболевание почек и мочевыводящих путей, характеризующееся формированием и оседанием в мочеточниках продуктов нарушенного метаболизма — песка или камней. Они представляют собой соединения кальция, реже – солей магния и производных мочевой кислоты. Достигают в диаметре порой 2-3 см. Обязательным условием для их появления считается избыточное содержание в моче солей и белка.
Твердые образования появляются в разных отделах мочевыделительной системы. У детей они чаще диагностируются в мочевом пузыре, у людей старшего возраста – в мочеточниках и почках. Такие аномальные скопления камней и песка нарушают отток мочи, что приводит к воспалению, провоцируется почечная колика – острая боль в пояснице из-за закупорки верхних мочеточников.
Мужчины страдают этим заболеванием почти в два раза чаще, чем женщины. Данный факт обусловлен разным анатомическим строением мочеполовой системы. Независимо от размера и расположения камня, его следует обязательно удалить. Сейчас это делают разными методами, среди которых операция — крайняя мера.
Механизм развития и причины возникновения уролитиаза ученым пока еще неизвестны. Считается, что в основе отложения песка и камней лежат неблагоприятные воздействия окружающей среды и неправильное питание.
Камни в почках и мочевых путях часто образуются в следующих случаях:
- Аномалии развития. Опущение или неправильное положение почки, врожденные дефекты.
- Малоподвижный образ жизни, нарушенный обмен веществ.
- Употребление воды с повышенным содержанием кальция, избыток белка в рационе.
- Инфекционные болезни (влияют на состав мочи), заболевания ЖКТ.
- Аномалии развития и воспалительные процессы в самих мочевыводящих путях и механические травмы.
- Жаркий климат, с нарушением водно-солевого обмена.
- Наследственная предрасположенность.
- Хронические почечные инфекции: пиелонефрит, цистит.
Доказано, что на состав песка и камней влияет качество пищи, например, часто камни обнаруживают у людей, употребляющих щавель, какао, шоколад, жареное мясо и т.д.
Характер течения заболевания обусловлен размером, количеством и расположением камней, наличием или отсутствием гематурии (кровь в моче), анурии (невозможностью выхода мочи), присоединением инфекции и т.д. Если проходимость мочеточников сохранена, пациент может и не подозревать, что у него есть эта болезнь. У 12–15% больных с наличием конкрементов в почках, заболевание протекает бессимптомно.
Остальных пациентов беспокоят:
- Почечная колика (боль). Локализация почечной колики напрямую зависит от места, где задержался камень. Отхождение камней провоцирует боль разной интенсивности. При нахождении конкремента на выходе из почки, пациент чувствует боль в области спины. Возникновение сильной боли в поясничном отделе связано с перекрытием камнем мочеточника. В этом случае на нервные рецепторы почечной лоханки оказывается избыточное давление. Если перекрываются нижние отделы мочеточников, боль беспокоит внизу живота.
- Тошнота и рвота. Эти симптомы развиваются на фоне сильных болей, а также являются следствием нарушения работы пищеварительной системы из-за приступа. Помимо этого, пациента мучает вздутие живота, учащенное мочеиспускание.
- Кровь в моче (гематурия) . Возникает при продвижении камня по мочеполовым путям — острые края камней царапают и повреждают внутренние стенки органов. Количество выделяемой крови может быть незначительным или обильным, в зависимости от степени повреждения мягких тканей почек и мочеточника. Кровь в моче обнаруживается после почечной колики.
- Нарушение мочеиспускания. Во время прохождения камня через мочеиспускательный канал или мочевой пузырь, возникает затруднение оттока мочи. Если конкремент блокирует выход в уретру, может развиться опасное состояние полного отсутствия выхода мочи. Воспаление сопровождается повышенной температурой тела до 39 °С.
- Пиелонефрит. Может предшествовать мочекаменной болезни или развиться на фоне почечной колики. Сопровождается повышенной температурой, симптомами острой интоксикации. При отсутствии квалифицированного лечения приводит к опасному для жизни осложнению – бактериальному шоку, требующему принятия срочных реанимационных действий.
- Нефролитиаз коралловидный . Камни могут постепенно занять всю почечную систему. Болезнь прогрессирует практически бессимптомно. Наблюдаются только умеренные боли в пояснице, слабость и быстрая утомляемость. В итоге развивается почечная недостаточность.
прием уролога камень в мочеточнике
Почечная колика – острая боль, наступающая во время миграции камня. Схваткообразный характер приступа сопровождается отсутствием мочеиспусканий либо болезненным выходом мочи. Для купирования (снятия) боли в домашних условиях нужно выполнить следующие действия:
- Тепловые процедуры. Больному следует принять горячую ванну в области поясничного отдела. Если нет такой возможности, воспользуйтесь грелкой. При наличии повышенной температуры тела прогревания противопоказаны. Камни в почках и мочевом пузыре — это опасно!
- Приём спазмолитиков и обезболивающих препаратов. Снять спазм помогут Но-шпа, Баралгин или Ревалгин.
- Постельный режим совместно с медикаментозными препаратами. Обезболивающие лекарства, назначаются врачом. Они улучшат самочувствие больного на время. После отступления приступа необходимо в незамедлительном порядке пройти комплексное обследование.
Основная задача мочевыделительной системы — вывод из организма продуктов распада. Образование камней происходит в результате кристаллизации веществ, находящихся в моче. Нерастворимые соли сначала откладываются кристаллами, затем обрастают новыми слоями, превращаясь в конкременты разного размера.
Первоначально камни образуются в почках. Затем конкременты сдвигаются и попадают в мочевой тракт. Наиболее значительные и крупные камни находятся в почках.
- Камни в почках — диагноз нефролитиазом.
- Конкременты в мочевом пузыре – цистолитиаз.
- Камни и песок в мочеточнике – уретеролитиаз.
- Камни и песок в мочеиспускательном канале – уретролитиаз.
В зависимости от месторасположения и причины образования, почечные камни различаются по химическому составу.
- Оксалатные . Плотные чёрно-серые конкременты, возникают при щелочной или кислой реакции мочи.
- Фосфатные . Мягкие, быстрорастущие камни образуются при щелочной моче.
- Цистиновые . Состоят из зернистых соединений аминокислот цистина.
- Белковые. Плоские камни, небольшого размера образуются бактериями, солями и фибрином.
- Карбонатные . Светлые и гладкие камушки формируются в результате осаждения кальциевой соли и угольной кислоты.
- Уратные . Распространённый вид. Причиной образования служит кислая реакция мочи.
- Холестериновые . Редкий вид камней, образованный избыточным холестерином.
Иногда, встречаются конкременты смешанного состава.
Чтобы установить состав камней, их местоположение и размеры, потребуется пройти ряд исследований. Для установления точного диагноза проводится комплексное обследование.
- Осмотр у уролога. Полный сбор жалоб пациента. Далее уролог направляет на анализы и УЗИ.
- Анализ крови . Анализ крови на определение уровня кальция, мочевой кислоты, фосфатов и оксалатов.
- Анализ мочи. Лабораторные исследования мочи (бактериологическое, общий анализ, пробы по Нечипоренко, Зимницкому). Анализ мочи покажет инфекцию, степень воспалительного процесса, состав солей, которые образовали камни.
- УЗИ почек, УЗИ мочевого пузыря, УЗИ малого таза . Ультразвуковое исследование – доступный и безопасный метод диагностики. Это недорого, абсолютно не больно и быстро. Уролог может сразу же оценить результат УЗИ и назначить лечение или дополнительную диагностику. Точные результаты можно получить, соблюдая правила подготовки и выбрав клинику с хорошим аппаратом.
При правостороннем расположении камня необходимо провести дифференциальную диагностику с аппендицитом, холециститом. При внезапном возникновении почечной колики – с инфарктом почки. В остальных случаях диагноз хорошо выражен.
Дополнительное обследование назначается, если камни большие, угрожают жизни и т.д. Эти методы уже не такие безобидные, как анализ мочи и УЗИ, но пройти их придется.
- Рентгенография. Обзорный снимок брюшной полости позволяет увидеть размер и локализацию камня. Проводится строго по назначению врача, не чаще 2-х раз в год.
- Компьютерная томография . Это обследование позволит не только увидеть конкремент, но и определить его плотность и объём. Несмотря на безобидное название, стоит отметить, что КТ также относится к методам, использующим рентгеновские лучи. И как бы ни убеждала реклама в «щадящем» действии этой методики, Вы должны понимать, что прибегать к такому исследованию стоит только в случае крайней необходимости. Смущает пациентов и цена компьютерной томографии почек — в некоторых клиниках она слишком завышена.
- Урография (экскреторная), почечная ангиография, ретроградная пиелография.
На основании полученных результатов диагностирования назначается лечение.
Изучив картину, доктор назначает комплексное лечение. Для каждого пациента оно будет разным. Вывести камни из мочеполовой системы можно двумя основными методами: консервативным (без операции) и оперативным.
Консервативное лечение целесообразно применять при обнаружении мелких конкрементов, размером до 8 мм. Лечение направлено на восстановление оттока мочи и самостоятельный вывод камня путём растворения.
Лечение проводится с помощью диетотерапии, физио и фитотерапии, приема антибактериальных препаратов, витаминотерапии, обезболивающих, мочегонных т.д. Уролог назначает: лекарства, диету, обильное питьё, физиотерапию. Курс лечения проводится под строгим контролем лечащего врача.
Операционное удаление применяют при наличии камней крупного размера, повторном пиелонефрите, мучительных болях, блокаде почки, почечной недостаточности, осложнении гнойным пиелонефритом и других обстоятельствах, отягощающих протекание болезни.
Оперативные способы удаления камней подразделяются на виды:
- Открытая операция. Хирургический метод, который применяется при запущенной мочекаменной болезни, раковой опухоли, при диагностировании особо крупных камней. Этот способ опасный и сопровождается осложнениями, поэтому его используют крайне редко. После операции больным настоятельно рекомендуют пожизненное соблюдение лечебной диеты.
- Малоинвазивные процедуры удаления камней , например, перкутанная нефролитотомия. Для выполнения операции этим методом требуется лапароскопическая аппаратура. Лапароскопия проводится так. Маленький надрез делают в области поясницы, через который вводят специальный зонд. Во время процедуры камень дробят на мелкие кусочки, после чего они успешно удаляются. Операция довольно сложная, проводится под общей анестезией. Процесс заживления проходит быстро, осложнения бывают редко.
- Неинвазивные методы . Современные безопасные методики: литотрипсия, эндоскопия. Литотрипсия – способ, основанный на использовании специальных приборов для дробления конкрементов, с применением энергии ультразвука, лазера, воздушного потока, дитанционной ударной волны. Эндоскопия – метод, не требующий разрезов. Инструменты вводятся через естественные отверстия. Применяют для удаления камней до 2 см. В зависимости от места расположения конкремента выполняются: уретроскопия, цистоскопия или уретеропиелоскопия. Процедуры проводятся под общим наркозом или с применением местной анестезии.
К каждому больному уролог подбирает индивидуальный метод лечения, в зависимости от анатомии мочевой системы, принимая во внимание размер, плотность и локализацию камня. Обязательно следует учитывать наличие у пациента сопутствующих заболеваний. Выбор метода вывода камней из мочеполовой системы следует доверить квалифицированному урологу.
После удаления конкрементов необходимо предотвратить их повторное возникновение. Выполнение профилактических мер снизит риск развития камнеобразования в органах мочеполовой системы. Общие рекомендации:
- Здоровое питание. Не переедать! Камни в почках и мочевом пузыре образуются чаще при неправильном питании.
- Принимайте мочегонные отвары — травяные мочегонные сборы продаются в любой аптеке.
- Гуляйте на свежем воздухе — движение ускоряет обмен веществ.
- Избегайте переохлаждения. Начните постепенное закаливание. Простуды снижают иммунитет и ослабляют весь организм. В итоге даже небольшие камни в почках могут вызвать воспаление.
- Не злоупотребляйте алкогольными напитками.
- Плановый осмотр уролога — лучшая профилактика повторного образования камней в почках и мочевом пузыре. Достаточно раз в полгода сдавать мочу и проходить УЗИ малого таза и почек, чтобы навсегда забыть о приступах мочекаменной болезни.
Важно помнить! Заболевание легче предотвратить, чем вылечить. Правильное функционирование мочеполовой системы – залог здоровья!
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
источник
Автор статьи — Чуклина Ольга Петровна, врач общей практики, терапевт. Стаж работы с 2003 года.
Мочекаменная болезнь развивается вследствие нарушения обмена веществ и проявляется образованием камней в органах мочевыводящей системы.
Состояние, когда камни образуются в почках, называется нефролитиазом; в мочеточниках – уретеролитиаз; в мочевом пузыре – цистолитиаз.
Все причины, приводящие к образованию камней в мочевыводящей системе, делят на экзогенные (внешние) и эндогенные (внутренние).
К экзогенным можно отнести следующие:
- длительное питье жесткой воды;
- проживание в климатических зонах, где недостаток ультрафиолетовых лучей;
- большое употребление кислой, соленой, острой пищи;
- недостаточное употребление воды в течение дня;
- малоподвижный образ жизни.
К эндогенным можно отнести следующие:
- нарушения функции почек в результате хронических заболеваний;
- генетическая предрасположенность к камнеобразованию;
- инфекционные заболевания, сопровождающиеся обезвоживанием организма;
- тяжелые заболевания, при которых больному необходима длительная иммобилизация;
- патология желудочно-кишечного тракта (вследствие нарушения процессов пищеварения и всасывания);
- нарушения обмена веществ (гиперпаратиреоз, подагра);
- врожденные аномалии строения почек и мочевыводящих путей.
Наиболее часто при мочекаменной болезни присутствуют воспалительные заболевания почек (пиелонефрит, гломерулонефрит), подагра, гиперпаратиреоз, желчнокаменная болезнь, цистит, простатит, панкреатит, колит.
- уратные, появляются при нарушениях обмена мочевой кислоты (при подагре);
- оксалатные, появляются при повышенном содержании оксалатных солей;
- фосфатные, появляются при нарушениях фосфорного обмена;
- цистиновые, они появляются при наследственной патологии;
- смешанные, сочетание нескольких видов обменных нарушений.
У мужчин данная патология выявляется в три раза чаще, чем у женщин. Клинические проявления мочекаменной болезни у мужчин и женщин одинаковы.
Выраженность симптомов зависит от размера камней и от того, где они находятся.
При наличии мелких камней болезнь протекает бессимптомно, либо после тяжелой физической нагрузки может появиться дискомфорт в поясничной области. На этой стадии чаще всего конкременты диагностируют случайно при проведении обследований.
Самым неотъемлемым симптомом является – болевой синдром.
Боль может быть постоянного или приступообразного характера; ноющего или острого характера; выраженность боли зависит от размеров камня и его местоположения.
Боль при камнях в почках
При нахождении камней в почках или верхних отделах мочеточника, боль возникает в области поясницы и носит ноющий характер.
Однако если камень вызывает обтурацию (закупорку) мочеточника, нарушается отток мочи и боли значительно усиливаются. У больного развивается почечная колика. Она характеризуется выраженными болями, не проходят при перемене положения тела. Боли могут длиться от нескольких минут до нескольких дней. Больные мечутся, возникают частые позывы к мочеиспусканию.
Боли чаще всего односторонние, редко могут быть двусторонними.
По мере продвижения камня по мочевыводящим путям боли опускаются.
Боли в нижних отделах живота у мужчин могут распространятся в наружные половые органы, мошонку. Боли напоминают простатит, перекрут яичка.
У женщин боли в нижних отделах живота отдают в половые губы, вульву.
Затрудняется мочеотделение, оно становится учащенным и болезненным.
Боль при камнях в мочевом пузыре
При нахождении камней в мочевом пузыре боли локализуются в надлобковой области, при камнях небольшого размера боли ноющие. Иррадиация болей также в область наружных половых органов.
Вторым наиболее частым симптомом является гематурия (появление крови в моче).
Гематурия наблюдается при движении камня по мочевыводящим путям, вследствие повреждения слизистых оболочек. При прохождении мелких камней кровь можно обнаружить только при исследовании мочи. А при прохождении больших камней больной сам может отметить розовое окрашивание мочи.
Также больной может увидеть в осадке мочи мелкие камни (песок).
При обнаружении признаков мочекаменной болезни необходимо обратиться к врачу-урологу или нефрологу, пройти необходимое обследование.
Общий анализ мочи:
- Позволяет обнаружить гематурию – появление в моче эритроцитов. При наличии воспаления в мочевыводящей системе обнаруживается повышенное количество лейкоцитов, увеличение плотности мочи. В осадке мочи обнаруживаются соли (оксалаты, фосфаты, ураты).
- При наличии в осадке мочи камней проводится их исследование. Устанавливается характер камня.
Биохимическое исследование крови:
- Направлено на выявление нарушений в обмене веществ. Оценивается уровень мочевой кислоты, фосфатов, оксалатов, оценка функции почек (креатинин, мочевина, скорость клубочковой фильтрации).
- Можно обнаружить анемию (снижение гемоглобина) при длительной кровопотере; повышение количества лейкоцитов и скорости оседания эритроцитов СОЭ при воспалительном процессе.
Ультразвуковое исследование почек, мочевого пузыря.
- Позволяет выявить наличие камней, признаков воспаления.
Для обнаружения камней в мочеточнике, уточнения их местонахождения и степени обструкции мочевыводящих путей – проводят экскреторную урографию. Исследование проводится с помощью введения рентгеноконтрастного вещества и затем оценивается его скорость выведения.
При закупорке в нижних отделах мочевыводящих путей проводится ретроградная уретеропиелография. Контраст вводится не в почки, а снизу-вверх – по мочеточникам.
Также для уточнения диагноза может быть назначена компьютерная томография. Она позволяет уточнить размеры камня, его положение.
При наличии камней небольшого размера, лечение проводится амбулаторно. Назначается терапия врачом-нефрологом или урологом.
Если камни большие или у больного развивается почечная колика, то лечение стационарное. Длительность госпитализации зависит от проводимого лечения, в среднем 10-14 дней.
Лечение мочекаменной болезни направлено на удаление камней и коррекцию обменных процессов для предупреждения повторного их образования.
Способы удаления камней зависят от того каких размеров камень и его нахождение.
Мелкие конкременты могут самостоятельно выходить по мочевыводящим путям.
Для облегчения состояния, уменьшения болей больному (при возникновении почечной колики) назначаются спазмолитики и обезболивающие препараты.
Растворение камней при помощи лекарственных препаратов
При наличии уратов применяются:
При наличии фосфатных камней назначаются:
При оксалатных камнях применяют:
При цистиновых камнях применяют:
Дробление камней с последующим их удалением
- С помощью ударной волны камень дробится и затем выводится по мочевыводящим путям. Метод не подходит при наличии больших конкрементов.
Также камни разрушают и при помощи ультразвуковых волн, лазера.
- Эндоскопическое вмешательство с использованием инструментов, разрушающих камень, с последующим удалением частей камня из почки.
- Это эндоскопическое удаление камней из мочевого пузыря.
Также при мочекаменной болезни применяется физиотерапевтическое лечение:
- диадинамическая амплипульс-терапия – применяется для снятия болевого синдрома;
- индуктотермия — применяется в качестве спазмолитической терапии и снятия болей;
- воздействие синусоидальными токами – применяется для снятия отека слизистых мочеточника и спазмов. Используется в период ремиссии.
- магнитотерапия – применяется для снятия болевого синдрома.
Подробнее о диете при камнях в почках написано в нашей отдельной статье.
Для больных с мочекаменной болезнью рекомендуется соблюдать следующие диетические рекомендации:
Обязательно выпивать в течение дня около двух литров жидкости;
При уратных камнях необходимо ограничить:
- шоколад, какао;
- свекла, салат, шпинат;
- продукты богатые щавелевой кислотой;
- соль;
- газированные напитки;
- алкоголь;
- смородина, клюква;
- молочные продукты.
Основным направлением в профилактике мочекаменной болезни является нормализация обмена веществ.
Если не нормализовать обменные процессы, то рецидив заболевания неизбежен.
Рекомендуются следующие профилактические мероприятия:
- ежедневная физическая нагрузка;
- отказ от алкоголя;
- поддерживать нормальный вес;
- выпивать около 2 литров жидкости в сутки;
- снизить потребление соли;
- при установлении типа камней соблюдать диетические рекомендации.
- своевременно лечить воспалительные заболевания мочевыводящих органов.
- регулярно обследоваться у уролога или нефролога.
При некорректном лечении мочекаменной болезни самыми распространенными являются следующие осложнения:
Развитие воспалительного процесса в почках, мочеточнике или мочевом пузыре. Это наиболее частое осложнение. Обусловлено застоем мочи и повреждением слизистых оболочек.
Воспалительный процесс может распространиться на околопочечную клетчатку (паранефрит). Он развивается при отсутствии лечения пиелонефрита или неграмотном лечении нефрита.
Вследствие длительного воспалительного процесса (хронического пиелонефрита) развивается хроническая почечная недостаточность.
При полной закупорке мочевыводящих путей с обеих сторон, что бывает крайне редко, может развиться острая почечная недостаточность.
При своевременной диагностике, проведении грамотного лечения и соблюдения в дальнейшем рекомендаций по профилактике заболевания, прогноз благоприятный. Соблюдение мер профилактики позволит избежать рецидивов камнеобразования.
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
источник
При диагнозе мочекаменная болезнь анализ мочи, наряду с другими диагностическими мероприятиями, может дать ответ на вопрос о причинах патологии и комплексных методах лечения.
Уролитиаз — весьма распространённое заболевание, и в последние годы наблюдается тенденция к его росту среди населения всего мира. Чаще всего мочекаменная болезнь обнаруживается у людей трудоспособного возраста (20-50 лет), реже – у детей и стариков. У мужчин данное заболевание встречается в три раза чаще, чем у женщин. Современные методы диагностики позволяют выявить недуг, даже если симптомы себя не проявили, и найти соответствующие пути решения для предотвращения серьёзных осложнений.
Уролитиаз — заболевание почек и мочевыводящих путей, характерным признаком которого является образование камней различной структуры, размеров и форм. Конкременты могут размещаться в почечных пирамидках, чашечках, лоханках, мочеточниках, мочеиспускательном канале и мочевом пузыре.
На начальных этапах заболевание чаще всего протекает бессимптомно, но, когда конкремент достиг определённых размеров, он начинает проявлять своё присутствие.
Данные симптомы должны стать поводом немедленного обращения к врачу нефрологу либо урологу для тщательного медицинского обследования и своевременного лечения.
Промедление с лечением может стать причиной серьёзных осложнений таких как:
- почечная колика – тяжёлое острое состояние, вызванное внезапной обструкцией мочевыводящих путей конкрементом и препятствие оттоку мочи;
- гидронефроз – увеличение чашечно-лоханочной области почки в результате давления урины, отток которой блокирует камень;
- сморщивание почки – нефросклероз;
- развитие хронической почечной недостаточности в результате нарушения проходимости мочевыводящих путей.
Моча содержит в себе различные продукты метаболизма, и её физическое состояние, микробиологический и химический состав могут указать на наличие сбоев в работе внутренних органов.
К основным анализам, проводимым при уролитиазе относятся:
- клинический;
- биохимический.
В ходе клинического анализа мочи исследуются различные показатели, но наиболее важными являются следующие:
- Цвет и прозрачность. При мочекаменной болезни моча становится мутной (из-за наличия примесей белка, слизи, бактерий), содержит хлопья и иногда примеси крови.
- Плотность мочи. При МКБ этот показатель повышен.
- Наличие осадка и нерастворимых частиц. В моче при уролитиазе имеется осадок в виде песка и солей (фосфатов, оксалатов, уратов). При этом проводится химический анализ мочевого камня.
- Кислотность рН, которая позволяет спрогнозировать химический состав возможных камней (кислая среда – ураты, слабокислая – оксалаты, щелочная – фосфатные камни). Щелочная среда биоматериала может свидетельствовать о бактериальной инфекции.
- Анализ мочи при мочекаменной болезни выявляет присутствие красных кровяных телец — эритроцитов, что говорит о травмировании мочеполовых путей конкрементом.
- Лейкоциты. Повышенное содержание белых клеток крови в урине (лейкоцитурия) свидетельствует о протекании воспалительных процессов в органах мочевыделительной системы.
- Белок в моче (протеинурия). Является показателем развития воспалений и присутствия инфекции в органах мочевыведения, а также о патологических изменениях в почках.
- Содержание в осадке мочи цилиндров и их состав. Повышенное число данных компонентов может свидетельствовать о мочекаменной болезни.
Для получения более точных результатов, выявления воспалительного процесса и определения содержания отдельных компонентов состава биоматериала (эритроцитов, лейкоцитов), может осуществляться анализ по Нечипоренко.
Почасовый забор и исследование суточной урины (тест Каковского-Аддиса) позволяет выявить уролитиаз и другие патологии органов мочевыделительной системы.
С целью получения наиболее достоверных результатов, необходимо соблюдать некоторые условия.
Общеклинический анализ:
- для исследования собирают биоматериал, накопившийся за ночь в мочевом пузыре, поэтому для получения объективных данных берется утренняя урина;
- перед сбором необходимо провести гигиенические процедуры;
- сбор осуществляется в чистую сухую тару;
- нельзя принимать некоторые медикаментозные препараты перед проведением анализа;
- транспортировать мочу следует только при плюсовой температуре окружающей среды;
- изучение материала обычно проводится через полтора часа после его забора.
Анализ мочи на биохимию:
- тара для биоматериала должна быть стерильной, лучше применять контейнеры для сбора мочи, которые можно приобрести в аптеке;
- проведение гигиенических процедур – обязательное условие для обеспечения достоверности результатов;
- сбор анализа начинается утром (с 6-7 часов) и заканчивается в это же время через сутки;
- самую первую порцию мочи (ночную) выливают (она для анализа не применяется);
- в течение суток материал собирается в специальную тару;
- для получения достоверного результата вся суточная моча должна быть собрана, поэтому покидать квартиру не рекомендуется;
- после сбора последней порции (утром следующего дня) мочу следует перемешать и отлить в контейнер для анализа (100 г), на котором зафиксировать объём всей собранной жидкости за сутки и вес своего тела.
В процессе сбора биоматериала следует соблюдать обычный пищевой и питьевой режим. Результаты анализа готовятся от нескольких часов до нескольких суток в зависимости от видов проводимых исследований.
По результатам анализов врач устанавливает точный диагноз, находит причину заболевания и назначает лечение. В процессе диагностики анализы при мочекаменной болезни включают исследование биохимического состава крови.
Данные исследования помогают визуально оценить место расположения конкремента, его размеры и форму, а также степень обструкции мочевыводящих путей.
источник