Почки поражаются при сифилисе нередко. Самое легкое последствие представляет функциональная альбуминурия, которая характеризуется отсутствием в моче элементов, характерных для органического заболевания почек и отличается часто перемежающимся характером. Она встречается во вторичной стадии сифилиса, одновременно с высыпаниями и скоро исчезает после их исчезновения. В общем, альбуминурия, бывающая особенно при гнойных сифилидах, наблюдается сравнительно не часто; она никогда не сопровождается гематурией.
Более серьезный характер имеет острый или подострый паренхиматозный нефрит (Брайтова болезнь), встречающийся во вторичной стадии, а также и в более позднем периоде. При этом наблюдаются, как и при нефрите другого происхождения, альбуминурия, гематурия, уменьшение количества мочи, водянка, общие явления, иногда уремические симптомы и проч. И в отношении анатомических изменений нет существенной разницы.
Хронический интерстициальный нефрит, называемый в конечной его стадии сморщенной почкой, может развиться под влиянием сифилиса и выражается в таком случае в более гнездном поражении почек, без каких-либо других характерных анатомических особенностей. Он развивается очень поздно, отличается при сифилитическом происхождении, будто бы более быстрым течением и реже будто бы ведет к водянке. Клинические явления те же, как вообще при сморщенной почке – полиурия, незначительная альбуминурия, гипертрофия левого желудочка; только наклонность к водянке при сифилитическом заболевании меньшая.
Анатомически характерна гумма почек, которая может образоваться в большем или меньшем числе, ограничивается большей частью только одной почкой и помещается чаще в корковом веществе. Обыкновенно гумма почки комбинируется с одной из описанных форм нефрита, воспалительной клеточной инфильтрацией или соединительнотканным уплотнением.
Амилоид почек встречается при кахексии, зависящей от сифилиса, так же как и при других, не представляя никаких особенностей, кроме разве того, что одновременно могут существовать гуммы почки.
Следует еще упомянуть, что некоторые случаи пароксизмальной гемоглобинурии, выделения с мочой красящего вещества крови без форменных элементов крови, бывают вызваны сифилисом.
Диагноз заболеваний почек, развивающихся на сифилитической почве, не может быть поставлен на основании одних только клинических симптомов, так как они не имеют ничего характерного для сифилиса. Поэтому надо с определенной осторожностью принимать во внимание анамнез, затем одновременное существование других сифилитических явлений, наконец, наклонность процесса к колебаниям. Поставить дифференциальный диагноз часто трудно, еще и потому что сифилитический процесс очень часто развивается в почках, которые уже были поражены до заражения сифилисом, ухудшая течение существовавшего уже заболевания.
В мочевом пузыре очень редко развиваются сифилитические процессы. Достоверно установлено образование первичных гумм с язвенным распадом или без него. Последовательно пузырь может быть вовлечен в сифилитический болезненный процесс вследствие заболевания окружающих частей, а именно при процессах в прямой кишке и в окружающей ее клетчатке, при гуммах, развившихся в клетчатке, расположенной между мочевым пузырем и прямой кишкой. Паралич пузыря на сифилитической почве бывает при сифилисе нервной системы.
Уретра мужчины является вовсе не редко первым местом, где поселяются спирохеты. В наружном отверстии, в ладьевидной ямке, а также на 1-2 см. глубже может развиться первичный склероз, сам по себе или вместе со склерозом, сидящим на коже. При этом наблюдаются плотная инфильтрация, эрозия и изъязвление слизистой оболочки, при локализации в наружном отверстии воронкообразная, иногда же очень плоская язва, кровянисто-серозное отделение; в дальнейшем появляется опухание паховых желез и т. п.
Диагноз большей частью не трудно поставить; нахождение спирохет подтверждает его.
Встречаются также гуммы; они имеют особенно серьезное значение, когда они переходят с уретры на пещеристое тело, в котором гуммы могут, однако, развиться и первично в виде плотных узлов или в виде очень плотной, более разлитой гуммозной инфильтрации.
Уменьшение растяжимости уплотнившей ткани имеет последствием искривление полового члена, которое особенно выступает при эрекции, затрудняя ее; оно может сделаться постоянным, если гуммозная инфильтрация кончается соединительнотканным затвердением. К счастью, это бывает редко; так как при надлежащем лечении изменения исчезают. В исключительных случаях гумма может некротически распасться и прорваться в уретру или наружу с образованием свища.
Гуммы в женской уретр наблюдались вместе гуммозным вульвитом. Совместно с гуммами развиваются здесь на почве сифилиса плотные утолщения вследствие разлитой инфильтрации.
Сифилис яичка представляет сравнительно частое явление: он относится к более позднему периоду, так как при нем имеется дело с гуммозным и интерстициальным процессом. Последний вызывает общее увеличение яичка, превращающегося в очень плотную опухоль, поверхность которой гладка, иногда же, особенно в более позднем периоде, несколько неровна, бугриста. Разросшаяся соединительная ткань ведет к утолщению tunica albuginea, прорастает из нее через перегородки и пронизывает яичко в виде пучков. Получается картина sarcocele syphilitica. Сзади к опухшему яичку прилегает не измененный придаток. Первичный сифилис придатка встречается чрезвычайно редко.
Картина может осложниться вследствие периорхита. Вторично может наступить также сморщивание, атрофия вырабатывающих семя частей, превращение яичек в твердый, маленький узел. Последствием может быть олигоспермия, азооспермия, импотенция и потеря способности деторождения, так как часто бывают поражены оба яичка. Интерстициальное воспаление комбинируется иногда с гуммами, особенно сидящими поверхностно. Чистый гуммозный орхит встречается очень редко; последствием его может быть распад и прободение.
Сифилис яичка приходится отличать главным образом от туберкулеза и злокачественных опухолей.
Первый поражает первоначально всегда придаток, ведет скоро к образованию характерных свищей и большей частью легко может быть исключен. Опухоли, саркомы и карциномы, часто очень трудно отличить от сифилиса, и поэтому при дифференциальном диагнозе приходится прибегать Вассермановской реакции и пробному противосифилитическому лечению.
Семенной канатик поражается сифилитическим процессом, почти только вторично после заболевания яичка и придатка, хотя бывают и первичные гуммозные его припухания.
На наружных женских половых частях встречается, прежде всего, первичный склероз, который может повести к обширному затвердению, но часто бывает также очень ничтожным, так что его замечают лишь очень поздно, или вовсе не замечают. На задней спайке первичный склероз может дать изъязвление в виде трещины. Крупно-папулезный сифилид, широкие кондиломы вульвы бывают часто очень плоски и представляются в виде ограниченных, покрытых серым налетом или ярко-красных, эрозированных дефектов слизистой оболочки, которые иногда, не очень типичны, но содержат массу спирохет. Иногда приходится исключить афтозный вульвит, который, однако, встречается редко и бывает обыкновенно очень болезнен.
Гумма вульвы представляется иногда в виде разлитого, плотного, плоского инфильтрата, который может простираться от спайки до клитора. Изменение вульвы может производить впечатление слонового утолщения. Если гуммозный инфильтрат распадается, то могут образоваться обширные язвы, после заживления которых остаются тяжелые дефекты.
Во влагалище редко встречается первичный склероз; эпителий его представляет неблагоприятные условия для поселения спирохет. Но склероз все-таки встречается; он бывает большей частью плоским, либо затверделым, поверхностно изъязвленным. Находят, однако, и склероз хрящевой плотности, распадающийся в середине в кратерообразную язву. На наличность склероза указывает главным образом безболезненное опухание паховых желез; но оно появляется только при локализации склероза на передней части слизистой оболочки влагалища.
Первичный склероз на portio vaginalis uteri вовсе не редкость. Большей частью он представляется в виде возвышенного плотного утолщения на влагалищной части, окружающего наружный маточный зев, превращенный в кратерообразную язву. Но склероз может помещаться также сбоку. Редко он бывает очень типичным. На portio vaginalis встречаются и папулы, а также гуммозные процессы; последние большей частью переходят с влагалищного свода и могут повести к обширным разрушениям.
В матке находили при вскрытиях папулезный и гуммозный сифилитический эндометрит; последний в очень редких случаях был установлен и клинически. Зависимость от сифилиса только в совершенно исключительных случаях может быть достоверно установлена, так как симптомы не имеют ничего, характерного для сифилиса, не считая реакции на противосифилитическое лечение. Диагноз может быть почти всегда поставлен ex juvantibus.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Сифилис мочеполовых органов — хроническое инфекционное заболевание, вызываемое бледной трепонемой, передающееся преимущественно половым путём, а также вертикальным путём (от матери к плоду). Без лечения сифилису свойственно длительное течение с периодическими затуханиями (ремиссиями) и обострениями, которые сопровождаются образованием очагов специфического воспаления во всех органах и тканях.
Естественное течение сифилиса может в значительной степени варьировать.
- А51. Ранний сифилис.
- А52. Поздний сифилис.
- А50. Врождённый сифилис.
- А53. Другие и неуточнённые формы сифилиса.
Последнее десятилетие XX в. характеризовалось чрезвычайно высокой заболеваемостью этой инфекцией в России и странах Восточной Европы. По данным ВОЗ, в течение года в мире регистрируется примерно 12 млн случаев сифилиса. Ввиду неполной регистрации сифилиса мочеполовых органов реальные показатели его заболеваемости в несколько раз превышают данные официальной статистики.

Возбудитель сифилиса мочеполовых органов — бледная трепонема (Treponema pallidum). Она относится к порядку Spirochaetales, семейству Spirochaetaceae, роду Treponema, виду Treponema pallidum. Под световым микроскопом спирохета варьирует от 0.10 до 0.18 нм в диаметре и от 6 до 20 нм в длину. Визуализация микроорганизма возможна посредством тёмнопольной или фазово-контрастной микроскопии, а также при импрегнации серебром.
Основной способ передачи сифилиса мочеполовых органов — половой контакт. Поцелуй, переливание крови, заражение плода, бытовой путь передачи не менее важны на сегодняшний день. Большинство детей с врождённым сифилисом было заражено внутриутробно, однако новорождённый мог также заразиться при контакте с инфицированными родовыми путями во время родов. Бесполовое заражение (при порезах кожи рук) было описано у медицинских работников при контакте с больным без использования перчаток.
Время от инфицирования до проявления первичной сифиломы называется инкубационным периодом, продолжительность которого составляет в среднем 3-4 нед. Средний инкубационный период (3 нед) обеспечивается внедрением 500-1000 микроорганизмов. Однако может достигать 4-6 мес в связи с бесконтрольным употреблением антибиотиков по поводу различных заболеваний, а также под влиянием некоторых других факторов.
Первый клинический признак заболевания твёрдый шанкр, появляется в среднем через 3-4 нед после заражения на месте, где бледная трепонема проникла в организм. С этого момента начинается первичный период сифилиса, который продолжается до возникновения на коже и слизистых оболочках множественных сифилитических высыпаний и длится 7-8 нед.
Вначале первичный аффект развивается как безболезненная уплотнённая папула. Затем поверхность ее некротизируется с образованием эрозии или язвы с четкими границами, содержащей трепонемы. Гистопатологически шанкр характеризуется периваскулярной инфильтрацией плазматическими клетками, лимфоцитами, гистиоцитами, пролиферацией эндотелия капилляров с исходом в облитерирующий эндартериит. Бледная трепонема при этом находится в межэпителиальных пространствах, в инвагинациях фагосом клеток эндотелия, фибробластов, плазматических клеток и клеток эндотелия мелких капилляров, внутри лимфатических каналов и регионарных лимфатических узлов. Второй характерный симптом этой стадии сифилиса — регионарный лимфаденит. Серозная жидкость из очагов поражения содержит трепонемы. Диагноз может быть подтверждён п)тём детекции в темном поле или методом ПЦР.
Первичный период сифилиса мочеполовых органов делится на первичный серонегативный (стандартные серологические реакции ещё отрицательные) и первичный серопозитивный (стандартные серологические реакции становятся положительными, что происходит через 3-4 нед после возникновения первичной сифиломы).
Через 7-8 нед после появления первичной сифиломы или через 10-12 нед после заражения наступает вторичный период сифилиса. Вторичный сифилис мочеполовых органов является стадией диссеминации заболевания и обусловлен размножением и распространением спирохет в организме, при этом трепонемы обнаруживаются в большинстве органов и тканей, несмотря на присутствие противотрепонемных антител в высоких концентрациях. Клинически вторичный период сифилиса характеризуется проявлениями на коже и слизистых оболочках розеолёзных, папулёзных пустулёзных высыпаний, поражением внутренних органов, нервной и костной систем. Неспецифические симптомы вторичного сифилиса включают лихорадку головную боль, боли в горле, артралгии, анорексию, генерализованную лимфаденопатию. Высыпания вторичного периода через несколько недель самостоятельно исчезают, и наступает скрытый период заболевания. Через некоторое время наступает рецидив заболевания, на коже и слизистых снова появляются высыпания, характерные для вторичного периода, после чего вновь может наступить скрытый период заболевания. Вторичный период сифилиса мочеполовых органов без лечения может продолжаться 3-4 года.
Во вторичном периоде болезни, за редким исключением, все серологические тесты на сифилис мочеполовых органов положительны. В отделяемом сифилидов обнаруживают бледные трепонемы.
Сифилитические поражения могут развиваться в любом внутреннем органе. Они имеют воспалительный или дистрофический характер, протекают бессимптомно или с различными функциональными расстройствами, реже приобретают клинически выраженный характер. Ранние поражения сифилисом внутренних органов не всегда диагностируются, так как при обычном клиническом обследовании их, как правило, выявить не удается. Клиническая картина заболеваний внутренних органов, поражённых сифилитической инфекцией какими-либо специфическими симптомами, не проявляется. Диагноз устанавливают на основании обнаружения поражений кожи и слизистых оболочек и положительных серологических реакций в крови. В подавляющем большинстве наблюдений висцеральный сифилис хорошо поддаётся противосифилитическому лечению.
Поражение почек выявляют, как правило, в начале вторичного свежего сифилиса. Оно проявляется в виде бессимптомной дисфункции почек, определяемой по результатам радионуклидной ренографии, доброкачественной протеинурии, сифилитического липоидного нефроза и гломерулонефрита. Единственный симптом доброкачественной протеинурии — наличие в моче белка (0,1-0,3 г/л).
Сифилитический липоидный нефроз наблюдают в двух вариантах: остром и скрытом. При остром липоидном нефрозе кожа больного бледная, отечная. Моча мутная, выделяется в небольшом количестве, имеет высокую относительную плотность (до 1.040 и выше): количество белка в моче обычно превышает 2-3 г/л. В осадке содержатся цилиндры, лейкоциты, эпителий, жировые капли: эритроциты — редко в небольшом количестве, артериальное давление не повышено, глазное дно нормальное. Скрытый нефроз развивается медленно, иногда спустя значительное время после инфицирования, проявляется умеренной альбуминурией и незначительными отеками.
Специфический нефрит диагностируют как мембранную тубулопатию и инфекционный гломерулонефрит. В основе поражения почек лежит первичное поражение мелких сосудов, постепенная гибель клубочков и прогрессирующее сморщивание почки. Сифилитический гломерулонефрит по своему болезнь иммунных комплексов. В состав этих комплексов входят трепонемный антиген, антитепонемные антитела IgG и третий компонент комплемента (С3).
Иммунные комплексы откладываются в зоне субэпителиальной базальной мембраны. Специфическое лечение позднего сифилиса почек очень зффективно. Оно предотвращает развитие хронического нефроза и почечной недостаточности. У одной трети пациентов (если они не получают должного лечения) спустя 10-20 лет и ранее (3-6 лет) наступает третичный период сифилиса мочеполовых органов, который характеризуется образованием третичных сифилидов (бугорков и гумм).
Сифилиды могут быть единичными и множественными и варьировать в размена от микроскопических дефектов до крупных тумороподобных образований, в которых обычно присутствуют небольшое количество трепонем. Поздние формы сифилиса мочеполовых органов.
- Нервной системы (нейросифилис) — спинная сухотка, прогрессивный паралич
- Внутренних органов (висцеросифилис) мезоаортит, аневризма аорты поражение печени, желудка.
В этом периоде течение сифилиса также волнообразное, фазы активных проявлений могут сменяться фазами скрытого сифилиса.
В третичном периоде сифилиса мочеполовых органов во всех внутренних органах могут возникать ограниченные гуммы или гуммозные инфильтрации, а также наблюдают различные дистрофические процессы и расстройства обмена. Чаще всего при позднем сифилисе поражается сердечно-сосудистая система (90-94%), реже печень (4-6%) и другие органы — лёгкие, почки, желудок, кишечник, яички (1-2%).
Поражение почек может быть в форме амилоидного нефроза, нефросклероза и гуммозных процессов (ограниченных узлов или разлитой гуммозной инфильтрации). Две первые формы клинически ничем не отличаются от аналогичных поражений другой этиологии, диагноз устанавливают лишь на основании сопутствующих проявлений сифилиса мочеполовых органов, данных анамнеза и положительных серологических реакций. Ограниченные гуммозные узлы протекают под видом опухолей и распознаются с трудом. При этом появляются отёки, в моче обнаруживают кровь, белок, цилиндры. Заболевание иногда сопровождается приступообразными болями в пояснице. При распаде гуммы и прорыве содержимого в лоханку выделяется густая мутная моча бурого цвета с обильным осадком из эритроцитов, лейкоцитов, клеточного детрита. Склеротический процесс в почке приводит к повышению артериального давления, гипертрофии левого желудочка сердца.
Поражение яичка характеризуется появлением ограниченных гуммозных узлов или диффузного инфильтрата в паренхиме органа. Поражённое яичко увеличивается, становится плотным, тяжёлым. При ограниченной форме поверхность яичка бугристая, при диффузной гладкая, ровная. Пальпация безболезненна. Беспокоит чувство тяжести в результате растяжения семенного канатика. Ограниченные гуммы могут вскрываться через кожу мошонки. Разрешение диффузного гуммозного инфильтрата приводит к атрофии яичка.
Диагностика позднего висцерального сифилиса очень трудна. У больных, как правило, наблюдают поражение нескольких органов и нервной системы. Сифилитическое поражение одного органа часто приводит к патогенетически связанному с ним расстройству функции других органов. Эти вторичные заболевания могут скрывать сифилитический характер основного процесса. Затрудняет постановку диагноза отсутствие в анамнезе у 75-80% больных указаний на заболевание сифилисом мочеполовых органов в прошлом. Стандартные серологические реакции крови положительны у 50-80% больных, реакция иммобилизации бледных трепонем (РИТ) и реакция иммунофлюоресценции — у 94-100%. Кроме того, у больных активным висцеральным сифилисом серологические реакции, включая РИТ и реакция иммунофлюоресценции, могут быть отрицательными. В сомнительных случаях в качестве диагностического приёма следует использовать пробную терапию.
Третичный период инфекции считают незаразным. Основой для диагноза обычно служат позитивные результаты трепонемных реакций. В гуммах или биоптатах органов при прямой микроскопии могут быть обнаружены трепонемы.
Традиционное стадийное течение сифилиса мочеполовых органов бывает у значительного числа больных. Однако в последние годы всё чаще выявляют больных с бессимптомным течением болезни, которую диагностируют только серологически.
У ряда пациентов заражения вообще не происходит либо наблюдают случаи самоизлечения, что можно объяснить особенностями организма больного, в частности, наличием нормальных иммобилизинов, обладающих трепонемацидными и трепонемастатическими свойствами.
Иммунитет при сифилисе мочеполовых органов инфекционный и существует до тех пор, пока в организме присутствует возбудитель. Общепризнанно, что у людей, инфицированных сифилисом, имеется определённая невосприимчивость к экзогенной реинфекциии (так называемый шанкерный иммунитет). Безуспешные попытки создать противосифилитическую вакцину обусловлены тем, что этот микроорганизм не культивируется на питательных средах.
Естественные барьеры, препятствующие проникновению возбудителя в организм человека:
- неповреждённая кожа за счёт её целостности и присутствия жирных кислот и молочной кислоты (продуктов жизнедеятельности потовых и сальных желёз), которые создают низкую кислотность (рН), губительную для микроорганизмов;
- слизь, выделяемая клетками половых путей, за счёт вязкости создаёт препятствие проникновению микроорганизмов;
- бактерицидные компоненты организма — спермин и цинк мужской спермы, лизоцим (слюна, слёзы), бактерицидные протеолитические ферменты;
- нормальная бактерицидная флора (например, палочки Додерлейна во влагалище). действующая по принципу конкуренции с микробом.
- фагоцитоз.
Для установления диагноза необходимы, кроме данных анамнеза и объективного обследования больного, лабораторные методы исследования: бактериоскопическое исследование, серологическое исследование крови, исследование спинномозговой жидкости.
Чувствительность и специфичность различных методов диагностики сифилиса мочеполовых органов
Реакция связывания комплемента
Реакция пассивной гемагглютинации
При первых клинических признаках сифилиса мочеполовых органов и появлении твёрдого шанкра диагноз может быть подтверждён позитивными результатами тёмнопольной микроскопии и ПЦР из отделяемого сифилидов и пунктатов регионарных лимфатических узлов, а также РИФабс — наиболее ранней и чувствительной трепонемной реакции, и методом ИФА, выявляющим суммарные (IgM-IgG) антитела, иногда реакция прямой гемагглютинации и реакция связывания комплемента с трепонемным антигеном. Спустя 2-3 нед после появления твёрдого шанкра или 5-6 нед от момента инфицирования, т.е. на стадии первичного (серопозитивного по старой классификации) сифилиса у 60-87% больных наступает позитивация так называемых нетрепонемных тестов, выявляющих антитела к нетрепонемному антигену (АГ), в качестве которого выступает, как правило, кардиолипинлецитин-холестериновый комплекс.
Это реакция связывания комплемента с кардиолипиновым антигеном, или собственно реакция Вассермана, микрореакция преципитации и её отечественные (LUES-тест) и зарубежные аналоги (RPR, VDRL TRUST и другие тесты). На этой же стадии инфекции, как правило, положительны реакции иммунофлюоресценции, ИФА, реакция прямой гемагглютинации в 80-88% случаев, у меньшего числа пациентов — РИТ (30-50%). Диагноз может быть подтверждён положительными результатами тёмнопольной микроскопии и ПЦР при взятии материала из твердого шанкра и регионарных лимфоузлов.
В период разгара инфекции, во вторичной стадии заболевания почти у всех больных положительны как нетрепонемные, так и трепонемные тесты, в том числе одна из наиболее «поздних» реакций, регистрирующая появление антител-иммобилизинов — РИТ, а также реакция прямой гемагглютинации. Высокая степень позитивности этих реакций в скрытом и далее в третичном периоде инфекции. как правило, сохраняется, что нередко служит основанием для ретроспективного диагноза при бессимптомном течении сифилитической инфекции. Число же позитивных результатов нетрепонемных тестов, напротив, падает с прогрессированием латентности и переходом в поздний сифилис мочеполовых органов (до 50-70%).
При этом первыми спонтанно либо под влиянием лечения элиминируются наиболее лабильные антитела, определяемые в MP (РМП) и реакции связывания комплемента с кардиолипиновым антигеном, затем — в реакции связывания комплемента с трепонемным антигеном, а также IgM-антител. служащие индикатором активности инфекционного процесса. Длительная серопозитивность, в особенности в отношении трепонемоспецифических IgM-антител, с высокой вероятностью указывает на сохранение очагов персистентной инфекции. Положительные же результаты таких тестов, как РИТ, реакция иммунофлюоресценции, ИФА (IgG либо суммарные антитела), реакция прямой гемагглютинации, могут сохраняться длительно, иногда всю оставшуюся жизнь, свидетельствуя о перенесённом в прошлом сифилисе мочеполовых органов. Подтверждению диагноза во вторичной стадии инфекции способствуют положительные результаты тёмнопольной микроскопии и ПЦР отделяемого сифилидов, а также ПЦР в цельной крови, пунктатах лимфоузлов, спинномозговой жидкости и клетках фагоцитарной системы.
На поздних стадиях сифилиса мочеполовых органов вероятность обнаружения трепонемы и продуктов её распада методом ПЦР падает, тем не менее источником её обнаружения могут служить биоптаты внутренних органов (печень, желудок), содержимое гуммозных инфильтратов и спинномозговая жидкость.
Благодаря высокой чувствительности, специфичности и воспроизводимости ИФА является практически универсальным методом обследования и может быть применён при профилактическом обследовании населения на сифилис мочеполовых органов, при профилактическом обследовании на сифилис больных глазных, психоневрологических, кардиологических стационаров и беременных, при обследовании доноров, для диагностики всех форм сифилиса и распознавания ложноположительных результатов.
В сифилидологической практике используется в основном непрямой вариант ИФА, который относится к числу наиболее современных и перспективных методов серодиагностики сифилиса. Это определяется как его высокой чувствительностью (95-99%) и специфичностью (98-100%) при сифилисе, так и простотой, должностью. воспроизводимостью, возможностью использования как диагностического (трепонемный тест), так и отборочного метода, а также в качестве критерия излеченности заболевания и референс-теста при снятии больных с учета.
ПЦР — хороший метод для диагностики сифилиса мочеполовых органов при небольшом количестве трепонем в исследуемом материале, хотя результаты еще можно считать предварительными. Он высоко специфичен, чувствителен, воспроизводим, универсален. При грамотном проведении и подготовке образцов надежен. Однако следует отметить, что метод очень чувствителен к качеству реактивов (особенно к выбору праймеров) и требует специального помещения. Следует отметить, что в России данный момент нет ни одной официально зарегистрированной ПЦР тест-системы и ни одного стандарта, позволяющего оценивать качество предлагаемых наборов. Учитывая сложность иммунного ответа при сифилисе, по-прежнему необходима комплексная диагностика, предусматривающая применение как минимум двух методов: нетрепонемного и трепонемного. Одним из вариантов адекватной замены общепринятого комплекса серологических реакций является сочетание ИФА и РМП. Несомненное преимущество сочетания ИФА и РМП обусловлено заложенной в нём возможности скрининга и подтверждения диагноза, а также количественного анализа антител, что особенно важно при контроле эффективности лечения.

источник
Сифилис – это инфекционное заболевание, вызываемое бледной трепонемой. Относится к группе ИППП и венерических заболеваний. При отсутствии адекватной и своевременной терапии приводит к поражению кожи и слизистых оболочек, развитию серьезных осложнений со стороны внутренних органов, опорно-двигательного аппарата и нервной системы.
Нелеченный сифилис чреват серьезными последствиями для всего организма
Возбудителем заболевания является бледная трепонема (Treponema pallidum). Микроорганизм относится к спирохетам, представляет собой бактерию спиралевидной формы. Бледная трепонема не устойчива во внешней среде и легко разрушается под действием высоких температур и раствора этилового спирта. Низкие температуры, напротив, создают условия для благоприятного существования цист и L-форм патогенного микроорганизма.
Бледная трепонема — бактерия спиралевидной формы
Бледная трепонема обладает уникальными свойствами: она способна размножаться только в узком интервале температур (около 37 °C). На этом факте основан метод пиротерапии – лечении сифилиса путем искусственного повышения температуры тела.
- Половой: через поврежденные слизистые оболочки или кожу при любом варианте полового контакта. Самый распространенный путь заражения сифилисом.
- Трансфузионный: при переливании зараженной крови или пересадки зараженного тканевого материала.
- Трансплацентарный: внутриутробно от матери к плоду. Приводит к возникновению врожденного сифилиса. Возможно заражение и в момент родов, а также передача трепонемы с материнским молоком при грудном вскармливании.
- Контактно-бытовой: через предметы обихода. Встречается крайне редко.
- Профессиональный: при контакте с больными людьми и животными. Встречается у персонала больниц, лабораторий и пр.
Сифилис передается через биологические жидкости
Заразными биологическими жидкостями являются кровь, слюна, секрет влагалища и сперма. Случаев передачи болезни через пот или мочу не известно.
Согласно МКБ-10 выделяют следующие формы сифилиса:
- Врожденный сифилис (делится на ранний и поздний).
- Ранний сифилис (выделяют первичный, вторичный и скрытый).
- Поздний сифилис (отдельно выделяют нейросифилис, кардиоваскулярный и скрытый сифилис).
По другой классификации сифилис делится на такие группы:
- первичный;
- вторичный (ранний и поздний);
- третичный;
- врожденный.
Классификация не идеальна и не учитывает все возникающие в клинической практике аспекты, однако активно используется для постановки диагноза и разработки схемы терапии.
Последовательность развития сифилиса у мужчин
Инкубационный период – это время от момента заражения до возникновения первых симптомов. В среднем сифилис проявляется спустя 2-8 недель от проникновения бледной трепонемы в организм. Этот период может сокращаться до 8 дней при заражении из нескольких источников. Удлинение до 6 месяцев (до 190 дней) отмечается в случае приема антибиотиков (по любому поводу). Изменение длительности инкубационного периода не всегда определяется внешними факторами и зачастую зависит от индивидуальной реакции иммунной системы.
Инкубационный период – это время, когда никаких проявлений болезни не отмечается. Мужчина чувствует себя совершенно здоровым и не знает, что в его организме уже идет активное размножение бледной трепонемы. Лабораторно выявить сифилис на этом этапе также нельзя.
Выделяют несколько последовательных стадий развития болезни:
Этот период знаменуется появлением специфического симптома сифилиса – твердого шанкра. Никаких других существенных изменений в это время не происходит. Общее состояние не нарушается, повышение температуры тела не происходит. Для сифилиса не характерно появление выделений из уретры. Возникновение любых выделений может свидетельствовать о смешанной инфекции и наличии в организме других заболеваний, передающихся половым путем.
Твердый шанкр (сифилома) представляет собой язву, локализующуюся в месте проникновения бледной трепонемы в организм. Как правило, это половые органы (головка полового члена, мошонка, лобковая область), но не исключено появление шанкра на других участках тела. Размеры образования составляют около 10-20 мм. Встречаются карликовые (менее 5 мм) и гигантские сифиломы (более 40 мм).
Твердый шанкр — характерный признак первичного сифилиса
Отличительные особенности твердого шанкра:
- округлое образование с четкими очертаниями и плотными краями;
- дно шанкра – розовое, красное, иногда желтоватое;
- боль не характерна;
- отмечается появление скудного серозного отделяемого;
- исчезает самостоятельное в течение 3-6 недель.
Появление твердого шанкра сопровождается увеличением регионарных лимфатических узлов. Образование может быть единичным и множественным. В случае присоединения инфекции начинается воспаление, и развиваются осложнения: баланит, баланопостит, фимоз.
Основными признаком свежего вторичного сифилиса считается появление характерной сыпи на коже. Сыпь представлена мелкими розовыми пятнами, узелками, реже пустулами (гнойничками) и везикулами. Высыпания также возникают на слизистых оболочках. Появлению сыпи предшествует повышение температуры тела и возникновение признаков общей интоксикации (озноб, слабость, головная боль).
Кожная сыпь возникает спустя 6-8 недель после появления первых признаков сифилиса (твердого шанкра). Высыпания вызваны распространением бледной трепонемы по организму с током крови и лимфы. Спустя несколько недель сыпь бесследно исчезает, и сифилис переходит в скрытую форму.
Другие признаки вторичного сифилиса:
Вторичный сифилис характеризуется высыпаниями
- алопеция (патологическое выпадение волос);
- лейкодерма (бледно-желтые пятна на коже);
- поражение костей и суставов;
- нарушение работы внутренних органов (сердце, почки, печень).
Рецидивный, или возвратный сифилис отличается периодическим появлением новых высыпаний. Элементы сыпи постепенно увеличиваются в размерах, сливаются между собой. По одним лишь клиническим проявлениям различить свежий и возвратный сифилис довольно сложно. Для определения стадии болезни требуется лабораторная диагностика.
Скрытый период между вторичным и третичным сифилисом может достигать нескольких лет, хотя порой отмечается и быстрое развитие признаков этой стадии болезни. К характерным симптомам третичного сифилиса относятся:
- Высыпания на коже (сифилитические гуммы).
- Сыпь на слизистых оболочках.
- Поражение сердечно-сосудистой системы (кардиоваскулярный сифилис): миокардит, перикардит, поражение клапанов сердца, аорты, развитие сердечной недостаточности.
- Поражение костей и суставов (образование сифилитических гумм).
Развитие третичного сифилиса отмечается при отказе от терапии или в случае неправильно подобранных препаратов для лечения ранних форм болезни. В настоящее время тяжелые случаи третичного сифилиса встречаются достаточно редко.
Отказ от терапии приводит к третичному сифилису
Особая форма сифилиса, отличающаяся поражением нервной системы. Признаки раннего нейросифилиса возникают еще в стадии вторичного сифилиса спустя 2-4 года после заражения. Среди основных форм патологии особого внимания заслуживают следующие варианты:
- сифилитический менингит (поражение оболочек мозга с образованием сифилитических гумм);
- менинговаскулярный сифилис (нарушение мозгового кровообращения, приводящее к развитию ишемического инсульта);
- невриты и полиневриты;
- сифилитический менингоэнцефалит (поражение оболочек мозга и мозгового вещества).
В стадии третичного сифилиса возникают параличи и парезы, отмечаются серьезные нарушения мозговой деятельности. Характерны изменения психики. Среди самых серьезных осложнений следует выделить прогрессивный паралич с постепенным развитием деменции, атрофия зрительного нерва и формирование сифилитических гумм в ткани головного мозга.
При нейросифилисе возникают серьезные нарушения деятельности мозга
Для выявления сифилиса проводятся исследования, позволяющие выявить антитела к бледной трепонеме:
- РМП – реакция микропреципитации.
- РПГА – реакция прямой гемагглютинации.
- РИБТ – реакция иммобилизации бледных трепонем.
- ИФА – иммуноферментный анализ (и иммуноблоттинг – его разновидность).
В первую очередь для диагностики используются нетрепонемные тесты (РМП и другие). Это достаточно недорогие методики, позволяющие выявить болезнь спустя 7-14 дней после появления первых симптомов. Не обладают высокой чувствительностью и могут давать ложноотрицательные результаты (до 3%). Применяются в качестве скрининговых методов для выявления сифилиса у населения, а также с целью контроля эффективности проведенной терапии.
Особочувствительные тесты позволяют определить заражение на 7-10 день
Трепонемные тесты (ИФА, РПГА, РИФ, РИБТ и др.) основаны на использовании специфических антител. Это высокочувствительные исследования, позволяющие точно выставить диагноз с 7-10 дня после заражения. Не применяются для контроля терапии, поскольку особые антитрепонемные антитела долгое время сохраняются в организме пациента.
В клинической практике также применяются прямые методы, позволяющие выявить ДНК или саму бледную трепонему. Это прежде всего ПЦР и бактериологический посев на питательные среды. Не пользуются большой популярностью в связи с наличием более удобных и быстрых непрямых серологических методов.
В основе терапии сифилиса лежит применение антибактериальных препаратов. Избавиться от бледной трепонемы помогают такие группы лекарственных средств:
- пенициллины (бензилпенициллин – препарат выбора);
- тетрациклины;
- цефалоспорины;
- макролиды.
Выбор конкретного антибиотика, дозировка и длительность приема определяются врачом исходя из тяжести заболевания, стадии болезни и наличия сопутствующей патологии. Самостоятельное применение антибактериальных препаратов не допускается.
Терапия сифилиса проводится амбулаторно. Госпитализация показана при нейросифилисе, тяжелом поражении внутренних органов, а также при развитии реакции на выбранные антибактериальные средства.
Лечение заболевания кроме нейросифилиса проводится амбулаторно
- У 30% пациентов после введения антибиотика развивается реакция обострения (реакция Яриша — Герксгеймера). Спустя 2-4 часа после приема лекарства наблюдается озноб и повышение температуры тела. Высыпания становятся более яркими, элементы сыпи могу сливаться между собой. Максимальная выраженность симптомов отмечается спустя 6 часов. Через сутки состояние больного нормализуется. Для профилактики подобной реакции могут назначаться дополнительно кортикостероиды.
- У некоторых пациентов после введения пролонгированного пенициллина отмечается синдром Хайна. Повышается артериальное давление, отмечается нарушение зрения, галлюцинации, потеря сознания. Подобное состояние длится около 20 минут, после чего все симптомы исчезают.
- У части больных на фоне применения препаратов отмечаются судороги.
- В ответ на введение пенициллинов и других антибиотиков могут развиваться аллергические реакции вплоть до анафилактического шока.
При возникновении выраженных реакций дальнейшее лечение проводится в стационаре. Симптоматические препараты назначаются по показаниям.
Предупредить заражение сифилисом помогут следующие рекомендации:
- Отказ от случайных половых связей.
- Использование презерватива.
- Соблюдение правил личной гигиены.
- Регулярное обследование на сифилис (при наличии факторов риска).
источник
К венерическим болезням относят и сифилис. Для данного заболевания характерно не очень явное проявление. Но как проявляется сифилис у мужчин и какие его пути заражения?
Имеются несколько путей заражения. Передается болезнь:
- Половым путем. Это самый известный, когда заражение происходит во время полового контакта с человеком, болеющим сифилисом. Трепонема, среда обитания которой является жидкость, может попасть в организм не только во время традиционного секса, но и во время как орального, так и анального.
- Бытовым путем. Так заболеть можно только в том случае, если домочадцам неизвестно, что у кого-то из них нашла свое пристанище трепонема. Для ее дальнейшего распространения достаточно общего пользования посудой, полотенцами, губными помадами и даже сигаретами. Так что следует проявлять осторожность не только в выборе новой партнерши для сексуальных отношений, но и в использовании незнакомых бытовых предметов. Но этим путем заразиться трудно, так как сама бактерия в неправильной для себя среде долго жить не может. Но известны такие случаи, когда люди заболевал сифилисом после того, как стирали в общей емкости вещи, которые принадлежали больному человеку.
- Гемотранфузионным путем. Причиной заражения становится кровь. В основном такое случается во время ее переливания – от больного человека к здоровому. Возможно и заразить и при использовании одноразового шприца более, чем одним человеком.
- Профессиональным путем. Таким образом могут заразиться медицинские работники. Например, гинекологи-акушеры, стоматологи, хирурги, паталогоанатомы.
- Трансплацентарным путем. Такому заражению подвержены новорожденные дети. Если у мамы в крови есть трепонема, то она может попасть в организм малыша сквозь плаценту, а также через молоко во время грудного вскармливания.
Как проявляется сифилис у мужчин? Перед тем как описывать признаки болезни, стоит рассказать про инкубационный период. Он продолжается около трех недель. Но бывают и такие случаи, когда данный период увеличивается приблизительно от пары месяцев до трех. Также может показаться и через восемь дней, не проявивши при этом особых симптомов, указывающих на серьезность заболевания.
Через сколько проявляется сифилис у мужчин? Рассматривая вопрос, следует заметить, что, когда во время инкубационного периода человек употреблял антибиотики любых видов, то проявление симптомов может затянуться на более длительный период. Такое случается и тогда, когда у мужчины наблюдается венерическая язва.
Инкубационный период не менее опасен для окружающих и сексуальных партнеров, чем явно выраженное заболевание.
Но через какое время проявляется сифилис у мужчин? Различают три стадии возникновения болезни:
Основным симптомом при первичном этапе является шанкр. Это может быть как язва или эрозия. Характеризуется своим появлением в каком-либо месте, вне зависимости, где происходил половой акт. Проявляется он сразу же после завершения периода инкубации. Сначала этот шанкр небольшой и особых неудобств не доставляет. Кроме того, чувства боли при этом нет.
Начальные проявления возникают на плоти крайней или головке полового органа. Таким образом, иммунная система сигнализирует о сифиломе, проникшей в организм.
Первичный сифилис у мужчин проявляется на таких участках тела, как:
— анальная область и другие.
При первом замечании шанкра можно с уверенностью говорить, что первичная стадия сифилиса уже началась. Хотя симптомы и не так заметны. Они в большей степени проявляются на вторичной стадии развития болезни, но здесь еще можно отметить увеличение лимфатических узлов.
Какие признаки и симптомы сифилиса у мужчин можно увидеть? К ним относятся:
— болевые ощущения в суставах и костях;
Фото подобных проявлений болезни ни у кого не вызовет положительных эмоций. Вторичная стадия наступает приблизительно на восьмой неделе после того, как появился и пропал первый шанкр. Если ничего не предпринимать и сейчас, то вторичный период может длиться около пяти лет.
Как проявляется сифилис у мужчин? В это время происходит заражение крови инфекцией, что проявляется не только кожными высыпаниями, но и на слизистых оболочках. При этом всем наблюдаются вполне невинные симптомы:
— повышенные усталость и недомогание;
— наличие насморка и кашля, что похоже на простудное заболевание;
— иногда возникает конъюнктивит.
Данный период характерен тем, что все вышеописанные симптомы могут чередоваться, и у больного не возникает особых поводов обращаться к доктору. Но игнорировать их ни в коем случае не стоит.
Но хуже всего, что именно в это время и поражаются внутренние органы и суставы.
Основным признаком сифилиса считается сыпь. Когда же не принимать никаких мер, то через некоторое время она исчезает, а заболевание переходит в закрытую форму.
Когда сифилисная сыпь возникает, то сильно напоминает узелки разной формы. Иногда симптомом заболевания может быть облысение, которое будет явно наблюдаться не только на голове, но и на других участках тела, где расположен волосяной покров.
Именно сейчас поражается нервная система, когда можно наблюдать следующее:
— сосуды в головном мозге поражаются, и может возникнуть их воспалительный процесс;
— чаще наблюдается неврит и менингит.
Итак, изучаем дальше, как проявляется сифилис у мужчин. Третья стадия начинается через 3-5 лет после заражения. До этого времени, возможно, никаких явных признаков и не наблюдалось. Но в этот период начинают возникать высыпания, которые сильно напоминают небольшие бугорки плотной структуры. Если и в данный момент ничего не делать и не лечиться, то они начинают превращаться в язвы, которые уже явно говорят о наличии в организме такого заболевания, как сифилис.
В некоторых случаях человек, который является носителем и возбудителем данного заболевания, в таком состоянии может оставаться до конца своей жизни. Но если же сифилис проявился, то здоровье больного значительно ухудшается, и все имеющиеся хронические заболевания проявляются в более острой форме.
Чаще всего наблюдаются такие последствия запущенной формы сифилиса:
- Поражается головной мозг, а это способствует прогрессированию паралича как верхних, так и нижних конечностей. Также можно наблюдать расстройства психического характера. Иногда прогрессирует слабоумие, которое не подлежит лечению.
- При поражении спинного мозга нарушается ходьба, теряется ориентация в пространстве. Самый тяжелый случай – когда больной не может вообще передвигаться.
- Поражается кровеносная система, в первую очередь, крупные сосуды.
Но как выглядит сифилис у мужчин? Он проявляется в виде небольшой язвы. Сама она яркого красного оттенка. Возникает в большинстве случаев на половом органе. В более редких – внутри анального отверстия или мочегонного канала. Если ничего не предпринимать, то данные образования могут разрастись до четырех сантиметров.
Во время протекания болезни могут возникать и некоторые осложнения:
— крайняя плоть может иметь уплотнения;
— попадание какой-то еще инфекции в уже образовавшуюся язву.
В последнем случае возникает возможность того, что в этом месте образуется большой отек. В более редких и худших – происходит полное тканевое отмирание. Данный признак называют повторной гангренизацией. Такое может случиться с мужчиной в том случае, если он злоупотребляет алкогольными напитками.
Диагностика сифилиса у мужчин проводится в любой клинике. Для подтверждения диагноза в обязательном порядке нужно сдать кровь на анализ. Стадию заболевания проще определить после анализа на реакцию Вассермана.
Если игнорировать симптомы двух первых стадий, то на третьей сделать это будет трудно, так как поражены как эпидермис, так и внутренние органы, а также нервная система. Это возможно только в тех случаях, когда заболевание протекает в невидимой форме и проявляется только на последнем этапе. В основном болезнь выявляют во время проведения профилактических обследований.
Следует заметить, что чем раньше пройти курс лечения данной болезни, тем безопаснее это будет как для собственного здоровья, так и для будущего потомства.
В наше время такое заболевание, как сифилис, подлежит лечению, независимо от того,на которой стадии оно было обнаружено. Естественно, чем раньше, тем лучше.
Так что при малейших подозрениях, особенно после случайных контактов, лучше всего обратиться к венерологу и сдать анализы.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Под инфекционными заболеваниями понимают патологии, которые вызываются определенными микроорганизмами, и протекают с развитием воспалительной реакции, которая может закончиться полным выздоровлением или хронизацией процесса, когда периоды относительного благополучия чередуются с обострениями.
Зачастую пациенты и некоторые медицинские работники ставят знак равенства между мочеполовыми инфекциями и заболеваниями. Однако такие представления не совсем точно отражают суть каждого термина. Всемирная организация здравоохранения рекомендует относить к мочеполовым инфекциям конкретные клинические нозологии, при которых поражается орган половой или мочевыделительной системы. Причем возбудители могут быть различными. А к заболеваниям, передающимся половым путем относят группу, которая имеет соответствующий путь распространения, но может поражать многие органы, причем разделение инфекций определяется согласно типу возбудителя. Таким образом, речь идет о классификациях по разному признаку. Согласно рекомендациям Всемирной организации здравоохранения, под мочеполовыми инфекциями понимать следующие заболевания:
- уретрит (воспаление мочеиспускательного канала);
- цистит (воспаление мочевого пузыря);
- пиелонефрит или гломерулонефрит (воспаление почек);
- аднексит (воспаление яичников);
- сальпингит (воспаление маточных труб);
- эндометрит (воспаление слизистой матки);
- баланит (воспаление головки полового члена);
- баланопостит (воспаление головки и крайней плоти полового члена);
- простатит (воспаление предстательной железы);
- везикулит (воспаление семенных пузырьков);
- эпидидимит (воспаление придатка яичка).
Таким образом, мочеполовые инфекции касаются исключительно органов, составляющих данные системы организма человека.
Чаще всего мочеполовые инфекции вызываются следующими патогенными микроорганизмами:
- гонококк;
- микоплазма;
- уреаплазма;
- хламидия;
- трихомонада;
- бледная трепонема (сифилис);
- кокки (стафилококки, стрептококки);
- палочки (кишечная палочка, синегнойная палочка);
- грибки (кандидоз);
- клебсиеллы;
- листерии;
- колиформные бактерии;
- протей;
- вирусы (герпес, цитомегаловирус, папилломавирус и т. д.).
На сегодняшний день перечисленные микробы служат основными факторами развития мочеполовой инфекции. При этом кокков, кишечную палочку и грибки рода Кандида относят к условно-патогенным микроорганизмам, все остальные – патогенные. Все эти микроорганизмы вызывают развитие инфекционно-воспалительного процесса, но каждый имеет свои особенности.
Разделение инфекции мочеполовых органов на специфическую и неспецифическую основано на типе воспалительной реакции, развитие которой провоцирует микроорганизм-возбудитель. Так, ряд микробов формируют воспаление с отличительными чертами, присущими только этому возбудителю и этой инфекции, поэтому ее называют специфической. Если микроорганизм вызывает обычное воспаление без каких-либо специфических симптомов и особенностей течения, то речь идёт о неспецифической инфекции.
К специфическим инфекциям мочеполовых органов относят, вызванные следующими микроорганизмами:
1. Гонорея.
2. Трихомониаз.
3. Сифилис.
4. Микст-инфекция.
Это означает, что например уретрит, вызванный сифилисом или гонореей, является специфическим. Микст-инфекция – это сочетание нескольких возбудителей специфической инфекции с формированием тяжелого воспалительного процесса.
Неспецифические инфекции мочеполовой сферы обусловлены следующими микроорганизмами:
- кокки (стафилококки, стрептококки);
- палочки (кишечная, синегнойная палочка);
- вирусы (например, герпес, цитомегаловирус и т.д.);
- хламидии;
- гарднереллы;
- уреаплазмы;
- грибки рода Кандида.
Данные возбудители приводят к развитию воспалительного процесса, который является типовым, и не имеет каких-либо особенностей. Поэтому, например аднексит, вызванный хламидиями или стафилококками, будет называться неспецифическим.

1. Опасный сексуальный контакт любого типа (вагинальный, оральный, анальный) без использования барьерных контрацептивов (презерватив).
2. Восхождение инфекции (попадание микробов с кожи в уретру или влагалище, и подъем до почек или яичников) в результате пренебрежения правилами гигиены.
3. Перенос с током крови и лимфы из других органов, в которых имеются различные заболевания воспалительного генеза (кариес, воспаление легких, грипп, колит, энтерит, ангина и т. д.).
Многие патогенные микроорганизмы имеют сродство к какому-либо определенному органу, воспаление которого они и вызывают. Другие микробы имеют сродство к нескольким органам, поэтому могут формировать воспаление либо в одном, либо в другом, либо во всех сразу. Например, ангина часто вызывается стрептококком группы В, который имеет сродство к тканям почек и миндалин, то есть способен вызывать гломерулонефрит или ангину. По каким причинам данный вид стрептококка поселяется в гландах или почках, на сегодняшний день не выяснено. Однако, вызвав ангину, стрептококк может с током крови добраться до почек, и спровоцировать еще и гломерулонефрит.
Мужчины и женщины имеют разные половые органы, что понятно и известно всем. Строение органов мочевыделительной системы (мочевой пузырь, мочеиспускательный канал) также имеет существенные различия и разные окружающие ткани.
Мочеиспускательный канал (уретра) мужчин в три-четыре раза длиннее женского. В связи с такой протяженностью мужского мочеиспускательного канала, его воспаление (уретрит) лечить сложнее, и для этого требуется больше времени. Уретрит у женщин излечивается быстрее и проще. Но такая длина мочеиспускательного канала у мужчин является своеобразным барьером, защитой от проникновения половой инфекции в вышележащие отделы мочевыделительного тракта, такие как мочевой пузырь и почки. Короткий и широкий мочеиспускательный канал женщин не представляет серьезного препятствия для восхождения инфекции, поэтому у представительниц слабого пола чаще развиваются осложнения первичного уретрита – циститы, пиелонефриты, аднекситы и сальпингиты.
Именно поэтому мужчины в основном страдают уретритами и простатитами. Циститы, пиелонефриты или гломерулонефриты встречаются у мужчин реже, чем у женщин, а причиной развития данных патологий чаще выступают особенности строения, диета, образ жизни и т. д. Чаще всего воспаление головки полового члена или его крайней плоти, а также циститы и неспецифические уретриты, помимо инфекционной причины, могут быть связаны с анальным сексом и игнорированием правил личной гигиены.
Уретрит у мужчин проявляется резче и острее, чем у женщин. Представители сильного пола страдают резью, болями и жжением на протяжении всего мочеиспускательного канала при попытке помочиться, а также ощущением тяжести в промежности.
Ввиду короткого мочеиспускательного канала у женщин инфекция легко поднимается в мочевой пузырь и почки. К тому же для женщин характерно более легкое и скрытое течение мочеполовой инфекции, по сравнению с мужчинами. Поэтому у женщин часто наблюдается симптом скрытой мочеполовой инфекции – бактериурия (присутствие бактерий в моче на фоне отсутствия каких-либо симптомов и признаков заболевания). Обычно бессимптомная бактериурия не подвергается лечению. Исключения составляют только случаи предоперационной подготовки или беременность.
Вследствие скрытых форм протекания мочеполовой инфекции женщины чаще мужчин являются носителями заболеваний, зачастую сами не подозревая об их наличии.

- болезненность и неприятные ощущения в органах мочеполовой системы;
- зуд;
- ощущение покалывания;
- наличие выделений из влагалища у женщин, из уретры — у мужчин и женщин;
- различные расстройства мочеиспускания (жжение, зуд, затруднение, учащение и т. д.);
- появление необычных структур на наружных половых органах (налеты, пленка, пузырьки, папилломы, кондиломы).
В случае развития специфической инфекции, к вышеуказанным признакам присоединяются:
1. Гнойное отделяемое уретры или влагалища.
2.Частое мочеиспускание при гонорее или трихомонозе.
3. Язвочка с плотными краями и увеличенные лимфоузлы при сифилисе.
Если инфекция неспецифическая, то симптомы могут быть более стертыми, менее заметными. Вирусная инфекция приводит к появлению неких необычных структур на поверхности наружных половых органов – пузырьков, язвочек, кондилом и т.д.
Данное состояние является воспалением мочеиспускательного канала. Уретрит развивается остро, и проявляется следующими неприятными симптомами:
- жжение и резкая сильная боль в процессе мочеиспускания;
- чувство неполного опорожнения мочевого пузыря;
- усиление жжения и боли ближе к концу процесса мочеиспускания;
- ощущение жжения локализуется у женщин преимущественно в области окончания уретры (снаружи), а у мужчин — по всей длине мочеиспускательного канала;
- частые позывы помочиться через 15-20 минут;
- появление выделений из уретры слизистого или слизисто-гнойного характера, которые вызывают красноту поверхности кожи промежности или полового члена вокруг наружного отверстия мочеиспускательного канала;
- появление капель крови в конце процесса мочеиспускания;
- слипание наружного отверстия уретры;
- болезненность при эрекции у мужчин;
- появление лейкоцитов в большом количестве в общем анализе мочи;
- мутная моча цвета «мясных помоев».
Вместе с перечисленными специфическими симптомами уретрита могут наблюдаться общие симптомы инфекционного заболевания – головные боли, усталость, разбитость, нарушение сна и т.д.
Уретрит развивается при попадании микроорганизма в просвет мочеиспускательного канала в результате полового сношения любого типа (орального, вагинального или анального), заноса микроба с поверхности кожи промежности, игнорирования мероприятий личной гигиены, или в результате приноса бактерий с кровью или лимфой. Путь заноса инфекционного агента с кровью и лимфой в уретру чаще всего наблюдается при наличии хронических очагов инфекции в организме, например, пародонтита или тонзиллита.
Уретрит может протекать остро, подостро и торпидно. При остром течении уретрита все симптомы выражены сильно, клиническая картина яркая, человек испытывает значительное ухудшение качества жизни. Подострая форма уретрита характеризуется не слишком выраженными симптомами, среди которых превалируют легкое жжение, покалывание при мочеиспускании и ощущение зуда. Остальные симптомы могут полностью отсутствовать. Торпидная форма уретрита характеризуется периодическим ощущением легкого дискомфорта в самом начале акта мочеиспускания. Торпидная и подострая формы уретрита представляют определенные затруднения для диагностики. Из уретры патогенный микроб может подняться выше, и вызвать цистит или пиелонефрит.
После начала уретрит протекает с поражением слизистой оболочки мочеиспускательного канала, в результате которого эпителий перерождается в другой вид. Если вовремя начать терапию, то уретрит можно полностью вылечить. В итоге, после излечения или самоизлечения, слизистая оболочка уретры восстанавливается, но только частично. К сожалению, некоторые участки измененной слизистой оболочки мочеиспускательного канала останутся навсегда. Если излечения уретрита не произошло, то процесс переходит в хронический.
Хронический уретрит протекает вяло, чередуются периоды относительного спокойствия и обострений, симптомы которых такие же, как и при остром уретрите. Обострение может иметь различные степени выраженности, а следовательно, различную интенсивность симптомов. Обычно пациенты ощущают легкое жжение и покалывание в уретре в процессе мочеиспускания, зуд, небольшое количество выделений слизисто-гнойного характера и склеивание наружного отверстия уретры, особенно после ночного сна. Может также наблюдаться увеличение частоты походов в туалет.
Уретрит чаще всего вызывается гонококками (гонорейный), кишечной палочкой, уреаплазмой или хламидиями.
Подробнее об уретрите
Цистит, как любой другой воспалительный процесс, может протекать в острой или хронической форме.
Острый цистит проявляется следующими симптомами:
- частое мочеиспускание (через 10 – 15 минут);
- небольшие порции выделяемой мочи;
- мутная моча;
- болезненность при мочеиспускании;
- боли различного характера, расположенные над лобком, усиливающиеся к окончанию мочевыделения.
Боль над лобком может быть тупой, тянущей, режущей или жгучей. Цистит у женщин чаще всего вызывается кишечной палочкой (80 % всех циститов) или стафилококком (10 – 15 % всех циститов), который входит в состав микрофлоры кожи. Реже цистит вызывается другими микроорганизмами, которые могут приноситься с током крови или лимфы, заносом из уретры или почек.
Обычно цистит протекает остро, и хорошо подвергается терапии. Поэтому развитие повторного цистита через некоторое время после первичной атаки обусловлено вторичным инфицированием. Однако острый цистит может закончиться не полным излечением, а хронизацией процесса.
Хронический цистит протекает с чередованием периодов благополучия и периодическими обострениями, симптомы которых идентичны проявлениям острой формы заболевания.
Подробнее о цистите
Данное заболевание представляет собой воспаление лоханок почек. Первая манифестация пиелонефрита часто развивается в период беременности, когда почка сжимается увеличивающейся маткой. Также в период беременности почти всегда обостряется хронический пиелонефрит. Помимо этих причин, пиелонефрит может формироваться вследствие заноса инфекции из мочевого пузыря, уретры, или из других органов (например, при ангине, гриппе или пневмонии). Пиелонефрит может развиваться в обеих почках одновременно, или поражать только один орган.
Первый приступ пиелонефрита обычно протекает остро, и характеризуется наличием следующих симптомов:
- повышение температуры;
- болезненность в области поясницы;
- болезненность на боковой поверхности талии и живота;
- чувство потягивания в животе;
- в анализе мочи выявляются лейкоциты, бактерии или цилиндры.
В результате адекватной терапии пиелонефрит подвергается излечиванию. Если же воспаление не было адекватно пролечено, то инфекция хронизируется. Тогда патология в основном протекает без выраженных симптомов, иногда беспокоя обострениями болей в пояснице, повышением температуры и плохим анализом мочи.
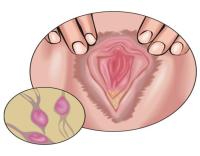
- необычные выделения из влагалища (увеличение количества, изменения цвета или запаха);
- зуд, ощущение раздражения влагалища;
- давление и чувство распирания влагалища;
- боль при половом контакте;
- боль в процессе мочеиспускания;
- легкая кровоточивость;
- краснота и отечность вульвы и влагалища.
Рассмотрим подробнее, как изменяется характер выделений при вагинитах, вызванных разными микробами:
1. Вагинит, вызванный гонококком, вызывает появление густых выделений, имеющих гнойный характер и изжелта-белый цвет.
2. Вагинит трихомонадной природы характеризуется выделениями пенистой структуры, окрашенными в зеленовато-желтый цвет.
3. Кокковый вагинит приводит к выделениям изжелта-белого цвета.
4. Кандидозный вагинит характеризуется творожистыми выделениями, окрашенными в серо-белый цвет.
5.Гарднереллез придает запах тухлой рыбы влагалищным выделениям.
Острый вагинит характеризуется сильной выраженностью симптомов, а хронический – более стертыми признаками. Хроническая форма заболевания длится много лет, рецидивируя на фоне вирусных инфекций, переохлаждений, принятия алкоголя, в период месячных или беременности.
Подробнее о вагините
Данное заболевание представляет собой воспаление маточных труб, которое может провоцироваться стафилококками, стрептококками, кишечной палочкой, протеем, гонококками, трихомонадами, хламидиями и грибками. Обычно сальпингит является результатом действия нескольких микробов одновременно.
Микробы в маточные трубы могут быть привнесены из влагалища, аппендикса, сигмовидной кишки, или из других органов, с током крови или лимфы. Сальпингит острого характера проявляется следующими симптомами:
- боль в крестце и нижней части живота;
- распространение боли в прямую кишку;
- подъем температуры;
- слабость;
- головная боль;
- расстройства мочеиспускания;
- увеличение количества лейкоцитов в крови.
Острый процесс постепенно сходит на нет, полностью вылечивается или хронизируется. Хронический сальпингит обычно проявляется постоянными болями в нижней части живота на фоне отсутствия других симптомов. При рецидиве заболевания все симптомы острого процесса вновь развиваются.
Подробнее о сальпингите
Данное заболевание характеризуется воспалением тканей придатка яичка. Эпидидимит развивается на фоне уретрита, простатита или везикулита. Он может быть острым, подострым и хроническим. Патология может сопровождаться следующими клиническими признаками:
- покраснение кожи мошонки;
- мошонка на пораженной стороне — горячая на ощупь;
- в мошонке прощупывается опухолеподобное образование;
- нарушение половой функции;
- ухудшение качества спермы.
Подробнее об эпидидимите
Мужчины при подозрении на наличие мочеполовой инфекции должны обращаться к врачу-урологу (записаться), так как данный специалист занимается диагностикой и лечением инфекционных заболеваний органов и мочевыделительной, и половой систем у представителей сильного пола. Однако, если признаки инфекции появились после потенциально опасного полового контакта, то наиболее вероятно венерическое заболевание, и в таком случае мужчины могут обращаться к врачу-венерологу (записаться).
Что касается женщин, то при мочеполовых инфекциях им придется обращаться к врачам разных специальностей, в зависимости от того, какой именно орган оказался вовлечен в воспалительный процесс. Так, если имеется воспаление половых органов (сальпингит, вагинит и др.), то нужно обращаться к врачу-гинекологу (записаться). Но если воспалительный процесс охватывает мочевыделительные органы (уретрит, цистит и др.), то следует обращаться к урологу. Характерными признаками поражения органов мочевыводящего тракта являются частое мочеиспускание, ненормальная моча (мутная, с примесью крови, цвета мясных помоев и т.д.) и боли, рези или жжение при мочеиспускании. Соответственно, при наличии подобных симптомов женщине необходимо обратиться к урологу. Но если у женщины имеются ненормальные выделения из влагалища, частые, но не слишком болезненные мочеиспускания, а моча имеет вполне нормальный вид, то это свидетельствует об инфекции половых органов, и в такой ситуации следует обращаться к врачу-гинекологу.
Какие анализы и обследования может назначить врач при мочеполовых инфекциях, протекающих с воспалением определенных органов?
При любой мочеполовой инфекции у мужчин и женщин, вне зависимости от того, какой именно орган оказался вовлечен в воспалительный процесс, важнейшей задачей диагностики является выявление патогенного микроорганизма, ставшего причиной инфекции. Именно с этой целью назначается большая часть лабораторных анализов. Причем часть этих анализов одинакова для мужчин и женщин, а часть – различна. Поэтому рассмотрим по-отдельности, во избежание путаницы, какие анализы врач может назначить мужчине или женщине при подозрении на мочеполовые инфекции с целью выявления возбудителя.
Женщинам, в первую очередь, обязательно назначается общий анализ мочи, анализ мочи по Нечипоренко (записаться), анализ крови на сифилис (МРП) (записаться), мазок из влагалища и шейки матки на флору (записаться), так как именно эти исследования позволяют сориентироваться, идет ли речь о воспалении мочевыделительных или половых органов. Далее, если выявлено воспаление мочевыделительных органов (наличие лейкоцитов в моче и пробе Нечипоренко), врач назначает микроскопию мазка из уретры (записаться), а также бактериологический посев мочи (записаться), мазка из уретры и мазка из влагалища с целью идентификации возбудителя инфекционно-воспалительного процесса. Если же выявлено воспаление половых органов, то назначается бактериологический посев отделяемого влагалища и шейки матки.
Если микроскопия и бактериологический посев не позволили выявить возбудителя инфекции, то врач при подозрении на инфекцию мочевыделительных органов назначает анализ крови или мазка из уретры на половые инфекции (записаться) (гонорея (записаться), хламидиоз (записаться), гарднереллез, уреаплазмоз (записаться), микоплазмоз (записаться), кандидоз, трихомониаз) методом ПЦР (записаться) или ИФА. Если же подозревается инфекция половых органов, то назначается анализ крови или мазка из влагалища/шейки матки на половые инфекции методом ПЦР или ИФА.
Наилучшей точностью для выявления инфекции обладает анализ мазка из уретры методом ПЦР, поэтому при возможности выбора лучше всего произвести это исследование. Если же это невозможно, то берут кровь для анализа методом ПЦР. Анализ крови и мазка из уретры/влагалища методом ИФА уступает по точности ПЦР, поэтому его рекомендуется использовать только в тех случаях, когда невозможно произвести ПЦР.
Когда возбудителя половой инфекции не удается выявить, но налицо вялотекущий воспалительный процесс, врач назначает тест-провокацию, который заключается в создании стрессовой ситуации для организма, чтобы заставить микроб «выйти» в просвет мочеполовых органов, где его можно будет обнаружить. Для теста-провокации обычно врач просит вечером съесть несовместимые продукты – например, соленую рыбу с молоком и т.д., а наутро берет мазки из уретры и влагалища для бактериологического посева и анализов методом ПЦР.
Когда микроб-возбудитель воспалительного процесса будет обнаружен, врач сможет подобрать необходимые антибиотики для его уничтожения и, соответственно, излечения инфекции. Однако, помимо анализов, для оценки состояния органов и тканей при мочеполовых инфекциях врач дополнительно назначает инструментальные методы диагностики. Так, при воспалении половых органов женщинам назначается УЗИ органов малого таза (записаться), кольпоскопия (записаться) (не всегда) и гинекологический осмотр (записаться). При воспалении же мочевыделительных органов врач назначает УЗИ мочевого пузыря (записаться) и почек (записаться), а если они оказываются недостаточно информативными, то дополнительно производится цистоскопия (записаться) или цистография (записаться).
Когда мочеполовая инфекция подозревается у мужчины, врач для выявления ее возбудителя обязательно производит осмотр через задний проход, назначает общий анализ мочи, анализ крови на сифилис (МРП), микроскопию секрета простаты (записаться) и мазок из уретры, а также бактериологический посев (записаться) мазка из уретры, секрета простаты и мочи. Если при помощи данных методов не удается обнаружить возбудитель воспалительного процесса в мочеполовых органах, то назначается анализ секрета простаты, мазка из уретры или крови на половые инфекции (хламидиоз, уреаплазмоз, микоплазмоз, трихомониаз, гонорея и др.) методами ИФА или ПЦР. При этом, если по результатам осмотра через задний проход врач склоняется к тому, что воспалительный процесс локализован в половых органах (простатит, везикулит, эпидидимит), то назначает анализ секрета простаты или крови. Но при подозрении на инфекционный процесс в мочевыделительных органах (цистит, пиелонефрит), врач назначает анализ крови или мазка из уретры методами ПЦР или ИФА.
Помимо лабораторных анализов, для уточнения диагноза и оценки состояния органов и тканей при подозрении на мочеполовые инфекции у мужчин, врач назначает урофлоуметрию (записаться), спермограмму (записаться), УЗИ предстательной железы (записаться) или семенных пузырьков с определением остаточного количества мочи в мочевом пузыре и УЗИ почек. Если подозревается воспалительный процесс в мочевом пузыре или почках, то дополнительно могут также назначаться цистоскопия, цистография, экскреторная урография, томография.

1. Необходимо использовать этиотропную терапию (препараты, убивающие микроб-возбудитель).
2. По возможности применять иммуностимулирующие медикаменты.
3. Рационально комбинировать и принимать ряд лекарств (например, обезболивающие), которые уменьшают неприятные симптомы, значительно снижающие качество жизни.
Выбор конкретного этиотропного препарата (антибиотика, сульфаниламида, уроантисептика) определяется видом микроба-возбудителя и особенностями патологического процесса: его остротой, локализацией, объемом поражения. В некоторых сложных случаях микст-инфекции потребуется хирургическое вмешательство, в ходе которого пораженный участок удаляется, поскольку микробы, вызвавшие патологический процесс, очень трудно обезвредить, и остановить дальнейшее распространение инфекции. В зависимости от тяжести инфекции мочеполовых органов, лекарственные препараты могут приниматься через рот, вводиться внутримышечно или внутривенно.
Помимо системных антибактериальных средств, при лечении мочеполовых инфекций часто применяют местные антисептические средства (раствор марганцовки, хлоргексидин, раствор йода и др.), которыми обрабатывают пораженные поверхности органов.
Если имеется подозрение на тяжелую инфекцию, вызванную несколькими микроорганизмами, врачи предпочитают вводить внутривенно сильные антибиотики – Ампициллин, Цефтазидим и др. Если имеет место уретрит или цистит без осложнений, то вполне достаточно пройти курс приема таблеток Бактрим или Аугментин.
Когда человек заразился повторно после полного излечения — курс лечения идентичен курсу при первичном остром инфицировании. Но если речь идет о хронической инфекции, то курс лечения будет более длительным – не менее 1,5 месяцев, поскольку более короткий период приема лекарственных препаратов не позволяет полностью удалить микроб и остановить воспаление. Чаще всего повторное инфицирование наблюдается у женщин, поэтому представительницам слабого пола рекомендуют после полового контакта для профилактики использовать антисептические растворы (например, хлоргексидин). У мужчин же, как правило, в простате сохраняется возбудитель инфекции довольно долгое время, поэтому у них чаще имеют место рецидивы, а не повторные заражения.
Лекарственные препараты, часто применяющиеся для лечения основных мочеполовых инфекций мужчин и женщин, и, оказывающие хороший терапевтический эффект, представлены в таблице:
| Мочеполовая инфекция | Лекарственные препараты для лечения |
| Уретрит | Местно: антисептики (раствор марганцовки, Мирамистин, Протаргол, Ваготил) и иммуномодуляторы (Полиоксидоний, Циклоферон). |
| Внутрь: антибиотики (Амоксиклав, Абактал, Ципрофлоксацин), иммуномодуляторы (Флогэнзим, Уроваксон), гомеопатические (Канефрон Н, Гентос, Цистон). | |
| Цистит | Антибиотики и уроантисептики: Бисептол, Амосин, Неграм, Макмирор, Нитроксолин, Цедекс, Монурал. |
| Обезболивающие: Бускопан, Но-шпа, Спазмоцистенал. | |
| Фитопрепараты: Канефрон Н, Цистон. | |
| Пиелонефрит | Антибиотики: Ампициллин, Амоксициллин, Цефалексин, Цефуроксим, Бисептол, Гентамицин, Имипинем, Ципрофлоксацин. |
| Фитопрепараты: Канефрон Н, Цистон. |
После курса лечения любой инфекционной патологии мочеполовых органов необходимо сделать контрольный бактериологический посев мочи на среду. В случае хронической инфекции посев нужно повторить спустя три месяца после окончания курса терапии.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник