Характерными симптомами почечных расстройств являются, прежде всего, отеки лица и глазных век, отеки на ногах и застаивание жидкости в полости живота. Ухудшается аппетит и мучает жажда, общий тонус организма снижается. При заболеваниях почек может повышаться артериальное давление и температура (при развитии воспалительного процесса). Показательными являются тянущие боли в пояснице. Но все перечисленные симптомы являются субъективными. Диагностика заболеваний почек по анализу мочи является самым объективным показателем. Изменения в составе мочи при нарушениях работы почек можно заметить даже без выполнения каких-либо лабораторных исследований: она мутнеет и приобретает коричневый оттенок.
Если вам знакомы хотя бы некоторые из указанных симптомов, не раздумывая, обращайтесь к урологу. Заболевания почек хорошо изучены, и в арсенале врачей имеется множество методов и средств для эффективного лечения. Начинается путь к исцелению почек с анализа мочи.
Обследование мочевыделительной системы, включающей в себя мочевой пузырь, мочеточники и уретру, в самом развернутом виде включает в себя общий анализ мочи, анализ ее химических и физических свойств, а также микроскопию осадка. К количественным методам изучения осадка мочи относятся анализы по Нечипоренко, по Амбурже и Каковскому-Аддису. Кроме того, может потребоваться микробиологическое исследование – посев мочи. Какой именно анализ мочи при заболеваниях почек окажется наиболее информативным для раскрытия вашего состояния, определит врач. В зависимости от состояния ваших почек анализ мочи покажет разные результаты.
Для получения достоверного результата к сдаче анализа мочи при заболеваниях почек следует правильно подготовиться. При проведении исследования важно не исказить состав мочи, поэтому накануне сдачи анализа исключите из рациона острые и соленые продукты, а также вещества, способные изменить цвет мочи (к ним относятся такие овощи, как свекла, шпинат, а также пищевые красители).
Для того чтобы анализ мочи показал истинное состояние пациента, необходимо исключить попадание в мочу бактерий и микроорганизмов из окружающей среды. Перед сбором мочи обязателен тщательный туалет промежности. Однако пользоваться в этих целях антибактериальными моющими средствами не стоит, поскольку, попав в мочу, они могут изменить ее микробиологический состав и тем самым подпортить результаты анализа.
В лабораторию нужно предоставить среднюю порцию собранной мочи. Жидкость, собранная сразу после пробуждения, а также первая и последние выделяемые струи не являются показательными для исследования работы почек по анализу мочи.
Наиболее распространенное заболевание почек. Название этой болезни говорит само за себя: для ее течения характерны почечные камни в анализе мочи. К возникновению такого заболевания приводит, прежде всего, наследственная предрасположенность. Несмотря на это мочекаменная болезнь провоцируется недостатком в организме витаминов группы D и ультрафиолетовых лучей, длительным обезвоживанием на фоне инфекционного заболевания или отравления, переизбытком продуктов, способствующих повышению кислотности мочи, употреблением жесткой воды с повышенным содержанием минеральных солей. Кроме того, появление почечных камней в анализе мочи может сопровождать течение хронических болезней желудочно-кишечного тракта (колитов, гастритов, язвенных заболеваний) и органов мочевыделительной системы (циститов, простатитов, пиелонефритов, аденом предстательной железы), а также являться последствием нарушений костной ткани.
Лечение мочекаменной болезни включает в себя следующие этапы: непосредственное удаление камней, лечение вызвавшей их образование инфекции и разработка профилактических мер для предупреждения рецидива болезни.
Если заболевание обнаружило себя на начальном этапе, используется консервативный метод лечения. Он подразумевает соблюдение диеты и определенного питьевого режима, а также воздействие на организм больного специальными препаратами. Консервативный метод лечения допускается даже в случаях, когда анализ мочи при заболеваниях почек содержит так называемый «песок» — камни небольшого размера. Устранение песка производится с помощью употребления растворяющих его препаратов. Лечение подобными препаратами должно производиться только под контролем специалиста-уролога. Если состояние почек по анализу мочи показывает, кроме того, наличие воспалительных процессов, дополнительно назначается антибактериальная терапия.
В запущенной фазе, когда обнаруживаются почечные камни в анализе мочи, для лечения приходится прибегать к оперативному вмешательству.
До недавнего времени единственным способом удаления камней из мочеполовых путей была открытая операция, как правило, сводящаяся к удалению пораженной почки. Новые методы и технологии лечения мочекаменной болезни сделали возможным более щадящее вмешательство и сохранение органов.
В настоящее время открытая операция производится только в критических формах мочекаменной болезни. В менее запущенных случаях используют технологии, связанные с раздрабливанием камней до мелких частей и последующим их удалением с использованием эндоскопической техники. Такими методами удаляют камни из мочеточников, мочевого пузыря и мочеиспускательного канала. Для дробления камней используются различные технические приемы: ультразвуковая, лазерная, электрогидравлическая или пневмоническая терапия. Однако после дробления камней их частицы необходимо удалить из мочеточников с помощью хирургических приемов. Поэтому такой подход имеет ряд ограничений, связанных с невозможностью введения хирургических инструментов при наличии других заболеваний (например, аденомы предстательной железы), или в связи с инфекционными процессами в мочевыводящих путях, или из-за заболеваний опорно-двигательного аппарата, не допускающих необходимую фиксацию пациента на операционном столе.
В этих случаях применяют дистанционную ударно-волновую литотрипсию. Этот метод позволяет разрушить камни до состояния мелкого песка, который затем выводится с мочой самостоятельно. Несомненными достоинствами этого метода являются меньшая степень оперативного вмешательства и отсутствие необходимости в анестезии. Противопоказаниями к применению литотрипсии являются избыточный вес и ряд заболеваний, сопутствующих мочекаменной болезни: пиелонефрит в острой фазе, аритмия, нарушения свертываемости крови.
источник
Чтобы ответить на вопрос, как вылечить заболевания почек и какие меры предпринять для их предупреждения, нужно подробнее в них разобраться. В данной статье рассмотрены основные симптомы и причины возникновения почечных заболеваний.
Многие привыкли считать, что боли в спине свидетельствуют о наличии почечных заболеваний. Однако это не так. Прежде чем разбираться в причинах появления почечных заболеваний, необходимо понять, действительно ли болевой синдром обусловлен почечной патологией. Симптомы, проявляющиеся при заболеваниях почек:
Полностью натуральное средство, которое избавит вас от почечных заболеваний без побочных эффектов.
- Озноб. На начальной стадии развития больной ощущает озноб, общий дискомфорт и усталость, отчего на данном этапе ее легко перепутать с простудой. При игнорировании симптомов у человека повышается температура.
- Боли в спине. Если обычно заболевания позвоночника дают о себе знать после физической нагрузки, то боль в почках проявляется в состоянии покоя, особенно в ночное время суток. К тому же, центр боли сконцентрирован не в самой пояснице, а смещен чуть выше или ниже к тазобедренным суставам.
- Повышение артериального давления. С развитием почечных заболеваний жидкости становится больше, чем требуется кровеносной системе.
- Нарушение мочеиспускания. Почечные болезни сопровождаются изменениями в мочеиспускании: появляются частые позывы в туалет, в некоторых ситуациях доходит до недержания мочи. При развитии определенных болезней может наблюдаться очень редкое мочеиспускание. Выделения мутнеют и приобретают резкий запах, могут содержать примеси (иногда присутствует кровь).
- Отеки. Нарушение работы почек всегда сопровождается отеками, которые локализуются в верхней части туловища, на лице, веках и вокруг глаз. Спутниками отеков являются непреодолимая жажда и сухость во рту.
При наличии описанных выше симптомов не стоит заниматься самолечением, сразу же нужно обратиться к специалистам, которые установят точный диагноз и выберут подходящий метод лечения.
Болезни почек и мочевыделительной системы составляют обширную группу патологий и развиваются в результате воздействия различных факторов.
- Переохлаждение почек способствует развитию воспалительного процесса. В зависимости от степени переохлаждения происходит локализация той или иной патологии.
- Алкоголь оказывает негативное влияние на почки. С их помощью выводится спиртное из организма. При регулярном употреблении алкогольных напитков почки работают на износ и утрачивают выделительную и фильтрационную функции. Алкоголизм провоцирует такие почечные патологии, как пиелонефрит, почечная дистрофия и почечная недостаточность.
- Инфекции и болезнетворные организмы зачастую становятся виновниками развития ряда заболеваний почек и мочевыводящих путей.
- Запоры могут вызвать заболевания почек. Дело в том, что при долгом пребывании каловых масс в кишечнике человека происходит гниение. Этот процесс сопровождается выделением токсических веществ, которые затем впитаются в кровь и снова попадут в почки (возможно, занесут инфекцию).
- Резкие перепады температур. В жаркую погоду происходит усиленное потоотделение, нарушается водно-солевой баланс и кровь сгущается. В результате процесс фильтрации крови осложняется. При низких температурах происходит изменение кровотока, что затрудняет функционирование выделительной системы.
- Частые стрессы и хроническая усталость заметно снижают наш иммунитет и ослабляют силы организма.
- Антибиотики. Существует целая группа антибиотиков, нарушающих работу выделительной и всасывающей функции почек. Если человек, принимающий антибиотики, обладает здоровыми почками, то риск негативных последствий не велик, но если почки пациента работают «с перебоями», то необходима помощь специалиста.
Монастырский чай эффективно выводит почечные конкременты, восстанавливает функциональную работоспособность почек, способствует выздоровлению.
Первичная диагностика болезней почек и мочевыводящих путей заключается в осмотре врача и опросе пациента о его самочувствии. Диагностическое обследование почек позволит выявить заболевание на ранней стадии развития. На сегодняшний день существует несколько видов обследования, способных предоставить точные результаты в кротчайшие сроки:
- Пальпация и перкуссия. Оба метода являются частью физикального обследования. При пальпации врач прощупывает почки (в норме они не должны прощупываться), при перкуссии выявляется болевой синдром при простукивании (в норме болей быть не должно).
- Анализ мочи и крови. Лабораторная диагностика почечных заболеваний включает в себя анализ крови,который устанавливает наличие в кровикреатинина, мочевины и мочевой кислоты (в норме почки полностью выводят данные вещества из организма). Анализ мочи выявляет наличие примесей.
- УЗИ почек позволяет диагностировать изменения размера органа, выявить наличие кист и опухолей.
- Рентгенологическое исследование, как и ультразвуковое исследование, помогает оценить состояние почек и выявить наличие патологий и новообразований. Есть два вида исследований: с применением контрастного вещества, которое вводится в вену и спустя некоторое время «просвечивает» анатомическое строение почек на снимке, и без введения веществ.
Методы лечения заболевания зависят от его формы и степени развития. Отметим, что грамотное лечение патологий мочевыводящих путей должен назначать только врач-специалист, основываясь на различных методах исследования.
Заболевания, причиной которых является инфекция, лечат при помощи антибиотиков. Выбор определенного лекарства зависит от заболевания.
Цистит, уретрит и пиелонефрит лечат с применением мочегонных средств, которые помогают организму выводить болезнетворные бактерии. При незначительных воспалительных процессах назначаются лекарственные средства, снимающие спазмы.
Как уже было отмечено выше, заболевания почек сопровождаются повышением температуры. В данном случае на помощь придут жаропонижающие препараты.
Для повышения иммунитета применяются иммуномодуляторы. Они оказывают организму помощь в борьбе с недугом.
При лечении заболеваний мочевыделительной системы необходимо соблюдать диету, ограничивающую потребление соли и кофеина, так как они обезвоживают организм.
В его состав входят только натуральные компоненты, эффективность которых доказана при лечении почечных болезней, заболеваний мочевыводящих путей и очищении организма в целом.
На сегодняшний день медикаментозные способы лечения проводятся в комплексе с фитотерапией. Большинство симптомов, характерных для патологий мочевыделительной системы, лечатся народными средствами.
Фитотерапия незаменима как в лечении хронических форм, так и на ранней стадии развития заболеваний. Растительные средства уменьшают вероятность рецидива.
Прием растительных отваров поможет укрепить организм после приема антибиотиков, защитит кишечник от их негативного воздействия.
- Липа. Мочегонными свойствами обладают листья, цветы и соцветия этого дерева.
- Чабрец. Это растение обладает не только мочегонным и иммуностимулирующим действием, но и отлично успокаивает и обезболивает.
- Шалфей. Настой из листьев шалфея рекомендуют при заболеваниях желчного пузыря, печени и почек. Он обладает мочегонным, кровоостанавливающим, противовоспалительным и дезинфицирующим свойствами.
- Пустырник. Это растение входит в состав большинства мочегонных отваров. Также применяется в качестве спазмолитика и антисептика.
- Березовый сок не только оказывает мочегонное действие, но и стимулирует обмен веществ, помогает при разных болезнях печени и воспалениях.
- Семена льна также производят сильный мочегонный эффект, поэтому их нужно принимать в сочетании с большим количеством жидкости. Рекомендуется принимать по одной чайной ложке с утра.
Прием отваров и настоев противопоказан при отеках и состояниях, когда нужно ограничить потребление жидкости. Прием некачественных растений может привести к химическому отравлению, поэтому важно обращать внимание на то, где и как были собраны травы.
Патологий можно избежать, если вовремя начать заниматься профилактикой, которая включает в себя ряд мероприятий:
- Отказ от пагубных привычек, которые заставляют работать фильтрующие органы на износ.
- Регулярная физическая активность минимизирует риск образования застоев крови в организме.
- Повышение иммунитета.
- Правильное питание. Рацион питания должен быть сбалансирован. Не стоит налегать на соленую и жирную пищу.
- Соблюдение личной и интимной гигиены.
- Соблюдение питьевого режима. Из напитков предпочтение лучше всего отдавать воде, зеленому чаю, отварам на основе трав или компотам.
- Избегать необоснованного приема лекарственных препаратов
Почечные заболевания могут возникнуть у каждого из нас. Бережное отношение к организму и выполнение всех рекомендаций специалиста помогут справиться с болезнью и предотвратить ее переход в хроническую стадию.
Важно помнить, что от работы мочевыделительной системы зависит здоровье всего организма. Профилактика почечных заболеваний поможет почкам лучше работать и продлить их здоровье.
источник
Воспалительные процессы в почках — одна из самых распространенных патологий. Поражая органы, заболевание может иметь очаговое распространение или же затрагивать почечные клубочки. Но самым опасным считается диффузный процесс, проявляющийся в острой или хронической форме. Если не обращать внимание на симптомы, процесс быстро развивается и приводит к почечной недостаточности. А вот чтобы этого избежать, следует сделать все рекомендованные доктором процедуры, в частности, сдать анализ мочи.
Анализ мочи при воспалении почек – самая первая стандартная процедура. При огромном реестре дополнительных обследований, все начинается именно с исследования урины: являясь фильтрационным органом и входя в систему выведения жидкости, почки сигнализируют о любой деструкции именно посредством мочи.
Исследование необходимо для постановки правильного диагноза и назначения эффективной терапии. Биохимический анализ урины позволяет выявить показатели уровня креатинина и количества белка, что позволяет увидеть клиническую картину концентрационной способности почек. Дополнительно проводится забор проб по Зимницкому, требуемый при мочекаменной болезни, пиелонефритах и гломерулонефрите.
Функциональная способность почек требуется для выяснения лучшей терапии лечения органов. Забор анализов проводится для исследования почечного недуга, например, недостаточности, на ранней стадии заболевания. Определяемые параметры:
Установленный коэффициент способности очищения дает картину объема свободной от изучаемого вещества крови в органе за минуту. Норматив клубочковой фильтрации 120-130 мл/мин, вторичная абсорбция воды в канальцах выражается всегда в процентном соотношении, реабсорбция в норме составляет 98-99%.
Важно! При некоторых патологиях доктор запросит показатели фильтрации для каждого органа мочевыводящей системы, чтобы исключить ошибку при постановке диагноза
Снижение уровня мочевины говорит о развитии патологии в мочевых канальцах. Анализ урины производится в лабораторных условиях. Требуется 40 мл мочи пациента, фарфоровая миска, горелка и азотная кислота, которая как раз показывает при выделении концентрацию мочевины.
Если вещество выводится недостаточно, это сигнал о снижении выделительной способности органов. Требуется исследование при подозрениях на деструкцию почечных функций при повышенном синтезе белковых элементов у детей и беременных женщин.
Повышенное содержание мочевины в крови и моче – это указание на стабилизацию работы системы выделения. Определение количества измеряется в соответствии с факторами:
- уровня физической нагрузки пациента;
- особенностей меню питания;
- приема лекарственных средств.
Анализ мочи при воспалении в почках может дать все нужные подробности клинической картины. Например, нефропатия всегда сопровождается протеинурией в градациях 5-8 г/л. Если динамика отягощенная, показатели составляют 25-76 г/л. Стадии заболевания определяются по содержанию белка в урине: если показатель от 3 г/л, это значит наступление III стадии, при которой следующий уровень уже олигурия с цилиндрами в анализах урины. Уровень белка в 0,6г/л считается нормально-пограничным. То есть, если держится только такой показатель и ниже, то особого беспокойства нет, при малейших повышениях есть повод для более детального обследования почек.
Важно! Цилиндры – это восковидные или гиалиновые элементы зернистого характера, обнаруживающиеся в осадке мочи. При незначительном количестве эритроцитов, полноте осуществления функций выделения, наличие цилиндров не вызывает проблем
Эклампсия у беременных женщин может стать причиной повышения содержания остаточного азота, а при нефропатии диабетического порядка, урина обогащается небольшим количеством белка.
При тяжелом почечном недуге, забор урины показывает самые значительные изменения. Появляются такие элементы, как:
- Белок в размере 5 г/сутки обозначает прогрессию патологии, а остаточное содержание альбуминов может встречаться в течение полугода после излечения от патологии;
- Эритроциты – их появление в пределах 50-60 обозначает воспалительное заболевание (нефрит). Если показатели единичны, назначается сбор анализов по Нечипоренко.
- Цилиндры, лейкоциты изучаются при микроскопии осадка. Если бактерии отсутствуют, значит, диффузный процесс нормальный и инфекционная патология полностью излечена.
Важно! Начальная стадия патологии характерна низким объемом выделяемой урины при ее высокой плотности. Значительное содержание деформированных эритроцитов от 5х106/мкм в сутки говорит о клубочковой гематурии. Стандартная же форма эритроцитов – показатель отсутствия воспаления гломерул ,а вот увеличенная норма лейкоцитов и потеря белков от 3 г/сутки показывают на иммунный воспалительный процесс в почках
Исследования сбора мочи при нефритах указывают возбудителя инфекции и позволяют подобрать правильную терапию. Если развитие патологии происходит в подкорковом слое, будет превышен уровень лейкоцитов. Также высокие показатели лейкоцитов говорят о дисфункции путей мочевыведения. Визуально определяется смена цвета мочи – оттенок будет меняться в случае прогрессии инфицирования на фоне мочекаменной болезни. Если обнаружены клетки почечного эпителия, возросшие лейкоциты говорят о туболоинтерстициальном нефрите. При этом с мочой выходит много слизи, есть зернистые цилиндры и их аналоги лейкоцитарного порядка.
Важно! При детском пиелонефрите моча ощелачивается, pH показан выше нормы в 4,8, а в случае острого воспаления исследуемый материал характеризуется снижением плотности (при норме 1008-1020г/л). При анализе материала учитывается содержание растворенных элементов по их массе на молекулярном уровне
Данные варианты забора материала требуются при подозрениях на почечную недостаточность. Если присутствует воспаление почек анализы представляются в виде «средней порции», исследуется 1 мл мочи с выделением количества лейкоцитов, эритроцитов, цилиндров.
Важно! Нормативы показателей эритроцитов до 1000/1 мл, лейкоцитов до 4000 /1 мл. При сдаче забора по Нечипоренко содержание гиалиновых цилиндров 20/1 мл, прочие элементы рассматриваются по состоянию динамики патологии. Содержание лейкоцитов от 2000/1 мл обозначает пиелонефрит, цистит, мочекаменную болезнь. Если увеличены цилиндры гиалинового типа – подозрения на острый гломерунефрит, воспаление почек. Зернистые же цилиндры образуются при хроническом течении патологии, восковидные при почечной недостаточности. Элементы эпителия встречаются при некрозе слизистой оболочки почечных канальцев и могут говорить о канальцевом некрозе или отравлении токсинами, приведшему к отмиранию паренхимы
Исследование мочи по Земницкому определяет наличие воспалительного или деструкционного процесса в мочевыводящих путях. Исследуется плотность нескольких порций на предмет увеличения хлорида натрия, мочевины. Нормативная градация здорового человека составляет 1,004-1,032, при этом разница между плотностью не должна быть ниже 0,007. Даже малые колебания показателей плотности разных порций сигнализируют о начале воспалительного процесса. Если же удаление элементов с мочой составляет от 80% в суточной норме мочи, причин для беспокойства нет.
Анализ мочи при заболевании или подозрениях на патологию почек – это высокоинформативный сбор, помогающий не только определить основное заболевание, выяснить причины, динамику и увидеть всю клиническую картину, но и подобрать самое оптимальное лечение.
источник
Почки требуют особого внимания. Как лечить заболевания, как правильно сдать и прочесть результаты анализов?
Головные боли, сонливость и внезапно подскочившее артериальное давление — оказывается, эти симптомы вполне могут свидетельствовать о серьезных неполадках в работе почек. Почки коварны — вовремя не выявленная болезнь может очень быстро перерасти в хроническую форму, и тогда бороться с проблемой придется всю оставшуюся жизнь.
Цистит (воспаление мочевого пузыря), пиелонефрит (воспаление почечной лоханки) и гломерулонефрит (воспаление тканей почки) — вот заболевания, чаще всего встречающиеся у дошкольников. Обычно все они вызываются бактериями. В мочевой пузырь микроорганизмы, как правило, попадают снизу — через уретру (кстати, именно поэтому у девочек инфекции мочевой системы встречаются чаще, чем у мальчиков: по широкому и прямому каналу бактериям легче добраться до цели). В почечную лоханку зараза может проникнуть как из мочевого пузыря, так и по кровотоку.
Для цистита характерно учащенное и болезненное мочеиспускание, при этом моча может быть и мутной, и абсолютно прозрачной, а температура — колебаться от немного повышенной до стандартной 36.6°.
А вот пиелонефрит, как правило, сопровождается высокой температурой и помутнением мочи.
Иногда дети жалуются на боли в животе, но мочеиспускание при этом может быть совершенно безболезненным.
Гломерулонефрит всегда развивается как осложнение бактериальной или вирусной инфекции. Через 1 −3 недели после ОРВИ или оставленной без должного лечения ангины у ребенка вдруг появляется высокая температура, возникают отеки на лице и ногах и повышается артериальное давление (отсюда — головная боль). Моча при гломерулонефрите становится пенистой — опознать заболевание по этому, последнему, симптому проще всего.
Иногда болезнь почек можно заподозрить сразу (по клиническим проявлениям, которые мы описали), но в большинстве случаев без дополнительной диагностики не обойтись. В первую очередь доктор попросит сдать обычный анализ мочи: при цистите и пиелонефрите в нем обнаружится повышенное число лейкоцитов, а при гломерулонефрите — большое количество белка и, возможно, эритроцитов. Косвенные признаки воспаления в мочевом пузыре или лоханке можно увидеть на УЗИ. При необходимости врач назначит и специфические исследования: биохимический анализ крови (с его помощью можно оценить, насколько эффективно почки справляются с выведением вредных веществ из организма), посев (укажет на бактерию, вызвавшую заболевание) и анализ мочи по Нечипоренко (так устанавливается степень воспаления).
Цистит лечат дома — антибиотиками или препаратами-уросептиками, которые уничтожают возбудителей мочевых инфекций. Детей с пиелонефритом, в принципе, тоже можно врачевать дома, но родителям, ненавидящим больницы, стоит помнить о том, что эта хворь требует длительной терапии антибиотиками, принимать которые лучше под постоянным наблюдением врача. А вот с гломерулонеф-ритом стационара не избежать. Дело в том, что для борьбы с этой болячкой кроме антибиотиков используют очень серьезные лекарства (например, преднизолон) — и тут без жесткого врачебного контроля не обойтись. Во время всех вышеперечисленных заболеваний и некоторое время после выздоровления ребенка нужно держать на диете. При цистите или пиелонефрите малыш должен пить достаточное количество жидкости, кроме того, из рациона необходимо исключить все раздражающие вещества: соль, специи, пряности и продукты с большим количеством консервантов. Для детей с гломерулонефритом главным принципом питания будет ограничение количества соли и белка. Даже вылечившемуся ребенку требуется длительное наблюдение у нефролога: после цистита — в течение нескольких месяцев, после пиелонефрита — от 1 до 3 лет, а в случае перенесенного гломерулонефрита регулярные визиты к врачу могут затянуться на долгие годы.
Встречается у дошколят и еще одна почечная проблема — повышенное выделение солей с мочой, или дизметаболическая нефропатия. Существует три разновидности этого недуга. Оксалурия (выделяется много солей щавелевой кислоты — оксалатов). Болезнь может быть спровоцирована заболеваниями кишечника, повышенной выработкой окасалатов самим организмом и неправильным питанием (например, ребенка пичкают продуктами, богатыми витамином С, но при этом он мало пьет — ив организме накапливается излишек этого вещества). Уратурия (почки не справляются с выведением солей мочевой кислоты). Это заболевание вызывается наследственными изменениями обмена веществ, чрезмерным употреблением мяса, субпродуктов, сельди и какао. Фосфатурия (повышенное выделение с мочой фосфатов кальция) говорит о хронической инфекции мочевыводящих путей. Выявить нефропатию у дошкольников можно исключительно по результатам специальных исследований. После нескольких повторных общих анализов с признаками нефропатии врач назначает биохимическое исследование и анализ на антикристаллобразующую способность мочи, затем направляет ребенка на УЗИ почек и мочевого пузыря и только после всех этих процедур ставит точный диагноз.
Сама по себе нефропатия не опасна и не вызывает никаких болезненных ощущений. Но постоянно выделяющиеся соли провоцируют развитие воспалений, повреждают ткань почки и через лет могут привести к образованию камней. Поэтому вести борьбу с этой коварной болезнью следует по трем направлениям сразу.
Достаточное питье. При оксалурии и уратурии врачи рекомендуют слабощелочные и слабоминерализованные воды, например «Славяновскую» и «Смирновскую». Для лечения фосфатурии используют «Нарзан» и «Арзни».
Правильное питание. При оксалурии рекомендуется ограничить употребление продуктов, богатых витамином С (щавель, шпинат, клюква, морковь), а также какао, шоколада и крепких мясных бульонов. Врач может назначить малышу капустно-картофельную диету. Уратурия требует исключения из рациона печени, почек, мясных бульонов, холодца, бобовых и какао. При фосфатурии надо отказаться от продуктов, богатых фосфором (сыр, икра, курица, бобовые).
Лекарственная терапия — курсы витаминов (А, Е, Вб) и специальных препаратов, которые улучшают состояние почечных клеток (ксидифон, димефос-фон). Для лечения уратурии назначают средства, снижающие синтез мочевой кислоты (например, никотинамид), а при фосфатурии помогают лекарства, подкисляющие мочу (цистенал, витамин С).
Бумажка с результатами анализа мочи обычно вызывает у пап и мам священный трепет — там все таинственно и непонятно. Скажем сразу: расшифровывать результаты исследования — дело врача. Родителям же нужно обратить внимание на следующие моменты.
Цвет. В норме моча может быть всех оттенков желтого — от практически бесцветного до густого с коричневато-оранжевым оттенком. Чем больше ребенок пьет, тем менее выражен цвет его выделений. Более темной моча может стать при повышении температуры или после употребления некоторых продуктов (свеклы, моркови, черники). Изменяют цвет мочи и многие лекарства.
Прозрачность. Немного мутная моча — не повод для паники. Если собрать мочу вечером и поставить ее в холодильник, чтобы отнести в лабораторию рано утром, то из-за низкой температуры соли выпадут в осадок и анализ «помутнеет».
Относительная плотность (норма — от 1003 до 1035 г/л). Чем меньше ребенок пьет, тем выше плотность его мочи. Утренняя моча, как правило, плотнее вечерней, а у жидкости, собранной днем, плотность обычно очень небольшая.
рН мочи (кислотность). Ее уровень зависит от того, что малыш ел накануне: мясная диета снижает кислотность, растительно-молочная — повышает.
Белок. Его следы в моче могут появиться, если у ребенка высокая температура. Если белка много — значит, малышу срочно нужна консультация нефролога.
Глюкоза. Если анализ выявляет наличие сахара в моче, необходимо как можно быстрее попасть на консультации к нефрологу и эндокринологу.
Кетоновые тела могут появляться при тяжелых инфекциях, на фоне высокой температуры и рвоты. Если же ребенок здоров, а кетоновые тела в анализе все-таки присутствуют, ведите малыша к эндокринологу — чтобы исключить или, не дай бог, подтвердить диабет.
Лейкоциты (внорме — до 5). Повышенное содержание лейкоцитов говорит либо о плохо собранном анализе, либо о воспалительном процессе.
Эритроциты (норма — до 2). Если их больше — значит, с почками что-то неладно и консультации нефролога не избежать.
Бактерии и слизь. Небольшое количество слизи в анализе — вариант нормы, но если ее выявлено чрезмерно много, то это свидетельствует о том, что моча была собрана неправильно и процедуру надо повторить. Бактерий же не должно быть вообще: их наличие говорит о воспалительном процессе, идущем в почках или в мочевом пузыре. Кроме того, бактерии могут свидетельствовать о бессимптомной бактерии, которая требует длительного и скрупулезного обследования.
источник
Полное собрание и описание: если больные почки какая должна быть моча и другая информация для лечения человека.
Почки считаются одним из наиболее трудолюбивых органов в человеческом организме. Через них ежедневно проходят, после чего фильтруются все самые вредные и опасные для здоровья вещества, поступающие в организм через еду, пищу и воздух. Именно поэтому больные почки, симптомы которых проявляются на начальной стадии, следует лечить незамедлительно.
Признаки больных почек
Первым признаком того, что в функциональности почек произошли какие-то изменения, станет слабость и утомляемость. Это наиболее характерно для активных молодых людей, так как подвижность снижается и это очень заметно. Почечная слабость происходит внезапно и очень резко. Сначала она может накатывать приступами, которые в большинстве случаев происходят после употребления большого количества жидкости или таких продуктов, как арбуз и дыня. После этого человек становится пассивным, уставшим, часто ему хочется полежать, действия становятся медленными, а различные дела тяжелыми.
А теперь стоит рассказать о том, какими симптомами сопровождаются больные почки. Ранняя диагностика и определение болезни поможет избежать осложнения болезни с последствиями.
Температура при больных почках
Повышение температуры считается самым ярким симптомом почечной патологи. Происходит это с определенной закономерностью. Днем температура доходит до 37,5С, а вечером может подняться до 38С. Некоторые страдают повышением температуры круглые сутки, а отметка в 38 превышается после употребления жидкости в больших количествах, переохлаждения или стресса.
Давление при больных почках
Если у человека больные почки, симптомы могут проявляться и в виде повышенного давления. Стойкая гипертония должна быть обследована у нефролога. Если меры не будут предприняты, то жизнь больного попадает под угрозу, так как заболевания почек сами по себе очень опасны, а в сочетании с повышенным давлением риск удваивается.
Мочеиспускание при больных почках
В большинстве случаев изменение в мочеиспускании характерно для заболеваний мочевого пузыря. Однако больные почки нередко проявляют себя таким же образом. Симптом будет следующим: вначале происходит задержка мочеиспускания и трудности при хождении в туалет. Затем процесс, наоборот, учащается. Отличительной особенностью является цвет мочи, которая становится мутной и темной в начале заболевания, а в развитии ее цвет приобретает прозрачность и светлый оттенок.
Лицо при больных почках
Отеки глаз могут свидетельствовать о наличии заболевания почек. Проявляется этот симптом по утрам, а в течение дня постепенно спадает. Сопровождаются отеки темными кругами под глазами. Нередко отекают пальцы ног и рук и голени. Изменяется цвет лица при заболеваниях почек. Появляется бледность с желтизной, а в развитии болезни контрастный румянец неестественного цвета становится постоянной окраской лица. Шелушение и сухость кожи, ослабленные волосы, ломкие волосы также могут говорить о больных почках.
Боль при проблемах с почками
Если у пациента больные почки, симптомы проявляются не только во внешнем виде человека, но и в болевых ощущениях. На самом деле, почки достаточно выносливый и “терпеливый” орган. Болеть они начинают только при обострении заболевания или воспалительном процессе. Боль проявляется наиболее сильно под ребрами на пояснице. Отдавать она может вниз: в мочевой пузырь, пах, половые органы. Боли по характеру очень разнообразны, могут быть и ноющими, тянущими, режущими, поэтому при посещении врача стоит делать акцент на то, где боль себя проявляет.
Кровотечения при больных почках
Возникают кровотечения после изменений в мочеиспускании. Они не сопровождаются болью и могу появиться внезапно. Характер у кровотечения может быть разнообразным: от обильных выделений до сгустков в моче.
Больные почки, симптомы и признаки проблем с которыми совпадают по вышеперечисленным пунктам, должны быть обязательно обследованы у специалиста с назначением соответствующего лечения.
Общий анализ мочи (норма его известна и лаборантам, и терапевтам) представляет собой лабораторное исследование, которое является обязательным и проводится при любом заболевании для диагностических целей. Проверяют в этом анализе органолептические, биохимические, физико-химические, микробиологические показатели, а также изучают осадок.
Что показывает общий анализ мочи? Для чего его вообще следует сдавать в обязательном порядке? Проводится это исследование для того, чтобы понять, как работают почки, есть ли в них патология, да и просто для диагностики общего состояния организма. Прежде всего, ставится задача определения функции мочевыделительной системы, а также таких заболеваний, как нефрит, онкология, нефросклероз, мочекаменная болезнь, амилоидоз. У мужчин данный анализ поможет определить функциональное состояние простаты. Даже при банальном профилактическом осмотре эта процедура является обязательной и помогает на ранней стадии определить многие патологии.
Перед сбором мочи на анализ нужно воздержаться от приема лекарственных препаратов. Собирают утреннюю порцию, которая образовалась в течение ночи. Перед этим обязательно осуществляют гигиенические процедуры, ведь находящиеся на половых органах микроорганизмы могут повлиять на результаты исследования. Женщинам в период менструации вообще лучше отказаться от сдачи анализа. Ранее анализ мочи (норма его показателей хорошо известна терапевтам) все сдавали в стеклянной таре. Однако его результаты могли исказиться, ведь вымыть ее не так-то и просто. Сегодня для сбора есть стерильные пластиковые контейнеры, которые герметично закрываются крышкой и используются только один раз. Собирать следует среднюю порцию, то есть начинать мочиться в унитаз, и только через несколько секунд – в контейнер.
Показателей, входящих в анализ мочи (норма их зависит от различных факторов), много. Первое – это удельный вес, который у человека составляет от 1015 до 1020, а также нитриты (их в норме также быть не должно). Реакция мочи в норме кислая, но в зависимости от питания может быть и щелочной. Существуют вещества, которые у здорового человека в анализе должны отсутствовать, к ним относятся следующие: белок, сахар, кетоновые тела, уробилиноген, а также билирубин.
Входят также в анализ мочи лейкоциты, норма их в поле зрения микроскопа врача-лаборанта должна составлять от 3 до 6. К второстепенным показателям относятся цилиндры (это слущенный эпителий мочевых канальцев почек), гиалиновые (от одного до двух), эпителиальные клетки (в норме их должно быть от 4 до 5). Бактерий в нормальном анализе мочи быть не должно, а если они есть, то можно говорить об инфекции мочеполовых путей.
Удельный вес – показатель, который может повыситься или, наоборот, понизиться. Повышение говорит о том, что в моче есть сахар, соли или оба показателя вместе. Понижение удельного веса вплоть до плотности воды (которая составляет 1000) свидетельствуют о том, что почки не могут контролировать процесс образования мочи, следовательно, вредные вещества (продукты жизнедеятельности) из организма не выводятся. В данном случае стоит подумать о почечной недостаточности и более подробно проверить функции почек (для этого проводят анализ мочи по Зимницкому). Да и клинический анализ мочи будет не лишним сдать еще раз, ведь потребление большого количества жидкости может дать снижение ее удельного веса. Сахара в моче здорового человека нет, и если он появляется, это свидетельствует об очень опасном и грозном заболевании, таком как сахарный диабет. Если обнаруживают кетоновые тела, сделав анализ мочи (норма их не предусматривает), то это может свидетельствовать об осложнении вышеупомянутого заболевания. Диабетическая кома наступает неожиданно, а в запущенных случаях без соответствующей помощи человек и вовсе может погибнуть.
Появление в моче белка называется протеинурией. Это явление также является ненормальным. Причина кроется в том, что нарушается проницаемость клубочкового фильтра. Вследствие этого различают несколько видов протеинурии – в зависимости от того, где именно нарушено всасывание. Гломерулярная протеинурия свидетельствует об ухудшении проницаемости клубочкового фильтра, при нарушении всасывания белков в канальцах почек развивается тубулярная протеинурия.
Белок в моче появляется при остром или хроническом гломерулонефрите, амилоидозе почек, а также при системном поражении соединительной ткани и диабетической нефропатии. Гнойные и воспалительные заболевания в мочевыводящих путях, лихорадка, тяжелая недостаточность кровообращения или нефропатии во время беременности могут вызывать повышение данного показателя. Физическая нагрузка, перегревание, переохлаждение, быстрая перемена положения тела и прием пищи, в которой много неденатурированных белков, на короткий срок могут повысить уровень белка в моче. При желтухе в анализе может наблюдаться билирубин или уробилин.
Появление эритроцитов в моче сверх нормы носит название гематурии. В норме их чаще всего нет, допускается до одной клетки в поле зрения микроскопа лаборанта. Различают микро- и макрогематурию, в первом варианте красных кровяных клеток не очень много, во втором они занимают все поле зрения. Но и в том, и в другом случае это ненормально. Болезни почек, мочевого пузыря могут провоцировать повышение данного показателя. Такие недуги, как гломерулонефрит, онкологические процессы обуславливают большое количество эритроцитов в анализе, кровотечения делают мочу алой или красной. Эритроциты могут быть внешне изменены, содержать гемоглобин или нет.
Как уже говорилось выше, может также содержать анализ мочи лейкоциты (норма их – несколько клеток в поле зрения), есть в нормальном анализе и цилиндры. Повышение первого показателя свидетельствует о воспалении в мочевыделительной системе. Лейкоцитов может быть до 20 – тогда это называется лейкоцитурией. Показатель 60 и более говорит о наличии в моче гноя, или о пиурии, что отражается на ее запахе и цвете. Цилиндры, норма которых в анализе мочи не превышает нескольких единиц в поле зрения, могут быть гиалиновыми (клетки канальцев), зернистыми (разрушенные и перерожденные клетки почечных канальцев), восковыми (белок, который свернулся в просвете канальца), эпителиальными (слущенный эпителий почечных канальцев), эритроцитарными (эритроциты, наслоенные на гиалиновые цилиндры), лейкоцитарными (лейкоциты, наслоенные на удлиненной формы конгломераты).
Ни один человек не может нормально жить при заболевании почек. Эти бобовидные органы являются «санитарами» организма, так как выводят из него вредные вещества. Также поддерживают кровоснабжение других органов. За одну минуту они пропускают через себя 1,2 литра крови, которую очищают от токсичных веществ и возвращают клеткам без вредных примесей. В результате переработки образуется два вида жидкости:
- отфильтрованная кровь, которая уже не содержит вещества, губительные для клеток;
- моча, с которой выводятся отходы жизнедеятельности организма.
Без установления точного диагноза не начинается ни одна терапия. Врач «на глаз» не может определить источники патологии в почках. А их спектр весьма разнообразен. Если пациент поступает с жалобами на боли в пояснице, болезненное и учащенное мочеиспускание, изменение цвета урины, появление отеков и температуры, то первое, что сделает медицинский работник – назначит лабораторное исследование мочи.
Анализы делят на следующие виды:
- Общий. Исследует физические и химические свойства урины. Дает возможность установить точный диагноз в начальных стадиях развития заболеваний. Применяется для выявления всех подвидов нефрита. Ему отведена главенствующая роль в определении нарушений системы кровообращения.
- По Нечипоренко. Изучает уровень концентрации лейкоцитов, эритроцитов, цилиндров. Эти элементы дают общую клиническую картину сбоев в работе органа. Проводится для выявления инфекций.
- По Зимницкому. Анализ оценивает выделительную работоспособность почек. Это требуется для обнаружения патологий органа и отклонений от нормы.
- Проба Реберга-Тареева.
Этот метод исследования проводится для всех больных при любом заболевании. Клинический анализ биоматериала направлен на изучение физико-химических характеристик урины, микроскопию их осадков. Устанавливает степень почечной недостаточности на начальной стадии ее развития. Выявляет три основных составляющих: кислотность, процентное содержание микроэлементов, присутствие сахара.
Изучение урины заключается:
- в оценке объема мочи, собранного за определенный временной промежуток на цветовой оттенок, запах, пенистость и прозрачность. Это органолептическое изучение.
- в установлении плотности и pH – кислотности биоматериала. Это физико-химическое наблюдение.
- в определении количества составляющих микроэлементов и качественного процентного соотношения.
- в обнаружении в биоматериале глюкозы, белка, ацетона, кетоновых тел, гемоглобина, нитритов, билирубина и других составляющих.
- в выявлении в урине кровяных телец – гематурии, что говорит о поражениях тканей и инфекциях в почках.
Общий анализ мочи назначается с целью проведения оценки эффективности уже назначенного лечения. Он направлен на выявление следующих заболеваний.
- Нефриты. Воспалительные процессы в почках. Их разделяют по локализации на несколько подвидов.
- Пиелонефрит имеет бактериальное происхождение.
- Интерстициальный нефрит поражает ткани и почечные канальцы.
- Гломерулонефрит характеризуется поражением клубочков кровеносных сосудов – гломерул, которые отвечают за фильтрацию крови в организме.
- Шунтовый нефрит дает осложнения на весь иммунный комплекс в почечных клубочках.
- Нефроскерозы – запущенные и хронические виды нефритов. В этих случаях воспаленный орган сокращается в размерах, усыхает, сморщивается. Процесс обусловлен ухудшением оттока крови при заболевании пиелонефритом.
- Амилоидозы – отложение в тканях белкового вещества при нарушении обмена веществ. Характеризуется отечностью органа, что влечет за собой появление в урине общего белка, элементов крови вплоть до выделения их сгустков.
- Мочекаменные заболевания – запущенные формы вышеперечисленных болезней. В результате нарушения метаболизма в почках появляется песок, а затем и камни.
- Раковые опухоли, поражающие все органы мочевыделительной системы.
Для проведения общего анализа забирают только утренний биоматериал и только после тщательного туалета без использования моющих средств. Затем ее помещают в стерильный контейнер. До этого за 3 дня нельзя принимать антибиотики, так как они влияют на точность результата. За 24 часа советуют воздержаться от половой близости. Контейнер с уриной необходимо доставить в лабораторию за 2 часа, при этом не допускать ее переохлаждения и перегревания. В таких случаях компоненты могут выпасть в осадок и исказить истинную картину болезни.
Если при общем исследовании – клиническом, были обнаружены патологии, отклонения от нормы и признаки болезни, то медицинский сотрудник назначает исследование по Нечипоренко. Его расшифровка предоставляет возможность подробно изучить патологию и назначить правильную терапию. Также при неоднократной сдаче урины контролируется правильность назначенного лечения. Как собирать урину? Как и при общем анализе. Различие лишь в том, что для изучения берется средняя часть урины, а начальная и конечная (15–20 мл) спускаются в унитаз.
Суть анализа заключается в подсчете количественного состава эритроцитов, лейкоцитов и цилиндров с расчета на 1 миллилитр. Проводиться в специализированной счетной камере. Стандартным считается присутствие эритроцитов – не более 1000, лейкоцитов – не более 4000 для женщин и 2000 для мужчин. При этом цилиндров – не более 20 на 1 мл.
- Повышение количества лейкоцитов (иммунокомпетентные клетки крови) свидетельствует о воспалении почек – пиелонефрите, инфекционной болезни в лоханках обоих органов. Об этом сигнализирует и гематурия – выделение частичек крови в моче. Повышенное содержание белых кровяных клеток появляется при песке и наличии камней в почках (почечно-каменные заболевания, нефролитиаз).
- Повышение количества эритроцитов (красные клеточки крови, транспортирующие кислород по тканям) встречается при патологии клубочков, которые отвечают за очищение и фильтрацию крови. Биоматериал в таких случаях имеет бурый цвет. Выявление микроэлементов сверх нормы укажет на присутствие песка и о камнях, которые на выходе повреждают мочеполовые пути. Реже – на опухоли почек. Они бывают как доброкачественные (папиллома, фиброма), так и злокачественные.
- Цилиндры (белковые слепки канальцев почек) в моче проявляются при гломерунефрите – кровяных тельцах в урине. Также при пиелонефрите – воспалении. Реже в случаях отравления организма веществами, губительными для почек. В последнем случае исследуются восковидные цилиндры.
Этот вид анализа мочи очень простой метод по определению форменных элементов в биоматериале. Он позволяет диагностировать малейшие изменения, которые приводят к серьезной болезни в тяжелых хронических формах.
Мочу собирают в течение суток каждые 2–3 часа. Могут назначить 8 разовый забор, реже 12 разовый. При этом пациент должен питаться и употреблять жидкость так же, как и в обыденной жизни. За 6 часов до первой собранной мочи необходимо опорожнить мочевой пузырь. Затем биоматериал собирается почасово в отдельную посуду, на какие наклеивают стикеры с указанием времени.
Во время исследования по Зимницкому определяют плотность урины. Изучают ее количественные колебания в течение 24 часов, разницу в дневной и ночной порции выделенной жидкости. Отклонениями считаются показания:
- количество образовавшейся жидкости свыше 2000 мл;
- соотношение мочи к выпитой воде за сутки в размере 70–80%;
- выделение урины в дневное время 2/3, в ночное 1/3 от общего количества биоматериала;
- плотность мочи в одной посуде ниже 1,02.
Исследования по Зимницкому дает возможность установить способность концентрировать почками мочу и пускать ее по мочевыделительной системе. Он также определяет показатель плотности мочи, выражает количественный состав соли, белков и аммиаков, растворенных в урине. Суточные колебания в показаниях анализа диуреза выявляют следующие болезни почек:
- Гипостенурия – признак низкой работоспособности почек и возможности концентрировать жидкость.
- Запущенная, хроническая стадия почечной недостаточности.
- Обострение двухстороннего воспаления почек и лоханок.
- Сердечная недостаточность, повлекшая за собой повреждение почек.
Расшифровка исследований по Зимницкому является высокоинформационным материалом, дающим врачу возможность поставить верный диагноз и назначить правильную терапию.
Этот анализ применяется в диагностических целях. Исследования проводят в случаях присутствия симптомов почечных заболеваний. Они определяют способность почек выделять и реабсорбировать продукты обмена микроэлементов и веществ в организме.
Утреннюю мочу собирают у пациента натощак. Процедуру проводят в течение часа. Больной при этом находится в лежачем положении. Посредине процедуры параллельно делают забор венозной крови с целью определения уровня креатина. Затем за простой формулой вычисляют размер клубковой фильтрации, или, иными словами, выделительную функцию. Скорость клубковой фильтрации должна составлять не менее 130–140 миллилитров в секунду. Показатель ниже допустимого свидетельствует о заболевании почек, почечной недостаточности и хронических нефритах.
Анализ проводится под присмотром и при непосредственном участии специалиста. Проба Роберга-Тареева позволяет поставить правильный диагноз, определить стадию развития той или иной болезни, характер течения и скорость развития патологии.
Помните! Если болят почки, ярко выражены симптомы их поражения, обращайтесь за медицинской помощью. Ведь лучше один раз сдать общий анализ мочи, чем погрязнуть во всех видах лабораторных исследований!
Симптомы заболеваний почек могут не проявляться долгое время, особенно, если патология не является острым инфекционным процессом. Такие признаки болезней почек, как отеки, задержка жидкости и азотемия появляются на поздних стадиях серьезных патологических изменений.
Как болят почки у мужчин и женщин и где они располагаются – можно узнать в предлагаемом материале. Однако стоит помнить, что самостоятельное лечение без консультации у врача может закончиться трагически. Если болят почки, то только правильная постановка диагноза и своевременно начатое лечение может спасти жизнь человека. Все симптомы и признаки болезней почек не являются категоричными и однозначными, поскольку они могут сопутствовать патологическим изменениям в других внутренних органах. Так, боль в пояснице может быть следствием воспалительного процесса в полости малого таза, желчнокаменной болезни или остеохондроза.
Содержание статьи:
- Как понять, что у человека болят почки
- Отеки при болезнях почек
- Болит спина или почки: как определить?
- Моча при забоелваниях почек
- Изменение цвета мочи и гематурия
- Как болят почки у человека
Для того, чтобы правильно поставить диагноз, необходимо знать о том, как изменяется моча, анализы, температура тела, общее самочувствие, артериальное давление и ряд других важных параметров. При первичном осмотре могут быть определены отеки, но они могут иметь и другую природу происхождения.
Также стоит понимать, что зачастую нефрогенные проявления и симптомы заболеваний почек не воспринимаются пациентами в виду субъективности. Это такие проявления как постоянное чувство усталости, сонливость, упадок сил, неприятный запах изо рта, головные боли, повышение уровня артериального давления, раздражительность и т.д. Большая часть из них может быть следствием хронического пиелонефрита или гломерулонефрита.
Итак, рассмотрим наиболее распространенные симптомы болезней почек у женщин и мужчин, рекомендуем при их обнаружении немедленно пройти полное обследование у нефролога.
Типичные проявления отдельных заболеваний не всегда четко указывают на локализацию патологического процесса. Симптомы болезней почек не являются исключением, поскольку для этих парных органов характерно особое расположение и дублирование функции. В частности, у пациентов длительное время может попросту не работать одна из почек, но вторая будет давать абсолютно физиологические (нормальные) результаты анализов.
Вопрос о том, как понять, что болят почки, зачастую ставит в тупик даже опытных врачей, поскольку патологии могут протекать в латентной (скрытой) форме. Но есть ряд типичных признаков, которые заставляются задуматься и обратиться к доктору для прохождения обследования. Прежде всего стоит понимать, как болят почки у человека: обычно это боль тянущего, режущего или колющего характера, которая отдает внутрь живота. Облегчение симптомов заболеваний почек пациент испытывает при прикладывании к области поясницы грелки или любого другого источника тепла. И именно этот прием облегчения боли может стать роковым, поскольку при повышении местной температуры в очаге скопления патогенных микроорганизмов в лоханке почки может ускоряться процесс размножения. Это чревато обильным выделением гноя и разрывом почечной паренхимы.
Нельзя заниматься самостоятельным лечением и нужно срочно обратиться на прием к терапевту, если есть 2 и более признаков заболеваний почек, из приведенного далее списка:
- отечный синдром, который проявляется в области лодыжек, лица, голеней, кистей рук;
- болевой синдром различной интенсивности в области ниже ребер;
- гипертензивный синдром неуточненной этиологии (без установленных причин);
- любые отклонения от нормы в процессе мочеиспускания (уменьшение/увеличение количества мочи, изменение частоты позывов в туалет, изменение окраски, запаха, прозрачности);
- общее недомогание (слабость, боль в крупных мышцах и суставах, головная боль, головокружение, озноб, повышение температуры тела до субфебрильных цифр);
- изменение вкусовых предпочтений и аппетита.
У женщин симптомы заболеваний почек могут быть связаны с обострением во время менструации. Также может наблюдаться изменение работоспособности в худшую сторону.
Самостоятельно распознать, что у человека болят именно почки довольно сложно. Поэтому стоит довериться в этом вопросе врачу, в распоряжении которого есть все средства современной диагностики. Комплексное обследование с целью проведения дифференциальной диагностики позволяет не только выявить заболевание почек, но и исключить ряд других, не менее опасных патологий.
Далеко не всегда симптомы больной почки очевидны и бесспорны, среди таких признаков стоит в первую очередь отметить отеки. Они могут быть следствием нарушения обмена веществ, гормональных патологий, сердечно-сосудистых заболеваний и многих других болезней.
Перед тем как понять, что болят почки, важно знать основы дифференциальной диагностики, в ходе которой исключаются вероятные патологии других внутренних органов и систем. В частности, отечный синдром может быть признаком патологии миокарда и системы кровообращения. Также таким образом может проявляться сахарный и несахарный диабет.
При первичной диагностике следует уделить внимание такому фактору, как соответствие поступления и выделения жидкости. Для определения суточного диуреза назначается анализ мочи по Зимняцкому. Он показывает удельный вес, плотность, наличие форменных элементов крови и многие другие параметры.
В среднем в сутки организму взрослого человека требуется около 2,5 литров воды. Помимо этого, жидкость поступает в организм с твердой пищей, супами. Выделение суточного диуреза для взрослого человека находится в пределах 1,5 – 2,0 литров. Необходимо также учитывать, что в процессе различных биохимических реакций организм человека в состоянии самостоятельно продуцировать воду. В частности, вода образуется в полости двенадцатиперстной кишки при реакции взаимодействия кислотного содержимого желудка и щелочной желчи. Вместе с окислительными реакциями в тонком кишечнике в сутки это дает дополнительно 200 – 300 мл воды.
Остаточная жидкость выделяется с потом. Поэтому в жаркое время года суточный диурез может уменьшаться, а в холодное время года и при отсутствии больших физических нагрузок – увеличиваться. Однако у здорового человека суточный объем диуреза не может быть меньше 1200 мл и больше 3000 мл.
По объему выделенной мочи проводится следующее подразделение:
- олигоурия – малое количество выделяемой мочи (400 мл в сутки и меньше);
- нормоурия – достаточное количество выделяемой мочи (1200 -2500 мл);
- полиурия – большое количество отделяемой в сутки мочи (3000 мл и больше).
Изучение суточного объема потребляемой жидкости и диуреза позволяет исключать скрытый отечный синдром при симптомах болезней почек. Он может выражаться в застое жидкости во внутренних полостях грудной клетки и брюшины, малого таза. При исследовании следует учитывать экстраренальные потери жидкости: потоотделение (особенно если пациент страдает от повышения температуры тела), кровотечения, выделения межклеточной жидкости в области раневой поверхности, жидкий стул и т.д.
Не стоит паниковать в том случае, если кажется, что мочи выделяется меньше, чем потребляется жидкости. Если нет видимых отеков, одышки, чувства нехватки воздуха и других симптомов заболеваний почек, то беспокоиться не о чем. А для того, чтобы успокоиться, можно посетить врача нефролога и пройти некоторые обследования.
В каком случае отеки это признаки заболеваний почек у человека, также следует знать. Поэтому разберем этот вопрос более подробно. Чаще всего человек без специального обследования, так сказать, невооруженным взглядом, может увидеть только так называемые подкожные отеки. Это выпот межклеточной жидкости в подкожно-жировой слой на фоне застойных явлений. Может сопровождать венозную недостаточность, сердечную недостаточность, почечные патологии. При этом обнаружить их можно в области голеностопного сустава в определимое время суток. Так, в утренние часы отеки чаще сопутствующий заболеваниям почек, а в вечерние часы они говорят о том, что у человека не все в порядке с сердечной мышцей.
Отеки как признаки болезней почек свидетельствуют о увеличении объема жидкости в организме человека (гипергидрация). Это может быть связано с тем, что не в полной мере осуществляется клубочковая фильтрация крови в паренхиме почек, также состояние может быть обусловлено нарушением минерального состава крови. В частности, избыточное количество ионов натрия притягивает к себе молекулы воды и задерживает жидкость в организме вне зависимости от того, болят почки у человека или нет. Именно по этой причине избыточное потребление поверенной соли опасно для здоровья и ведет к стойкому повышению артериального давления.
Обратите внимание! Если болят почки и это вызывает отеки, то отечность распределяется симметрично по обоим ногам и на лице. При венозной недостаточности отечность будет наблюдаться в вечернее время только на пораженной конечности.
Также стоит знать, что избавиться от отеков под глазами можно только с помощью косметической хирургической операции. То не является симптомом заболевания почек, а может быть физиологической индивидуальной особенностью. Тревогу вызывают только те случаи, когда отечным синдром распространен в области голени, кистей рук, брюшной полости. Если в этом случае есть «мешки под глазами», то они связаны с тем, что у человека болят почки, требуется консультация врача.
Для тех, кому генетически достались «мешки под глазами»: не принимайте диуретики (мочегонные средства) без назначения врача. Мало того, что они буквально «загоняют» почки, лишая их возможности нормально функционировать, они также могут спровоцировать развитие электролитного дисбаланса крови. А это чревато проблемами с проводимостью электрического импульса в сердечной мышце. Лица, увлекающиеся мочегонными препаратами, часто страдают от различных форм аритмии сердечного ритма.
Совокупность симптомов заболеваний почек позволяет проводить клиническую дифференциальную диагностику уже на этапе первичного осмотра пациента. Если болят почки, симптомы укладываются в типичную клиническую картину, подтверждаемую назначаемыми анализами и обследованиями. Но иногда возникают ситуации, когда нужно экстренно исключать мочекаменную болезнь и ущемление корешковых нервов на фоне обострения остеохондроза.
Как определить: болит спина или почки, если нет возможности быстро обратиться на прием к доктору? Прежде всего по характеру болевого синдрома. При почечных заболеваниях боль не сковывает движения, пациент может свободно поворачиваться, совершать наклоны в пояснице в разные стороны. Исключение составляет лишь приступ почечной колики. Также при обострении остеохондроза присутствует синдром натяжения мышечных волокон (они тестоватые и напряженные при пальпации). Для признаков болезней почек характерно наличие симптомы Пастернацкого: больной встает прямо, сзади по месту, где определяются последние реберные дуги, нужно слегка ударить ребром ладони. Если чувствуется боль, то это с большой долей вероятности заболевание почек, а не позвоночника.
Еще проще, если болят почки и температура тела повышена. Для этих патологии характерно существенное повышение температуры тела. Субфебрилитет может возникать только при хронических формах гломерулонефрита и пиелонефрита, но они редко дают болевой синдром.
Запомните! Если болят и почки и температура повышается до 38 – 39 градусов по Цельсию, то это является признаком развития гнойного процесса в лоханке или клубочках. Требуется экстренная медицинская помощь. Если долгое время по вечером держится субфебрильная температура (37 – 37,5 градусов по Цельсию), то необходимо обратиться в ближайшее время к терапевту и сдать общий анализ мочи и крови.
Это общие принципы того, как определить болезни почек по боли и температуре тела пациента. Рассмотрим далее чуть подробнее.
Начнем с боли, локализующейся в области поясницы. Прежде всего при её возникновении следует помимо болезней почек исключать следующие патологии:
- воспаление органов малого таза (аденома простаты у мужчин, аднексит у женщин);
- острые состояния (аппендицит, разрыв маточной трубы, заворот кишечника и др.);
- ущемление корешкового нерва при люмбалгии, люмбаишиалгии, остеохондрозе и грыже межпозвоночного диска;
- опоясывающий характер боли характерен для приступа панкреатита и панкреонекроза;
- иногда таким образом проявляются опухоли в брюшной полости;
- длительные запоры и синдром раздраженного кишечника также может проявляться в виде боли в поясничной области;
- не исключена аневризма аорты.
Даже в том случае, если определено, что точно болят почки, важно исключать острые хирургические состояния, которые требует экстренного вызова бригады скорой медицинской помощи. К ним относятся в первую очередь последствия травм, например, если человек упал незадолго до возникновения боли с высоты. Также важно дифференцировать мочекаменную болезнь. При закупорке мочеточника возможен разрыв лоханки почки.
Необходимо понимать, что механизм развития болевого синдрома при почечных патологиях в основном связан с компрессией (оказываемом давлении) на сопряженные структуры. Чаще всего это обусловлено затрудненным оттоком мочи, отечностью, развитием абсцессов и т.д. если моча отходит не в полном объеме, то лоханка почки расширяется, её мышечная стенка растягивается и вызывает боль. Ощущения могут быть односторонними или распространяться на достаточно обширную область.
Интерстициальный нефрит обычно протекает без выраженного болевого синдрома, пациент испытывает тупые тянущие ощущения. А вот при развитии тромбоза или закупорки почечной вены клиническая картина развивается настолько остро, что пациент описывает состояние как молниеносное. Распространение боли по косонисходящей линии может указывать на локализацию патологического процесса в мочеточнике. Это может быть распространение инфекции нисходящим путем или выход камня из лоханки почки. Важно знать, что основным дифференциальным признаком заболевания уретры от воспаления в предстательной железе является отсутствие боли в области прямой кишки. Болевые ощущения локализуются в паху и над лобком.
Моча как важный диагностический признак рассматривается в нескольких лабораторных аспектах. Но есть и клинические признаки заболеваний почек, которые относятся к расстройству нормального мочеиспускания. Попробуем рассказать про важнейшие из них.
Дизурия входит в симптомы заболеваний почек во всех её проявлениях. Любое нарушение функции этого парного органа сразу же отображается на качестве и количестве продуцируемой мочи. Если болят почки, моча может быть и в норме по клиническим признакам. Подобное случается, если поражение одностороннее и вторая почка полностью принимает на себя всю функциональную нагрузку.
Дизурия (dysuria) в переводе с латинского языка обозначает: dys — расстройство, uria — моча. Медиками термин используется для обозначения состояния, когда происходит нарушение процесса образования и выделения мочи из организм а человека. Может встречаться неврологическая дизурия при поражении корешковых нервов и синдроме конского хвоста.
Тест «Есть ли у вас признаки дизурии?»
НЕТ ДИЗУРИИ
ЕСТЬ ДИЗУРИЯ
(рези, давление, чувство неполного опорожнения мочевого пузыря)
составляет в среднем во время бодрствования
При наличии дизурии необходимо комплексное обследование состояния мочевого пузыря, предстательной железы у мужчин, матки у женщин. Может появляться вследствие цистита, кандидоза, уретрита, синдрома гиперактивного мочевого пузыря, развития его опухоли.
При любом нарушении функции мочеотделительной системы возникает характерный признак – изменение цвета и прозрачности мочи. Почему изменяется цвет мочи? Это происходит вследствие нескольких причин, которые зависят от того, почему болят почки у того или иного пациента. Рассмотрим самые важные аспекты.
В норме моча здорового взрослого человека обладает легким соломенным оттенком и она абсолютно призрачная. Желтый оттенок появляется в результате присутствия так называемых урохромов – это желчные пигменты, возникают в результате распада желчных кислот. При появлении насыщенного коричневого оттенка мочи можно заподозрить заболевание печени и желчевыводящих путей.
Обесцвечивание мочи также вызывает определенные подозрения: врач начинает подозревать у пациента увеличение суточного объема выделяемой мочи, характерное для сахарного и несахарного диабета. Также при бесцветном типе мочи не исключена почечная недостаточность.
На цвет мочи оказывает влияние присутствие форменных элементов крови (эритроциты и лейкоциты), слизистых и эпителиальных клеток, уратов (мелких частиц, из которых состоят камни в почках).
Розовый или красный цвет мочи при выделении крови не характерен. Поэтому, если моча не мутная и не напоминает мясные помои, то стоит подумать о том, что употребляли в пищу в последние сутки (возможно это красящие вещества или свекла). Истинная гематурия проявляется тем, что моча становится мутной и как бы грязной. Свежие эритроциты в моче могут быть симптомом острого цистита, уретрита или аденомы простаты у мужчин. У женщин этот вид гематурии часто выявляется при менструации, когда кровь нечаянно попадает при сборе мочи.
Ложную гематурию могут вызывать следующие лекарства и пищевые продукты:
- аспирин и амидопирин, антипирин и сантонин;
- отравление фенолом и нафтолом;
- присутствие в рационе в большом количестве свеклы и продуктов, богатых железом;
- прием активированного угля;
- назначенные порфирины для разжижения крови.
При истинной гематурии (присутствия в моче видимой или скрытой крови), важно исключать следующие заболевания почек:
- острый и хронический гломерулонефрит;
- развитие злокачественных опухолевых процессов в мочеотделительной системе и в области предстательной железы у мужчин;
- мочекаменная болезнь;
- травма и разрыв лоханки почки, мочеточника;
- цистит и уретрит.
Если необходимо собрать мочу для анализа в период менструации, то необходимо воспользоваться специальным гигиеническим тампоном для исключения попадания капелек крови в мочу. При обнаружении в моче слизи и большого количества солей необходимо исключать пиелонефрит, для которого не характерно обнаружение в анализе эритроцитов.
Выше перечислены все важнейшие симптомы болезней почек, однако важно еще понимать и другие аспекты. Где болят почки у человека – на какое место следует обратить внимание. Дело в том, что далеко не всегда боль локализуется в области верхней части поясницы. У некоторых больных пиелонефрит проявляется острой болей в области передней брюшной стенки. Это связано с тем, что в лоханках развивается острый воспалительный процесс. Там скапливается гной, который расширяет лоханки и они начинают сдавливать периферические нервные окончания.
Возникает ретроградный болевой синдром. Важно с осторожностью относиться к таким проявлениям и своевременно диагностировать симптомы заболеваний почек, поскольку отсутствие адекватного лечения может привести к инвалидности и даже летальному исходу.
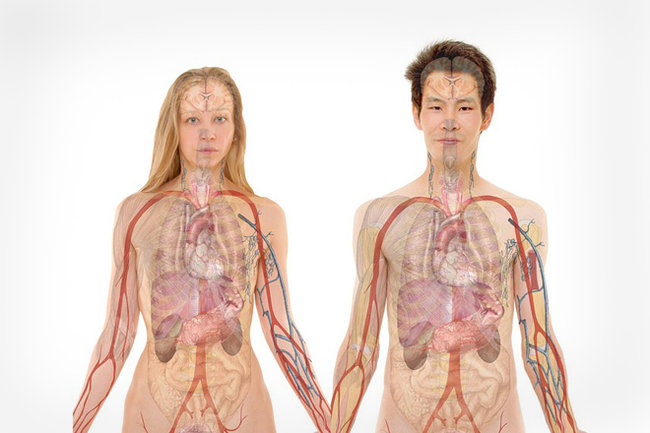
Важно знать: где находятся почки и как болят – посмотрите на фото анатомическую локализацию этого парного органа:
Это подреберное пространство сзади вдоль позвоночного столба. Такое расположение может приводить к тому, что при неловком вращательном движении возможно травмировать увеличенную в размерах почку реберной дугой. Это вызывает сильный болевой синдром. Но боль быстро проходит. Обратите внимание, что после подобного проявления необходимо сделать УЗИ почек, поскольку у здорового человека подобного не наблюдается.
Возможно будет диагностировано увеличение размеров почки или её дислокация (опущение).
Ответить на вопрос о том, как болят почки у человека, односложно нельзя. Выше описаны все типичные признаки. Не бывает так, что присутствует только один признак: боль, высокая температура, отеки, общая интоксикация и т.д. нужно смотреть на совокупность признаков и проводить дифференциальную диагностику. Самостоятельно это делать не стоит. Обратитесь к врачу.
источник