В медицине диурезом называется выделение мочи за определенный промежуток времени. Соответственно, суточный диурез – выделение мочи в течение суток. Объем диуреза у здоровых людей в норме колеблется от 500 до 2000 мл. Суточный диурез позволяет судить об интенсивности работы почек на протяжении суток. Его количество зависит от нескольких внутренних и внешних факторов. На объем суточного диуреза оказывают влияние количество выпиваемой жидкости, интенсивность выделения пота, температура воздуха, работа почек. Суточный диурез меньше 500 мл называется олигурией, меньше 100 мл – олигоанурией, а полное отсутствие мочи – анурией.
Олигурия – снижение суточного диуреза
Олигурия может быть физиологической и патологической. Физиологическое снижение объема мочи наблюдается при ограничении употребления жидкости, в жаркое время года, когда значительное количество жидкости теряется с потом. Патологическая олигурия бывает при потере жидкости из организма другими путями, минуя почки. Это может быть при многократной рвоте, поносе, профузном выделении пота, а также при быстром образовании отеков. Симптом олигурии наблюдается при хронической почечной недостаточностью. Олигоанурия – переходное состояние между олигурией и анурией, она бывает при патологии мочевыводящей системы.
Анурия всегда свидетельствует о тяжелом поражении почек. Она бывает при развитии острой недостаточности почек, при хронической недостаточности почек в тяжелой стадии, а также при закупорке мочевыводящих путей камнем или сдавливании опухолью. Развитие анурии требует оказания неотложной помощи, в противном случае больной погибает от уремии. Неотложная помощь заключается в аппаратном очищении крови методом гемодиализа, то есть подключении больного к аппарату «искусственной почки».
Термином полиурия называют увеличение суточного объема мочи свыше двух литров. Подобно олигурии полиурия может быть физиологической, то есть наблюдается у практически здоровых людей, и патологической. Физиологическая полиурия бывает при употреблении больших объемов жидкости, сочных фруктов. Например, нередко появление полиурии наблюдается в сезон спелых арбузов. Полиурия — один из симптомов, выявляемых в начальной стадии хронической недостаточности почек или в стадии выздоровления при хронической недостаточности. Появление полиурии наблюдается при назначении мочегонных препаратов и быстром схождении отеков.
Значение суточного диуреза при беременности
Суточный диурез при беременности – особенно важный показатель. С помощью этого исследования можно контролировать правильное течение беременности, на ранних стадиях выявить развитие возможных осложнений. Суточный диурез беременных контролируют для раннего выявления гестозов, развитие которых провоцирует патологию мочевыделительной системы у беременной вплоть до развития острой недостаточности почек.
Техника определения суточного диуреза
Определение суточного диуреза – один из самых распространенных и простых методов исследования, назначается больным с хронической патологией сердца, а также при острых и хронических заболеваниях мочевыделительной системы. Для определения суточного диуреза в течение одних суток всю мочу больному предлагают собирать в одну градуированную емкость, с помощью которой и определяют объем выделенной за сутки мочи.
Суточный диурез тесно связан с водным балансом, который определяется сравнением количества выпитой жидкости и выделенной мочи. При подсчете количества выпитой жидкости учитывают также сочные фрукты и овощи и жидкость, введенную больному внутривенно.
источник
Количество мочи, выделяемой здоровым человеком, в течение суток (суточный диурез) может значительно варьироваться в зависимости от количества выпитой жидкости, интенсивности потоотделения, частоты дыхания, погодный условий, количества жидкости, выделяемой с калом.
В среднем, суточный диурез составляет 1,5 литра — это порядка 75% объема выпитой жидкости.
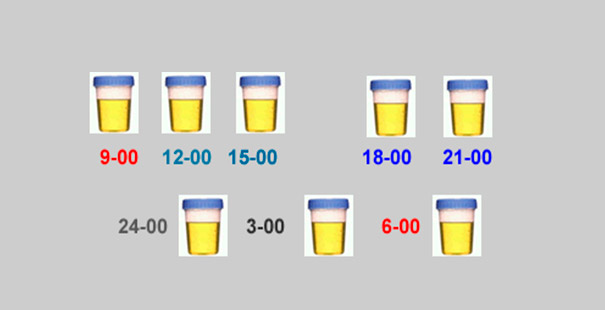
Различают диурезы следующих типов:
- суточный диурез;
- дневной диурез — с 9 до 21 часа;
- ночной диурез — с 21 до 9 часов утра;
- часовой диурез.
Отношение дневного диуреза к ночному составляет 3:1. В норме количество мочи в утренней порции от 100 до 300 мл.
Полиурия (повышенное мочеотделение) — более 1800 мл/сутки:
- употребление большого количества жидкости: нервное возбуждение, заболевание гипоталамуса;
- осмотическая полиурия: сахарный диабет, избыточное потребление солей натрия, аминокислот, глюкозы, мочевины, маннитола, парентеральное питание, хроническая почечная недостаточность);
- несахарный диабет: центральный — заболевания гипофиза; нефрогенный — заболевания почек;
- нефропатия: после наркоза, вторая половина беременности, после менструации, первичный альдостеронизм, гиперпаратиреодизм);
- в период схождения отеков (острый пиелонефрит, хроническая почечная недостаточность);
- прием диуретиков;
- амилоидоз, саркоидоз, миеломная болезнь;
- стеноз почечной артерии, пересадка почки, диуретическая фаза острого канальцевого некроза;
- результат действия некоторых препаратов: кофеина, препаратов наперстянки, этанола, ацетилсалициловой кислоты, лития, гипогликемизирующих препаратов.
Олигурия (пониженное мочеотделение) — менее 500 мл/сутки:
- физиологическая: ограничение питьевого режима, обильное потоотделение в жару;
- заболевания почек: нефриты, нефрозы, воспалительные процессы в почечной паренхиме;
- повышенная потеря жидкости: понос, рвота, кровопотеря, обширные ожоги, образование отеков, травмы живота, кишечная непроходимость;
- действие нефротоксических веществ: свинца, мышьяка, висмута, этиленгликоля, лекарственных препаратов;
- нарушение оттока мочи: частичная обтурация мочевыводящих путей камнем, опухолью.
Анурия (полное прекращение выделения мочи):
- ложная — экскреторная: наличие препятствия к мочеотделению — обтурация мочевыводящих путей камнем, опухолью;
- истинная — секреторная: нарушение мочевыделительной функции почек — острая почечная недостаточность, тяжелые формы острого гломерулонефрита.
Ишурия — задержка выделения мочи, когда больной не в состоянии опорожнить мочевой пузырь, встречается при поражениях спинного мозга у больных, находящихся в бессознательном состоянии.
Никтурия — преобладание ночного диуреза над дневным при хронической почечной недостаточности и нарушении сердечной деятельности.
Поллакиурия — учащение мочеиспускания (более 6 раз в сутки), обычно сочетается с полиурией.
Долакиурия — частое мочеиспускание малыми порциями.
Дизурия — общее название расстройств мочеиспускания, болезненное мочеиспускание при воспалении мочевыводящих путей.
источник
Причем объем жидкости, содержащейся в продуктах, не считается. К примеру, если за день выпито 2 литра, то количество мочи должно быть минимум 1,5 л.
Зная, какова суточная норма мочи у человека, можно своевременно выявить не только патологии органов мочеполовой системы, но и заподозрить нарушения функционирования сердца и сосудов, развитие инфекции, почечнокаменной болезни, сахарного диабета и иные отклонения в работе организма.
Суточный диурез в норме отличается в зависимости от пола и возраста человека. Также при ответе на вопрос, сколько литров мочи за сутки должно выходить, нужно учитывать ряд факторов, к примеру, принимает ли человек мочегонные препараты, включены ли в его рацион продукты и напитки, усиливающие диурез (арбуз, пиво), занят ли он физическим трудом, сопровождающимся чрезмерным потоотделением.
Все это следует принимать в расчет при определении нормы выделения мочи в сутки у взрослого.
Суточная норма мочи у мужчин — 1000-2000 мл, у женщин она меньше и составляет 1000-1600 мл.
Важным показателем является не только суточный диурез, но количество мочеиспусканий за 24 часа. Весь объем урины, который выделяется за сутки, можно разделить на дневной и ночной диурез. Они соотносятся как 3:1 или 4:1, такие показатели считаются нормой.
Когда ночные показатели превышают норму, такое состояние называется никтурией. Оно может указывать на различные патологии, в том числе диабет, нефросклероз, пиелонефрит, гломерулонефрит.

- сухую чистую емкость объемом не менее 3 литров, в которую нужно будет собирать в течение суток мочу, к примеру, с утра 6 и до 6 утра следующего дня;
- мерный контейнер;
- лист бумаги, на который нужно будет записывать объем урины и количество всей принятой за время этой процедуры жидкости, в том числе соков, чая, первых блюд.
Полученные результаты сравниваются с показателем нормы суточного диуреза.
Для определения суточного количества мочи может быть назначена проба Зимницкого. При ее проведении урину собирают через каждые 3 часа в разную тару.
Все, что собрано с 6 до 18 часов, относит к дневному диурезу, а остальное — к ночному. В предоставленных биоматериалах определяют плотность мочи. В норме у здорового человека количество выделившейся мочи за 1 раз варьирует от 40 до 300 мл.
Также с помощью мочи, собранной за сутки, можно определить еще один важный показатель, позволяющий выявить имеющиеся патологии — минутный диурез.
Это количество мочи, выделяемое за минуту. Его определяют при проведении пробы Реберга, позволяющей узнать скорость клубочковой фильтрации. Для ее проведения на голодный желудок нужно выпить пол-литра воды. Первая урина для пробы непригодна.
Мочу нужно собирать, начиная со 2-го мочеиспускания, на протяжении суток в одну посуду. При этом важно записывать объем разовой порции и время ее сбора. Разделив объем мочи, собранной за сутки, на 1440, получаем ее количество в минуту. Норма диуреза в этом случае — 0,55-1 мл.
Еще одним важным показателем, который удается определить с помощью сбора мочи за сутки, является почасовой диурез.
Если больной находится в коматозном состоянии, то ему присоединяют катетер к мочевому пузырю и определяют объем выделившейся мочи, это важно при выборе лекарства. Нормой считается объем мочи 30-50 мл. Когда ее количество сокращается до 15 мл, проводят интенсивную инфузионную терапию. Когда кровяное давление не выходит за границы нормы, а мочи отходит мало, вводят внутривенно диуретики.
При беременности в организме может накапливаться большое количество воды, что становится причиной увеличения веса, отеков нижних конечностей, скопления жидкости в абдоминальной полости. Поэтому важно знать, сколько должно быть мочи за сутки в период вынашивания плода.
Нормальное выделение урины у женщин во время беременности может варьировать от 60 до 80% от выпитой жидкости.
Чтобы рассчитать количество мочи, выделяемое в течение суток, потенциальная мама должна заполнять таблицу, в которую нужно вносить объем выпитой и выделившейся жидкости.
Полученные показатели позволяют врачу выявить наличие патологии и прописать необходимую терапию. Не стоит заниматься самолечением, так как беременным женщинам для нормализации диуреза могут быть выписаны различные медикаменты в зависимости от причины, спровоцировавшей отклонение.
Измерение суточного диуреза во время вынашивания плода не является обязательным, оно проводится при подозрении на внутренние отеки или риск появления гестоза.

Из-за небольшого объема употребляемой жидкости ее количество у новорожденных незначительное и может колебаться от 0 до 60 мл.
Полиурией у новорожденных будет считаться превышение этого объема в 1,5-2 раза. Но следует учитывать, что количество выделяемой урины может увеличиваться у недоношенных малышей и искусственников.
По мере роста малыша суточный диурез будет увеличиваться.
Рассчитывают его по формуле: 600+100×(р-1), где р — это возраст ребенка.
В зависимости от того, какое количество мочи выделяется за сутки, различают, такие патологии диуреза, как:
- Полиурия. При таком отклонении от нормы объем урины составляет минимум 3 литра. Много мочи может выделяться из-за нарушения синтеза антидиуретического гормона. Полиурия может указывать на болезни сердца, нарушение обмена веществ, эндокринные патологии, такие как сахарный диабет, синдром Конна. Такое состояние характерно для почечной недостаточности. Оно может возникать, когда у пациента такие заболевания почек, как пиелонефрит, нефросклероз. В большом количестве моча выделяется при назначении диуретиков.
- Олигурия. О ней говорят, когда объем выделяемой урины составляет максимум 500 мл. Анурией называют патологическое состояние, когда суточный диурез у взрослого уменьшается до 50 мл. Причин нарушения отхождения мочи множество. Уменьшение объема урины у здоровых людей может быть связано с высокой температурой воздуха, обезвоживанием организма из-за диареи и рвоты. Возникновение олигурии и анурии — это неблагоприятный прогностический признак при многихпатологиях. Они наблюдаются при резком падении давления, уменьшении массы циркулирующей крови. Их может спровоцировать большая кровопотеря, непрекращающаяся рвота, профузный понос, шоковое состояние. Острая почечная недостаточность, нефрит, массовое разрушение эритроцитов, инфекции почек бактериальной этиологии также могут сопровождаться олигурией.
- Поллакиурия. Это патологическое состояние, при котором наблюдается частое мочеиспускание в дневное время (не стоит путать с никтурией, когда оно учащено ночью), но суточный диурез остается в норме, уменьшается только объем мочи за одно мочеиспускание. Возникнуть поллакиурия может при различных состояниях, например, при психоэмоциональном возбуждении, переохлаждении, цистите, почечнокаменной болезни.
Важно оценить не только объем суточного диуреза, но и состав урины. Когда уровень осмотических веществ в ней превышает норму, то говорят об осмотическом диурезе, который развивается при увеличении уровня глюкозы, мочевой кислоты, гидрокарбонатов и ряда иных веществ в организме.
Когда выделяется моча с низким содержанием осмотически активных веществ, говорят о водном диурезе, который при отсутствии патологий может развиваться при употреблении большого количества жидкости.
источник
Анурия – это клинический симптом, присущий многим заболеваниям и патологическим состояниям. Он заключается в отсутствии поступления в мочевой пузырь мочи при сохранении адекватной водной нагрузки. Суточный диурез при анурии не превышает 50 мл, т. е. за час в мочевой пузырь поступает менее 2 мл мочи.
Анурию следует отличать от острой задержки мочи. В последнем случае мочевой пузырь переполняется мочой, а отсутствие мочеиспускания связано с препятствием ее оттока. При анурии же мочевой пузырь пустой, так как моча либо не выделяется почками, либо не поступает в него из-за закупорки мочеточников.
Анурия – это потенциально опасное для жизни состояние, требующее быстрого и адекватного лечения.
Причины, приводящие к развитию анурии, разделяют на следующие группы:
- аренальные;
- преренальные;
- ренальные;
- постренальные;
- рефлекторные.
Аренальная анурия наблюдается крайне редко. Она развивается у новорожденных при врожденной двусторонней аплазии (отсутствии) почек. В первые сутки жизни у новорожденных мочеиспускание может отсутствовать и в норме. Но если на вторые сутки младенец не мочится, необходимо срочно провести обследование с целью выяснения причины. Чаще всего отсутствие мочеиспускания у новорожденных бывает обусловлено не анурией, а врожденными клапанами уретры или синехиями (тонкими сращениями) в области наружного отверстия мочеиспускательного канала, т. е. фактически является острой задержкой мочи.
Развитие анурии свидетельствует о серьезном нарушении выделительной функции почек. Если она не восстанавливается в короткие сроки, происходит интоксикация организма продуктами белкового обмена и развивается уремический синдром.
Причиной преренальной анурии становится прекращение или значительное ухудшение кровотока в системе почечных артерий. К этому могут привести:
- тяжелая форма сердечной недостаточности, сопровождающаяся массивными периферическими отеками, а также скоплением жидкости в полостях тела (асцит, гидроторакс, выпотной перикардит);
- эмболия или тромбоз почечных артерий;
- тромбоз нижней полой вены;
- злокачественные новообразования забрюшинного пространства;
- расслаивающая аневризма аорты;
- эклампсия;
- обильная кровопотеря (послеродовая, травматическая).
Снижение систолического артериального давления менее 50 мм рт. ст., что наблюдается при разных видах шока (геморрагический, анафилактический, кардиогенный, травматический), приводит к прекращению почечной перфузии и тем самым способствует развитию анурии.
Причины анурии, которые заключаются в патологических процессах, протекающих непосредственно в почечной ткани, относятся к ренальным. Это терминальные стадии заболеваний почек (хронический пиелонефрит, хронический гломерулонефрит, нефроангиосклероз), двусторонний туберкулез почек, поликистозная болезнь, первично и вторично сморщенные почки. Также к ренальным причинам анурии относят:
- острый гломерулонефрит;
- отравление ядами и лекарственными препаратами (уксусная эссенция, сулема);
- массивный гемолиз эритроцитов, обусловленный гемолитической анемией, переливанием несовместимой крови;
- обширные ожоги;
- массивное размозжение мышц.
Всасывание продуктов тканевого распада после септических родов, абортов, после обширных хирургических вмешательств также является ренальной причиной анурии.
К развитию анурии может привести и прием сульфаниламидных препаратов при условии недостаточного употребления жидкости. В этом случае в почечных канальцах образуются кристаллы сульфаниламидов, которые полностью перекрывают их просвет, тем самым блокируя процесс образования мочи.
К постренальным причинам анурии относится обструкция мочеточников конкрементами или сдавление их рубцами, воспалительными инфильтратами или опухолью (рубцово-склерозирующий процесс после проведения лучевой терапии, рак сигмовидной или прямой кишки, рак мочевого пузыря или предстательной железы, метастазы в лимфатические забрюшинные узлы, злокачественные опухоли яичников или матки).
Рефлекторная анурия возникает, когда под действием сильных раздражителей на центральную нервную систему развивается рефлекторное торможение мочевыделения. К подобным раздражителям относят грубо выполненные инструментальные вмешательства (цистоскопия, бужирование мочеиспускательного канала), внезапное охлаждение тела. При закупорке конкрементом одного мочеточника вторая почка под действием реноренального рефлекса также может прекратить свои функции.
Анурия, в зависимости от вызвавшей ее причины, подразделяется на аренальную, преренальную, ренальную, постренальную и рефлекторную. Преренальная и ренальная формы называются секреторными, так как при них в почках прекращается процесс образования мочи. Постренальная форма является экскреторной ввиду наличия препятствия поступлению мочи в мочевой пузырь.
Основным симптомом анурии является прекращение отделения мочи, сочетаемое с отсутствием позывов на мочеиспускание. Если причина анурии не будет выявлена и устранена, через 2-3 дня у больного появляются признаки почечной недостаточности:
- повышенная жажда;
- тошнота;
- рвота;
- кожный зуд;
- сухость во рту;
- головная боль.
В организме в большом количестве образуются азотистые шлаки, представляющие собой продукты распада белковых молекул, а также нелетучие органические кислоты; накапливаются хлориды, калий. Значительно страдает водно-солевой баланс и развивается метаболический ацидоз, т. е. происходит смещение рН крови в кислотную сторону.
В дальнейшем азотемическая интоксикация сменяется развитием уремии. На этой стадии к симптомам анурии присоединяются и другие признаки:
- нарастающая слабость;
- запах аммиака изо рта;
- нарушения сознания;
- одышка
- отеки;
- понос;
- тошнота и рвота.
При отсутствии мочеиспускания проводят дифференциальную диагностику между анурией и острой задержкой мочи. К острой задержке мочи могут приводить следующие патологические состояния:
- спазм сфинктера мочевого пузыря;
- вульвовагинит;
- баланопостит;
- травмы уретры;
- фимоз;
- ущемляющиеся в мочеиспускательном канале конкременты;
- некоторые заболевания центральной нервной системы;
- аденома или рак простаты;
- парапроктит;
- острый простатит.
Анурию следует отличать от острой задержки мочи. При анурии мочевой пузырь пустой, так как моча либо не выделяется почками, либо не поступает в него из-за закупорки мочеточников.
С целью дифференциальной диагностики между этими двумя состояниями выполняют катетеризацию мочевого пузыря. При анурии в мочевом пузыре моча отсутствует либо выделяется ее незначительное количество, буквально несколько капель. При острой задержке мочеиспускания выделяется большой объем мочи.
Лечение анурии зависит от ее формы, поэтому очень важно выявить точную причину патологии. Предположить закупорку мочеточника конкрементом можно в случае указания на наличие мочекаменной болезни, особенно на предшествующую состоянию анурии почечную колику. Сдавление мочеточников опухолями органов малого таза обычно сопровождается развитием стойкого болевого синдрома. В диагностике экскреторной формы анурии применяют УЗИ, компьютерную и магниторезонансную томографию. До появления признаков почечной недостаточности с целью выявления причины анурии может быть выполнена экскреторная урография.
У пациентов, страдающих ишемической болезнью сердца, атеросклерозом, артериальной гипертензией, врожденными и приобретенными пороками сердца, эндокардитом, перенесших ранее инсульт или инфаркт, можно предположить ренальную форму анурии, развитие которой обусловлено тромбозом в бассейне почечных сосудов.
При анурии быстро появляются изменения в биохимическом анализе крови. Нарастает концентрация мочевины (норма 2,9–7,5 ммоль/л) и креатинина (норма для женщин 44–80, для мужчин – 74–110 мкмоль/л), средних молекул (в норме 0,24±0,04 условных единиц).
Лечение анурии определяется ее видом. При секреторной форме медикаментозная терапия направлена на поддержание сердечной деятельности, нормализацию сосудистого тонуса, восстановление нормального уровня артериального давления. При значительной кровопотере на догоспитальном этапе осуществляют ее временную остановку (наложение жгута, пережатие брюшной аорты кулаком, тампонада влагалища), после чего приступают к внутривенной инфузии растворов кристаллоидов и коллоидов. Больных госпитализируют в отделение реанимации и интенсивной терапии. При наличии показаний в стационарных условиях выполняют хирургический гемостаз, проводят гемо- и плазмотрансфузии.
При обтурационной форме анурии лечение в большинстве случаев хирургическое. Пациентов госпитализируют в отделение урологии или хирургии, где им выполняют катетеризацию мочеточников или устанавливают дренаж в почечную лоханку, с целью восстановления нормального пассажа мочи из почек в мочевой пузырь или в мочеприемник.
Основным симптомом анурии является прекращение отделения мочи, сочетаемое с отсутствием позывов на мочеиспускание.
Лечение ренальной анурии, обусловленной острой почечной недостаточностью, септическими состояниями, отравления гемолитическими ядами, проводят в отделениях экстракорпоральной детоксикации, оснащенных необходимой аппаратурой для проведения гемодиализа или перитонеального диализа.
В тех случаях, когда анурия обусловлена хроническими заболеваниями сердца и почек пациентов госпитализируют в терапевтическое отделение стационара, где проводят лечение, направленное на восстановление нарушенных функций.
Развитие анурии свидетельствует о серьезном нарушении выделительной функции почек. Если она не восстанавливается в короткие сроки, происходит интоксикация организма продуктами белкового обмена и развивается уремический синдром.
Тяжелая уремия оказывает негативное влияние на функцию нейронов коры головного мозга, что сопровождается развитием целого ряда неврологических симптомов. Если уремия не поддается коррекции, развивается уремическая кома. Это серьезное в плане прогноза состояние. Во многих случаях уремическая кома приводит к летальному исходу, а если больного удается вывести из нее, нередко остается той или иной степени выраженности неврологический дефицит.
Профилактика анурии подразумевает своевременную диагностику и лечение заболеваний почек и органов сердечно-сосудистой системы. Важно соблюдать питьевой режим, особенно в жаркое время года или на фоне состояний, сопровождающихся значительной потерей жидкости (диарея, неукротимая рвота, гипертермия). При появлении тревожных симптомов следует незамедлительно обращаться к узким специалистам (нефрологу, урологу).
Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник
У здорового человека количество выделяемой за сутки мочи (суточная моча) может варьировать в широких пределах в зависимости от водного режима и степени включения других механизмов выделения воды из организма. Привычное или временное употребление большого количества жидкости или, напротив, резкое уменьшение ее употребления, работа в жарких цехах, переезд в зоны жаркого климата, физическая нагрузка, заболевания, сопровождающиеся высокой температурой тела, потоотделением, диареей, рвотой и т.п., заметно влияют на водный обмен и суточное выделение жидкости, однако очень часто изменение количества суточной мочи оказывается важным проявлением урологических заболеваний.
Увеличение количества выделяемой мочи носит название полиурии. О ней говорят в тех случаях, когда количество суточной мочи превышает 2000 мл. Обычно одновременно с полиурией наблюдается полидипсия — жажда и увеличение количества употребляемой жидкости. Относительная плотность мочи (ОПМ) при полиурии, как правило, невысокая — 1,010 и ниже, как и осмолярность, которая приближается к осмолярности и крови. Низкая плотность мочи сохраняется в течение суток, что легко установить пробой Зимницкого. Только при сахарном диабете ОПМ значительно повышена. Полиурии может наблюдаться при несахарном, почечном диабете, диэнцефальном синдроме.
При урологических заболеваниях она, как правило, свидетельствует о нарушении концентрационной функции почек и, таким образом, является признаком почечной недостаточности, которой могут осложниться хронический пиелонефрит, мочекаменная болезнь, поликистоз почек, гидронефротическая трансформация, нефрангиосклероз, доброкачественная гиперплазия предстательной железы, сопровождающаяся нарушением оттока мочи из ВМП и т.д. Полиурия сопровождается закономерной поллакиурией, однако объем мочи при каждом мочеиспускании остается нормальным или даже несколько повышается.
Значительное повышение количества выделяемой мочи может быть вызвано приемом диуретиков, а также может явиться заключительным моментом в купировании гипертонического криза или ликвидации скрытых отеков при сердечно-сосудистой недостаточности. Появление полиурии при острой почечной недостаточности означает благоприятный признак перехода заболевания к улучшению состояния и выздоровлению. Крайне редко полиурия носит рефлекторный характер.
Анализируя количественную характеристику мочеиспускания, следует учитывать, что наибольшие энергетические затраты в нефроне идут на процесс концентрации мочи, реабсорбционные и секреторные процессы. Функция водосбережения — одно из последних приобретений в почечном филогенезе, она одной из первых поражается и последней восстанавливается, т.е. является признаком относительно ранних этапов поражения почечных функций.
Олигурия — уменьшение количества выделенной за сутки мочи. У здорового человека оно может быть связано с уменьшением приема жидкости, усилением выведения воды с потоотделением при физической работе, особенно в жарких цехах, в сухом и жарком климате, при рвоте, диарее и т.п. В этих случаях моча имеет высокую относительную плотность и осмолярность. Любое уменьшение общего количества суточной мочи до 500 мл и менее требует объяснения. Диапазон, определяемый олигурией, лежит в пределах от 100 до 500 мл мочи за сутки. Отметив олигурию, следует прежде всего искать другие признаки и причину острой или хронической почечной недостаточности.
ОПМ в этих случаях остается низкой (гипостенурия), с незначительными колебаниями (изостенурия). Будучи отражением поражения уже не только концентрационной (водосберегательной) функции почек, но и водовыделительной, олигурия является неблагоприятным симптомом. Для контроля за возможной задержкой жидкости в организме больного следует ежедневно взвешивать утром, натощак. Увеличение массы тела при сохраняющейся олигурии свидетельствует о задержке жидкости, которая требует обязательной коррекции водно-электролитного баланса в процессе лечения.
Анурия, т.е. отсутствие мочи в мочевом пузыре, сопровождает как симптом большую группу урологических и нефрологических заболеваний, при которых происходит прекращение поступления мочи в мочевой пузырь. Это возможно, когда моча либо не вырабатывается почками, точнее почечной паренхимой (секреторная анурия), либо в результате нарушения проходимости ВМП на любом участке от лоханки до устьев мочеточников, когда моча не достигает мочевого пузыря (экскреторная анурия). При диагностической катетеризации мочи в мочевом пузыре при анурии нет. Позывы на мочеиспускание отсутствуют.
Иногда в мочевом пузыре обнаруживают незначительное количество мочи и катетером выпускают ее от нескольких до 100 мл в сутки. Катетеризация мочевого пузыря является ведущим дифференциально-диагностическим методом при жалобах на отсутствие мочеиспускания за какой-то относительно длительный период. Факторы, действующие при различных заболеваниях и приводящие к анурии, можно разделить на 4 группы и соответственно выделить 4 формы анурии: аренальную, преренальную, ренальную, постренальную.
Аренальная, или ренопривная, анурия наблюдается при врожденной аплазии обеих почек (такие новорожденные нежизнеспособны), при случайном или преднамеренном удалении обеих или единственно функционирующей почки. С развитием оперативной нефрологии и трансплантации почки, эффективных методов диализа перевод больного в ренопривное состояние стал использоваться не так уж редко, так как было доказано благоприятное действие устранения патологического влияния неизлечимо больных почек на организм человека, особенно в тех случаях, когда вопрос о пересадке почки тактически уже решен положительно.
Преренальная анурия развивается вследствие причин, резко изменяющих почечное кровообращение. Такая ситуация может возникнуть при эмболии почечных артерий, тромбозе почечных вен с обеих сторон. В этих случаях быстрая диагностика и адекватное лечение, вплоть до оперативного могут спасти почки как функционирующие органы. Нередко в патологический процесс вовлечены или являются его источником аорта и нижняя полавена. Прогноз в таких ситуациях зависит от быстроты восстановления в почках кровообращения, так как длительная тепловая ишемия почек уже в течение 30 мин может привести к необратимым некротическим изменениям почек с окончательной потерей их функции, т.е. преренальная анурия может переходить в ренальную форму.
Резкая и относительно длительная ишемия почек может развиваться при шоке и коллапсе, сопровождающихся длительным снижением АД. Известно, что нарушение кровообращения в почках в течение 30 мин приводит к значительным и необратимым изменениям в ее паренхиме, в частности, в наиболее энергоемких проксимальных канальцах. Тактика в таких случаях однозначна: противошоковая терапия с введением почечных протекторов (маннитол, церукал, лазикс). Если время будет упущено, разовьется почено-секреторная анурия, для которой характерно поражение клубочкового канальцевого аппарата почки.
Первичное поражение различных отделов нефрона возникает при остром гломерулонефрите, пиелонефрите, переливании несовместимой крови, отравлении нефротоксическими ядами (сулема, этиленгликоль), аллергических реакциях, синдроме размозжения, криминальном аборте (анаэробная инфекция) и т.п. При переливании несовместимой крови комплексы антиген-антитело резко нарушают проницаемость почечных мембран, что исключает функциональную деятельность нефронов. Похожие изменение происходят и при синдроме размозжения (раздавливания), когда в крови одновременно поступает большое количество миоглобина.
Преренальная и ренальная анурия объединяются понятием секретаpная, т.е. состоянием, когда нарушена функция почечных нефронов. Помимо терапии, направленной на стабилизацию гемодинамики, улучшение микроциркуляторных процессов, детоксикацию, большую роль в лечении больного с секреторной анурией играют методы очищения крови от уремических токсинов. Ведущее место в этом занимает гемодиализ.
Постренальная, или экскреторная, анурия возникает в результате заболеваний, приводящих к прекращению проведения мочи по ВМП обеих почек одновременно или одной-единственной. Чаще всего двусторонняя окклюзия мочеточников или почечных лоханок в лоханочно-мочеточниковом сегменте бывает вызвана камнями, их окклюзией слизью, гнойно-некротическим массами, сдавлениями мочеточников извне опухолью или случайным наложением лигатур на мочеточники при гинекологических операциях.
Задача врача при обследовании больного с анурией включает, во-первых, проведение дифференциальной диагностики с ишурией, во-вторых, решение главного вопроса — какой вид анурии имеет место секреторная или эскреторная.
Серьезность анурии как симптома грозных заболеваний с печальным прогнозом при пренебрежении временным фактором требует экстренности обследования и лечебных мероприятий. Ведущим методом диагностики, помимо общеклинических (особенности жалоб, характера болей и их иррадиации, пальпации, перкуссии, определения симптома Пастернацкого и т.д.), является катетеризация мочеточников. При введении цистоскопа в мочевой пузырь устанавливают наличие или отсутствие в нем мочи в течение нескольких часов после самостоятельного мочеиспускания. Таким образом исключается или подтверждается ишурия.
Если при проведении мочеточникового катетера по мочеточнику встречается препятствие, его удается преодолеть и по катетеру частыми каплями начинает выделяться моча, то доказан экскреторный характер анурии. Врач продолжает диагностические мероприятия, направленные на установление характера и уровня окклюзии, соответственно строя лечебную тактику. Если обнаруженное препятствие непреодолимо и отток мочи из почек не восстановлен, необходимо прибегать к любому доступному методу дренирования ВМП. Когда же (при беспрепятственном проведении мочеточникового катетера в лоханки почек) в них также не обнаружено скопления мочи, речь пойдет о секреторной форме анурии.
источник
Нормальные показатели суточного диуреза: здоровый человек за сутки выделяет около 1500-1800 мл мочи (суточный диурез). Частота мочеиспусканий в норме составляет 5-7 раз в сутки.
Нарушения диуреза: полиурия, олигурия, анурия, поллакиурия, странгурия, никтурия, дизурия.
• Полиурия – увеличение суточного диуреза (более 2 л). Патологическая полиурия может быть кратковременной и длительной. Кратковременная полиурия может иметь место при приступе стенокардии, мигрени, вследствие вазомоторных расстройств, при схождении отеков, при приеме мочегонных средств. Длительная полиурия наблюдается при сахарном диабете вследствие нарушения обратного всасывания воды в канальцах из-за высокого осмотического давления фильтрата, содержащего сахар (каждый грамм выделяющегося с мочой сахара дополнительно увлекает за собой от 12 до 40 г воды).
Суточный диурез может достигать 8-10 л при несахарном диабете вследствие выпадения резорбтивной функции антидиуретического гормона в дистальных отделах почечных канальцев. При этом заболевании максимальная полиурия достигает 20-25 л.
При почечной недостаточности, осложнившей хронический гломерулонефрит, пиелонефрит, нефроангиосклероз, вследствие падения канальцевой реабсорбции возникаеттак называемая вынужденная, компенсаторная полиурия. Эта полиурия стойкая и сочетается с низкой плотностью мочи.
• Олигурия – выделение за сутки малого количества мочи (менее 1000 мл). Олигурия может быть обусловлена внепочечными причинами (лихорадочным состоянием, обильным потоотделением, рвотой, поносами, падением артериального давления при шоке, коллапсе, обильной кровопотере, в стадии нарастания отеков, асцита, экссудативного плеврита), и почечными причинами (далеко зашедшим поражением почек – ХПН, при остром гломерулонефрите, нефротическом синдроме и др.).
• Анурия – выделение за сутки менее 300 мл мочи или полное прекращение мочеотделения. Различают три вида анурии: секреторную, экскреторную и рефлекторную.
Секреторная анурия обусловлена выраженным нарушением клубочковой фильтрации вследствие воспалительных и дистрофических изменений почечной паренхимы в стадии почечной недостаточности результате гибели 70-80% нефронов и вследствие нарушения почечного кровообращения – при шоке, массивной кровопотере, падении АД ниже 50 мм рт. ст., спазме почечных сосудов, терминальной стадии недостаточности кровообращения, двухстороннем тромбозе почечных сосудов.
Экскреторная анурия(ишурия) возникает из-за препятствия в мочевых путях, вызываемых камнем, кристаллами сульфаниламидных препаратов, раковой опухолью, исходящей из половых органов.
Рефлекторная анурия может возникнуть при сильных болях, переломах конечностей, ушибах и т.п., а также при парезах, тяжелых инфекционных заболеваниях, коматозном состоянии у больных; в отличие от экскреторной анурии может возникнуть задержка мочи (retencio urinae), когда больной не в состоянии опорожнить мочевой пузырь.
• Поллакиурия – учащенное мочеиспускание малыми порциями (менее 200 мл). Наблюдается при цистите, гипертрофии предстательной железы.
• Странгурия – болезненное мочеиспускание, причиной которого является спазм сфинктера в области шейки мочевого пузыря.
• Никтурия – учащенное мочеиспускание в ночное время. У здорового человека дневной диурез превышает ночной и составляет 2/3 — 3/4 суточного количества мочи. При никтурии суточный ритм выделения мочи нарушается, и наибольшее ее выделение происходит в ночное время (хронический нефрит в стадии почечной недостаточности, сердечная недостаточность).
• Дизурия – учащенное болезненное мочеиспускание. При дизурии могут наблюдаться рези, ложные позывы к мочеиспусканию.
Боли, возникающие в начальный период мочеиспускания, наблюдаются при остром уретрите и обусловлены раздражением мочой воспаленных стенок уретры. Боли в конце мочеиспускания более характерны для цистита, простатита, опухолей мочевого пузыря и являются следствием максимального сокращения мышц мочевого пузыря, эти боли нередко сопровождаются окрашиванием кровью последней капли мочи. Боли в течение всего акта мочеиспускания отмечаются при сужении мочеиспускательного канала, его опухолях или камнях
3. Отеки почечного происхождения обычно появляются внезапно, утром, наиболее выражены в местах отложения рыхлой подкожной клетчатки (лицо, область крестца, мошонка), имеют бледную окраску (за счет спазма артериол), быстро нарастают и могут быстро исчезать. В отличие от них отеки сердечного происхождения появляются постепенно, располагаются в местах, наиболее отдаленных от сердца (голени, стопы), усиливаются к вечеру и уменьшаются утром, нередко имеют синюшный оттенок.
Основные механизмы возникновения почечных отеков:
1. Уменьшение выделения натрия и воды вследствие снижения клубочковой фильтрации, что приводит к гиперволемии, повышению гидростатического давления.
2. Понижение онкотического давления крови вследствие высокой протеинурии.
3. Повышение проницаемости стенки капилляров в результате увеличения активности гиалуронидазы при остром гломерулонефрите и поражении почек при коллагенозах.
4. Повышение секреции альдостерона, что также приводит к задержке воды и натрия.
4. Головные боли, головокружение, сердечные жалобы обусловлены наличием симптоматической (почечной) артериальной гипертензии при хроническом гломерулонефрите, хроническом пиелонефрите.
5. Нарушения зрения при заболеваниях почек вызвано резким повышением артериального давления, что может приводить к развитию почечной ретинопатии (спазм артерий и артериол, кровоизлияния в сетчатку из-за нарушения проницаемости стенок капилляров и уремической интоксикации).
Основные механизмы симптоматической почечной артериальной гипертензии:
1. Задержка натрия и воды вследствие снижения клубочковой фильтрации приводит к гиперволемии, увеличению ОЦК и повышению систолического артериального давления. Накопление натрия в стенке сосудов приводит к повышению общего периферического сопротивления сосудов, повышению чувствительности сосудистой стенки к прессорным влияниям ангиотензина и катехоламинов, что ведет к повышению диастолического артериального давления.
2. Активация прессорной системы
а) ренин-ангиотензин-альдостероновой системы;
б) симпатоадреналовой системы вследствие задержки катехоламинов из-за нарушения экскреторной функции почек и повышенной чувствительности сосудистой стенки к их прессорному влиянию.
3. Снижение функции депрессорной системы: понижается уровень простогландинов и продуктов калликреин-кининовой системы (брадикинины и каллидины), которые обладают сосудорасширяющим эффектом.
6. Диспепсические расстройства у больных с заболеваниями почек (потеря аппетита, тошнота, рвота, поносы) являются проявлением уремического гастрита и колита, развивающихся в терминальной стадии почечной недостаточности при различных хронических заболеваниях почек (хронический гломерулонефрит, хронический пиелонефрит, нефросклероз, амилоидоз почек).
7. Уринозный (аммиачный) запах изо рта у больных с заболеваниями почек обусловлен выделением мочевины через слизистую рта и ее разложением до аммиака под влиянием бактерий.
8. Кожный зуд при заболеваниях почек– проявление тяжелой почечной недостаточности, является следствием раздражения кожных рецепторов продуктами распада белков (мочевина).
9. Лихорадка – проявление воспалительных заболеваний почек, вызванных инфекцией (пиелонефрит, паранефрит, цистит).
10. Общая слабость, снижение работоспособности, нарушение снаит.д. являются проявлением поражения центральной нервной системы уремической интоксикацией у больных с заболеванием почек при развитии почечной недостаточности.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Учись учиться, не учась! 10258 — 

195.133.146.119 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
Это бывает при нарушении концентрационной способности почек, при сахарном и несахарном диабете.
Выделение менее 0,5 литра мочи в сутки называется олигоурией
Количество мочи менее 100 мл в сутки называется анурией.
Стойкая анурия — грозный симптом, сигнализирующий об острой почечной недостаточности или о последней стадии хронической, прогрессирующей почечной недостаточности. Острая анурия может быть связана с непроходимостью мочевыводящих путей.
Анализ мочи
Анализ мочи — это всегда и биохимический анализ (определение содержания некоторых веществ в моче — белка, глюкозы), и микроскопический анализ осадка мочи.
Плотность, или удельный вес, мочи
Концентрация различных активных веществ в моче значительно колеблется — от 50 до 1400 мосмоль/л. Соответственно, плотность мочи может изменяться от 1,001 до 1,033.
Прозрачность мочи
Свежевыделенная моча прозрачна, но через некоторое время в моче, оставленной в емкости, начинается бактериальное разложение мочевины с образованием аммиака. В результате происходит подщелачивание мочи, и в осадок выпадают фосфаты кальция и магния. Это приводит к тому, что моча мутнеет «облачко».
Если же свежевыделенная моча выглядит мутной, то обычно это обусловлено выделением большого количества слизи, лейкоцитов и эритроцитов, бактерий, клеток эпителия и солей (фосфатов и уратов).
Кислотность мочи
В норме реакция мочи ночью имеет кислую реакцию рН = 4,9—5,2. Вообще же нормальный диапазон колебаний рН мочи составляет 5,5—6,5.
Употребление в пищу мясных продуктов, бульонов, бобовых, яиц приводит к окислению мочи, а молочно-растительная диета, наоборот, — к ощелачиванию.
Цвет мочи зависит от количества выделенной мочи и от выведения пигментов (в частности, билирубина). Он может изменяться от светло-желтого до оранжевого.
На цвет мочи влияют некоторые продукты и лекарственные препараты. Так, после употребления свеклы моча краснеет; при сухоядении, а также при повышенной потливости моча может приобретать интенсивную желтую окраску, удельный вес ее повышается. В красноватый цвет моча окрашивается и при приеме амидопирина; нитроксолин и биомицину придают моче ярко-желтую окраску.
Если человек не принимал подобных продуктов и лекарственных препаратов, то изменение цвета мочи заставляет заподозрить какое-то заболевание.
Темно — желтый или зеленоватый цвет мочи свидетельствует о нарушении функции печени.
Присутствие крови в мочеможет изменить цвет мочи в разной степени, в зависимости от количества присутствующей крови, а также от кислотности мочи. Обычно, если гематурия сочетается с болью, то это говорит о наличии камня в мочеточнике, иногда о почечном кровотечении.
Если гематурия сочетается с нарушением мочеиспускания, то это может свидетельствовать об инфекции мочевого пузыря или наличии камня в мочевом пузыре. Бессимптомная гематурия указывает на болезнь почек, мочевого пузыря или предстательной железы. Это могут быть гломерулонефрит, опухоль мочевого пузыря или почки, поликистоз почки, аденома простаты, а также серповидноклеточная анемия.
Моча «цвета мясных помоев», как правило, свидетельствует о тяжелых заболеваниях почек (гломерулонефрит).
«Млечная» моча бывает при осаждении фосфатов, реакция мочи при этом щелочная.
Кирпично-красная моча часто связана с осаждением уратов, реакция ее при этом кислая.
Анализ осадка мочи
В нормальной моче содержится небольшое количество клеток и других форменных элементов, которые могут попасть в нее «на любом этапе» мочевыделения. У женщин, в дополнение к этому, в мочу попадают клетки полового тракта.
Осадок мочи может содержать:
· клетки крови — эритроциты, лейкоциты;
· эпителиальные клетки мочеполового тракта; у мужчин — сперматозоиды;
· бактерии, грибковые, паразитарные клетки, клетки опухолей;
· неорганические соли: оксалаты, фосфаты, ураты;
· вещества лекарственных препаратов;
· гиалиновые цилиндры — скопления гликопротеинов цилиндрической формы, секретируемых почечными канальцами.
В норме обнаруживаются в количестве 0—2 в поле зрения, причем у мужчин — не более одного, а у женщин может быть выявлено до 4 лейкоцитов. Повышение количества лейкоцитов в моче свидетельствует об инфекционном и воспалительном процессе в мочеполовом тракте.
В норме обнаруживаются «единичные в поле зрения». При повышении же количества эритроцитов в моче большое значение приобретает определение их структуры. Соответственно, в моче определяются измененные или неизмененные эритроциты. Если среди обнаруженных эритроцитов большинство составляют измененные с нарушенной структурой, то, скорее всего, их присутствие свидетельствует о какой-то почечной патологии. Если же большинство эритроцитов неизмененные, то почки здесь, вероятно, «ни при чем».
Если число эритроцитов в моче преобладает над числом лейкоцитов — это один из важных диагностических признаков гломерулонефрита.
При щелочной реакции мочи может изменяться морфология (строение) эритроцитов. В моче появляются тени эритроцитов и включения свободного гемоглобина в цилиндры.
Образованы определенными веществами (мукопротеинами).
Разные типы цилиндров и содержащиеся в них включения позволяют различать заболевания нижних отделов мочеполового тракта (цистит, уретрит и др.) и первичное поражение почек.
Цилиндры с включениями эритроцитовхарактерны для острого диффузного гломерулонефрита.
Лейкоцитарные цилиндрычаще всего свидетельствуют о пиелонефрите; могут обнаруживаться также при гломерулонефрите и интерстициальном нефрите.
Бактериальные цилиндрыобнаруживаются при бактериальном пиелонефрите. При этом в цилиндры включены именно те бактерии, которые вызвали заболевание.
Эпителиальные и зернистые цилиндры, которые содержат эпителий и белки почечных канальцев, выявляются при остром поражении почечных канальцев.
Восковидные и широкие цилиндрыобразуются в дистальном отделе нефрона. Их появление указывает на поражение этих структур почки при прогрессирующей хронической почечной недостаточности.
Жировые цилиндрысодержат капельки жира — свободные или в составе эпителиальных клеток. Эти цилиндры выявляются при всех формах нефрита, нефротическом синдроме и болезни Фабри.
Химический анализ мочи
Белок в моче
У здорового человека выделяется с мочой 10—50 мг белка в сутки. На практике же используемыми методами обнаружить такие незначительные количества белка невозможно, поэтому принято считать, что в норме белка в моче нет.
Присутствие (выявленное) белка в моче называется протеинурией.У взрослых появление белка в моче чаще всего обнаруживается как «случайная находка» при обследовании по какому-нибудь поводу. После одного исследования, при котором выявлен белок в моче, пугаться еще нет причин, однако необходимо сделать повторные анализы.
Во-первых, в некоторых случаях белок в моче может появляться через некоторое время после того, как человек встал с постели, —ортостатическая протеинурия, и у большинства людей при этом не отмечается никаких нарушений функции почек. То же можно сказать о перемежающейся протеинурии — когда белок в моче то обнаруживается, то нет. Белок в моче может появиться после тяжелой и длительной физической нагрузки — «маршевая протеинурия».
Более серьезный признак — постоянная и устойчивая протеинурия: белок в моче обнаруживается при всех анализах — чаще всего указывает на какое-то заболевание почек.
Обычно для точной диагностики определяют общее количество белков в моче, выделенной за сутки. В норме оно должно быть менее 150 мг в сутки. Небольшое повышение этого показателя может говорить о воспалительных заболеваниях почек (пиелонефрите). Значительная протеинурия — более 2 г белка в сутки — обычно бывает у больных с нефротическим синдромом — тяжелым заболеванием почек.
Глюкоза в моче
В норме и в обычных условиях в моче почти не содержится глюкозы.
Глюкозурия— присутствие глюкозы в моче — является признаком заболевания и чаще всего — сахарного диабета. При диабете глюкоза выделяется с мочой, когда ее концентрация в крови превышает определенный критический уровень — 8,8—9,9 ммоль/л.
Но глюкоза может выделяться с мочой и при нормальном ее уровне в крови. Это бывает при повреждении почечных клубочков или канальцев.
Выявление глюкозурии, даже случайное — это серьезный повод для дальнейшего обследования.
Кетоновые тела
Кетоновые тела — ацетон, ацетоуксусная и бета-оксимасляная кислоты — образуются при расщеплении жиров. Присутствие их в моче называется кетонурией.
Для определения кетоновых тел в моче помимо обычных анализов можно воспользоваться специальными полосками бумаги (кетур-тест) или таблетками на ацетон. Такая полоска или таблетка ненадолго опускается в мочу либо на них наносят несколько капель мочи, и по изменению окраски судят о наличии ацетона.
Кетонурия бывает при неконтролируемом сахарном диабете, длительном голодании или несбалансированном питании (нормальном потреблении жиров при строгом ограничении углеводов), неукротимой рвоте, иногда при алкогольной интоксикации, тяжелом тиреотоксикозе и др. Как правило, на основании обнаружения кетоновых тел в моче нельзя сказать ничего конкретного о заболевании собственно мочевыделительной системы.
При многих воспалительных заболеваниях почек и мочевыводящих путей назначают посев мочи, для определения возбудителя и подбора наиболее оптимального антибактериального препарата.
Мочу для посева собирают в стерильную посуду; предварительно необходим тщательный туалет наружных половых органов. Для исследования берут среднюю порцию мочи.
Какое-то количество бактерий нередко обнаруживается у здоровых людей (ложная бактериурия). Диагностическое значение имеет выявление в моче не менее 50 000 бактерий в 1 мл — это истинная бактериурия и, как правило, она указывает на инфекцию мочевыводящих путей или почек
Последнее изменение этой страницы: 2016-09-20; Нарушение авторского права страницы
источник
Объём выделяемой мочи у здорового человека зависит от количества потребляемой жидкости. Рекомендуется принимать до 2-2,5 л жидкости в течение дня. Количество выделяемой суточной мочи (s. диурез) примерно должно соответствовать двум третям объёма выпитой жидкости (примерно 1,5 л).
Остальные объёмы жидкости приходятся на внепочечные потери со слюной, слезой, потом, содержимым желудка и кишечника. К внепочечным относятся потери жидкости вследствие теплообмена, формирования тканевой жидкости и т. д.
Конечно, при этом непременно должны учитываться различные факторы, такие как температура окружающей среды (жаркий климат), различные профессиональные условия (работа в горячем цеху, применение изолирующих комбинезонов и дыхательных приборов закрытого контура) и т. п.
Увеличение количества мочи (s. полиурия) может наблюдаться при обильном питье, приёме мочегонных медикаментозных средств, сахарном диабете и при различных заболеваниях, сопровождающихся нарушением концентрационной способности почек (хронический пиелонефрит, поликистоз почек, сморщенные почки, аденома предстательной железы). В этих случаях полиурия, безусловно, является серьёзным симптомом хронической почечной недостаточности (ХПН).
В зависимости от возраста, пола, физической нагрузки, характера работы, климатических условий, объёма потребляемой жидкости у здорового человека возможны суточные и сезонные колебания диуреза. В жарком и сухом климате, при работе в горячем цеху, повышенном теплообмене и потоотделении возможно уменьшение объёма выделяемой мочи, носящее преходящий характер и не относящееся к патологическому состоянию.
В повседневной клинической практике чаще всего врачу приходится иметь дело с такими видами значимого снижения диуреза, как олигурия и анурия.
Олигурия — уменьшение суточного объёма мочеотделения менее 500 мл. Олигурия может рассматриваться как симптом почечной недостаточности — острой или хронической — в случае, если объём потребляемой жидкости сохранён или даже превышает нормальные возрастные параметры, а относительная плотность выделенной мочи крайне низкая (1,001-1,005).
Помимо заболеваний, относящихся к сфере уро- нефрологии, олигурия может быть клиническим проявлением при ряде гиповолемических состояний, сопровождающихся рвотой, диареей, длительным лихорадочным периодом, повышенным потоотделением.
Критическое снижение суточного диуреза может наблюдаться при сердечно-сосудистой недостаточности и связанным с ней депонированием крови и перераспределением тканевой жидкости в виде отёков конечностей, асцита, гидроторакса.
Отсутствие самостоятельного мочеиспускания может наблюдаться при другом патологическом состоянии, которое называется анурией. Принято считать, что данное определение правомочно, если зафиксирован суточный диурез в объёме, не превышающем 50 мл в сутки.
Анурия — прекращение мочеотделения почкой (почками) и прекращение поступления мочи в мочевой пузырь (sin. суправезикальная задержка мочеотделения).
Преренальная анурия обусловлена нарушением почечного кровообращения при сердечно-сосудистой недостаточности, стойкой артериальной гипотензии, шоке любого генеза, тромбозе почечных и (или) нижней полой вены, перевязке почечных артерий и вен, перевязке нижней полой вены выше устьев почечных вен, а также при внешней компрессии почечных сосудов.
Необходимо иметь в виду, что нормальная физиология фильтрации мочи подразумевает определённые параметры артериального давления, ниже которого мочеотделение прекращается. Доказано, что фильтрация первичной мочи невозможна при уровне систолического давления ниже 80 мм рт. ст.
В основе ренальной анурии, как следует из её определения, лежат различные патологические состояния почечной паренхимы, характеризующиеся резким угнетением её функционального состояния.
Наиболее частыми причинами ренальной анурии являются острый и хронический гломерулонефрит, хронический пиелонефрит, осложнивший течение различных врождённых пороков развития почек (аутосомно-доминантная поликистозная болезнь, другие виды кистозной дегенерации почек), а также мочекаменная болезнь, двусторонний врождённый гидронефроз, пузырно-почечный рефлюкс с исходом в нефросклероз.
К ренальной анурии может привести также переливание несовместимой крови, отравление нефротоксическими ядами — солями тяжёлых металлов (так называемая «сулемовая почка»), техническим спиртом, растворителями лаков и красок.
К данному виду анурии может также привести неконтролируемый приём ряда лекарственных препаратов (сульфаниламиды, антибиотики класса аминогликозидов, иммуносупрессивная и цитостатическая терапия), поражение почечных канальцев и артериол при тяжёлых формах сахарного диабета, синдроме позиционного сдавления (crush-syndrome).
Причиной постреналъной анурии является стойкая и, как правило, внезапно возникшая обструкция верхних мочевых путей. Среди возможных причин следует в первую очередь рассматривать мочекаменную болезнь (двусторонний уролитиаз).
К суправезикальному прекращению мочеотделения может также привести сдавление обоих мочеточников или мочеточника единственной почки опухолью мочевого пузыря, предстательной железы и семенных пузырьков, аневризмой брюшного отдела аорты, неорганной опухолью забрюшинного пространства, опухолями толстой кишки и внутренних гениталий у женщин, пакетами увеличенных за счёт метастазов лимфоузлов таза и забрюшинного пространства.
Нередко постренальная анурия является следствием интраоперационной перевязки или пересечения мочеточников в ходе выполнения оперативных вмешательств на органах таза. Следует также иметь в виду, что к постренальной анурии может привести также огнестрельное или ножевое ранение мочеточника единственной почки.
Отдельно следует рассматривать аренальную анурию, которую ранее выделяли в самостоятельную форму. Данный вид анурии возникает при врождённой агенезии почек, после билатеральной нефрэктомии, при удалении единственной или единственно функционирующей почки, а также может быть следствием посттравматической ампутации почечных сосудов. Прекращение мочеотделения, обусловленное удалением почек, в настоящее время определяют термином «ренопривное состояние».
Отдельно необходимо отметить так называемую «физиологическую анурию новорождённых». Следует помнить, что отсутствие мочи у новорожденных первые 24-48 часов жизни — явление нормальное и не должно внушать опасения. Более продолжительное отсутствие мочеиспускания у младенца требует выяснения причин в срочном порядке.
У новорождённых может наблюдаться задержка мочеиспускания вследствие наличия врождённых клапанов уретры или тонких сращений в области наружного отверстия мочеиспускательного канала.
Таким образом, олигурия и анурия являются неблагоприятными симптомами почечной недостаточности. Преренальная и ренальная формы относятся к секреторной анурии (почки не вырабатывают мочу), а постренальная анурия носит характер экскреторной (моча почками вырабатывается, однако в мочевой пузырь не поступает).
Клинические проявления анурии в ранней стадии развития бывают обусловлены тем этиологическим фактором, который её вызывает, т. е. зависят от её формы.
Так, развитие анурии или олигурии на фоне выраженного болевого симптома с большой долей вероятности может свидетельствовать о мочекаменной болезни как об этиологическом факторе, приведшем к снижению суточного диуреза. Общим для всех форм анурии является полное отсутствие мочи в мочевом пузыре, обнаруживаемое при его катетеризации.
В более поздних стадиях вне зависимости от вида анурии в клинической картине ведущими и прогрессирующими становятся симптомы острой почечной недостаточности — головная боль, тошнота, сухость во рту, жажда, сухой обложенный язык, запах мочевины в выдыхаемом воздухе, потеря аппетита, одышка, сердечная слабость, сонливость, помрачение и затем потеря сознания, судороги, и при недостаточно срочной интенсивной терапии наступает развитие коматозного состояния и летальный исход.
Причины анурии могут быть разные, однако во всех случаях выведение больного из этого состояния носит неотложный характер. Поступление в клинику пациента с анурией требует одномоментного проведения комплекса диагностических и лечебных мероприятий. Первые направлены главным образом на установление формы анурии, что определяет в дальнейшем лечебную тактику.
Выяснение причины анурии начинают с тщательного сбора анамнеза, при этом необходимо уточнить прежние заболевания, бывшие изменения в анализах мочи, наличие болей, особенно если они носили характер почечной колики, отхождение мелких конкрементов, проводившееся медикаментозное лечение и, наконец, возможность токсикоинфекции.
В повседневной урологической практике наиболее частым и клинически значимым является проведение дифференциального диагноза анурии и острой задержки мочеиспускания. Существуют дифференциально-диагностические критерии, позволяющие ещё до этапа катетеризации мочевого пузыря поставить диагноз «анурия» или «острая задержка мочеиспускания».
Различают острую и хроническую задержку мочеиспускания.
Острая задержка мочеиспускания (ОЗМ) — невозможность осуществления произвольного акта мочеиспускания при субъективно выраженном позыве.
Хроническая задержка мочеиспускания — состояние, при котором позыв и мочеиспускание сохранены, однако после каждого мочеиспускания в мочевом пузыре остается более 100 мл остаточной мочи.
Причины, которые способствуют развитию острой задержки мочеиспускания, достаточно многообразны. Самым общим образом их можно систематизировать следующим образом.
- характеризуются особенностями высшей нервной деятельности (ряд пациентов испытывают затруднения при необходимости осуществления мочеиспускания в присутствии других лиц);
- после эякуляции (своеобразный рефрактерный период);
- на фоне перенесённого испуга;
- как общая реакция на боль (отмечена рефлекторная задержка мочеиспускания у детей после операции циркумцизио, а также после разъединения синехий между головкой полового члена и препуциальным мешком);
- на фоне длительного вынужденного пребывания в горизонтальном положении;
- при назначении диуретиков.
- заболевания предстательной железы — доброкачественная гиперплазия (аденома) предстательной железы, рак простаты, острый простатит);
- мочекаменная болезнь (камень мочеиспускательного канала);
- уретероцеле (за счёт оболочек, пролабирующих в шейку мочевого пузыря и уретру; у женщин возможно выпадение оболочек целее из наружного отверстия мочеиспускательного канала);
- травмы уретры, мочевого пузыря, полового члена, промежности;
- опухоли мочевого пузыря и мочеиспускательного канала;
- уретроцистоцеле (при крайней степени пролапса гениталий у женщин).
- опухоли и воспалительные заболевания головного и спинного мозга;
- рассеянный склероз и иные демиелинизирующие состояния (нередко расстройства мочеиспускания могут быть первым симптомом этих серьёзных заболеваний);
- последствия проведенной анестезии.
источник