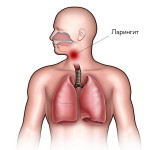
Ангина, или острый тонзиллит (инфекционно-воспалительный процесс миндалин), вызванный чаще всего гемолитическим стрептококком А.
Основными симптомами являются: отек и покраснение миндалин с возникновением в тяжелых случаях гнойных очагов, боль в горле, жар, общее недомогание.
Больных также беспокоит сильная потливость при ангине, которая продолжается некоторое время и после заболевания.
Основным фактором, провоцирующим потливость при ангине, является лихорадка. Она возникает в ответ на вырабатываемые стрептококком токсины, чтобы устранить инфекционный агент.
Повышение температуры тела нарушает процессы нормальной жизнедеятельности, поэтому начинается усиленный перегрев тела. Расширяются периферические сосуды, потовые железы активно выводят жидкость, что приводит к обильному поту.
Вторая причина, почему можно сильно потеть при ангине, заключается в обильном питье. При любых инфекционных заболеваниях рекомендуется усиленное потребление жидкости для эффективного выведения токсинов из организма и снижения температуры тела.
Излишки жидкости выводятся не только почками, но и кожей.
Окончание курса приема лекарственных препаратов не означает полное выздоровление. В течении одной-двух недель после тонзиллита, происходит выход остаточных токсинов и восстановление организма после болезни.
Если же гипергидроз не прекращается, а наоборот, усиливается на протяжении двух недель после тонзиллита, состояние здоровья ухудшается, необходимо обратиться к терапевту. Это может быть проявлением осложнений стрептококковой ангины в виде эндокардита, артрита и воспаления почек.
Потливость при ангине – хороший диагностический признак, означающий, что организм успешно справляется с болезнью. Ее не надо устранять, важно способствовать скорейшему выводу токсинов через потовые железы.
Чтобы помочь почкам и потовыделительным железам справиться с нагрузкой и не допустить обезвоживание организма, необходимо соблюдать усиленный питьевой режим. Для взрослого человека средней комплекции суточная норма жидкости при болезни – 2,5 – 3 л.
Горячие напитки противопоказаны при остром тонзиллите из-за риска вызвать ожог воспаленных, чувствительных миндалин. Жидкость должна быть теплой, не более 45°C.
Лучшими напитками при ангине являются:
- клюквенный морс – содержит большое количество витамина C, положительно влияет на работу почек;
- зеленый чай с медом – обладает антибактериальным и мочегонным действием;
- отвары лекарственных растений (ромашка, шалфей, мелисса, иван-чай, плоды аниса) – оказывают противовоспалительное и бактерицидное действие;
- ягодные кисели – содержат больше количество витаминов и обладают обволакивающим эффектом;
- молоко с маслом и/или медом – смягчает раздраженное горло, снимает воспаление;
- имбирный чай – отлично борется со стрептококковой инфекцией, повышает иммунитет.
Помимо приема антибактериальных и жаропонижающих средств при остром тонзиллите проводят общеукрепляющую терапию. Важным ее компонентом является прием витамина С. Он стимулирует процессы фагоцитоза – поглощения бактерий специальными иммунными клетками, укрепляет сосуды и ткани, делая их устойчивыми к инфекции.
Суточная доза аскорбиновой кислоты в виде драже или таблеток при ангине должна составлять 1 гр. Витамин С можно получать и из продуктов питания. Наибольшее количество его содержится в черной смородине, болгарском перце, квашенной капусте, клюкве и цитрусовых. Их стоит включить в свое меню при любых инфекционных заболеваниях.
источник
Потливость при тонзиллите наблюдается довольно часто. Данный симптом считается вариантом нормы и способствует снижению температуры. В любом случае самолечение при развитии этого заболевания категорически недопустимо, поскольку оно может привести к появлению негативных последствий для здоровья.
Тонзиллит развивается в результате проникновения инфекции в зону миндалин. Обычно провоцирующими факторами выступают стафилококки, пневмококки. Также причиной может быть заражение стрептококками или энтерококками. Воспаление миндалин бывает результатом вируса герпеса или аденовирусов. Помимо этого, провоцирующим фактором могут стать грибковые микроорганизмы или хламидии.
Риск возникновения тонзиллита у взрослых и детей повышает следующее:
- снижение иммунитета;
- инфекционные очаги в области носоглотки;
- аденоиды – чаще всего провоцируют развитие тонзиллита у ребенка;
- переохлаждение;
- нарушение строения перегородки носа;
- загрязненность воздуха;
- проблемы в функционировании нервной системы.
Важно! Перечисленные факторы активизируют рост и размножение микроорганизмов. При хроническом тонзиллите они все время присутствуют на миндалинах.
К типичным проявлениям данного заболевания относят следующее:
- болевые ощущения во время глотания;
- неприятный запах изо рта;
- боль в горле после употребления холодной пищи;
- повышение утомляемости;
- ощущение инородного предмета в горле;
- увеличение лимфатических узлов;
- раздражительность;
- головные боли;
- увеличение температуры тела;
- тахикардия;
- одышка.
Зачастую хроническую форму тонзиллита сопровождает повышенная потливость. Помимо этого, данное заболевание нередко сопровождается фарингитом. В этом случае люди жалуются на першение и кашель.
Повышенная потливость при хроническом тонзиллите возникает очень часто. Как правило, данный симптом наблюдается по ночам. Однако в некоторых случаях возникает и в дневное время. При воспалении миндалин чаще всего избыточное потоотделение имеет генерализованный характер.
Справиться с потливостью удастся лишь после устранения основной патологии. Для борьбы с тонзиллитом обычно применяют такие методы:
- Промывание миндалин для борьбы с гнойным содержимым. Для этого используют физрастворы с добавлением антисептических средств – мирамистина, хлоргесксидина.
- Местное антибактериальное лечение. Для этого врачи вводят в небные миндалины антисептики и антибактериальные средства.
- Использование антисептических средств в форме таблеток или леденцов – септолете, неоангина.
- Применение местных иммуномодулирующих средств – рибомунила, ИРС-19.
- Общая антибактериальная терапия – назначается только в период обострения. Выбор конкретного средства должен осуществлять врач. Чаще всего назначают антибиотики из категории цефалоспоринов и пенициллинов.
- Иммуностимулирующее лечение – обычно назначают фармакологические и природные корректоры иммунитета.
Важно! Чтобы справиться с тонзиллитом и избыточной потливостью, обязательно назначают витаминные препараты. Лечение не может эффективным без средств с содержанием антиоксидантов.
Чтобы облегчить состояние при тонзиллите, рекомендуется большое количество жидкости.
Особенно полезно употреблять напитки с добавлением малины, черной смородины, вишни или клюквы. Вначале они спровоцируют повышение потливости. Однако впоследствии удастся снизить температуру полностью устранить данную проблему.
Чтобы справиться с гипергидрозом, нужно устранить причину его появления. Помимо этого, рекомендуется придерживаться таких правила:
- носить вещи из натуральных тканей;
- часто менять одежду и обувь;
- избегать потребления алкоголя и острых продуктов;
- устранить стрессовые ситуации;
- часто проветривать помещение.
Помните! Повышенная потливость очень часто сопровождает тонзиллит. Это можно объяснить увеличением температуры тела и общей интоксикацией организма. Справиться с данной проблемой поможет устранение основной патологии.
источник
Напрасно Вы напряглись по поводу великолепного гемоглобина и отменного гематокрита! Действительно в разных источниках верхняя граница нормы у женщин трактуется по-разному, обычно балансируя в пределах 150-160. Но норма гемоглобина до 140 – дикий бред. Ни в одном руководстве мира такой нормы нет. Сходная история с гематокритом. Норма лимфоцитов до 4,0 млрд в литре! Не пытайтесь уложиться в прокрустово ложе неверных норм Остальные параметры общего анализа крови также в полной норме!
Функция щитовидной железы превосходная! Представленный биохимический анализ в полной норме. Характер болей в ногах указывает на неврологическую подоплеку. Поясница у Вас не болит, но нервы идущие в ноги исходят из поясничного отдела. Связь с сосудистой проблемой маловероятна, но должна быть надежно исключена!
Однако, общие симптомы не имеют отношения к возможной сосудистой проблеме в ногах и остеохондрозу. Под словом остеохондроз я понимаю широкий спектр дегенеративно-дистрофических процессов. Он может быть быть распространенным, но всех собак я бы на него не вешал.
1. УЗДГ вен и артерий нижних конечностей.
2. МРТ поясничного отдела позвоночника.
3. Сахар крови.
4. Рентген легких.
5. Из биохимии: печеночные пробы (билирубин с фракциями, АЛТ, АСТ, ЩФ,ГГТП) и креатинин.
Да, и про банальный общий анализ мочи я бы не забывал.
Лечение я бы планировал с учетом данных этих обследований при очном и деятельном участии невролога.
С уважением, Александр Юрьевич.
Мобильный телефон: +38 (066) 194-83-81
+38 (096) 909-87-96
+38 (093) 364-12-75
Viber, WhatsApp и Telegram: +380661948381
СКАЙП: internist55
ИМЭЙЛ: internist55@ukr.net
Персональный сайт: http://riltsov.kh.ua
Это была не реклама, а подпись к моей консультации. Я не даю рекламу, и не нуждаюсь в ней. Никого на прием не зазываю. Мне работы хватает! Но если возникли вопросы – звоните по телефону или по скайпу!
Не стесняйтесь. Помогу, чем смогу!
Очная консультация возможна для харьковчан и тех, кто может приехать в Харьков.
Главные симптомы — от позвоночника. Остеохондроз или грыжа или смещение диска — можно узнать только после обследования. А лечение разное. Надо делать рентген пояснично-крестцового отдела позвоночника или КТ (томографию).
По средам у Владимира Ивановича дежурство. На вопросы ответит с опозданием в 2-3 дня.
Администрация сайта обращает ваше Внимание! Уважаемые пациенты! Не забывайте регистрироваться на сайте! При необходимости ответить лично пациенту, незарегистрированные пользователи такого ответа не получат. При повторных обращениях — воспроизводите полностью ВСЮ предшествующую переписку (пишите дату и номера вопросов). Иначе консультанты Вас «не узнают». Можно дополнять вопросы или отвечать на вопросы консультантов в «Сообщениях» под вашим вопросом. Их отправят консультантам.
Получив ответ, не забывайте поставить оценку(«оцените ответ»). Я благодарен Всем, кто счел возможным и нужным — оценить ответ !
Помните, что за понравившейся ответ (консультацию) можно воспользоваться специальной опцией сайта «Сказать спасибо», где Вы можете выразить свою благодарность консультанту, купив ему немного бонусов на нашем сайте. Надеемся, что предложенные размеры бонусов не вызовут у Вас ничего, кроме улыбки, своей несерьезностью.
источник
Воспаление в глотке лимфоидных образований представляет собой инфекционное заболевание под названием ангина. Зачастую возбудителями ангины выступают бактерии стрептококка. Заболевание встречается нередко и имеет ярко выраженные признаки. Больные в течение болезни жалуются не только на сильные боли в горле, но и на повышенное потоотделение.
Болезнетворные микроорганизмы, которые возникают при ангине, поражают небные миндалины и горло. Врачи-инфекционисты предупреждают, что опасность ангины состоит в том, что может развиться абсцесс глотки, распространиться инфекция в полость черепа, в грудную клетку, произойти сепсис. На более поздних сроках опасные осложнения в виде ревматизма и воспаления почек. При инфекционном заболевании миндалин происходит снижение защитного барьера гланд, которые выступают фильтром от инфекций.
Во главе признаков заболевания стоит высокая температура и сильные боли в горле. Тонзиллит сопровождает поднятие температуры тела до 39-40 градусов. Из опроса пациента о сопутствующих симптомах: «Я ощущаю слабость, сильно болит горло, сложно глотать, потею, и периодически случается рвота».
Врачи объясняют боль при глотании тем, что в горле образуются воспалительные очаги белого цвета, потеет человек при снижении температуры, а рвотные позывы могут быть от высоких градусов на термометре. Помимо вышеперечисленных симптомов, пациенты жалуются на:
Согласно статистическим данным, при запущенной стадии ангины, у больного могут развиться осложнения в виде следующих заболеваний:
- менингит;
- паратонзиллярный абсцесс;
- ревматизм;
- медиастинит;
- сепсис;
При первых симптомах ангины больному следует обратиться к врачу и не медлить с лечением, только в этом случае удастся избежать осложнений и быстро вылечить тонзиллит. Врачи рекомендуют при ангине употреблять как можно больше жидкости, что поможет избежать обезвоживания организма, возникающего в результате повышенного потоотделения при высокой температуре.
При инфекционном заболевании важно обеспечить больному обильное употребление жидкости, так как это защищает организм от обезвоживания, препятствует интоксикации и способствует снижению температуры. Ни для кого не секрет, что когда высокая температура начинает спадать – потеешь. Чрезмерное отделение пота влечет за собой выделение большого количества жидкости из организма, которое следует восполнить, чтобы избежать обезвоживания.
Потеть при высокой температуре – это нормально, однако следует позаботиться о восстановлении кислотно-щелочного баланса в организме. Для этого больному следует употреблять много жидкости на протяжении дня. Это могут быть теплые компоты, чай, кисель или вода. Чтобы предотвратить обезвоживание, нужно употреблять достаточное количество еды, даже если в процессе трапезы присутствуют сильные боли в горле. Помимо того, что голодание может спровоцировать обезвоживание, оно способно привести к сильной усталости и головным болям. Ускорить восстановление утраченной жидкости в организме могут лекарственные средства «Регидрон» и «Орасан».
Чтобы облегчить состояние больного, ему следует пить много жидкости. Обильное питье, особенно с малиной, черной смородиной, вишней и клюквой способно вызвать повышенное потоотделение и тем самым понизить температуру тела на полградуса.
После перенесенного заболевания, особенно у детей, наблюдается слабость и утомляемость, повышенная потливость даже при незначительных физических нагрузках. Так организм очищается от токсинов и продуктов распада лекарственных препаратов, говорят ученые. Чтобы избежать этих симптомов, следует придерживаться рекомендаций врача и употреблять назначенные лекарственные препараты, а главным образом – противовоспалительные средства.
источник
| АРОМАТЕРАПИЯ — ДРЕВНЕЕ ИСКУССТВО | |
| Масла | |
| Самомассаж | |
| Вегетососудистая дистония | |
| Карпальный туннельный синдром (КТС) или синдром запястного канала (СЗК) | |
| Здоровые ноги | |
| Что делать при карпальном туннельном синдроме? | |
| Методы клинического обследования вегетативной нервной системы | |
| Тайна рукопожатия | |
| Вегетососудистая дистония: без паники! | |
| Рукопожатие | |
| Пятна от пота | |
| Синдром Рейно. 18 «тепленьких» советов |
Вегетососудистая дистония (ВСД) сегодня одна из ведущих медицинских проблем. Не столько невропатологи, сколько врачи других специальностей — терапевты, гинекологи, хирурги — ежедневно встречаются с пациентами, которые жалуются на головные боли, слабость, головокружение, звон в ушах, обморочные состояния, бессонницу ночью и сонливость днем.
КАК СУДЬБА ЗВОНИТ В ДВЕРЬ
Все эти болезненные состояния чаще всего являются симптомами вегетативно-сосудистой дистонии. По данным различных специалистов, ВСД диагностируется у 25–70% всех больных.
Основной пусковой механизм «включения» симптомов ВСД — эмоциональный стресс. Во время стресса формируются эмоциональные реакции. Они и обладают свойствами доминанты, нарушая психическую адаптацию и эмоциональное равновесие человека. Наши эмоциональные реакции имеют два параллельных компонента: психологический (чувственный тип удовольствия или неудовольствия) и вегетативный. Вегетативный компонент выполняет биологически очень важную роль энергетического обеспечения здоровья организма.
КАРТИНА БОЛЕЗНИ
Симптомы вегетососудистой дистонии могут быть постоянными или проявляться приступами. Постоянные симптомы чаще бывают у людей при врожденной неустойчивости нервной системы. Такие люди плохо переносят перемену погоды, при физической работе и эмоциональных переживаниях легко бледнеют, краснеют, испытывают сердцебиение, повышенную потливость.
Вегетативно-сосудистые проблемы начинаются либо с головной боли, либо с боли в области сердца и сердцебиения, покраснения или побледнения лица. У таких людей поднимается кровяное давление, учащается пульс, повышается температура тела, начинается озноб. Иногда возникает беспричинный страх.
Бывает и другая картина болезни: наступает общая слабость, появляются головокружение, потемнение в глазах, потливость, тошнота, снижается кровяное давление. Приступы могут длиться от нескольких минут до 2–3 часов, и у многих проходят без лечения. Если ВСД обостряется, кисти и стопы становятся багрово-синюшными, влажными, холодными. Участки побледнения на этом фоне придают коже мраморный вид. В пальцах появляются онемение, ощущение ползания мурашек, покалывание, а иногда боли. Повышается чувствительность к холоду, руки и ноги сильно бледнеют.
Редко, но случается, что пальцы становятся одутловатыми, особенно при длительном переохлаждении кистей или стоп. Переутомление и волнение у таких людей вызывает учащение приступов. После приступа на несколько дней может остаться чувство разбитости и общего недомогания.
Одна из форм вегетососудистой дистонии — обморок. При обмороке внезапно темнеет в глазах, бледнеет лицо, наступает сильная слабость. Человек теряет сознание и падает.
Многочисленные проявления заболевания имеют одну суть. Кровеносные сосуды по разным причинам теряют свою эластичность, это приводит к нарушению динамики кровотока. Где-то скорость движения крови замедляется, где-то ускоряется, в итоге — разнообразные нарушения в работе органов и систем. Дальше — где тонко, там и рвется.
ТЫ ПРИШЛА ИЗ НЕОТКУДА И ИСЧЕЗЛА В НИКУДА
Попытаемся разобраться в происхождении болезни, или, как говорят врачи, — в этиологии. Принято выделять три группы факторов.
1. Наследственно-конституционные причины. Здесь ведущую роль играют особенности характера и личности. Это астеничность, чрезмерная впечатлительность, проявления истеричности, робость, повышенная истощаемость.
Самый банальный пример: вспомните любимый мультфильм про Винни Пуха. Мрачным пессимистом предстает нам ослик Иа. У него всегда плохое настроение, он ждет от жизни только худшего, даже несмотря на свой день рождения и обилие подарков.
Совсем другой характер у Пятачка — впечатлительный, легкий на подъем, застенчивый, иногда пугливый и поддающийся влиянию. Впоследствии это вполне возможные пациенты с ВСД.
2. Психоэмоциональные причины. Внезапные, неожиданные, потрясающие события или состояния длительного эмоционального перенапряжения, которые приводят к нервному истощению.
3. Причины органические. Травмы, хронические, вялотекущие инфекции, перенесенные интоксикации, гипоксия (кислородное голодание тканей организма).
ПРОЩЕ НЕ БЫВАЕТ
Конечно, диагноз и лечение — дело врача. Но специфика рассматриваемого нами заболевания требует особого отношения к себе и окружающему миру со стороны пациента.
Так бы выглядели наши рекомендации: здоровый образ жизни, рациональное питание, занятия спортом, отказ от вредных привычек и полноценная сексуальная жизнь.
• Советуем разобраться с хроническими инфекциями организма. Даже простой дисбактериоз существенно влияет на состояние не только кишечника, но и всего организма. Продукты жизнедеятельности бактерий могут из кишечника всасываться в кровь и разноситься по всему телу, давая о себе знать в самых неожиданных проявлениях. Напомню только, что эти самые продукты в медицине называют «трупным ядом».
• Утренняя гимнастика. Не каждый организм способен с утра пораньше тратить силы. Советуем перенести физические упражнения на вторую половину дня или вечер. Можно подобрать необременительный комплекс упражнений, который даст хорошее настроение и некоторую нагрузку на мышцы. Можно посвятить время длительным пешим прогулкам. Кстати, сейчас много говорят о том, что ходить полезнее, чем бегать, а значит, гуляйте на здоровье. Старайтесь больше двигаться там, где возможно, пешком две остановки до работы, вверх — по ступеням, а не на лифте.
• Очень хорошим подспорьем будет освоение дыхательной гимнастики. Например, попробуйте дыхание по Стрельниковой. Это комплекс несложных упражнений, которые позволят не только подвигаться, но и повеселиться, и насытят ткани кислородом, ведь гипоксия одна из причин ВСД.
СПОКОЙСТВИЕ, ТОЛЬКО СПОКОЙСТВИЕ
Просыпаясь утром, настройтесь на то, что день пройдет благополучно и без лишних ссор. «Блаженны миротворцы» — начните день с создания спокойной атмосферы вокруг себя. Не будьте придирчивы, а наоборот, снисходительны к близким и коллегам на работе. Относитесь ко всему по-философски, словно сторонний наблюдатель, не только избегая конфликтных ситуаций, но сдерживая эмоции и спокойно реагируя на все.
источник
Дочке 1 год. В среду появилась мелкая сыпь на попе, в четверг — на ногах, в пятницу — на руках. На ладошках и стопах сыпь водянистая как мозоли. Изо рта неприятный запах, нёбо белое в язвах. Лапочка плохо ест и спит. Сыпь не чешет. Валерия
Вирусную пузырчатку полости рта и конечностей (синдром рот-кисть-стопа) вызывают Коксаки вирус (серотипы А4-А7, А9, А10, А16, В1-В3, В5) и энтеровирусы (тип 71 и 19). Сначала появляется температура, утомляемость и боль в горле. Затем проявляются болезненные язвы во рту и водянистые пузырьки или красные прыщики на ладонях, стопах, между пальцами рук и ног и на ягодицах. Температура держится 2-3 дня. Язвы во рту проходят за 7 дней. Сыпь на руках и ногах длится 10 дней и может шелушиться. В течение 4-х недель вирус присутствует в кале. В это время переболевший заразен. После перенесенной энтеровирусной инфекции образуется пожизненный иммунитет к серологическому типу вируса. Он не защищает от других разновидностей этих вирусов. Поэтому энтеровирусной инфекцией можно переболеть несколько раз.
| Фото. Вирусная пузырчатка полости рта и конечностей (синдром рот-кисть-стопа). | |||
Противовирусных препаратов от Коксаки вируса нет. Лечение заключается только в обезболивании — нурофен каждые 6 часов, а от стоматита местно смесь: 2% раствор лидокаина + димедрол + маалокс. Пить много жидкости. Еда протертая. Избегать кислой, соленой и острой пищи. Болезнь проходит сама за 6-10 дней.
Сын и дочь переболели этой гадостью в сентябре. Сначала 3 дня высоченная температура. Затем пузыри на ладошках, ступнях, под ногтями и немного на теле. Во рту, вокруг губ и носа пузыри как герпес. Высыпание продолжалось сутки, жесть как чесалось. Дети плакали ночью. Как только все высыпало, чесаться перестало. Следующие 10 дней подсушивали сыпь фукорцином. Через 2 недели после полного выздоровления на ладошках и ступнях появились подтеки и начала слазить кожа, все как в фильме ужасов. А еще через месяц начали слазить ногти, под которыми были пузырики. И вот сейчас на дворе ноябрь, а болели в сентябре, до сих пор ноготки отваливаются. В соседях около 20 детей, и все переболели этой гадостью. Сашенька
Это синдром «руки-ноги-рот» (Hand-Foot-and-Mouth Disease). Вызывают вирусы Коксаки и другие энтеровирусы. Чаще болеют дети до 10 лет, но случаи болезни встречаются и у взрослых.
Всей семьей переболели в ноябре. Хуже всего досталось мужу. Сначала температура 39°С, а на второй день появилась сыпь. В волдырях все лицо, волосы, руки, ноги, единично на спине и попе… Как он орал от боли, врагу не пожелаешь. Руки опухли. На ноги не мог наступать, на пальцах ковылял до туалета. Пили нурофен от боли. Анальгин с димедролом колола ему на ночь, чтобы поспал. Горло полоскали. Лицо мазали цикабио лосьоном, как детям при ветрянке, он сушит. Ногти сходили до апреля. Нас смотрели 5 врачей и выдвинули 5 версий, от ветрянки до вируса Коксаки. Это и был вирус Коксаки — подтвержден лабораторно. Елена
Чтобы определится с диагнозом читай Температура и сыпь.
В истории из жизни больного гораздо больше полезного, чем во всех энциклопедиях мира. Людям нужен Ваш опыт — «сын ошибок трудных». Всех прошу, присылайте рецепты, не жалейте совета, они для больного — луч света!
Берегите себя, Ваш Диагностер!
источник
Почему появляется потливость при простуде? Усиленное потоотделение является одним из проявлений гриппа, ОРВИ и любого другого воспалительного процесса в верхних дыхательных путях. Оно может возникнуть на фоне повышения температуры и отравления организма продуктами жизнедеятельности возбудителя инфекции.
Потоотделение считается защитной реакцией организма на вторжение чужеродных агентов. При появлении такого симптома человек должен соблюдать постельный режим и определенные меры предосторожности. Сильное потоотделение может сопровождаться перепадами давления, нарушением кровообращения, отеком головного мозга, поражением органов дыхания и околоносовых пазух. Привычка болеть, не отрываясь от повседневных дел, является основной причиной развития тяжелых осложнений простуды и гриппа.

Многие препараты, применяемые при лечении простудных заболеваний, способны вызвать усиленное потоотделение без температуры. Травяные отвары способствуют очищению и оздоровлению организма путем выведения токсинов через кожу. Подобным действием обладает липовый цвет, душица, тысячелистник, ромашка. Для этого могут использоваться и другие средства – спиртовые компрессы, согревающие мази, горчичники. Эффективность этого способа лечения повышается, если человек меняет нательное и постельное белье по мере его намокания. Почему полезно потеть при простуде?
Грипп и ОРВИ не всегда сопровождаются повышенной потливостью. Гораздо чаще симптомами подобных заболеваний становятся головные боли, общая слабость, ломота в мышцах. Для улучшения состояния больного потоотделение можно стимулировать обильным горячим питьем, нахождением под теплым одеялом, употреблением меда. Потение в сауне также может быть полезным при простуде. Эти способы лечения могут быть использованы только при легких формах заболевания, когда температура тела повышается незначительно.

Лихорадочный синдром сопровождается выделением большого количества жидкости, а нахождение в мокрой одежде способствует усугублению тяжести заболевания. Уход за телом при остром течении простуды является неотъемлемой частью лечения.
Приступы повышенной потливости возникают спонтанно и протекают интенсивно. Особенно опасным является пребывание на сквозняке или улице. Мокрую одежду необходимо сменить на чистую и сухую, окно в комнате немедленно закрыть.
Прием жаропонижающих препаратов снижает интенсивность потоотделения. Высокая температура является основной причиной появления этого симптома, особенно если человек находится под теплым одеялом.
Пот под воздействием жаропонижающего средства может стать холодным. Он может появляться и после улучшения состояния. Связано это с повторным обострением заболевания, когда уровень токсинов в организме вновь достигает критической отметки. Подобное наблюдается перед выздоровлением, иммунитет становится готовым полностью справиться с болезнью. Потоотделение может наблюдаться в течение нескольких дней после исчезновения основных симптомов простуды. Объясняется это тем, что организм должен до конца избавиться от продуктов жизнедеятельности бактерий и вирусов.
источник
С состоянием, когда болит горло, ломит тело, но нет температуры, сталкивался практически каждый человек.
Как правило, речь идет об инфекции бактериальной либо вирусной природы.
Ориентируясь на симптоматику, можно поставить один из нескольких диагнозов:
- ларингит,
- ОРЗ,
- острый тонзиллит и другие его разновидности.
В любом случае состояние, которое характеризуется перечисленными симптомами нельзя оставлять без должного внимания, поскольку это чревато серьезными вредом для здоровья.

Существует несколько причин, по которым может болеть горло. Например, когда в организм попадают вирусы, то чаще всего нет повышения температуры, поэтому можно обойтись обычными противовирусными средствами. В этом случае горло болит не очень сильно, но больно глотать.
При раздражении слизистой горла, что чаще всего бывает при аллергической реакции, происходит отек, поэтому горло начинает болеть, но температуры нет.
Если есть ларингит, у человека может полностью или частично пропадать голос. В начале развития заболевания, многие больные отмечают, что испытывали режущую боль, а затем резко сел голос.
Иногда перенапряжение мышц гортани или травма ведут не только к срыву голоса, но и к развитию болевых ощущений горла.
Практически каждый знает, что необходимо сделать в первое время после того, как заболело горло, а именно:
- Полоскать горло содовым раствором или ромашкой. Проводить процедуру около трех раз в день.
- Использовать спреи типа Тантум Верде или Гескорал,
- Употреблять рассасывающие таблетки, например, Стрепсилс или Лисобакт. Они смягчают горло и оказывают обеззараживающее воздействие.
Если делать вышеперечисленное, то в последующие двое суток боль должна снизиться или пройти. Если этого не произошло, необходимо обратиться к врачу.
Когда человек длительное время находился на холоде и почувствовал переохлаждение, вероятность заболевания существенно повышается. Как правило, это бывает в период межсезонья, когда люди часто одеваются не по погоде.
Простуда начинается поэтапно. В определенный момент человек начинает ощущать, что болит горло, закладывает нос и ломит тело. Через некоторое время нос закладывает полностью и дискомфорт усиливается.
Особое внимание следует уделять ликвидации симптомов простуды, поскольку она вызвана переохлаждением, а не попаданием микроорганизмов внутрь человека.
Когда вирус попадает внутрь организма, то сталкивается с преградой в виде горла и носовой полости. Если вирус преодолевает барьер носа, тогда он «оседает» в горле.
Кроме боли горла, попадание вирусной инфекции выражается в следующем:
- общее недомогание, проявляющееся желанием поспать и отдохнуть,
- ломит и болит тело,
- человек быстро утомляется.
В первое время симптоматика будет выраженной, но горло начинает болеть постепенно.
Если точно известно, что в организм попал вирус, необходимо:
- пить много воды, чтобы токсины выводились из организма,
- пользоваться лекарственными спреями,
- проводить регулярные полоскания горла.
Некоторые люди отмечают, что сначала начинает болеть горло и становится сложно говорить, а спустя 2-3 часа голос пропадает либо становится хриплым.
При ларингите нет повышения температуры тела, несмотря на то, что гортань практически полностью воспалена. Это объясняется тем, что вирусы остаются в самом горле, не проникая далее. Если к ларингиту присоединится еще и бактериальная инфекция, то произойдет резкое повышение температуры.
Если выявлен ларингит, необходимо:
- употреблять большое количество горячего питья, чтобы расслаблять связки и способствовать отходу слизи,
- не напрягать связки разговором,
- использовать противовирусные и антибактериальные средства,
- применять антибиотики, если отек распространился дальше,
- делать согревающие компрессы, которые помогут слизи, накопившейся на связках, быстрее выходить,
- производить орошения,
- принимать витаминные комплексы и препараты, повышающие иммунитет.

Изначально больной думает, что боли возникли из-за простуды. Аллергию легко спутать с простудным заболеванием вследствие похожести симптомов, но лечение кардинально отличается.
Кроме этого, боли в горле при отсутствии температуры могут быть обусловлены:
- действием табачного дыма. Как правило, нормально воспринимать сигаретный дым могут только курильщики,
- загрязненный воздух. Жители крупных промышленных мегаполисов часто страдают от ощущения першения и боли в горле, что обусловлено постоянным присутствием в воздухе вредных элементов,
- сухой воздух. Во многих случаях, люди чувствуют дискомфортные ощущения гортани в начале отопительного сезона, поскольку слизистая оболочка страдает от просушивания,
- продукты питания. Часто аллергия на определенные продукты проявляется не кожными высыпаниями и зудом, а ощущением першения и боли в гортани,
- пыльца растений и цветы. Весной и в начале лета (то есть во время цветения), у аллергиков начинается время обострения недуга, во время которого у них закладывает нос и появляется дискомфорт в горле.
Если причина болевых ощущений состоит именно в воздействии аллергенов, то кроме боли горла будет наблюдаться насморк, сильный зуд и слезливость.
Чтобы облегчить патологические состояния, следует принять определенные меры:
- в срочном порядке ликвидировать аллерген. Необходимо быстро уйти от раздражителя либо исключить из рациона определенные продукты,
- промыть нос и хорошо прополоскать горло слабым соляным раствором, который удалит частички аллергена,
- увлажнить воздух в помещении. В жилом доме оптимальная влажность должна составлять 60%.
Не все люди успешно отличают простое раздражение слизистой оболочки от заболевания, поэтому начинают пользоваться спреями и сосудосуживающими каплями, что не приносит эффекта.
Мнение о том, что к врачу не нужно обращаться, если долго болит горло и одновременно ломит тело, является ошибочным и приводит к тому, что патологические состояния начинают быстро усугубляться.
Есть определенные ситуации, когда обращение к врачу должно быть незамедлительным, в частности:
- болевые ощущения в горле не проходят на протяжении двух суток интенсивного лечения в домашних условиях,
- несмотря на проводимую терапию, степень дискомфорта нарастает,
- степень боли очень сильная, трудно глотать и открывать рот,
- ломит тело и одновременно болит горло, при этом начинается сыпь на теле, которая не исчезает после употребления антигистаминных лекарств,
- мышцы тела и горло болят на протяжении длительного времени. Это может свидетельствовать об обострении хронических заболеваний, которые нужно лечить.
Во всех случаях, указанных выше, важно незамедлительно проконсультироваться с врачом, для того, чтобы он выявил истинную причину заболевания и назначил адекватное лечение.
Когда человек испытывает общее недомогание, сочетающееся с болями в горле и ломотой в теле, даже при отсутствии температуры, не следует заниматься самолечением, особенно длительное время. Что делать при болях в горло помогут понять специалисты в видео в этой статье.
источник
Ноги сильно потеют — проблема, способная доставить множество неприятностей, причём, весьма значительных. Повышенная потливость ног, приводит к робости и нерешимости лишний раз снять обувь, в присутствии посторонних людей.
Постоянный сильный запах, вызывает регулярное чувство дискомфорта, делает проблематичным нормальное общение. Помимо этого, ситуации, когда у Вас излишне потеют ноги, могут стать непреодолимым заградительным барьером, на пути решения некоторых жизненно важных для вас моментов.
Например, отказ при собеседовании на работу, провал в зарождающихся личных отношениях.
Настоятельно не рекомендуется стесняться данной проблемы, регулярно откладывая визит к врачу, поскольку для квалифицированного специалиста, жалоба пациента на то, что ноги сильно потеют — весомый повод, как можно оперативней диагностировать причины возникновения гипергидроза.
Огромное количество потовых желез насчитывается на теле человека, причём, весьма весомая их доля, располагается на стопах ног.
Во время ходьбы, процессы кровоснабжения, протекающие в ногах, естественно становятся более активными, температурный показатель увеличивается. Организм незамедлительно реагирует на ножной “перегрев” — защитной реакцией, им выделяется влага, именуемая потом, которая практически целиком состоит из воды.
Кроме того, структурными компонентами пота являются “отслужившие” азотистые вещества, разнообразные жирные кислоты, холестерин. Работа потовых желез, в данной ситуации, сравнима с терморегулятором.
Когда никаких нарушений, при их функционировании не выявляется, то всякие неудобства, создаваемые потом, отсутствуют, поскольку пот при таких условиях, обычно, запаха не имеет.
Напротив, при масштабном потоотделении, велика вероятность, более стремительного бактериального размножения. Частички ткани, изначально присутствующие на кожной поверхности, начинают разлагаться ускоренными темпами. Именно такой процесс, влечёт за собой возникновение крайне неприятного запаха.
Ускоренный жизненный темп, частые стрессовые ситуации, чрезмерные эмоциональные всплески — всё это, косвенные факторы, способные повлиять на сильное потоотделение.
Помимо этого, продолжительное воздействие пота на кожный покров, способно привести к повреждению его целостности. Наблюдается изменение кислотного показателя, что может навлечь на здоровье организма всевозможные кожные проблемы: микоз стопы, дерматит, экзему и многие другие.
1. Наличие гипергидроза, свидетельствует об имеющихся в организме определённых заболеваниях.
2. Повышенная потливость ног может иметь наследственность.
3. Очень часто, ноги сильно потеют у больных, страдающих от инфекционных, гормональных заболеваний. Кроме того, проблема может возникнуть при наличии плоскостопия, злокачественной опухоли.
4. Негативными моментами способны оказаться чрезмерные волнения, стрессы, полное игнорирование элементарных гигиенических правил.
6. Свою отрицательную лепту способна внести обувь, например, слишком закрытая, тесная или одетая не по сезону. Длительное ношение синтетических чулок, носков, также способно привести к сильному потению ног.
7. Наконец, обширное выделение пота может быть спровоцировано напряжённой мышечной работой, физическими нагрузками.
Катализирующими обстоятельствами, для повышенного потоотделения, являются: большое потребление жидкости, любовь к солёной пище, гиперактивная работоспособность щитовидной железы, заболевания ног “местного” характера.
Для примера грибок ножной, которому сопутствует следующая симптоматика: кожа трескается, ощущается сильный зуд, шелушение. Всё вместе, непременно сопровождается устойчивым неприятным запахом, обширным выделением пота.
Прежде всего, не стоит откладывать визит к дерматологу, поскольку, только квалифицированный специалист, способен диагностировать истинную причину данной проблемы.
Традиционная методика “обезвреживания” неприятных ножных запахов, опирается на применение всевозможных присыпок, которые впитывают, словно губки, все запахи. Гораздо большей эффективностью обладают методы, основывающиеся на ионофорезе.
Принцип действия подобных аппаратов, подразумевает создание в кожном покрове состояния, когда для пота, ликвидируются все возможности для выделения.
Первично, лечебную процедуру проводят несколько раз за неделю, на протяжении трети часа, до тех пор, пока пот не сможет выделяться.
После чего, в профилактических целях, проводят закрепляющие процедуры раз в месяц.
Иные виды лечения, например использование антибиотиков, тоже весьма полезны, но стоит учитывать вероятность возникновения нежелательных побочных эффектов.
Профилактические мероприятия при повышенной ножной потливости подразумевают регулярную смену носков, колготок, систематическое мытьё ног с мылом.
1. Ослабить сильную потливость способно регулярное стояние в морской воде. Во время принятия солнечных ванн, стопы необходимо поворачивать к солнцу. В домашней обстановке, рекомендуется использование пасты Теймурова.
2. Сильно потеющие ноги, рекомендовано ежедневно, обмывать тёплой водой, с добавлением раствора марганцовокислого калия, способного, весьма значительно усмирить неприятный запах пота.
3. Прекрасное профилактическое средство против излишней потливости — детская присыпка. Антисептики, имеющиеся в её составе, уменьшают, причём значительно риск грибкового заражения.
4. Потение ног, можно минимизировать, путём использования уротропиновой пудры. После ликвидации проблемы, для профилактики, допустимо использовать один раз за семь дней.
5. Между пальцами закладывать свежий лист берёзы, два раза на день.
6. Глицерином намазать подошвы, после чего, тщательным образом смочить 5% настойкой йода, а затем надеть носки. Необходимо провести несколько процедур.
Если перечисленные способны не помогают, вот ещё одна порция рецептов борьбы против гипергидроза.
- Измельчить дубовую кору до состояния порошка, обильно обрабатывать изнутри данным средством носки, чулки. Небольшое уточнение, такие действия, необходимо выполнять, пока потение не сократиться приблизительно наполовину. Использование порошка до полного устранения пота не рекомендуется, поскольку возможны побочные негативные симптомы — сильные головные боли. Это явный признак интоксикации организма, непременно требуется передышка.
- В сильно горячую воду, объёмом три литра, добавить двадцать лавровых листов, тщательно укутав, предоставить возможность настояться, на протяжении 2/3 часа. Осуществлять парку ног, на протяжении четверти часа, непосредственно перед сном.
- Возможно, некоторым поможет использование ножных ванночек с использованием лимонных корок, отвара дубовой коры.
- До, после сна, обмывать ноги прохладной солёной водой (на 200 мл воды взять 1 ч. л морской соли).
- Положить чайный лист в носки, поместить их в обувь, выдержать несколько дней. После этого, неприятный запах Вы, вряд ли почувствуете.
- Четыреста мл сильно горячей воды, соединить с чайной ложкой листа шалфея, выдержав половину часа, отфильтровать. Рекомендован приём несколько раз за день, по ст. л, двадцать дней.
- Против высокой потливости ног помогают ежедневные ванночки для ног, из отвара дубовой коры (на 1000мл, необходимо взять 100гр). Кипятить следует полчаса на слабом огне.
- Соединить дубовую кору (2 ст. л) с ивовой (1 ст. л), залив получившуюся смесь 1500мл кипятка. На слабом огне провести кипячение на протяжении четверти часа. Процедив отвар, наполнить ёмкость, опустить ноги на 20 минут. Такую процедуру следует выполнять каждый день, после того, как ноги помыли с мылом.
Если эффективность, указанных выше способов лечения не достаточна, по прежнему, ноги сильно потеют, то истинная причина данной проблемы таится в заболеваниях, которые возможно громко ещё о себе не заявили. Вероятно, они проявят себя по иному, необходимо обращение к эндокринологу, дерматологу, причём откладывать не рекомендуется.
Интересуйтесь своим здоровьем своевременно, до свидания.
источник
Название синдрома «рука-нога-рот» (или энтеровирусный везикулярный стоматит с экзантемой) произошло от английского Hand-Foot-and-Mouth Disease (HFMD) и представляется собой симптомокомплекс, состоящий из поражения слизистой ротовой полости – энантемы и появления сыпи на верхних и нижних конечностях – экзантемы. Является одним из вариантов «энтеровирусной инфекции», а именно бостонской экзантемы.
Возбудители синдрома «рука-нога-рот»: энтеровирусы Коксаки А16, А5, А10, А9, В1, В3, энтеровирус 71. Это РНК-содержащие вирусы, достаточно устойчивые во внешней среде, способные сохраняться при комнатной температуре до 2х недель в жизнеспособном состоянии.
Эти вирусы имеют широкое распространение среди людей различных возрастов, однако чаще поражаются дети до 3х лет. Взрослые заболевают реже и переносят инфекцию также благоприятно.
Заболевание регистрируется в большинстве случаев в летне-осенний период. Механизмы заражения – аэрогенный (воздушно-капельный путь передачи) и фекально-оральный механизм. Факторами передачи могут явиться предметы обихода, такие как игрушки, посуда, пастельные и гигиенические принадлежности. Но все же чаще инфицирование происходит при чихании, кашле и простом разговоре. Заразен не только больной человек, но и здоровые носители энтеровирусов.
Иммунитет после перенесенной инфекции формируется типоспецифический, стойкий (то есть пожизненный). Однако, если человек инфицируется другим серотипом энтеровируса (например, переболел А 16, а повторно заразился B3), то болезнь может возникнуть вновь.
Инкубационный период (с момента инфицирования до появления первых признаков синдрома) длится 4-7 дней. Больной становится заразным с первых симптомов болезни и остается таковым весь разгар заболевания. Первым симптомом является повышение температуры до 37,5-38º, симптомы интоксикации – слабость, головная боль, першение в горле, мышечные боли. Длительность лихорадки до 3-5 дней. То есть начало болезни очень похоже на ОРВИ. Однако в отличие от ОРВИ через 1-2 дня на ладонях кистей (иногда на тыльной стороне кисти) и стопах (чаще подошвах), реже на задней поверхности бедер и ягодицах, появляется сыпь в виде везикул* небольшого размера до 3 мм в диаметре, окруженных венчиком покраснения (*везикула – полостной элемент с прозрачным содержимым, возвышающийся над поверхностью нормальной кожи, имеющий вокруг себя кольцо или венчик покраснения). В динамике происходит обратное развитие сыпи: элементы не вскрываются, содержимое их исчезает, происходит сравнивание их с поверхностью нормальной кожи, покраснение исчезает. Сыпь держится у больного в течение 5-7 дней, затем исчезает бесследно.
Сыпь на ладонях и стопах у ребенка при синдроме рука-нога-рот
Синдром рука-нога-рот, сыпь на ладонях и стопах
Синдром рука-нога-рот, сыпь на стопах у ребенка
Одновременно с появлением сыпи в ротовой полости появляются язвочки (или афты), сопровождающиеся болезненностью, чувствительностью к горячей, острой пище. Явления афтозного стоматита можно обнаружить на внутренней поверхности щек, языке, деснах, твердом и мягком небе. При появлении стоматита снижается аппетит, появляется раздражительность, капризность, могут появиться боли в горле, возникают сложности при приеме пищи, обильное слюноотделение.
Энтеровирусный стоматит у ребенка при синдроме рука-нога-рот
В отличие от герпангины (другого варианта энтеровирусной инфекции, при котором в процесс вовлечены миндалины) при синдроме «рука-нога-рот» язвочки не выходят на поверхность миндалин.
В англоязычных источниках есть указания на тот факт, что через 1-2 месяца после перенесенного синдрома у пациентов может наблюдаться поражение (отслоение) ногтей, данная взаимосвязь патогенетически не доказана.
Чаще всего прогноз заболевания благоприятный, происходит самопроизвольное выздоровление. Однако при инфицированием энтеровирусом 71 могут возникнуть грозные и тяжелые осложнения синдрома «рука-нога-рот». Возможно развитие менингита (воспаление мягкой мозговой оболочки), энцефалита (воспаление вещества головного мозга), о которых более подробно можно узнать в статье «энтеровирусные инфекции».
Тревожные симптомы при синдроме «рука-нога-рот», которые позволят заподозрить неблагоприятное течение заболевания и требуют срочного вызова врача: повышение температуры выше 39º, стойкая высокая температура, появление рвоты, а иногда и многократной, усиление головной боли, боли в глазных яблоках, постоянный плач и капризность ребенка на фоне лихорадки, постоянная сонливость или наоборот психомоторное возбуждение пациента. При появлении таких симптомов промедление с медицинской помощью может стоить жизни больного.
Как правило, диагноз ставится на основании клинической картины и исключения всех инфекционных заболеваний с характерной сыпью (ветряная оспа, краснуха, корь). Опорные диагностические признаки следующие:
— начало с небольшой лихорадки и интоксикации;
— через 1-2 дня появление экзантемы (пузырьковая сыпь) на стопах, кистях (ладонях);
— одновременное появление энантемы (явлений стоматита) в ротовой полости;
— отсутствие характерных синдромов других инфекционных заболеваний (ангины, легочного синдрома, выраженного поражения лимфатической системы и других).
Дополнительными критериями служат лабораторные методы (аназизы берутся при развитии осложнений): общий анализ крови с характерными критериями вирусной инфекции (возможен лейкоцитоз, увеличение лимфоцитов, снижение нейтрофилов, СОЭ чаще в пределах нормы). Специфические лабораторные методы, позволяющие подтвердить энтеровирусную природу данного синдрома – это вирусологический метод (выделение энтеровирусов в смывах и мазках из зева), серологические исследования крови (выявление специфических антител в сыворотке крови пациентов).
При благоприятном течении болезни (подавляющее большинство пациентов) симптомы заболевания проходят самостоятельно в течение недели, реже 9-10 дней.
1) Организационно-режимные мероприятия. Большинство требует лечения амбулаторно (на дому). Показан специальный режим питания – сбалансированное питание с механическим и химическим щажением, то есть пища должна быть в теплом виде, жидкая или полужидкая, исключить слишком соленую, острую, горячую пищу. Должен соблюдаться питьевой режим для выведения токсинов из организма, снижения лихорадки (согласно возрасту достаточное количество жидкости).
2) Медикаментозная терапия является как этиотропной, так и симптоматической:
— индукторы интерферона (анаферон детский и взрослый, афлубин и другие);
— жаропонижающие при температуре – нурофен, панадол, эффералган и другие, избегать прием аспирина во избежание возникновения синдрома Рея;
— антигистаминные препараты при сыпи – кларитин, зодак, цетрин и другие.
3) Местная терапия (полоскания горла теплым раствором соды и шалфея, растворы хлоргексидина, фурациллина, тантум-верде спрей, пантенол аэрозоль, для профилактики возникновения вторичной бактериальной инфекции иммудон для рассасывания)
1) Избегать контакта с чихающими и кашляющими людьми.
2) Соблюдение правил личной гигиены – мытье рук, гигиена полости рта.
3) При уходе за больным и обработке элементов сыпи использовать средства защиты (перчатки).
Врач инфекционист Быкова Н.И.
По данным герпетического центра Российской академии медико-технических наук, синдром рука-нога-рот может быть вызван энтеровирусами в совокупности с ВЭБ, ЦМВ и HHV№6 (иначе говоря с персестирующей герпетической инфекцией), что отягощает течение заболевания.
источник
Сейчас лето, гуляйте побольше, одевайте как можно легче и нет смысла давать витамин Д.
Сейчас лето, витамина Д хоть отбавляй. Просто на солнышко выходите. Норму можно за 15мин. получить. А потеют, потому что ещё терморегуляция не зрелая. Если очень волнуетесь, поговорите с педиатром, но сами не назначайте. Это не безопасно.
Не придумывайте ерунду, зачем пичеать дитё химией, гуляйте больше. Моей 9 лет почти, тоже вечно мокрые, тоже рахит ждать?!
У меня всю жизнь ладошки мокрые и ноги как это ужасно не звучало тоже влажные… Если по вашему то я рахит)))))
У меня тоже влажные ноги всю жизнь, но у меня больные почки. У здорового человека, с нормальным обменом жидкости так не должно быть. И ничего тут веселого нет. Я просто переживаю за ребенка, а может мои подозрения действительно окажутся верными, вам откуда знать! Нет дельных советов-идите мимо.
У моей дочери, всё отлично, со здоровьем, если что так. Анализы сдайте на рахит. Дельный совет, не пичкать ребёнка химией, гуляйте днём, этого достаточно!
Постоянно, до 3 лет))) Летом только не дают, потому что солнышко, он и так в коже вырабатывается. Но это деткам постарше, сейчас же все равно на открытом солнце не бывает е, в коляске гуляете
Да и в тенечке, боюсь перегреть, жарко
Сидеть осени ждать? Может поздно станет
У нас тоже бывает такое. А что вы хотели? У нас лично жара 40 а то и больше и это только в тени! А дома пока сплит не включишь 28-30. Со сплит 25. Я лично не даю и не давала бы витамин д. Так как его переизбыток ведёт к страшнейшим последствиям. Некоторые девочки на бебике говорили что на лето его отменяют так это на севере страны! Мы на юге живём и солнца больше чем достаточно. Тем более каждый день я на солнышко малышку выношу утром и вечером когда солнце не активное
источник




