Выделение пота при нагрузках либо жаре – естественный процесс. Но почему потеет голова и лицо в обычное время, например, когда человек спит? К такому результату могут привести проблемы со здоровьем, большое количество стрессов, плохое питание и вредные привычки. Неправильная работа сальных желез, при которой уровень выделяемого пота выше положенной нормы, называется гипергидрозом.
Гипергидроз бывает двух типов:
- Общий, когда потеет полностью все тело.
- Локальный, пот выступает на отдельных частях тела, например, когда сильно потеет лицо либо голова.
Важно! Потливость лица и головы может не представлять особой угрозы, но иногда она свидетельствует о наличии внутренних заболеваний в организме, которые могут быть достаточно серьезными.
Такой недуг может вызывать психологический дискомфорт, ведь потный человек чувствует себя как минимум неопрятно. Если больной прошел необходимые обследования и болезней не обнаружилось, оснований для беспокойства нет.
Бывает, что ситуация осложняется эритрофобией, когда человек боится покраснеть в обществе других людей. В такие моменты на лице может появиться не только пот, но и красные пятна. Все это приводит к серьезным стрессам и неврозам, которые могут отразиться на защитной системе механизма, в результате чего человек становится более подверженным различным заболеваниям.
Проявление чрезмерной потливости может привести к некоторым неудобствам:
- приходится чаще мыть голову,
- выбирать специальную косметику, устойчивую к влажной среде,
- и одевать одежду темных тонов, чтобы под мышками не было видно влажных пятен.
Гипергидроз головы может протекать вместе с потением ладоней и ступней. Помимо избыточного выделения пота, больной может страдать мигренью и повышенной утомляемостью.
Чтобы избавиться от гипергидроза,
Частая потливость головы обычно вызвана следующими причинами:
- Наследственный фактор.
- Переживания, волнения, стрессы, головокружения, пробелы в памяти. Если женщина очень волнуется и нервничает, у нее может наблюдаться повышенная потливость головы. Также такое случается после затяжной депрессии либо частых стрессовых ситуаций.
- Сбои в процессах метаболизма, такое явление называется «краниальный гипергидроз». Обычно это связано с эндокринными заболеваниями. Часто потеет голова у взрослого, который имеет лишний вес либо страдает сахарным диабетом.
- Заболевания вирусного происхождения, особенно хронической формы. Сильная потливость головы может наблюдаться при высокой температуре, так как выделение пота способствует терморегуляции. Но иногда гипергидроз лица сигнализирует о вирусных и грибковых болезнях.
- Аллергия на раздражитель может проявляться не только в виде раздражения и высыпаний, но и как усиленная секреция сальных желез, ведь вместе с потом из организма выводятся токсичные вещества.
- Некачественная косметика, например, пудра либо тональный крем.
- Переохлаждение, к чему могут привести прогулки без шапки в зимние морозы.
- Черепно-мозговые травмы.
- Разнообразные сложные прически тоже приводят к потливости головы.
- Гипертония либо гипертензия.
- Раковые заболевания. Если потеет голова довольно часто, возможно это свидетельствует о наличии злокачественной опухоли.
- Гормональные сбои. Лицо и голова часто бывают влажными от пота во время беременности и климакса.
- Острая пища и некоторые напитки, например, чай и кофе, так как они усиливают выработку гормонов.
- Вредные привычки. Особенно когда человек постоянно пьет спиртные напитки или употребляет наркотики. Зачастую гипергидроз лица наблюдается у больных туберкулезом.
Важно! Почему сильно потеет голова у малышей? Нередко к подобному результату приводит ношение одежды из синтетических тканей. Также такое может проявляться при рахите.
«Почему потеет лицо ночью?» − с этим вопросом люди приходят к врачам все чаще. Потоотделению в ночное время способствуют следующие факторы:
- Душная непроветриваемая комната.
- Вирусные заболевания, например, ОРВИ или бронхит.
- Постельное белье, сделанное из некачественной и ненатуральной ткани.
- Употребление некоторых аптечных препаратов.
- Обструктивный апноэ. При заболевании человек очень сильно храпит, его дыхание задерживается.
Избавление от потливости головы и шеи возможно и без применения лекарственных средств, можно просто покрасить голову басмой либо хной – этот метод не особо эффективен, но некоторые люди отмечают положительный результат.
Лечение гипергидроза лица проводится в зависимости от причины заболевания:
- Если потеет лицо во время волнений и переживаний либо после стрессовых ситуаций или депрессии, нужно принимать успокаивающие препараты.
- При избыточном весе и нарушениях в процессе метаболизма поможет диета, которую назначил врач.
- Заболевания эндокринной системы может лечить эндокринолог, проблемы со сном – сомнолог, недугами инфекционного происхождения занимаются несколько категорий врачей.
- Бывает, что сильно потеет лицо, если человек страдает хроническими инфекциями. В таком случае доктор может назначить иммуностимулирующие препараты и витамины.
- Методы физиотерапии эффективны при постоянном потении ладоней рук и лица.
- Если у пациента наблюдаются проблемы с щитовидной железой, в связи с чем у него потеет лицо и даже голова, нужно обратиться к эндокринологу.
- Нормализовать гормональный фон во время климакса можно с помощью специальных гормональных медикаментов.
- Нередко потеет затылок у женщин, кормящих грудью. Обычно это происходит, когда проходит лактация.
- Если у человека наблюдается гипергидроз головы, лечение можно проводить с помощью инъекций Ботокса либо Диспорта, которые блокируют нервные клетки. К недостаткам способа относится высокая стоимость и недолгий результат – процедуру следует повторять 1 раз в течение 6 месяцев.
Как избавиться от потливости хирургическим путем? Иногда для лечения гипергидроза головы и лица приходится прибегать к методам оперативного вмешательства:
- Эндоскопическая симпатэктомия – довольно эффективный метод. Во время процедуры врач пережимает симпатический нервный узел с помощью специального прибора – эндоскопа.
- Торакоскопическая симпатэктомия – более рискованная, травматичная и болезненная процедура, так как происходит разрез кожного покрова и мышц. Если врач проявил халатность или организм плохо перенес операцию, могут возникнуть осложнения.
Важно! К хирургическим методам нужно прибегать только в крайних случаях и лучше доверить дело профессионалу – неопытный врач во время симпатэктомии может пережать не тот нерв, что приведет к негативным последствиям. Также после проведения операции гипергидроз может начаться на других зонах, например, на ступнях либо под мышками. Таким образом, будет компенсироваться работа парализованных желез.
Как проводить лечение гипергидроза головы в домашних условиях? Повышенная потливость лица легко устраняется с помощью следующих способов:
- Если сильно потеет голова, можно сделать косметические маски из куриных яиц и лимона.
- Залить горячей водой 2−3 столовых ложек шалфея, после чего отвар должен настояться в течение часа. Пить настой лучше утром натощак. Курс продолжается до того времени, пока лицо не перестанет потеть.
- Употреблять антиоксиданты натурального происхождения − ягоды китайского лимонника, которые стабилизируют работу сальных желез.
- Сделать содовый раствор, для этого нужно размешать одну ч. ложку соды в стакане воды.
- Для лечения гипергидроза лица нужно добавлять в еду льняное масло, но только тогда, когда пища уже остыла. Это способствует нормализации работы желудочно-кишечного тракта, выводит вредные для организма вещества, а также понижает уровень холестерина.
- Мыть голову и лицо корой дуба и дегтярным мылом. Но следует иметь в виду, что березовый деготь вызывает сухость кожи, поэтому стоит запастись увлажняющим кремом и бальзамом для волос.
- Избавьтесь от острых блюд и продуктов: лука, перца и чеснока. Усиленная и частая потливость может быть вызвана употреблением спиртных и газированных напитков и кофе.
- Промывать голову раствором яблочного уксуса.
- Добавить 2 ч. ложки уксусной кислоты в мед. Употреблять следует несколько раз в день перед приемом пищи. Данный метод очень эффективен при потливости лица.
источник
В определённых ситуациях на лбу человека проступают капельки пота: когда он волнуется, занимается спортом, испытывает тяжёлые физические нагрузки, если ему жарко. Но медицине известны и другие случаи, когда пот часто льётся градом с лица ни с того ни с сего — без всяких видимых на то причин.
Существует несколько медицинских терминов для обозначения данного явления: гипергидроз лица, граниофациальный гипергидроз, синдром потного лица. Патология доставляет её носителю массу дискомфортных ощущений, начиная от невозможности нанести красивый макияж на весь день и заканчивая внутренними комплексами неполноценности. Поэтому так важно вовремя остановить это необычное заболевание и привести в порядок работу своих потовых желез. Для начала необходимо выяснить его причины.
Медики различают первичный и вторичный (общий) гипергидроз лица. У каждого из них есть свои причины возникновения.
p, blockquote 8,0,0,0,0 —>
- генетических отклонений;
- незначительных нарушений в функционировании нервной системы.
Вторичный вызывается иными факторами:
p, blockquote 9,0,0,0,0 —>
- неудовлетворительным состоянием здоровья;
- приёмом определённых лекарств;
- сбоями в гормональной системе, продиктованными менопаузой, беременностью;
- заболеваниями щитовидной железы;
- злоупотреблением алкоголя;
- избыточным весом;
- болезнями сердца;
- чрезмерным употреблением пищевых добавок;
- несбалансированной диетой;
- невротическими расстройствами;
- отрицательной реакцией кожи на косметику.
Очень часто гипергидроз лица является симптомом следующих заболеваний (т. е. именно они провоцируют его появление):
p, blockquote 10,0,0,0,0 —>
- гипертиреоза;
- сахарного диабета;
- ожирения;
- климактерического синдрома;
- феохромоцитомы;
- карциноидного синдрома;
- акромегалии;
- туберкулёза;
- бруцеллёза;
- малярии;
- ВИЧ-инфекции;
- злокачественных новообразований;
- очаговых мозговых поражений;
- сирингомиелии;
- болезни Паркинсона;
- нейросифилиса;
- инсульта;
- периферических нейропатий;
- вегетососудистой дистонии;
- лимфогранулёматоза.
Так что гипергидроз лица может быть обусловлен самыми различными причинами, лежащими как внутри человеческого организма (заболевания и патологии внутренних органов), так и вне его (условия жизни, привычки, климат). Ещё раз углубитесь в историю своих болезней, проанализируйте образ жизни, который вы ведёте: наверняка среди них обнаружатся те факторы, которые провоцируют чрезмерную потливость. После установления причин убедитесь в правильности постановки диагноза.
Происхождение названия. Медицинский термин «гипергидроз» восходит к древнегреческим словам «ὑπερ» (чрезмерно) и «ἱδρώς» (пот).
Клиническая картина гипергидроза лица проявляется тремя степенями выраженности данного заболевания.
p, blockquote 15,0,0,0,0 —>
- I степень (лёгкая)
Лицо потеет, но в рамках нормы, что не особенно заметно со стороны.
p, blockquote 16,0,0,0,0 —>
- II степень (средняя)
Человек, страдающий гипергидрозом лица, начинает ощущать капли пота очень часто, даже в непринуждённой обстановке, что становится его внутренней проблемой, — он начинает этого стесняться.
p, blockquote 17,0,0,0,0 —>
- III степень (тяжёлая)
Потливость сопровождается резким, кисловатым запахом, возникает несколько раз за день без провоцирующих факторов, наблюдается стекание пота за ворот, нервозность.
Дополнительно к симптомам заболевания можно отнести следующие признаки, которые могут указывать на различные сбои внутри организма:
p, blockquote 19,0,0,0,0 —>
- малейший стресс провоцирует мощное усиление гипергидроза от легкой испарины на лице до пота градом;
- ночное потоотделение свидетельствует о туберкулёзе;
- неприятный запах;
- лихорадка, кашель, увеличение лимфоузлов — симптомы инфекционного заболевания;
- чрезмерное покраснение лица (гиперемия);
- проявления кожных инфекционных или грибковых заболеваний: зуд, боль, образование чешуек;
- кожа лица постоянно влажная и холодная, чаще всего — неприятная на ощупь;
- постепенно она приобретает синюшный оттенок.
Симптомы гипергидроза лица крайне неприятны. Учитывая, что это затрагивает проблему внешности и привлекательности образа, становится понятным, почему женщины так стремятся поскорее избавиться от этой патологии. Что ж, это вполне возможно, но только после уточнения диагноза, который в ходе лабораторных исследований может и не подтвердиться.
Интересная статистика. Согласно медицинским показателям, 65% людей, страдающих гипергидрозом лица, считают его неизлечимой особенностью своего организма, с которой ничего поделать нельзя. Они живут с этой патологией всю жизнь, даже не обращаясь за медицинской помощью.
Во-первых, давайте выясним, к какому врачу обратиться, если есть подозрение на гипергидроз лица. Это могут быть:
p, blockquote 24,0,0,0,0 —>
- терапевт;
- дерматолог;
- невролог;
- эндокринолог.
Для диагностики заболевания существуют различные методики.
p, blockquote 25,0,0,0,0 —>
- Визуальный осмотр.
- Опрос пациента о наследственной предрасположенности к заболеванию. Если таковая имеется, проводится исследование генетического фона.
- Эвапометрия — количественный метод диагностики. С помощью специальных приборов оценивается скорость трансэпидермальной потери влаги (ТЭПВ). Минус такого исследования — в его дороговизне.
- Проба Минора — йодисто-крахмальный тест.
- Нингидриновый тест.
- Чтобы выявить внутренние заболевания, которые провоцируют гипергидроз лица, врач может назначить: общий анализ крови, кровь на биохимию и сахар, гормональный состав, биопсию, рентген и кардиограмму.
Оказывается, поставить точный диагноз гипергидроза лица не так уж и просто. Одних только внешних проявлений в виде повышенной потливости недостаточно. Зато инструменты современной медицины позволяют сделать это качественно, хотя порой и не так быстро. После того, как заболевание подтвердилось, назначается лечение.
Чтобы избавиться навсегда от данного косметического дефекта, нужно пройти соответствующий курс терапии. Причём лечение гипергидроза лица может быть как медикаментозными препаратами, так и народными средствами. И то, и другое нужно грамотно использовать — только с разрешения врача.
Медикаментозное лечение гипергидроза лица может включать в себя:
p, blockquote 30,0,0,0,0 —>
- наружное применение мазей и гелей: Формидрон, Формагель;
- один из самых дорогих, но безопасных и эффективных способов — косметологическое лечение гипергидроза лица лазером (аппаратная методика): не нарушая целостность кожного покрова, лазерный луч разрушает потовые железы;
- антихолинергические лекарственные препараты;
- инъекции ботулотоксинов (достаточно дорогое удовольствие);
- хирургическое вмешательство;
- препараты, уменьшающие потоотделение: бета-блокаторы, Оксибутин, Бензотропин (их минус — в обилии побочных эффектов);
- лекарственные препараты на основе красавки (Беллатаминал, Беллоид, Белласпон);
- успокоительные средства: пустырник, красавка, валериана, Персен.
Уменьшить уровень тревожности, который приводит к гипергидрозу лица, и взять под контроль собственные эмоции помогает и психотерапия:
p, blockquote 31,0,0,0,0 —>
- сеансы гипноза;
- йога;
- медитация;
- положительные позитивные настрои;
- ежедневные аффирмации.
На помощь в лечении гипергидроза лица приходит физиотерапия:
p, blockquote 32,0,0,0,0 —>
- хвойно-солевые ванны;
- электрофорез;
- ионофорез;
- электросон;
- климатотерапия;
- гидропроцедуры;
- электротерапия.
В зависимости от запущенности заболевания и индивидуальных особенностей организма, врач подбирает то лечение, которое позволит пациенту в минимальные сроки избавиться от гипергидроза лица. Это вполне возможно. В помощь всем вышеперечисленным методикам можно взять на вооружение народные средства, но их нужно использовать с максимальной осторожностью. Ведь все побочные эффекты и осложнения окажутся на лице — спрятать их будет невозможно.
Если у вас гипергидроз лица и вы проходите курс терапии, с разрешения врача можете параллельно проводить лечение народными средствами, которые неплохо зарекомендовали себя. Их большой плюс — в доступности, невысокой стоимости и возможности применять в домашних условиях, самостоятельно.
p, blockquote 35,0,0,0,0 —>
- Фитованны
Добавляйте в ванну отвары и настои из лекарственных трав, полезных для кожи: это кора дуба, ромашка, чабрец, череда.
p, blockquote 36,0,0,0,0 —>
- Настойка на травах
Измельчить по 1 столовой ложке мяты, шалфея, дубовой коры. Залить смесь 2 стаканами кипятка, настаивать час. Процедить, залить 100 гр водки. Протирать кожу раствором 2 раза в сутки. Хранить в холодильнике.
p, blockquote 37,0,0,0,0 —>
- Берёзовая маска
Горсть свежих листьев берёзы (желательно молодых) залить стаканом кипятка. Отжать их, наложить на кожу в качестве маски на полчаса. Частота применения — через день.
p, blockquote 38,0,0,0,0 —>
- Косметический лёд
Воду из предыдущего рецепта после того, как отжали листья, не выливайте. Залейте её в формочки для льда и оставьте в морозильнике. Начинайте каждое утро с протираний кожи этими кубиками.
p, blockquote 39,0,0,1,0 —>
- Белково-крахмальная маска
Взбитый белок смешать с 1 столовой ложкой крахмала и несколькими каплями лимонного сока. Нанести на кожу на 15 минут.
p, blockquote 40,0,0,0,0 —>
- Огуречные протирания
Кусочкам отрезанного свежего огурца несколько раз в день протирать кожу. Из огуречного сока можно приготовить лосьон, косметический лёд.
p, blockquote 41,0,0,0,0 —>
- Серебряная вода
С вечера поместить в стеклянную банку обычной воды серебряную ложку. Утром умывайтесь только этой водой.
Теперь вы знаете, как лечить гипергидроз лица и не будете мириться с этим заболеванием. Лучше всего сразу обратиться к профессиональной помощи, т. е. врачам. А уже медикаментозное лечение можно будет подкреплять применением народных средств. Главное — не хвататься за всё сразу. Сначала нужно дождаться эффективности одного препарата, а не использовать сразу несколько. Это может привести к различного рода осложнениям.
А вы это знали? Неприятный запах пота в медицине называется осмидроз.
Гипергидроз лица — опасное заболевание, которое может закончиться весьма плачевно при отсутствии надлежащего лечения. К нежелательным последствиям относятся:
p, blockquote 46,0,0,0,0 —>
- Психологический дискомфорт с дальнейшим ограничением контактов с окружающими и депрессией в итоге.
- Неврозы.
- Грибковые поражения эпидермиса.
- Раздражение кожи.
- Лишай.
Получается, что одно заболевания (гипергидроз лица) влечёт за собой ещё массу других при отсутствии профессионального лечения. Так что нужно следить за собой и обязательно избавляться от этого неприятного дефекта. А ещё лучше — предупреждать его соблюдением ряда профилактических мер.
Профилактика гипергидроза лица сводится к выполнению следующих несложных правил:
p, blockquote 50,0,0,0,0 —>
- следить за своим здоровьем;
- заниматься спортом;
- не злоупотреблять алкоголем;
- ежедневно гулять на свежем воздухе;
- правильно, рационально питаться;
- укреплять иммунитет;
- философски относиться к жизни, избегая ненужных переживаний и стрессовых ситуаций.
Вы до сих пор страдаете от гипергидроза лица и комплексуете по этому поводу? Ваши мучения не безграничны. Остановите болезнь с помощью современной медицины. Это могут быть медикаментозные препараты, продающиеся в обычной аптеке. Хотите — воспользуйтесь услугами эстетической косметологии. Можете помочь коже и народными средствами, если разрешит врач. Главное — не мириться с проблемой, а эффективно её решать.
p, blockquote 51,0,0,0,0 —> p, blockquote 52,0,0,0,1 —>
источник
Гипергидроз головы и лица — патологический процесс первичного или опосредованного генеза, характеризующийся повышением потоотделения без объективных факторов.
Заболевание чаще развивается у мужчин, но может проявляться и у женской половины населения. Симптомы локального гипергидроза можно легко заметить, но у каждого человека проявления индивидуальны. О заболевании можно говорить только в том случае, когда имеет повышенное потоотделение без усиления организмом теплоотдачи, при нормальной температуре и влажности, то есть потоотделение усиливается без влияния внешних факторов окружающей среды.
Заболевания имеют определенную клиническую картину, которая зависит от степени выраженности процесса.
По стадиям выделяют следующие симптоматические проявления:
- Легкая степень — незначительно потеет голова и лицо. Волосы имеют жирный блеск. Со стороны повышенное потоотделение незаметно;
- Средняя степень — возникает сильная потливость лица, шеи и лба. Волосы постоянно имеют жирный сальный блеск. Проявления заметны окружающим. Развиваются комплексы;
- Тяжелая степень — появляется кисловатый характерный запах пота, на лицевой части и по линии волос появляются капли пота, с которым сложно бороться. Часто на фоне этого повышается раздражительность, развиваются психоневрозы.
Помимо повышенного потоотделения, пациенты могут отмечать и другие симптомы , которые помогут более точно установить патологический процесс и его причину. Часто больные жалуются на:
- усиление отделения пота в ночное время и сразу после пробуждения;
- неприятный запах в случае присоединения бактериальной флоры;
- увеличения лимфатических узлов по всему телу или в определенной зоне;
- повышение температуры тела;
- сухость кожных покровов;
- покраснение лица;
- холодный липкий пот.
В зависимости от причины развития патологического состояния, гипергидроз лица и головы делят на первичный и вторичный.
То есть заболевание развивается именно на фоне нарушения работы потовых желез без провоцирующего фактора.
Основными причинами развития являются:
- Стресс и эмоциональное перенапряжение — при волнении срабатывает симпатическая нервная система, которая запускает ряд реакций в потовых железах и усиливает выработку секрета. Подобное явление наблюдается и при эритрофобии — боязни покраснеть;
- Употребление алкоголя — злоупотребление спиртными напитками всегда повышает теплоотдачу в организме за счет расширения сосудов.
- Генетическая предрасположенность;
- Употребление острой и пряной пищи;
- Ненатуральные материалы одежды и постельного белья — усугубляют ночную и утреннюю потливость лица и головы.
Является лишь сопутствующим симптомом основного заболевания. То есть упора на лечение чрезмерного потоотделения делать не стоит.
Выделяют следующие причины симптоматического потовыделения:
- гормональный дисбаланс — половые гормоны контролируют множество самостоятельных процессов в организме, в том числе и теплорегуляцию за счет выделения пота. Поэтому изменения со стороны половой системы (менструации, беременность, роды, послеродовый период, климакс) часто провоцируют развитие локального гипергидроза;
- эндокринные заболевания;
- ВИЧ и СПИД;
- туберкулез;
- ожирение;
- красная зернистость носа — наследственное заболевание, которое развивается в подростковом возрасте во время полового созревания. Характеризуется увеличением крыльев носа в размерах, покраснением и усиленной потливостью данной области лица. После гормональных перестроек заболевание обычно исчезает самостоятельно;
- синдром барабанной струны;
- губчатый синий невус;
- сирингомиелия — патологическое повреждение спинного мозга с выключением автономной нервной системы. При образовании полостей в шейном отделе нарушается контроль теплоотдачи со стороны симпатической нервной системы, в результате чего развивается гипергидроз лица и головы только на одной половине;
- вкусовое потоотделение — при повреждении ушно-височного нерва могут наблюдаться повышенное потоотделение лица и головы после употребления острой или горячей пищи, физической нагрузки;
- болезнь Митчелла — патологический процесс, возникающий на фоне ангиотрофоневрозов. Характеризуется резким повышением потоотделения, жгучей болью и отеком окружающих тканей раковин ушей и носа.
Лицевой гипергидроз нуждается в корректном лечении. Для подбора правильной терапии нужно обратиться к специалисту. Иногда их может быть несколько, так как причина может крыться в совершенно иных областях. Может понадобиться консультация терапевта, эндокринолога, дерматовенеролога и даже невролога.
Диагностика заключается в сборе анамнеза, осмотре и проведении инструментальных методов исследования.
На первой консультации очень важно подробно изложить врачу всю симптоматическую картину. Оговорить не только клинику, касающуюся повышения потоотделения, но и другие сопутствующие жалобы. Благодаря совместной продуктивной работе врача и пациента, диагностика пройдет в разы быстрее и информативнее, что прямым образом скажется на качестве дальнейшего лечения.
Дополнительно доктор должен провести полный объективный осмотр:
- осмотреть все кожные покровы (не только головы);
- пропальпировать лимфатические узлы;
- провести аускультацию и перкуссию внутренних органов грудной и брюшной полостей.
Для дальнейшей диагностики используют количественные методы:
- эвапометрия — с помощью специального прибора измеряется скорость испарения пота с поверхности тела;
- гравиметрия — метод помогает определить точное количество пота, выработанного на поверхности интересующего участка тела за определенное время. На кожу накладывается специальная бумага, которая впитывает весь образовавшийся пот. Засекается время, и через некоторый промежуток эта бумага помещается на высокоточные весы. После чего расчет производится по таблицам.
Этих методов будет достаточно для диагностики и подбора лечения первичного гипергидроза.
Вторичный гипергидроз требует более длительного исследования и поиска первоначальной причины, без терапии основного заболевания вылечить повышенное потоотделение не получится.
После установления точного диагноза врач подбирает комплексную терапию . При вторичном развитии лечат основную патологию. А при исключении сопутствующих заболеваний лечение гипергидроза лица и головы включает следующие методы.
Преимущество отдают лекарству растительного происхождения (валериана, пустырник, Ново-пассит). Также назначаются препараты для наружного применения. Их действие направлено на блок потовых желез с дальнейшим уменьшением выработки пота (Теймурова паста, Формидрон, Формагель, Клонидин).
Уже длительное время косметология эффективно борется с явлениями гипергидроза с помощью подкожного введения разбавленных доз ботулотоксина. Вещество парализует нервно-мышечную передачу импульса, из-за чего потовая железа не получат команды вырабатывать пот. К сожалению, эффективность процедуры пробудет недолго — до полугода. После чего нужно заново проводить инъекции.
Наиболее эффективный метод лечения, который устраняет первопричину. Чтобы избавиться от гипергидроза, пересекают симпатические стволы (используют химический, эндоскопический и классический методы доступа).
Квалифицированная помощь психолога или психиатра очень эффективна при первичном гипергидрозе на фоне нервного перенапряжения или фобий. Для настройки внутреннего баланса используют гипноз, аутотренинг, индивидуальные сеансы. Это хорошо активизирует внутренние силы на борьбу с патологией и уменьшает влияние комплексов.
В качестве симптоматической вспомогательной терапии применяют примочки и ванночки на пораженные участки. Хорошо помогают снизить потоотделение отвары из коры дуба, череды, тысячелистника, березы и зверобоя.
Не стоит ждать , когда заболевание пройдет самостоятельно. Так можно добиться лишь усугубления состояния, что повлечет за собой необходимость в более радикальных методах лечения. Лучше бороться с болезнью на ранних этапах развития.
После окончания Ростовского государственного медицинского университета начала свою трудовую деятельность на должности терапевта в местной клинике.
источник
Покраснение кожи лица – классификация, причины (физические, патологические), лечение, средства от покраснения, фото
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Покраснение кожи лица в большинстве случаев воспринимается не более, чем тягостный косметический дефект, от которого его обладатели, как правило, желают избавиться. Однако данное явление может быть обусловлено не только временными причинами, которые быстро исчезают, но и различными патологиями, и в этом случае покраснение кожи лица является несомненным свидетельством заболевания.
Покраснение кожи лица вне зависимости от причины с точки зрения физиологических механизмов представляет собой расширение кровеносных сосудов. То есть, какое-либо воздействие вызывает расширение кровеносных сосудов кожного покрова лица, вследствие чего они начинают «просвечивать» через поверхностный слой эпидермиса, придавая коже характерный красный цвет. В зависимости от плотности кожного покрова и его физиологической окраски расширившиеся сосуды могут придавать коже различные цвета красного спектра – от розоватого до ярко-красного или даже малиново-бордового.
Причин подобного расширения сосудов множество, поскольку на сосудистый тонус влияет широкий спектр самых разнообразных факторов, которые, кроме того, могут взаимодействовать друг с другом и оказывать сочетанное действие, по силе гораздо превышающее их простую арифметическую сумму. Данные причинные факторы покраснения кожи лица могут быть как физиологическими, так и патологическими.
Покраснение лица под влиянием физиологических факторов является нормальной реакцией организма, которая быстро проходит после устранения воздействия причины и не несет за собой каких-либо негативных последствий. А покраснение лица под влиянием патологических факторов представляет собой признак какого-либо заболевания или отражает нарушение физиологических рефлексов. Физиологическое покраснение лица не требует каких-либо процедур по его устранению, а патологическое обязательно должно лечиться различными методами, направленными как на устранение причинного фактора, так и на симптоматическое уменьшение выраженности сосудистой реакции.
В зависимости от природы причинного фактора, покраснения лица подразделяют на две большие группы:
1. Физиологические покраснения лица.
2. Патологические покраснения лица.

- Быстрое появление после начала действия раздражающего фактора;
- Быстрое исчезновение после прекращения действия раздражающего фактора;
- Степень выраженности красноты обычно не увеличивается со временем, достигая максимума вскоре после появления;
- После исчезновения покраснения кожа принимает свой обычный вид и на ней не остается каких-либо изменений;
- Покраснение проходит самостоятельно и не требует какой-либо специальной терапии;
- Выраженность покраснения уменьшается при регулярных тренировках по повышению выносливости к действию раздражающего фактора;
- Покраснение не вызывает каких-либо негативных последствий.
То есть, физиологическое покраснение лица является нормальной ответной реакцией организма на воздействие какого-либо неблагоприятного для кожного покрова или сосудов фактора. Следует помнить, что физиологическое покраснение лица никогда не сопровождается и не сочетается с зудом, шелушением или сухостью. А ощущение жжения может сопровождать физиологическое покраснение лица.
Так, к физиологическим относят покраснения кожи лица при воздействии следующих факторов:
1. Ветер;
2. Низкие температуры окружающей среды, которая соприкасается с кожей лица (например, умывание ледяной водой, нахождение на морозе и т.д.);
3. Высокие температуры окружающей среды (жара, духота, умывание горячей водой, длительный прием горячих ванн или душа, распаривание лица и т.д.);
4. Покраснение лица при употреблении горячей, острой или пряной пищи, а также чая, кофе;
5. Курение;
6. Употребление алкогольных напитков;
7. Растирание кожи тканью;
8. Слишком энергичный массаж кожи лица;
9. Слишком энергичное втирание косметических средств в кожу лица;
10. Выполнение физических упражнений или тяжелая работа;
11. Недостаток сна;
12. Нанесение на кожу лица раздражающих косметических препаратов (маски, крема, скрабы и другие средства, усиливающие приток крови к коже);
13. Нервное напряжение или психическое возбуждение;
14. Стресс;
15. Депрессия;
16. Заниженная самооценка;
17. Психологические комплексы.
Для физиологического покраснения лица характерно вовлечение практически всего объема кожи, то есть, краснота одновременно захватывает щеки, лоб, нос и подбородок. Если покраснение кожи произошло в результате механического воздействия (растирание кожи руками, тканью, слишком энергичный массаж и т.д.), то краснеет только участок, подвергшийся данному действию. Участок физиологического покраснения обычно не имеет четкой границы, а плавно переходит в нормально окрашенную кожу. После прекращения влияния провоцирующего фактора физиологическая краснота быстро проходит, не оставляя каких-либо следов или негативных последствий, которые нужно устранять специальными средствами.
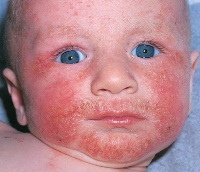
Это означает, что при патологическом покраснении лица в кожном покрове протекают не нормальные физиологические процессы ответной реакции, а патологические, такие, как воспаление, атрофия и т.д. Соответственно, любое патологическое покраснение кожи лица может сочетаться с зудом, жжением, шелушением и другими неприятными ощущениями или симптомами в области красноты. Патологическое покраснения может иметь ровную четкую границу и располагаться на различных участках кожного покрова, занимая большую или меньшую площадь. Так, в некоторых случаях патологическое покраснение кожи лица локализуется только в области носа, в других – на щеках и т.д.
Для патологического покраснения лица характерны следующие признаки:
- Относительно медленное появление покраснения с усилением степени его выраженности с течением времени;
- Длительное существование покраснения;
- Покраснение не проходит самостоятельно, а для его устранения необходимо ликвидировать провоцирующий фактор;
- После устранения провоцирующего фактора краснота может сходить не полностью, а на коже оставаться следы, которые придется удалять различными методами;
- Выраженность покраснения остается примерно постоянной в течение длительного времени, увеличиваясь только при усилении действия провоцирующего фактора;
- Покраснение может вызвать различные негативные последствия.
При длительном наличии покраснения кожи лица, как правило, таковое является патологическим. Поэтому если по каким-либо причинам у человека часто и надолго краснеет лицо, необходимо обратиться к врачу для обследования, чтобы выяснить, какие именно заболевания могут вызывать покраснение кожи из имеющихся у него патологий.
Патологические покраснения лица могут носить различные специальные названия, такие, как, например, купероз, розацеа, дерматит и т.д. Подобные названия различных вариантов патологического покраснения лица представляют собой наименования заболевания, одним из ведущих признаков которого является наличие выявленных изменений окраски кожи. То есть, если вариант покраснения лица обозначается каким-либо специальным названием, то это означает, что речь идет о каком-либо специфическом заболевании, для которого характерно именно такое изменение структуры и внешнего вида кожного покрова. Если же покраснение кожи лица не является основным признаком заболевания, то его не обозначают какими-либо специальными терминами, а просто говорят – покраснение на фоне такой-то патологии, синдрома или состояния.
Помимо данного основного разделения покраснений кожи лица на физиологические и патологические, врачи обычно описывают точную локализацию, оттенок, форму пятна, наличие или отсутствие зуда, шелушения, сухости, трещин и других внешних признаков области покраснения. Разделение покраснений на множество разновидностей по данным признакам необходимо для уточнения диагноза, определения оптимальной тактики терапии, а также выяснения, какие именно симптоматические лекарственные препараты необходимы человеку для полного устранения проблемы и улучшения качества жизни на этапе лечения. Ввиду довольно большого спектра различных сочетаний характеристик области покраснения кожи лица приведем их в разделе причин, где сразу же будем указывать, чем могут быть спровоцированы те или иные варианты красноты на лице.
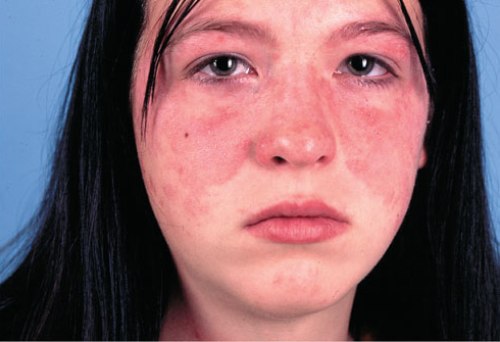
На данной фотографии изображено покраснение лица в форме «бабочки», которое локализовано на носу и щеках. Такой вариант покраснения лица характерен для системной красной волчанки.
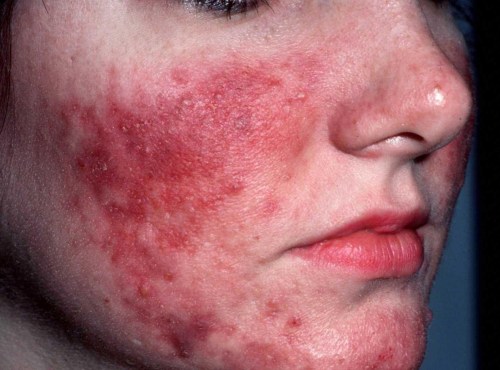
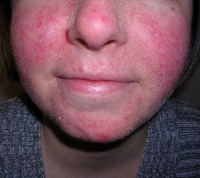
На данной фотографии изображено покраснение лица при розацеа.
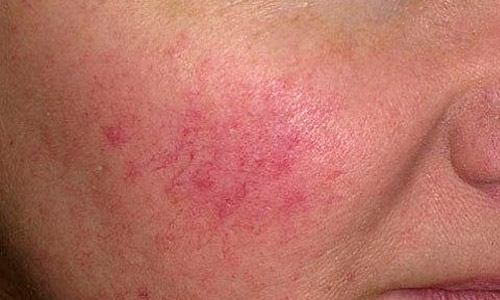
На данной фотографии изображено покраснение лица при куперозе, при котором на коже невооруженным взглядом видны расширенные капилляры.
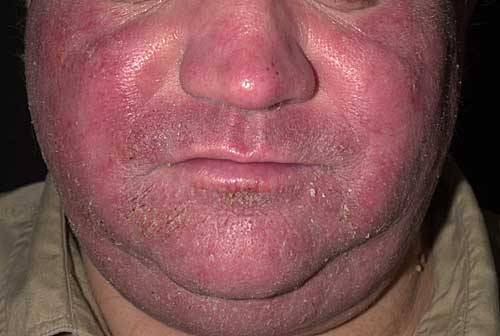
На данной фотографии изображено покраснение лица, характерное для контактного дерматита.

- Краснота яркая;
- Вся кожа лица в той или иной степени красная, однако наиболее выраженное покраснение отмечается на щеках в области роста усов, на подбородке, между губами и носом;
- Покрасневшая кожа отечна;
- Зуд в области покраснений.
Кроме того, зуд и отек при аллергическом покраснении лица могут привести к формированию ранок, царапин и трещинок на коже, в области которых возможно проникновение инфекции и развитие воспалительного процесса.
Аллергическое покраснение лица может возникать эпизодически или протекать в форме дерматита. Эпизодическое покраснение лица возникает при контакте с провоцирующим фактором, на который у человека имеется гиперчувствительность. После прекращения действия данного фактора покраснение лица полностью проходит. Дерматит представляет собой хронический воспалительных процесс кожи лица, поддерживаемый постоянно протекающей аллергической реакцией. Если эпизодические аллергические покраснения кожи лица проходят самостоятельно, то дерматиты требуют серьезного и длительного лечения. При дерматите в области красноты могут появляться прыщики, элементы сыпи, трещинки, пузырьки и гнойнички.
Инфекционное покраснение кожи лица вызывается проникновением в структуры эпидермиса или дермы патогенных микроорганизмов, провоцирующих инфекционно-воспалительный процесс. Наиболее частым инфекционным покраснением лица является демодекоз, при котором в кожный покров попадает клещ. Кроме того, к инфекционным покраснениям кожи лица относят рожу, вульгарные угри, грипп и грибковые заболевания, такие, как трихофития, микроспория и др. Своеобразным вариантом покраснения лица считают красные мелкие высыпания и изменение цвета кожи при инфекционных заболеваниях, протекающих с поражением кожи, например, корь, скарлатина, ветрянка и т.д.
Инфекционные покраснения требуют обязательного лечения при помощи антибиотиков и других противомикробных средств. Характерным признаком инфекционного покраснения кожи лица является наличие строго локализованных очагов, в области которых произошло инфицирование.
В большинстве случаев женщины и мужчины считают реакцию кожи в виде покраснения в ответ на нанесение косметики аллергией, однако это не так. По сути, подобная реакция представляет собой именно воспаление, которое развивается в ответ не неблагоприятное воздействие химических веществ. Воспалительные покраснения могут проходить самостоятельно или требовать лечения в зависимости от выраженности патологического процесса, а также от длительности и силы действия негативного фактора.
Фотосенсибилизация представляет собой повышенную чувствительность кожи к солнечному излучению, возникшую под влиянием приема различных лекарственных средств или проведения каких-либо процедур. При фотосенсибилизации при попадании солнечных лучей на кожу в ней развивается воспалительный процесс, характеризующийся покраснением, зудом и отеком. Фотосенсибилизация проходит после выведения лекарственного препарата, спровоцировавшего ее, из организма и, как правило, не требует специального лечения.
Покраснения кожи при заболеваниях внутренних органов бывают постоянными, не исчезающими ни при каких обстоятельствах. В данном случае покраснение лица является симптомом заболевания, а потому для его устранения необходимо вылечить имеющуюся у человека патологию. В противном случае устранить покраснение лица невозможно.
Итак, покраснение лица различной степени выраженности может развиваться при следующих заболеваниях внутренних органов:
- Повышенная температура тела при любом заболевании или состоянии;
- Сахарный диабет;
- Климакс у женщин («приливы»);
- Атеросклероз;
- Авитаминоз;
- Гипертоническая болезнь;
- Сердечная недостаточность;
- Пониженная кислотность желудочного сока;
- Хронические запоры;
- Повреждение тройничного нерва;
- Прием антибиотиков;
- Гайморит, ринит и другие хронические заболевания ЛОР-органов;
- Глисты;
- Гинекологические заболевания;
- Нарушения пищеварения и заболевания органов желудочно-кишечного тракта (например, гастрит, холецистит и др.);
- Прием атропина;
- Отравление алкоголем или галлюциногенными средствами;
- Аутоиммунные заболевания (системная красная волчанка, при которой на лице образуется покраснение в форме «бабочки»);
- Почечная недостаточность;
- Эритроцитоз (опухоль крови);
- Цирроз печени (хорошо видимые сосудистые звездочки на различных частях лица).

- Сильное эмоциональное напряжение;
- Волнение перед каким-либо важным событием (например, собеседование, выступление перед аудиторией и т.д.);
- Любые сильные чувства или эмоции (страх, стыд, радость, стеснение и т.д.);
- Стресс (блашинг-синдром);
- Депрессия;
- Сниженная самооценка;
- Комплексы, страхи и психологические барьеры перед какими-либо действиями, людьми и т.д.
Отдельно и наиболее подробно следует остановиться на блашинг-синдроме, который характеризуется покраснением лица в любых волнительных или стрессовых ситуациях. Краснота обычно располагается на лице в виде пятен различного размера и долго не проходит. Покраснение лица при блашинг-синдроме может развиваться буквально при любом волнительном моменте, например, знакомство с людьми, выступление, эмоциональная дискуссия и т.д. Невозможность сдержать приступ покраснения лица приносит человеку неудобство и неуверенность в себе, поскольку подобная видимая реакция выдает его волнение, которое хорошо заметно окружающим.
Механизм развития блашинг-синдрома прост – усиленная работа симпатической нервной системы, которая резко расширяет кровеносные сосуды лица не только при сильном стрессе, но и при незначительном волнении. В норме симпатическая нервная система реагирует настолько сильно, что появляется краснота на лице, только при психологическом или эмоциональном воздействии с выраженной силой. А при блашинг-синдроме симпатическая нервная система бурно и резко реагирует с развитием покраснения лица в любых случаях, даже незначительного волнения или напряжения.
При блашинг-синдроме лечение лекарственными препаратами неэффективно, поскольку они не могут изменить реактивность симпатической нервной системы. Единственным эффективным методом лечения блашинг-синдрома является перерезка или наложение клипсы на нерв, идущий от головного мозга к кровеносным сосудам лица, по которому передается сигнал на их резкое расширение, проявляющееся в виде покраснения лица.
Розацеа представляет собой генетически обусловленную высокую реактивность кровеносных сосудов, которые резко расширяются при изменении температуры (переход из холода в тепло или наоборот) или при нахождении в погодных условиях, негативно действующих на кожу (например, ветер, жара, холод, пыльная буря и т.д.). В ответ на воздействие естественных физических факторов окружающей среды у людей с розацеа кожа сильно краснеет и возникает субъективное ощущение жжения. Краснота сохраняется длительное время и является очень выраженной. В принципе, в норме кожа при неблагоприятных условиях окружающей среды краснеет и у здоровых людей, но через некоторое время после перехода в комфортные условия, она бесследно проходит. При розацеа же краснота после перехода в благоприятные условия держится еще довольно долго.
Розацеа помимо покраснения кожи может протекать еще в двух формах, таких, как: розовые угри и утолщение носа с образованием на коже бугорков и узелков. Раньше считалось, что покраснение лица, розовые угри и утолщение носа являются последовательными стадиями розацеа, однако в настоящее время это опровергнуто. Поэтому изолированное покраснение лица, розовые угри и утолщение носа считаются тремя разными формами розацеа, которые в очень редких случаях могут переходить друг в друга.
Купероз представляет собой расширенные кровеносные сосуды на коже, которые никогда не спадаются, вследствие чего лицо постоянно окрашено в ярко-красный цвет. Обычно купероз является следствием различных заболеваний (например, гипертонии, розацеа, цирроза печени, гастрита с пониженной кислотностью и т.д.) или длительного пребывания на улице в неблагоприятных условиях (например, работа на улице в зимнее время и т.д.). Диагностика купероза очень проста, поскольку при этом состоянии на коже четко видны ярко-красные или бардовые расширенные извитые кровеносные сосуды, так называемые «сосудистые звездочки».
Помимо купероза и розацеа, покраснение лица может быть спровоцировано следующими сосудистыми заболеваниями:
- Гемангиома кожи;
- Синдром Казабаха-Меритт , развивающийся у новорожденных (на коже лица могут быть гемангиомы, сочетающиеся с анемией и сниженным общим количеством тромбоцитов в крови);
- Синдром Клиппеля-Треноне-Вебера является наследственным заболеванием и характеризуется наличием красных пятен («винных пятен») на коже, в том числе на лице, которые сочетаются с варикозным расширением вен и гипертрофией мышц, костей, связок и сухожилий;
- Болезнь Ослера-Рандю является наследственным заболеванием, при котором на коже лица имеются многочисленные сосудистые «звездочки»;
- Синдром Луи-Бар проявляется сосудистыми «звездочками» на коже лица, нарушением координации движений, а также сниженным иммунитетом.
Покраснение лица может сочетаться с другими симптомами, такими, как зуд, сухость или жжение. Устойчивые и типичные симптомокомплексы в виде сочетания покраснения с зудом, жжением, сухостью или шелушением кожи являются признаками определенных состояний и заболеваний.
Покраснение и шелушение кожи лица наиболее часто развиваются при повышенной чувствительности к погодным условиям (жара, мороз, ветер), при демодекозе, а также при использовании некачественной косметики. Если же шелушение и краснота сохраняются более 20 дней, то речь идет об авитаминозе или о кожных заболеваниях, таких, как псориаз, экзема, дерматиты и др.
Покраснение и зуд кожи лица характерны для аллергических реакций. Однако если зуд сочетается с шелушением или сухостью кожи лица или сохраняется дольше 20 дней, то с высокой степенью вероятности у человека развилось кожное заболевание.
Сухость и покраснение кожи лица обычно сопровождается шелушением и, соответственно, характерны для аллергических реакций, повышенной чувствительности к погодным условиям, использовании некачественной косметики или большого количества косметических средств, авитаминоза или кожных болезней. Кроме того, сухость и покраснение кожи характерны для заболеваний внутренних органов.
Покраснение и жжение кожи лица характерны для розацеа и аллергических реакций. Кроме того, покраснение с ощущением жжения развивается после длительного нахождения в неблагоприятных для кожи условиях или на фоне резкого расширения кровеносных сосудов, например, на жаре, на морозе, на ветру, в положении с низко опущенной головой, после усиленной физической работы или тренировки, в момент волнения и т.д.
Покраснение кожи лица вокруг носа, как правило, является симптомом периорального дерматита или заболеваний органов пищеварительного тракта.

Симптоматическая терапия покраснения лица заключается в уменьшении выраженности данного явления в данный конкретный момент времени. То есть, по сути, симптоматическое лечение представляет собой устранение симптома (покраснения лица) на некоторый промежуток времени. Для симптоматического устранения красноты на лице используются специальные средства, способные сузить кровеносные сосуды, такие, как Нафтизин, сок алоэ, умывание прохладной водой и другие.
Салонные косметологические процедуры позволяют устранить покраснение лица, однако насколько долго сохранится эффект зависит от общего состояния организма человека, наличия хронических заболеваний, а также ухода за кожей. Так, если покраснение лица спровоцировано заболеваниями внутренних органов, то через некоторое время после устранения при помощи салонных процедур данная проблема появится вновь. Однако косметические процедуры эффективны и поэтому ими можно пользоваться, как симптоматическим лечением покраснения лица.
Так, при покраснении лица, связанном с воздействием внешних физических факторов, наиболее эффективен поверхностный химический пилинг. При покраснении кожи с шелушением наилучшим эффектом обладают криомассаж и механическая чистка. А при наличии сосудистых «звездочек» необходимо провести процедуру их лазерной или электрокоагуляции.
Помимо этиотропного и симптоматического лечения, чтобы уменьшить выраженность и профилактировать появление покраснений на лице следует постоянно придерживаться следующих правил:
- Умываться только слегка теплой водой примерно 32 – 34 o С;
- Не растирать лицо после умывания полотенцем, а мягко промакивать салфетками;
- Косметические средства наносить на кожу легкими похлопывающими движениями, а не энергичными растираниями;
- Не распаривать лицо;
- Не принимать длительно горячие ванны или душ;
- Отказаться от посещения сауны или бани;
- Не наносить на лицо горячие маски;
- Не использовать жестких агрессивных скрабов, лосьонов на спиртовой основе, ароматизированных гелей и мыла;
- Использовать мягкие средства для очищения кожи и снятия макияжа, не содержащие отдушек;
- Утром наносить на кожу подходящее увлажняющее средство, а вечером после очищения питательный крем;
- Исключить из рациона питания крепкий чай, кофе, алкоголь, острые, сладкие, жареные блюда, выпечку, конфеты и шоколад, а также фаст-фуд;
- Отказаться от курения;
- Не наносить на лицо тяжелые тональные крема, а при необходимости маскировать покраснения пользоваться зеленым консилером.
Чтобы укрепить стенку сосудов и уменьшить выраженность покраснений рекомендуется выбирать косметические средства, содержащие зеленый чай, мимозу, каштан, зеленое яблоко или апельсин, поскольку экстракты данных растений улучшают сосудистый тонус.

Оптимальными свойствами для устранения красноты на лице обладают экстракты алоэ, ромашки, петрушки, зеленого яблока, каштана, мимозы, а также масло лаванды, зеленого чая, герани, виноградных косточек и миндаля. Данные компоненты должны содержаться в косметических средствах, используемых для устранения покраснений лица. Если такую косметику подобрать по каким-либо причинам невозможно, то следует в свои обычные косметические средства добавлять указанные масла в пропорции 1 капля на половину чайной ложки крема или лосьона.
Покраснения кожи лица: розацеа — причины и факторы риска, симптомы и осложнения, лечение и профилактика — видео
Покраснения кожи лица: блашинг-синдром (эритрофобия) — причины, методы лечения, осложнения и побочные эффекты операции (комментарии хирурга) — видео
Покраснение кожи лица: демодекоз — причины (клещ демодекс), виды (первичный, вторичный), клинические проявления и симптомы, диагностика (обследование, соскоб) и методы лечения, профилактика (уход за кожей лица и правильное питание), советы косметолога — видео
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник