Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
На сегодняшний день прививки применяются для борьбы с тяжелыми инфекционными заболеваниями во всех развитых странах. Прививка позволяет выработать невосприимчивость к заболеванию, в результате чего человек становится неуязвим для данной инфекции. К сожалению, невозможно создать иммунитет против нескольких опасных инфекций одновременно, то есть при помощи одной вакцины. Поэтому для выработки невосприимчивости к каждому конкретному заболеванию необходимо делать специальную прививку, направленную против конкретной патологии.
Список смертельно опасных для человека инфекций очень широк, но прививки делаются только против ограниченного числа болезней, имеющих широкое распространение на конкретной территории. Например, людям, проживающим в условиях умеренного климата, нет необходимости прививаться против желтой лихорадки, которая распространена лишь в жарком, тропическом климате.
Многие люди считают, что россиянам не нужно прививаться от оспы, которая также очень редка в нашей стране, расположенной довольно холодном климатическом поясе. Однако это ошибочное мнение, поскольку именно на территории России расположены самые большие в мире природные резервуары черной оспы и сибирской язвы, находящиеся в восточной Сибири. Возбудители этих крайне опасных инфекций способны сохраняться в неблагоприятных условиях очень долго — споры живут до ста лет. Поэтому стоит микробу попасть в «непривитый организм», как он вызовет смертельное заболевание. Инфекция очень заразна, поэтому риск эпидемии колоссален.
Когда человек делает прививку против какого-либо заболевания, ему вводятся частицы или целые микробы – возбудители данной инфекции, находящиеся в ослабленном состоянии. Слабый микроб-возбудитель вызывает инфекцию, протекающую очень легко. В результате воспаления происходит наработка специфических антител, которые способны уничтожать именно данный, введенный микроб. Затем организм начинает выработку клеток памяти, которые будут циркулировать в крови некоторый промежуток времени, длительность которого зависит от типа инфекции. Клетки памяти против некоторых инфекций сохраняются всю жизнь, а другие только несколько лет. В итоге, при попадании микроба–возбудителя в привитый организм, клетки памяти сразу же его распознают и уничтожают — в результате человек не заболевает.
Поскольку введение вакцины вызывает слабое воспаление, то закономерно развитие различных реакций со стороны организма. Рассмотрим различные реакции на прививки, их длительность, выраженность, а также в каких случаях они становятся признаками неблагополучия, что требует квалифицированной врачебной помощи.
Дети в возрасте от года до 14 лет получают те же прививки, что и до года. Такая процедура называется ревакцинацией. Она необходима для выработки стойкого иммунитета против инфекций на длительный промежуток времени. Министерство здравоохранения утвердило следующий календарь прививок для детей с возраста 1 года, находящихся на территории России:
1. 12 месяцев – прививки против кори, краснухи и свинки. Четвертая прививка — против гепатита В, если она проводится по схеме 0 – 1 – 2 – 12 (первая вакцина в роддоме, вторая – в 1 месяц, третья – в 2 месяца, четвертая – в 12 месяцев).
2. 1,5 года – повторное введение вакцины АКДС (против коклюша, дифтерии и столбняка) и повторные прививки против полиомиелита и гемофильной палочки.
3. 20 месяцев – третья вакцина против полиомиелита.
4. 6 лет – вторая прививка против кори, краснухи и свинки.
5. 6–7 лет – повторная прививка против дифтерии и столбняка (АДС).
6. 7 лет – повторная прививка против туберкулеза.
7. 14 лет – третья прививка против дифтерии, столбняка, полиомиелита и туберкулеза.
Дети, ранее не привитые от гепатита В, могут начать вакцинацию в любое время, по достижении возраста 1 года. Также по желанию проводится ежегодная вакцинация против гриппа. С возраста 1 года до 18 лет необходимо проводить иммунизацию против краснухи, которая может негативно сказываться на способности к зачатию у девочек.
После того, как ребенку поставили вакцину, аккуратно оденьте малыша. Если у вас есть какие-либо вопросы, обязательно задайте их врачу или медицинской сестре, и получите ответ. Запомните или запишите все рекомендации о том, как вести себя дома с ребенком.
После прививки останьтесь в здании учреждения, где был поставлен укол, минимум на 20–30 минут. Это необходимо для того, чтобы выяснить, разовьется ли сильная аллергическая реакция на прививку. Если такая реакция начнет развиваться, ребенку сразу на месте окажут необходимую помощь, которая заключается во внутривенном введении ряда препаратов.
Заранее приготовьте любимую игрушку или лакомство для ребенка, и дайте их ему после выхода из кабинета, где сделали инъекцию. Некоторым детям помогает успокоиться грудь, если у матери есть молоко.

Подъем температуры может произойти через 3 часа после прививки, и держаться до трех суток. У некоторых детей бывают небольшие повреждения центральной нервной системы, что приводит к развитию судорог при повышении температуры. Этого явления не следует пугаться. Напротив — прививка с последовавшим за ней подъемом температуры помогла выявить последствия родовой травмы, которые требуют коррекции у невропатолога. После спада температуры обязательно посетите невропатолога и пройдите курс терапии.
Если ваш ребенок склонен к судорогам в ответ на повышение температуры, то для него безопасный порог её повышения составляет максимум 37,5 o С. Для детей, не имеющих склонности к судорогам, безопасный порог повышения температуры составляет 38,5 o С.
Итак, при подъеме температуры после прививки не сбивайте ее, если она ниже безопасного порога. Если же температура повышается сильно (выше безопасного порога) — дайте ребенку жаропонижающее на основе парацетамола, или введите свечу в прямую кишку. Ни в коем случае нельзя применять Аспирин (ацетилсалициловую кислоту). Для облегчения состояния ребёнка после прививки на фоне подъема температуры можно слегка обтирать его тряпочкой, смоченной теплой водой (ни в коем случае не холодной). Не кормите ребенка обильно, давайте ему больше теплого питья. Не старайтесь закутать его — наоборот, одевайте легко, укрывайте неплотными одеялами или простынями.
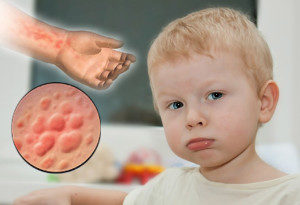
Сыпь после прививки может развиваться только на участке тела рядом с местом инъекции, или по всей поверхности. У некоторых детей возможно развитие сыпи в качестве реакции на прививку. Обычно она проходит самостоятельно в течение 2–3 суток, без дополнительного лечения. Однако если ребенок склонен к аллергии — лучше обратиться к врачу, который определит, вызвана сыпь приступом аллергии или вакциной.
Часто сыпь после прививки вызывается погрешностями в питании. Это обусловлено тем, что ребенок ест через силу, его кишечник работает слабо, и любой пищевой аллерген может привести к развитию сыпи. К таким потенциально опасным продуктам относят яйца, клубнику, цитрусовые, дрожжи и т.д.
Чтобы купировать развитие сыпи, рекомендуется после прививки принимать антигистаминные препараты – Супрастин, Зиртек, Эриус, Телфаст и т.д. Все эти препараты эффективны, но Супрастин является лекарством первого поколения, который имеет побочный эффект в виде сонливости. Многие родители считают его устаревшим и неэффективным, но как раз именно он — самый мощный в подавлении аллергии, а его недостаток — в наличии побочных реакций.
Желудочно-кишечный тракт ребенка является очень чувствительным и неустойчивым, поэтому прививка способна вызвать расстройства пищеварения. Это связано с двумя причинами:
1. Прививка содержит микробы, которые способны оказать воздействие на слизистую кишки. Если перед инъекцией ребенок имел любые проблемы с пищеварением (например, вздутие живота, колики или запор), то кишечник ослаблен, и прививка вполне может спровоцировать понос.
2. Родители накормили ребенка слишком обильно, против его желания или продуктами, которые вызвали расстройство пищеварения.
Если понос удается прекратить приемом Бактисубтила и его аналогов, то беспокоиться не стоит. Если же цвет кала стал зеленым, или появилась примесь крови, или понос не удается остановить в течение суток — необходимо обратиться к врачу.
Ребенка можно купать при условии, что он хорошо себя чувствует, и у него нет температуры. Нельзя купать ребенка только после пробы Манту, до момента фиксации ее результатов. Любая другая прививка не является противопоказанием. Если у малыша появилась реакция в месте укола, не бойтесь выкупать его. Вода наоборот успокоит раздраженную кожу, поможет уменьшить покраснение и отек в области укола.
Помните, что при решении вопроса о мытье ориентироваться следует на состояние ребенка. Хорошее самочувствие и отсутствие реакции на прививку в виде температуры означает, что купание не будет опасным.
Вопреки расхожему мнению место инъекции можно мочить — то есть ребенка можно спокойно купать. Нельзя мочить только пробу Манту до момента фиксации результатов. После того, как вакцина была введена, приведите малыша домой и наблюдайте за его состоянием. В этот же день купать его нежелательно, поскольку в организме идет напряженная работа иммунной системы. Даже если нет температуры, и малыш чувствует себя отлично, воздержитесь от дополнительной нагрузки в виде мытья. Купание в день прививки может немного ослабить иммунную систему, как бы отвлечь ее, что спровоцирует усиление реакции на вакцину.
Начиная со следующего дня после вакцинации, если ребенок чувствует себя хорошо, и у него отсутствует температура, его можно купать согласно обычному режиму. Если после процедуры повысилась температура — отложите купание до ее нормализации. Как только температура спадет, можно купать ребенка.
Однако наличие температуры или недомогание не является противопоказанием для умывания, чистки зубов и подмывания ребенка. Эти гигиенические мероприятия необходимо выполнять. А если малыш потеет — вытирайте его влажным полотенцем и меняйте одежду на сухую. Пот может раздражать место инъекции, поэтому лучше обмывайте или протирайте этот участок кожи, содержа его в чистоте.
Если уплотнение не рассасывается в течение месяца, и на нем заметны какие-либо синячки, необходимо обратиться к хирургу, поскольку в месте инъекции могла сформироваться гематома, которая потребует лечения. Если уплотнение начинает кровоточить или гноиться, следует немедленно обратиться к врачу.
В целом, если уплотнение просто прощупывается, но на поверхности кожи нет никаких ранок или синяков, кожа не отличается от соседних участков — то нет поводов для беспокойства. Такое уплотнение может рассасываться довольно долго, если вакцина попала в область тела, где мало кровеносных сосудов.
К сожалению, каждая прививка имеет спектр применимости. Иными словами, препарат может быть введен ребенку только при соблюдении ряда условий, которые определяются для каждой вакцины индивидуально. В этом заключена основная опасность прививок. Однако, согласно опыту врачей всех стран и данным Всемирной организации здравоохранения, прививки вызывают осложнения, в том числе у детей, только в случае нарушения правил и техники вакцинации. Проиллюстрируем это наглядными примерами, касающимися основных прививок:
1. После вакцинации от оспы ребенок заболел энцефалитом. Такая ситуация сложилась потому, что ему поставили прививку, несмотря на высокое внутричерепное давление в период новорожденности. Инструкция на этот счет дает ясные указания – прививать не ранее чем через год после нормализации внутричерепного давления. Но прививку ввели в полгодика — т.е. ребенок заболел вследствие нарушения правил вакцинации.
2. Сильная аллергия и удушье после прививки против дифтерии. Ребенка привили на фоне диатеза, кроме того прямые родственники (мать и бабушка) являются аллергиками. На этот счет инструкция дает указание – делать прививку спустя полгода после исчезновения признаков диатеза на кожных покровах. В итоге в данной ситуации несвоевременная вакцинация привела к усилению аллергического воспаления.
3. Заболел полиомиелитом после введения вакцины от полиомиелита. Ребенку ввели вакцину через несколько дней после того, как он переболел сильным расстройством пищеварительного тракта. Этого делать нельзя, поскольку полиомиелит относится к энтеровирусам, проникающим в организм именно через кишечник. Не восстановившийся детский кишечник был слаб, и не справился со слабыми частицами вируса полиомиелита, что привело к инфицированию и заболеванию. Вакцина против полиомиелита должна применяться не ранее чем через 1,5 месяца после желудочно-кишечного заболевания.
Простудные заболевания после прививок не стоит соотносить с вакцинацией. Дело в том, что вакцина активирует одну определенную часть иммунных клеток, а многочисленные простуды у детей связаны с несостоятельностью совершенно других клеток. Конечно, все в организме взаимосвязано, но способность вырабатывать клетки памяти имеется у ребенка еще в утробе матери, а вот защита от многочисленных микробов, вызывающих простуды, формируется только к 5–7 годам. Часто родители сами провоцируют простуду ребенка после прививки, когда неосознанно стараются одеть потеплее, накормить посильнее и т.д. В итоге простуда становится логическим завершением того, что ребенок одет неадекватно условиям на улице или дома. Перекармливание сильно ослабляет иммунитет в принципе, поэтому не стоит этого делать никогда.
Чтобы предотвратить частые заболевания у ребенка после начала посещения детского сада, постарайтесь сделать все прививки заранее, за несколько месяцев до похода в сад. Это даст возможность организму ребенка благополучно перенести их.
Для обычных здоровых людей ребенок после прививки абсолютно не заразен. Опасность может сохраняться только для людей, имеющих ослабленный иммунитет, например:
- беременные женщины;
- больные с новообразованиями;
- люди, перенесшие тяжелое заболевание и находящиеся в периоде реабилитации;
- пациенты после серьезной операции;
- больные ВИЧ/СПИД.
Если температура поднялась выше 38,5 o С, дайте ребенку Анальгин в дозе 125 мг (1/4 таблетки) и парацетамол-содержащие препараты (например, Панадол, Тайленол и т.д.). В иных случаях регулярно обтирайте ребенка полотенцем, смоченным теплой водой, для снижения температуры тела. Ни в коем случае не применяйте для обтираний водку или уксус.
После введения вакцин АКДС, АДС, ИПВ и гепатита В обязательно дайте ребенку антигистаминные препараты, которые рекомендовал врач (например, Супрастин, Зиртек, Эриус и т.д.).
Кормите ребенка привычными продуктами, не пытайтесь дать ему что-нибудь новенькое, так как это может спровоцировать аллергическую реакцию или расстройство пищеварения.
Если место инъекции стало красным, образовалось уплотнение или припухлость, поставьте на это место компресс с согревающим эффектом, или накладывайте влажную повязку. Повязку необходимо менять каждые несколько часов.
К осложнениям прививок относят ряд патологических состояний, которые вызваны именно вакцинацией, оказавшей сильное воздействие, в сочетании с индивидуальными особенностями организма человека. Реакции на прививку в виде температуры, покраснения или припухлости места укола, недомогания и сыпи — не являются осложнениями. К осложнениям вакцинации, согласно определению Всемирной организации здравоохранения, относят «стойкие и тяжелые нарушения здоровья». Осложнения развиваются крайне редко – в среднем один случай на 100 000 привитых.
Итак, возможные осложнения прививок:
- анафилактический шок;
- сильная аллергия;
- сывороточная болезнь;
- энцефалит;
- энцефаломиелит;
- миелит;
- неврит;
- радикулит;
- менингит;
- судороги центрального генеза в течение года после прививки;
- миокардит;
- нефрит;
- тромбоцитопеническая пурпура;
- анемия;
- артрит;
- генерализованная БЦЖ–инфекция.
Согласно исследованиям, развитие осложнений после прививок обусловлено следующими факторами:
1. Хранение вакцин в неподходящих условиях (заморозка, разогревание и т.д.).
2. Неправильное введение препарата (внутримышечное введение вакцин, которые должны быть только подкожными).
3. Несоблюдение правил вакцинации (активное не выяснение противопоказаний).
4. Индивидуальные особенности (сильная аллергия при введении вакцины во второй и третий раз).
5. Наличие инфекционного процесса, на фоне которого ввели вакцину.
Таким образом, известная истина о том, что все имеет свои показания и противопоказания, которые необходимо строго соблюдать, подтверждается. Поэтому, чтобы избежать развития осложнений, следует четко соблюдать инструкции по вакцинации – правильно вводить препарат, выяснять, были ли какие-либо заболевания, на фоне которых ребенка нельзя вакцинировать и т.д. Необходима индивидуальная работа с родителями и детьми.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
Вакцинация, с момента ее «изобретения» и по сей день, является самым эффективным способом профилактики инфекционных заболеваний, нередко — смертельно опасных.
Согласно Национальному календарю профилактических прививок, в наше время во всех регионах России детям (в отсутствие очевидных противопоказаний к прививкам) ставят следующие вакцины:
- 1 В первые сутки после рождения — первая прививка от вирусного гепатита В;
- 2 На 3-7 день жизни — прививка от туберкулеза (БЦЖ);
- 3 В 1 месяц — вторая прививка от вирусного гепатита В;
- 4 В 2 месяца — первая вакцинация против пневмококковой инфекции
- 5 В 3 месяца — первая вакцинация против столбняка, коклюша и дифтерии (комбинированная вакцина АКДС) и первая прививка от полиомиелита;
- 6 В 4,5 месяца — вторая прививка АКДС, вторая прививка против пневмококковой инфекции и вторая прививка от полиомиелита;
- 7 В 6 месяцев — проводится третья прививка от вирусного гепатита В, третья вакцинация АКДС и третья прививка от полиомиелита;
- 8 В возрасте 1 года проводят вакцинацию против кори, краснухи и эпидемического паротита.
- 9 В 15 месяцев — ревакцинация против пневмококковой инфекции;
- 10 В 18 месяцев — первая ревакцинация против полиомиелита и первая ревакцинация против дифтерии, коклюша и столбняка;
- 11 В 20 месяцев — вторая ревакцинация против полиомиелита;
- 12 В 6 лет — ревакцинация против кори, краснухи, эпидемического паротита;
- 13 В 6-7 лет проводится вторая ревакцинация против дифтерии и столбняка, а также ревакцинация против туберкулеза;
- 14 На пороге 14-летия детям проводят третью ревакцинацию против дифтерии и столбняка, а также третью ревакцинацию против полиомиелита.
Поскольку любая вакцина в детском возрасте – это определенный стресс для неокрепшего детского организма, нужно быть готовым к возможным осложнениям. Однако даже потенциально вероятные негативные последствия у ребенка после прививки все равно в десятки раз менее серьезные, чем последствия заражения любой из перечисленных болезней.
Родители должны понимать, что между реакциями на вакцину и осложнениями после прививки существует огромнейшая разница.
С вакцинами и ее компонентами обычно связывают два очень важных понятия — иммуногенность вакцины и реактогенность. Первое характеризует способность вакцины к выработке антител. Проще говоря — одни вакцины могут «заставить» организм уже после первой прививки выработать надлежащую защиту (и значит, эти вакцины обладают высокой иммуногенностью), а другие приходится повторять для того, чтобы достигнуть необходимого количества антител (и значит, такие вакцины обладают низкой иммуногенностью).
Но вакцина никогда не состоит из одного лишь компонента — антигена, необходимого для выработки антител (иммунитета). Кроме него в вакцину обычно входит и некоторое количество «побочных» компонентов — например, фрагменты клеток, всевозможные вещества, помогающие стабилизировать вакцину и т.п.
Вот именно эти компоненты и могу вызывать у детского организма всевозможные нежелательные реакции после прививки (например: повышение температуры, уплотнение в месте укола, покраснение кожи, тошноту и потерю аппетита и другие). Совокупность этих потенциально возможных реакций и называется словом «реактогенность вакцины».
Реакции у ребенка после прививки могут быть:
- общие (повышение температуры, снижение аппетита, слабость, легкая сыпь на теле ребенка и т.п.);
- местные (когда именно на месте введения вакцины в организм у ребенка после прививки проявилась та или иная реакция — покраснение, уплотнение, раздражение и прочие).
И тому есть научное объяснение: зачастую для достижения максимальной иммуногенности той или иной вакцины необходим определенный временный воспалительный процесс в организме. И ради него во многие современные вакцины специально добавляются особые вещества — адъюванты. Эти вещества вызывают в месте введения вакцины местный воспалительный процесс, тем самым привлекая к самой вакцине максимально возможное количество иммунных клеток.
А любой воспалительный процесс, даже самый незначительный, может вызвать и повышение температуры, и вялость и потерю аппетита и прочие временные симптомы. Которые в контексте проведенной вакцинации принято считать допустимыми.
Местные реакции после прививки у ребенка могут не проходить достаточно долго — например, уплотнение и покраснение в месте укола может рассасываться вплоть до 2 месяцев. Однако, никакого лечения эта ситуация не требует, кроме времени и терпения со стороны родителей.
Напомним: разница между реакцией на вакцину (даже если в обывательском представлении она и кажется негативной) и осложнением после прививки колоссальна.
Реакция у ребенка после прививки — это всегда прогнозируемое и временное явление. Например, на вакцину АКДС реагируют почти все ребятишки (около 78 из 100) — у них либо температура повышается в первые дни после прививки, либо появляется вялость и потеря аппетита и т.д. И врачи, как правило, предупреждают родителей об этом изменении самочувствия ребенка после прививки, указывая на то, что подобная реакция обязательно пройдет сама по себе спустя 4-5 дней.
И еще один принципиально важный момент: какой бы негативной в вашем, родительском, понимании, ни была реакция на первую вакцинацию (ту же АКДС или прививку против полиомиелита, которые всегда делаются не сразу, а интервалов во времени), это не повод отменять последующие прививки. Ведь в подавляющем большинстве случаев эти реакции — допустимы и носят временный характер.
Совсем другое дело — осложнения после прививки. Они всегда носят более тяжелый характер, чем просто реакции организма на вакцину, и они всегда непредсказуемы точно также, как непредсказуем первый приступ аллергии.
Действительно, происходят время от времени крайне редкие случаи, когда организм ребенка демонстрирует явную непереносимость к тому или иному компоненту вакцины. Провоцируя тем самым возникновение осложнения.
К сожалению, медицинская наука пока не придумала способа осуществлять некие предварительные пробы, с помощью которых можно было бы выявить в ребенке ту или иную редкую непереносимость к данной вакцине.
Возникновение у ребенка осложнений на введение той или иной вакцины зависит исключительно от индивидуальных особенностей организма этого ребенка, и никоим образом не зависит от вакцины. Тогда как вероятность возникновения реакций и степень их тяжести, наоборот, во многом зависит именно от качества прививки. Иными словами, родители, покупая более дорогие, современные, очищенные вакцины для своего ребенка, безусловно уменьшают риск проявления у него общих и местных реакций после прививки. Но, увы, это не гарантирует отсутствие осложнения — оно может быть в любом случае.
Однако, нет никакого повода впадать в панику и отказываться от вакцинации вообще, боясь осложнений. Потому что по статистике, риск получить осложнение после прививки все равно в сотни раз меньше, чем заболеть опаснейшей инфекцией, будучи не привитым.
Итак, коротко и лаконично — о том, что надо и чего не надо делать с ребенком в первые дни после вакцинации, чтобы максимально исключить.
Что надо и можно делать после прививки:
- Гулять на свежем воздухе не просто можно, но и нужно!
- Но следует избегать места общего пользования (то есть в течение 3-5 дней гулять не на детской площадке, а в парке, не посещать вместе с малышом супермаркеты, банки, библиотеки, поликлиники и т.п.);
- Если поднимается температура — дать жаропонижающее: парацетамол и ибупрофен (но не давать лекарства профилактически!);
- Купаться однозначно можно.
Чего не надо делать после прививки:
- Принципиально менять образ жизни (а именно — пренебрегать прогулками и купанием);
- Давать малышу жаропонижающие препараты в профилактических целях (то есть еще до того, как у него начнет повышаться температура);
- Заставлять ребенка есть, если он отказывается от еды.
И самое главное, что обязаны делать родители ребенка в первое время после прививки — тщательно наблюдать за его состоянием. А также — терпеливо ждать несколько дней в случае появления реакций организма на вакцинацию, и не мешкая обратиться к врачу в случае возникновения осложнений.
источник
Доброго времени суток, дорогие родители. В этой статье мы поговорим о том, как чувствует себя ребёнок после прививки полиомиелита. Вы узнаете, какой должна быть реакция организма на введённую вакцину, а также о возможных последствиях данной прививки.
Для того, чтобы организм малыша нормально отреагировал на ведение вакцины, нужно соблюдать определённые правила. Самым главным является абсолютное здоровье карапуза. Кроме того, что важно отсутствие болезни в данный момент, также недопустимо, чтоб процесс выздоровления начался меньше, чем за две недели до того, как назначено прививку. Желательно, чтоб ребёнку укрепляли иммунитет перед вакцинацией.
- Перед прививкой важно пройти осмотр педиатра, сдать клинические анализы мочи и крови. Стоит знать, что в основном педиатры не назначают никакие исследования. Однако, лучше всё-таки настоять на их проведении.
- Позаботьтесь о том, чтобы малыш накануне не переедал, а лучше, чтоб он был голодным в момент введение прививки и через час после этого.
- Уделите большое внимание обильному питью.
- Для того, чтобы снизить риск развития аллергической реакции, рекомендуется три дня перед планируемой прививкой, давать малышу антигистаминные средства. Однако, приём данных препаратов должен быть назначен только доктором, не стоит заниматься самолечением, вы можете навредить своему ребёнку.
Последствия введения инактивированной вакцины:
- Высокая температура.
- Сильное высыпание на поверхности тела.
- Затруднённость дыхания.
- Отёчность лица, конечностей.
Практически все эти симптомы говорят о наличии аллергической реакции на введённый препарат. Если у вашего малыша наблюдается хотя бы один из вышеперечисленных признаков, необходимо сразу обратиться за помощью к доктору.
Что касается оральной вакцины, она значительно чаще вызывает последствия, и данные побочные реакции значительно серьёзнее, чем при ИПВ. К ним относятся:
Начиная с четвёртого и заканчивая тринадцатым днём после вакцинации, у малыша проявляются симптомы полиомиелита: резко повышается температура, развивается паралич, начинаются болевые ощущения в мышцах, в спине. После установления диагноза, ребёнка положат в инфекционную больницу для стационарного лечения.
Необходимо знать, что даже при нормальном течении послепрививочного периода, могут наблюдаться определённые изменения в состоянии ребёнка. Конечно, желательно, чтоб доктор предварительно предупреждал о возможных проявлениях.
После применения оральной полиомиелитной вакцины могут наблюдаться такие реакции:
- Высыпания на коже, которые проходят при приёме антигистаминных препаратов.
- Частая диарея, особенно в первые сутки.
- Повышение температуры не выше 37,6 градусов. Может держаться до 14 дней. Если температура поднимается выше данного показателя, появляются сопутствующие симптомы, необходимо срочно обратиться на приём к доктору. Такой процесс уже не будет считаться нормальным.
- Гиперемия кожи в месте инъекции.
- Уплотнение и болезненные ощущения в месте укола.
- Ухудшение аппетита, нарушение сна.
- Практически незаметное повышение температурного показателя.
- Капризность.
Как вы понимаете, реакции такого характера, не нуждаются ни в каком лечении. При аллергических высыпаниях могут назначаться антигистаминные препараты. Что касается всего остального, то, как правило, все процессы в организме нормализуются без вмешательства медикаментов.
Последствия после вакцинации полиомиелита бывают крайне редко. Однако, стоит знать, по каким причинам они могут возникать:
Кроме того, важно знать, какие болезни являются противопоказаниями к проведению вакцинации, в частности оральной вакцины:
- Иммунодефицит.
- Приём иммуносупрессоров.
- Неврологические отклонения.
- Приём антибиотиков.
При приёме инактивированных вакцин противопоказания такие:
- Сильная аллергия.
- Онкологические образования.
источник
Можно ли делать одновременно прививки АКДС и полиомиелит и в каком возрасте? Легко ли переносят её дети и какие возможны последствия? Нужна ли особая подготовка к такой вакцинации и какие меры помогают её легче перенести?
АКДС делают для защиты ребёнка от дифтерии, столбняка и коклюша. Риск инфицирования этими заболеваниями очень велик, при этом дети тяжело переносят такие опасные инфекции. Полиомиелит даёт осложнения в виде паралича конечностей. Поэтому вакцинация против этих заболеваний введена в национальный календарь прививок большинства стран мира. В российском календаре сроки иммунизации против дифтерии, столбняка, коклюша и полиомиелита совпадают, поэтому прививки от этих инфекций часто делают одновременно разными вакцинами, в плановом порядке.
Можно ли вместе делать прививку АКДС и полиомиелит? — такое сочетание не представляет опасность для здорового ребёнка. Побочные явления при совместном введении препаратов не увеличиваются по сравнению с раздельной вакцинацией. А соблюдение правил и своевременная подготовка ребёнка предупреждают развитие нежелательных последствий.
Первый раз прививка АКДС, как и полиомиелит ставится согласно календарю в трёхмесячном возрасте ребёнка. Вторую прививку АКДС, как и против полиомиелита делают в 4,5 месяца. Лучше вакцинировать малыша тем же препаратом, что в первый раз, но можно заменить и на другую вакцину с таким же содержанием антигенов. Третью иммунизацию вакцинами АКДС и против полиомиелита осуществляют в шестимесячном возрасте. Она должна быть сделана с обязательным перерывом в 1–1,5 месяца после предыдущей.
Если в этом возрасте прививка АКДС по каким-то причинам была отклонена, то потом её вводят 3 раза с интервалом в 1,5 месяца. А ревакцинацию делают спустя год после последней инъекции.

- в 18 месяцев — первая ревакцинация АКДС и полиомиелит;
- в 20 месяцев — вторая ревакцинация полиомиелита;
- в 6–7 лет — вторая ревакцинация против столбняка и дифтерии вакциной АДС-М (без коклюшного компонента);
- в 14 лет — третья ревакцинация против дифтерии, столбняка и полиомиелита.
Препарат АКДС используют лишь до четырёхлетнего возраста, после чего начинают применять импортную вакцину. Кроме того, детям от 4 до 6 лет ставят вакцину АДС, а после 6 — АДС-М.
Одновременно с вакциной АКДС или её импортным аналогом «Инфанрикс», вводят инактивированную полиовакцину или живую оральную от полиомиелита ОПВ.
Прививки АКДС и против полиомиелита могут вызывать побочные действия, которые чаще проявляются на протяжении первых трёх дней. Нежелательные симптомы может вызвать любой антиген из этих вакцин по отдельности или, возможно, их совместное воздействие. Но наиболее реактогенным является коклюшный компонент вакцины АКДС — именно он вызывает наибольшую реакцию организма.
Вакцинацию от полиомиелита детям в 3 месяца проводят живым пероральным препаратом. Его капают на корень языка, где много вкусовых рецепторов. Почувствовав горечь, малыш может срыгнуть. Если после прививки возникает рвотный эффект, то вакцину вводят повторно. Детям после 12 месяцев препарат от полиомиелита капают на нёбные миндалины, где нет вкусовых рецепторов. Поэтому рвотный рефлекс не возникает.
На месте инъекции АКДС возможны:
Припухлость и уплотнение более 5 см в диаметре может сохраняться 2–3 дня. Из-за боли ребёнок бережёт ножку. Это нормальная реакция, она пройдёт через несколько дней. К выраженной реакции после АКДС относится покраснение диаметром более 8 см. Оно может держаться 1–2 дня.

- повышение температуры 38,0–39,0 °C;
- беспокойство;
- раздражительность;
- плаксивость;
- вялость и сонливость;
- потеря аппетита;
- в редких случаях рвота и понос.
Самая частое побочное действие после введения АКДС — повышенная температура. Это объясняется выработкой в крови антител к возбудителям заболеваний. Сколько держится температура после прививки АКДС и полиомиелита? — может быть до 5 суток. Чаще она проходит самостоятельно. Если температура не снижается через 5 дней, это означает простуду или развитие инфекции, которая не имеет отношения к прививке.
В редких случаях после прививки АКДС и полиомиелита бывает сильная реакция. Она выражается в повышении температуры до 40,0 °C и больше. Такую реакцию вызывает коклюшный элемент вакцины АКДС. В этих случаях ребёнку можно дать обезболивающее средство «Панадол», «Парацетамол» и обратиться к педиатру.
Если первая иммунизация вакциной АКДС вызвала сильную реакцию организма, то в следующий раз её нужно заменить на препарат «Инфанрикс».
Кроме нормальной реакции, иногда после вакцинации развиваются осложнения, но они регистрируются лишь в 1 случае на 100 тысяч. Родителям следует различать обычную вакцинальную реакцию, которая сама проходит, от осложнений, связанных с заболеванием после прививки.
- Судорожный синдром, который может спровоцировать высокая температура. Реже бывают судороги без повышения температуры, которые могут свидетельствовать о предшествующих поражениях нервной системы малыша.
- Аллергия различной степени тяжести. Чаще появляются зудящие высыпания на теле. В редких случаях развивается тяжёлая аллергическая реакция в виде отёка Квинке. Ещё реже, на протяжении получаса после прививки, может возникнуть опасное осложнение — анафилактический шок.
- Энцефалопатия — проявляется неврологическими нарушениями, которые вызывает коклюшный компонент вакцины.
В редких случаях у детей после прививки живой вакциной ОПВ развивается осложнение — вакциноассоциированный полиомиелит.
На переносимость прививки большое влияние оказывает подготовка ребёнка, соблюдение правил вакцинации и условий хранения препарата.
Родителям следует придерживаться общих рекомендаций до и после одновременной прививки АКДС и от полиомиелита.
-
Если ребёнок склонен в аллергии, врач посоветует принять антигистаминные препараты. В таком случае после прививки АКДС и от полиомиелита не рекомендуется использовать «Супрастин» и «Тавегил». Из-за того, что они подсушивают слизистые оболочки носоглотки, создаётся риск осложнения ОРЗ и при повышенной температуре. Поэтому предпочтительней давать «Кларитин» в сиропе.
- Перед вакцинацией нужно проконсультироваться у врача, измерить температуру. Ребёнок в день прививки должен быть здоровым.
- Нельзя делать прививку АКДС и от полиомиелита вспотевшему ребёнку. Нужно подождать перед кабинетом и напоить малыша.
-
Дети легче переносят прививку без лишней нагрузки на кишечник. Поэтому за день до неё нужно снизить количество и концентрацию пищи. Нельзя кормить за час до вакцинации АКДС и сразу после неё.
- Нежелательно проводить вакцинацию, если в последние сутки нет стула. Нужно освободить кишечник с помощью клизмы.
- В день инъекции, а также после неё рекомендуется ограничить общение с людьми во избежание инфицирования.
- Сильные побочные действия и серьёзные осложнения в 80% случаях возникают на протяжении первого часа после прививки. Поэтому это время нужно оставаться в поликлинике для наблюдения за ребёнком.
Соблюдение таких рекомендаций заметно снижает риск побочных явлений и осложнений.
- Что делать если у ребёнка после прививок АКДС и от полиомиелита поднялась температура? Если столбик термометра находится ниже 38,0 °C, дайте лёгкое жаропонижающее средство — «Парацетамол», «Эффералган», «Панадол», «Тайленол». Если превысила 38,0 °C, то подойдёт «Нурофен», «Ибупрофен» в сиропе. При неэффективности этих средств можно дать «Нимесулид». Кроме этого, нужно давать растворы для восполнения жидкости в организме. Для этого растворите в воде порошок «Регидрон», «Глюкосолан», Humana Elektrolyt или «Гастролит». А также пить жидкости — морс, лимонный чай или компот.
-
Когда можно гулять после прививки АКДС и полиомиелит? Придя домой после вакцинации, измерьте температуру и осмотрите малыша на предмет сыпи и общего состояния. В день процедуры лучше остаться дома для наблюдения за малышом. Уже на следующий день выводите гулять, но не на детскую площадку, а в парк. Порция кислорода поможет уснуть и восстановить силы. Гулять нужно ежедневно как можно больше.
- Можно ли мочить место, куда сделали прививку АКДС и полиомиелит? Не мочите в первый день, чтобы не занести инфекцию. На следующий день мочить можно, но при этом не тереть.
- Можно ли купать ребёнка после прививки АКДС и полиомиелит? В первый день воздержитесь от его мытья — ранка должна затянуться. На следующий день можете искупать без использования мочалки, если температура тела не выше 37,5 °C. При высокой температуре можно протирать кожу влажной салфеткой.
-
Что делать если болит нога у ребёнка после прививки АКДС и против полиомиелита? По рекомендации ВОЗ прививка ребёнку в первый год жизни делается в бедро. Введение вакцины в ягодицу считается нарушением правил. После полутора лет АКДС делают в плечо. При введении вакцины в бедро риск осложнений уменьшается, но в некоторых случаях у малыша сильно болит нога. Тогда ножку нельзя тереть, прогревать или прикладывать к ней холод. Болезненная припухлость в месте укола может рассасываться на протяжении 2 недель. И это нормально, ведь здесь идёт воспалительный процесс, который уменьшается после всасывания препарата. Ускорить его можно наложением геля «Троксевазин». Обычно сильное уплотнение развивается, если вакцина введена не в мышцу, а под кожу, откуда всасывание замедлено. Но когда инъекция сделана с нарушением асептики, может образоваться нагноение, которое сопровождается повышением температуры. В таком случае ребёнка нужно проконсультировать у хирурга.
Хотя российские вакцины высокого качества, импортные более гипоаллергенные и безопасные. Чтобы минимизировать побочные явления от применения одновременно АКДС и против полиомиелита можно использовать импортные вакцины.
-
Французская вакцина «Пентаксим» сочетает в себе защиту против дифтерии, коклюша, столбняка (то есть, как и АКДС) и ещё от полиомиелита. Дополнительно к вакцине отдельно фасуется антигемофильный компонент, который смешивается с остальной частью перед использованием. «Пентаксим» позволяет сократить количество прививок. Ведь при раздельной вакцинации ставят АКДС или «Инфанрикс» и плюс ИПВ или ОПВ от полиомиелита. Вакцина же «Пентаксим» содержит в одной себе все эти компоненты, что удобно, так как не приходится травмировать ребёнка несколько раз. К тому же после неё не возникает вакциноассоциированный полиомиелит, так препарат содержит убитый вирус.
- Ещё недавно применялась вакцина «Тетракок» французского производства, которая давала защиту от дифтерии, коклюша, столбняка и полиомиелита. Но она уже снята с производства.
- «Инфанрикс» бельгийского производства. Является качественным аналогом АКДС. Отсутствие мертиолята и применение убитых коклюшных микробов намного уменьшает риск появления побочных реакций. Хотя «Инфанрикс» некомбинированный препарат, в совокупности с другими вакцинами он легче переносится. Полный курс подразумевает 3 прививки и одну ревакцинацию. Для защиты от полиомиелита одновременно с «Инфанрикс» вводится вакцина ИПВ.
- Французская вакцина «Тетраксим» — это комбинированный препарат. Заменяет АКДС и вакцину от полиомиелита. «Тетраксим» не содержит мертиолят, поэтому легче переносится. Для полного курса иммунизации делают 3 прививки.
Все вакцины между собой взаимозаменяемы, но «Инфанрикс» переносится легче.
Прививку откладывают до выздоровления при ОРЗ или повышенной температуре. Абсолютные отводы для любой прививки, в том числе АКДС и от полиомиелита, следующие:
-
непереносимость вакцин или их компонентов;
- аллергическая реакция на первую инъекцию;
- аллергия на антибиотики, если против полиомиелита используется ИПВ.
Временно откладывают прививку детям с обострением диатеза.
Совместная прививка АКДС и против полиомиелита с самого раннего возраста защищает малыша сразу от четырёх опасных инфекций. Иммунизация против этих болезней внесена в национальный календарь прививок и неслучайно проводится в одно и то же время, так как при правильной подготовке ребёнка возможные побочные эффекты сводятся к минимуму. Чтобы ещё больше облегчить переносимость процедуры, АКДС и ОПВ можно заменить на комбинированную импортную вакцину.
источник
Полиомиелит – опасная инфекция, поражающая обычно детей в возрасте до пяти лет. Вирус распространяется крайне быстро и может быть смертельно опасным, единственный действительно надежный метод профилактики – вакцинация у детей. Стоит рассмотреть, что представляет из себя прививка от полиомиелита, реакция у ребенка, и как часто она возникает.
Полиомиелит считается одной из самых опасных инфекций, поскольку заболевание, провоцируемое ею неизлечимо, организм должен сам справиться с поражением. В большинстве случаев болезнь протекает в скрытой форме или вызывает симптомы, похожие на обычную простуду. Однако в ряде случаев вирус проникает в ЦНС, вызывая паралич, обычно мышц шеи, спины, торса в целом.
Паралич, вызываемый данным заболеванием, может быть крайне опасен для жизни и здоровья. Купировать его невозможно, нужно ждать окончания периода болезни, при этом существует вероятность, что возникнет поражение диафрагмы, что приводит к остановке дыхания и летальному исходу. Даже если паралич не затрагивает жизненно важные органы, он может привести к тяжелым последствиям в будущем. По статистике, до четверти всех детей, перенесших паралитическую форму, остались на всю жизнь инвалидами.
Основная опасность данного вируса заключается в том, что его распространение крайне тяжело остановить, не существует каких-либо дополнительных эффективных мер профилактики. Единственный метод, действительно помогающий остановить распространение вируса и не допустить заражения, — вакцина. При этом существует множество предрассудков и заблуждений, из-за которых родители боятся отправлять ребенка на прививку.
Фото полиомиелита у детей
Стоит знать, что представляет из себя вакцина, какая может быть реакция организма на введение препарата прививки, бывают ли у данной вакцинации противопоказания, что делать при возникновении побочных эффектов.
Важно! Проводить вакцинацию можно исключительно после осмотра у врача.
Обычно используют две разновидности вакцины, простым языков – «живую» и «мертвую». Вторую разновидность применяют у маленьких детей, первую у детей постарше:
- Инактивированная вакцина. Данная разновидность вводится внутримышечно, содержит в себе убитый вирус.
- Оральная вакцина. Данная разновидность содержит в своем составе живой вирус с ослабленной активностью. Применяется у детей старшего возраста.
Прививка от полиомиелита мертвой вакциной делается детям младшего возраста, поскольку она безопаснее для неокрепшего иммунитета малышей. В течение жизни у ребенка проводится несколько ревакцинаций, последняя делается в 14 лет. Если не пропускать ревакцинации, применять подходящий препарат, вероятность развития осложнений после прививки крайне мала.
Отказаться можно от любого медицинского вмешательства, однако не стоит это делать при отсутствии весомых причин. Прививка от полиомиелита крайне важна для здоровья каждого отдельного ребенка и данной возрастной группы в целом.
Переносится она довольно легко в большинстве случаев, однако не стоит проводить ее при наличии следующих противопоказаний. Стоит отметить, что они различны для разных видов вакцин. Оральную вакцинацию не стоит проводить в следующих случаях:
- неврологические расстройства, проявившиеся после предыдущей вакцинации;
- состояние иммунодефицита, наличие злокачественных новообразований в организме;
- обострения тяжелых хронических заболеваний любой природы.
Инъекционная прививка имеет меньше противопоказаний, зачастую ее проводят при наличии противопоказаний к оральной и у детей младшего возраста до шести месяцев.
- аллергия на компоненты вакцины, особенно если она наблюдалась при предыдущей вакцинации от полиомиелита;
- обострения хронических заболеваний, заболевания, сопровождаемые повышением температуры тела.
В остальных случаях вакцинацию стоит провести. Не стоит отказываться от нее, поскольку последствия от заражения полиомиелитом могут быть гораздо тяжелее возможных побочных эффектов от прививки.
Можно ли делать с соплями прививку от полиомиелита? Специалисты советуют перенести вакцинацию на время простудного заболевания, по правилам ее можно провести через две недели после окончания болезни. Не стоит делать прививку на фоне заболеваний, которые сопровождаются снижением иммунитета, даже незначительным.
Важно! Детям со сниженным иммунитетом не стоит контактировать с детьми, привитыми оральной вакциной, поскольку вирус может быть достаточно активным для заражения ребенка с иммунодефицитом.
Прививка от полиомиелита может спровоцировать возникновение побочных эффектов, однако на деле они возникают достаточно редко. Данная вакцинация считается одной из наиболее легко переносимых детьми. Если прививка сделана при отсутствии противопоказаний, никаких осложнений от ее проведения возникнуть не должно.
Однако в зависимости от индивидуальных особенностей организма может возникнуть аллергия, которая может проявлять себя разными путями. При проведении инъекционной вакцинации на месте введения может возникнуть уплотнение, которое в норме проходит самостоятельно через какое-то время.
Реакция в три месяца, у грудничка, возникает достаточно редко. Однако если появляются различные нарушения со стороны нервной системы, у ребенка сонливость, он отказывается от пищи, стоит обратиться к специалисту.
Реакция в четырнадцать лет также обычно отсутствует, однако нужно следить за проявлениями неврологических нарушений. Если они переносятся тяжело и не пропадают сразу, стоит обратиться к врачу.
Через 10 дней реакция у ребенка должна полностью отсутствовать. Если возникает плохое самочувствие, симптомы поражения вирусом, нужно как можно быстрее показать ребенка врачу. Есть вероятность развития полиомиелита, однако стоит учесть, что такое обычно возникает, если прививка проводилась на фоне противопоказаний, с другими нарушениями.
Мы собрали самое волнующие вопросы родителей, которые касаются проведения прививки от полиомиелита детям.
После проведения вакцинации нет никаких ограничений, ребенка можно купать, место введения вакцины можно мочить. Однако стоит отметить, что не следует тереть место инъекции, особенно если возникла припухлость.
После проведения прививки можно сразу отправляться гулять, если отсутствуют побочные эффекты. Если ребенок чувствует себя не очень хорошо по различным причинам, лучше остаться дома и немного отдохнуть.
В случае с инъекционной вакциной есть или пить можно сразу после проведения прививки. При каплях в рот есть или пить желательно только через несколько часов после прививки.
Можно ли заразиться от привитого ребенка? При проведении вакцинации в любой форме заразиться от человека крайне сложно, однако стоит отметить, что такой риск присутствует при наличии нарушений иммунной системы. Если в окружении нет детей с такой особенностью, ребенка можно сразу отправлять в детский сад или школу, другие места.
источник
Полиомиелит — заболевание энтеровирусной этиологии, приводит к развитию воспалительного процесса на слизистых оболочках, провоцирует патологический процесс на двигательных нейронах и может стать причиной паралича. Терапия патологии достаточно сложная и длительная, не во всех случаях достигается высокий терапевтический эффект. Поэтому основным методом борьбы с полиомиелитом является его профилактика, а именно — вакцинация. Как и любые другие прививки, данный вид вакцинации также может вызвать ряд осложнений. Какие именно, чем опасны побочные реакции, опишем далее.
Ваш ребенок постоянно болеет?
Неделю в садике (школе), две недели дома на больничном?
В этом виновато много факторов. От плохой экологии, до ослабления иммунитета ПРОТИВОВИРУСНЫМИ ПРЕПАРАТАМИ!
Да-да, вы не ослышались! Пичкая своего ребенка мощными синтетическими препаратами вы, порой, наносите больше вреда маленькому организму.
Чтобы в корне изменить ситуацию, необходимо не губить иммунитет, а ПОМОГАТЬ ЕМУ.
Первую прививку ребенок получает в достаточно раннем возрасте — не позднее 3 месяцев. При отсутствии острых побочных эффектов через 1,5 месяца проводится повторная вакцинация, а в возрасте полугода — последняя прививка.
Реакция организма, развитие негативных последствий формируется не только на фоне попадания в организм возбудителя полиовируса. Далее более подробно расскажем о негативных последствиях и осложнениях после вакцинации от полиомиелита.
В медицинской практике выделяют несколько последствий от вакцинации — осложнения местного характера и общего.
Побочные эффекты местного типа, чаще всего имеют следующие проявления:
- покраснение, сыпь в области проведения прививки;
- незначительная отечность, зуд или болевые ощущения в месте инъекции.
Побочные реакции общего характера развиваются на фоне снижения функциональных способней иммунной системы при несоответствующем ответе организма на антигены вируса. Наибольшими последствиями обладает прививка от полиомиелита Сэбина. При введении инъекции возможно развитие более серьезных побочных эффектов, например, поражение нервных волокон.
Молодые мамы с максимальной осторожностью относятся к прививке против полиомиелита у детей, многие родители отказываются от проведения данной вакцинации в ходе возможных побочных реакций. Полиомиелит — смертельный вирус, против которого не существуют единого медикаментозного препарата. На сегодня вакцинация — единственный метод борьбы с инфекцией. К сожалению, неприятные последствия от прививки бывают, однако не так часто и не несут такой риск, как само заболевание.
Основной путь заражения полиомиелитом — воздушно-капельный, поэтому избежать заражения практически невозможно. Коварность заболевания заключается в отсутствии какой-либо симптоматики, как правило, только у 5-6% инфицированных прослеживаются клинические признаки.
Согласно статистическим данным — у 2% больных развивается мышечная атрофия и полный паралич. Как следствие, человек остается инвалидом. В худшем случае, инфекция приводит к параличу межреберной мускулатуры, что приводит к удушью пациента.
Многим знакомы эти ситуации:
- Как только начинается сезон простуд — ваш ребенок обязательно заболевает, а потом и вся семья.
- Вроде бы покупаете дорогие препараты, но они действуют только пока их пьешь, а через неделю-две малыш заболевает по-новой.
- Вы переживаете, что иммунитет вашего ребенка слабый, очень часто болезни берут верх над здоровьем.
- Боитесь каждого чиха или покашливания.
Необходимо укреплять ИММУНИТЕТ ВАШЕГО РЕБЕНКА!
Что касается отзывов о вакцинации, то специалисты утверждают о сохранении антител (иммуноглобулинов) в течение 10 лет после прививки. По истечении данного срока рекомендуется повторная инъекция.
Известны случаи заражения вакцинированного пациента вирусом дикого типа. Последствия инфекции переносятся сложнее, не исключено развитие неврологического синдрома, в частности, пареза мышц.
В большинстве случаев негативные отзывы и отказ от вакцинации основаны на описании в инструкции побочных реакций.
Массовое распространение вакцины было обусловлено гибелью большого количества людей на территории Европы и США. Клинические данные показали, что инфекцию удалось ликвидировать во многих странах, однако, из-за регулярной мутации основного возбудителя заболевание не удается уничтожить полностью.
Как уже описывали выше — первая вакцинация проводится грудному ребенку в возрасте 12 недель, по окончании поступления иммуноглобулинов, передаваемых материнским молоком. В Японии ввели общеобязательное вакцинирование прямо в родильном отделении.
Сегодня специалисты делают все возможное, чтобы отказы от проведения прививки стали минимальными. Вирус, попадая в организм невакцинированного человека, получает новые возможности для мутирования и распространения.
На данный момент нет точных, доказанных фактов, что эффективность вакцинации от заболевания превышает побочное действие, провоцируемое полиомиелитом. В Америке не существует точной статистики, которая отображала бы все побочные реакции вводимой вакцинации.
После создания вакцины Солка в 1950 годах появились первые результаты, отображающие снижение инфекции. Медицинская статистика указывала на уменьшение проявления выраженности вирусного заболевания до 46%. По истечению некоторого времени процент становился выше, положительный результат от вакцины увеличивался. Благодаря такому течению обстоятельств положительных отзывов относительно прививки стало значительно больше, как от пациентов, так и от врачей.
Почему не удалось уничтожить вирус массово? Функциональные возможности лабораторно-медицинской техники шагнули далеко вперед. У специалистов появилась возможность детально изучать мелкие инфекции, вирусы. В ходе детального исследования многие ученые пришли к негативным отзывам о патологии и трудностям ее лечения. Однако такие выводы не остановили некоторые страны Европы, и они отказались от вакцинации. Парадокс в том, что и статистика заболевания среди жителей стала намного меньше. Так в чем же причина таких результатов?
Как известно основной и единственной причинной служит изменение в постановке диагноза. Развитие неврологического синдрома и паралича только после многочисленных исследований, а также подтверждения этиологии заболевания диагностировали как полиомиелит.
Вакцина внесла свой положительный результат в ликвидацию вируса, однако, является ли она полной защитой от него, неизвестно.
Как и любой другой медикаментозный препарат, прививка Солка имеет свои противопоказания, которые включают:
- расстройства неврологического характера на предыдущею прививку;
- иммунологическая недостаточность.
При наличии указанных противопоказаний применение вакцины строго запрещено.
Прививка Солка может провоцировать развитие следующих побочных эффектов:
- различные степени аллергической реакции;
- нарушения работы со стороны ЖКТ: боли в эпигастрии, тошнота, жидкий стул.
Оральная полиомиелитная вакцина противопоказана в таких случаях:
- ИДС состояния (иммунодефицит);
- наличие неврологический расстройств на фоне предыдущей вакцинации.
В более редких случаях возможны и другие побочные эффекты от применения оральной вакцины:
- местная аллергическая реакция;
- нарушения работы желудочно-кишечного тракта (диарея, тошнота).
Вакцина инактивированного типа вводится подкожно или внутримышечно, содержит предварительно убитые вирусы, поэтому побочные действия менее проявляются. Как правило наблюдается только понос после прививки от полиомиелита такого типа. Тем не менее, такая вакцина имеет свои противопоказания:
- аллергическая реакция на компоненты, входящие в состав препарата;
- непереносимость средств противомикробной группы.
Возможные последствия после применения данной вакцины:
- повышение центральной температуры тела;
- снижение аппетита;
- ухудшение общего состояния;
- зуд, сыпь, покраснение в зоне проведения инъекции.
Оральная вакцинация, согласно установленным правилам проводится ребенку в возрасте 3, 4 (4,5), 6 месяцев. При отсутствие побочных эффектов в виде неврологических расстройств и тяжелых аллергических реакций повторная вакцинация проводится в 19-20 месяцев.
Наиболее опасные осложнения после прививки от полиомиелита в детском возрасте — развитие заболевания на фоне прививки (вакцино-ассоциированный тип патологии).
При диагностировании у ребенка врожденного иммунодефицита применяется только вакцина, содержащая мертвые клетки вируса.
Нарушить сроки вакцинации возможно только при развитии иммунодефицита. В данном случае ребенка необходимо изолировать от других детей и провести терапию по восстановлению работы иммунитета.
При эффективной работе иммунитета полиомиелит довольно редко приводит к развитию пареза или паралича. Ранее, мы уже говорили, что примерно у 96% носителей вируса заболевания не сопровождается клинической картиной. Если сон ребенка длится не менее 8 часов, он качественно питается, активен, занимается спортом, проводит время на свежем воздухе, то шанс развития иммунодефицита крайне низок, а вместе с этим и минимален риск развития полиомиелита.
Следите за уровнем глюкозы и работой ЦНС ребенка, нарушения в данной сфере — провоцирующие факторы патологии.
В случае заражения ребенка при нормальной работе иммунитета могут проявится незначительные признаки заболевания:
- повышение центральной температуры тела (чаще до 38 градусов);
- сонливость, ухудшение аппетита;
- плохое настроение, раздражительность.
Поскольку симптоматика схожа с ОРЗ или ОРВИ следует обратиться к врачу и исключить самолечение.
Различные побочные действия прививки от полиомиелита возникают не только на фоне реакции организма. Некоторые ученые утверждают о мутации штаммов, являющиеся компонентами прививки. В ходе преображения они приобретают новые, уникальные свойства.
Ученые из Японии обнаружили инфекцию, которая мутировала после массовой вакцинации. Длительные и тщательные исследования помогли прийти к выводу, что штамм повысил свою нейровирулентность, при этом, в вакцинации использовались исключительно ослабленные возбудители. Именно такой вирус имеет наибольший шанс вызвать патологические процессы в ЦНС и спровоцировать параличи.
Научный институт в Париже также выявил интересные факты. Ученые установили, что возбудители патологии имеют способность соединяться между собой, при этом обмениваясь информацией.
Были сделаны предположения, что в ходе такого информационного обмена образовался вирус дикого типа, осложнения которого намного опаснее, обычных (ослабленных) форм полиомиелита. Последствия прививки от полиомиелита и ее побочные реакции сугубо индивидуальны.
Сегодня специалисты предпочитают использовать живую и инактивированную вакцину, которые не сопровождаются тяжелыми осложнениями.
Как показывает практика, нежелательные побочные эффекты чаще всего проявляются после использования прививки отечественного производства. Минимальное количество осложнений наблюдалось после введения препарата «Инфанрикс».
Специалисты пришли к выводу, что введение вакцины, состоящей из нескольких компонентов (поливакцина) безопаснее, нежели применение однокомпонентного препарата. Вместе с этим, существует мнение, что одновременное введение нескольких штаммов инфекции провоцирует обмен информации между частицами вируса. Как следствие, может появится множество новых видов полиовирусов, требующих введение нескольких и даже более вакцин.
В последнее время эффективность и безопасность поливакцин вызывает у врачей сомнения, однако они удобны, не требуют множественного введения инъекции. Вакцина Сэбина (ослабленного типа) применяется перорально, выпускается в виде капель. Она не вызывает психогенного травмирования как инъекция, но создает дополнительную нагрузку на иммунную систему.
Специалистами были зафиксированы некоторые побочные эффекты после использования «Пентаксим» и «Тетракок», а именно:
- нарушение работы кишечника (тошнота, понос, рвота);
- развитие воспалительного процесса в полости носа и глотки;
- раздражительность, апатия, чрезмерное беспокойство.
В отдельных случаях, врачи рекомендуют проводить сразу несколько вакцин — от полиомиелита и АКДС (коклюшно-дифтерийно-столбнячная прививка). Здесь родителям стоит отказаться, поскольку такое сочетание вызывает ряд осложнений и довольно тяжелых.
Стандартным побочным эффектом считается повышение температуры до 38 градусов, что не требует медикаментозного воздействия. В случае повышения температуры до 39 разрешается прием жаропонижающих средств.
Следующей побочной реакцией является сыпь. Врачи ее не относят к серьезному осложнению поэтому назначают короткий прием антигистаминных препаратов.
В целом, переде проведением вакцинации следует проконсультироваться в квалифицированным специалистом, который поможет подобрать наиболее приемлемы вариант прививки.
источник
 Если ребёнок склонен в аллергии, врач посоветует принять антигистаминные препараты. В таком случае после прививки АКДС и от полиомиелита не рекомендуется использовать «Супрастин» и «Тавегил». Из-за того, что они подсушивают слизистые оболочки носоглотки, создаётся риск осложнения ОРЗ и при повышенной температуре. Поэтому предпочтительней давать «Кларитин» в сиропе.
Если ребёнок склонен в аллергии, врач посоветует принять антигистаминные препараты. В таком случае после прививки АКДС и от полиомиелита не рекомендуется использовать «Супрастин» и «Тавегил». Из-за того, что они подсушивают слизистые оболочки носоглотки, создаётся риск осложнения ОРЗ и при повышенной температуре. Поэтому предпочтительней давать «Кларитин» в сиропе. Дети легче переносят прививку без лишней нагрузки на кишечник. Поэтому за день до неё нужно снизить количество и концентрацию пищи. Нельзя кормить за час до вакцинации АКДС и сразу после неё.
Дети легче переносят прививку без лишней нагрузки на кишечник. Поэтому за день до неё нужно снизить количество и концентрацию пищи. Нельзя кормить за час до вакцинации АКДС и сразу после неё. Когда можно гулять после прививки АКДС и полиомиелит? Придя домой после вакцинации, измерьте температуру и осмотрите малыша на предмет сыпи и общего состояния. В день процедуры лучше остаться дома для наблюдения за малышом. Уже на следующий день выводите гулять, но не на детскую площадку, а в парк. Порция кислорода поможет уснуть и восстановить силы. Гулять нужно ежедневно как можно больше.
Когда можно гулять после прививки АКДС и полиомиелит? Придя домой после вакцинации, измерьте температуру и осмотрите малыша на предмет сыпи и общего состояния. В день процедуры лучше остаться дома для наблюдения за малышом. Уже на следующий день выводите гулять, но не на детскую площадку, а в парк. Порция кислорода поможет уснуть и восстановить силы. Гулять нужно ежедневно как можно больше. Что делать если болит нога у ребёнка после прививки АКДС и против полиомиелита? По рекомендации ВОЗ прививка ребёнку в первый год жизни делается в бедро. Введение вакцины в ягодицу считается нарушением правил. После полутора лет АКДС делают в плечо. При введении вакцины в бедро риск осложнений уменьшается, но в некоторых случаях у малыша сильно болит нога. Тогда ножку нельзя тереть, прогревать или прикладывать к ней холод. Болезненная припухлость в месте укола может рассасываться на протяжении 2 недель. И это нормально, ведь здесь идёт воспалительный процесс, который уменьшается после всасывания препарата. Ускорить его можно наложением геля «Троксевазин». Обычно сильное уплотнение развивается, если вакцина введена не в мышцу, а под кожу, откуда всасывание замедлено. Но когда инъекция сделана с нарушением асептики, может образоваться нагноение, которое сопровождается повышением температуры. В таком случае ребёнка нужно проконсультировать у хирурга.
Что делать если болит нога у ребёнка после прививки АКДС и против полиомиелита? По рекомендации ВОЗ прививка ребёнку в первый год жизни делается в бедро. Введение вакцины в ягодицу считается нарушением правил. После полутора лет АКДС делают в плечо. При введении вакцины в бедро риск осложнений уменьшается, но в некоторых случаях у малыша сильно болит нога. Тогда ножку нельзя тереть, прогревать или прикладывать к ней холод. Болезненная припухлость в месте укола может рассасываться на протяжении 2 недель. И это нормально, ведь здесь идёт воспалительный процесс, который уменьшается после всасывания препарата. Ускорить его можно наложением геля «Троксевазин». Обычно сильное уплотнение развивается, если вакцина введена не в мышцу, а под кожу, откуда всасывание замедлено. Но когда инъекция сделана с нарушением асептики, может образоваться нагноение, которое сопровождается повышением температуры. В таком случае ребёнка нужно проконсультировать у хирурга. Французская вакцина «Пентаксим» сочетает в себе защиту против дифтерии, коклюша, столбняка (то есть, как и АКДС) и ещё от полиомиелита. Дополнительно к вакцине отдельно фасуется антигемофильный компонент, который смешивается с остальной частью перед использованием. «Пентаксим» позволяет сократить количество прививок. Ведь при раздельной вакцинации ставят АКДС или «Инфанрикс» и плюс ИПВ или ОПВ от полиомиелита. Вакцина же «Пентаксим» содержит в одной себе все эти компоненты, что удобно, так как не приходится травмировать ребёнка несколько раз. К тому же после неё не возникает вакциноассоциированный полиомиелит, так препарат содержит убитый вирус.
Французская вакцина «Пентаксим» сочетает в себе защиту против дифтерии, коклюша, столбняка (то есть, как и АКДС) и ещё от полиомиелита. Дополнительно к вакцине отдельно фасуется антигемофильный компонент, который смешивается с остальной частью перед использованием. «Пентаксим» позволяет сократить количество прививок. Ведь при раздельной вакцинации ставят АКДС или «Инфанрикс» и плюс ИПВ или ОПВ от полиомиелита. Вакцина же «Пентаксим» содержит в одной себе все эти компоненты, что удобно, так как не приходится травмировать ребёнка несколько раз. К тому же после неё не возникает вакциноассоциированный полиомиелит, так препарат содержит убитый вирус. непереносимость вакцин или их компонентов;
непереносимость вакцин или их компонентов;