Чрезмерное отделение пота доставляет человеку массу неудобств, но когда потеет попа, пациент может ощущать не только дискомфорт, но и неуверенность в себе. Такое отклонение встречается как у женщин, так и у мужчин любых возрастов. Кроме повышенного потоотделения, присутствует и неприятный запах, который провоцируют микроорганизмы, находящиеся на кожных покровах. Если же потеет и область анального кольца, то аромат становится еще более сильным.
Медработники сходятся во мнении, что чаще всего потеет между ягодиц или область ануса. Потливость в заднем проходе имеет три стадии:
- Легкая. Пациент жалуется на то, что попа преет и чешется не только летом или при сильных физических нагрузках, но и при стандартных обстоятельствах. Если больному это не доставляет хлопот, доктора рекомендуют только тщательно соблюдать правила личной гигиены.
- Средняя. Начинает потеть копчик, человек уже не может носить те предметы гардероба, к которым он привык, присоединяются опрелости и плохой аромат.
- Тяжелая. Сильно потеет зад, анус, копчик. Появляется раздражение и воспаление на кожных покровах.
Вернуться к оглавлению
Если наблюдается потливость заднего прохода, спровоцировать это могут следующие причины:
- сбой в деятельности эндокринной системы;
- повреждения головы;
- чрезмерная масса тела;
- нарушение правил личной гигиены;
- обтягивающие предметы гардероба, которые сделаны из ненатуральных тканей;
- продолжительное сидение на стульях или креслах, обивка которых выполнена из синтетики или кожзаменителя;
- нездоровое и несбалансированное питание;
- менопауза у женщин;
- период беременности;
- частые стрессы;
- употребление определенных фармсредств;
- вегетососудистая дистония;
- сахарный диабет;
- болезни инфекционного характера.
Если потная попа спровоцирована каким-либо заболеванием, лечение базируется не только на купировании этого неприятного симптома, но и на избавлении от недуга.
Помимо того, что потеет зад и область ануса, может наблюдаться раздражение на попе у взрослых. Иногда развивается и эритразма, которая представляет собой заболевание инфекционного характера, спровоцированное коринебактериями. Когда попа сильно вспотела, микроорганизмы размножаются с повышенной скоростью, что провоцирует возникновение на кожных покровах пятен красного оттенка. Если своевременно не проводить терапию, то они начнут увеличиваться в размерах, кожа начнет отшелушиваться. Такие отметки доставляют немало дискомфорта пациенту, люди отмечают возникновение жжения и зуда. Часто наблюдаются и опрелости, которые преимущественно локализуются в складках кожных покровов.
Если у пациента потеет зад и появляется раздражение между ягодицами, важно как можно скорее обратиться в медицинское учреждение. Для диагностики гипергидроза попы прибегают к помощи гравиметрии. В процессе процедуры к ягодицам прикладывают специальную бумагу, которая впитывает пот. Как только бумага пропитается, медики устанавливают его количество. Кроме этого, стадию патологии можно выявить и по пятнам, которые выступают на одежде.
Лечение гипергидроза попы направлено на устранение той причины, которая спровоцировала патологию. Преимущественно доктора назначают пациентам использование фармсредства под названием «Атропин». С помощью этого лекарства удается снизить объем выводимого пота благодаря воздействию на нервную систему. Невзирая на результативность лечения, существуют у медпрепарата и возможные нежелательные реакции. У пациента могут наблюдаться нарушения зрительных функций, ощущение сухости в ротовой полости, расстройство стула. Важно отметить, что правильную дозировку и длительность использования «Атропина» может установить исключительно лечащий специалист, который знаком с индивидуальными особенностями пациента и его историей болезни.
Когда медикаментозная терапия не приносит желаемого терапевтического эффекта, доктора рекомендуют прибегнуть к помощи инъекций ботокса. Многие люди используют это средство для борьбы с потливостью не только попы, но и других частей тела. Чтобы избавиться от гипергидроза зада, потребуется пройти несколько сеансов. Основным минусом процедуры является непродолжительный эффект. Спустя полгода потливость попы вернется, и потребуется провести новый сеанс инъекций.
Если у пациента потеет промеж ягодиц, допустимо прибегнуть к помощи хирургического вмешательства. Однако доктора обращают внимание пациентов на то, что это процедура достаточно опасна. Обусловлено это тем, что если гипергидроз попы наблюдается у мужчин, то после операции у них может возникнуть импотенция или же прочие сбои в деятельности мочеиспускательной системы. Именно поэтому рекомендуют применять инъекции ботокса, а оперативное вмешательство отложить на крайний случай.
Если у пациента сильно потеет попа, первое, что нужно сделать, это отказаться носить предметы гардероба из ненатуральных тканей. Медики рекомендуют менять нижнее белье как минимум 2 раза в день. Особое внимание следует уделить и личной гигиене, прием ванны должен осуществляться дважды в сутки. Советуют добавлять в воду лекарственные травы, такие как кора дуба, ромашка, чертополох.
Не следует использовать предметы личной гигиены других людей, включая полотенца и мочалки. После принятия душа важно тщательно промакивать и просушивать область ануса и попы. Допустимо прибегать к помощи специальных средств, которые призваны снижать потоотделение. Такие препараты продаются в аптеках и представлены в виде спреев, дезодорантов. С их помощью удается не только избавиться от плохого аромата, но и подсушить кожный покров. Следить потребуется и за чистотой постельного белья.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Состояние, при котором у человека болит копчик, называется кокцигодинией. Болезненные ощущения провоцируются разными факторами. Ранняя всесторонняя диагностика позволяет вовремя обнаружить болезнь и назначить лечение.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Боль в копчике появляется у человека вследствие таких причин:
- Травма копчиковой области. Любое механическое воздействие — от удара до перелома — вызывает сильную болезненность. Характер ее варьируется от постоянной до приступообразной. По причине постоянного микротравмирования копчиковой области боли часто ощущают танкисты, трактористы, велосипедисты и люди, занимающиеся конным спортом. Во время беременности боли появляются из-за дефицита в организме кальция и вызваны физиологическими изменениями организма.
- Послеоперационные спайки и рубцы, опухоли, появляющиеся в результате оперативного вмешательства на органах малого таза. Дискомфорт в этом случае возникает во время вставания.
- Остеохондроз, межпозвонковые грыжи поясничного и крестцового отделов. Неприятные симптомы и приступы тупой боли ощущают молодые люди в результате дегенеративных изменений в позвоночнике.
- Патологии прямой кишки, геморрой. Возникает боль, отдающая в копчиковую область.
- Воспаление органов малого таза, расположенных вблизи копчиковой зоны, — мочевого пузыря, простаты, слизистой матки, толстой и сигмовидной кишок.
- У женщин болевые ощущения в копчике появляются в период менструаций. Типично женская причина болей — травма промежности в период родов и чрезмерное разгибание этого отдела позвоночника.
- Ущемление седалищного или поясничного нерва. В этом случае пациент чувствует выраженную, стреляющую боль в копчиковой зоне.
- Малоподвижный образ жизни — способствует отложению солей в копчиковой области и появлению болей. Этот же симптом возникает из-за многолетней привычки спать или сидеть на мягкой поверхности. Развивающиеся застойные явления в копчике после сидения отрицательно сказываются на состоянии костной и хрящевой тканей, что приводит к возникновению болей разной интенсивности.
- Врожденные аномалии строения позвоночника.
- Употребление алкоголя, курение. Эти пагубные привычки приводят к постепенному поражению кости и хряща, что вызывает характерные болевые симптомы.
- Неправильное питание с недостатком кальция — истончает костную ткань, что является дополнительной причиной развития дискомфорта.
- Нарушение работы позвоночника в результате длительных поносов или запоров.
- Ношение тесной одежды, чаще всего джинсов. По этой причине дискомфорт в копчиковой зоне беспокоит молодых людей, чрезмерно увлекающихся модными и не всегда полезными для здоровья тенденциями.
- Примерно у трети пациентов бывают идиопатические боли. Они появляются и исчезают без видимой на то причины.
Патология обусловливается широким спектром причин. Человеку необходимо обращаться к специалистам узкого профиля. Выбор врача зависит от четкой симптоматики: доктора определяют, какие схемы лечения следует выбирать в каждом случае.
Если боль внизу вызвана травмой (в т. ч. падением на ягодицы, чрезмерным разгибанием копчиковой зоны), то следует обратиться к травматологу или хирургу. К этому врачу рекомендуется записываться в случае, если болевые ощущения обретают резкий характер, беспокоят длительно и периодически, усиливаются во время ходьбы или перемены положения тела.
При заболеваниях позвоночника следует обратиться к вертебрологу. Он диагностирует такие патологии, как остеохондроз, грыжа и смещения межпозвонковых дисков, ущемления нервов и др. Если по каким-либо причинам невозможно посетить вертебролога, то следует обращаться к неврологу, мануальному терапевту и остеопату. Это делают, когда боль слева или справа является тянущей, периодически появляющейся и стихающей.
К неврологу необходимо записываться во всех случаях, когда дискомфорт сопровождается сильными головными болями, синкопальными состояниями (головокружениями), дискомфортом во всем позвоночнике. Нужно немедленно посетить этого врача, если у пациента периодически пропадает чувствительность в одной конечности или половине тела.
При ишиасе и других патологиях, обусловленных защемлением нерва или мышцы, обращаются к мануальному терапевту или неврологу. То же делают в случаях острой, резкой боли в крестце, постоянном усилении ноющих неприятных ощущений, устойчивости синдрома, несмотря на прием ранее назначенных медикаментов.
При воспалительных болезнях прямой и сигмовидной кишок, геморрое и анальных трещинах посещают проктолога.
Если боли связаны с опущением промежности и гинекологическими патологиями, то записываются к гинекологу либо хирургу.
При остеопорозе, деформации суставов и нарушениях обмена веществ пациент посещает эндокринолога.
При запорах и поносах следует обратиться к гастроэнтерологу, а в некоторых случаях и к диетологу.
При патологиях мочеполовой системы женщины посещают гинеколога, а мужчины — уролога.
К терапевту или мануальному терапевту обращаются в том случае, если боли вызваны ношением тесной одежды. К этим же врачам записываются, если неприятные ощущения появляются по неясной причине.
Чаще всего боль в районе копчика лечится консервативно, без применения методов оперативного вмешательства. Больному следует обеспечить покой пораженной области, принимать медикаменты, посещать сеансы массажа, мануальной терапии, выполнять упражнения лечебной физкультуры.
Для снятия отрицательных эмоций назначаются седативные препараты. При умеренных болях показаны нестероидные противовоспалительные медикаменты (Ибупрофен или Напроксен). При повышении температуры рекомендуется употреблять Нимесил.
При сильных болях назначение этих препаратов малоэффективно. Таким больным показано делать новокаиновые блокады. В этом случае проводят инъекции Новокаина вокруг места боли. В качестве препаратов для блокад применяют:
При беременности женщинам противопоказаны противовоспалительные и анальгезирующие средства. Это наиболее сложный случай лечения, потому что беременным приходится терпеть выраженный дискомфорт. Для его облегчения под копчик подкладывается подушка, резиновый круг.
Для устранения синдрома применяются следующие способы:
- Пальцевой массаж мышц области прямой кишки и тазового дна помогает избавиться от спазма и облегчить боль.
- Мануальная терапия, проводимая опытным специалистом, облегчает неприятные ощущения, лечит застой крови в области крестца и малого таза. Сеансы позволяют восстановить необходимый объем движений в районе копчика.
- Иглоукалывание предполагает воздействие на активные рефлексогенные зоны. При этом существенно уменьшается интенсивность болевых проявлений. Правильный выбор активных точек при иглоукалывании позволяет полностью избавиться от боли.
При указанной проблеме помогают методы физиотерапевтического лечения. Для этого используют следующие способы воздействия на пораженную область:
- Лечение ультразвуком. Звуковые волны настраивомой частоты активизируют обменные процессы в пораженной области и снижают интенсивность дискомфортных ощущений.
- Лазеротерапия позволяет быстро снять боль, избавить от отложения солей.
- УВЧ (воздействие высокочастотного магнитного поля) снижает болезненность, активизирует кровообращение и обмен веществ в тканях.
- С помощью электрофореза доставляется эффективное количество медикамента непосредственно в область поражения.
- Лечение динамическими токами помогает активизировать обменные процессы и кровообращение, нормализует работу нервов.
- Дарсонвализация мягко воздействует на ткани, снимает отек.
- Аппликации парафина и лечебных грязей способствуют регулированию деятельности нервных волокон, активизации обменных процессов. Парафинолечение в сочетании с грязями эффективно борется с болевым синдромом и увеличивает двигательную активность.
- Лечение озокеритом позволяет усилить кровоток, обменные процессы, регенерацию тканей. Озокерит повышает местную температуру тела и способствует синтезу биологически активных веществ.
Человеку, страдающему от боли в копчиковой зоне, необходимо выполнять комплекс лечебных упражнений. Запрещаются прыжки, бег, резкие движения. Нагрузка на позвоночник должна быть щадящей. При гимнастике показаны такие упражнения (каждое из них следует выполнять 10–12 раз):
- Лечь на спину на твердую поверхность, согнуть ноги в коленном суставе и развести их в стороны. Положить руки на колени. Необходимо пытаться соединить колени, одновременно противодействуя этому руками.
- В этом же положении зажать между коленями мячик, ладони разместить на животе. Сжимать мяч и руками противодействовать выпячиванию живота.
- Зажать мяч между стопами, ноги при этом должны быть прямыми. Сжимать с усилием мяч с помощью стоп.
- Развести согнутые в коленных суставах ноги, приподнять на несколько секунд таз. При этом ягодицы нужно напрягать.
Каждую тренировку рекомендуется выполнять не спеша, при этом нужно следить, чтобы любое из движений не причиняло боли. Между повторами необходимо отдыхать. Хорошо, если во время упражнений будет включена ритмичная музыка. Комплекс упражнений следует повторять ежедневно.
При появлении болей во время лечебной физкультуры занятия нужно прекратить. Рекомендуется обратиться к врачу, который назначит коррекцию лечения и подберет более щадящие упражнения.
Боль в копчике требует ответственного лечения. Ее не следует терпеть, и при появлении первых симптомов рекомендуется обращаться к специалисту. Запрещается любое самолечение, т. к. оно способствует усилению дегенеративных процессов.
Больному рекомендуется своевременно лечить патологии, сопровождающиеся развитием неприятных ощущений в копчиковой области. К ним относят радикулит, геморрой, анальные трещины, простатит, гинекологические патологии. Следует избегать травматического воздействия на копчик.
При склонности к патологическим процессам в костной и хрящевой тканях показано диетическое питание с обогащением рациона продуктами, богатыми кальцием. Необходимо отказаться от крепкого кофе и чая, алкогольных напитков. Рекомендуется следить за питьевым режимом: ежедневно требуется выпивать не менее 2 л жидкости.
-
Далеко не каждый человек может похвалиться крепким здоровьем. А на боли в области крестца вообще мало кто обращает внимание, более того, далеко не все знают, где именно он находится. Если они появляются, то это может быть причиной того или иного серьезного заболевания.
Немало людей путают боли в области крестца с копчиковыми. Однако копчик расположен несколько ниже крестца. Где расположен крестец, что может быть причиной боли в его области у женщин и мужчин, вы и узнаете ниже.
- Что такое крестец и где он находится?
- Причины болей в области крестца
- Боли в крестце травматического характера
- Почему болит крестец у женщин?
- Заболевания, при которых болит крестец
- Лечение болей в области крестца
- Особенности диагностики болей в области крестца
Под крестцом понимают крупную треугольную кость, которая располагается в основании позвоночного столба. В верхней части крестец соединяется на последний пятый поясничный позвонок и образует собой мыс — так называемый выступ, который сильно выдается в полость малого таза. А вот нижняя часть кости соединяется с копчиком, с которым часто и путают крестец. По центру крестца идет крестцовый канал, продолжающий спинномозговой канал. Он имеет изогнутую форму и включает в себя крестцовые нервы, которые выходят сквозь специальные отверстия. Чем ближе к копчиковой кости, тем он становится уже и внутри ничего не содержит. Женщины имеют крестец другой формы, нежели мужчины. Отличия таковые:
Крестец выполняет в организме следующие функции:
- он помогает сохранить человеческое тело в вертикальном положении;
- крестец аккумулирует нагрузки, проходящие сквозь позвоночник и воспринимаемые тазом.
Позвонок имеет эмбриональный период развития, он касается также крестца и копчика и состоит из трех таких тканей:
Точки окостенения в теле и позвоночных дугах появляются у эмбриона в период с 6 до 8 недели развития. Копчиковые позвонки имеют единственную точку окостенения, которая возникает на первом году жизни человека. Медленно начиная с 13 лет и до 30, копчиковые кости срастаются воедино.
Чтобы врач мог назначить наиболее подходящую и действенную систему лечения пациента, он должен выявить причину появления болевых симптомов в области копчика. Как правило, причины такие:
- наличие аномалий и пороков разного характера при развитии позвоночника;
- наличие инфекционных заболеваний;
- дисфункции половой системы;
- развитие опухолей;
- травмы спины.
Однако наиболее частой причиной болей в крестце являются ситуации, когда человек резко разгибается или поднимает слишком тяжелые предметы.
Если человек точно знает, что причиной боли в области крестца является та или иная травма, то он должен также учитывать, что дискомфорт может сочетаться с такими симптомами:
- отеками в области крестцово-позвоночных мышц;
- спазмами в той же зоне;
- головными болями;
- тошнотой;
- головокружением.
При переломе крестца может присутствовать сильное кровоизлияние, наблюдается отслоение кожного покрова, иногда боли касаются даже паховой области.
Если имело место падение на поясничный спинной участок, то это может спровоцировать вывих. Это сильно повреждает суставные отростки в верхней части. У женщин такие вывихи часто происходят при родах.
Крестцовую боль лечат в зависимости от тяжести травмы, чаще всего назначают постельный режим сроком на 8 недель. Для обезболивания пациенту назначают те или иные лекарства. Если ничего не помогает, то назначают оперативное вмешательство: ему удаляют часть крестца вместе с частью копчика. Нередко при травмах присоединяются инфекции, тогда боль не покидает человека даже в состоянии спокойствия.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…А деформация (смещение тазовых костей) происходит вследствие некоторых травм или если у человека были те или иные врожденные пороки.
У женщин боли часто происходят по причине таких изменений патологического характера:
- смещение правого крестцово-подвздошного сочленения. Характеризуется сильными болями в области крестца, приводит к нарушениям циркуляции крови в зоне правой ноги. У женщин это может стать причиной ряда патологий гинекологического характера. Достаточно часто наблюдается ухудшение состояния человека в целом, теряется вес, нарушается работа желудочно-кишечного тракта;
- смещение крестцово-подвздошного сочленения с левой стороны. В крестцовой области сильные боли, могут отдавать в левую ногу.
Нередко боли в крестцовой области у женщин встречаются в период беременности. Это происходит по таким причинам:
- когда затылок будущего малыша давит на таз женщины;
- слишком большой живот — в таком случае центр тяжести смещается, поэтому женщина вынуждена прогибать спину в поясничной области. Отчасти это сказывается и болями в области крестца;
- при смене положения плода.
А вот у мужчин крестцовые боли ноющего характера говорят о хроническом простате.
Если говорить об опухолях, то при развитии рака матки у женщин, крестцовый канал при напряжении провоцирует сильные боли, которые появляются по бокам и в центральной части. Тут очень важно строение этой области, неразрывно связанной с маточными связками. Подобные боли у мужчин появляются при развитии рака предстательной железы.
Боли в области крестца отличаются своей интенсивностью и невыносимостью. Как уже говорилось ранее, часто люди путают боли в области крестца с копчиковыми. Выявить при этом правильную причину болей можно лишь специалистам.
Достаточно часто такие боли являются симптомом не одного заболевания, а являются признаком разных болезней.
Наиболее часто крестцовые боли встречаются в следующих случаях:
- при остеохондрозе;
- после перенесения травмы костей таза;
- при наличии пороков пояснично-крестцового отдела;
- воспалительных процессов в малом тазу (у женщин речь идет о яичниках, трубно-маточном аппарате и матке);
- при смещении позвонков по всей длине позвоночника;
- после операций на органах малого таза.
Естественно, чтобы избавиться от болей в данной области, следует сначала вылечить заболевание, которое его спровоцировало. Однако если не говорить о специальных лечебных курсах, то методы лечения такие:
- анестезия или обезболивание. Если крестец болит часто и сильно, врач назначает те или иные анальгетики в роли которых могут выступать как лекарственные препараты, так и всевозможные инъекции. Их вводят обычно в крестцовый канал или же непосредственно в позвоночный. Инъекции подразделяются на внутримышечные и внутривенные;
- физиотерапевтические процедуры. Сюда входят также СМТ, УВЧ и многое другое, что помогает снять воспаление. Физиотерапия помогает избавить от отеков, частично сокращает болевые ощущения. Также она помогает восстановить работу поясницы и мышц ягодиц. При это такие процедуры всегда носят индивидуальный характер;
- иглоукалывание, массаж и мануальная терапия. Данные методики помогают избавиться от болей или хотя сократить их интенсивность, улучшить кровообращение и отток лимфы из тазовой области;
- лечебная физкультура. Рекомендуется ее выполнять в период восстановления. Однако все упражнения должны выбираться только врачом, делать их нужно спокойно и не торопясь. Если вы будете чувствовать неприятные ощущения, то физкультуру прекращают и идут к специалисту.
При первых появлениях болей в области крестцовой кости, обращаться нужно к таким специалистам:
- гинекологу (женщинам);
- урологу;
- травматологу;
- неврологу;
- ортопеду.
Врач обязательно должен сделать рентгенографию или провести другой вид диагностики. Посещать врача лучше всего в тот период, когда боли еще не слишком сильные, не нужно дожидаться момента, когда они становятся невыносимыми.
Когда вы обращаетесь к специалисту за врачебной помощью, то вас должны осмотреть и собрать анамнез, чтобы подтвердить или исключить то или иное заболевание, при котором болит крестец.
Диагностика в данном случае учитывает следующее:
- характер боли;
- ее периодичность;
- другие факторы и сведения.
Чтобы подтвердить тот или иной диагноз используются разные методы диагностики, наиболее эффективные — это:
- МРТ — у женщин этот вид диагностики помогает выявить те проблемы, которые прямо связаны с органами малого таза;
- компьютерная томография — она позволяет максимально увидеть индивидуальное строение пояснично-крестцового отдела человека и его тазовые кости, выявить или исключить новообразования;
- рентгенография — назначается при патологиях разного характера в области позвоночника.
Когда врач сообщает человеку точный диагноз, то все усилия направляются на лечение основного заболевания, которое стало причиной болей.
Итак, мы узнали, где в организме человека находится крестец и почему он может болеть. Эти боли зачастую просто невыносимые и требуют немедленного осмотра у врача. Не дожидайтесь, когда они станут сильными, лучше всего не откладывать визит к специалисту уже при первых болевых синдромах.
источник
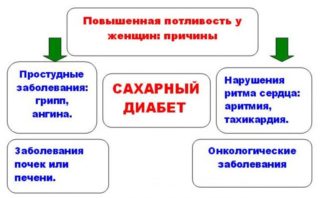
Сильная потливость в зоне копчика, доставляющая дискомфорт и вызывающая раздражение кожи, — патология, которая может привести к эмоциональному перенапряжению и болезням кожи. Она не всегда связана с заболеваниями эпидермиса или прямой кишки, более того, повышенная потливость не имеет никакого отношения к пищеварительным расстройствам и болезням ЖКТ.
Врачи выделяют несколько групп причин, из-за которых у мужчин и женщин начинает преть копчик: эндокринные нарушения, неврологические проблемы, а также внешние факторы, не связанные напрямую с заболеваниями органов. Среди них выделяют:
- Лишний вес – нарушается процесс терморегулирования, усиливается потоотделение, повышается контакт складок кожи друг с другом. Опрелость возникает не только в области копчика, но и между ягодичными складками, затрагивает область ануса.
- Сахарный диабет – нарушение обмена веществ и плохое состояние эндокринной системы приводит к повышенной потливости.
- Черепно-мозговые травмы, повышенная впечатлительность и возбудимость – нервная система работает на износ, в результате чего страдают все процессы.
- Инфекционные процессы – из-за активности бактерий и паразитов страдает эндокринная система, терморегуляция и другие функции организма.
- Симпатэктомия – операция по уменьшению потливости в области подмышечных впадин, ладоней. Мокнуть в районе копчика начинает из-за побочных эффектов и осложнений.
- Прием лекарств – нарушение дозировки, а также длительное лечение некоторыми видами препаратов вызывает повышенное потоотделение в разных частях тела.
К непатологическим причинам, из-за которых сохраняется сильная потливость, относят несбалансированное питание: обилие сладкого, рафинированных продуктов, алкоголя, транс-жиров и жиров животного происхождения.
У женщин сильная потливость копчика возникает на фоне 2 естественных процессов – климакса и беременности. Симптомы можно корректировать приемом определенных лекарств, но чаще всего они проходят сами по себе.
Частая причина потливости – несоблюдение личной гигиены. Особенно это касается мужчин с густым волосяным покровом в области поясницы и копчика. Часто опрелость на копчике возникает как следствие ношения синтетической одежды и нижнего белья.
Если у человека постоянно потеет копчик и нижнее белье из-за этого становится мокрым, без лечения такое состояние приводит к осложнениям. Кроме раздражения развивается эритразма – патология, поражающая пах, область под грудью, бедра с внутренней стороны. На поврежденных участках активно размножаются бактерии, происходит инфицирование при контакте с общественными предметами, например, при посещении туалета.
Распознать размножение бактерий при сильном потоотделении можно по таким признакам: появление крупных волдырей и опрелостей, постоянный зуд и шелушение кожи даже при наличии влажности.
Дополнительно потеющая область начинает неприятно пахнуть, при тяжелой стадии гипергидроза копчика этот запах ощущают окружающие люди. Постепенно у человека формируются комплексы, он испытывает волнение. В запущенных студиях возникают уплотнения в зоне копчика, что может быть следствием:
- развития фурункулов;
- образования жировиков;
- формирования фибромы или атеромы;
- запущенного инфекционного поражения;
- онкологических процессов.
Если сильно мокнет в районе копчика, необходимо обратиться к доктору, получить предварительный диагноз и сдать анализы по назначению.
Чтобы узнать, почему преет в области копчика, нужно обратиться к эндокринологу и невропатологу.
Кожа в области копчика не имеет никакой связи с прямой кишкой, поэтому к проктологу обращаться на первых этапах диагностики не нужно. Однако консультация потребуется, если присоединяются такие симптомы: рыхлый и частый стул, появление слизи и/или кровавых примесей в кале.
Дополнительно требуется консультация дерматолога, особенно при наличии повреждений кожи: волдыри, изменение цвета, раздражение.
Начинать лечение вне зависимости от полученного диагноза нужно с улучшения гигиенических условий. Нужно мыть область копчика, ягодиц и половых органов минимум 1 раз в день с использованием щадящих средств. Лучше всего подходит детское мыло или гипоаллергенная косметика.
Если потеет копчик у мужчин, следует устранить лишний волосяной покров. Любому пациенту с гипергидрозом советуют использовать спреи, дезодоранты для интимной области и специальный медицинский тальк.
Для профилактики развития инфекции необходимо регулярно менять нижнее белье, использовать только хлопчатобумажные трусы, брюки и другую одежду. Необходимо менять постель 1 раз в неделю, использовать комплекты из натуральных тканей.
Устранять повышенное потоотделение в области копчика и ягодиц следует после консультации с доктором. После выявления причины врач назначает лечение основной проблемы. Оно может быть направлено на восстановление работы нервной системы, снятие раздражительности и волнения через прием седативных препаратов. Также назначают препараты для борьбы с гипергидрозом, чаще всего – «Атропин».
Эффективно использование травяных ванн при борьбе с потливостью и кожными высыпаниями, которые возникают на их фоне. Некоторые растения хорошо блокируют неприятный запах и предотвращают развитие инфекции: череда, тысячелистник, ромашка, почки березы, дубовая кора, шалфей.
Дубовая кора содержит высокую концентрацию дубильных веществ и флавоноидов, которые угнетают работу потовых желез. Курсовое применение паст, компрессов и ванн из этого средства сокращает выработку пота на 70-80%.
Из сухой коры дуба в домашних условиях можно приготовить пасту: 40 г вещества смешивают с 60 г мёда, наносят на мокнущий копчик 1-2 раза в день на 20 минут. Затем состав смывают, надевают чистое белье. Курс лечения – не менее 2 недель. Дополнить лечение можно другими средствами:
- Отвар шалфея внутрь и наружно – готовят из 3 ст. л. травы, заливают 1 л кипятка и настаивают 24 ч в термосе. Принимать нужно внутрь по 0,5 стакана в течение 2 недель. Можно протирать потеющую область ватным диском.
- Аптечная ромашка – готовят из 1 л воды и 5 ст. л. вещества. Кипятят 15 минут, затем настаивают до остывания, процеживают. Принимают по 0,5 стакана 3-4 раза в день.
Существуют и радикальные методы вмешательства. Их рекомендуют при неэффективности других способов терапии, а также при наличии выраженной стадии гипергидроза.
Вещество вводят в организм в виде инъекций. Для полного решения проблемы необходимо пройти несколько сеансов. Процедура безопасна, но имеет один минус – через 6-9 месяцев работоспособность желез восстанавливается, а ботокс выводится из организма.
Хирургическим путем проблему решают в крайних случаях. После операции могут возникнуть осложнения, особенно у мужчин: проблемы с мочевыделительной системой и импотенция. В ходе операции хирург блокирует работу потовых желез.
Повышенное потоотделение в области копчика – состояние, которое в большинстве случаев связано с эндокринной или нервной системой. Избавиться от него можно, если пройти курс лечения основной причины патологии.
источник
Консультация
Добрый день. Началась такая проблема год назад, стала потеть сильно область возле копчика, так что остаются мокрые пятна на штанах, больше всего проявляется в стрессовых ситуациях и когда хочется в туалет «по большому», есть хронический гастрит, часто болит желудок. Подскажите, пожалуйста, с чем это может быть связано, какого врача посетить? Часто испытываю волнение, от этого живот начинает крутить и активизируется сильное потение
Гарантированный ответ в течение часа
Здравствуйте, Ольга. Возможно, у Вас потеет спина, а т. к. область копчика имеет анатомическое углубление, капельки пота стекают именно туда. Так или иначе, скорее всего у Вас вегето- сосудистая дистония, точный диагноз после обследования может поставить врач- невропатолог. Возможно, Вы сильно переволновались, и теперь Ваш организм реагирует подобным образом на любую подобную ситуацию. Думаю, Вам не помешает курс седативных, успокоительных препаратов, а также комплекс витаминов и микроэлементов.
Иван Смирнов
Спасибо за ответ огромное, потеет именно возле копчика, между ягодицами, в основном в утреннее время, и днем на работе, дома только когда волнуюсь или хочу в туалет по большому. С детства отмечала что руки и ноги всегда холодные, и иногда может стать жарко или холодно, когда температура для других обсалютно нормальная. В первый раз когда я это заметила, испытывала сильное волнение, потом это стало повторяться все чаще и чаще, сейчас пью пустырник, но не помогает. Можно ли контролировать это потоотделение если это нервное? В интернете везде рекомендуют инъекции ботокса делать
Ольга, к Вашей проблеме скорее рекомендуется комплексный подход. Один препарат проблему не решит. Врач может назначить медикаменты разных групп, влияющих как на нервную систему, так и на сосуды , обмен веществ, физиотерапевтические процедуры, психологическую консультацию. Ботокс тоже применяется, однако нужно учитывать, что его инъекции лишь на время восприпятствуют прохождению нервных импульсов.
ольга
Ольга здравствуйте. Меня зовут Николай. У меня такая же проблема. Если у вас получилось с ней справиться напиши мне
николай
Ольга николай вы не можете подсказать если нашли решение проблеме. спасибо заранее
Artur
Ольга, Николай. Тоже беспокоит эта проблема. Те же симптомы. Если нашли решение- дайте пожалуйста знать
Фуркат
Аналогично. Если нашли решение. Помогите.
Повышенная потливость кожи области копчика при отсутствии каких- либо изменений на коже (дерматит и т. д), возможно связана с нарушением эндокринной системы.
Очень важно в данном случае носить одежду из натуральной ткани, исключить синтетическое белье как и нижнее так и нательное, и обязательно повышенная личная гигиена.
Решение данной проблемы заключается в следующем — обратиться к эндокринологу и обследовать нарушение функции эндокринных желез (щитовидная железа, паращитовидные железы, предстательная железа, надпочечники и т. д) и исключить заболевания со стороны эндокринологии. Ведь потливость может быть проявлением основного заболевания. Дальнейшие действия подскажет вам эндокринолог исходя из результатов обследования.источник
• Болит копчик • кокцидиния • боль в области копчика • боль в копчике
В литературе, посвященной хроническому болевому синдрому анокопчиковой области, используется достаточно широкий диапазон терминов для определения этого заболевания, однако в Международной классификации болезней упоминаются лишь два — «прокталгия» и «кокцигодиния». Определение «анокопчиковый болевой синдром» является более широким понятием, которое объединяет целый ряд проявлений (анизм, прокталгия, анальная невралгия, аноректальная боль, кокцигодиния), основным симптом которых является боль в области промежности, заднего прохода или копчика. Отдельно следует рассматривать лишь травматическую кокцигодинию, где непосредственной причиной боли является травмированный патологически подвижный копчик.
Воспаление костной области (копчик), расположенной между ягодицами называют кокцидиния (coccydynia). Боль в копчике возникает при раздражении чувствительных окончаний на кончике копчика между ягодицами. Боль часто усиливается при натуживании.
Боль в копчике часто является причиной травмы, но может возникнуть, казалось бы, спонтанно. Есть много причин боли в копчике, которая может имитировать кокцидинию, включая пояснично-крестцовый радикулит, инфекции, пилонидальные кисты и перелом кости.
Боли в области крестца и копчика связаны чаще всего с травмой (удары ногой, езда по плохим дорогам), причем сама травма могла иметь место задолго до возникновения болей, но могут быть и другие причины возникновения таких болей (например, долгое сидение на «мягком»).
Причинами «аноректальной боли» могут быть:
— тонкие нарушения нервно-мышечного аппарата позадианального пространства и всего тазового дна;
— опущение промежности;
— операции на заднем проходе, приведшие к рубцовым деформациям ануса;
— долгое сидение в туалете;
— запор;
— диарея.• Перелом
• Ишиас
• Инфекция
• Пилонидальная киста
• Травма«Кокцигодиния» — боли непосредственно в области копчика.
«Перианальный болевой синдром» или «аноректальная боль» — боли в заднем проходе и в прямой кишке, часто беспричинные.
Анокопчиковый болевой синдром объединяет несколько очень тягостных симптомов:
боли непосредственно в области копчика («кокцигодиния»);
боли в заднем проходе и в прямой кишке, часто беспричинные («аноректальная боль»).Болевые ощущения могут носить постоянный характер или возникать неожиданно, без видимых причин, длиться разное время и также неожиданно исчезать. Характер болей разный — колющие, тупые, иррадиирующие в промежность, ягодицы и бедро и др.
Основным проявлением анокопчикового болевого синдрома является боль, локализующаяся либо в прямой кишке, либо в анальном канале, либо в области копчика. Иногда точно локализовать боль оказывается невозможно. Для прокталгии характерно внезапное появление боли в прямой кишке продолжительностью от нескольких секунд до 15—30 мин, возникающей, как правило, по ночам. Появление боли трудно предсказать, а интервалы между болевыми приступами могут быть довольно продолжительными. Боль может сопровождаться спазмом кишечника, болезненным приапизмом, нейровегетативными расстройствами (бледность, потливость). Иногда эти симптомы возникают после полового сношения.
Кокцигодиния проявляется болью в области копчика, усиливающейся при движениях или давлении на копчик. Иногда точно локализовать болевое место не удается, и больные жалуются на боль в прямой кишке, тяжесть или чувство жжения в зоне копчика, постоянные неприятные ощущения в этой зоне.
При аноректальной невралгии боль носит диффузный характер, она может иррадиировать в крестец, ягодицы, бедра или во влагалище. Подобная клиническая картина наблюдается обычно у женщин старше 50 лет и сопровождается нередко другими неврологическими и неврастеническими расстройствами — ипохондрией, депрессией. Иногда у больных отмечается стойкая канцерофобия, и они требуют от врачей немедленного хирургического лечения, так как уверены в органической природе своего заболевания.
Боль в области ануса и копчика рассматривается как проявление анокопчикового болевого синдрома лишь после исключения органической природы заболевания. Для установления этого диагноза необходимо исключить целый ряд проктологических и неврологических заболеваний, имеющих сходные клинические признаки (анальная трещина, геморрой, парапроктит, пояснично-крестцовый радикулит, ишиас и др.). Лишь после исключения либо излечения этих заболеваний и сохранении боли в анокопчиковой области целенаправленно обследуют пациента для выявления анокопчикового болевого синдрома.
Большое значение для диагностики имеет осмотр пациента в коленно-локтевом положении, во время которого анализируются изменения и болевые ощущения в поясничной, крестцово-копчиковой областях и промежности. Затем больного осматривают на гинекологическом кресле в положении как для камнесечения. При пальцевом исследовании анального канала и прямой кишки обращают внимание на наличие рубцовых и воспалительных изменений в анальном канале и морганиевых криптах, состояние копчика и крестцово-копчикового сочленения, а также на наличие мышечного спазма и боли при пальпации мышц тазового дна. У женщин прибегают к бимануальному исследованию влагалища и прямой кишки. Далее выполняют ректороманоскопию для исключения проктита и других заболеваний дистального отдела толстой кишки.
Из других методов обследования следует выполнить рентгенографию крестца и копчика с целью исключения травматических заболеваний этой области. Затем провести электрофизиологическое исследование запирательного аппарата прямой кишки и мышц тазового дна, подтвердить либо исключить наличие мышечного спазма в этой области, уточнить характер дефекации у пациента, определить тип моторики в дистальном отделе толстой кишки. Необходимы также копрологическое исследование и посев кала на микрофлору. Для исключения внутренней интраректальной инвагинации проводятся ирригоскопия с проктодефекографией и ультразвуковое исследование с ректальным датчиком. Важно также исключить заболевания органов малого таза у женщин и предстательной железы у мужчин. При необходимости подключают к осмотру уролога, гинеколога, травматолога и в обязательном порядке невропатолога.
Диагноз анокопчиковый болевой синдром может быть поставлен только в случае исключения всех возможных органических поражений!
У пациентов с анокопчиковым болевым синдромом лечение начинают с комплекса терапевтических мероприятий, направленных на коррекцию всех выявленных нарушений. Как правило, они носят комбинированный характер и часто сочетаются с банальными проктологическими заболеваниями. Залогом эффективности консервативного лечения являются строгий индивидуальный подход в каждом отдельном случае, определение ведущего звена в болевом симптомокомплексе и комплексная терапия. В арсенал консервативных средств воздействия входит физиотерапия (ректальная дарсонвализация, ультразвуковые процедуры, диадинамические токи, УВЧ-терапия, грязевые тампоны и аппликации). При наличии у больного мышечного спазма лечение дополняют массажем спазмированных мышц с орошением прямой кишки микроклизмами с 0,5% раствором антипирина и последующими масляными микроклизмами. Полезно дополнить лечение иглотерапией либо электроакупунктурой, приемом седативных препаратов по рекомендации невропатолога.
При отсутствии должного эффекта от лечения и наличии патологически подвижного травмированного копчика привлекают для консультации травматолога и ставят вопрос о необходимости кокцигэктомии (удаление копчика).
В развитых странах, в том числе и в России, сейчас организуются специальные «Клиники боли» для лечения болей, независимо от известных или неизвестных их причин.
Анокопчиковый болевой синдром — трудно диагностируемое и крайне плохо поддающееся лечению заболевание. Успех в его излечении зависит от правильно выявленной причины болезни и комплексной массивной терапии с применением самых разнообразных методов лечения.
источник
Дискомфорт, прострелы или резкие боли в области копчика у мужчин могут возникать периодически и говорить о наличии более серьезных патологий спины или внутренних органов. Поэтому при возникновении болезненных ощущений любого характера необходимо своевременно обратиться за консультацией к врачу, чтобы тот назначил диагностические процедуры.
Сам копчик уже давно потерял свое основное предназначение и теперь является частью позвоночника, которая находиться рядом со многими нервными окончаниями и жизненно важными органами. Поэтому его болезненность или неудобства при сидении могут свидетельствовать о воспалительных процессах в мочеполовой системе или нарушении работы кишечника у мужчины.
Как только симптоматика набирает серьезные обороты, многих пациентов начинает волновать вопрос – почему болит копчик у мужчин и что может служить причиной. Рассмотрим основные причины боли в данной области:
- Непроходимость кишечника и нарушение его работы. Вздутие, длительные запоры, проблемы с дефекацией и чрезмерное газообразование вызывают дискомфорт и неприятные ощущения в нижней части живота.
- Воспалительные процессы на слизистых оболочках и патологические расширения вен прямой кишки. Это такие болезни, как проктит, геморрой и другие. При трещинах анального отверстия у мужчины возникают проблемы с дефекацией и болезненные ощущения. Воспалительное заболевание может поражать клетчатку прямой кишки, поэтому необходимо немедленное лечение.
- Злокачественные онкологические образования. Опухоли возникают на месте ушибов, травм, трещин или кистозных образований и причиняют мужчине немалый дискомфорт.
- Кожные высыпания и структурные изменения в области копчика.
- Воспаления простаты и мочевого пузыря, вследствие инфекционного заболевания, заражение которым произошло через половой акт.
- Кистозное образование, вследствие врожденных патологий двигательного аппарата. В кисте может скапливаться экссудат или транссудат, вызывая дискомфорт и боль при нажатии на нее. В таком случае необходимо срочное хирургическое вмешательство, так как киста со временем может перерасти в злокачественное образование.
- Болезни брюшных органов. Воспалительные процессы в органах брюшной полости могут распространяться на другие внутренности и костные образования, поэтому нужно вовремя обратить внимание на заболевания печени, мочевого пузыря и других органов.
- Нервозность и износ нервной системы. Психоэмоциональные заболевания и стрессы напрямую связаны с желудочно-кишечным трактом. Поэтому после затяжного стресса у мужчины могут возникать запоры, боли возле ануса и диспепсические расстройства желудка.
- Постоянное сидение на мягких креслах, диванах или другой мебели. Низкая активность и сидячее положение приводит к болезненным ощущениям в тканях, расположенных ниже самого копчика.
- Дегенеративные болезни позвоночника. К таким заболеваниям относят остеохондроз, артриты, артрозы и другие. Защемление нервных окончаний вызывает сильную ноющую боль. Утрата эластичности межпозвоночных дисков приводит к ноющим постоянным болям в области всего позвоночника.
- Повреждения крестцово-копчикового отдела. К ним относят: растяжения связок, травмирование мягких тканей и переломы костей. Образованные трещины и порванные связки вызывают воспалительные реакции, которые вызывают ряд других симптомов.
Копчиковые недуги чаще всего возникают у мужчин, которые ведут неправильный и малоподвижный образ жизни. В основном это офисные работники, дальнобойщики и таксисты, которые вынуждены проводить большую часть дня в сидячем положении.
Болезненные ощущения в районе копчика могут возникать как выше, так и ниже костной структуры. Самостоятельно определить причину и начать правильный курс лечения практически невозможно, поэтому больной должен обратиться к специалисту. Это может быть хирург, травматолог, уролог или проктолог, в зависимости от характерных симптомов.
Если боль обусловлена кровяными выделениями или выпадением прямой кишки из анального отверстия, то соответственно человеку придется обратиться к проктологу, который проведет предварительный осмотр и назначит проведение анализов. В случае когда патология приняла необоротный процесс, то может потребоваться хирургическое вмешательство.
При подозрении на цистит или аденому простаты, которое сопровождается болезненным мочеиспусканием, нехарактерными выделениями из полового органа и тянущими болями внизу живота, то следует обращаться к урологу. Врач внимательно проведет диагностику и скажет, что же делать дальше.
Когда речь ведется о дегенеративных болезнях, связанных с поражением позвоночника, то в таком случае обращаются к травматологу или вертебрологу. Зачастую заболевания связаны с защемлением нервов и нарушением работы межпозвоночных дисков, поэтому специалисты назначают процедуры компьютерной или магнитно-резонансной томографии с исследованием всей спины.
КТ базируется на рентгеновском излучении, которое фиксируется во всех тканях организма по-разному. Метод позволяет детально изучить структуры позвоночника и определить причины возникновения болезней копчика у мужчины. МРТ, в свою очередь, основано на безопасном электромагнитном излучении, которое хорошо подходит для обследования мягких тканей спины на наличие онкологических опухолей.
В зависимости от результатов исследования врач подбирает пациенту индивидуальный курс лечения. Если патология связана с нарушением обмена веществ в позвоночнике, дегенеративными или проктологическими заболеваниями, то специалист назначает:
- Проведение физиотерапевтических процедур или гимнастических упражнений. Гимнастика положительно влияет на кровообращение и растяжение связок. В случае когда у больного наблюдается защемление нервов или позвоночная грыжа, то физические процедуры помогут предотвратить дальнейшее развитие болезни и снизят болевые ощущения.
- Употребление медикаментозных средств, которые убирают отечность и болевой синдром. Специалисты назначают принимать анальгетики или нестероидные противовоспалительные препараты.
- В случае проктологических проблем назначаются ректальные свечи и мази, которые стимулируют кровоснабжение вен прямой кишки и способствуют регенерации поврежденных тканей.
Также обязательным условием правильной терапии является снижение минимальных нагрузок на все отделы спины. Физический труд должен быть умеренным и не включать в себя поднятие тяжестей c большим весом, и тяжелую изматывающую работу. Пациенту предлагают услуги массажа и сеансы иглоукалывания, которые улучшают кровоток и способствуют выздоровлению. Массаж должен проводить только высококвалифицированный специалист, после того, как детально ознакомится с диагнозом пациента.
При дегенеративных заболеваниях (остеохондрозе, артрите), травмах позвоночника и послеоперационных состояниях назначают следующие медикаменты:
- Анальгетики . Болеутоляющие препараты, которые действуют непосредственно на очаги воспаления. К таким препаратам относят Аспирин, Налбуфин, Солпадеин, Парацетамол.
- Миорелаксанты . Эффективные лекарственные средства, которые снижают мышечный тонус и уменьшают двигательную активность. Их используют при мышечных спазмах, зажатии нервных окончаний и ощущениях скованности. К ним относят: Мидокалм, Толперил, Сирдалуд и другие.
- Нестероидные противовоспалительные средства . Данная группа лекарств обладает жаропонижающим, болеутоляющим и противовоспалительным действием, поэтому эффективно применяется при болезненных состояниях позвоночника. К ним относят: Диклофенак, Ибупрофен, Кетопрофен.
- Средства, применяемые при патологиях опорно-двигательной системы . К таким средствам относят препараты на глюкозамин гидрохлорида и хондроитин сульфата (Терафлекс, Артрон Триактив Форте, Остеоартризи). Они стимулируют регенерацию хрящевой ткани, снижают воспалительные процессы и болевые ощущения.
Все обезболивающие и противовоспалительные препараты выпускают в различных лекарственных формах, поэтому их можно колоть в уколах, употреблять в таблетках, капсулах, порошка и наносить в виде мази, геля или крема. Если же у мужчины серьезная травма копчика, то врачи назначают немедленное хирургическое удаление данной структуры. Хирургическое вмешательство также осуществляется при необходимости удаления геморроидальных узлов прямой кишки, вследствие тяжелых форм наружного геморроя.
Народные методы лечения помогают на ранних этапах развития болезни. Такое лечения рекомендуется только после консультации врача, чтобы в дальнейшем не возникло осложнений. При выраженных болях необходимо проводить следующие процедуры. Компресс из уксуса и меда. Чтобы приготовить целебную смесь необходимо взять 100 мл уксуса и 200 г меда. После чего смесь втирается на болезненные участки тела и накрывается марлей. Через каждые 2–3 часа процедуру необходимо повторять.
Еще один компресс, который помогает при травмах позвоночника, делается из мази Вишневского. Мазь равномерным слоем наносят на марлевый отрез и размещают на участке тела, где наблюдаются воспалительные процессы. После чего место укутывается полотенцем или целлофаном для лучшего эффекта. Согревающие и противовоспалительные свойства йода помогают облегчить состояние больного. Поэтому для эффекта наносится йодовая сетка, после чего больного укладывают спать.
Целебными свойствами обладает голубая глина. Чтобы приготовить смесь понадобится 400 г голубой глины и 1 чайная ложка уксуса, после чего все компоненты перемешиваются. Готовится небольшой слепок, который прикладывают к больному месту и фиксируют марлевым отрезом. Лечение народными средствами должно длиться 7–10 дней, после чего мышечные боли и отеки должны пройти.
С помощью профилактических процедур можно предупредить развитие многих заболеваний спины и мочеполовой системы, соответственно снизить риск возникновения болей в копчике у мужчин. К методам профилактики относят:
- периодические занятия спортом;
- избегать поднятия больших весов и чрезмерных физических нагрузок;
- исключить из рациона газированные напитки и продукты, вызывающие загазованность кишечника;
- ежедневно совершать процедуры личной гигиены;
- совершать профилактическую диагностику каждый год;
- вовремя обращаться к врачу, при возникновении дискомфорта и резких прострелов в спине;
- каждый день совершать прогулки на свежем воздухе.
Придерживаясь данных правил, каждый человек сможет поддерживать свое здоровье в норме. Для этого требуется минимальное количество усилий, которые в будущем позволят избежать длительного лечения серьезных патологий.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Копчиком называется самый нижний отдел позвоночника, образованный 4-5 недоразвитыми сросшимися позвонками. Когда-то эти позвонки служили опорой хвоста у предков человека, а сейчас копчик – рудиментарный, ненужный орган. Однако этот рудимент при травмах и различных заболеваниях может причинить человеку нешуточную боль и неудобства: невозможно нормально сидеть и ходить, даже для сна трудно найти удобное положение.
Зачастую пациент даже для себя не может определить точную локализацию боли, и жалуется врачу на боль в районе копчика (такая боль называется аноректальной). Боль собственно копчика называется кокцигодинией.
Специалисты должны решить, вызвана ли боль заболеваниями и травмами собственно копчика, или же болевые ощущения исходят от других органов (кишечника, костей таза, мочеполовых органов) и просто «отдают» в копчик. От решения этого вопроса зависит и лечение.
- Последствия травмы.
- Заболевания всего позвоночника, затрагивающие и копчик (остеохондроз, смещение межпозвоночных дисков, ущемление нервных окончаний и др.).
- Заболевания мышц и нервов тазового дна.
- Патологические процессы в костях таза.
- Заболевания прямой или сигмовидной кишки (геморрой, сигмоидит, проктит, трещины прямой кишки).
- Опущение промежности (например, вследствие тяжелых родов).
- Травма промежности во время родов (кровоизлияние в подкожно-жировую клетчатку, окружающую копчик).
- Чрезмерное разгибание копчика при тяжелых родах.
- Рубцовые деформации заднего прохода, возникшие как осложнение операции.
- Нарушения деятельности кишечника, приводящие к частым запорам или поносам и, вследствие этого, к привычке долго сидеть в туалете.
- Заболевания органов мочеполовой системы (цистит, аднексит и др.).
- Киста копчика.
- Привычка постоянно сидеть на мягкой мебели.
- Эмоциональные потрясения, стрессы.
- Тесная одежда (джинсы), оказывающая давление на копчик.
- Идиопатические боли (боли неясного происхождения). Такие боли могут внезапно появляться и внезапно исчезать. Примерно 1/3 всех болей в области копчика относится к идиопатическим.
Травма чаще всего вызывает сильную, резкую, острую боль в копчике. Травма копчика (перелом, трещина, ушиб, вывих, смещение) может возникнуть при неудачном падении или ударе в область ягодиц. Боль после травмы может носить характер приступов, или быть постоянной. При ходьбе и в положении сидя она усиливается. Локализация посттравматических болей разнообразна: в самом копчике или около него (выше, ниже, сбоку).
Обычно боли в районе копчика возникают немедленно после травмы. Но в ряде случаев она может быть незначительно выраженной и быстро проходящей, а через несколько лет, когда пациент уже и забыл о травмировании, вдруг появляются сильные, жгучие боли.
При остеохондрозе, кисте позвоночника в поясничном или крестцовом отделе характерно сочетание боли в копчике с болями в пояснице, в крестце. При этом основные жалобы пациента – на боль в спине, а попутно – на то, что боль «отдает» в копчик.
Такая же клиническая картина отмечается при ущемлении нервных окончаний в поясничном и крестцовом отделах позвоночника. Ущемление седалищного нерва (ишиалгия) сопровождается жгучими, резкими болями в копчике или выше него.
Поясничные и крестцовые боли сопровождаются болями в копчике также при геморрое, заболеваниях прямой кишки.
Боли при наклонах являются обычно результатом воспалительных хронических процессов в органах, расположенных неподалеку от копчика (в кишечнике или мочевом пузыре, в матке и ее придатках).
Боли в копчике при наклоне возникают при наличии у пациента следующих заболеваний:
- дисбактериоз;
- колит;
- сигмоидит;
- цистит;
- аднексит;
- эндометрит и др.
Причиной таких болей является привычка постоянно сидеть на мягкой мебели. Копчик при этом находится в неправильном положении. В сосудах, снабжающих его кровью, возникают застойные явления. Это приводит к отложению солей в позвонках, составляющих копчик, и к возникновению болей.
На боль в копчике при сидении жалуются спортсмены – велосипедисты и люди, занимающиеся конным спортом. У них причина болей другая: микротравмы копчика, возникающие при занятиях этими специфическими видами спорта.
Боль в копчике при сидении возможна у женщин после родов, когда произошла его деформация (чрезмерное разгибание его межпозвоночных суставов).
Наконец, боль в области копчика, усиливающаяся при сидении, характерна для дермоидной кисты копчика. Дермоидная киста – это врожденная аномалия развития, заключающаяся в образовании внутри копчика полости, заполненной кожной тканью с растущими волосами.
Ноющая боль в копчике может возникать при воспалении внутренних половых органов (при простатите или аденоме простаты у мужчин и при воспалении яичников и маточных труб у женщин).
Тянущая боль в копчике является дополнительным симптомом остеохондроза поясничного или крестцового отделов позвоночника. Иногда она возникает при геморрое, а также при долгом сидении на унитазе в связи с частыми запорами.
У мужчин боли в копчике могут быть вызваны так называемой «джиповой болезнью». Болезнь эта возникает при частой езде на безрессорном транспорте (гусеничных тракторах, в армии – на танках, бронетранспортерах). Нагрузка на копчик при езде на такой технике чрезмерна. Она может стать причиной воспаления копчикового хода, или кисты копчика. Этот ход, или киста, представляет собой полую трубку, идущую под кожей от конца копчика и заканчивающуюся слепо.
Воспаление копчикового хода и называется «джиповой болезнью». Если воспаление переходит в гнойную стадию, чаще всего образуется свищ – гной прорывается наружу. Лечение — только хирургическое.
Боли в копчике и в области около копчика могут быть обусловлены широким спектром различных заболеваний и состояний, поэтому при болевом синдроме данной локализации человеку придется обращаться к разным специалистам. Выбор специалиста зависит от сопутствующих симптомов и возможной причины болей в копчике, так как именно эти факторы определяют, в сферу компетенции какого врача входит лечение заболевания, приведшего к болевому синдрому копчика.
Так, если боль в копчике спровоцирована травмой, например, падением на попу, ударом по копчику, чрезмерным разгибанием копчика во время родов, кровоизлиянием в подкожно-жировую клетчатку вокруг копчика в период родов и т.д., то необходимо обращаться к врачу-травматологу (записаться) или хирургу (записаться). Боли в копчике травматического характера носят резкий, острый характер, могут существовать непрерывно или появляться эпизодически, усиливаются при ходьбе и в положении сидя. Само болевое ощущение может локализоваться как в самом копчике, так и около него, например, под ним, вверху, внизу, сбоку. Главной отличительной чертой травматических болей в копчике является факт его травмы, которую человек обычно помнит.
Если боль в копчике обусловлена заболеваниями позвоночника (например, остеохондроз, смещение межпозвоночных дисков, ущемление нервных окончаний и т.д.), то необходимо обращаться к врачу-вертебрологу (записаться). Если по каким-либо причинам попасть на прием к вертебрологу невозможно, то следует обращаться к неврологу (записаться), невропатологу (записаться), травматологу, мануальному терапевту (записаться) или остеопату (записаться). Боли в копчике, обусловленные заболеваниями позвоночника, носят тянуще-ноющий характер, сочетаются с болями в крестце и пояснице, причем у многих людей в копчик болевое ощущение только отдает, а не локализуется там. Помимо болей в копчике, заболевания позвоночника характеризуются головными болями, головокружениями, болями в пораженном отделе позвоночного столба, усилением или ослаблением чувствительности в ногах и руках, которые и позволяют отличить их от других причин болевого синдрома в копчике.
Если боль в копчике обусловлена заболеваниями мышц и нервов тазового дна (например, ишиасом), то следует обращаться к врачу-неврологу или мануальному терапевту. При болях, обусловленных ущемлением нервов, боль острая, резкая, сильная, жгучая, не утихающая со временем, одновременно локализованная в копчике, пояснице, крестце и ноге. Причем боль чаще всего ощущается несколько выше или в самой верхней части копчика.
Если боль в копчике обусловлена заболеваниями прямой и сигмовидной кишки (например, геморрой, проктосигмоидит, проктит, анальные трещины, колит и т.д.) или деформациями ануса вследствие операций или травм, то следует обращаться к врачу-проктологу (записаться). При заболеваниях прямой и сигмовидной кишок боль в копчике имеет тянуще-ноющий характер, сочетается с болями в крестце и пояснице, а также в области ануса, может локализоваться не только в копчике, но и под ним, часто внезапно возникает при наклоне туловища вперед. А при деформациях ануса вследствие операций и травм боль в копчике возникает при вставании, и локализуется как бы под копчиком.
Если боль в копчике связана с опущением промежности или операциями на органах брюшной полости, необходимо обращаться к врачу-гинекологу (записаться) или хирургу, так как в подобной ситуации необходимо оперативное лечение. Боль после операций на органах брюшной полости возникает в копчике во время вставания из позиции сидя или лежа, и может локализоваться не столько в самом копчике, сколько ощущаться под ним.
Если боль в копчике обусловлена кистой или патологией костей (например, остеопороз, деформация суставов и т.д.), то следует обращаться к врачу-травматологу или хирургу с консультацией у эндокринолога (записаться). Боли такого происхождения обычно только отдают в копчик.
Если боль в копчике обусловлена привычкой долго сидеть в туалете и тужиться на фоне запоров, то следует обратиться к гастроэнтерологу (записаться) и диетологу (записаться). В этом случае боль в копчике тянуще-ноющая.
Если боль в копчике обусловлена заболеваниями органов мочеполового тракта, то следует обращаться женщинам к гинекологу, а мужчинам – к урологу (записаться). Боли в копчике, обусловленные заболеваниями органов мочеполового тракта (цистит, аднексит, эндометрит, аденома простаты и т.д.), обычно возникают при наклоне тела вперед и носят тянуще-ноющий характер, сочетаются с болями внизу живота, болями при мочеиспускании, патологическими выделениями из половых органов и т.д.
Боль в копчике может провоцироваться ношением тесной одежды, стрессами, сильными эмоциями или привычкой постоянно сидеть на мягких сиденьях. В таких ситуациях нужно обращаться к мануальному терапевту или остеопату и, естественно, искоренять фактор, вызывающий болевой синдром.
Существуют боли в копчике неясного происхождения, когда не удается выявить четкого причинного фактора, и в таком случае рекомендуется обращаться к вертебрологу, мануальному терапевту или остеопату.
Таким образом, при болях в копчике может оказаться необходимым обращаться к какому-либо из следующих специалистов:
- Вертебролог;
- Мануальный терапевт;
- Остеопат;
- Травматолог;
- Хирург;
- Проктолог;
- Гинеколог;
- Уролог.
При боли в копчике врачи могут назначать различные анализы и обследования, так как данный симптом провоцируется широким спектром разнообразных заболеваний и состояний. А цель обследования при болях в копчике состоит в выяснении причины этого ощущения и оценке состояния организма, чтобы можно было назначить наиболее эффективное и адекватное лечение. Выбор анализов и обследований для назначения при боли в копчике осуществляется врачом на основании сопутствующих симптомов, а также характера и особенностей самих болей, которые позволяют заподозрить причинный фактор. Соответственно, анализы и обследования направлены на подтверждение или опровержение диагностического предположения врача.
Например, когда человек говорит, что в прошлом имел место удар, ушиб в копчик, или он стал болеть после родов, врач понимает, что вероятнее всего боли в копчике в данной ситуации носят травматический характер. В этом случае врач назначает рентген области таза (записаться), осматривает и ощупывает область копчика, возможно ощупывает пальцем околокопчиковую подкожную клетчатку через задний проход. На основании проведенных обследований врач назначает лечение.
Если боль в копчике носит тянуще-ноющий характер, сочетается с болями в крестце и пояснице или только отдает в копчик из поясницы или крестца, сочетается с головными болями, головокружениями, болями в пораженном отделе позвоночного столба, усилением или ослаблением чувствительности в ногах и руках, то врач заподазривает заболевание позвоночника, и в таком случае назначает следующие обследования:
- Обзорный рентген позвоночника (записаться). Метод прост, но весьма информативен, так как позволяет диагностировать грыжи межпозвоночных дисков, остеохондроз, искривление позвоночного столба и т.д.
- Миелография (записаться). Метод сложен и опасен, так как предполагает введение контрастного вещества в спинномозговой канал. Используется для выявления спинальных грыж.
- Компьютерная или магнитно-резонансная томография (записаться). Методы с высокой точностью позволяют диагностировать заболевания позвоночника, способные приводить к болями в копчике. К сожалению, они относительно редко используются из-за дороговизны, отсутствия необходимой аппаратуры и специалистов.
Когда боль в копчике острая, резкая, сильная, жгучая, не утихающая со временем, одновременно ощущающаяся также в пояснице, крестце и ноге, врач предполагает заболевание нервов и мышц тазового дна. В этом случае врач в первую очередь производит детальный осмотр пациента, расспрашивает его о течении заболевания, просит принять различные позы и описать возникающие ощущения. Обычно этих простых действий достаточно для постановки диагноза, но врач может дополнительно назначить анализ крови на сифилис (записаться) (на поздних стадиях данной инфекции часто возникают неврологические симптомы), сделать УЗИ (записаться) органов малого таза (записаться), чтобы оценить их размеры, наличие спаек и теоретическую возможность сдавления ими нервов и тканей. Кроме того, при неврологической причине болей в копчике врач может назначить рентген конечности, крестца и поясницы, позволяющий выяснить, связана ли боль с патологией позвоночника. Рентген при наличии технической оснащенности медицинского учреждения может быть заменен компьютерной или магнитно-резонансной томографией, которые позволяют всегда с высокой точностью установить причину неврологического заболевания, которое привело, в свою очередь, к болям в копчике. Если же боль в копчике предположительно вызвана заболеванием мышц тазового дна, врач может назначить электронейромиографию (записаться), чтобы определить степень нарушений нервной проводимости и сократимости пораженных мышц.
Когда боли в копчике связаны с опущением промежности или спайками вследствие перенесенных операций, врач может назначить УЗИ органов брюшной полости (записаться) и малого таза, а также компьютерную или магнитно-резонансную томографию, чтобы оценить количество спаек, расположение органов относительно друг друга и т.д. К сожалению, устранить боль в копчике подобного происхождения можно только хирургическим путем. Отличительными чертами болевого синдрома вследствие опущения промежности или спаек в брюшной полости является то, что боль ощущается в области под копчиком и резко усиливается при вставании из положения лежа или сидя, а также при физической нагрузке.
Когда боль в копчике сочетается с заболеванием близлежащих суставов (тазобедренных, коленных и т.д.) или имеются подозрения на наличие кисты, а само болевое ощущение скорее отдает в копчик, чем локализуется в нем, врач назначает рентген нижних участков позвоночника, артроскопию (записаться), а при наличии возможности магнитно-резонансную или компьютерную томографию.
Если боли в копчике связаны с привычкой сидеть в туалете подолгу и тужиться, то врач назначит ряд исследований для выявления причин запоров: анализ кала на дисбактериоз, гастроскопию (записаться) для выявления язвы желудка или гастрита, общий анализ крови, биохимический анализ крови (билирубин, холестерин, триглицериды, общий белок, альбумин, щелочная фосфатаза, АсАТ, АлАТ, амилаза, липаза и т.д.) для оценки работы печени и поджелудочной железы.
Когда боли в копчике связаны с заболеваниями прямой и сигмовидной кишки (например, геморрой, проктосигмоидит, проктит, анальные трещины, колит и т.д.), человек испытывает тянуще-ноющие болевые ощущения, которые сочетаются с болями в крестце, пояснице и области ануса, усиливаются при наклоне вперед. Кроме того, при данных заболеваниях человек ощущает боли, жжение или чувство тяжести в анусе, прямой кишке или в промежности, которое усиливается при дефекации, у него имеются гнойные, слизистые или кровянистые выделения из анального отверстия, возникают частые и болезненные позывы на дефекацию, а запоры чередуются с поносами. При наличии подобных симптомов врач, во-первых, производит наружный осмотр промежности и анальной области, а также пальцем выявляет наличие внутренних геморроидальных узлов. Далее назначается анализ кала на копрологию, дисбактериоз и яйца глист, бактериологический посев кала, общий анализ крови и мочи, а также проводится колоноскопия (записаться) или ректороманоскопия (записаться). В некоторых случаях, помимо колоноскопии или ректороманоскопии, может назначаться дополнительно ирригоскопия (рентгеновский снимок кишки с контрастным веществом) (записаться). Если больной по каким-либо причинам не может пройти колоноскопию, ректороманоскопию или ирригоскопию, то врач может назначить анализ крови на наличие антинейтрофильных цитоплазматических антител и антител к сахаромицетам, чтобы оценить наличие аутоиммунного воспалительного процесса.
Если боли в копчике обусловлены деформациями ануса или промежности вследствие перенесенных операций и травм, то врач назначает УЗИ органов малого таза (записаться), а также ирригоскопию (рентген кишечника с контрастным веществом), чтобы понять, какую форму имеют органы, где серьезные деформации, как они расположены и т.д. Вместо ирригоскопии может назначаться компьютерная или магнитно-резонансная томография при наличии технической возможности.
Боли в копчике, возникающие при наклоне тела вперед, носящие тянуще-ноющий характер, сочетающиеся с болями внизу живота, болями или затруднениями при мочеиспускании, патологическими выделениями из половых органов и т.д., связаны с заболеваниями органов мочеполового тракта. В такой ситуации женщинам и мужчинам врач обязательно назначает общий анализ мочи, анализ мочи по Нечипоренко (записаться), определение мочевины и креатинина в моче, бактериологический посев мочи, анализы на различные инфекции, передающиеся половым путем (записаться) (например, гонорею (записаться), сифилис, уреаплазмоз (записаться), микоплазмоз (записаться), кандидоз, трихомониаз, хламидиоз (записаться), гарднереллез и т.д.), а также цистоскопию (записаться), УЗИ почек (записаться) и органов малого таза. Женщинам также назначается мазок из влагалища на флору (записаться), а мужчинам – мазок из уретры.
При болях в копчике неясного происхождения врачи могут назначать любые анализы и обследования, стремясь выяснить причины дискомфортного ощущения.
Для эффективного лечения боли в области копчика важно правильно установить ее причину. Пациент с такими болями должен обратиться в первую очередь к проктологу. Этот специалист при необходимости направляет пациента (пациентку) к гинекологу, неврологу, хирургу, остеопату. Иногда необходима помощь психотерапевта.
Каждый из этих врачей не только осматривает пациента, но и очень подробно его расспрашивает. Больной должен быть готов детально рассказать о характере боли, ее локализации, вспомнить полученные ранее травмы и перенесенные им оперативные вмешательства.
У части пациентов с болью в копчике точный диагноз установить не удается. Тогда применяют симптоматическое лечение, и в большинстве случаев оно приводит к хорошим результатам. Иногда же боли в области копчика проходят сами собой, без лечения. Но надеяться на это не нужно — при возникновении таких болей обязательно обращайтесь к врачу.
В большинстве случаев боли в области копчика лечат консервативными методами (т.е. без хирургического вмешательства). Комплексное лечение включает обеспечение больному покоя, обезболивание медикаментозными средствами, восстановление нарушенного кровообращения с помощью массажа, мануальной терапии, физиотерапии, упражнений лечебной физкультуры.
Все выявленные сопутствующие заболевания подлежат обязательному лечению.
Для снятия или ослабления отрицательных эмоций применяются (после консультации психотерапевта) нейропсихотропные препараты.
Никакой помощи не могут оказать медики только при болях в копчике у беременных. Противовоспалительные и обезболивающие лекарства беременным противопоказаны. Рентгенологическая диагностика также исключена. Поэтому женщинам приходится терпеть боль в копчике, подкладывая под него мягкую подушку или надувной резиновый круг в форме бублика (продается в аптеках).
Сидеть на таком круге рекомендуется не только беременным, но и всем пациентам с болями такой локализации. Это нехитрое устройство исключает нагрузку и давление на копчик во время сидения, тем самым уменьшая болевые ощущения.
При умеренно выраженных болях в копчике обычно назначают нестероидные противовоспалительные препараты, такие, как напроксен, ибупрофен и др. Эти лекарства вводятся в виде свечей или микроклизм.
Но при сильных болях данные средства неэффективны. Применяются новокаиновые блокады, когда раствор новокаина с помощью шприца вводится в ткани вокруг болезненного места. Кроме новокаина, для проведения обезболивающих блокад могут быть использованы лидокаин, кеналог, гидрокортизон, дипроспан и другие препараты.
Боли в области копчика значительно облегчаются с помощью пальцевого массажа мышц прямой кишки и массажа мышц тазового дна (если имеется их спазм).
Приемы мануальной терапии, проводимые опытным специалистом, улучшают кровообращение в районе копчика, ликвидируют застой крови, снимают спазм мышц и помогают восстановить объем движений копчика.
Иглорефлексотерапия (иглоукалывание) часто применяется при болях в копчике, существенно уменьшая их интенсивность. Правильный выбор биологически активных точек для иглоукалывания может полностью снять боль.
Заниматься физкультурой, выполнять утреннюю зарядку человеку с болями в копчике не только можно, но и нужно. С некоторыми ограничениями: из упражнений должны быть исключены бег, прыжки, быстрая ходьба, резкие рывковые движения, натуживание.
Гимнастика при болях в копчике должна включать следующие упражнения:
1. Лежа на спине на полу, согнуть ноги в коленях и развести их в стороны. Положить ладони рук на внутренние стороны коленных суставов. Стараться соединить колени, одновременно противодействуя руками этому движению.
Число повторов – 8–12 раз с короткими интервалами (10-15 сек.).2. В том же положении зажать между согнутыми коленями мяч (футбольный, волейбольный или другой такого же размера). Ладони рук положить на живот. С усилием сжимать коленями мяч на протяжении 5–7 секунд, одновременно ладонями препятствуя выпячиванию живота.
Число повторов – 6–8 раз с такими же интервалами для отдыха, как и в первом упражнении.3. Лежа на спине, зажать мяч между стопами выпрямленных ног. С усилием сжимать мяч стопами на протяжении 5–7 секунд.
Число повторов – 6-8 раз; интервалы – 10-15 секунд.4. Лежа на спине, развести в стороны согнутые в коленях ноги и приподнять таз на 3-5 секунд. Ягодичные мышцы при этом должны напрячься.
Число повторов – 6-8 раз; интервалы – 10-15 секунд.Все упражнения при болях в копчике пациент должен выполнять не спеша, размеренно, ритмично, отдыхая между повторами упражнений. Можно включить спокойную музыку. Для большей эффективности рекомендуется делать комплекс упражнений два раза в день.
источник
 Врачи выделяют несколько групп причин, из-за которых у мужчин и женщин начинает преть копчик: эндокринные нарушения, неврологические проблемы, а также внешние факторы, не связанные напрямую с заболеваниями органов. Среди них выделяют:
Врачи выделяют несколько групп причин, из-за которых у мужчин и женщин начинает преть копчик: эндокринные нарушения, неврологические проблемы, а также внешние факторы, не связанные напрямую с заболеваниями органов. Среди них выделяют: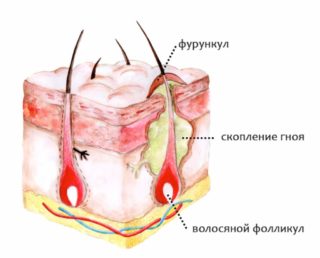 Дополнительно потеющая область начинает неприятно пахнуть, при тяжелой стадии гипергидроза копчика этот запах ощущают окружающие люди. Постепенно у человека формируются комплексы, он испытывает волнение. В запущенных студиях возникают уплотнения в зоне копчика, что может быть следствием:
Дополнительно потеющая область начинает неприятно пахнуть, при тяжелой стадии гипергидроза копчика этот запах ощущают окружающие люди. Постепенно у человека формируются комплексы, он испытывает волнение. В запущенных студиях возникают уплотнения в зоне копчика, что может быть следствием: Для профилактики развития инфекции необходимо регулярно менять нижнее белье, использовать только хлопчатобумажные трусы, брюки и другую одежду. Необходимо менять постель 1 раз в неделю, использовать комплекты из натуральных тканей.
Для профилактики развития инфекции необходимо регулярно менять нижнее белье, использовать только хлопчатобумажные трусы, брюки и другую одежду. Необходимо менять постель 1 раз в неделю, использовать комплекты из натуральных тканей. Из сухой коры дуба в домашних условиях можно приготовить пасту: 40 г вещества смешивают с 60 г мёда, наносят на мокнущий копчик 1-2 раза в день на 20 минут. Затем состав смывают, надевают чистое белье. Курс лечения – не менее 2 недель. Дополнить лечение можно другими средствами:
Из сухой коры дуба в домашних условиях можно приготовить пасту: 40 г вещества смешивают с 60 г мёда, наносят на мокнущий копчик 1-2 раза в день на 20 минут. Затем состав смывают, надевают чистое белье. Курс лечения – не менее 2 недель. Дополнить лечение можно другими средствами: Вещество вводят в организм в виде инъекций. Для полного решения проблемы необходимо пройти несколько сеансов. Процедура безопасна, но имеет один минус – через 6-9 месяцев работоспособность желез восстанавливается, а ботокс выводится из организма.
Вещество вводят в организм в виде инъекций. Для полного решения проблемы необходимо пройти несколько сеансов. Процедура безопасна, но имеет один минус – через 6-9 месяцев работоспособность желез восстанавливается, а ботокс выводится из организма. Иван Смирнов
Иван Смирнов Травма чаще всего вызывает сильную, резкую, острую боль в копчике. Травма копчика (перелом, трещина, ушиб, вывих, смещение) может возникнуть при неудачном падении или ударе в область ягодиц. Боль после травмы может носить характер приступов, или быть постоянной. При ходьбе и в положении сидя она усиливается. Локализация посттравматических болей разнообразна: в самом копчике или около него (выше, ниже, сбоку).
Травма чаще всего вызывает сильную, резкую, острую боль в копчике. Травма копчика (перелом, трещина, ушиб, вывих, смещение) может возникнуть при неудачном падении или ударе в область ягодиц. Боль после травмы может носить характер приступов, или быть постоянной. При ходьбе и в положении сидя она усиливается. Локализация посттравматических болей разнообразна: в самом копчике или около него (выше, ниже, сбоку).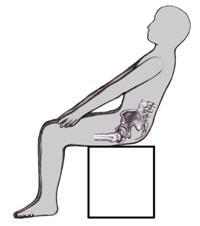 Причиной таких болей является привычка постоянно сидеть на мягкой мебели. Копчик при этом находится в неправильном положении. В сосудах, снабжающих его кровью, возникают застойные явления. Это приводит к отложению солей в позвонках, составляющих копчик, и к возникновению болей.
Причиной таких болей является привычка постоянно сидеть на мягкой мебели. Копчик при этом находится в неправильном положении. В сосудах, снабжающих его кровью, возникают застойные явления. Это приводит к отложению солей в позвонках, составляющих копчик, и к возникновению болей. Заниматься физкультурой, выполнять утреннюю зарядку человеку с болями в копчике не только можно, но и нужно. С некоторыми ограничениями: из упражнений должны быть исключены бег, прыжки, быстрая ходьба, резкие рывковые движения, натуживание.
Заниматься физкультурой, выполнять утреннюю зарядку человеку с болями в копчике не только можно, но и нужно. С некоторыми ограничениями: из упражнений должны быть исключены бег, прыжки, быстрая ходьба, резкие рывковые движения, натуживание.