Вопрос, почему постоянно потеют ладони, волнует множество людей. Потливость ладошек — это наиболее распространенная форма локального гипергидроза .
В норме, потоотделение — это одна из защитных функций организма от перегрева, наиболее эффективный и быстрый способ теплоотдачи. А частые случаи первичного гипергидроза рук обусловлены наибольшим скоплением потовых желез именно в этой области. Не стоит путать обычную теплоотдачу с повышенной гиперпродукцией секрета потовыми железами. Рассмотрим характерную клиническую картину гипергидроза.
Патологическую потливость можно отметить, если имеются следующие симптомы:
- Сложность в удержании скользких предметов;
- Проблемы в половой сфере;
- Влажные отпечатки на документации;
- Профессиональные сложности в работе с мелкими деталями и предметами;
- Цианотичные или пурпурные холодные ладони.
Все эти клинические проявления практически постоянно сопровождают пациентов, а время и выраженность симптомов зависит от стадии заболевания.
Причин, почему потеют ладони, достаточно много. Это может быть связано с другими нарушениями в организме, а потливость рук будет выступать лишь сопутствующим признаком, который исчезнет при разрешении основного заболевания. Часто наблюдается первичный гипергидроз ладоней, когда нет видимых причин развития болезни, потовые железы без патогенетических механизмов начинают усиленно работать.
Одной из причин, почему потеют руки, является наследственность . Часто можно проследить локальный гипергидроз через несколько поколений, что доказывает генетическую предрасположенность.
Не менее значимая причина, почему потеют ладошки, — вегето-сосудистая дистония . Это патологический процесс, который не имеет органических нарушений. Он носит лишь функциональные нарушения в работе вегетативной нервной и сердечно-сосудистой системы. Бесконтрольная патологическая импульсация с симпатических ганглиев обуславливает покраснение и мраморность ладоней с повышенным потоотделением.
Другой причиной, почему потеют ладони рук, служит общий гипергидроз . При повышенном потоотделении по всему телу в первую очередь страдают ладошки и стопы.
Не менее важным звеном и фактором появления локального гипергидроза служит стресс и длительное эмоциональное перенапряжение. Истощение организма на фоне нервной перегрузки может привести к разобщению контроля автономной нервной системы подлежащих функций. Возникает патологическая импульсация и активация работы потовых желез.
Нарушение работы эндокринных органов, в особенности надпочечников (выработка катехоламинов — гормона стресса), щитовидной железы (усиление теплообмена), яичников и яичек (гормональный дисбаланс при половом развитии, беременности, родах и инволюции) особенно сказывается на качестве кожных покровов и выработке большого количества пота.
В диагностике потливости ладоней важную роль играет внимательный опрос и осмотр врача и проведение пробы Минора . Это простой и действенный метод определения наличия и степени тяжести заболевания. Необходимо на подсушенную очищенную кожу нанести раствор Люголя, дать ему высохнуть. После чего обработать руки крахмалом. При появлении пота, йод с крахмалом взаимодействуют, и участок кожи меняет свой оттенок. Засекают время, измеряют линейкой диаметр образовавшихся пятен и сверяют полученные результаты по таблиuaцам.
После установления точного диагноза и причины развития заболевания назначают терапию .
Для улучшения состояния при борьбе с первичным гипергидрозом ладоней врачи рекомендуют принимать седативные препараты на растительной основе. Хорошо помогут уменьшить влияние стресса на организм экстракт валерианы, пустырника, средство Ново-Пассит. В более сложных случаях используют антидепрессанты и транквилизаторы.
Часто в косметологии используют ботокс для борьбы с локальным гипергидрозом. Это разбавленный ботулотоксин, который вводится под кожу. Вещество разобщает передачу нервного импульса в мышечном синапсе, вследствие чего потовая железа на активируется. Процедура действенная, но помогает только на промежуток времени до полугода, после чего нужно повторно вводить токсин.
Соблюдение гигиены также играет немаловажную роль в лечении локального гипергидроза ладоней.
Для уменьшения потливости нужно чаще мыть руки под проточной водой с мылом, чтобы исключить активное размножение бактериальной флоры.
В воду можно добавлять 1 чайную ложку нашатырного спирта или каждый раз обрабатывать руки тальком с борным спиртом в соотношении 1:1.
Беречь кожу рук от вредного воздействия окружающей среды. Перед работой на холодном воздухе или в воде рекомендовано смазать руки вазелиновым маслом. Это уменьшает агрессию факторов и профилактирует риск повышенного потоотделения.
Использование специального антиперспиранта поможет на симптоматическом уровне. Входящие в состав тяжелые металлы блокируют выход пота наружу через поры, за счет чего снижается продукция секрета самими потовыми железами.
Только врач способен дать вразумительный ответ на вопрос, почему сильно потеют ладони в каждом конкретном случае, подобрать оптимальное эффективное лечение. Ведь каждый организм индивидуален, а причин развития патологии очень много. Не нужно заниматься самолечением, лучше довериться специалисту.
После окончания Ростовского государственного медицинского университета начала свою трудовую деятельность на должности терапевта в местной клинике.
источник
Перелом или вывих руки – большая неприятность. Мало того, что сильная боль будет ощущаться не только в момент получения травмы, но и в течение всего времени до наложения гипса и некоторое время после, так еще и подвижность конечности будет потеряна на довольно длительный срок.
Сам по себе гипс – это натуральный природный минерал. Так как в чистом виде его использовать невозможно, то из него делают мелкий порошок, который затем прокаливают, чтобы полностью иссушить, поскольку оставшаяся влага может способствовать обратному затвердеванию.
На поврежденную конечность чаще всего накладывают уже готовые гипсовые бинты, изготовленные промышленным способом. Но иногда приходится делать их непосредственно перед использованием способом втирания гипсового порошка в традиционные медицинские марлевые бинты. Это очень трудоемкий процесс, поэтому его по возможности стараются избегать.
Для наложения гипсовой повязки используют гипсовые бинты. Сначала такой бинт помещается в емкость с теплой водой так, чтобы он полностью был покрыт водой. Когда на поверхности исчезнут пузырьки воздуха, это значит, что бинт можно вынимать. При этом держать его нужно горизонтально и за оба конца, иначе гипс стечет в воду.
Готовую повязку накладывают на нужные области и фиксируют. Вскоре раствор отвердевает до каменного состояния и надежно обездвиживает поврежденную конечность. Наложение может производиться как бесподкладочным, так и подкладочным способом.
В первом случае ватными тампонами защищают только места, где выступают кости, во втором – ватная прокладка между эластичным (снизу) и обычным (сверху) бинтом покрывает всю загипсованную область. Это более предпочтительный вариант, так как легче соблюдать сухость кожи и избегать появления пролежней.
Кроме этого, часто применяют лонгеты – повязки из нескольких слоев намоченного гипсового бинта. Лонгеты можно закрепить обычным бинтом, раскатывая его круговыми движениями. При этом необходимо постоянно следить, как накладывают гипс, чтобы повязки полностью повторяли контуры конечности, а также, чтобы не образовывались складки. В противном случае придется очень быстро менять повязку на новую из-за раздражений и выраженных болевых ощущений.
Возникает вопрос, сколько носят гипс при переломе руки? Длительность ношения гипса зависит от тяжести полученной травмы, но средний срок срастания – от 3 до 10 недель. Быстрее всего расстанутся с гипсом пальцы рук, дольше всего придется носить его на предплечье. В случае же тяжелых переломов осколочного типа врач может оставить гипс на срок до 3-4 месяцев.
Снятие гипса может быть также отложено, если у пациента наблюдаются проблемы с восстановлением поврежденных тканей и костей. Чаще всего это происходит из-за того, что руки сложнее всего держать в полном покое (например, если наложен гипс на пальце руки), тогда как именно этого требуют все переломы. Возможно, организму не хватает необходимых веществ для скорейшего заживления, тогда дополнительно назначают лекарственные препараты, витамины и минералы, способствующие этому.
Даже несмотря на гипсовую повязку, шевелить конечностью нельзя, но часто это получается непроизвольно, ведь невозможно контролировать рефлекторные движения на протяжении долгого времени. После того, как гипс будет снят, больного ожидает еще долгий период реабилитации, в среднем занимающий около полугода. Как снять гипс, а также другая информация, связанная с этим вопросом, содержится ниже.
Для скорейшего срастания поврежденных конечностей используют гипсовые бинты. После наложения гипса часто возникают неприятные моменты, которые нужно тщательно отслеживать и не запускать, чтобы не допустить развития более серьезных проблем.
1. Отечность. Сам по себе отек при переломах – это обычная вещь, и сразу он, конечно, не сойдет, особенно если учесть, что гипс все-таки сдавливает конечность, фиксируя ее. Если повязка наложена правильно, то в течение нескольких дней, максимум – двух недель, отек будет спадать, а болезненность – уменьшаться.
Немедленно посетить врача нужно, если:
- поврежденная рука в гипсе становится холодной;
- пальцы приобретают синюшный, бледный или красный оттенок;
- болит рука в гипсе, при этом боль становится острой или усиливается;
- появляется онемение конечности, снижается ее чувствительность;
Такие симптомы характерны для передавленных сосудов и нервов, что случается вследствие сильного отека тканей. Нарушение кровообращения приводит к тяжелым последствиям вплоть до омертвения и ампутации. Поэтому снять гипс необходимо в срочном порядке. Можно вызвать скорую помощь или посетить травмпункт. Тревожным сигналом также является симптом, если под гипсом рука немеет.
Чтобы отек быстрее спадал, применяют как лекарственные средства, так и народную медицину:
- гепариновая мазь и гель «Троксевазин»;
- нестероидные противовоспалительные препараты, чаще всего на основе ибупрофена. Если отекает рука в гипсе, хороший эффект дают такие лекарства, как «Нимесил», «Найз», «Миг», «Ибуклин» и сам ибупрофен. Применять эти средства можно даже беременным и кормящим женщинам, естественно, соблюдая необходимые меры предосторожности;
- компрессы на основе полыни, календулы, можжевельника, золотого уса, василька;
- ванночки с хвойным экстрактом, йодированной обычной или морской солью;
- настои алоэ, календулы, ромашки и других трав, способствующих уменьшению воспаления. Принимаются внутрь. Главное – не принимать одновременно с лекарственными препаратами;
- голубая глина хорошо зарекомендовала себя как средство, эффективно снимающее отеки;
- настои алоэ, календулы, ромашки и других трав, способствующих уменьшению воспаления. Принимаются внутрь. Главное – не принимать одновременно с лекарственными препаратами.
Массаж, лечебная гимнастика и физиотерапия также помогают скорейшему уменьшению отечности. Это могут быть электрофорез с обезболивающими растворами, стимуляция электротоком, ультрафиолет, различные аппликации, в том числе и грязевые.
По мере уменьшения отека гипсовые повязки обычно меняются, чтобы не допустить излишней свободы конечностей.
2. Пролежни. Это также места с нарушенным кровообращением, чаще всего возникают там, где гипс слишком плотно прилегает к коже без прокладки, на выступах костей. Пролежень могут спровоцировать крошки гипса, складки или комки бинта и ваты, использующиеся в качестве подклада. Через некоторое время рана начинает гноиться, протекая на гипс бурыми пятнами, от которых исходит неприятный запах. В этом случае место нагноения промывается антисептиком, например хлоргексидином, обрабатывается ранозаживляющими мазями, такими как левомеколь, мазь Вишневского, и бинтуется стерильной повязкой. Обработка производится регулярно до полного заживления.
3. Потертости, пузыри, дерматиты и экземы также возможны, когда рука в гипсе находится длительное время. Появляются либо в результате аллергических реакций, либо вследствие смещения и трения повязки по коже. Лечение похоже на то, которое применяется для избавления от пролежней, только дополнительно применяются противоаллергические препараты, как местно, так и внутрь. Назначить их должен врач на основе картины осложнения. Круг таких лекарств огромен, поэтому не стоит заниматься самолечением. В лучшем случае оно просто не поможет.
4. Очень часто под гипсовой повязкой возникает сильный зуд. Что делать если чешется рука под гипсом? Многие люди в таких случаях стараются просунуть под повязку спицу, карандаш, проволоку и тому подобные предметы. Врачи предупреждают, что делать это стоит только в совсем крайних случаях, когда терпеть больше невозможно.
Во-первых, можно повредить кожу, которой и так достается. Во-вторых, подкладка, положенная под гипс, от таких действий сбивается, на ней появляются комки и складки, которые приводят к проблемам, описанным выше.
Зуд появляется от того, что кожа под гипсом потеет, отмирают клетки, возникает шелушение. Исходя из этого, рекомендуется по возможности сохранять физический покой, избегать пребывания на солнце и в жарких помещениях.
Можно попробовать насыпать под повязку тальк или детскую присыпку. После того, как влага уйдет, зуд станет полегче. Однако потом убрать присыпку будет проблематично, придется ждать следующей смены гипса. Неплохой результат дает струя прохладного воздуха из фена, одновременно охлаждающая и осушающая зудящие области.
Хорошо помогают антигистаминные препараты, которые используют от укусов насекомых. Их желательно пить на ночь, поскольку многие обладают выраженным снотворным эффектом, а ночью, как известно, все неприятные ощущения усиливаются, то есть переносить их становится еще тяжелее.
Гипс при переломе руки способствует скорейшему срастанию конечности.
Самый распространенный натуральный гипс отлично фиксирует и легко накладывается, но имеет свои недостатки:
- он громоздкий и неудобный;
- сильно ограничивает мобильность и подвижность;
- быстро загрязняется, вследствие чего рука в гипсе смотрится очень неэстетично;
- его надо предохранять от попадания влаги, из-за этого очень неудобно мыться, особенно при загипсованной руке;
- одежду подобрать довольно сложно, ведь конечность становится значительно толще благодаря наложенной повязке;
- чтобы сделать рентгеновский снимок с целью контроля заживления, придется снять повязку, а затем накладывать новую, так как лучи сквозь нее не проходят.
На смену ему сейчас приходят все новые разновидности материалов:
- Скотчкаст – полимерный иммобилизирующий бинт высокой степени жесткости. Он очень легкий, но при этом отлично фиксирует перелом, пропускает воздух, а значит, позволяет коже дышать. К тому же такой материал водостоек и быстро сохнет. Однако мочить его все же нежелательно, поскольку под него обычно подкладывается ватно-марлевая прокладка, которая плохо сохнет, может стать источником раздражения и неприятного запаха.
- Целлакаст (софткаст) – стекловолоконный бинт, пропитанный быстро твердеющей полиуретановой смолой. Имеет те же плюсы и минусы, что и скотчкаст, к тому же позволяет делать рентген, не снимая повязку и не беспокоя лишний раз место травмы. Он относится к полужестким иммобилайзерам, что позволяет избежать частичной атрофии мышц. Но на сложные переломы такой гипс не накладывают именно по причине его частичной подвижности.
- НМ-каст похож на крупноячеистый чулок, при высыхании отлично прилипает к коже и повторяет форму конечности. Легок в применении и ношении, часто используется для фиксации рук. Под него тоже используется специальная подкладка, но поскольку ячейки такого фиксатора крупные, а подклад выполнен из синтетических быстросохнущих материалов, то принимать душ становится проще.
- Турбокаст – термопластиковый ортез. Самый оптимальный вид приспособления для лечения поврежденных конечностей.
Если есть возможность выбора, то врачи советуют накладывать именно пластиковый гипс. Он появился совсем недавно, но оказался настолько удобен и прост в применении, что его очень быстро стали использовать во всем мире. Как применяется пластиковый гипс на руку, цена, а также его свойства подробно изложены ниже.
- Турбокаст – это цельный материал, от которого не будут откалываться мелкие кусочки, раздражая кожу под повязкой. Под него не требуется прокладка, поэтому исключено появление натертостей.
- Такой гипс очень легкий, что немаловажно для сохранения активного образа жизни, особенно это касается детей.
- Поскольку пластик спокойно выдерживает воду и не имеет подклада, то мытье перестает быть проблемой, которой оно всегда является при ношении обычного гипса. К тому же сам турбокаст очень долго сохраняет аккуратный и презентабельный вид.
- Воздухопроницаемость – очень важный фактор. Чем больше воздуха, тем быстрее идет процесс срастания, кожа под повязкой не мокнет, не появляются опрелости и раздражения.
- Чтобы наложить такой гипс, его достаточно нагреть всего до 40 0 С, и он станет пластичным, подстраиваясь под параметры пациента. После повторного нагревания возвращает первоначальную форму, поэтому турбокаст является средством многоразового использования.
- Реабилитация после снятия проходит гораздо быстрее, а риск осложнений и появления аллергии сводится к минимуму.
Однако есть и небольшие минусы:
- Сколько стоит наложить пластиковый гипс на руку? Цена на него начинается примерно от 500 рублей, и это только сам материал, к тому же одной штуки может и не хватить. За процедуру наложения же придется отдать в среднем 7-9 тысяч рублей.
- Поскольку процедура пока довольно новая, ее освоили еще далеко не во всех клиниках, даже платных, поэтому найти специалиста, возможно, получится не сразу.
- Снять или подрезать такой материал дома не получится, поскольку он поддается только специальной пилке, использует которую медперсонал, чтобы разрезать пластиковый гипс.
Когда и как снять гипс, а также какие рекомендации необходимо соблюдать после этого, читайте ниже. После снятия гипса потребуется некоторое время на восстановление. У многих в этот период возникает онемение руки, которая была загипсована. Чаще всего это временное явление, которое пройдет в течение недели, если заниматься лечебной физкультурой, применять мануальную терапию и разрабатывать конечность.
Необходимо правильно питаться, обращая особое внимание на достаточное поступление в организм витаминов группы В, в частности В12, другое название – цианокобаламин, или кобаламин. Он способствует быстрой регенерации тканей, нервных волокон и органов, поддерживая их в полноценном состоянии.
Богаты этим витамином следующие продукты:
- печень говяжья, куриная и свиная;
- почки говяжьи;
- морепродукты;
- жирные виды морской и океанической рыбы;
- баранина;
- яйца;
- грудка индейки;
- молочные, кисломолочные продукты и сыры. В них также содержится кальций, необходимый для укрепления костной ткани;
- соя;
- шпинат;
- зеленый лук;
- морская капуста;
- проростки пшеницы.
Следует учесть, что содержание В12 в растительных продуктах крайне незначительно, поэтому можно принимать такие добавки, как, например, пивные дрожжи.
Если же онемение не проходит, следует проконсультироваться с врачом на предмет повреждения нервов или сосудов. Вовремя назначенное лечение, как правило, дает неплохие результаты, однако неприятные ощущения могут остаться навсегда, особенно ярко проявляясь при стрессах, заболеваниях и резкой смене погоды.
источник
Больше не придётся комплексовать из-за влажных ладоней.
Чтобы справиться с проблемой максимально эффективно, важно знать ответ на этот вопрос.
Потливость ладоней — частный случай гипергидроза. Кому-то везёт: их потовые железы от природы ленивы и работают неохотно. А у кого-то те же железы имеют врождённые трудоголические наклонности: реагируют ударными дозами пота на сущие пустяки. Например, на самое незначительное повышение температуры тела или легчайший всплеск адреналина. Чуть занервничал — и ладони стали холодными и липкими. Знакомо?
Хорошая новость: это не болезнь.
Гипергидроз рук (как, впрочем, и других частей тела) медики относят не к заболеваниям, а к индивидуальным особенностям человека.
А значит, вылечить гипергидроз почти невозможно. Так же, как невозможно вылечить излишне длинный нос, оттопыренные уши или, положим, не тот цвет глаз. Проблему можно либо удалить хирургически, либо замаскировать.
Единственное исключение — если ваш гипергидроз не врождённый (такой вид называют первичным), а приобретённый (вторичный). То есть, например, вы всю жизнь прожили с сухими ладонями, а в какой-то момент начали замечать, что они у вас необычно быстро покрываются влагой. В этом случае речь идёт о каких-то изменениях в организме, которые и спровоцировали потливость. Если их выявить и скорректировать, проблема влажных ладошек исчезнет сама собой.
Для начала пройдёмся по быстрым и простым способам.
Перегрев — ключевая причина усилившегося потоотделения. Поэтому позаботьтесь о том, чтобы ваши ладошки не страдали от жары. Следите за температурой воздуха в помещении и заведите привычку по возможности чаще полоскать руки в холодной воде.
На первый взгляд звучит странно, но это работает. Достаточное количество влаги в организме — важный элемент защиты от перегрева.
Жирные питательные кремы для рук создают вокруг кожи плёнку, которая ухудшает вентиляцию. В результате ладони быстрее перегреваются и больше потеют. Если без кремов не обойтись, отдавайте предпочтение лёгким увлажняющим средствам.
Также подойдут гигиенические салфетки. Спирт испаряется быстрее воды, а потому эффективно охлаждает кожу.
Тальк и крахмал, составляющие основу присыпки, — прекрасные абсорбенты: они моментально впитывают лишнюю влагу. Эффект сохраняется до нескольких часов.
Можно также использовать тальк и картофельный или кукурузный крахмал по отдельности.
Средства на основе хлорида алюминия Hyperh > эффективно блокируют потовые железы. Наносить их надо перед сном на чисто вымытые и высушенные руки.
Сода способна Home Remedies for Sweaty Hands снизить потоотделение и улучшить испарение влаги. Рецепт массажной смеси прост: залейте 2 чайные ложки соды столовой ложкой воды. Втирайте получившуюся кашицу в кожу 5 минут. Затем вымойте руки прохладной водой.
Органический уксус нормализует pH кожи и улучшает испарение пота. Протирайте ладони вечером, после завершения всех гигиенических процедур. Если есть возможность, уксус лучше не смывать на ночь.
Тканевые подушечки с сушёным шалфеем достаточно просто время от времени мять в руках. Листья растения обладают вяжущими свойствами, уменьшают потоотделение, а также нейтрализуют неприятный запах.
Также можно делать для рук ванночки с шалфеем. Заварите горсть листьев литром кипятка, дайте остыть и погрузите в отвар ладони на 20 минут.
Эта рекомендация касается вторичного гипергидроза или усилившегося потоотделения при первичном. Часто активность потовых желёз может иметь следующие причины What is hyperh > :
- ожирение;
- беременность;
- менопауза;
- подагра;
- ревматоидный артрит;
- различные опухоли;
- злоупотребление спиртным;
- сахарный диабет;
- гипертиреоз.
Учтите: список неполный. Ваша личная потливость запросто может быть признаком ещё десятка-другого заболеваний или физиологических состояний, а также побочным эффектом приёма некоторых лекарств (в частности, речь о гормональных препаратах).
Поэтому, начиная борьбу с гипергидрозом, первым делом надо показаться терапевту и выслушать его рекомендации.
Эти лекарства блокируют Excessive Sweating: A Sticky Subject нервные импульсы, провоцирующие потоотделение. Принимать их надо на постоянной основе, а уменьшения потливости стоит ждать не ранее чем через две недели после начала приёма.
Ваши руки погрузят в ванночку с тёплой водой, сквозь которую пропустят слабый электрический ток. Это совсем не больно, но эффективно. Достаточно 2–4 сеансов, чтобы значительно снизить потоотделение на обрабатываемых участках.
источник
Перелом руки – это травма одной или нескольких костей конечности. Данное понятие объединяет в себе переломы плечевой кости или предплечья, переломы, локализующиеся в области локтевого сустава. Сюда также можно отнести соответствующие травмы кисти руки и пальцев. Правильное сращение костей и нормализация функций руки крайне важны для человека, ведь верхняя конечность позволяет трудиться, отдыхать, развиваться, в общем – жить полноценно.
Травма верхних конечностей встречается часто, больше всего людей, обращающихся за медицинской помощью с переломами пястных костей кисти, с переломами лучевых костей, а также с травмированной шейкой плеча. Самая распространенная причина – это падение на конечность. Также перелом может быть следствие сильного удара или результатом повышенной физической нагрузки на руку, кости которой были ослаблены различными заболеваниями (опухоль кости, остеопороз, остеомиелит, киста костная, гиперпаратиреоидная остеодистрофия) или подверглись характерным возрастным изменениям. В зависимости от причины, вызвавшей повреждение, переломы делят на травматические и патологические. Если кость была надломлена, но полностью не сломалась, то следует говорить не о переломе, а о трещине, если же от нее отломился незначительный участок, то стоит говорить о краевом переломе.
Зная основные симптомы перелома, можно дифференцировать его от просто сильного болезненного ушиба мягких тканей.
В качестве признаков явных, невызывающих сомнения в том, что у человека имеется перелом руки можно выделить следующие:
Нехарактерное положение верхней конечности. Рука неестественно изогнута, имеет соответствующий внешний вид.
В том месте, где отсутствует лучезапястный, локтевой и плечевой сустав можно наблюдать подвижность.
При прощупывании возникает характерный для перелома хруст, носящий название крепитация. Если его сравнивать с похожими звуками, то он напоминает трески, которые издает соль при её поджаривании. Иногда крепитации можно услышать лишь с помощью фонендоскопа, а иногда и без специализированных приборов.
Могут быть видны костные фрагменты и иметься открытая рана, которая сильно кровоточит. В данном случае речь идёт об открытой травме.
Также имеются симптомы относительные, которые позволяют заподозрить наличие перелома, но точный диагноз можно будет установить лишь, проведя полное обследование:
Ощущение боли, которая может быть локализована как в месте повреждения, так и переходить на соседние участки. В частности, когда сломана кость локтевая, боль может отдавать как в плечо, так и в предплечье. Характер её интенсивный даже тогда, когда конечность находится в полном покое, если попытаться дать руке нагрузку или переместить её , то человек испытает прострел, а сама ломота усилится.
Отечность места повреждения и наличие кровоподтека. Независимо от места локализации, припухлость при переломе возникает всегда. Размер отека может варьироваться, он будет больше, чем ближе травма расположена к кисти или к локтевому суставу.
Симптом похолодания конечности – очень опасный признак, свидетельствующий о том, что произошло нарушение кровообращения за счет разрыва крупных магистральных артерий. Хотя подобное случается нечасто. Ещё одной причиной похолодания руки может стать тромбоз, который развивается на фоне разрыва интимы артерии и несет в себе смертельную угрозу. Чаще подобное состояние наблюдается у людей зрелого возраста.
Наличие гематомы. Если на месте кровоподтека заметна пульсация, то это говорит об обильном кровоизлиянии, которое находится в подкожной клетчатке.
Рука деформирована и стала короче неповрежденной конечности. Этот симптом характерен для травм со смещением. Особенно становится заметна деформация при повреждении кости предплечья.
В зависимости от места расположения травмы, будет наблюдаться ограничение подвижности в том суставе, ближе к которому перелом локализован.
Если повреждены нервы, то наблюдается паралич. Будут обездвижены и нечувствительны пальцы рук.
Существует несколько видов травмы, их классифицируют в зависимости от места повреждения, тяжести, характерных особенностей.
Вот несколько подходов для определения того или иного вида перелома:
От типа повреждения: открытые, когда поврежден кожный покров и мягкие ткани, а кость видна (они дополнительно делятся на первично и вторично открытые) и закрытые, которые бывают полными (абсолютный разлом кости) и неполными (трещина кости или отрыв её бугорка).
От места расположения линии излома: диафизарные (линия находится на теле кости), метафизарные или околосуставные (линия находится между концом и телом кости), эпифизарыне или внесуставные (линия находится в конце кости).
От того в какую сторону направлена линия излома и от её характера: продольные (линия идёт параллельно кости), звездчатые, В и Т – образные, винтообразные (линия идёт по спирали), поперечные (линия идёт перпендикулярно), косые (линия расположена под углом к кости), раздробленные (с наличием множества осколков небольших размеров), оскольчатые (более трех отломков).
От количества поврежденных костей: множественные и изолированные.
От того есть ли смещение. Переломы со смещением подразделяются на первичные (которые образуются непосредственно в момент получения травмы из-за приложенной к конечности силы) и вторичные (образуются как результат воздействия прикрепившихся к сломанным костям мышц). Смещение может быть ротационное, угловое, по ширине или по длине конечности.
От возможности движения отломков: стабильные (отломки остаются на одном месте) и нестабильные (происходит вторичное смещение образовавшихся отломков).
От наличия осложнений. Делятся на осложненные (с кровотечением, эмболией жировой, инфекцией, заражением крови, остеомелитом) и на неосложненные.
Отдельный подвид перелома – это сочетание травмы с вывихом кости. Чаще всего они осложняются выраженными повреждениями сосудов и нервов. Одна из наиболее опаснейших и серьезных видов травм – это перелом Галеацци, когда в одной области собраны несколько различных типов повреждений. Происходит перелом лучевой кости, со смещением отломка вниз и выворот головки.
О закрытой травме говорят в том случае, когда кость не прорвала мягкие ткани и кожный покров, а осталась внутри, удерживаемая мышцами. Такой перелом может сопровождаться смещением, а может и не сопровождаться. Причиной возникновения является чаще всего падение на вытянутую вперед руку.
Симптомы , характерные для закрытой травмы: острая боль, потеря функциональности конечности, деформация руки в месте локализации травмы. Может появляться отек и изменение цвета кожи, сам момент получения травмы сопровождается характерным хрустом.
Первая помощь человеку с закрытой травмой руки заключается в том, чтобы обездвижить пострадавшую конечность. Делается это для того, чтобы кость во время движения ещё больше не сместилась, не образовались отломки. Если отломки образовались на момент получения травмы, важно зафиксировать их в том месте, где они находятся первоначально, чтобы не произошло вторичного смещения. С целью обездвиживания руки на нее накладывается шина из любых ровных и жестких предметов.
Затем конструкция надежно фиксируется. Обеспечить состояние покоя для локтевого сустава с помощью шины, у человека без медицинского образования не всегда получается, поэтому лучше воспользоваться подходящим по размеру куском ткани и подвесить руку на косынку. Не стоит пытаться самостоятельно выровнять руку, пытаться вправить кость и т. д., таким образом можно нанести лишний вред человеку и доставить дополнительные страдания. Достаточно дать пострадавшему обезболивающее средство и отправиться с ним к врачу, либо самостоятельно, либо дождаться подъезда бригады скорой помощи.
Еще один важный момент при оказании первой помощи во время закрытой травмы – с руки необходимо снять все украшения: браслеты и обязательно кольца. Это делается для того, чтобы обезопасить мягкие ткани пальцев от омертвления из-за отека.
После доставки пострадавшего в стационар, будет проведена необходимая диагностика и определение типа перелома. Если нет смещения кости, то пострадавшему наложат гипс, если же оно произошло, то потребуется предварительное вправление, а уже затем фиксация конечности с помощью того же гипса. Осколочные травмы потребуют оперативного вмешательства и установки металлоконструкции определенного типа.
При открытом типе травмы происходит повреждение и разрыв мягких тканей руки, мышц и кожного покрова. Будет видна кость или определенный её фрагмент, который подвергся повреждению.
Диагностика подобного вида повреждения не составляет труда, так как все симптомы очевидны: кровотечение, проступание кости наружу, сильнейшая боль, невозможность осуществления движения конечностью, отечность.
Так как открытые травмы всегда сопровождаются кровотечением, то его необходимо остановить. Делать это самостоятельно с помощью жгута следует лишь в том случае, когда оно носит артериальный характер. Определить это можно по следующим признакам: кровь имеет яркий алый цвет, само кровотечение пульсирующее и весьма обильное. Если этих показателей не обнаруживается, то достаточно ограничится наложением повязки из бинтов. После выполнения данных манипуляций можно дать человеку обезболивающий препарат, но лишь тот, который не вызывает сомнения в своем действии. Это может быть кеторал, нимесулид, анальгин и т. д. Затем необходимо дождаться приезда скорой помощи.
Лечение травмы открытого типа оперативное, с установкой стержней, винтов, спиц или пластин. Лишь после этого показано наложение гипса. Сроки реабилитации увеличиваются, по сравнению с восстановлением конечности после закрытой травмы.
Даже при своевременном оказании квалифицированной помощи, ни один человек не застрахован от неприятных последствий, которые могут возникнуть в результате перелома:
Если кости срослись неправильно, то это чревато нарушением функциональных возможностей конечностей, а также её деформацией. Сама рука будет доставлять пострадавшему массу беспокойства, начнет болеть как сама кость, так и расположенные рядом с ней суставы. Если произошло неправильное сращение диафизарного перелома, то потребуется оперативное вмешательство, которое заключается во вскрытии кости и её репозиционировании. Чаще всего прогноз при неправильном срастании костей руки и их исправлении благоприятный, и конечность после хирургического вмешательства восстанавливает свои прежние функции. Особенно это касается пациентов, которые четко следовали всем предписаниям врача на момент реабилитации.
Инфицирование раны, при переломе открытого типа и развитие гнойно-септических осложнений. Когда обнажаются мягкие ткани, всегда существует потенциальная опасность попадания внутрь патогенных микроорганизмов. Поэтому требуется наложение только стерильной повязки, проведение обработки раствором антисептиков, осмотр важно проводить в стерильных условиях. Необходимо очищение поверхности от инородных включений.
Поврежденная кожа требует иссечения, нежизнеспособные мышцы подлежат удалению, так как в них начинают размножаться бактерии. Сухожилия, как и нервы следует попытаться сшить. Все кости, которые полностью оторвались от мягких тканей подлежат удалению, если только их фрагменты не являются слишком большими или не относятся к части сустава. Дезинфекция крайне важна, так как от этого зависит жизнь пациента и даже перелом руки может привести к летальному исходу.
Может образоваться контрактура. Она вызывается тем, что происходят изменения мягких тканей, что вызывает ограничение подвижности сустава. Причиной служит полное отсутствие репозиции, допущение неточности при сопоставлении отломков.
Жировая эмболия – ещё одно возможное последствие травмы руки. Она может возникнуть даже после благополучно завершенной операции. Несмотря на то что медики всегда проявляют настороженность относительного этого вида осложнения, тем не менее, жировая эмболия довольно часто может быть диагностирована поздно. Причина заключается в том, маскируется под травматический шок и часто возникает на его фоне. Если имеется подозрение на возможное возникновение этого осложнения, то манипуляции по репозиции отломков, так же, как и от остеосинтеза необходимо на время отказаться.
Боль после получения травмы носит пульсирующий характер, постепенно она начинает снижаться. Когда будет наложен гипс, конечность будет болеть на протяжении ещё нескольких дней, но уже не настолько интенсивно.
Вообще, болезненность сохраняется первые две недели, поэтому показано наложение холода местно, держать такой компресс следует не более чем 15 минут. Можно повторять каждый час. Если человек не в состоянии претерпевать боли, то ему показано назначение НПВП.
Вообще сроки срастания зависят от места локализации травмы и её тяжести. Так, сломанные пальцы восстанавливаются примерно через месяц, кисть или предплечье через два, лучевая кость через 1,5 месяца. По мере того, как будет происходить срастание, будут уменьшаться и болезненные ощущения.
Боли могут возникать и после того, как будет снят гипс. Но при нормальном заживлении и срастании кости, все неприятные ощущения должны перестать беспокоить человека уже спустя неделю.
Отечность – явление после получения подобного рода травмы довольно распространенное. Эта неприятность носит временный характер, но пока припухлость не спала, необходимо регулярное наблюдение у врача. Для снижения выраженности отека рекомендуется нанесение мазей или гелей, которые будут способствовать тому, что кровообращение в поврежденной области восстановится.
Иногда отечность не спадает длительное время, тогда для её устранения требуется прохождение специальных процедур. Это может быть фонофорез, электрофарез, электростимуляция мышц или ультрафиолетовое облучение. Отлично помогают справиться с припухлостями профессиональный массаж и лечебная гимнастика. Не стоит игнорировать народные средства, например, наложение компресса из полыни или обмазывание отечной области голубой глиной.
Если отек после двух недель не спадает, следует обязательно сходить на приём к врачу и поинтересоваться у профессионала о возможных причинах этого явления.
Онемение конечности после полученной травмы появляется часто. С подобной проблемой к травматологам обращается большое количество людей. Для начала необходимо определить область, в которой наблюдается временная или постоянная нечувствительность, сопровождается ли она болевыми ощущениями в суставах. Если подобные ощущения возникают спустя непродолжительное время после получения травмы, то беспокоить не стоит – это вполне нормальный процесс.
Переживать начать необходимо в том случае, когда потеря чувствительности наблюдается после снятия гипса, на протяжении нескольких дней и не проходит. Тогда необходимо пройти дополнительные исследования, которые покажут имеются повреждение нервных окончаний или болезни сосудов. Только врач сможет выявить истинные причины онемения конечности после перелома и назначить адекватное лечение. Но заранее стоит настроиться на то, что полностью недуг может не пройти, и чувство онемения будет беспокоить человека снова, например, при смене атмосферного давления.
При отсутствии показаний можно попробовать избавиться от осложнения травмы самостоятельно с помощью солевых ванн или правильного массажа. Также могут помочь специальные упражнения, направленные на разработку суставов, ведь ограничение подвижности часто связано с тем, что конечность длительное время находилась в гипсе. Скажутся и операции, осуществляемые с целью скрепления поврежденных нервных окончаний и сухожилий. В этом случае ЛФК является обязательным условием для восстановления. Иногда может помочь курс иглоукалываний.
Также для возвращения чувствительности важны перерывы в работе, правильное питание, достаточное поступление в организм витамина В 12. Стоит больше проводить времени на свежем воздухе, активно двигаться. Чаще всего пациентам удается справиться с данной проблемой полностью.
После того как была получена такая серьезная травма, как перелом, вряд ли удастся о ней навсегда забыть. Чаще всего конечность требует грамотной реабилитации, направленной на её восстановление и разработку функций. Часто именно с вопросом о том, как вернуть работоспособность руке пациенты обращаются к врачам.
Когда долгожданный момент наступает, и с конечности снимают гипс, пациент с удивлением обнаруживает, что рука стала будто «чужой». Подобные состояния объясняются тем, что она длительное время была обездвижена, мышцы ослабли, кровоснабжение было недостаточным. Может наблюдаться отечность.
Для того, чтобы снять припухлость, можно попробовать выполнять следующие упражнения:
Для начала следует попытаться сжать ладонь. Это позволит определить степень потери силы. Не стоит сразу пытаться задействовать конечность, брать её чашки с чаем или выполнять более сложные действия. Для начала можно потренироваться на обычном пластилине. Для этого нужно попытаться его разогреть с помощью пальцев, переминая оторванный кусочек. Если удалось справиться с задачей, можно позволить себе сделать перерыв. После занятия следует повторить. Выполнять такое несложное упражнение следует на протяжении месяца, по несколько раз в день.
Следующее упражнение поможет разогнать кровь, заставить её быстрее циркулировать по травмированной конечности. Для этого необходимо, находясь в положении сидя, вытянуть руки перед собой. Поворачивая сжатые ладони вправо и влево, можно ощутить, как рука постепенно начинает функционировать. Но не следует сильно давить на сломанную конечность или слишком активно ею вращать. Упражнение должно выполняться медленно и без рывков.
Снять отечность прекрасно помогает обыкновенный теннисный мяч, который нужно просто кидать в стену и пытаться ловить. Опять же не стоит слишком активно приниматься за выполнение задания и слишком сильно перегружать конечность. Иначе можно только навредить.
Следует поместить в ладонь три теннисных мяча и пытаться их перебирать пальцами. Не стоит прекращать упражнение, даже если они все время будут выпадать из руки. Ведь его цель – снять отечность, а значит необходимо движение, иначе кровь таки не будет полноценно циркулировать по пережатым гипсом сосудам.
Эти простые упражнения относятся к разряду рекомендуемых, но необязательных. Те занятия, которые посоветует врач, необходимо будет выполнять в полной мере и без пропусков. Для разработки руки после травмы существуют специализированные ЛФК, а также курсы массажа, четко направленные на реабилитацию. Отлично разработать руку помогает специализированная трудотерапия, которая заключается в вязании, вышивании, рисовании, выполнении несложных действий по дому или садовому участку. Постепенно, человек сможет вернуться к полноценной жизни, которая у него была до момента получения травмы.
Лечебная физкультура является действенным способом возвращения потерянной подвижности.
Для этого следует выполнять такие упражнения:
Поднятие плеч вверх и их опускание вниз.
С опорой на стол: разгибание кисти, подъем предплечья, вращения свешанной вниз ладонью, сжимание пальцев в замок.
Круговые вращения. Для этого руки нужно согнуть в локтях и проворачивать их в разные стороны. Аналогично выполняются и вращения в плечевом суставе, только конечности в этом случае должны быть не согнутыми.
Подъем рук в стороны и вверх над головой, затем подъем рук перед собой и снова вверх.
Упражнение «поправляем прическу». Руку, согнутую в локте необходимо вращать, касаясь головы по часовой стрелке и обратно.
Хлопки перед собой и за спиной.
Вращение кистью, которую вначале можно придерживать здоровой конечностью.
Растягивание пальцев. Для этого каждый из них нужно как бы усадить на шпагат.
Упражнения в воде. Для этого нужно наполнить таз, поместить туда руку, пытаясь сгибать и разгибать в нем конечность. Можно сжимать и разжимать там ладонь.
Еще одно действенное упражнение с помощью тазика с водой – это поднятие с его дна мелких предметов, например, монет или пуговиц.
Стоит отметить, что в зависимости от стадии реабилитации, упражнения обязательно должны различаться. Следует подбирать их по принципу – от простого к сложному, постепенно увеличивая нагрузку:
Для начала можно просто двигать пальцами, сгибать руку в суставе, свободно ею болтать.
После следует сконцентрировать основные усилия на запястьях, для восстановления функций пальцев и кисти.
На заключительном этапе нагрузка должна равномерно распределять по всей конечности, с упором на межфаланговые сочленения.
Массаж является одним из базовых компонентов лечения, направленного на восстановление подвижности конечности. Начинать его можно ещё до того момента, как был снят гипс. Для этого в нем проделывают небольшие отверстия и точечно воздействуют на поврежденную конечность. Делать это можно специальной друзой из кварца, имеющей тупой наконечник.
Работа с мышцами будет способствовать притоку крови к руке, её питание и насыщение тканей кислородом. Быстрее сойдет отек, гематомы будут лучше рассасываться, болевые ощущения уменьшатся.
После того как гипс снимаю, массаж осуществляется интенсивнее, но все же осторожно, классическими движениями:
Для начала нужно проводить по всей длине конечности пальцами, поперечными и продольными поглаживаниями.
Затем следует переходить к растираниям. При этом уже можно производить некоторое отягощение.
Далее следует разминание пальцами, что способствует регенерации тканей.
Движения с вибрацией – заключительная стадия массажа. Нажимания чередуются с поглаживаниями.
Для осуществления манипуляций можно использовать специальные массажеры, аппликаторы и каточки. Для лучшего скольжения всегда используются определенные масла. При переломе лучше всего подходит пихтовое. Чтобы усилить эффект, можно смешивать его с кремами и мазями, устраняющими отечность и имеющими разогревающий эффект.
Сроки реабилитационных мероприятий колеблются, и зависят от характера полученной травмы, а также от скорости восстановления. Некоторым пациентам бывает достаточно пары месяцев, для полного возвращения к нормальной жизнедеятельности, а некоторым может понадобиться продолжительное лечение до полугода и даже больше.
В любом случае после того, как будет снят гипс, выполнять обязательную программу, направленную на восстановление нужно не менее месяца:
Шейка плеча полностью восстанавливается после 3 месяцев лечения, плюс месяц реабилитации.
Тело плечевой кости восстанавливается после 4 месяцев, плюс 1,5 месяца реабилитации.
Кости предплечья полностью срастаются спустя 2 месяца, плюс 4 недели восстановительных процедур.
Лучевые кости восстановятся за 1,5 месяца, плюс такой же срок реабилитации.
Кости кисти срастаются спустя примерно 2 месяца, плюс 1,5 месяца разработки.
Пальцы восстанавливаются быстрее любой другой кости, им необходимо месяц на срастание и месяц на реабилитацию.
Если имеются контрактуры суставов, то процесс восстановления и разработки будет длительным и составит не менее полугода. Когда были задеты нервы или перелом осложнился инфекцией, процесс лечения и восстановления может занять несколько лет.
Образование: диплом по специальности «Лечебное дело» получен в 2009 году в медицинской академии им. И. М. Сеченова. В 2012 году пройдена аспирантура по специальности «Травматология и ортопедия» в Городской клинической больнице им. Боткина на кафедре травматологии, ортопедии и хирургии катастроф.
7 тревожных симптомов боли в животе
Смузи на завтрак — рецепты смузи на все случаи жизни
Можно разделить переломы на две большие группы. Причиной переломов первой группы является воздействие на кость различных сил: падение, удар и другое. Причиной переломов второй группы является ослабленность самой кости и её хрупкость. При втором виде опасность перелома возрастает в.
Появление отека после травмы ноги является вполне естественным явлением. Иногда припухлость возникает сразу, иногда по прошествии времени, но переломов без отеков не существует. Образование его происходит из-за того, что нормальный кровоток в травмированном участке резко нарушается.
Перелом шейки бедра – это повреждение целостности бедренной кости. Травма локализуется в самой её тонкой части, которая носит название шейки и соединяет тело кости и её головку. Многими людьми такой диагноз воспринимается как приговор. Подобное отношение к травме обусловлено тяжестью восстановления и необходимостью операции в.
Человеческое тело весьма хрупкое, поэтому никто из нас на самом деле не застрахован от переломов костей, которые возникают как следствие серьезных травм. К сожалению, большинство таких увечий требуют не только медикаментозной терапии, но и оперативного вмешательства, а также определенного реабилитационного периода после срастания.
Народное средство лечения переломов. Нужно взять пять лимонов, пять яиц, пятьдесят граммов коньяка, две столовых ложки меда. Коньяк можно заменить кагором. Смешайте сырые яйца с мёдом, а скорлупу от них высушите. Измельчите эту скорлупу и смешайте со свежим лимонным соком. Через пару-тройку дней скорлупа должна раствориться в.
источник
По утверждениям врачей-дерматологов, причины того, почему потеют ладони рук у взрослых могут быть самыми разнообразными: безобидными, связанными с употреблением определенной пищи, или более серьезными, указывающими на наличие какого-либо заболевания в организме.
Эндокринная система включает в себя гормоны, которые в небольших порциях поступают в кровь и регулируют состояние всего организма. При сбоях в ее работе, как правило, наблюдается повышенное потоотделение ладоней.

Эндокринная система отвечает за выработку гормонов щитовидной железы. В случае увеличения уровня этих гормонов, появляется гипертиреоз.
При гипертиреозе наблюдают:
- повышенное потоотделение;
- уменьшение массы тела;
- непереносимость высокой температуры;
- увеличение щитовидной железы.
При появлении двух или нескольких признаков одновременно, необходимо пройти обследование у эндокринолога и сделать УЗИ щитовидной железы.
Сахарный диабет – заболевание эндокринной системы, которое появляется из-за повышенного содержания сахара в крови.
Потливость ладоней при рассматриваемом заболевании появляется:
- при усердной физической нагрузке;
- во время ночного сна;
- при сильном чувстве голода.
Связано такое явление с резким падением количества сахара в крови. При этом потеют только ладони и голова, а кожа на ногах проявляет излишнюю сухость.
Это происходит из-за того, что симпатические нервы, которые ответственные за терморегуляцию организма, нарушаются неравномерно. К верхней части тела пульсация доходит хорошо, а в нижнюю часть практически нет.
Важно знать! Глюкоза, содержащаяся в сахаре, является источником энергии для клеток организма. Для полного усвоения глюкозы, некоторыми клетками нужен специальный гормон – инсулин, который вырабатывается поджелудочной железой. Нехватка инсулина не дает глюкозе поступать в клетки, что может привести к смерти.
При наличии инфекционных заболеваний, пот необходим для снижения температуры тела, это является естественной реакцией организма. В таком случае повышенное потоотделение наблюдается не только в ладонях, а по всему телу, особенно если у больного появилась лихорадка. 
- ОРВИ;
- заболевания легких, в том числе туберкулез;
- молярия, бактериальная лихорадка, гнойные инфекции и другие.
После устранения заболевания, повышенная потливость ладоней проходит вместе с другими симптомами.
Причины повышенного потоотделения ладоней кроются в некоторых наследственных заболеваниях. К таким болезням относятся:
1. Синдром Брюнауэра – заболевание проявляется в виде повышенной потливости ладоней и стоп. В этих местах происходит ороговение кожи, она становится толстой и грубой.
Основным симптомом заболевания является – «готическое нёбо», которое становится высоким и узким. Появляются проблемы с речью.
2. Синдром Цинссера-Энгмена-Коула или Дискератоз – врожденное заболевание, которое можно перепутать с обычной потливостью. Проявляется в виде пятнистых высыпаний, которые чередуются между собой.
Утолщается кожа на руках и стопах, волосы и ногтевые пластины становятся тонкими, появляются эрозии во рту, меняется состав крови.
3. Синдром Ядассона-Левандовского или врожденная пахионихия – при этом заболевании потливость рук появляется на фоне утолщения ногтевой пластины, огрубения кожи на стопах, коленях, локтях и ладонях. Может появиться раздражение на бедрах и эрозия на слизистой в ротовой полости.
4. Синдром Гамсторп-Вольфарта – потливость ладоней по причине слабого развития мышц на теле, почему болезнь часто сопровождается нервными тиками.
5. Синдром Бука – постоянная повышенная потливость ладоней, которая сопровождается плохо развитыми зубами, ранним поседением и ороговением кожных покровов на ногах и на руках.
6. Болезнь Вейр-Митчелла или эритромелалгия – болезнь проявляется в виде резкого расширения артериол, которая сопровождается покраснением, отеками, болевыми ощущениями и повышенной потливостью. В основном присутствует на ногах, реже на руках.
При наличии перечисленных заболевания повышенное потоотделение рук доставляет меньше дискомфорта в сравнении с другими симптомами.
Генетические заболевания практически не лечатся, требуют определенной реабилитации и образа жизни.
Интересный факт! Женщины чаще страдают повышенной потливостью ладоней, поскольку они более эмоциональны и подвержены гормональным сбоям. Но у мужчин потливость более ярко выражена из-за наличия большего количества потовых желез.
Вегетативная система – это самостоятельная часть нервной системы человека, которая отвечает за бесперебойное функционирование всех внутренних органов и различных процессов в организме и обеспечивает его приспособление меняющимся условиям внешней среды.
Нарушения вегетативной системы начинаются на фоне стрессовых ситуаций, гормональных сбоев и психических расстройств.
Такое нарушение негативно сказывается на сердечном ритме и работе организма в целом. Повышенная потливость ладоней является закономерным явлением при подобных сбоях. Стресс усугубляет проблему и вызывает дополнительные переживания, которые только усиливают потоотделение.
Повышенная потливость ладоней при нарушении вегетативной системы появляется при наличии:
- гормонального сбоя;
- аллергии;
- негативного воздействия окружающей среды;
- стресса.
Обратите внимание! Необходимо пройти обследование, чтобы узнать, почему возникли нарушения вегетативной нервной системы. После устранения причин, повышенная потливость ладоней пройдет вместе с другими признаками заболевания.
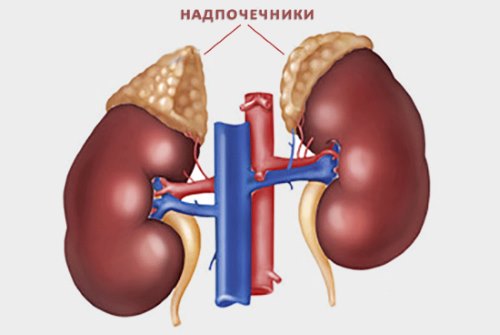
Надпочечники – парные железы, которые расположены в брюшной полости, вырабатывают необходимые для нормальной жизнедеятельности гормоны. В их число входят важные гормоны, которые помогают человеку справится со стрессовыми ситуациями.
Такие гормоны как:
- адреналин – помогает справиться с сильным, кратковременным стрессом;
- кортизол – помогает организму приспособиться к длительному стрессу.
Также надпочечники отвечают:
- за кровяное давление;
- за выработку мужских и женских гормонов.
Сбои в их выработке надпочечниками неизбежно вызывают повышенное потоотделение в ладонях и сухость во рту. Человек не справляется со стрессом, происходит дисбаланс во всем организме.
Дополнительно наблюдаются такие симптомы:
- потеря веса;
- гипотония;
- расстройства ЖКХ;
- снижение сексуального влечения;
- депрессия или раздражительность;
- пигментация на ладонях, возле ареолы сосков на слизистой рта.
Повышенная потливость рук частое явление во время нервного перенапряжения или стресса. Причины повышенной потливости кроются в гормонах, которые выделяет организм.
Сильные эмоциональные переживания возбуждают нервную систему, и происходит выработка кортизола, который повышает артериальное давление. Вот почему во время стресса активно начинают потеть ладони.
Повышенное потение рук может возникнуть не только во время сильного стресса. Если человек находится в непривычной обстановке или ситуации, он может испытывать психологический дискомфорт, что также влияет на нервную систему и активирует потовые железы.
Выделение пота вызывает еще большие переживания, что усугубляет ситуацию. Наиболее тяжело приходится тем, чья работа требует близкого контакта с другими людьми.
Чтобы уменьшить проявление потливости в этом случае, следует посетить психолога. Он подскажет техники, которые помогут побороть переживания. Также врачи часто назначают пить различные успокаивающие настойки, травы (Валериана, Пустырник).
Появление пота после приема острой и пряной пищи распространенное явление. Такая пища разогревает стенки желудка, что передает высокую температуру по телу.
Происходит повышение температуры всего организма, а пот помогает снизить ее. Такое явление считается нормальным и необходимо человеку, как естественный терморегулятор.
Кроме того, пот способствует очищению организма от вредных веществ. Повышенное выделение пота может говорить о защитных функциях организма. В таком случае потливость будет сопровождаться другими симптомами характерными для отравления.
Потливость возникает и при употреблении некоторых других продуктов, классификация которых приведена в таблице:
| Продукты, по причине которых потеют руки | ||
| Классификация продуктов | Употребляемая пища | Почему вызывает потливость |
| Острые | Блюда с высоким содержанием перца | Раздражают рецепторы и слизистую |
| Пряности | Горчица, имбирь, корица, специи | Раздражают рецепторы и слизистую |
| Горячее | Пища и напитки значительно выше температуры тела | Повышают температуру тела |
| Алкоголь | Все напитки с содержанием алкоголя | Повышают артериальное давление, расширяют сосуды |
| Кофеиносодержашие | Шоколад, кофе, энергетические напитки | Активизируют работу всего организма, в том числе потовые железы |
Почему потеют ладони – причины могут крыться как во внешних, так и во внутренних раздражителях. Если повышенная потливость рук не связанна со стрессовой ситуацией или острой пищей, то стоит обратиться к участковому терапевту.
Он сможет выявить причину возникновения потливости и назначит лечение. При необходимости направит к нужному узкому специалисту: неврологу, психотерапевту, эндокринологу.
Мокрые ладони ставят человека в неловкую ситуацию, особенно если это происходит довольно часто. Необходимо выяснить, почему потеют руки, узнать причины, что поможет получить грамотную терапию.
Почему потеют ладони. Причины:
Как избавиться от гипергидроза ладоней:
источник