Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Руки, ноги и другие части тела шелушатся в тех случаях, когда происходит усиленное отделение клеток верхнего рогового слоя эпидермиса.
Эпидермис представляет собой самый наружный отдел кожи, которые состоит из нескольких слоев. Самый верхний, роговой слой эпидермиса постоянно обновляется за счет слущивания с его поверхности старых элементов.
При нормальном состоянии кожи постоянное отделение роговых пластинок с ее поверхности происходит незаметно при мытье или трении об одежду.
О патологическом шелушении мы говорим в тех случаях, когда происходит видимое образование чешуек на поверхности кожи. Эти чешуйки представляют собой верхние ряды отторгшегося эпителия.
Патологическое образование чешуек чаще всего происходит в результате паракератоза – нарушенного образования рогового слоя. В таких случаях образуются дефектные клетки рогового слоя, которые быстро слущиваются с поверхности кожи.
Другой распространенный механизм шелушения – гиперкератоз – повышенное образование клеток рогового слоя.
При паракератозе чешуйки легко слущиваются с поверхности кожи, при гиперкератозе они плотно прикреплены к ее поверхности. Типичный пример, когда кожа на руках и ногах шелушится вследствие паракератоза – отрубевидный лишай. Как пример гиперкератоза, можно назвать тяжелое наследственное заболевание – ихтиоз, при котором особенно сильно шелушится кожа на локтях и коленях.
Отчего шелушится кожа на руках и ногах (какие патологические процессы могут вызвать шелушение кожи рук и ног)?

При постановке диагноза учитывают точную локализацию поражения. Так, к примеру, кожа между пальцами рук чаще всего говорит о чесотке, а поражение латеральных (боковых) межпальцевых промежутков стопы – патогномичный признак грибковых заболеваний.
Большое диагностическое значение имеет детализация описания очагов поражения. Так, шелушащиеся пятна характерны для отрубевидного лишая, сливающиеся бляшки – для псориаза и красного плоского лишая, и т.д.
Многое может рассказать цвет чешуек. К примеру, серебристо-белая окраска шелушения характерна для псориаза, а серовато-черный цвет чешуек – для некоторых форм ихтиоза.
Следует учитывать наличие/отсутствие зуда, а также историю появления патологии (контакт с агрессивным веществом при контактном дерматите, употребление коровьего молока, рыбы или других способных вызвать аллергию продуктов при атопическом дерматите, суставные боли, усиливающиеся к ночи, возникшие за несколько дней до высыпаний при вторичном сифилисе).
Кроме того, при многих заболеваниях (псориаз, красный плоский лишай, вторичный сифилис и др.) патологические элементы в районе шелушения претерпевают эволюционные изменения (сливаются между собой, меняют цвет, шелушение начинается в центре, а затем смещается к периферии и т.п.) – это также помогает в постановке диагноза.
Следует учитывать профессию и хобби пациента («цементная экзема» бетонщиков, частые грибковые поражения у банщиков, пловцов, рабочих горячих цехов и т.п.).
Многие кожные болезни, при которых шелушится кожа рук и ног, имеют наследственный характер (ихтиоз, псориаз), поэтому следует учитывать семейный анамнез.
Диагностическое значение имеет общее состояние больного, наличие сопутствующих симптомов (поражение почек при красной волчанке, поражение глаз при синдроме Рейтера, себорея при отрубевидном лишае и др.).
Окончательный диагноз, как правило, ставится после проведения дополнительных лабораторных исследований (микроскопическое исследование при грибковых заболеваниях, анализ Вассермана при сифилисе, биопсия при псориазе и др.).
Шелушится и чешется кожа между пальцами рук, а также между ног, красные шелушащиеся пятна на руках и ногах – признаки чесотки
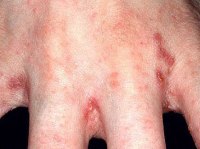
При этом заболевании характерны красные шелушащиеся пятна, похожие на узелки, несколько возвышающиеся над поверхностью нетронутой поражением кожи. При расчесывании может присоединиться гнойная инфекция, что чревато различными осложнениями.
Наиболее тяжело чесотка протекает у детей, зараза достаточно быстро распространяется в детских коллективах контактным путем (при прямом контакте, когда дети долгое время держатся за руки). Кроме того, дети нередко заражаются от взрослых в семье, особенно, если спят с ними в одной постели (ночью клещи чаще выбираются на поверхность кожи).
При заражении дети жалуются на сильный зуд, усиливающийся к вечеру и мешающий спать ночью. Мальчики жалуются на то, что кожа чешется между ног (другое излюбленное место клеща – внешние мужские половые органы).
При беглом осмотре обращают на себя внимания красные шелушащиеся пятна на руках и ногах. Кроме того, страдают боковые поверхности живота, ягодицы, паховые складки и область пупка. В тяжелых случаях поражается практически вся поверхность тела.
У взрослых пациентов, неотягощенных другими тяжелыми заболеваниями, чесотка протекает легче. В последнее время преобладают стертые формы, когда высыпания практически отсутствуют. Так что подозрение на чесотку может вызвать только сильный ночной зуд в характерных местах.
Взрослые чаще всего заражаются при половых контактах (заражение происходит не вследствие полового сношения, а из-за тесного и длительного прилегания тел). Но возможен и бытовой путь (сильные и длительные рукопожатия и т.п.).
При подозрении на чесотку следует немедленно обратиться к специалисту (дерматологу), чтобы не подвергать окружающих, в первую очередь близких людей, опасности заражения. Прогноз при неосложненной чесотке вполне благоприятен. Клещи уничтожаются специальными мазями, и все неприятные симптомы исчезают бесследно.
Подробнее о чесотке
Шелушится и чешется кожа между ног, или на ладонях рук, или на подошвах, или между пальцами ног – разные формы грибковой инфекции
Эпидермофития крупных складок (паховая эпидермофития) – грибковая инфекция, при которой образуются красные пятна, шелушится и чешется кожа между ног (в паховых складках)
Болеют преимущественно мужчины. Очаги поражения располагаются в бедренно-мошоночных складках, а также на внутренней поверхности бедер, на лобке и в подмышечных впадинах.
У людей, страдающих избыточным весом, процесс может распространяться на складки живота, а у женщин — на кожу под молочными железами.
Вначале на коже между ног появляются небольшие красные воспалительные пятна, которые шелушатся. Нередко в области поражения возникает легкий зуд.
В дальнейшем пятна увеличиваются в размерах и сливаются между собой, образуя очаги неправильной «географической» формы, величиной с ладонь. Центр очага постепенно бледнеет и опускается ниже уровня приподнятых воспаленных краев.
Начинается заболевание остро, но в дальнейшем переходит в хроническую форму с периодами ремиссий (когда очаги бледнеют, кожа постепенно перестает шелушиться, а зуд стихает) и обострений (которые возникают, как правило, летом, в период интенсивного потоотделения).
Таким образом, если кожа шелушится между ног (в паховых складках и на внутренней поверхности бедер) и покрывается красными воспалительными пятнами, постепенно увеличивающимися в размерах, следует обратиться к дерматологу.
Заболевание чрезвычайно заразно. Кожа подошв ног больных шелушится, при этом чешуйки легко отделяются, создавая крайне неблагоприятную эпидемиологическую обстановку в банях, бассейнах, душевых, на пляже – везде, где люди часто ходят босиком. Особенно опасны инфицированные коврики, настилы, тазы, скамейки.
Разумеется, самый большой риск заражения возникает при ношении общей пляжной обуви. В домашнем быту нередко происходит заражение при нарушении правил личной гигиены (использование общих мисок для мытья ног, общих полотенец и т.п.).
Следует отметить, что патогенный гриб может достаточно длительное время мирно сосуществовать с человеческим организмом, не вызывая неприятных симптомов.
Подошва ног чаще всего начинает шелушиться при ослаблении местных защитных реакций. Как правило, это происходит при ношении тесной обуви (одна из причин вспышек эпидермофитий в армии у новобранцев), микротравмах, гиповитаминозах, постоянном воздействии высокой температуры.
В типичных случаях сквамозная форма эпидермофитии стоп начинается, как односторонний процесс, а затем болезнь переходит и на другую ногу. Вначале кожа шелушится в области свода стоп, при этом шелушение может ограничиться небольшими участками или занимать весьма обширные поверхности, и сопровождаться выраженным зудом.
Заболевание часто протекает субклинически: при тщательном осмотре можно обнаружить маленькие участки шелушения на слегка гиперемированной коже, которые воспринимаются пациентами как потертости или опрелости. Такие случаи особенно опасны в эпидемиологическом отношении, поскольку больные не обращаются к врачу и заражают окружающих.
Интертригинозная форма эпидермофитии стопы – шелушится и чешется кожа на пальцах и между пальцами ног
Интертригинозная форма эпидермофитии чаще всего развивается при неблагоприятном течении сквамозной формы, но может и возникать самостоятельно.
Патологический процесс, как правило, начинается в межпальцевых промежутках между мизинцами и безымянными пальцами ног или, реже, между безымянными и средними пальцами.
Сначала между пальцами ног шелушится кожа, затем возникают трещины, окруженные белесоватым отслаивающимся слоем эпидермиса (так называется самая наружная часть кожного покрова). Со временем развивается мокнутие и образуются болезненные эрозии.
Как правило, пациенты жалуются на зуд различной степени интенсивности, однако в некоторых случаях зуда может и не быть. При дальнейшем развитии процесс может распространяться: возникают трещины в других межпальцевых промежутках, шелушится кожа пальцев ног и тыла стопы.
Когда кожа на пальцах ног шелушится, разрыхляется верхний слой эпидермиса. Это создает благоприятные условия для развития стрептококковой инфекции, которая может осложниться возникновением рожистого воспаления и тромбофлебита.
Поэтому, если шелушится кожа между пальцев ног и образуются трещины, следует всегда обращаться к дерматологу, чтобы сохранить здоровье окружающих и предотвратить серьезные осложнения.
Когда говорят о грибковой инфекции, обычно подразумевают поражение стоп. Однако встречаются и такие формы микозов, когда чешется и шелушится кожа на ладонях и пальцах рук. В таких случаях говорят об эпидермофитии кисти.
При грибковом поражении кисти на ладонях образуются множественные четко очерченные участки покраснения, на которых шелушится кожа. Как правило, пациенты жалуются на сильный зуд. На всей поверхности ладони развивается сильное ороговение, шелушатся ладонные складки.
Со временем образуются болезненные трещины, что способствует развитию вторичной инфекции. На тыльной поверхности кисти нередко возникает сыпь, вызванная грибковым поражением фолликулов кожи.
Заболевание склонно к длительному упорному течению. У большинства пациентов поражена только одна рука.
Эпидермофития кисти чаще всего развивается, как осложнение эпидермофитии стоп или паховой эпидермофитии (вызывается теми же возбудителями). Поэтому, если чешется и шелушится кожа на ладонях, следует обратить внимание на стопы, поскольку местное лечение эпидермофитии рук без устранения других очагов грибковой инфекции не даст положительного эффекта.
Красные (цвета меди) пятна на ладонях, которые возвышаются над здоровой поверхностью кожи и шелушатся – вторичный сифилис
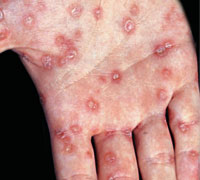
Вначале кожа над пятнами — гладкая и блестящая, затем появляется центральное шелушение, которое распространяется к периферии. На последней стадии развития элементов центр папулы — гладкий, а шелушение сохраняется только по краям (данный признак считается патогномичным симптомом сифилиса, и носит название «воротничка Биетта»).
Кроме ладоней, подобные высыпания могут возникать на подошвах.
Вторичный сифилис развивается через 2-3 месяца после заражения, нередко высыпаниям предшествует гриппозоподобное состояние (лихорадка, головная боль, ломота в мышцах и костях). В это же время возникают боли в суставах, усиливающиеся к ночи – очень характерный симптом.
Шелушащиеся пятна на ладонях и других частях тела не вызывают никаких субъективных расстройств, и самостоятельно исчезают через два-три месяца, даже без лечения.
Основным диагностическим тестом при вторичном сифилисе является стандартная реакция Вассермана, которая положительна на данной стадии практически у 100% пациентов.
Четко очерченные коричневые шелушащиеся пятна на руках и ногах (плечи и бедра), а также в паху, в подмышечных впадинах, на половых органах, на коже туловища – отрубевидный лишай
Отрубевидный лишай вызывается условно-патогенным дрожжевым грибом Pityrosporum ovale , который обитает в волосяных фолликулах многих абсолютно здоровых людей.
При создании благоприятных условий (повышенная потливость, жирная себорея, длительное лечение кортикостероидами, у детей смазывание кожи жиром — чаще всего маслом какао) гриб начинает усиленно размножаться и вызывает симптомы заболевания.
Для отрубевидного лишая характерно появление четко очерченных шелушащихся пятен на верхней половине туловища, шее, плечах, животе, в подмышечных впадинах, в паховой области, на бедрах, на половых органах.
Пятна могут быть различных оттенков коричневого цвета: на незагорелой коже – светло-коричневые, на загорелой – желтовато-белые. Шелушащиеся пятна имеют круглую или овальную форму, но при дальнейшем развитии заболевания сливаются, образуя очаги причудливых очертаний.
Свое название отрубевидный лишай получил из-за своеобразного мелкопластинчатого шелушения пятен, которое легко выявить, слегка поскоблив пятно. При гибели гриба шелушение исчезает, но пигментация сохраняется, так что при лечении не следует ориентироваться на уменьшение пятен.
У многих пациентов шелушащиеся пятна на руках, ногах и туловище сочетаются с фолликулитом и себореей, поскольку возбудитель отрубевидного лишая принимает участие в развитии этих патологий. Данное положение может помочь в диагностике.
При подозрении на отрубевидный лишай следует обращаться к дерматологу. Заболевание не заразно, поскольку вызвано условно-патогенным грибком. Прогноз благоприятен (хорошо поддается лечению противогрибковыми препаратами).
У ребенка очень сильно сохнут и шелушатся руки и ноги, на локтях и коленях чешуйки черно-серого цвета, шелушатся и трескаются ладони – признаки ихтиоза
Ихтиоз – наследственное заболевание, первые симптомы которого, как правило, начинают проявляться в возрасте около двух лет. Реже встречаются ранние и врожденные формы, которые протекают намного тяжелее.
Характерный признак ихтиоза: особенно сильно шелушатся локти и колени, кожа здесь покрывается черно-серыми или белесыми чешуйками. Кроме того, сохнет и очень сильно шелушится кожа туловища, рук и ног. На лице шелушение, как правило, выражено достаточно слабо. Нетронутой остается область паховых, подмышечных, подколенных и локтевых складок, а также волосистой части головы.
На ладонях и подошвах происходит усиление рисунка за счет утолщения и уплотнения кожи, нередко образуются трещины. При этом ладони рук и подошвы сильно шелушатся, с образованием небольших муковидных чешуек.
При подозрении на ихтиоз обращаются к детскому дерматологу.
Существует несколько типов ихтиоза. Все они требуют пожизненного лечения, однако прогноз сильно зависит от типа заболевания. Так, при обычном ихтиозе с возрастом кожа шелушится значительно меньше, а при ихтиозе, сцепленном с полом (болеют исключительно мужчины), с возрастом состояние не улучшается. Врожденные формы ихтиоза чаще всего летальны.
При всех типах ихтиоза кожа шелушится сильнее в зимнее время года и при перемене климата.
Подробнее об ихтиозе
У ребенка в области локтевых и подколенных ямок шелушится и трескается кожа, на руках и ногах образуются красные пятна, которые шелушатся и чешутся, нередко поражаются ладони и пальцы рук – атопический дерматит
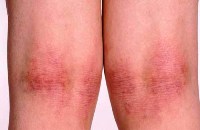
Наиболее часто поражаются локтевые и коленные ямки. Кожа в этих местах утолщается, краснеет, шелушится и покрывается болезненными трещинами. Подобные же поражения часто локализуются в подмышечных впадинах, в воротниковой зоне и за ушами.
Кроме того, при атопическом дерматите шелушится кожа рук и ног. При этом пораженные участки кожи слегка приподняты над остальной поверхностью кожи, гиперемированы (покрасневшие) и покрыты белесыми чешуйками.
Нередко подобные элементы локализуются на кистях, так что шелушатся пальцы рук и тыльная поверхность кисти. Иногда на ладонях возникают темные пятна и участки, которые шелушатся.
Шелушение, как правило, сопровождается сильным зудом, дети расчесывают пораженные места, что способствует развитию вторичной инфекции.
Атопический дерматит – аллергическое заболевание. Его возникновение чаще всего связано с употреблением пищевых аллергенов (наиболее часто обострения вызывают молочные продукты — особенно цельное коровье молоко, рыба и морепродукты, яйца, цитрусовые, шоколад). Однако виновником обострения также могут быть агенты, поступающие из воздуха (нередко — обычная домашняя пыль).
Патология склонна к хронически рецидивирующему течению, болезнь может затухать, а затем возвращаться, иногда без видимой причины. При подозрении на атопический дерматит обращаются к детскому аллергологу.
Прогноз в целом благоприятен – у большинства детей с возрастом патология бесследно исчезает. Как правило, в 4-5 лет руки и ноги уже не шелушатся, хотя шелушащиеся пятна за ушами могут сохраняться вплоть до школьного возраста.
Однако у части пациентов болезнь продолжается и во взрослом возрасте (диффузный нейродермит), и нередко сочетается с другими аллергическими патологиями (бронхиальная астма, аллергический насморк и т.п.).
Подробнее об атопическом дерматите
Хронический контактный дерматит — весьма распространенное заболевание, при котором поражаются преимущественно кисти рук. Поэтому, когда шелушится и трескается кожа рук — прежде всего, следует исключить данную патологию.
Возникновению хронического контактного дерматита способствуют индивидуальные особенности организма (тонкая и чувствительная кожа), недостаток витаминов, общее истощение организма при сопутствующих заболеваниях.
Кожа рук пересыхает, воспаляется и шелушится при длительном воздействии внешних неблагоприятных факторов, которые, однако, не настолько сильны, чтобы вызвать острую реакцию.
Наиболее часто кожа кистей шелушится при длительном воздействии холода в сочетании с ветром и высокой влажностью (так называемое обветривание), а также при регулярном воздействии агрессивных химических веществ, таких как моющие средства.
В тяжелых случаях кожа кистей не только шелушится, но и трескается, так что пациенты жалуются на сильную боль, стесняющую движения в кисти.
Характерная особенность контактного дерматита – тесная взаимосвязь с фактором, вызвавшим заболевание. Если при отсутствии патологического воздействия (использование перчаток и рукавиц в холодную погоду, прекращение контакта с моющими веществами и т.п.) кожа все равно шелушится и трескается, следует обратиться к врачу (дерматологу).
Как чешутся, шелушатся и трескаются кисти рук, пальцы и ладони при хроническом аллергическом дерматите?
В отличие от контактного дерматита, при аллергическом дерматите поражение может распространяться за пределы воздействия патогенного фактора. В тяжелых случаях возможна генерализация процесса с поражением отдаленных участков кожных покровов.
Следует отметить, что возможно сочетание контактного и аллергического дерматитов. Стандартный пример — «цементная экзема». Это профессиональное заболевание каменщиков, бетонщиков и штукатуров, при котором сильно шелушатся и трескаются ладони. Песок и щелочная среда раствора вызывают контактный дерматит, а примесь хроматов – выраженный аллергический компонент.
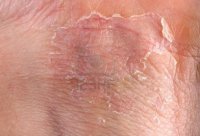
Способствуют развитию экземы инфекционные заболевания и нервные стрессы. Экзема кистей и стоп, как правило, развивается на фоне дерматита, возникшего вследствие длительного контакта с раздражающими веществами. В некоторых случаях кожа тыла кистей или стоп шелушится и трескается после появления первичного очага экземы на лице.
Вид экзематозных поражений сильно зависит от остроты течения заболевания и стадии процесса. При остром процессе на фоне красной отечной кожи в очаге поражения появляются мелкие пузырьки, которые лопаются, оставляя эрозированную поверхность. Часть пузырьков подсыхает, образуя шелушение.
Характерной особенностью острой экземы является наличие всех элементов, так что кожа на тыле кистей рук или на стопах ног (излюбленной место поражения) одновременно вскипает пузырьками (слово экзема в переводе означает кипение), мокнет и шелушится. Пациенты жалуются на сильный зуд.
При стихании процесса кожа в пораженном месте бледнеет, но шелушится достаточно долго. Заболевание склонно к рецидивам и переходу в хроническую форму. При хронической экземе тыльной стороны кистей или стоп кожа в пораженных участках гиперемирована и постоянно шелушится, при этом происходит ее уплотнение и усиление кожного рисунка.
Подробнее об экземе
Эксфолиативная эритродермия – тяжелая кожная патология, при которой шелушатся и краснеют не только ноги и руки, но и практически вся поверхность тела.
Это состояние протекает крайне тяжело и нередко угрожает жизни больного. Поражение кожи, как правило, сопровождается лихорадкой, генерализованным увеличением лимфатических узлов, резким ухудшением общего состояния больного.
Приблизительно в половине случаев развитию эксфолиативной эритродермии предшествуют другие заболевания кожи, такие как (расположены в порядке убывания частоты):
1. Диффузный нейродермит.
2. Аллергический контактный дерматит.
3. Псориаз.
4. Лимфопролеферативные заболевания.
5. Лекарственная токсидермия.
6. Красный плоский лишай.
При этом признаки основного дерматоза (красный плоский лишай, псориаз) различимы только на ранней стадии процесса. При диффузном нейродермите, аллергическом контактном дерматите, лимфомах и лекарственной токсидермии заболевание начинается неожиданно: кожа рук, ног и всего тела — красная и шелушится, покрываясь отрубевидными чешуйками. Иногда кожа шелушится с образованием крупных пластинчатых чешуек (около 0.5 см).
Эксфолиативная эритродермия подлежит лечению в стационарных условиях (отделение интенсивной терапии).
Пятна на коже сгибательных поверхностей рук и ног (локти и колени), которые сильно шелушатся, образуя своеобразные «парафиновые бляшки» – псориаз (чешуйчатый лишай)
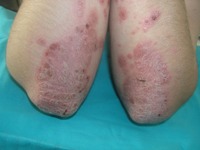
Псориатические бляшки образуются, прежде всего, в местах, подверженных частой травматизации, поэтому наиболее часто страдают разгибательные поверхности крупных суставов конечностей.
Вначале появляются мелкие (до 2 мм в диаметре) высыпания розового или насыщенно красного цвета, с четкими границами. Уже с первых дней пятнышки шелушатся, покрываясь сухими рыхло-расположенными серебристыми чешуйками. В дальнейшем они сливаются между собой, образуя бляшки самых различных очертаний.
При стихании процесса кожа начинает очищаться с середины бляшки, так что некоторое время присутствуют причудливые кольцевидные высыпания. На месте очагов поражения после их исчезновения остается гипопигментация (участок кожи более светлого цвета).
В дальнейшем процесс может распространяться по всему телу, включая ладони, подошвы и волосистую часть головы. Псориаз — тяжелое, генетически обусловленное заболевание иммунной природы. Протекает хронически, с ремиссиями и рецидивами.
Шелушащиеся пятна на локтях и коленях могут сохраняться продолжительное время даже в период ремиссии (так называемые «дежурные бляшки»).
Псориаз – специфическое заболевание кожи, которое лечит врач-специалист (дерматолог). Лечение пожизненное, прогноз во многом зависит от формы заболевания, но при адекватной терапии, как правило, можно добиться продолжительной ремиссии.
Подробнее о псориазе
Образование ограниченных красных пятен, которые сильно шелушатся, на подошвах и ладонях может быть единственным проявлением псориаза.
При этом больше всего шелушатся участки стопы, на которые производится наибольшее давление при стоянии или ходьбе.
В отличие от высыпаний на других участках тела, псориатические бляшки на стопах и ладонях покрыты желтыми чешуйками. Очаги сливаются, нередко покрывая большую часть подошвы или ладони.
Диагноз ставят на основании характерного вида шелушащихся пятен. При этом проводят микроскопическое исследование для исключения эпидермофитии стоп.
Шелушится фиолетовая сыпь на руках и ногах (внутренняя сторона предплечий, локтевых, лучезапястных и голеностопных суставов) – красный плоский лишай
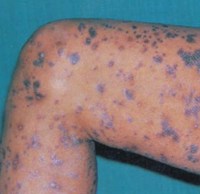
Так же, как при псориазе, заболевание начинается без видимой причины с появления мелких узелков, которые впоследствии сливаются. При обеих патологиях высыпания в начальной стадии шелушатся только в центральной части элементов.
Однако при красном плоском лишае цвет высыпаний — фиолетовый, а при псориазе – розовый или насыщенно красный. Кроме того, характерная локализация шелушащейся сыпи при псориазе – локти и колени, а при красном плоском лишае — наоборот, внутренняя сторона локтевых суставов, а также внутренняя поверхность рук и ног.
На развернутой клинической стадии псориаз отличает то, что высыпания, особенно расположенные на сгибательных поверхностях рук и ног, очень сильно шелушатся и имеют чешуйки характерного серебристого цвета, в то время как при красном плоском лишае шелушение на всех стадиях выражено умеренно, чешуйки белесого цвета.
Кроме того, при красном плоском лишае возникновение шелушащихся высыпаний на коже рук и ног сочетается с появлением патологических элементов на слизистых (губы, ротовая полость, реже — половые органы).
Красный плоский лишай – специфическое воспалительное заболевание кожи неинфекционного генеза, поэтому терапию проводит дерматолог. Заболевание склонно к упорному хроническому течению, поэтому понадобиться долгое лечение (месяцы, иногда годы и даже десятилетия).
Неправильной формы красные шелушащиеся пятна на руках – один из признаков подострой кожной красной волчанки
Красные шелушащиеся пятна на руках характерны также для красной волчанки. При этом краснеет и шелушится кожа рук, наиболее подверженная воздействию солнечного облучения (внешняя сторона плеч и предплечий, тыльная сторона кисти).
Кроме того, шелушащаяся сыпь располагается и на других открытых участках (зона декольте, шея), в тяжелых случаях покрывает обширные поверхности рук и верхней половины туловища.
Красная волчанка – системное заболевание соединительной ткани, поэтому кроме кожных проявлений нередко присутствуют признаки поражений других органов (артралгии, симптомы поражения почек).
Диагноз ставят на основании клинической картины характерной сыпи и сопутствующих поражений почек и суставов. Диагноз в обязательном порядке подтверждают при помощи биопсии.
Лечение подострой красной волчанки — пожизненное. Лечащие врачи – дерматолог и ревматолог. Продолжительность жизни зависит от степени поражения почек. Как правило, эта форма красной волчанки протекает легче, чем другие.
Стопы ног (около подошвы) и/или ладони покрыты красными пятнами, кожа по периферии сыпи шелушится, кожные высыпания сочетаются с поражением суставов и глаз – синдром Рейтера
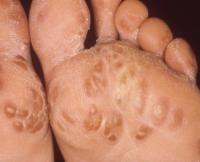
1. Суставы (наиболее часто страдают коленные, голеностопные и мелкие суставы стопы).
2. Глаза (воспаление конъюнктивы и/или радужной оболочки).
3. Кожа.
Возникает, как реакция на хламидийную инфекцию у людей с наследственной предрасположенностью.
Вначале заболевания на подошве и латеральной поверхности стопы, реже на ладонях появляется характерная сыпь. В центре элементов сыпи после вскрытия пузырьков образуются эрозии, со временем покрывающиеся корочками, а на периферии наблюдается характерное шелушение.
Кожные высыпания на ладонях и подошвах напоминают псориаз, поэтому следует обращать особое внимание на особенности шелушения (при псориазе кожа стопы шелушится намного интенсивнее), а также сопутствующие кожным высыпаниям поражения других органов.
Трескаются кончики пальцев рук; кисти и стопы ног, а также локтевые и подколенные ямки покрываются красными зудящими пятнами, которые шелушатся – приобретенный дефицит цинка у взрослого или энтеропатический акродерматит у ребенка
Дефицит цинка вызывает весьма характерные поражения кожи. При этом сначала поражается кожа лица и области вокруг естественных отверстий, затем патологические изменения распространяются на туловище и конечности.
Очень характерно поражение локтевых и подколенных ямок, кистей и стоп. На коже появляются красные пятна, которые сильно шелушатся, В дальнейшем образуются пузыри и эрозии. Глубоко трескаются кончики пальцев рук, вокруг ногтей на руках и ногах шелушится кожа.
Пациенты становятся раздражительными и нередко впадают в депрессию. Младенцы, больные энтеропатическим акродерматитом, постоянно плачут.
У взрослых дефицит цинка может развиваться:
- при недостаточном поступлении с пищей;
- при нарушении всасывания (болезнь Крона с поражением тонкого кишечника);
- при повышенном выведении цинка из организма почками (нефротический синдром);
- при алкоголизме;
- при лечении пенициллином.
У детей недостаток цинка вызывает заболевание под названием энтеропатический акродерматит. Толчком к развитию патологии становится переход с материнского на коровье молоко.
У младенцев наиболее часто развивается высыпания вокруг рта и анального отверстия. Так же, как и у взрослых, практически во всех случаях трескаются кончики пальцев и шелушится кожа вокруг ногтей. Дети сильно отстают в развитии, нередко присоединяется вторичная инфекция.
Интересно, что раньше энетропатический акродерматит считался смертельным заболеванием, но сегодня, когда выяснена причина патологии, прогноз благоприятен (болезнь очень хорошо поддается лечению препаратами цинка).
Сильно шелушатся ладони, стопы (подошвы) и подушечки пальцев на руках
– последствия токсического шока, вызванного золотистым
стафилококком
При развитии шока, вызванного золотистым стафилококком, поверхность кожи покрывается мелкими красными пятнами (больше всего в области источника инфекции).
Заболевание сопровождается следующими симптомами:
- лихорадка;
- головная боль;
- одышка;
- падение артериального давления;
- в тяжелых случаях – полиорганная недостаточность.
Через 2-3 суток после начала заболевания сильно шелушится кожа на ладонях и кончиках пальцев на руках. При этом образуются очень крупные чешуйки, так что отслаиваются целые пласты эпидермиса.
Иногда сильно шелушатся не только ладони, но и подошвы ступней ног.
Сильно шелушатся подушечки пальцев на руках, ладони и стопы (подошвы) – один из важных диагностический признаков скарлатины
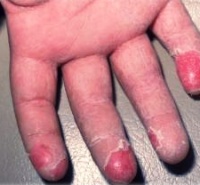
Шелушение кожи может быть первым диагностическим признаком скарлатины. Дело в том, что заболевание начинается с появления красной мелкоточечной сыпи, однако она не всегда достаточно ярко выражена, и пациенты (особенно обладатели смуглой кожи) могут ее не замечать.
Скарлатина – инфекционное заболевание, вызываемое стрептококками группы А. Наиболее часто стрептококковая инфекция развивается при тонзиллитах и фарингитах (как острых, так и хронических), а также как раневая инфекция после травм или операций.
Так что в тех случаях, когда шелушатся ладони и подошвы, следует уточнить анамнез и провести осмотр. Наличие хронического тонзиллита или инфицированной раны на коже всегда должно вызывать подозрения.
Скарлатина опасна своими осложнениями, которые могут быть как инфекционные (заглоточный абсцесс, шейный лимфаденит, отит, синуситы), так и аллергические (острый гломерулонефрит, ревматизм, узловатая эритема). Своевременное и адекватное лечение уменьшает риск осложнений.
Подробнее о скарлатине
источник
Иногда даже те люди, которые регулярно ухаживают за собой, замечают, что кожа на их ладонях облазит. Почему это происходит и как с этим явлением бороться? При появлении шелушащейся и слезающей кожи на ладонях необходимо обратиться к опытному врачу-дерматологу, поскольку только специалист сможет точно определить причину такого патологического состояния эпидермиса.
Существуют различные негативные факторы, приводящие к нарушению процесса регенерации эпидермиса и нарушению его целостности. При естественном процессе обновления кожи в течение месяца ее верхний слой полностью заменяется, а отмершие клетки практически незаметно удаляются с поверхности эпидермиса.
Основные причины того, что эпидермис на ладонях облазит:
- Недостаточное увлажнение кожи рук.
- Неправильно подобранные косметические средства.
- Длительное воздействие солнечных лучей.
- Сухой воздух в жаркое время года или отопительный период.
- Вредная привычка чесать ладони, приводящая к проникновению в ткани инфекций.
- Аллергические реакции, вызываемые негативным воздействием различных химических веществ, в том числе моющих, гигиенических, косметический и лекарственных средств. В этом случае врач-дерматолог чаще всего ставит диагноз «контактный дерматит».
- Кожные болезни (экземы, псориаз, дерматит).
- Регулярное использование антибактериального мыла приводит к тому, что кожа теряет свою естественную защиту, а следовательно, становится более подверженной поражению различными патогенными бактериями и грибками.
- Вторичные инфекции, возникающие при проникновении патогенных микроорганизмов через микротрещины эпидермиса.
- Нехватка в организме витаминов А, Е, Д, С, В, которые принимают непосредственное участие в процессах регенерации эпидермиса.
- Нарушение питьевого баланса, приводящее к обезвоживанию организма.
- Шелушение ладошек ребенка часто провоцируется нарушением гормонального фона либо ослаблением его иммунной системы. Также часто оно отмечается при гиперчувствительности кожи малыша.
Только опытный врач-дерматолог сможет установить точную причину того, что кожа ладоней слазит. При этом иногда недостаточно обычного визуального осмотра, поэтому специалист назначает проведение различных исследований состояния здоровья пациента. Благодаря сданным анализам, дерматолог выявит и грибковое поражение кожи, от которого простыми способами практически невозможно избавиться.
В любом случае, когда кожа на ладонях облезает, ей требуется бережный уход. После каждого мытья рук, принятия душа или ванны ладони аккуратно промакивают мягким полотенцем, избегая энергичного трения. Осушая таким образом руки, человек предупреждает раздражение эпидермиса.
В комплекс терапии по устранению облезания кожи ладоней необходимо включать следующие меры:
- Применение увлажняющего мыла, которое не пересушивает эпидермис.
- Переход на рациональное питание, богатое не только овощами и фруктами, но и продуктами, содержащими витамины А, Е, В, С и микроэлементы (цинк, селен), жирные кислоты, благотворно влияющие на состояние и регенерацию кожных покровов. В этом рационе должно быть достаточное количество яиц, сливочного масла, жирных сортов рыбы, цельно-зерновых продуктов (хлеб, каши), а также включена печень, телятина. Очень благотворно на кожу рук влияют такие растительные продукты, как персики, дыни, укроп, сельдерей, спаржа.
- При сильной патологии необходимо пройти курс приема комплексных препаратов, содержащих весь необходимый человеку набор витаминов и микроэлементов.
- Когда слезает кожа ладоней, сразу же можно говорить о несоблюдении питьевого баланса, что ведет к сильному пересушиванию эпидермиса. Взрослый человек должен ежедневно выпивать не менее 1,5 л чистой воды. В жаркое время года это количество может увеличиваться почти в 2 раза.
- При появлении контактного дерматита вследствие действия каких-то химических веществ, необходимо исключить контакт кожи с предполагаемым источником патологии кожи. Дерматит следует лечить незамедлительно, поскольку он сопровождается сильным зудом. В результате расчесываний эпидермиса в ткани проникают различные патогенные микроорганизмы, провоцирующие возникновение вторичной инфекции, требующей длительного и дорогостоящего лечения.
- При обнаружении грибкового поражения эпидермиса дерматолог назначает наружные лекарственные средства, такие как кремы Низорал, Мифунгар, Флуконазол, Кетоконазол, Ламизил, Дифлюкан, Экзодерил.
- При постоянном зуде назначают антигистаминные препараты (Лоратидин, Супрастин, Диазолин).
- При попадании аллергенов внутрь организма принимают собренты, способствующие быстрому их выведению (активированный или белый уголь, Энтеросгель).
- Для терапии различных кожных заболеваний (дерматит, экзема, псориаз) используются стероидные препараты (Преднизолон). Местно на кожу наносят противовоспалительные препараты (Элокол, Бепантен, Фенистил) и кортикостероидные мази (Локоид, Адвантан).
Для устранения шелушения ладоней применяются такие домашние средства:
- Ежедневное смазывание кожи оливковым или облепиховым маслом (2 раза в день).
- Ванночки для рук с отварами лекарственных трав (календула, ромашка, крапива) и несколькими каплями витаминов А и Е, проводимые через день, сделают кожу гладкой и здоровой всего за несколько сеансов.
- Нанесение на ладони смеси из мелко натертого сырого картофеля и разбухших в воде овсяных хлопьев (1:1). Процедура длиться 15-20 минут. Она проводится ежедневно до тех пор, пока не наступит заметное улучшение.
- Регулярное смазывание ладоней свежевыжатым соком алоэ или огурца способствует быстрой регенерации эпидермиса.
- Применение 1-2 раза в неделю парафиновых масок для рук быстро устранит шелушение эпидермиса, сделает его увлажненным и разглаженным. Эта процедура очень популярна в косметических салонах, но она может быть выполнена и в домашних условиях. Для этого на паровой бане растапливают косметический парафин, добавляют в него несколько капель витамина А или Е и опускают в него ладони несколько раз. После застывания довольно толстого слоя парафина на руки надевают теплые варежки и полиэтиленовые пакеты. Процедура длится 20 минут. После этого парафин снимают, руки ополаскивают теплой водой и смазывают увлажняющим кремом.
Для предупреждения шелушения эпидермиса ладоней следует соблюдать меры профилактики, к которым относятся:
- Соблюдение правильного режима питания.
- Регулярный прием витаминно-минеральных комплексных препаратов.
- Периодическое использование теплых ванночек для ладоней. Очень хороший результат дают водные растворы отваров лекарственных трав.
- Регулярное нанесение на кожу увлажняющих и питательных масок, компрессов.
- Периодическое применение парафиновых масок для рук.
- Мытье посуды, уборка и стирка с применением современных моющих средств в защитных средствах, таких, как перчатки.
Кожный покров на ладонях облазит довольно часто, но это не значит, что на такое патологическое явление можно закрывать глаза. В любом случае, при появлении слезающего эпидермиса необходимо проконсультироваться с врачом-дерматологом, который не только установит причину его появления, но и порекомендует методы лечения.
источник
Если вы заметили, что у вас облазит кожа на ладонях или пальцах, то причин у этой проблемы может быть несколько. Аллергия, грибок, неподходящая косметика или чрезмерная сухость – это только часть из них. Имеют значение и определенные симптомы, ведь помимо того, что кожа облезает, могут наблюдаться шелушение, сильный зуд или сыпь. Определенный набор признаков указывает на разные заболевания. Более подробно о том, почему облазит кожа на руках и как с этим бороться, далее.
Руки – это одна из тех частей тела, которая больше остальных подвержена воздействию негативных внешних факторов. Естественным является обновление кожи на них в течение месяца, когда верхний слой эпидермиса заменяется практически незаметно. Если же эта становится очевидно, то в организме точно есть проблема. Насторожить должно лопание кожи на руках, ее отслаивание и свисание в форме лохмотьев, которые можно даже оторвать. Это и есть облезание, которое затрагивает пальцы и кисть в целом, а часто даже обе.
Облезание кожи проявляется несколькими простыми признаками – она лопается или трескается, после чего на поверхности появляются кусочки эпидермиса, которые отшелушиваются сами или же их можно оторвать. Затрагивают такие симптомы пальцы в целом, поверхность между ними и их подушечки, саму ладонь и ее тыльную сторону. Кожа может облазить на определенной части руки или же на всей сразу. Поводом обратиться к специалисту являются и другие признаки, которые могут присутствовать вместе с облезанием:
Причин, почему облезают и шелушатся ладони и пальцы рук, очень много. Все зависит от конкретного человека, его кожи и рода занятий. Одна из основных – это аллергия на:
- холод;
- ухаживающие косметические средства – крема, мази, мыло и пр.;
- употребляемую пищу;
- медикаменты;
- средство для мытья посуды, особенно при частом его применении без перчаток.
Другая причина того, что кожа облезает – отсутствие должного ухода за руками, в том числе недостаточно глубокое увлажнение. Особенно это касается тех, у кого от природы кожа сухая. От недостатка витаминов тоже часто наблюдается отслаивание эпидермиса. При дефиците микроэлементов снижается эластичность кожи, из-за чего могут возникать трещинки. Авитаминоз отмечается осенью или весной. Зимой же шелушение является следствием воздействия холода. Среди более общих факторов, выступающих причинами шелушения, выделяются:
- длительное воздействие солнца;
- сухой воздух в сезон отопления или жаркий период года;
- привычка постоянно чесать ладони, из-за чего в ткани попадает инфекция;
- контакты с цементом, пылью, землей и другие строительные работы.
Отдельной причиной того, что облезает кожа, стоит назвать грибок. В таком случае особенно характерно проявление симптомов по краям ладошек. Если облазит кожа на ладонях и других частях рук, то это может указывать на некоторые другие болезни, такие как:
- экзема;
- дерматит;
- псориаз;
- плоский лишай;
- чесотка (слезает кожа на ладонях и между пальцами).
В этом случае не только облезает кожа, но и появляется зуд, покраснения и сыпь. Смена косметических средств здесь не поможет. Лечение проводится после анализов, назначать его может только врач. Помимо кожных патологий причиной того, что облезает кожа, выступают и заболевания внутренних органов, паразитические, инфекционные и др.:
- красная волчанка;
- паракератоз, гиперкератоз;
- сифилис;
- стафилококковые инфекции;
- скарлатина (облазят подушечки пальцев);
- глистная инвазия;
- обезвоживание (облезает кожа, становятся сухими волосы);
- стрессы и неврологические расстройства;
- патологические процессы в поджелудочной железе;
- нарушение гормонального баланса;
- сниженный иммунитет.
Причины, почему облезает кожа на ладони одной руки, те же, что и в случае с обеими кистями. Хотя чаще такое явление наблюдается в случае контакта с этой рукой какого-то раздражителя. Так проявляется аллергическая реакция на моющее средство, косметику, пищу, солнце или сухой воздух. Причиной того, что облезают ладони, могут быть и кожные заболевания. Часто псориаз или лишай проявляются на некоторых частях тела, причем не обязательно на обеих руках. Недостаток витаминов тоже является фактором того, что начинает слезать кожный покров.
Более серьезной проблемой является лопание кожи. Оно может быть более болезненным. Среди внешних причин этого явления выделяются:
- воздействие мороза;
- агрессивная бытовая химия;
- неподходящие косметические средства;
- контакт с растворителями, красками и другими составами, используемыми во время ремонта.
Существует ряд заболеваний, которые приводят к тому, что лопается и облезает кожа на ладонях или руках в целом:
- экзема;
- авитаминоз;
- грибковые инфекции;
- псориаз;
- дерматоз;
- нарушение обмена веществ;
- гормональные сбои;
- наследственность;
- прием антибиотиков;
- воспаление в организме.
У маленьких детей шелушение кожи на ладонях рук чаще является следствием авитаминоза, сниженного иммунитета или сбоя гормонального фона. Для малышей такое состояние может нести большую опасность, поэтому стоит сразу обратиться к врачу. У детей дошкольного возраста есть привычка чесать ладони, что тоже приводит к тому, что облезают ладони. При сочетании шелушения с сыпью и покраснениями на лице у ребенка может быть диагностирован дерматит.
Точно выявить причины, почему облазит кожа на обеих ладонях, самостоятельно сложно, ведь нужны некоторые анализы. Врач при визуальном осмотре он отмечает другие симптомы, такие как трещины, боль, покраснения или зуд. Еще он определяет места, где эти признаки отмечаются, если они есть не только на руках. Врач смотрит, облезают только пальцы или ладони в целом, выявляет тип кожи пациента и интересуется о давности проблемы. Для диагностики скрытых заболеваний назначаются анализы крови и мочи. Определить внешнего раздражителя, например, грибок, помогает образец кожи.
Правильно диагностировать причину того, почему облезает кожа рук, может дерматолог, поэтому при таком симптоме лучше сразу обратиться к дерматологу. До этого момента можно попробовать улучшить состояние или хотя бы облегчить. Первое, что необходимо сделать, это начать следить за кожей. После мытья их нужно хорошенько просушивать. Дважды в день кожу нужно смазывать питательным кремом с ромашкой, глицерином или алоэ в составе. Улучшить состояния помогут:
- Ванночки. Очень эффективный рецепт – 1 столовая ложка на 1 литр воды. В этом составе руки выдерживают около четверти часа, после чего промакивают салфеткой и смазывают кремом.
- Маски. Особенно полезны медовые. На кожу просто должен наноситься мед. Через полчаса ее хорошенько промывают.
- Лосьон. Кусочком огурца нужно протереть руки, после чего смазать их смесью глицеринового крема с лимонным соком.
Определенная терапия назначается врачом после диагностирования заболевания. Она может включать медикаменты и ряд ухаживающих средств, в том числе народных рецептов. Особенно сложно бывает избавиться от грибковых поражений, но после установления его вида это вполне возможно при правильном подборе мази. При аллергической реакции назначаются уже совсем другие лекарства – с антигистаминными свойствами, а при авитаминозе – с комплексом витаминов. Препятствовать шелушению могут даже салонные процедуры, такие как парафинотерапия, горячий или СПА-маникюр.
Назначение препаратов определяется причиной того, почему облазит кожа. При поражении грибком лечение производится такими средствами, как:
Терапия может быть не очень быстрой и занять много времени вплоть до нескольких месяцев. Если причиной является аллерген, то нужно ограничить контакт с ним. Для усиления эффекта необходимо вести прием антигистаминных препаратов, например, Супрастина или Зиртека. Дополнительно к ним часто используют сорбенты, которые выводят из организма токсины. При лечении более тяжелых заболеваний, таких как экзема или псориаз, врач сам определяет терапию. Она включает:
- кортикостероидные препараты – Адвантан, Локоид;
- противовоспалительные медикаменты – Элоком, Бепантен, Фенистил.
Самолечение здесь недопустимо, как и в случае с сифилисом, красной волчанкой, скарлатиной, чесоткой и другими заболеваниями, выступающими причиной шелушения. Если же проблема заключается в недостатке витаминов, то стоит пропить поливитаминный комплекс и дополнительно употреблять в пищу больше свежих овощей и фруктов. Вспомогательными средствами при лечении кожи могут быть мази, предназначенные для регенерации верхнего слоя эпидермиса. Самыми качественными восстанавливающими препаратами являются:
Рецепты народной медицины тоже эффективны в борьбе с шелушением рук. Хотя лучше их применять в качестве вспомогательного средства к основной терапии против конкретного заболевания, назначенной врачом. Если то, что кожа облазит, вызвано не серьезными патологиями, то можно использовать следующие народные рецепты:
- Мазь чистотела. Для ее приготовления листья растения заливают 1 стаканом растительного масла. Затем эту смесь нужно вскипятить, добавить в нее 20 г воска и держать на огне до полного его растворения. Полученным составом поврежденные участки смазывают 2 раза в день.
- Желатин. Из этого продукта делают ванночки. Для этого 1 чайную ложку желатина заливают 1 стаканом воды. Смесь кипятят в течение 40 минут, затем дают немного постоять. В теплую массу нужно поместить руки и держать до ее остывания.
- Мед с овсянкой. На их основе делают маску. Для этого каждый ингредиент нужно взять по 1 столовой ложке, смешать и оставить на пару минут. Выдерживают такую маску на коже рук около получаса, затем смывают теплой водой и смазывают кожу жирным кремом.
Для здоровья рук очень важен правильный регулярный уход. Осуществлять его помогают косметические средства в виде кремов, мазей, лосьонов и других видов. Обладать эффективностью для здоровья и красоты кожи будут препараты со следующими компонентами:
- гиалуроновой кислотой;
- линолевой и линоленовой кислотами;
- шестиатомным спиртом сорбитом;
- коллагеном;
- глицерином.
Эти компоненты помогают обеспечить увлажнение эпидермиса, стимулируют обновление его клеток, повышают защитные качества и придают эластичность. Очень полезны и увлажняющие средства на основе оливкового масла, масла жожоба, виноградных косточек и абрикоса. Любая жирная мазь с этими компонентами оказывает положительный эффект. К любому типу кожи подходят детский крем и крем Любава. Независимо от препарата его наносят тонким слоем на кожу, дают впитаться, после чего излишки удаляют спонжем.
Предотвратить появления проблем с кожей поможет обычная профилактика. Она заключается в хорошем уходе за руками, который предполагает:
- тщательное просушивание рук после мытья;
- отказ от антибактериального мыла в пользу мягкого геля для чувствительной кожи рук;
- ежедневно выпивать до 2 л жидкости, чтобы исключить обезвоживание;
- в летнее время использовать солнцезащитные крема;
- в холодную погоду всегда носить варежки или перчатки;
- соблюдать правильное питание, чтобы рацион был богат витаминами;
- при выполнении домашней работы пользоваться резиновыми перчатками;
- использовать гипоаллергенную косметику;
- ежедневно смазывать кожу увлажняющими кремами.
источник

Иногда шелушение ладоней и пальцев бывает сезонным. В таком случае на состояние кожных покровов влияет недостаток витаминов. Порой к такой проблеме приводят другие факторы. Существует большой перечень возможных причин:
-
инфицирование стафило- или стрептококками, из-за чего образовавшиеся пузырьки на коже заживают, оставляя после себя чешуйки;
- облучение организма;
- длительный прием антибактериальных препаратов;
- дерматозы;
- употребление гормональных средств;
- обморожение;
- сильный стресс;
- неврологические расстройства;
- нарушение функционирования поджелудочной железы;
- аллергические реакции;
- недостаток витаминов А и Е;
- грибковые поражения.
Некоторые из этих причин встречаются редко, поэтому следует детально рассмотреть наиболее распространенные варианты.
При обнаружении застарелого грибка решить проблему будет непросто. В подобных ситуациях народные рецепты остаются бессильными, поэтому следует обратиться к врачу и пройти полное обследование, после чего будет назначен курс лечения.
Кожа перестанет облазить только после местной терапии, предполагающей использование кремов и мазей. Иногда дополнительно назначаются препараты для внутреннего применения. Как правило, шелушение пальцев и ладоней прекращается через 15–20 дней после начала лечения.

Чаще всего шелушение возникает после применения нового крема, геля или мыла. В таком случае в первую очередь необходимо отказаться от применения средства. Также показана консультация специалиста.
Чаще всего кожа ладоней и пальцев шелушится из-за нехватки витаминов А и Е, которые отвечают за эластичность кожи. К такому явлению иногда приводит недостаток витамина C. Это касается осенне-зимнего периода, когда в рационе очень мало свежих овощей и фруктов. Соответственно, необходимо дополнительно принимать мультивитаминные комплексы. Очень важно пересмотреть рацион. Здесь должны быть растительные масла, молочные продукты, цитрусовые, капуста, лук и яйца.
Если своевременно начать прием витаминов или сделать рацион более сбалансированным, то руки перестанут облазить буквально через 1–2 недели. Если же прием мультивитаминных комплексов оказался неэффективным, нужно обратиться к врачу. Это действительно важно, ведь возможна неправильная дозировка или неверно установленная причина шелушения.
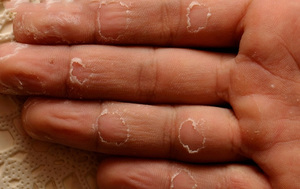
Если кожа на пальцах облазит, необходимо делать лечебные ванночки. Для этого необходимо добавить 1 ст. л. крахмала в 1 л воды и опустить руки в емкость на 15 минут. После процедуры следует вытереть их салфеткой и обработать питательным кремом.
Не менее эффективной оказывается картофельная ванночка. Так, вареную картофелину аккуратно разминают вилкой и добавляют к ней 1 ст. молока и 2 ст. воды. В готовую массу опускают руки. Процедура длится около 15 минут.
Если кожа на ладонях начала облазить не из-за серьезных проблем со здоровьем, то можно воспользоваться простыми народными рецептами.
- Поврежденные участки кожи стоит обрабатывать мазью на основе чистотела. Листья этого растения кладут в емкость, заливают 1 ст. растительного масла, а затем доводят до кипения. После этого необходимо добавить 20 г воска и опять поставить на огонь. Его выключают, когда воск полностью расплавится. Хранить готовое средство необходимо в холодильнике.
- Желатин оказывается очень эффективным при проблемах с кожей рук. Так, можно дважды в день принимать желатин, замоченный в 100 мл холодной воды. При желании можно сделать ванночку. Для этого в 1 ст. воды растворяют 1 ч. л. желатина, а через 40 минут доводят до кипения и выключают огонь. В теплую массу опускают руки и держат до тех пор, пока она не остынет.
- Еще один рецепт предполагает смешивание муки, животного жира и меда. Руки необходимо вымыть с мылом, а затем вытереть и размазать по коже готовую массу. Затем следует завернуть ладони в ткань. Благодаря подобному составу удастся устранить шелушение и вылечить трещины и ранки.
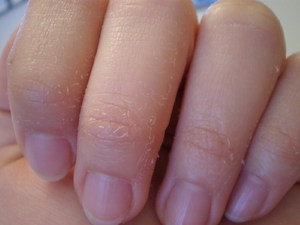
При использовании бытовой химии необходимо всегда надевать резиновые перчатки, что поможет защитить нежную кожу пальцев и ладоней. С наступлением холодов стоит носить перчатки.
Кожа рук может облазить по многим причинам. Чаще всего такая проблема возникает из-за аллергенов, содержащихся в бытовой химии, и недостатка витаминов. Если вы правильно ухаживаете за руками, а проблема остается, обязательно посетите опытного дерматолога.
источник
 инфицирование стафило- или стрептококками, из-за чего образовавшиеся пузырьки на коже заживают, оставляя после себя чешуйки;
инфицирование стафило- или стрептококками, из-за чего образовавшиеся пузырьки на коже заживают, оставляя после себя чешуйки;